الأسباب الرئيسية للمراضة المهنية هي:
- النقص في العمليات التكنولوجية.
- وأوجه القصور في تصميم وسائل العمل؛
- النقص في أماكن العمل؛
- النقص في تركيبات السباكة.
- عدم استخدام أو غياب أو نقص معدات الحماية الشخصية؛
- انتهاك لوائح السلامة والصرف الصحي الصناعي.
- الاتصال المهني مع عامل معدٍ؛
- الانحرافات عن اللوائح التكنولوجية.
أنواع الأمراض المهنية
أنشأت اتفاقية منظمة العمل الدولية رقم 121 لعام 1964 لأول مرة قائمة بالأمراض المهنية. وفي عام 1980، قام مؤتمر العمل الدولي السادس والستون بتحديث هذه القائمة. ومع ذلك، لا يوجد حتى الآن تصنيف مقبول وموحد للأمراض المهنية. تضع كل دولة - عضو في منظمة العمل الدولية - قائمتها الخاصة للأمراض المهنية وتحدد التدابير اللازمة للوقاية منها والحماية الاجتماعية للضحايا.
توجد في الاتحاد الروسي قائمة بالأمراض المهنية، تمت الموافقة عليها بأمر من وزارة الصحة والتنمية الاجتماعية في روسيا بتاريخ 27 أبريل 2012، رقم 417 ص. هذه القائمة هي الوثيقة الرئيسية التي يتم استخدامها عند تشخيص المرض المهني، وارتباطه بالعمل أو المهنة المنجزة، عند حل قضايا فحص القدرة على العمل، وإعادة التأهيل الطبي والاجتماعي والعملي، وكذلك عند النظر في القضايا ذات الصلة التعويض عن الأضرار التي لحقت بالموظف بسبب الأضرار الصحية. تشمل قائمة الأمراض المهنية هذه الأمراض التي تنتج بشكل حصري أو رئيسي عن التعرض للمواد الضارة والخطرة وعوامل الإنتاج.
أكثر أنواع الأمراض المهنية شيوعًا هي:
- الأمراض (التسمم) الناجمة عن التعرض للعوامل الكيميائية مع الأضرار الأولية للجهاز التنفسي، ونظام الدم، والجهاز العصبي، والجهاز الكبدي الصفراوي، والكلى والمسالك البولية؛
- الأمراض الناجمة عن التعرض للهباء الجوي الصناعي؛
- الأمراض الناجمة عن التعرض للعوامل الجسدية.
- الأمراض المرتبطة بالحمل الزائد الجسدي والإرهاق للأعضاء والأنظمة الفردية ؛
- الأمراض الناجمة عن العوامل البيولوجية.
- أمراض الحساسية.
- الأورام.
اعتمادًا على مستوى ومدة التعرض للمواد والعوامل الضارة، يتم تمييز ما يلي:
- بَصِيرالأمراض المهنية؛
- مزمنالأمراض المهنية.
ل الأمراض المهنية الحادة (التسممات) وتشمل هذه الأشكال التي تتطور فجأة، بعد تعرض واحد (خلال فترة لا تزيد عن نوبة عمل واحدة) لعوامل الإنتاج الضارة والخطرة، والتي تتجاوز شدتها بشكل كبير الحدود القصوى المسموح بها والحدود القصوى المسموح بها.
ل الأمراض المهنية المزمنة وتشمل هذه أشكال الأمراض التي تنشأ نتيجة التعرض لفترات طويلة للمواد الضارة والخطرة وعوامل الإنتاج.
يجب أن يشمل المرض المزمن أيضًا العواقب المباشرة وطويلة المدى للأمراض المهنية (على سبيل المثال، التغيرات العضوية المستمرة في الجهاز العصبي المركزي بعد التسمم بأول أكسيد الكربون)، وبعض الأمراض التي تطورت بعد فترة طويلة من التوقف عن العمل عند ملامسة عوامل الإنتاج غير المواتية (السحار السيليسي المتأخر) ، البريليوز، الورم الحليمي في المثانة وما إلى ذلك)، وكذلك الأمراض التي يكون فيها المرض المهني خلفية أو عامل خطر (على سبيل المثال، سرطان الرئة الذي يتطور على خلفية داء الأسبست أو داء السيليكات أو التهاب الشعب الهوائية الغباري).
الوقاية من الأمراض المهنية
التدابير الوقائية الرئيسية للوقاية من الأمراض المهنية هي:
- ضمان ظروف عمل آمنة ومنع وقوع الحوادث؛
- واستخدام معدات الحماية الفردية والجماعية الفعالة؛
- مراقبة ظروف العمل وصحة العمال؛
- التدابير التنظيمية والفنية والصحية والإدارية لتقليل تأثير العامل المدمر على العمال؛
- إجراء الاختيار المهني وفحص الملاءمة المهنية؛
- تنفيذ المصحات وإعادة التأهيل البيئي للأشخاص من المجموعات المعرضة للخطر؛
- إجراء الفحوصات الطبية الأولية والدورية (الفحوصات) للموظفين؛
- تطبيق التدابير التكنولوجية لميكنة وأتمتة الإنتاج؛
- تنفيذ تدابير الصحة العامة والتصالحية التي تهدف إلى تصلب الجسم وزيادة نشاطه؛
- الامتثال لمتطلبات النظافة الشخصية.
- تزويد العمال بالحليب والتغذية العلاجية والوقائية؛
- توفير الخدمات الصحية والطبية والوقائية للعمال.
المرض المهني– مرض ناجم عن التعرض لظروف العمل الضارة.
التسمم المهني– التسمم الحاد أو المزمن الناجم عن عامل كيميائي ضار في ظروف الإنتاج.
المرض المهني الحاد- المرض الذي يحدث بعد التعرض لمرة واحدة (خلال فترة لا تزيد عن نوبة عمل واحدة) للعوامل المهنية الضارة. تحت المراضة المهنيةيشير إلى عدد الأشخاص الذين تم تشخيصهم بمرض جديد في السنة التقويمية الحالية، والمصنفين على أنهم موظفون (في مؤسسة معينة، أو صناعة، أو وزارة، وما إلى ذلك).
الأمراض المهنية المزمنة– مرض يحدث بعد التعرض المتكرر ولفترة طويلة لعوامل الإنتاج الضارة.
التسمم المهني الحادهو مرض يحدث بعد تعرض العامل لمادة ضارة لمرة واحدة. يمكن أن يحدث التسمم الحاد في حالة وقوع حوادث وانتهاكات كبيرة للنظام التكنولوجي وأنظمة السلامة والصرف الصحي الصناعي، عندما يتجاوز محتوى المادة الضارة بشكل كبير، عشرات أو مئات المرات، الحد الأقصى للتركيز المسموح به. يمكن أن يؤدي التسمم الناتج إلى الشفاء السريع أو الوفاة أو التسبب في مشاكل صحية دائمة لاحقة.
التسمم المزمنهو مرض يتطور بعد التعرض المنهجي طويل الأمد لتركيزات أو جرعات صغيرة من مادة ضارة. يشير هذا إلى الجرعات التي، عند تناولها مرة واحدة في الجسم، لا تسبب أعراض التسمم.
الأمراض المهنية الجماعية- مرض يصاب فيه شخصان أو أكثر بالمرض (يعانون) في نفس الوقت.
فسيولوجيا العمل.
فسيولوجيا العمل- قسم خاص بالنظافة المهنية (علم وظائف الأعضاء)، يدرس التغيرات في الحالة الوظيفية لجسم الإنسان تحت تأثير نشاط العمل من أجل تطوير وإثبات التدابير الفسيولوجية لتحسين عملية العمل، مما يساعد على الحفاظ على الأداء العالي والحفاظ على صحة الإنسان .
تغطي مهام علم وظائف الأعضاء المهنية مجموعة واسعة من القضايا، بما في ذلك:
دراسة الأنماط الفسيولوجية لمختلف أنواع العمل؛
دراسة الآليات الفسيولوجية لديناميات الأداء البشري (التعب) في الظروف الصناعية.
تقييم شدة وكثافة عملية العمل؛
تطوير الأسس الفسيولوجية للتنظيم العلمي للعمل، وهي: تحسين حركات العمل، ووضع العمل، وتنظيم مكان العمل، وإيقاع العمل، وجدول العمل والراحة داخل التحول؛
تصميم المعدات والمركبات وما إلى ذلك، مع مراعاة المعايير النفسية والفسيولوجية والجسم البشري، وما إلى ذلك.
أسباب الأمراض المهنية
تنشأ الأمراض المهنية نتيجة تعرض الجسم لعوامل غير مواتية في بيئة العمل. المظاهر السريرية في كثير من الأحيان لا يكون لها أعراض محددة، والمعلومات فقط حول ظروف عمل الشخص المريض تجعل من الممكن تحديد ما إذا كانت الأمراض المحددة تنتمي إلى فئة الأمراض المهنية. يتميز بعضها فقط بمجموعة أعراض خاصة ناجمة عن تغيرات إشعاعية ووظيفية ودموية وكيميائية حيوية غريبة.
خارج هذا التصنيف المسبب للأمراض توجد أمراض الحساسية المهنية (التهاب الملتحمة، أمراض الجهاز التنفسي العلوي، الربو القصبي، التهاب الجلد، الأكزيما) وأمراض الأورام (أورام الجلد والمثانة والكبد وسرطان الجهاز التنفسي العلوي).
هناك أيضًا أمراض مهنية حادة ومزمنة. يحدث المرض المهني الحاد (التسمم) فجأة، بعد التعرض لمرة واحدة (خلال فترة لا تزيد عن نوبة عمل واحدة) لتركيزات عالية نسبيًا من المواد الكيميائية الموجودة في هواء منطقة العمل، بالإضافة إلى مستويات وجرعات من العوامل غير المواتية الأخرى. يحدث المرض المهني المزمن نتيجة التعرض المنهجي طويل الأمد لعوامل غير مواتية على الجسم.
الوثيقة الرئيسية المستخدمة لتحديد ما إذا كان مرض ما هو مرض مهني هي "قائمة الأمراض المهنية" مع تعليمات لاستخدامها، والتي وافقت عليها وزارة الصحة في اتحاد الجمهوريات الاشتراكية السوفياتية والمجلس المركزي لنقابات العمال لعموم الاتحاد.
تشمل أهم التدابير الوقائية لحماية العمال والوقاية من الأمراض المهنية إجراء فحوصات أولية (عند الدخول إلى العمل) ودورية للعمال المعرضين لظروف عمل ضارة وغير مواتية.
سبب حوادث الإنتاج
الأسباب الأساسية:
وأوجه القصور في تصميم المعدات وعناصر المرافق الاقتصادية؛
دراسة غير كافية لمنطقة الموقع؛ فشل المعدات بسبب التصاميم غير الكاملة؛
انتهاك متطلبات التوثيق وتكنولوجيا التصنيع وتركيب عناصر المعدات وعند أداء العمل "الخفي"؛
تصرفات خاطئة من قبل الموظفين أو انتهاك تدابير السلامة أثناء تشغيل المعدات؛
وقوع حوادث وكوارث في المنشآت الاقتصادية المجاورة أو خطوط أنابيب المنتجات؛
عدم وجود مراقبة مستمرة لحالة الإنتاج؛
تأثير العوامل الخارجية (الكوارث الطبيعية، نتائج استخدام مختلف أنواع الأسلحة، التخريب)؛
وقوع حوادث بسبب ظواهر غير مدروسة حتى الآن والتي تجلت في المنشآت الاقتصادية حيث يتم استخدام مواد ضارة مختلفة.
الإصابة المهنية الأمراض المهنية الأمراض المهنية
ل احترافيتشمل الأمراض التي تتطور نتيجة تعرض الجسم للعوامل المسببة للأمراض في بيئة الإنتاج في ظروف نشاط العمل البشري.
المسببات والتصنيف.لا يوجد تصنيف موحد للأمراض المهنية. ويستند التصنيف الأكثر قبولا على المبدأ المسبب للمرض. واسترشاداً به، هناك 5 مجموعات من الأمراض المهنية الناجمة عن التعرض لـ: 1) عوامل الإنتاج الكيميائي؛ 2) الغبار الصناعي. 3) العوامل المادية. 4) الجهد الزائد. 5) العوامل البيولوجية.
طريقة تطور المرض.ومن آليات تطور الأمراض المهنية، إلى جانب محدد، مشروطة بخصائص عمل العامل المهني الممرض، هناك أيضا غير محدد. في الظروف الحديثة، يمكن تحديد ملامح التسبب في الأمراض المهنية شامل التعرض لعوامل مختلفة: المواد الكيميائية، والغبار، والاهتزاز، والظروف المناخية المتغيرة، وما إلى ذلك. وتجدر الإشارة أيضًا إلى أن العديد من العوامل المهنية لها تأثيرات مختلفة طويلة المدى. عن التأثير الجينييمكننا التحدث عن داء الأسبست، عندما يحدث ورم الظهارة المتوسطة الجنبي وسرطان الرئة في كثير من الأحيان، والبريليوسيس، عندما يتطور سرطان الرئة. التعرض طويل الأمد للنيكل والكروم والزنك يمكن أن يسبب على المدى الطويل ورمًا خبيثًا في مكان التلامس معهم وفي الأعضاء المختلفة. بعض العوامل المهنية لها تأثير موجه للغدد التناسلية،تسبب ضمور الخصيتين والمبيضين - النيكل والأنتيمون والمنغنيز والموجات الكهرومغناطيسية (EMW) من الترددات الراديوية والإشعاعات المؤينة. على المدى الطويل، يمكن أن يكون للعديد من أنواع العوامل المهنية ليس فقط موجهة للغدد التناسلية، ولكن أيضًا مطفرةو التأثيرات الجنينية(الإجهاض والعيوب التنموية وما إلى ذلك).
الأمراض المهنية الناتجة عن التعرض لعوامل الإنتاج الكيميائية
هذه المجموعة من الأمراض واسعة ومتنوعة. وتتمثل في التسممات الحادة والمزمنة وعواقبها،
1 شارك الأستاذ في تحديث هذا القسم. آنسة. تولجسكايا والأستاذ. ن.ن. شاتالوف، الذي أعرب له المؤلفون عن امتنانهم الكبير.
يحدث مع تلف الأجهزة والأنظمة المختلفة. الأمراض الجلدية (التهاب الجلد التماسي، الظفر والداحس، الكلف، وما إلى ذلك)؛ حمى المسبك أو الفلوربلاستيك (تفلون).
المسببات.هناك عدد كبير من المواد السامة التي تستخدم في الصناعة ويمكن أن تسبب حالات تسمم وأمراض حادة ومزمنة. وتشمل هذه المواد الرصاص ورباعي إيثيل الرصاص والمنغنيز وغازات النيتروجين أو أكاسيد النيتروجين والزرنيخ ومركباته والهيدروجين الزرنيخ والفوسفور ومركباته وحمض الهيدروسيانيك وثنائي كلورو إيثان ورابع كلوريد الكربون والبنزين. تستخدم المبيدات الحشرية ومبيدات الآفات على نطاق واسع في الزراعة، والتي يمكن أن تكون أيضًا مصادر للتسمم. تعتبر المبيدات الحشرية الفسفورية العضوية (الثيوفوس، وما إلى ذلك) خطرة بشكل خاص على البشر.
التشريح المرضي.تتنوع التغيرات في التسمم بالسموم الصناعية الكيميائية. تم وصفها بالتفصيل في الكتب المدرسية عن علم السموم والطب الشرعي والأمراض الجلدية. ومع ذلك، تجدر الإشارة إلى أن كل مجموعة من المواد الكيميائية ذات التسمم الشديد لها خصائصها الخاصة في الصورة المرضية، المميزة فقط لهذا التسمم، أي. عند التعرض لكل مجموعة من المواد الكيميائية، يكون هناك توطين تفضيلي خاص بها للعملية، وأعضائها المستهدفة. وهكذا، أثناء التسمم بالهيدروكربونات المكلورة، يتأثر الكبد بشكل رئيسي أثناء التسمم بالمواد التي تحتوي على حلقة بنزين في بنيتها، أثناء التسمم بالأدوية، والجهاز العصبي والكبد، وأثناء التسمم بالزئبق ومشتقاته والجهاز العصبي والكلى.
الأمراض المهنية الناجمة عن التعرض للغبار الصناعي (تغبر الرئة)
تغبر الرئة(من اللات. التهاب رئوي- رئتين، كونيا- الغبار ) - الغبار أمراض الرئة . تم اقتراح مصطلح "تغبر الرئة" في عام 1867 من قبل زنكر.
الغبار الصناعيهي أصغر جزيئات المادة الصلبة التي تتشكل أثناء عملية الإنتاج، والتي، عند دخولها الهواء، تظل معلقة فيه لفترة طويلة تقريبًا.
يتم التمييز بين الغبار غير العضوي والعضوي. ل الغبار غير العضويتشمل الكوارتز (97-99٪ يتكون من ثاني أكسيد السيليكون الحر - SiO 2)، والسيليكات، والمعادن، عضوي- النبات (الدقيق، الخشب، القطن، التبغ، إلخ) والحيوان (الصوف، الفراء، الشعر، إلخ). وهناك غبار مختلط مثلاً يحتوي على غبار الفحم والكوارتز والسيليكات بنسب متفاوتة، أو غبار خام الحديد ويتكون من غبار الحديد والكوارتز. تنقسم جزيئات الغبار الصناعي إلى مرئية (قطرها أكثر من 10 ميكرون)، ومجهرية (من 0.25 إلى 10 ميكرون)، ومجهرية للغاية (أقل من 0.25 ميكرون)، ويمكن اكتشافها باستخدام المجهر الإلكتروني.
الخطر الأكبر يكمن في الجزيئات التي يقل حجمها عن 5 ميكرون والتي تخترق الأجزاء العميقة من حمة الرئة. إن شكل واتساق جزيئات الغبار وقابلية ذوبانها في سوائل الأنسجة لها أهمية كبيرة. تؤدي جزيئات الغبار ذات الحواف الخشنة الحادة إلى إصابة الغشاء المخاطي في الجهاز التنفسي. تسبب جزيئات الغبار الليفية ذات الأصل الحيواني والنباتي التهاب الأنف المزمن والتهاب الحنجرة والتهاب القصبات الهوائية والتهاب الشعب الهوائية والالتهاب الرئوي والتهاب الرئة. عندما تذوب جزيئات الغبار، تنشأ مركبات كيميائية لها تأثير مهيج وسام ومسبب للأمراض النسيجية ولها القدرة على التسبب في تطور النسيج الضام في الرئتين، أي. تصلب الرئة.
تصنيف.من بين تغبّر الرئة، يتم تمييز داء السيليكات، وداء السيليكات، وداء المعادن، وداء تغبّر الرئة، وتغبر الرئة من الغبار المختلط، وتغبر الرئة من الغبار العضوي.
داء السحار السيليسي
داء السحار السيليسي(من اللات. السيليسيوم- السيليكون)، أو داء الكلس(من اليونانية تشاليكس- الحجر الجيري)، الناجم عن استنشاق الغبار لفترة طويلة يحتوي على ثاني أكسيد السيليكون الحر - SiO 2 (الشكل 337).
طريقة تطور المرض.حاليًا، يرتبط تطور السحار السيليسي بالعمليات الكيميائية والفيزيائية والمناعية التي تحدث أثناء تفاعل جزيئات الغبار مع الأنسجة. وفي الوقت نفسه، لا يتم استبعاد أهمية العامل الميكانيكي.
وفق النظرية الكيميائية السامة, يذوب ثاني أكسيد السيليكون البلوري الموجود في سوائل الأنسجة ببطء ليشكل محلول غرواني من حمض السيليسيك (H 2 SiO 3)، الذي يدمر الأنسجة ويسبب عملية تليفية. ومع ذلك، هذه النظرية لا يمكن تفسيرها
أرز. 337.داء السحار السيليسي. جزيئات غبار الكوارتز. نمط حيود الإلكترون: أ - x10,000؛ ب - ×20000
لتوضيح الآلية المعقدة لتطور النسيج الضام في مرض السحار السيليسي. النظريات الفيزيائية والكيميائية تجعل من الممكن شرح آلية عمل جزيئات الكوارتز من خلال انتهاك بنية شبكتها البلورية، ونتيجة لذلك يتم تهيئة الظروف المواتية لتفاعل كيميائي نشط بين جسيم الكوارتز والأنسجة المحيطة. مع الذوبان البطيء لجزيئات الكوارتز، يتم تشكيل حمض السيليك بدرجة عالية من البلمرة، والذي له خصائص سامة ويسبب تطور النسيج الضام، وهذا الحمض، مثل الجليكوسامينوجليكان، يشارك في بناء ألياف الكولاجين. وفق النظرية المناعية, عندما يتعرض ثاني أكسيد السيليكون للأنسجة والخلايا، تظهر المستضدات الذاتية أثناء تحللها، مما يؤدي إلى المناعة الذاتية.إن المجمع المناعي الذي ينشأ من تفاعل المستضد والأجسام المضادة له تأثير مرضي على النسيج الضام في الرئتين، مما يؤدي إلى تكوين العقيدات السيليكية. ومع ذلك، لم يتم العثور على أجسام مضادة محددة لداء السحار السيليسي.
لقد ثبت أن رد الفعل الأساسي في التسبب في داء السحار السيليسي هو تلف البلاعم الرئوية بواسطة غبار الكوارتز. تؤدي جزيئات الكوارتز الممتصة إلى إتلاف أغشية البلعمات التي توجد فيها، مما يؤدي إلى تعطيل نفاذيتها. نتيجة لزيادة نفاذية الغشاء، يتم إطلاق الإنزيمات المحللة للبلاعم من البلعمات إلى السيتوبلازم، مما يؤدي إلى التحلل الذاتي وموت الأخير. ووفقا لهذه النظرية، فإننا نتحدث عن دور رائد في التسبب في التليف السيليكي موت coniophages مع التحفيز اللاحق للخلايا الليفيةمنتجات انهيار البلاعم.
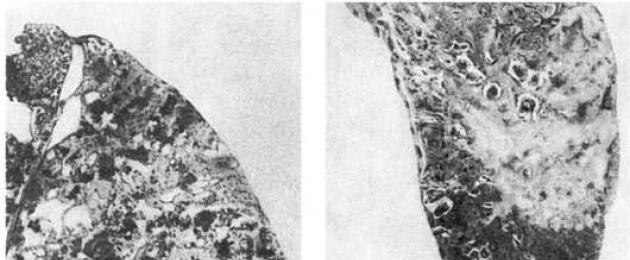
التشريح المرضي.تم العثور على الضمور والتصلب في الغشاء المخاطي والطبقة تحت المخاطية من القرينات والحنجرة والقصبة الهوائية. يزداد حجم الرئتين المصابتين بالسيليكون، وكثافتهما بسبب التصلب واسع النطاق والمحتوى المتزايد بشكل حاد من ثاني أكسيد السيليكون (في البقايا الجافة للرئتين السليمة تكون 0.04-0.73٪، مع السيليكا - 4.7-12.35٪). في الرئتين، يتجلى السيليكا في شكلين رئيسيين: تصلب عقيدي ومنتشر (أو خلالي).
في شكل عقيديتم العثور في الرئتين على عدد كبير من العقيدات والعقد السيليكية (الشكل 338)، وهي مناطق دخنية ومتصلبة أكبر ذات شكل دائري أو بيضاوي أو غير منتظم، رمادي أو رمادي-أسود. في السيليكا الشديدة، تندمج العقيدات في عقد سيليكية كبيرة، وتحتل معظم الفص أو حتى الفص بأكمله. في مثل هذه الحالات نتحدث عنها شكل يشبه الورمالسيليكا الرئوية (الشكل 339). يحدث الشكل العقدي عندما يكون هناك نسبة عالية من ثاني أكسيد السيليكون الحر في الغبار ومع التعرض الطويل للغبار.
في شكل تصلبي منتشرالعقيدات السيليكية النموذجية غائبة أو قليلة جدًا في الرئتين؛ وغالبًا ما توجد في العقد الليمفاوية المتشعبة. يتم ملاحظة هذا النموذج عند استنشاق الغبار الصناعي الذي يحتوي على نسبة منخفضة من ثاني أكسيد الكربون الحر
 السيليكون في السنوات الأخيرة، وبسبب استخدام تدابير مختلفة للوقاية من داء السحار السيليسي، أصبح الشكل المتصلب المنتشر من داء السحار السيليسي أكثر شيوعًا. بهذا الشكل، تظهر في الرئتين خيوط رفيعة عديدة من النسيج الضام والتصلب حول القصبات الهوائية والأوعية الدموية. ينمو النسيج الضام في الحاجز السنخي، حول القصبات الهوائية وحول الأوعية الدموية. يتطور انتفاخ الرئة على نطاق واسع وتشوه القصبات الهوائية وتضييق وتوسيع التجويف (توسع القصبات)،أشكال مختلفة من التهاب القصيبات والتهاب الشعب الهوائية (عادةً ما يكون نزفيًا متقشرًا ، وأقل قيحية في كثير من الأحيان). في بعض الأحيان يجدون شكل مختلطالسيليكا الرئوية.
السيليكون في السنوات الأخيرة، وبسبب استخدام تدابير مختلفة للوقاية من داء السحار السيليسي، أصبح الشكل المتصلب المنتشر من داء السحار السيليسي أكثر شيوعًا. بهذا الشكل، تظهر في الرئتين خيوط رفيعة عديدة من النسيج الضام والتصلب حول القصبات الهوائية والأوعية الدموية. ينمو النسيج الضام في الحاجز السنخي، حول القصبات الهوائية وحول الأوعية الدموية. يتطور انتفاخ الرئة على نطاق واسع وتشوه القصبات الهوائية وتضييق وتوسيع التجويف (توسع القصبات)،أشكال مختلفة من التهاب القصيبات والتهاب الشعب الهوائية (عادةً ما يكون نزفيًا متقشرًا ، وأقل قيحية في كثير من الأحيان). في بعض الأحيان يجدون شكل مختلطالسيليكا الرئوية.
العقيدات السيليكيةقد تكون نموذجية أو غير نمطية. بناء عاديالعقيدات السيليكوتيكية ذات شقين: بعضها يتشكل من حزم من النسيج الضام ذات موقع مركزي وبالتالي يكون لها شكل مستدير ، والبعض الآخر ليس له شكل مستدير ويتكون من حزم من النسيج الضام تدور في اتجاهات مختلفة (الشكل 340). غير نمطيالعقيدات السيليكية لها حدود غير منتظمة وتفتقر إلى ترتيب متحد المركز وشبيه بالدوامة لحزم الأنسجة الضامة. يوجد في جميع العقيدات العديد من جزيئات الغبار الموجودة بحرية أو في الخلايا البلعمية، والتي تسمى خلايا الغبار,أو coniophages(الشكل 341).
تتطور العقيدات السيليكاتية شمعة الحويصلات الهوائية و القنوات السنخيه، وكذلك في موقع الأوعية اللمفاوية. اللسان وسقف الفم
 أرز. 340.العقيدات السيليكية النموذجية:
أرز. 340.العقيدات السيليكية النموذجية:
أ - عقيدة مع ترتيب متحدة المركز من حزم الكولاجين. ب - عقيدات ذات ترتيب يشبه الدوامة من الحزم
المنسجات تبلعم جزيئات الغبار وتتحول إلى coniophages. مع الغبار الطويل والثقيل، لا تتم إزالة جميع خلايا الغبار، لذلك تتشكل تراكماتها في تجويف الحويصلات الهوائية والقنوات السنخية. تظهر ألياف الكولاجين بين الخلايا، و العقيدات الليفية الخلوية.تدريجيًا، تموت خلايا الغبار، ويزداد عدد الألياف - وهو أمر نموذجي عقيدات ليفية.وبطريقة مماثلة، يتم بناء العقيدات السيليكية في موقع الوعاء اللمفاوي.
مع السيليكات، في وسط العقد السيليكية الكبيرة، يتفكك النسيج الضام مع التكوين تجاويف سيليكية.يحدث التفكك بسبب التغيرات في الأوعية الدموية والجهاز العصبي للرئتين، وكذلك نتيجة عدم استقرار الموصل
 أرز. 341.داء السحار السيليسي.
أرز. 341.داء السحار السيليسي.
البلاعم السنخية (البلعمية) ؛ التكتلات والجزيئات الفردية من بلورات الكوارتز (Qu) في السيتوبلازم من البلاعم؛ أنا الجوهر؛ م - الميتوكوندريا. Lz - ليسوسوم. نمط حيود الإلكترون. x25,000 (حسب بوليكار)
النسيج العقدي من العقيدات والعقد السيليكية، والذي يختلف في التركيب الكيميائي الحيوي عن النسيج الضام الطبيعي. النسيج الضام السيليكوتي أقل مقاومة للكولاجيناز مقارنة بالأنسجة الطبيعية. في العقد الليمفاوية (التشعب، نقيري، في كثير من الأحيان في الصفاقي، عنق الرحم، فوق الترقوة) تم العثور على الكثير من غبار الكوارتز، والتصلب على نطاق واسع والعقيدات السيليكوتيكية. نادرًا ما توجد العقيدات السيليكية في الطحال والكبد ونخاع العظام. غالبًا ما يكون النصف الأيمن من القلب متضخمًا، حتى التطور النموذجي
القلب الرئوي. غالبًا ما يرتبط مرض السل بالسيليكا. ثم يتحدثون عنهالسل السيليكي, حيث، بالإضافة إلى العقيدات السيليكية والتغيرات السلية، ما يسمى
بؤر السل السيليكي. تدفق داء السيليكات مزمن. وينقسم إلى ثلاث مراحل (السحار السيليسي الأول والثاني والثالث). نادرا ما وجدتالسيليكا "الحاد" ، تتميز بتطور المرض وبداية الوفاة بعد فترة زمنية قصيرة (1-2 سنة). يتطور هذا السيليكا عندما يكون محتوى ثاني أكسيد السيليكون الحر في الغبار مرتفعًا جدًا.السيليكا المتأخرة
هو مرض يصيب العمال بعد عدة سنوات من تركهم مهنة مرتبطة بالتعرض للغبار.
هو مرض يصيب العمال بعد عدة سنوات من تركهم مهنة مرتبطة بالتعرض للغبار.السيليكات
- تغبر الرئة الناجم عن الغبار الذي لا يحتوي على ثاني أكسيد السيليكون الحر، ولكن السيليكات (حيث يكون في حالة مرتبطة بعناصر أخرى - المغنيسيوم والألمنيوم والحديد وما إلى ذلك). يتم توزيع السيليكات على نطاق واسع في الطبيعة ولها مجموعة متنوعة من الاستخدامات الصناعية. من بين السيليكات، يتم تمييز داء الأسبست، والتلك، والكاولين، والتلاحم، وتغبر الرئة الميكا، وما إلى ذلكو داء الأسبست، التلكوس
تغبر الرئة الميكا.
تغبر الرئة الميكا.داء الأسبست
- تغبر الرئة الذي يتطور عند الاتصال لفترة طويلة بغبار الأسبستوس. مسار المرض مزمن مع ضيق التنفس التدريجي والسعال وقصور القلب الرئوي.
التشريح المرضي.عند تشريح الجثة، فإن النتائج الثابتة هي نزلات توسفية، وفي كثير من الأحيان - التهاب الشعب الهوائية القيحي، القصبات الهوائية والتوسع القصبي مع تضخم الغدد المخاطية، والتغيرات التنكسية في الغضروف وتكلسها. من الواضح أن تلف القصبات الهوائية أثناء داء الأسبستوس يرتبط بشكل جزيئات الأسبستوس، التي تعلق جزيئاتها الحادة الطويلة في تجويف القصبات الهوائية والقصيبات باستمرار
إصابة وتهيج الغشاء المخاطي. في تجويف الصدر هناك على نطاق واسع التصاقات الجنبي،يتم سماكة غشاء الجنب بشكل ملحوظ. رئتين مكثف بسبب تكاثر النسيج الضام في الحاجز بين السنخات، بين الفصيصات، حول القصبات الهوائية والأوعية الدموية. على عكس داء السيليكات، لا يشكل داء الأسبست عقيدات وعقدًا متصلبة محددة بوضوح. في النسيج الضام المتضخم، تم العثور على تراكمات كبيرة من الغبار وتسلل صغير من المنسجات والخلايا اللمفاوية. تتميز بالحضور أجسام الأسبستوس,تمثل تكوينات صفراء فاتحة أو داكنة بطول 15-150 نانومتر، وسمك 1-5 نانومتر، ذات نهايات على شكل مضرب، وتتكون من أجزاء منفصلة؛ شكلها وحجمها مختلفان (الشكل 342). في الحالات الشديدة، يصل التصلب الخلالي إلى درجة حادة، وتصبح تجويف الحويصلات الهوائية بالكاد ملحوظة أو غير مرئية على الإطلاق.
الغدد الليمفاوية التشعبات القصبة الهوائية، القاعدية متضخمة قليلاً، كثيفة، تحتوي على الكثير من الغبار. هناك تضخم في الخلايا الشبكية البطانية، والتصلب البؤري أو المنتشر، ولكن دون تطور العقيدات. ما يسمى الثآليل الاسبستوس,تتميز بفرط التقرن الشديد والشواك. في كتل الثآليل القرنية، توجد ألياف - بلورات الأسبستوس - في الطبقات الشائكة والقاعدية، توجد خلايا ذات أشكال انشطارية وخلايا عملاقة متعددة النوى من أجسام غريبة.
موتمع داء الأسبست يحدث بسبب الالتهاب الرئوي المصاحب وفشل القلب الرئوي بسبب انتفاخ الرئة والسل. عندما يتم الجمع بين داء الأسبست مع مرض السل، فإنهم يتحدثون عنه السل الاسبستوس.الأشخاص الذين يموتون بسبب داء الأسبستوس غالبًا ما يصابون به ورم الظهارة المتوسطةو سرطان الرئتين.
 أرز. 342.أجسام الأسبستوس في الرئة: أ، ب - أشكال مختلفة من الهيئات
أرز. 342.أجسام الأسبستوس في الرئة: أ، ب - أشكال مختلفة من الهيئات
تالكوز
تالكوز- تغبر الرئة الناتج عن التلك. مسار المرض مزمن.
التلك - سيليكات المغنيسيوم (3MgOx4SiO 2 xH 2 O)، تحتوي على 29.8-63.5٪ ثاني أكسيد السيليكون؛ لا يذوب في الماء. ويستخدم التلك في صناعات المطاط والسيراميك والورق والمنسوجات والعطور والطلاء والورنيش.
التشريح المرضي.تم العثور على المتوفى مشتركا التصاقات الجنبي.النسيج العقدي من العقيدات والعقد السيليكية، والذي يختلف في التركيب الكيميائي الحيوي عن النسيج الضام الطبيعي. النسيج الضام السيليكوتي أقل مقاومة للكولاجيناز مقارنة بالأنسجة الطبيعية. رئتين تم العثور على التصلب الخلالي المنتشر مع سماكة الحاجز بين الأسناخ، والتصلب حول القصبة وحول الأوعية الدموية، ورواسب غبار التلك الموجودة داخل وخارج خلايا الغبار. يبدو النسيج الضام المتضخم وكأنه حبال سميكة، حيث تكون فجوات الحويصلات الهوائية المضغوطة بالكاد مرئية. هناك مناطق تصلب دخنية أو أكبر لا تشبه العقيدات السيليكية النموذجية. في بعض الأحيان ما يسمى أجسام التلكوس(الشكل 343). يتم الكشف باستمرار عن توسع القصبات وانتفاخ الرئة.
في التشعب والقاعدية في تم العثور على كمية كبيرة من غبار التلك والتصلب الواضح. غالبا ما ينضم السل إلى التالك، مما يسبب مرض السل.
أثناء العمليات في تجويف البطن، يمكن أن يصل التلك المستخدم في مسحوق القفازات المطاطية إلى سطح الجرح والصفاق ويسبب الالتهاب مع تكوين الالتصاقات والعقيدات اللاحقة - الأورام الحبيبية. في مثل هذه الحالات نتحدث عنها التالك الجراحي.تشبه الأورام الحبيبية مرض السل مجهريا، لكن الخلايا العملاقة لها طابع خلايا الجسم الغريب. بين الخلايا الحبيبية وفي الخلايا العملاقة تظهر جزيئات غبار التلك على شكل بلورات وصفائح على شكل إبرة، وهو ما يميز هذه الأورام الحبيبية أيضا عن الأورام السلية.
 أرز. 343.جسم تالكوس. نمط حيود الإلكترون
أرز. 343.جسم تالكوس. نمط حيود الإلكترون
تغبر الرئة الميكا
تغبر الرئة الميكا- تغبر الرئة الناتج عن غبار الميكا - نادر وله مسار مزمن وحميد نسبيًا.
الميكا هو معدن، وهو عبارة عن ألومينوسيليكات يحتوي على الماء. الممثلون الرئيسيون للميكا هم المسكوفيت والبيوتيت والفلوجونيت. يختلف محتوى ثاني أكسيد السيليكون والألمنيوم والمركبات الأخرى في الميكا المختلفة.
التشريح المرضي.وكقاعدة عامة، يجدون النزلة التقشرية التهاب شعبي،توسع القصبات الخفيف وانتفاخ الرئة المعتدل. في رئتين تم العثور على مرض التصلب الخلالي على نطاق واسع، ولوحظ تطور النسيج الضام في الحاجز بين الأسناخ، حول القصبات الهوائية والأوعية الدموية، وغبار الميكا و"أجسام الميكا" المشابهة للأسبستوس. توجد رواسب الغبار والتصلب في العقد الليمفاوية.
داء المعادن
يشمل داء المعدنين داء الحديد، والألمنيوم، والبريليوس، والتيتانوز، والباريتوس، والتضيق، وما إلى ذلك. داء الحديد والألمنيومو داء البريليوز.
داء الحديد
داء الحديد (تغبر الرئة Siderotica)- تغبر الرئة، الذي يحدث في عمال المناجم الذين يستخرجون الهيماتيت (خام الحديد الأحمر، أكسيد الحديد الطبيعي Fe 2 O 3)، في عمال المسابك، وعمال تلميع المعادن، وعمال إنتاج المسامير، والنقاشين، واللحامين الكهربائيين.
طريقة تطور المرض.وكان هناك رأي مفاده أن تليف الرئة لا يحدث بسبب غبار الحديد، بل بسبب خليط من ثاني أكسيد السيليكون، لذلك اعتبرت مثل هذه الحالات بمثابة داء السيليكوسيدرحاليا، يتم رفض ضرر الغبار المحتوي على الحديد، لأنه يسبب التليف الرئوي.ومع ذلك، فإن هذا التليف أضعف مما هو عليه في السيليكا والسحار السيليسي، وهو ما يحدد المسار طويل الأمد والحميد للعملية الرئوية. على ما يبدو، فإن المسار الحميد لتصلب الرئة في داء الحديد يرجع إلى حقيقة أن غبار الحديد غير سام ويفرز بشكل جيد عن طريق البلاعم من خلال شجرة الشعب الهوائية.
التشريح المرضي.هناك داء الحديد الأحمر والأسود. داء الحديد الأحمربسبب الغبار الذي يحتوي على أكاسيد الحديد. يزداد حجم الرئتين ولونها بني مصفر-أحمر. السدر الأسودينشأ من الغبار مع أكسيد الحديدوز أو مركبات ثاني أكسيد الكربون والفوسفات. تصبح الرئتان سوداء وتشبه رئتي الجمرة الخبيثة.
في تم العثور على التصلب الخلالي الخفيف ، العقيدات تحت الدخنية والدخنية(الشكل 344) ويتكون من تراكمات من الخلايا الغبارية المملوءة بجزيئات غبار الحديد (التفاعل مع الحديد إيجابي). تم العثور على عدد قليل من ألياف الكولاجين بين خلايا الغبار. في في يجدون الكثير من الغبار والتصلب المنتشر الكبير.
 أرز. 344. Siderosis في الرئتين:
أرز. 344. Siderosis في الرئتين:
أ - العقيدات الفرعية. ب - العقيدات الدخنية
ألومينيز
ألومينيز("رئة الألومنيوم") - تغبر الرئة الذي يتطور نتيجة استنشاق أبخرة وغبار الألومنيوم المعدني ومركباته.
يستخدم الألومنيوم لإنتاج السبائك - برونز الألومنيوم والنحاس والدورالومين - لبناء الطائرات وتصنيع مختلف المنتجات وأدوات المائدة ومسحوق الألعاب النارية ومسحوق الأصباغ. يتم استخدام الشب الألومنيوم في صناعة النسيج.
يحدث ألم شديد بين العمال العاملين في رش صبغ الألومنيوم، وإنتاج مسحوق الألومنيوم الناري، وعند إنتاج الألومنيوم من البوكسيت عن طريق التحليل الكهربائي، وفي إنتاج المواد الكاشطة الاصطناعية. يتطور المرض لدى بعض المرضى بسرعة كبيرة وتتطور تغيرات حادة في الرئتين بعد 1-2 سنة من العمل في المؤسسة.
التشريح المرضي.النسيج العقدي من العقيدات والعقد السيليكية، والذي يختلف في التركيب الكيميائي الحيوي عن النسيج الضام الطبيعي. النسيج الضام السيليكوتي أقل مقاومة للكولاجيناز مقارنة بالأنسجة الطبيعية. رئتين وجدوا التصلب الخلالي على نطاق واسع مع انتشار النسيج الضام في الحاجز بين الأسناخ، حول القصبات الهوائية والأوعية مع تشكيل مناطق التصلب بأحجام مختلفة. يوجد عدد قليل من الخلايا في النسيج الضام، فقط في الأماكن التي يمكن رؤية تسلل الخلايا اللمفاوية والبلازما إليها. تمتلئ شمعة الحويصلات الهوائية المحفوظة بخلايا غبار تحتوي على جزيئات الألومنيوم. مرارًا تغييرات توسع القصبات ،انتفاخ الرئة البؤري، وخاصة عند حواف الرئتين. الغدد الليمفاوية تشعبات القصبة الهوائية متضخمة إلى حد ما، كثيفة، رمادية-سوداء، مع خيوط من النسيج الضام الرمادي-الأبيض. قلب عند تضخمه، يتضخم جدار البطين الأيمن.
البريليوم
داء البريليا الرئوي- تغبر الرئة الناجم عن غبار أو أبخرة معدن البريليوم (Be) ومركباته - أكسيد (BeO)، فلوريد البريليوم (BeF 2)، وغيرها، وهي شديدة السمية.
يحدث داء البيريليوم في كثير من الأحيان عند العمال الذين ينتجون البريليوم من الخام أو سبائكه. تُستخدم سبائك البريليوم مع المغنيسيوم والنحاس والألومنيوم لصنع أجزاء صلبة بشكل خاص لا تشتعل أثناء الاحتكاك، لذلك يستخدم البريليوم على نطاق واسع في صناعة الأدوات وهندسة الطائرات. يعمل البريليوم كمصدر للنيوترونات، التي ينبعث منها تحت تأثير جسيمات ألفا وأشعة جاما.
طريقة تطور المرض.يعتمد تأثير البريليوم على الجسم على التغير في استقلاب البروتين، مما يؤدي إلى تطور عملية المناعة الذاتية. لعبت دورا هاما في التسبب في المرض عن طريق توعية الجسم لمركبات البريليوم، والتي لها خصائص ناشبة، وهو ما يفسر تطور الورم الحبيبي.
التشريح المرضي.هناك نوعان من داء البريليوز - الحاد والمزمن.
في شكل حاديتم اكتشاف الالتهاب الرئوي من خلال الإفرازات التي تحتوي على العديد من الخلايا الظهارية السنخية والخلايا اللمفاوية والبلازما والعدلات وخلايا الدم الحمراء. في المراحل اللاحقة، تظهر العقيدات الدخنية في الحاجز بين الأسناخ والحويصلات الهوائية. الأورام الحبيبية البريليوم.في المراحل المبكرة، تتكون الأورام الحبيبية من خلايا المنسجات، والخلايا الشبيهة بالظهارة، وعدد صغير من الخلايا العملاقة اللمفاوية، والبلازما، واللانجانية، أو خلايا الجسم الغريب. في المراحل اللاحقة، تظهر الألياف المحبة للأرجيروفيل والكولاجين في الأورام الحبيبية وتتحول العقيدات إلى عقدة متصلبة.
في الأورام الحبيبية هناك تكوينات تعطي رد فعل إيجابي للحديد، ما يسمى أجسام محارية (على شكل صدفة).(الشكل 345) بقطر يصل إلى 100 ميكرون.
 في شكل مزمنلوحظ داء البريليوز والتصلب الرئوي الخلالي وتطور الأورام الحبيبية الدخنية (الورم الحبيبي البريليوم المزمن).في بعض الأحيان يكون هناك العديد من الأورام الحبيبية (البريليوسيس الدخني) ،تندمج مع بعضها البعض لتشكل عقيدات بيضاء رمادية يصل قطرها إلى 2 مم وأكبر منها يصل إلى 1.5 سم. تم العثور على عقيدات في تجويف الحويصلات الهوائية والقنوات السنخية والقصبات الهوائية والقصبات الهوائية الصغيرة، مما يؤدي إلى التهاب القصيبات المسدودة.
في شكل مزمنلوحظ داء البريليوز والتصلب الرئوي الخلالي وتطور الأورام الحبيبية الدخنية (الورم الحبيبي البريليوم المزمن).في بعض الأحيان يكون هناك العديد من الأورام الحبيبية (البريليوسيس الدخني) ،تندمج مع بعضها البعض لتشكل عقيدات بيضاء رمادية يصل قطرها إلى 2 مم وأكبر منها يصل إلى 1.5 سم. تم العثور على عقيدات في تجويف الحويصلات الهوائية والقنوات السنخية والقصبات الهوائية والقصبات الهوائية الصغيرة، مما يؤدي إلى التهاب القصيبات المسدودة.
الغدد الليمفاوية تشعبات القصبة الهوائية ونقير الرئتين، وتشعبات عنق الرحم تكون بيضاء-رمادية أو صفراء أو سوداء مع أورام حبيبية مميزة، ولكن بدون نخر ورواسب جيرية. تم العثور على الأورام الحبيبية في الكبد و طحال. عندما تدخل جزيئات البريليوم من خلال الجلد التالف، فإنها تظهر في الأنسجة تحت الجلد، حيث تتشكل درنات تذكرنا بمرض السل، حيث يمكن ملاحظة نخر في مركزها.
داء الكربونات
من بين الكاربوكونيوزات، الجمرة الخبيثة والجرافيت هي الأكثر شيوعًا. سنركز فقط على الجمرة الخبيثة.
الجمرة الخبيثة
الجمرة الخبيثة- تغبر الرئة الذي يتطور مع استنشاق غبار الفحم لفترة طويلة. تتسبب صبغة الفحم في تطور مرض التصلب الذي تعتمد درجته على طبيعة الفحم وتكوين الصخور التي تقع فيها طبقات الفحم. وبالتالي، فإن استنشاق غبار الجمرة الخبيثة يؤدي إلى الإصابة بالتصلب الرئوي بشكل أكثر وضوحًا من تأثير غبار الفحم البيتوميني. غبار الفحم الخشبي يكاد لا يسبب التصلب.
وفقًا لعدد من الباحثين، يرتبط التصلب الرئوي أثناء الإصابة بالجمرة الخبيثة إلى حد كبير أو حتى كليًا بعمل ثاني أكسيد السيليكون الموجود بكميات مختلفة في طبقات الفحم، كما أن غبار الفحم نفسه ليس له خاصية تصلب. ويعتقد الباحثون المحليون أن غبار الفحم يؤدي إلى تطور مرض التصلب، ولكنه أقل وضوحا من غبار الكوارتز.
وكقاعدة عامة، تستمر الجمرة الخبيثة النقية لفترة أطول وهي أكثر حميدة من داء السحار السيليسي، لأن غبار الفحم يفرز بشكل جيد عن طريق البلاعم من خلال الشعب الهوائية والتصريف اللمفاوي للرئتين. يكون التصلب أكثر وضوحًا إذا كان الغبار يحتوي على خليط كبير من ثاني أكسيد السيليكون. في مثل هذه الحالات نحن نتحدث عن تغبر الرئة المختلط - داء الجمرة الخبيثةأو داء الجمرة السيليكية.
التشريح المرضي.يتميز التصلب المصاحب لمرض الجمرة الخبيثة بتطور النسيج الضام في الأماكن التي يترسب فيها غبار الفحم - الحاجز بين السنخات، حول الأوعية الدموية والشعب الهوائية. يوجد الغبار في العديد من خلايا الغبار (الشكل 346) وخارجها. في مرض الجمرة الخبيثة، تسمى مناطق النسيج الضام المتكونة حديثًا والتي تحتوي على خلايا غبارية الآفات الجمرة الخبيثة.عندما تندمج بؤر الجمرة الخبيثة الصغيرة، تنشأ بؤر كبيرة العقد الجمرة الخبيثة.
 أرز. 346.الجمرة الخبيثة. البلاعم السنخية. جزيئات الفحم الملتهمة (C) في السيتوبلازم؛ توسيع أنابيب الشبكة الإندوبلازمية (ER). أنا نواة البلاعم. x14,000 (حسب بوليكار)
أرز. 346.الجمرة الخبيثة. البلاعم السنخية. جزيئات الفحم الملتهمة (C) في السيتوبلازم؛ توسيع أنابيب الشبكة الإندوبلازمية (ER). أنا نواة البلاعم. x14,000 (حسب بوليكار)
في منتشر تصلب الرئة الجمرة الخبيثةتبين أن مناطق كبيرة من الرئتين خالية من الهواء، وكثيفة، ورمادية-سوداء، وأردوازية اللون، وبالتالي تسمى التغييرات لائحة,أو الجمرة الخبيثة، تصلب الرئة.
مع مرض الجمرة الخبيثة، يتطور التهاب الشعب الهوائية المزمن والالتهاب الرئوي البؤري المتكرر. انتفاخ الرئة عادة ما يكون موجودا. بسبب اضطرابات الدورة الدموية والتعرض المباشر لكميات كبيرة من غبار الفحم، يمكن أن تتعرض أنسجة الرئة للنخر والتليين مع تكوين تجاويف ذات شكل غير منتظم أو مستدير، مع جدران سوداء متهالكة ومحتويات سوداء متفتتة. تسمى هذه الأشكال من الجمرة الخبيثة، المصحوبة بنفث الدم والتي تشبه السل الرئوي، الاستهلاك الأسود.
الغدد الليمفاوية مع الجمرة الخبيثة الشديدة، فإنها تلتصق بجدار القصبة الهوائية أو الشعب الهوائية، ومن الممكن اختراق كتل الفحم في تجويف شجرة الشعب الهوائية، تليها الطموح إلى الرئتين وتطور الالتهاب الرئوي والخراج والغرغرينا في الرئتين. مع تصلب رئوي كبير وانتفاخ الرئة، تضخم القلب الأيمن.
تغبر الرئة من الغبار المختلط
تشمل هذه المجموعة داء الجمرة الخبيثة، داء الحديد الحديدي، داء الحديد الحديدي، تغبّر الرئة لدى عمال اللحام الكهربائيوإلخ.
وأهمها هو داء الجمرة الخبيثة، أو داء الجمرة الخبيثة (انظر. الجمرة الخبيثة).
تغبر الرئة من الغبار العضوي
من بين الغبار العضوي، هناك أهمية كبيرة للبكتيريا والفطريات المختلفة (خاصة جراثيم الشعيات المحبة للحرارة)، والغبار الذي يحتوي على مستضدات من أصل حيواني ونباتي، والأدوية. يحدث تغبّر الرئة عند الأشخاص العاملين في الزراعة ("رئة المزارع")، وتربية الدواجن ("رئة مزارع الدواجن")، وتربية الحيوانات، وكذلك معالجة القطن، وصناعة النسيج (داء السُّحار - من الكلمة اليونانية. byssos- الكتان) وصناعة الأدوية.
طريقة تطور المرض.في تطور التغيرات القصبية والرئوية في تغبر الرئة الناتج عن الغبار العضوي، تعتبر عمليات الحساسية والأمراض المناعية ذات أهمية كبيرة. هذه هي التفاعلات التأتبية وتفاعلات الحساسية المفرطة الفورية، وهي سمة من سمات الربو القصبي، وكذلك التفاعلات المناعية مع تلف الأوعية الدموية الدقيقة في الرئتين وتطور الالتهاب الرئوي.
التشريح المرضي."رئة المزارع"، مثل "رئة مزارع الدواجن"، تعتمد على الشكل التهاب الحويصلات الهوائية التحسسي خارجي المنشأ(انظر الفصل أمراض الرئة الخلالية).يتميز داء البيسينيات ب التهاب الشعب الهوائية الانسدادي المزمن والربو القصبي(سم. أمراض الرئة المزمنة غير المحددة).
الأمراض المهنية الناتجة عن التعرض للعوامل الجسدية
ومن هذه الأمراض ذات الاهتمام السريري الأكبر: مرض تخفيف الضغط، والأمراض الناتجة عن التعرض للضوضاء الصناعية (مرض الضوضاء)، والاهتزازات (مرض الاهتزاز)، والأمراض الناتجة عن التعرض للموجات الكهرومغناطيسية ذات الترددات الراديوية، وكذلك الإشعاعات المؤينة (مرض الإشعاع). ).
مرض الكايسون (تخفيف الضغط).
مرض الكايسونيحدث أثناء الانتقال السريع من ارتفاع ضغط الدم إلى الوضع الطبيعي. يحدث بين العاملين في القيسونات أثناء بناء الجسور والسدود والأرصفة والأنفاق وما إلى ذلك. تحت تأثير الضغط المتزايد في الغواصات، يتم امتصاص النيتروجين من الهواء المستنشق بشكل مفرط عن طريق الأنسجة والدم. أثناء الانتقال السريع إلى جو ذي ضغط طبيعي (تخفيف الضغط)، لا يتوفر للنيتروجين المنطلق من الأنسجة الوقت الكافي ليتم إطلاقه عبر الرئتين ويتراكم في الأنسجة والأوعية الدموية والليمفاوية على شكل فقاعات، مما يؤدي إلى انسداد تجويف الرئة. السفن (مرض بالاكتئاب).وهذا يسبب اضطرابات في الدورة الدموية وتغذية الأنسجة. يمكن أن تحدث الوفاة على الفور، بعد عدة ساعات أو عدة (1-20) يومًا من مغادرة الغرفة المغطاة.
التشريح المرضي.في بداية سريعة للوفاة غالبًا ما تتم ملاحظة صرامة الموت الشديدة. عند الضغط على الجلد، يلاحظ الفرقعة بسبب تراكم الغازات في الأنسجة تحت الجلد وتطور انتفاخ الرئة، الذي يغطي الوجه أحيانًا. في بعض الأماكن
يتمتع الجلد بمظهر رخامي نتيجة التوزيع غير المتساوي للدم في الأوعية. بسبب الاختناق، يبقى دم غالبية المتوفى سائلاً. تم العثور على التمزق في العديد من الأعضاء. في الفحص المجهري توجد فقاعات الغاز في التجاويف المتوسعة للقلب الأيمن والأوعية التاجية، والوريد الأجوف السفلي، وأوعية الرئتين والدماغ والحبل الشوكي وأغشيتهما وأوعية الكبد والطحال والأمعاء الدقيقة. تظهر بوضوح في الأوعية الدموية الكبيرة، وخاصة الأوردة: يأخذ الدم الموجود في الأوعية مظهرًا رغويًا. ويلاحظ فقر الدم الشديد في الأنسجة والأعضاء. في رئتين تم العثور على تورم ونزيف وانتفاخ الرئة الخلالي. التجاويف قلوب توسعت قليلا. في الكبد وقد لوحظت ظاهرة الانحطاط الدهني. في الرأس و الحبل الشوكي تؤدي اضطرابات الدورة الدموية والليمفاوية إلى تغيرات ضمورية في الخلايا العصبية وظهور بؤر إقفارية لتليين أنسجة المخ مع تطور الخراجات لاحقًا في هذه المناطق. يمكن أن تكون نتيجة التغيرات في الحبل الشوكي وشلل جزئي في أعضاء الحوض التهاب المثانة القيحي والتهاب الحويضة والكلية القيحي الصاعد.
في التعرض على المدى الطويل زيادة الضغط الجوي فيما يتعلق باضطرابات الدورة الدموية الناشئة في العظام الأنبوبية الطويلة، وخاصة في الأطراف السفلية، يكشف عن بؤر تخلخل محاطة بمنطقة التصلب، وكذلك بؤر نخر العقيم للأنسجة العظمية، وأحيانا مع التهاب العظم والنقي الثانوي. يحدث ضمور الغضاريف في المفاصل مع تطور تشوه هشاشة العظام والتهاب المفاصل.
الأمراض الناجمة عن التعرض للضوضاء الصناعية (مرض الضوضاء)
تحت تأثير الضوضاء الصناعية، يعاني العمال في عدد من المهن (صانعي الغلايات، والمبرشمين، وما إلى ذلك) من تغيرات مورفولوجية مستمرة في جهاز السمع. هم أساس ما يسمى مرض الضوضاء.
التشريح المرضي.في الجزء المحيطي من العصب القوقعي (ن. القوقعةص س)لوحظت تغيرات ضمورية مماثلة لتلك التي لوحظت عند التعرض لمواد سامة مختلفة. توجد تغيرات في الخلايا العصبية للعقدة الحلزونية، وكذلك في الألياف العصبية المايلينية، وهي العمليات الطرفية للخلايا ثنائية القطب للعقدة الحلزونية، المتجهة إلى عضو كورتي.
مع درجة شديدة من الصمم هناك ضمور العضو الحلزوني (الكورتي).في جميع تجعيد القوقعة. ويظهر في مكانه سلك مسطح من الخلايا المكعبة التي يندمج معها الغشاء الدهليزي. توجد الألياف العصبية المحفوظة في الضفائر العلوية للقوقعة، ضامرة جزئيًا أو كليًا - في الضفائر الوسطى والرئيسية. في هذا الصدد، تحدث تغييرات ضامرة في العقدة الحلزونية، حيث يتم الحفاظ على الخلايا العصبية الفردية فقط. تغييرات في العصب السمعي والجهاز الطرفي للعصب الدهليزي
ومع ذلك، قد تكون غائبة. يحدث تصلب في مفاصل العظيمات السمعية. عند التعرض للضوضاء والأصوات فائقة القوة، يحدث تلف وموت عضو كورتي، وتمزق طبلة الأذن، مصحوبًا بنزيف من الأذنين.
الأمراض الناتجة عن التعرض للاهتزازات (مرض الاهتزازات)
مرض الاهتزازيحدث بين العمال الذين يتعاملون مع معدات الاهتزاز. ويشمل ذلك المطارق الهوائية للحفر وتكسير الخام والفحم، وسك وتقطيع المنتجات المعدنية، وكذلك منشآت طحن وتلميع المنتجات المعدنية والخشبية، ومنشآت ضغط الخرسانة، وأسطح الطرق الإسفلتية، ودق الأكوام، وما إلى ذلك.
يعتمد مرض الاهتزاز على نوع غريب الاهتزاز الوعائي الوعائي ،أحد أعراضها الرئيسية هو تشنج الأوعية الدموية ليس فقط الصغيرة، ولكن أيضًا الأوعية الدموية الكبيرة. بالإضافة إلى التشنج الوعائي، لوحظ في بعض الأحيان التكفير.
التشريح المرضي.بناءً على دراسة عينات الخزعة المأخوذة من الأشخاص الذين يعملون بمطارق التثبيت، فقد ثبت أنه بسبب تشنج الأوعية الدموية، تحدث تغييرات في النوع طمس التهاب الشريان(الشكل 347). بسبب وجود تغيرات الأوعية الدموية، تظهر التغيرات الغذائية في الجلد والأظافر، وتتطور الغرغرينا في الأصابع والقدمين. يؤدي الضغط طويل الأمد على عضلات الأدوات والتغيرات في الحبل الشوكي والأعصاب الطرفية المقابلة إلى ضمور عضلات الساعد والمنطقة فوق الكتف والعضلات الدالية والمعينية. في الجهاز العظمي المفصلي - مفاصل الكوع والكتف، وعظام اليد - تلف الأوتار والعضلات،
 أرز. 347.مرض الاهتزاز. تغيرات الأوعية الدموية مثل التهاب باطنة الشريان
أرز. 347.مرض الاهتزاز. تغيرات الأوعية الدموية مثل التهاب باطنة الشريان
الكبسولات المفصلية والغضاريف والأطراف المفصلية والمناطق المجاورة للعظام مع ترسيب أملاح الكالسيوم في الأوتار وتكوين الأنسجة العظمية. في العظام، يتم ملاحظة بؤر النخلة الكيسي وبؤر التصلب، وكذلك مع ترسب أملاح الكالسيوم فيها. غالبًا ما توجد في رؤوس عظام الرسغ وفي المشاش البعيدة للكعبرة والزند. في عظام الرسغ، غالبًا ما تكون بؤر التصلب والخراجات موضعية في العظام الهلالية والرأسية والزورقية. في حالة وجود الخراجات، قد يحدث كسر العظام المرضي. تطور تشوه التهاب المفاصل ممكن.
تحدث التغيرات العظمية المفصلية بسبب انتهاك تشتت الغرويات الأنسجة، أي. تغيير في الخواص الفيزيائية والكيميائية للأنسجة، ونتيجة لذلك تفقد أنسجة العظام القدرة على ربط أملاح الكالسيوم.
الأمراض الناجمة عن التعرض لموجات الترددات الراديوية الكهرومغناطيسية
على مدى العقود الماضية، تم استخدام نطاقات مختلفة من موجات التردد الراديوي الكهرومغناطيسي (EMW) على نطاق واسع في العديد من الصناعات. وهي تشغل جزءًا من الطيف الكهرومغناطيسي بأطوال موجية تتراوح من بضعة ملليمترات إلى عشرات الآلاف من الأمتار. كلما زاد تردد الاهتزاز، كلما كان الطول الموجي أقصر. ولذلك، فإن المصطلحين "الموجات القصيرة جدًا" (VHF) و"الموجات فائقة التردد" (UHF) متساويان. يتكون أقصر جزء من الطول الموجي في الطيف الكهرومغناطيسي من موجات فائقة التردد (موجات ميكروويف)، والتي تسمى أيضًا موجات الميكروويف (MCW) وتغطي النطاق من 1 مم إلى 1 متر. وبجوارها مباشرة توجد VHF - UHF، والتي لها الطول الموجي من 1 إلى 10 م، ثم اتبع KB - HF، والتي لها طول موجي من 10 إلى 1000 م أو أكثر.
لقد وجدت الموجات MHF وVHF وHF تطبيقًا واسعًا في مجال الرادار والملاحة الراديوية وعلم الفلك الراديوي والأرصاد الجوية الراديوية واتصالات الوصلات الراديوية والبث الإذاعي والتلفزيون والعلاج الطبيعي. يتطلب الاستخدام الواسع النطاق للأطوال الموجية للترددات الراديوية المختلفة في العديد من الصناعات دراسة آثارها البيولوجية على الجسم. لا توجد وفيات حادة بين الأشخاص الذين يتعرضون للموجات الكهرومغناطيسية ذات الترددات الراديوية، لذلك تم وصف التغيرات في الأعضاء في الحيوانات فقط تحت تأثير الموجات الكهرومغناطيسية عالية الشدة.
التشريح المرضي.في نتيجة قاتلة نتيجة التعرض للموجات الكهرومغناطيسية، تتميز ظاهرة ارتفاع درجة الحرارة. عند تشريح الجثة، وجدوا تيبسًا شديدًا للموت، ووفرة في الدماغ وجميع الأعضاء الداخلية، ونزيفًا عديدة في الدماغ، والأغشية المصلية والأعضاء الداخلية. عضلة القلب لها مظهر مسلوق. كشف الفحص المجهري عن نخر تخثري للألياف العضلية في عضلة القلب، وانحطاط القطيرات الدهنية الدقيقة لخلايا الكبد في الكبد، وانحطاط البروتين في ظهارة الأنبوب الملتف في الكلى. في بعض الأحيان توجد بؤر نخر في الكبد والكلى. في الخصيتين، لوحظ نخر الظهارة الجرثومية، في المبايض - موت البصيلات البدائية.
الصيد، في الجهاز العصبي - تفريغ حاد في السيتوبلازم وتحلل الخلايا العصبية بشكل رئيسي في الأقسام الخضرية (منطقة المهاد والمراكز الخضرية للنخاع المستطيل).
التعرض المزمن تتسبب الموجات الكهرومغناطيسية منخفضة الشدة من الترددات الراديوية ذات النطاقات المختلفة الموجودة في الصناعة في حدوث خلل في الجهاز العصبي والقلب والأوعية الدموية والغدد التناسلية. تم العثور على التغيرات المورفولوجية الأكثر دراماتيكية في الجهاز العصبي، وخاصة في تكويناته الرقيقة - المشابك العصبية والألياف العصبية الحساسة لمناطق المستقبلات في الجلد والأعضاء الداخلية. تم الكشف عن تغييرات كبيرة في منطقة ما تحت المهاد، حيث يتم انتهاك وظيفة الإفراز العصبي للخلايا العصبية، والذي يصاحبه انخفاض مستمر في ضغط الدم. تم العثور على انحطاط دهني للألياف العضلية في عضلة القلب. يحدث ضمور ونخر الظهارة الجرثومية في الخصيتين. التغييرات في الأعضاء الداخلية الأخرى ضئيلة. يتم الحفاظ على نفس اتجاه التغييرات المورفولوجية الرئيسية لكامل نطاق موجات الراديو. ومع ذلك، فإن شدة العملية المرضية تقل مع إطالة موجة الموجات الكهرومغناطيسية للترددات الراديوية.
الأمراض الناجمة عن التعرض للإشعاعات المؤينة (مرض الإشعاع)
في الوقت الحالي، أصبح استخدام الإشعاعات المؤينة واسع الانتشار. وفي هذا الصدد، زاد بشكل كبير عدد الأشخاص الذين لديهم اتصال بمصادر الإشعاع المختلفة.
يمكن أن تكون مصادر الإشعاع المؤين محطات الطاقة النووية والمفاعلات، والمحركات النووية على السفن البحرية والغواصات، ومنشآت الأشعة السينية والأشعة السينية في المؤسسات الطبية، والنظائر المشعة المستخدمة في البحث العلمي والصناعة والزراعة والطب. بالإضافة إلى ذلك، يتعين على البشر التعامل مع الإشعاع في الفضاء. عندما يتعرض الجسم للإشعاعات المؤينة، فمن الممكن أن يتطور إلى متلازمة سريرية، تعرف بأنها مرض الإشعاع.
تعتمد درجة شدة التأثير البيولوجي للإشعاع المؤين إلى حد كبير على: أ) عمق تغلغل الإشعاع؛ ب) كثافة التأين، والتي تُفهم على أنها عدد الأيونات المتكونة لكل وحدة مسار للجسيمات. يختلف عمق الاختراق وكثافة التأين باختلاف أنواع الإشعاع. تتمتع أشعة جاما والأشعة السينية والنيوترونات بقدرة اختراق أكبر؛ أما أشعة ألفا وبيتا، عند الكثافات العالية، فلها قدرة اختراق منخفضة. تتميز الأشعة الكونية (الجسيمات الثقيلة) بقدرة اختراق عالية جدًا. يمكن أن يحدث التأثير البيولوجي للإشعاع المؤين تحت تأثير مصادر الإشعاع الخارجية (أشعة جاما، الأشعة السينية، النيوترونات، الأشعة الكونية)، وكذلك نتيجة للإشعاع الداخلي عند دخول المواد المشعة إلى الجسم. خطورة البيولوجية
تعتمد تأثيرات الإشعاع المؤين أثناء التعرض الداخلي على: 1) طبيعة توزيع المادة المشعة في الجسم. 2) طرق وسرعة القضاء عليه. 3) فترة الانحلال الإشعاعي.
التأثير البيولوجي يتم تحديد الإشعاع المؤين من خلال بعض ميزات التفاعل الأساسي للطاقة الإشعاعية وتفاعل أنسجة الجسم. نقطة البداية هي تأثير التأين وإثارة الذرات في هياكل أعضاء وأنسجة الجسم. بعد التأثير الفيزيائي الأولي للإشعاع، تحدث تحولات كيميائية إشعاعية مكثفة في البيئة، مما يميز المرحلة الثانية من العمليات التي تتطور أثناء التشعيع: تمثل هذه الظواهر شكلاً بيولوجيًا عامًا من التفاعلات المتأصلة في مختلف الأعضاء والأنظمة. أثناء التشعيع، تعلق أهمية كبيرة على تأين الماء الغني بجميع الأنسجة الحية، مما يؤدي إلى تكوين منتجات غير عادية في أنسجة الجسم على شكل جذور نشطة وعوامل مؤكسدة قوية. مدة وجود الجذور الحرة في الأنسجة قصيرة جدًا (تُقاس بأجزاء من الألف من الثانية)، لكن التفاعل المتسلسل في الأنسجة قد بدأ بالفعل. لقد ثبت أن التشعيع يعطل العمليات الكيميائية الحيوية الأولية. تحدث تغيرات في تشتت ولزوجة المحاليل الغروية (الهيالورونيداز - نظام حمض الهيالورونيك). عند الجرعات العالية، لوحظ تمسخ البروتينات. عند الجرعات المنخفضة، تم الكشف عن التحولات في عدد من أنظمة الإنزيمات. نشاط الإنزيمات التي تنظم عملية التمثيل الغذائي للأحماض النووية والبروتينات والكربوهيدرات، يتم تعطيل تخليق الأحماض الدهنية المشبعة وغير المشبعة في نخاع العظام. هناك أدلة على أن منتجات التحليل الشعاعي للماء تحول مجموعات إنزيمات السلفهيدريل النشطة إلى مجموعات ثاني كبريتيد غير نشطة. كما لوحظت تغييرات في أنظمة إنزيمات الخلايا الأخرى التي تلعب دورًا مهمًا في حياتها. يؤدي تعطيل أنظمة الإنزيم أيضًا إلى وقف انقسام الخلايا الانقسامية. ونتيجة لذلك، تتعطل عمليات التجديد.
تثبيط النشاط الانقسامي يمكن اعتباره أحد المظاهر المحددة للتأثير البيولوجي للإشعاع المؤين، وبالتالي فإن الأعضاء التي تتجدد بنيتها في ظل ظروف التجدد الفسيولوجي والتعويضي بسبب التجدد الخلوي تكون أكثر عرضة للخطر. وتشمل هذه الأعضاء المكونة للدم والغدد التناسلية والجلد وظهارة الجهاز الهضمي. تعتمد شدة التأثير البيولوجي للإشعاع المؤين على جرعته. أشكال خفيفةيتم ملاحظة مرض الإشعاع عند التشعيع العام بالأشعة السينية بجرعة 258 × 10 -4 -516 × 10 -4 درجة مئوية / كجم 1 (100-200 ر) ، في المتوسط - بجرعة 516 × 10 -4 × 10 -4 -774 × 10 -4 درجة مئوية/ كجم (200-300 ر) ، شديد - بجرعة 774 × 10 -4 -1290 × 10 -4 درجة مئوية / كجم (300-500 ر) ، مميت - بجرعة 1290 × 10 -4 درجة مئوية / كجم (500 ر) وما فوق.
1 وفقًا لنظام SI، فإن وحدة جرعة التعرض للإشعاع (الأشعة السينية وإشعاع جاما) بدلاً من الرينجن هي كولوم لكل كيلوجرام (C/kg) ■ 1 P = 2.58 ■ 10 -4 C/kg.
تصنيف.هناك أمراض الإشعاع الحادة والمزمنة. تتجلى صورة مرض الإشعاع في أغلب الأحيان في حالات مساره الحاد. تحدث الأشكال المزمنة بطريقة متنوعة للغاية.
مرض الإشعاع الحاد.تصف الأدبيات حالات مرض الإشعاع أثناء التشعيع الشامل الشامل بالأشعة السينية للأغراض العلاجية. تم تسجيل حالات هائلة من مرض الإشعاع الحاد أثناء انفجار القنبلتين الذريتين في هيروشيما وناجازاكي في عام 1945.
التشريح المرضي. في مرض الإشعاع الحاد، لوحظت التغييرات الرئيسية في نظام المكونة للدم. هناك دمار تدريجي سريع في النخاع العظمي وفي ذروة المرض لا يوجد تقريبًا أي نسيج طبيعي مكون للدم (سلخ النخاع).ولم يبق سوى عدد قليل من الخلايا الشبكية، وهي ذات مقاومة عالية. يحدث فقر الدم ونقص الكريات البيض ونقص الصفيحات. في الغدد الليمفاوية والطحال والجهاز اللمفاوي في الجهاز الهضمي، يلاحظ انهيار الخلايا الليمفاوية وقمع تكوينها الجديد. عندما تسود التغيرات في تكون الدم، يتحدثون عنها شكل نخاع العظممرض الإشعاع.
إلى جانب التغيرات في نظام المكونة للدم، يتميز مرض الإشعاع الحاد بما يلي: اضطرابات الدورة الدمويةو متلازمة النزفية.يرتبط ظهور النزيف بتغيرات هيكلية عميقة في جدران الأوعية الدموية الدقيقة، وزيادة حادة في نفاذيتها، وكذلك نقص الصفيحات. يمكن العثور على اضطرابات الدورة الدموية والنزيف والوذمة في مختلف الأعضاء والأنسجة. قد تسود في الدماغ، وهو أمر نموذجي الشكل العصبي (الدماغ).مرض الإشعاع الحاد. قد يكون النزيف واضحًا في الجهاز الهضمي. في هذا الصدد، يحدث نخر وتقرح الغشاء المخاطي. تحدث العمليات التقرحية النخرية في الجهاز الهضمي، وخاصة في الأمعاء الدقيقة، أيضًا بسبب موت الظهارة الغشائية لغشاءها المخاطي، والتي، كما لوحظ سابقًا، حساسة للغاية لعمل الإشعاعات المؤينة. عندما تهيمن هذه التغييرات، فإننا نتحدث عنها شكل معويمرض الإشعاع الحاد.
بسبب تعدد حالات النزيف، والأهم من ذلك، انخفاض المناعة الطبيعية فيما يتعلق بالنباتات الدقيقة التي تعيش في تجويف الفم والأمعاء، عمليات العدوى الذاتية:التهاب الفم المتعفن أو الغرغريني والتهاب اللسان والتهاب اللوزتين والتهاب الأمعاء والقولون. غالبًا ما يتطور تسمم الدم، وهو ما يكمن وراءه شكل سام (سام).مرض الإشعاع الحاد.
العملية الالتهابيةفي حالة مرض الإشعاع الحاد، فإن له بعض الخصائص المميزة. على الرغم من وجود نخر في العديد من مستعمرات الميكروبات، إلا أنه يوجد غياب كامل لتفاعل كريات الدم البيضاء في الأنسجة الحية الأساسية ولا يتكون أي نسيج حبيبي.
النسيج العقدي من العقيدات والعقد السيليكية، والذي يختلف في التركيب الكيميائي الحيوي عن النسيج الضام الطبيعي. النسيج الضام السيليكوتي أقل مقاومة للكولاجيناز مقارنة بالأنسجة الطبيعية. جلد أثناء التشعيع، لوحظ حمامي وبثور، وتحول إلى قرح غير قابلة للشفاء على المدى الطويل، وأيضا دون مشاركة العدلات. يعد تساقط الشعر (إزالة الشعر) وحتى الصلع الكامل أمرًا شائعًا جدًا.
عند التشعيع من مسافات طويلة قد يتطور فرط تصبغ على الجلد، وعند التشعيع من مسافات قريبة قد يتطور فقدان التصبغ. في رئتين تم الكشف عن النزيف والعمليات النخرية والمعدية الذاتية. هناك ما يسمى الالتهاب الرئوي الكريات البيضاء.يظهر الإفرازات النزفية الليفية المصلية في الحويصلات الهوائية في الرئتين، ويتطور نخر هائل وميكروبات كبيرة، ولكن لا يوجد رد فعل للكريات البيض. تتأثر الغدد الصماء بشدة بشكل خاص الغدد التناسلية و الغدة النخامية. في الخصيتين، تتأثر الظهارة الجرثومية، في المبيضين - البيض. عند الرجال، يتم قمع تكوين الحيوانات المنوية، على خلفية ظهور الخلايا العملاقة في الخصيتين كمظهر من مظاهر ضعف التجدد. يحدث التعقيم ويستمر لسنوات عديدة. تظهر ما يسمى بالخلايا المخصية في الفص الأمامي للغدة النخامية. هذه هي الخلايا القاعدية المفرغة، ويبدو أنها مرتبطة بالخلايا الموجهة للغدد التناسلية في الغدة النخامية. يبدو أن ظهور الخلايا المخصية يرتبط بتلف الغدد التناسلية أثناء مرض الإشعاع.
أسباب الوفاة المرضى الذين يعانون من مرض إشعاعي حاد: صدمة (بجرعات كبيرة)، فقر الدم (بسبب قمع تكون الدم)، نزيف في الأعضاء الحيوية، نزيف داخلي، مضاعفات معدية.
مرض الإشعاع المزمن.يمكن أن يتطور مرض الإشعاع المزمن نتيجة لإصابة حادة تركت تغيرات دائمة في الجسم تستبعد إمكانية التجديد الكامل للأعضاء المكونة للدم، أو مع التعرض المتكرر للإشعاع بجرعات صغيرة.
اعتمادا على عمق الأضرار التي لحقت بنظام المكونة للدم، يتم تمييز درجات مختلفة من مرض الإشعاع المزمن.
التشريح المرضي. تتنوع مظاهر مرض الإشعاع المزمن. في بعض الحالات هناك فقر دم لا تنسّجيو نقص في عدد كريات الدم البيضاء،الناجم عن انقراض عمليات التجديد في نخاع العظام مع ضعف المناعة، وإضافة المضاعفات المعدية والنزيف. وفي حالات أخرى، تتطور سرطان الدم.ويرتبط حدوثها بتشويه عملية التجديد في الأنسجة المكونة للدم، في حين يلاحظ تكاثر الخلايا غير المتمايزة في الأنسجة المكونة للدم مع عدم وجود تمايز ونضج. يمكن أن يؤدي مرض الإشعاع المزمن إلى التطور الأورام.
وهكذا، بعد التعرض لفترات طويلة للأشعة السينية، غالبا ما يلاحظ سرطان الجلد. أظهرت التجربة أن النظائر المشعة للسترونتيوم، والتي تترسب بشكل انتقائي في العظام وتبقى هناك لفترة طويلة، يمكن أن تؤدي إلى تطور ساركوما عظمية.يمكن أن يؤدي تشعيع الحيوانات مرة واحدة بأشعة جاما بعد 10-12 شهرًا إلى تكوين أورام في أعضاء مختلفة.
الأمراض المهنية الناجمة عن الإجهاد الزائد
تؤثر أمراض الإجهاد على مجموعة واسعة من المهن. ويمكن تقسيمها إلى 4 مجموعات: 1) أمراض الأعصاب والعضلات الطرفية. 2) أمراض الجهاز العضلي الهيكلي. 3) أمراض عروق الأطراف السفلية. 4) أمراض الجهاز الصوتي.
الأمراض المجموعة الأولى ويمثلها التهاب العصب، والتهاب الضفيرة العنقية العضدية، والتهاب الجذر العنقي الصدري والقطني العجزي، والتهاب العضلات، والتهاب اللفافة العضلية والتهاب اللفافة العضلية العصبية في اليدين. المجموعة الثانية تشمل التهاب الأوتار، والتهاب الإبري، و"متلازمة النفق الرسغي" و"متلازمة الإصبع المفاجئ"، والتهاب المفاصل المزمن والتهاب المفاصل، وداء العظم الغضروفي في أجزاء مختلفة من العمود الفقري، وما إلى ذلك. المجموعة الثالثة أمراض الإجهاد المهني هي الدوالي والتهاب الوريد الخثاري في الأطراف السفلية. المجموعة الرابعة ويمثلها التهاب الحنجرة المزمن، وعقيدات الحبال الصوتية ("عقيدات المغنين")، وقرح التماس في هذه الأربطة.
الأمراض المهنية الناتجة عن التعرض للعوامل البيولوجية