النوع الأكثر شيوعا من أورام الجلد الخبيثة غير الميلانينية هو سرطان الخلايا القاعدية (سرطان الخلايا القاعدية)، والذي يمثل 45 إلى 90٪ من جميع سرطانات الجلد. تختلف معدلات الإصابة بشكل كبير، من منخفضة في المناطق ذات الإشعاع الشمسي المنخفض إلى مرتفعة في المناطق ذات الإشعاع الشمسي المفرط.
لا تسجل الإحصائيات الطبية على وجه التحديد حدوث سرطان الخلايا القاعدية. في الوقت نفسه، يبلغ معدل الإصابة بأي نوع من الأورام الظهارية غير الميلانينية في الاتحاد الروسي لكل 100000 نسمة حوالي 43 شخصًا ويحتل المرتبة الأولى في هيكل جميع حالات الإصابة بالسرطان. وتبلغ الزيادة السنوية حوالي 6% بين الذكور و5% بين الإناث.
عوامل الخطر
سرطان الجلد القاعدي هو تكوين خبيث بطيء النمو ومتكرر يتطور في طبقة البشرة أو الزوائد الجلدية، وله نمو مدمر (يمكن أن يخترق الأنسجة المحيطة ويدمرها)، وفي حالات نادرة - القدرة على الانتشار ويؤدي إلى الوفاة حصيلة.
التسبب في الورم ليس مفهوما جيدا. ومع ذلك، في آليات تطور المرض، يعتبر الدور الرئيسي لواحد (SHH) من مسارات الإشارات الجزيئية داخل الخلايا التي تتحكم في عمليات التمثيل الغذائي للخلية، ونموها، وحركتها، وتخليق الحمض النووي الريبي (RNA) القائم على الحمض النووي وغيرها من العمليات داخل الخلايا مثبتًا.
من المفترض أن الاختلاف في الأشكال المورفولوجية والسلوك البيولوجي (درجة العدوانية) لسرطان جلد الخلايا القاعدية يرجع إلى الآليات التنظيمية الجينية وفوق الجينية. يبدأ المرض بالتطور نتيجة لطفرات في جين كروموسومي معين يشفر مستقبل مسار إشارات SHH، مما يؤدي إلى نشاطه المرضي مع نمو لاحق للخلايا غير النمطية.
العوامل التي تساهم في طفرة الجينات وتنفيذ آليات تطور الخلايا السرطانية هي:
- تأثير ضوء الشمس. ويعطى دورهم أهمية قصوى. علاوة على ذلك، إذا كانت شدة الأشعة فوق البنفسجية أكثر أهمية للتطور، فإن المدة هي الطبيعة "المزمنة"، أي التأثير التراكمي لتعرضها. ربما يفسر هذا الفرق في توطين الأورام الخبيثة: الأورام الميلانينية، كقاعدة عامة، تتطور في مناطق مغلقة من الجسم، وسرطان الخلايا القاعدية - في المناطق المفتوحة.
- العمر والجنس، ويتم تفسير تأثيرهما جزئيًا من خلال التأثير التراكمي للأشعة فوق البنفسجية - في 90٪ من سرطان الخلايا القاعدية يتطور عند عمر 60 عامًا، ويبلغ متوسط عمر من يطلبون المساعدة الطبية في هذا الشأن 69 عامًا. يحدث سرطان الجلد في كثير من الأحيان عند الرجال مقارنة بالنساء. على الأرجح، يرجع ذلك إلى تعرضهم لأشعة الشمس بشكل متكرر ولفترات طويلة بسبب طبيعة أنشطتهم المهنية. وفي الوقت نفسه، تم مسح هذا الاختلاف في معدلات الإصابة بالمرض بشكل متزايد في السنوات الأخيرة بسبب التغيرات في نمط الحياة والأزياء النسائية (المناطق المكشوفة من الجسم).
- تعرض الجلد للأشعة السينية والأشعة المشعة وارتفاع درجة الحرارة (الحروق) والمركبات غير العضوية ومركبات الزرنيخ الموجودة في المياه الملوثة والأطعمة البحرية.
- العمليات الالتهابية المزمنة في الجلد، والصدمات الميكانيكية المتكررة في نفس المنطقة من الجسم، وندبات الجلد.
- الحالات المزمنة المرتبطة بتثبيط المناعة في مرض السكري، قصور الغدة الدرقية، الإصابة بفيروس نقص المناعة البشرية، أمراض الدم (سرطان الدم)، تناول أدوية الجلايكورتيكويد ومثبطات المناعة لمختلف الأمراض.
- الخصائص الفردية للجسم - الميل إلى تكوين النمش في مرحلة الطفولة، النمط الضوئي للجلد الأول أو الثاني وفقًا لتصنيف فيتزباتريك (في الأشخاص ذوي البشرة الداكنة، يتطور سرطان الخلايا القاعدية بشكل أقل تكرارًا)، والمهق، والاضطرابات الوراثية (جفاف الجلد المصطبغ الوراثي).
- توطين الورم. لذلك، فإن مخاطر الإصابة بالورم وتكراره بشكل متكرر تكون أعلى عندما تكون موضعية في الرأس، وخاصة الوجه والرقبة، وأقل بكثير مع الآفات الأولية، على سبيل المثال، جلد الظهر والأطراف.
تشمل عوامل خطر الانتكاسات نوع الورم الفرعي وطبيعته (أولية أو متكررة) وحجمه. وفي الحالة الأخيرة، يؤخذ في الاعتبار مؤشر مثل الحد الأقصى لقطر السرطان (أكثر/أقل من 2 سم).
أعراض سرطان الجلد القاعدي الخلايا
يتميز هذا الورم بنمو بطيء جدًا (عدة أشهر وحتى سنوات). الأجزاء المحيطية من الآفة لديها أكبر نشاط نمو. هنا، يتم ملاحظة ظاهرة موت الخلايا المبرمج، ونتيجة لذلك يتم تشكيل سطح تآكل أو تقرح في وسط الورم.
تؤخذ هذه الحقيقة في الاعتبار أثناء العلاج الجراحي، لاختيار الحجم الذي من المهم جدًا تحديد حدود منطقة النمو المحيطي بوضوح، حيث أن الخلايا السرطانية الأكثر عدوانية تتمركز هناك.
في حالة التطور طويل الأمد، تنتقل المرحلة الأولية من سرطان الخلايا القاعدية تدريجيًا إلى المرحلة التالية، والتي تتميز بالتسلل وتدمير الأنسجة الرخوة العميقة الكامنة والسمحاق والعظام، والانتشار إلى الغدد الليمفاوية الإقليمية. بالإضافة إلى ذلك، تميل الأنسجة السرطانية المرضية إلى الانتشار على طول السمحاق وعلى طول طبقات الأنسجة على طول الفروع العصبية. الأكثر عرضة للخطر في هذا الصدد هي المناطق الحدودية التي تلامس الطبقات الجنينية، والتي تتمثل، على سبيل المثال، في الطيات الأنفية الشفوية على الوجه.
تتميز الصورة النسيجية المرضية بوجود خلايا تحتوي على كمية صغيرة من السيتوبلازم ونواة كبيرة بيضاوية الشكل، والتي تتكون بشكل رئيسي من المصفوفة. المؤشر، الذي تحدده نسبة النواة إلى السيتوبلازم، يتجاوز بشكل كبير مؤشر الخلايا الطبيعية.
تنمو الأنسجة بين الخلايا (السدى) جنبًا إلى جنب مع الخلايا السرطانية. يقع في حزم بين خيوط الخلايا ويقسمها إلى فصيصات منفصلة. في المقاطع المحيطية، يكون التكوين محاطًا بطبقة من الخلايا، يشبه ترتيب نواتها حاجزًا. تحتوي هذه الطبقة على خلايا ذات قدرة عالية على العدوانية والنمو الخبيث.
وفقًا للخصائص السريرية والنسيجية، يتم التمييز بين عدة أنواع فرعية أو متغيرات من سرطان الخلايا القاعدية.
سرطان الخلايا القاعدية العقدية (العقدية) أو الصلبة
ويمثل ما معدله 81% من جميع حالات المرض. وهو تكوين بطيء النمو، مستدير، وردي اللون يرتفع فوق السطح الصحي للجلد، ويمكن أن يتراوح حجمه في أكبر قطر له من عدة إلى 20-30 ملم.
يتم تمثيل الآفة بأكملها بواسطة حطاطات ذات سطح لامع لؤلؤي وتوسع الشعيرات الدموية المتفرعة الصغيرة. ينزف سطح الورم بأكمله بسهولة مع حدوث صدمة طفيفة. ويزداد حجمها تدريجياً، ومع مرور الوقت تظهر قشرة في وسطها ومن ثم تظهر قرحة. يتم تحديد أكثر من 90٪ من تكوينات هذا النوع في الرأس (الخدين والطيات الأنفية الشفوية والجبهة والجفون والأذنين) والرقبة.
في الفحص النسيجي، يتكون الورم الصلب من خلايا ظهارية مجمعة بشكل مضغوط، تشبه خلايا الطبقة القاعدية للبشرة، والتي توجد بينها عديدات السكاريد المخاطية المحايدة والجليكوزامينوجليكان. هذه المجمعات لها حدود غير واضحة وتحيط بها عناصر ممدودة، مما يؤدي إلى ظهور "سياج اعتصامي" مميز. نتيجة لتطور تدمير الأنسجة الطبيعية، تتشكل تجاويف صغيرة (مختلفة الأحجام) على شكل خلايا كيسية. تترسب أملاح الكالسيوم أحيانًا في كتلة الخلايا المدمرة.

1. الشكل الصلب لسرطان الجلد ذو الخلايا القاعدية
2. الشكل المصلب
شكل تقرحى
ويعتبر نتيجة للتطوير الطبيعي الإضافي للإصدار السابق. تؤدي عمليات موت الخلايا المبرمج (موت الخلايا المبرمج) في المنطقة المركزية للورم إلى تدمير بؤرة الورم الخبيثة مع تكوين عيب تقرح مغطى بقشور قيحية نخرية، محاطًا بارتفاع على شكل أسطوانة وردية ذات نتوءات صغيرة. "لؤلؤ" (سماكة عقيدية) ذات لون رمادي.
سرطان الخلايا القاعدية من الشكل التقرحي، كقاعدة عامة، لا ينتشر. ومع ذلك، يمكن أن تستمر لمدة تصل إلى 10-20 سنة، خلالها تزداد القرحات من ملليمتر (1-2) إلى أحجام هائلة (5 سم أو أكثر)، وتخترق بعمق الأنسجة الأساسية وتدمر الهياكل المحيطة أثناء نموها. يمكن أن تسبب الحالات المتقدمة نزيفًا ومضاعفات قيحية ومضاعفات أخرى تؤدي إلى الوفاة.
شكل السطح
حوالي 15%. ويتميز بظهور بقعة وردية ذات حواف مرتفعة وحدود محددة بوضوح وسطح لامع أو قشاري تتشكل عليه في كثير من الأحيان قشرة بنية اللون. التوطين الأكثر شيوعًا (60٪) هو أجزاء مختلفة من الجذع والأطراف. الآفات المتعددة شائعة جدًا. وكقاعدة عامة، يصيب المرض الشباب - متوسط العمر 57 عاما.
يتميز هذا النموذج بالنمو الحميد - الموجود منذ عقود، ويزداد الورم ببطء في المنطقة، وكقاعدة عامة، لا يخترق الأنسجة المجاورة أو يدمرها، ولكن بعد العلاج الجراحي، غالبًا ما يتكرر في الأجزاء المحيطية من ندبة ما بعد الجراحة.
من الناحية النسيجية، يتكون التكوين من العديد من المجمعات التي تقع فقط في الطبقات العليا من الأدمة حتى الطبقة الشبكية. تحتوي بعض الأورام السطحية (حوالي 6٪) على كمية زائدة من الميلانين وتصنف على أنها الشكل المصطبغ. لديهم لون بني أو حتى أسود ويسببون بعض الصعوبات في التشخيص التفريقي للأورام الصباغية.

شكل سطحي من علم الأمراض

سرطان الخلايا القاعدية المصطبغة
شكل مسطح أو صلب من سرطان الخلايا القاعدية
المتوسطات 7%. إنها لوحة ذات حدود غير واضحة وحواف مرتفعة ومنخفضة. لون التكوين هو لون اللحم والعاج مع لون لؤلؤي أو محمر. بصريا، يشبه "الرقعة" أو يبدو وكأنه ندبة. قد تكون هناك قشور صغيرة أو تآكلات أو توسع الشعريات على سطحها. مناطق التوطين السائدة هي الرأس (خاصة الوجه) والرقبة (95٪). يكون مسار الشكل المسطح أكثر عدوانية مع إنباته في الأنسجة الدهنية والعضلات تحت الجلد، ولكن لا يوجد تقرح أو نزيف.
خيار التسلل
يتطور في حالات تطور الأشكال العقدية والمسطحة لسرطان الخلايا القاعدية. ويتميز بوجود مكون تسللي واضح للورم، وميل إلى التكرار بعد العلاج وتشخيص أكثر سلبية.
ورم الظهارة الليفية Pincus
وهو نوع نادر من سرطان الخلايا القاعدية. يتميز بالتوطين في جلد المنطقة القطنية العجزية والتشابه السريري مع الأورام الحميدة الليفية الظهارية أو. يكشف الفحص النسيجي عن حبال ظهارية تتكون من خلايا صغيرة داكنة من النوع القاعدي. الخيوط مترابطة وتمتد من البشرة، وأحيانا تظهر فيها الخراجات الصغيرة. غالبًا ما تكون عناصر السدى المحيطة متضخمة ومتوذمة، وتحتوي على العديد من الخلايا القاعدية والشعيرات الدموية.
شكل Basosquamous أو metatypical
تتميز بحقيقة أنه عند الفحص النسيجي، يظهر جزء واحد من الورم علامات سرطان الخلايا القاعدية، والآخر - سرطان الخلايا الحرشفية. تتشكل بعض التكوينات الميتانمطية نتيجة تداخل هذين النوعين من سرطان الجلد. المتغير الميتانمطي هو الأكثر عدوانية من حيث النمو والانتشار والنقائل البعيدة مثل سرطان الخلايا الحرشفية.
متلازمة أورام الخلايا القاعدية (متلازمة جورلين-جولتز)
اضطراب وراثي جسمي سائد نادر يتميز بأعراض متغيرة ومتعددة. الأكثر تميزًا والأكثر حدوثًا هو مزيج من العلامات مثل:
- وجود مناطق متعددة من سرطان الخلايا القاعدية في أجزاء مختلفة من الجسم.
- الحفر الراحية والأخمصية داكنة أو وردية اللون، والتي تنشأ نتيجة لخلل في الطبقة القرنية.
- تكوينات كيسية في عظم الفك يمكن أن تدمر أنسجة العظام وتغير شكل الفك وتؤدي إلى فقدان الأسنان. في كثير من الأحيان يتم الكشف عن هذه الأكياس عن طريق الصدفة على الأشعة السينية.
عادةً ما يكون مسار المتلازمة غير عدوانيًا - دون إشراك الأنسجة الرخوة العميقة وعظام الوجه في هذه العملية. قد تشمل الأعراض الأخرى (المتغيرة أيضًا) زيادة الحساسية لأشعة الشمس، ونمو غير طبيعي للعظام الهيكلية، وجسم كبير، والعديد من الأعراض الأخرى. وحتى داخل نفس العائلة، قد تختلف الأعراض ومجموعتها بين أفرادها. يجب أن يكون وجود الأورام في سن مبكرة أو تعددها سببا للتشخيص المفترض لمتلازمة جورلين.
علاج سرطان الجلد ذو الخلايا القاعدية
ووفقا للإحصاءات، فإن حوالي 20٪ من المرضى أو أكثر الذين يعانون من أشكال مختلفة من سرطان الخلايا القاعدية تم علاجهم بالعلاجات الشعبية أو الأدوية الخارجية المختلفة قبل زيارة الطبيب. مثل هذا العلاج المستقل غير مقبول، لأنه ليس فقط غير فعال، ولكن يمكن أن يزيد من مساحة وعمق الآفة وحتى إثارة تطور النقائل.
طرق العلاج الرئيسية:
- الجراحية.
- العلاج الإشعاعي ذو التركيز القريب.
- الكشط مع التخثير الكهربائي.
- التدمير بالتبريد.
- العلاج الضوئي الديناميكي (PDT).
- العلاج الكيميائي.
الطريقة الجراحية
وهو يتألف من استئصال على شكل بيضاوي داخل الأنسجة السليمة على مسافة 4-5 ملم من حدود الورم مع الفحص النسيجي الإلزامي اللاحق لحواف المنطقة التي تمت إزالتها. في حالة النمو الارتشاحي المحلي للتكوين، يتم إجراء استئصال واسع النطاق تليها الجراحة التجميلية الترميمية.
تبلغ فعالية العلاج الجراحي للورم الأساسي 95.2% مع متوسط متابعة لمدة 5 سنوات. ولوحظت معدلات عالية من الانتكاس عندما كان حجم الآفة أكثر من 10 ملم، وإزالة الأورام المتكررة، فضلا عن توطين السرطان في الأنف والأذنين وفروة الرأس والجفون والمنطقة المحيطة بالحجاج.
في معظم الحالات، تعتبر تقنية الجراحة المجهرية قياسية. فهو يسمح لك بالحفاظ على مناطق الأنسجة غير المتضررة قدر الإمكان، وهو أمر مهم بشكل خاص أثناء العمليات على الوجه والأصابع والمنطقة التناسلية. تتكون الطريقة من استئصال الورم المرئي، يليه مقاطع أفقية متسلسلة من الأنسجة وفحصها النسيجي ورسم الخرائط. تتيح هذه الطريقة تحقيق حواف نظيفة اقتصاديًا.
العلاج الإشعاعي ذو التركيز القريب باستخدام الأشعة السينية
الطريقة الرئيسية في وجود موانع لاستخدام الاستئصال الجراحي. يشار إليه بشكل رئيسي للأشخاص الذين تبلغ أعمارهم 60 عامًا فما فوق. يمكن أن تسبب طريقة الإشعاع ثعلبة منتشرة، والتهاب الجلد الإشعاعي، وإثارة تطور الأورام الخبيثة، وما إلى ذلك.
الكشط مع التخثير الكهربائي
يتم استخدامها في أغلب الأحيان في علاج سرطان الجلد ذو الخلايا القاعدية، نظرًا لتوافرها العالي وسهولة تنفيذها وتكلفتها المنخفضة وسرعة تحقيق النتائج. جوهر هذه الطريقة هو إزالة الجزء الأكبر من الأنسجة المصابة (مع نمو خارجي للورم) باستخدام مكشطة معدنية والتخثير الكهربي اللاحق لسرير الورم. عيوبه هي استحالة السيطرة النسيجية، وارتفاع خطر الانتكاس للأورام أكبر من 1 سم، ونتائج تجميلية غير مرضية (من الممكن تشكيل مناطق ذات تصبغ منخفض).
التدمير بالتبريد باستخدام النيتروجين السائل
على الرغم من إمكانية استخدامه في العيادات الخارجية، وانخفاض تكلفة الإجراء والنتائج التجميلية المرضية، إلا أنه نادرًا ما يستخدم لعلاج سرطان الخلايا القاعدية. ويفسر ذلك الحاجة إلى تكرار الجلسات، واستحالة السيطرة النسيجية، ووجود نسبة عالية من الانتكاسات.
العلاج الضوئي الديناميكي
إنها تقنية جديدة نسبيًا يتم فيها علاج سرطان الخلايا القاعدية بالليزر ذو الطول الموجي منخفض الكثافة على خلفية عمل المحسس الضوئي والأكسجين. التأثير هو:
- الأضرار التي لحقت الأوعية الدموية.
- التأثير السام المباشر على خلايا المواد التي تتشكل نتيجة تفاعل كيميائي خفيف. تؤدي هذه المواد إلى موت الخلايا المبرمج للخلايا السرطانية، ونتيجة لذلك تصبح الأخيرة غريبة عن الجسم؛
- تشكيل الاستجابة المناعية للخلايا الأجنبية.
العلاج الكيميائي
ولا يستخدم على نطاق واسع لأنه ليس فعالا بما فيه الكفاية. يمكن استخدامه للآفات السطحية في منطقة صغيرة، وذلك بشكل أساسي كعلاج إضافي للطرق الأخرى أو في حالات موانع استخدامها.
مع العلاج الأحادي، يمكن أن تصل فعالية الطريقة إلى 70٪. يتكون العلاج الكيميائي الجهازي لسرطان الخلايا القاعدية من إعطاء سيسبلاستين في الوريد بالاشتراك مع دوكسوروبيسين وفقًا للمخطط أو سيسبلاستين بالاشتراك مع بليوميكسين وميثوتريكسات أيضًا وفقًا للمخطط. بالإضافة إلى ذلك، يتم إنتاج الكريمات والمستحلبات والمراهم التي تحتوي على البليوميسين والسيكلوفوسفاميد والبروسبيدين والميثوتريكسيت للاستخدام الموضعي.
تنبؤ بالمناخ
إن تشخيص سرطان الخلايا القاعدية للجلد مواتٍ بشكل عام، حيث يحدث ورم خبيث بشكل رئيسي في حالات تحول أشكاله المختلفة إلى ميتانموذجي، والذي ينتشر في المتوسط بنسبة 18٪.
من الناحية العملية، من المهم بشكل خاص إجراء التشخيص التفريقي في الوقت المناسب للأمراض الجلدية، وعلى وجه الخصوص، أنواع مختلفة من السرطان، مما يسمح لك باختيار طريقة العلاج الصحيحة، ومنع احتمال الانتكاس وتحقيق نتائج تجميلية مقبولة.
في السنوات الأخيرة، أصبح السرطان في كثير من الأحيان السبب الرئيسي لارتفاع معدل الوفيات بين السكان. يمكن أن تؤثر الخلايا السرطانية على أي نسيج في جسم الإنسان، مما يسبب عمليات مرضية مختلفة. دعونا نلقي نظرة فاحصة على ما هو سرطان الجلد القاعدي، وما هي أسبابه، وما إذا كان من الممكن علاج هذا المرض.
ما هو هذا النوع من السرطان؟
ويسمى هذا النوع من السرطان أيضًا بسرطان الخلايا القاعدية. وغالبًا ما يتطور على الوجه أو الرقبة أو الأنف. يفضل أن يؤثر على السكان الذكور الذين تزيد أعمارهم عن 40 عامًا. وقد لوحظ أن ممثلي السباقات المنغولية والزنجية ليسوا عرضة لهذا النوع من السرطان.
يأتي اسم "سرطان الخلايا القاعدية" من حقيقة أن الخلايا السرطانية تبدأ تطورها من الطبقة القاعدية للجلد، والتي تقع في الأعمق.
أسباب سرطان الجلد
في الوقت الحاضر، لم يتم حل مسألة تكوين الأنسجة (مجموعة العمليات التي تؤدي إلى تكوين) هذا المرض بشكل كامل. يرى الكثيرون أن سرطان الجلد ذو الخلايا القاعدية يتطور من الخلايا الظهارية متعددة القدرات. يمكن أن يحدث التمايز في اتجاهات مختلفة. دعونا ندرج بعض الأسباب التي، وفقا لمعظم الخبراء، يمكن أن تؤدي إلى تطور هذا المرض:
- الاستعداد الوراثي.
- اضطرابات في عمل الجهاز المناعي.
- التأثيرات الخارجية للعوامل غير المواتية.
- التطور على خلفية التهاب الجلد الإشعاعي والذئبة السلية والصدفية.

يحدث سرطان الجلد في الخلايا القاعدية (الصورة توضح ذلك) في أغلب الأحيان في البشرة وبصيلات الشعر. ينمو ببطء ونادرا ما ينتشر. يعتبر بعض الأطباء أن الورم القاعدي ليس سرطانًا أو تكوينًا حميدًا، بل ورمًا ذو نمو مدمر محليًا.
في كثير من الأحيان، تحت تأثير المواد المسرطنة القوية، مثل الأشعة السينية، يتحول سرطان الجلد في الخلايا القاعدية إلى سرطان.
محرضو سرطان الخلايا القاعدية
هناك العديد من عوامل الخطر لهذا المرض:
- أخطر المحرض هو الأشعة فوق البنفسجية.
- كونه ذكرا. وقد لوحظ أن ممثليها يتعرضون في كثير من الأحيان لهذا المرض.
- وجود بشرة فاتحة. لقد ثبت أن الأشخاص ذوي البشرة الداكنة لا يعانون عمليا من هذا المرض.
- الجلد عرضة لحروق الشمس.
- العمل في الشمس المفتوحة لفترات طويلة من الزمن. ومع اقترابك من خط الاستواء، تزداد وتيرة هذا المرض. في أغلب الأحيان يتطور إلى الخلايا القاعدية أو الرقبة.
- ارتفاع تركيز الزرنيخ في مياه الشرب. أولئك الذين يضطرون إلى العمل مع هذه المادة معرضون للخطر.
- يمكن أن تسبب الراتنجات العطرية متعددة الحلقات أيضًا تطور هذا المرض. ويمكن احتواؤها في قطران الفحم، والصخر الزيتي، والسخام.
- الاستخدام طويل الأمد لمثبطات المناعة.
- - بعض الأمراض الوراثية، مثل المهق أو
- تقرحات مزمنة.
- الحروق الحرارية.
- الإشعاع المؤين.
وقد وجد أيضًا أن التعرض المفرط للشمس (التعرض لأشعة الشمس) في مرحلة الطفولة يمكن أن يؤدي لاحقًا إلى تطور سرطان الخلايا.

تصنيف الورم القاعدي
إذا نظرنا إلى علم الأنسجة، يتم تصنيف هذا المرض على أنه سرطان غير متمايز ومتمايز. الفئة الأولى تشمل:
- سرطان الخلايا القاعدية الصلبة.
- الصباغ.
- تشبه المورفيا.
- سطحي.
وتنقسم المتمايزة إلى:
- سرطان الخلايا القاعدية القرنية.
- كيسي.
- اللحمية.
حسب التصنيف الدولي يتم تمييز الأنواع التالية من سرطان الجلد:
- سرطان الخلايا القاعدية الصلبة. هذا النموذج هو الأكثر شيوعًا ويتكون من خيوط وخلايا ذات موقع مضغوط. الخلايا القاعدية ليس لها حدود واضحة في المركز، وقد يكون لها تغيرات ضمورية وتجويفات كيسية.
- يتميز سرطان الجلد ذو الخلايا القاعدية المصطبغة (يمكنك رؤية صورته في المقالة) بتصبغ منتشر بسبب محتوى الميلانين.
- غالبًا ما يشكل النوع السطحي من السرطان بؤرًا متعددة. قد يحدث الانتكاس بعد العلاج على طول حدود الندبة.
- يتميز ما يشبه تصلب الجلد بتطور قوي للنسيج الضام، حيث يبدو أن حبال الخلايا الظهارية القاعدية مدمجة فيه. يمكنهم اختراق عميقا في الداخل، وصولا إلى الأنسجة تحت الجلد.
- ويسمى الورم الخبيث ذو التمايز الغدي أيضًا باللحمية. ويتميز ليس فقط بوجود مساحات واسعة، ولكن أيضًا بخيوط ظهارية ضيقة، تتكون من عدة صفوف من الخلايا تشكل بنية سنخية أو أنبوبية.
- سرطان الجلد القاعدي للخد الأيمن مع تمايز أسطواني. ويتميز بوجود بؤر ذات مناطق متقرنة محاطة بخلايا تشبه الخلايا الشائكة.
- السرطان مع التمايز الدهني نادر جدًا.
- النوع الليفي الظهاري هو نوع نادر جدًا من الورم القاعدي. ينتشر عادة إلى المناطق القطنية والعجزية. سريريًا، قد يشبه الورم الحليمي الليفي.

أنواع الورم القاعدي حسب نوع المظهر
هناك تصنيف لهذا المرض حسب نوع المظهر. تتميز الأنواع التالية:
- ورم قاعدي عقيدي تقرحي. النظر في هذا سرطان الجلد الخلايا القاعدية. تتميز المرحلة الأولية (الصورة تؤكد ذلك) بظهور عقيدة على الجفون وفي زوايا الفم. الجلد المحيط باللون الوردي أو المحمر مع سطح غير لامع أو لامع. وبعد مرور بعض الوقت، تتحول العقيدات إلى قرحة ذات طبقة دهنية. بعد مرور بعض الوقت، تظهر شبكة الأوعية الدموية على السطح، وتصبح القرحة مغطاة بقشرة، وتتشكل الأختام على طول الحواف. وتدريجيًا، تبدأ القرحة في النزيف وتنمو في الطبقات العميقة من الجلد، لكن النقائل لا تتشكل.
- إذا شفيت القرحة في المركز واستمرت في النمو عند الحواف، فإننا نتحدث عن سرطان الخلايا القاعدية الضموري الندبي.
- يتطور سرطان الخلايا القاعدية المثقوبة في أغلب الأحيان في المناطق التي تتعرض للإصابة بشكل متكرر. يشبه إلى حد كبير الشكل العقدي التقرحي، ولكنه يتطور بمعدل أسرع بكثير.
- يشبه الشكل الثؤلولي للسرطان رأس القرنبيط في المظهر.
- المظهر العقدي هو عقيد واحد يتطور للأعلى ويبرز فوق سطح الجلد.

فقط بعد تحديد شكل ونوع المرض، يحدد الطبيب كيفية علاج سرطان الخلايا القاعدية. بالطبع، لا يمكن الحديث عن أي علاج ذاتي.
أعراض المرض
في كثير من الأحيان، إذا كان هناك سرطان الجلد في الخلايا القاعدية، فإن المرحلة الأولية (تأكيد الصورة) تحدث تمامًا بدون أعراض. وفي حالات نادرة، قد يحدث نزيف طفيف.
قد يشكو المرضى من ظهور قرحة صغيرة على الجلد، والتي يزيد حجمها ببطء، ولكنها غير مؤلمة على الإطلاق، وتظهر الحكة في بعض الأحيان.
تعتمد المظاهر السريرية لسرطان الخلايا القاعدية على شكل الورم وموقعه. والأكثر شيوعا هو سرطان الخلايا القاعدية العقدية. إنها عقدة نصف كروية ذات سطح وردي أملس، يوجد في وسطها منخفض صغير. تنمو العقدة ببطء وتشبه اللؤلؤة.
في الشكل السطحي للسرطان، تظهر لوحة ذات حدود واضحة، مرتفعة ولها حواف شمعية لامعة. يمكن أن يكون قطرها من 1 إلى 30 ملم. ينمو ببطء شديد.
إذا كان سرطان الجلد القاعدي على شكل ندبة، فإنه يبدو وكأنه ندبة مسطحة ذات لون وردي رمادي، مضغوطة قليلاً على الجلد. الحواف مرتفعة ولها لون لؤلؤي. على حدود التكوين يظهر تآكل مغطى بقشرة بنية وردية. خلال هذا النوع من السرطان، هناك فترات يسود فيها التندب، ويكون التآكل ضئيلًا جدًا أو غائبًا.
يتميز الشكل التقرحي للورم القاعدي بتدمير الأنسجة الرخوة والعظام الموجودة بجوار الورم. للقروح شكل غير منتظم، وقاعها مغطى بقشرة رمادية سوداء، وعادة ما تكون متكتلة، وحوافها مرتفعة.
بالمناسبة، يحدث أيضًا سرطان الجلد في الخلايا القاعدية في القطط (المتعدد الأولي). في هذه الحالة، يمكن رؤية العديد من سرطانات الخلايا القاعدية على جسم الحيوان، بالإضافة إلى ذلك، هناك اضطرابات عقلية، والتي تتجلى في السلوك غير المناسب، بالإضافة إلى تطور أمراض الهيكل العظمي. يتميز هذا النوع من الورم الخبيث بنمو بطيء وعمق الآفة وخطر الانتكاس يعتمد على حجمه وموقعه وخصائصه الخلوية وحالته المناعية.
في البشر، الخطر الأكبر هو سرطان الجلد في الخلايا القاعدية. العلاج في هذه الحالة معقد للغاية. عادة ما يتم تحديد علم الأمراض على الوجه والجلد حول العينين والأنف.
يشكل الشكل الشبيه بالصلبة من سرطان الخلايا القاعدية أيضًا خطرًا كبيرًا على البشر. لكن سرطان الجلد القاعدي المصطبغ لديه تشخيص إيجابي. هذا النموذج يستجيب بشكل جيد للعلاج.

كيف يمكن تشخيص المرض؟
من أجل إجراء تشخيص دقيق، في بعض الأحيان يكفي أن ينظر أخصائي ذو خبرة إلى المريض. المظاهر السريرية لهذا النوع من السرطان نموذجية تمامًا، ولا توجد صعوبات في التشخيص. على السطح، يجد الطبيب في أغلب الأحيان بؤر مفردة أو متعددة من التآكلات الدقيقة، والتي تكون مغطاة بقشور قابلة للفصل بسهولة في الأعلى.
يلجأ المرضى في أغلب الأحيان إلى طبيب الأمراض الجلدية عند اكتشاف مشاكل، ولكن في هذه الحالة يجب أن يتم العلاج من قبل طبيب الأورام. إذا قمت بتحليل اللطاخة المخدوشة من المناطق التآكلية، فهذا يسمح لك بتأكيد التشخيص في ما يقرب من 100٪ من الحالات.
إذا أثارت الدراسات الخلوية والنسيجية أي شكوك، يخضع المريض لخزعة من الغدد الليمفاوية.
عند إجراء التشخيص، من المهم التمييز بين سرطان الخلايا القاعدية ومرض الذئبة أو سرطان الجلد أو التقرن أو الصدفية. بعد كل الفحوصات، إذا تم تأكيد التشخيص، يختار الطبيب طريقة العلاج بشكل فردي. لا يوجد نهج واحد يناسب الجميع لعلاج جميع المرضى الذين يعانون من هذا المرض.
العلاج الباثولوجي
بمجرد التأكد من تشخيص سرطان الخلايا القاعدية، يجب أن يبدأ العلاج على الفور. الطرق الأكثر استخدامًا لمكافحة هذا المرض هي:
- التخثير الكهربائي والكشط.
- التدمير بالتبريد؛
- علاج إشعاعي؛
- طريقة موس، والتي تتضمن استئصال الورم عن طريق الفحص المجهري أثناء العملية للمقاطع الأفقية المجمدة بحيث يمكن تحديد مدى العملية القادمة.
يعتمد اختيار طريقة العلاج بشكل كامل على موقع الورم وحجمه وخصائص مساره وحالة جسم المريض. يفضل أطباء الأمراض الجلدية عادة استخدام التخثير الكهربائي في بداية العلاج. ولكن يجب أن نتذكر أن هذه الطريقة في العلاج تكون فعالة في حالة وجود أورام صغيرة وتتواجد في أماكن غير خطيرة.

إذا كان الفحص النسيجي مطلوبا، يتم استخدام طريقة الاستئصال. غالبا ما يستخدم في وجود أورام ذات مسار خبيث وتقع في أماكن خطيرة، على سبيل المثال على الوجه أو الرأس. بمساعدتها من الممكن الحصول على نتيجة تجميلية جيدة.
نادرا ما يستخدم العلاج الإشعاعي في وجود سرطان الخلايا القاعدية، ولكن إذا لم تكن الجراحة ممكنة، فهي ببساطة لا يمكن تعويضها. يعترف الأطباء أنه فعال للغاية. حتى مع وجود درجة عالية من الورم الخبيث، لا يمكن تجنب الإشعاع. في الوقت نفسه، يجب توخي الحذر عند العلاج الإشعاعي لدى المرضى الصغار، حيث أن خطر الإصابة بالتهاب الجلد الإشعاعي والتكوينات الخبيثة المستحثة مرتفع.
إذا نظرنا إلى طريقة موس، فإنها تسمح لنا بالحفاظ على الأنسجة السليمة قدر الإمكان. هذه الطريقة فعالة للأورام المتكررة والأحجام الكبيرة والتوطين الخطير. إذا كان هناك استئصال للجفن، فإنهم يلجأون أيضًا إلى طريقة العلاج تلك.
إذا كان ورم سرطاني على الجلد قد تشكل مؤخراً، فمن الأفضل استخدام العلاج الإشعاعي قريب التركيز. وفي الحالات المتقدمة يتم دمجها مع التدخل الجراحي.
إحدى الطرق الشائعة هي التدمير بالتبريد للورم، أي إزالته باستخدام النيتروجين السائل. يستغرق هذا الإجراء القليل من الوقت وغير مؤلم على الإطلاق للمريض. ومع ذلك، هناك عيب واحد: لا يمكن الحصول على نتيجة إيجابية إلا إذا كان الورم موجودًا بشكل سطحي ولا يؤثر على الطبقات العميقة من الجلد.
عند تحديد موقعها، غالبًا ما يلجأون إلى إزالتها بالليزر. إنه آمن وغير مؤلم بعد التدخل، وعادة ما تكون هناك فترة نقاهة قصيرة وتأثير تجميلي ممتاز.
إذا كان هناك سرطان الخلايا القاعدية السطحية، فسيتم وصف العلاج الموضعي باستخدام كريم فلورويوراسيل. في الآونة الأخيرة، أجريت دراسات حول فعالية حقن هذا الدواء في الآفات. إذا ظهر سرطان الجلد للمرة الأولى وكان موضعياً، يتم استخدام حقن الإنترفيرون.
العلاج الجراحي لسرطان الخلايا القاعدية
تعتبر الإزالة الجراحية لسرطان الخلايا القاعدية فعالة في المرحلة الأولى من العلاج. وأيضًا في حالة حدوث انتكاسة، أو ظهور ورم في مكان الندبة. أثناء العملية، تتم إزالة الورم، ولكن لا ينصح باستخدام طريقة العلاج هذه إذا كانت الآفات على الوجه.
يتم إجراء العملية تحت التخدير الموضعي، ويتم إزالة الورم إلى حدود الخلايا السليمة، ولو ملامستها قليلاً لتكون آمنة.
عواقب سرطان الجلد الخلايا القاعدية
هناك عدة أنواع من سرطان الجلد، واعتمادًا على ذلك، يمكن أيضًا أن يكون مسار المرض والتشخيص مختلفًا. إذا كنا نتحدث عن عواقب سرطان الخلايا القاعدية، فمن الضروري أن نأخذ في الاعتبار أن هذا الورم غالبا ما يكون له موقع مضغوط، ونادرا ما يخترق الداخل ويؤثر على الغدد الليمفاوية.
ولكن إذا كان هناك شكل متقدم من السرطان على الرأس والرقبة، فإن عملية تدمير أنسجة هذه الأجزاء من الجسم تبدأ. ويمكن أن يصل حتى إلى العظام والعضلات والأوتار.
من بين جميع أنواع سرطان الجلد، يعد هذا النوع هو الأكثر إزعاجًا من الناحية التجميلية وبطيء النمو. ولكن يمكن علاجها، بما في ذلك المراحل الحرارية، جراحيا. لذلك، إذا أوصى طبيبك المعالج بالتدخل الجراحي، فلا داعي للخوف، يجب أن توافق. على الرغم من كل قبحه، فإن الجلد الموصوف يمنح المرضى فرصة للتعافي حتى في الحالات الأكثر تقدمًا.
التدابير الوقائية
يجب على أولئك الذين سبق أن أصيبوا بسرطان الخلايا القاعدية في الجلد ذات مرة أن يهتموا بشكل خاص لمنع تكرار المرض. بعد علاج سرطان الخلايا القاعدية، يجب عليك اتباع جميع توصيات الطبيب:
- خلال فترة النشاط الشمسي، أي في الصيف، من الضروري الحد من البقاء في الشارع من الساعة 11 صباحاً حتى الساعة 5 مساءً، ففي هذا الوقت تكون الأشعة فوق البنفسجية أكثر عدوانية، لذا يجب تجنب التعرض لها. إذا كنت بحاجة إلى الخروج، فيجب عليك وضع كريم وقائي خاص على بشرتك واستخدام القبعات والنظارات.
- بدون التغذية السليمة، من المستحيل الحفاظ على جهاز المناعة لديك عند المستوى المناسب. من الضروري الحد من كمية البروتينات الحيوانية، ويمكن استبدالها بالبروتينات النباتية، مثل المكسرات، والبقوليات.
- يجب أن يشمل النظام الغذائي المزيد من الخضار والفواكه.
- إذا كانت هناك ندوب قديمة على الجلد، فيجب اتخاذ التدابير اللازمة لمنع إصابتها.
- يجب معالجة جميع القروح والجروح الموجودة على الجلد على الفور. إذا كانت تميل إلى الشفاء بشكل سيئ، يجب عليك استشارة الطبيب.
- إذا كان عملك يتضمن ملامسة المنتجات البترولية، فيجب عليك توخي الحذر بشكل خاص واستخدام معدات الحماية دائمًا.
السرطان بأي شكل أو نوع هو مرض خطير. من الأفضل منع تطوره، لكن هذا ليس في وسعنا دائمًا. إذا حدث هذا، فلا يجب أن تستسلم وتستعد للأسوأ. في الوقت الحالي، قطع الطب خطوات كبيرة للأمام، وأحيانًا تحدث المعجزات في الحالات الأكثر تقدمًا.
انتبه لصحتك وبعد ذلك سيكون كل شيء على ما يرام.
سرطان الخلايا القاعدية هو نفس سرطان الخلايا القاعدية. يستخدم أطباء الأورام (وأنا منهم) هذا المصطلح عندما يكون من الضروري الوصول إلى الفطرة السليمة أو غريزة الحفاظ على الذات لدى المرضى المهملين. كما أن مصطلح سرطان الخلايا القاعدية يستخدم عادة من قبل علماء الأنسجة، ويتم كتابته في التقرير النسيجي بعد أخذ خزعة من سرطان الخلايا القاعدية. ومن الناحية العلمية فهو الأصح ويعكس بشكل أفضل خصائص المرض. بعد كل شيء، فإن معظم الأورام التي تنتهي بـ أوما (باستثناء مصطلح السرطان) تكون حميدة.
ومن الغريب أن سرطان الجلد ذو الخلايا القاعدية له نفس خصائص سرطان الخلايا القاعدية: خطر الظهور.
سرطان الخلايا القاعدية، انتشار.
لدى الأشخاص ذوي المظهر الأوروبي، يبلغ خطر الإصابة بسرطان الجلد في الخلايا القاعدية خلال حياتهم 30٪ (سيظهر في واحد من كل ثلاثة). يمرض الرجال مرتين أكثر من النساء. عادةً ما يصاب الأشخاص الذين تزيد أعمارهم عن 50 عامًا بالمرض. ومن المثير للاهتمام أن سرطان الخلايا القاعدية أكثر شيوعًا عند النساء تحت سن 40 عامًا مقارنة بالرجال. ويرجع ذلك إلى حقيقة أن هناك موضة للدباغة في البلدان الساخنة ومقصورات التشمس الاصطناعي.
أسباب سرطان الخلايا القاعدية.
مثل أي سرطان، لسرطان الخلايا القاعدية أسباب عديدة، وفي أغلب الأحيان يؤدي مزيج منها إلى المرض. وهنا نفرق بين الخارجي والداخلي. السبب الرئيسي لسرطان الخلايا القاعدية هو أن ضوء الشمس يدمر الحمض النووي لخلايا الجلد، مما يؤدي إلى حدوث طفرات فيها.
| أسباب خارجية | أسباب داخلية |
|---|---|
| التعرض لأشعة الشمس بكثرة في بعض الأحيان (الاسمرار) خلال مرحلة الطفولة أو المراهقة | عمر |
| تناول حمض الزرنيخ من خلال الأدوية أو المبيدات الحشرية | وجود سرطان الجلد في الخلايا القاعدية لدى الأقارب |
| الأشعة السينية أو غيرها من الإشعاعات المؤينة | بشرة فاتحة، عيون فاتحة |
| قلة تناول الفيتامينات | الشعر الأشقر أو الأحمر |
| التغذية المفرطة، والإفراط في تناول الدهون | مناعة ضعيفة |
| الحروق الحرارية | الأمراض الوراثية النادرة: المهق، جفاف الجلد المصطبغ، متلازمة راسموسن، متلازمة رومبو، متلازمة غورلين، إلخ. |
| الندبات، النواسير، القرح، مناطق الالتهاب المزمن | الحالة بعد زرع الأعضاء |
سرطان الخلايا القاعدية، المظاهر على الجلد، الصورة.
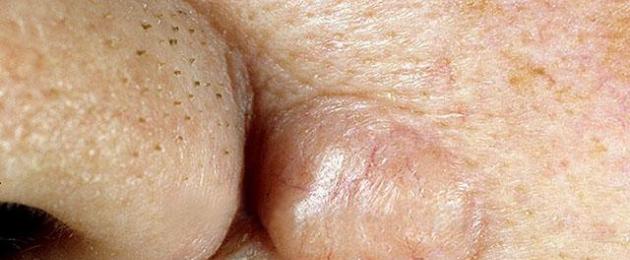
عادة، يظهر سرطان الخلايا القاعدية على شكل شامة وردية لؤلؤية أو فاتحة اللون مع أوعية دموية متوسعة. يمكن أيضًا أن يكون السرطان شفافًا أو محمرًا قليلاً مع حواف مرتفعة تشبه اللف، وفي بعض الأحيان بالكاد يمكن ملاحظتها. في منطقة سرطان الخلايا القاعدية، قد ينزف الجلد أو يتندب أو يتقشر، لكنه لا يؤلم. تظهر ثمانون بالمائة من الأورام على فروة الرأس والرقبة، و15% على الجذع، و5% فقط على الذراعين والساقين. للحصول على تشخيص دقيق، يجب على طبيب الأورام أخذ قطعة من الورم وإرسالها للفحص النسيجي (علم الأنسجة).
صورة لسرطان الخلايا القاعدية مع توسع الأوعية المميزة واللمعان الزجاجي.

تُظهر الصورة نوعًا سطحيًا من سرطان الخلايا القاعدية. الحواف المرتفعة المميزة واضحة للعيان.

تُظهر الصورة نوعًا سطحيًا من سرطان الخلايا القاعدية. الأوعية المتوسعة واضحة للعيان.

تظهر الصورة سرطان الخلايا القاعدية السطحي مع العديد من القشور.
أنواع سرطان الجلد الخلايا القاعدية، الصورة.
الصنف العقدي هو الأكثر شيوعًا. يتكون من واحدة أو أكثر من العقيدات، شمعية أو حمراء، شفافة ذات أوعية متوسعة. قد يكون هناك انخفاض في المركز وقرحة تحت القشرة.
غالبًا ما يكون سرطان الخلايا القاعدية السطحية أكبر من الأنواع الأخرى ويظهر في المقام الأول على الجذع. تبدو وكأنها لوحة حمراء مع تقشير وتندب طفيف وحدود خشنة غير منتظمة. قد يشبه سرطان الجلد القاعدي السطحي الصدفية أو الفطريات أو الأكزيما.
يظهر سرطان الخلايا القاعدية المصطبغة في كثير من الأحيان عند الأشخاص ذوي البشرة الداكنة. يبدو مثل الشامة أو الورم الميلانيني بلونه الداكن. علامات أخرى هي نفسها تقريبا
في التنوع العقدي.
يمتلئ سرطان الجلد القاعدي الكيسي بالسوائل. الشكل أكثر استدارة في المظهر من السرطان العقدي.
متنوعة (شكلية) تصلب. وهي تشبه الندبة، وتظهر على شكل لوحة منضغطة ذات حواف غير محددة بشكل جيد، وكثيفة عند اللمس. وعلاجها صعب.
يشبه النوع القاعدي (فوق النمطي) سرطان الجلد ذو الخلايا الحرشفية. وهو نوع من سرطان الخلايا القاعدية يتميز بنمو أسرع، وميل أكبر لتكرار النقائل، وعلاجه صعب.
إن النوع التقرحي (الارتشاحي) هو في نهاية المطاف نتيجة لمزيد من التطور لأي من الأشكال الأخرى من سرطان الجلد في الخلايا القاعدية. في السابق، كان يُطلق على ورم من هذا النوع في الخارج اسم "القرحة القضمية". يؤدي هذا التحول إلى تفاقم فعالية العلاج والتشخيص بشكل كبير.
ورم الظهارة الليفية Pincus هو أيضًا نوع من سرطان الخلايا القاعدية، ولكنه نادر جدًا، ويشبه شامة بلون اللحم، وأحيانًا يتقشر وينزف.

تظهر الصورة سرطان الخلايا القاعدية المصطبغة في المعبد. يتحول الشكل الصباغي للنمو بسلاسة إلى شكل تقرح.

يظهر في الصورة سرطان الخلايا القاعدية في جلد الرقبة من النوع المتصلب الذي يشبه الندبة.
سرطان الخلايا القاعدية، طرق العلاج.
يجب علاج سرطان الخلايا القاعدية فور ظهوره. قبل العلاج، يقوم طبيب الأورام بتقييم الحجم، وتحديد نوع الورم، وأخذ قطعة من الورم لأخذ خزعة.
يتم إجراء الاستئصال الجراحي التقليدي، أو الإزالة مع إغلاق السديلة، في الغالبية العظمى من الحالات لأي نوع من الأورام، إذا لم تكن هناك موانع. يستغرق العلاج الإشعاعي (الإشعاع) حوالي شهر وهو مقبول لأي نوع من سرطان الخلايا القاعدية. يوصى بالإشعاع فقط للمرضى الذين تزيد أعمارهم عن 65 عامًا بسبب زيادة خطر الإصابة بسرطان الجلد الجديد في المناطق المجاورة من الجلد السليم.
يمكن إجراء التدمير بالتبريد لأي شكل وحجم لسرطان الخلايا القاعدية. لكن سيتعين عليك الاعتناء بالجرح في المستقبل. في روسيا، توافر التدمير بالتبريد ليس مرتفعا.
يمكن إجراء العلاج بالليزر بدون محسس ضوئي أو تشريح كهربائي فقط لسرطان الخلايا القاعدية الصغيرة ذات النوع المناسب، ولكن معدل الانتكاس لا يزال مرتفعًا. لا يمكن علاج سرطان الخلايا القاعدية من الأنواع المصلبة والتقرحية والمتحولة بهذه الطرق.
يمكن إجراء العلاج الضوئي الديناميكي للأشكال السطحية، حتى لو كان قطر سرطان الخلايا القاعدية أكثر من 2 سم. تكلفتها عالية. نسبة التكرار من 12% إلى 22% إذا كان سرطان الخلايا القاعدية من النوع التقرحي العميق أو المصلب، فإن أشعة الليزر لن تخترق الأعماق، فيجب تجنب هذه الطريقة.
تكرار الإصابة بسرطان الخلايا القاعدية.
عودة ظهور سرطان الخلايا القاعدية في نفس المكان بعد العلاج تعتبر انتكاسة. تكون الانتكاسات أقل استجابة للعلاج ولديها خطر أكبر لمزيد من النمو والانتشار والوفيات.
يسبب سرطان الخلايا القاعدية انتكاسات، ويعتمد تكرارها على طريقة العلاج، والطبيب المعالج، وحجم ونوع سرطان الخلايا القاعدية.
| طريقة العلاج | معدل الانتكاس بالنسبة المئوية |
|---|---|
| الاستئصال الجراحي التقليدي أو مع إغلاق السديلة | 10.1% |
| الكشط والتشريح الكهربائي. لا ينبغي علاج الأورام الأكبر من 2 سم والعميقة والمصلبة بهذه الطريقة. | من 7.7% إلى 40% حسب الطبيب ونوع سرطان الخلايا القاعدية |
| إزالة موس | 1% |
| علاج إشعاعي | 8,7% |
| التدمير بالتبريد | 7,5% |
| العلاج بالليزر بدون محسس ضوئي (وليس PDT). لا ينبغي معالجة الأورام الأكبر من 2 سم والعميقة والمصلبة والقاعدية بهذه الطريقة | تصل إلى 40% حسب الطبيب ونوع سرطان الخلايا القاعدية |
| العلاج بالليزر باستخدام محسس ضوئي - العلاج الديناميكي الضوئي (PDT). بالإضافة إلى الأصناف التقرحية العميقة والمصلبة | من 12 إلى 22% |
بالنسبة للأورام التي يزيد حجمها عن 2 سم، يمكن أن يتضاعف معدل الانتكاس. إذا كان قطر سرطان الخلايا القاعدية أكثر من 5 سم، فإن معدل التكرار يزيد حوالي 3 مرات.

تظهر الصورة انتكاسة سرطان الخلايا القاعدية. سطح الجلد قشري في الغالب. الجزء الأكبر من الجلد موجود في الأعماق.
سرطان الخلايا القاعدية، التشخيص
عادة، ينمو سرطان الجلد ذو الخلايا القاعدية ببطء على مدى سنوات عديدة ولا يزعج المرضى. لا يمكن التنبؤ بتطور السرطان؛ إذ يمكن أن يظل صغيرًا لسنوات عديدة ثم ينمو بسرعة كبيرة. أو تنمو بخطوات، وأحيانًا يتناقص حجمها بشكل كبير، ثم تزيد أكثر. في كثير من الأحيان، يتوقع المرضى المسنون أنهم سيموتون بسبب أمراض مصاحبة قبل أن يسبب لهم سرطان الخلايا القاعدية أي مشكلة. ولذلك يرفضون العلاج، وبالتالي يحكمون على أنفسهم بالمعاناة. لأن الورم ينمو بشكل أسرع وأسرع مع مرور الوقت. من الضروري بدء العلاج في أقرب وقت ممكن لزيادة فعاليته وتقليل الوفيات الناجمة عن سرطان الخلايا القاعدية.
ميزات مثل الحجم الأكبر من 2 سم، والموقع في الجزء الأوسط من الوجه، في منطقة الأذن، والمدة الطويلة، وحدود الورم غير الواضحة لها تأثير سيء على التشخيص. إذا نما سرطان الخلايا القاعدية في الأنسجة والعظام الأساسية وينمو إلى أحجام هائلة (أكثر من 10 سم)، فغالبًا ما يكون العلاج غير ممكن.
سرطان الخلايا القاعدية الانبثاث، والوفيات.
نادرًا ما ينتشر سرطان جلد الخلايا القاعدية، ويتراوح من 0.0025% إلى 0.55% من الحالات. تحدث النقائل عادةً على خلفية أورام كبيرة متقدمة في الرأس والرقبة، خاصة عند الرجال. يرتبط حدوث النقائل ارتباطًا وثيقًا بحجم الورم وعمقه. إذا تجاوز قطر سرطان الخلايا القاعدية 3 سم، فإن خطر النقائل هو 1-2٪. إذا كان الورم أكثر من 5 سم، تظهر النقائل في 20-25٪ من الناس. إذا نما السرطان أكثر من 10 سم، فإن خطر انتشار ورم خبيث يصل بالفعل إلى 50٪. في البداية، تنتقل النقائل إلى العقد الليمفاوية الإقليمية، وبشكل أقل إلى الرئتين والعظام والأعضاء الأخرى. ظهور النقائل يزيد بشكل كبير من الوفيات الناجمة عن سرطان الخلايا القاعدية. في المتوسط، يعيش الأشخاص الذين يعانون من نقائل سرطان الخلايا القاعدية 10 أشهر. يعيش 20% فقط من الأشخاص مع سرطان الخلايا القاعدية النقيلي لأكثر من عام واحد، و10% فقط لأكثر من 5 سنوات.
1929 0
وتتراوح بين الأورام الظهارية من 72-75% إلى 85-90%.
تحدث ما يصل إلى 95% من حالات سرطان الخلايا القاعدية بين عمر 40 و80 عامًا، بمتوسط عمر 60 عامًا.
ومع ذلك، هناك حالات من الأورام تحدث لدى الأشخاص الذين تتراوح أعمارهم بين 20-39 سنة.
يمرض الرجال والنساء على قدم المساواة في كثير من الأحيان. الموقع المفضل للورم هو الجفن السفلي والصوار الداخلي للجفون. يصاب الجفن العلوي في 15% من الحالات، والزاوية الخارجية في 5-8%. ويقع الورم على حافة الجفن بنسبة 69%.
عيادة
هناك خمسة أشكال من سرطان الخلايا القاعدية.شكل عقيدي من سرطان الخلايا القاعدية
الشكل الأكثر شيوعًا له المظهر النموذجي للعقدة المرتفعة على قاعدة عريضة، وعادة ما تكون نازحة بشكل جيد مع الجلد المحيط (الشكل 3.10).أرز. 3.10. الشكل الزاوي لسرطان الخلايا القاعدية
يتم الحصول على اللون الوردي للورم من خلال الأوعية الصغيرة المتوسعة الموجودة على السطح. الحدود واضحة تماما. ينمو الورم ببطء على مر السنين ويمكن أن يصل إلى أحجام هائلة (الشكل 3.11).

أرز. 3.11. سرطان الجلد ذو الخلايا القاعدية العملاقة في الجفون. أ - ظهور الورم. ب - العينة النسيجية للورم
ومع زيادة الحجم، تظهر فجوة في وسط العقدة، مما يؤدي إلى تقرحها. قد يكون الجزء السفلي من القرحة مغطى بقشرة جافة أو دموية. تكون الحواف المحيطة بالقرحة على شكل دمعة، بعد إزالة القشرة، ينكشف سطح غير مؤلم.
شكل تآكل التقرحي
يبدأ الشكل التقرحي المتآكل بقرحة صغيرة غير محسوسة وغير مؤلمة مع حواف مميزة مرتفعة قليلاً على شكل عمود. مع نمو الورم، تزحف حوافه على الأنسجة السليمة المحيطة، وتزداد مساحة القرحة، وتصبح مغطاة بقشرة جافة أو نزفية (الشكل 3.12؛ 3.13).
أرز. 3.12. الشكل التقرحي لسرطان الجلد ذو الخلايا القاعدية في الجفن السفلي

أرز. 3.13. سرطان الخلايا القاعدية المتقدم في الجفون (الشكل التقرحي)
تنزف القرحة بسهولة. الورم كثيف، وقد تكتسب الحواف المرتفعة صبغة لؤلؤية. عندما يتم توطينه في المنطقة الهدبية، ينتشر الورم بسرعة إلى الفضاء بين الحواف والملتحمة الجفنية في شكل نمو درني.
شكل مدمر
يتم تحديد الشكل المدمر بالقرب من الحافة الهامشية، وغالبًا ما يكون الجفن السفلي. تدريجيا، يتم تدمير الهياكل الطبيعية للجفن في جميع أنحاء سمكه (الشكل 3.14).
تين. 3.14. شكل مدمر من سرطان الجلد ذو الخلايا القاعدية في الجفن السفلي
السطح التقرحي مغطى بقشرة نزفية، وبعد إزالتها ينكشف عيب جسيم في الجفن، ويوجد على طول حوافه زوائد درنية. يؤدي النمو المتسلل بقوة بالقرب من الهامش الهامشي إلى انتشار الورم بسرعة إلى الملتحمة الجفنية.
يتم تقصير قوس الجفن، ويظهر انقلاب الجفن. ويرافق هذه العملية التهاب الملتحمة المستمر مع إفرازات قيحية. يؤدي النمو المستمر إلى تدمير الجفن تمامًا، وينتشر الورم في الأنسجة الحجاجية. نتيجة العيون غير المحمية هي تلف القرنية، وعادة ما تنتهي بقرحة كاملة.
شكل يشبه تصلب الجلد
يتجلى الشكل الشبيه بتصلب الجلد في المرحلة الأولية من خلال حمامي موضعي مع سطح يبكي. سطحه مغطى بمقاييس صفراء، والحواف كثيفة (الشكل 3.15).
أرز. 3.15. شكل يشبه تصلب الجلد من سرطان الخلايا القاعدية في الجفن السفلي
مع نمو الورم، يتم استبدال الجزء المركزي من السطح التقرحي بندبة بيضاء كثيفة إلى حد ما، وتنتشر النهاية التقدمية إلى جميع الأنسجة السليمة الجديدة.
شكل مصطبغ
يمكن تقديم الشكل المصطبغ على شكل عقدة أو سطح تقرحي متآكل. يقع الصباغ بشكل سطحي على شكل حبيبات، مما يخلق سطحًا متنوعًا إلى حد ما (الشكل 3.16).
أرز. 3.16. شكل مصطبغ من سرطان الخلايا القاعدية في الجفن السفلي
وفقًا لـ G.G Ziangirova (1980)، يمكن تفسير التصبغ بوجود عناصر عملية مثل الخلايا الصباغية بين الخلايا الظهارية.
الفحص المجهري
تم اكتشاف ورم ينمو من خلايا الطبقة القاعدية للبشرة على شكل مصفوفة من الخلايا. مجمعات الورم، بما في ذلك الخلايا المتمايزة وغير المتمايزة، لها أحجام مختلفة. في الأشكال الشبيهة بتصلب الجلد، توجد الخلايا القاعدية الخبيثة في السدى الليفي.يتم تشخيص سرطان الخلايا القاعدية على أساس بيانات الفحص المجهري الحيوي، والمؤشر الإشعاعي بالفوسفور المشع ونتائج الفحص النسيجي.
يجب أن يشمل التشخيص التفريقي سرطان الخلايا الحرشفية، والورم الميلانيني، والقرن الجلدي، والورم الشائكي القرني، وثآليل الشيخوخة، والتهاب الجلد الأكزيمي، وتصلب الجلد.
علاج
مع الإزالة الشاملة للجفن المصاب من خلال جراحة الجفن المتزامنة، يعيش ما يصل إلى 95٪ من المرضى لمدة 5 سنوات؛ وتزداد فعالية العلاج عند استخدام الجراحة المجهرية بالليزر.بالنسبة للأورام التي لا يتجاوز قطرها الأقصى 12 ملم ولا تمتد إلى الهامش الهامشي، تتم الإشارة إلى التدمير بالتبريد أو العلاج الإشعاعي الموضعي. هناك معلومات حول آفاق استخدام العلاج الديناميكي الضوئي لسرطان الخلايا القاعدية.
هذه الطريقة، في رأينا، مفيدة بشكل خاص لأشكال الورم المسببة للتآكل والتقرحي وتصلب الجلد. يشار إلى الإشعاع الخارجي، بما في ذلك إشعاع شعاع البروتون، للأورام الكبيرة. ولكن يجب أن نتذكر أنه موانع في وجود تصلب الجلد ومتلازمة نقص المناعة.
تنبؤ بالمناخ
يعتمد تشخيص الرؤية على مرحلة تطور العملية والعلاج المستخدم. يمكن أن يؤدي العلاج الإشعاعي (العلاج الإشعاعي الموضعي والإشعاع الخارجي) إلى إعتام عدسة العين الإشعاعي وتقرح وجفاف القرنية.عادة ما يكون التشخيص مدى الحياة مناسبًا: نادرًا ما ينتشر الورم، بشكل رئيسي إلى العقد الليمفاوية الإقليمية. ومع ذلك، يمكن لسرطان الخلايا القاعدية أن ينمو إلى هياكل حيوية عميقة للعين. وصفنا حالة غزو سرطان الخلايا القاعدية للدماغ بعد 25 عامًا من بدء علاج ورم الجفن.
إيه إف بروفكينا، ف.ف.فالسكي، ج.أ
يعتبر سرطان الخلايا القاعدية (أو سرطان الخلايا القاعدية) أحد أكثر أشكال أورام الجلد شيوعًا ويمثل حوالي 60-80٪ من جميع سرطانات الجلد. في معظم الحالات، يتم اكتشاف هذا السرطان لدى الأشخاص ذوي البشرة الفاتحة، وقد تزايدت معدلات الإصابة بهذا المرض الخطير بسرعة في السنوات الأخيرة.
وبحسب الإحصائيات فإن الزيادة في عدد الحالات تبلغ حوالي 6-8٪. يعتقد العلماء أن الزيادة السريعة في حالات الإصابة بسرطان الخلايا القاعدية في العقود الأخيرة كانت ناجمة عن زيادة شعبية الترفيه في المناطق ذات الكثافة المتزايدة للأشعة فوق البنفسجية: بالقرب من المسطحات المائية المفتوحة أو في الجبال.
في أغلب الأحيان، تحدث عملية ورم الجلد هذه عند الأشخاص الذين تزيد أعمارهم عن 45-50 عامًا، ولكنها قد تظهر أيضًا عند الشباب وحتى الأطفال. في كثير من الأحيان، يتم استفزاز سرطان الجلد في الخلايا القاعدية عن طريق التعرض المزمن غير المواتي للأشعة فوق البنفسجية (الطول الموجي 290-320 نانومتر). يظهر الورم غالبًا عند الأشخاص ذوي البشرة الفاتحة، الذين يفقد جلدهم هذه الصبغة الواقية بسبب التعرض الطويل للأشعة فوق البنفسجية. الأشخاص الذين ترتبط مهنتهم ارتباطًا وثيقًا بالتواجد في المناطق المفتوحة معرضون بشكل خاص لخطر الإصابة بسرطان الخلايا القاعدية: البنائين والبحارة والعمال الزراعيين وما إلى ذلك.
وفي هذا المقال سنعرفك على أسباب وأعراض وطرق تشخيص وعلاج والوقاية من هذا السرطان الجلدي. ستساعدك هذه المعلومات في الوقت المناسب على الشك في بداية تطور هذا الورم الخبيث، وستكون قادرًا على اتخاذ جميع التدابير اللازمة في الوقت المناسب لمنع تطوره.
ما هو سرطان الخلايا القاعدية؟
سرطان الخلايا القاعدية هو ورم خبيث محلي يتكون من خلايا مغزلية الشكل أو مستديرة أو بيضاوية ذات حافة ضيقة من السيتوبلازم القاعدي، الذي يتكون من خلايا الطبقة القاعدية للبشرة أو بصيلات الشعر. يعتبر العديد من أطباء الأورام أن الورم القاعدي ليس ورمًا حميدًا أو خبيثًا، بل كنوع خاص من الورم ينتشر محليًا وله خصائص مدمرة.
ينمو هذا الورم ببطء، وفي 80٪ من الحالات يتمركز في مناطق مفتوحة من الجسم (الوجه أو الرقبة) وغالبًا ما يتكرر حتى بعد العلاج المناسب. في غياب العلاج المناسب وفي الوقت المناسب، يتحول سرطان الخلايا القاعدية إلى سرطان الخلايا القاعدية، وينتشر من أعماق الجلد إلى طبقاته السطحية ويمكن أن يسبب تدمير الأنسجة المحيطة: غضروف الأنف، وعظام الجمجمة. وفي بعض الحالات يمكن أن يسبب الورم جلطة في الأوعية الدماغية، وتؤدي هذه المضاعفات إلى وفاة المريض.
الأسباب
الأشعة فوق البنفسجية المفرطة لها تأثير سلبي على الجلد.السبب المباشر لتطور سرطان الخلايا القاعدية هو طفرة وتدهور الخلايا في الطبقة القاعدية من الجلد. تسبب هذه العمليات تغيرات في المادة الوراثية (DNA) وتحدث نتيجة لتأثير العوامل البيئية المختلفة أو العمليات المرضية الداخلية التي تحدث في الجسم.
يمكن تحفيز نمو الخلايا المرضية عن طريق العوامل التالية:
- متكررة وطويلة.
- الإشعاع المؤين
- التعرض للمواد المسرطنة: الهيدروكربونات، الراتنجات، الزرنيخ، القطران؛
- الحروق الحرارية والكيميائية.
- زيارات متكررة إلى مقصورة التشمس الاصطناعي.
- تدخين؛
- الاستعداد الوراثي
- العلاج المثبط للمناعة بعد زرع الأعضاء.
وفي حالات أكثر نادرة، يكون سبب سرطان الخلايا القاعدية هو:
- الجروح المزمنة وغير القابلة للشفاء على المدى الطويل أو ندبات ما بعد الحروق التي تخضع للضغط الميكانيكي؛
- nevus sebaceus، والتي تظهر غالبًا في مرحلة الطفولة ولديها ميل متزايد للتحول إلى سرطان الخلايا القاعدية.
أعراض

تعتمد شدة وطبيعة الأعراض في سرطان الخلايا القاعدية على شكله وموقعه. الشكوى الرئيسية للمريض هي ظهور ورم لا يسبب الألم أبدًا وفقط في حالات نادرة يسبب إحساسًا بالحرقان أو.
يتم تحديد الورم دائمًا في الأماكن التي توجد بها بصيلات الشعر: على الوجه والرقبة وفروة الرأس، وفي حالات نادرة، على الجذع والذراعين والساقين. يحدث سرطان الخلايا القاعدية غالبًا في المناطق التالية:
- الثلثان العلويان من الوجه: حوالي 80% من الحالات؛
- على الأنف: حوالي 30% من الحالات.
يمكن أن يختلف مظهر الورم ويعتمد على شكل المرض. عادةً ما تظهر أولاً على الجلد عقيدات غير محمرة أو بيضاء رمادية أو بلون اللحم، وهي ليست أكبر من رأس الدبوس ولها أوعية صغيرة متوسعة على سطحها. لا يجذب الطفح الجلدي الكثير من الاهتمام من المريض لفترة طويلة وينمو ببطء (على مدى عدة أشهر أو سنوات). عادة، يستشير المرضى الطبيب في الحالات التي يتحول فيها الورم إلى أحد أشكال الأورام الموضحة أدناه أو يبدأ في النزيف، ولا يشفى لفترة طويلة ويصبح مغطى بقشرة.
أشكال المرض
سرطان الخلايا القاعدية التقرحي العقدي
تتشكل على الجلد عقيدة حمراء أو بيضاء ذات أوعية دموية متفرعة ومتوسعة، والتي قد يكون لها في حالات متكررة لمعان يشبه الزجاج. يصبح سطح الجلد فوق العقيدات المتكونة أرق، وينمو الورم في طبقات الجلد ويتسلل إليها. في كثير من الأحيان حول الورم هناك سلسلة من التلال الهامشية، والتي تتكون من عقيدات نصف دائرية فردية، تذكرنا بعقد من اللؤلؤ.
بمرور الوقت، يتم تدمير الطبقة السطحية من جلد العقيدات، وتتشكل القشرة عليها. مع التطور المطول، يتشكل قاع على التقرح، ويزداد حجمه ويصبح مغطى بطبقة دهنية. يمكن أن يختلف حجم هذا الورم من بضعة ملليمترات إلى عدة سنتيمترات.
هذا النوع من سرطان الجلد ذو الخلايا القاعدية هو الأكثر شيوعًا. عادة ما يتم تحديد الورم على الطيات الأنفية الشدقية أو الجفون أو الزاوية الداخلية للعين. يدمر الورم الأنسجة المحيطة بشكل كبير بمرور الوقت، لكنه لا ينتشر أبدًا.
سرطان الخلايا القاعدية المثقوبة (أو الكيسية).
عادةً، نادرًا ما يتطور هذا النوع من الورم ويظهر في المناطق التي تتعرض لصدمات جلدية متكررة. في أعراضه، فإنه يذكرنا إلى حد كبير بتطور سرطان الخلايا القاعدية التقرحي العقيدي، ولكنه يختلف عنه في نموه المدمر الأكثر سرعة.
مثل هذا الورم خفيف وراكد (أحيانًا لونه أبيض مزرق) وشكل دائري. على سطحه الزجاجي الأملس، يتم ملاحظة الأوعية الدموية المتوسعة الفردية الواضحة. في بعض الأحيان يتم تغطية الورم بمقاييس رمادية.
يمكن أن يصل حجم سرطان الخلايا القاعدية إلى 1.5-3 سم أو أكثر في القطر. في بعض الأحيان يصبح الجزء المركزي متقرحا ومغطى بالقشور. في حالات نادرة، قد يكون هذا الورم معنقًا ويبرز فوق سطح الجلد.
شكل حليمي (أو ثؤلولي) من سرطان الخلايا القاعدية
لا يتميز هذا النوع من سرطان الخلايا القاعدية بالنمو التسللي، بل بانتشار الورم على سطح الجلد. ينمو الورم مثل القرنبيط على شكل عقد نصف كروية كثيفة تبرز فوق سطح الجلد.
سرطان الخلايا القاعدية العقدية الكبيرة (أو العقدية).
يختلف هذا النوع من الورم عن سرطان الخلايا القاعدية التقرحي العقدي من حيث أنه ينمو للأعلى وليس في عمق الجلد. وهو ورم مفرد نصف كروي يبرز فوق سطح الجلد، ويمكن رؤية مناطق متعددة من الأوعية الدموية المتوسعة من خلال الأنسجة السطحية.
سرطان الخلايا القاعدية المصطبغة
على عكس الأشكال الأخرى من سرطان الخلايا القاعدية، يحتوي هذا الورم على رواسب الميلانين في جميع أنحاء سمكه. إن وجود هذه الصبغة الطبيعية يحدد لون الجزء المركزي من العقيدات باللون الأسود أو البني. وبخلاف ذلك، تحتفظ هذه الأورام بجميع العلامات الأخرى لسرطان الجلد في الخلايا القاعدية: المظهر المميز لعقدة وحافة على شكل عقد من اللؤلؤ.
سرطان الخلايا القاعدية تصلب الجلد (أو الشبيه بالقشيعة).
مع هذا النوع من سرطان الخلايا القاعدية، تظهر عقيدات صغيرة كثيفة وشاحبة على الجلد، ويزداد حجمها تدريجيًا وتشكل لوحة مسطحة وكثيفة، تظهر من خلالها مناطق الأوعية الدموية المتوسعة على الجلد. بمرور الوقت، تبدأ هذه اللوحة بالتقرح، وتتشكل فيها تجاويف كيسية صغيرة وأكبر. في بعض الأحيان يكون هذا التدمير للورم مصحوبًا بظهور تكلس بأملاح الكالسيوم.
سرطان الخلايا القاعدية السطحي متعدد المراكز (أو سرطان الخلايا القاعدية الجذعي)
يمكن أيضًا أن يتم تحديد هذا النوع من الورم في مناطق مغلقة من الجسم ويتجلى في شكل لوحة بنية محمرة وأحيانًا قشارية يتراوح حجمها من عدة مليمترات إلى عدة سنتيمترات على جلد الجسم. ويلاحظ في حالات نادرة التلال الهامشية على شكل عقد من اللؤلؤ وتوسع الشعريات. لا يتسلل الورم إلى الجلد، وله حواف مرتفعة مميزة بلون اللؤلؤ ولا يرتفع فوق سطحه.
قد يشبه مظهر اللويحة، التي تحتوي على ظلال مختلفة من اللون الأحمر، المظاهر أو الأكزيما، ويلزم إجراء خزعة وتحليل نسيجي للتشخيص الدقيق. في كثير من الأحيان، يظهر هذا النوع من سرطان الخلايا القاعدية على شكل عدة طفح جلدي على الجسم. يمكن أن يصل حجمها إلى 4 سم، وتنمو ببطء (عدة عقود) وعادة ما تكون حميدة.
ورم شبيغلر (أو ورم "العمامة")
يتم تحديد هذا الورم على فروة الرأس ويتكون من عقد متعددة ذات لون وردي بنفسجي كثيف نصف كروي. يمكن أن يتراوح قطرها من 1 إلى 10 سم، والورم نفسه لديه قاعدة واسعة. يحدث تطور ورم "العمامة" على مدى فترة طويلة من الزمن، وعادة ما يكون مسار هذه العملية حميدا.
ورم الظهارة الليفية Pincus
هذا النوع من سرطان الخلايا القاعدية نادر. يظهر الورم غالبًا في المنطقة القطنية العجزية ويمكن دمجه مع مظاهر سرطان الخلايا القاعدية السطحية و. في المظهر، يمكن أن يشبه ورم الظهارة الليفية Pincus الورم الحليمي الليفي ويمكن أن يكون متعددًا. لإجراء التشخيص، يتم إجراء الخزعة والتحليل النسيجي.
متلازمة جوردين جولتز (أو متلازمة سرطان الخلايا القاعدية الوحمانية)
تنتمي هذه المتلازمة الجسدية السائدة إلى phakomatoses (أمراض وراثية) وتصاحبها مجموعة معقدة من التغيرات الجديدة والمفرطة التنسج في الأنسجة العصبية والظهارية الناجمة عن اضطرابات التطور الجنيني. أعراضه الرئيسية هي ظهور سرطانات الخلايا القاعدية المتعددة في سن مبكرة، والتي تكون مصحوبة بحالات شاذة أخرى. قد يُظهر المرضى تغيرات في الجهاز العصبي المركزي وأورام مختلفة: الأورام الأرومية النخاعية، والأورام الليفية، والأورام الغدية الكيسية المتعددة، وأورام المبيض المسخية، من النوع الأول، والأورام السحائية، والتجاويف الكيسية (الكيسات السنية) في الفكين، والأورام المخيخية، والأورام العضلية الملساء، والأورام العضلية المخططة، وما إلى ذلك.
يمكن أن تكون الأورام القاعدية خلقية، ولكنها تظهر عادةً في مرحلة الطفولة المتأخرة. عادة ما تكون متعددة وتقع بشكل متناظر أو على شكل مرآة في كل من المناطق المفتوحة والمغلقة من الجسم. غالبًا ما توجد على الرقبة والوجه والأطراف والجذع. يمكن أن يصل عدد سرطانات الخلايا القاعدية إلى عدة مئات. في بداية تطورها تكون سطحية وتنمو ببطء ويصل قطرها إلى 1-3 سم، ولكن بعد 20-30 سنة يتسارع نموها بسرعة، ويمكن أن يصل حجم بعضها إلى 5-10 سم تحت تأثير العوامل غير المواتية، يتحول سرطان الخلايا القاعدية إلى أشكال سرطانية كيسية وتقرحية من سرطان الخلايا القاعدية أو سرطان الجلد ضخم النوع.
يصاحب علم الأمراض في 70-80٪ من الحالات ظهور انخفاضات مصطبغة دقيقة على الراحتين والأخمصين، والتي يكشف فحصها النسيجي عن هياكل قاعدية. يوجد توسع الشعيرات دائمًا على سطحها، ويمكن أن يصل عدد هذه التغييرات إلى عدة مئات.
عادة، في بداية سن البلوغ، يتطور سرطان الخلايا القاعدية التقرحي في مناطق هذه المنخفضات، مما يشير إلى بداية مرحلة الأورام. ونادرا ما تتطور سرطانات الخلايا القاعدية الكبيرة في هذه الأماكن.
يعاني 25% من المرضى من تشوهات في العين: العمى الخلقي، الجلوكوما، إعتام عدسة العين، ثلامة، عسر الرؤية في الزوايا الداخلية للعين، والسطوع. في 75-90٪ من المرضى، يتم ملاحظة تشوهات العظام: انحناء العمود الفقري، الصدر القمعي، الأضلاع المشقوقة، الحنك القوطي، الدرنات الأمامية البارزة، إلخ.
التشخيص

لسرطان الخلايا القاعدية مجموعة متنوعة من المظاهر السريرية، وقد يشبه في مظهره أمراضًا مثل:
- سرطان الجلد ذو الخلايا الحرشفية ومراحله الأولية مثل التقرن الدهني أو الشامة أو الورم الليفي الجلدي.
- صدفية؛
- الأكزيما.
- سرطان الجلد الخبيث.
- الالتهابات الجلدية الفطرية.
لاستبعاد التشخيص الخاطئ بعد الفحص من قبل طبيب الأمراض الجلدية وإجراء تنظير الجلد، من الضروري إجراء الفحوصات التالية:
- التشخيص الفلورسنت.
- الفحص النسيجي
- الفحص المجهري بالليزر متحد البؤر.
- التصوير المقطعي التماسك.
في حالات نادرة، يمكن استكمال فحص المريض بتقنيات مثل التصوير الشعاعي أو التصوير بالرنين المغناطيسي أو التصوير المقطعي المحوسب. يتم استخدامها في الحالات التي يكون فيها من الضروري تحديد وجود أو عدم وجود نقائل أو تلف في الأنسجة أو الأعضاء الأخرى.
علاج
يمكن استخدام التقنيات التالية لعلاج سرطان الخلايا القاعدية:
- العلاج الجراحي
- التدمير بالتبريد؛
- علاج إشعاعي؛
- العلاج الضوئي الديناميكي؛
- العلاج بالليزر.
- العلاج الكيميائي.
- العلاج المناعي.
عادة، يتم استخدام مزيج من عدة تقنيات للعلاج، واختيارها يعتمد على الصورة السريرية للمرض. عند اختيارها، يتم أخذ شكل وحجم الورم ونشاطه وعمر المريض والأمراض المصاحبة له ودرجة مشاركة الأعضاء والأنسجة القريبة في عملية الورم بعين الاعتبار.
طريقة العلاج الرئيسية هي إجراء عملية جراحية لإزالة الورم مع مراعاة “مسافة الأمان”. يجب فحص الأنسجة المستأصلة تحت المجهر لتأكيد التشخيص. إذا كان ذلك ممكنًا، أثناء الجراحة، يمكن للجراحين استخدام تقنية مثل الجراحة التي يتم التحكم فيها مجهريًا، مما يجعل من الممكن القضاء على الاستئصال غير الكامل للأنسجة المصابة بالورم.
يمكن إزالة الأورام السطحية في المراحل المبكرة باستخدام التدمير بالتبريد لأنسجة الورم، أو العلاج بالليزر بالليزر الاستئصالي، أو العلاج المناعي الموضعي، أو العلاج الكيميائي الموضعي. عندما يقع سرطان الخلايا القاعدية في أماكن يصعب الوصول إليها ويكون صغير الحجم، يمكن استخدام تشعيع دقيق التركيز، وفي حالة وجود سرطانات الخلايا القاعدية السطحية المتعددة في مناطق واسعة، يتم إجراء العلاج الديناميكي الضوئي في بعض البلدان.
بالنسبة للعلاج المحلي، يتم استخدام الكريمات والمراهم الخاصة، والتي تشمل عامل العلاج الكيميائي 5-فلورويوراسيل أو جهاز المناعة Imiquimod. الكريم الذي يحتوي على 5-فلورويوراسيل له تأثير ضار على أنسجة الورم وغالباً ما يؤدي إلى تطور تفاعل جلدي التهابي. يتم استخدامه بشكل متكرر على مدار عدة أسابيع ويعزز رفض الأنسجة التي تحتوي على الخلايا السرطانية. عند تطبيق دواء موضعي مع إميكويمود، يتطور رد فعل مناعي في الأنسجة، مما يؤدي إلى قمع الخلايا السرطانية وتدميرها. يتم العلاج بهذا الدواء أيضًا على مدى فترة طويلة من الزمن ويصاحبه تطور تفاعل التهابي محلي. بعد استخدام هذه المستحضرات المحلية، عادة ما يتم ملاحظة الشفاء الجيد للأنسجة التالفة. إذا لزم الأمر، يمكن تكرار مسار العلاج.
وفي حالات الأشكال المتقدمة، استحالة العلاج الجراحي، والتطور السريع والانتشار لسرطان الخلايا القاعدية، يمكن استخدام دواء قائم على فيزموديجيب مثل Erivedge، من إنتاج شركة Roshe السويسرية، للعلاج. إنه ينتمي إلى فئة من الأدوية تسمى مثبطات مسار إشارات القنفذ وهو قادر على منع بشكل انتقائي نقل الإشارة غير الطبيعية في مسار الإشارات الذي ينظم نمو الخلايا ويمنع نمو الخلايا السرطانية المرضية. في عام 2012 تمت الموافقة على Erivedge في الولايات المتحدة الأمريكية وكندا والمكسيك وسويسرا وكوريا الجنوبية والإكوادور وإسرائيل وأستراليا، وفي عام 2014 تم تسجيله في روسيا.
التوقعات
في معظم الحالات، يتطور سرطان الخلايا القاعدية ببطء وليس عرضة للانتشار. ومع ذلك، وبسبب التطور البطيء والسير بدون أعراض تقريبًا، يلجأ العديد من المرضى إلى الطبيب في المراحل المتأخرة: بعد أشهر أو حتى سنوات من ظهور المرض.
يجب أن نتذكر أن الشفاء التام دون تكرار عملية الورم لا يمكن تحقيقه إلا عند بدء علاج سرطان الخلايا القاعدية في مراحله الأولية. عندما يكون قطر الورم أكثر من 20 ملم، تعتبر العملية متقدمة بالفعل - ومن المرجح أن يتكرر ظهور الورم وظهور عيوب تجميلية في مثل هذه الحالات.
تصل نسبة الشفاء من سرطان الخلايا القاعدية إلى 95-99%. على الرغم من هذا التشخيص الإيجابي، يظل المرضى بعد الشفاء معرضين لخطر كبير لتطور الورم المتكرر. في بعض الحالات، تبقى العيوب التجميلية في موقع استئصال الورم. يبلغ خطر تكرار المرض حوالي 90%، ويزداد خطر ظهور ورم جديد بشكل خاص في السنوات الثلاث الأولى.
وقاية
تهدف التدابير الرئيسية لمنع تطور سرطان الخلايا القاعدية إلى منع التعرض لعوامل الخطر:
- عند البقاء في المناطق المفتوحة، حاول البقاء في الظل كثيرًا.
- تجنب التعرض لأشعة الشمس بين الساعة 11 صباحًا و3 مساءً.
- استخدمي واقي الشمس.
- ارتداء الملابس التي تحمي بشرتك من أشعة الشمس.
- لا تبالغ في زيارات مقصورة التشمس الاصطناعي.
- تقليل ملامسة المواد الكيميائية المسببة للسرطان: الهيدروكربونات والراتنجات والزرنيخ والقطران.
- اتصل بطبيب الأمراض الجلدية لأي تغييرات في الجلد.
- بالنسبة للأشخاص الذين خضعوا لعلاج أو إزالة سرطان الخلايا القاعدية، من المهم فحص بشرتهم بانتظام وإجراء فحوصات وقائية مع طبيب الأمراض الجلدية سنويًا لمدة 3 سنوات على الأقل.
أي طبيب يجب أن أتصل؟
في حالة ظهور طفح جلدي وأورام عقيدية وغيرها من الأورام المشبوهة على الجلد، يجب عليك الاتصال بطبيب الأمراض الجلدية للفحص والتنظير الجلدي. إذا لزم الأمر، سيكون الطبيب قادرا على وصف عدد من الاختبارات الإضافية لإجراء تشخيص دقيق.