يُعرّف مصطلح عدوى التصلب العصبي المتعدد (MS) علم الأمراض الفيروسية التنفسية الحادة، والذي يتميز بالضرر السائد في هياكل الجهاز التنفسي السفلي. لقد أصبح منتشرًا على نطاق واسع في هيكل الإصابة الكاملة بفيروس ARVI (العدوى الفيروسية التنفسية الحادة) حيث يصل إلى 20٪.
يشير اختصار RS إلى العدوى المخلوية التنفسية. هذا المرض أكثر شيوعا بين الأطفال دون سن 3 سنوات. غالبًا ما يصيب الأطفال حديثي الولادة المبتسرين الذين تقل أعمارهم عن 3 أشهر، وفي هذه الحالة يمكن أن يكون له مسار شديد.
الأسباب (المسببات)
ينتمي الفيروس الذي يسبب عدوى مرض التصلب العصبي المتعدد إلى عائلة الفيروسات المخاطانية. ويتميز بالانتحاء لخلايا الغشاء المخاطي للجهاز التنفسي السفلي. يحتوي الفيروس على الحمض النووي الريبي (RNA) كمادة وراثية. على الرغم من وجود غلاف بروتيني، إلا أن الفيروس غير مستقر تمامًا في البيئة الخارجية. يموت بسرعة تحت تأثير درجات الحرارة المرتفعة (الغليان يقتل العامل الممرض على الفور)، وكذلك المطهرات. ويظل الفيروس حيا لفترة أطول في درجات الحرارة المنخفضة، خاصة إذا كان في قطرات المخاط. ينتقل العامل الممرض عن طريق الرذاذ المحمول جواً من شخص مريض أو حامل فيروس. يتم إطلاقه مع قطرات صغيرة من المخاط، ثم يدخل على شكل رذاذ مع الهواء المستنشق إلى الجهاز التنفسي للشخص السليم. يصبح الشخص المريض معديًا للآخرين حتى قبل ظهور المظاهر السريرية للمرض.
آلية التطور (التسبب في المرض)
الفيروس المسبب لمرض التصلب العصبي المتعدد له انتحاء لخلايا الغشاء المخاطي للأعضاء التنفسية. بعد استنشاق الهواء المحمل بالفيروس، يستقر في الجهاز التنفسي العلوي، ويندمج في خلايا الغشاء المخاطي ويؤدي إلى تطور رد فعل التهابي. كما أنه يسبب تسمم جسم الإنسان بسبب امتصاص المركبات السامة في الدم. بعد التكاثر الأولي في خلايا البلعوم الأنفي، يدخل العامل الممرض إلى القصبات الهوائية الصغيرة والحويصلات الهوائية في الرئتين، حيث يسبب أيضًا تفاعلًا التهابيًا. من سمات مسار الإصابة بمرض التصلب العصبي المتعدد أن العامل الممرض يؤدي إلى تغيرات في الخصائص المورفولوجية والوظيفية للخلايا في الجهاز التنفسي السفلي. إنهم يكتسبون أحجامًا كبيرة وضخمة ويتواصلون أيضًا مع بعضهم البعض. نتيجة التغيرات الهيكلية هي تضييق القصبات الهوائية الصغيرة، وضعف وظيفة الصرف، وتراكم المخاط في الحويصلات الهوائية مع زيادة كبيرة في خطر الإصابة بعدوى بكتيرية ثانوية لاحقة. بعد الإصابة بالعدوى، تتشكل مناعة غير مستقرة، لذلك يمكن أن يصاب الشخص بعدوى مرض التصلب العصبي المتعدد عدة مرات في حياته.
أعراض
تظهر العلامات السريرية الأولى للمرض عادة بعد 5-7 أيام من الإصابة (فترة الحضانة). وتشمل هذه التسمم الخفيف مع الصداع، ودرجة حرارة الجسم تحت الحمى تصل إلى +38 درجة مئوية، وقشعريرة خفيفة، وآلام في العضلات والمفاصل، والضعف العام، وفقدان الشهية، وانخفاض القدرة على العمل، وكذلك التهاب الملتحمة (احمرار العينين، حرقان في العين). لهم، دمع). ثم تظهر علامات تطور رد الفعل الالتهابي في أعضاء الجهاز التنفسي. اعتمادا على التوطين السائد للعملية المرضية، يتم تمييز العديد من الأشكال السريرية للمرض:

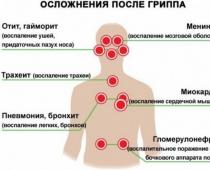
عدوى مرض التصلب العصبي المتعدد لها مسار حاد عند الأطفال الذين تقل أعمارهم عن سنة واحدة. ويصاحب المرض تسمم كبير وتشنجات وإسهال وقيء، مما يؤدي إلى ارتفاع خطر الوفاة. في الأطفال الأكبر سنا والبالغين الضعفاء، غالبا ما يصاحب المرض تطور مضاعفات بكتيرية في شكل التهاب الأذن الوسطى (التهاب الأذن الوسطى)، والجيوب الأنفية. في هذه الحالة، تتدهور حالة الشخص المريض بشكل ملحوظ وبسرعة كبيرة.
يعد التهاب الأذن الوسطى الحاد (التهاب الأذن الوسطى البكتيري) عند الأطفال من المضاعفات الشائعة لمرض ARVI. ويرجع ذلك إلى حقيقة أن قناة استاكيوس، التي تربط بين تجويف الأنف وتجويف الطبلة، أقصر ولها انحناءات أقل وضوحًا. وهذا يسهل على البكتيريا أن تنتقل من الأنف إلى الأذن.
التشخيص
في معظم الحالات، يتم تشخيص الإصابة بمرض التصلب العصبي المتعدد من قبل أخصائي الأمراض المعدية بناءً على الأعراض السريرية خلال فترة الارتفاع الوبائي في الإصابة. للكشف عن العامل الممرض وتحديده بشكل موثوق، يمكن استخدام أبحاث الأنسجة، حيث يتم إدخال مادة الاختبار (غسل البلعوم الأنفي، البلغم) في زراعة الأنسجة، وبعد ذلك يتم تسجيل تكاثر الفيروس في الخلايا. ومن الممكن أيضًا إجراء تفاعل تثبيت المتممة RSK، والذي يستخدم لتحديد نشاط (عيار) الأجسام المضادة للفيروس في الدم. وتستخدم هذه الدراسات في المقام الأول لإجراء البحوث الوبائية لتحديد مصدر العدوى.
علاج
لا يوصف العلاج المضاد للفيروسات عادة لعدوى مرض التصلب العصبي المتعدد. إن المسار غير المعقد للمرض لدى البالغين والأطفال الأكبر سنا يجعل من الممكن إجراء العلاج في المنزل. ملائم  علاج الأعراض، والذي يشمل الراحة في الفراش، واتباع نظام غذائي غني بالفيتامينات والألياف والكربوهيدرات، وشرب الكثير من السوائل (كومبوت الفواكه المجففة، والشاي، والمياه العادية). إذا لزم الأمر، يتم استخدام الأدوية المضادة للالتهابات غير الستيرويدية (الباراسيتامول)، ومضادات الهيستامين (سوبراستين، ديازولين)، والتي تساعد على تقليل درجة حرارة الجسم وتحسين الصحة أيضًا. يوصى بتناول فيتامين سي. حمض الاسكوربيك يقمع نشاط الفيروس. الأطفال الذين تقل أعمارهم عن سنة واحدة، وكذلك المرضى الضعفاء المصابين بعدوى شديدة في مرض التصلب العصبي المتعدد يخضعون للعلاج في المستشفى. يقوم القسم بإزالة السموم (إعطاء المحاليل الملحية والفيتامينات والهرمونات بالتنقيط في الوريد)، ويتم وصف مضادات التشنج والأمينوفيلين، مما يؤدي إلى توسيع تجويف الشعب الهوائية، وتسهيل التنفس، وكذلك تقليل احتمالية الإصابة بمضاعفات بكتيرية. بالإضافة إلى ذلك، غالبًا ما يتم وصف العوامل المضادة للبكتيريا، خاصة في حالة وجود مسار معقد مؤكد لعدوى مرض التصلب العصبي المتعدد.
علاج الأعراض، والذي يشمل الراحة في الفراش، واتباع نظام غذائي غني بالفيتامينات والألياف والكربوهيدرات، وشرب الكثير من السوائل (كومبوت الفواكه المجففة، والشاي، والمياه العادية). إذا لزم الأمر، يتم استخدام الأدوية المضادة للالتهابات غير الستيرويدية (الباراسيتامول)، ومضادات الهيستامين (سوبراستين، ديازولين)، والتي تساعد على تقليل درجة حرارة الجسم وتحسين الصحة أيضًا. يوصى بتناول فيتامين سي. حمض الاسكوربيك يقمع نشاط الفيروس. الأطفال الذين تقل أعمارهم عن سنة واحدة، وكذلك المرضى الضعفاء المصابين بعدوى شديدة في مرض التصلب العصبي المتعدد يخضعون للعلاج في المستشفى. يقوم القسم بإزالة السموم (إعطاء المحاليل الملحية والفيتامينات والهرمونات بالتنقيط في الوريد)، ويتم وصف مضادات التشنج والأمينوفيلين، مما يؤدي إلى توسيع تجويف الشعب الهوائية، وتسهيل التنفس، وكذلك تقليل احتمالية الإصابة بمضاعفات بكتيرية. بالإضافة إلى ذلك، غالبًا ما يتم وصف العوامل المضادة للبكتيريا، خاصة في حالة وجود مسار معقد مؤكد لعدوى مرض التصلب العصبي المتعدد.
وبشكل عام، فإن تشخيص الإصابة بمرض التصلب العصبي المتعدد مواتٍ. الاستثناء هو تطور المرض لدى الأشخاص الضعفاء، وكذلك الأطفال دون سن سنة واحدة. لتجنب تطور العدوى، من المهم اتباع التدابير الوقائية العامة. لم يتم تطوير التطعيم ضد عدوى مرض التصلب العصبي المتعدد.
لقد اعتاد معظمنا بالفعل على حقيقة أن أي مرض، خاصة في فصل الشتاء، يتم تشخيصه من قبل الأطباء على أنه ARVI. في الواقع، في بعض الحالات يكون من الصعب جدًا التمييز بين فيروسات الجهاز التنفسي عن بعضها البعض. لكن من المفيد للآباء أن يعرفوا أن هناك ما يسمى بالفيروس المخلوي التنفسي، والذي ينتقل في كثير من الأحيان إلى الأطفال، ومن الصعب جدًا تمييز أعراضه حتى عن نزلات البرد. إلا أن هذه العدوى هي التي تصيب الجهاز التنفسي السفلي وتشكل خطورة على الأطفال بسبب عواقبها.
أخبرت ناتاليا ديمينتينكو، أخصائية أمراض الجهاز الهضمي في مختبر Gemotest LLC، Letidor عن ماهية عدوى مرض التصلب العصبي المتعدد، وكيف يظهر المرض، وكيف يمكن تشخيصه وعلاجه.
الفيروس المخلوي التنفسي: ما هو؟
العدوى المخلوية التنفسية (عدوى RS) هي مرض معدٍ تنفسي حاد منتشر على نطاق واسع. يمتلك معظم الأطفال حديثي الولادة مناعة فطرية ضده، ولكن بحلول عمر 4-6 أشهر، لا تكون الأجسام المضادة للفيروس موجودة، وخلال هذه الفترة من الحياة يكون الأطفال أكثر عرضة للإصابة به. وإذا مر هذا المرض عند البالغين بسهولة تامة ودون أي عواقب وخيمة، فقد تبدأ مضاعفات خطيرة عند الأطفال الصغار في شكل التهاب الشعب الهوائية أو التهاب القصيبات أو الالتهاب الرئوي.
الفيروس ماكر للغاية: غالبًا ما يؤثر على الجهاز التنفسي السفلي، وفي بداية المرض يمكن بسهولة الخلط بينه وبين نزلات البرد.
كيف ينتقل الفيروس
تنتقل عدوى مرض التصلب العصبي المتعدد عن طريق الرذاذ المحمول جواً أو الاتصال. هذا المرض شديد العدوى وغالباً ما يسبب تفشي المرض في مجموعات الأطفال. لذلك، لا ينصح بالاتصال بشخص مصاب: فعندما يعطس شخص مريض، تنتشر البكتيريا على مسافة تصل إلى مترين. يستمر المرض من أسبوع إلى ثلاثة أسابيع.
يتم قتل فيروس الكمبيوتر عن طريق الغليان والتطهير.
أعلى احتمال للإصابة بالفيروس يحدث في الشتاء والربيع - من ديسمبر إلى أبريل، أي خلال موسم البرد، ويتزامن ذلك مع ظهور وباء الأنفلونزا. خلال هذه الفترة، يصاب ما يصل إلى 30% من السكان بالعدوى، ويصاب ما يقرب من 70% من الأطفال بالعدوى في السنة الأولى من العمر، وكلهم تقريبًا خلال العامين الأولين.
غالبًا ما يصابون بالعدوى من بعضهم البعض في الأسرة أو في مجموعة (في رياض الأطفال أو المدرسة).
المجموعة المعرضة للخطر هم الأطفال في السنة الأولى من الحياة. بالنسبة لهم فإن المضاعفات التي يمكن أن تتبع الإصابة بمرض التصلب العصبي المتعدد تكون خطيرة بشكل خاص. الجسم عمليا لا يطور مناعة ضد هذا الفيروس. وهي غير مستقرة وقصيرة الأجل (تصل إلى سنة واحدة). لذلك، في كثير من الأحيان يمرض الأطفال مرة أخرى.
أعراض العدوى المخلوية التنفسية
يمكن أن تستمر فترة حضانة الفيروس من ثلاثة إلى سبعة أيام. في بداية المرض ترتفع درجة حرارة الطفل إلى 39 درجة أو أعلى ويستمر حوالي خمسة أيام. يعاني الطفل من الحمى: قشعريرة وتعرق وصداع وضعف عام. يصبح الطفل متقلبا. يصبح الأنف مسدودًا على الفور، ويظهر السعال في اليوم الثاني من المرض - وعادةً ما يكون جافًا جدًا وطويل الأمد ومرهقًا بالنسبة للطفل.
بعد ثلاثة إلى أربعة أيام، يصبح التنفس أكثر تواترا، ويظهر ضيق التنفس الزفير (يصبح الزفير صعبا، صاخبة وصفير، مسموع حتى على مسافة).
قد يتعرض الأطفال الصغار لهجوم من الاختناق: يبدأ الطفل في التصرف بشكل مضطرب، ويصبح الجلد شاحبًا ويبدأ في التقيؤ.
عند الأطفال حديثي الولادة، قد تكون بداية المرض تدريجية، دون حمى واضحة. لكن الأنف أيضًا يصبح مسدودًا ويبدأ السعال الشديد. تشبه هذه الأعراض السعال الديكي. يصبح الأطفال مضطربين، ويأكلون بشكل سيء، ولهذا السبب يفقدون الوزن، وينامون قليلاً.
المضاعفات
المضاعفات الأكثر خطورة لمرض التصلب العصبي المتعدد هي التهاب القصيبات (50-90٪ من الحالات)، والالتهاب الرئوي (5-40٪)، والتهاب الرغامى والقصبات (10-30٪). ما يصل إلى 90% من الأطفال الذين تقل أعمارهم عن عامين يعانون من عدوى الجهاز التنفسي المخلوي، و20% فقط من المرضى يصابون بالتهاب القصيبات، والذي قد يكون بسبب عدد من العوامل.
تشخيص الفيروس المخلوي التنفسي
غالبًا ما تتنكر عدوى RS في صورة نزلات البرد مع أعراض التهاب الشعب الهوائية والالتهاب الرئوي. الاختبارات المعملية مطلوبة لإجراء التشخيص. أثناء الدراسة، يتم استخدام الطرق المصلية للكشف عن وجود الأجسام المضادة في الدم. إذا لزم الأمر، يصف الطبيب المعالج بالإضافة إلى ذلك الأشعة السينية والفحوصات المخبرية المحددة.
لهذا الغرض، يتم تشخيص الأجسام المضادة IgM لفيروس RSV. وهذه علامة مصلية على الاستجابة المناعية المبكرة للفيروس. يتم أيضًا تشخيص الأجسام المضادة IgG لفيروس RSV. هذا مؤشر على الإصابة السابقة أو الحالية.
عندما ينتكس المرض، هناك زيادة قوية في تركيز IgG، الذي، على عكس الأجسام المضادة IgM، قادر على اختراق المشيمة من دم الأم إلى دم الطفل.
يمكن أن تؤكد الزيادة في عيار IgG أيضًا أن الفيروس المخلوي التنفسي هو العامل المسبب لمرض حاد.
مؤسسة تعليمية حكومية
التعليم المهني العالي
"أكاديمية استراخان الطبية الحكومية
وكالة الصحة الفيدرالية
والتنمية الاجتماعية"
قسم طب الأطفال، كلية الطب
الالتهابات الفيروسية التنفسية الحادة عند الأطفال. الإنفلونزا. نظير الأنفلونزا، الفيروس الغداني، عدوى RS. التسمم العصبي. علاج.
التطوير المنهجي للطلاب
التخصص: طب الأسنان
التخصص الأكاديمي: طب الأطفال
رأس القسم: البروفيسور جريجانوف ف.
أستراخان – 2011
موضوع الندوة: "الالتهابات الفيروسية التنفسية الحادة عند الأطفال.
الإنفلونزا. نظير الأنفلونزا، الفيروس الغداني، عدوى RS. التسمم العصبي.
علاج."
هدف:
خاص
1. تعريف الطلاب بمرض السارس عند الأطفال، والأنفلونزا، ونظير الأنفلونزا، والفيروسات الغدانية، وعدوى مرض التصلب العصبي المتعدد. التسمم العصبي. علاج.
2. تعليم الطلاب أساليب البحث مع مراعاة الخصائص التشريحية والفسيولوجية للمريض.
3. تعليم الطلاب كيفية التعرف على أعراض ومتلازمات العدوى المنقولة بالهواء لدى الأطفال.
4. تقييم بيانات البحوث المخبرية والأساليب الوظيفية والمفيدة لدراسة الأطفال المصابين بهذا المرض.
5. معرفة تصنيفات الأمراض الأكثر شيوعا لهذا المرض.
6. وضع خطط للعلاج والوقاية من العدوى المنقولة بالهواء.
7. معرفة طرق الوقاية المحددة من هذه الأمراض وجدول التطعيمات
8. معرفة مجمع إجراءات مكافحة الوباء في مصدر العدوى.
الطلاب يكتشفون ذلك بأنفسهم الشكاوى، وتوضيح التاريخ الطبي (مع التركيز على التاريخ الوبائي)، وفحص المريض، وتسجيل نتائج الفحص في التاريخ الطبي التعليمي، واستخلاص استنتاج موجز بناءً على بيانات الفحص والتحليلات الخاصة بالمريض.
دليل فيدال. الأدوية في روسيا. http://www.vidal.ru/
الكتاب المرجعي الدوائي الإلكتروني للأطباء http://medi.ru/
مجلة "طب الأطفال" التي تحمل اسم ج.ن. سبيرانسكي http://www.pediatriajournal.ru/about.html
البوابة الطبية لعموم روسيا http://bibliomed.ru/
موقع أكاديمية استراخان الطبية الحكومية
http://agma.astranet.ru/
بوابة الإنترنت "ConsultantPlus" - تشريعات الاتحاد الروسي: أساسيات تشريعات الاتحاد الروسي بشأن حماية صحة المواطنين. http://base.consultant.ru/cons/cgi/online.cgi?req=doc;base=LAW;n=58254
الموقع الإلكتروني لاتحاد أطباء الأطفال في روسيا: توصيات منهجية http://www.pediatr-russia.ru/news/recomend/
الخادم الطبي الروسي http://www.rusmedserv.com/
تعليق توضيحي
الأمراض الفيروسية التنفسية الحادة عند الأطفال
ARVI– مجموعة من الأمراض المعدية التي تسببها الفيروسات، وتنتقل بشكل رئيسي عن طريق الرذاذ المحمول جوا وتترافق سريريا مع نزلات الجهاز التنفسي ومتلازمة التسمم العام.
ولوحظ أعلى معدل للإصابة لدى الأطفال الذين تتراوح أعمارهم بين 3 إلى 14 سنة. في هيكل كل من المراضة والوفيات، تحتل ARVI المرتبة الأولى.
بَصِير منتشرتمثل حالات العدوى ما بين 70 إلى 95% من جميع حالات التهابات الجهاز التنفسي العلوي.
عند الولادة، يرث الطفل الأجسام المضادة لعدد من الفيروسات من الأم - المناعة الفطرية. لكنها لا تدوم طويلا - ما يصل إلى 3 أشهر، يكون عيار الأجسام المضادة منخفضا.
ويُعتقد أن الالتهابات الفيروسية التنفسية الحادة طبيعية؛ فهي تشكل الاستجابة المناعية للجسم، والتي سيتم استخدامها في المستقبل. ولكن المناعة بعد الإصابة لم يدم طويلاو غير مستقر. وبالإضافة إلى ذلك، فإن النقص يعبرالحصانة، فضلا عن عدد كبير الأنماط المصليةتساهم مسببات الأمراض ARVI في تطور المرض لدى نفس الطفل عدة مرات في السنة.
تكرار التهابات الجهاز التنفسي الحادة يؤدي إلى انخفاض عاممقاومة الجسم، وتطور حالات نقص المناعة، وتأخر النمو الجسدي والحركي النفسي، وتسبب الحساسية، والتداخل مع التطعيمات الوقائية، وما إلى ذلك. يسلط أطباء الأطفال الضوء بشكل خاص على مجموعة "الأطفال المصابين بأمراض متكررة" (FIC).
هناك أيضًا خسائر اقتصادية كبيرة مرتبطة بكل من علاج المريض وإعادة تأهيله وعجز الوالدين.
يعد هذا أحد أكبر التحديات التي يواجهها أطباء الأطفال والعائلات.
العامل المسبب للمرض - الفيروس - هو عادة DNA أو RNA، والذي يوجد حوله قفيصة.
وهكذا تنقسم الفيروسات إلى فيروسات تحتوي على الحمض النووي الريبي النووي (نارنا) - الفيروسات المخاطية: فيروسات الأنفلونزا، ونظير الأنفلونزا، وفيروسات RS؛
يشير التشخيص عادة إلى نوع الفيروس (النمط المصلي، إن أمكن) والأمراض المسببة (التهاب الحنجرة، التهاب البلعوم، التهاب الحنجرة والرغامى، وما إلى ذلك).
في التسبب في المرض هناك الكثير من القواسم المشتركة بين جميع فيروسات ARVI - وهي ظهارة الفيروسات وتأثيرها السام وكذلك فيروس الدم.
الفيروسات المساهمة في التنميةالأمراض وتقليل الدفاعات وتؤدي إلى تطور المضاعفات البكتيرية.
بوابة الدخول لمعظم الفيروسات هي الغشاء المخاطي للجهاز التنفسي العلوي. تعلق أهمية كبيرة على المناعة المحلية، والتي توفرها الجلوبيولين المناعي الإفرازي Ig (IgA) والإنترفيرون. يتم تحديد العامل الممرض عند بوابة الدخول. إذا كانت المناعة المحلية غير كافية، فسوف يتكاثر الفيروس وينتشر: أولاً في القصبة الهوائية، ثم في القصبات الهوائية والقصبات الهوائية وأنسجة الرئة. وبناء على ذلك، يتطور التهاب الأنف، والتهاب البلعوم، والتهاب الرغامى القصبي، والالتهاب الرئوي. مظهر شديد من الجهاز التنفسي منتشرالالتهابات - الالتهاب الرئوي الفيروسي.
يسبب فيروس RS (الفيروس المخلوي التنفسي) التهاب القصيبات لدى الأطفال الصغار، وهي حالة خطيرة مصحوبة بفشل في الجهاز التنفسي وتشبه سريريًا الربو القصبي.
أثناء العدوى الفيروسية، تحدث عمليات تنكسية تقشرية في الظهارة العمودية للجهاز التنفسي. يفقد الغشاء المخاطي طبقته المخاطية الواقية، وتنشط النباتات البكتيرية وتتطور المضاعفات البكتيرية. وتشمل العملية الأنسجة والأوعية الأساسية. تظهر جميع علامات الالتهاب - تتطور متلازمة النزلات، بما في ذلك العلامات السريرية المقابلة (التهاب الأنف، والسعال، وما إلى ذلك).
من الجهاز التنفسي العلوي، يدخل الفيروس إلى الدم ويتطور إلى تفير الدم، والذي يتجلى في متلازمة التسمم. فيروس الدم قصير العمر، يمكن أن يستمر من 1-3 أيام فقط. يتأثر الجهاز العصبي المركزي في المقام الأول. ويصاحب تلف الجهاز العصبي المركزي اضطرابات الدورة الدموية، ونتيجة لذلك، تتطور الوذمة الدماغية.
أولا، تحدث ظاهرة السحائية (التشنجات، العلامات السحائية). لكن العملية يمكن أن تذهب أبعد من ذلك، ويمكن للفيروس، بعد أن اجتاز حاجز الدم في الدماغ، أن يؤدي إلى تطور التهاب السحايا المصلي أو التهاب السحايا والدماغ أو التهاب الدماغ. تظهر العلامات العضوية - الشلل والشلل الجزئي.
الجهاز التنفسي هو الأكثر تضررا. قد تكون هناك تغيرات خلالية وعائية وتطور التهاب الشعب الهوائية وتطور التهاب القصيبات. ونتيجة لذلك، يتطور نقص الأكسجة ونقص الأكسجة. الالتهاب الرئوي القصبييتطور عادة فيروسية بكتيرية.
في أول يومين - منتشرالالتهاب الرئوي، في وقت لاحق مختلط.
الكلى تعاني. يتم تحديد البروتين وخلايا الدم الحمراء وخلايا الدم البيضاء في البول. متى التهاباتلا توجد تغييرات في الكلى، ولكن هناك وظيفيةالاضطرابات: البروتين، الكريات البيض، كريات الدم الحمراء - على خلفية التسمم - وهذا ما يسمى "الكلى السامة".
مع ARVI، الجهاز الهضمي نفسقد تشارك في هذه العملية، والتغيرات هي نفسها كما في الجهاز التنفسي العلوي. يظهر الإسهال - الإسهال المائي. يحدث هذا غالبًا مع مسببات الفيروسة الغدانية للمرض. ثم يتحدثون عن التهابات الجهاز التنفسي الحادة مع المتلازمة المعوية.
وبالتالي، يمكن تمييز 5 مراحل من العملية المرضية:
المرحلة الأولى هي تكاثر الفيروس في خلايا الجهاز التنفسي؛
المرحلة الثانية - تفير الدم والتفاعلات السامة أو الحساسية السامة في جميع الأعضاء. هناك أعضاء مستهدفة (بما في ذلك "الكلية السامة")؛
تتجلى المرحلة الثالثة من خلال التغيرات الالتهابية في الجهاز التنفسي العلوي. وفي الوقت نفسه هناك انتحاء لأجزاء معينة من الجهاز التنفسي العلويفي الفيروسات المختلفة.
المرحلة الرابعة هي التطوير البكتيريةالمضاعفات (التهاب الشعب الهوائية والالتهاب الرئوي والتهاب الأذن الوسطى والتهاب الجيوب الأنفية)؛
المرحلة الخامسة - التطور العكسي للعملية وتكوين المناعة. خلال هذه المرحلة، قد يحدث تشكيل أشكال كامنة ومزمنة من العدوى لدى بعض المرضى.
عيادة ، تسبب الفيروسات المخاطية، فيروسات الحمض النووي الريبوزي.
المتلازمات الرئيسية: متلازمة النزلات والتسمم.
الإنفلونزا
تتراوح فترة الحضانة من عدة ساعات إلى 1-2 أيام. لا يوجد نقل الفيروس. المصدر شخص مريض مدة العدوى من 5 إلى 8 أيام (وبالتالي يجب أن يكون العزل 8 أيام).
متلازمة النزلةعادة لا يوجد واحد مشرق، معبر عنه. لا يوجد عمليا التهاب الأنف. العدوى الجافة. يكون التنفس الأنفي صعباً في البداية بسبب تورم وتورم الغشاء المخاطي. يظهر التهاب الأنف في الأيام 2-3 نتيجة لعدوى بكتيرية. الإفرازات الأنفية مخاطية، مخاطية قيحية، ليست وفيرة.
سطوعالأغشية المخاطية للبلعوم لامميزة. خافت. تلتهب العيون - ظاهرة التهاب الصلبة.
الجزء المصاب من الجهاز المصاب هو في أغلب الأحيان القصبة الهوائية: سعال جاف ووسواسي، مصحوب بألم خلف القص ويرهق المريض.
بمرور الوقت، يتطور التهاب الرغامى القصبي القيحي، ويصبح السعال أكثر رطوبة ويبدأ البلغم القيحي في الخروج.
متلازمة التضيقو متلازمة الانسداد – ربمافي بعض المرضى في بداية المضاعفات.
يوجد فيروس الانفلونزا السامة الشعريةالعمل - يتطور متلازمة النزفية– طفح جلدي نمشى على جلد الوجه، وأحيانا الأطراف، وغير وفير. قد يكون هناك نزيف مختلف - الأنف أو المعدة أو الأمعاء. تزداد هشاشة الأوعية الدموية، وقد يكون هناك نزيف دقيق على الحنك الرخو، وعلى الغشاء المخاطي للجهاز التنفسي، والأعضاء الداخلية، ومادة الدماغ. قد يتطور الالتهاب الرئوي النزفي. يكاد يكون من المستحيل اكتشافه عن طريق التسمع.
قد يكون لدى بعض المرضى متلازمة البطن- آلام في البطن، واضطرابات في البراز.
متلازمة التسمم – في سياق نموذجي، يتم التعبير عنه، وبشكل مفرط، كقاعدة عامة. تصل درجة حرارة الجسم إلى مستويات الحموية. الحالة خطيرة. اضطرابات الدورة الدموية، واضطرابات الجهاز التنفسي، ونظام القلب والأوعية الدموية. انتفاخ اليافوخ الكبير، ظاهرة السحايا. النوع الأكثر شيوعا من التسمم هو التسمم العصبي.
في الأطفال الذين تتراوح أعمارهم بين 1-3 سنوات المرض يبدأربما من المتلازمة التسمم العصبي، والذي يحدث بسبب تلف منطقة ما تحت المهاد، الذي تكون إمدادات الدم فيه أكبر بأربع مرات من الأجزاء الأخرى من الدماغ. يحدث التسمم العصبي منذ الساعات الأولى من المرض. وبدون الافتقار إلى العناية المركزة، تحدث عدة مراحل ذات نتائج مميتة.
أناالمرحلة – تكراري-مصاب– يستمر من 6 إلى 48 ساعة. درجة حرارة الجسم 40 درجة فما فوق، أرق، رعشة تتحول إلى تشنجات عامة → فقدان الوعي. يكون الطفل شاحبًا جدًا ويداه وقدماه متجمدتان. قلة البول.
ثانياالمرحلة - غيبوبة. تحدث وذمة وتورم في الدماغ، و غيبوبة دماغية متوسطة - فقدان كامل ومستمر للوعي، وعدم الاستجابة للمنبهات الخارجية، والتشنجات المستمرة، وعدم انتظام دقات القلب، مع كتم كبير لأصوات القلب. نمط الجلد الرخامي (ضعف الدورة الدموية). زرقة الأظافر والأغشية المخاطية. قلة البول.
ثالثامنصة– وذمة وتورم جذع الدماغ – غيبوبة الجذعية . يتجلى في اتساع حدقة العين والحول وارتفاع ضغط الدم العضلي الشديد. يتم تحديد الجنين (وقفة انقباضية = توقف انبساطي). نبض ضعيف جداً . تنخفض درجة الحرارة إلى subfebrile. تستمر مرحلة الغيبوبة بأكملها من 12 إلى 72 ساعة. الحالة قابلة للعكس.
بدون العناية المركزة يحدث لا رجعة فيه ثالثامرحلة التسمم.
أعمق غيبوبة. البقع الجثثية. بطء القلب. لم يتم الكشف عن النبض. نغمات مكتومة للغاية، عدم انتظام ضربات القلب. يتوقف التنفس ويموت الطفل.
تدفق تستمر الأنفلونزا عادةً من 7 إلى 10 أيام مع العلاج المناسب. عادة ما تكون مدة الحمى 3-5 أيام (فيريميا) أو أكثر إذا كانت مرتبطة بالعدوى البكتيرية.
من السمات المميزة للأنفلونزا الوهن المطول خلال فترة النقاهة (الضعف والتعب والتعرق) - عدة أيام وأحيانًا أسابيع.
في بعض الأحيان خلال يومين من بداية المرض عند الأطفال حديثي الولادة والأطفال في الأشهر الأولى من الحياةلوحظت زيادة تدريجية في ضيق التنفس وزرقة ونفث الدم وتطور الوذمة الرئوية النزفية. هذه هي الطريقة التي يظهر بها الالتهاب الرئوي الفيروسي أو الفيروسي البكتيري، والالتهاب الرئوي النزفي، وغالبًا ما ينتهي بالموت.
الهيموجرام في بداية المرض: زيادة عدد الكريات البيضاء، الصيغة لا تتغير، مع المضاعفات البكتيرية - العدلات مع تحول الفرقة.
من اليوم الثاني أو الثالث من المرض – ربما. قلة الكريات البيض، قلة العدلات، كثرة الخلايا اللمفاوية مع ESR الطبيعي.
قد تكون هناك كريات الدم البيضاء وخلايا الدم الحمراء والبروتين في البول.
المضاعفات.في الأطفال الذين تتراوح أعمارهم بين 6 أشهر إلى 3 سنوات، يمكن أن تتفاقم الأنفلونزا بسبب التهاب الحنجرة الحاد، ومع الأنفلونزا يتطور التهاب الحنجرة نتيجة التهاب الحنجرة، والذي يحدث فجأة ويمكن أن يصل إلى الدرجة الرابعة. قد يكون هناك التهاب رئوي خلالي. نادرا - التهاب الدماغ الفيروسي والتهاب البنكرياس الحاد الأنفلونزا.
المضاعفات البكتيرية الفيروسية: التهاب الشعب الهوائية. التهاب رئوي. التهاب الجنبة. التهاب الأذن الوسطى. التهاب الجيوب الأنفية. ذبحة. في الأسابيع الثاني – الثالث – التهاب عضلة القلب أو التهاب المفاصل.
نظير الانفلونزايسبب أيضا فيروس الحمض النووي الريبوزي.
فترة الحضانة من 2 إلى 7 أيام (في المتوسط 2-4 أيام). المصدر – شخص مريض – يكون معديا لمدة 7-10 أيام. غالبًا ما يتأثر الأطفال الذين تقل أعمارهم عن عامين.
لا يتم التعبير عن متلازمة التسمم بشكل واضح. أن تكون درجة الحرارة منخفضة أو طبيعية. تظهر التغييرات في الجهاز التنفسي العلوي في المقدمة: التهاب الحنجرة والتهاب الحنجرة والرغامى والخناق الكاذب.
أولاً ، يظهر التهاب الأنف وسعال جاف وخشن "نباحي" وبحة في الصوت وتغير في جرس الصوت وخشونة وألم خلف القص والتهاب في الحلق. يظهر ضيق في التنفس (الاستنشاق صعب). ثلاثة مكونات تعمل في وقت واحد وبسرعة:
1- وذمة التهابية في الحيز تحت المزمار للحبال الصوتية
2- تشنج العضلات الملساء للحنجرة (تشنج الحنجرة)
3- انسداد الجهاز التنفسي العلوي عن طريق الإفرازات الالتهابية
في غضون ساعات قليلة، تنتقل العملية من المرحلة الأولى إلى المرحلة الرابعة - يتطور الاختناق - الخناق الكاذب. يحدث هذا غالبًا عند الأطفال في السنوات الثلاث الأولى من الحياة. بالنسبة لهم، تستمر العملية بسرعة كبيرة، لذلك، عندما تظهر العلامات الأولى، خاصة "في الليل"، فمن المستحسن للغاية إدخال الطفل إلى مستشفى الأمراض المعدية، حيث يمكن إجراء العلاج المكثف إذا لزم الأمر.
حتى عام 1980، كانت هناك العديد من حالات الوفاة بسبب تضيق الحنجرة لدى الأطفال سواء في مستشفى الأمراض المعدية أو في المنزل، ولكن منذ عام 1990 تقريبًا لم تكن هناك حالات وفاة في المستشفى.
دعونا ننظر في الصورة السريرية لتضيق الحنجرة حسب مراحل التطور (حسب الشدة).
أنادرجة تضيق الحنجرة- تعويض. صحتي لا تعاني. الطفل نشيط. درجة الحرارة منخفضة. السعال بصوت عال ونباح. الصوت أجش. لا يوجد ضيق في التنفس. الجلد ذو اللون الطبيعي. أثناء المجهود البدني والقلق، قد يحدث ضيق تنفس قصير المدى مع تراجع الحفرة الوداجية وتضيق التنفس.
ثانيادرجة - تعويض من الباطن. الحالة أكثر خطورة. الطفل متحمس ومضطرب ويتنفس وفمه مفتوح قليلاً. التنفس صاخب ويمكن سماعه من مسافة بعيدة. ضيق التنفس أثناء الراحة - عدد مرات التنفس في الدقيقة هو 50 أو أكثر قليلاً من 50. تغوص الحفرتان فوق وتحت الترقوة والمساحات الوربية. شحوب، زرقة المثلث الأنفي الشفهي. عدم انتظام دقات القلب.
ثالثادرجة تضيق الحنجرة. ضيق التنفس الشديد، زرقة المثلث الأنفي الشفهي، وربما زراق الأطراف. تراجع جميع المناطق الخاضعة للصدر، بما في ذلك القص. على هذه الخلفية، قد تظهر علامة النذير غير المواتية - فقدان النبض (نقص النبض). الحالة تتطلب رعاية عاجلة.
القلق يفسح المجال للضعف واللامبالاة. قد يهدأ الطفل ويغفو وقد يصبح تراجع المناطق المتوافقة أقل - هذا مرئيالرفاه. المرحلة قصيرة المدى - تسبق المرحلة النهائية. الشحوب يفسح المجال للزرقة. التنفس حسب نوع تشاين ستوكس.
هذا رابعادرجة التضيق- صالة. تتطور غيبوبة شديدة. يموت الطفل من الاختناق.
في الأطفال الصغار المصابين بالأنفلونزا، قد لا يتأثر الجهاز التنفسي العلوي فحسب، بل قد يتأثر الجهاز التنفسي السفلي أيضًا؛ في هذه الحالة، تتطور صورة التهاب الشعب الهوائية الانسدادي.
المضاعفات
فيروسي - التهاب عضلة القلب، التهاب الدماغ، التهاب الأعصاب الأحادي أو المتعدد.
المضاعفات الفيروسية البكتيرية – مثل الأنفلونزا.
في حالة العدوى المختلطة (طبقات من أي عدوى فيروسية أخرى في نظير الأنفلونزا)، تتفاقم الحالة بشكل حاد، ويمكن أن يكون المرض قاتلاً.
مع نظير الانفلونزا غير معقدة، مدة المرض هي 7-10 أيام.
عدوى مرض التصلب العصبي المتعدد (الجهاز التنفسي المخلوي).فترة الحضانة هي 2-7 أيام.
عادة ما يصاب الأطفال بالمرض في الأشهر الأولى من الحياة، ويمكن أن يحدث عند الأطفال حديثي الولادة، ويحدث تفشي المرض في مستشفيات الولادة. قد تكون قاتلة.
متلازمة التسمم لا تظهر أبدا في المقدمة. درجة الحرارة لا تزيد عن 38 درجة.
يتأثر الجهاز التنفسي السفلي. يتطور التهاب القصيبات، ويحدث مع متلازمة الانسداد القصبي.
فشل الجهاز التنفسي يأتي في المقدمة. تنقطع تهوية الرئتين ويحدث ضيق في التنفس لا يتوافق مع الاستجابة لدرجة الحرارة.
يكشف التسمع عن أنواع مختلفة من الصفير في الرئتين، بما في ذلك أصوات الصفير. قد يشبه نوبة الربو القصبي.
في الأطفال الأكبر سنًا، تحدث عدوى التصلب العصبي المتعدد عادة في شكل مرض نزفي خفيف، وفي كثير من الأحيان يحدث التهاب الشعب الهوائية الحاد. درجة حرارة الجسم منخفضة الحمى، والتسمم غير واضح. ويلاحظ التهاب الأنف والتهاب البلعوم.
عدوى الفيروس الغدي.
تتراوح فترة الحضانة من 2 إلى 12 يومًا
الأشكال السريرية:
حمى البلعوم والملتحمةيحدث غالبًا في أغسطس. ينتقل الفيروس عن طريق الرذاذ المحمول جواً وعن طريق البراز عن طريق الفم. الفيروس مقاوم للتأثيرات البيئية. يمكن لحامل الفيروس أن يتخلص من الفيروس لمدة تصل إلى أسبوعين (وبالتالي يجب أن تصل فترة العزل إلى 12 يومًا بالضبط).
يمرضون في أي عمر، ولكن من 6 أشهر. ما يصل إلى 3 سنوات - في كثير من الأحيان. يصاب الأطفال الأكبر سنًا والبالغون بالمرض بشكل أقل وأكثر سهولة.
البداية مفاجئة وحادة. ترتفع درجة الحرارة إلى 38 درجة و 39 درجة تدريجياً. شدة التسمم عالية. حمى 5-10 أيام - ما يصل إلى أسبوعين. قد يكون متموجًا (2-3 موجات). قد يعاني 25% من الأطفال من حمى منخفضة الدرجة.
يحتوي الفيروس الغدي على انتحاء واضح للأنسجة الغدية. يتم التعبير عن المكون النضحي للالتهاب. من الأيام الأولى للمرض، التهاب الأنف مع وفيريستمر التفريغ، الذي يمر بسرعة عبر جميع المراحل ويصبح قيحيًا، لمدة 1-4 أسابيع.
يتميز التهاب الملتحمة بأنه نزفي أو جريبي أو غشائي. الأكثر مميزة فيلم. تتم إزالة الفيلم بسهولة ويظهر مرة أخرى. حساسة، مثل شبكة الإنترنت. يتحول بسرعة إلى قيحية. الجفون فطيرة، الشق الجفني يضيق.
تتضمن العملية تكوينات البلعوم واللوزتين والتكوينات اللمفاوية لجدار البلعوم الخلفي. التهاب اللوزتين - يتم تكبير اللوزتين إلى الحجم الثاني، مفرط الدم، منتفخ، مشرق، كثير العصير، على طول الثغرات توجد رواسب قيحية ("سدادات"). متلازمة الألم – ألم عند البلع.
الجدار الخلفي للبلعوم غير متساوٍ - حبيبي - زيادة حجم الجريبات اللمفاوية - التهاب البلعوم الحبيبي.
تضخم العقد الليمفاوية المتعددة – بوليادينيا. تتضخم الغدد الليمفاوية العنقية الأمامية، وكذلك العقد الليمفاوية الإبطية والأربية والمساريقية. التهاب العقد اللمفية المساريقية– أحد أشكال العدوى بالفيروسات الغدانية. يتجلى في شكل ألم في البطن، خاصة عند الأطفال دون سن الثانية من العمر، ومن الممكن حدوث عدوى فيروسية. إسهالبسبب التغيرات التنكسية التقشرية في الجهاز الهضمي. غالبًا ما يخلق الألم في البطن صورة للبطن الحاد.
تتضمن العملية الشبكة البطانية نسيج– تضخم الكبد والطحال دون خلل في وظائفهما (الترانساميناسات طبيعية، ولا يتأثر استقلاب الصباغ). يبرز الكبد بمقدار 2 سم من تحت القوس الساحلي، وهو أملس ومرن.
بالتوازي، تحدث تغييرات في الجهاز التنفسي. تتشكل كمية كبيرة من البلغم، ويظهر السعال الرطب منذ الساعات الأولى للمرض، وغالبًا ما تتطور متلازمة انسداد الشعب الهوائية (BOS). ضيق في التنفس ذو طبيعة زفيرية.
الالتهابات الفيروسية المعويةالناجمة عن الفيروسات كوكساكيو تكنو- يصيب الفيروس بشكل رئيسي الأطفال الذين تتراوح أعمارهم بين 3 إلى 10 سنوات، وغالباً ما يتم تنظيمهم في مجموعات. صدى-
مصدر العدوى هو مريض أو حامل للفيروس. طرق النقل هي المحمولة جوا والبرازية عن طريق الفم.
الصورة السريرية متنوعة، ولكن هناك أيضًا علامات شائعة.
فترة الحضانة من 2 إلى 10 أيام (2-4 أيام).
وفقا للمتلازمة السريرية الرائدة، يتم تمييز ما يلي: الأشكال النموذجية للعدوى الفيروسية المعوية:
حمى، الذي يسببه فيروسات كوكساكي وإيكو، هو شكل شائع من متلازمة الحمى الرائدة. البداية حادة، مع ارتفاع كبير في درجة حرارة الجسم. أعرب آلام العضلات, احتقان الوجه، أعراض نزلات معتدلة. قد تزيد جميع مجموعات الغدد الليمفاوية والكبد والطحال. تعود درجة الحرارة عادة إلى طبيعتها خلال 2-4 أيام، ولكنها يمكن أن تستمر لمدة تصل إلى 1-1.5 أسبوع.
طفحيعد المرض الناجم عن فيروسات كوكساكي وإيكو أحد المظاهر النموذجية. يظهر في اليوم الثالث والرابع من المرض متسرع. البداية حادة: ارتفاع درجة حرارة الجسم، رأس، فمن الممكن أيضا آلام العضلات, التهاب الصلبة. الظواهر النزلية في البلعوم الأنفي والقيء وآلام البطن شائعة. في اليوم 1-2 من المرض على الوجه والجذع، وفي كثير من الأحيان – الأطرافيبدو مرقطا أو طفح جلدي حطاطي بقعي، وأحيانًا يكون مصحوبًا بمكون نزفي. من الممكن ظهور طفح جلدي مرقط على الغشاء المخاطي للفم. ويظهر الطفح الجلدي في ذروة الحمى أو بعد انخفاض درجة حرارة الجسم ويختفي دون أن يترك أثرا.
التهاب السحايا المصليوالتي تسببها فيروسات كوكساكي وإيكو. 80% من حالات التهاب السحايا المصلي عند الأطفال سببها الفيروسات المعوية. البداية حادة: درجة الحرارة 38-39 درجة مئوية، قشعريرة وآلام في العضلات; في بعض الأحيان – اضطرابات الجهاز الهضمي. في بعض الأحيان - طفح جلدي، التهاب الحلق الهربسي، وما إلى ذلك. في اليوم 2-3، يظهر الصداع، رهاب الضوء، فرط الحساسية العامة، القيء المتكرر على خلفية الحمى. عند الفحص، يتم الكشف عن تصلب الرقبة وأعراض سحائية أخرى. التغييرات في تكوين الخمور. مسار التهاب السحايا عادة ما يكون حميدا. يحدث الشفاء خلال 2-3 أسابيع، ولكن قد يكون هناك انتكاسة للمرض.
هيربانجينايظهر بشكل منفصل أو بالاشتراك مع أشكال أخرى. درجة الحرارة مرتفعة. الصداع وآلام البطن والظهر. هناك معزولة حطاطات حمراء صغيرة على الغشاء المخاطي للأقواس الحنكية واللهاة والحنك الرخو والصلبوالتي تتحول إلى حويصلات، ومن ثم إلى تقرحات، محاطة بحافة حمراء. بعد 1-3 أيام، تنخفض درجة حرارة الجسم بشكل خطير. وبعد 5-7 أيام تختفي مظاهر التهاب الحلق.
ألم عضلي وبائييتجلى كما ألم عضلي شديد الانتيابي، غالبًا في عضلات الصدر والجزء العلوي من البطنالتي تظهر على خلفية ارتفاع الحرارةوغيرها من مظاهر الإصابة بالفيروسات المعوية. أثناء نوبة الألم، يصبح الطفل شاحبًا ويتعرق ويتسارع تنفسه. مدة الهجوم من 30-40 ثانية إلى 1 – 15 دقيقة أو أكثر. يختفي الألم كما يظهر فجأة، ومن الممكن أن يتكرر خلال يوم واحد. يمكن أن يكون مسار المرض على مرحلتين - بعد مغفرة قصيرة، يستأنف الألم. يستمر المرض من 3 إلى 10 أيام.
أشكال أخرى من العدوى الفيروسية المعوية:الأمعاء، التهاب عضلة القلب، التهاب التامور، التهاب القزحية، التهاب الدماغ وعضلة القلب الوليدي - قد يكون
معزولة أو مجتمعة. نادرا ما تتطور.
المضاعفاتنادر للغاية. قد يكون معقدا بإضافة النباتات البكتيرية. في حالات استثنائية، في التهاب السحايا الفيروسي المعوي، قد تتطور الوذمة الدماغية مع انحشار النخاع المستطيل في الثقبة العظمى.
في العالم الحديث، السبب الأكثر شيوعا لوفيات الرضع هو الأمراض المعدية الحادة في الجهاز التنفسي. واستناداً إلى بيانات عام 2000، فهي مسؤولة عن ما يتراوح بين 1.5 و2.1 مليون حالة وفاة. وفقا لدراسات عام 2012، من بين إجمالي حالات الإصابة بالمرض لدى الأطفال دون سن 18 عاما، تمثل أمراض الجهاز التنفسي 63٪. في السنة الأولى من حياة الطفل، فهي سبب الوفاة، والتي تحتل المرتبة الثالثة بين العوامل المسببة الأخرى (حوالي 8٪ من إجمالي عدد المرضى الصغار المتوفين). ويبلغ معدل وفيات الرضع بسبب أمراض الجهاز التنفسي حوالي 5.3 لكل مائة ألف طفل يولدون أحياء.
هناك أيضًا أنواع مختلفة من العدوى الفيروسية التنفسية الحادة جدًا، والتي تشمل مجموعة خطر الإصابة بها الأطفال المبتسرين، والأطفال الذين يعانون من أمراض مزمنة في الجهاز التنفسي، والعيوب الخلقية في الجهاز القلبي الوعائي، واضطرابات المناعة. حوالي 75٪ من وفيات الأطفال الخدج في الفترة المحيطة بالولادة تحدث خارج أسوار مستشفيات التوليد.
علم الأوبئة
الفيروس المخلوي التنفسي هو العامل الرئيسي في العلاج في المستشفى للأطفال في السنة الأولى من العمر مع تشخيص المرض فيروس ARVI" كما أنه السبب الرئيسي في الإصابة بالأمراض والوفيات الناجمة عن التهابات الجهاز التنفسي الحادة بين الأطفال. وفي الخصائص الهيكلية لأسباب الالتهابات الفيروسية التنفسية الحادة، يبلغ إجمالي جميع سلالات الأنفلونزا حوالي 10%، وتبلغ حصة الفيروس المخلوي التنفسي في الفئة العمرية للأطفال أقل من سنة 30% على الأقل. وفي السنة الثانية من حياة الطفل، تنخفض هذه النسبة إلى 20%. يتم تسجيل حوالي 65 مليون حالة إصابة بفيروس RSV سنويًا حول العالم. ويحدث تفشي المرض خلال موسم الوباء في الخريف والشتاء والربيع.
الجهاز التنفسي - المخلوي تشمل الفيروسات لعائلة Paramyxoviridae، جنس Pneumovirus. العامل الممرض مستقر تمامًا في البيئة. مصدر العدوى هو المريض وحامل الفيروس. وينتقل الفيروس من طفل مريض إلى طفل سليم عن طريق الاتصال والاتصال المنزلي. يمكن أيضًا أن تنتقل العدوى عبر الرذاذ المحمول جواً.
عامل الخطر الرئيسي لهذا المرض هو الطفولة المبكرة. الأطفال الذين تقل أعمارهم عن سنة واحدة لديهم فرصة بنسبة 50٪ تقريبًا للإصابة بهذا المرض. بحلول سن الثانية، يصاب جميع الأطفال تقريبًا مرة واحدة على الأقل، ويصاب حوالي 45٪ بعدوى الفيروس المخلوي التنفسي مرتين. عمر الطفل مهم أيضًا بالنسبة لمسار المرض: فكلما كان الطفل أصغر سناً، كان المرض أكثر خطورة. الفترة الرئيسية للعلاج في المستشفى للأطفال هي من ثلاثة إلى ستة أشهر.
المظاهر السريرية عند الأطفال في السنة الأولى من العمر
المظاهر الرئيسية و أعراض الفيروس عند الطفل -وهذا هو حدوث الالتهاب الرئوي والتهاب القصيبات. حوالي 85% من حالات التهاب القصيبات الحاد لدى الأطفال تكون ناجمة عن الفيروس المخلوي التنفسي. أيضًا ، عند الطفل الذي يقل عمره عن عام واحد ، يمكن أن تظهر الأمراض على شكل التهاب في الممرات الأنفية والبلعوم والحنجرة والأذن الوسطى وتطور الخناق الكاذب والتهاب الرغامى والقصبات الهوائية. يتميز المسار الحاد للمرض بانتشار العدوى إلى الأسفل (في القصيبات والحويصلات الهوائية)، وظهور ضيق في التنفس، ونوبات انقطاع النفس ونقص الأكسجة. يؤدي تفاقم الحالة إلى الحاجة إلى دخول المستشفى فورًا (عادةً على المدى الطويل)، وهناك حاجة للعلاج في وحدة العناية المركزة، وغالبًا ما يحتاج الأطفال إلى دعم إضافي بالأكسجين أو تهوية رئوية صناعية. سبب حوالي 75% من حالات دخول المستشفيات للعلاج في البلدان المعتدلة في الشتاء هو التهاب القصيبات الناجم عن فيروس RS.
 وفقا لدراسة أمريكية أجريت في الفترة 1998-2000، أصبح التهاب القصيبات RSV هو السبب الرئيسي لعلاج المرضى الداخليين للأطفال دون سن سنة واحدة.
وفقا لدراسة أمريكية أجريت في الفترة 1998-2000، أصبح التهاب القصيبات RSV هو السبب الرئيسي لعلاج المرضى الداخليين للأطفال دون سن سنة واحدة.
بالنسبة للمرضى الأكبر سنًا الذين يعانون من شدة خفيفة أو معتدلة من المرض، سيكون القلق السريري الرئيسي هو وجود التهاب في الجهاز التنفسي العلوي، والذي سيظهر على شكل انسداد في الأنف، وإفرازات شفافة من الممرات الأنفية، وحمى طفيفة منخفضة الدرجة. ، والسعال مع كمية قليلة من البلغم.فيروس الكمبيوتر
والمجموعات المعرضة للخطر
إن خطر الإصابة بالمرض والمرض الشديد للعدوى المخلوية التنفسية مرتفع بشكل خاص عند الأطفال الذين ولدوا قبل الأوان (أقل من 35 أسبوعًا من عمر الحمل). ويرجع ذلك إلى حقيقة أن القصبات الهوائية لدى هؤلاء الأطفال لم يتم تطويرها بشكل كافٍ ولديها درجة منخفضة من التفرع؛ كما أن عدد الحويصلات السنخية أصغر بكثير.
- بالإضافة إلى ذلك، فإن الأطفال الذين يعتبرون في وقت المرض معرضين للخطر:
- العمر أقل من ثلاثة أشهر،
- لديك أمراض مزمنة في الجهاز التنفسي (التليف الكيسي أو خلل التنسج القصبي الرئوي) ،
- يعانون من أمراض القلب والأوعية الدموية (عيوب القلب الخلقية والمكتسبة، فشل الدورة الدموية)،
- هناك حالات نقص المناعة المكتسبة والخلقية ،
- لديهم أمراض عصبية عضلية حادة ،
- هناك متلازمة تسمم واضحة ،
- هناك ربو قصبي وراثي.
معدل الوفيات بين الأطفال الذين تقل أعمارهم عن سنة واحدة (في الفئة الصحية والمكتملة النمو) هو 1.4 لكل 100 ألف في مجموعة الخدج ذوي الوزن المنخفض جدًا عند الولادة، وهذا الرقم أعلى بمقدار 25 مرة. بالنسبة للأطفال المولودين قبل الأسبوع 32 من الحمل، يكون هذا المعامل أعلى بـ 15 مرة.
 يزداد خطر الإصابة بفيروس RS إذا:
يزداد خطر الإصابة بفيروس RS إذا:
- يذهب الطفل إلى مرحلة ما قبل المدرسة.
- لديه إخوة أو أخوات يذهبون إلى المؤسسات التعليمية (مرحلة ما قبل المدرسة أو المدرسة)؛
- يعيش الطفل في عائلة كبيرة (أكثر من أربعة أشخاص)؛
- وكانت فترة الرضاعة أقل من شهرين؛
- يحدث التدخين السلبي.
- الوضع الاجتماعي والرفاهية الاقتصادية للأسرة منخفضة.
من السمات المميزة للعدوى الفيروسية RS أنها تؤثر في أغلب الأحيان على الأطفال الذكور، وكذلك أولئك الذين ولدوا في حالات حمل متعددة. يجب حماية هذه الفئات من الأطفال بعناية ومنعهم من الإصابة بمرض RSV، والذي يشمل: الامتثال للمعايير الصحية والنظافة في المنزل، وتجنب الاتصالات غير الضرورية، وتجنب التدخين، ومنع هجمات خلل التنسج الرئوي، والخضوع لدورات إعادة التأهيل بشكل دوري، والفحص والعلاج من قبل متخصصين. المتخصصين.
طرق مكافحة الفيروس
لا يوجد علاج محدد يستخدم اعتماداً على وجود الأعراض. بادئ ذي بدء، من الضروري الامتثال للنظام الصحي ومكافحة الأوبئة والقواعد المنزلية الصحية. لا يتم تنفيذ أي تطعيم محدد.
في الآونة الأخيرة، عند الأطفال المعرضين للخطر (للوقاية من مرض شديد)، يتم استخدام أجسام مضادة محددة للتحصين السلبي (وحيدة النسيلة)، والتي يتم استخدامها شهريًا خلال موسم الوباء. أحد الأدوية الأولى التي تم اختبارها على الأطفال ابتكرها علماء أمريكيون منذ أكثر من 10 سنوات. يحتوي هذا الدواء على 95% من الأجسام المضادة البشرية الخاصة ببروتين الغلاف RSV، و5% من الأجسام المضادة للفئران.  وقد أثبت الدواء سلامته وتحمله الجيد وفعاليته السريرية، وهو ما تم تأكيده خلال استخدامه لمدة عشر سنوات. في بلدنا، تمت الموافقة على الدواء في عام 2010.
وقد أثبت الدواء سلامته وتحمله الجيد وفعاليته السريرية، وهو ما تم تأكيده خلال استخدامه لمدة عشر سنوات. في بلدنا، تمت الموافقة على الدواء في عام 2010.
في أغلب الأحيان، يشار إلى العلاج الوقائي المناعي للأطفال المعرضين للخطر:
- أن يكون عمر الطفل أقل من ستة أشهر؛
- أن يكون عمر الحمل للطفل أقل من 35 أسبوعًا؛
- طفل يقل عمره عن عامين وتم علاجه من تفاقم نوبة خلل التنسج القصبي الرئوي خلال الأشهر الستة الماضية؛
- هناك عيوب خلقية في القلب مع اضطرابات الدورة الدموية.
نتيجة لدراسة الأجسام المضادة وحيدة النسيلة، التي أجريت مع تحليل الأطفال من الفئات المعرضة للخطر، تبين أن استخدام الوقاية المناعية من عدوى مرض التصلب العصبي المتعدد يؤدي إلى انخفاض معدل وفيات الرضع ونسبة الاستشفاء في المستشفى في جميع الفئات العمرية والمخاطر (في مجموعات الأطفال الذين كان عمر حملهم عند الولادة أقل من 32 أسبوعًا، انخفض إجمالي معدل الوفيات بمقدار أربعة أضعاف تقريبًا).
عند إجراء التحصين ضد عدوى RSV، يتم ملاحظة مبدأ المراحل: المرة الأولى التي يتم فيها إعطاء الدواء إما في وحدة العناية المركزة أو في المرحلة الثانية من التمريض (قسم الخدج). تتم الإدارة الثانية في قسم الطفولة المبكرة، والثالثة - في المستشفى النهاري في قسم العلاج التأهيلي (المخصص للأطفال الذين يعانون من أمراض الفترة المحيطة بالولادة).
نتائج التحصين للفصول الوبائية الأربعة
 شارك ما مجموعه 150 طفلاً في العلاج الوقائي المناعي، منهم 120 يعانون من خلل التنسج القصبي الرئوي (بما في ذلك عيوب القلب الهامة في ديناميكا الدم)، و27 ولدوا قبل الأوان مع فترة حمل تصل إلى 35 أسبوعًا، و3 عانوا من التليف الكيسي. طوال فترة الوباء، تم تحصين كل طفل شهريًا بالأجسام المضادة وحيدة النسيلة. ولوحظت نتائج إيجابية ونسبة عالية من عدم وجود حالات اعتلال. كان لهذه الحقيقة تأثير إيجابي بشكل خاص على الأطفال الذين يعانون من أمراض القصبات الرئوية مع عيوب القلب، لأن غياب تفاقم خلل التنسج (وغياب تدهور الحالة فيما يتعلق بهذا) لفترة طويلة كان له تأثير إيجابي على الطفل وساهم في التطور السريع للخطط الجسدية والنفسية والعاطفية دون إعادته.
شارك ما مجموعه 150 طفلاً في العلاج الوقائي المناعي، منهم 120 يعانون من خلل التنسج القصبي الرئوي (بما في ذلك عيوب القلب الهامة في ديناميكا الدم)، و27 ولدوا قبل الأوان مع فترة حمل تصل إلى 35 أسبوعًا، و3 عانوا من التليف الكيسي. طوال فترة الوباء، تم تحصين كل طفل شهريًا بالأجسام المضادة وحيدة النسيلة. ولوحظت نتائج إيجابية ونسبة عالية من عدم وجود حالات اعتلال. كان لهذه الحقيقة تأثير إيجابي بشكل خاص على الأطفال الذين يعانون من أمراض القصبات الرئوية مع عيوب القلب، لأن غياب تفاقم خلل التنسج (وغياب تدهور الحالة فيما يتعلق بهذا) لفترة طويلة كان له تأثير إيجابي على الطفل وساهم في التطور السريع للخطط الجسدية والنفسية والعاطفية دون إعادته.
عند تنفيذ الوقاية في 2011-2012، أصبح من الممكن تقليل حدوث التهابات الجهاز التنفسي السفلي بمقدار 5 مرات في المجموعات الملقحة وكذلك تقليل عدد حالات الاستشفاء للعلاج الداخلي بمقدار 5 مرات. وفي الفترة 2012-2013، أتاحت لنا الوقاية تجنب 40 حالة دخول إلى المستشفى وحالتين من الوفيات.
التهاب القصيبات الحاد بسبب الفيروس المخلوي التنفسي (J21.0)، التهاب الشعب الهوائية الحاد بسبب الفيروس المخلوي التنفسي (J20.5)، الالتهاب الرئوي بسبب الفيروس المخلوي التنفسي (J12.1)، الفيروس المخلوي التنفسي كسبب للأمراض المصنفة في مكان آخر (B97) .4)
معلومات عامة
وصف موجز
وزارة الصحة في الاتحاد الروسي
اتحاد أطباء الأطفال في روسيا
كبير أطباء الأطفال المتخصصين المستقلين في وزارة الصحة الروسية والأكاديمي في الأكاديمية الروسية للعلوم أ.أ. بارانوف
كبير أخصائيي طب الأطفال المستقلين في الطب الوقائي في وزارة الصحة الروسية، والأكاديمي في الأكاديمية الروسية للعلوم ل.س. نامازوفا بارانوفا
خصائص المريض
ينتمي الفيروس المخلوي التنفسي البشري (RSV) إلى جنس الفيروس الرئوي من عائلة Paramyxoviridae، والذي يشمل أيضًا الفيروس المخلوي التنفسي البقري والنكاف والحصبة ومرض نيوكاسل وسينداي وأنواع الأنفلونزا البشرية 1-4 والفيروس الميتابينيوم البشري وفيروسات نيباه وهيندرا. فيروسات RSV عبارة عن جسيمات كروية غير منتظمة الشكل تحتوي على مضادات مفردة غير مجزأة مطروحًا منها RNA. تقوم عشرة جينات RSV بتشفير تخليق 11 بروتينًا: N، P، M، SH، G، F، M2-1، M2-2، L، بما في ذلك اثنين من البروتينات التنظيمية غير الهيكلية NS1 وNS2، والتي لم يتم تضمينها في البروتينات الناضجة. فيريون. تتكون قفيصة (قشرة) الفيروس من ثلاثة بروتينات سكرية (F، G، SH)، وبروتين مرفق G (بروتين المرفق) وبروتين اندماجي F (
بروتين الانصهار) هي المهيمنة من الناحية الكمية.
المسببات المرضية
التسبب في عدوى RSV
يدخل الفيروس إلى الخلية نتيجة اندماج الغلاف الفيروسي مع غشاء الخلية. في هذه الحالة، يعمل بروتين G كمستقبل فيروسي. ويشارك بروتين F في ارتباط الفيروس بالخلية، ويضمن اندماج غلاف الفيروس مع غشاء الخلية، وكذلك أغشية الخلايا المجاورة المصابة وغير المصابة. نتيجة لعملية الاندماج، تتشكل الخلايا العملاقة متعددة النوى - المخلوية - سواء في المختبر في زراعة الخلايا أو في الجسم الحي في ظهارة الجهاز التنفسي.
معظم الأطفال حديثي الولادة لديهم أجسام مضادة يتلقونها من الأم، ولكن يتم فقدان المناعة السلبية الفطرية بسرعة كبيرة، ولا يمكن اكتشاف الأجسام المضادة لدى الأطفال الذين تتراوح أعمارهم بين 4-6 أشهر. خلال هذه الفترة، يصبح الأطفال عرضة بشكل خاص للإصابة بفيروس RSV، مما يؤدي إلى زيادة معدل الإصابة. ولا يحفز الفيروس المخلوي التنفسي تطور استجابة مناعية وقائية مستدامة، مما يؤدي إلى إعادة العدوى. في الأطفال الذين تتراوح أعمارهم بين 5-10 سنوات، يتم اكتشاف الأجسام المضادة لفيروس RSV في 63-68٪ من الحالات. تم تحديد نفس معدل اكتشاف الأجسام المضادة لفيروس RSV تقريبًا عند فحص البالغين الأصحاء (67٪).
يؤدي عدد من ميزات RSV - القدرة على تجنب الاستجابة المناعية، والتكاثر في خلايا الجهاز المناعي، وإظهار الخصائص المثبطة للمناعة والمناعة - إلى حدوث عدوى متكررة وتطوير العمليات المرضية المناعية في الجسم. تشير البيانات المستمدة من الأدبيات الحديثة إلى أن العدوى الشديدة بفيروس RSV قد لا تترافق مع انخفاض مستوى الاستجابة المناعية الفطرية و/أو التكيفية، ولكن على العكس من ذلك، مع فرط نشاطها. وبالتالي، فإن تدمير أنسجة الرئة (بما في ذلك غير المصابة) أثناء المسار المعقد لعدوى الفيروس المخلوي التنفسي لا يحدث بسبب التأثير المرضي الخلوي المباشر للفيروس، ولكن بسبب النشاط المفرط للخلايا الالتهابية (الخلايا الليمفاوية السامة للخلايا الخاصة بفيروس RSV، والعدلات، والحمضات). ).
بالإضافة إلى ذلك، يرتبط المسار المعقد لعدوى RSV بتشويه توازن آليات المناعة التنظيمية. وفقا للمفاهيم الحديثة، يتم تحديد مسار العدوى وطبيعة الاستجابة المناعية لها إلى حد كبير من خلال نوع تنظيم السيتوكينات. في النوع الأول من الاستجابة - Th1، حيث تكون المنظمات الرئيسية هي الخلايا الليمفاوية المساعدة من النوع 1 CD4 + T، يتم تحفيز تخليق IFN γ و IL 2 و 12 في النوع الآخر من الاستجابة - Th2، الناتج بشكل رئيسي عن النوع 2 CD4 + الخلايا التائية المساعدة، يتم تنشيط تخليق IL 4 و5 و6 و10 و13.
يتميز المسار غير المعقد لعدوى RSV بغلبة الاستجابة المناعية بوساطة Th1. هذا النوع من الالتهاب وقائي ويؤدي إلى الشفاء السريع. يرتبط المسار المعقد لعدوى RSV بتنشيط العمليات المعتمدة على Th2، والتي تستلزم مظاهر مرضية (فرط استجابة الشعب الهوائية وانسداد مجرى الهواء)، والتي تتطور نتيجة للنشاط المفرط للسيتوكينات التي تتوسط Th2 بشكل رئيسي.
قد يكون عدم توازن الاستجابة المناعية المضادة للفيروسات والتحول نحو تفاعلات Th2 أحد الأسباب التي تجعل الأطفال في الأشهر الأولى من الحياة أكثر عرضة للإصابة بعدوى RSV الشديدة وعواقبها طويلة المدى. يتم تفسير التمايز العمري بخصوصية الحالة المناعية الطبيعية لحديثي الولادة: زيادة إفراز السيتوكينات بوساطة Th2 (IL 4 و 5 و 10). يمثل هذا التحول آلية تطورية لحماية الطفل الذي لم يولد بعد من التأثيرات الضارة لـ Th1 النشط بيولوجيًا لدى الأمهات، بما في ذلك الإنترفيرون. تؤدي الخلفية المناعية الغريبة إلى تفاقم التأثير المرضي لفيروس RSV على الرضع، حيث أن تطور أمراض المناعة أثناء عدوى RSV يرجع أيضًا إلى حد كبير إلى زيادة تخليق عوامل Th2. خلال السنوات الأولى من الحياة، يتم إنشاء التوازن التنظيمي المناعي Th1/Th2 بشكل طبيعي. في سن الشيخوخة، لوحظ مرة أخرى التحول نحو استجابات Th2. تجدر الإشارة إلى أن الفيروس المخلوي التنفسي يسبب اختلال توازن Th1/Th2 بدرجة أكبر بكثير من فيروسات الجهاز التنفسي الأخرى، بما في ذلك فيروس الأنفلونزا. هذه الميزة هي السبب في أن الأمراض الحادة الناجمة عن الفيروس المخلوي التنفسي غالبًا ما تكون أكثر خطورة من الالتهابات الفيروسية التنفسية الحادة (ARVI) لأسباب أخرى، كما أن الأطفال الذين أصيبوا بعدوى الفيروس المخلوي التنفسي في مرحلة الطفولة هم أكثر عرضة لتشخيص إصابتهم بالربو القصبي. في سن أكبر.
علم الأوبئة
وبائيات عدوى RSV
الفيروس المخلوي التنفسي (RSV) هو أحد مسببات الأمراض في كل مكان وسبب أوبئة أمراض الجهاز التنفسي الحادة في جميع أنحاء العالم. اليوم، تم وصف نوعين مصليين من الفيروس، A وB، بالإضافة إلى سلالات عديدة. لم يتم بعد توضيح الدور الوبائي والسريري للسلالات الفردية.
تعتمد موسمية الإصابة بفيروس RSV على المنطقة. في المناطق ذات المناخ المعتدل، يتم ملاحظة المرض بشكل رئيسي خلال موسم البرد. وفي نصف الكرة الشمالي، تحدث الأوبئة سنويًا بشكل رئيسي في فصلي الخريف والشتاء (وتبلغ ذروتها في شهري فبراير ومارس)، ولكن يتم تسجيل حالات متفرقة على مدار العام. غالبًا ما تتزامن الزيادة في حالات الإصابة بفيروس RSV مع وباء الأنفلونزا. وتقتصر مدة ارتفاع الوباء في معدل الإصابة على 3-5 أشهر. الطرق الرئيسية لانتقال عدوى RSV هي القطيرات المحمولة جواً والاتصال.
يبلغ معدل انتشار الفيروس المخلوي التنفسي لدى الأطفال الذين يدخلون المستشفى بسبب عدوى الجهاز التنفسي السفلي 18-33% في البلدان المتقدمة. في المتوسط، خلال الارتفاع الموسمي في حدوث فيروس RSV، يصاب ما يصل إلى 30٪ من السكان، ويعاني 70٪ من الأطفال من عدوى RSV في السنة الأولى من العمر، ويصاب كل طفل تقريبًا بالعدوى خلال العامين الأولين. يعتبر المسار الشديد لهذه العدوى نموذجيًا بالنسبة للرضع، وبالتالي فإن ذروة دخول المستشفى تحدث عند الرضع الذين تتراوح أعمارهم بين 2-5 أشهر.
من بين الأطفال الصغار الذين يدخلون المستشفى بسبب أمراض الجهاز التنفسي الناجمة عن عدوى الفيروس المخلوي التنفسي، تمثل حالات التهاب القصيبات 50-90٪، والالتهاب الرئوي - 5-40٪، والتهاب الرغامى والقصبات - 10-30٪. إن فيروس RSV شديد العدوى وغالباً ما يسبب تفشياً كبيراً في وحدات حديثي الولادة والأطفال، وكذلك بين البالغين في المستشفيات ودور رعاية المسنين.
أظهرت دراسة وبائية أجريت في الاتحاد الروسي في الفترة 2008-2009 مساهمة كبيرة للفيروس المخلوي التنفسي في هيكل حدوث التهابات الجهاز التنفسي السفلي (LRTIs) لدى الأطفال الصغار. في الفترة ما بين سبتمبر 2008 وأبريل 2009، تم فحص 519 طفلاً دون سن الثانية من العمر أدخلوا إلى المستشفى مصابين بـ LRTI في 11 مركزًا سريريًا في جميع أنحاء البلاد. تم الكشف عن الفيروس المخلوي التنفسي في 197 حالة (38%، فاصل الثقة 95%: 33.8-42.3). تم تسجيل بداية موسم العدوى في شهر نوفمبر، ولوحظت ذروة الإصابة في شهري مارس وأبريل، عندما كانت نتيجة فيروس RSV إيجابية لدى 62% من الأطفال في المستشفى.
أكد التقييم اللاحق للأهمية الوبائية والمسببة لعدوى RSV، الذي أجراه المركز الاتحادي للأنفلونزا والسارس، الذي يعمل على أساس معهد أبحاث الأنفلونزا التابع لمؤسسة الموازنة الحكومية الفيدرالية التابع لوزارة الصحة الروسية، الدور الرائد هذه العدوى الفيروسية في هيكل الاعتلال بين السكان الأطفال الروس. واستخدمت في التحليل البيانات الإحصائية التي تم الحصول عليها من عام 2009 إلى عام 2013. في إطار المراقبة التقليدية للأنفلونزا والسارس تحت رعاية منظمة الصحة العالمية في 49 مدينة في الاتحاد الروسي، وبيانات الفحص السريري والمختبري للمرضى في المستشفيات المصابين بعدوى الجهاز التنفسي الحادة الوخيمة (SARI)، التي تم الحصول عليها في إنذار نظام المراقبة في 9 مدن في البلاد.
أظهر تحليل البيانات أنه في مجموعة المرضى الخارجيين والمرضى في المستشفى في العامين الأولين من الحياة (10089 مريضاً)، من بين جميع حالات الالتهابات الفيروسية التنفسية الحادة ذات مسببات ثابتة، شكلت عدوى الفيروس المخلوي التنفسي 31٪ من حالات المرض، وهو ما يتجاوز مستوى الأنفلونزا A(H1N1)pdm09 - 20%، A(H3N2) - 11% وB - 4%. في الأطفال الذين تقل أعمارهم عن عامين (4076 مريضًا) الذين دخلوا المستشفى بسبب الالتهاب الرئوي الحاد (SARI)، كانت عدوى الفيروس المخلوي التنفسي هي السبب الأكثر أهمية للدخول إلى المستشفى، سواء على مدار العام (39%) وأثناء وباء الأنفلونزا، عندما كان الفيروس المخلوي التنفسي يمثل 51% من جميع الأمراض ذات العدوى الشديدة. المسببات المحددة، والتي تبين أنها أعلى من الحصة الإجمالية للأنفلونزا A(H1N1)pdm09 وA(H3N2) وB (31% من الحالات). وهكذا، فقد ثبت أن الفيروس المخلوي التنفسي هو السبب الرئيسي للمراضة ودخول المستشفى لدى الأطفال الصغار بسبب التهابات الجهاز التنفسي الحادة.
عوامل الخطر والمجموعات
المجموعات المعرضة لخطر كبير للإصابة بعدوى RSV الشديدة
يمكن أن تحدث دورة تهدد الحياة في شكل التهاب الشعب الهوائية الانسدادي، والتهاب القصيبات، والالتهاب الرئوي، وعدوى الفيروس المخلوي التنفسي عند الأطفال الصغار الذين يعانون من عدم النضج و/أو أمراض الجهاز التنفسي القلبي.
الأطفال المبتسرينالمولودون قبل الأسبوع 35 من الحمل، بما في ذلك المرضى الذين يعانون من خلل التنسج القصبي الرئوي (BPD)، الأطفال الذين يعانون من عيوب القلب الخلقية ذات الأهمية الديناميكية الدموية (CHD)ينتمون إلى مجموعة معرضة لخطر الإصابة بفيروس RSV الوخيم، مما يتطلب دخول المستشفى والأكسجين الإضافي والتهوية الاصطناعية. معدل الوفيات بين المرضى في هذه المجموعة هو، وفقا للمؤلفين الأجانب، 1-6٪. كما أن الأطفال الذين تقل أعمارهم عن 3 أشهر والذين يبلغ وزنهم 5 كجم في وقت الإصابة، والمرضى الذين يعانون من أمراض عصبية عضلية شديدة وتسمم شديد في وقت الإصابة هم أيضًا الأكثر عرضة لخطر الإصابة بمسار حاد لعدوى الفيروس المخلوي التنفسي. قد يكون التاريخ العائلي للإصابة بالربو القصبي عاملاً مؤهبًا.
من المعروف أن خطر دخول المستشفى بسبب عدوى RSV الشديدة في الأشهر الستة الأولى من الحياة لدى الأطفال المصابين باضطراب الشخصية الحدية يزيد بمقدار 13 مرة مقارنة بالأطفال الذين لا يعانون من أمراض الجهاز التنفسي هذه. بالإضافة إلى ذلك، غالبًا ما يتم دمج دخول هؤلاء الأطفال إلى المستشفى مع الحاجة إلى إجراءات الإنعاش.
العوامل الإضافية التي تؤدي إلى تفاقم شدة الإصابة بفيروس RSV هي:
طفل ذكر,
انخفاض الوزن عند الولادة بالنسبة لعمر الحمل،
ولادة طفل قبل أقل من 6 أشهر من بدء الموسم الوبائي لعدوى الفيروس المخلوي التنفسي،
الأطفال من حالات الحمل المتعددة،
التغذية الاصطناعية
التعرض لدخان التبغ،
زيارة مرافق رعاية الأطفال للمرضى الخارجيين،
ازدحام المنزل، والاتصال بالأطفال الأكبر سنًا،
نقص المناعة الخلقي أو المكتسب ،
تليّف كيسي،
آفات الجهاز العصبي المركزي (CNS) ،
متلازمة داون.
يبلغ معدل وفيات الأطفال المبتسرين الذين يدخلون المستشفى بسبب عدوى الفيروس المخلوي التنفسي، وفقًا لبعض الباحثين، حوالي 5٪.
في الأطفال المبتسرين الذين ولدوا في 29-32 و32-35 أسبوعًا من الحمل وبدون مرض رئوي مزمن (خلل التنسج القصبي الرئوي والتليف الكيسي)، يبلغ معدل الاستشفاء 10.3 و9.8% على التوالي.
الأطفال الذين يعانون من أمراض القلب الخلقية معرضون أيضًا لخطر كبير للإصابة بعدوى RSV الشديدة. وبالتالي، فإن 33% من الأطفال المصابين بأمراض القلب الخلقية والذين يتم إدخالهم إلى المستشفى بسبب الفيروس المخلوي التنفسي يحتاجون إلى رعاية مكثفة؛ وتتراوح نسبة الوفيات بينهم بحسب الدراسات المختلفة بين 2.5-3.4 إلى 37%. في البلدان النامية، هناك ارتفاع في معدل انتشار الفيروس المخلوي التنفسي (ما يصل إلى 70٪ من جميع التهابات الجهاز التنفسي السفلي لدى الأطفال)، وتصل معدلات الوفيات إلى 7٪ بين الأطفال دون سن الثانية من العمر.
بالإضافة إلى ذلك، أظهرت الدراسات الحديثة أن التهاب القصيبات RSV الوخيم الذي يحدث في السنة الأولى من الحياة يزيد بشكل كبير من خطر حدوث نوبات لاحقة من انسداد الشعب الهوائية والربو القصبي لدى الأطفال والمراهقين، وكذلك عند البالغين.
الصورة السريرية
الأعراض بالطبع
الصورة السريرية
في معظم الحالات، تحدث عدوى الفيروس المخلوي التنفسي عند الأطفال والبالغين الأصحاء كمرض في الجهاز التنفسي العلوي في شكل التهاب الأنف والتهاب البلعوم والتهاب الحنجرة. العدوى بدون أعراض ليست نموذجية. وتستمر فترة الحضانة من 3 إلى 5 أيام. تتراوح المدة الإجمالية للمرض من 5-7 أيام إلى 3 أسابيع.
عند الأطفال حديثي الولادة والأطفال في السنة الأولى من العمر، يعد الفيروس المخلوي التنفسي هو السبب الأكثر شيوعًا لتلف الجهاز التنفسي السفلي، وعادة ما يكون المرض شديدًا ويمكن أن يكون مميتًا. تتكون الصورة السريرية لالتهاب القصيبات RSV من أعراض غير تنفسية (حمى، استثارة أو نعاس، رفض تناول الطعام، زرقة، توقف التنفس من أصل مركزي) وأعراض تنفسية، بما في ذلك الصفير المفاجئ، وضيق التنفس، وتسرع التنفس حتى 90 في الدقيقة. أعراض التهاب الأنف والسعال. فوق الرئتين، يتم تحديد طبيعة الصوت المعبأة بسبب التغيرات النفاخية في الرئتين. يكشف التسمع عن فقاعات ناعمة رطبة متناثرة وأزيز جاف وأزيز وفرقعة وضعف في التنفس، وهي أمور نموذجية بشكل خاص لالتهاب القصيبات. المدة الإجمالية لالتهاب القصيبات RSV عادة ما تكون 10-14 يومًا عند الأطفال حديثي الولادة، ويمكن أن تستمر الدورة حتى 21 يومًا. تشمل مضاعفات عدوى الفيروس المخلوي التنفسي نقص الأكسجة، وانقطاع التنفس، وفشل الجهاز التنفسي، الأمر الذي قد يتطلب أكسجة إضافية و/أو تهوية صناعية. هذه الرسوم البيانية لالتهاب القصيبات هي نموذجية للعدوى الفيروسية: نقص الكريات البيض، قلة العدلات، كثرة الخلايا اللمفاوية. في أول يومين، من الممكن زيادة عدد الكريات البيضاء العدلة وكثرة الوحيدات. الأشعة السينية لأعضاء الصدر لدى 10٪ من الأطفال لا تكشف عن تغييرات، في 50٪ هناك علامات على تورم انتفاخي، في 50-80٪ من المرضى يتم تحديد تسلل حول القصبة الهوائية أو علامات الالتهاب الرئوي الخلالي، في 10-25٪ هناك هو الضغط والتغيرات التسللية في قطاع الرئة.
يمكن تقييم شدة التهاب القصيبات في بداية المرض بدقة أكبر من خلال درجة تشبع الأكسجين في الدم (التشبع، SaO2) عند تنفس الهواء الجوي. المعايير التشخيصية لشدة المرض هي SaO2<95%, парциальное давление кислорода в альвеолярном газе (рАO2) < 65 мм рт. ст., рАCO2 >40 ملم زئبق، معدل التنفس > 70 في الدقيقة. يساهم تاريخ الخداج والعمر أقل من 3 أشهر في حدوث التهاب القصيبات الحاد.
العلاج في الخارج
احصل على العلاج في كوريا وإسرائيل وألمانيا والولايات المتحدة الأمريكية
العلاج في الخارج
الحصول على المشورة بشأن السياحة العلاجية
علاج
علاج عدوى RSV
لسوء الحظ، لم يتم بعد تطوير طرق العلاج الفعالة، وكذلك الأدوية لعلاج عدوى الفيروس المخلوي التنفسي (RSV). يعد علاج التهاب القصيبات بالفيروس المخلوي التنفسي عرضيًا، وعدد التدخلات الفعالة، من وجهة نظر الطب المبني على الأدلة، صغير (انظر الإرشادات السريرية لتوفير الرعاية الطبية للأطفال المصابين بالتهاب القصيبات).
وقاية
الوقاية من عدوى RSV
لقد اكتسب العالم خبرة متراكمة في تطوير التدابير الوقائية للوقاية من الإصابة بفيروس RSV الوخيم لدى الأطفال المعرضين للخطر. أبسط وأسهل في التنفيذ يشمل الامتثال لقواعد النظافة في المنزل(غسل اليدين، الحد من الاتصالات خلال موسم الوباء، وما إلى ذلك) و مع إتباع النظام الصحي والوبائي في المستشفى. لم تنجح محاولات إنشاء لقاح آمن وفعال ضد الفيروس المخلوي التنفسي.
وبالنظر إلى عدم وجود لقاح فعال وخطورة المرض المحتملة، فإن الوقاية المناعية السلبية باستخدام الأجسام المضادة وحيدة النسيلة تعتبر الإجراء الأكثر فعالية في مساعدة الأطفال الصغار المعرضين لخطر الإصابة بفيروس RSV الوخيم.
الأجسام المضادة وحيدة النسيلة هي أجسام مضادة يتم تصنيعها وإفرازها بواسطة نسخة واحدة من الخلايا المنتجة للأجسام المضادة. جميع خصائص الأجسام المضادة وحيدة النسيلة (فئة الغلوبولين المناعي، وبنية سلاسل البوليبنتيد والمراكز النشطة)، أي أن خصوصية الأجسام المضادة متطابقة. إنهم يتعرفون على مستضد واحد فقط ويتفاعلون معه فقط. وفي هذا الصدد، فإن خصوصية جميع التفاعلات المناعية التي تحدث بمشاركة الأجسام المضادة وحيدة النسيلة تزداد بشكل ملحوظ.
للوقاية المناعية السلبية من عدوى RSV باليفيزوماب، وهو جسم مضاد أحادي النسيلة IgG1 متوافق مع البشر يستهدف الحلقة A من مستضد بروتين الاندماج المغلف F للفيروس. يتكون جزيء باليفيزوماب من تسلسلات من الأحماض الأمينية البشرية (95%) والفأرية (5%). له نشاط معادلة ومثبط اندماج الخلايا بشكل واضح ضد سلالات RSV، كلا النوعين الفرعي A والنوع الفرعي B. التحصين السلبي، الذي يتم عن طريق إدخال أجسام مضادة جاهزة، يوفر تعويضًا سريعًا عن الضعف المناعي للجسم ولا يؤثر على صحة الطفل. الحصانة.
حاليًا، يُستخدم عقار باليفيزوماب في أكثر من 60 دولة حول العالم. في الاتحاد الروسي، يحتوي الدواء على شهادة تسجيل رقم LSR - 001053/10، 16/02/2010 وهو عبارة عن lyophilisate لإعداد محلول للإعطاء العضلي في زجاجات سعة 50 و 100 ملغ.
يمكن أن يؤدي استخدام palivizumab إلى تقليل تكرار دخول المستشفى بسبب عدوى RSV، وتقصير مدتها، وتقليل مدة العلاج بالأكسجين، وكذلك منع الحاجة إلى النقل إلى وحدة العناية المركزة أو تقصير مدة الإقامة فيها. ومع ذلك، فإن التكلفة العالية لدورة العلاج اليوم لا تسمح للتحصين بتغطية جميع المرضى الذين من شأن استخدام الدواء أن يعود عليهم بفوائد ملموسة. حتى الآن، تمت صياغة معايير متباينة لوصف هذا العلاج للمرضى في مجموعات خطر مختلفة لتطوير عدوى RSV.
نظام جرعات باليفيزوماب
جرعة واحدة من الدواء هي 15 ملغم / كغم من وزن جسم الطفل. للتخفيف، يتم استخدام الماء المعقم فقط للحقن. يتم تخزين الحل المحضر لمدة لا تزيد عن 3 ساعات. يتم إعطاء الدواء عن طريق العضل، ويفضل أن يكون ذلك في المنطقة الجانبية الخارجية للفخذ. ويتم الحقن شهريا طوال موسم الوباء. الانحراف المسموح به ± 5 أيام. قد يشمل مسار الوقاية المناعية ما يصل إلى 3 إلى 5 حقن من الدواء، اعتمادا على تاريخ ميلاد الطفل. لم يتم إثبات فعالية دورة العلاج الوقائي بتكرار أقل من 3 حقن في الدراسات السريرية. يتم تحديد عدد الحقن حسب تاريخ وصف مسار الوقاية المناعية وخصائص المسار الموسمي لعدوى RSV في منطقة معينة.
يتم وصف العلاج الوقائي المناعي وفقًا لذروة الإصابة الموسمية. بحسب الدراسة الوبائية الروسية. تحدث ذروة الإصابة بفيروس RSV في الاتحاد الروسي في الفترة من نوفمبر إلى أبريلب.
مؤشرات للوقاية المناعية مع palivizumab
إن التأثير الإيجابي للوقاية المناعية على الأطفال المعرضين للخطر ليس موضع شك. أدت الأدلة المتاحة حاليًا إلى تحديد مجموعة منفصلة من المرضى الذين لديهم خطر كبير للإصابة بعدوى RSV شديدة، تهدد حياتهم / تزيد من خطر الإصابة بمزيد من الإعاقة، والذين تحتوي توصيات العلاج الوقائي المناعي باستخدام palivizumab لديهم على مستوى الأدلة 1A:
الأطفال المولودون من 29 أسبوعًا 0 يومًا إلى 32 أسبوعًا 6 أيام من الحمل، في الأشهر الستة الأولى من الحياة، على الأقل 3 حقن من الدواء خلال موسم العدوى (1A)؛
الأطفال المولودون قبل 28 أسبوعًا و6 أيام من الحمل، في الأشهر الـ 12 الأولى من الحياة (1أ)؛
المرضى الذين يعانون من اضطراب الشخصية الحدية (BPD) أقل من 12 شهرًا والذين يحتاجون إلى علاج دوائي مستمر و/أو أكسجين إضافي بسبب مرض شديد خلال الأشهر الستة الماضية، على الأقل 3 حقن خلال موسم العدوى (1A)؛
يشار إلى الوقاية المناعية من عدوى RSV الشديدة للمرضى في المجموعات التالية (مستوى الأدلة: 2A):
الأطفال الذين تتراوح أعمارهم بين 12 إلى 24 شهرًا من العمر مع تشخيص ثابت لاضطراب الشخصية الحدية (يُعرف بالحاجة إلى الأكسجين في سن ما بعد الحمل البالغ 36 أسبوعًا) والذين يحتاجون إلى علاج مسبب للأمراض (مدرات البول، موسعات الشعب الهوائية، الكورتيكوستيرويدات، إلخ) في الأشهر الستة الماضية (2أ);
الأطفال الذين يعانون من عيوب خلقية في القلب، لا تخضع لعملية جراحية أو يتم تصحيحها جزئيًا، بغض النظر عن عمر الحمل عند الولادة، حتى عمر 24 شهرًا إذا كان موجودًا (2أ):
فشل القلب من الدرجة الوظيفية II-IV وفقًا لتصنيف جمعية القلب في نيويورك (NYHA)، الدرجة I-III وفقًا لـ Vasilenko-Strazhesko، والذي يتطلب علاجًا دوائيًا (2أ);
ارتفاع ضغط الدم الرئوي المعتدل أو الشديد (ضغط الشريان الرئوي ≥ 40 مم زئبقي عن طريق تخطيط صدى القلب) (2أ).
الأطفال الذين يعانون من أمراض القلب الخلقية بعد جراحة القلب باستخدام المجازة القلبية الرئوية أو ECMO الذين تلقوا العلاج الوقائي المناعي لعدوى RSV يحتاجون إلى إدارة إضافية من Palivizumab مباشرة بعد استقرار الحالة (يجب أن نتذكر أنه عند استخدام المجازة القلبية الرئوية / ECMO هناك انخفاض في تركيز الدواء في بلازما الدم بنسبة تزيد عن 50% (2أ).
وفقا للإشارات الفردية، يمكن وصف التحصين السلبي:
الأطفال حديثي الولادة، وكذلك الأطفال المبتسرين الذين يعانون من أمراض عصبية عضلية حادة (التوتر العضلي، ضمور العضلات) تؤثر على وظيفة الجهاز التنفسي؛ الناجون من إصابات الجهاز العصبي المركزي، بما في ذلك النزف داخل البطينات، واعتلال الدماغ الإقفاري بنقص التأكسج، وإصابة الحبل الشوكي، وأمراض الجهاز العصبي المحيطي، والموصل العصبي العضلي، والمرضى الذين يعانون من تلين بيضاء الدم حول البطينات والشلل الدماغي في الحالات التي يتم فيها تسجيل خلل في الجهاز التنفسي.
المرضى الذين يعانون من التشوهات الخلقية في الجهاز التنفسي، والأمراض الرئوية الخلالية، وفتق الحجاب الحاجز الخلقي.
الأطفال الذين يعانون من أمراض محددة وراثيا تؤثر على الجهاز القصبي الرئوي، على سبيل المثال، مع التليف الكيسي، ونقص α1-أنتيتريبسين الخلقي.
المرضى الذين يعانون من نقص المناعة الخلقية، ونقص تنسج نخاع العظم الأولي أو الثانوي، وعيوب مختلفة في المناعة الخلطية أو الخلوية.
يتم اتخاذ قرار إجراء التحصين السلبي باستخدام palivizumab في المرضى الذين يعانون من الأمراض المذكورة أعلاه من قبل مجلس من المتخصصين بناءً على نتائج تقييم خطر الإصابة بعدوى فيروسية حادة.
موانع
فرط الحساسية للدواء أو لأحد السواغات (الجليسين، الهستيدين، مانيتول) و/أو غيرها من الأجسام المضادة وحيدة النسيلة المتوافقة مع البشر، حالة سمية حادة للمريض.
قد يكون إعطاء باليفيزوماب مصحوبًا بتفاعلات حساسية فورية، بما في ذلك الحساسية المفرطة، لذلك يجب أن يكون المرضى تحت إشراف طبي لمدة 30 دقيقة على الأقل، ويجب تزويد الغرفة التي يتم فيها الإدارة بعلاج مضاد للصدمة.
قواعد الوقاية المناعية باستخدام باليفيزوماب
يتم إعطاء Palivizumab فقط في بيئة طبية - في المستشفى (قبل الخروج من المنزل) أو في العيادة. قبل إعطاء الدواء، يتم توضيح تاريخ الحساسية وإجراء فحص جسدي كامل، ووزن المريض، والتسمع، وتقييم العلامات الحيوية، بما في ذلك قياس درجة حرارة الجسم، وحساب معدل ضربات القلب، ومعدل التنفس، وقياس ضغط الدم.
بعد 30 دقيقة من تناول الدواء، يوصى بقياس درجة حرارة الجسم، وحساب معدل ضربات القلب، ومعدل التنفس، وقياس ضغط الدم؛ ويتم تسجيل النتائج في تاريخ نمو الطفل، حيث تتم الإشارة أيضًا إلى ردود الفعل السلبية المحتملة.
من الضروري استشارة والدي الطفل الذي يوصف له دورة من الوقاية المناعية بالدواء. من المهم للوالدين تقديم معلومات مفصلة حول الغرض من الإدارة، وتكرار الإدارة، والجرعة، والمضاعفات المحتملة. لكي يتمكن الآباء من فهم المعلومات الواردة واتباع التوصيات بدقة، يمكنك إعداد منشورات ونصائح مكتوبة بلغة واضحة وتحتوي ليس فقط على معلومات حول الدواء، ولكن أيضًا التواريخ الدقيقة ومكان الحقن اللاحقة، كما وكذلك أرقام الهواتف لتوضيح المعلومات.
يوصى بالحقن الأول، إن أمكن، قبل الخروج من قسم أمراض حديثي الولادة والرضع المبتسرين. يتم إجراء الحقن اللاحقة في عيادة الأطفال أو في قسم المتابعة (المكتب).
ردود الفعل السلبية
يستخدم بحذر عند المرضى الذين يعانون من نقص الصفيحات أو اضطرابات تخثر الدم.
التفاعل مع أدوية أخرى
لا يتداخل باليفيزوماب مع تطور المناعة أثناء التطعيم، لذا فإن التحصين التقليدي ممكن في اليوم السابق لإعطاء الدواء وفي اليوم التالي.
معلومة
المصادر والأدب
- التوصيات السريرية لاتحاد أطباء الأطفال في روسيا
- 1. تصنيف الفيروسات على الموقع الإلكتروني للجنة الدولية لتصنيف الفيروسات (ICTV). http://ictvonline.org/virusTaxonomy.asp 2. Tawar RG، Duquerroy S، Vonrhein C، Varela PF، Damier-Piolle L، Castagné N، MacLellan K، Bedouelle H، Bricogne G، Bhella D، Eléouët JF، Rey FA . التركيب البلوري لمجمع البروتين النووي-RNA الشبيه بالقفيصة النووية للفيروس المخلوي التنفسي. علوم. 2009 نوفمبر 27;326(5957):1279-83. 3. Shi T، McLean K، Campbell H، Nair H الدور المسبب للفيروسات التنفسية الشائعة في التهابات الجهاز التنفسي السفلي الحادة لدى الأطفال دون سن الخامسة: مراجعة منهجية وتحليل تلوي. جي غلوب هيلث. 2015 يونيو;5(1):010408. 4. لانجلي جي إف، أندرسون إل جيه. علم الأوبئة والوقاية من عدوى الفيروس المخلوي التنفسي بين الرضع والأطفال الصغار. بيدياتر إنفيكت ديس J 201;30(6):510–517 5. جانسن آر وآخرون. ترتبط القابلية الوراثية لالتهاب القصيبات الفيروسي المخلوي التنفسي في الغالب بالجينات المناعية الفطرية. J. تصيب. ديس. 2007; 196: 825-834. 6. ميتشل جولدشتاين، تي ألين ميريت، رايلين فيليبس، جيلبرت مارتن، سو هول، رامي يوغيف، آلان سبيتزر. إرشادات الوقاية من الفيروس المخلوي التنفسي (RSV). طب حديثي الولادة اليوم. 2014; 9 (11): 1-11. 7. فريدمان جيه إن، ريدر إم جي، والتون جيه إم؛ الجمعية الكندية لطب الأطفال، لجنة العناية بالحالات الحادة، لجنة العلاج الدوائي والمواد الخطرة. التهاب القصيبات: توصيات لتشخيص ومراقبة وإدارة الأطفال من عمر شهر واحد إلى 24 شهرًا. صحة الطفل عند الأطفال. 2014 نوفمبر;19(9):485-98. 8. طب الجهاز التنفسي للأطفال. دليل ERS الطبعة الأولى. المحررون إرنست إيبر، فابيو ميدولا، 2013. الجمعية الأوروبية للجهاز التنفسي، 719P. 9. فيجويراس-ألوي جيه، كاربونيل-إستراني إكس، كويرو جيه؛ مجموعة دراسة IRIS. دراسة الحالات والشواهد لعوامل الخطر المرتبطة بعدوى الفيروس المخلوي التنفسي التي تتطلب دخول المستشفى عند الخدج المولودين في عمر الحمل 33-35 أسبوعًا في إسبانيا. بيدياتر إنفيكت ديس J 2004 سبتمبر;23(9):815-20. 10. جوان إل روبنسون، نيكول لو ساو. منع دخول المستشفى لعدوى الفيروس المخلوي التنفسي. بيدياتر صحة الطفل 201؛20(6):321-26. 11. ستينسبال إل جي، كريستنسن كيه، سيمو إي إيه، جنسن إتش، نيلسن جيه، بن سي إس، آبي بي؛ شبكة بيانات RSV الدنماركية. التصرف التأتبي، والصفير، والاستشفاء اللاحق للفيروس المخلوي التنفسي لدى الأطفال الدنماركيين الذين تقل أعمارهم عن 18 شهرًا: دراسة الحالات والشواهد المتداخلة. طب الأطفال. 2006 نوفمبر;118(5):e1360-8. 12. أمراض الرئة اليتيمة حرره J-F. كوردير. دراسة الجمعية الأوروبية للجهاز التنفسي، المجلد. 54. 2011. ص.84-103 الفصل 5. التهاب القصيبات. 13. تاتوشينكو ف.ك. أمراض الجهاز التنفسي عند الأطفال: دليل عملي. ك. تاتوشينكو. طبعة جديدة، إضافة. م: "طب الأطفال"، 2012. 480 ص. 14. ثوربورن ك، هاريجوبال إس، ريدي في، وآخرون. ارتفاع معدل الإصابة بالعدوى الرئوية البكتيرية لدى الأطفال المصابين بالتهاب القصيبات الناجم عن الفيروس المخلوي التنفسي الحاد (RSV). الصدر 2006; 61:611 15. UpToDate.com. 16. لجنة الأمراض المعدية ولجنة المبادئ التوجيهية لالتهاب القصيبات: إرشادات محدثة للوقاية من باليفيزوماب بين الرضع والأطفال الصغار المعرضين لخطر متزايد للعلاج في المستشفى بسبب عدوى الفيروس المخلوي التنفسي. طب الأطفال 2014 المجلد. 134 رقم 2 1 أغسطس 2014 ص. e620-e638. 17. رالستون إس إل، ليبرثال إيه إس، مايسنر إتش سي، ألفرسون بي كيه، بالي جيه إي، جادومسكي إيه إم، جونسون دي دبليو، لايت إم جيه، ماراكا إن إف، ميندونكا إي إيه، فيلان كيه جيه، زورك جيه جيه، ستانكو لوب دي، براون إم إيه، ناثانسون آي. ، روزنبلوم إي، سايلز إس الثالث، هيرنانديز-كانسيو إس؛ الأكاديمية الأمريكية لطب الأطفال. دليل الممارسة السريرية: تشخيص وإدارة والوقاية من التهاب القصيبات عند الأطفال المجلد. 134 رقم 5 1 نوفمبر 2014 e1474-e1502. 18. إرشادات محدثة للوقاية من باليفيزوماب بين الرضع والأطفال الصغار المعرضين لخطر متزايد من دخول المستشفى بسبب عدوى الفيروس المخلوي التنفسي. الكتاب الأحمر لطب الأطفال 201؛134:415–420. 19. باليفيزوماب: أربعة مواسم في روسيا. Baranov A.A.، Ivanov D.O.، Alyamovskaya G.A.، Amirova V.R.، Antonyuk I.V.، Asmolova G.A.، Belyaeva I.A.، Bokeria E.L.، Bryukhanova O A.A.، Vinogradova I.V.، Vlasova E.V.، Galustyan A.N.، Gafarova G.V.، Gorev V.V.، Davydova I.V.، ديجتياريف د.ن.، ديجتياريفا E. A.، Dolgikh V. V.، Donin I. M.، Zakharova N. I.، L. Yu. زيرنوفا، إي.بي. زيمينا، ف. زويف، إ.س. كيشيشيان، أ. كوفاليف، آي. كولتونوف، أ.أ. كورسونسكي، إي.في. كريفوشيكوف ، آي.في. كرشيمينسكايا، إس.إن. كوزنتسوفا، ف. ليوبيمينكو، ل.س. نامازوفا-بارانوفا، إي.في. نيسترينكو، إس. نيكولاييف ، د. أوفسيانيكوف، تي. بافلوفا، م. بوتابوفا، إل.في. ريشكوفا، أ.أ. سفروف، أ. سافينا، م.أ. سكاشكوفا، آي جي. سولداتوفا، تي.في. تورتي، ن.أ. فيلاتوفا، ر.م. شاكيروفا، أو.س. يانوليفيتش. نشرة الأكاديمية الروسية للعلوم الطبية. 2014: 7-8؛ 54-68. 20. إ.أ. فيشنيفا، إل.إس. نامازوفا-بارانوفا، آر. إم. Torshkhoeva، T. V. Kulichenko، A.Yu Tomilova، A. A. Alekseeva، T. V. Turti. باليفيزوماب: فرص جديدة في الوقاية من الربو؟ صيدلة الأطفال. 2011 (8) 3. ص 24-30.
معلومة
تمت مراجعة هذه التوصيات السريرية والموافقة عليها في اجتماع اللجنة التنفيذية للرابطة المهنية لأطباء الأطفال لاتحاد أطباء الأطفال في روسيا في المؤتمر الثامن عشر لأطباء الأطفال في روسيا "المشاكل الحالية لطب الأطفال" في 15 فبراير 2015. في المؤتمر العلمي والعملي لعموم روسيا "العلاج الدوائي وعلم التغذية في طب الأطفال" في سبتمبر 2015، والذي تم تحديثه في عام 2016.
توصية ضعيفة جداً؛ ويمكن استخدام النهج البديلة على قدم المساواة.
التشاور وتقييم الخبراء
تم عرض أحدث التغييرات على هذه التوصيات للمناقشة في نسخة أولية في اجتماع لمجموعة العمل واللجنة التنفيذية لاتحاد أطباء الأطفال في روسيا (UPR) وأعضاء اللجنة المتخصصة في فبراير 2015.
مجموعة العمل
ومن أجل المراجعة النهائية ومراقبة الجودة، تم إعادة تحليل التوصيات من قبل أعضاء مجموعة العمل، الذين خلصوا إلى أن جميع تعليقات وتعليقات الخبراء قد تم أخذها في الاعتبار، وتم تقليل خطر التحيز في تطوير التوصيات إلى الحد الأدنى.