Каждый человек на протяжении всей жизни не раз сталкивается с различными инфекционными заболеваниями. Часть из них протекает довольно бурно, оставляя на теле отметины, иначе называемые оспинами. Они не только создают выраженные косметические дефекты, но и могут служить источниками развития вторичной инфекции. В настоящее время врачи регулярно сталкиваются со множеством подобных недугов и стараются информировать население как о только что возникших, так и о давно ушедших в прошлое заболеваниях. Чтобы знать, к какому доктору обратиться в той или иной ситуации, обязательно нужно следить за своим здоровьем и отмечать все симптомы.
Что представляет собой оспа
Оспа - инфекционное заболевание, вызываемое различными группами вирусов, которое характеризуется образованием на коже сыпных элементов, а также явлениями лихорадки: повышением температуры, тошнотой, рвотой, головной болью, увеличением лимфатических узлов. Практически каждый человек на земле сталкивался с этим недугом в более лёгкой или же тяжёлой форме.
Ежегодно всякими разновидностями оспы заболевает от пяти до двенадцати тысяч людей по всему земному шару. Более половины из них не могут получить оптимального курса лечения, а три процента погибают от развившихся осложнений.
Белая и чёрная оспа
Иначе этот недуг называется также натуральной оспой, которая в Средние века унесла значительную часть населения Европейских и Азиатских стран. С двадцатых годов прошлого столетия всемирная организация здравоохранения разработала целый комплекс мер, направленных на предотвращение инфицирования. Это привело к полному снижению заболеваемости. В настоящее время вирус чёрной оспы существует только в бактериологических лабораториях ряда стран и может использоваться в качестве оружия массового поражения.
Возбудитель натуральной оспы устойчив к действию окружающей среды
Поксвирус вариоле вызывает сразу два типа заболевания: натуральную и белую оспу. Последняя отличается более слабым течением, меньшей летальностью и выраженностью клинической картины. Вирус проникает в человеческое тело через кожные покровы или дыхательную систему, размножается в лимфатических узлах и мигрирует по всему организму, способствуя образованию сыпных элементов на поверхности тела. Больные довольно часто погибают от инфекционно-токсического шока - тяжёлого недуга, во время которого нарушается деятельность почек, печени, сердечно-сосудистой системы и органов дыхания. Чем старше человек и чем больше у него хронических заболеваний, тем меньше вероятность успешного исхода.
Видео: мнение учёных о возможности возвращения натуральной оспы
Этот недуг характерен преимущественно для Западной и Центральной Африки, где широко распространены подобные животные. Ранее считалось, что болезни не передаются от человека к обезьяне, но последние исследования доказали: это это не так. Генетическая структура людей и приматов очень сильно похожа, что делает нас также уязвимыми для этого вируса.
Наибольшую опасность заражения имеют смотрители зоопарков, коренные жители тропиков, ветеринарные врачи и туристы. В последние годы участились случаи завоза вируса оспы обезьян из республики Конго.
Возбудитель этого заболевания довольно хорошо переносит как высокие, так и низкие температуры, что позволяет ему длительное время сохраняться в крови животного. Человек заражается при вдыхании шерсти и пыли от обезьян. Для заболевания характерно увеличение всех лимфатических узлов и их сильнейшая болезненность при прикосновении, а также выраженный синдром интоксикации в виде сильного обезвоживания, повышения температуры, головной боли и жуткой слабости. Чаще всего от оспы обезьян умирают дети в возрасте от двух до десяти лет, которые имеют слишком слабый иммунитет и не прививались перед поездкой.
Ветрянка - всем известная детская болезнь, которой большинство людей переболевают ещё в раннем возрасте. Она вызывается вирусом под названием Варицелла Зостер и существенно отличается от остальных недугов. Ветрянкой может заболеть только человек, он же является основным источником и разносчиком микроба среди остальных. Типичны вспышки в детских садах, школах, техникумах и даже университетах. К сожалению, иммунитет после перенесённого недуга может быть нестойким: последние годы врачи всё чаще и чаще регистрируют случаи повторного распространения возбудителя у людей, которые болели в возрасте 7–10 лет.
Вирус ветрянки имеет две оболочки: наружную и внутреннюю
Заражение происходит при контакте с больным человеком. Варицелла Зостер попадает с потоком воздуха на слизистую оболочку полости носа, где активно начинает размножаться, поражая клетки и ткани. Далее возбудитель попадает в кровеносную и лимфатическую систему, откуда переносится на поверхность кожи. Это сопровождается появлением высыпаний различного характера, которые постоянно зудят и чешутся, а также доставляют пациенту выраженный дискомфорт. В отличие от других форм оспы, ветрянка практически не вызывает серьёзных осложнений и довольно легко проходит в детском возрасте. У взрослых же недуг может спровоцировать неприятные последствия в виде поражения иммунной системы.
Это заболевание довольно часто встречается среди людей, имеющих близкий контакт с крупным рогатым скотом. К ним относят доярок, фермеров, пастухов, ветеринаров. Ко всеобщему удивлению, также распространителями недуга служат домашние кошки, которые теснее всего контактируют с человеком и могут являться разносчиками микроорганизма. Заболевание встречается в сельскохозяйственных районах Российской Федерации и других стран, особенно в зоне умеренного климата.
Живущие в домашних условиях коты, которые в течение года не выходят на улицу, практически не подвержены заражению, если они не встречались с другими млекопитающими.
Возбудитель коровьей оспы является менее токсичным по сравнению с чёрной
Коупокс вирус проникает в человеческое тело через небольшие ранки, царапины или укусы. Он начинает активно размножаться в месте внедрения, за счёт чего тело человека покрывается сыпью. Своим течением и внешними проявлениями болезнь сильно напоминает натуральную оспу, однако с менее опасными осложнениями и более лёгким течением. Сам вирус неустойчив в окружающей среде и быстро погибает под действием высоких температур, заморозок, дезинфицирующих средств и ультрафиолета.
Почему возникает и как распространяется недуг
Главными причинами, которые вызывают заболевания из группы оспы, являются различные вирусы. Однако далеко не каждый организм подвержен развитию подобного недуга: это во многом зависит от его внутренних характеристик (возраста, пола, наличия хронических заболеваний) и влияния окружающей среды.
После перенесённой ветряной оспы у большей части населения формируется стойкий иммунитет, который препятствует повторному заражению. Однако в своей практике автор этой статьи лично сталкивался с мальчиком, у которого ветрянка была несколько раз в течение жизни. Впервые он заболел в 5 лет в детском саду с довольно типичными симптомами и сыпью, после чего благополучно отлежался дома в течение месяца и пошёл обратно на занятия. Через несколько лет после этого случая его родители обнаружили на теле малыша странные пятнышки, отдалённо напоминающие уже забытый недуг. После визита в инфекционный стационар диагноз подтвердился. По прошествии десяти лет у уже юноши перед призывом в армию обнаружили ветрянку в третий раз.
Что способствует повышенной чувствительности организма к оспе:
- пожилой и ранний детский возраст;
- склонность к респираторно-вирусным заболеваниям;
- женский пол;
- сахарный диабет, подагра, атеросклероз, гипертоническая болезнь, ишемия сердца;
- работа на опасном и вредном химическом производстве;
- первичные и вторичные иммунные дефициты;
- эндокринопатии;
- проживание в неблагоприятных по экологической ситуации районах;
- врождённые аномалии развития;
- злокачественные и доброкачественные новообразования;
- перенесённая лучевая и химиотерапия;
- анемии и гемофилии;
- близкий контакт с сельскохозяйственными животными;
- ВИЧ, туберкулёз, сифилис в анамнезе.
Основные пути передачи заболеваний:
- Воздушно-капельный. Патогенный вирус, выдыхаемый людьми или животными, растворяется в окружающей среде, после чего с парами и мельчайшими капельками переносится в ещё не заражённый организм. Так передаётся ветрянка, чёрная оспа и болезнь обезьян.
- Контактный путь реализуется при непосредственном воздействии с пострадавшим или его вещами. Это может быть посуда, средства личной гигиены, одежда и обувь, даже книги и писчие принадлежности. Именно поэтому врачи настоятельно рекомендуют отказаться от использования общих предметов на весь период лечения. Этот механизм служит ведущим в распространении натуральной и коровьей оспы.
- Через укус или контакт слюны животного с раной на теле передаётся болезнь обезьян. При этой форме недуг развивается достаточно быстро, так как вирус попадает сразу же в кровеносное русло и интенсивно мигрирует по всему организму.
- Пищевой путь заражения практически не встречается при оспенных заболеваниях. Обычно он возникает при употреблении в пищу сырого и недостаточного обработанного мяса домашних и диких животных.
Клиническая картина заболевания
Оспа, как и любой другой недуг, помимо местных симптомов имеет ярко выраженные общие. Они связаны с вовлечением в инфекционно-воспалительный процесс всех участков организма, а также реакцией иммунной системы на внедрение инородного агента. Местная симптоматика у каждого заболевания имеет специфические черты, что позволяет быстро провести дифференциальный диагноз между формами недуга.
Натуральная оспа не встречается в природе в настоящее время, но информация о её проявлениях имеется во множестве источников медицинской литературы.
К общим симптомам относят:
- повышение температуры до 39–40 градусов;
- тошноту и рвоту вне связи с приёмами пищи;
- головные боли и головокружения;
- повышенную потливость и ознобы;
- увеличение периферических лимфатических узлов и их выраженная болезненность;
- вялость, сонливость, постоянную усталость;
- нарушения сна (бессонницы, частые пробуждения);
- сильную жажду;
- потерю массы тела;
- спутанность сознания;
- одышки и остановки дыхания;
- увеличение частоты сердечных сокращений.
Местные проявления оспы:
- образование высыпаний различного характера на поверхности тела;
- интенсивный кожный зуд, усиливающийся при прикосновении и действии воды;
- формирование корочек, рубцов и струпов на месте сыпи;
- сильная болезненность и отёчность мягких тканей.
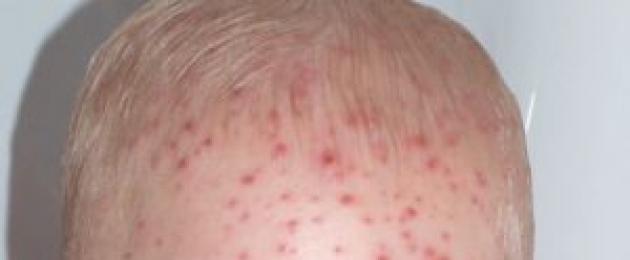
Фотогалерея: проявления оспенных недугов
 При ветрянке высыпания имеют красноватый оттенок
При ветрянке высыпания имеют красноватый оттенок  Натуральная оспа покрывает тело и лицо полностью
Натуральная оспа покрывает тело и лицо полностью  Для коровьей оспы характерны крупные высыпания на лице
Для коровьей оспы характерны крупные высыпания на лице  При оспе обезьян чаще страдают жители Африки
При оспе обезьян чаще страдают жители Африки
Таблица: характеристика сыпи при различных формах оспы
| Сравнительный признак | Натуральная и белая оспа | |||
| Локализация сыпи | По всей поверхности тела, очень плотно, практически не имеет промежутков чистой кожи | На лице, груди, животе, ягодицах, шее, плечах | Единичные высыпания на скулах, спине, грудной клетке и конечностях | На лбу, щеках, скулах, шее, ладонях и стопах, нижней части живот и груди |
| Болезненность при надавливании | Крайне болезненные, пострадавшие отдёргивают конечности при прикосновении | Практически не приносят неприятных ощущений | Умеренная болезненность | Средняя интенсивность боли |
| Характер содержимого | Гной зеленоватого цвета с неприятным запахом | Серозное мутное содержимое | Белесоватая жидкость без примесей | Коричневая сукровичная жидкость |
| Размеры образований | До 1 сантиметра в диаметре | Мелкие, 0,2–0,7 сантиметров | От 0,5 до 0,8 сантиметров | 1–1,5 сантиметра |
| Образование корочек и зуд кожи | Интенсивный зуд, грубые деформирующие корки, после которых остаются рытвины | Усиливающийся после мытья кожи зуд, небольшие корочки | Средней интенсивности зуд, мягкие корки | Зуд практически отсутствует, корочки отрываются безболезненно и не наносят глубокой деформации |
Методики постановки диагноза
Для того чтобы отличить все разновидности заболевания между собой и другими кожными недугами, врачи используют сразу несколько методик. Первое, с чего начинается постановка диагноза - это осмотр и разговор с пациентом. Его просят раздеться вплоть до нижнего белья, внимательно осматривая ладони, ступни и волосистую часть головы, а также ягодицы и паховую область. В некоторых случаях высыпания незаметны на первый беглый взгляд. Параллельно с этим врач расспрашивает пострадавшего о времени возникновения типичных симптомов, о поездках в страны Африки и о контакте с дикими либо домашними животными. Основываясь на полученных данных, можно сделать вывод о причине развития заболевания и даже заподозрить его форму.
Общие анализы
Чтобы получить информацию об организме человека в целом и определить приоритетные направления лечения, необходимо использовать лабораторные методики исследования. Для этого пациента в утреннее время просят сдать кал и кровь. Результаты обычно получают в течение нескольких дней, что позволяет начать специфическую терапию.

Кожный соскоб с микроскопией
Так как через несколько недель болезни вирус практически перестаёт выделяться в кровь, для подтверждения диагноза используется содержимое оспенного пузырька или корочек. С помощью тонкого и очень острого скальпеля доктор счищает в две разные пробирки небольшое количество частиц эпидермиса и выдавливает содержимое пузырька.
Процедура соскоба немного болезненна и приносит дискомфорт пациенту
Обычно материал для анализа берётся с незаметных поверхностей тела: ладоней, ступней. Кожа там особенно толстая и практически не травмируется во время проведения процедуры.
Далее содержимое высыпаний и участки эпидермиса тщательно изучаются врачом под микроскопом. Это позволяет определить разновидность заболевания и назначить специфический противовирусный препарат, который способствует быстрой гибели возбудителя оспы.
Различные варианты лечения заболеваний
Для терапии оспы традиционно используется комплексный подход: сочетание различных по эффективности методов, которые в совокупности дают оптимальный вариант. За годы своего обучения автор этой статьи не раз сталкивался с последствиями самолечения пациентов. Зачастую многие из них забывают вовремя принять лекарственные препараты или же посетить сеансы физиотерапии. Лечебная диета и отказ от алкоголя и других вредных привычек воспринимаются некоторыми пациентами в штыки. Однако стоит помнить, что только соблюдение всех правил и врачебных назначений поможет раз и навсегда избавиться от недуга и его последствий.
Основные принципы терапии оспы:
- уничтожение возбудителя заболевания;
- восстановление целостности кожных покровов;
- уменьшение интоксикационного синдрома;
- нормализация кислотно-щелочного и водно-электролитного баланса;
- стимуляция деятельности иммунной системы на борьбу с возбудителем;
- предотвращение развития гнойно-септических осложнений и инфекционно-токсического шока.
Таблица: медикаментозная терапия оспы
| Группа лекарственных препаратов | Название действующих веществ | Основные эффекты от применения |
| Противовирусные |
| Убивают возбудителей оспы, препятствуя их дальнейшему размножению в организме человека |
| Средства для местной обработки кожи |
| Уменьшают выраженность зуда, снимают болезненность и улучшают образование корочек и их подсыхание |
| Иммуностимуляторы |
| Активируют деятельность иммунной системы, заставляя её бороться с вирусами |
| Антибактериальные средства |
| Предотвращают развитие гнойно-септических осложнений из-за присоединения бактериальных микроорганизмов |
| Противовоспалительные |
| Снижают выраженность отёка тканей, нормализуют температуру тела |
Фотогалерея: какие препараты используются в лечении
 Диклофенак снимает воспаление
Диклофенак снимает воспаление  Амоксиклав предотвращает заселение бактериями
Амоксиклав предотвращает заселение бактериями  Ацикловир убивает вирусы
Ацикловир убивает вирусы
Народная медицина как вспомогательное средство
Как известно, растения и травы обладают уникальными свойствами, которые позволяют в кратчайшие сроки избавиться от неприятных симптомов и проявлений любой оспы. С помощью примочек и ванночек можно аккуратно обрабатывать кожу как во время заболевания, так и после него, чтобы избежать рубцовых деформаций, а настои и отвары благотворно влияют на состояние организма в целом.
Помните, что практически все народные рецепты не являются признанными в официальной медицине. Они не воздействуют на вирусный возбудитель заболевания и не предотвращают развитие многих неприятных осложнений. Именно поэтому врачи настоятельно не рекомендуют отказываться от обычных медикаментов в угоду природным средствам.
Весомые преимущества народных рецептов:
- дешёвое сырьё, которое в осенне-летнее время можно собрать самостоятельно или же приобрести у частников;
- быстрота и простота приготовления (не требуются специальные навыки);
- низкое количество побочных эффектов;
- возможность применения у грудных детей и беременных или кормящих женщин.
К недостаткам относят:
- развитие аллергических реакций;
- невозможность расчёта точной дозировки вещества;
- плохую усвояемость;
- большой расход препарата;
- затраты времени на приготовление.
Самые эффективные рецепты от оспы:
- Три столовые ложки измельчённой до порошкообразного состояния яичной скорлупы растворите в пятидесяти миллилитрах тёплой воды. С помощью ватного диска аккуратными промакивающими движениями нанесите полученную смесь на участки поражённой кожи. Это позволит как можно быстрее подсушить высыпания и сделает их менее заметными. Применять рекомендуется один-два раза в день до полного выздоровления.
- Сто грамм календулы бросьте в ёмкость с горячей водой и оставьте настаиваться в течение двух часов. После этого смочите в полученной жидкости марлевую повязку, отожмите и приложите к области наибольшей локализации сыпи. Это позволит быстро снять воспалительные явления и уменьшить зуд кожных покровов. Повторять в течение двух недель до достижения желаемого результата.
- Двести грамм клюквы заварите в кастрюле с литром кипятка, после чего ещё пятнадцать минут держите на медленном огне. Как только смесь остынет, пейте по одному стакану перед каждым приёмом пищи. Клюква мягко выводит из организма токсины и позволяет долгое время поддерживать оптимальный водно-электролитный баланс.
Фотогалерея: рецепты народной медицины
 Яйца содержат много кальция
Яйца содержат много кальция  Календула снимает воспаление
Календула снимает воспаление  Клюква хорошо выводит лишнюю жидкость
Клюква хорошо выводит лишнюю жидкость
Для восстановления потраченной организмом энергии необходимо ежедневно употреблять не менее четырёх тысяч калорий. Все блюда должны вариться, тушиться, запекаться, жареное и жирное категорически запрещено. В течение дня нужно пить не менее двух литров чистой негазированной воды. Правильное и сбалансированное питание учитывает потребность организма в белках, жирах и углеводах, а также витаминно-минеральных комплексах.
Какие продукты необходимо есть:
- молоко, йогурты, сыр, кефир, творог;
- овощи, ягоды и фрукты;
- домашние соки и морсы;
- зелёный чай;
- каши (гречку, овсянку, пшено, перловку, рисовую);
- супы и салаты;
- нежирное мясо (курицу, индейку);
- рыбу (минтая, хека, горбушу), мидий и креветок;
- бобовые и гороховые культуры;
- орехи.
Фотогалерея: полезная пища
 Творог - источника кальция
Творог - источника кальция  Овощи и фрукты богаты витаминами
Овощи и фрукты богаты витаминами  Гречка содержит много белка
Гречка содержит много белка
Что стоит раз и навсегда убрать из рациона:
- газированную воду и соки магазинного производства;
- шоколад с различными добавками и подсластителями;
- кофе;
- все алкогольные напитки;
- солёные и острые закуски;
- чипсы и сухарики;
- сушёную рыбу;
- консервы.
Фотогалерея: запрещённая еда
 Чипсы содержат много соли
Чипсы содержат много соли  В баночках с паштетами содержатся различные консерванты
В баночках с паштетами содержатся различные консерванты  Газировка замедляет обмен веществ
Газировка замедляет обмен веществ
Образ жизни во время лечения недугов
Так как любая оспа связана с образованием различных высыпаний на коже, необходимо соблюдать все правила предосторожности, чтобы не повредить их и не занести в ранку инфекцию. Именно поэтому детей и пожилых людей должны обрабатывать посторонние лица. На время лечения оспы придётся отказаться от многих привычек.
Как обезопасить себя и близких от осложнений:
- Перед обработкой кожных покровов обязательно мойте руки с мылом не менее двух раз. А также можно распылить на них небольшое количество антисептического раствора на ладони.
- Используйте одноразовые салфетки, марлю и ватные диски, чтобы предотвратить дальнейшее распространение инфекции и не травмировать кожу.
- Не посещайте бани или сауны во время лечения недуга: это провоцирует размокание язвочек на коже и выход содержимого в окружающую среду.
- Ни в коем случае не используйте для мытья жёсткие мочалки или щётки, а также не чешите зону расположения сыпи. Травматизация кожи способствует дальнейшему прогрессированию недуга.
- Посещение бассейнов также находится под запретом: большое количество хлорки, которая растворена в воде, пересушивает оспины. Они начинают трескаться, гнойные массы попадают на поверхность.
Прогнозы лечения и возможные осложнения оспы
Натуральная оспа в большинстве случаев оканчивается летально. Выжившие больные имеют серьёзные осложнения со стороны всех органов и систем, признаются инвалидами пожизненно. Коровья и обезьянья оспа имеют гораздо меньшую летальность: только около 0,5% всех пациентов умирают от токсического шока и развития вторичной инфекции. Рубцы на теле и лице имеют меньшую выраженность и глубину. Ветрянка в детском возрасте протекает и излечивается крайне быстро. Шрамы образуются только при намеренном удалении корок.
В своей практике автор этой статьи не раз сталкивался с проявлениями ветрянки у взрослых людей: они болеют гораздо тяжелее, с присоединением воспаления лёгких и оболочек головного мозга. Именно поэтому необходимо лечить их только в стационаре.
К осложнениям различных видов оспы относятся:
- развитие грубых рытвин и деформирующих рубцов;
- флегмоны и абсцессы мягких тканей;
- рожистое поражение кожи;
- сердечно-сосудистая, бронхолёгочная, печёночно-почечная недостаточность;
- инфекционно-токсический шок;
- септические явления;
- воспаление глазного яблока, приводящее к слепоте;
- воспалительное поражение оболочек головного и спинного мозга;
- летальный исход.
Фотогалерея: люди после перенесённой оспы
Профилактические мероприятия
Оспа - крайне заразное заболевание, которое благодаря огромному количеству путей передачи может поражать любого человека вне зависимости от его пола или возраста. Чтобы как можно меньше подвергаться вредному воздействию окружающей среды, необходимо ежедневно следить за состоянием своего здоровья и по возможности укреплять иммунную систему.
Все профилактические мероприятия, которые не связаны с непосредственным влиянием на вирус, называются неспецифическими.
Для предотвращения заражения оспой необходимо:
- избегать контактов с больными людьми и максимально изолировать их от коллектива и членов семьи;
- заниматься физическими нагрузками с регулярностью: спорт укрепляет организм и препятствует развитию многих недугов инфекционного характера;
- отказаться от вредных привычек, так как алкоголь и никотин замедляют обменные процессы в человеческом теле;
- регулярно обследоваться на предмет развития хронических заболеваний и заниматься их лечением;
- принимать лекарственные препараты только по врачебному назначению, не превышая указанные дозировки (избыток антибиотиков может спровоцировать ослабление иммунитета).
Вакцинация от оспы
К специфическим мерам профилактики относится постановка прививок. Вакцина представляет собой взвесь убитых и обезвреженных микроорганизмов, которые при попадании в человеческое тело не вызывают развитие недуга, но намного облегчают его течение. В настоящее время проводится прививка, предупреждающая формирование ветряной оспы у детей и взрослых. Используются препараты Варилрикс, Окавакс.
В своей практической деятельности автор этой статьи не раз сталкивался с тем, что именно вакцинация помогла человеку избежать неприятных последствий недуга. К примеру, пациент, который был привит впервые в возрасте двадцати пяти лет, перенёс ветряную оспу гораздо легче, чем другой больной такого же возраста, что сознательно пропустил этот шаг. Научно доказано, что вакцинация способствует формированию стойкого иммунитета, который позволит вам избежать неприятных последствий.
Прививка проводится детям в возрасте до двух лет, которые ни разу не болели недугом, а также остальным. До тринадцати лет прививка ставится однократно, а всем лицам старше - двукратно с интервалом семь - десять недель. Препарат вводится с помощью специальной иголки в наружную часть плеча, а ранка заживает в течение недели.
До 1976–1983 годов в Советском союзе делали прививку от натуральной оспы, от которой у многих людей того поколения остался шрам на плече. Так как это заболевание удалось побороть путём массовой вакцинации, она стала неактуальна.
Благодаря большому разнообразию существующих в мире видов оспы простому обывателю довольно легко бывает запутаться: какая же форма заболевания является самой опасной, а что можно вылечить в домашних условиях. Если вы обнаружили у себя или у близких людей любые симптомы, с которых обычно начинается недуг, не стоит пренебрегать консультацией специалиста. Только грамотный врач-инфекционист сможет отличить одну разновидность оспы от другой и назначить соответствующие медикаменты. От населения же требуется не пренебрегать правилами профилактики и обязательно следить за состоянием своего здоровья.
Натуральная оспа — крайне опасное заболевание, жертвами которого в свое время стали десятки и даже сотни тысяч людей по всему земному шару. К счастью, на сегодняшний день данный недуг полностью ликвидирован. Тем не менее, информация о том, что представляет собой болезнь, чем она опасна и с какими осложнениями сопряжена, будет интересна многим читателям.
Натуральная оспа: возбудитель и его основные характеристики
Безусловно, многие люди интересуются вопросами о том, что же вызывает столь опасный недуг. Возбудителем натуральной оспы является ДНК-содержащий вирус Orthopoxvirus variola, который относится к семейству Poxviridae. Этот вирион имеет небольшие размеры и сравнительно сложное строение. Основой наружной мембраны являются липопротеиды с гликопротеидновыми включениями. Во внутренней оболочке содержится неклеопротеидный комплекс, который состоит из специфических белков и молекулы линейной двухцепочной ДНК.
Стоит отметить, что вирус натуральной оспы необыкновенно устойчив к воздействию внешней среды. При комнатной температуре вирионы сохраняются в мокроте и слизи около трех месяцев, а в оспенных корочках еще дольше — до одного года. Возбудитель прекрасно переносит воздействие высоких и низких температур. Например, при сильном охлаждении (-20 о С) инфекция сохраняет вирулентность на протяжении десятков лет. Вирус гибнет под воздействием температуры в 100 градусов, но только спустя 10-15 минут.
Вирус натуральной оспы: история открытия
На самом деле данная инфекция известна человечеству издавна. Сегодня никто не может точно сказать, когда именно произошла эволюция вируса. Раньше считалось, что первые вспышки данного заболевания были зарегистрированы несколько тысяч лет назад — в четвертом тысячелетии до нашей эры на территории Древнего Египта. Тем не менее, сегодня ученые склонились к мнению о том, что это была так называемая верблюжья оспа.
Первые вспышки черной оспы были зарегистрированы в Китае в 4-м веке нашей эры. Уже в шестом веке болезнь поразила Корею, а затем и Японию. Интересно, что в Индии даже существовала богиня Оспы, которую называли Мариатале. Это божество изображали в виде молодой, красивой женщины в красной одежде — эту даму со скверным характером (о чем свидетельствуют древние мифы) старались задобрить.

На сегодняшний день точно неизвестно, когда именно натуральная оспа появилась на территории Европы. Тем не менее, некоторые ученые считают, что инфекция была занесена на эту часть континента арабскими войсками. Первые случаи данного заболевания были зарегистрированы в шестом веке.
А уже в 15-м столетии эпидемии оспы на территории Европы стали обычным явлением. Некоторые врачи того времени даже утверждали, что каждый человек хотя бы раз в жизни должен перенести подобное заболевание. Из Старого Света инфекция распространилась и на территории американского континента — в 1527 году вспышка болезни отняла жизни миллионов жителей Нового мира, включая и некоторые племена коренного населения. Для того чтобы описать масштабы поражения, стоит отметить, что в 17-м веке во Франции, когда полицейские разыскивали человека, то в качестве особой приметы указывали на то, что у него нет следов от оспы.
Первой попыткой предохраниться от инфекции являлась вариоляция — данная процедура заключалась в том, чтобы инфицировать здорового человека гноем из пустулы зараженного пациента. Чаще всего привитая таким путем оспа протекала гораздо легче, у некоторых людей даже вырабатывался стойкий иммунитет. Кстати, интересно, что данная методика была привезена на территорию Европы из Турции и арабских стран, где вариоляция считалась единственным способом борьбы с оспой. К сожалению, такая «прививка» нередко сама становилась источником последующей вспышки заболевания.
Первая в истории вакцинация
Далеко не все знают о том, что именно натуральная оспа стала толчком к изобретению первой в истории медицины вакцины. В связи с постоянными эпидемиями данного заболевания интерес к нему возрастал. В 1765 году врачи Фьюстер и Суттон о специфической форме оспы, которая поражала коров, говорили, что заражение человека этой инфекцией помогает ему выработать стойкость к натуральной оспе. Тем не менее, лондонское медицинское общество посчитало эти наблюдения случайностью.

Есть свидетельства о том, что в 1774 г. фермер Джестли успешно привил свою семью вирусом коровьей оспы. Однако честь первооткрывателя и изобретателя вакцины принадлежит натуралисту и врачу Дженнеру, который в 1796 году решился провести прививку публично, в присутствии врачей и наблюдателей. В его исследовании принимала участие доярка Сара Нелмес, которая случайно заразилась коровьей оспой. Именно с ее руки врач снял образцы вируса, которые затем ввел восьмилетнему мальчику - Д. Фиппсу. При этом высыпания у маленького пациента появились только на месте укола. Спустя несколько недель Дженнер ввел мальчику образцы натуральной оспы — болезнь никак не проявилась, что доказало эффективность подобной вакцинации. С 1800 года начали приниматься законы о вакцинации.
Пути передачи инфекции
Безусловно, одним из важных вопросов является то, как именно передается натуральная оспа. Источник инфекции — это больной человек. Выделение вирусных частичек во внешнюю среду происходит на протяжении всего периода высыпаний. Согласно исследованиям, наиболее заразной болезнь является в первые десять дней после появления симптомов. Стоит отметить, что факты скрытого носительства инфекции и о переходе болезни в хроническую форму науке неизвестны.
Поскольку возбудитель локализуется в основном на слизистых оболочках рта и верхних дыхательных путей, то вирусные частички выделяются в окружающую среду преимущественно во время кашля, смеха, чихания или даже разговора. Кроме того, источником вирионов могут быть и корочки на коже. Как распространяется натуральная оспа? Пути передачи в данном случае аэрозольные. Стоит отметить, что вирус очень контагиозен. Инфекция распространяется на людей, находящихся в одном помещении с больным, и нередко вместе с током воздуха разносится на достаточно далекие дистанции. Например, замечена тенденция быстрого распространения вируса в многоэтажных зданиях.
Человек очень восприимчив к данному заболеванию. Вероятность заражения при контакте с вирусом составляет примерно 93-95%. После перенесенной болезни организм формирует стойкий иммунитет.
Патогенез заболевания
При аэрозольной передаче инфекции вирус натуральной оспы в первую очередь поражает клетки слизистой оболочки носоглотки, постепенно распространяясь на ткани трахеи, бронхов и альвеол. На протяжении первых 2-3 дней вирусные частички накапливаются в легких, после чего проникают в лимфатические узлы — именно здесь и начинается их активная репликация. Вместе с лимфой и кровью вирус распространяется на ткани печени и селезенки.
Спустя 10 дней начинается так называемая вторичная виремия — происходит поражение клеток почек, кожи, центральной нервной системы. Именно в это время и начинают появляться первые внешние признаки заболевания (в частности, характерные кожные высыпания).
Инкубационный период болезни и первые признаки
Каковы особенности клинической картины? Как выглядит натуральная оспа? Инкубационный период при подобном заболевании длится, как правило, от 9 до 14 дней. Изредка это время может увеличиваться до трех недель. В современной медицине принять выделять четыре основных этапа заболевания:
- продромальный период;
- стадия высыпаний;
- период нагноения;
- этап реконвалесценции.
Продромальный этап натуральной оспы — это так называемый период предвестников заболевания, который длится в среднем от двух до четырех дней. В это время наблюдается значительное повышение температуры тела. Кроме того, присутствуют все основные признаки интоксикации — пациенты жалуются на боли в мышцах, ломоту в теле, а также сильный озноб, слабость, усталость, головную боль.
Примерно в это же время на коже груди и бедер появляется сыпь, которая напоминает экзантему при кори. Как правило, к концу четвертого дня лихорадка спадает.
Основные симптомы заболевания

Конечно же, в дальнейшем следуют другие изменения, которыми сопровождается оспа натуральная. Симптомы начинают появляться на четвертые или пятые сутки. В это время стартует период появления характерных оспенных высыпаний. Сначала сыпь выглядит как небольшие розеолы, которые затем превращаются в папулы. Спустя еще 2-3 дня на коже уже можно увидеть характерные многокамерные пузырьки — это оспенные везикулы.
Сыпь может покрывать практически любой участок кожи — она появляется на лице, туловище, конечностях и даже подошвах ног. Примерно в начале второй недели заболевания начинается период нагноения. В это время состояние пациента значительно ухудшается. Оспины начинают сливаться краями, образуя крупные пустулы, наполненные гноем. При этом температура тела снова повышается, а симптомы интоксикации организма усугубляются.
Спустя еще 6-7 дней гнойники начинают вскрываться, образуя некротические корочки черного цвета. При этом пациенты жалуются на нестерпимый кожный зуд.
На 20-30-е стуки после начала заболевания стартует период реконвалесценции. Температура тела пациента постепенно нормализуется, состояние значительно улучшается, а кожные ткани заживают. На месте оспин нередко образуются весьма глубокие рубцы.
С какими осложнениями сопряжена болезнь?
Натуральная оспа — болезнь крайне опасная. Возникновение тех или иных осложнений при подобном заболевании вряд ли можно считать редкостью. Наиболее часто у пациентов наблюдается инфекционно-токсический шок. Кроме того, возможны те или иные воспалительные заболевания нервной системы, в частности невриты, миелиты, энцефалиты.
С другой стороны, всегда существует вероятность присоединения вторичной бактериальной инфекции. Положение пациентов с оспой нередко осложнялось формированием флегмон, абсцессов, а также развитием отитов, лимфаденитов, пневмоний, остеомиелитов и плевритов. Еще одним возможным осложнением является сепсис.
Основные методы диагностики заболевания

Как определяется натуральная оспа? Возбудитель заболевания обнаруживается во время специальных исследований. В первую очередь врач поместит пациента с подозрением на данную болезнь в карантин. После этого необходимо взять образцы тканей — это мазки слизи изо рта и носа, а также содержимое везикул, пустул.
В дальнейшем возбудителя высевают на питательную среду и исследуют при помощи электронного микроскопа, используя иммунофлюоресцентные методы. Кроме того, у больного на анализ берут кровь, которую затем исследуют на наличие специфических антител, вырабатываемых организмом при подобном заболевании.
Существует ли эффективное лечение?
Еще раз стоит отметить, что в современном мире не встречается заболевание под названием «натуральная оспа». Лечение, тем не менее, существует. Больного нужно обязательно госпитализировать, поместить в карантин, обеспечить ему покой, постельный режим, высококалорийное питание.

Основой терапии являются противовирусные препараты. В частности, довольно эффективным считается средство «Метисазон». В некоторых случаях дополнительно вводятся иммуноглобулины. Очень важно ослабить симптомы интоксикации и ускорить процесс выведения токсических веществ из организма. С этой целью пациентам проводят внутривенные инфузии растворов глюкозы и гемодеза.
Специального ухода требует и пораженная кожа. В частности, участки сыпи регулярно обрабатывают антисептическими средствами. Довольно часто к вирусному заболеванию присоединяется и бактериальная инфекция, о чем свидетельствует сильное нагноение пустул. Для того чтобы предотвратить осложнения, в частности сепсис, пациентам назначают антибактериальные средства. Достаточно эффективными в данном случае считаются антибиотики из группы макролидов, полусинтетических пенициллинов, а также цефалоспоринов. Иногда в курс терапии включают и противовоспалительные средства, в частности препараты глюкокортикоидов.
При поражениях сердечно-сосудистой системы проводится соответствующее симптоматическое лечение. Выраженные боли являются показанием к использованию анальгетиков и снотворных препаратов. Иногда пациентам дополнительно назначают прием мультивитаминных комплексов, что стимулирует работу иммунной системы.
Кстати, люди, с которыми контактировал пациент, также должны быть изолированы и привиты не позднее первых трех дней.
Основные профилактические мероприятия

Как уже упоминалось раньше, на сегодняшний день натуральная оспа полностью ликвидирована — об этом было официально заявлено 8 мая 1980 года Генеральной ассамблеей ООН. Кстати, последний случай заболевания был зафиксирован в 1977 году на территории Сомали.
Победа над оспой была достигнута путем массовой вакцинации населения на протяжении нескольких поколений. Прививка от натуральной оспы содержала в себе вирус, который был похож на возбудителя, но не мог нанести организму вреда. Подобные препараты были действительно эффективными — организм вырабатывал стойкий иммунитет к заболеванию. На сегодняшний день вакцинации не требуются. Исключением являются лишь научные сотрудники, которые работают с образцами вируса.
При наличии заражения больному показан полный карантин. Более того, люди, которые контактировали с инфицированным человеком, также должны быть изолированы на 14 дней — так выглядит профилактика натуральной оспы в современном мире.
Ветряная оспа, или ветрянка – острое антропонозное (только у человека) инфекционное заболевание с воздушно-капельным (аэрозольным) механизмом передачи вируса, характеризующееся появлением везикулярной сыпью, наличием лихорадки и общеинтоксикационного синдрома.
Причина ветрянки (ветряной оспы)
Возбудитель («переносчик») ветряной оспы (вирус ветрянки) – это вирус герпеса человека 3-го типа –«Варицелла Зостер». В окружающей среде вирус абсолютно не устойчив, высокочувствителен к дезинфицирующим средствам и ультрафиолету; погибает при воздействии высоких температур. Размножается в ядрах пораженных клеток и обладает выраженным цитопатическим (поражает клетку) действием.
Источником являются больные всех форм ветряной оспы, а также больные опоясывающим лишаем (опоясывающим герпесом). Путь передачи вируса – воздушно-капельный (аэрозольный), то есть вирус выделяется в результате чихания, при поцелуе, кашле и банально – в ходе разговора, выделяясь вместе с микроскопическими каплями слюны. Вирус обладает очень высокой летучестью, что делает его очень заразным даже при нахождении на расстоянии 15-20 метров от больного человека. В результате заражения беременной вирус, попадая в кровь и вызывая вирусемию, может проникнуть через плаценту и попасть в организм плода с дальнейшими последствиями (описано ниже). Заразность ветрянки довольно высокая – больные являются заразными за 24 часа до появления первых элементов сыпи и вплоть до 5-6 дней с того момента, когда появится последняя сыпь. Чувствительность к ветрянке довольно высокая, но у новорожденных детей имеется врождённый иммунитет, который передался ему от матери, поэтому ветрянка у детей до 6 месяцев, как правило, не встречается.
Наибольшая число заболевших приходится на возраст до 7 лет, а смертность – при заболевании в пожилом и старческом возрасте. Пик всей заболеваемости ветрянки приходится на 2 периода: осенний период и переход с осеннего на зимний (октябрь – декабрь). После перенесенной ветрянки у человека формируется нестерильный иммунитет ветряной оспы, который остаётся на всю жизнь, поэтому повторные случаи и рецидивы ветрянки крайне редки.
Инкубационный период большой и составляет от 9 до 22 дней. Ветрянка у взрослых часто протекает с наличием продромального периода (без клинических проявлений). У детей заболевание чаще всего начинается с появления элементов везикулярной сыпи, и только через несколько дней присоединяется общие проявления.
Виды ветрянки (классификация ветряной оспы).
Ветряная оспа протекает в типичной и атипичной формах и по степени тяжести бывает лёгкая, средней тяжести и тяжёлой формы. Также ветрянка классифицируется по МКБ-10 (с менингитом, энцефалитом, пневмонией).
Атипичные формы ветряной оспы подразделяются на:
Геморрагическая форма – частым последствием такой формы является кровотечение, и возникает данная форму у людей с тромбоцитопенией.
Пустулезная форма – развивается при присоединении бактериального агента.
Гангренозная форма – может приводить к развитию сепсиса и возникает чаще всего у больных с ослабленным иммунитетом.
Генерализованная (висцеральная) форма ветряной оспы – характерна развитием у больных с иммунодефицитом. Протекает очень тяжело, симптомы более выражены и часто заканчивается смертью для больного человека.
Рудиментарная форма – встречается у детей, которые получили в инкубационный период иммуноглобулин. Протекает довольно легко.
Тяжесть же ветрянки напрямую определяется степенью интоксикационного синдрома и его критериями, а также наличием специфических везикулярных высыпаний на коже и слизистых. Следует отметить, что встречаются и так называемые абортивные (очень лёгкие) случаи заболевания, которые протекают без появления лихорадки и характеризуются появлением единичных высыпаний на коже живота и спины. Такая ветряная оспа выявляется в детском саду при осмотрах во время вспышек.
На вопрос «сколько длится ветрянка?» однозначно ответить трудно, так как длительность заболевания напрямую зависит от формы и течения ветряной оспы. В среднем при классическом (типичном) течении длительность заболевания составляет от 12 до 16 дней.
Ветрянка (ветряная оспа) новорожденных.
Проявление и клиническая картина ветрянки напрямую зависит от времени, когда беременная была инфицирована вирусом. Фетальный синдром (как правило, проявляется недоразвитием верхних и нижних конечностей, появлением рубцовых изменений на коже, атрофией корковых структур головного мозга, микроцефалией – уменьшением размеров головного мозга и объёма черепной коробки) возникает очень редко, особенно, если беременная была инфицирована в первом триместре беременности. Ветрянка при беременности может давать последствия для плода ещё по двум критериям:
В случае, когда вирусом беременная инфицируется за 4 суток и менее до родов или в течение 2-3 суток после родов – у новорожденного может развиваться генерализованная (т.н. висцеральная) форма ветряной оспы.
В случае, когда вирусом беременная инфицируется более чем за 4 суток до родов (5 дней, неделя, месяц), то у неё вырабатываются антитела к ветряной оспе, которые, проникая в организм ребёнка, смогут не допустить развитие генерализованной формы.
Последствия ветрянки (ветряной оспы).
К подобным последствиям могут привести как вторичные присоединенные инфекции, так и непосредственно сама ветрянка. Осложнения после ветрянки (типичной формы) возникают довольно редко.
- Буллёзное импетиго. В результате присоединения вторичной (бактериальной) инфекции (в частности – золотистого стафилококка) может развиваться такое заболевание, как буллезное импетиго, характеризующееся массивными поражениями кожных покровов.
- Кожная гангрена. Она развивается при проникновении стафилококка в подкожно-жировую клетчатку и размножении его в глубоких слоях. Очень часто это приводит к развитию септического процесса.
- Раневая скарлатина. Развитие такого осложнения возможно при проникновении стрептококка (гемолитического) в какой-то из элементов ветряной сыпи, что приводит к появлению по всему телу мелкой сыпи, характерной для скарлатины.
- Пневмония. Пневмония является довольно тяжёлым осложнением ветрянки, и в первые несколько дней пневмония (ветряночная) может привести к развитию дыхательной недостаточности и летальному исходу, особенно – у людей с иммунодефицитом и беременных женщин. В дальнейшем могут образовываться абсцессы и их прорывы с образованием свищей.
Прочими осложнениями могут быть флегмоны, лимфадениты, может возникать рожистое воспаление, миокардит, но самым тяжёлым осложнением является постветряночный энцефалит, летальность которого составляет 10-15%.
Купание при ветряной оспе.
Существует мнение, что вообще нельзя мочить сыпь при ветряной оспе, потому как это может привести к генерализации процесса. Этот вопрос можно рассматривать с двух сторон: когда мочить и как мочить. Состояние нынешней водопроводной системы и качество воды говорят о том, что мочить элементы сыпи и купаться при ветряной оспе нежелательно, особенно до появления корки. Это обусловлено не только присоединением бактериальной флоры, но и тем, что появление вируса в воде может приводить к обсеменению непораженных участков кожи, что в дальнейшем может привести к сильной интоксикации. При этом в некоторых зарубежных источниках наоборот рекомендуют купать при ветрянке с добавлением в воду небольшого количества марганцовки, что поспособствует лучшему заживлению и устранению зуда. Исходя из этого, однозначно ответить на вопрос «можно ли мыться при ветрянке?» нельзя. Стоит лишь запомнить, что, если даже вы всё же решили помыться в период болезни, не стоит растирать мочалкой элементы сыпи. Желательно принимать душ, не распаривая при этом кожу.
К каким врачам обращаться при ветряной оспе (ветрянке)?
Ветрянка является инфекционным заболеванием, поэтому лучше всего сразу обратиться к врачу-инфекционисту. Однако такие симптомы заболевания, как появление сыпи, обычно отсрочены. Поэтому человек, который не подозревает, что заболел ветрянкой, идёт к терапевту или педиатру с общими жалобами. После тщательно проведенного обследования терапевт в любом случае отправляет больного к инфекционисту для дальнейшей госпитализации в стационар. В некоторых случаях (при отказе от лечения в больнице, нехватке койко-мест) может быть показано и амбулаторное лечение.
Симптомы

Ветряная оспа: инкубационный период и первые симптомы у детей и взрослых
Симптомы ветряной оспы делятся на две группы: общие признаки, свойственные многим инфекционным заболеваниям, и специфические характеристики того, как проявляется данная патология. К первой группе относятся
-
повышенная температура тела при ветрянке (конкретно до 37-38ºС);
нарушение сна;
отсутствие аппетита;
расстройства со стороны желудочно-кишечного тракта (тошнота, рвота, понос при ветрянке).
недомогание, слабость;
головная боль;
«ломота» в теле;
Инкубационный период заболевания составляет от 6 до 20 дней. Поэтому первые симптомы ветрянки, относящиеся ко второй группе, проявляются, как правило, через две недели от момента заражения. Но так как точно определить тот момент, в который вирус-возбудитель проник в организм, сложно, то целесообразнее вести отсчёт от начала заболевания. Началом заболевания принято считать повышение температуры тела. К концу первых суток проявляются специфические признаки ветрянки, а именно – папулёзная сыпь. Количество элементов варьируется от нескольких десятков до нескольких сотен. Локализация высыпаний может быть различной:
-
верхние и нижние конечности;
ягодицы и бёдра.
волосистая часть головы;
слизистые оболочки;
У взрослых ветрянка переносится тяжелее, чем у детей. Заболевание может протекать по двум типам. Чаще всего встречается традиционная форма заболевания. Но в последнее время нередки случаи регистрации атипичного течения ветряной оспы.
- Типичная форма. Другое название - традиционная. Выделяют три возможные стадии: лёгкая (незначительное повышение температуры тела, еле заметные высыпания), среднетяжёлая (повышение температуры тела до 38 - 39ºС, общее недомогание, элементы сыпи локализуются на коже, но также затрагивает ветряная оспа и слизистые оболочки) и тяжёлая (температура тела выше 39ºС, обильные высыпания крупных размеров, слабость, головная боль, отсутствие аппетита).
- Атипичная форма. Такую форму ещё называют рудиментарной. В большинстве случаев встречается у детей, преимущественно новорождённых. Среди возможных вариантов того, как проявляется атипичное течение болезни, выделяется три вида: генерализованная форма с преимущественным поражением внутренних органов (печени, почек, лёгких и др.); геморрагическая форма с появлением кровоизлияний в эпидермис, кишечными кровотечениями, кровавой рвотой и гангренозная форма, когда пузырьки превращаются в язвы, нередко приводящие к развитию сепсиса.
Все виды атипичных форм характеризуются тяжелейшим течением, присоединением вторичных инфекций, развитием осложнений. Подобное может наблюдаться и у детей, и у взрослых. Больному требуется скорейшая госпитализация.
Специфические признаки ветрянки
Как говорилось выше, специфический признак ветряной оспы – это распространение высыпаний. Как выглядит сыпь, следует разобрать подробнее. Сначала на теле можно заметить неяркое пятно. Постепенно в центре покраснения образуется уплотнение, именуемое как узелок или папула. Узелок имеет чёткие контуры и возвышается над уровнем кожи, область вокруг образования имеет ярко-красный оттенок. Спустя несколько часов папула заполняется серозным содержимым, превращаясь в пузырёк с жидкостью. К концу первого дня на месте пузырька образуется корочка светло-коричневого цвета. Через одну-две недели корочки отпадают, не оставляя следов. Но это только в том случае, если элементы сыпи не повреждались. Высыпания при ветрянке сопровождает сильный зуд, и больные часто расчёсывают пузырьки. В таких случаях на месте отпавшей корочки может остаться пигментное пятно. Если вдруг при расчёсывании в ранку попали микробы, то может произойти инфицирование. Тогда пузырьки будут нагнаиваться, что приведёт к образованию рубцов. После ветрянки могут наблюдаться шрамы.
Высыпания также могут поражать слизистые оболочки полости рта. Проявляется это образованием беловато-жёлтых пятен в области больших коренных зубов. Особенно тяжело переносятся такие симптомы у детей, преимущественно грудничков. Малыши беспокойны, капризничают и отказываются от еды.
Редким симптомом является образование высыпаний на половых органах. Это будут прыщи, быстро переходящие в состояние язвочек, которые заживают в течение 3 – 5 дней.
Следует отметить, что интервал высыпаний составляет 1-2 дня. Поэтому на теле больного наблюдаются элементы высыпаний в различных стадиях, от покраснения до корочек. Каждая волна высыпаний сопровождается лихорадочным синдромом.
Ветряной оспа: симптомы осложнений
В большинстве случаев течение ветряной оспы благоприятное. Состояние больных удовлетворительное. Но существуют определённые группа людей с риском развития осложнений:
взрослые с ослабленным иммунитетом;
дети, рождённые от непривитых матерей;
беременные;
пожилые люди.
В качестве осложнений выступают:
пневмония (воспаление лёгких);
энцефалит (воспаление головного мозга);
менингит (воспаление оболочек головного и спинного мозга);
гастрит (воспаление слизистой оболочки желудка);
панкреатит (воспаление поджелудочной железы);
пиелонефрит (воспаление почек);
гепатит (воспаление печени).
Вышеперечисленные заболевания вызываются самим вирусом ветряной оспы. Среди осложнений выделяют ещё такие, которые провоцируются другими микроорганизмами. В таких случаях следует говорить о присоединении вторичной инфекции. Так бывает, потому что вирус ветрянки значительно ослабляет иммунную систему, вследствие чего возбудители различных заболеваний легко проникают в организм. Чаще всего встречаются следующие инфекции:
стоматит (поражение слизистой оболочки полости рта);
гингивит (воспаление дёсен);
паротит (поражение слюнных желёз инфекционного характера);
конъюнктивит (воспаление слизистой оболочки глаза);
отит (собирательное понятие воспалительных заболеваний уха).
Атипичные формы ветряной оспы подразумевают и другие осложнения:
миокардит (поражение сердечной мышцы);
пиодермия (гнойное поражение кожи);
лимфаденит (состояние, при котором воспаляются и увеличиваются лимфоузлы при ветрянке).
Диагностика

Как понять заразился ли человек ветрянкой? Чтобы определить это, существует лабораторная диагностика, где проводится анализ на ветрянку. Врачи-лаборанты берут у вас кровь на антитела к ветряной оспе (как у детей, так и взрослых).
Данный анализ крови представляет собой комплексную диагностику, направленную на то, чтобы обнаружить в организме вирус Zoster. Кроме этого оценивается текущее состояние иммунитета. В зависимости от того, какая будет получена реакция на ветряную оспу, врачи могут сделать вывод, нужны ли дальнейшая вакцинация и лечение, либо в организме уже присутствует перманентный иммунитет к ветрянке.
В каких случаях будет проводиться анализ крови на ветряную оспу?
Такая диагностика, в первую очередь, назначается, когда клиническая картина для данного заболевания нетипична, а именно: присутствует сильная интоксикация и нехарактерные высыпания на кожном покрове. Если врачи не могут точно поставить диагноз или подтвердить болезнь, и человек не помнит, переносил он данное заболевание, будучи ребёнком, точно также проводится проверка на ветряную оспу по крови. У женщин в период планирования беременности в обязательном порядке берётся данный анализ.
В чём заключается суть метода?
Кровь забирается обычным методом, и в ней рассматриваются два показателя: иммуноглобулины IgG, которые сформировываются в крови, когда человек начинает выздоравливать, и иммуноглобулины IgM, которые появляются уже после заражения болезнью.
Как именно расшифровывается анализ?
Если концентрация антител превышает нормальное значение, значит, человек болен ветрянкой, если же концентрация ниже, человек считается здоровым. Различают следующие показатели:
- IgG отрицательный, IgM положительный. Первичное острое заражение.
- IgG положительный, IgM отрицательный. Вирус реактивирован.
- IgG отрицательный, IgM отрицательный. Человек никогда не болел ветрянкой.
- IgG положительный, IgM положительный. Человек переболел ветрянкой ранее.
Как подготовиться к анализу?
Никакой особой подготовки не требуется. Единственное, что желательно сделать, это отказаться на время сдачи анализа от острой и жирной пищи.
Признаки ветряной оспы
Как выглядит ветряная оспа, все прекрасно знают. Первый признак ветрянки – это специфичные красные высыпания по всему телу. Но опираться на подобные признаки без соответствующих знаний и пытаться самостоятельно диагностировать такое заболевание все равно не стоит. Для врачей такой симптом может говорить и о многих других болезнях, в том числе и дерматологических
Помимо красных высыпаний на теле, стоит обратить внимание на общее ухудшение самочувствия в паре с повышенной температурой тела. Температура пациента может доходить вплоть до тридцати девяти градусов по Цельсию. Сыпь преимущественно локализуется на поверхности лица, волосистых частях головы, тела, рук и ног. На ладонях и стопах ног встречается крайне редко. Со временем очаги сыпи разрастаются в размерах, приобретая четко круглую или овальную форму. Размер отдельных везикул может доходить до пяти миллиметров. Содержимое высыпаний преимущественно прозрачное, иногда мутное. Спустя два три дня везикулы высыхают, оставляя после себя твёрдую корочку, отпадающую через две три недели. У детей после отпадания рубцы не остаются. В случае с взрослыми, переболевшими, в довольно приличном для такого заболевания возрасте, рубцы являются довольно частой проблемой. Иногда сыпь можно встретить на слизистой рта, гортани, поверхности половых органов. Характерным признаком ветряной оспы является сильное увеличение в размерах лимфатических узлов. После первой недели температура приходит в норму на фоне параллельного подсыхания сыпи, а самочувствие больного улучшается. Некоторых к этому времени всё ещё беспокоит сильная чесотка.
У ветряной оспы различают несколько степеней проявления, и протекают они, как правило, в трёх следующих формах:
- Легкая форма. Такая форма отличается повышенной температуры до 37 градусов, общей слабостью и усталостью. Высыпания на теле довольно мелкие, а их продолжительность нахождения на теле колеблется от одного до двух дней.
- Средняя форма. Средняя тяжесть ветряной оспы характеризуется повышением температуры до 39 градусов, заболевшие часто жалуются на мигрень, рвотные позывы, плохой сон и полную потерю аппетита. Высыпания на коже довольно крупные. Сыпь начинает проявляться на слизистой, а продолжительность периода составляет около пяти – шести дней.
- Тяжёлая форма. Температура повышается до 40 градусов, а больной чувствует себя значительно хуже по сравнению с двумя предыдущими стадиями. Человек мучается от сильной головной боли и головокружения, его рвёт, он ничего не ест, отмечается бред. Высыпания на теле обильные и сильно чешутся, а продолжительность составляет от семи до восьми дней.
Лечение

На сегодняшний день нет лекарств, которые направлены непосредственно на лечение ветрянки. В основном применяются препараты для борьбы с внешними проявлениями болезни – сыпью, воспалением кожи, температурой. Схема приема медикаментозных средств зависит от состояния человека и от тяжести болезни. Чаще всего ветряная оспа лечится в домашних условиях при помощи легкодоступных препаратов, которые не оказывают на организм негативного действия.
У ветрянки выражен инкубационный период, во время которого человек может даже не подозревать о необходимости лечения. Только после проявления первых признаков болезни можно приступать к симптоматическому лечению: как у детей, так и у взрослых. В этот период нужно изолировать больного, чтоб не допустить заражения других людей.
После перенесения болезни в организме ребенка или взрослого вырабатываются антитела к ветрянке. Они сохраняются на протяжении всей жизни человека, защищают его от повторного заражения после контакта с вирусом.
В большинстве случаев ветряная оспа не вызывает осложнений, особенно у маленьких детей. Если своевременно начать лечение, следовать указаниям доктора, применять рекомендуемые средства, болезнь проходит достаточно быстро. При тяжелом течении ветряной оспы человека могут госпитализировать, чтобы применить более серьезные препараты и постоянно наблюдать за его состоянием.
Как лечить ветрянку у детей?
При появлении первых высыпаний, которые характерны для данной болезни, нужно обязательно вызвать врача на дом. Идти в поликлинику нельзя, поскольку ребенок является разносчиком вируса. Он может легко заразить других малышей, которые еще не имеют иммунитета к данной болезни.
Лечением ветряной оспы у детей занимается обычный врач-педиатр. Он проводит осмотр малыша и назначает препараты, которые будут максимально эффективны в каждом отдельном случае болезни.
Заниматься самолечением нельзя. Нужно обязательно проконсультироваться с опытным врачом, который сможет адекватно оценить состояние крохи. При появлении осложнений может понадобиться госпитализация.
Лечение ветрянки у детей направлено на устранение характерных симптомов болезни. В основном применяются:
- антисептики;
- иммуностимуляторы;
- антигистаминные препараты;
- противовирусные средства;
- антибиотики.
Чтобы быстро избавиться от высыпаний и предупредить занесение инфекции в открытые язвочки, нужно знать, чем мазать кожу, чтоб облегчить состояние ребенка. Лучше всего использовать современные антисептики, которые убьют все бактерии, снимут воспаление, ускорят заживление ран.
Мазать кожу при ветрянке следует как можно чаще: через каждые 1-2 часа, что будет способствовать быстрому выздоровлению.
При большом риске появления осложнений ребенку нужно принимать препараты, которые увеличивают защитные функции организма. Иммуностимуляторы назначаются только врачом. Самостоятельно использовать данные средства для лечения категорически нельзя, поскольку у них есть большое количество противопоказаний.
Когда болезнь тяжело переносится детским организмом, назначаются противовирусные средства. Если ребенок чувствует себе хорошо, нет температуры или она снижается через 2-3 дня, прием данной группы препаратов нежелателен.
Антигистаминные средства показаны при сильном зуде, который не уменьшается после нанесения антисептиков. Прием таких препаратов сможет предупредить образование ран от постоянного расчесывания мелких прыщиков. Если ребенок будет трогать высыпания на коже, он может грязными руками занести инфекцию в организм.
При ветряной оспе антибиотики назначаются редко. Их нужно принимать при наличии бактериальной инфекции. В других случаях данные препараты бесполезны.
Если у малыша повысилась температура, стоит принять жаропонижающее средство. Когда высокие показатели на градуснике появляются несколько дней подряд, нужно обязательно сообщить врачу, который должен скорректировать схему лечения.
Особенности ухода за больным ребенком
Если вы не знаете, как убрать зуд при ветрянке, используйте следующие рекомендации:
- постоянно проветривайте детскую комнату;
- одевайте малыша в легкую одежду из натуральных тканей, чтоб ему не было жарко;
- играйте с ребенком, чтоб отвлечь его от сильного зуда;
- старайтесь часто менять постельное белье.
Мыться при ветряной оспе нужно в обязательном порядке. Это помогает уменьшить зуд, снять воспаление. Нужно ежедневно принимать прохладную ванну с добавлением отваров из целебных трав.
Дорогие мамочки, не сомневайтесь, можно ли мыть ребенка при ветряной оспе. Водные процедуры пойдут вашему малышу только на пользу и ускорят выздоровление.
При лечении ветрянки нужно внимательно относиться к питанию. Исключите из рациона ребенка:
- острые приправы;
- горячие блюда;
- твердую пищу;
- аллергические продукты.
Больные дети в первые дни могут отказываться от еды. Не заставляйте его кушать. Лучше предложите теплый травяной чай, компот без сахара или молоко. Кормите ребенка легкими блюдами – супами, овощными и фруктовыми пюре, кисломолочными продуктами.
Не сомневайтесь, можно ли на улицу при ветрянке. Данный вирус не способен сохраняться долгое время в открытом пространстве. Если у малыша нет температуры, прогуляйтесь с ним 30-45 минут в парке, избегая скоплений людей или детских площадок. Но все же в разгар болезни, когда появляются новые высыпания, посидите дома. Это снизит риск заражения других людей, положительно отразится на самочувствии малыша.
Также помните, что ребенок очень заразен, поэтому не допускайте его общения со здоровыми людьми. Посещать школу или садик можно будет только после выдачи соответственной справки педиатром. В ней отмечается, что малыш полностью здоров и больше не заразен.
Лечение ветряной оспы у взрослых
Данный вирус тяжело переносится человеком, если он попал в его организм в старшем возрасте. Лечение ветрянки у взрослых в домашних условиях должно проходить под наблюдением терапевта.
В некоторых случаях может понадобиться госпитализация:
- при сильно выраженных симптомах;
- если появились осложнения;
- для изоляции больного, когда нет возможности сделать это другим способом.
Для лечения взрослых применяются такие же препараты, как и для детей. Нужно обязательно обрабатывать высыпания антисептическими растворами или мазями, при необходимости применять антигистаминные средства. Если температура тела выше 38°С, используйте жаропонижающие препараты.
При большой вероятности появления осложнений нужно принимать иммуномодуляторы, противовирусные средства.
Прививка от ветряной оспы
Самым эффективным методом профилактики ветряной оспы является вакцинация.
Прививка от ветрянки показана:
- детям старше 2 лет;
- при наличии хронических заболеваний, которые могут угнетать иммунитет;
- перед пересадкой органов;
- если человек принимает иммунодепрессанты;
- перед проведением лучевой терапии.
Детям сделать прививку от ветряной оспы нужно один раз, а взрослым – два раза с интервалом в несколько недель. Она противопоказана людям с выраженным иммунодефицитом и беременным женщинам.
Прививка от ветрянки поможет защитить малыша от вируса на всю жизнь. Компоненты лекарства иногда могут спровоцировать развитие болезни, но она пройдет в легкой форме и без осложнений.
Прививка от ветрянки показана взрослым, если у них есть маленькие дети. Чем старше человек, тем хуже он переносит болезнь. Значительно повышается риск осложнений. Их можно избежать, используя вакцину от ветряной оспы.
Профилактика ветряной оспы – санитарные правила
Чтоб предупредить заражение здоровых людей при контакте с больными, нужно тщательно относиться к уборке помещения, где находится человек с ветрянкой. Каждый день через 4-5 часов делайте влажную уборку. Нет необходимости использовать дезинфицирующие средства. Вымойте пол обычной водой.
Также нужно часто проветривать комнату, при этом покиньте помещение на 10-15 минут.
В больницах проводят ультрафиолетовое облучение палат.
Для профилактики ветряной оспы у детей нужно обязательно вводить карантин в школе или садике, если в коллективе появился больной ребенок.
Лекарства

Лекарства против ветряной оспы, применяемые в медицинской практике, используются для следующих целей:
- Уничтожение вируса (противовирусные препараты).
- Устранение зуда (так называемые противозудные препараты).
- Избавление от общей интоксикации организма (температура, слабость, головная боль).
- Бактерицидные препараты (сразу необходимо оговориться, что антибиотики при ветрянке показаны лишь для профилактики инфекционного процесса, но никак не для лечения). К таким препаратам относится банеоцин, который применяется при ветрянке в виде порошка, наносимого на поражённые участки кожи.
Противовирусные препараты для лечения ветряной оспы (ветрянки).
Единственным средством, адекватно влияющим на уничтожение вируса Варицелла Зостер является ацикловир.
При ветрянке это наиболее эффективное, безопасное и доступное по цене вещество, которое является одним из лучших противовирусных препаратов при герпетической инфекции.
Ацикловир – это пролекарство, синтетический аналог нуклеозида дезокситимидина. Чтобы ацикловир стал активен, необходим вирусный фермент – киназа, в связи с чем он избирательно активируется только в тех клетках организма, которые непосредственно повреждены вирусом. Затем идёт блокада вирусной ДНК-полимеразы, что приводит к невозможности размножения (репликации) вируса. Следует отметить, что наименее эффективен ацикловир местно, особенно при рецидивирующих формах герпетической инфекции. Поэтому лучше использовать формы для приема внутрь. Побочных действий ацикловира очень мало, что связано с малой токсичностью препарата. Очень редко могут быть тошнота, рвота, диарея и головная боль. При внутривенном (медленном!) введении ацикловира необходимо насыщать организм жидкостью, чтобы избежать нефро- и нейротоксичности.
Интерфероны при ветряной оспе (ветрянке).
К ним относятся виферон, анаферон и циклоферон, которые применяются при лечении ветрянки. Виферон в этом случае применяется per rectum (ректально) по 1 свече 2 раза в сутки, однако, при генерализованных формах применение препарата не рекомендуется.
Анаферон при ветрянке применяется редко и чаще используется у больных с ОРВИ и герпесом. Выпускается в таблетках.
Что касается циклоферона, то его можно назначать с 4 лет в комплексном лечении ветряной оспы по 1 таблетке (150 мг) на 1 приём.
Лекарства от зуда при ветряной оспе (ветрянке).
Противозудные препараты являются одной из важных составляющих в лечении ветрянки. Такими лекарствами являются антигистаминные препараты, а также поксклин, каламин и каламин лосьон.
Каламин при ветрянке является одним из лучших израильских препаратов, используемых в дерматологической практике: прекрасно устраняет зуд, избавляет от расчёсов при различных кожных заболеваниях. Кроме хорошего терапевтического эффекта есть ещё один плюс – у препарата нет никаких побочных действий, кроме индивидуальных и очень редких реакций на компоненты препарата (либо на 15%-тный каламин, либо на оксид цинка).
Для детей до года лучше использовать каламин при ветрянке в форме лосьона, так как он быстрее устраняет зуд и препятствует расчёсыванию малышом чешущихся пузырьков. Как и каламин, этот лосьон применяется местно (на пузырёк) и довольно эффективно устраняет зуд.
Ещё одно средство от ветрянки – это ПоксКлин – медицинский гидрогель с охлаждающим действием, который не только успокаивает кожу и смягчает течение симптомов ветрянки, но и эффективно избавляет от зуда. ПоксКлин содержит только натуральные компоненты и не включает в себя токсичных продуктов. Применяется препарат с двухлетнего возраста. Используют ПоксКлин при каждом возобновлении ощущения зуда, но не более 25-30 дней подряд. Гель мягко и осторожно наносят на поражённые участки кожи, не втирая в поражённое место. Кроме противозудного действия у ПоксКлина есть ещё антибактериальное действие, что препятствует развитию инфекционного процесса в образовавшихся пузырьках. Все эти преимущества препарата прямо отвечают на вопрос: «чем мазать ветрянку?».
В связи с тем, что наиболее часто в медицинской практике ветрянка встречается у детей, в таком случае является довольно эффективным и дешевым средством является зеленка, которая:
- Обладает бактерицидным (антибактериальным) действием – препятствует распространению инфекции и уничтожает бактерии.
- Слегка подсушивает сыпь (в этом отношении лучше марганцовка при ветрянке).
- Снижает местное проявление зуда.
- Низкая цена и действенный эффект
- К тому же врач получает возможность визуально отслеживать появление новых очагов поражения.
Циндол при ветрянке можно применять в любом возрасте (даже у беременных) в связи с тем, что он не всасывается в кровоток и не вызывает побочных эффектов. Циндол – это обычный оксид цинка, который обладает антисептическим действием, подсушивает элементы сыпи и имеет противовоспалительный эффект. Применяют его следующим образом: на чистую, сухую кожу в области поражения тонким слоем наносят циндоловую суспензию. Затем оставляют на 1-1,5 часа и смывают водой. Такую процедуру повторяют через 5 часов.
Фукорцин при ветрянке малоэффективен в связи с тем, что обладает слабым антисептическим и выраженным противогрибковым действием, поэтом его применение при ветряной оспе не оправдано.
Антигистаминные препараты при ветрянке применяются при сильном и выраженном зуде. К таким средствам относится фенистил, супрастин, зиртек и зодак.
Все эти препараты не имеют прямых отличий и применяются как средства для снятия зуда и борьбы с аллергическими реакциями. Фенистил при ветрянке нельзя принимать детям до 1-2 месяцев жизни, как правило, его добавляют в бутылочку с питательной смесью перед самым кормлением. Супрастин при ветрянке назначают по 1 таблетке 3 раза в день взрослым и по четвертинке таблетки детям до года (6,5 мг). Зиртек (как и зортек) имеет большое количество противопоказаний и может применяться в виде таблеток и капель. Капли назначают пациентам в возрасте до 6 лет, таблетки – с 6 лет и старше.
Следует отметить, что применение любого из лекарственных препаратов необходимо обсудить с лечащим доктором и не стоит заниматься самолечением.
Народные средства

При протекании заболевания постепенно появляющаяся сыпь перерастает в более серьёзную форму – на месте красных пятнышек появляются пузырьки. И именно в этот период приходит на помощь ряд советов и рецептов лечения народной медициной.
Народные средства от ветрянки
- Наибольшей популярностью пользуется рецепт ромашкового отвара. Для того, чтобы раздражение проходило как можно быстрее и менее заметно, необходимо ежедневно принимать ванну с отваром ромашки: при этом смесь трав и цветков растения заливается кипятком и настаивается на протяжении нескольких часов. Как только отвар остынет, его можно процедить в отдельную ёмкость. Для большей результативности можно вместе с ромашкой заваривать пакетик шалфея, т.к. это растение, как и ромашка, способствует уменьшению раздражения.
- Для уменьшения зуда народная медицина рекомендует принимать ванны с маслом бергамота. Ведь оно представляет собой идеальный природный антисептик и жаропонижающее в одном флаконе. При этом не следует злоупотреблять его количеством.
- Не менее результативным будет старый дедовский метод, когда в определенных пропорциях сочетаются водка, вода и уксус. Смешение этих трёх ингредиентов не только позволяет снизить жар, но ещё и на время снимет раздражение и подсушит пузырьки ветряной оспы. Таким образом болезнь будет протекать с менее серьёзными последствиями.
- Прохладная вода, в которой предварительно растворили незначительное количество пищевой соды, позволит больному менее остро ощущать зуд. Ведь «чесаться» при такой болезни категорически запрещено: мало того, что лопнувшие пузырьки навсегда останутся на теле маленьким напоминанием в виде шрамов, так ещё можно занести инфекцию. А ведь и без того организм испытывает недомогание, вызванное герпесвирусом 3-го типа.
- Не менее полезным советом следует считать ещё один рецепт наших бабушек – отвар тысячелистника и цветков ромашки. Как уже говорилось ранее, ромашковый отвар способствует снятию раздражения и зуда, а вместе ромашка и тысячелистник справятся с этой задачей куда быстрее, оказывая при этом более продолжительный эффект. При изготовлении отвара смесь ромашки и тысячелистника заваривают, затем дают ей остыть и процеживают. Одна порция отвара идет на одно принятие ванны, при этом не стоит заготавливать его заранее, ведь он постепенно теряет свои целебные свойства, и буквально на следующий день ценность такого препарата будет минимальна.
Таким образом, следуя предоставленным нехитрым советам можно избежать неприятных последствий заболевания и существенно сэкономить на лекарствах, тем не менее, использование подобных рецептов в обязательном порядке должно быть согласовано с лечащим врачом.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Содержание статьи
Натуральная оспа - особо опасная высококонтагиозная острая инфекционная болезнь, которая вызывается вирусом, характеризуется воздушно-капельным (пылевым) путем передачи, двухволновой лихорадкой, резкой интоксикацией, этапным возникновением на коже и слизистых оболочках густого везикуло-пустулезного сыпи, после чего остаются рубцы.Исторические данные натуральной оспы
Натуральная оспа известна человечеству с древности. Описания этой болезни встречаются в египетских папирусах за 3000 лет до н. е. В Китае оспа была известна под названием Тьен Хуа («небесные цветы»). Первый подробное описание оспы сделал персидский ученый Разес (IX в.). Современное название болезни «variola» ввел епископ Марий из Аванчо в VII в. Первым врачом, который описал оспу как заразную болезнь, был Авиценна (XI в.).В VI в. натуральная оспа была занесена в Европу. Особенно пострадали от оспы коренное население Америки, куда она была занесена испанскими колонизаторами в 1507 г. В это же время оспа впервые была использована как бактериологическое оружие - колонизаторы развешивали на деревьях, а также дарили туземцам одежду, которая специально была загрязнена оспенных гноем и корочками. В XVIII в. от оспы погибло около 1 / 10 населения земного шара. В некоторые годы от оспы погибало 10-12 млн человек ежегодно. Причиной слепоты населения в 60-70% случаев была перенесена оспа. В XV-XVI вв. оспа получила распространение на территории Украины.
История борьбы человечества с натуральной оспой древняя, как и сама болезнь. Первым действенным методом предотвращения оспе была вариоляция - привитие здоровому человеку натуральной оспы в надежде вызвать легкую форму болезни. С этой целью в Древнем Китае и Индии в ноздри вдувалы растертые в порошок оспенные корочки, практиковали внесении в организм оспенного материала через порезы на коже, протаскиванием через кожу зараженной нитки, через одежду больного подобное. Однако вариоляция не нашла широкого применения и на общую заболеваемость и смертность не повлияла. Иногда вариоляция приводила к эпидемическим вспышкам с летальным исходом среди неиммунного населения. Кроме того, из оспенных материал нередко передавались другие инфекционные болезни (чума, сифилис).
Эпохальным открытием стала вакцинация, которую в 1796 г. предложил английский провинциальный врач Е. Jenner. Он использовал народный опыт: после заболевания коровью оспу человек не болеет натуральную оспу. После двадцатилетних наблюдений 14 мая 1796 p. Jenner решился на смелый эксперимент: от доярки, больного коровью оспу, он публично привил содержимое пустулы восьмилетнему мальчику. Через 1,5 месяца этой же ребенку Jenner привил содержимое пустулы от больного натуральной оспой - мальчик не заболел. Метод Дженнера нашел широкое признание и использование во всем мире. В 1919 г. в нашей стране был принят первый закон об обязательном прививки против оспы, что привело к полной ликвидации оспы. Ведущую роль в ликвидации оспы сыграла резолюция, принятая на седьмом пленарном заседании Ассамблеи ВОЗ в 1958 p., которая предусматривала предложенную СССР программу полной ликвидации оспы. Была развернута широкомасштабная скоординированная работа, которая завершилась успехом - последний случай оспы был зарегистрирован 25 октября в 1977 г. в Сомали, а в 1980 г. на XXXIII сессии Ассамблеи ВОЗ было официально провозглашено о ликвидации натуральной оспы на земном шаре.
Возбудителя натуральной оспы открыл Е. Pashen в 1906 г. как элементарные тельца, которые были обнаружены при микроскопии препаратов содержимого пустул.
Этиология натуральной оспы
Возбудитель натуральной оспы - Orthopoxvirus variolae - принадлежит к роду Orthopoxvirus, семьи Poxviridae. Отличается высокой устойчивостью к высушиванию. В высушенных корочка может сохранять свою патогенность годами. Музейные штаммы вируса натуральной оспы под международным контролем хранятся в двух научных центрах, которые сотрудничают с ВОЗ, - в Москве и Атланте (США).Эпидемиология натуральной оспы
Источником инфекции является больной человек, заразный от последних дней инкубационного периода до отпадения корочек. Самая высокая заразительность отмечается на 7-10-й день болезни. Механизмы передачи - воздушно-капельный, воздушно-пылевой, контактно-бытовой и трансплацентарный. Чаще всего заражение натуральной оспой происходит воздушно-капельным путем. Восприимчивость к оспе очень высокая, индекс контагиозности составляет 95%. После перенесенной болезни остается стойкий иммунитет, хотя описаны повторные случаи заболевания.Патогенез и патоморфология натуральной оспы
Возбудитель попадает в организм через слизистую оболочку верхних дыхательных путей, где он размножается, а позже попадает в регионарные лимфатические узлы. Через 1-2 дня возбудитель попадает в кровь (первичная вирусемия) и заносится во все внутренние органы, где в течение 10 дней размножается в системе мононуклеарных фагоцитов. В дальнейшем наступает повторная вирусемия, определяющий клинику начального периода. Наиболее характерные изменения наступают в коже и слизистых оболочках. Поражаются сосочковый и пидсосочковий слои кожи, что приводит к отеку и клеточной инфильтрации. Сначала образуются оспины в виде плотных папул. В дальнейшем эпителиальные клетки сосочкового слоя кожи разжижаются, сохраняя свои оболочки (баллонная дистрофия). Постепенно появляются более крупные пузырьки, которые, сливаясь, образуют везикулы, которые вследствие наличия у них тяготел из остатков эпителиальных клеток становятся многокамерными. Везикулы превращаются в пустулы, которые часто теряют Многокамерность и пупковидне вовлечение. Везикулы образуются также на слизистых оболочках рта, верхних дыхательных путей, половых органов. В дальнейшем везикулы превращаются в поверхностные язвы, которые заживают путем эпителизации. Часто поражается роговица глаза, что приводит к частичной или полной потере зрения.Клиника натуральной оспы
Инкубационный период при натуральной оспе в среднем длится 10-14 дней, в отдельных случаях может сокращаться до 5 и удлиняться до 22 дней. В прошлом оспа регистрировалась в виде легких, среднетяжелых и тяжелых форм.Различают следующие клинические формы оспы.
А. 1. Обычная: разрешение (дискретная), сливная, напивзливна.
2. Геморрагическая: оспенная пурпура (красная оспа), геморрагически-пустулезная (черная оспа).
3. Плоская: разрешение (дискретная), сливная, напивзливна.
4. Модифицированная: вариолоид, оспа у вакцинированных, оспа без сыпи, оспа без повышения температуры тела (афебрильна), оспенных фарингит.
Б. Алястрим (синонимы болезни: белая оспа, кубинская оспа, короткая оспа, молочная оспа).
В. Оспа животных (коров, овец, обезьян) у людей.
Г. Оспа от прививки.
В течении натуральной оспы выделяют четыре периода: начальный, сыпь, нагноение сыпи, подсыхания и отпадения корочек.
Начальный период длится 3-4 дня. Начало болезни острое, температура тела повышается с ознобом до 39-40 ° С. Больной жалуется на головную боль, боль в мышцах, иногда рвота. Очень характерными для начального периода являются боли в крестце, копчике. На 1-2-й день болезни возможен продромальный сыпь - реш коро-, скарлатиноподобная, а в тяжелых случаях - геморрагического характера. Типичной является локализация сыпи на внутренней поверхности бедер и нижней половине живота (треугольник Симона), а также в участках грудных мышц и лопаток. Продромальный сыпь воздерживается от нескольких часов до двух дней и бесследно исчезает. В некоторых случаях, особенно у детей, наблюдается бред, галлюцинации.
Период высыпания характеризуется снижением температуры тела, улучшением общего состояния и возникновением на теле на 3-4-й день болезни плотного розеолезно-папулезная сыпь. Характерна этапность высыпания: сначала папулы появляются на лице и волосистой части головы. На второй день сыпь распространяется на туловище, на третий - обильно покрывает конечности. Через 1-2 дня папулы превращаются в многокамерные везикулы с пупковидним вовлечением в центре и близлежащей зоной гиперемии и инфильтрации. Везикулы подобные жемчужин и концентрируются на дистальных отделах конечностей, захватывая ладони и подошвы. Углубления и ямки (пупочная, подключичные, подмышечные), как правило, свободны от сыпи. Характерной особенностью сыпи является ее мономорфнисть на отдельных участках тела. К 9-10-го дня болезни папулы поэтапно превращаются в везикулы на всех участках кожи. Везикулы покрывают также слизистые оболочки мягкого неба, глотки, бронхов, пищевода, влагалища, конъюнктивы, со временем они лопаются и превращаются в эрозии и язвы.
С 9-10-го дня болезни начинается период нагноения везикул. Образуются пустулы желтого цвета, Многокамерность часто исчезает. При этом отек и инфильтрация кожи увеличиваются. Общее состояние больного резко ухудшается, температура тела повышается до 40 ° С (вторая волна), тахикардия, тоны сердца приглушены, артериальное давление снижается, изо рта неприятный запах, печень и селезенка увеличены. Часто наблюдаются бред, судороги, потеря сознания. Лимфоцитоз меняется нейтрофильным лейкоцитозом. . Такой тяжелое состояние больного может длиться 5-7 дней.
С 12-14-го дня болезни наступает период подсыхания и отпадения корочек. Пустулы постепенно спадаются, по некоторым вытекает гной, который засыхает, и образуются струпья. Часто появляется нестерпимое зуд. Общее состояние больных улучшается, температура тела постепенно снижается, а с 22-24-го дня болезни струпья начинают отпадать, в местах глубокого поражения остаются рубцы.
Продолжительность течения оспы без осложнений 5-6 недель.
При тяжелых формах возможно слива отдельных везикул с образованием крупных пузырей, которые позже нагнаиваются, - сливная форма. Такие формы в 40-50% случаев заканчиваются летально.
Геморрагически-пустулезная форма изначально протекает тяжело. В начальном периоде сыпь преимущественно петехиальная. В периоде нагноения вследствие развития геморрагического синдрома в пустулы пропотевает кровь, они приобретают темно-синего или даже черного цвета (черная оспа). Такие случаи, как правило, заканчиваются летально. Особенно злокачественный и молниеносное течение имеет оспенная пурпура, при которой уже в начальном периоде появляется геморрагическая сыпь с массивными кровоизлияниями в кожу и кровотечениями (красная оспа), и больные погибают при признаках инфекционно-токсического шока.
У привитых в редких случаях развивается абортивная форма оспы (вариолойд) с бедной папулезной сыпью, которая быстро переходит в везикульозний, причем везикулы очень быстро подсыхают, часто без преобразования в пустулы.
Алястрим вызывается разновидностью вируса натуральной оспы и характеризуется незначительной лихорадкой без значительной интоксикации. Элементы везикульозного сыпи не имеют вокруг зоны гиперемии (белая оспа), не превращаются в пустулы, после отпадения корочек не образуются рубцы. Регистрируется в странах Южной Америки.
Осложнения. В тяжелых случаях возможны абсцесс, флегмона, остеоартрит, рубцы на роговице, а также энцефалит, менингит, некротический миокардит, пневмония и т.д.
Прогноз натуральной оспы
В случае тяжелых геморрагических форм натуральной оспы летальность достигает 100%. Общая летальность составляет 20-40%.Диагноз натуральная оспа
Опорными симптомами клинической диагностики натуральной оспы является острое начало болезни, двухволновая лихорадка, боль в крестце и копчике, продромальный сыпь (реш) в треугольнике Симона, этапность высыпания и мономорфнисть сыпи на определенных участках тела, Многокамерность везикул с последующим нагноением их. Большое значение имеет эпидемиологический анамнез.Специфическая диагностика натуральной оспы
Материалом для исследования являются содержимое везикул и пустул. Используют вирусоскопични (электронная микроскопия), вирусологические (заражение куриных эмбрионов), а также серологические методы - РИГА, РТГА, реакцию преципитации в геле, метод флуоресцирующих антител.Дифференциальный диагноз натуральной оспы
Дифференциальный диагноз проводится с обезьяньей оспой, ветряной оспой, геморрагическим диатезом, герпетической болезнью, токсикоалергическим дерматитом, синдромом Стивенса-Джонсона.Лечение натуральной оспы
Все больные и подозрительные на наличие натуральной оспы подлежат немедленной госпитализации и изоляции. Для лечения применяют специфический гамма-глобулин, метисазон, проводят дезинтоксикационное терапию. В случае вторичных бактериальных осложнений, а также для предотвращения назначают антибиотики широкого спектра действия.Профилактика натуральной оспы
Все больные натуральную оспу подлежат строгой изоляции до полного отпадения корочек. Лица, имевшие контакт с больными, изолируются на 14 дней и подлежащих вакцинации. В течение всего периода изоляции проводится медицинское наблюдение.С целью экстренной профилактики применяют противиспяний иммуноглобулин. Благодаря ликвидации оспы во всем мире плановая вакцинация против оспы отменена, за исключением лиц, работающих с культурой вируса.