Глаз по своим размерам очень невелик, по сложность его строения требует от исследующего большой пунктуальности и внимания.
Прежде всего необходимо особое внимание обращать на выстояние глаз - их выпячивание (экзофтальм ) или западение (энофтальм ). Оба глаза выстоят одинаково: у мужчин несколько больше, чем у женщин, у стариков меньше, чем у детей. Часто экзофтальм наблюдается при тиреотоксикозе. Экзофтальм может быть настолько большим, что глазное яблоко сильно выступает из орбит (рис. 97). Иногда приходится уменьшать ширину глазной щели путем частичного ее зашивания. Экзофтальм может быть и при высокой близорукости.
Рис. 97. Двусторонний экзофтальм при тиреотоксикозе.
Рис. 98. Опухоль орбиты.
Односторонний экзофтальм очень часто встречается при опухолях орбиты (рис. 98). Необходимо рентгенологическое обследование, чтобы исключить врожденные новообразования, кисты, сифилис, воспаление стенок орбиты, заболевание придаточных пазух носа.
Энофтальм наблюдается при одностороннем поражении симпатического нерва (симптом Горнера), при этом отмечаются опущение века, сужение зрачка и западение глазного яблока. Энофтальм бывает при нарушении целостности стенок орбиты - ее полость увеличивается. Односторонний экзо- и энофтальм всегда свидетельствует о тяжелом заболевании.
Наблюдаются и воспалительные заболевания орбиты. Причиной их чаще всего бывают туберкулез, сифилис, грибковые заболевания, травмы. Инфекция может исходить и из близлежащих гнойных очагов (ячмень, фурункулы век и т. д.). Развивается значительный отек век, конъюнктивы, экзофтальм. Так как абсцессы и флегмоны орбиты в большинстве случаев вызываются хроническими инфекциями, необходимо исследовать стенки и здорового, и больного глаза. Края орбиты могут иметь узуры, костные опухоли и т. п. Особого внимания требуют опухоли во внутренне-верхнем углу орбиты. В этом месте имеется шов между лобной и решетчатой костью, и нередко здесь бывает мозговая грыжа. Дифференцировать ее надо от выпячивания (эктазии) слезного мешка. При надавливании на эктазию слезного мешка она не уменьшается, при грыже - несколько уменьшается, при наклоне головы увеличивается. Кроме того, возможно легкое головокружение.
Лечение . После выяснения этиологии назначают специфическое лечение: антибиотики, сульфаниламидные препараты, при наличии флюктуации - вскрытие абсцесса. При опухолях орбиты показана операция. Если опухоль злокачественная, то удаляют все содержимое орбиты, иногда даже с надкостницей (экзентерация орбиты).
Чтобы закончить обследование орбиты, необходимо также определить, сохранилась ли подвижность глаза, не болезненна ли она, нет ли косоглазия. Для этого просят больного следить за пальцем врача или же двигать глаз но команде в 4 основные стороны. Болезненность при движении глаза бывает при невралгиях, воспалительных процессах в орбите и пазухах носа.
При осмотре положения глаз в орбите определяют, правильно ли направлены вдаль зрительные оси. В норме они должны быть параллельны. Если этого нет, бывает косоглазие. Угол, который образуют зрительные линии косящего и здорового глаза, называется углом косоглазия. Косоглазие бывает содружественное и паралитическое. При содружественном косоглазии насколько бы здоровый глаз ни повернулся в сторону, настолько же повернется в ту же сторону и косящий глаз. Угол косоглазия все время будет один и тот же. При паралитическом косоглазии этого не бывает. Паралитическое косоглазие возникает вследствие того, что одна или несколько мышц парализованы и потому движение глаза в сторону этих мышц отсутствует. При этом виде косоглазия угол отклонения при движении здорового глаза в сторону будет изменяться - увеличиваться либо уменьшаться.
Различают косоглазие сходящееся, когда косящий глаз повернут к носу, и расходящееся, когда он повернут кнаружи. Чаще всего смотрит в сторону один глаз, но иногда бывает, что косят попеременно оба глаза.
Бывает еще косоглазие скрытое, когда врожденный импульс к слиянию изображений настолько силен, что подавляется недостаток мышц. При взгляде двумя глазами косоглазия нет, но стоит закрыть один глаз, как второй начинает косить.
Этот вид косоглазия диагностируется так. Больного заставляют смотреть в одну точку, попеременно ладонью закрывают и открывают правый и левый глаз. Если косоглазия нет, открываемый глаз остается в покое, так как он и под ладонью смотрел прямо. Если же имеется скрытое косоглазие, то под ладонью (бинокулярного зрения нет) этот глаз отошел в сторону. Открывая этот глаз, мы вновь включаем оба глаза и отошедший было в сторону глаз делает резкое установочное движение, чтобы зрительные оси вновь стали параллельными.
Довольно ранним и тягостным для больного симптомом начинающегося косоглазия является двоение в глазах (диплопия). В дальнейшем больной может подавлять изображение в косящем глазу и не жалуется на двоение.
Лечение и профилактика косоглазия заключаются в возможно раннем назначении очков. Необходимы соответствующие упражнения на специальных аппаратах или хотя бы со стереоскопом (см. рис. 27). Если коррекция стеклами не исправляет косоглазия, нужна операция и потом вновь лечение упражнениями.
Косящий глаз не участвует в акте бинокулярного зрения, и зрительные функции в косящем глазу падают; происходит понижение зрения (амблиопия). Чтобы повысить функции косящего глаза, в целях профилактики и лечения завязывают на несколько часов в день хорошо видящий глаз. Лечение длительное. Рекомендуется общеукрепляющее лечение, витамин А. При паралитическом косоглазии необходимо уточнить причину и провести причинную терапию.
Нистагм - непроизвольные дробные качательные движения глаз. В зависимости от направления подергивания различают нистагм горизонтальный, вертикальный и вращательный. Причина возникновения его неизвестна. Бывает часто врожденным при недостаточности зрения, усиливается при утомлении, сопровождает заболевание среднего уха, возникает у шахтеров, при заболевании центральной нервной системы.
Лечение - общеукрепляющее. Иногда помогает операция.
Энофтальм - заболевание, вызывающее смещение глазного яблока в задний отдел орбиты. Сопровождается ухудшением остроты зрения, изменением подвижности глаз, развитием скотом и диплопии.
Диагностика проводится при помощи осмотра, пальпирования, процедур визометрии , рентгенографии, экзофтальмометрии. Также выполняются УЗИ и томография. Тактика лечения зависит от типа патологии. При уменьшенном объеме ретробульбарной клетчатки показана имплантация. Если причина заболевания - травматическая, назначается репозиция костных обломков. При воспалении назначается курс терапии.
Заболевание было описано в конце 19 века британским хирургом В. Ленгом.
В настоящее время врожденная форма энофтальма встречается у пациентов обоего пола. Нередко патология выявляется у детей. Травматический энофтальм встречается у мужчин после 40+. Причиной возрастного энофтальма после 60+ являются природные процессы, со временем уменьшающие объема ретробульбарной клетчатки. Регион проживания для развития энофтальма не важен.
Причины
Энофтальм может быть вызван уменьшением диаметра глазного яблока вследствие микрофтальма или травматической субатрофии. Склерозирование мягких тканей глазницы вызывается возрастными особенностями (атрофия ретробульбарной клетчатки). Одна из частых причин западания глазного яблока - травмы структур орбиты: разрушения в области подглазничного отверстия, переломы скуловой кости и др.
При новообразованиях в полости глазницы (например ретинобластома), возникает экзофтальм , который после операции и лучевой терапии переходит в энофтальм.
Благоприятствовать развитию энофтальма могут увеличенная щитовидная железа, сдавление аневризмой, истощение организма, перитонит и пр. Часто энофтальм поражает только один глаз, нессиметричность начинает определяться, когда глазное яблоко западает на 1 мм и более. Энофтальм может сопровождаться появлением складок на верхних веках вследствие втяжения орбитально-пальпебральной борозды.
Разновидности
Выделялют три формы болезни: раннюю, позднюю и мнимую.
Ранняя форма энофтальма возникает непосредственно после травмы. Может максироваться отеком ретроорбитальной клетчатки.
Поздняя форма возникает на фоне атрофии мышц управляющих глазом, гипоплазии и склерозирования мягких тканей. Основные причины - кровоизлияние или воспаление. Клинически мнимая форма близка врожденному микрофтальму.
Симптомы
Основные жалобы при энофтальме - раздвоенность изображения, выпадающие фрагменты поля зрения, выраженное сужение зрачков, снижение подвижности глаз. Острота зрения снижается из-за повреждения сетчатки или зрительного нерва вследствие травмы. Характерный признак энофтальма - ухудшение трофики глазодвигательных мышц. Со временем это вызывает их атрофирование. В некоторых случаях может возникнуть косоглазие.
Энофтальм может быть симптомами других аномалий, в частности, окулосимпатического синдрома Бернара-Горнера или болезни Парри-Ромберга.
Диагностика энофтальма
Основные методы исследования - наружный осмотр, пальцевое исследование, измерение степени выстояния глазного яблока, рентген, томография и УЗИ.
При осмотре определяются смещение глазного яблока вглубь, сужение глазной щели, изменение кожной складки над верхним веком. При помощи экзофтальмометрии определяется положение выстоящего или западающего глазного яблока не менее 1 мм.
При помощи рентгенографии можно определить границы переломов и размеры смещения обломнов костей. Размеры патологии определяются посредством томографии глазницы. Обычно в аксиальной проекции заметно смещение глазного яблока дистально, определяются фрагменты костей, атрофия клетчатки мышц и клетчатки вокруг глазного яблока.
Степень снижение зрение определяется посредством визометрии.
Лечение энофтальма
Выбор лечения зависит от происхождения заболевания. Если заболевание вызвано сокращением ретробульбарных тканей, делается инъекция из собственных жировых клеток, забранных из передней брюшной стенки больного. Так можно привести глазное яблоко в верное положение, избежав осложнений. При хирургическом лечении в ретробульбарное пространство устанавливаются импланты из полимеров или титана.
Консервативная терапия энофтальма после травмы проводится только пациентам с незначительными проявлениями (смещение кзади менее 2 мм) без интерпозиции нижней прямой экстраокулярной мышцы и при отсутствии двоения перед глазами. Тактика лечения сводится к назначению курса антибактериальных препаратов и кортикостероидов. После травматического энофтальма проводится репозиция облмоков костей. Если разрушения минимальны, проводится эндоскопическая операция.
Болевой синдром снимается ненаркотическими анальгетиками. Отеки убираются закапываением гипертонических солевых растворов. При воспалениях ретробульбарной клетчатки проводится курс консервативной терапии.
Профилактика
Меры предупреждения заболевания: соблюдение правил безопасности в быту и на производстве, разумная диагностика, продуманный рацион питания, правильный режим труда и отдыха.
Основные симптомы:
- Асимметричное расположение глазниц
- Бледность кожи
- Выпадение участков поля зрения
- Западание глазного яблока
- Ограниченная подвижность глазного яблока
- Опущение верхнего века
- Снижение зрения
- Снижение массы тела
- Сужение зрачка
- Уменьшение глазной щели
- Цветные круги перед глазами
Энофтальм – это офтальмологическое заболевание, которое характеризуется неправильным расположением глазного яблока в орбите. Наблюдается как его углубление, так и выпячивание. Патология такого рода может быть обусловлена травмой, тогда говорят про посттравматический энофтальм или же обусловленный другими этиологическими факторами.
Энофтальм относится к таким патологиям, устранение которых только путем проведения консервативных терапевтических мероприятий практически невозможно. В большинстве случае прибегают к операбельному вмешательству, что позволяет не только устранить патологию, но и свести к минимуму риск развития осложнений.
Клиническая картина хорошо выражена только на средней стадии развития заболевания. На начальных этапах, если причиной является не механическое повреждение, симптоматика может проявляться только во внешнем дефекте.
Необходимо отметить, что довольно часто данный патологический процесс сочетается с опущением век и миозом. Если лечение не будет начато своевременно, возможно развитие серьезных осложнений. Прогноз носит индивидуальный характер.
Этиология
Энофтальм может быть как врожденный, так и приобретенный. В зависимости от этого выделяют и причины развития патологического процесса.
Врожденный может быть обусловлен следующими этиологическими факторами:
- аномалия строения костей черепа;
- увеличение размера сагиттальной оси;
- нарушение трофики.
Что касается приобретенных форм развития такого патологического процесса, то здесь выделяют такие причины, как:
- склеротические изменения костной ткани;
- уменьшение глазного яблока;
- перелом костных структур орбиты;
- травма глазницы, что приводит к атрофии мягких тканей;
- микрофтальм;
- субатрофия.
Также развитие такого заболевания может быть обусловлено причинами, которые не имеют прямого отношения к органам зрения.
К таковым следует отнести:
- сильное истощение организма;
- перенесенные накануне тяжелые воспалительные болезни;
- наличие онкологических заболеваний в анамнезе;
- приступ агонии;
- паранеопластический синдром;
- поражение шейного отдела позвоночника.
Следует отметить, что в таких случаях энофтальм может характеризоваться не только углублением глазного яблока в орбиту, но и выпячиванием. Такое, например, происходит при агонии.
Классификация
По характеру возникновения выделяют две формы патологического процесса:
- врожденная;
- приобретенная.
По клинико-морфологическим признакам рассматривают следующие формы течения данного заболевания:
- ранний энофтальм – развивается сразу после травмы глаз;
- кажущийся – диагностируется при поражении зрительного нерва, атрофии тканей или врожденных дефектах глазного яблока;
- поздний энофтальм – развивается на фоне воспалительных заболеваний глаз, длительно рассасывающихся гематом, поражения шейного отдела позвоночника.
Определение характера течения патологического процесса возможно только путем проведения необходимых диагностических мероприятий. По результатам диагностики врач может определить наиболее эффективное лечение такого заболевания глаз.
Симптоматика

Клиническая картина такой патологии может характеризоваться следующим образом:
- западание глазного яблока – энофтальм 2 мм и больше;
- асимметричное расположение глазниц;
- двоение перед глазами;
- выпадение участков зрения;
- постоянное сужение зрачка;
- ограниченная подвижность глазного яблока;
- снижение остроты зрения;
- светобоязнь;
- повышенное слезотечение;
- появление пятен, мушек, цветных кругов перед глазами;
- сужение глазной щели;
- опущение века.
В том случае, если патологический процесс не обусловлен именно поражением органов зрения, может присутствовать симптоматика общего характера, а именно:
- повышение или понижение до критических отметок температуры;
- снижение массы тела;
- тошнота и рвота, что провоцирует обезвоживание;
- слабость, нарастающее недомогание;
- бледность кожных покровов;
- нарушение функционирования желудочно-кишечного тракта;
- нестабильное артериальное давление;
- снижение работоспособности;
- головные боли, головокружения;
- нарушения психологического характера – , раздражительность, резкие перепады настроения, .
При подобных клинических признаках надо незамедлительно обращаться за медицинской помощью – проводить самолечение или игнорировать проблему нельзя. Это может привести к необратимым патологическим процессам, в том числе и полной потере зрения.
Диагностика
Диагностика основывается на проведении физикального осмотра и лабораторно-инструментальных методов обследования пациента.
В ходе первичного осмотра врач должен установить следующее:
- если причиной является травма, каким образом и когда она была получена;
- характер течения клинической картины;
- острота зрения у пациента;
- наличие хронических инфекционных или воспалительных заболеваний в личном анамнезе;
- наличие онкологических заболеваний со стороны офтальмологии.
Кроме этого, проводят следующие лабораторно-инструментальные методы диагностики:
- общий анализ крови;
- тест на , ;
- визометрия;
- УЗД в В-режиме;
- КТ, МРТ орбиты;
- экзофтальмометрия;
- рентгенография.

Если предполагается аномалия строения костей черепа, то дополнительно проводится КТ или МРТ головного мозга. Лабораторные анализы, как правило, не проводят в обязательном порядке, так как они не представляют собой диагностической ценности.
Принимая во внимание результаты диагностики, а также данные, которые были собраны в ходе первичного осмотра пациента, врач определяет дальнейшие терапевтические мероприятия относительно устранения патологического процесса.
Лечение
Консервативное лечение имеет место только в том случае, если диагностирована ранняя стадия развития патологического процесса и смещение глазного яблока не больше 2 мм.
В этом случае назначают следующие препараты:
- кортикостероиды;
- антибактериальные;
- ненаркотические анальгетики;
- витаминно-минеральный комплекс для укрепления иммунной системы.
Если ярко выражен воспалительный процесс, то дополнительно проводят дезинтоксикационную терапию.
Радикальное лечение может осуществляться следующим образом:
- путем субцилиарного доступа;
- через трансконъюнктивальный доступ;
- путем трансаортального доступа.
Могут внедряться импланты из силикона, полимерных соединений.
Прогноз, если лечение будет начато своевременно и правильно, благоприятный – устранить патологию можно полностью, с сохранением зрения.
Профилактика
Специфических методов профилактики нет, поэтому следует придерживаться общих рекомендаций:
- при нахождении на потенциально опасных участках необходимо соблюдать технику безопасности – использовать средства защиты для головы и лица, придерживаться правил перемещения по территории;
- проводить профилактику инфекционных, воспалительных заболеваний, и если таковые есть, то начинать их лечение своевременно;
- нормализовать режим сна и работы;
- правильно питаться – рацион должен быть сбалансированным, содержать в себе необходимые микроэлементы и витамины.
При получении травмы или появлении клинических признаков, которые описаны выше, следует незамедлительно обращаться за медицинской помощью. Своевременное лечение существенно повышает шансы на полное выздоровление.
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Если зрительный орган расположен глубже допустимой нормы, диагностируется западение глазного яблока. В медицине такое состояние называют энофтальмом. Патология может быть врожденной, но чаще возникает в результате травмы органа. При этом нарушается подвижность глаза, возникают проблемы со зрением. В зависимости от этиологии, фиксируется односторонний или двусторонний процесс. Недуг развивается в любом возрасте, но в группу риска попадают мужчины после 45 лет. Для диагностики используются аппаратные способы, позволяющие определить степень западения. Для устранения дефекта применяется оперативный метод.
Наиболее опасная форма недуга - старческая, развивается на фоне возрастных изменений и не поддается коррекции, характерна для пациентов в возрасте после 65 лет.
Возможные причины
Патология врожденной формы диагностируется сразу после рождения. Изменения в структуре глазницы в таком случае происходит в период внутриутробного развития. Главный фактор - генетические аномалии строения черепа. В результате развивается микрофтальм: глазной орган занимает объем меньше 6 мл. Спровоцировать процесс может нарушение механизма передачи импульсов. Нервные волокна или ганглии обеспечивают связь глазного яблока со спинным мозгом. Если ткани укороченные, глаз из-за нарушения адаптивности западает. Приобретенная форма недуга вызвана следующими причинами:
- Травма. Вызвать энофтальм способны переломы костей верхней и лицевой части черепа, в частности нижней части глазницы.
- Патологии нервной системы, вызывающие нарушение иннервации зрительного органа. В результате развивается атрофия местных нервов.
- Постоперационные повреждения глазницы.
- Онкологические процессы в полости черепа и спинном мозге.
- Уменьшение количества ретробульбарной клетчатки в результате истощения (характерно для анорексии).
- Инфекционные процессы тяжелой формы: перитонит, холера, микседем.
Стадии развития
 После полученного удара в область органа зрения может быть диагностирована ранняя стадия патологии.
После полученного удара в область органа зрения может быть диагностирована ранняя стадия патологии.
Продолжительность заболевания зависит от формы и степени развития. Чаще всего наблюдается односторонний процесс, но, если не предоставить лечение, опасная симптоматика распространяется на оба органа. Для определения уровня нарушений изучается этиология. Патогенез недуга предусматривает 3 степени развития, отличия заключаются в характере проявлений:
- Ранняя. Развивается в результате удара в область глазницы. Симптомы проявляются сразу или после снятия отечности.
- Поздняя. Характерен для заболеваний неврологического или воспалительного характера. Диагностируется при атрофии мышц зрительных органов.
- Кажущаяся (мнимая). Проявляется в качестве микрофтальма при повреждении нервных волокон.
Симптоматика
На первых этапах развития у пациентов наблюдается косметический дефект. Особенно остро ощущается, если западение глазного яблока наблюдается только с одной стороны. Пациента тревожат проблемы со зрением, резко снижается острота. Чувствуется дискомфорт и орган не выполняет полноценно свои функции. Распознать энофтальм можно по таким симптомам:
 Изображение предметов при такой болезни кажется раздвоенным.
Изображение предметов при такой болезни кажется раздвоенным. - эффект двоения в глазах;
- нарушение подвижности глаза;
- постоянное сужение зрачков;
- страбизм (косоглазие);
- образование дополнительной складки на верхнем веке.
О заболевании говорит внешний вид пациента: глазной проем сужается, и глаза визуально отличаются по размеру.
Способы диагностики
Западение глаза всегда вызывает прогрессирующие проблемы со зрением, поэтому требует срочного обследования. Офтальмолог делает первичный осмотр и собирает анамнез. Для назначения терапии необходимо изучить причину недуга. Суть диагностики заключается в определении этиологии и степени заболевания, от этого будет зависеть лечение. Для дифференциального обследования необходима консультация невролога и иммунолога. Для подтверждения диагноза назначают ряд инструментальных исследований.
- пальпация глазницы;
- экзофтальмометрия;
- рентгенография черепной коробки;
- компьютерная томография.
Осмотр органа зрения проводят в затемнённой комнате. Необходимое оборудование для общего осмотра офтальмологических пациентов, в сущности, минимально: лампа, зеркальный офтальмоскоп, бинокулярная лупа или прямой офтальмоскоп и электрический фонарик. Для более детального обследования существуют щелевая лампа, гониоскоп и налобный бинокулярный офтальмоскоп. В тех случаях, когда необходимо контролировать размер зрачков и зрачковых реакций, мидриатики следует применять с осторожностью, особенно при подозрении на закрытоугольную глаукому (ЗУГ) и у неврологических больных.
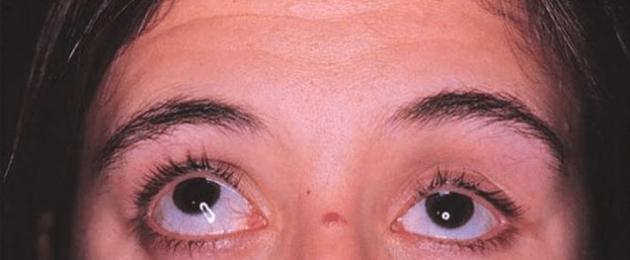
Осмотр органа зрения, независимо от жалоб пациента и первого впечатления врача, необходимо проводить последовательно, по анатомическому принципу. Осмотр глаз начинают после проверки зрительных функций, прежде всего остроты зрения, так как после диагностических исследований она может снизиться. Правильно начинать осмотр всегда с правого глаза.
Состояние окружающих глаз областей и края орбиты
Сначала осматривают надбровную область, спинку носа, поверхность верхней челюсти, область скуловой кости и виска, область расположения предушных лимфатических желёз. Края глазницы исследуют пальпаторно, при необходимости назначают рентгенографию орбит в двух проекциях.
Обязательно нужно проверить места выхода веточек тройничного нерва по верхнему краю орбиты на границе внутренней и средней трети, где она определяется в виде небольшого углубления, и по нижнему краю, где место выхода примерно соответствует fossa canina. Болезненность при пальпации этих точек указывает на вовлечение в патологический процесс тройничного нерва.
Состояние век
При осмотре век следует обращать внимание на их положение, подвижность, состояние их кожного покрова, переднего и заднего ребра, интермаргинального пространства, выводных протоков мейбомиевых желёз, ресниц, наличие новообразований, травматических повреждений.
В норме кожа век тонкая, нежная, под ней расположена рыхлая подкожная клетчатка, вследствие чего легко развиваются отёки и гематомы.
При общих заболеваниях (болезнях почек и сердечно-сосудистой системы) и аллергическом отёке Квинке отёки кожи век двусторонние, кожа век светлая
При воспалительных процессах цвет кожи век от розового до ярко-красного.
Следует отметить, что сходная с отёком картина бывает при подкожной эмфиземе, возникающей при травме в результате попадания в рыхлую подкожную клетчатку век воздуха из придаточных пазух носа. В этом случае пальпаторно можно определить крепитацию.
При некоторых состояниях может происходить изменение цвета кожи век. Так, усиление пигментации наблюдают во время беременности, при базедовой болезни и болезни Аддисона, уменьшение пигментации - при альбинизме.
При осмотре краёв век следует обращать внимание на переднее, слегка закруглённое ребро (limbus palpebralis anterior), вдоль которого растут ресницы, на заднее острое ребро (limbus palpebralis posterior), плотно прилегающее к глазному яблоку, а также на узкую полоску между ними - межрёберное пространство, где открываются выводные протоки заложенных в толще хряща мейбомиевых желёз. Ресничный край может быть гиперемирован, покрыт чешуйками или корочками, после удаления которых могут обнаруживаться кровоточащие язвочки.
Обращают внимание на правильность роста ресниц, их количество . Уменьшение или даже облысение (madarosis), неправильный рост ресниц (trichiasis) указывают на текущий тяжёлый хронический воспалительный процесс или на перенесённое заболевание век и конъюнктивы (трахома, блефарит).
В норме длина глазной щели составляет 30-35 мм. ширина - 8-15 мм, верхнее веко прикрывает роговицу на 1-2 мм, край нижнего века не доходит до лимба на 0,5 1 мм.
Патологические состояния:
* лагофтальм (lagophthalmus), или «заячий глаз», несмыкание век, зияние глазной щели, наблюдающееся при параличе п. facialis;
* птоз (ptosis) - опущение верхнего века, отмечающееся при поражении п. oculomotorius и синдроме Горнера;
* широкая глазная щель , наблюдающаяся при раздражении симпатического нерва и базедовой болезни;
* сужение глазной щели - спастический блефароспазм, который возникает при воспалении конъюнктивы и роговицы;
* энтропион - выворот века, чаще нижнего; может быть старческим вследствие атонии круговой мышцы глаза, паралитическим после паралича n. facialis, рубцовым при тракционных воздействиях после ожогов и травм и, наконец, спастическим - в тех случаях, когда блефароспазм сочетается с выраженным отёком конъюнктивы;
* эктропион - заворот века; бывает старческим, когда при атрофии ретробульбарной клетчатки и некотором западении глазных яблок возникает спазм риолановой мышцы, прижимающей край века к поверхности глазного яблока; рубцовым, при котором рубцы, располагающиеся со стороны конъюнктивы тянут веко кнутри, и спастическим;
* колобома век - врождённый дефект век в виде треугольника; опасный, когда роговица во время сна остаётся неприкрытой, может высыхать и деэпителизироваться, что в случае присоединения вторичной инфекции может привести к развитию тяжёлых заболеваний (язва роговой оболочки).
Положение глазного яблока в орбите
При исследовании положении глаза в глазнице обращают внимание на выстояние, западение или смещение глазного яблока. В сомнительных случаях, а также для суждения о динамике патологического процесса в орбите положение глазного яблока определяют с помощью зеркального зкзофтальмометра Гертеля. Данный прибор состоит из горизонтальной градуированной в миллиметрах пластинки, с каждой стороны которой расположены по два перекрещивающихся под углом 45° зеркала.
Методика экзофтальмометрии . Неподвижную рамку прибора плотно приставляют специальной выемкой к наружному краю орбиты правого глаза, затем подводят левую рамку (подвижную) к орбите левого глаза и также плотно к ней прижимают. Далее отмечают расстояние между наружными краями орбит (базис) по шкале, нанесённой на штанге. В нижнем зеркале врач видит роговицу пациента в профиль, а в верхнем - миллиметровую шкалу. При этом врач должен смотреть двумя глазами. В норме выстояние глазного яблока составляет 16,5-17 мм. В 30-40% случаев выстояние правого и левого глаза одинаковое; разницу в 1 мм наблюдают в 50-60% случаев, разницу в 1,5-2 мм - в 3% случаев.
При отсутствии прибора Гертеля экзофтальмометрию проводят одним из двух ориентировочных способов .
Измерение проводят миллиметровой линейкой (лучше прозрачной). Сидящий больной должен повернуться в профиль и смотреть вдаль и вперёд. Конец линейки, соответствующий нулевому делению, прижимают к наружному краю глазницы пациента. Затем определяют, какое деление линейки совпадает с вершиной роговицы.
Пациент сидит, слегка запрокинув голову назад, и смотрит вниз. Врач стоит сзади и указательные пальцы обеих рук прижимает плотно к надбровным дугам пациента. Степень выстояния роговиц обоих глаз оценивают по отношению к ногтевым фалангам указательных пальцев врача.
Экзофтальм (выстояние глаза кпереди) наблюдают при тиреотоксикозе (базедовой болезни), травмах, опухолях орбиты. Для дифференциальной диагностики этих состояний проводят репозицию выстоящего глаза. С этой целью врач большими пальцами надавливает через веки на глазные яблоки пациента и оценивает степень их смещения внутрь глазницы. При экзофтальме, вызванном новообразованием, определяется затруднение при репозиции глазного яблока в полость глазницы.
Иногда во время проведения репозиции глазного яблока врач под своими пальцами ощущает своеобразное дрожание, характерное для пульсирующего экзофтальма. В этом случае следует провести аускультацию области глазницы при закрытой глазной щели, а также височной области и бровей. Шум и пульсация бывают при артериовенозной аневризме. Эти явления исчезают при надавливании на сонную артерию на соответствующей стороне шеи.
Противопоказания к проведению репозиции глазного яблока - заболевания переднего отдела глазного яблока, миопическая болезнь, кровоизлияния в сетчатку или СТ.
Энофтальм (западение глазного яблока) наблюдают:
* после тяжёлых переломов костей орбиты, особенно при переломе нижней стенки глазницы;
* при триаде Клода-Бернара-Горнера (птоз, миоз, энофтальм), обусловленной поражением шейного симпатического нерва в результате травмы, сдавлением нерва опухолью, аневризмой, зобом, увеличенными лимфатическими узлами на шее или у корня лёгкого;
* при атрофии ретробульбарной ткани у пожилых пациентов, после гематомы или воспалительного процесса глазницы.
Боковые смещения глазного яблока (кнаружи, кнутри. книзу, кверху) могут быть:
* при уменьшении объёма орбиты (новообразование, киста, абсцесс и др.):
* при нарушении функции горизонтальных или вертикальных наружных мышц глаза;
* при нарушении целостности стенок орбиты в результате травмы (обычно и сочетании с анофтальмом).
Положение глаз и функция экстраокулярных мышц
Правильность положения глаз может быть оценена при помощи довольно простой пробы по Гиршбергу. Пациента просят смотреть на фонарик, который держат в центре на расстоянии примерно 40 см от глаз. В норме световое отражение на роговице располагается симметрично несколько к носу от центра. Любые отклонения в их расположении указывают на отклонение глазных яблок. Отклонение светового рефлекса в носовую сторону роговицы указывает на экзофорию, отклонение рефлекса в височную сторону - на эзофорию. Каждый миллиметр отклонения соответствует 7-8 градусам косоглазия или 15 призматическим диоптриям.
Для выявления скрытого косоглазия проводят тест закрытия. Пациент смотрит вдаль, а врач прикрывает ему ладонью один глаз, который считают фиксирующим Одновременно внимательно наблюдают за вторым глазом - не будет ли установочного движения. Если оно происходит кнутри, то диагностируют расходящееся косоглазие, если кнаружи - сходящееся. Если установочное движение не отмечено, положение глаз можно считать ортофоричным.
Наличие бинокулярного зрения может быть определено с помощью пробы Соколова и исследования четырёхточечным цветотестом.
Определение объёма движения глазных яблок
Нарушения подвижности глазного яблока, несмотря на то, что их относят к патологии глаза, чаще бывают следствием заболеваний ЦНС, придаточных пазух носа, других органов и систем. Именно поэтому владение методикой определения подвижности глаз может пригодиться неврологу, отоларингологу, врачам других специальностей.
Проводят бинокулярное и монокулярное исследования объёма движений глазных яблок. По просьбе врача пациент смотрит в разные стороны или следит за движением пальца врача, который перемещается из центрального положения вправо, и лево, вверх и вниз. При этом врач наблюдает, до какого предела доходит глазное яблоко во время исследования, а также за симметричностью движении глаз.
В норме при взгляде пациента кнаружи лимб доходит до наружной спайки век, при взгляде кнутри - до слёзного мясца; при взгляде вниз нижнее веко закрывает больше половины роговицы, при взгляде вверх роговица заходит за край верхнего века приблизительно на 2 мм.
Следует помнить, что движение глазного яблока всегда ограничено в сторону поражённой мышцы. Это простое правило во многом может облегчить диагностику и определение очага поражения.
Исследование переднего отдела глаза