Эмпиема плевры - среди специалистов из области пульмонологии такое заболевание также известно под названием пиоторакс и гнойный плеврит. Патология характеризуется воспалением и скопление больших объёмов гнойного экссудата в плевральной полости. Практически во всех случаях недуг носит вторичный характер, т. е. формируется на фоне острых или хронических процессов, негативно влияющих на лёгкие или бронхи. В некоторых случаях воспаление развивается после травмирования грудной клетки.
Пиоторакс не обладает специфической клинической картиной - она свойственна большому количеству заболеваний, поражающих лёгкие. Наиболее яркими считаются такие симптомы, как стойкое повышение температурных показателей, обильное потоотделение, озноб и одышка.
Поставить правильный диагноз клиницист сможет только после изучения данных инструментальных обследований пациента. Кроме этого, процесс диагностирования также включает в себя лабораторные тесты и ряд манипуляций, выполняемых лично врачом.
Тактика терапии будет диктоваться вариантом течения воспалительного процесса, например, при острой форме на первый план выходят консервативные методики, а при хронической - зачастую обращаются к хирургическому вмешательству.
В международной классификации болезней десятого пересмотра такая патология не имеет отдельного шифра, а относится с категории «другие поражения плевры». Таким образом, код по МКБ-10 будет J94.
Этиология
Поскольку воспаление с очагом в плевральной полости может быть первичным и вторичным, то и предрасполагающие факторы принято разделять на несколько категорий. Наиболее часто, примерно в 80% ситуаций, патология развивается на фоне протекания иных патологических процессов, к которым можно отнести:
- формирование ;
- онкологию данной области;
- или ;
- лёгкого;
- гнойные процессы в независимости от локализации;
- и гнойники в печени;
- разрыв пищевода;
- инфекции органов дыхательной системы;
- перенос болезнетворных бактерий с потоком лимфы или крови из других очагов. Наиболее часто возбудителями болезни выступают грибки, туберкулёзная палочка, и анаэробные бактерии.
Первичная эмпиема плевры в подавляющем большинстве ситуаций развивается из-за:
- раневого или травматического нарушения структурной целостности грудной клетки;
- торакоабдоминальных повреждений грудины;
- перенесённых ранее операций, которые могут стать причиной образования бронхиальных свищей.
Из всего вышеуказанного следует, что пусковыми механизмами болезни выступают снижение сопротивляемости иммунной системы, проникновение воздуха или крови в плевральную полость, а также патогенные микроорганизмы.
Классификация
Опираясь на вышеуказанные этиологические факторы, принято выделять такие типы недуга:
- парапневмонический;
- послеоперационный;
- посттравматический;
- метапневмонический.
Разделение патологического процесса в зависимости от длительности протекания:
- острая эмпиема плевры - является таковой, если симптоматика сохраняется менее месяца;
- подострая эмпиема плевры - клинические признаки недуга тревожат человека от 1 до 3 месяцев;
- хроническая эмпиема плевры - клиническая картина не угасает более 3 месяцев.
Учитывая характер воспалительного экссудата пиоторакс бывает:
- гнойным;
- гнилостным;
- специфическим;
- смешанным.
Классификация по расположению очага и распространённости воспаления предполагает существование:
- односторонней и двухсторонней эмпиемы плевры;
- тотальной и субтотальной эмпиемы плевры;
- отграниченной эмпиемы плевры, которая, в свою очередь, делится на апикальную или верхушечную, паракостальную или пристеночную, базальную или наддиафрагмальную, междолевую и парамедиастенальную.
По объёмам выделенного гноя различают:
- малую эмпиему - от 200 до 250 миллилитров;
- среднюю эмпиему - от 500 до 1000 миллилитров;
- большую эмпиему - более 1 литра.
Помимо этого, патология бывает:
- закрытой - это означает, что гнойно-воспалительная жидкость не выходит наружу;
- открытой - в таких ситуациях на теле пациента формируются свищи, например, бронхоплевральные, плеврокожные, бронхоплевральнокожные и плевролегочные.
По мере своего прогрессирования эмпиема плевры проходит несколько стадий развития:
- серозную - протекает с формированием серозного выпота в полости плевры. Своевременно начатая терапия способствует полному выздоровлению без развития каких-либо осложнений. В случаях неадекватно подобранных антибактериальных веществ заболевание переходит в следующую форму;
- фиброзно-гнойную - на фоне увеличения численности патогенных бактерий воспалительная жидкость становится мутной, т. е. гнойной. Помимо этого, образуется фиброзный налёт и спайки;
- фиброзной организации - осуществляется формирование плотных плевральных шкварт - они как панцирь покрывают больное лёгкое.
Симптоматика
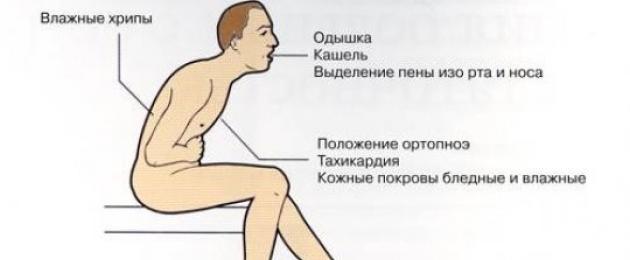
Клиническая картина в остром и хроническом варианте протекания недуга будет несколько отличаться. Например, симптомы эмпиемы плевры в острой форме представлены:
- сильным сухим кашлем, который через некоторое время становится продуктивным, т. е. с выделением мокроты - она может обладать серым, зеленоватым, желтоватым или ржавым оттенком. Нередко мокрота сопровождается зловонным запахом;
- одышкой, возникающей как на фоне физической активности, так и в состоянии покоя;
- повышением температурных показателей;
- болями в грудине, появляющимися на вдохе и выдохе;
- организма;
- понижением работоспособности;
- чувством разбитости;
- слабостью и быстрой утомляемостью;
- снижением аппетита;
- синюшностью губ и кончиков пальцев;
- нарушением сердечного ритма.
Примерно в 15% случаев острое течение переходит в хроническое, которое отличается слабым проявлением вышеуказанной симптоматики, но присутствием деформации грудной клетки, и головных болей.

Диагностика
Чтобы поставить правильный диагноз необходимо осуществление целого комплекса мероприятий - начиная от физикального осмотра и заканчивая инструментальными процедурами.
Первый этап диагностирования направлен выполнение клиницистом таких манипуляций:
- изучение истории болезни - для поиска патологического фактора, послужившего источником развития воспалительного процесса в плевральной полости;
- сбор и анализ жизненного анамнеза - для установления факта травмирования грудины или перенесённой операции в этой области;
- тщательный осмотр грудной клетки, прослушивание при помощи фонендоскопа с обязательной перкуссией;
- детальный опрос больного - для установления первого времени появления симптоматики и определения степени её выраженности. Такая информация поможет выяснить характер и форму протекания патологии.
Второй шаг диагностирования предполагает проведение таких лабораторных исследований:
- общеклинический анализ крови;
- бактериальный посев воспалительного экссудата;
- биохимия крови;
- бактериоскопия мазка;
- микроскопическое изучение аспирированной жидкости и мокроты;
- общий анализ урины.
Завершающий этап диагностики эмпиемы плевры - это инструментальные процедуры. К ним стоит отнести:
- рентгенографию грудины;
- плеврофистулография - покажет наличие свищей;
- ультрасонография плевральной полости;
- КТ и МРТ лёгких;
- плевральную пункцию.

Подобный недуг следует дифференцировать от:
- воспалительного поражения лёгкого;
- и абсцесса лёгкого;
- специфических поражений плевры;
- злокачественных или доброкачественных опухолей лёгких.
Лечение
Устранение такого заболевания подразумевает проведение как консервативных, так и хирургических терапевтических методик. Неоперабельная тактика терапии включает в себя:
- введение противомикробных средств;
- пероральный приём антибактериальных веществ;
- дезинтоксикационное лечение;
- применение витаминных комплексов;
- переливание белковых препаратов, растворов с глюкозой и электролитов;
- плазмаферез и плазмоцитоферез;
- гемосорбцию и УФО крови;
- дыхательную гимнастику и ЛФК;
- ультразвук;
- лечебный массаж грудной клетки, который может быть вибрационным, перкуторным и классическим.
Консервативная терапия также предусматривает использование народных средств медицины, однако альтернативное лечение должно быть обязательно согласовано и одобрено лечащим врачом. Такой вариант избавления от болезни направлен на приготовление отваров, в состав которых могут входить такие целебные травы и растения:
- анис и солодка;
- алтей и шалфей;
- полевой хвощ и сушеница;
- цветки липы и берёзовые почки;
- мать-и-мачеха и корень девясила.
Помимо этого, народная медицина не запрещает использование:
- напитка из сока луковицы и мёда;
- смеси из мякоти вишен и оливкового масла;
- снадобья из сока алоэ и липового мёда;
- сока чёрной редьки, смешанного с мёдом.
Хирургическое лечение эмпиемы плевры позволяет:
- эвакуировать гнойный экссудат;
- уменьшить интоксикацию;
- расправить лёгкое;
- ликвидировать полости эмпиемы.
Операция может быть проведена несколькими способами:
- лечебной бронхоскопией;
- плеврэктомией с последующей декортикацией больного лёгкого;
- торакостомией - это открытое дренирование;
- интраплевральной торакопластикой;
- закрытием бронхоплеврального свища;
- резекцией лёгкого.

Врачебное вмешательство наиболее часто применяется при хроническом течении болезни.
Несмотря на то что терапия эмпиемы плевры - это долгий, тяжёлый и сложный процесс, практически всегда удаётся добиться полного выздоровления.
Возможные осложнения
Воспаление плевральных листков может привести к таким последствиям:
- дистрофические изменения печени, почек и миокарда;
- формирование тромбов;
- септикопиемия;
- бронхоплевральные свищи;
Профилактика и прогноз
Для снижения вероятности развития эмпиемы плевры используются общие профилактические мероприятия, среди которых:
- повышение сопротивляемости иммунной системы;
- избегание травмирования и ранения грудной клетки;
- при необходимости осуществления операции на грудине отдавать предпочтение малоинвазивным методикам;
- своевременное обнаружение и комплексное лечение любых инфекционных процессов в организме, а также недугов, которые могут привести к воспалительному поражению плевры;
- регулярное посещение медицинского учреждения для прохождения полного профилактического осмотра.
Прогноз такой болезни зачастую благоприятный - благодаря комплексной терапии удаётся достичь полного выздоровления. Однако стоит отметить, что примерно у 20% пациентов наблюдается возникновение осложнений. Летальность при диагнозе эмпиема плевры составляет 15%.
Плеврит - воспаление плевры (наружной мембраны, покрывающей легкие). Среди его причин - инфекции, травмы грудной клетки, опухоли.
Плеврит - поражение плевры воспалительного характера. Может быть самостоятельным заболеванием (первичный), но чаще является следствием острых и хронических процессов в лёгких (вторичный). Различают сухой (фибринозный) и выпотной (серозный, серозно-фибринозный, гнойный, геморрагический) плеврит. Бывает бактериальной, вирусной и аллергической этиологии. В последние годы в большинстве случаев плеврит имеет неспецифическую этиологию. Признаки: боль в грудной клетке, связанная с дыханием, кашель, повышение температуры, одышка и др.
Основные формы плевритов:
сухие, или фибринозные,
выпотные, или экссудативные.
Симптомы сухого плеврита :
боль в боку, усиливающаяся при вдохе, кашле, которая уменьшается в положении на здоровом боку;
учащенное поверхностное дыхание;
боль может распространяться в живот;
иногда наблюдается болезненная икота, боли при глотании;
общее состояние страдает незначительно.
Симптомы выпотного плеврита :
общее недомогание;
сухой кашель;
чувство тяжести, переполнения в пораженной стороне груди.
при значительном количестве экссудата (жидкости) появляется одышка, учащается пульс, больные принимают вынужденное положение на больном боку.
синюшный оттенок лица, набухшие шейные вены, выпяченные межреберья в зону скопления выпота.
Распознавание плеврита проводится на основании данных рентгенологического обследования, Исследование плевральной жидкости, полученной при пункции, позволяет судить о характере выпота, а иногда и определить причину заболевания.
Эмпиема плевры (гнойный плеврит, пиоторакс)
ЭМПИЕМА ПЛЕВРЫ (гнойный плеврит, пиоторакс) - скопление гноя в плевральной полости с вторичной компрессией легочной ткани.
Гнойные плевриты являются вторичными заболеваниями, чаще они осложняют крупозную или постгриппозную пневмонию. Различают пара- и метапневмонические гнойные плевриты. Парапневмонические плевриты осложняют пневмонию в момент ее разгара, а метапневмонические (или постпневмонические) плевриты возникают после разрешения пневмонии. Метапневмонические плевриты встречаются чаще, чем парапневмонические, и при них чаще развивается серозно-гнойная или гнойная экссудация.
Инфицирование плевральной полости может произойти лимфогенным или гематогенным путем из внелегочных очагов гнойной инфекции (гнойный аппендицит, гнойный холецистит, панкреатит, забрюшинные флегмоны и др.). Подобное инфицирование наблюдается реже, оно начинается с образования серозного выпота, который переходит затем в серозно-гнойный и гнойный. Наиболее частой причиной гнойных плевритов является острый абсцесс легкого. Инфицирование плевральной полости при этом происходит лимфогенным путем или вследствие прорыва абсцесса в плевральную полость с образованием пиопнев-моторакса. Первичный гнойный плеврит возникает при проникающих ранениях грудной клетки.
Классификация эмпием плевры:
|
По этиологии: Неспецифические: Специфические: Смешанные Гнойные - туберкулезные Гнилостные - грибковые Анаэробные - сифилитические |
|
|
По патогенезу: Первичные Вторичные Травматичекие - пара- и метапневмонические Послеоперационные - контактные Метастатические |
|
|
По клиническому течению: Острые (до 3 месяцев) Хронические (свыше 3 месяцев) |
|
|
По наличию деструкция легкого: Эмпиема плевры без деструкции легкого (простая) Эмпиема плевры с деструкцией легкого. Пиопневмоторакс. |
|
|
Сообщение с внешней средой: Закрытые Открытые: С бронхоплевральным свищом; С плеврокожным свищом; С бронхоплеврокожным свищом; |
По распостранённости: Свободный (распостранённый) Тотальный, Субтотальный Осумкованный (отграниченный) Однокамерный, Многокамерный, Междолевой Верхушечный Парамедиастинальный Наддиафрагмальный Пристеночный |
Клиническая картина заболевания складывается из: 1) симптомов основного заболевания, послужившего причиной плеврита; 2) признаков гнойной интоксикации; 3) симптомов, обусловленных накоплением жидкости в плевральной полости.
Клиническая картина маскируется симптомами пневмонии, поэтому при метапневмонических эмпиемах ее признаки после светлого промежутка распознаются легче, чем при постпневмонических эмпиемах, затушеванных текущей пневмонией. Определяют также укорочение перкуторного звука, исчезновение дыхательных шумов, ослабленное голосовое дрожание. Рентгенологическое исследование стоя выявляет базальное затемнение с горизонтальным уровнем при гнилостной инфекции или бронхоплевральном свище - пиопневмоторакс. Покраснение кожи наблюдается только при прорыве гноя из полости эмпиемы под кожу. Общее состояние прогрессивно ухудшается в результате возникшей гнойно-резорбтивной лихорадки: наблюдаются слабость, потеря аппетита, похудание, гектическая температура, частый пульс, высокий лейкоцитоз со сдвигом формулы влево, гипо- и диспротеинемия.
Осложнения: образование бронхоплевральных свищей, реже - прорыв наружу, через межреберные промежутки, с образованием флегмоны мягких тканей грудной стенки (empyema necessitatis), септикопиемия.
Лечение гнойных плевритов. Наряду с посиндромной и интенсивной терапией основным методом лечения эмпиемы является закрытый, при котором не производят вскрытия плевральной полости. При открытом методе производят широкий разрез грудной стенки для удаления гноя, фибрина и шварт.
К закрытым методам лечения гнойного плеврита относятся лечебные пункции плевральной полости и дренирование ее путем прокола грудной стенки. Дренажную трубку можно вывести также через ложе резецированного ребра, зашив вокруг нее мягкие ткани для создания герметичности.
Начинают лечение гнойного плеврита с пункций плевральной полости с целью эвакуации гноя.
Пункционный метод лечения показан при плащевидном (преимущественно экссудативном) и ограниченном плеврите у детей в возрасте старше полугода. При тотальной эмпиеме плевры этот метод лечения может быть применен у детей старше 1 года и только в тех случаях, когда экссудат не очень густой и имеется тенденция к его уменьшению уже после первых пункций. В первые 2 дня лечения пункции делают ежедневно, затем через каждые 1-2 дня, при улучшении состояния ребенка через 3-4 дня под контролем клинических и рентгенологических исследований. В случае тяжелого течения тотальной эмпиемы плевры у детей старше полугода, неэффективности пункционного лечения, наличии густого экссудата показан торакоцентез и дренирование плевральной полости с применением пассивного дренажа по Бюлау или посредством активной аспирации содержимого.
При тяжелой тотальной эмпиеме плевры у детей первого полугодия жизни, неэффективности лечения дренированием (ухудшение состояния, нерасправление легкого) у детей в возрасте от 6 мес до 2 лет незамедлительно решают вопрос о радикальном оперативном вмешательстве (к открытому методу - торакотомии для удаления густого гноя, фибрина, секвестров легочной ткани, которые не удается вывести через иглу или дренаж).
Пиопневмоторакс – это синдром, развивающийся при различных по этиологии и патогенезу гнойно-деструктивных заболеваниях легких, характеризующийся прорывом гноя и воздуха в плевральную полость и имеющий в острый период характерную клиническую картину.
Чаще всего заболевание имеет мета- и парапневмоническое происхождение и возникает в результате прорыва абсцесса легкого с образованием бронхоплеврального свища. Возможен травматический генез. В основе пиопневмоторакса всегда лежит инфекционное начало (стафило- и стрептококковая деструкция легких, синегнойная палочка, анаэробы, реже пневмококки).
Различают 3 клинические формы:
1. Острая, бурно возникающая: картина сердечного коллапса, внезапно появившийся коробочный звук при перкуссии над бывшим притуплением, прогрессирующий пневмоторакс (иногда напряженный); не исключена клиника псевдоабдоминального синдрома.
2. Мягкая форма: прорыв гнойника в замкнутое, осумкованное пространство. Умеренная боль в боку. Инверсия физикальных признаков, ухудшение состояния больного с той или иной формой деструкции легочной ткани (даже относительно гладко текущей пневмонией) всегда служат поводом к поиску возникшего пневмоторакса.
3. Стертая форма - момент прорыва в плевральную полость трудно уловим. Важны нюансы: динамическое наблюдение за состоянием больного и регулярный рентгенологический контроль.
Лечение. При остром пиопневмотораксе показано неотложное дренирование плевральной полости, чаще в третьем - четвертом межреберье по среднеключичной линии с целью разрешения напряженного пневмоторакса, а уже потом - адекватное дренирование для эвакуации гноя.
Спонтанный пневмоторакс
Пневмоторакс - состояние, при котором в плевральную полость из-за нарушения ее герметичности попадает воздух.
Различают травматический, диагностический, лечебный и спонтанный пневмоторакс.
Спонтанный пневмоторакс - состояние, характеризующееся скоплением воздуха в плевральной полости при возникновении ее патологического сообщения с воздухоносными путями, не связанного с травмой или лечебными воздействиями.
Если спонтанный пневмоторакс возникает в качестве осложнения каких-либо заболеваний или патологических процессов в легких, то его называют симптоматическим, или вторичным. Если же он развивается без видимых причин у практически здоровых людей, то его называют идиопатичесиим, или первичным. Идиопатический пневмоторакс встречается значительно чаще, чем симптоматический.
В большинстве случаев идиопатический пневмоторакс возникает у людей молодого возраста (20-40 лет), причем, у мужчин в 8-14 раз чаще, чем у женщин.
Спонтанному пневмотораксу обязательно предшествуют те или иные патологические изменения в легочной ткани, нередко протекающие бессимптомно, т. к. целостность неизмененной легочной ткани не может быть нарушена в результате лишь одних колебаний давления в воздухоносных путях. Наиболее часто это осложнение возникает на фоне эмфиземы легких, сопровождающейся обструктивными нарушениями бронхиальной проходимости в периферических отделах воздухоносных путей. В возникновении спонтанного пневмоторакса большое значение имеют тонкостенные пузыреобразные образования (буллы и блебы), располагающиеся под висцеральной плеврой.
Буллы образуются в результате резкого увеличения объема отдельных альвеол и слияния их между собой вследствие атрофии и полного исчезновения межальвеолярных перегородок. В их возникновении ведущую роль играют нарушения проходимости бронхиол, в которых рубцовые изменения после перенесенных специфических и неспецифических воспалительных процессов создают условия для формирования клапанного механизма. Такие же условия могут возникать при локальном бронхоспазме, наличии в бронхах вязкого секрета, инородных тел и т. д. Размеры булл колеблются от едва заметных глазом до гигантских. В ряде случаев существенным патогенетическим фактором в возникновении буллезной эмфиземы является врожденная неполноценность легочной паренхимы и нарушение васкуляризации кортикальных отделов легких.
В качестве особой формы тонкостенных образований выделяются блебы - субплевральные воздушные пузыри. Их происхождение связано с интерстициальной эмфиземой легких вследствие разрыва альвеол или булл в толще паренхимы. Разрыв стенки таких образований ведет к возникновению патологического сообщения между воздухоносными путями и плевральной полостью.
В этиологии спонтанного пневмоторакса может играть роль практически любое из острых или хронических заболеваний легких, ведущих к формированию диффузиного или ограниченного пневмосклероза, деформации бронхов, буллезной эмфиземы.
Важное значение в этиологии спонтанного пневмоторакса имеет бронхиальная астма и предрасположенность к ней. Туберкулез легких, который в начале текущего столетия считался основной причиной пневмоторакса в настоящее время обусловливает развитие этого состояния не более чем в 10% случаев.
Классификация. Спонтанный пневмоторакс подразделяется по происхождению на идиопатический (первичный) и симптоматический (вторичный), по локализации-на правосторонний, левосторонний и двусторонний, по распространенности - на ограниченный и распространенный, по механизму образования-на закрытый, открытый и клапанный (напряженный), по клиническому течению - на неосложненный и осложненный (кровотечением, эмпиемой плевры и др.).
Характерными симптомами являются внезапная интенсивная боль в грудной полости, возникающая нередко среди полного здоровья, нехватка воздуха, цианоз, тахикардия. Возможны снижение АД, отсутствие тактильно определяемого голосового дрожания, перкуторно-коробочный звук, дыхательные шумы снижены либо исчезают. Дыхательная недостаточность может пройти без разрешения пневмоторакса. Окончательный диагноз устанавливают при рентгенологическом исследовании. Спонтанный пневмоторакс может быть первичным и вторичным. Первичный возникает в результате прорыва субппевральных эмфизематозных булл, чаще в верхушках легких. Обычно это больные высокого роста с несоответственно меньшей массой тела. Пневмоторакс развивается в состоянии покоя, реже при нагрузке. Вероятность рецидива без плевродеза составляет примерно 50%. Вторичный спонтанный пневмоторакс чаще возникает на фоне хронических обструктивных заболеваний легких (туберкулез, силикотуберкулез, саркоидоз, бронхиальная астма, инфаркт легкого, ревматоидные заболевания, эхинококкоз, бериллиоз). Клиника вторичного спонтанного пневмоторакса более тяжелая.
Лечение спонтанного пневмоторакса преследует две цели: выведение воздуха из плевральной полости и снижение вероятности развития рецидива. Первая лечебная помощь - пункция плевральной полости и аспирация воздуха через прокол в третьем-четвертом межреберье по средне-ключичной линии и вслед за этим дренирование по Бюлау, особенно при напряженном пневмотораксе, применение обезболивающих средств.
Клинический термин "хроническая эмпиема плевры" обозначает - гнойно-деструктивный процесс в остаточной плевральной полости с грубыми и стойкими морфологическими изменениями, характеризующийся длительным течением с периодическими обострениями.
Возникновение хронической эмпиемы отмечается у 4-20% больных острыми эмпиемами плевры.
Этиология и патогенез.
В отличии от острой эмпиемы плевры значительно чаще встречается смешанная флора с преобладанием грамотрицательных бактерий (кишечной, синегнойной палочек).
Формирование остаточной полости может быть обусловлено несколькими причинами:
1. Ошвартовывание коллабированных отделов легкого плотными организованными фиброзными массами, не поддающимся литической терапии.
2. Значительное уплотнение и склероз легочной ткани.
3. Несоответствие объемов резецированного легкого и плевральной полости.
4. Ателектаз части легкого из-за обструкции бронхиального дерева.
Если при остром гнойном плеврите легкое полностью не расправилось, то между плевральными покровами остается полость, стенки которой покрыты грануляционной тканью. Со временем эта ткань созревает и превращается в волокнистую соединительную ткань, т. е. делается более плотной. Легкое в начальной стадии заболевания остается подвижным и при освобождении полости плевры от экссудата расширяется, а при накоплении экссудата снова спадается. При длительном течении экссудативного воспаления легкое покрывается соединительной тканью, как панцирем, и теряет возможность расправляться. Эти фиброзные наложения на плевре носят название шварт. При длительном течении болезни они достигают значительной толщины (2-3 см и более) и плотности.
Следовательно, длительное воспаление является одной из причин хронической эмпиемы плевры.
Второй причиной хронической эмпиемы плевры является фиброз легкого с потерей им эластичности. Подобные изменения могут оставаться в легком как после пневмоний, так и после абсцессов.
Особое значение для возникновения хронической эмпиемы имеют повреждения грудной клетки.
Помимо того, что открытые эмпиемы плевры имеют тяжелое клиническое в большом числе наблюдений (до 25%) они осложняются бронхиальными свищами, которые приводят к хронической эмпиеме, так как условия для расправления легкого при этом весьма неблагоприятны. Инородные тела, попадающие в полость плевры при ранениях (пули и осколки снарядов, обрывки одежды, а также оставшиеся при лечении гнойных плевритов тампоны или дренажи), поддерживают хроническое нагноение и задерживают расправление легкого.
Инородными телами в полости плевры могут оказаться в редких случаях секвестры при остеомиелите ребер. Иногда остеомиелит ребер и реберный хондрит могут поддерживать хроническое нагноение на ограниченном участке полости плевры через образовавшиеся внутренние открывающиеся в полость плевры гнойные свищи.
Хронические эмпиемы плевры наблюдаются после радикальных легочных операций-пневмонэктомий, лобэктомий и сегментарных резекций.
Основными условиями развития хронической эмпиемы плевры являются недостаточное расправление легкого с формированием стойкой остаточной плевральной полости и поддержание инфекции в стенках этой полости. Главными и поддерживающими факторами служат бронхиальные свищи, хондриты, склеротические изменения коллабированных отделов легкого, а при послеоперационных эмпиемах - несоответствие размеров оставшегося после резекции легкого объему плевральной полости.
Бронхоплевральные свищи являются наиболее частой причиной развития стойкой плевральной полости и хронической эмпиемы плевры.
Нередко причиной хронической эмпиемы плевры являются патологические изменения легкого с продолжающимся в нем инфекционным процессом (бронхоэктазии, хронический абсцесс, пневмосклероз).
Инфекционный процесс в стенках полости может длительное время сохраняться из-за несвоевременной и плохой санации от фибринозно-гнойных напластований на плевральных листках, в которых развиваются патологические грануляции с участками повторной деструкции и образованием мелких полостей. Кроме того, такие напластования способствуют развитию пневмосклероза и сохранению гнойной полости.
В основе всех этих причинных факторов, способствующих или ведущих к развитию хронической эмпиемы плевры, лежат несвоевременное или недостаточное лечение острой эмпиемы плевры, ошибки в лечебной тактике, тяжелые деструктивные изменения в легком, плевре и грудной стенке.
На основании клинико-морфологических признаков различают три стадии хронической эмпиемы плевры:
Первая стадия, продолжительностью до 5 месяцев от начала острой эмпиемы плевры, характеризуется затиханием воспалительного процесса в плевре и постепенным утолщением плевральных листков за счет развивающейся грануляционной ткани в плевре и фибринозных напластованиях. Вокруг остаточной полости формируются массивные внутриплевральные шварты, отграничивающие гнойный очаг. Емкость гнойной полости, как правило, 100-300 мл, и лишь в редких случаях встречается субтотальная эмпиема плевры. Плевральные шварты представляют собой зрелую, обильно инфильтрированную гистиолимфоцитарными клетками соединительную ткань. Постепенно происходит дальнейшее созревание и фиброзирование соединительной ткани. При прогрессировании гнойного процесса могут образовываться новые наложения фибрина и формируется слой более молодой грануляционной соединительной ткани. Деструктивный процесс распространяется в более глубокие слои плевры, окружающие ткани и органы; ребра деформируются; межреберные промежутки суживаются. От париетальной плевры отходят фиброзные тяжи за пределы внутригрудной фасции и в межреберные промежутки, вызывая сдавление и облитерацию кровеносных сосудов, ишемию с постепенным прогрессирующим фиброзом внутреннего слоя мышц. Местами образуются сращения между плевральными поверхностями, ведущие к формированию многокамерной эмпиемы.
Вторая стадия хронической эмпиемы охватывает период от 5 месяцев до 1 года, проявляется признаками хронической интоксикации с более редкими, чем в первом периоде, обострениями гнойного процесса. Патоморфологические изменения более выражены: толщина фиброзных шварт на париетальной плевре достигает 3-4 см и более, на висцеральной плевре фиброзные наложения уплотняются, межреберные мышцы сморщиваются и замещаются соединительной тканью, межреберные промежутки суживаются, диафрагма уплощается из-за массивного отшвартования, объем плевральной полости также уменьшается, легкое теряет возможность дыхательных движений. Но эти изменения могут быть еще обратимы.
Третья стадия хронической эмпиемы (после 1 года) характеризуется более тяжелыми местными и общими изменениями. В фиброзно измененных тканях плевры и грудной стенки появляются отложения известковых солей в виде отдельных вкраплений, а иногда сплошных слоев. Межуточная ткань легкого и бронхи могут изменяться на значительном протяжении. Инфекция полости эмпиемы дает интоксикацию с развитием в отдельных случаях амилоидоза паренхиматозных органов.
1-я стадия: во время ремиссии больной чувствует себя здоровым, а в период обострения имеется клиника острой эмпиемы
2-я стадия: клиника гнойной интоксикации, кашель с гнойной мокротой (с кратковременными улучшениями)
3-я стадия: дыхательная недостаточность, амилоидоз почек
Диагностика.
Диагностика хронической эмпиемы несложна. Решающее значение имеют рентгенологические методы исследования. Обычно исследование начинается выполнением стандартных рентгенограмм грудной клетки в двух проекциях, в ряде случаев необходима латерография. Характер содержимого остаточной плевральной полости устанавливается при пункции ее.
Для уточнения локализации и размеров гнойной полости, конфигурации ее стенок показаны плеврография, фистулография. Большое значение для оценки состояния легкого и выбора лечебной тактики имеют томография, бронхография и ангиопневмография. При длительном существовании хронической эмпиемы в коллабированном легком наступают необратимые морфологические изменения, значительно нарушающие функциональные возможности легкого.
Бронхография дает возможность выявить состояние бронхиального дерева, определить локализацию и "характер бронхоплевральных свищей, установить причину хронического течения процесса (бронхоэктазии, хронический абсцесс и т. п.). Бронхографическими признаками тяжелых изменений в легких являются: 1)наличие «пустой зоны» из-за неконтрастируемых бронхов в спавшихся отделах легкого; 2)сближение бронхов с уменьшением углов разветвления их; 3)различные виды деформаций, перегибов бронхиального дерева, нередко с образованием бронхоэктазии.
Ангиопульмонография (общая или селективная) показана лишь в тех случаях, когда неинвазивные методы исследования не дают четкого представления о состоянии легкого над швартой.
Сканирование легких дает возможность изучить легочное кровообращение (перфузионное сканирование) и легочную вентиляцию (вентиляционное сканирование).
Лечение хронической эмпиемы плевры состоит из мероприятий общего характера, направленных на организм больного в целом, и мероприятий по санации и ликвидации гнойного очага.
При обострении гнойного процесса задачи общего лечения те же, что и при острой эмпиеме плевры. В стадии ремиссии, когда заболевание проявляется в основном наличием плеврокожного свища без признаков интоксикации и выраженных нарушений гомеостаза, проводится лишь общеукрепляющее лечение и лечение сопутствующих заболеваний, если таковые имеются. Длительность и объем предоперационной подготовки определяются индивидуально для каждого больного. При этом должны быть использованы все средства, способствующие устранению задержки гноя в полости, очищению стенок эмпиемы и уменьшению размеров остаточной плевральной полости.
Задачи хирургического лечения хронической эмпиемы плевры сводятся к устранению очага инфекционного процесса и ликвидации стойкой остаточной плевральной полости.
Декортикация легкого при хронической эмпиеме значительно затруднена в связи с плотными сращениями фиброзных шварт с висцеральной плеврой. Декортикация будет эффективнее, и легкое лучше расправится после операции, если разделить междолевые щели и произвести мобилизацию всего легкого (пневмолиз). Для этого необходимо рассечь и иссечь переходные складки эмпиемного мешка с участком париетальной плевры, рассечь легочную связку, освободить диафрагмальную поверхность легкого, удалить костодиафрагмальные шварты.
После декортикации, пневмолиза и диафрагмолиза обязательно выполняется плеврэктомия, т. е. удаление париетальной плевры и фиброзных напластований на ней. Удаляются не только фиброзные напластования с поверхности плевры, но и фиброзно-измененная, имбибированная гноем плевра.
У больных с остеомиелитом ребер, а также при наличии инородных тел в остаточной полости эффективная санация и ликвидация полости возможны только после удаления этих очагов инфекционного процесса.
В некоторых случаях при обострении хронической эмпиемы с резкой гнойной интоксикацией и особенно при наличии бронхиального свища, затрудняющего санацию полости через дренаж, показано открытое дренирование гнойной полости с резекцией фрагментов ребер и части париетальных шварт, формированием широкой торакостомы путем подшивания кожи к надкостнице ребра или к внутригрудной фасции.
При длительном существовании хронической эмпиемы плевры происходят необратимые изменения в коллабированных отделах легкого (карнификация),и оно теряет способность к расправлению даже после декортикации. В таких случаях ликвидировать остаточную полость можно лишь торакопластикой или мышечной пластикой.
Интраплевральная торакопластика предусматривает резекцию не только ребер, но и париетальной шварты с межреберными мышцами, сосудами и нервами.
Лестничная торакопластика поHeller (1912) и Б. Э. Линбергу (1945) является одной из разновидностей интраплевральной торакопластики.
При этой операции обнажают и поднакостнично резецируют ребро над полостью эмпиемы. Через ложе резецированного ребра вскрывают полость. Определяют размеры эмпиемы и резецируют остальные ребра, заходя за край полости на 2-3см. Рассекают надкостницу и вскрывают полость по ходу резецированных ребер, иссекают париетальную шварту, выскабливают внутреннюю стенку эмпиемного мешка.
Образовавшиеся «перекладины» тканей межреберных промежутков при глубокой полости (свыше 3см) рассекают поочередно: одну спереди, другую сзади. Образовавшиеся лоскуты погружают до висцеральной плевры.
После тщательного гемостаза в каждый разрез рыхло вводят тампон, не подводя его под «перекладины». Кожно-мышечный лоскут фиксируют швами и накладывают давящую повязку.
Большое распространение получили методы мышечной пластики полости эмпиемы, предложеннойF.Konig (1878)для ликвидации верхушечной остаточной полости и А. А. Абражановым (1899)для закрытия легочно-плеврального свища. В зависимости от локализации эмпиемной полости и состояния мышц грудной стенки можно использовать большую грудную мышцу, широчайшую мышцу спины, реже - ромбовидную, зубчатую или длинные мышцы спины. Техника таких вмешательств разнообразна в зависимости от расположения, величины и характера остаточной полости. Сущность операции заключается в выкраивании мышечного лоскута на ножке соответственно кровоснабжению и с таким расчетом, чтобы величина лоскута соответствовала размеру полости, а при повороте его для заполнения остаточной полости не нарушалось кровоснабжение мышечной ткани.
Во всех случаях оперативное вмешательство заканчивается активным дренированием полости и раны мягких тканей, что наряду с герметичным ушиванием раны и давящей повязкой обеспечивает хорошее соприкосновение тканей и облитерацию полости.
Выбор метода пластики определяется в зависимости от локализации, размеров и формы остаточной плевральной полости, от величины и характера бронхоплевральных свищей. Все же большинство костно-пластических операций на грудной стенке имеют существенные недостатки, связанные с резкой деформацией грудной клетки, снижением функции плечевого пояса и нарастающими необратимыми функциональными расстройствами дыхания и сердечно-сосудистой деятельности. В связи с этим заслуживают внимания попытки ликвидации стойкой остаточной плевральной полости с помощью биологической пломбы. Наиболее эффективной, простой и безопасной является антибактериальная фибринная пломбировка полости, так как фибрин является хорошим стимулятором репаративных процессов, а депо антибиотиков в пломбе предупреждает развитие рецидива эмпиемы, если устранен источник повторного инфицирования плевры (бронхиальные свищи, инородные тела, остеомиелит ребер).
ПИОПНЕВМОТОРАКС.
Пиопневмоторакс - одно из наиболее тяжелых осложнений острых инфекционных деструкции легких, что свидетельствует о нарастании в них воспалительных изменений, приводящих к разрушению кортикального слоя и висцеральной плевры легкого, прорыву гноя и воздуха в плевральную полость.
Частота развития пиопневмоторакса не имеет устойчивой тенденции к снижению и колеблется в широком диапазоне - от 5 до 38%. Вероятность осложнения острых инфекционных деструкции легких пио-пневмотораксом соотносится как 20:1...25:1, возрастая при гангренозных процессах до 5:1.
Этиология. Чаще это осложнение возникает у больных с гангренойили абсцессом легкого, когда неуклонно нарастает воспалительная инфильтрация ткани по периферии очага деструкции. Важное место в развитии и особенностях течения пиопневмоторакса принадлежит возбудителям гнойного процесса в легком. Весьма существенное значение в возникновении пиопневмоторакса имеет вирусная инфекция. Ведущее место по частоте обнаружения занимают: вирус гриппа, PC-вирусы, вирусы парагриппа, аденовирусы.
Особое место в этиологии пиопневмоторакса занимают различныезаболевания, изменяющие нормальное функционирование местных и общих механизмов защиты. К ним относятся такие, как диабет, являющийся фактором, способствующим формированию некроза и нагноения, лейкозы, лучевая болезнь, СПИД,гиповитаминозы, истощение и прочие состояния, снижающие сопротивляемость организма. Прогрессирование гангрены легкого отмечено убольных, получавших ранее по поводу других заболеваний лечение гормональными препаратами
Патогенез. В патогенезе пиопневмоторакса выделяют несколько ведущих факторов:
внезапное массивное поступление гноя и воздуха в плевральную полость с быстрым развитием в ней выраженного воспаления; коллапс части или всего пораженного деструктивным процессом легкого;нарушение дренажной функции и проходимости бронхов в зоне деструкции легкого; формирование постоянного или временного сообщения очага гнойной деструкции с плевральной полостью; прогрессирующее ухудшениетечения деструктивного процесса в очаге нагноения в легком; появление дополнительных осложнений в виде легочного кровотечения или кровохарканья, аспирационной пневмонии противоположноголегкого, нарастающей эндоинтоксикации.
Клиническая картина и диагностика. Клинические проявления пиопневмоторакса разнообразны и характеризуются выраженностью инфекционного процесса в зоне деструкции в легком и в плевральной полости. Среди них выделяют ряд ведущих, определяющихся: объемом коллабированного легкого;
обширностью инфицирования плевральной полости гнойным содержимым;
наличием или отсутствием клапанного механизма в патологическом сообщении между плевральной полостью и воздухоносными путями;
динамикой (нарастанием илиразрешением) деструктивных изменений в пораженном легком.
С учетом этих признаков наиболее обобщающую клиническую классификацию пиопневмоторакса ввел СИ. Спасокукоцкий. Она выделяет три основные варианта его развития:
1)острый (бурно протекающий);
2)мягкий; 3) стертый.
Характерные признаки, появляющиеся в момент прорыва гнойникалегкого в плевральную полость, чаще всего дают возможность достаточноточно определить время возникновения пиопневмоторакса. При этом убольных появляется интенсивная боль в груди со стороны пораженного легкого, возникают кашель и одышка. Быстро ухудшается общее состояние, отмечаются беспокойство, стремление изменить, принять вынужденное положение, при котором облегчается дыхание и уменьшается боль в груди. Вследствие опорожнения содержимого полости деструкции в плевральную полость нередкообращает на себя внимание заметное уменьшение до этого эпизода общего количества отделявшейся с кашлеммокроты.
При клапанном пиопневмотораксе нарушения дыхания чаще всего нарастают особенно быстро, стремительно. Больные становятся беспокойны, «ловят ртом» воздух, частота дыхания достигает 35-40 в минуту. Патогномоничным признаком напряженного клапанного пиопневмоторакса является возникновение и нарастание так называемого газового синдрома - распространения воздуха из плевральной полости на клетчаточные пространства груди и других областей. При этом лицо больных приобретает шарообразную форму, глазные щели полностью закрываются ввиду скопления воздуха под кожей. Далее подкожная эмфизема распространяется на туловище, живот, мошонку и нижние конечности. Требуются экстренные лечебные мероприятия, промедление с которымиможет стоить больным жизни.
Диагностика пиопневмоторакса часто непроста, особенно при его ограниченных формах и стертых клинических проявлениях. Физикальные приемы обследования больных сохраняют здесь важное значение, а при развитии тотальногои особенно напряженного клапанного пиопневмоторакса становятся ведущими в распознавании этого тяжелого осложнения инфекционных деструкции легких.
Наиболее информативным в диагностике и всесторонней характеристике пиопневмоторакса является лучевое исследование. Начинаться оно должно с выполнения рентгенограмм в стандартных проекциях (прямой и"боковой), дополняемых многопроекционным и полипозиционным просвечиванием: при вертикальном положении больного с наклонами туловища в разные стороны; при горизонтальном положении, лежа на спине, на здоровом и больном боку, в том числе с использованием латерографии.
Достоверные данные могут быть получены при рентгенологическим исследовании с контрастированием - плеврографии.
Во всех сложных для диагностики случаях, для точного ответа на интересующие вопросы показано проведение КТ, которая является единственным лучевым методом, позволяющим преодолеть возникающиетрудности.
Мероприятия общего воздействия направлены на устранение боли, защиту пораженных отделов легкого, нормализацию расстройств дыхания,сердечно-сосудистой деятельности, волемических нарушений. Они включают в себя использование средств, повышающих сопротивляемость, иммунореактивность организма.
Местное лечение больных пиопневмотораксом включает в себя:
устранение патологического сообщения бронха с плевральнойполостью; ликвидацию инфекционногопроцесса в плевральной полости и в легком.
В зависимости от особенностей этих взаимосвязанных расстройствприемы оказания специализированной помощи включают в себя какплевральные пункции, так и сложные оперативные вмешательства.
Во всех случаях лечение пиопневмоторакса начинают с плевральной пункции и завершают дренированием плевральной полости путем торакоцентеза. Такой подход обеспечивает возможность надежного и наиболее полного ее освобождения от патологического содержимого и, что особенно важно, многократного на протяжении суток фракционного промывания лекарственными растворами.Создание в плевральной полости с помощью вакуумного аппарата, подключенного к дренажу, постоянногодозированного разрежения позволяет расправить пораженное деструктивным процессом легкое, когда диаметр отверстия, соединяющего бронх с плевральной полостью, невелик.
Оперативные вмешательства. Основное место в оперативном лечении больных с инфекционными деструкциями легких, осложненными пиопневмотораксом, получили менее травматичные хирургические вмешательства, предпринимаемые в плановом порядке. Торакостомия - открытое дренирование плевральной полости. Торакостомия дает возможность значительно уменьшить и даже ликвидировать острые воспалительныеизменения, устранить или значительно сократить сообщение бронха с плевральной полостью. В последующем устраняют остаточную плевральную полость, восстанавливают грудную стенку.
Декортикация легкого - освобождение его от фибринозных напластований и шварт, препятствующих полному расправлению, направлена на восстановление воздушности всех его отделов. При этом если нагноение в плевральной полости поддерживается бронхиальным свищом вочаге хронического воспаления, обычно предпринимают частичнуюрезекцию легкого в пределах неизмененных тканей.
Торакопластику выполняют для устранения остаточной плевральной полости сближением декостированной части грудной стенки с неподвижной «сковывающей» легкое висцеральной плеврой.
30. Эмпиема плевры
Эмпиемой называется скопление гноя в полостях организма. Воспаление плевральной полости, при котором скапливающийся в ней экссудат носит гнойный характер, называется эмпиемой плевры.
Эмпиемы классифицируются по локализации и протяженности воспаления на ограниченные и неограниченные. Ограниченные эмпиемы по локализации делятся на апикальные (в области верхушки легкого), базальные (в области диафрагмальной поверхности легкого), медиастинальные (проецирующиеся на медиальную поверхность легкого, обращенную к средостению), пристеночные (проецирующиеся на латеральную поверхность легкого). Неограниченные делятся на тотальные, субтотальные и малые.
Острая эмпиема сопровождается наличием общих и местных симптомов. Начало заболевания острое: появляется лихорадка, температура поднимается до значительных величин. Неограниченная эмпиема сопровождается появлением симптомов интоксикации. Вовлечение в процесс плевры приводит к появлению боли в груди, усиливающейся при глубоком вдохе. Нередко появляются жалобы на кашель с отделением небольшого количества мокроты, симптомы дыхательной недостаточности. При осмотре определяется выраженный диффузный серый цианоз, больные часто принимают вынужденное положение с приподнятым изголовьем кровати или сидя. При осмотре непосредственно грудной клетки отмечают асимметрию при дыхании здоровой и больной половины грудной клетки. При определении голосового дрожания над областью воспалительного выпота оно резко снижено или не определяется, перкуссия выявляет тупой перкуторный звук. Над поджатым экссудатом легким определяется тимпанический перкуторный звук. Аускультация над гнойным отделяемым выявляет отсутствие дыхательных шумов, над поджатым легким определяется жесткое дыхание. Общий анализ крови позволяет выявить общевоспалительные изменения – повышение СОЭ, лейкоцитоз со смещением лейкоцитарной формулы влево, иногда отмечают снижение уровня гемоглобина. В биохимическом анализе крови – гипопротеинемия, гипоальбуминемия, диспро-теинемия. Область скопления гноя определяется на рентгенограмме как гомогенное затемнение, массивный выпот можно заподозрить на основании наличия косой границы тени, соответствующей перкуторно определяемой линии Эллиса-Дамуазо-Соколова.
Лечение заболевания делится на консервативные и хирургические методы. Это плевральная пункция, обеспечивающая как диагностический, так и лечебный эффект. Помимо пассивного, различают активный метод промывания плевральной полости – плевральный лаваж. Желательно принимать витаминные препараты, биогенные стимуляторы, например настойку женьшеня, лимонника. Диагностировав эмпиему плевры, необходимо незамедлительно начать антибиотикоте-рапию: вначале антибиотиками широкого спектра действия, после уточнения чувствительности микроорганизмов назначить необходимый антибиотик с соблюдением принципов терапии антибиотиками.
При эмпиеме плевры происходит воспаление плевральных листков. Образуется гнойный экссудат в области плевры. Так называемая разновидность . Гнойный выпот скапливается между висцеральным и париетальным листками плевры.
Следует также отметить, что течение болезни может быть острым, подострым и хроническим. Острая стадия характеризуется течением болезни до одного месяца. Подострая стадия характеризуется патологическим процессом, протекающим до трех месяцев. Хроническая стадия болезни характеризуется длительным течением.
В зависимости от наличия в полости плевры жидкости различают гнойный, гнилостный, смешанный тип эмпиемы плевры. Среди возбудителей заболевания различают:
- стрептококки;
- стафилококки;
- пневмококки;
- микобактерии туберкулеза;
- инфекция.
Что это такое?
Эмпиема плевры – тяжелый патологический процесс в плевральной полости. В том числе можно отметить, что данный процесс либо односторонний, либо двусторонний. Односторонний патологический процесс связан с поражением плевры в одной области. При двустороннем процессе поражаются более одной доли плевры.

Эмпиема плевры может иметь название пиоторакса. То есть это обозначает наличие гнойного процесса. Пиоторакс может быть закрытым и открытым. Закрытый тип пиоторакса не соприкасается с внешней средой.
Тогда как открытый тип пиоторакса связан с наличием свищей. То есть область открыта для соприкосновения с окружающей средой. Отсюда могут попадать в область плевры различные инфекционные агенты.
Причины
В большинстве случаев эмпиема плевры является следствием различных гнойных заболеваний. В том числе следует отметить вторичный процесс патологического воздействия на плевру. Возникает эмпиема плевры вследствие следующих болезней:
- бронхоэктаз;
Также эмпиема плевры может быть следствием абсцесса легкого. Причина эмпиема плевры связана с наличием кист легких. Играет роль и развившийся туберкулез легких. В некоторых случаях причинам эмпиемы легких становятся следующие заболевания:
- спонтанный ;
- остеомиелит ребер;
Бывает, что гнойный процесс распространяется из различных очагов. Например, имеет место острый аппендицит, ангина. Нередко эмпиема плевры связана с травмами легких. В том числе имеют значение разрывы пищевода.
Отмечают также послеоперационную эмпиему легких. В данном случае она возникает вследствие резекции легких, пищевода. Могут играть немаловажную роль в развитии болезни операции на грудной клетке.
Симптомы
Каковы же клинические признаки эмпиемы плевры? К симптомам данного заболевания относят воспалительные реакции. Преимущественно с явлениями озноба, высокой температуры тела. Также при остром патологическом процессе различают следующую симптоматику:
- обильное потоотделение;
- одышка;
- тахикардия;
- цианоз губ.
В том числе у больных выражен интоксикационный период заболевания. В данном случае это выражается следующим образом:
- слабость;
- отсутствие аппетита;
- вялость;
- апатия.
Если процесс одностороннего характера, то болевые ощущения характерны для определенной стороны плевры. Боль усиливается при дыхании, движении, кашлевом рефлексе. Боль распространяется в лопатку, верхнюю половину живота.

Если эмпиема закрытого типа, то кашель сухой. Больной при данном заболевании занимает определенное положение. Данное положение больного следующее:
- полусидя;
- упор на руки;
- руки расположены позади туловища.
Больной, при эмпиеме плевры похудевший, также уменьшается мышечная масса тела. Нередко у больного возникает некоторая отечность. Дистрофия характерна и для некоторых внутренних органов. Данными внутренними органами являются:
- печень;
- миокард;
- почки.
Осложнением болезни является образование тромбов. Тромбы непосредственно приводят к летальным исходам. Если не вылечивать острый патологический процесс, то он перерастет в хроническую стадию.
Более подробно на сайте: сайт
Данный сайт является ознакомительным!
Диагностика
Диагностика эмпиема плевры основана на осмотре больного. Также важно проведение комплексного лабораторного и инструментального исследования. В том числе актуален сбор анамнеза. Он предполагает Наличие сведений о заболевании. А именно, установление возможных причин. Коими являются инфекционные процессы в различных органах и системах.
Врач осматривает больного по внешним признакам. Ведь типичным признаком болезни является сколиоз, изгиб позвоночника в здоровую сторону. В том числе явным признаком болезни является опущенное плечо и выступающая лопатка.

Большое значение имеет перкуссия. Обычно перкуссионный звук притуплен на стороне гнойного поражения. Имеет значимость и аускультация. В данном случае дыхание на стороне пиоторакса ослабленное.
Диагностика включает и рентгенографию. При этом обнаруживается затемнение интенсивного характера. Дополнительным методом диагностики является плеврография. В данном случае вводится контрастное вещество в плевральную полость.
Для исключения более тяжелой патологии легких проводятся дополнительная диагностика. Она включает следующие диагностические методы:
Высокую диагностическую информативность имеет ультразвуковая диагностика плевральной полости. Она позволяет обнаружить небольшое количество экссудата. Выполняется и плевральная пункция. Плевральная пункция призвана обнаружить гнойный процесс.
Если же имеет значение возбудитель заболевания, то показано бактериологическое исследование. Оно обнаруживает возбудителя гнойного процесса. В том числе позволяет уточнить причину эмпиемы плевры.
Профилактика
Предупредить эмпиему плевры возможно. Однако решающим методом профилактики является метод антибиотикотерапии. Преимущественно осуществляется антибиотикотерапия инфекционных процессов. Инфекции могут быть легочными и внелегочными.
Если имеет место послеоперационная эмпиема плевры, то обязательно следует придерживаться методов асептики. Асептика призвана предупредить распространение гнойных процессов. Особенно это касается грудной области.
Важнейшим профилактическим мероприятием является повышение местного иммунитета. Иммунитет организма значителен при распространении гнойных процессов. Поэтому прибегают к некоторым мероприятиям:
- здоровый образ жизни;
- правильное питание;
- закаливание организма;
- исключение стрессов;
- физическая активность.
Соблюдение данных мероприятий позволяет укрепить иммунную систему организма. А также способствует снижению риска гнойных заболеваний. Коими является эмпиема плевры.
Профилактика эмпиемы плевры направлена на исключение травматического поражения легких. В том числе исключение поражений грудной полости. Профилактика также включает применение диспансерного наблюдения. Особенно, если у больного есть хроническая патология.
Если воспаляется чревообразный отросток – аппендикс, то необходимо срочно прибегнуть к операции. Иначе болезнь усложниться проникновение гнойного очага в область плевры. В том числе следует вылечить бактериальное поражение глотки. Так как ангина также может привести к эмпиеме плевры.
Даже перикардит может вызвать эмпиему плевры. Поэтому необходимо, вовремя вылечивать патологический процесс в сердечнососудистой системе. Перикардит – это воспаление оболочки сердца. Необходимо избегать осложнений, связанных с данной патологией.
Самой распространенной причиной является туберкулез легких. Поэтому необходимо избегать рисков осложнений, связанных с туберкулезом. Преимущественно вылечивание туберкулеза на начальной стадии позволяет исключить тяжелые последствия.
Лечение
Лечебный процесс при эмпиеме плевры направлен на опорожнение плевральной полости. Это необходимо сделать с гнойным содержимым. Проводят непосредственно дренирование области плевры. В том числе уместно вакуум-аспирация гноя.
Также в плевральную полость вводят антибиотики. Для непосредственного уничтожения возбудителя заболевания. Лечебное мероприятие может быть связано с проведением бронхоскопии. Инструментальная бронхоскопия позволяет улучшить симптоматику заболевания.

Если уничтожить гнойный процесс, то это способствует уменьшению интоксикации. Ликвидируется полость пораженной плевры. В том числе назначается общая медикаментозная терапия. Она включает следующие мероприятия:
- применение цефалоспоринов;
- применение аминогликозидов;
- применение фторхинолонов.
Важным лечебным методом эмпиемы плевры является иммунокорригирующая терапия. В том числе лечение направлено на применение витаминов. Иногда требуется переливание препаратов плазмы.
Если гнойный процесс рассасывается, то применяются физиопроцедуры. Преимущественно больным назначают:
- дыхательная гимнастика;
- лечебная физкультура;
- массаж грудной клетки.
Если формируется хронический процесс эмпиемы плевры, то показано хирургическое вмешательство. Например, проведение закрытого бронхоплеврального свища. Обязательно применяется открытое дренирование.
У взрослых
Эмпиемы плевры у взрослых может быть следствием попадания инфекции извне. Например, вследствие ранения. При различных заболеваниях инфекция может попадать гематогенным путем. У ослабленных людей эмпиемы может быть следствием злокачественного поражения.
В случае с туберкулезом легких эмпиема плевры является следствием проникновения микобактерии туберкулеза. Микобактерия туберкулеза имеет широкое распространение. Причиной эмпиемы плевры у взрослых может стать перитонит. Частым возбудителем заболевания у взрослых является стрептококк.

Течение эмпиемы плевры у взрослых может быть хроническим, либо острым. Чаще всего острый процесс эмпиемы плевры переходит в хроническую стадию. Требуется срочная госпитализация больного.
Осложнением болезни у взрослых людей является гнойный перикардит. Или же гнойный перитонит. Если процесс существует длительно, а именно гнойное поражение сосуществует в плевральной полости, то это ведет к следующим последствиям:
- летальный исход;
- сепсис;
Эмпиемы плевры у взрослых наблюдается в любой возрастной категории. Даже у пожилых людей эмпиема плевры сопровождается различными нарушениями. В большинстве случаев симптомами эмпиемы плевры у взрослых являются следующие признаки:
- повышение температуры тела;
- болевые ощущения;
- кашель;
- отечность;
- слабость;
- истощение.
Наиболее тяжело процесс протекает у ослабленных людей. Например, при тяжелых поражениях легких. В данном случае прослеживается летальность. Требуется оказание неотложной помощи для предотвращения осложнений.
У детей
Эмпиемы плевры у детей является чаще всего следствием пневмонии. А значит, возбудителем эмпиемы плевры является пневмококк. В том числе этиология заболевания у детей связана со следующими болезнями:
- туберкулез;
- ангина;
- острый аппендицит.
Причинами эмпиемы плевры у детей могут стать травмы легкого. В том числе послеоперационные осложнения. Самым тяжелым по этиологии и диагностики является смешанный тип эмпиемы плевры. Симптоматика болезни у детей следующая:
- ознобы частого характера;
- повышение температуры тела;
- учащение сердечного ритма;
- одышка;
- снижение веса;
- потеря аппетита.
Нередко у детей развивается отечность. Возникает постоянный кашель. Если болезнь существует длительное время, то это приводит к формированию хронических очагов инфекции.
У детей при эмпиеме плевры высокая вероятность летального исхода. Именно поэтому необходимо, вовремя диагностировать болезнь. Но избежать следующих осложнений практически невозможно:
- дистрофия печени;
- дистрофия почек;
- сердечная недостаточность;
- появление свищей;
- сепсис.
Обязательно необходимо родителям срочно обратиться к специалисту. Если у ребенка имеются вышеуказанные признаки, то врачебная помощь не заменима. Хороша методика диспансеризации. Причем ежегодно ребенок должен проходить обследования!
Прогноз
При эмпиеме плевры прогноз чаще неблагоприятный. Это, прежде всего, связано с тяжелыми течениями болезни. В том числе с различными осложнениями.
Если гнойный процесс удалость предотвратить, то прогноз улучшается. Но помимо этого мероприятия важно укрепить иммунную защиту. А также исключить основное заболевание.
На прогноз при эмпиеме плевры оказывает влияние образ жизни больного. При корректировании образа жизни риск проникновения инфекции снижается. А значит, болезнь имеет низкий процент осложнений.
Исход
При эмпиеме плевры летальность высокая. Это связано с наличием осложнений. Данными осложнениями является сепсис, сердечная недостаточность, образование свищей. Поэтому необходимо как можно быстрее поставить диагноз и приступить к лечению.
Если острый процесс при эмпиеме плевры переходит в хроническую стадию, то исход неблагоприятный. Хроническая стадия болезни лечиться довольно длительно и сложно. При этом имеет значение основное заболевание, повлекшее развитие эмпиемы плевры.
При устранении основного заболевания исход улучшается. Однако, если основная болезнь наиболее тяжелая, то состояние больного редко улучшается. Даже лечебный процесс в данной ситуации является бесполезным.
Продолжительность жизни
Длительность жизни при эмпиеме плевры значительно снижается. Это, прежде всего, связано с тяжелыми осложнениями. Остановить течение гнойного плеврита практически невозможно. А при образовании свищей гнойных процесс принимает тяжелейшую форму.
Острое течение плеврита при оказании должной помощи и назначенного лечения можно исправить. Если острое течение эмпиемы плевры перешло в хроническое течение, то исправить положение сложнее. Так как хронический процесс может продолжаться всю жизнь.
Обязательно необходимо исключить самолечение. Только лечение по назначению врача способствует налаживанию процесса заболевания. В том числе лечение под контролем врача способно продлить жизнь больному.