Catad_tema Мочеполовые инфекции - статьи
Применение метронидазола, тинидазола, ниморазола, тенонитрозола, орнидазола в лечении больных с хроническим урогенитальным трихомониазом
В.М. Kрасовский
Институт урологии АМН Украины (Kиев)
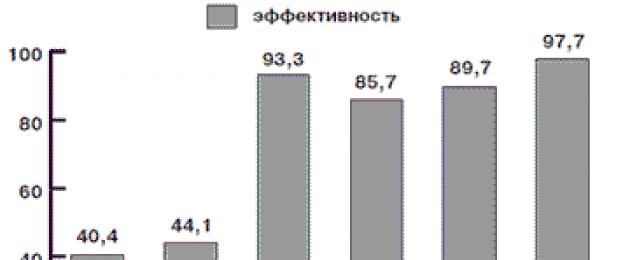
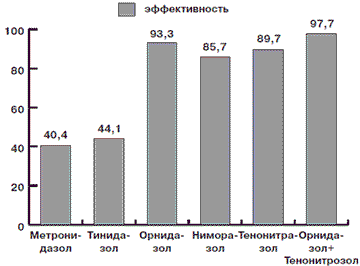
Изучена сравнительная эффективность использования препаратов Метронидазола, Тинидазола, Ниморазола, Тенонитрозола, Орнидазола в лечении 126 больных урогенитальным трихомониазом. Эффективность Метронидазола составила 40,4%, Тинидазола – 44,1%, Ниморазола – 85,7%, Тенонитрозола – 89,7%, Орнидазола – 93,3%, Орнидазола + Тенонитрозола – 97,7%. Препараты отличаются различной переносимостью и количеством побочных эффектов: Метронидазол – 23,3%, Тинидазол – 25%, Нимора-зол – 12,5%, Тенонитрозол – 12%, Орнидазол – 9,1%, Орнидазол + Тенонитрозол – 9,1%. Лучшие результаты получены в группах пациентов, которые получали: Орнидазол (93,3%), Тенонитрозол (89,7%), а также комбинация их последовательного применения Орнидазол + Тенонитрозол (97,7%). Результаты исследования можно использовать в клинической практике.
Kлючевые слова: хронический урогенитальный трихомониаз, лечение, Метронидазол, Тинидазол, Ниморазол, Тенонитрозол, Орнидазол.
Research of comparative efficiency of application of metronidazolum, tinidazolum, nimorazolum, tenonitrazolum, ornidazolum in treatment of patients with chronic urogenital trichmoniasis. V.M. Krasovsky
The comparative is studied efficiency of the use of preparations of Metronidazolum, Tinidazolum, Nimorazolum, Tenonitrazolum, Ornidazolum in treatment of patients with chronic urogenital trichmoniasis for 126 patients. Efficiency of Metronidazolum was 40,4%, Tinidazolum – 44,1%, Nimorazolum - 85,7%, Tenonitrazolum - 89,7%, Ornidazolum - 93,3%, Ornidazolum + Tenonitrazolum - 97,7%. Preparations differ different bearableness and amount of side effects: Metronidazolum - 23,3%, Tinidazolum - 25%, Nimorazolum - 12,5%, Tenonitrazolum - 12%, Ornidazolum - 9,1%, Ornidazolum + Tenonitrazolum - 9,1%. The best results are got in groups which got: Ornidazolum (93,3%), Tenonitrazolum (89,7%), and also combi nation of their successive application of Ornidazolum + Tenonitrazolum (97,7%). Research results can be recommended for the use in clinical practice.
Keywords: chronic urogenital trichmoniasis, treatment, Metronidazolum, Tinidazolum, Nimorazolum, Tenonitrazolum, Ornidazolum.
В последние десятилетия трихомониаз получил широкое распространение. Чаще всего это заболевание диагностируют у мужчин и женщин молодого возраста – от 16 до 35 лет, из которых большой процент больных составляют лица с другими венерическими заболеваниями и те, кто часто меняют половых партнеров .
Заражение трихомониазом происходит в основном половым путем, бытовым путем (плавая в бассейне или реке, в душе, в сауне) заразиться практически невозможно. Однако в сперме, моче и воде возбудитель остается жизнеспособным в течение 24 ч. У больных или у тех, кто перенес эту инфекцию, вырабатываются сывороточные и секреторные антитела, которые указывают на возбудителя, но иммунитет в отношении трихомонадной инфекции не развивается .
К главным особенностям заболевания следует отнести то, что возбудитель очень легко передается человеку, имевшему половую связь с инфицированным; наличие на поверхности микроорганизмов гиалуронидазы, каталазы, амилазы; способность повторять рельеф эпителиальной клетки и проникать в клетку хозяина; способность защититься от разрушительного действия организма с помощью фиксации на своей поверхности антитрипсина; наличие прямой зависимости вирулентности урогенитальных трихомонад от их гемолитической активности; способность прикрепляться к лейкоцитам, эритроцитам, эпителиальным клеткам за счет гликопротеида.
Выделяют несколько форм трихомониаза: свежая острая, подострая, торпидная; хроническая; трихомонадоносительство. Хроническая форма заболевания характеризуется малосимптомным течением, когда с момента заражения прошло более 2 мес. Периодические обострения могут быть спровоцированы снижением сопротивляемости организма, чрезмерным употреблением алкоголя, изменением рН содержимого мочеиспускательного канала. Трихомонадоносительство – форма заболевания, при которой отсутствуют какие-либо симптомы .
Трихомониаз – многоочаговое заболевание. По данным Всемирной организации здравоохранения (1995), только у 10,5% больных трихомониаз протекает как моноинфекция, в 89,5% случаев выявляются смешанные трихомонадные инфекции в различных комбинациях: с микоплазмами – 47,3%; с гонококками – 29,1%; с гарднереллой – 31,4%; с уреаплазмой – 20,9%; с хламидиями – 20%; с грибами – 15%.
Диагностика трихомониаза осуществляется на основании клинических признаков и результатов лабораторных исследований. Для получения более точного результата используют сразу несколько методов, а материал для изучения берут из различных очагов воспаления. Применяют следующие лабораторные методы: латекс-агглютинация (используют для выявления трихомонадоносительства); культуральные (используют для диагностики атипичных форм); иммунологические; микроскопия нативного препарата (позволяет по грушевидной или овальной форме, а также характерным движениям микроорганизма определить наличие трихомонады); микроскопия окрашенного препарата (дает возможность проводить исследования, когда материал взят достаточно давно); люминесцентная микроскопия (основан на свечении микроорганизма в ультрафиолетовых лучах). Самый точный и современный метод – ДНK (ПЦР)-диагностика. Для ее проведения из биологического материала извлекают генетически уникальный кусочек ДНK микроорганизма. Все возможные ошибки данного метода составляют 5%. Этот метод отличается не только точностью, но и скоростью выполнения (1–2 дня) .
Лечение трихомониаза назначают обязательно после осмотра и лабораторного обследования с учетом количества очагов инфекции, тяжести заболевания и индивидуальных особенностей пациента. Кроме того, лечение трихомониаза по требованиям ВОЗ проводят всем половым партнерам, если у одного из них обнаружена инфекция (трихомонада). Особенностью заболевания является наличие множества очагов инфекции. Учитывая этот факт, больным назначают комплексную терапию, включающую: прротивопротозойные препараты; антибактериальные препараты; местное лечение; этиотропные методы; витамины; биостимуляторы; иммунокоррегирующие методы; симптоматическое лечение; гепатопротекторы; противогрибковые препараты. На фоне лечения половая жизнь и прием алкоголя не рекомендуются . Выбор тактики лечения следует осуществлять индивидуально, с учетом клинико-анамнестических данных.
Лечение острой формы: этиотропная терапия; антибактериальные препараты по индивидуальным показаниям; ферменты, улучшающие пищеварение; витаминотерапия; противотрихомонадные препараты для местного применения в очагах воспаления. По окончании этиотропной терапии рекомендуется провести курс антиоксидантной терапии (перорально и местно) в сочетании с гепатопротекторными средствами.
Лечение хронической формы:
- Подготовительный этап: лекарственные средства, повышающие общий и/или местный иммунитет (по показаниям); витаминотерапия; антиоксиданты; местное лечение очагов поражения.
- Базисная терапия: противотрихомонадные препараты; антибактериальные препараты по показаниям; иммуномодулирующие препараты по показаниям; ферменты, улучшающие пищеварение; протеолитические ферменты; гормонзаместительные препараты (внутрь или местно) по показаниям; антиоксиданты.
- Восстановительная терапия: гепатопротекторы; антиоксиданты - местно; физиотерапевтические процедуры; витаминотерапия.
Первое контрольное обследование у мужчин проводят на 7–10-й день после окончания лечения трихомониаза: пальпаторное обследование предстательной железы и семенных пузырьков, микроскопическое исследование их секрета. Через 1 нед назначают провокацию. Если после провокации трихомонадная инфекция не обнаружена, то на последнее контрольное обследование пациент приходит через 1 мес.
Kритерии излеченности
Различают этиологическое и клиническое выздоровление от трихомониаза. Этиологическое выздоровление: при контрольных обследованиях после курса лечения трихомонады не обнаружены в течение 1–2 мес. у мужчин. Для контрольных обследований применяют культуральные и бактериоскопические лабораторные методы. Kлиническое выздоровление: исчезновение симптомов болезни. Нередко у мужчин после наступления этиологического выздоровления симптомы трихомониаза сохраняются. Посттрихомонадные воспалительные процессы бывают у пациентов с осложненными или хроническими формами болезни .
Этиотропную терапию трихомониаза проводят несколькими препаратами: это метронидазол, тинидазол, ниморазол, тенонитрозол, орнидазол, секнидазол, флюнидазол, карнидазол. Первых пять препаратов зарегистрированы и их применяют в Украине.
Лекарственная резистентность, ее механизмы и клиническое значение
В последние годы у микроорганизмов все чаще вырабатывается лекарственная резистентность к различными препаратам в связи с неконтролируемым, недостаточно интенсивным или длительным лечением, самолечением. Частота развития резистентности и уровень устойчивости существенно различаются в зависимости от вида микроорганизма, химического состава препарата, эффективности применяемых доз и схем лечения.
Развитие устойчивости связано в первую очередь со снижением активности нитроредуктаз микробной клетки и соответственно со снижением внутриклеточной биотрансформации препаратов. В результате уменьшается образование комплексов с ДНK, снижаются процессы образования свободных радикалов и концентрация цитотоксических продуктов метаболизма. Развитие устойчивости может быть обусловлено также нарушением транспортных систем клетки (снижение проницаемости клеточной стенки у анаэробов и микроаэрофилов и клеточной оболочки у простейших), включая феномен выброса.
Kроме того, главной проблемой в лечении трихомониаза сегодня выступает всевозрастающая резистентность трихомонады к антипротозойным препаратам. Так, согласно исследованиям, проведенным авторами в 1999 г., всего 35% штаммов трихомонад чувствительны к метронидазолу . Согласно другим исследованиям, всего 55% трихомонад чувствительны к тинидазолу . Соответственно изучение изменяющейся чувствительности трихомонад к современным антипротозойным препаратам является актуальной проблемой лечения трихомониаза и микст-инфекций половых путей.
В связи с этим была сделана попытка провести исследование сравнительной эффективности различных противотрихомонадных препаратов.
МАТЕРИАЛЫ И МЕТОДЫ
В отделении сексопатологии и андрологии Института урологии АМН Украины изучали клиническую эффективность различных противотрихомонадных препаратов: Метронидазола, Тинидазола, Ниморазола, Тенонитрозола, Орнидазола у больных хроническим урогенитальным трихомониазом. Кроме того, проводили ретроспективный анализ чувствительности влагалищной трихомонады к различным противопротозойным препаратам и оценивали их эффективность и безопасность.
Под наблюдением находились 370 пациентов с хроническим урогенитальным трихомониазом в возрасте от 21 до 48 лет и длительностью заболевания от 3 мес. до 8 лет. Диагноз урогенитального трихомониаза устанавливали на основании общепринятых принципов с выявлением трихомонад, что подтверждено микроскопией окрашенных мазков, исследованием нативного препарата, культуральным методом, а также методом ПЦР.
Все больные были разделены на группы:
1-я группа (52 пациента) получала в качестве противотрихомонадного препарата Метронидазол в стандартной дозе на протяжении 10 дней.
2-я группа (43 пациента) – Тинидазол по 0,5 г 4 раза в день с интервалом 15 мин 2 дня.
3-я группа (49 мужчин) – Орнидазол по 0,5 г 2 раза в день на протяжении 10 дней.
4-я группа (56 мужчин) – Ниморазол по 0,5 г 2 раза в день на протяжении 6 дней.
5-я группа (126 мужчин) – Тенонитрозол по 0,25 г 2 раза в день на протяжении 8 дней.
6-я группа (44 мужчин) – Орнидазол по 0,5 г 2 раза в день на протяжении 10 дней и Тенонитрозол по 0,25 г 2 раза в день на протяжении 8 дней.
С целью коррекции иммунного статуса назначали индуктор интерферона растительного происхождения кагоцел; как гепатопротектор использовали препарат легалон – 140 мг в день стандартных доз на курс лечения. Для получения антибактериального эффекта (ввиду наличия TANK-функции у трихомонады) назначали препарат группы макролидов кларитромицин в дозе по 500 мг 2 раза в сутки на протяжении 10 дней; пациенты также получали симптоматическое и физиотерапевтическое лечение.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЙ И ИХ ОБСУЖДЕНИЕ
Результаты комплексного курсового лечения пациентов в номинации «клиническое выздоровление» через 30 дней после окончания лечения приведено в табл. 1.
Таблица 1. Эффективность этиотропной терапии урогенитального трихомониаза различными препаратами
| Клиническая группа | Препарат | Количество больных | Клиническое выздоровление (абс. число) | Клиническое выздоровление, % |
| 1-я | Метронидазол | 52 | 21 | 40,4 |
| 2-я | Тинидазол | 43 | 19 | 44,1 |
| 3-я | Орнидазол | 49 | 45 | 93,3 |
| 4-я | Ниморазол | 56 | 48 | 85,7 |
| 5-я | Тенонитрозол | 126 | 113 | 89,7 |
| 6-я | Орнидазол + Тенонитрозол | 44 | 43 | 97,7 |
Результаты микроскопии секрета предстательной железы и молекулярно-генетического исследования соскоба слизистой оболочки мочеиспускательного канала мужчин в динамике приведено в табл. 3.
Таблица 3. Результаты микроскопии секрета предстательной железы при этиотропной терапии урогенитального трихомониаза различными препаратами
| Клиническая группа | Препарат | Количество больных | Микроскопия секрета ПЖ | ПЦР |
| 1-я | Метронидазол | 52 | 18 (34,6%) | 21 (40,4%) |
| 2-я | Тинидазол | 43 | 16 (37,2%) | 19 (44,1%) |
| 3-я | Орнидазол | 49 | 44 (89,8) | 45 (93,3%) |
| 4-я | Ниморазол | 56 | 44 (78,5%) | 48 (85,7%) |
| 5-я | Тенонитрозол | 126 | 121 (88,0%) | 113 (89,7%) |
| 6-я | Орнидазол + Тенонитрозол | 44 | 43 (97,7%) | 43 (97,7%) |
Kак видно из приведенных данных, лучшие результаты получены при использовании метода ПЦР в группах пациентов, которые получали: Орнидазол (93,3%), Тенонитрозол (89,7%), а также их комбинацию последовательного применения Орнидазол + Тенонитрозол (97,7%). Метод микроскопии показал несколько худшие результаты по всем группам пациентов, что обусловлено субъективностью самого метода и свойством мимикрии трихомонады. Но эффективность лечения в тех же группах была выше.
При проведении ретроспективного анализа чувствительности влагалищной трихомонады к различным противопротозойным препаратам оценивали их эффективность. Был проведен анализ культуральных посевов трихомонад с подбором чувствительности к антипротозойным средствам у 243 пациентов, которую определяли по проценту выявления высокой чувствительности к препарату (чистая зона 20 мм и более вокруг диска или отсутствие возбудителя в чашке с препаратом). Высокой чувствительностью обладал препарат в случае наличия этих показателей в более чем 75% культуральных посевах, средний - от 50 до 75%, низкий - менее 50%. Результаты представлены на рис. 1.
Рис 1. Процент высокой чувствительности трихомонады к различным препаратам
Кроме того, нами была оценена эффективность лечения различными препаратами больных, основываясь на полной эрадикации возбудителя, на что указывает молекулярно-генетический метод. Данные приведены на рис. 2.
Рис. 2. Эффективность терапии трихомониаза различными препаратами
При определении количества побочных явлений при использовании различных противопротозойных препаратов выявлены результаты, которые приведены на рис. 3.
Рис. 3. Количество побочных явлений при использовании различных противопротозойных препаратов

ВЫВОДЫ
1. При изучении клинической эффективности различных противотрихомонадных препаратов у больных хроническим урогенитальным трихомониазом выявлено, что эффективность (по критерию эрадикации трихомонады) Метронидазола составила 40,4%, Тинидазола - 44,1%, Ниморазола -85,7%, Тенонитрозола - 89,7%, Орнидазола - 93,3%, Орнидазола + Тенонитрозола - 97,7%. ЛИТЕРАТУРА
2. Препараты отличаются различной переносимостью количеством побочных эффектов: Метронидазол - 23,3%, Тинидазол - 25%, Ниморазол - 12,5%, Тенонитрозол - 12%, Орнидазол - 9,1%, Орнидазол + Тенонитрозол - 9,1%.
3. Наиболее высокую чувствительность трихомонады выявили к препаратам Орнидазол (73,6%) и Атрикан (84,4%).
4. Лучшие результаты получены в группах пациентов, которые получали: Орнидазол (93,3%), Тенонитрозол (89,7%), а также комбинация их последовательного применения Орнидазол + Тенонитрозол (97,7%). Результаты исследования можно использовать в клинической практике.
1. Адаскевич В.П. Инфекции, передаваемые половым путем. Руководство для врачей. – М.: Медицинская книга, 1999. – 416 с.
2. Иванов О.Л., Ломоносов K.М., Алленов С.Н., Изюмова И.М. Опыт лечения острого трихомонадного уретрита // Российский журнал кожных и венерических болезней. – 1999. – № 3. – С. 57.
3. Ильин И.И. Негонококковые уретриты у мужчин. М.: Медицина, 1991. – 228 с.
4. Kлименко Б.В. Трихомониаз. М.: Медицина. – 1987. – 158 с.
5. Kривошеев Б.Н., Ермаков М.Н., Kриницына Ю.М. Тиберал в терапии урогенитального трихомоноза // Вести дерматол. венерол., 1997. – № 1. – С. 63–65.
6. Мавров И.И. Половые болезни. Руководство для врачей, интернов и студентов. Харьков: Факт. – 2002. – 789 с.
7. Молочков В.А. Урогенитальный трихомониаз и ассоциированные уретрогенные инфекции (эпидемиология, клиника, диагностика, лечение, профилактика). Российский журнал кожных и венерических болезней, 2000. – № 3. – С. 48–56.
8. Скрипкин Ю.K., Шарапова Г.Я., Селисский Г.Д. Болезни, передающиеся при половых контактах. М.: Медицина. – 1985. – 284 с.
9. Arroyo R., Gonzalez-Robles A., Martinez-Palomo A., Alderete J.F. (1993). Signalling of Trichomonas vaginalis for amoeboid transformation and adhesion synthesis follows cytoadherence. Mol. Microbiol., 7: 299–309.
10. Honigberg B. Trihomonads parasitic in humans. Springer – Verl, New York etc, 1990. – 424 p.
11. Kulda J., Vojtechovska M., Tachezy J. et al. Metronidazole resistance of Trichornonas vaginalis as a cause of treatment failure in trichomoni-asis. – A case report // Br. J. Vener. Dis. – 1982. – V. 58. – P. 394–399.
12. van Laarhoven P.H. Trichornonas vagi-nalis, a pathogen of prostatitis // Arch. Chir. Neerl. – 1967. – V. 19. – P. 263–273.
13. Saultz J.W., Toffler W.L. Trichornonas infections in men // Am. Fam. Physician. – 1989. – V. 39. – P. 177–180.
Одной из характерных особенностей АД является клинический полиморфизм, определяющий разнообразие клинических форм заболевания. По мнению А.А. Антоньева и К.Н. Суворовой, АД характеризуется «двойной» клинической картиной (экзематизаци-ей и лихенификацией), в связи с чем и возникают определенные диагностические трудности.
Несмотря на существование до настоящего времени некоторых терминологических разногласий, обсуждение которых представлено в ряде отечественных монографий и на страницах научных журналов, исследователи единодушны в том, что АД начинается в раннем детском возрасте, имеет стадийность течения с возрастными особенностями клинических проявлений.
Официальной общепризнанной классификации АД не существует. На основе многолетних клинических наблюдений, изучения этиологии и имеющихся морфологических данных предлагается рабочая классификация АД у детей, в которой выделены стадии развития, фазы и периоды болезни, клинические формы в зависимости от возраста, распространенность кожного процесса, тяжесть течения, клинико-этиологические варианты (табл. 1).
Таблица 1. Рабочая классификация атопического дерматита у детей
| Категория классификации | Параметры классификации |
| Стадии развития, периоды и фазы болезни | 1. Начальная стадия. 2. Стадия выраженных изменений (период обострения): острая фаза, хроническая фаза. 3. Стадия ремиссии: неполная (подострый период), полная. 4. Клиническое выздоровление. |
| Клинические формы в зависимости от возраста | Младенческая, детская, подростковая |
| Распространенность | Ограниченный, распространенный, диффузный |
| Тяжесть течения | Легкое, средней тяжести, тяжелое течение |
| Клинико-этиологические варианты | С преобладанием пищевой, клещевой, грибковой, пыльцевой и прочих вариантов аллергии |
Согласно представленной классификации, выделяют следующие стадии развития АД: начальную, стадию выраженных изменений на коже, стадию ремиссии и клинического выздоровления.
Начальная стадия
. Развивается, как правило, у детей с экссудативно-катаральным типом конституции, характеризующимся наследственными, врожденными или приобретенными особенностями иммунологических, нейровегета-тивных и метаболических функций, определяющих предрасположенность организма к развитию аллергических реакций.
Наиболее ранними и частыми симптомами поражения кожи в начальной стадии
являются гиперемия и отечность кожи щек, сопровождающиеся легким шелушением. Вместе с этими симптомами могут наблюдаться гнейс (себорейные чешуйки вокруг большого родничка), «молочный струп» (ограниченное покраснение кожи лица и появление на ней корочек желтоватого цвета), преходящая эритема кожи щек, ягодиц. Особенностью начальной стадии заболевания является ее обратимость при условии своевременно начатого лечения с проведением соответствующих элиминационных мероприятий и назначением гипоаллергенной диеты. Именно на этой стадии болезни легче всего добиться обратного развития кожных высыпаний. Сохраняющееся среди педиатров мнение о том, что минимальные изменения на коже пройдут самостоятельно, без лечения, в корне ошибочно.
Стадия выраженных изменений, или период обострения.
Несвоевременное и неадекватное лечение кожных высыпаний (особенно у детей с неблагоприятным преморбидным фоном) приводит к переходу начальной стадии болезни в стадию выраженных изменений на коже, или период обострения (при рецидивах АД).
Клинические формы АД в этой стадии довольно разнообразны и зависят, главным образом, от возраста ребенка. В большинстве случаев дебют заболевания приходится на первый год жизни, однако оно может начаться в любом возрасте. При этом практически всегда период обострения АД проходит острую и хроническую фазы своего развития.
Острая фаза АД
характеризуется, главным образом, микровезикуляцией с развитием корок и появлением чешуек в следующей последовательности: эритема - папулы - везикулы - эрозии - корки - шелушение.
О хронической фазе АД
свидетельствует появление лихенификации, при которой последовательность кожных высыпаний можно представить следующим образом: папулы - шелушение - экскориации - лихенификация.
Стадия ремиссии
. В период ремиссии отмечается исчезновение или значительное уменьшение симптомов заболевания. Ремиссия может быть различной продолжительности - от нескольких недель и месяцев до 5 и более лет. В тяжелых случаях АД может протекать без ремиссии и рецидивировать всю жизнь.
Неполная ремиссия
- уменьшение или ослабление симптомов заболевания. Период неполной ремиссии некоторые авторы называют подострой фазой течения АД.
Полная ремиссия
- исчезновение всех клинических симптомов заболевания.
Клиническое выздоровление. Стадия заболевания, при которой отсутствуют клинические симптомы болезни в течение Ъ и более лет, в зависимости от тяжести течения АД.
Клинические формы АД в зависимости от возраста.
Выделяют младенческую (в возрасте от 2-3 месяцев до 3 лет), детскую (от 3 до 12 лет) и подростковую (от 12 до 18 лет) формы АД.
Младенческая форма (от 2-3 месяцев до 3 лет)
. Заболевание у детей данной возрастной группы имеет характерные признаки: кожа гиперемирована и отечна, покрыта микровезикулами. Наблюдаются экссудация (мокнутие), корки, шелушение, трещины. Поражаются отдельные участки тела. Излюбленная локализация - область лица, за исключением носогубного треугольника. Кожные высыпания могут распространяться на наружную поверхность верхних и нижних конечностей, локтевые и подколенные ямки, запястья, туловище, ягодицы. Субъективно беспокоит зуд кожных покровов различной интенсивности. Дермографизм красный или смешанный.
Детская форма (or 3 до 12 лет)
. В этом возрасте характерны гиперемия (эритема), отек кожи, лихенификация (утолщение и усиление кожного рисунка в результате постоянного расчесывания и растирания кожи). Наблюдаются папулы, бляшки, эрозии, экскориации, геморрагические корочки. Трещины особенно болезненны на ладонях, пальцах и подошвах. Кожные покровы сухие, покрыты большим количеством мелкопластинчатых и отрубевидных чешуек.
Кожные высыпания возникают преимущественно на сгибательных поверхностях конечностей, переднезаднебоковой поверхности шеи, локтевых и подколенных ямках, тыльной стороне кисти. Может наблюдаться гиперпигментация век в результате расчесывания глаз, появление характерной складки кожи под нижним веком (линия Денье-Моргана). Зуд различной интенсивности. Дермографизм белый или смешанный.
Подростковая форма (от 12 до 18 лет) . Характеризуется наличием крупных, слегка блестящих лихеноидных папул, выраженной лихени-фикацией, а также множеством экскориаций и геморрагических корочек в очагах поражения, которые локализуются на лице (периорбитальная, периоральная области), шее (в виде «декольте»), локтевых сгибах, вокруг запястий и на тыльной поверхности кистей. Зуд сильный. Отмечают нарушение сна, невротические реакции. Дермографизм белый, стойкий.
Распространенность кожного процесса . Распространенность кожного процесса оценивается по площади очагов поражения.
Степень тяжести
. При оценке степени тяжести АД в клинической практике учитываются интенсивность кожных высыпаний, распространенность процесса, размеры лимфатических узлов, частота обострений в течение года, продолжительность ремиссии.
Легкое течение АД
. Характеризуется высыпаниями, проявляющимися легкой гиперемией, экссудацией и шелушением, единичными папуло-везикулезными элементами, слабым зудом кожных покровов, увеличением лимфатических узлов до размеров горошины. Частота обострений - 1-2 раза в год. Продолжительность ремиссий - 6-8 месяцев.
АД средней тяжести
. Наблюдаются множественные очаги поражения на коже с достаточно выраженными экссудацией или инфильтрацией и лихенификацией, экскориациями и геморрагическими корками. Зуд умеренный или сильный. Лимфатические узлы увеличены до размеров лесного ореха или фасоли. Частота обострений 3-4 раза в год. Длительность ремиссий - 2-3 месяца.
Тяжелое течение АД
. Тяжелому течению АД свойственны множественные и обширные очаги поражения с выраженной экссудацией, стойкой инфильтрацией и лихенификацией, с глубокими линейными трещинами, эрозиями. Зуд сильный, «пульсирующий» или постоянный. Наблюдается увеличение практически всех групп лимфатических узлов до размеров лесного или грецкого ореха. Частота обострений - 5 и более раз в год. Ремиссия непродолжительная, от 1 до 1,5 месяцев, и, как правило, неполная. В крайне тяжелых случаях АД может протекать без ремиссий, с частыми обострениями.
Степень тяжести АД в европейских странах оценивается по шкале SCORAD (Scoring of Atopic Dermatitis), которая разработана Европейской рабочей группой. По мнению большинства исследователей, она позволяет объективно оценить степень тяжести АД . Система SCORAD учитывает следующие показатели: (А) распространенность кожного процесса, (В) интенсивность клинических проявлений и (С) субъективные симптомы (Подродное описание системы SCORAD можно найти на сайте в разделе Методические пособия - Прим. ред. ).
Пищевая аллергия
. АД характеризуется возникновением кожных симптомов после употребления пищевых продуктов, к которым повышена чувствительность (коровье молоко, злаки, яйцо, морепродукты, овощи и фрукты яркой красной или оранжевой окраски и т. д.). Положительная клиническая динамика наблюдается, как правило, при назначении элиминацион-ной диеты.
Клещевая сенсибилизация
. АД характеризуется тяжелым, непрерывно рецидивирующим течением, круглогодичными обострениями и усилением зуда кожных покровов в ночное время. Улучшение состояния наблюдается при прекращении контакта с клещами домашней пыли: смене места жительства, госпитализации. Элиминационная диета не дает выраженного эффекта.
Грибковая сенсибилизация
. Обострения АД связаны с приемом пищевых продуктов, обсемененных спорами грибов Alternaria, Aspergillus, Mucor, Candida, или продуктов, в процессе изготовления которых используются плесневые грибы. Обострению также способствуют сырость, наличие плесени в жилых помещениях, назначение антибиотиков (особенно антибиотиков пенициллинового ряда). Для грибковой сенсибилизации характерно тяжелое течение болезни с возникновением обострений осенью и зимой.
Пыльцевая сенсибилизация
. Обострение АД, обусловленного пыльцевой сенсибилизацией, возникает в разгар цветения деревьев, злаковых или сорных трав. У этих больных обострение заболевания может возникать также в связи с употреблением пищевых аллергенов, имеющих общие антигенные детерминанты с пыльцой деревьев (орехи, яблоки, баютажаны, абрикосы, персики и другие продукты растительного происхождения). Как правило, сезонные обострения АД сочетаются с классическими проявлениями поллиноза (риноконъюнктивальный синдром, ларинготрахеит, обострения бронхиальной астмы), однако в ряде случаев могут протекать изолированно.
Эпидермальная сенсибилизация
. Заболевание обостряется при контакте ребенка с домашними животными или изделиями из шерсти животных. При эпидермальной аллергии АД нередко сочетается с аллергическим ринитом.
Следует учитывать, что «чистые» варианты грибковой, клещевой и пыльцевой сенсибилизации встречаются редко. Обычно речь идет о преобладающей роли того или иного вида аллергена.
Надеемся, что предложенная рабочая классификация АД поможет практическим врачам правильно поставить диагноз и на его основе выбрать соответствующую терапевтическую тактику ведения больного.
Материалы для данной главы предоставили: Гребенюк В.Н., Казначеева Л.Ф., Коростовцев Д.С., Короткий Н.Г., Огородова Л.М., Ревякина В.А., Синявская О.А., Торопова Н.П.
Различают следующие исходы болезней:
- 1) выздоровление;
- 2) возобновление болезни - рецидив (от лат. recidivus - возобновление, возврат);
- 3) затягивание болезни или переход в хроническую форму;
- 4) смерть.
Выздоровление
Выздоровление - процесс восстановления нарушенных функций больного организма и его приспособления к существованию в окружающей среде. Для человека как существа социального основным критерием выздоровления является возвращение к трудовой деятельности. Выздоровление в этом смысле называют реабилитацией (от лат. re - снова и abilitas - годность). При этом имеется в виду как возвращение выздоровевшего человека к прежней трудовой деятельности, так и переквалификация его в связи с изменением состояния здоровья.
Вопросы реабилитации людей после различных заболеваний являются в настоящее время предметом особого внимания и становятся специальным разделом медицины. Механизмы выздоровления изучают с помощью методов экспериментальной терапии на экспериментальных моделях различных заболеваний, а также с помощью наблюдений над выздоровлением больных людей.
Раньше выздоровление рассматривали как процесс «обратного развития» болезни. Это неверно. Выздоровление после каждой болезни представляет собой качественно новое состояние человека, создающее новые формы его отношения к окружающей среде (биологической и социальной). Выздоровление становится клинически заметным обычно в последней стадии развития болезни и некоторыми обозначается как выражение ее последней стадии. Это тоже неверно. Процессы, приводящие к выздоровлению, начинаются в организме с начала заболевания. Они представляют собой совокупность реакций заболевшего организма на возникшее в нем повреждение клеток, органов и их систем.
Различают выздоровление полное и неполное.
При полном выздоровлении в организме не остаётся следов тех расстройств, которые были при болезни. Раньше полное выздоровление называли словами «Restitutio ad integrum » (восстановление к целому, невредимому). Следует учитывать, что при клинически «полном» выздоровлении организм не возвращается к прежнему состоянию до болезни, но в нем возникают новые процессы жизнедеятельности и регуляции функций. Например, после перенесения инфекционной болезни в организме выздоровевшего наблюдаются выработка антител, усиление фагоцитарной активности лейкоцитов, усиление выделительных процессов и др. После выздоровления на месте бывшего нарыва остается рубец и т. д.
При неполном выздоровлении возникает состояние организма с различными остаточными явлениями в виде нарушения функций и их регуляции.
Механизмы выздоровления . Различают следующие группы механизмов выздоровления:
- 1) срочные, неустойчивые, «аварийные» защитно-компенсаторные процессы или реакции (секунды, минуты);
- 2) относительно устойчивые защитно-компенсаторные механизмы (фаза адаптации по Селье, «фаза закрепления» по А. И. Струкову) умеренной длительности (дни, недели);
- 3) продолжительные и устойчивые защитно-компенсаторные процессы (месяцы, годы).
Некоторые авторы (Селье) специально выделяют в самостоятельную группу «истощающие механизмы» защиты и компенсации при выздоровлении. Вряд ли такие стороны защитно-компенсаторных реакций как их обратные вредоносные влияния следует выделять в самостоятельную группу. В любых случаях механизмы выздоровления могут включать отрицательные для организма компоненты. Вредные стороны защитно-компенсаторных процессов (например, при лихорадке, воспалении, стрессе, шоке) заключаются прежде всего в том, что они протекают неэкономно, при значительных затратах энергии и веществ.
Все виды указанных процессов управляются нервными и гуморальными механизмами.
Срочные защитно-компенсаторные реакции представляют собой главным образом защитные рефлексы, с помощью которых организм освобождается от вредных веществ и удаляет их (рвота, кашель, чиханье, выделение слюны, слез, слизи и т. д.). Срочным защитным рефлексом является также выделение адреналина и глюкокорти-коидных гормонов коры надпочечников при стресс-реакции, а также реакции, направленные на сохранение так называемых «жестких» констант: артериального кровяного давления, осмотического давления крови и тканей, содержания сахара в крови и т. д.
Относительно устойчивые (защитные и компенсаторные) механизмы действуют в течение всей болезни. К ним относятся:
- а) Включение резервных возможностей или запасных сил повреждаемых и здоровых органов в условиях болезни. Например, в здоровом организме используется лишь 20-25% дыхательной поверхности легких. При воспалении легких включается дыхательная поверхность, в покое обычно не участвующая в дыхании, обеспечивая необходимый газообмен. Можно жить только с одним легким после удаления другого. В этом случае дыхание становится более глубоким и частым. Процесс этот включается рефлекторно: по чувствительным волокнам блуждающего нерва к дыхательному центру поступают импульсы от стволов перерезанных нервов и чувствительных нервных окончаний корня удаленного легкого. Здоровый человек использует только 20% мощности сердечной мышцы, 20-25% клубочкового аппарата почек, 12-15% паренхиматозных элементов печени и т. д. При различных болезнях в организме включаются различные дополнительные, запасные «мощности» и это способствует выздоровлению.
- б) Включение многочисленных аппаратов регуляторных систем, например переключение на высокий уровень теплорегуляции, увеличение числа лейкоцитов (реактивный лейкоцитоз).
- в) Процессы нейтрализации ядов (связывание ядов белками крови и тканей, нейтрализация их в виде окисления, восстановления, метилирования, алкилирования и т. д.).
- г) Реакции со стороны системы активной соединительной ткани (А. А. Богомолец), которая включает ретикулярные клетки, клетки эндотелия капилляров, купферовские клетки печени, клетки селезенки, лимфатических узлов, коры надпочечников, костного мозга, а также гистиоциты (макрофаги) рыхлой соединительной ткани. Клетки этой системы играют очень важную роль в механизмах заживления ран, в воспалении, в иммунных и аллергических реакциях.
К продолжительным устойчивым защитно-компенсаторным реакциям относятся компенсаторная гипертрофия, репаративная регенерация, например регенерация крови после кровопотери. Сюда же относятся иммунные реакции (выработка антител, чувствительных лимфоцитов), которые сохраняются иногда много месяцев и лет после окончания инфекционной болезни. Многочисленные пластические реакции центральной нервной системы, позволяющие осуществлять в поврежденном организме деятельность, направленную на приспособление его к существованию в среде, слагаются из следующих механизмов:
- 1) защитной пластической функции центральной нервной системы,
- 2) охранительного торможения в центральной нервной системе и
- 3) защитно-оборонительных (безусловных и условных) рефлексов.
В качестве одного из важнейших выражений защитной деятельности центральной нервной системы И. П. Павлов рассматривал явления, называемые им «механическим иммунитетом». Например, удаление участков коры головного мозга, разнообразные неполные перерезки спинного мозга на различных уровнях довольно быстро компенсируются оставшимися частями центральной нервной системы, обладающей большой защитной пластической способностью. Другой пример: собака после ампутации у нее одной из конечностей быстро привыкает бегать на трех оставшихся. В лабораторных условиях удается наблюдать, что собаки могут ходить и после ампутации у них двух конечностей - одной передней и одной противоположной задней. У животных, лишенных коры головного мозга, эти способности не обнаруживаются.
Рецидивы болезни . Одним из выражений неполного выздоровления является рецидив (возврат) болезни. Например, воспаление корешков нервов (радикулит) после клинического выздоровления больного может много раз повторяться под влиянием простуды, механических травм и пр. Рецидивы нередко встречаются при роже, крапивнице, экземе и других заболеваниях. Причиной рецидивов является неполная ликвидация этиологического фактора болезни (инфекции и др.) или ее патогенетических механизмов.
Хронические болезни . Неполная ликвидация этиологического фактора и нарушения восстановления функций приводят также к переходу болезни в длительное хроническое состояние.
Типичными примерами перехода болезни в хроническое состояние являются развитие порока сердца при ревматизме, атрофических процессов в скелетной мускулатуре после полиомиелита и др. К хроническим относятся болезни старческого возраста (например, склеротические процессы в мозге, сердце, сосудах, почках и других органах).
Смерть
Смерть - прекращение жизни организма . Различают, смерть естественную и преждевременную, или патологическую.
Естественная смерть наступает вследствие естественного прекращения жизни, изнашивания организма и угасания его функций, т. е. представляет собой результат естественного завершения существования индивидуума.
Патологическая смерть может быть преждевременной в любом возрасте. Она может быть насильственной (убийство, самоубийство) или возникает от болезни. Скоропостижной называют смерть, наступившую внезапно. Такая смерть возникает, например, от разрыва аорты при, ее аневризме, разрыва сердца после инфаркта миокарда, разрыва фаллопиевой трубы при внематочной беременности.
Смерть человека может возникнуть от остановки сердца или от остановки дыхательных движений.
Смерть клиническая и биологическая . Различают смерть клиническую и биологическую. При клинической смерти прекращается работа сердца и дыхания, исчезают все рефлексы. Клиническая смерть является обратимой, если она продолжается не более 5-6 минут. Биологической смертью называется необратимый этап умирания организма. Прежде всего происходят необратимые изменения в нервной системе. В первую очередь выключается кора головного мозга, затем подкорковые центры, стволовая часть головного мозга и спинной мозг. Позднее происходит выключение функций желез внутренней секреции, паренхиматозных органов и других тканей. Однако это не означает смерти всех клеток и тканей. Она наступает на несколько суток позднее. У мертвого человека некоторое время еще продолжают расти ногти, волосы, продолжается размножение клеток эпидермиса кожи и слизистых оболочек. При вскрытии трупа вскоре после смерти можно наблюдать перистальтику кишок.
Отдельные органы после извлечения из трупа можно оживить в изолированном виде. Такие опыты производили с сердцем, печенью, почкой и другими органами человека и животных.
Клетки эпителия, соединительной и других тканей, взятые от трупа, можно культивировать вне организма в виде тканевых культур. Метод тканевых культур в настоящее время широко применяется с целью изучения отдельных сторон механизма развития болезни.
Терминальные состояния. Агония . В некоторых случаях время перехода от жизни к клинической смерти затягивается (от нескольких часов до нескольких дней) и оказывается очень мучительным для умирающего человека. Этот период называют агонией (от греч. agonia - борьба).
Агония представляет собой последний этап жизни умирающего. Агонии предшествует терминальная пауза, во время которой артериальное давление падает почти до нуля, а дыхательные движения останавливаются. Во время агонии кровяное давление вновь немного (на 15-20 мм рт. ст.) повышается и возобновляются дыхательные движения. Они носят характер отдельных глубоких вдохов с широко открытым ртом. Человек как бы ловит воздух (дыхание типа gasping - затруднение, по англ.). Падение кровяного давления и остановка сердечной деятельности приводят организм умирающего к состоянию гипоксемии и гипоксии. В крови нарастает содержание молочной и пировиноградной кислот.
Безусловные признаки смерти - охлаждение тела, окоченение его и появление трупных пятен.
Постепенное угнетение и прекращение обмена веществ вызывают понижение температуры тела. При некоторых болезнях (например, при перегревании) температура трупа непосредственно после клинической смерти повышается за счет активации гликолиза и других процессов распада. Вскоре температура трупа понижается и уравнивается с температурой окружающей среды. Трупное окоченение наступает через 6-10 часов после смерти. Оно вызывается накоплением в мышцах молочной кислоты и кислотным набуханием коллоидов мышц. Через сутки трупное окоченение проходит (подробнее см. в учебнике патологической анатомии). Трупные пятна представляют собой скопление крови в венах вследствие сокращения артериол трупа и перехода крови в Венозные сосуды. Трупные пятна наблюдаются на частях тела, обращенных вниз.
Гемоглобин из эритроцитов переходит в плазму и окружающие ткани. Там он откладывается в виде пятен и полосок грязно-темно-багрового цвета. Они называются трупной имбибицией.
Оживление организма
Оживление организма (реанимация) - выведение организма человека или животного из состояния клинической смерти путем применения комплекса искусственно проводимых мер.
Первые научно обоснованные попытки оживления умерших организмов принадлежат русским ученым. Так, в 1805 г. Е. Мухин предлагал с целью оживления мнимоумерших вдувать в легкие воздух с помощью мехов. Первая удачная попытка оживления сердца, извлеченного из трупа человека, была произведена А. А. Кулябко в 1902 г. Ф. А. Андреев в 1913 г. предложил способ оживления собаки с помощью центрипетального введения в сонную артерию жидкости Рингера - Локка с адреналином.
В 20-е годы С. С. Брюхоненко и С. И. Чечулин сконструировали первый в мире аппарат для искусственного кровообращения - так называемый автожектор, с помощью которого проводились успешные опыты по оживлению как изолированной головы собаки, так и организма в целом. Автожектор сконструирован по принципу работы сердца теплокровных животных и представляет собой систему из двух насосов (артериального и венозного), приводимых в действие электромоторами. Венозный насос отсасывает кровь из полых вен и прогоняет ее через изолированные легкие или оксигенаторы. Пройдя через оксигенаторы, насыщенная кислородом кровь собирается в резервуаре и оттуда артериальный насос нагнетает ее в артериальную систему организма. Сила нагнетания и отсасывания регулируется автоматически.
В опытах по оживлению животных, пользуясь автожектором Брюхоненко, Н. Н. Сиротинин и его сотрудники показали возможность оживления организма и полного восстановления функции центральной нервной системы даже через 16-20 минут после остановки сердца и дыхания (клинической смерти).
Одним из главных условий быстрой и успешной реанимации организма животного является восстановление достаточно интенсивного кровотока с хорошо оксигенированной кровью.
В годы Великой Отечественной войны (1941-1945) В. Н. Неговский и сотрудники разработали «комплексную методику оживления» организмов, суть которой заключается в следующем. В периферическую артерию (например, в плечевую) в центральном направлении нагнетают подогретую до 38° кровь, к которой добавлены глюкоза, адреналин и перекись водорода. При этом достигается двоякий эффект:
- 1) введенная под определенным давлением по направлению к сердцу кровь проникает в коронарные артерии и начинает питать сердечную мышцу;
- 2) артериальное нагнетание крови вызывает раздражение рецепторов стенок сосудов и сердца.
Через 30-40 секунд после артериального нагнетания крови, когда сердце начинает сокращаться, начинают вводить кровь в вену. Этим обеспечиваются достаточное диастолическое наполнение правого сердца и стимуляция его к более сильным сокращениям. Одновременно производят вдувание воздуха под определенным давлением в легкие через трубку, введенную в гортань. Этим путем удавалось возвращать к жизни собак через 5-6 минут после остановки дыхания и сердечной деятельности. В более поздние сроки иногда удается восстановить дыхание, сердцебиение и вегетативные функции, но функция коры головного мозга, как правило, не восстанавливается и животное вскоре погибает.
Успешному оживлению организма способствует гипотермия (искусственно создаваемое охлаждение тела животного или человека, но не ниже его биологического нуля).
Применение различных методов восстановления жизнедеятельности может иметь успех, если их применять в агональном периоде или во время наступления клинической смерти при острой травме, шоке, кровопотере, удушении и т. п. Оживление невозможно в тех случаях, когда смерть явилась результатом тяжелого длительного заболевания, вызвавшего глубокие, непоправимые нарушения в жизненно важных органах, например в сердце, мозге, легких.
Общие принципы классификации болезней
Согласно другому принципу, болезни классифицируют по особенности патогенеза, например болезни обмена веществ, аллергические болезни, опухоли, отечная болезнь, шок, коллапс и др. Весьма популярным является органный принцип классификации болезней, например болезни сердца и сосудов, легких, почек, печени и т. д.
Важное место в классификации болезней занимают возрастные принципы. Различают болезни новорожденных (микропедиатрия), детские болезни.(педиатрия), болезни старческого возраста (гериатрия). Специальным разделом медицины являются женские болезни (гинекология).
Согласно принятой классификации, болезни подразделяют следующим образом:
Статистическая классификация болезней
В основе выздоровления лежит потенцирование саногенных механизмов, формирование эффективных адаптивных процессов и реакций, которые ликвидируют причину болезни и/или её патогенные последствия, полностью восстанавливают гомеостаз организма. Такое выздоровление называют полным.
Полное выздоровление, однако, не означает возврата организма к его состоянию до болезни. Выздоровевший после болезни организм характеризуется качественно (и часто количественно) иными показателями жизнедеятельности: в нём формируются новые функциональные системы, меняется активность системы иммунобиологического надзора (ИБН), метаболизма, развиваются многие другие адаптивные изменения.
Выздоровление неполное
При сохранении в организме так называемых остаточных явлений болезни, отдельных структурных и функциональных отклонений от нормы после её завершения выздоровление называют неполным.
Рецидив
Рецидив – повторное развитие или повторное усиление (усугубление) симптомов болезни после их устранения или ослабления. Как правило, симптомы рецидива сходны с симптомами первичной болезни, хотя в некоторых случаях могут отличаться (например, при рецидиве хронического миелолейкоза могут доминировать признаки анемии).
Рецидивирование обычно является результатом действия причины, вызвавшей и первый эпизод болезни, снижения эффективности механизмов адаптации и/или резистентности организма к определённым факторам (например, снижение противоопухолевой резистентности организма может способствовать рецидивированию новообразований; подавление активности системы ИБН нередко сочетается с рецидивированием инфБ).
Ремиссия
Ремиссия – временное ослабление (неполная ремиссия) или устранение (полная ремиссия) признаков болезни. При некоторых заболеваниях ремиссия является их закономерным преходящим этапом (например, при малярии, ревматических болезнях, возвратном тифе), сменяющимся рецидивом. В этом случае ремиссия не означает выздоровления.
Наиболее часто ремиссии являются следствием либо своеобразия причины болезни (например, особенностей жизненного цикла малярийного плазмодия и возбудителя возвратного тифа), либо изменения реактивности организма (например, периодические сезонные ремиссии у больных с различными проявлениями герпетической инфекции), либо лечения пациента, не приводящего к полному выздоровлению (например, при терапии больных со злокачественными новообразованиями или ревматическими болезнями).
Осложнения
Осложнение –патологический процесс, состояние или реакция, развивающиеся на фоне основной болезни, но не обязательные для неё. Осложнения в большинстве случаев являются результатом опосредованного действия причины болезни либо её патогенетических звеньев (например, гипертонический криз при гипертонической болезни; ангиопатии и/или коматозные состояния при сахарном диабете; перфорация стенок желудка или кишечника при язвенной болезни). Осложнения усугубляют течение основной болезни.
При неблагоприятном развитии болезни возможны и другие исходы: затяжное, хроническое течение и прекращение жизнедеятельности, смерть пациента.
Смерть
Смерть – процесс прекращения жизнедеятельности организма. Этому предшествует более или менее длительный период умирания организма. Он включает: – преагонию, – терминальную паузу, – агонию, – клиническую смерть, – биологическую смерть. Первые четыре этапа периода умирания обратимы при условии своевременно и эффективно проводимых врачебных мероприятиях по реанимации организма. Биологическая смерть необратима.
Клиническая смерть – принципиально обратимый этап терминального состояния. Он характеризуется прекращением дыхания, сердцебиения и кровообращения. При нормотермии организма этот период длится обычно 3-6 минут, при гипотермии может быть пролонгирован до 15-25 минут. Основным фактором, определяющим длительность периода клинической смерти, является степень гипоксии нейронов коры головного мозга.
На этапе клинической смерти необходимо проведение реанимационных мероприятий . К числу основных среди них относят: – возобновление дыхания (искусственная вентиляция легких); –восстановление сердечной деятельности и кровообращения (массаж сердца, при необходимости – его дефибрилляция, искусственное кровообращение с использованием оксигенированной крови); –коррекция кислотно-основного состояния (устранение ацидоза) и ионного баланса; – нормализация состояния системы гемостаза и микрогемоциркуляции. Успех указанных мероприятий повышается при их проведении в условиях гипотермии и/или гипербарической оксигенации.
Оживленный организм в течение более или менее длительного времени находится в особом нестабильном – постреанимационном патологическом состоянии. Онополучило название «постреанимационная болезнь». Это состояние, как правило, включает несколько стадий: –временной стабилизации жизнедеятельности организма, – преходящей дестабилизации ее (в связи с развитием разной степени выраженности полиорганной недостаточности), – нормализации жизнедеятельности и выздоровления пациента.
Биологическая смерть – необратимое прекращение жизнедеятельности организма и физиологических процессов в нем. При этом оживление организма как целостной системы (включая и восстановление мышления) уже невозможно, хотя еще и есть возможность возобновить функцию отдельных органов (сердца, почек, печени и др.).
Перельман М. И., Корякин В. А.
Клиническое излечение больных туберкулезом . Под клиническим излечением от туберкулеза понимают стойкое заживление туберкулезного поражения, подтвержденное клинико-рентгенологическими и лабораторными данными на протяжении дифференцированных сроков наблюдения.
В процессе эффективной химиотерапии излечение от туберкулеза характеризуется исчезновением клинических симптомов заболевания. У больных восстанавливается хорошее самочувствие, стойко нормализуется температура тела, исчезают локальные проявления заболевания в органах дыхания - боли в грудной клетке, кашель, мокрота, кровохарканье, хрипы в легких.
Наряду с исчезновением клинических симптомов интоксикации нормализуются функции дыхания и кровообращения, гемограмма, лабораторные показатели. За этот период регрессирования заболевания можно не выявить существенных изменений в рентгенологической картине туберкулезного процесса в легких.
При эффективном лечении больных, не имеющих клинических проявлений болезни, о продолжающемся заживлении туберкулеза будут свидетельствовать снижение массивности бактериовыделения или его прекращение, рентгенологически наблюдаемое уменьшение или исчезновение инфильтративных и деструктивных изменений в легких. При этом вначале отмечается прекращение бактериовыделения, а затем через 1-2 мес лечения закрываются полости распада.
Инволюция туберкулезного воспалительного поражения по срокам и исходам у разных больных индивидуальна и зависит от многих причин: своевременности выявления заболевания, характера туберкулезного процесса, адекватности лечения и т. д.
Процесс инволюции продолжается от нескольких месяцев до нескольких лет. В случаях свежего экссудативно-продуктивного воспаления излечение возможно через 3-4 мес химиотерапии и при полном исчезновении у ряда больных туберкулезного очага с restitutio ad integrum. Однако у большинства больных туберкулезные поражения оставляют в легких кальцинированные, плотные очаги или фокусы, фиброзно-рубцовые или цирротические изменения, тонкие кольцевидные тени остаточных полостей.
Вначале в области остаточных изменений сохраняется затихающий активный туберкулезный процесс, и только при продолжении репаративных процессов в них исчезает специфическое воспаление. Бугорки и небольшие очаги замещаются соединительной тканью, и на их месте формируются рубцы. Крупные очаги казеоза лишаются окружающих их грануляций, которые превращаются в фиброзную капсулу.
На этом этапе излечения, когда туберкулез представлен стабильными, без динамики поражениями, клиницист далеко не всегда располагает достоверными критериями наличия или отсутствия воспаления в остаточных туберкулезных изменениях. В связи с этим для определения стойкости клинического излечения в практике ориентируются на результаты дальнейшего контрольного наблюдения за больным.
Стойкость результатов лечения различна и зависит от характера исходной формы туберкулеза, его течения, режима химиотерапии, распространенности остаточных патоморфологических изменений, сопутствующих заболеваний и ряда других факторов, возраста и пола больного, условий труда и быта.
При установлении клинического излечения недостаточно ориентироваться на какое-либо одно из этих условий. Каждое из них должно учитываться в совокупности с другими.
При определении сроков контрольного наблюдения учитывают главным образом два момента: величину остаточных изменений и наличие отягощающих состояние больного факторов.
Остаточные туберкулезные изменения в легких и плевре принято подразделять на малые и большие.
Малыми остаточными изменениями считают единичные компоненты первичного комплекса (очаг Гона, кальцинированные лимфатические узлы) размерами менее 1 см в диаметре, единичные интенсивные, четко очерченные очаги размером менее 1 см, ограниченный фиброз в пределах одного сегмента, нераспространенные плевральные наслоения, небольшие послеоперационные изменения в легочной ткани и плевре.
К большим остаточным изменениям после перенесенного туберкулеза органов дыхания относят множественные компоненты первичного туберкулезного комплекса и кальцинированные лимфатические узлы или единичные кальцинаты размером более 1 см в диаметре, единичные и множественные интенсивные очаги диаметром 1 см и более, распространенный (более одного сегмента) фиброз, цирротические изменения, массивные плевральные наслоения, большие послеоперационные изменения в легочной ткани и плевре, состояние после пульмонэктомии, плеврэктомии, кавернотомии и т. д.
К отягощающим факторам относят наличие у больных хронических заболеваний (алкоголизм, наркомания, психические заболевания, тяжелый и средней тяжести сахарный диабет, язвенная болезнь желудка и двенадцатиперстной кишки, острые и хронические воспалительные заболевания легких), проведение цитостатической, лучевой и длительной глюкокортикоидной терапии, обширные оперативные вмешательства, беременность, неблагоприятные условия быта и труда, тяжелые физические и психические травмы.
С учетом стойкости лечебного эффекта о клиническом излечении туберкулеза органов дыхания можно говорить у взрослых больных с малыми остаточными изменениями через 1 год наблюдения, с большими остаточными изменениями или малыми, но при наличии отягощающих факторов - через 3 года.
У детей и подростков заключение о выздоровлении от туберкулеза можно сделать через 1 год наблюдения при наличии кальцинатов во внутригрудных лимфатических узлов и легких, сегментарных и долевых пневмосклерозов, через 2-3 года после затихания туберкулеза органов дыхания, исчезновения симптомов интоксикации, а также химиопрофилактики первичного инфицирования у детей до 3 лет.
В период наблюдения взрослых, подростков и детей обследуют по специальной схеме, включающей рентгенографию (флюорографию), исследование крови и мочи, мокроты или промывных вод бронхов на МБТ, туберкулиновые пробы.
После установления клинического излечения в области неактивных посттуберкулезных изменений с течением времени может наблюдаться дальнейшая положительная динамика в связи с происходящими в них обменными и репаративными процессами в виде обызвествления казеоза. В этот период важную роль приобретает противорецидивная химиопрофилактика, которая снижает потенциальную активность посттуберкулезных изменений и предупреждает рецидив заболевания.
Трудоспособность больных туберкулезом . Восстановление трудоспособности является одной из основных целей лечения больных туберкулезом. Наряду с данными клинико-рентгенологического и лабораторного обследования при решении вопроса о клиническом излечении туберкулеза учитывается и восстановление трудоспособности больного.
Высокая эффективность антибактериального и хирургического лечения создали условия для восстановления трудоспособности и возвращения к профессиональному труду большинства больных туберкулезом. Наряду с этим у части больных туберкулезный процесс или его последствия вызывают стойкие, несмотря на лечение, нарушения функций организма, препятствующие профессиональной деятельности или требующие значительного изменения условий работы, т. е. приводят к стойкой потере трудоспособности.
Сроки восстановления трудоспособности больного определяются главным образом его клиническим состоянием и особенностями производственной деятельности. При этом имеют значение тяжесть клинического состояния, распространенность и фаза туберкулезного процесса, наличие или отсутствие деструктивных изменений и бактериовыделения, осложнений туберкулеза в виде легочно-сердечной недостаточности, амилоидоза, почечной недостаточности, бронхиальных и торакальных свищей, нарушение функций организма.
Восстановление трудоспособности существенно задерживается у пожилых людей и у больных с сопутствующими туберкулезу заболеваниями.
Продолжительность временной нетрудоспособности больного во многом зависит также от адекватности назначенной терапии, преемственности в лечебной тактике на этапах стационар - санаторий - диспансер. У лиц интеллектуального труда она будет короче, чем у людей, выполняющих работу, связанную со значительными физическими нагрузками или в неблагоприятных санитарно-гигиенических условиях.
Продолжительность временной нетрудоспособности бывает различной. У большинства больных с впервые выявленным туберкулезом или реактивацией заболевания трудоспособность восстанавливается в первые 6-12 мес лечения. Восстановление трудоспособности может происходить в течение и более продолжительного времени. В этом случае вопрос о дальнейшем лечении и о продолжении листка нетрудоспособности решает ВТЭК.
В стране имеется сеть специализированных врачебно-трудовых экспертных комиссий для больных туберкулезом. Эти комиссии решают вопросы длительности лечения, перевода на инвалидность, трудоустройства или перемены профессии по эпидемиологическим показаниям.
Впервые заболевшему туберкулезом лечебные учреждения имеют право выдавать листок временной нетрудоспособности на срок до 12 мес. Больные, у которых по истечении 12 мес лечения не произошло полного затихания туберкулезного процесса в легких и нуждаются в лечении, врач направляет во ВТЭК для решения вопроса о продолжении листка нетрудоспособности.
Если из представленных медицинских документов следует, что по истечении нескольких месяцев дальнейшего лечения больной сможет приступить к работе, то ВТЭК продлевает листок временной нетрудоспособности на время, необходимое для долечивания больного. После излечения больной приступает к работе.
Если после года лечения стабилизации процесса не наступило и больной нуждается в длительном лечении, ВТЭК считает больного инвалидом той или иной группы. Группа инвалидности может устанавливаться на 6 мес или на 1 год с последующим переосвидетельствованием.
После года лечения на инвалидность могут быть переведены работники некоторых профессий (сотрудники родильных домов, школ и др.), где они по эпидемиологическим показаниям не могут возвратиться к прежней работе. Инвалидность может быть снята, если они изменят профессию.
На постоянную инвалидность II и I групп с запрещением работать переводят больных с запущенными или прогрессирующими формами туберкулеза.
При эффективном лечении восстановление трудоспособности взрослых больных с различными формами туберкулеза органов дыхания происходит в следующие сроки. У больных с малыми формами туберкулеза (очаговая, небольшая туберкулема или инфильтрат) без бактериовыделения и распада легочной ткани продолжительность временной нетрудоспособности составляет 2- 4 мес, при наличии распада и бактериовыделения у лиц с очаговым туберкулезом - 4-5 мес, с инфильтративным и диссеминированным - 5-6 мес, с туберкулемой легких - 5-6 мес.
У больных кавернозным и фиброзно-кавернозным туберкулезом в случаях хирургического вмешательства трудоспособность восстанавливается соответственно через 5-6 и 8-10 мес лечения.
При экссудативном плеврите без туберкулезного поражения легких и быстром (3-4 нед) рассасывании выпота больной становится трудоспособным через 2-3 мес лечения.
Больные первичным туберкулезом с характерным для этой формы поражением лимфатических узлов и гиперергической реактивностью организма на инфекцию для восстановления трудоспособности нуждаются в специфическом лечении в течение 6-8 мес.
У больных, перенесших хирургические вмешательства на легких, нетрудоспособность обусловлена в основном вентиляционными нарушениями. Нормализация функции внешнего дыхания и соответственно восстановление трудоспособности происходят в среднем через 2-4 мес после операции. При эффективном лечебном пневмотораксе больные трудоспособны обычно через 3-2 мес после его наложения.
При определении сроков восстановления трудоспособности больных туберкулезом бактериовыделителей важное значение придается условиям их быта. Больные, проживающие в общежитии, в коммунальной квартире или имеющие малолетних детей, должны пройти более длительный курс лечения с продолжением листка нетрудоспособности на этапе стационар - санаторий.
Если трудоспособность больного туберкулезом в результате лечения восстанавливается, но условия его профессиональной деятельности не позволяют выписать его на работу, он может быть временно трудоустроен на другую более легкую или на прежнюю работу с сокращенным рабочим днем.
Такой вид трудоустройства проводится с выдачей так называемого доплатного листка нетрудоспособности с тем, чтобы компенсировать уменьшение размера заработка. Продолжительность трудоустройства с оформлением листка нетрудоспособности не должна превышать 2 мес. Этот срок обычно достаточен для адаптации больного к труду после эффективного лечения. Временное трудоустройство с выдачей доплатного листка нетрудоспособности не показано больным, отстраненным от работы по эпидемиологическим показаниям.
Больные с хроническими формами туберкулеза органов дыхания, наблюдающиеся в диспансере (1Б группа) по поводу активного туберкулезного процесса, в период компенсации заболевания могут быть трудоспособными и продолжать работать. Для снятия или предупреждения вспышки процесса им проводится лечение с выдачей листка временной нетрудоспособности на срок не более 4-5 мес.
Работающие инвалиды в связи с заболеванием туберкулезом во время вспышки туберкулезного процесса также признаются временно нетрудоспособными на срок не более 4 мес подряд. Но если временная нетрудоспособность обусловлена нетуберкулезным заболеванием, то листок нетрудоспособности больным-инвалидам выдается на срок не более 2 мес подряд.
Трудовое устройство играет важную роль не только в трудовой, но и в социальной и медицинской реабилитации больных туберкулезом.
Рациональное трудоустройство заключается в предоставлении больному работы, соответствующей его физиологическим возможностям, профессиональной квалификации, санитарно-гигиеническим и эпидемиологическим условиям трудовой деятельности.
Трудоустройство больных, не являющихся инвалидами, осуществляет врачебная консультационная комиссия (ВКК) противотуберкулезного диспансера, больных-инвалидов в связи с туберкулезом - ВТЭК.
При внесении трудовых рекомендаций ВКК и ВТЭК учитывают правовые основы трудового устройства больных туберкулезом. В соответствии с инструкцией «О трудовом устройстве рабочих и служащих, имеющих заболевание туберкулезом», больные туберкулезом не должны допускаться к работам, где выделяются вредные пары, газы и в значительном количестве пыль, при наличии высокой температуры и влажности. Работающие в этих условиях больные по заключению ВКК диспансера должны переводиться администрацией предприятия на другие работы.
Кроме того, больным с активным туберкулезом любой локализации противопоказана работа, связанная с опасными, вредными веществами и неблагоприятными производственными факторами.
Больные туберкулезом, перенесшие недавнее обострение и лечащиеся искусственным пневмотораксом, должны работать в облегченных условиях по прежней специальности или на другой более легкой работе с доплатой разницы в заработке за счет социального страхования по доплатному листку нетрудоспособности.
По заключению ВКК диспансера больные туберкулезом должны освобождаться от работы в ночное время и от сверхурочных работ.
Эффективными и простыми решениями трудоустройства являются устранение вредных факторов производства и создание благоприятных санитарно-гигиенических условий на привычной для больного работе.
Смена или обучение новой профессии показаны прежде всего больным с благоприятным клиническим прогнозом, выполняющим противопоказанную для них работу, занятым тяжелым физическим трудом, отстраненным от работы по эпидемиологическим показаниям, не имеющим квалификации, демобилизованным в связи с заболеванием туберкулезом военнослужащим.