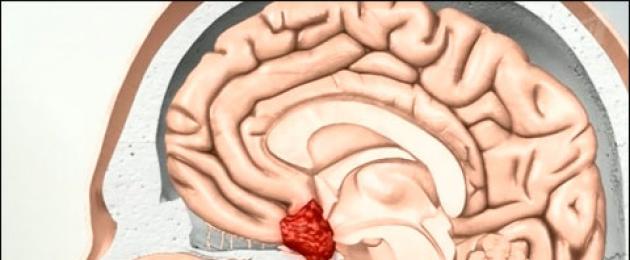
Пролактинома головного мозга – гормосинтезирующая опухоль, секретирующая пролактин, тем самым повышающая концентрацию пролактина в крови, расположенная в передней части гипофиза.
Пролактин – гормон, выделяемый передней частью гипофиза. Одна из важнейших его функций – обеспечение лактации после родов. Он способствует наполнению молочной железы молоком, а за выброс молока при надавливании на сосок отвечает окситоцин. Пролактин отвечает за замедление менструального цикла за счёт увеличения продолжительности существования жёлтого тела. Так же пролактин обеспечивает либидо, эрекцию и оргазм, но тормозит возбуждение после оргазма. Гормон в нормальных количествах стимулирует подвижность сперматозоидов.
Чаще пролактинома проявляется лактацией вне родов и кормления грудью у женщин и снижением либидо и потенции у мужчин. В международной классификации болезней пролактинома – МКБ 10 – обозначается кодом D35.2. Пролактинома у женщин встречается в 10 раз чаще чем пролактинома у мужчин, пролактинома у детей встречается достаточно редко. Часто можно увидеть такое понятие, как злокачественная пролактинома, форум пестрит различной информацией об этом заболевании, но на самом деле «злокачественной» называют любую быстрорастущую пролактин-продуцирующую опухоль головного мозга.
По своему размеру пролактиномы подразделяются на
- Микроаденома-пролактинома, отзывы о лечении которой достаточно благоприятные (диаметром до 1см, находится полностью в полости турецкого седла)
- Макроаденома-пролактинома, лечение которой несколько сложнее (диаметром 1см и более, выходит за границы турецкого седла)
Пролактинома и беременность: совместимы ли эти понятия?
Беременность при пролактиноме возможна только при совсем незначительно повышенных цифрах пролактина в крови, в остальных случаях беременность не возможна. В этом случае необходимо пройти курс лечения, которое способствует снижению пролактина, нормализации женских половых гормонов и дальнейшему успешному зачатию.
Стоит помнить, что беременность возможна, когда повышение уровня пролактина вызвано внешними факторами:
- Тяжёлым физическим трудом. В этом случае необходимо взять длительный отпуск или сделать месячный перерыв от занятий в спортивном зале.
- Некоторыми лекарственными препаратами. Необходима консультация врача для замены препаратов на аналоги, которые не повышают уровень пролактина, или временного отказа от них.
Бесплодие при пролактиноме возникает потому что:

- Происходит нарушение менструального цикла – менструации становятся редкими, короткими, вплоть до аменореи.
- Возникает вторичная недостаточность яичников – ановуляция или недостаточность жёлтого тела.
- Ановуляция – это несозревание фолликула и как следствие отсутствие выхода яйцеклетки из яичника. Это является основной причиной бесплодия.
- Недостаточность жёлтого тела приводит к дефициту прогестерона, необходимого для вынашивания плода.
- Пролактин, норма у женщин для зачатия.
Верхняя граница нормы, при которой возможно зачатие – 27нг/мл или 540 мЕд/л. При таком заболевании, как пролактинома уровень пролактина повышается.
Причины возникновения
Причины пролактиномы на сегодня достоверно не известны. Но у больных одновременно с этим заболеванием обнаруживаю различные генетические дефекты. Также чётко прослеживается наследственность в возникновении данной опухоли. В дополнение к этому выдвинута теория о травматическом происхождении пролактиномы. ЗЧМТ, ОЧМТ, сотрясения, частые удары по голове – всё это приводит к микротравматизации мозга и последующей гиперрегенерации, что в свою очередь приводит к образованию пролактиномы. На сегодня генетики совместно с эндокринологами пытаются разгадать эту загадку.
Симптомы
Сексуальные расстройства, нарушения функций репродуктивной системы, психические и неврологические нарушения, метаболические отклонения являются симптомами органического образования в гипоталамо-гипофизарной области.
Признаки пролактиномы у женщин:
- Аменорея, олигоменорея;
- Бесплодие как результат отсутствия овуляции или укорочения лютеиновой фазы менструального цикла;
- Галакторея.
- Выделяют галакторею I ст. -при сильном надавливании выделяются капли молока;
- II ст. - при несильном надавливании - струйно;
- III ст. – самопроизвольное выделение молока;
- Фригидность, аноргазмия, сухость влагалища;
- Гирсутизм.
Пролактинома: симптомы у мужчин.

- Снижение или отсутствие сексуального влечения и потенции.
- Упрощение вторичных половых признаков.
- Гинекомастия.
- Олигоспермия, как следствие, бесплодие.
Клинические проявления, общие для женщин и мужчин
- Остеопороз с преобладанием резорбции костной ткани.
- Лишний вес.
- Депрессия, нарушения сна.
- Астенический синдром.
- Себорея.
- Угревая сыпь.
- Выпадение волос.
- Появление инстинкта заботы о ребёнке.
- Нелокализированные боли за грудиной тянущего характера.
При органическом генезе гиперпролактинемии (наличие микро- или макропролактиномы гипофиза) часто встречаются неврологические симптомы: пирамидные, мозжечково-вестибулярные, глазодвигательные расстройства, офтальмологические гипертензионные, реже – эпилептические, хиазмальные, экстрапирамидные и чувствительные расстройства, которые могут являться дебютом неврологических заболеваний.
Пролактинома, сонливость. Форум. Пролактинома и вызванная ею гиперпролактинемия сами по себе сонливости не вызывают. В такой ситуации необходимо обратиться к эндокринологу и проверить уровень гормонов щитовидки - Т3, Т4, ТТГ. На форумах, посвящённых данной тематике, можно узнать, как другие женщины справляются с данной проблемой, делятся результатами своего лечения.
Пролактинома: форум, самочувствие. На женских или медицинских форумах, посвящённых такой теме как «самочувствие при пролактиноме», каждая женщина, которая столкнулась с такой патологией, сможет найти поддержку у женщин, которые или проходят курс лечения, или уже выздоровели. Ведь практически все больные с гиперпролактинемией жалуются на плохое самочувствие, на симптомы заболевания, приносящие дискомфорт, на депрессию, нарушение сна, появление лишнего веса, неврологические симптомы, связанные с объёмным образованием в головном мозге и т.д.
Пролактинома и выпадение волос. Взаимоотношения между пролактином и ростом волос непростые. Пролактин воздействует на волосяной фолликул прямо и косвенно, через повышение содержания андрогенов в коре надпочечников (андрогены – главные регуляторы роста волос). Гиперпролактинемия может быть причиной как диффузного выпадения волос, но и гирсутизма. Также, выпадение волос может быть связано со сниженной концентрацией гормонов щитовидки.
Пролактинома: симптомы у женщин, лечение. Для того, чтобы избавится от неприятных симптомов пролактиномы, проявляющихся неврологической (глазодвигательные, чувствительные, вестибулярные симптомы и др.) и гиперпролактинемической (аменорея, бесплодие, галакторея, депрессия, избыточный вес и др.) симптоматикой, необходимо пройти лечение, которое бывает медикаментозным и оперативным. Медикаментозное лечение сводится к двум препаратам, которые оказывают хороший эффект и имеют минимум побочных действий – Парлодел и Норпролак. Оперативное лечение заключается в применение различных методов для удаления опухоли.
Диагностика
Пролактинома, диагностика:

- Сдача крови производится на 5 – 8 день менструального цикла, в 9-12 часов утра, натощак. Если пролактин повышен, требуется сдать кровь еще 3 раза, так как содержание гормона может быть повышено по физиологическим причинам. Норма в крови пролактина у женщин менее 27нг/мл, у мужчин менее 20нг/мл. Различные лаборатории могут давать несколько иной вариант нормы в зависимости от их оборудования и реактивов.
- Определить уровень тиреотропных гормонов, так как гипотиреоз проводит к гиперпролактинемии.
- Провести пробы с тиролиберином и метоклопрамидом, после них при наличии пролактиномы уровень пролактина не повысится.
- Определить молекулярную гетерогенность пролактина.
- Сделать компьютерную томографию головного мозга с прицелом на турецкое седло, изменения турецкого седла свидетельствуют об увеличении гипофиза.
- Для диагностики такой опухоли как пролактинома, МРТ является «золотым стандартом», так как она наиболее информативна.
- Необходимо сделать ультразвуковое сканирование органов малого таза.
- Проведение рентгенографии черепа нецелесообразно в связи с устареванием метода и низкой диагностической ценностью.
Лечение
Гиперпролактинемия – нарушение эндокринной системы, обусловленное чрезмерной выработкой гормона пролактина гипофизом и сопровождающееся дисфункцией репродуктивной системы. Гиперпролактинемия встречается как у женщин, так и у мужчин.
Так как пролактинома – пролактин-продуцирующая опухоль, её лечение в большинстве случае заключается в медикаментозном снижении концентрации пролактина до уровня нормы. Сейчас применяются такие препараты: бромкриптин, норпролак, каберголин, парлодел. При приёме бромкриптина у большинства пациентов в течении 10-14 дней нормализуется концентрация пролактина и уменьшаются размеры опухоли.
Бромкриптин принимается по схеме: в первый день по 1.25мг внутрь 3р/д, в последующие дни по 2.5мг внутрь 3р/д
Норпролак при длительном лечении замедляет рост опухоли и приводит к обратному развитию лактоцитов; применяют успешно при идиопатической гиперпролактинемии. При отсутствии противопоказаний, а их очень мало, является препаратом выбора для пожилых людей.
Норпролак применяют по схеме: первые 3 дня по 0.025мг 1 р/д, потом 3 дня по 0,05мг 1 р/д, с 7го дня по 0.075мг 1 р/д.
Парлодел – начинают приём с 2,5мг 1 р/д, далее дозировка подбирается индивидуально врачом.
Каберголин успешно применяется для подавления лактации после родов и лактореи при пролактиноме, удобен режим его приёма, 1-2 раза в неделю. Это связано с его способностью к связыванию с белками крови и постепенным высвобождением.
Каберголин принимается по 1 таблетке 1р/неделю в течение месяца, при необходимости врач может повысить дозировку дальнейшего приёма.
Оперативное лечение. Для хирургического метода лечения существуют определённые показания:

- Абсолютные – гипопитуитаризм, нарушения зрения, вызванные давящей опухолью, нарушение функции черепно-мозговых нервов, цефалгия, отсутствие эффекта от медикаментозной терапии.
- Относительные – нарушения менструального цикла, недостаточность функции яичников у женщин и яичек у мужчин, непроходящий гирсутизм и галакторея.
- Наиболее безопасным и новым методом лечения является Гамма-нож, когда с помощью специальной установки облучается только необходимая область и ничего более. В результате облучения «прижигаются» клетки опухоли.
- Так же существуют различные вариации данного метода: Кибер-нож и протонная терапия. Они имеют свои недостатки и положительные стороны.
Так как вышеописанные методы достаточно дорогостоящи, в большинстве случаев используются операции с применением скальпеля. Наибольшее распространение получил трансназосфеноидальный доступ к опухоли. Он обеспечивает малую травматичность и удобство работы хирургов. Несомненным его плюсом является то, что никаких рубцов после удаления опухоли не остаётся. После удаления опухоли радиохирургическими методами (Гамма-нож и т.д.) выписка домой происходит в тот же или на следующий день, после трансназосфеноидального удаления опухоли на больничной кровати придётся провести от 4 до 14 дней.
В целом, лечение заболевания делится на следующие виды:
- Медикаментозное;
- Хирургическое;
- Лучевая терапия;
- Методы народной медицины.
Консервативная терапия
Препаратом первой линии является бромкриптин (парлодел). Он влияет на дофаминовые рецепторы, стимулируя секрецию дофамина. Это, в свою очередь, подавляет выделение пролактина гипофизом. Бромкриптин воздействует на опухолевую ткань, угнетая ее, что заметно при исследовании уже через 6 недель приема лекарства.
Дозировка препарата корректируется под контролем анализов крови на содержание пролактина. После нормализации уровня гормона проводят контрольное УЗИ органов малого таза. Кроме того, каждые полгода выполняют МРТ головного мозга для контроля регресса опухоли гипофиза. Спустя 1-2 месяца после начатого лечения у большинства женщин восстанавливается овуляция.
Во время беременности и грудного вскармливания прием бромкриптина не прекращается, но проводится короткими курсами. Клинически подтверждена безопасность препарата по отношению к матери и ребенку. Из побочных эффектов препарата возможны диспептические проявления, слабость, головокружение, заложенность носа.
ИУспешно применяются такие лекарственные средства, как лизурид, абергин, каберголин, дигидроэргокриптин. Важно помнить, что лекарственная терапия назначается индивидуально, с подбором адекватных дозировок и режима приема. Поэтому заниматься самолечением не стоит.
Если гиперпролактинемия обусловлена патологией половых органов или заболеванием щитовидной железы, то лечение начинают с основной причины. После этого назначаются небольшие дозировки бромкриптина.
Пациентам с гиперпролактинемией, причиной возникновения которой явилась гиперплазия гипофиза, назначается заместительная гормональная терапия.
Хирургическое лечение
Показаниями к оперативному вмешательству служат:

Хирургическое вмешательство при наличии аденомы гипофиза – метод малоинвазивный. Оно производится через носовой ход. При этом удаляется патологическая ткань гипофиза.
Существует несколько типов доступа для оперативного лечения:
- Подфронтальный – эффективен при супраселлярной аденоме, склонной к быстрому росту.
- Риносептальный – используется в случае сдавления аденомой зрительного перекреста.
За несколько дней до операции пациент должен прекратить прием бромкриптина. Прием препарата восстанавливается сразу после операции в том случае, если опухоль оказалась больших размеров, и удалось иссечь лишь ее часть.
Лечение считается успешным, если спустя 2 часа после операции регистрируется нормальное значение пролактина в крови, а через 40 дней у прооперированной женщины наступает овуляция. Однако не исключается и риск рецидива заболевания спустя некоторое время после удачно проведенной операции.
Лучевая терапия
В некоторых случаях резистентная аденома гипофиза хорошо поддается лечению облучением. Облучение проводится прицельно, воздействуя на патологическую ткань и не нарушая строения нормальной. Однако этот метод является крайней мерой борьбы с опухолью. Так как после лучевой терапии нередки осложнения и побочные эффекты.
Народные методы лечения
Важно помнить, что народная медицина служит лишь дополнением основного курса лечения. К тому же, перед применением того или иного средства следует получить консультацию вашего лечащего врача. Рассмотрим несколько рецептов:
- Настой ромашки. 1 столовую ложку ромашки залить стаканом кипятка и дать настояться в течение часа. Охлажденный напиток принимать по полстакана перед сном.
- Настой пустырника. 1 столовую ложку травы залить 2 стаканами кипятка, настоять в течение часа. Пить охлажденным, три раза в день за полчаса до еды. Аналогичным действием обладают отвары мелиссы и валерианы.
Для профилактики рецидива заболевания, а также для более быстрого и максимального достижения эффекта от консервативной терапии необходимо скорректировать образ жизни. Таким пациенткам важно хорошо высыпаться, исключить стрессовые ситуации, полезно ввести в режим дня физические нагрузки. Это может быть плавание, аэробика, йога – виды спорта, не требующие чрезмерных нагрузок и обладающие релаксирующим действием.
У женщин, страдающих гиперпролактинемией, положительный эффект от проведенного лечения проявляется в виде восстановления нормального уровня половых гормонов, менструального цикла и репродуктивной функции. Чем раньше пациентка с подозрением на гиперпролактинемию обратится к специалисту, тем выше ее шансы на полное излечение.
Причины патологии

Последствия
Пролактинома гипофиза
При гиперпролактинемии гипофиза происходит чрезмерная выработка пептидного гормона, то есть пролактина, передней долей гипофиза. Симптомы такой патологии чаще всего можно встретить у женщин, но бывают подобные случаи и среди мужчин.
Причины патологии
Существует множество причин, по которым происходит увеличение выработки пролактина, чаще всего встречаются:
- микроаденома гипофиза, гиперпролактинемия в данном случае будет сопровождаться наличием опухоли незначительного размера;
- нарушение функций щитовидной железы;
- приём некоторых медицинских препаратов, в частности это касается антидепрессантов и противозачаточных таблеток;
- болезни яичников;
- хроническая почечная недостаточность;
- рак печени;
- заболевания головного мозга, к которым относят менингит, энцефалит и опухоль.
Симптомы гиперпролактинемии
Если в составе крови повышается концентрация пролактина, то могут наблюдаться различные симптомы. В большинстве случаев у женщин менструация проходит с задержками или она вообще может исчезнуть. Также нередко нарушается цикл овуляции, при этом из молочных желез может выделаться молозиво или молоко.
Если вовремя не обнаружить проблему и не решить её, всё может закончиться женским бесплодием.
К другим симптомам стоит отнести увеличение молочных желез, а также образование в них кист и аденом. Иногда доброкачественные опухоли перерастают в рак груди.
Во многих случаях причина гиперпролактинемии - аденома гипофиза, что является серьёзным сигналом для обращения к врачу.
Методы диагностики
В подобных ситуациях всегда назначается обследование крови на концентрацию в ней пролактина. Требуется забор именно венозной крови утром в 5-8 день менструального цикла.
Если показатели высокие, то нужно будет сдавать кровь повторно для уточнения данных. Это объясняется тем, что уровень пролактина может меняться. Если второй или третий забор показывает нормальные результаты, то предварительный диагноз гиперпролактинемия будет считаться ошибочным.
Лечение болезни
В основном лечение производится терапевтическим методом, то есть с использованием медицинских препаратов, которые нормализуют содержание пролактина в крови. Самолечение в таких случаях опасно, поэтому лучше довериться опытному врачу. После прохождения курса лечения у женщины восстанавливается менструальный цикл. Следовательно, снова появится возможность забеременеть.
Пролактинома (или аденома) является одним из наиболее часто наблюдающихся новообразований доброкачественного характера, которое развивается из тканей гипофиза и располагается в гипофизарной ямке (части турецкого седла). Некоторые из аденом не вызывают никаких симптомов, т. к. не вырабатывают пролактин, а другие (примерно 40 %) продуцируют этот гормон, отвечающий за выработку молока после рождения ребенка, и вызывают ряд нежелательных симптомов.
В этой статье мы ознакомим вас с основными причинами, симптомами, классификацией и методами диагностики и лечения гормонально активных пролактином у женщин. Эта информация поможет вам вовремя принять верное решение о необходимости консультации у врача-эндокринолога и начале лечения.
Эти доброкачественные новообразования являются гормонально активными, но в большинстве случаев растут очень медленно или не увеличиваются вообще. Обычно размер пролактином у женщин составляет не более 2-3 мм в диаметре, и эти новообразования в 6-10 раз чаще выявляются именно у представительниц слабого пола детородного возраста. Если они начинают синтезировать пролактин, то его повышенный уровень – гиперпролактинемия – может вызывать нарушение гормонального фона и приводить к отсутствию овуляции (ановуляции) и бесплодию. В остальных случаях никак себя не проявляет и может обнаруживаться случайно во время диагностики других заболеваний или в процессе вскрытия.
Причины
Пока специалисты не могут назвать точных причин появления пролактином. Сейчас достоверно известно, что эти новообразования гипофиза чаще выявляются при таких состояниях и заболеваниях:
- множественная эндокринная неоплазия I типа (наследственное заболевание);
- генетические мутации;
- прием некоторых лекарственных препаратов (например, эстрогенов, гипотензивных средств, нейролептиков или антидепрессантов);
- некоторые заболевания: , и др.
Классификация пролактином
В зависимости от места локализации и размеров пролактиномы классифицируют следующим образом:
- интраселлярные – новообразование не выходит за пределы турецкого седла и его диаметр не превышает 10 мм;
- экстраселлярные – новообразование распространяется за пределы турецкого седла и его диаметр превышает 10 мм.
Такие микропролактиномы обычно выявляются у женщин, а у мужчин аденомы гипофиза имеют более крупные размеры и называются макропролактиномами. Большие аденомы у женщин образуются в редких случаях.
Размер пролактиномы во многом влияет на течение заболевания и определяет тактику выбора его лечения.
Симптомы
Головные боли у женщины в сочетании с нарушениями менструальной функции могут быть признаком гиперпролактинемии.Ранним признаком развития гормонально-активной пролактиномы у женщин является нарушение менструального цикла. Этот симптом может выражаться такими изменениями:
- олигоменорея (длительность менструального кровотечения менее 3 дней) или опсоменорея (удлинение цикла до более 35 дней);
- – отсутствие менструальных кровотечений на протяжении 6 месяцев и более.
При этом наблюдается нарушение синтеза лютеинизирующего и фолликулостимулирующего гормона, которое приводит к отсутствию овуляции и зачатия.
Повышение уровня пролактина может вызвать появление выделений молока из молочных желез – галакторею. Оно может выделяться самостоятельно или при надавливании на сосок. Этот симптом никак не связан с возможным развитием раковой опухоли в молочных железах, но данное воздействие пролактина на организм женщины нередко приводит к развитию такой патологии молочных желез, как .
Гиперпролактинемия может спровоцировать появление у женщины . Этот симптом связан с гормональным дисбалансом и устраняется после проведенного лечения.
При развитии гиперандрогении (повышении уровня тестостерона) у женщины может наблюдаться появление угревой сыпи и избыточный рост волос на теле и лице (по мужскому типу). Кроме этого, гиперпролактинемия приводит к развитию таких симптомов и состояний:
- снижение либидо;
- сухость влагалища;
- повышение массы тела;
- отечность;
- развитие .
Диагностика
Самым точным и высокооинформативным способом диагностики микропролактином у женщин является МРТ головного мозга. Прицельное магнитно-резонансное сканирование гипофиза лучше проводить с применением контраста – гадолиниума. Такой способ диагностики позволяет выявлять даже самые маленькие аденомы, их расположение в гипофизарной ямке и те новообразования, которые находятся в мягкотканных структурах – в зоне сонных артерий, кавернозном синусе и пр.
Для определения гормональной активности пролактиномы рекомендуется проведение анализа на уровень пролактина в сыворотке крови. Он должен выполняться в три разные дня. Это позволяет исключить ошибки в результатах, которые могут провоцироваться стрессовым влиянием на уровень этого гормона.
Повышенным уровень пролактина считается при показателях 40-100 нг/мл. При отсутствии других признаков пролактиномы (например, данных МРТ) следует провести дифференциальную диагностику, выявляющую другие возможные причины гиперпролактинемии: травмы грудной клетки, функциональные нарушения гипоталамо-гипофизарной системы, беременность, прием некоторых лекарственных препаратов или недостаточная функция почек или печени.
Для диагностики пролактином применяется и тест с тиролиберином. При отсутствии аденомы гипофиза внутривенное введение этого препарата вызывает повышение уровня пролактина не менее чем в два раза через 15-30 минут. У пациенток с пролактиномой тест не вызывает повышение уровня пролактина или же он повышается только спустя 2 часа после введения тиролиберина.
В связи с тем, что пролактиномы могут становиться причиной остеопороза, женщинам рекомендуется проведение такого исследования, позволяющего определить плотность костной ткани, как .
Лечение
 Лечение пролактином может быть медикаментозным или хирургическим. Составление плана терапии зависит от каждого клинического случая: данных динамики роста опухоли, уровня пролактина в сыворотке крови, возраста больной и сопутствующих патологий.
Лечение пролактином может быть медикаментозным или хирургическим. Составление плана терапии зависит от каждого клинического случая: данных динамики роста опухоли, уровня пролактина в сыворотке крови, возраста больной и сопутствующих патологий.
Этиологическая медикаментозная терапия может способствовать уменьшению гиперпролактинемии и приостанавливать рост пролактиномы. Она может направляться на терапию гипотиреоза, воспалительных процессов в гипоталамо-гипофизарной системе, устранение почечной или печеночной недостаточности либо коррекцию лечения некоторыми лекарствами, способными вызвать рост опухоли и активацию выработки пролактина. Однако такая тактика терапии не всегда эффективна и требует назначения препаратов для устранения синтеза пролактина.
Для купирования гиперпролактинемии, сопровождающей пролактиному, назначается прием таких препаратов:
- Парлодел (или Бромокриптин, Парилак);
- Лерготрил;
- Леводопа;
- Цирогептадин;
- Лизурид;
- Достинекс;
- Перитол.
Прием Парлодела позволяет снизить уровень пролактина до нормальных значений в течение первых 2-3 недель почти у 85 % больных. А назначение Достинекса более приемлемо, т. к. этот препарат является пролонгированным и может приниматься 1-2 раза в неделю. Кроме этого, он вызывает меньшее количество нежелательных побочных реакций.
Кроме снижения уровня пролактина, прием этих лекарств способствует уменьшению размеров пролактиномы, а в некоторых случаях микроаденомы могут полностью устраниться.
 Показаниями к назначению нейрохирургического удаления аденом гипофиза могут становиться такие клинические случаи:
Показаниями к назначению нейрохирургического удаления аденом гипофиза могут становиться такие клинические случаи:
- макропролактинома;
- неэффективность лечения Парлоделом;
- непереносимость Парлодела;
- активный рост опухоли на фоне медикаментозного лечения Парлоделом.
Удаление пролактномы может выполняться по таким методикам:
- Транссфеноидальный доступ . Выполняется путем разреза в области слизистой носа в зоне заднего отдела носовой перегородки. После этого хирург получает доступ к опухоли через клиновидную кость и ее пазуху. Для выполнения такой операции может применяться эндоскопическое оборудование, обеспечивающее более детальную визуализацию новообразования и костных структур. После удаления пролактиномы в носовые ходы вводятся тампоны, которые удаляются через 3-4 дня. Операция длится около 2,5-4 часов, а через 6-12 дней больная может выписываться из стационара. Такой вид доступа к новообразованию обеспечивает хороший обзор операционного поля и уменьшает риски хирургических ошибок. Кроме этого, он обеспечивает хороший косметический эффект – на коже не остается никаких следов хирургического вмешательства.
- Транскраниальный доступ . Такая методика в настоящее время используется в редких случаях. Обычно она применяется для удаления макропролактином или при невозможности проведения операции транссфеноидальным доступом. Для выполнения такого вмешательства проводится трепанация черепа. После удаления новообразования участок кости устанавливается на место. Этот метод является более травматичным и опасным в плане постхирургических осложнений.
В некоторых случаях для устранения пролактиномы применяется лучевая терапия. Наиболее часто назначается протонотерапия.
Показаниями к проведению этого метода лечения становятся такие клинические случаи:
- неэффективность медикаментозного и отказ от хирургического лечения (или противопоказания к назначению этих методов);
- рецидив пролактиномы после медикаментозного и хирургического лечения;
- неэффективность медикаментозного и хирургического лечения.
Лучевая терапия оказывает постепенный терапевтический эффект и полностью проявляет свою эффективность спустя несколько лет. Она может применяться для лечения молодых женщин, планирующих зачатие ребенка.
Лучевое лечение оказывает такой побочный эффект, как гипофизарная недостаточность. Для устранения недостаточности надпочечников больной рекомендуется гормональная заместительная терапия глюкокортикоидами, а при гипотиреозе – L-тироксин. В случае недостатка эстрогенов назначаются эстрогенсодержащие препараты.
Диспансерное наблюдение
Гиперпаратиреоз - это болезнь, которая сопровождается избытком паратгормона, как следствие гиперплазии паращитовидных желез или опухолевых образований. Во время гиперпаратиреоза увеличивается количество Са в крови, в результате чего возникают патологии, в области почек и костной ткани. Гиперпаратиреоз наблюдается в большинстве случаев у женщин, больше в два-три раза, чем у мужской части населения. Гиперпаратиреозом часто страдают женщины от двадцати пяти до пятидесяти лет. Болезнь может иметь субклинический или смешанный характер, висцеропатическую, костную формы, и острую форму в виде гиперкальциемического криза.
Клиническая картина данного заболевания будет зависеть от первопричины, которая вызвала данный синдром. Лечебная тактика в разных случаях будет отличаться.
Классификация и причины гиперпаратиреоза
Выделяют четыре вида гиперпаратиреоза:
- псевдогиперпаратиреоз;
- третичный;
- вторичный;
- первичный.
Клинические проявления во всех видах сходны - вымывается из косной системы кальций, развивается гиперкальциемия.
При гиперпаратиреозе первичном у заболевания могут быть различные формы. Первичный гиперпаратиреоз провоцирует первичная патология паращитовидной железы. Как правило причиной развития первичного гиперпаратиреоза становится опухоль органа. Реже встречаются множественные аденомы, а еще реже - злокачественная опухоль. Типичны данные процессы преимущественно для пожилых людей, женщин перед менопаузой. Редко они будут характерны для молодого возраста, обычно тогда сочетаются с другими заболеваниями.
Первичный гиперпаратиреоз делится на 3 вида:
- Первичный субклинический гиперпаратиреоз. Два типа у данного заболевания:
- бессимптомный;
- биохимический.
- костный. Деформируются конечности, при заболевании человек может остаться инвалидом. Появление переломов происходит без наличия травм, восстанавливаются они медленно, плотность тканей костей уменьшается, развивается остеопороз.
- висцеропатическая форма;
- почечная: наблюдается мочекаменная тяжело протекающая болезнь, продолжительные колики и недостаточность в почках;
- перемешанная;
- желудочно-кишечная, могут возникнуть заболевания такие как панкреатит, язва 12-ти перстной кишки и язвы желудка, холецистит.
- опухоли (аденомы);
- увеличенной железы (гиперплазии);
- рака (опухоли), имеет гормональный характер, происходит в одном проценте болезней.
В десяти процентов ситуаций у больных гиперпаратиреоз проходит в сочетании с опухолями, которые носят гормональный характер. К таким заболеваниям относятся: рак щитовидной железы, феохромоцитома.
Гиперпаратиреоз (первичный) носит часто наследственный характер.
Вторичный гиперпаратиреоз
Гиперпаратиреоз (вторичный) может быть вызван уменьшенным составом Са в крови, когда причиной этого будут другие заболевания, а сами паращитовидные железы остаются здоровыми при этом.
В таком случае выделяют:
- интестинальную;
- почечную формы.
Увеличение синтеза паратгормона происходит:
- при почечной недостаточности;
- при недостатке D витамина;
- во время заболевания мальабсорбции.
В 50-70% случаев больные, которые находятся на гемодиалезе, страдают от вторичного гиперпаратиреоза. Вероятность развития синдрома повышается для пациентов, перенесших резекцию желудка. Кроме этого гипокальцемия возникает и у больных с тяжелыми заболеваниями печени, нарушениями обмена витамина D, при рахитоподобных заболеваниях и рахите.
Третичный гиперпаратиреоз
Образование гиперпаратиреоза (третичного) наблюдается в том случае, если вторичный гиперпаратиреоз много времени не лечили, связан он может быть также с возникновением паратиреоаденомы.
Впервые данное явление было замечено у пациентов, которые перенесли трансплантацию почки. Как оказалось, восстановление всех показателей не решило проблему повышенного уровня паратгормона в крови.
Эктопированный гиперпаратиреоз
Эктопированный гиперпаратиреоз или псевдогиперпаратиреоз происходит при опухолях, имеющих злокачественный тип (раке молочной железы и бронхогенном), которые имеют способность создавать паратгормоны, при наличии аденоматозах второго и первого вида.
Появление заболевания гиперпаратиреоза происходит в связи с избыточном количеством паратгормона, в результате чего он выводит из костной ткани кальций и фосфор. При этом кости теряют свою структуру, они становятся мягкими, наблюдается искривление, переломы могут происходить чаще, чем это может быть в обычных условиях.
Гиперкальциемия (состав кальция завышен в крови) провоцирует слабость мышц, выделяется с мочой избыточный Ca. Постоянное мочеиспускание сопровождается сильной жаждой, появляется нефролитиаз (болезнь почек), соли кальция образуются в почках.
Во время заболевания гиперпаратиреоз может возникнуть артериальная гипертензия, в результате воздействия на сосуды избыточного кальция.
Симптомы гиперпаратиреоза
Определить гиперпаратиреоз можно только при диагностике, так как он симптомов может не иметь. Клинические проявления будут зависеть от того, что поражено в большей мере - почки, кости, желудочно-кишечный тракт, неврологическая, психическая сферы.
Во время гиперпаратиреоза у больного может сразу развиваться несколько симптомов, которые связаны с поражением различных органов. Могут появиться заболевания, такие как язва желудка, мочекаменное заболевание, остеопороз и остальные.
К начальным симптомам болезни относятся:
- усталость;
- мышцы становятся более слабыми;
- головные боли;
- при движениях могут возникнуть трудности (во время длительных расстояний и при подъеме);
- походка становится переваливающейся;
- у больных наблюдается плохая память;
- часто наблюдается депрессивное состояние;
- неуравновешенность;
- общая вялость;
- возникает постоянная тревога;
- у больных в возрасте наблюдаются сильные расстройства, носящие психологический характер;
- кожный покров во время продолжительного гиперпаратиреоза приобретает серый цвет;
- боли в стопах;
- расшатывание и выпадение здоровых зубов;
- жажда;
- обильное мочеиспускание;
- значительное похудание.
Во время заболевания, на поздних сроках, часто болят руки и ноги, а также позвоночник. При остеопорозе могут расшатываться челюсти и можно потерять зубы, совершенно здоровые. Происходит деформация скелета человека, он становится меньшего роста. Переломы при заболевании заживают не быстро, даже с возникновением ложных суставов. Периартикулярные кальцинаты возникают во время болезни. Образовываются они в верхних и нижних конечностях. Аденома образовывается в шейной зоне там, где располагаются паращитовидные железы.
Характерных симптомов, во время гиперпаратиреоза висцеропатического не наблюдается, но могут быть:
- рвота;
- болевые ощущения в желудке;
- метеоризм;
- тошнота;
- плохой аппетит и уменьшение веса.
Больные часто страдают пептическими язвами. Они сопровождаются кровяными выделениями, появляются серьезные обострения заболеваний. Возникают симптомы болезни желчного пузыря, поджелудочной железы. Заболевание полиурии сопровождается симптомами сильной жажды, меньше становится плотность мочи. На поздних сроках болезни наблюдаются: почечная недостаточность, а также нефрокальциноз, впоследствии развивается уремия.
Во время гиперкальциемии и гиперкальциурии наблюдается склероз кальциноза сосудов, впоследствие чего происходит нарушение питания органов. В крови Са будет в увеличенном составе, ухудшается состояние сердечно-сосудистой системы, давление повышается и появляется стенокардия. Синдром, который носит название «красного глаза», может возникнуть при кальцификации.
Больные страдают нарушением психической деятельности, наблюдается сонливость, утомляемость, снижение умственных способностей, могут появиться слуховые или зрительные галюцинации, полностью утратится воспроизводство произвольных движений.
Диагностика гиперпаратиреоза
На этапе первичного гиперпаратиреоза специфические симптомы могут не проявиться и установить диагноз будет сложно, но комплексная диагностика способна справиться с этой задачей.
Результаты складываются на основе следующих обследований:
- анализ мощи (общий). Определяется сколько кальция выводится из мочи и состав в ней Р.
- обследование на биохимию (пататгормон, Р, Са). Состав Са в крови увеличивается, состав P меньше нужного, повышенная активность фосфатазы. Наиболее весомым показателем при заболевании будет состав паратгормона (от 5 до 8 нг/мл и больше если состав от 0,15 до 1 нг/мл), в крови.
- обследование ультрозвуковое. С применением УЗИ обследуют паращитовидную железу на расположение в ней паратиреоаденом.
- МРТ и КТ, обследование с помощью рентгена. Исследование помогает определить произошедшие в костях изменения, а также переломы, остеопороз. Денситометрия необходима, чтобы выявить плотность костей. Рентгенологическое обследование позволяет диагностировать появление в желудке и кишечнике пептических язв. Компьютерная томография почек и мочевого пузыря помогает выявить камни. Также можно выявить в области загрудинного пространства расположение паратиреоаденомы. МРТ намного лучше ультразвукового обследования и компьютерной томографии, так как она может определить разные изменения, которые происходят в щитовидных железах.
- сцинтиграфия. Выявляет изменения в паращитовидных железах. Обследование проводят при вторичном гиперпаратиреозе.
Осложнения гиперпаратиреоза
Гиперкальциемический криз - одно из самых тяжелых осложнений, которое может угрожать больному. К факторам риска относятся: прием витаминов D и кальция, а также тиазидных диуретиков (понижают в моче кальций) в избыточном количестве, продолжительный постельный режим. При гиперкальциемии может возникнуть криз мгновенно (Ca в крови от 3,5 до 5 ммоль/л, при составе от 2,15 до 2,50 ммоль/л), возникают симптомы острого характера.
В таком состоянии может наблюдаться повышенная температура тела 39-40 °С, рвота, боли в эпигатрии, сонливость, кома. Быстро увеличиваются ощущение слабости в теле и появляется обезвоживание. Могут возникнуть серьезные осложнения: развиваются мышечная атрофия, диафрагмы межреберных мышц. Появляются пептические язвы (кровяные), тромбозы, перфорации, отек легких.
Когда данное осложнение возникает, смертность составляет 60% и выше.
Спровоцировать его могут: беременность, инфекции, дегидратация, интоксикация, массивный выход кальция в кровь, запущенное состояние первичного гиперпаратиреоза.
Лечение гиперпаратиреоза
При гиперпаратиреозе необходимо будет лечение в срочном порядке. Основным в лечении будет хирургическое вмешательство, при гиперкальциемическом кризе вмешательство проводится в экстренном порядке. Большая часть времени уходит на то, чтобы найти опухоли, когда проходит операция. Если обнаружена висцеропатическая форма заболевания, что подтверждено обследованием (высокая концентрация паратгормона), то в таком случае операция проводится даже без проведения топической диагностики.
Операционное вмешательство - один из основных методов, чтобы спасти пациента, если диагноз гиперпаратиреоз или его первичная форма.
Если пациенты возрастом выше пятидесяти лет, то операцию осуществляют:
- при обнаружении прогрессивного остеопороза;
- если норма креатинина от возрастной нормы меньше тридцати процентов;
- если состав Са выше 3 ммоль/л, если есть острые симптомы гиперкальциемии;
- если имеются осложнения, обусловленные гиперпаратиреозом первичным.
При принятии решения операцию не проводить, больные должны употреблять норму жидкости, которую им необходимо, больше двигаться, чтобы не возникла гиподинамия. При лечении противопоказаны сердечные гликозиды и тиазидовые диуретики. Также нужно следить за артериальным давлением, если у больных постменопауза, прописываются эстрогены. Через полгода нужно проходить обследование. Именно оно позволит определить состав креатинина плазмы, кальция, клиренса креатинина. Каждый год проводить обследование брюшной части с использованием ультразвукового метода.
При гиперплазии паращитовидных желез нужна подсадка желез. Их удаляют и добавляют в предплечье клетчатки.
Прогноз гиперпаратиреоза
Прогноз гиперпаратиреоза
Осуществлять прогнозы заболевания можно только в том случае, если заболевание диагностировали на первоначальных сроках и лечение провели вовремя.
Восстановление трудоспособности после лечения у больного костным гиперпаратиреозом связано с тем, насколько сильно была костная ткань повреждена. Если заболевание имело легкую форму, пациент может восстановиться после четырех месяцев, после лечения; при тяжелой форме восстановление происходит на протяжение двух лет. Если заболевание запущено, то трудоспособность будет ограничена.
Почечный гиперпаратиреоз - заболевание более тяжелое. Выздоровление прежде всего зависит от того, насколько были поражены почки до операции. Если операция не будет проводиться, то больные могут остаться инвалидами или умирают от недостаточности в почках.
Профилактика гиперпаратиреоза
После операции назначают обезболивающие лекарства, для того чтобы избежать пневмонии. Также может возникнуть тетания, серьезное осложнение. Образоваться оно может на протяжение 24 часов после хирургического вмешательства или на протяжение нескольких дней и месяцев.
Во время гипокальциемии назначают витамин D. Лечение после операции непосредственно зависит от того, какой характер носит заболевание.
Больным после перенесения операции, необходимо пройти наблюдение в диспансере. Проводить периодические обследование и непосредственно делать рентгенологическое исследование. После операции, когда больные приходят в себя, нормализуются биохимические показатели, но остается деформация, где были переломы.
Если гиперпаратиреоз был вторичным или третичным, то лечение предстоит не легкое. Пересадка почек способна продлить жизнь у заболевших на десять лет и более.
Эффективным методом в лечении является применение витамина D.
Если заболевание имело острую форму, то трудоспособность у больных может резко снизиться или вовсе быть потеряна. А при удалении паратиромы, период восстановления может проходить от шести до двенадцати месяцев. Реабилитационный период из-за изменения, которые произошли в почках или костной ткани, может быть увеличен до трех лет.
Одним из самых хороших способов профилактики заболевания может быть санаторное лечение. В санатории можно пройти лечение с применением грязей, минеральных вод. Также при санаторном лечении всегда имеются квалифицированные специалисты и новейшее оборудование.
Если правильно соблюдать все предписания врача, то лечение будет эффективным. В течение нескольких дней или месяцев можно почувствовать себя значительно лучше после перенесенного заболевание или после хирургического вмешательства. Необходимо также соблюдать назначенную врачом диету, регулярно проходить обследование и сдавать необходимы анализы, для того чтобы определить картину выздоровления. Не стоит подвергать организм сильным нагрузкам, только если они необходимы в ходе лечения. Все изменения, которые происходят в результате лечения, необходимо контролировать и консультироваться с лечащим врачом.
Если назначена диета, необходимо ее соблюдать, так как это в значительной части способствует выздоровлению. Результаты должны быть положительными если все предписания будут соблюдаться вовремя. От правильного лечения зависит скорейшее выздоровление и возвращение к нормальной жизни.
Гиперпаратиреоз — заболевание, которому больше подвержены женщины, чем мужчины, и встречается оно в 2-3 раза чаще. Эта болезнь относится к нарушениям эндокринной системы, и вызвана избыточной выработкой паращитовидными железами паратгормона (ПТГ). Этот гормон приводит к накоплению кальция в крови, из-за чего страдают костные ткани, а также почки. При диагнозе гиперпаратиреоз, симптомы и лечение у женщин — информация, которая необходима всем, у кого встречаются нарушения в работе щитовидной железы, особенно если девушка находится в группе риска — в возрасте от 25 до 50 лет.
Причины
Здоровая щитовидная железа вырабатывает нормальное количество паратгормона, но когда в ней возникают нарушения, то количество может как уменьшиться, так и значительно вырасти. На работу железы влияют:
- Опухоли , появившиеся в тканях щитовидки или лимфоузлов шеи. При этом нарушения вызывают как злокачественные, так и доброкачественные новообразования.
- Почечная недостаточность , перешедшая в хроническую стадию.
- Наследственный аутосомно-доминантный синдром , который провоцирует опухоли в одной или нескольких желёзах внутренней секреции. Иногда заболевания вызывают гиперплазию вместо опухоли.
- Заболевания, связанные с желудочно-кишечным трактом .
- Вторичный гиперпаратиреоз на фоне дефицита витамина Д — одно из редких случаев болезни, обычно имеет хроническую форму, что приводит к изменениям в тканях внутренних органов. Чаще всего нарушение в работе щитовидной железы не является единственным его симптомом.
- Алиментарный гиперпаратиреоз — заболевание, вызванное скудным питанием. Может присутствовать даже при разнообразном и сбалансированном рационе, если организмом не усваивается часть полезных веществ.
В зависимости от причин, вызвавших заболевание, различают:
- Первичный гиперпаратиреоз — причиной нарушений являются заболевания щитовидной железы. Чаще всего это наследственные нарушения, которые диагностируются в раннем возрасте.
- Вторичный — появляется как ответ организма на длительную нехватку кальция, вызванного скудностью пищи или недостатком витамина Д. Другой причиной вторичного гиперпаратиреоза являются заболевания костной ткани или органов пищеварения, а также когда почки слишком быстро выводят кальций из тела.
- Третичный — появляется только при длительном течении вторичного гиперпаратиреоза, который без должного лечения провоцирует появления в паращитовидных железах аденомы.
Кроме настоящего заболевания, вызванного нарушениями в щитовидной железе, существует псевдогиперпаратиреоз, вызванный выработкой вещества, сходного по функциям с паратгормоном. Появляется такое заболевания из-за злокачественных опухолей, вырабатывающих это вещество. При этом новообразования поражают другие железы в теле, и напрямую не воздействуют на секрецию паратгормона.
Симптомы
Гиперпаратиреоз, симптомы которого не являются специфичными на ранних стадиях, а в некоторых случаях болезнь проходит без значительных проявлений. Поэтому нарушение редко диагностируется в лёгкой форме, если нет значительных изменений в тканях щитовидки.
На ранних стадиях появляются:
- Головная боль и ухудшение когнитивных функций.
- Повышенная утомляемость.
- Снижение тонуса мышц, что приводит к трудностям с передвижением, особенно тяжело пациенту подниматься по лестнице, даже на небольшую высоту.
- Ухудшение в эмоциональной сфере, появление признаков неврастении, а иногда и депрессии. У людей со сниженным иммунитетом, а также у детей и пожилых, могут появиться психические расстройства, которые невозможно объяснить генетической предрасположенностью или внешним воздействием.
- Изменения цвета кожи на бледный, а при длительном нарушении, она приобретает землистый оттенок.
- Изменение походки, которая становится переваливающейся «утиной», из-за снижения тонуса мышц таза или изменения в костной структуре бёдер.
На поздней стадии возникают нарушения в костной ткани:
- Остеопоротические — развивающееся снижение костной массы, а также нарушения её структуры.
- Фиброзно-кистозный остеит — воспаление в костях, приводящих к появлению кистозных опухолях.

Из-за нарушения костной структуры, у больных часто возникают переломы, при обычных движениях, которые не являются травмоопасными. Так, человек может сломать руку или ногу, находясь в постели. При этой стадии заболевания возникают болевые ощущения без чёткой локализации, и чаще всего их характеризуют как «ломит кости». Переломы, появившиеся в этой стадии, доставляют меньше болезненных ощущений, чем у здорового человека, но при этом они хуже заживают, и чаще сопровождаются осложнениями. Сломанные кости нередко срастаются неправильно, из-за чего происходит деформация конечностей.
Проблемы с костной структурой вызывают не только переломы, но и изменения в позвоночнике, из-за чего человек может стать ниже ростом или у него резко испортится осанка. Частым случаем является нарушение целостности зубов, при которой они начинают шататься, из-за нарушений в альвеолярной кости и тканях дёсен. Часто в таких случаях даже здоровые коренные зубы начинают выпадать.
Гиперпаратиреоз, симптомы которого являются неспецифичными, называется висцеропатическим. Он встречается очень редко. Этот случай болезни развивается постепенно, из-за чего возникают сложности с диагностикой. Изначально у человека появляются признаки интоксикации, часто повторяющиеся рвота или диарея, повышенный метеоризм, а также снижения аппетита и быстрая потеря массы тела.
В ЖКТ могут появляться язвы, которые сопровождаются кровотечениями, при этом лечение слизистой малоэффективно, из-за чего возникают частые обострения и рецидивы. Возможно поражение поджелудочной железы, печени или жёлчного пузыря. А также часто регистрируют увеличение количества выделяемой мочи больше суточной нормы, из-за чего у больных появляется постоянная жажда, которую невозможно утолить. При развитии болезни в тканях почек откладываются соли кальция, что вызывает их изменение, а со временем и почечную недостаточность.
Диагностика
Вначале заболевание не имеет специфических симптомов, из-за чего его трудно диагностировать. Но существует ряд общих анализов, которые могут показать увеличение содержания кальция в организме:
- Общий анализ мочи — жидкость становится более щелочной, при этом в ней встречаются соли кальция, а также увеличивается количество фосфора. Иногда в моче встречается белок, что свидетельствует о воспаление в почках. При этом плотность выделений снижается, но увеличивается их количество.
- Биохимический анализ крови — позволяет узнать состав крови, точно определить нарушение пропорций. При гиперпаратиреозе количество общего и ионизированного кальция в крови увеличено, а фосфора снижено.
Специфические анализы:
- Хемилюминесцентный иммуноанализ — забор венозной крови для определения количества паратгормона.
- УЗИ щитовидной железы — позволяет определить изменения в тканях, а также обнаружить нарушения в лимфоузлах.
- Рентгенография, КТ или МРТ — проводят как в области шеи, так и конечностей, если пациент жалуется на боли, неожиданные переломы, или изменение подвижности.
- Сцинтиграфия железы — даёт возможность определить насколько нормально расположены паращитовидные железы, а также, какие ткани входят в их состав, есть ли патологические изменения, и как орган функционирует.
Кроме общих и специфических анализов, врач может назначить дополнительные исследования, чтобы выявить причину заболевания. Это особенно важно, если болезнь носит вторичный характер.
Лечение
При обнаружении гиперпаратиреоза лечение должно быть комплексное, оно будет зависеть от первопричины заболевания. Из-за того, что часто присутствуют опухоли или другие нарушения структуры щитовидной железы, оптимальным считается сочетание хирургического вмешательства и медикаментозной терапии.
При первичной постановке диагноза гиперпаратиреоз, клинические рекомендации врачей чаще всего содержат удаление опухоли или дисплазии паращитовидных желёз. Если размер изменённых тканей небольшой, то используется специальное эндоскопическое оборудование, которое уменьшает вмешательство в организм, что благотворно влияет на скорость выздоровления.
Кроме этого, врачи назначают разные меры, способствующие уменьшению кальция в крови. Для этого внутривенно могут вводить раствор хлорида натрия, а также назначить фуросемид, хлорид калия и раствор глюкозы 5%. Но такие меры необходимы только при слишком высоком содержании кальция, которое может спровоцировать криз. При этом увеличивается нагрузка на почки, поэтому все медикаменты необходимо принимать только под надзором врача, чтобы снизить вероятность патологических изменений.
Если заболевание вызвано злокачественными опухолями, то после их удаления проводится курс лучевой или химиотерапии, подобранный индивидуально, в зависимости от протекания болезни.
Если болезнь диагностирована на ранних стадиях, и в организме отсутствуют серьёзные хронические заболевания, то прогноз лечения довольно благоприятный. Когда же болезнь начала поражать костную ткань, но не зашла слишком далеко, терапия занимает от 4 до 24 месяцев. Более тяжёлым случаем считается поражение почек, из-за патологических изменений в органах.
У заболевания гиперпаратиреоз, симптомы и лечение у женщин не отличается от тех, что характерны для мужчин, но из-за неустойчивого гормонального фона, железы внутренней секреции более подвержены изменениям. Поэтому половозрелым женщинам важно следить за здоровьем щитовидной железы и регулярно проверять количество кальция в крови.