Быстрое развитие фармакологической и косметологической областей медицины позволяет долгие годы поддерживать молодость и красоту на должном уровне. Однако из-за ухудшения экологической обстановки, ускорения внутренних механизмов старения, частых стрессов не всегда косметические средства дают желаемый эффект. Именно в таких случаях применяется пластическая хирургия. Наиболее востребованной из всех пластических операций является подтяжка лба и бровей.
Кому показана операция и каковы условия ее выполнения
Чаще всего показана и наиболее востребована подтяжка бровей и лба пациентам старше 40 лет для уменьшения проявлений первых признаков старения. Однако при необходимости ее можно выполнять и в более раннем возрасте по рекомендации врача или исходя из собственных соображений. Показания следующие:
- опущение внешнего угла глаза, вызванное птозом верхнего века;
- опущение тканей верхней трети лица;
- глубокие морщины и складки лба и переносицы;
- низкое расположение бровей;
- мелкие морщинки в уголках глаз («гусиные лапки»);
- дряблая кожа в височных областях;
- нависание кожи на переносице.
В зависимости от степени выраженности процесса старения и показаний к выполнению лифтинга верхней трети лица специалистами клиник эстетической хирургии могут быть показаны следующие виды подтяжки лба и бровей.
Коронарная подтяжка (открытый фронтлифтинг)
Коронарная подтяжка долгое время считалась «золотым стандартом» пластической хирургии данной анатомической области, но в последнее время ее рекомендуется выполнять лишь пациентам с грубыми морщинами на лбу, выраженным птозом бровей, избыточным нависанием кожи в области надпереносья.
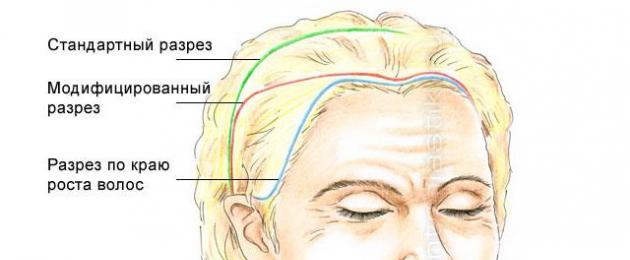
Лифтинг лба и бровей методом открытой коронарной подтяжки проводят под общим наркозом. Операция травматична, так как затрагиваются все мягкие ткани, включая надкостницу. Длительность проведения пластики составляет 1-2 часа. После тщательного осмотра врач порекомендует один из трех возможных разрезов: стандартный, модифицированный, разрез по краевой линии роста волос.
Стандартный
Данный вариант подтяжки показан пациентам, нуждающимся в выравнивании пропорций головы. Суть метода состоит в проведении бикоронарного разреза, выполняемого непосредственно за линией роста волос (на расстоянии 8 см) ото лба до ушной раковины с обеих сторон с последующим натяжением и иссечением избытка кожи. Разрез имеет зигзагообразную форму, что позволяет рубцу быть практически незаметным. Стандартный разрез не подойдет пациентам с высоким лбом, так как линия роста волос сдвигается назад на несколько сантиметров.
Модифицированный
Модифицированный разрез имеет несколько другое направление: начинаясь около височной области, он изгибается в области лба, идет по линии роста волос и снова возвращается к виску. При таком варианте разреза ширина лба после операции может быть уменьшена за счет опущения линии роста волос.
Разрез по краевой линии роста волос
Разрез по краевой линии роста лучше всего подходит пациентам с залысинами в области лба и виска, а также с высоким лбом, так как высота лба, после хирургического вмешательства не изменяется.
Суть метода состоит в иссечении полоски кожи шириной 1-2 см, после чего накладываются швы или скрепки, которые снимаются через 10-12 дней после операции. Непосредственно после выполнения пластики устанавливается дренаж.

Виды коронарного разреза
Основным преимуществом метода является длительное сохранение результата и отсутствие заметных рубцов. Помимо явных плюсов лифтинга бровей и лба методом коронарной подтяжки, есть ряд его значительных недостатков:
- нарушение привычной пропорции лица за счет изменения краевой линии роста волос;
- большой уровень травматизации тканей во время операции и высокий риск развития осложнений после ее выполнения;
- возможное онемение места пластики в течение полугода;
- нарушение роста волос в зоне разреза;
- долгая реабилитация.

Метод коронарной подтяжки лба
Эндоскопический фронтлифтинг
Эндоскопический лифтинг лба и бровей проводится под общим наркозом и выполняется в течение 1-4 часов в зависимости от объема работы. Эндоскопическая подтяжка может быть рекомендована пациентам всех категорий. Исключение составляют лица с очень глубокими лобными морщинами, выраженным птозом бровей, а также высоким лбом. Эндоскопический лифтинг лица является основным методом выбора для коррекции морщин у лысеющих мужчин.
Методика выполнения операции: в височной и лобной областях в непосредственной близости от линии роста волос выполняется несколько разрезов (до 5) длиной около двух сантиметров. Через них вводятся эндоскопические инструменты, которыми рассекаются определенные мышцы, отвечающие за образование продольных морщин на лбу, а также поднимаются брови на необходимый уровень и фиксируются. Благодаря применению эндоскопических инструментов достигается быстрое и четкое исполнение поставленной задачи, тем самым снижается риск развития грубых осложнений и объем возможной кровопотери.
Основными его преимуществами являются низкая инвазивность, небольшой риск развития осложнений, высокая эффективность и видимый результат, быстрое восстановление.



Лифтинг с применением эндотинов
Подтяжка лица с помощью эндотинов относится к эндоскопическим методам, поэтому практически не имеет противопоказаний и обладает широким диапазоном применения. Процедура проводится под общей анестезией и длится около получаса. Суть методики заключается в установке через мини-разрезы очень тонких рассасывающихся пластин, имеющих направляющие шипы-иммобилизаторы. В среднем через полгода после проведения операции происходит полное рассасывание эндотинов, а сформированные на их месте коллагеновые волокна надолго обеспечивают эффект лифтинга. Основными плюсами данной операции являются:
- точная и надежная фиксация пластин;
- минимальный риск развития осложнений в результате низкой инвазивности самой операции;
- полное рассасывание и выведение препарата из организма в течение полугода;
- отсутствие риска развития реакций отторжения или аллергии;
- быстрый реабилитационный период.
На сегодняшний день этот метод коррекции лица практически не имеет недостатков. Подробнее о применении эндотинов читайте .
Метод височной подтяжки бровей
Операция может выполняться как под местной анестезией, так и под общим наркозом. Метод анестезии определяет врач с учетом всех особенностей пациента и предстоящей манипуляции, которая длится, как правило, не более 45 минут. Метод основан на выполнении разрезов области висков и иссечении излишков кожи. Благодаря этому методу разглаживаются морщинки, приподнимаются внешние углы глаз, подтягивается область скул. Коррекция бровей методом височного лифтинга может сочетаться с другими косметическими и пластическими процедурами.
Височная подтяжка является малотраматичной и высокоэффективной операцией, а также практически не имеет недостатков и противопоказаний, поэтому широко распространена среди пациентов клиник эстетической медицины.

Метод транспальпебрального лифтинга бровей
Выполняется под общей анестезией и не более одного часа. Пластический хирург выполняет разрез в толще естественной складки верхнего века, натягивает кожу, резецирует часть мышц и удаляет излишнюю жировую ткань, тем самым, сглаживая морщинки и складки в области надпереносья и лба. На фоне явных плюсов (быстрый результат, минимальный риск осложнений) и этот метод рекомендуется всем пациентам, нуждающимся в коррекции бровей.
Подтяжка бровей с разрезом над бровью
Выполняется около получаса под местной анестезией. По современным меркам данная методика считается устаревшей, так как явно заметен послеоперационный рубец. Чаще всего она рекомендуется пожилым людям с обильными морщинами в области лба.

Нитевой лифтинг лба и бровей
Длительность процедуры составляет 20-30 минут и проводится под местной или общей анестезией. Методика основывается на имплантировании под кожу специальных нитей, которые при должной фиксации обеспечивают хороший лифтинг-эффект. Нити могут быть рассасывающимися и нерассасывающимися.
Реабилитационный период
Классический реабилитационный период после проведения коррекции бровей и лба составляет от 14 до 20 дней. Если накладывались швы, то их снимают на 10-11 день. Через 14-15 дней практически полностью исчезают синяки и отеки. Временная потеря чувствительности может наблюдаться около трех недель после проведения операции. В послеоперационном периоде рекомендуется принимать антибактериальные средства, избегая повышенной физической активности и горячих ванн.
Противопоказания и возможные послеоперационные осложнения
Противопоказаниями к проведению большинства пластических манипуляций являются:
- заболевания сердечно-сосудистой системы;
- артериальная гипертония;
- заболевания крови;
- заболевания органов эндокринной системы;
- инфекционные болезни;
- злокачественные новообразования.
Осложнениями являются: онемение области лба и висков, воспалительные изменения на лице, смещение границы роста волос, инфекционные осложнения.
Видео проведения фронтального эндоскопического лифтинга
ПОДАГРА – это заболевание, причина которого является неусваивание организмом БЕЛКА, и сопровождается отложением солей мочевой кислоты (уратов). Без лечения и диеты заболевание заканчивается образованием тофусов – шишек, в которых накапливаются кристаллы мочевой кислоты. Все это приводит к нарушению подвижности в суставе и его разрушению.
ПРИЗНАКИ ПОДАГРЫ?
Возникает острая боль, отек и покраснение сустава (обычно одного или двух). Такое острое состояние (его часто называют приступом подагры ) может продолжаться в течение нескольких дней или недель (если не проводить никакого лечения).
Приступ подагры часто возникает в ночное время и сопровождается следующими симптомами:
- сустав становится горячим на ощупь болезненным при ощупывании, красным иногда до синевы.
- больной может отмечать повышение температуры тела, озноб.
- очень часто поражаются суставы большого пальца на стопе, но могут быть вовлечены и другие суставы (голеностопный, коленный, пальцев рук и кисти).
- в некоторых случаях одновременно воспаляются сухожилия сустава.
ПОДАГРА поражает любые суставы, но чаще всего от подагры страдают суставы пальцев ступни, локти и колени.
Почти в половине случаев первая подагрическая атака становится последней, однако в остальных 50% случаев течение болезни становится хроническим.
ПРИСТУП ПОДАГРЫ – ЧТО ДЕЛАТЬ?
В настоящее время принято различать острый подагрический артрит , межприступный период и хроническую подагру .
Острый подагрический артрит это основное (видимое глазу) проявление подагры. Боль при подагрическом приступе возникает ночью или в предутренние часы, и настолько сильна, что пациент не в состоянии не только пошевелить ногой, но даже легкое прикосновение простыни вызывает нестерпимые мучения. Чаще всего пациенты попадают на прием к хирургам с жалобами на боль, подобную сверлению, распиранию, жжению в первом (большом) пальце стопы , причем классические «народные» обезболивающие средства вроде анальгина пациенту не помогают.
В этот период категорически нельзя: принимать теплые ножные ванны, препарат аллопуринол; запрещен отказ больного от еды (это негативно сказывается, как на общем состоянии больного, так и на работе почек, сердца). Запрещено физиолечение (УВЧ, магнитотерапию, тепловые процедуры).
 Межприступный период болезни.
Ошибочно полагать, что эта проблема ограничивается суставами. Кристаллы уратов – мельчайшие иглы, - откладываются во многих органах, в первую очередь, в почках, образуя камни, нарушая работу этих жизненно важных органов. Больного могут беспокоить почечные колики, проявляющиеся болью в пояснице, боку ли
животе, рвота, боли и рези при мочеиспускании. При недостаточном лечении и накоплении мочевой кислоты и ее солей болезнь заходит так далеко, что поражается сердце, с развитием сердечной недостаточности.
Межприступный период болезни.
Ошибочно полагать, что эта проблема ограничивается суставами. Кристаллы уратов – мельчайшие иглы, - откладываются во многих органах, в первую очередь, в почках, образуя камни, нарушая работу этих жизненно важных органов. Больного могут беспокоить почечные колики, проявляющиеся болью в пояснице, боку ли
животе, рвота, боли и рези при мочеиспускании. При недостаточном лечении и накоплении мочевой кислоты и ее солей болезнь заходит так далеко, что поражается сердце, с развитием сердечной недостаточности.
Хроническая тофусная подагра. Тофусы – это мягкие образования, бугорки, «шишечки», наполненные кристаллами уратов. Чаще всего тофусы располагаются на тыльной (внешней) поверхности пальцев, ушной раковине, локтях, коленях. Но тофусы могут быть скрытыми, то есть располагаться внутри организма: в области суставов, к примеру. Такие «депо» кристаллов не увидеть без дополнительных методов обследования – рентгенографии и ультразвука.
ПРИЧИНЫ ПОДАГРЫ?
 В норме мочевая кислота выводится почками с мочой. Однако случается, что мочевой кислоты образуется слишком много, или она плохо выводится почками, в результате в организме накапливаются ее излишки. Избыток мочевой кислоты начинает откладываться в суставах в виде крошечных кристаллов, что и приводит к воспалениям и болям.
В норме мочевая кислота выводится почками с мочой. Однако случается, что мочевой кислоты образуется слишком много, или она плохо выводится почками, в результате в организме накапливаются ее излишки. Избыток мочевой кислоты начинает откладываться в суставах в виде крошечных кристаллов, что и приводит к воспалениям и болям.
Как правило, приступ подагры развивается на фоне приема алкоголя (особенно пива) или переедания. “Настоящей” проблема становиться, когда боли сковывают движения, а любая пища, содержащая “много” белка, вызывает приступ сильной боли.
В старые времена врачи называли подагру «болезнью королей» или «изобилия». Возникает она во многом благодаря невоздержанности в питании и с повсеместным «засильем» простых углеводов, сладких напитков, преобладанием малоподвижного образа жизни; сопутствующий диагноз - гипертоническая болезнь. Опасны в плане развития подагры всевозможные копчености, сосиски, колбаса, ветчина, яйца, особенно жареные. Совсем не безобидны все бобовые, цельные злаки, грибы, цветная капуста, шпинат, спаржа, кофе, шоколад, и даже, по мнению ряда врачей, мороженое и выпечка.
С каждым годом больных подагрой становится все больше . Врачи объясняют это явление тем, что в последние годы люди чаще употребляют пищу, богатую пуринами (например, мясо, жирную рыбу) и огромное количество алкогольной продукции.
КТО В ЗОНЕ РИСКА?

Подагра часто возникает у лиц с повышенной массой тела и высоким артериальным давлением. Заболевание обычно проявляется после 40 лет у мужчин и после менопаузы у женщин. Но мужчины болеют подагрой чаще.
Если в вашей семье есть случаи заболевания подагрой , то вы находитесь в группе риска. В этом случае рекомендуется контролировать уровень мочевой кислоты в крови регулярно, а также стараться придерживаться здорового образа жизни. Правильное питание с ограничением мясных и других богатых пуринами продуктов играет решающую роль в профилактике подагры!
ЧТО ДЕЛАТЬ?
Если вы обнаружили признаки подагры , следует обратиться к врачу, чтобы точно поставить диагноз. Чем быстрее вы обратитесь к врачу, тем раньше будет начато лечение.
При правильно подобранной терапии обострение подагры проходит через 1-2 дня.
ПРОГРЕССИВНОЕ ЛЕЧЕНИЕ ПОДАГРЫ.
 Только врач сможет поставить диагноз, для этого потребуется очная консультация.
Только врач сможет поставить диагноз, для этого потребуется очная консультация.
Постановка диагноза подагры строится на трех китах: осмотре больного и беседе с ним, лабораторных и инструментальных методах исследования. Таких как:
- анализ крови общеклинический
- анализ крови биохимический : выявляет уровень мочевой кислоты в организме)
- исследование суставной (синовиальной) жидкости посредством пункции: пункция значительно облегчает состояние больного, одновременно вводится лекарственный препарат способный устранить боль, отек и воспаление
- ультразвуковое исследование суставов: врач УЗИ сможет лишь определить, действительно ли имеет место артрит, сколько жидкости в суставе, и сможем ли мы взять ее для анализа, нет ли травматических повреждений мягких тканей сустава, которые могли «замаскироваться» под подагрический приступ.
На консультации врач назначит медикаментозную терапию в период обострения, даст рекомендации по диете и режиму физических нагрузок и двигательной активности.
– ревматическая патология, вызванная отложением кристаллов солей мочевой кислоты – уратов в суставах, затем в почках. Клиника подагры характеризуется рецидивирующими и прогрессирующими приступами артрита с интенсивными болями и формированием тофусов – подагрических узелков, приводящих к деформации суставов. В дальнейшем поражаются почки, может развиться мочекаменная болезнь и почечная недостаточность. Для диагностики подагры производят исследование синовиальной жидкости на наличие уратов, рентгенисследование пораженных суставов. Лечение подагры направлено на купирование воспаления (НПВС, глюкокортикоиды), снижение уровня мочевой кислоты в крови, нормализацию питания.
МКБ-10
M10

Общие сведения
В основе патогенеза подагры лежат метаболические расстройства, вызванные нарушением регуляции обмена пуринов в организме и ведущие к накоплению мочевой кислоты и ее производных - кислых уратных солей. Увеличенная концентрация мочевой кислоты (гиперурикемия) в плазме крови и отложение уратов является следствием их повышенного синтеза и уменьшения выделения с мочой. Уратные микрокристаллы накапливаются в суставных полостях с развитием подагрического воспаления, а также в почках, вызывая подагрическую нефропатию . Подагра обычно поражает пациентов после 40 лет, при этом у мужчин она выявляется в 20 раз чаще, чем у женщин.

Классификация подагры
В клинике подагры различаются почечная, метаболическая и смешанная формы. Почечная форма подагры характеризуется снижением экскреции мочевой кислоты, метаболическая – излишками ее образования; смешанная форма сочетает умеренные нарушения синтеза и удаления из организма мочевой кислоты.
В зависимости от причин, ведущих к развитию заболевания, подагра может быть первичной либо вторичной. Первичная подагра нередко бывает обусловлена генетическими дефектами и гипофункцией ферментов, участвующих в обмене пуринов и выведении мочевых солей. К факторам развития подагры относится избыточный и однообразный характер питания, повышенное потребление мясной пищи и алкоголя, малоактивный образ жизни. Вторичная подагра является следствием других заболеваний - патологии почек с нарушением их функций, заболеваний крови (лейкозов , лимфомы , полицитемии), псориаза , лекарственной терапии цитостатиками, салуретиками и др. препаратами.
Клиническая классификация выделяет семь форм течения подагры: типичный (классический) приступ острого подагрического артрита , полиартрит по инфекционно-аллергическому типу, подострый, ревматоидоподобный, псевдофлегмонозный, периартритический и малосимптомный варианты.
Симптомы подагры
В клинике подагры различают 3 фазы: преморбидную, интермиттирующую и хроническую.
Преморбидная фаза характеризуется бессимптомной урикемией и еще не является подагрой. На лабораторном уровне гиперурикемия выявляется у 8-14% взрослых. Интермиттирующая фаза подагры характеризуется эпизодами приступов острого артрита, чередующимися с бессимптомными периодами. К проявлениям хронической формы подагры относится образование подагрических узелков (тофусов), хроническое течение подагрического артрита, внесуставные проявления в виде поражения почек (в 50-70% клинических случаев).
Классический приступ острого подагрического артрита развивается у 50-80% пациентов. Типично внезапное начало, чаще в ночные часы. Первичный приступ подагры нередко бывает спровоцирован алкоголем, жирной пищей, травмой, переохлаждением. Приступ подагры характеризуется резчайшими болями в области плюснефалангового сустава 1-го пальца стопы, фебрильным синдромом, опуханием сустава, блеском и гиперемией кожи над ним, нарушением функции сустава. Через 3-10 суток приступ подагры стихает с исчезновением всех признаков и нормализацией функций. Повторная подагрическая атака может развиться спустя несколько месяцев и даже лет, однако с каждым разом промежутки между приступами укорачиваются. У мужчин первичный приступ подагры чаще протекает по типу моноартрита с поражением суставов стопы, у женщин – олиго- и полиартрита с вовлечением суставов кисти.
Полиартрит по инфекционно-аллергическому типу при подагре развивается у 5% пациентов. Такая форма течения подагры характеризуется мигрирующими болями во множественных суставах, быстрым регрессом признаков воспаления, как и в случае клиники инфекционно-аллергического полиартрита. Для подострого варианта течения подагры характерны типичная локализация боли в первом плюснефаланговом суставе и умеренно выраженные признаки поражения. При подострой подагре у молодых пациентов возможно развитие моно- или олигоартрита средних и крупных суставов.
Ревматоидноподобная форма подагры отличается первичной заинтересованностью суставов рук в виде моно- или олигоартрита. При псевдофлегмонозном типе подагры наблюдаются моноартриты различной локализации с воспалением сустава и парасуставных тканей, лихорадка. По клинике данный вариант напоминает течение флегмоны либо острого артрита. Малосимптомный вариант течения подагры характеризуется слабо выраженной, стертой симптоматикой – небольшой болью, слабой гиперемией кожи в зоне поражения.
Для периартритической формы подагры свойственно поражение бурс и сухожилий (чаще пяточных) при сохранных суставах. В дальнейшем присоединяются явления хронического подагрического полиартрита с поражением суставов ног, их дефигурацией и скованностью; деформации суставных тканей, костные разрастания; контрактуры , хруст в коленных и голеностопных суставах, неполные вывихи пальцев . На этом фоне продолжаются атаки подагры с возможным развитием подагрического статуса – не стихающего обострения артрита с хроническим воспалением парасуставных тканей за счет их инфильтрации солями. В результате тяжелых приступов подагры пациенты теряют трудоспособность и двигательную активность.
При длительном анамнезе подагры (дольше 5-6 лет) и гиперурикемии высокой степени появляются специфические признаки - тофусы или подагрические узелки, представляющие собой скопление кристаллов уратов в мягких тканей. Излюбленными участками локализации тофусов служат ушные раковины, подкожная клетчатка предплечий, локтей, пальцев рук, стоп, голеней, бедер. Во время приступов подагры тофусы могут вскрываться с выходом наружу беловатого отделяемого.
Осложнения подагры
Гиперурикемия и накапливание уратных солей при подагре приводит к их отложению в почках с развитием нефропатии; подагрического нефрита , характеризующегося протеинурией, микрогематурией, цилиндрурией; артериальной гипертензией с последующим переходом в хроническую почечную недостаточность .
У 40 % пациентов отмечается развитие мочекаменной болезни с почечными коликами на высоте приступа подагры, осложнениями в форме пиелонефрита .
Диагностика подагры
Пациентам с подозрением на подагру рекомендована консультация ревматолога и уролога . Общий анализ крови вне подагрической атаки не изменен; в период приступа отмечается нейтрофильный сдвиг лейкоцитарной формулы влево, нарастание СОЭ. Биохимическое исследование крови при обострении подагры выявляет увеличение мочевой кислоты, фибрина, серомукоида, сиаловых кислот, гаптоглобина, γ- и α2- глобулинов.
По рентгенографии суставов характерные изменения выявляются при хроническом подагрическом полиартрите. Рентгенологическая картина обнаруживает наличие остеопороза , на фоне которого определяются очаги просветления в области эпифизов и суставов размером до 2- 3 см; при глубокой запущенности процесса - разрушение костных эпифизов с их замещением скоплением уратных масс. Специфические признаки подагры на рентгенограммах определяются по истечении 5 лет от манифестации заболевания.
Для взятия суставной жидкости проводят пункцию сустава . Микроскопический анализ синовиальной жидкости при подагре показывает наличие в ней микрокристаллов урата натрия. При исследовании материала, полученного при биопсии тофусов, обнаруживаются кристаллы мочевой кислоты. Во время УЗИ почек определяются уратные конкременты.
Диагностическими маркерами подагры являются:
- микрокристаллические ураты в синовиальной жидкости;
- лабораторно подтвержденные тофусы с отложением кристаллических уратов;
- наличие не менее шести из перечисленных далее признаков: присутствие в анамнезе более одной острой атаки артрита; максимальные признаки воспаления сустава в острой фазе; покраснение кожи над воспаленным суставом; моноартикулярный тип поражения; боль и припухлость I плюсне-фалангового сустава с одной стороны; односторонний характер поражения свода стопы; тофусоподобные узелки; асимметричная припухлость сустава; гиперурикемия; рентгенологически определяемые субкортикальные кисты без эрозии; отсутствие роста микрофлоры при бакпосеве суставной жидкости.
Лечение подагры
Основным принципом терапии подагры является контроль содержания мочевой кислоты путем подавления ее продукции и ускорения выведения из организма. Назначается диета, исключающая потребление рыбных и мясных бульонов, мяса животных, почек, печени, легких, алкоголя. В рационе питания вводится ограничение на бобовые и овощные культуры (фасоль, горох, бобы, шпинат, щавель, редис, баклажаны, спаржу, цветную капусту), грибы, икру, некоторые виды рыбы (сардины, балтийскую сельдь и др.). При подагре потребность в калориях удовлетворяется за счет углеводистой пищи, поэтому пациентам следует контролировать свой вес. В умеренных количествах разрешается употреблять в пищу яйца, крупы, нежирную рыбу, баранину, говядину. При подагре требуется ограничение солевой нагрузки и прием достаточного объема жидкости (до 3-х литров в сутки).
Медикаментозный подход к терапии подагры направлен на купирование острых подагрических атак, их предотвращение в дальнейшем, предупреждение отложения уратов в суставах и почках. Для купирования приступов подагры используются НПВП (индометацин), растительные алкалоиды (колхицин), местные мази и гели. В качестве антирецидивной терапии при подагре назначается колхицин в малых дозах или антигиперурикемические препараты. Целью лечения подагры является понижение концентрации мочевой кислоты в крови в 2 раза ниже нормы, требуемое для растворения уратных кристаллов. Для активизации выведения мочевой кислоты производится назначение урикозурических препаратов - пробенецида, сульфинпиразона, азапропазона, бензбромарона. К средствам, ингибирующим продукцию мочевой кислоты, относятся аллопуринол.
При атипичной форме подагры, протекающей со скоплением внутрисуставного выпота, производится его пункционная эвакуация. Проведение сеансов экстракорпоральной гемокоррекции направлено на снижение концентрации мочевой кислоты и уратных солей, подавление воспаления и снижение дозировки принимаемых препаратов. Физиотерапевтическое и курортное лечение при подагре проводится в ремиссионной стадии. Проведение УФО области заинтересованного сустава в острую фазу в ряде случаев помогает прекратить начавшийся приступ подагры.
Прогноз и профилактика подагры
Своевременное распознавание и начало рационального лечения дает прогностически благоприятные результаты. Факторами, усугубляющими прогноз подагры, являются молодой (до 30 лет) возраст, сочетание мочекаменной болезни и инфекций мочевыделительного тракта, отягощенный соматический анамнез (сахарный диабет , артериальная гипертензия), прогрессирование нефропатии.
Необходимость профилактики подагры следует учитывать при проведении химиотерапии, а также у пациентов с угрозой распада и некроза опухоли. С первого дня курса химиотерапевтического лечения необходимо назначение гипоурикемических препаратов (аллопуринола). Профилактика новых обострений подагры зависит от соблюдения водно-солевого режима, диеты, контроля массы тела. При наличии родственников, страдающих подагрой, другим членам семьи рекомендуется следить за уровнем мочевой кислоты.
Сейчас подагрой страдают 3 человека из тысячи, чаще мужчины 40-45 лет и старше, что обусловлено тяжелым физическим трудом, несбалансированным питанием и бесконтрольным употреблением алкоголя. Женщины болеют реже, как правило, в постклимактерическом периоде.
Подагра может возникать и как следствие неправильной работы почек или наследственное заболевание. Очень важно вовремя заметить первые симптомы и лечение заболевания поручить компетентному врачу-ревматологу.
ПРИЧИНЫ
Основная причина, по которой подагра развивается, - это гиперурикемия. Такое состояние возникает при постоянной повышенной концентрации продукта азотистого обмена – мочевой кислоты.
Факторы, провоцирующие возникновение заболевания:
- Несбалансированное питание.
- Наследственность.
- Вредные привычки.
- Нарушение нормального функционирования почек.
- Малоподвижный образ жизни.
- Наличие хронических заболеваний, влияющих на обмен веществ (сахарный диабет, гипертония, заболевания крови, сердечно-сосудистой системы и почек).
- Побочное воздействие лекарственных средств (после лечения онкологических заболеваний, при частом употреблении мочегонных и других препаратов).
- Аутоиммунные заболевания.
Факторы, провоцирующие приступ острого артрита:
- резкое нарушение диеты (например, застолье);
- голодание;
- стресс;
- травмы, кровотечения, хирургические вмешательства;
- инфекции;
- применение лекарственных средств;
- тяжелые физические нагрузки и даже длительная ходьба.
КЛАССИФИКАЦИЯ
По течению болезни и характеру возникновения заболевание подагра разделяется на два типа.
Первичный – болезнь появляется как самостоятельное заболевание в результате нарушения питания, неправильного и сидячего образа жизни, генетической предрасположенности.
Вторичный – заболевание является проявлением или осложнением других заболеваний и обусловлено приемом медикаментов, наличием хронических патологий, нарушением обменных процессов.
По патогенезу подагры выделяют такие ее формы:
Почечная. При этой форме экскреция (выведение) мочевой кислоты резко снижена.
Метаболическая. Синтез (образование) мочевой кислоты значительно повышен.
Смешанная. Наблюдается излишний синтез мочевой кислоты и существенно снижена ее экскреция из организма.

По клиническим проявлениям:
Преморбидный период. Протекает бессимптомно, лишь при обследовании можно выявить гиперурекимию.
Интермитирующий период. Чередование обострений артрита с бессимптомным течением.
Хроническая подагра. Отложения кристаллов мочевой кислоты образуют подагрические тофусы (узловатые уплотнения и наросты), учащаются приступы подагры.
По течению заболевания:
Легкая форма : приступы бывают 1-2 раза в год, не больше, поражается до двух суставов, тофусы незначительные, мелкие или вовсе отсутствуют.
Средняя форма : частота острых приступов возрастает до 3-5 раз за год, поражается от 2 до 4 суставов, наличие множественных мелких тофусов и мочекаменной болезни.
Тяжелая форма : приступы частые и болезненные, поражения многих суставов, наличие множественных тофусов разной величины, ярко выраженная нефропатия.
СИМПТОМЫ
Симптомы подагры зависят от периода этого заболевания. В самом начале болезнь не дает о себе знать, нет никаких признаков, кроме повышенного содержания уратов в крови. Преморбидный (латентный) период протекает бессимптомно и никак не проявляется клинически. Выявить его можно только с помощью анализа крови на содержание уратов. Но так как пациенты в этот период не обращаются к врачу, то болезнь переходит в интермитирующий период, в котором наблюдаются острые рецидивирующие проявления подагры. Поэтому крайне важно при первых признаках подагры обратиться к специалисту, который назначит адекватное лечение.
Главным симптомом подагры является острый артрит. При этом поражаются любые суставы, но зачастую страдает первый плюснефаланговый сустав стопы. Также поражаются суставы кисти, локтевые, голеностопные и бедренные. Одновременно могут воспаляться один или несколько суставов.
Основные симптомы острого приступа подагры:
- Заболевание начинается внезапно, чаще ночью.
- Появляется резкая, стреляющая боль в суставе, гиперемия и гипертермия.
- Воспаленность, отечность, кожа в месте сустава натянута, имеет лоснящуюся поверхность и багрово-фиолетовый оттенок.
- В тяжелых случаях приступ артрита сопровождается повышением температуры, ознобом, сильнейшей болью при незначительном движении или легком соприкосновении с бельем.
- Днем боли утихают, а ночью возобновляются.
- Длится приступ 5-6 дней, постепенно затихает.
После лечения сустав приходит в прежнее состояние через 7-10 дней. Далее наступает межприступный период. Жалоб у пациента нет, но если он не получает соответствующего лечения, приступы учащаются, становятся более тяжелыми и болезненными, межприступный период укорачивается, развивается хроническая подагра.
Признаки хронической подагры:

- Образование узелков (тофусов).
- Деформация суставов, снижение их подвижности или полная неподвижность.
- Атрофия мышц вокруг пораженного сустава.
- Учащение приступов.
- Вовлечение в патологический процесс все больше суставных сочленений.
- Изъязвление кожи над тофусами, плохое заживление.
При тяжелом течении заболевания имеет место подагрический статус. Это осложнение, при котором происходит массивный выброс мочевой кислоты в кровь. Пациента беспокоит постоянная боль и отек тканей вокруг воспаленных суставов.
ДИАГНОСТИКА
Диагностика подагры не вызывает трудностей у опытного ревматолога, но иногда ее можно спутать с другими ревматическими заболеваниями из-за схожести симптомов. Подагра имеет атипичные формы, что тоже следует учитывать.
Основные методы диагностики подагры:
Лабораторный включает клинические анализы мочи и крови, пробы Земницкого и Реберга, биохимию крови, анализ синовиальной жидкости с помощью поляризационного микроскопа.
Инструментальные методы представлены артроцентезом (пункция сустава и забор синовиальной жидкости), биопсией тофусов с исследованием их содержимого.
Аппаратные – это рентгенография, УЗИ суставов, МРТ или КТ (компьютерная томография).
В современной медицине для диагностики подагры используют критерии «римской» классификации заболевания или критерии, предложенные Американской ассоциацией ревматологов.
Римские критерии:
- Наличие подагрических узлов (тофусов).
- В тканях и синовиальной жидкости присутствуют ураты.
- В анамнезе есть приступ острого артрита.
Диагноз подтверждается, если совпадают два и более пункта из перечисленных.
Критерии Американской ревматологической ассоциации:
- В анамнезе были приступы артрита.
- Гиперурекимия.
- Наличие тофусов.
- Пик воспаления проявляется уже в первые сутки заболевания.
- Моноартикулярный (поражен один сустав) артрит.
- Асимметрия больного сустава.
- В районе воспаления ярко выражена гиперемия.
- Одностороннее поражение первого плюснефалангового сустава.
- Неутихающая боль и отек.
- Одностороннее поражение суставов свода стопы.
- Отсутствие микрофлоры в синовиальной жидкости.
- На рентгенограмме видны субкортикальные кисты.
Диагноз подагра подтверждается, если имеют место шесть критериев из вышеперечисленных.
ЛЕЧЕНИЕ
Терапия подагры очень длительная и проводится в стадии ремиссии. Пациенты принимают препараты годами, делая некоторые перерывы. Для лечения подагры очень важно соблюдение определенной диеты, поддержание суточного диуреза на нужном уровне (около 2 литров).
Соблюдение диеты и ограничение приема алкоголя дает хорошие результаты. Недопустимо голодание или переедание, а при избыточном весе пациента рекомендована низкокалорийная диета. Но ни в коем случае не голодание! Оно может спровоцировать приступ из-за резкого повышения концентрации мочевой кислоты в организме. Также важно употребление достаточного количества жидкости (2-2,5 литра в день).
Основная задача лечения подагры - это снижение концентрации уратов. Его можно достичь тремя путями: приемом урикозуретиков (препаратов, которые увеличивают выведение мочевой кислоты), приемом урикодепрессоров (препаратов, подавляющих синтез мочевой кислоты) и ограничением поступления пуринов с пищей. Лечить подагру после проявления первых признаков следует незамедлительно, не допуская перехода заболевания в хроническую форму.
Основные принципы комплексного лечения подагры:

- Снижение пуриновых соединений в организме.
- Лечение острых приступов.
- Лечение хронических проявлений.
- Лечение сопутствующих заболеваний и осложнений.
- Физиотерапия
- Диетотерапия.
Тяжелое течение подагры, малоэффективное лечение, множественное образование тофусов, язв, их инфицирование, деформации суставов – это показания к оперативному вмешательству.
При остром приступе подагрического артрита лечение направлено на облегчение состояния пациента.
Основные мероприятия при остром приступе подагры:
- Обеспечить пациенту покой и наиболее удобное положение. Больной конечности лучше придать возвышенное положение, приложить холод и по возможности обездвижить. Накрывать ее не нужно, потому что любое, даже легкое, прикосновение простыни вызывает острую, сильную боль.
- Обильное щелочное питье. В период обострения рекомендовано пить до 3 литров жидкости в сутки.
- Соблюдение диеты.
- Из медикаментов применяют болеутоляющие, нестероидные противовоспалительные препараты (НПВС), глюкокортикоиды. Местное применение мазей или гелей, облегчающих состояние, с противовоспалительным и обезболивающим действием.
- При улучшении состояния показана физиотерапия: электрофорез, УФО пораженного сустава, УВЧ.
ОСЛОЖНЕНИЯ
При несоблюдении профилактических мер, неправильном лечении или его отсутствии, подагрическое воспаление может разрушительно влиять на организм в целом.
Существует такое понятие, как подагрическая почка - состояние нефункциональности почек из-за нарушения пуринового обмена, которое приводит к хронической почечной недостаточности и мочекаменной болезни. нередко становится причиной нарушения работы сердечно-сосудистой системы, развития ишемической болезни сердца, гипертонии и сахарного диабета.
Также подагра приводит к развитию патологий опорно-двигательного аппарата (полиартрит, ), образованию тофусов, которые становятся причиной деформации суставов и их функционального нарушения или обездвиживания.
ПРОФИЛАКТИКА
При хроническом течении подагры нужно принимать профилактические меры во избежание частых приступов.
Основные профилактические мероприятия:

- здоровое питание, постоянное соблюдение особой диеты;
- исключение употребления алкоголя;
- регулярные занятия спортом;
- профилактика ожирения и борьба с лишним весом;
- употребление достаточного количества жидкости;
- по возможности ограничение употребления лекарств;
- ношение удобной обуви;
- периодическое санаторно-курортное лечение;
- физиотерапия;
- регулярное посещение врача, обследование не реже раза в год.
Соблюдая профилактические меры, обратив внимание на первые признаки и лечение подагры доверив профессионалам, можно избежать частых приступов болезни и ее грозных осложнений.
ПРОГНОЗ НА ВЫЗДОРОВЛЕНИЕ
К сожалению, полностью излечить подагру современная медицина не в силах, но при адекватном своевременном лечении и соблюдении мер профилактики можно снизить частоту приступов и значительно увеличить период ремиссии.
Но ввиду того, что подагра может повлечь за собой ряд осложнений при усугублении, заболевание может привести к инвалидности и утрате работоспособности.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Разбавленные растворы перекиси водорода применяются в медицине для обработки небольших поверхностных ран. К плюсам в этих случаях можно несомненно отнести отличный антисептический эффект и очищение раны от грязи и гноя, но применение препарата продлевает время заживления ран из-за повреждения в результате обработки прилегающих к ране клеток.
Может даже произойти рубцевание раны из-за разрушения новообразующихся клеток, окружающих место обработки.
Раствор используется как прекрасное средство для дезинфекции различных поверхностей в быту и на производствах. Работа со средством требует осторожности. Концентрированные растворы пероксида водорода могут вызвать ожоги при попадании на слизистые оболочки и кожу.
Рецепты от Неумывакина
Лечение грибка ногтей
Мало кто знает, что эта бесцветная жидкость способна прекрасно справиться с грибком. Если 3% раствором, разведенным в воде в соотношении 1:2 (1 часть препарата, 2 части воды) регулярно смазывать различные высыпания и проявления инфекции на коже в течение 5-6 дней, можно вылечить грибок на коже и ногтях.
Если локализация грибка только на конечностях, то можно сделать ванночки: в 1-2 литра воды добавьте 100 мл перекиси, опустите в ванночку конечности, пораженные грибком и подержите минут 20. Затем насухо вытрите. Такие процедуры делайте не чаще 1 раза в день.
От бородавок
Перекись водорода хорошо зарекомендовала себя при выведении бородавок в домашних условиях. Достаточно нанести по два раза в день ватной палочкой перекись водорода на бородавку и через несколько дней противная гостья исчезнет, не оставив следа на коже.
Полоскание от запаха изо рта
При появлении неприятного запаха изо рта поможет раствор для полоскания полости рта из 10 капель средства, разведенных в стакане воды. Кстати, этот раствор является прекрасным профилактическим и лечебным средством против пародонтоза в домашних условиях.
Ванны для оздоровления
Любители водолечения могут попробовать рецепт ванны с перекисью водорода. Кислородная ванна подарит приятные ощущения для кожи и окажет благотворное влияние на организм при гипертонии, неврастении, стрессе, заболеваниях суставов.
Необходимо 0,5−1,5 литра аптечной перекиси развести в теплой воде 30−35 градусов. Длительность приёма ванны 10−15 минут.
Такая ванная благотворно скажется на состоянии здоровья людей, страдающих повышенным давлением, при различных стрессовых ситуациях и просто для красоты и здоровья.
Лечение ангины перекисью
При ангинах, различных инфекциях слизистой рта прекрасно помогает раствор перекиси водорода для полоскания горла или ротовой полости. 10 капель перекиси растворить в стакане слегка теплой (не горячей и не холодной) воды и полоскать ротовую полость каждый раз после приёма пищи.
Если начать полоскание при первых признаках заболевания, для излечения хватает 2−3 полоскания. При запущенных формах 3−5 дней.
ЧИТАЙТЕ ТАКЖЕ: Код по мкб 10 остеохондроз шейного отдела Лечение шейного отдела
Лечение гайморита и насморка
Насморк и даже гайморит можно вылечить, закапывая по три раза в день разведенный (1:2=1 часть перекиси 2 части воды) 3% раствор перекиси водорода по 1-2 капли в нос (в каждую ноздрю) 3 раза в день.
После закапывания в течение 15−20 минут ничего не есть. Обычно для выздоровления хватает 2−3 дней.
В запущенных случаях продлить закапывание до 5 дней. Не больше.
После разделки мясных продуктов и рыбы тщательно вымойте разделочную доску и ножи, протрите их перекисью водорода. Не забудьте про руки, проведите их тщательную обработку раствором.
Лечение шейного остеохондроза
При болях в шее при остеохондрозе накладывается компресс. Кусочек тканевой салфетки смочите в перекиси и наложите на область шейных позвонков на 15 минут, обмотав полиэтиленом. Уже после нескольких применений боль отступит.
При ушных заболеваниях
При болях в ушах допускается закапывание препарата Н2О2 в уши. Капать в уши можно и неразбавленный раствор, но лучше начать с разбавления с водой в равных долях по 3-5 капель в каждое ухо.
Применение перекиси водорода для растений
Перекись водорода прекрасно подходит для лечения огородных и домашних растений. Перекись является естественным пестицидом, аэратором почвы, укрепляет корневую систему растений.
Для полива растений используют 1 столовую ложку 3% раствора разведенную в 1 литре воды для полива растений 1 раз в неделю. Обрызгивать листья и плоды раствором не рекомендуется.
Этот метод основан на том, что перекись, вступая в реакцию с жидкостями организма, распадается на воду и кислород. При этом полученный кислород помогает разжижать кровь, усиливает метаболизм и существенно улучшает работу всех органов и систем.
Общая схема лечения перекисью водорода и профилактики заключается в следующем: первый прием средства начинают с одной капли перекиси 3%, которую необходимо развести в 50 миллилитрах воды; таким образом, ее следует принять трижды в день, на голодный желудок.
Затем, следует прибавлять по капле препарата на один прием ежедневно, это значит, что на второй день приема перекиси водорода понадобится развести в 50 миллилитрах воды по две капли три раза на день, на третий – по три капли, и т.д..
После того, как количество капель на один прием будет рано числу 10, дозировку больше не увеличивайте. Далее пить перекись водорода необходимо десять дней, а после выполнить перерыв дня на три.
ЧИТАЙТЕ ТАКЖЕ: Зарядка для грудного отдела позвоночника
После перерыва можно принимать сразу по 10 капель три раза, дальше еще трехдневный перерыв, и далее по такой же схеме.
Можно перекись водорода лечение выполнять внутривенно. Для этого в 20-и граммовый шприц набирают раствор перекиси с физраствором.
На 20 миллилитров физраствора необходимо 0,3-0,4 миллилитра 3% перекиси водорода. Инъекцию внутривенно необходимо выполнять очень медленно, на протяжении 2-3 минут.
А каждую следующую инъекцию выполняют с увеличением дозировки средства на 0,1 кубика, постепенно доводя дозировку до одного миллилитра перекиси водорода на 20 миллилитров физиологического раствора.
Внутривенный прием перекиси выполняют ежедневно, курс составляет 8-9 приемов. Затем нужно сделать перерыв в лечении на две-три недели, и после два-три раза в семь дней делать инъекции, с дозировкой 1 миллилитр препарата на 20 миллилитров физраствора.
Приведу вам несколько действенных рецептов при довольно распространенных недугах. Подробное лечение перекисью водорода рецепты и методы, можно узнать из книги профессора «Перекись водорода. Мифы и реальность».
При гайморите растворите всего 15 капель перекиси водорода в одной ложке воды, наберите приготовленный раствор пипеткой и капайте в обе ноздри. После проведения процедуры нужно хорошо выдуть слизь, которая будет выделяться из носа.
При остеохондрозе сделайте обезболивающий компресс. Для этого смочите отрезок натуральной ткани перекисью водорода, приложите к больному месту, а сверху прикройте полиэтиленом.
Пусть компресс остается на теле, на протяжении 15 минут. Боль пройдет после проведения нескольких процедур.
При ангине разведите чайную ложечку перекиси водорода в четверти стакана воды, приготовленным средством выполните полоскание горла и ротовой полости, при этом немного задерживайте жидкость в области миндалин.
При пародонтозе необходимо на 3 грамма обычной пищевой соды капнуть капель 10 сока лимона и перекиси 20 капель. Этой смесью понадобиться почистить зубы, а после этого ничего не пить и не кушать на протяжении 15 минут.
Вы можете ознакомиться с ними здесь. Для успешного результата в лечении любой болезни, прежде всего, необходимо подготовить организм – очистить, так эффект от применения препарата станет заметнее и намного быстрее.
Лечение ногтевого грибка перекисью водорода
Лечение перекисью водорода отзывы
Видео с профессором Неумывакином И. П.
Перекись водорода – противопоказания
У этого способа терапии есть немало показаний для применения, среди них самыми популярными можно считать:
- Артроз .
- Остеохондроз .
- Головную боль.
- Атеросклероз .
- Простуда.
- Грипп.
- ОРВИ.
- Депрессии.
- Заболевания дёсен.
Однако при каждом заболевании раствор перекиси можно принимать строго по инструкции. В противном случае пользы для организма просто не будет.