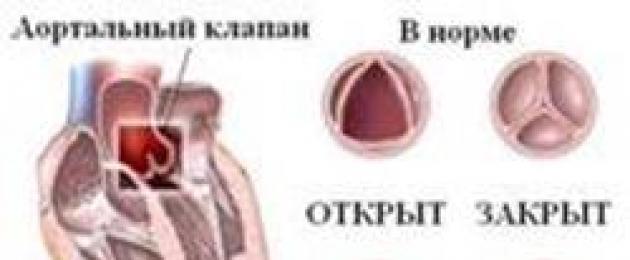
В Департаменте кардиохирургии больницы «Бейлинсон» проводятся операции на клапанах сердца (замена аортального клапана, реконструкции митрального и трикуспидального клапанов) без вскрытия грудной клетки, а через небольшой хирургический разрез. Операции проводятся по собственному эксклюзивному методу, который называется «minimal invasive».
Этот подход позволяет не распиливать грудную кость, как это принято согласно традиционному методу, а проводить операцию через небольшое отверстие в правой части грудной клетки.
Доктор Рам Шарони, ведущий кардиохирург и специалист по операциям «minimal invasive» стажировавшийся втечении двух лет в Нью-Йоркском университете (NYU), объясняет каким образом этот метод снижает риск хирургических осложнений и позволяет сократить период выздоровления после операции: «Операция проводится через небольшой разрез специальными длинными инструментами, которые разработаны специально для таких случаев и способны, в буквальном смысле слова, пролезть через игольное ушко».
Подключение к аппарату искусственного кровообращения производится через аорту и правое предсердие, как принято по традиционному методу или через бедренную артерию в паху. Мы используем широкий диапазон колец для реконструкции клапанов и синтетические материалы вместо порванных связок клапанов (хорд). В случае необходимости замены клапанов используются биологические или механические клапаны.
Каждая операция проводится с использованием экокардиографии, что позволяет видеть качество хирургической работы непосредственно в ходе операции. Научные исследования доказывают преимущество этого метода над традиционным: наносимая организму травма намного меньше, поэтому реанимация и выздоровление проходят быстрее.
Применяемый в медицинском центре им. Рабина (больница Бейлинсон) метод минимального хирургического вмешательства «minimal invasive» позволяет проводить замену аортального и реконструкцию митрального и трикуспидального клапанов без травмирования грудной кости. Это избавляет от возможных осложнений, происходящих при повреждении грудины: заражения и сепсиса, кроме того практически не оставляет шрамов, только небольшой надрез между 3 и 4 ребрами при замене аортального клапана и между 4-5 при замене митрального.
По словам доктора Рама Шарони: «эти операции требуют не только большого опыта, но и совместной командной работы кардиологов, анестезиологов, операционных сестер и слаженной работы всего центра».
В Медицинском центре им. Рабина выполняются операции на митральном и аортальном клапанах без открытия грудной клетки.
Отделения: Кардиологическая и торакальная хирургия,.
www.imcs-4u.com
Причины такой операции
Трехстворчатый расположен между правым предсердием и правым желудочком. Двухстворчатый же находится между правыми желудочков и предсердиями. Именно этот двухстворчатый клапан и называется митральный.
В результате определенных причин происходят физиологические и функциональные изменения митрального клапана. Это приводит к тому, что его створки закрываются не полностью и часть крови возвращается обратно.
Или же створки закрываются слишком плотно, и кровь не имеет возможности полностью перекачаться в предсердия.
Все эти процессы влекут за собой нарушения сердечного ритма, а впоследствии к развитию сердечной недостаточности.
Если заболевание обнаружено на ранних стадиях его развития, специалисты рекомендуют пациентам медикаментозный метод лечения. В противном же случае без операции на митральном клапане не обойтись.
Разновидность операций
 Операции на митральном клапане подразделяются на несколько видов:
Операции на митральном клапане подразделяются на несколько видов:
- Пластика. В одном случае, суть операции заключается в замене той части органа, на которой есть патология. Во втором случае – разрезание спаек, которые образовались на стенках МК. Пластика направлена не на замену старого органа новым, а на сохранение старого.
Пластика имеет два подвида:
- вальвулопластика – процесс ушивания створок клапана. К этому виду оперативного вмешательства прибегают в том случае, если расстояние между створками слишком большое и часть крови возвращается обратной в предсердие. Для стабилизации и укрепления стабильного расстояния, между ними вставляется опорное кольцо;
- комиссуротомия – процедура по рассечению спаек, которые образовались между створками. В результате этого расстояние между половинками МК на сердце становится слишком маленькое для того, чтобы пропустить необходимый объем крови из предсердия в желудочек. Этот вид операции возможно проводить без вскрытия грудины пациента (закрытым способом) или со вскрытием грудной клетки (открытым способом).
- Протезирование. Операция по замене митрального клапана проводится в том случае, если старый уже не удается сохранить. Она намного сложнее и опаснее, чем пластика. Больной орган удаляется и на его место имплантируется искусственный. В некоторых случаях специалисты прибегают к пересадке клапана другого человека.
 В том случае, если специалисты считают, что старый МК человека с патологией уже не подлежит лечению, они останавливаются на таком виде лечения, как операция по замене митрального клапана сердца.
В том случае, если специалисты считают, что старый МК человека с патологией уже не подлежит лечению, они останавливаются на таком виде лечения, как операция по замене митрального клапана сердца.
Классификация протезов
Операция по замене клапана заключается в удалении старого клапана и установке на его месте искусственного протеза. Все протезы можно условно подразделить на несколько видов:
Механический. Для его изготовления используются небиологические материалы и механические рабочие элементы. Благодаря этому такой искусственный протез в очень редких случаях отвергается организмом пациента. Такой вид протеза отличается длительным сроком службы. Но не стоит забывать о том, что внедрение механических протезов увеличивает риск образования тромбов в несколько раз. Поэтому людям с такими протезами приходится на протяжении всего последующего времени после операции принимать лекарственные препараты, которые препятствуют процессу тромбирования.
Биологический. Отличительной особенностью такого протеза является то, что он изготовлен из ткани человека или животного, например, свиной или коровьей. Не исключена возможность использования некоторых механических элементов. Биологические протезы работаю приблизительно 9–18 лет. По истечении этого времени появляется необходимость в повторном проведении операции по замене митрального клапана. Пациентам с установленным биологическим клапаном нет необходимости в приеме препаратов группы антикоагулянтов.
Аллотрансплантат. Этот вид протеза используется чрезвычайно редко, но для него характерна максимальная степень приживания. Особенность его заключается в том, что его трансплантируют од другого человека.
При выборе какого-либо одного вида искусственных клапанов специалисты учитывают такие факторы, как возраст пациента, состояние его здоровья, наличие у него хронических или других заболеваний и пр.
Период реабилитации
В большинстве случаев после внедрения искусственного клапана, у пациентов могут проявляться такие признаки:
- ухудшение зрения;
- быстрая утомляемость;
- отсутствие аппетита;
- сонливость;
- раздражительность;
- отеки нижних конечностей.
 Не стоит отчаиваться и паниковать. Эти симптомы будут длиться на протяжении 2–3 недель.
Не стоит отчаиваться и паниковать. Эти симптомы будут длиться на протяжении 2–3 недель.
По истечении этого периода пациент проходит период реабилитации. Суть этого процесса заключается в выполнении курса физупражнений, направленных на восстановление всех функций тела.
Обязательным условием реабилитации является соблюдение диеты и здоровый образ жизни.
После того, как была проведена операция, дальнейшее состояние пациента полностью зависит от него самого, от его желания вернуться к активной и здоровой жизни. Будьте здоровы!
vseoserdce.ru
Показания и противопоказания к протезированию клапанов сердца
Операции на сердце, каким бы способом они не проводились, несут в себе определенные риски, технически сложны и требуют участия высококвалифицированных кардиохирургов, работающих в условиях хорошо оснащенной операционной, поэтому просто так их не проводят. При пороке сердца какое-то время орган сам справляется с повышенной нагрузкой, по мере ослабления его функциональных способностей назначается медикаментозная терапия, и только при неэффективности консервативных мер возникает необходимость в операции. Показаниями к протезированию клапанов сердца считают:

Таким образом, поводом к хирургической коррекции становится любое необратимое структурное изменение составных частей клапана, делающее правильный однонаправленный кровоток невозможным.
Противопоказания к операции по замене клапана сердца тоже есть. Среди них – тяжелое состояние пациента, патология других внутренних органов, делающие операцию опасной для жизни больного, выраженные нарушения свертываемости крови. Препятствием к оперативному лечению может стать отказ пациента от операции, а также запущенность порока, когда вмешательство нецелесообразно.
Наиболее часто замене подвергаются митральный и аортальный клапан, они же обычно и поражаются атеросклерозом, ревматизмом, бактериальным воспалительным процессом.
 В зависимости от состава протез клапана сердца бывает механическим и биологическим. Механические клапаны
изготавливают полностью из синтетических материалов, они представляют собой металлические конструкции с полукруглыми створками, движущимися в одном направлении.
В зависимости от состава протез клапана сердца бывает механическим и биологическим. Механические клапаны
изготавливают полностью из синтетических материалов, они представляют собой металлические конструкции с полукруглыми створками, движущимися в одном направлении.
Достоинствами механических клапанов считают их прочность, долговечность и износостойкость, недостатки – необходимость антикоагулянтной пожизненной терапии и возможность имплантации только при открытом доступе на сердце.
Биологические клапаны состоят из тканей животных – элементов перикарда быка, клапанов свиней, которые фиксированы на синтетическом кольце, устанавливающемся в место крепления клапана сердца. Ткани животных при изготовлении биологических протезов обрабатывают специальными составами, препятствующими иммунному отторжению после имплантации.
Преимущества биологического искусственного клапана – возможность имплантации при эндоваскулярном вмешательстве, ограничение срока приема антикоагулянтов в пределах трех месяцев. Существенным недостатком считается быстрая изнашиваемость, особенно, если таким протезом заменяется митральный клапан. В среднем биологический клапан работает около 12-15 лет.

Аортальный клапан проще поддается замене любым видом протезов, чем митральный, поэтому при поражении митрального клапана сначала прибегают к разным видам пластики (комиссуротомия), и только при их неэффективности или невозможности решается возможность о тотальной замене клапана.
Подготовка к операции по замене клапанов
Подготовка к операции начинается с тщательного обследования, включающего:
- Общий и биохимический анализы крови;
- Исследование мочи;
- Определение свертываемости крови;
- Электрокардиографию;
- Ультразвуковое исследование сердца;
- Рентгенографию грудной клетки.
В зависимости от сопутствующих изменений, в список диагностических процедур могут быть включены коронароангиография, УЗИ сосудов и другие. Обязательны консультации узких специалистов, заключения кардиолога и терапевта.
Накануне операции пациент беседует с хирургом, анестезиологом, принимает душ, ужин – не позднее 8 часов до начала вмешательства. Желательно успокоиться и выспаться, многим больным помогает разговор с лечащим врачом, уточнение всех интересующих вопросов, знание техники предстоящей операции и знакомство с персоналом.
Техника операций по замене сердечных клапанов
Протезирование клапана сердца может быть проведено посредством открытого доступа и малоинвазивным способом без разреза грудины. Открытая операция проводится под общей анестезией. После погружения пациента в наркоз, хирург обрабатывает операционное поле – переднюю поверхность грудной клетки, рассекает в продольном направлении грудину, вскрывает полость перикарда, после чего следуют манипуляции на сердце.
Для отключения органа от кровотока используется аппарат искусственного кровообращения, который позволяет имплантировать клапаны на не работающем сердце. В целях предупреждения гипоксического повреждения миокарда, он обрабатывается холодным физраствором на протяжении всей операции.
Для установки протеза с помощью продольного разреза вскрывается нужная полость сердца, извлекаются измененные структуры собственного клапана, на место которого устанавливается искусственный, после чего миокард ушивается. Сердце «запускается» с помощью электрического импульса или при прямом массаже, искусственное кровообращение отключается.
После того как искусственный сердечный клапан установлен, а сердце зашито, хирург осматривает полость перикарда и плевры, удаляет кровь и послойно ушивает операционную рану. Для соединения половин грудины могут быть использованы металлические скобки, проволока, шурупы. На кожу накладываются обычные швы или косметический внутридермальный с саморассасывающимися нитями.
Открытая операция очень травматична, поэтому операционный риск при ней высок, а послеоперационное восстановление занимает продолжительное время.
Эндоваскулярная методика протезирования клапанов показывает очень хорошие результаты, она не требует общего наркоза, поэтому вполне осуществима пациентам с тяжелыми сопутствующими заболеваниями. Отсутствие большого разреза позволяет сократить до минимума нахождение в стационаре и последующую реабилитацию. Важным преимуществом эндоваскулярного протезирования является возможность проведения операции на работающем сердце без использования аппарата искусственного кровообращения.
При эндоваскулярном протезировании в бедренные сосуды (артерию или вену в зависимости от того, в какую полость сердца нужно проникнуть) вводят катетер с имплантируемым клапаном. После разрушения и удаления фрагментов собственного поврежденного клапана на его место устанавливается протез, который сам расправляется благодаря гибкому стенту-каркасу.
После установки клапана можно провести также стентирование венечных сосудов. Эта возможность очень актуальна для больных, у которых и клапаны, и сосуды поражены атеросклерозом, а в процессе одной манипуляции можно решить сразу две проблемы.
Третий вариант протезирования – из минидоступа. Этот способ тоже малоинвазивный, но разрез около 2-2,5 см производится на передней грудной стенке в проекции верхушки сердца, через него и верхушку органа вводится катетер к пораженному клапану. В остальном техника аналогична таковой при эндоваскулярном протезировании.
Пересадка клапанов сердца во многих случаях – это альтернатива его трансплантации, которая позволяет значительно улучшить самочувствие и повысить продолжительность жизни. Выбор одного из перечисленных способов операции и вида протеза зависит и от состояния больного, и от технических возможностей клиники.
Открытая операция самая опасная, а эндоваскулярная методика – наиболее дорогая, но, обладая весомыми преимуществами, и самая предпочтительная как для молодых, так и для пожилых пациентов. Даже если в конкретном городе нет специалистов и условий для эндоваскулярного лечения, но у больного есть финансовая возможность выехать в другую клинику, то ей стоит воспользоваться.
При необходимости протезирования аортального клапана минидоступ и эндоваскулярная операция предпочтительны, в то время как замена митрального клапана чаще проводится открытым способом ввиду особенностей его расположения внутри сердца.
Послеоперационный период и реабилитация
Операция по замене клапана сердца очень кропотлива и трудоемка, длится не меньше двух часов. После ее окончания, прооперированного помещают в отделение реанимации для дальнейшего наблюдения. По истечении суток и при благоприятном состоянии больного переводят в обычную палату.

После открытой операции ежедневно обрабатываются швы, удаляются они на 7-10 день. Весь этот срок требует нахождения в стационаре. При эндоваскулярной операции домой можно отправиться уже на 3-4 сутки. Большинство пациентов отмечает быстрое улучшение самочувствия, прилив сил и энергии, легкость в выполнении обычных бытовых действий – еда, питье, прогулка, душ, которые раньше провоцировали одышку и сильную усталость.
Если при протезировании был разрез в области грудины, то боль может ощущаться довольно долго – до нескольких недель. При сильных неприятных ощущениях можно принять анальгетик, но если в области шва прогрессирует отек, краснота, появляется патологическое отделяемое, то нужно не медлить с визитом к врачу.
Реабилитационный период занимает в среднем около полугода, на протяжении которых пациент восстанавливает силы, физическую активность, привыкает к приему определенных лекарств (антикоагулянты) и регулярному контролю свертываемости крови. Отменять, самостоятельно назначать или изменять дозировку препаратов категорически запрещается, это должен делать кардиолог или терапевт.
Медикаментозная терапия после протезирования клапанов включает:

Антикоагулянты при имплантированном механическом клапане позволяют избежать тромбообразования и эмболии, которые провоцируются инородным телом в сердце, но есть и побочный эффект их приема – риск кровотечений, инсульта, поэтому регулярный контроль МНО (2,5-3,5) – непременное условие всей жизни с протезом.
Среди последствий пересадки искусственных клапанов сердца наибольшую опасность представляют тромбоэмболии, которые предупреждают приемом антикоагулянтов, а также бактериальный эндокардит – воспаление внутреннего слоя сердца, когда назначение антибиотиков обязательно.
На этапе реабилитации возможны некоторые нарушения в самочувствии, которые обычно проходят спустя несколько месяцев – полгода. К ним относят депрессию и эмоциональную лабильность, бессонницу, временные нарушения зрения, дискомфорт в груди и области послеоперационного шва.
Жизнь после операции при условии успешного восстановления не отличается от таковой у других людей: клапан работает хорошо, сердце тоже, признаков его недостаточности нет. Однако наличие протеза в сердце потребует изменения образа жизни, привычек, регулярного посещения кардиолога и контроля гемостаза.
Первый контрольный осмотр кардиолога проводится спустя примерно месяц после протезирования. В это же время берут анализы крови, мочи, снимают ЭКГ. Если состояние пациента хорошее, то в дальнейшем врача нужно посещать раз в год, в иных случаях – чаще, в зависимости от состояния больного. При необходимости прохождения других видов лечения или обследований, всегда нужно заранее предупреждать о наличии протезированного клапана.
Образ жизни после замены клапана требует отказа от вредных привычек . Прежде всего, следует отказаться от курения, и лучше это сделать еще до операции. Диета не диктует существенных ограничений, но количество употребляемой соли и жидкости лучше сократить, чтобы не увеличивать нагрузку на сердце. Кроме этого, следует уменьшить долю продуктов, содержащих кальций, а также количество животных жиров, жареных блюд, копченостей в пользу овощей, нежирных видов мяса и рыбы.
Качественная реабилитация после протезирования клапана сердца невозможна без адекватной двигательной активности. Упражнения помогают повысить общий тонус и натренировать сердечно-сосудистую систему. В первые недели не стоит слишком усердствовать. Лучше начинать с посильных упражнений, которые будут служить профилактикой осложнений, не перегружая при этом сердце. Постепенно объем нагрузок можно увеличить.

Чтобы физическая активность не пошла во вред, специалисты рекомендуют проходить реабилитацию в санаториях, где инструкторы ЛФК помогут сформировать индивидуальную программу физкультуры. Если такой возможности нет, то все вопросы касательно спортивных занятий разъяснит кардиолог по месту жительства.
Прогноз после пересадки искусственного клапана благоприятный. В течение нескольких недель самочувствие восстанавливается, и пациенты возвращаются к обычной жизни и работе. Если трудовая деятельность сопряжена с интенсивными нагрузками, то может потребоваться перевод на более легкий труд. В некоторых случаях пациент получает группу инвалидности, но связана она не с самой операцией, а с функционированием сердца в целом и возможностью выполнения того или иного вида деятельности.
Отзывы пациентов после операции по замене клапана сердца чаще положительны. Длительность восстановления у всех разная, но большинство отмечает положительную динамику уже в первые полгода, а родственники благодарны хирургам за возможность продлить жизнь близкому человеку. Относительно молодые пациенты чувствуют себя хорошо, некоторые, со слов, даже забывают о наличии протеза клапана. Пожилым людям приходится сложнее, но и они отмечают значительное улучшение.
Пересадку клапана сердца можно сделать бесплатно, за счет государства. В этом случае пациента ставят на очередь, а преимущество отдается тем, кто нуждается в операции экстренно или срочно. Платное лечение тоже возможно, но, конечно, оно не из дешевых. Сам клапан в зависимости от конструкции, состава и производителя может стоить до полутора тысяч долларов, проведение операции – начиная с 20 тысяч рублей. Верхний порог стоимости операции определить сложно: некоторые клиники берут 150-400 тысяч, в иных цена всего лечения достигает полутора миллионов рублей.
operaciya.info
Причины, вызывающие проблемы в работе клапана
Этот клапан располагается между левым желудочком и аортой, которая понесет по всему организму обогащенную кислородом кровь. Во время процесса наполнения кровью сердечной мышцы этот клапан должен находиться в закрытом состоянии. Когда сокращается желудочек, он открывается и пропускает кровь в аорту.
Замена аортального клапана сердца необходима тогда, когда он не может правильно функционировать, что приводит к нарушению кровообращения. Иногда деформация аортального клапана наблюдается с самого рождения - это врожденный порок. Но бывают случаи, когда он много лет работал нормально, а потом начинает не полностью открываться и закрываться, тогда говорят о приобретенной патологии аортального клапана. Такое может случиться по причине изнашивания с возрастом, в результате наращивания солей кальция на клапане, что и нарушает его работу.
К нарушению работы клапана могут привести и некоторые заболевания, к таковым можно отнести:
- Осложнения после перенесенных заболеваний, например, стрептококковая инфекция вполне может оказать негативное влияние на работу клапана.
- Эндокардит, когда инфекция затрагивает сердце и его клапаны.
- Аневризма аорты.
- Кровоизлияние в стенку аорты.
- Стеноз аортального клапана, при котором он настолько жесткий, что даже кровь под давлением не способна его полностью открыть.
- Состояние, когда клапан не способен закрыться полностью после выброса крови, и часть ее вновь возвращается в желудочек.
Все эти заболевания и патологии могут привести к тому, что потребуется операция по замене аортального клапана.
Особенности операции по замене клапана
Такого вида оперативные вмешательства считаются наиболее сложными. Провести операцию на открытом сердце сможет далеко не каждый хирург. Для проведения такого вмешательства требуется современное оборудование и высокая квалификация врачей.
В настоящее время в нашей стране нет достаточного количества клиник, оснащенных по последнему слову техники, поэтому нет возможности оказать помощь своевременно всем нуждающимся в таких операциях. Замена аортального клапана сердца - это для многих единственная возможность сохранить жизнь, но, к большому сожалению, не все дожидаются своей очереди.
Но есть и зарубежные кардиологические центры, которые готовы принимать иностранных пациентов и оказывать им необходимую помощь, тем самым спасая жизнь.
Разновидности клапанов
Даже возможности современной науки и техники до сих пор не позволяют создать идеальный клапан. У тех разновидностей, которые используют сейчас, имеются свои плюсы и минусы. Для замены хирурги используют несколько видов протезов:

Когда требуется замена клапана аортального, то выбор разновидности зависит от некоторых факторов:
- Возрастной группы пациентов.
- Общего состояния здоровья.
- По какой причине требуется замена клапана.
- Наличие других хронических заболеваний.
- Есть ли у пациента возможность пожизненно принимать антикоагулянты.
После того как вид клапана выбран, предстоит сложная операция по его замене.
Виды оперативного вмешательства
До недавнего времени операция по замене аортального клапана на сердце обязательно требовала остановки сердечной мышцы и вскрытия грудной клетки. Это так называемые открытые операции. Во время хирургического вмешательства жизнь больного поддерживается с помощью аппарата искусственного кровообращения.
Но в настоящее время в некоторых клиниках возможна замена аортального клапана без вскрытия грудной клетки. Это малоинвазивные операции, при которых остановка сердца не требуется, равно как и большие разрезы.
Конечно, надо сказать, что проведение таких оперативных вмешательств требует от хирурга настоящего мастерства. Например, клиники Израиля славятся своими кардиохирургами, поэтому многие пациенты, если позволяют средства, отправляются в эту страну для проведения такой операции.
Подготовка к операции
Замена клапана аортального требует тщательной подготовки пациента. После обращения к врачу пациенту назначают ряд исследований:

За несколько дней до операции пациенту необходимо соблюдать следующие рекомендации:
- Прекратить прием противовоспалительных препаратов и аспирина.
- Не принимать антикоагулянты.
- За день до оперативного вмешательства в рацион должна входить только легкая пища.
- В день операции кушать вообще нельзя.
- Одежда должна быть подготовлена не стесняющая движений.
Только после всех необходимых приготовлений к операции врач назначает время оперативного вмешательства и будет произведена замена клапана аортального.
Проведение операции
Когда пациент оказывается на операционном столе, ему дают общий наркоз, и он засыпает. Если операция проводится со вскрытием грудной клетки, то в середине хирург делает разрез и раздвигает грудную клетку таким образом, чтобы можно было добраться до сердца.
Требуется остановка сердца, чтобы возможно было осуществить замену, поэтому пациента подсоединяют к аппарату искусственного кровообращения. Врач в аорте делает разрез, удаляет изношенный или поврежденный клапан и на его место устанавливает новый. После этого аорта зашивается, сердечная мышца запускается, грудная клетка соединяется и зашивается.
После операции по замене аортального клапана
Как только операция завершена, пациента отправляют в палату интенсивной терапии. Здесь его выводят из наркоза и осуществляют контроль за жизненно важными функциями:

После замены аортального клапана пациент обычно проводит в больнице 5-7 дней, если нет никаких осложнений.
Осложнения в процессе операции
Оперативное вмешательство на сердце - это всегда большой риск. Когда планируется замена аортального клапана, осложнения возможны следующие:
- Занесение инфекции.
- Возможное кровотечение в процессе операции.
- Появление сгустков, если был инсульт или имеются проблемы с почками.
- Осложнения анестезии.
Есть еще факторы, которые повышают риск развития осложнений в процессе оперативного вмешательства:
- Наличие заболеваний сердца.
- Болезни легких.
- Гипертония.
- Сахарный диабет.
- Ожирение.
- Курение.
- Наличие инфекций в организме.
Осложнения после операции
Для любого хирурга важен не только сам процесс операции и ее исход, но и восстановительный период, который также может сопровождаться серьезными осложнениями:
- Разрастание рубцовой ткани. Бывают случаи, когда после операции у пациента на месте замены клапана быстро разрастается фиброзная рубцовая ткань. Этот процесс даже не зависит от разновидности клапана и может привести к тромбозу. Но благодаря современным методикам проведения операции, такое осложнение встречается достаточно редко.
- Кровотечение на фоне приема антикоагулянтов. Причем оно может возникнуть не только в области клапана, но и в любом органе, например, в желудке.
- Тромбоэмболия. Распознать ее можно по следующим проявлениям:
- У пациента появляется одышка.
- Помутнение сознания.
- Теряется зрение и слух.
- Онемение и слабость в теле.
- Головокружение.
4. Инфекция поставленного клапана. Даже самый стерильный клапан, попав внутрь, может подвергнуться инфицированию. Именно поэтому, если вдруг повышается температура тела, появляются респираторные проблемы, то надо срочно сообщить врачу, чтобы провести анализы и исключить инфицирование клапана.
5. Гемолитическая анемия. При ней происходит повреждение большого количества эритроцитов во время контакта с материалом клапана. Появляется сильная слабость, усталость, которая не проходит после отдыха.
Как правило, при наличии порока сердца пациент имеет ту или иную группу инвалидности. Все это определяется специальной комиссией врачей. Если произведена замена аортального клапана, инвалидность может быть снята, если консилиум врачей посчитает, что вы здоровы и специальных выплат от государства вам не требуется. В некоторых случаях оставляют 3 группу.
Послеоперационный период
На протяжении нескольких дней пациенту после операции по замене клапана делают инъекции обезболивающих препаратов, чтобы уменьшить боль. Но через некоторое время их отменяют. К тому же больной может столкнуться еще со следующими проблемами:
- Отек конечностей.
- Болевые ощущения в области разреза.
- Воспалительный процесс в том месте, где делали разрез.
- Тошнота.
- Присоединение инфекции.
Если все эти проявления продолжаются слишком долго, то стоит сказать врачу. Операции по замене аортального клапана (отзывы пациентов об этом говорят) приносят заметные улучшения уже через пару недель. Существенные положительные сдвиги наступают через несколько месяцев.
Лучше всего, если восстановительный период пациент проведет не дома, а в специализированном учреждении, например, в санатории или в кардиологическом восстановительном центре.
Там под присмотром врачей идет восстановление организма, каждому подбирается индивидуальная программа. Реабилитация может занимать различное по продолжительности время. Все зависит от общего состояния пациента, сложности операции и восстановительных способностей организма.
В обязательном порядке врач пациенту после оперативного вмешательства назначает лекарственные препараты. Их прием необходимо осуществлять строго по схеме и отменять самостоятельно нельзя.
Если требуются различные физиотерапевтические процедуры, медицинские вмешательства, то следует обязательно сообщить, что стоит искусственный аортальный клапан.
Если имеются сопутствующие заболевания сердца, то замена клапана их не излечивает, поэтому необходимо посещать кардиолога и проводить соответствующую терапию.
Восстановительная терапия на дому
Если у больного нет возможности отправиться для восстановления после операции в санаторий, то следует строго соблюдать все рекомендации врача дома.
- Если установлен механический клапан, то в обязательном порядке надо принимать антикоагулянты, причем делать это придется всю жизнь.
- Если предстоит стоматологическое вмешательство или другие хирургические операции, то обязательно принимать перед ними антибактериальные препараты, чтобы не допустить воспаления в области клапана.
- Обязательно надо контролировать баланс жидкости в организме.
- Делать специальные упражнения по рекомендации доктора, которые помогут нормализовать дыхательную функцию.
- Проводить аппаратную профилактику пневмонии.
Смена образа жизни
Любое оперативное вмешательство на сердечной мышце требует кардинального пересмотра своего образа жизни. Замена аортального клапана (отзывы это только подтверждают) — не исключение. Пациентам приходится после операции:
- Исключить из своей жизни все вредные привычки, если, конечно, дорога жизнь. Курение, прием алкоголя и употребление в больших количествах кофеина не совместимо с искусственным клапаном, да и вообще с патологиями сердца.
- Придется из своего рациона практически исключить жирную пищу.
- Снизить до минимума потребление соли, в день не более 6 грамм.
- Питание должно быть сбалансированным и содержать больше свежих овощей и фруктов.
- Употреблять достаточное количество чистой воды, но без газа.
- Постепенно вводить нагрузки, которые будут способствовать укреплению сердечной мышцы.
- Каждый день в любую погоду совершать прогулки на свежем воздухе.
- Исключить из своей жизни психоэмоциональные перегрузки, стрессы.
- Составить совместно с врачом распорядок дня и придерживаться его.
- Употреблять витаминные препараты, чтобы поддерживать минеральный баланс.
Если просмотреть отзывы пациентов, которые перенесли операцию по замене клапана, то можно убедиться, что большая часть смогла вернуться к нормальному образу жизни. Исчезли неприятные симптомы, которые не давали покоя, нормализовалась работа сердца.
Замена аортального клапана (отзывы подтверждают это) не является препятствием для будущей беременности. Многие женщины, страдающие пороком сердца, даже и не надеялись стать мамочками, а такая операция дает им такую возможность.
В такой ситуации самое главное — это найти грамотного специалиста, тогда можно быть уверенным в положительном исходе операции. Современная наука и медицина позволяют не ставить на своей жизни крест даже при наличии серьезных патологий в сердце, поэтому не стоит опускать руки. Надо всегда надеяться на лучшее, и чудо свершится - ваше сердце будет работать долго и надежно. Берегите себя и будьте здоровы.
Радикальным лечением ишемической болезни сердца считается операция коронарного шунтирования (КШ). Операция связана с большой операционной травмой (наркоз, вскрытие грудной клетки, искусственное кровообращение, послеоперационное реанимационное пособие) и длительным периодом реабилитации.
Кардиологическая команда нашей клиники может предложить полноценную альтернативу хирургическому вмешательству - малоинвазивное лечение - стентирование - без наркоза, без вскрытия грудной клетки, через маленькие проколы на кисти руки. Пациенты на следующий день ходит, через сутки выписывается домой.
Наглядный пример такой альтернативной операции недавно был выполнен в нашем центре.
Пациентке 83 года, у нее выраженный атеросклероз артерий сердца , и что важно, одна из главных артерии сердца была полностью закупорена. В таких случаях, как правило, предлагают аорто-коронарное шунтирование (хирургическая операция по созданию шунтов в обход закупоренного участка). Однако, возраст и сопутствующие заболевания пациентки предельно повышали риск открытой операции. Несмотря на адекватное медикаментозное лечение у больной оставалась тяжелая стенокардия , приступы не позволяли выполнять тот небольшой объем движений, который необходим для ухода за собой.
Наши кардиохирурги успешно выполнили малотравматичную операцию стентирования , без какой-либо операционной травмы, наркоза и реанимационного пособия. Предварительно открыв закупоренный участок, восстановили кровоток к мышце сердца, применяя уникальные технологии и инструменты.
Состояние артерий сердца до и после такого малоинвазивного вмешательства наглядно показаны на рисунках. В итоге получилось ПОЛНОЦЕННАЯ ЗАМЕНА АОРТО-КОРОНАРНОГО ШУНТИРОВАНИЯ. Пациентка на 3-е сутки после такого лечения была благополучно выписана и отправилась домой, избежав большой травматичной хирургической операции!!!
Вот так выглядели артерий сердца после диагностического исследования. Обратите внимание на закупорку главной артерии сердца прямо от начала (показана стрелкой). Ход этой артерии должен быть таким, как показывает пунктирная линия, однако, ее не видно, поскольку из-за закупорки кровь туда не поступает.

А это изображение тех же артерий, но их вид дается с другим углом зрения. Обратите внимание, какой большой участок артерии (пунктирная линия) выключен из кровотока.

А вот как выглядят артерий сердца пациентки, которой предлагали операцию аорто-коронарного шунтирования. Вместо обходного кровотока, мы окрыли артерию, кровоток восстановлен естественным путем, т.е. как было до закупорки. Мы не вставили обходной шунт, а реконструировали собственный поврежденный сосуд сердца. Как видим на месте установки стента (протеза) просвет артерии выглядит прекрасно (показывают стрелки) и артерия уже видна на всем протяжении, т.е. кровоток осуществляется в полной мере, как и до закупорки.
26.01.2017
Я лежала на операционном столе и слушала джаз. В это время мне проводили сложнейшую операцию на сердце.Мне не делали общий наркоз, как это было бы при полостном вмешательстве. Не разрезали грудную клетку, не останавливали сердце. Все манипуляции проводили через бедренную вену.
Эндоваскулярные (закрытые) операции делают в России уже несколько десятилетий. Но до сих пор о них мало кто знает. «Без наркоза? На сердце? Шутишь...» - так реагировали почти все знакомые, когда я им рассказывала об этой прорывной технологии.
После процедуры мы поговорили с директором Центра интервенционной кардиоангиологии, академиком Давидом Иоселиани, чтобы понять, почему клиникам, проводящим высокотехнологичные операции, выжить порой сложнее, чем сельской больнице.
Сердечные проблемы академика Иоселиани
Так случилось, что родилась я с отверстием в сердце - «дефектом межпредсердной перегородки». Это нестрашная патология, с ней можно жить. Но если у здорового человека предсердия герметичны и не сообщаются между собой, то у меня через эту «прореху» лишняя кровь из левого попадала в правое. Как итог - правые отделы сердца, не справляясь с нагрузкой, увеличивались.
В детстве особых проблем со здоровьем ты не ощущаешь. Годам к тридцати, особенно если вести активный образ жизни, начинаешь обращать внимание на одышку. К сорока мне прочили характерные для пенсионного возраста тахикардию и мерцательную аритмию. В общем, операцию нужно было делать. И чем раньше, тем лучше.
На самом деле в большинстве случаев такие дефекты закрывают еще в детском возрасте. Но мои родные решили: «вырастет - примет решение сама». Я же к кардиохирургам не спешила. И шов через всю грудную клетку волновал меньше всего. Я страшилась осложнений. В деталях я изучила, как под общим наркозом мне распилят ребра, подключат к аппарату искусственного кровообращения, остановят сердце, проникнут внутрь него. Потом отверстие либо ушьют, как дырку в носке, либо поставят на него заплату.
«Операция несложная, - успокаивали кардиохирурги. - Длиться будет всего около трех часов!» Правда, потом еще сутки пришлось бы провести в реанимации, около двух - в палате интенсивной терапии. Шесть месяцев, пока грудная клетка не срослась бы, надлежало носить корсет.
Поэтому когда на консультации в Научно-практическом центре интервенционной кардиоангиологии мне сказали, что мой дефект можно закрыть эндоваскулярно, не разрезая грудную клетку, не останавливая сердце, я восприняла это как чудо.
Справка «МК»: «Эндоваскулярные операции еще называют катетерными или внутрисосудистыми. Хирург не разрезает ткани пациента, к месту проведения манипуляции он подбирается по артериям или венам, проводя необходимые инструменты по установленному внутри сосуда катетеру. Такой щадящий метод позволяет добиться минимальной кровопотери и в большинстве случаев не требует общего наркоза. Используется в кардиологии, гинекологии, урологии, онкологии».
В кардиологии самая распространенная эндоваскулярная операция - стентирование. В сосуд, суженный патологическим процессом, вживляется конструкция, похожая на пружинку. В моем же случае отверстие в перегородке сердца нужно было закрыть имплантатом, который называется окклюдер.
Об этой конструкции стоит сказать отдельно. Сделана она из нитинола - сплава титана и никеля. Это уникальный металл, обладающий памятью формы. Его можно сжать до совсем миниатюрных размеров, скрутить в спираль. Но стоит расслабить руку - и сетчатая нитиноловая ткань тут же расправится, примет свой первоначальный вид. Собственно, благодаря этому свойству окклюдер, диаметр которого в моем случае был три сантиметра, можно сжать и поместить в катетер шириной всего пять миллиметров.
В расправленном виде окклюдер имеет форму катушки. Узкой частью его устанавливают непосредственно в сам дефект, а две более широкие бранши, закрепившись с двух сторон перегородки, не дают ему выпасть. Примерно таким же образом в отверстии на манжете рубашки держится запонка.
К слову, все манипуляции внутри организма пациента хирург отслеживает при помощи рентгена. Чтобы защититься от вредных лучей, врачи надевают фартуки со свинцовыми вставками. Даже в хирургические шапочки вшиты пластины из свинца.
Меня сразу предупредили, что операция будет проводиться под местной анестезией - новокаином обезболят место в паховой области, через которое в вену введут катетер. Но я упорно просила себя «отключить». Человеку, далекому от хирургии, сложно понять, как можно проникнуть в сердце, при этом не доставив непереносимых мучений его хозяйке. В общем, дни перед операцией прошли «на валерьянке».
Для госпитализации сказали приехать к 10 утра, в 11 я уже лежала на операционном столе.
Первые минуты придется потерпеть, пока мы будем проводить пункцию, - предупредил оперировавший меня директор Центра интервенционной кардиоангиологии Давид Иоселиани. - Потом можете расслабиться...
Пункция, то есть прокол вены, - самый болезненный этап операции. Представьте, что вам собрались брать кровь, но очень толстой иглой. Неприятно, но потерпеть можно.
Когда катетер был введен в прокол, я еще минут десять лежала не шевелясь. Боялась вздохнуть. Слушала комментарии хирургов («мы в нижней полой вене», «зашли в правое предсердие») и силилась ощутить хоть что-то. Все же в этот момент мне по вене до самого сердца проводили трубку в метр длиной. Но ничего - будто лежишь на обычном УЗИ. Как потом мне объяснили, и вены, и наш «пламенный мотор» лишены нервных рецепторов, а следовательно, и чувствительности.
То, что у меня в сердце начали проводить манипуляции, я поняла по странному шевелению где-то в глубине под левым ребром. Когда окклюдер завели в полость и последовательно открыли две его бранши, сердце сотрясли несколько мощных ударов, будто кровоток пробивался через какую-то преграду.
Потом меня попросили повернуться с боку на бок, покашлять. Как объяснил Давид Георгиевич, все это время окклюдер плотно зафиксирован на доставляющем устройстве (для наглядности можно сказать, что это трубка с «пультом управления» на конце). Если вдруг имплантат будет установлен неправильно или сместится в первые минуты, его можно будет сложить, как зонтик, и вытащить из полости сердца. Потом попробовать установить заново. И только когда врачи уверены, что окклюдер «схватился», его отцепляют от «доставки».
Вот, собственно, и все - катетер вытаскивают, на место прокола накладывают плотную повязку.
Спустя ровно час после начала операции меня уже везли в реанимацию, а еще через час я лежала в палате.
Помню, как в реанимации двое моих соседей, которым с полчаса назад провели стентирование, делились впечатлениями.
Состояние - будто ничего не было! Хоть сейчас вставай и иди.
Ага, я после удаления аппендицита двое суток отходил. Здесь же в сердце залезли - а хоть сейчас шагай на работу.
На следующий день мне сняли повязку и разрешили ходить. Еще через три дня выписали домой. А уже спустя две недели я вышла на работу. На ноге остались две точки от пункции. Примерно через три месяца установленный у меня в груди окклюдер должен зарасти сердечной тканью. Через полгода, пообещали, вполне смогу отправиться покорять Эльбрус.
Внутрисосудистые операции не только более щадящий подход. Иногда это единственная возможность для человека выжить.
В одно время со мной в центре лежала 84 летняя Елена Ивановна, у которой почти атрофировался аортальный клапан, а атеросклеротические бляшки забили сразу несколько сосудов. Помимо «кардиологии» у женщины был сахарный диабет, проблемы с почками. Вмешательства на открытом сердце она бы просто не перенесла. Поэтому аортальный клапан ей имплантировали эндоваскулярно.
Вдумайтесь: без разрезов, без остановки сердца человеку меняют клапан, который потом должен открываться и закрываться, проталкивая кровь по организму!
С возрастом аортальный клапан покрывается кальциевыми массами и начинает сужаться. У некоторых пациентов просвет, который в норме должен составлять около трех сантиметров, сужается до нескольких миллиметров. Чтобы выкачать кровь через такое крошечное отверстие, сердцу нужно приложить неимоверные усилия. В какой-то момент оно перестает справляться с нагрузками, что приводит к сердечной недостаточности. Если клапан не заменить, состояние больного может стать критическим, - констатирует Давид Иоселиани.
Во время полостной операции хирург вырезает пораженный клапан, а на его место вшивает протез. Такое вмешательство не только травматично, но и чревато осложнениями.
Во время удаления старого клапана фрагменты кальциевых бляшек с него могут осыпаться и попасть в кровоток. Возникает так называемая кальциевая эмболия, - объясняет Давид Георгиевич. - Во время же эндоваскулярной операции больной клапан мы не трогаем, протез ставим на его место. Имплантацию можно совместить со стентированием сосудов сердца. К слову, мы были одними из первых в мире, кто объединил эти две операции. Теперь по нашему пути пошли многие кардиоцентры, хотя пять лет назад коллеги отнеслись скептически.
Сколько таких операций делается в год?
Больных, нуждающихся в таком вмешательстве, достаточно много. Только в одной Москве, думаю, наберется больше тысячи человек. Но в 2016 году я провел всего 14 замен клапанов. Проблема в том, что протезы очень дороги. Цена одного порядка более полутора миллионов рублей. В то время как хирургический протез обходится в 180–200 тысяч. Поэтому пока на щадящую операцию могут рассчитывать только возрастные пациенты, которым вмешательство с искусственным кровообращением противопоказано.
Такие операции для пациентов бесплатны?
Да, их делают по квотам, которых хватает не всегда. А ведь от количества квот зависит не только здоровье пациентов, но и отчасти функционирование медицинских центров. Объясню наглядно, как работает система. На высокотехнологичные процедуры из федерального бюджета каждый год выделяется определенная сумма, которую затем распределяют между лечебными учреждениями. Но возможности центра при этом учитываются не всегда. Например, в год мы можем выполнять больше четырех тысяч операций по квотам, но в 2016 м их нам дали всего 813. В то время как некоторым другим центрам квот выделяется так много, что они даже использовать их физически не успевают.
Впрочем, страдают высокотехнологичные медицинские учреждения не только из-за этого.
Основная масса денег, которые мы получаем, идет из фондов обязательного медицинского страхования. У каждого заболевания есть «тариф» - сумма, которую фонд ОМС выплачивает больнице, после того как пациент был пролечен. Причем не важно, чем врач поднимал больного на ноги - горчичниками или используя высокотехнологичные методики. И в том, и в другом случаях медицинский центр получит одну сумму. Но проблема еще и в том, что «тарифы» в ряде случаев в разы ниже реальной стоимости лечения заболевания. Например, на оздоровление больных с ишемической болезнью сердца фонд ОМС выделяет 19 800 рублей. В то время как в реальности на это требуется больше 200 тысяч. Один стент стоит около 30 тысяч. А их зачастую больному нужно поставить несколько.
Получается, что по некоторым заболеваниям больницы просто «уходят в минус». Отсюда, как объясняет Давид Иоселиани, и низкие зарплаты медперсонала, и устаревшее оборудование, и не всегда комфортные бытовые условия в больницах.
До перехода на систему ОМС все лечебные учреждения финансировались из бюджета. Сумма эта была известна заранее, поэтому руководитель еще в начале года мог посчитать, сколько можно отдать на зарплаты персонала, сколько уйдет на расходные материалы, а сколько можно выкроить на ремонт в палатах. Сейчас же бюджет формируется из того, сколько учреждение заработало на пролеченных больных. Предугадать, сколько их будет, мы не можем, а потому не можем повысить зарплаты или запланировать ремонт.
То есть, на ваш взгляд, нужно вернуться к полностью бюджетному финансированию?
Нет, я так не считаю. Со страховыми компаниями работают во всем мире, но функционирует система везде иначе. Приведу пример США. Как только больной переступил порог клиники, все манипуляции по его оздоровлению вносятся в ведомость. Дали ему бахилы, сделали клизму или прооперировали - все записывается и калькулируется. Потом страховая компания возмещает больнице все до цента за каждую процедуру. У нас же на болезнь выделяется конкретная сумма. И как хочешь на эти деньги, так и лечи пациента! И это при завышенных ценах на лекарства и расходные материалы.
Но ведь закупки происходят централизованно, а значит, цены должны быть ниже.
На деле же все обстоит с точностью до наоборот. Я составляю заявку на те расходные материалы, которые мне будут нужны в следующем году. Причем в этом техническом задании я не могу указать, что мне нужен стент с такими-то вырезами, усиками, щечками. Это, считается, уже будет лоббированием интересов поставщиков. Мне следует написать: «стент такого-то диаметра».
И точка. Схожие заявки со всех больниц объединяют в одну группу и проводят централизованные торги. Да, стент я в итоге получаю, но нет гарантии, что он будет надлежащего качества. Сколько раз мне приходили нитки, которые рвутся каждые пять минут! В каком случае можно купить дешевле? Когда есть выбор между двумя совершенно одинаковыми стентами, но одна фирма отдает его за три рубля, а вторая - за пять. Но если один стоит три рубля, но по качеству он в разы хуже того, что за пять, покупать первый безумие. Но ведь приобретают именно его. Потому что не чиновнику потом идти с этим стентом в операционную, а мне.
Убежден, учреждения сами должны проводить торги: они и техническое задание лучше составят, и будут бороться за качественный продукт, но и переплачивать не станут.
Проблемы с централизованными закупками на этом не заканчиваются.
Давящие, ноющие, жгучие боли в грудной клетке, одышка и чувство нехватки воздуха… Знакомые симптомы?
Обязательно обратитесь за медицинской помощью, если заметили их у себя или у кого-то из близких. Чаще всего они являются проявлением грозного состояния – ишемической болезни сердца.
Пациенты с этой патологией нуждаются в комплексной терапии: иногда приходится прибегать и к хирургическому лечению. Что такое шунтирование сосудов сердца, как проводится эта операция, какие показания и противопоказания она имеет: разберём в нашем обзоре и видео в этой статье.
Суть метода
Аортокоронарное шунтирование (АКШ, шунтирование сердечных сосудов) – хирургическое вмешательство, главной целью которого является восстановление нарушенного кровотока в венечных артериях, питающих сердечную мышцу. Это достигается за счёт создания альтернативных путей кровоснабжения в обход пораженных сосудов с помощью шунтов.

Шунт – это искусственный или созданный из собственных здоровых тканей организма сосуд, который «встраивается» в коронарную систему выше и ниже атеросклеротического поражения. Таким образом, участок артерии, закупоренный холестериновой бляшкой, выключается из системы кровоснабжения, а новый коллатеральный путь обеспечивает достаточное и своевременное поступление кислорода и питательных веществ к сердцу.
Обратите внимание! Наиболее часто АКШ используется для восстановления нарушенного кровотока в артериях сердца. Реже оно проводится и при облитерирующих поражениях сосудов нижних конечностей, почек и др.
Показания
Главным показанием для проведения шунтирования венечных сосудов является атеросклероз. В норме внутренняя стенка артерий гладкая, а диаметр составляет 3-8 мм. Нарушения липидного обмена в организме вызывает отложения в интиме сосудов жироподобного вещества – холестерина, который формирует атеросклеротическую бляшку.
Прогрессирующий рост бляшки вызывает нарушение кровообращения в пораженных участках сердечной мышцы, и у больного развивается клиническая картина ИБС:
- ноющие, давящие или жгучие боли за грудиной, распространяющиеся на левое плечо, шею, спину;
- связь боли с физической или психоэмоциональной нагрузкой;
- одышка, ощущение нехватки воздуха во время приступа.

Без должного лечения болезнь быстро прогрессирует и нередко становится причиной опасного для жизни осложнения – острого инфаркта миокарда. Если ранняя стадия атеросклероза и ИБС – показание для консервативного ведения, заключающегося в коррекции образа жизни и питания, регулярном приеме гиполипидемических средств и нитратов, то при значительном сужении просвета коронарных артерий необходима операция.
Шунтирование коронарных сосудов показано при следующих состояниях:
- закупорка левой венечной артерии на 50% и более;
- суммарный стеноз всех артерий, питающих сердце, на 70% и более;
- выраженное сужение передней межжелудочковой артерии в сочетании со стенозом других сосудов.

В кардиологии выделяют три типа пациентов, которым может понадобиться АКШ.
Таблица: Показания для коронарного шунтирования:
| Тип 1 | Тип 2 | Тип 3 | |
| Категория пациентов | Пациенты с яркими клиническими проявлениями ишемической болезни сердца без отсутствия отклика на консервативную и медикаментозную терапию | Больные с яркой ишемией миокарда, у которых АКШ способно значительно улучшить отдаленный прогноз заболевания | Пациенты, готовящиеся к плановой операции на сердце и нуждающиеся в дополнительной поддержке в виде АКШ |
| Объективные показатели ИБС |
|
|
|
Подготовка: важный этап успешного лечения
А как происходит подготовка к аортокоронарному шунтированию?
Как и перед любым другим видом хирургического вмешательства, пациент проходит ряд диагностических мероприятий:
- Сбор жалоб и анамнеза, в ходе которых врач определяет основные проблемы пациента и составляет план дальнейших действий.
- Объективный осмотр, включающий аускультацию сердца и лёгких, измерение артериального давления.
- Лабораторное обследование:
- общие клинические анализы крови и мочи;
- биохимия крови;
- группа крови и резус-фактор;
- коагулограмма;
- определение уровня общего холестерина и липидограмма.
- Инструментальные тесты:
- дуплексное УЗ-сканировпние – неинвазивный и безопасный метод, позволяющий визуализировать каждую артерию, питающую сердечную мышцу и оценить степень закупорки ее холестериновыми бляшками.
- ангиография – метод рентгенологического исследования сосудов с использованием контрастного вещества.
- МР-ангиография.

При наличии сопутствующих заболеваний врачебная инструкция предусматривает проведение дополнительных диагностических тестов. Полученные данные необходимы для составления индивидуального плана терапии: ими пользуются хирурги, когда делают операцию.
Как проводится шунтирование
Многих пациентов интересует ход операции. В этом разделе подробно описана хирургическая техника и подобрано тематическое видео: как делают аортокоронарное шунтирование, опасно ли оно, и как долго длится?
Обратите внимание! Средняя цена аортокоронарного шунтирования в частных клиниках составляет 150 000 р.
Каким бывает аортокоронарное шунтирование
В зависимости от особенностей строения сердечно-сосудистой системы пациента, выраженности атеросклероза и конечных целей лечения выделяют следующие виды шунтирования сосудов сердца:
- АКШ с использованием аппарата искусственного кровообращения.
- АКШ без использования искусственного кровообращения – в этом случае применяется специальный «стабилизатор» для шунтирования.
- АКШ без вскрытия грудной клетки, с использованием современных эндоскопических техник.

Обратите внимание! Все большее распространение в современной хирургии получают малоинвазивные хирургические техники. Они менее травматичны для пациента и позволяют значительно сократить риск развития послеоперационных осложнений.
Ход процедуры
Как делается шунтирование артерий сердца? Операция проводится под общим наркозом.
Материалом для создания коллатерального пути кровообращения обычно служат собственные артерии пациента – лучевая или внутренняя грудная. Это позволяет снизить риск возможных осложнений, повысить функциональность и долговечность шунта.
Обратите внимание! Внутренняя грудная или лучевая артерия извлекаются непосредственно перед использованием. Поэтому помимо грудной клетки разрез производится на предплечье (обычно левом).
После выделения пораженной артерии хирург определят место будущего шунта и создаёт альтернативный источник кровообращения, подшивая «новую» артерию одним и другим концом к выбранным точкам.

Важно! Продолжительность операции составляет от 1 до 6-7 (при необходимости создания нескольких шунтов) часов.
Состоятельность шунта определяется с помощью:
- скорости наполнения артерий кровью;
- ангиографии в послеоперационном периоде;
- дуплексного ультразвукового сканирования.
Особенности послеоперационного периода
При нормальном течении послеоперационного периода больной остаётся в стационаре под наблюдением медиков на протяжении 3-10 дней. Швы с раны снимают на 6-7 сутки, чтобы свежий воздух способствовал подсыханию и быстрейшему заживлению нарушенной целостности кожи.
В больнице, а потом и в условиях амбулатории раневая поверхность обрабатывается растворами антисептиков, а также своевременно меняются асептические повязки.

Во избежание осложнений всем пациентам, перенесшим АКШ, рекомендуется носить грудной бандаж и выполнять дыхательную гимнастику.
Ниже собраны самые популярные вопросы пациентов, которым предстоит шунтирование, с подробными ответами на них:
- Сколько служит новый источник кровоснабжения, и когда можно делать повторное шунтирование? Специалисты различных клиник предлагают различные прогнозы, в зависимости от того, как делают операцию, какие техники используются. В среднем шунт служит 10-15 лет.
- Нужно ли принимать препараты после проведенного лечения? Аортокоронарное шунтирование хоть и избавляет пациента от проявлений ИБС, но не освобождает от необходимости постоянно принимать антигипертензивные, гиполипидемические и другие прописанные врачом средства.
- О чем говорят дискомфорт и болезненные ощущения в сердце после лечения? Возвращение жгучих давящих болей за грудиной может говорить о несостоятельности созданной коллатерали. Немедленно обратитесь за медицинской помощью при возникновении любых тревожащих вас симптомов.
- Что лучше: шунтирование или стентирование сосудов сердца? Сравнивать эти два вида оперативного вмешательства некорректно: они имеют свои показания и противопоказания. Локальное расположение холестериновой бляшки без существенного атеросклеротического поражения других венечных артерий – показание для стентирования. При выраженных нарушениях кровообращения более эффективным остаётся АКШ.
- Когда можно вернуться к привычной жизни? Легкую бытовую нагрузку можно с осторожностью выполнять сразу после выписки. Физические нагрузки любой интенсивности, в том числе и сексуальные контакты исключаются на 4-6 месяцев до полной реабилитации пациента.

Противопоказания и возможные осложнения
Стентирование сердечных сосудов – серьезная операция, имеющая свои противопоказания и побочные действия.
Ее проведение запрещено при:
- диффузном атеросклерозе всех венечных артерий;
- снижении фракции сердечного выброса до 30% и менее;
- застойной сердечной недостаточности;
- хронических неспецифических заболеваниях лёгких;
- декомпенсированной соматической патологии;
- онкологических процессах.
Осложнения у пациентов, перенесших шунтирование коронарных артерий, возникают редко.
Обычно они связаны с инфекционно-воспалительными процессами и сопровождаются:
- повышением температуры тела;
- резкой слабостью, утомляемостью;
- болями в груди;
- нарушениями ритма;
- нестабильностью артериального давления.
Крайне редко возможно развитие:
- неполного сращения грудины;
- острых нарушений мозгового кровообращения (инсульта);
- инфаркта миокарда;
- тромбозов;
- келоидных рубцов;
- острой почечной недостаточностью;
- постперфузионным синдромом.

Шунтирование коронарных артерий – операция жизненно важная для многих пациентов. При своевременном проведении она позволяет восстановить нарушенное кровоснабжение сердечной мышцы и предотвратить развитие такого опасного осложнений, как инфаркт миокарда.
Сердечно-сосудистые заболевания приобрели во всем мире характер эпидемии. Причин тому множество. Это и неправильное питание: изобилие калорий, жиров и углеводов в рационе современного человека; это и гиподинамия, приводящая к эндокринологическим нарушениями и прогрессированию атеросклероза; это и наследственные факторы и другие, менее весомые причины. Но факт остается фактом - почти две трети жителей Земли в возрасте старше 60 лет имеют проблемы с сердцем.
И чтобы хоть как-то разрешить их, фармацевтическая промышленность работает в полную силу: больше трети всех выпускаемых медицинских препаратов - это лекарства от сердечно-сосудистых заболеваний. Фармакологи всех стран мира бьются над созданием суперновейших медикаментов, способных разгрузить уставшее сердце и поддержать качество жизни больных на приемлемом уровне. Но, несмотря на сотни миллионов долларов и евро, потраченных фармакологическими концернами на разрабротки и самими больными в аптеках, на этом пути довольно редко можно ожидать серьезного улучшения или даже четкой стабилизации состояния.
КАРДИНАЛЬНОЕ РЕШЕНИЕ
Но в 60-х годах 20 века, в связи с невероятным прогрессом сосудистой хирургии, был предложен способ кардинально изменить ситуацию. В 1967 году доктор Рене Фавалоро из клиники в Кливленде (США) предложил и разработал технику аортокоронарного шунтирования (АКШ), совершенно изменившую лицо современной кардиохирургии. Он предложил восстанавливать кровообращение сердечной мышцы хирургическим путем, с помощью формирования новых источников ее кровоснабжения .
По данным мировой статистики, за последние 40 лет было проведено около 30 миллионов операций подобного рода во всем мире. Результаты операций улучшаются с каждым годом и количество послеоперационных осложнений уменьшается.
Для прояснения сути операции стоит несколько углубиться в патофизиологию болезней сердца. Большинство из них теснейшим образом связаны с атеросклеротическими процессами, протекающими в организме (о предупреждении атеросклероза читайте на стр. 65 ). Поражение атеросклерозом коронарных артерий приводит к недостаточному снабжению кровью мышцы сердца и, как следствие - к ее повреждению или даже некрозу. В процессе развития атеросклероза, в просвете артерии формируются жировые холестериновые наросты, которые называют атеросклеротическими бляшками. Наличие бляшек в артерии делает ее стенки неровными, сужает просвет и снижает эластичность сосуда. Расположение бляшек и их количество зависит от интенсивности развития атеросклероза, что оказывает различное влияние на функциональное состояние сердца...
ОКОЛЬНЫМИ ПУТЯМИ
Показанием для проведения АКШ в настоящий момент являются выраженная форма стенокардии и доказанное сужение венечных артерий сердца, которое невозможно дилятировать (расширить) и где невозможно поставить стент. Согласитесь, что лучше профилактически восстановить ослабленное кровообращение, не доводя дело до инфаркта миокарда, чем потом, упустив время, долго и тяжко «расхлебывать» его последствия. Подобный подход, опять таки, стал возможен в результате превращения АКШ в рутинную операцию. АКШ делают тем, у кого на коронарографии («Лечение в Германии», № 5-6, стр. 36 - 37 ) было выявлено наличие атеросклеротических бляшек в коронарных сосудах. И в странах с развитой медициной интервал между коронарографией и АКШ может быть самым минимальным. Коронарография вообще является «золотым стандартом» в обследовании проходимости сердечных сосудов . Она позволяет с предельной точностью диагностировать наличие бляшки и места сужения, а значит и область предполагаемой операции.
Ведь целью хирургического вмешательства становится восстанавление кровотока ниже места сужения сосуда . Это достигается формированием окольного пути для кровотока к той части сердца, которая страдала от недостатка поступающей крови.
В недавнем прошлом операция АКШ была весьма травматичной и кровавой. На заре ее внедрения использовали даже аппарат искусственного кровообращения, но сейчас в подавляюющем большинстве она выполняется на работающем сердце, и все чаще используется эндоскопическая техника, которая сводит травматизацию пациента к минимуму.
Для того, чтобы создать окольный путь кровообращения следует где-то взять «запасной» сосуд. Довольно часто для этого используются...
ПОД НАРКОЗОМ
Сама операция АКШ проводится под полным ингаляционным наркозом. После того, как пациент заснет, его интубируют и его дыхательный процесс целиком контролируется. Само вмешательство занимает от 2 до 4 часов, в зависимости от сложности и анатомического расположения оперируемых сосудов.
Разрез, обеспечивающий доступ к сердцу, всегда производится посередине грудной клетки. Ребра раздвигаются специальным аппаратом - ну а дальше все, как говорится, дело техники. После ушивания раны в грудной клетке оставляют дренажные трубки для облегчения эвакуации жидкости из области операции. Когдаврачи убеждаются в удовлетворительном состоянии раны, их убирают.
Сроки пребывания пациента в реанимации целиком и полностью зависят от объема оперативного вмешательства, от течения операции и, конечно же, от индивидуальных особенностей самого пациента.
Следует отметить, что оперцию АКШ не делают всем подряд. У нее есть четкие специальные показания . Иногда вполне достаточно обойтись так называемыми ангиопластикой (см. рубрику «Словарь пациента») и стентированием. Эти манипуляции намного проще шунтирования, не требуют разреза, но и применение их, например при диффузном поражении сосудов, более ограниченное, и эффективность значительно ниже. Все вместе эти качества упомянутых манипуляций делают их актуальными во многих случаях, особенно в тех, когда процес еще не зашел слишком далеко. Сущность метода проста. Врачи подходят специальным зондом к месту сужения коронарного сосуда, на конце зонда имеется специальный баллон в сдутом виде, а на нем надета своего рода «втулка» из сетчатого материала. Это и есть стент. В сдутом виде и баллон, и стент имеют совсем маленький диаметр, что позволяет проникнуть прямо в место сужения. Там баллон раздувается, расправляя стент, и эта «втулка» останется на этом месте навсегда, надежно фиксируя нужный диаметр сосуда и ликвидируя сужение. А баллон преспокойно сдувают и вынимают вместе с зондом...
БЕЗ РАЗРЕЗОВ
В последнее время внимание всего кардиохирургического мира приковано к новейшим методикам эндоскопического шунтирования. Оно выполняется вообще без разреза грудной клетки, с практически минимальной травматизацией пациента . При его выполнении хирург делает несколько небольших проколов между ребрами, через которые вводятся инструменты и эндоскоп.
Нетрудно понять, что делать операцию на работающем сердце очень сложно, практически невозможно. Поэтому современные методики, при выполнении вмешательства без остановки сердца, используют особые технологии стабилизации сердца. Специальное устройство воздействует на подвижность небольшого участка сердца, на котором выполняется шунтирование, ограничивая, а по сути - парализуя ее. А в это время вся остальная сердечная мышца продолжает сокращаться и перекачивать кровь, как ни в чем, ни бывало...
Следует еще раз повторить: выбор способа операции - это результат совместного решения врача и пациента. Опытный доктор все тщательно объясняет своему подопечному, и вместе они приходят к обоюдоприемлемому решению.
ПОСЛЕ ОПЕРАЦИИ
Как правило, в послеоперационном периоде у подавляющего большинства больных все протекает без особых неприятностей. Хотя АКШ, как и любое медицинское вмешательство, может вызвать осложнения. Среди таких угроз можно выделить, в первую очередь, тромботические осложнения. Ведь вмешательство проводится на сосудах и в течение операции травмируются их стенки. А это главный фактор активизации свертывающей системы. И маленькие тромбы, образуясь в местах повреждения сосудистой стенки, способны привести к серьезным бедам. Последствием этого могут стать инсульты, инфаркт миокарда, тромбоз глубоких вен. Естественно, что врачи прекрасно сознают опасность таких осложнений, поэтому в послеоперационном периоде больным назначают противосвертывающие препараты в заранее апробированных дозировках.
После операции состояние больного изменяется самым чудесным образом. Особенно если сравнить его с тем, что было в наличии до вмешательства. Люди, практически лишенные возможности активных физических нагрузок, вдруг словно приобретают новое сердце и начинают новую жизнь. Разумеется, на первых порах после операции не стоит горячиться и усердствовать с физической активностью. Но после того, как все последствия операции (особенно это касается вмешательств с разрезом грудной клетки) будут ликвидированны и рана окончательно заживет, можно начинать жить полной жизнью...
Петр Сытенков