Атрезия кишечника у новорожденных — это очень редкий врожденный порок с комплектной обструкцией пищеварительной системы. Очень рано появляется рвота, сильная дегидратация, рано наступает голодная смерть, а иногда и смерть от разрыва слепого конца кишечника. Единственным спасением для новорожденных является ранняя диагностика и незамедлительная операция, иначе больные не живут дольше 10-12 дней.
Причины
Главное изменение наступает в период между 5 и 10-й неделей эмбриональной жизни. До 5-ой недели тонкий кишечник представляет собой хорошо ограниченную полость, выстланную плоским эпителием. В дальнейшем эпителий начинает быстро пролиферировать и полость пищеварительной трубы от привратника до баугиниевой заслонки облитерирует, заполняется эпителиальными разрастаниями и образует солидный тяж. Позднее начинают появляться отдельные вакуоли между эпителиальными разрастаниями, которые вскоре соединяются между собой и к 12-ой неделе восстанавливается просвет кишечника. Та или иная форма остановки развития на 2-3-м месяце внутриутробной жизни приводит к атрезии или к стенозу кишечника. Стеноз появляется в результате недостаточного восстановления просвета кишечника, а атрезия вследствие персистирования одной из перегородок.
Патологическая анатомия
Встречаются 2 формы атрезии кишечника у новорожденных: в одних случаях остается одна внутренняя диафрагма или мембрана, которая закрывает просвет кишки, а в других случаях кишка кончается слепым мешком и получается перерыв кишечной трубки.
Раздутый проксимальный тяж лежит отдельно от коллабированных петель кишечника, или связан с ними фиброзным тяжем. Иногда встречаются множественные атрезии и изолированные слепые участки кишечника, связанные между собой тонкими тяжами, напоминающие связанные сосиски. Проксимальней места непроходимости, из-за сильной дилатации тонкого кишечника (достигающего 2-3 см в диаметре) развивается локальная ишемия. Это состояние сопровождается опасностью развития некроза и перфорации. Если непроходимость не устранена до 3-4-го дня, обычно наступает смерть.
Коллабированный дистальней места обструкции тонкий кишечник, диаметром не больше 4-6 мм, содержит немного слизи и клеточные элементы слизистой оболочки. Коллабированный толстый кишечник редко превышает эти размеры.
Симптомы атрезии кишечника
Новорожденный ребенок с атрезией тонкого или толстого кишечника имеет симптомы кишечной непроходимости еще с первого дня жизни. Он имеет рвоту во время и после кормления, которая становится все более сильной и частой. Из-за редкости атрезии выше сосочка Фатера в рвотной массе почти всегда содержится желчь. Характер рвотных масс зависит от уровня непроходимости. При высокой обструкции она содержит свернувшееся молоко или светло-желтую жидкость. При низкой обструкции рвотная масса имеет запах и вид испражнений. Всякий ребенок, имеющий рвоту в первый и второй день жизни, при нормальном кормлении, должен быть осмотрен на рентгене в целях исключения кишечной обструкции.
Характер и объем каловых масс имеет большое значение для диагноза, но может и обмануть. Количество их обычно уменьшено, они более сухие, не имеют вида смолы, типичного для нормального мекония, а иногда могут казаться нормальными. В этих случаях важно найти в них в первые 48 часов ороговевшие эпителиальные клетки и свернувшееся молоко.
В зависимости от уровня атрезии и ее продолжительности, живот может быть вздутым или не иметь видимых изменений. При обструкции двенадцатиперстной кишки вздутие локализуется только в эпигастральной области, но может также и отсутствовать, в случаях опорожнения желудка рвотами. При низко расположенной обструкции может быть вздут весь живот. Время появления вздутия различно. Иногда уже при рождении ребенка живот вздут, если в момент рождения он проглотил большое количество амниотической жидкости. В других случаях, вздутие появляется только к 24-48-му часу, когда ребенок принял уже достаточное количество молока, и пищеварительная система не опорожнилась рвотами. В некоторых случаях живот исключительно сильно вздут вследствие наступившего разрыва желудка или кишечника и выхода жидкости и газов в брюшную полость.
При обструкции двенадцатиперстной кишки видны перистальтические волны (желудка и верхнего отдела двенадцатиперстной кишки) в верхней половине живота. При обструкции толстого или тонкого кишечника перистальтические волны могут быть видны по всему животу. Вследствие дегидратации температура может быть высокой, но при температуре 38,5-39,5°С нельзя исключить разрыва кишечника и перитонита.
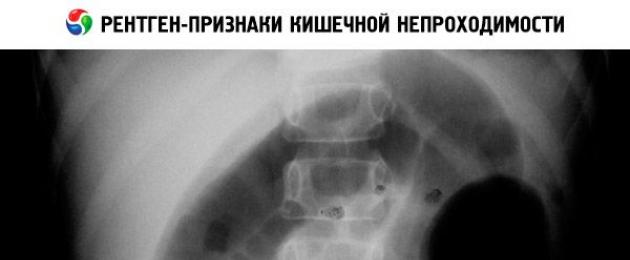
Рентгеновское исследование
При внимательном клиническом наблюдении, уже в первые 24-48 часов можно поставить диагноз. Рентгеновские исследования должны подтвердить диагноз и помочь найти место дефекта. При рентгенографии видны расширенный двенадцатиперстник или петля тонкого кишечника. Не видно гранулированной материи, как при мекониевом илеусе. При наличии клинических и рентгенологических данных, указывающих на наличие обструкции, необходимо немедленно провести лапаратомию, не уточняя уровня локализации непроходимости.
Дача контрастной смеси несет определенный риск: при сгущении кашица может закрыть просвет кишечника, а при рвоте может произойти аспирация ее. Поэтому ее дают в жидком растворе, после исследования ее удаляют, а желудок промывают уретральным катетером. При атрезиях проксимально расположенные петли тонкого кишечника вздуты, а дистальные участки кишечника не содержат ни газа, ни контрастного вещества. При низко расположенных атрезиях тонкого кишечника имеется большое количество вздутых кишечных петель и невозможно отдифференцировать эту обструкцию от обструкции толстого кишечника.
Ирригоскопию не следует проводить перед лапаратомией, а через 2-3 дня после нее – после илеостомии для проверки проходимости толстого кишечника. Найденная при рентгенографии свободная жидкость в брюшинной полости, может быть следствием перфорации кишечника или экссудации серозной поверхности блокированного кишечника.
При разрыве кишечника перед рождением и прикрытии отверстия, может развиться стерильный с небольшими кальцификациями, рассеянными в брюшной полости.
Лечение атрезии кишечника у новорожденных
Грудные дети с кишечной обструкцией, если их не оперируют, редко живут больше одной недели. Обыкновенно на 3-4-й день наступает разрыв дилатированной петли кишечника и смерть наступает от перитонита. Иногда на 6-7-й день развивается некроз кишечной стенки без перфорации.
Оперативная смертность велика, несмотря на то, что ранняя диагностика и спешная операция значительно улучшают результаты. Независимо от общего состояния ребенка лапаратомия является неизбежной.
Перед операцией производится удаление желудочного содержимого и промывание желудка уретральным катетером, что предупреждает рвоту и аспирацию желудочного содержимого в дыхательный тракт.
Парентерально вводят жидкость в виде 10% раствора глюкозы внутривенно по 20 мл на 1 кг веса тела. Лучше жидкость вводить при помощи венесекций в области голени. Дают витамин «К» для предупреждения кровотечений, из-за возможного геморрагичного заболевания новорожденных. На операционном столе ребенка держат теплым, закрывая согретыми пеленками и обкладывая его грелками.
Производят правый ректальный разрез, длиной 8-10 см, с центром на уровне пупка. Прямую мышцу отводят латерально. В брюшной полости имеется всегда большее или меньшее количество жидкости, прозрачной или желтоватого цвета. Если жидкость мутна и со зловонным запахом – возникает большое сомнение в возможности наличия перитонита.
Проксимальные петли кишечника сильно вздуты и сами выступают из раны брюшной стенки. Иногда их ширина достигает 3-4 см в диаметре. Кишечные петли сильно перерастянуты и поэтому с ними необходимо манипулировать внимательно. Дистальные петли кишечника коллабированы и не превышают 3-5 мм в диаметре, не содержат газов и мекония.
В редких случаях встречаются множественные атрезии кишечника и их всегда необходимо искать в области баугиниевой заслонки. Так как атрезии толстой кишки встречаются очень редко, их обыкновенно не ищут, кроме случаев, где это легко сделать. Всегда необходимо искать и другие врожденные пороки и устранять их своевременно во время этой же операции.
После операции желудок промывают и его содержимое аспирируют до момента появления желтоватой жидкости. Толстый кишечник внимательно дилатируют клизмами с физиологическим или мыльным раствором. Дают большие дозы антибиотиков для предупреждения осложнений со стороны легких. Кормление начинают с дачи минимального количества пищи – по 15 гр каждые 3-4 часа, увеличивая постепенно, если ребенок не имеет рвоты. Первые 1-3 дня жидкость вводят парентерально. Во время операции и после нее производят переливание крови для предупреждения развития шока.
В зависимости от локализации атрезии, послеоперативный период может протекать легче или тяжелее. Так при дуоденальной или еюнальной атрезии он протекает легче, чем при низко расположенных атрезиях. Последние чаще образуют спайки.
P76.9 Непроходимость кишечника у новорожденного неуточненная
Q41 Врожденные отсутствие, атрезия и стеноз тонкого кишечника
Q42 Врожденные отсутствие, атрезия и стеноз толстого кишечника
P75* Мекониевый илеус Е84.1*
P76.1 Преходящий илеус у новорожденного
Патогенез
Большинство пороков кишечной трубки возникают на ранних стадиях внутриутробного развития (4-10-я неделя) и связаны с нарушением формирования кишечной стенки, просвета кишки, роста кишечника и его вращения. С 18-20-й недели внутриутробного развития у плода появляются глотательные движения, и заглатываемые околоплодные воды скапливаются над местом непроходимости, вызывая расширение кишки. Аномалии развития заднего участка поджелудочной железы на 5-7-й неделе внутриутробного развития способны вызвать полную обструкцию двенадцатиперстной кишки. Генетически обусловленный кистозный фиброз поджелудочной железы при муковисцидозе приводит к формированию плотного и густого мекония - причины обтурации подвздошной кишки на уровне терминального отдела. В основе генеза болезни Гиршпрунга лежит задержка миграции клеток нервных ганглиев из невральных гребешков в слизистую кишки, вследствие чего возникает аперистальтическая зона, через которую становится невозможным продвижение кишечного содержимого. При завороте кишки нарушается кровоснабжение кишечной стенки, что может привести к некрозу и перфорации кишки.
Симптомы врождённой кишечной непроходимости
После рождения ребёнка сроки появления клинических признаков и их выраженность зависят не столько от вида порока, сколько от уровня препятствия. Врожденную кишечную непроходимость следует предположить, если при аспирации из желудка сразу после рождения у ребёнка получено более 20 мл содержимого. Выделяют два основных характерных симптома рвота с патологическими примесями (желчь, кровь, кишечное содержимое) и отсутствие стула более чем 24 ч после рождения. Чем дистальнее уровень непроходимости, тем позднее появляются клинические симптомы и тем более выражено вздутие живота у ребенка. При странгуляции (заворот кишечника) возникает болевой синдром, для которого характерны приступы беспокойства и плача.
Формы
Выделяют высокую и низкую кишечную непроходимость, уровень деления - двенадцатиперстная кишка.
Для дуоденальной непроходимости в 40-62% случаев характерны хромосомные заболевания и сочетанные аномалии развития:
- пороки сердца,
- дефекты гепатобилиарной системы,
- синдром Дауна,
- анемия Фанкони
При атрезии тонкой кишки у 50% детей обнаруживают внутриутробный заворот кишечника, сочетанные аномалии встречаются в 38-55% случаев, хромосомные аберрации редки.
Толстокишечная врожденная непроходимость часто сочетается с врожденными пороками сердца (20-24%), опорно-двигательного аппарата (20%) и мочеполовой системы (20%), хромосомные заболевания редки.
При мекониевом илеусе дыхательные нарушения могут проявиться сразу же после рождения, или поражение легких присоединяется позже (смешанная форма муковисцидоза).
Диагностика врождённой кишечной непроходимости
Рентгенограмма органов брюшной полости (обзорная и с контрастным веществом) позволяет обнаружить уровни жидкости при низкой непроходимости, симптом «двойного пузыря» при дуоденальной непроходимости, кальцинаты при мекониальном илеусе или антенатальной перфорации кишечника. Диагноз болезни Гиршпрунга подтверждают на основании биопсии кишки и при ирригографии.

Пренатальная диагностика
Врожденную кишечную непроходимость можно заподозрить начиная с 16-18-й недели внутриутробного развития, по расширению участка кишки или желудка плода. Средний срок диагностики тонкокишечной непроходимости - 24-30 нед, точность - 57-89%. Многоводие появляется рано и встречается в 85-95% случаев, его возникновение связано с нарушением механизмов утилизации околоплодных вод в организме плода. Толстокишечная врожденная кишечная непроходимость в большинстве случаев не диагностируется, так как жидкость абсорбируется слизистой оболочкой кишечника, в результате чего кишка не расширяется. Важный критерий - отсутствие гаустр и увеличение размеров живота.
Лечение врождённой кишечной непроходимости
Выявление признаков кишечной непроходимости требует срочного перевода ребенка в хирургический стационар. В родильном доме вводят назогастральный зонд для декомпрессии желудка и налаживают постоянную эвакуацию желудочного содержимого. Значительные потери жидкости с рвотой и в «третье пространство», часто сопровождающие кишечную непроходимость, быстро приводят к тяжёлой дегидратации, вплоть до гиповолемического шока Именно поэтому инфузионную терапию следует начинать в родильном доме, катетеризировав периферическую вену.
Длительность предоперационной подготовки зависит от вида и уровня врожденной кишечной непроходимости.
Предоперационная подготовка
Если у ребенка заподозрен заворот кишки, операцию проводят в экстренном порядке. Предоперационная подготовка в этом случае ограничивается 0,5-1 ч, проводят инфузионную терапию 10-15 мл/(кгхч) и коррекцию КОС, назначают гемостатические препараты, обезболивание [тримеперидин в дозе 0,5 мг/кг], при необходимости - ИВЛ. Диагностические мероприятия включают определение:
- группы крови и резус-фактора,
- уровня гемоглобина,
- гематокрита,
- времени свёртывания крови.
У всех детей с кишечной непроходимостью проводят катетеризацию центральной вены, так как предполагается проведение длительной инфузионной терапии в послеоперационном периоде.
При низкой врожденной кишечной непроходимости операция не столь неотложна. Предоперационная подготовка может проходить в течение 6-24 ч, что позволяет дополнительно обследовать ребенка выявить аномалии развития других органов и добиться более полной коррекции имеющихся нарушений водно-электролитного обмена. Проводят постоянное дренирование желудка и строгий учёт количества отделяемого. Назначают инфузионную терапию, вводят антибиотики и гемостатические препараты.
При высокой врожденной кишечной непроходимости операцию можно отложить на 1-4 сут, провести полное обследование ребёнка и лечение всех выявленных нарушений со стороны жизненно важных органов и водно-электролитного статуса. Во время предоперационной подготовки проводят постоянное дренирование желудка, кормления исключают. Назначают инфузионную терапию 70-90 мл/кг в сутки, через 12-24 ч от рождения можно присоединить препараты парентерального питания. Проводят коррекцию электролитных нарушений и гипербилирубинемии, назначают антибактериальную и гемостатическую терапию.
Хирургическое лечение врожденной кишечной непроходимости
Цель операции - восстановить проходимость кишечной трубки, тем самым обеспечив возможность кормления ребёнка. Объем операции зависит от причины кишечной непроходимости:
- наложение кишечной стомы,
- резекция участка кишки с наложением анастомоза или стомы,
- наложение Т-образного анастомоза,
- расправление заворота,
- наложение обходного анастомоза,
- вскрытие просвета кишки и эвакуация мекониевой пробки Интенсивная терапия в послеоперационный период.
При малотравматичных вмешательствах у доношенных новорожденных без сопутствующих заболеваний экстубацию можно провести сразу после операции. У большинства детей с кишечной непроходимостью после операции показано проведение продленной ИВЛ в течение 1-5 сут. В течение этого времени обезболивание проводят внутривенной инфузией опиоидных анальгетиков [фентанил в дозе 3-7 мкг/(кгхч), тримеперидин в дозе 0,1-0, мг/(кгхч)] в сочетании с метамизолом натрия в дозе 10 мг/кг или парацетамолом в дозе 10 мг/кг. Если установлен эпидуральный катетер, возможно использовать постоянную инфузию местных анестетиков в эпидуральное пространство.
Антибактериальная терапия обязательно включает препараты с активностью по отношению к анаэробным бактериям. При этом необходим контроль микроэкологического статуса, осуществляемый минимум два раза в неделю. При появлении перистальтики проводят пероральную деконтаминацию кишечника.
Через 12-24 ч после операции назначают препараты, стимулирующие перистальтику кишечника неостигмина метилсульфат в дозе 0,02 мг/кг
Всем детям после операции по поводу врожденной кишечной непроходимости показано раннее (через 12-24 ч после операции) парентеральное питание.
Возможность полноценного энтерального кормления будет возможна только через 7-20 сут, а в некоторых случаях потребность в парентеральном питании будет сохраняться в течение многих месяцев (синдром «короткой кишки»). Энтеральное кормление становится возможным при появлении пассажа по ЖКТ. После операции по поводу дуоденальной непроходимости кормление проводят густыми смесями (Фрисовом, Нутрилон антирефлюкс, Энфамил АР), способствующими быстрому восстановлению моторики желудка и двенадцатиперстной кишки.
При больших резекциях кишечника или высоких кишечных стомах (синдром «короткой кишки») кормления осуществляют элементными смесями (Прогестимил, Альфаре, Нутрилон Пепти ТСЦ, Хумана ЛП+СЦТ) в сочетании с ферментными препаратами (панкреатин).
Если после операции сохранены все отделы кишечника (выведение колостомы, резекция небольшого участка кишки), можно сразу проводить кормление грудным молоком.
Во всех случаях обязательно назначают биопрепараты (лактобактерии ацидофильные, бифидобактерии бифидум, премадофилюс).
Прогноз
Выживаемость после операции составляет 42-95%. Часть детей нуждается в повторном оперативном лечении (2-й этап). Если после операции на врожденной кишечной непроходимости сохранены все отделы ЖКТ, прогноз благоприятный. Возникающие проблемы связаны с нарушением питания (гипотрофия, аллергия) и дисбактериозом. При значительных кишечных резекциях формируется синдром «короткой кишки», при котором возникают значительные проблемы, связанные с питанием и тяжёлой гипотрофией. Требуются многократные длительные госпитализации для проведения парентерального питания, а иногда - и повторных операций. При муковисцидозе прогноз неблагоприятный.
Атрезия (заращение, облитерация) кишечника представляет собой врожденную патологию развития желудочно-кишечного тракта ребенка, заключающуюся в отсутствии просвета на одном из его участков.
В зависимости от расположения патологии выделяют несколько разновидностей атрезии:
- пилорическая – расположена непосредственно после желудка;
- атрезия 12-перстной кишки – находится в самом начале тонкого кишечника;
- атрезия тощей кишки – участок расположен между верхней и нижней частью тонкого кишечника;
- атрезия подвздошной кишки;
- атрезия толстой кишки – диагностируется в районе прямой кишки и анального отверстия.
Атрезия двенадцатиперстной кишки
Атрезия 12-перстной кишки формируется на втором – третьем гестационном месяце. Для патологии типично полное закрытие просвета кишечной трубки. При этом происходит значительное расширение ее проксимального конца, способного по своим объемам достигать размеров желудка. При этом дистально расположенные петли кишечника имеют малый диаметр и спаяны между собой.
На атрезию двенадцатиперстной кишки могут указывать следующие признаки:
- срыгивания околоплодными водами;
- после кормления у ребенка развивается рвота с примесями желчи. Объясняется это тем, что заращение кишечника расположено ниже фатерова сосочка;
- живот при пальпации безболезненный и мягкий, визуально – втянутый;
- при облитерации 12-перстной кишки наблюдается отхождение первородного кала, но затем стул полностью прекращается;
- в первые сутки – двое после рождения младенец остается спокойным – общее состояние ребенка нормальное. Позднее у него развиваются признаки токсикоза и истощения: пропадает жировая прослойка, черты лица заостряются, кожа становится сухой;
- развивается аспирационная пневмония.
При отсутствии лечения ребенок погибает в течение 1,5 недель от истощения и прогрессирующей пневмонии.
Диагностика и лечение
Для уточнения предварительного диагноза используется методика рентгенографии. На снимке будут отчетливо видны газовые пузыри, расположенные в желудке и двенадцатиперстной кишке. При этом кишечные петли остаются свободными. Для получения более точного изображения используется методика контрастирования.

На рентгеновском снимке достаточно четко прослеживается отсутствие участка двенадцатиперстной кишки
Дополнительно проводится дифференциальная диагностика с иными врожденными аномалиями, в частности, кольцевидным панкреасом. Лечение патологии предполагает немедленное оперативное вмешательство. Его тип зависит от места расположения атрезии относительно фатерова сосочка.
При заращении ЖКТ проводится наложение дуоденоеюноанастомоза, если облитерация расположена выше, то выполняется гастроэнтероанастомоз. После операции у ребенка довольно продолжительное время могут наблюдаться признаки дисфункции 12-перстной кишки – срыгивания и рвота.
Патология тонкого кишечника
Атрезия тонкого отдела кишечника у новорожденных диагностируется чаще всего в нижнем отделе подвздошной кишки. Несколько реже встречается в верхних отделах ЖКТ. В некоторых случаях причиной непроходимости кишечной трубки становится наличие мембранозной перегородки.
При атрезии тонкой кишки у новорожденного формируется достаточно характерная клиническая картина:
- у ребенка развивается неукротимая рвота с примесями крови желчи, позднее появляются примеси каловых масс;
- отхождение мекония не наблюдается;
- после кормления значительно усиливается перистальтика кишечника, хорошо заметная через брюшную стенку;
- происходит вздутие живота на фоне уменьшения выделяемой мочи, вплоть до полного прекращения ее отхождения;
- рвота становится причиной развития токсикоза и быстрой потери веса, несмотря на хороший аппетит.

Симптомы атрезии тонкого кишечника появляются в первые сутки жизни младенца
Резкое западение брюшной стенки указывает на произошедший разрыв кишечника. Состояние новорожденного резко ухудшается, кожные покровы приобретают характерный серо-зеленый цвет.
Основная методика диагностики патологии – рентгенологическое исследование. Если помимо характерного газового пузыря различаются еще несколько пузырей с уровнем, то место расположения атрезии – верхние отделы ЖКТ.
Многочисленные воздушные пузыри с уровнями жидкости становятся признаком атрезии, локализующейся в нижнем отделе подвздошной кишки либо самом начале толстого отдела кишечника. В ходе рентгенологии категорически запрещено использование бариевой каши пероральным способом.
Препарат способствует значительному растяжению кишечника, увеличивая риск перфорации, а также усиливает рвотные позывы.
Заболевание имеет плохой прогноз, но у доношенных детей при рано проведенной операции и малом количестве атрезий он улучшается. Оперативное вмешательство рекомендовано сразу после выявления патологии.
Атрезия прямой кишки
Атрезия прямой кишки представляет собой врожденную патологию, характеризующуюся недоразвитием заднего прохода (ануса). Чаще всего аномалия диагностируется у мальчиков. Заболевание нуждается в экстренной хирургической корректировке, проведенной в течение первых суток после рождения.
Патология формируется в раннем антенатальном периоде (с 12 по 29 гестационную неделю) и обусловлена нарушениями развития плода. Состояние характеризуется отсутствием отверстия на проктодеуме (углубление на заднем конце туловища зародыша, которое затем становится анусом), а также не разделением клоаки.
Классификация
Атрезию прямой кишки принято разделять:
- на высокую (надлеваторную);
- среднюю;
- низкую (подлеваторную).
Вторая классификация патологии делит атрезию прямой кишки на тотальную (происходит полное заращивание просвета кишечной трубки, без свища), встречающуюся только в 10% всех диагностированных случаев, и свищевой формат, на который приходят остальные 90%.
Свищевая форма атрезии прямой кишки бывает следующих типов:
- патологический канал выводится в органы мочевыделительной системы;
- свищи выходят в половую систему;
- непосредственно в промежность.
Симптоматика
Первые клинические признаки патологии формируются через 12 часов после рождения ребенка – он становится беспокойным, плохо спит, отказывается брать грудь и практически постоянно тужится. К концу первых суток жизни появляется симптоматика непроходимости кишечника: отсутствие мекония; ребенка начинает пучить – наблюдается сильное вздутие живота.
Открывается рвота, в составе которой присутствует желчь и кал, появляются признаки интоксикации и обезвоживания. Если младенец в ближайшее время не получит квалифицированной медицинской помощи, то погибнет от прободения кишки и последующего перитонита.
При низкой атрезии прямой кишки вместо анального отверстия у ребенка отмечается небольшое воронкообразное углубление. Иногда оно полностью отсутствует.
В некоторых случаях аномалия проявляется, как заращивание кишки и тогда заднепроходное отверстие просто перекрыто пленкой, сквозь которую хорошо просматривается скопившийся меконий. Признаком данной формы патологии становится выпирание заднего прохода во время напряжения, так называемый синдром «толчка». При высокой, надлеваторной атрезии, он отсутствует.
После рождения все дети без исключения проходят проверку на врожденные аномалии. Обязательному осмотру подвергается и область анала. В случае патологии вместо ануса у ребенка будет иметься небольшое углубление.
Медикам важно определить степень тяжести патологии. Если у младенца отсутствует только анус, а сама кишка полноценно развита, то во время плача у ребенка в районе заднепроходного отверстия наблюдается выпячивание.
Свищи, выходящие в мочевыделительную систему, диагностируется в большей части случаев у младенцев мужского пола. У девочек данная разновидность атрезии встречается намного реже. Признаком патологии становится присутствие в моче частичек мекония, а при натуживании из мочеиспускательного канала выходят газы.
Попадание содержимого кишечника в мочевыводящие пути становится причиной развития циститов, пиелонефрита, уросепсиса.
Признаком свища толстой кишки, имеющего выход в вагину, становится выделение первородного кала через половую щель. Острая кишечная непроходимость при данном формате атрезии не развивается, но выход фекалий подобным образом приводит к формированию вульвита и различных воспалений мочевыделительной системы.
Еще один вариант открытия свища – область промежности. Чаще всего аномальный канал формируется рядом с заднепроходным отверстием, мошонкой либо в основании пениса. Совершение нормального акта дефекации также невозможно, поэтому у младенца в ближайшие часы появляется симптоматика непроходимости кишечника.
Диагностика и лечение
Для диагностирования атрезии младенцу назначается рентгенологическое исследование. В некоторых случаях вполне достаточно пальпирования прямой кишки, в ходе которой врач наталкивается на препятствие.
Лечение атрезии прямой кишки возможно исключительно хирургическим путем. Малышам с подлеваторной (низкой) атрезией прямой кишки выполняется промежностная пластика. При средней и высокой форме патологии в ход оперативного вмешательства формируется концевая колостома (вывод части ободочной либо сигмовидной кишки на левую сторону живота) с последующей коррекцией.

Прооперированный по поводу атрезии кишечника младенец с выведенной колостомой
После хирургического лечения средних и высоких атрезий у детей часто развивается недержание кала. Прогноз при отсутствии адекватной терапии неблагоприятный: гибель ребенка наступает на пятые – шестые сутки после рождения. Но и вовремя проведенная операция не является гарантией полного выздоровления. Полноценно функционировать кишечник начинает только у 30% прооперированных младенцев.
Атрезия толстой кишки
Атрезия толстой кишки характеризуются полной непроходимостью данного отдела кишечника. Встречается патология крайне редко и составляет всего 2% от всех диагностированных случаев атрезии кишечника. Причиной формирования аномалии считается внутриутробное некротизирование участка толстой кишки в результате патологических состояний, в частности, заворота.
Признаки атрезии толстой кишки формируются у младенца на вторые – третьи сутки. Это неукротимая рвота, содержащая примеси мекония, вздутие живота. При визуальном осмотре можно заметить растянутые петли кишечника, проступающие через брюшную стенку.
Диагностика включает обязательную рентгенографию. На снимке отчетливо видны многочисленные газовые пузыри с горизонтальными уровнями жидкости. Петли кишечника растянуты, а сам нефункционирующий отрезок кишки выглядит как тонкий шнур.

Атрезированный участок может быть диагностирован на любом из участков толстой кишки
Лечение патологии хирургическое и заключается в удалении атрезированного участка кишечника с последующим наложением толстокишечной анастомы. В случае разрыва кишки и развития перитонита возможна установка проксимальной колостомы.
Атрезия кишечника – одна из сложнейших аномалий формирования кишечного тракта. После диагностирования патологии младенец нуждается в экстренном хирургическом вмешательстве. В противном случае заболевание имеет крайне неблагоприятный прогноз.
Недиагностированная или неправильно контролируемая непроходимость приводит к повреждениям сосудистой системы кишечника. Это уменьшает его кровоснабжение, далее происходит гибель тканей, разрушение стенок кишечника, инфицирование всего организма. Это чревато смертельным исходом.
Разновидности кишечной непроходимости у новорождённого: критерии для классификации
Много различных патологических процессов могут вызвать непроходимость кишечника у детей.
Разделяют врождённую и приобретённую непроходимость. Врождённая кишечная непроходимость вызвана нарушением внутриутробного развития ребёнка.
Её причинами могут быть:
- эмбриональные пороки развития кишечника;
- нарушение процесса вращения кишечника в процессе формирования желудочно-кишечного тракта;
- патология развития других органов брюшной полости.
Приобретенная кишечная непроходимость у детей является следствием воспалительных процессов или проведенной операции.
Существует несколько классификаций кишечной непроходимости по различным критериям:
1) Наличие или отсутствие физического препятствия
Кишечные непроходимости разделяются на: механические и динамические.
- механическая непроходимость — это физическая блокировка кишечника опухолью, рубцовой тканью или другим типом блока, который препятствует проникновению содержимого кишечника через точку закупорки;
- динамическая непроходимость возникает, когда здоровые волнообразные сокращения мышц кишечных стенок (перистальтика), перемещающие продукты пищеварения по желудочно-кишечному тракту, нарушаются или прекращаются в целом.
2) Уровень задействованного участка кишечника
Это высокая и низкая непроходимость кишечника:
- высокая кишечная непроходимость у новорождённых наблюдается при атрезии (заращении) или стенозе (сужении) двенадцатиперстной кишки;
- низкая кишечная непроходимость может стать следствием атрезии или стеноза тонкой кишки, подвздошной кишки и восходящего ободочного отдела кишечника.
3) Степень непроходимости:
- полная непроходимость кишечника. При ней наблюдается абсолютное отсутствие стула;
- при частичной непроходимости проходит небольшое количество стула.
4) Скорость развития симптомов:
- острая кишечная непроходимость у детей характеризуется быстро развивающимися симптомами;
- хроническая. Для неё характерны медленно развивающиеся симптомы, боль может не проявляться. Чаще встречается при высокой кишечной непроходимости.
Симптомы кишечной непроходимости в острой форме, в отличие от хронической, медленно прогрессируют, но имеют свойство внезапно усиливаться или ускоряться.
5) Число точек непроходимости:
- простая непроходимость. Это когда происходит нарушение движения содержимого кишечника из-за наличия физического препятствия, закрывающего просвет, но содержимое просвета может двигаться назад;
- замкнутый контур. Это происходит, когда просвет кишечника закупорен в двух точках, в которых у содержимого кишечника нет возможности двигаться вперёд или назад;
- ущемлённая непроходимость. Возникает в случае, когда есть нарушение кровоснабжения закупоренного сегмента.
Причины непроходимости тонкого кишечника у детей чаще всего могут быть следующие:
- инвагинация, заворот, спайки;
- грыжа.
Наиболее частыми причинами непроходимости толстого кишечника являются:
- заворот кишок;
- опухоли;
- дивертикулы. Это небольшие мешочки, образующиеся в стенке кишечника, которые могут заполняться продуктами пищеварения и расширяться, блокируя кишечник.
Механическая непроходимость у детей до года может быть возникать из-за инвагинации, заворота и грыжи.
Мекониевая непроходимость
Мекониевая кишечная непроходимость у новорождённых – расстройство, при котором меконий (первородный кал) является аномально плотным и волокнистым, а не сбором слизи и жёлчи, который обычно легко выходит. Аномальный меконий блокирует кишечник и должен быть удалён при помощи клизмы или хирургической операции.
Это обусловлено дефицитом трипсина и других ферментов пищеварения, продуцируемых в поджелудочной железе. Также это один из ранних признаков развития у младенца кистозного фиброза. Инвагинация обычно следует за инфекцией, которая вызывает увеличение размера лимфатического узла в кишечнике, действующего, как точка складывания при инвагинации.
Болезнь Гиршпрунга
Болезнь Гиршпрунга (врождённый мегаколон), возможно, связанная с мекониевой непроходимостью, представляет собой расстройство моторики, которое встречается у 25 процентов новорождённых с динамической кишечной непроходимостью, хотя симптомы могут развиваться только в позднем младенчестве или в детском возрасте, что задерживает диагностику.
У детей с болезнью Гиршпрунга отсутствуют нервные клетки (ганглии) в стенках толстого кишечника. Это серьёзно сказывается на волнообразных движениях, которые продвигают переваренную пищу. В большинстве случаев у детей с этим заболеванием первым признаком является отсутствие стула с меконием в первые двое суток после рождения.
От рождения до двух лет у этих малышей будут развиваться другие признаки, такие как хронический запор, периодический водянистый стул в незначительном количестве, растянутый живот, плохой аппетит, рвота, плохой набор массы тела и задержка развития. Большинству детей потребуется операция для удаления поражённой части толстого кишечника.
Хирургическое вмешательство может быть осуществлено в возрасте полугода, или сразу после постановки правильного диагноза у ребёнка более старшего возраста.
Симптомы могут быть устранены, как минимум, в 90 процентах случаев, родившихся с болезнью Гиршпрунга. Болезнь иногда связана с другими врождёнными состояниями, например, с .
Заворот кишок
Заворот кишок — это самоскручивание тонкого или толстого кишечника (мальротация). Заворот толстого кишечника редко возникает у маленьких детей. Это обычно происходит в сигмовидной кишке – нижнем отделе толстого кишечника.
Дуоденальный затвор
Дуоденальный затвор появляется при скручивании двенадцатиперстной кишки — отдела кишечника, который соединяет желудок и тонкую кишку. Скручивание любой части кишечника прерывает подачу крови в петлю кишечника (удушение), уменьшая поток кислорода в тканях (ишемию) и приводя к гибели тканей кишечника (гангрене).
Удушение происходит примерно в 25 % случаев непроходимости кишечника и является серьёзным заболеванием, прогрессирующим до гангрены в течение полусуток.
Инвагинация
Инвагинация — это состояние, когда кишечник складывается сам в себя, наподобие радиоантенны. Инвагинация — наиболее частая причина кишечной непроходимости у детей от трёх месяцев до шестилетнего возраста.
Спайки и грыжи
Грыжи также могут блокировать часть кишечника и перекрывать прохождение пищи.
Врождённые или постхирургические спайки также приводят к кишечной непроходимости у детей. Спайки представляют собой полоски фиброзной ткани, которые соединяются друг с другом, или с органами брюшной полости и петлями кишечника. Таким образом сужается пространство между стенками кишечника, и, зажимая части кишки, блокируется проход пищи.
У взрослых спайки чаще всего вызваны хирургическим вмешательством. У детей, которые подвергались операциям на животе, может также развиваться спаечная кишечная непроходимость. Неизвестно точно, что вызывает аномальный рост фиброзной ткани при врождённых спайках.
Симптомы непроходимости кишечника вариативны.

Некоторые из них более распространены или появляются раньше других. Это зависит от локализации и типа закупорки.
- Рвота обычно возникает на ранней стадии, за ней следует запор. Это характерно в случае, когда задействована тонкая кишка.
- Раннее начало , сопровождаемое рвотой, более характерно для закупорки толстой кишки.
- Симптомы закупорки тонкой кишки имеют тенденцию к более быстрому прогрессированию, тогда как симптомы непроходимости толстой кишки обычно более мягкие и развиваются постепенно.
Трудно диагностировать тот или иной вид непроходимости кишечника у грудных детей, так как маленькие дети не в состоянии описать свои жалобы.
Родителям необходимо наблюдать за своим ребёнком, за изменениями и признаками, указывающими на непроходимость.
- Первые признаки кишечной непроходимости механического типа — это боль или спазмы в животе , которые появляются и исчезают волнами. Малыш, как правило, поджимает ножки и плачет от боли, а потом вдруг перестаёт. Он может вести себя спокойно в течение четверти или получаса между приступами плача. Потом начинает плакать снова, когда подступает очередной приступ. Спазмы возникают из-за неспособности мышц кишечника протолкнуть переваренную пищу через образовавшийся блок.
- Классическим симптомом при инвагинации является стул с кровью у грудных детей после приступа плача.
- Рвота — ещё один типичный симптом кишечной непроходимости. Время её появления является ключом к уровню расположения препятствия. Рвота следует вскоре после боли, если закупорка находится в тонком кишечнике, но задерживается, если находится в толстой кишке. Рвотные массы могут иметь зелёный цвет от примеси жёлчи или иметь вид фекального характера.
- При полной блокировке кишечник ребёнка не будет пропускать газ или фекалии . Однако если непроходимость является лишь частичной, может возникнуть понос.
- В начале заболевания отсутствует .
Осложнения при непроходимости
Когда содержимое в кишечнике не проходит мимо препятствия, организм всасывает из просвета кишки много жидкости. Область живота становится болезненной на ощупь, кожа на нём выглядит растянутой и блестящей. Постоянная рвота приводит организм к обезвоживанию.
Дисбаланс жидкости нарушает баланс отдельных значимых химических элементов (электролитов) в крови, что может вызывать такие осложнения, как нерегулярное биение сердца и, если не восстановить электролитный баланс, шок.
Почечная недостаточность является опасным осложнением, возникающим из-за серьёзной дегидратации (обезвоживания) и/или системного инфицирования по причине нарушения целостности кишечника.

Исследования и процедуры, которые используются для диагностирования кишечной непроходимости:
- физический осмотр . Врач спросит об истории развития болезни и симптомах. Чтобы оценить ситуацию, он также проведёт физикальный осмотр ребёнка. Доктор может подозревать непроходимость кишечника, если живот малыша вздутый или чувствительный или если в животе прощупывается комок. Врач также послушает звуки в кишечнике с помощью стетоскопа;
- . Чтобы подтвердить диагноз кишечной непроходимости, врач может порекомендовать рентген брюшной полости. Однако некоторые препятствия в кишечнике не могут быть замечены при использовании стандартных рентгеновских лучей;
- компьютерная томография (КТ). КТ-сканирование сочетает в себе серию рентгеновских изображений, снятых под разными углами для получения изображений поперечного сечения. Эти изображения более подробные, чем стандартные рентгеновские снимки, и с большей вероятностью показывают непроходимость кишечника;
- ультразвуковое исследование . Когда кишечная непроходимость возникает у детей, ультразвук часто является предпочтительным видом исследования;
- воздушная или бариевая клизма . При проведении процедуры доктор будет вводить жидкий барий или воздух в толстый кишечник через прямую кишку. При инвагинации у детей воздушная или бариевая клизма может фактически устранить проблему, и дальнейшее лечение не потребуется.
Лечение кишечной непроходимости у детей
Дети с подозрением на кишечную непроходимость будут госпитализированы после первичного диагностического осмотра. Лечить начнут немедленно, дабы избежать защемления петель кишок, которое может быть фатальным.
- Первым шагом в лечении является введение назогастральной трубки для удаления содержимого желудка и кишечника.
- Внутривенные жидкости будут вводиться для предотвращения обезвоживания и устранения электролитного дисбаланса ионов, который, возможно, уже произошёл.
- В отдельных случаях возможно избежать операции. С заворотом, например, можно справиться с помощью ректальной трубки, вставленной в кишечник.
- У младенцев бариевая клизма может справиться с инвагинацией в 50 — 90 % случаев.
- Может быть использован другой, более новый контрастный агент – гастрограф. Он, как полагают, обладает терапевтическими свойствами, а также способностью улучшать сканирование кишечника.
- Иногда вместо клизмы барием или гастрографа используют воздушную клизму. Эта манипуляция успешно лечит частичную непроходимость у многих младенцев.
Дети обычно остаются в больнице для наблюдения на два — три дня после этих процедур.
Хирургическое лечение обязательно, если другими усилиями не удаётся выправить или устранить блокировку.
Как правило, полная непроходимость требует хирургического вмешательства, а частичная — нет. Ущемленные места кишечника требуют неотложной операции. Поражённую область удаляют и часть кишечника вырезают (резекция кишечника).
Если непроходимость вызвана опухолью, полипами или рубцовой тканью, они будут удалены хирургическим путем. Грыжи, если они присутствуют, устраняются, чтобы исправить непроходимость.

Антибиотики можно назначать до или после операции, чтобы избежать угрозы заражения в месте блокировки. Пополнение жидкости производится внутривенно по мере необходимости.
Немедленная (ургентная) хирургия часто остаётся единственным способом исправления непроходимости кишечника. В качестве альтернативного лечения можно порекомендовать диету с большим содержанием волокон для стимуляции правильного формирования стула.
Однако обычный запор не является причиной кишечной непроходимости.
Прогноз
Большинство типов кишечной непроходимости можно скорректировать с помощью своевременного лечения, и пострадавший ребёнок будет выздоравливать без осложнений.
Неконтролируемая кишечная непроходимость может быть смертельной.
Кишечник либо защемляется, либо теряет свою целостность (перфорируется), вызывая массивное инфицирование организма. Вероятность рецидива достигает 80 % у тех, у кого заворот кишок лечат медикаментозно, а не хирургически.
Рецидивы у младенцев с инвагинацией, как правило, возникают в течение первых 36 часов после ликвидации блокировки. Коэффициент смертности у безуспешно леченых детей составляет 1 — 2 %.
Большинство случаев непроходимости кишечника невозможно предотвратить. Хирургическое удаление опухолей или полипов в кишечнике помогает предотвратить рецидивы, хотя спайки могут образовываться и после операции, становясь ещё одной причиной непроходимости.

Предотвращение некоторых типов кишечных проблем, приводящих к кишечной непроходимости, заключается в обеспечении диеты, включающей достаточное количество клетчатки, которая способствует формированию нормального стула и регулярному опорожнению кишечника.
Профилактическое питание включает:
- продукты с высоким содержанием грубого волокна (цельнозерновой хлеб и злаки);
- яблоки и другие свежие фрукты;
- сушеные фрукты, чернослив;
- свежие сырые овощи;
- бобы и чечевица;
- орехи и семена.
Диагностика кишечной непроходимости у ребёнка зависит от распознавания родственных симптомов.
Важно помнить, что здоровая диета с большим количеством фруктов, овощей, злаков, и употребление достаточного количества воды в течение дня поможет сохранить здоровье кишечника.
Родители должны знать об особенностях работы кишечника ребёнка, и сообщать педиатру о случаях , болей в животе и рвоты, когда это происходит.
Существует много потенциальных причин кишечной непроходимости. Часто этот недуг невозможно предотвратить. Своевременное диагностирование и лечение имеют определяющее значение. Неконтролируемая непроходимость кишечника может быть фатальной.
Детская больница Сафра > Центр хирургии > Артрезия кишечника
Атрезией называется патологическое состояние - чаще всего врожденного характера, - при котором наблюдается заращение естественного отверстия, протока или канала. В частности, врожденные атрезии могут присутствовать в различных отделах желудочно-кишечного тракта, вызывая его непроходимость. Лечение атрезии кишечника в Израиле оперативное. Оно заключается в резекции непроходимого сегмента и наложении анастомоза - формировании искусственного соединения между двумя отделами кишечника. В детской больнице Сафра новорожденные с атрезией кишечника проходят углубленное обследование сердечно-сосудистой системы, почек и мочевыводящих путей, поскольку атрезии часто сопровождаются другими пороками развития внутренних органов.
Что такое атрезия
Атрезия представляет собой непроходимость (заращение) естественного отверстия или канала. Так, например, в результате заращения просвета определенный сегмент желудочного кишечного тракта может подвергнуться обструкции - стать непроходимым для пищи, жидкостей и газов. Как следствие, участок, расположенный выше места атрезии переполняется содержимым и расширяется, а отделы, расположенные ниже, выглядят суженными.
Атрезия кишечника у новорожденного часто сочетается с укорочением длины кишечника, нарушениями его кровообращения, а также другими пороками развития или генетическими нарушениями (например, синдромом Дауна или муковисцидозом).
Виды атрезии кишечника
Атрезия привратника
Атрезия привратника - места соединения желудка с двенадцатиперстной кишкой - встречается крайне редко, и в большинстве случаев к ней имеется наследственная предрасположенность. У новорожденных наблюдается застой желудочного содержимого, частые рвоты и вздутие живота.
Дуоденальная атрезия
Дуоденальная атрезия, или атрезия двенадцатиперстной кишки, встречается с частотой 1 случай на каждые 2.500 родов. Около половины детей с дуоденальной атрезией рождаются раньше срока, у части из них атрезия сочетается с пороками развития других органов пищеварения или мочеполовой системы. Примерно у 40% новорожденных с дуоденальной атрезией присутствует синдром Дауна.
Симптомом дуоденальной атрезии является рвота через несколько часов после кормления и вздутие живота.
Тощекишечная и подвздошнокишечная атрезия
Атрезия тонкого кишечника может наблюдаться в его среднем (тощая кишка) или нижнем отделе (подвздошная кишка). В результате атрезии нарушается всасывательная функция кишечника - он лишается способности усваивать питательные вещества. Участки кишечника, расположенные выше места атрезии аномально расширяются из-за скопления газов и кишечного содержимого.
У 10-15% новорожденных атрезия вызвана внутриутробной атрофией сегмента тонкого кишечника. Она может сочетаться с мальротациями (заворотами) кишечных петель, а также пороками развития органов пищеварения. У части новорожденных также присутствует муковисцидоз, затрудняющий лечение.
Симптомы атрезии тонкого кишечника включают в себя рвоту с включениями желчи через несколько часов или дней после рождения и первого кормления, отсутствие перистальтики, вздутие живота.
Классификации атрезий тонкого кишечника:
- I типа - кишечник нормальной длины, в его полости присутствуют мембранные перегородки, вызывающие обструкцию
- II типа - один из сегментов кишечника отсутствует, слепые концы тонкой кишки соединены между собой фиброзным тяжом. Общая длина кишечника в пределах нормы.
- III типа (a и b) - между двумя слепыми участками тонкого кишечника присутствует сегмент, лишенный кровоснабжения. Кишечник укорочен, функция всасывания нарушена.
- IV типа - множественные атрезии и укорочение кишечника
Атрезия толстого кишечника
Атрезия толстого кишечника наблюдается достаточно редко. Она может сочетаться с болезнью Гиршпрунга или гастрошизисом. Симптомы схожи с атрезией тонкого кишечника.
Диагностика атрезии
Пренатальная диагностика осуществляется в рамках УЗИ плода. Характерным признаком атрезии является полигидрамнион - увеличение объема околоплодной жидкости. Полигидрамнион обусловлен нарушением абсорбции околоплодной жидкости в кишечнике плода.
После рождения ребенка в целях диагностики атрезии проводятся следующие мероприятия:
- Рентгенография брюшной полости
- Рентгенография с контрастным веществом. Для этой цели используют раствор бария, который вводится в виде клизмы (при исследовании нижних отделов желудочно-кишечного тракта) или через зонд (для исследования верхних отделов)
- УЗИ брюшной полости
Диагностика и лечение атрезии кишечника в Израиле включают в себя углубленное обследование новорожденного для выявления сопутствующих пороков развития, генетических нарушений и других врожденных аномалий.
Лечение атрезии кишечника в Израиле
Лечение атрезии кишечника в Израиле заключается в хирургическом восстановлении проходимости желудочно-кишечного тракта. Для восполнения дефицита питательных веществ и жидкостей в организме перед операцией новорожденному назначают парентеральное (внутривенное) питание.
Обструкцию в отделе привратника устраняют хирургическим путем, формируя соединительное отверстие между желудком и двенадцатиперстной кишкой. При дуоденальной атрезии производят резекцию непроходимого сегмента, оставшиеся участки сшивают конец в конец. Для декомпрессии желудка накладывают временную гастростому.
При атрезии тонкого и толстого кишечника производят резекцию расширенного сегмента и участка атрезии, а затем накладывают анастомоз между сохранившимися отделами кишечника. При операциях на толстом кишечнике ребенку устанавливают временную колостому для отвода кишечного содержимого.
В течение некоторого времени после операции ребенок продолжает получать парентеральное питание. После восстановления деятельности кишечника переходят на питание через зонд, а затем - на обычный режим вскармливания.
safra.sheba-hospital.org.il
Что представляет собой атрезия ануса и прямой кишки?
Частота ректальных патологий среди новорожденных составляет 0,02%. Точные причины их возникновения неизвестны, но ученые в качестве одного из ключевых факторов рассматривают наследственность. Атрезия прямой кишки представляет собой заболевание новорожденных, которое характеризуется недоразвитостью анального отверстия. Сращенная прямая кишка чаще бывает у мальчиков.
Атрезия ануса и прямой кишки является врожденной патологией системы пищеварения, так же как атрезия пищевода, желчевыводящих протоков и т. д. Болезнь встречается у одного новорожденного из 5 тыс. и у мальчиков диагностируется в два раза чаще. В трети случаев аномалия комбинируется с врожденными заболеваниями сердечнососудистой и мочевыделительной системы, почек, половых органов.
Патология требует экстренной оперативной помощи в первые несколько дней после появления на свет. Разработка новейших методик диагностики и лечения порока является острой проблемой для неонатологов, детских хирургов, проктологов, урологов и других специалистов.
Клиническое проявление полной атрезии имеет место в первые 24 часа жизни. Меконий отсутствует, младенец беспокойный, наблюдаются симптомы плохой проходимости кишечника. При свищевой форме кал выходит через канал на промежности, внешнее отверстие мочеиспускательного канала, половую щель. Диагностика складывается из результатов ультразвукового исследования, визуального осмотра, цистоуретрограммы, фистулографии.

Причины
- 1 Причины
- 2 Симптомы
- 3 Диагностика
- 4 Лечение
- 5 Прогноз
Частичная или полная кишечная непроходимость развивается в антенатальный период и сопряжена с нарушениями развития плода. Аномалии заключаются в отсутствии отверстия на проктодеуме и неразделении клоаки, которая должна выделиться в аноректальную и мочеполовую часть к восьмой неделе жизни эмбриона. В этот же период в клоаке формируются два отверстия, которые дальше преобразуются в анальное отверстие и мочеиспускательный канал.
При нарушении развития эмбриона в это время появляются аноректальные пороки. Патология часто входит в комплекс сочетанных аномалий (VATER/VACTERL), которые охватывают множественные пороки развития позвоночного столба, сердца (дефект МЖП), ЖКТ, легких, почек, конечностей (полидактилия) и т. д.
Классификация
Атрезия прямой кишки подразделяется:
- на высокую (надлеваторная);
- среднюю;
- низкую (подлеваторная).
Также выделяют тотальную атрезию (безсвищевую), которая составляет до 10% случаев, и свищевую форму (90%).

Разновидности безсвищевой атрезии:
- атрезия прямой кишки и ануса;
- атрезия прямой кишки;
- атрезия ануса;
- прикрытие ануса.
Свищевая форма подразделяется на следующие типы:
- свищи выходят в органы мочевыделительной системы (мочеиспускательный канал, мочевой пузырь);
- выходят в органы половой системы (вход во влагалище, вагина, матка);
- выходят в промежность.
Помимо сращения также встречается врожденный стеноз прямой кишки и ануса, свищ прямой кишки при нормальном анусе, эктопия заднего прохода.
Симптомы
Если медработникам не удалось сразу распознать патологию, клинические признаки проявляют себя через 11–12 часов. Младенец плохо спит, капризничает, отказывается от кормления, натуживается. К концу первых 24 часов жизни появляются признаки непроходимости кишечника:
- невыделение первородного кала;
- пучение;
- рвота содержимым желудка, позже – желчью и калом;
- интоксикация;
- обезвоживание.
Отсутствие помощи приводит к смерти ребенка от прободения ЖКТ и перитонита.
При низкой локализации в области анального отверстия наблюдается небольшое углубление в виде воронки или кожное возвышение со складками по радиусу. Заднепроходное отверстие может быть затянуто пленкой, через которую проглядывает меконий. Заращенная кишка, как правило, локализуется в 1 см от выхода в промежность, поэтому при напряжении имеет место симптом «толчка» (выпирание в задний проход).
При высоком расположении симптом «толчка» отсутствует. Атрезия со свищом в мочевыделительные органы также сопровождается кишечной непроходимостью, так как отверстие свища маленькое и не позволяет проходить каловым массам.
Свищи в мочевыделительную систему в основном бывают у мальчиков, у девочек такая разновидность наблюдается очень редко. При ректоуретральном и ректовезикальном свище в моче визуализируется меконий, из мочевыделительного канала при натуживании выходят пузыри газа.
В результате попадания содержимого кишечника в мочевыводящие пути развиваются осложнения:
- цистит;
- пиелонефрит;
- уросепсис.
Признаком атрезии пищевода со свищом в вагину является выделение первородного кала через половую щель. Острая кишечная непроходимость для такой формы нетипична, однако выведение содержимого кишечника через половые органы способствует развитию инфекции мочевыделительных путей, вульвита.
Свищи на промежности открываются рядом с анальным отверстием, мошонкой или основанием полового члена. На кожных покровах у свищевого отверстия отмечается мокнутие. Нормальная дефекация невозможна, что объясняет быстрое развитие кишечной непроходимости.
Диагностика
Все новорожденные проверяются на наличие врожденных аномалий. Обязательно осматривается область заднепроходного отверстия. При патологии вместо ануса имеется незначительное углубление, иногда нет и его.
Врачам важно определить форму аномалии. Если нет только анального отверстия, а прямая кишка развита нормально, во время плача у ребенка четко визуализируется выпячивание в районе заднего прохода.
Ребенку проводят рентген по особой методике: новорожденного переворачивают вверх ногами, на область анального отверстия устанавливают железную метку. Это позволяет определить степень тяжести патологии и расположение атрезии.
Наибольшую трудность представляют случаи, при которых анальное отверстие есть, но прямая кишка в каком-либо сегменте сращена. Первичный визуальный осмотр не позволяет определить порок. Подозрения на атрезию возникают лишь при появлении рвоты и отсутствии дефекации.
Для постановки точного диагноза и исключения других заболеваний проводятся дополнительные исследования. Возможно пальпирование прямой кишки, при котором врач ощутит препятствие.
Лечение
Младенцам с низкими аноректальными аномалиями в первые несколько дней проводят промежностную пластику. У детей со средней и высокой атрезией в нижненаружном квадранте брюшной стенки формируется концевая колостома. Далее возможно проведение заключительной коррекции.
До проведения вмешательства по восстановлению ануса желательно сделать фистулограмму. Манипуляция заключается во введении контраста в стому с целью установления длины дефектного сегмента и локализации вхождения в мочевыводящий канал или мочевой пузырь.
Для заполнения мочевого пузыря прилагается немалое давление. Далее при выделении ребенком мочи делается цистоуретрография.
При комбинированных аноректальных и урогенитальных аномалиях проводят сагиттальную аноректопластику. Ребенок во время операции располагается на животе. Хирург делает медианный разрез от копчика до промежности, разрезает ткани между мышцами сфинктера и задним сводом прямой кишки. Мочевые свищи пересекаются и ушиваются саморассасывающейся нитью. Прямая кишка отделяется от урогенитального тракта и низводится к промежности. Далее проводится реконструкция промежности.
При высокой локализации проделывают аноректальную резекцию лапароскопическим способом. Такая методика позволяет расположить кишку строго по анатомическому пути. Преимуществом техники является минимальная травматизация брюшной стенки.
После устранения средних и высоких пороков часто наблюдается недержание каловых масс. Такие пациенты проходят обучение по специальной программе.
Прогноз
При отсутствии хирургического вмешательства летальный исход наступает на 5-6 сутки. Вовремя проведенная операция не является 100% гарантией спасения ребенка. В случае успешного вмешательства дальнейшее восстановление нормального функционирования ЖКТ представляет собой длительный и трудоемкий процесс. Только 30% своевременно прооперированных детей имеют хорошо функционирующий кишечник.
Атрезия заднего прохода
Диагноз «Атрезия заднего прохода» ставится новорожденному, если он родился без анального отверстия. Обычно заболевание комбинируется с иными нарушениями развития прямой кишки.
Больные вместо заднепроходного отверстия имеют небольшое углубление, покрытое кожей (в большинстве случаев с рубцовыми изменениями). Иногда через кожицу, имеющую вид тонкой перегородки, виден темный меконий (первородный кал) с синевато-зеленоватым оттеком. Мальчики в 2 раза чаще, чем девочки, рождаются с такой аномалией.
Заболевание является врожденным пороком развития. Настоящие причины его происхождения до сих пор изучаются и на данный момент неясны.
Виды
Атрезия со свищами
Бывает простая (наружная) либо осложненная (внутренняя). Свищ может выходить в полости и внутренние органы организма: у девочек – в преддверие или в само влагалище (за девственную плеву), но чаще – от нее кнаружи, у мальчиков – в мочевой пузырь (содержимое кишечника смешивается и выходит с мочой). Свищевой ход у мальчиков может заканчиваться и в мочеиспускательном канале. Реже – у корня мошонки или под кожей полового члена. Внутренние свищи у младенцев мужского пола образуются чаще.
- При широких свищевых отверстиях больные с данным пороком испражняются удовлетворительно.
- Свищи, открывающиеся во влагалище, имеют узкое отверстие. Если кал становится тверже – появляются запоры и интоксикация от задержки каловых масс в кишечнике. Девочки, имеющие такой порок развития, плохо развиваются, за ними необходим специальный уход.
- Если свищи выходят в мочевую систему, то когда-нибудь разовьется восходящая инфекция в мочеточниках, а также уросепсис.
Полная атрезия

Довольно редкое заболевание. Отверстие заднего прохода развито нормально, однако слепо заканчивается выше (на несколько сантиметров) от ануса. Прямая кишка от заднего прохода отделена слоем тканей и тоже заканчивается слепым мешком.
Если полная атрезия не будет вовремя диагностирована, больной погибнет от непроходимости кишечника через 4 – 6 дней. Вовремя сделанная операция обычно ведет к выздоровлению малыша.
Чаще встречается атрезия не только ануса, но и прямой кишки (может отсутствовать совсем либо заканчиваться намного выше положенного места).
Диагностика
В большинстве случаев болезнь выявляется при первом же осмотре ребенка доктором, иногда – при втором (если не отходит меконий).
Если отверстие заднего прохода хорошо развито, дабы избежать ошибки, проводят обследование пальцем или зондом.
Для того, чтобы выбрать методику лечения, проводят тщательное диагностирование:
- Рентгенологическое исследование. Обзорный снимок делается в положении малыша головой вниз. К области заднего прохода крепят маленький предмет: скрепку либо монету (для задержания рентгеновских лучей). О высоте атрезии судят по расстоянию между меткой и газовым пузырем (слепым мешком кишки). При применении метода точные данные можно получить к концу первых суток.
- Пункцию. Надетую на шприц толстую иглу продвигают вглубь (от анальной перепонки). Доходят до слепого мешка (в шприце появляется меконий), потягивая поршень. С помощью этого метода можно узнать точную высоту атрезии (расстояние, на которое вошла иголка).
В отдельных случаях (при выходе свища во внутренние органы) диагностика затруднена. Уточнение дает фистулография. Не обходят вниманием анализ выделений из влагалища, цвет мочи (меняется при примесях мекония).
Симптомы
Клиника атрезий различна и зависит от формы болезни.
- При наружной атрезии (со свищами) кишечник опорожняется через имеющиеся отверстия, что можно сразу же заметить.
- При полной атрезии малыш беспокоится: дыхание его затруднено, животик вздувается, появляется рвота (сначала желудочным содержимым, позднее – желчью и меконием), стул отсутствует. Присутствует картина непроходимости кишечника.
Лечение
Терапия полной атрезии
Болезнь можно излечить, но только оперативным путем. Для этого у новорожденных необходимо образовать задний проход и анальное отверстие. Операция проводится так:

- Выделяется и вскрывается прямая кишка, вернее, ее слепой конец.
- Удаляется меконий.
- Сшиваются кожа и края рассеченной кишки.
Оперативное вмешательство хирурги проводят под местным наркозом.
Лечение атрезии со свищами
При атрезиях с широкими свищами ранняя операция не рекомендуется. Сначала желательно обеспечить нормальное освобождение кишечника с помощью консервативных методов: правильного питания, употребления достаточного количества жидкости, послабляющей диеты, использования клизмы (при показаниях). Наконечник клизмы при атрезии бывает сложно ввести в свищевое отверстие. В таких случаях можно использовать резиновый катетер и вливать воду через него. При хорошем уходе малыши развиваются нормально, а хирургическое вмешательство им проводят после двухлетнего возраста (чем позже – тем лучше).
Хирургическое вмешательство сводится к устранению свища и образованию нормального заднего прохода. Технически это довольно тяжело, в каждом отдельном случае есть свои особенности.
Профилактика
Патология развития кишечника является врожденной. Ее профилактика включает в себя посещение будущими родителями медико-генетических консультаций и уменьшение влияющих на развитие плода факторов риска окружающей среды.
Аномалии развития ребенка сейчас можно обнаружить с 16 – 20 недель беременности с помощью биохимического анализа крови, генетического скрининга. И это существенно облегчает лечение.
Что такое атрезия прямой кишки?
Прямой кишкой называется отрезок толстой кишки, заканчивающий пищеварительный тракт и располагающийся от сигмовидной кишки и до анального отверстия. Прямая кишка состоит из двух частей: тазовой и промежностной. Промежностный отдел, или анальный канал, находится внизу, имеет узкое сечение и небольшие размеры, около 5 см, служит для вывода наружу каловых масс. Неполное развитие заднего прохода или явное его отсутствие называют атрезией анального отверстия. Данная патология выявляется при первом же осмотре у новорожденных врачом-акушером. Если по каким-то причинам этого сделано не было, у ребенка развивается непроходимость кишечника, что может закончиться даже смертью малыша.
 Порок непроходимости заднего отверстия называется атрезией прямой кишки.
Порок непроходимости заднего отверстия называется атрезией прямой кишки.
Возникший внутриутробно порок у новорожденных, отличающийся непроходимостью заднего отверстия, представляет собой атрезию прямой кишки. Это аномальное явление чаще наблюдается у детей мужского пола, чем женского. Проявляется аномалия в первые 24 часа жизни малыша отсутствием мекония, его сильным плачем и беспокойством. При пороке развития аноректальной области, задний проход может быть закрыт тонкой перепонкой или кожными сужениями отверстия и перемычки, которые делят это отверстие.
Причины болезни
Полная или частичная непроходимость в кишке, прямо расположенной, возникает еще в утробе и связана с нарушениями развития эмбриона. Эти нарушения представляют собой отсутствие перфорации проктодеума и неразделения клоаки. В идеале деление клоаки должно осуществляться на аноректальную полость и мочеполовую спустя полтора месяца после зарождения. На седьмой неделе происходит образование двух отверстий в отделяющей перегородке, но если индивидуальное развитие организма нарушено, тогда возникает аномальное явление прямой кишки и отверстия в нижнем конце пищеварительного тракта.
Конечная часть пищеварительного тракта прямого направления без изгибов может иметь аномалии, связанные с наследственностью, большим количеством отклонений от нормы развитий позвоночника, сердцем, кишечно-желудочным трактом, легочной системой, почками и атрезией мочеиспускательной системы.
Симптомы
У больного с атрезией заднего отверстия нет болевых ощущений и отличительной симптоматики. Заболевание можно рассмотреть при наружной атрезии, когда выход мекония или каловых масс происходит через отверстие. При полной форме заболевания ребенка может беспокоить вздутие животика, затрудненное дыхание.
У малыша случаются рвотные приступы с содержанием желудка, а после чего - с меконием. Не происходит выход каловых масс, что свидетельствует о непроходимости кишечника. Заметить, что со здоровьем малыша что-то не так, можно по его отказу от груди, ребенок постоянно тужится, а состояние беспокойное. Если грудничку не оказать вовремя первую помощь, то ему грозит смерть от воспаления в брюшных стенках и перфорация отдела органов пищеварения, состоящего из системы кишок.
Диагностика
Диагностировать прямую кишку, в которой отсутствует естественный канал и анус, можно при осмотре, который проводится в первые дни после появления ребенка на свет. Помимо визуального осмотра, может потребоваться пальцевое обследование или зондирование, которое применяют в случае отсутствия мекония, при том, что заднепроходное отверстие развито. Лечение маленького пациента начинается с подробного диагностирования, которое включает в себя:
- Пункцию. Данный способ диагностики заключается в введении толстой иглы, надетой на шприц, в середину до слепого мешка. С помощью шприца удаляются первые фекалии, и врач узнает высоту аномального развития кишки.
- Исследования с помощью рентгеновского аппарата. Для проведения рентгена следует положить ребенка так, чтобы его голова была внизу. На задний проход приставляют любой предмет небольшого размера, который сможет удержать лучи от рентгеновского аппарата. Прочтение снимка происходит спустя один день.
Диагностировать атрезию заднего прохода сложно, если свищ уже вышел в органы малыша, тогда медицинские сотрудники прибегают к фистулографии и проводят лабораторные исследования окраса мочи и выделений из влагалища.
Лечение
Терапия атрезии заднего прохода и кишечника основана исключительно на хирургическом вмешательстве. Проводится экстренная операция в первые двое суток после рождения, если диагностировалась полная форма заболевания и свищи. Операция проводится поэтапно и включает в себя удаление проблемного участка и наложение сигмовидной кишки на переднюю поверхность брюшной стенки.
После успешного завершения операции, больному требуется повторная, но в возрасте одного года. Дополнительное хирургическое вмешательство основано на закрытии сигмостомы и проктологической пластики на промежности и брюшине. Когда операция окончена, больному прописывают меры в целях профилактики, которые направленны на сужение анального канала.
Профилактические мероприятия состоят из введения инструментов, которые расширяют анус и прямую кишку. Профилактика проводится на протяжении 90 дней после хирургического вмешательства.
Если медицинскими сотрудниками диагностирована низкая атрезия заднепроходного отверстия, тогда малышу полагается радикальная одномоментная операция. Главным условием к проведению которой является отсутствие тяжелых пороков, заболеваний и свищей.
При наличии у ребенка широких свищей во влагалище и промежности, оперативное вмешательство полагается после полугода жизни от роду. Когда операция проведена, маленького пациента незамедлительно отвозят в специальное отделение, которое предназначено для малышей со всевозможными патологиями.
В кувезе ребенку обеспечивается покой и должный уход с последующим необходимым лечением. Специальное отделение для маленького пациента оснащено устройством для подогрева воздуха, механизмом, подающим автоматически кислород и увлажнителем. Ребенка кладут на спину, раздвигают в стороны согнутые в коленях ножки и фиксируют их к низу животика. Так малыш лежит десять дней. Медицинские сотрудники омывают промежности, после каждого испражнения крохи.
Питание ребенка становится обычным уже спустя неделю. Чтобы предотвратить образование инфекции в организме больного, ему врач прописывает препараты с противомикробным действием.
По истечению 15-ти дней после оперативного вмешательства и до 4-ех месяцев, больному начинают разрабатывать анальное отверстие. Избежать врожденного порока почти невозможно, однако в целях профилактики беременная женщина должна снизить неблагоприятные факторы окружающей среды, влияющие на развитие плода.
Прогнозы
Больному с врожденными аномалиями прямой кишки важно провести операцию, иначе маленькому пациенту грозит летальный исход уже на 3−5 сутки. Даже хирургическое вмешательство, вовремя проведенное, не служит стопроцентным гарантом для жизни ребенка и процент гибели пациентов с таким пороком высокий. Лишь 29% деток, которых своевременно прооперировали, имеют полностью восстановленный и функционирующий кишечник.
pishchevarenie.ru
Атрезия заднего прохода и прямой кишки
Атрезия заднего прохода и прямой кишки – врожденный порок развития аноректальной области при котором отсутствует естественный канал прямой кишки и заднепроходное отверстие. Полная атрезия прямой кишки проявляется клинически в первые сутки после рождения отсутствием мекония, беспокойством ребенка, симптомами низкой кишечной непроходимости; при свищевых формах атрезии кал может выделяться через фистулу на промежности, наружное отверстие уретры, половую щель. Атрезия прямой кишки диагностируется на основании осмотра, данных УЗИ промежности, фистулографии, цистоуретрографии. Атрезия заднего прохода и прямой кишки корригируется исключительно хирургическим путем, часто поэтапно (колостомия, проктопластика).
Атрезия заднего прохода и прямой кишки — аномалия развития нижних отделов кишечника, характеризующаяся недоразвитием прямой кишки и отсутствием анального отверстия. Атрезия прямой кишки относится к группе врожденных пороков развития пищеварительной системы, наряду с атрезией пищевода, гипертрофическим пилоростенозом, атрезией желчных ходов, дивертикулом Меккеля и др.
Частота рождения детей с атрезией прямой кишки составляет 1:5000; при этом мальчики страдают данным пороком в 2 раза чаще. Примерно в 30% случаев атрезия прямой кишки сочетается с врожденными пороками сердца, почек, мочевыводящих путей, половых органов. Атрезия прямой кишки требует неотложной хирургической коррекции уже в период новорожденности. Совершенствование методов диагностики и раннего лечения атрезии заднего прохода и прямой кишки представляет актуальную проблему для педиатрии, детской хирургии, детской колопроктологии, смежных дисциплин – урологии и гинекологии.
Причины атрезии заднего прохода и прямой кишки
Формирование атрезии прямой кишки связано с нарушением эмбрионального развития, а именно – с неразделением клоаки на урогенитальный синус и прямую кишку, отсутствием перфорации проктодеума. В норме разделение клоаки на мочеполовую и аноректальную полости происходит на 7-й неделе эмбриогенеза. Тогда же в клоакальной мембране образуются два отверстия, соответствующие урогенитальному каналу и анальному отверстию. При нарушении нормального течения эмбриогенеза в указанные сроки возникают аномалии ануса и прямой кишки.
Атрезия прямой кишки может входить в структуру наследственных VATER и VACTERL-синдромов, включающих множественные аномалии развития позвоночника (менингоцеле, кифосколиоз), сердца (дефект межжелудочковой перегородки), ЖКТ (атрезию прямой кишки, атрезию пищевода, трахеопищеводный свищ), легочной системы (гипоплазию легких), почек (гидронефроз, атрезию мочеиспускательного канала, мегауретер, гипоспадию), конечностей (гипоплазию лучевой и бедренной кости, полидактилию и синдактилию), гидроцефалию и др. Позвонково-реберный дизостоз с аноректальной атрезией и мочеполовыми аномалиями включает в себя атрезию заднего прохода, урогенитальные пороки, единственную пупочную артерию, дисплазию позвонков и ребер, деформацию грудной клетки.
Атрезии прямой кишки делятся на высокие (надлеваторные, аноректальные атрезии), промежуточные и низкие (подлеваторные, анальные атрезии). Кроме этого, различают атрезии полные (без свища, около 10% случаев) и атрезии со свищами (около 90% случаев).
Варианты полной атрезии представлены:
- атрезией заднего прохода и прямой кишки
- атрезией прямой кишки
- атрезией заднего прохода
- прикрытым заднепроходным отверстием
Свищевые формы атрезии прямой кишки могут включать следующие виды:
- со свищами, открывающимися в мочевыводящие органы (уретру, мочевой пузырь)
- со свищами, открывающимися в половые органы (преддверие влагалища, влагалище, матку)
- со свищами, открывающимися на промежность
Наряду с атрезией встречаются врожденные стенозы прямой кишки и заднего прохода; свищи прямой кишки при нормально сформированном заднепроходном отверстии; эктопия заднепроходного отверстия.
Симптомы атрезии заднего прохода и прямой кишки
Если атрезия прямой кишки по каким-либо причинам не была диагностирована сразу при рождении ребенка, то клинические проявления обычно манифестируют спустя 10-12 часов. Новорожденный становится беспокойным, не спит, отказывается от груди, тужится. К концу суток развиваются признаки низкой кишечной непроходимости: неотхождение мекония и газов, вздутие живота, рвота сначала желудочным содержимым, затем – желчью и каловыми массами, выраженный токсикоз и эксикоз. При неоказании помощи гибель ребенка может наступить от аспирационной пневмонии, перфорации кишечника и перитонита.
При низкой атрезии прямой кишки в области заднего прохода определяется небольшое воронкообразное углубление или кожный валик с радиально расположенными складками. Иногда анальное отверстие затянуто тонкой перепонкой кожи, сквозь которую просвечивает меконий (мекониевая пигментация). Атрезированная прямая кишка обычно располагается на расстоянии до 1 см от выхода на промежность, поэтому при крике и натуживании ребенка определяется симптом «толчка» или выпячивание в проекции заднего прохода. При высокой атрезии прямой кишки отсутствует симптом «толчка» и баллотирование при надавливании на промежность.
При атрезии прямой кишки со свищами в мочевую систему также развивается кишечная непроходимость, поскольку отверстия свищей обычно узкие и плохо проходимые для каловых масс. Свищи в мочевую систему обычно встречаются у мальчиков, у девочек данная форма атрезии прямой кишки наблюдается крайне редко и сочетается с удвоением матки. При ректовезикальных и ректоуретральных свищах моча имеет примесь мекония, а из уретры при натуживании выделяются пузырьки газа. Попадание кишечного содержимого в мочевые пути нередко приводит к осложнениям — циститу, пиелонефриту и уросепсису, вызывающему гибель ребенка.
Клиническими признаками атрезии прямой кишки со свищом во влагалище служит выделение мекония (кала) и газов через половую щель. Острая кишечная непроходимость нехарактерна, однако постоянное выделение кишечного содержимого через влагалище создает условия для развития инфекции мочевыводящих путей, вульвита у девочек.
Ректопромежностные свищи могут открываться вблизи от заднего прохода, в области мошонки или у корня полового члена. Кожа вокруг свищевого отверстия обычно мацерирована. Нормальное опорожнение кишечника затруднено, что обусловливает раннее развитие непроходимости кишечника.
В большинстве случаев атрезия заднепроходного отверстия и прямой кишки обнаруживается во время первого осмотра новорожденного неонатологом. Реже (при сформированном анальном отверстие, но атрезированной прямой кишке) порок распознается в первые сутки жизни новорожденного по отсутствию отхождения мекония и развитию клиники острой кишечной непроходимости.
Обследование ребенка с подозрением на атрезию прямой кишки должно быть проведено в кратчайшие сроки, поскольку без оперативного вмешательства больные погибают на 4-6 сутки после рождения. В ряду самых первых исследований с целью определяя уровня атрезии ребенку должны быть выполнены инвертография по Вангенстину, УЗИ промежности, тонкоигольная пункция промежности. Для определения расположения и полноценности наружного сфинктера проводится электромиография.
Локализация свищей, открывающихся в мочевую систему, уточняется с помощью уретроцистографии; свищей промежности – с помощью фистулографии. При нормально сформированном заднепроходном отверстии диагноз атрезии прямой кишки подтверждается с помощью зондирования прямой кишки, пальцевого исследования, ректоскопии, проктографии. Для уточняющей диагностики могут использоваться МРТ, диагностическая лапароскопия.
Поскольку атрезия прямой кишки часто сочетается с другими пороками необходимо проведение УЗИ почек, УЗИ сердца ребенку, эзофагоскопии.
Лечение атрезии заднего прохода и прямой кишки
Все формы атрезии прямой кишки подлежат хирургической коррекции. Срочное оперативное вмешательство в первые двое суток жизни ребенка необходимо при полной атрезии, ректоуретральных и ректовезикальных свищах, узких ректовагинальных и ректопромежностных свищах, которые вызывают задержку отхождения каловых масс.
При низких формах атрезии прямой кишки выполняется одномоментная промежностная проктопластика. Высокие формы атрезии прямой кишки требуют поэтапно коррекции порока. В первые сутки жизни для ликвидации кишечной непроходимости производится наложение сигмостомы. Затем на первом году жизни осуществляется закрытие сигмостомы и брюшно-промежностная проктопластика. Такой подход позволяет добиться более высокой выживаемости детей и лучших функциональных результатов. В послеоперационном периоде для профилактики стеноза в течение 2-3 месяцев проводится бужирование анального канала, ректальная гимнастика, клизмы. Одномоментная радикальная коррекция атрезии прямой кишки не проводится недоношенным, детям с тяжелыми сочетанными пороками и сопутствующими заболеваниями.
При широких промежностных или влагалищных свищах оперативное вмешательство обычно выполняется в возрасте 6 месяцев-2-х лет. В дооперационном периоде показано соблюдение послабляющей диеты, постановка очистительных клизм, бужирование свищевого отверстия.
При устранении уретральных, везикальных, вульварных, вагинальных свищей необходимо участие в операции хирургов-урологов и гинекологов.
Прогноз атрезии заднего прохода и прямой кишки
Без оказания хирургической помощи новорожденные с полной формой атрезии заднего прохода и прямой кишки погибают в течение 4-6 дней. До настоящего времени сохраняется высокий процент летальности (от 11% до 60%) при хирургическом лечении атрезии прямой кишки. В отдаленном периоде у 30-40% пациентов отмечаются хорошие функциональные результаты, у остальных могут отмечаться недержание кала, стенозы анального отверстия и прямой кишки.
www.krasotaimedicina.ru