Опущение и выпадение внутренних половых органов - нарушение положения матки или стенок влагалища, проявляющееся смещением половых органов до влагалищного входа или выпадением их за его пределы.
Генитальный пролапс нужно рассматривать как разновидность грыжи тазового дна, развивающейся в области влагалищного входа. В терминологии опущения и выпадения внутренних половых органов широко применяют синонимы, такие как «генитальный пролапс», «цисторектоцеле»; используют следующие определения: «опущение», неполное или полное «выпадение матки и стенок влагалища». При изолированном опущении передней стенки влагалища уместно использовать термин «цистоцеле», при опущении задней стенки - «ректоцеле».
КОД ПО МКБ-10
N81.1 Цистоцеле.
N81.2 Неполное выпадение матки и влагалища.
N81.3 Полное выпадение матки и влагалища.
N81.5 Энтероцеле.
N81.6 Ректоцеле.
N81.8 Другие формы выпадения женских половых органов (несостоятельность мышц тазового дна, старые разрывы мышц тазового дна).
N99.3 Выпадение свода влагалища после экстирпации матки.
ЭПИДЕМИОЛОГИЯ
Эпидемиологические исследования последних лет показывают, что 11,4% женщин в мире имеют пожизненный риск хирургического лечения генитального пролапса, т.е. одна из 11 женщин за свою жизнь перенесёт операцию в связи с опущением и выпадением внутренних половых органов. Необходимо отметить, что в связи с рецидивом пролапса повторно оперируют более 30% пациенток.
С увеличением продолжительности жизни частота пролапса половых органов возрастает. В настоящее время в структуре гинекологической заболеваемости на долю опущения и выпадения внутренних половых органов приходится до 28%, а из так называемых больших гинекологических операций 15% проводят именно по поводу этой патологии. В США ежегодно оперируют около 100 000 больных с пролапсом половых органов при общих затратах на лечение 500 млн долларов, что составляет 3% от бюджета здравоохранения.
ПРОФИЛАКТИКА
Основные профилактические меры:
- ●Бережное ведение родов (не допускать длительных травматичных родов).
- ●Лечение экстрагенитальной патологии (заболеваний, приводящих к повышению внутрибрюшного давления).
- ●Послойное анатомическое восстановление промежности после родов при наличии разрывов, эпизио или перинеотомии.
- ●Применение гормональной терапии при гипоэстрагенных состояниях.
- ●Проведение комплекса упражнений для укрепления мышц тазового дна.
КЛАССИФИКАЦИЯ
I степень - шейка матки опускается не больше чем до половины длины влагалища.
II степень - шейка матки и/или стенки влагалища опускаются до входа во влагалище.
III степень - шейка матки и/или стенки влагалища опускаются за пределы входа во влагалище, а тело матки располагается выше него.
IV степень - вся матка и/или стенки влагалища находятся за пределами входа во влагалище.
Более современной следует признать стандартизированную классификацию пролапса гениталий POP–Q (Pelvic Organ Prolapse Quantification). Её приняли во многих урогинекологических обществах всего мира (International Continence Society, American Urogynecologic Society, Society or Gynecologic Surgeons и др.) и используют при описании большинства исследований, посвящённых этой теме. Эта классификация сложна в обучении, однако обладает рядом преимуществ.
- ●Воспроизводимость результатов (первый уровень доказательности).
- ●Положение пациентки практически не влияет на стадирование пролапса.
- ●Точная количественная оценка многих определённых анатомических ориентиров (а не только определение самой выпадающей точки).
Следует отметить, что под пролапсом подразумевают выпадение стенки влагалища, а не смежных органов (мочевой пузырь, прямая кишка), находящихся за ним, пока они не будут точно идентифицированы при помощи дополнительных методов исследования. Например, термин «опущение задней стенки» предпочтительнее термина «ректоцеле», так как кроме прямой кишки данный дефект могут заполнять и другие структуры.
На рис. 27-1 представлено схематическое изображение всех девяти точек, использующихся в этой классификации, в сагиттальной проекции женского таза при отсутствии пролапса. Измерения проводят сантиметровой линейкой, маточным зондом или корнцангом с сантиметровой шкалой в положении пациентки лёжа на спине при максимальной выраженности пролапса (обычно это достигают при проведении пробы Вальсальвы).
Рис. 27-1. Анатомические ориентиры для определения степени пролапса тазовых органов.
Гимен - плоскость, которую можно всегда точно визуально определить и относительно которой описывают точки и параметры этой системы. Термин «гимен» предпочтительнее абстрактного термина «интроитус». Анатомическую позицию шести определяемых точек (Аа, Ар, Ва, Вр, С, D) измеряют выше или проксимальнее гимена, при этом получают отрицательное значение (в сантиметрах). При расположении данных точек ниже или дистальнее гимена фиксируют положительное значение. Плоскость гимена соответствует нулю. Остальные три параметра (TVL, GH и PB) измеряют в абсолютных величинах.
Стадирование POP–Q. Стадию устанавливают по наиболее выпадающей части влагалищной стенки. Может быть опущение передней стенки (точка Ва), апикальной части (точка С) и задней стенки (точка Вр).
Упрощённая схема классификации POP–Q.
Стадия 0 - нет пролапса. Точки Аа, Ар, Ва, Вр - все 3 см; точки С и D имеют значение со знаком минус.
Стадия I - наиболее выпадающая часть стенки влагалища не доходит до гимена на 1 см (значение >–1 см).
Стадия II - наиболее выпадающая часть стенки влагалища расположена на 1 см проксимальнее или дистальнее гимена.
Стадия III - наиболее выпадающая точка более чем на 1 см дистальнее гименальной плоскости, но при этом общая длина влагалища (TVL) уменьшается не более чем на 2 см.
Стадия IV - полное выпадение. Наиболее дистальная часть пролапса выступает более чем на 1 см от гимена, а общая длина влагалища (TVL) уменьшается более чем на 2 см.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Заболевание нередко начинается в репродуктивном возрасте и носит всегда прогрессирующий характер. Причём по мере развития процесса углубляются и функциональные нарушения, которые, часто наслаиваясь друг на друга, вызывают не только физические страдания, но и делают этих пациенток частично или полностью нетрудоспособными.
При развитии этой патологии всегда есть повышение внутрибрюшного давления экзо или эндогенного характера и несостоятельность тазового дна. Выделяют четыре основные причины их возникновения:
- ●Нарушение синтеза половых гормонов.
- ●Несостоятельность соединительнотканных структур в виде «системной» недостаточности.
- ●Травматическое повреждение тазового дна.
- ●Хронические заболевания, сопровождающиеся нарушением обменных процессов, микроциркуляции, внезапным частым повышением внутрибрюшного давления.
Под влиянием одного или нескольких перечисленных факторов наступает функциональная несостоятельность связочного аппарата внутренних половых органов и тазового дна. Повышенное внутрибрюшное давление начинает выдавливать органы малого таза за пределы тазового дна. Тесные анатомические связи между мочевым пузырём и стенкой влагалища способствуют тому, что на фоне патологических изменений тазовой диафрагмы, включающей и мочеполовую, происходит сочетанное опущение передней стенки влагалища и мочевого пузыря. Последний становится содержимым грыжевого мешка, образуя цистоцеле. Цистоцеле увеличивается и под влиянием собственного внутреннего давления в мочевом пузыре, в результате чего образуется порочный круг.
Особое место занимает проблема развития НМ при напряжении у больных с пролапсом половых органов.
Уродинамические осложнения наблюдают практически у каждой второй больной с опущением и выпадением внутренних половых органов.
Аналогичным образом формируется и ректоцеле. Проктологические осложнения развиваются у каждой третьей больной с вышеуказанной патологией.
Особое место занимают больные с выпадением купола влагалища после перенесённой гистерэктомии. Частота этого осложнения колеблется от 0,2 до 43%.
СИМПТОМЫ / КЛИНИЧЕСКАЯ КАРТИНА ПРОЛАПСА ТАЗОВЫХ ОРГАНОВ
Наиболее часто пролапс тазовых органов встречается у больных пожилого и старческого возраста.
Основные жалобы: ощущение инородного тела во влагалище, тянущие боли в нижних отделах живота и поясничной области, наличие грыжевого мешка в промежности. К анатомическим изменениям в большинстве случаев присоединяются функциональные расстройства смежных органов.
Нарушения мочеиспускания проявляются в виде обструктивного мочеиспускания вплоть до эпизодов острой задержки, ургентного НМ, гиперактивного мочевого пузыря, НМ при напряжении. Однако на практике чаще наблюдают комбинированные формы.
Помимо расстройств мочеиспускания, дисхезии (нарушение адаптационных возможностей ампулы прямой кишки), запоров, более 30% женщин с генитальным пролапсом страдают диспареунией. Это обусловило введение термина «синдром тазовой десценции» или «тазовая дисинергия».
ДИАГНОСТИКА ПРОЛАПСА
Применяют следующие виды обследования больных с опущением и выпадением внутренних половых органов:
- ●Анамнез.
- ●Гинекологический осмотр.
- ●Трансвагинальное УЗИ.
- ●Комбинированное уродинамическое исследование.
- ●Гистероскопия, цистоскопия, ректоскопия.
АНАМНЕЗ
При сборе анамнеза выясняют особенности течения родов, наличие экстрагенитальных заболеваний, которые могут сопровождаться повышением внутрибрюшного давления, уточняют перенесённые операции.
ФИЗИКАЛЬНОЕ ИССЛЕДОВАНИЕ
Основа диагностики опущения и выпадения внутренних половых органов - правильно проведённый двуручный гинекологический осмотр. Определяют степень опущения стенок влагалища и/или матки, дефекты в урогенитальной диафрагме и брюшиннопромежностном апоневрозе. Обязательно проводят нагрузочные пробы (проба Вальсальвы, кашлевой тест) при выпавших матке и стенках влагалища, а также тех же тестов при моделировании правильного положения гениталий.
При проведении ректовагинального исследования получают информацию о состоянии анального сфинктера, брюшинно- промежностного апоневроза, леваторов, степени выраженности ректоцеле.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
Необходимо проведение трансвагинального УЗИ матки и придатков. Обнаружение изменений со стороны внутренних половых органов может расширить объём операции при хирургическом лечении пролапса до их удаления.
Современные возможности ультразвуковой диагностики позволяют получить дополнительные сведения о состоянии сфинктера мочевого пузыря, парауретральных тканей. Это также необходимо учитывать при выборе метода оперативного лечения. УЗИ для оценки уретровезикального сегмента превосходит по информативности цистографию, в связи с чем рентгенологические методы обследования применяют по ограниченным показаниям.
Комбинированное уродинамическое исследование направлено на изучение состояния сократительной способности детрузора, а также замыкательной функции уретры и сфинктера. К сожалению, у больных с выраженным опущением матки и стенок влагалища изучение функции мочеиспускания затруднено изза одновременной дислокации передней стенки
влагалища и задней стенки мочевого пузыря за пределы влагалища. Проведение исследования при вправлении генитальной грыжи значительно искажает результаты, поэтому оно не обязательно в предоперационном обследовании больных с пролапсом тазовых органов.
Обследование полости матки, мочевого пузыря, прямой кишки с применением эндоскопических методов выполняют по показаниям: подозрение на ГПЭ, полип, рак эндометрия; для исключения заболеваний слизистой оболочки мочевого пузыря и прямой кишки. Для этого привлекают других специалистов - уролога, проктолога. В последующем даже при адекватно проведённом хирургическом лечении возможно развитие состояний, требующих консервативного лечения у специалистов смежных областей.
Полученные данные отражают в клиническом диагнозе. Например, при полном выпадении матки и стенок влагалища у пациентки диагностировано НМ при напряжении. Помимо этого, при вагинальном осмотре обнаружены выраженное выбухание передней стенки влагалища, дефект брюшиннопромежностного апоневроза 3x5 см с пролабированием передней стенки прямой кишки, диастаз леваторов.
ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА
Опущение матки и стенок влагалища IV степени. Цисторектоцеле. Несостоятельность мышц тазового дна. НМ при напряжении.
ЛЕЧЕНИЕ
ЦЕЛИ ЛЕЧЕНИЯ
Восстановление анатомии промежности и тазовой диафрагмы, а также нормальной функции смежных органов.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
- ●Нарушение функции смежных органов.
- ●Опущение стенок влагалища III степени.
- ●Полное выпадение матки и стенок влагалища.
- ●Прогрессирование заболевания.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
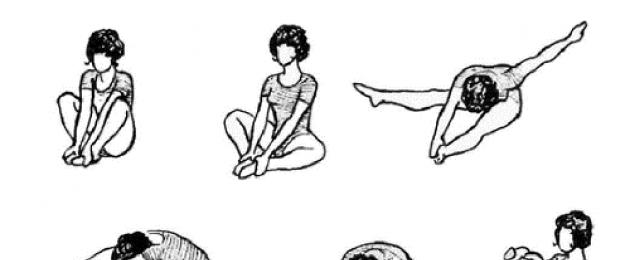
Консервативное лечение можно рекомендовать при неосложнённых формах начальных стадий пролапса тазовых органов (опущение матки и стенок влагалища I и II степеней). Лечение направлено на укрепление мышц тазового дна при помощи лечебной физкультуры по Атарбекову (рис. 27-2, 27-3). Пациентке необходимо изменить условия жизни и труда, если они способствовали развитию пролапса, лечить экстрагенитальные заболевания, влияющие на формирование генитальной грыжи.

Рис. 27-2. Лечебная физкультура при пролапсе половых органов (в положении сидя).

Рис. 27-3. Лечебная физкультура при пролапсе половых органов (в положении стоя).
При консервативном ведении больных с опущением и выпадением внутренних половых органов можно рекомендовать применение вагинальных аппликаторов для электростимуляции мышц тазового дна.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Обязательно корректируют дефицит эстрогенов, особенно путём их местного введения в виде вагинальных средств, например эстриол (овестин©) в свечах, в виде вагинального крема).
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
При III–IV степенях опущения матки и стенок влагалища, а также при осложнённой форме пролапса рекомендовано оперативное лечение.
Цель хирургического лечения - не только (и не столько) устранение нарушения анатомического положения матки и стенок влагалища, но и коррекция функциональных расстройств смежных органов (мочевого пузыря и прямой кишки).
Формирование хирургической программы в каждом конкретном случае предусматривает выполнение базовой операции по созданию надёжной фиксации стенок влагалища (вагинопексии), а также хирургической коррекции имеющихся функциональных нарушений. При НМ при напряжении вагинопексию дополняют уретропексией трансобтураторным или позадилонным доступом. При несостоятельности мышц тазового дна выполняют кольпоперинеолеваторопластику (сфинктеропластика по показаниям).
Опущение и выпадение внутренних половых органов корректируют, используя следующие хирургические доступы.
Вагинальный доступ предусматривает выполнение вагинальной гистерэктомии, передней и/или задней кольпоррафии, различных вариантов слинговых (петлевых) операций, сакроспинальной фиксации, вагинопексии с использованием синтетических сетчатых (MESH) протезов.
При лапаротомном доступе широко распространены операции вагинопексии собственными связками, апоневротической фиксации, реже сакровагинопексии.
Некоторые виды вмешательств при лапаротомии были адаптированы к условиям лапароскопии. Это сакровагинопексия, вагинопексия собственными связками, ушивание паравагинальных дефектов.
При выборе метода фиксации влагалища следует учитывать рекомендации Комитета по хирургическому лечению генитального пролапса ВОЗ (2005):
- ●Абдоминальный и вагинальный доступы эквивалентны и имеют сравнимые отдалённые результаты.
- ●Сакроспинальная фиксация вагинальным доступом имеет высокую частоту рецидива опущения купола и передней стенки влагалища в сравнении с сакрокольпопексией.
- ●Оперативные вмешательства при чревосечении более травматичны, чем операции лапароскопическим или вагинальным доступом.
ТЕХНИКА ОПЕРАЦИИ PROLIFT (ВАГИНАЛЬНАЯ ЭКСТРАПЕРИТОНЕАЛЬНАЯ КОЛЬПОПЕКСИЯ)
Вид анестезии: проводниковая, перидуральная, внутривенная, эндотрахеальная. Положение на операционном столе типичное для операции на промежности с интенсивно приведёнными ногами.
После введения постоянного мочевого катетера и гидропрепаровки проводят разрез слизистой оболочки влагалища, отступя 2–3 см проксимальнее наружного отверстия уретры, через купол влагалища до кожи промежности. Необходимо рассечь не только слизистую влагалища, но и подлежащую фасцию. Широко мобилизуют заднюю стенку мочевого пузыря с вскрытием клетчаточных пространств запирательных пространств. Идентифицируют костный бугорок седалищной кости.
Далее под контролем указательного пальца чрескожно при помощи специальных проводников перфорируют мембрану запирательного отверстия в двух максимально удалённых друг от друга местах с проведением стилетов латеральнее arcus tendinous fascia endopelvina.
Далее широко мобилизуют переднюю стенку прямой кишки, вскрывают ишиоректальное клетчаточное пространство, идентифицируют костные бугорки седалищных костей, сакроспинальные связки. Через кожу промежности (латеральнее ануса и ниже его на 3 см) идентичными стилетами перфорируют сакроспинальные связки на 2 см медиальнее от места прикрепления к костному бугорку (безопасная зона).
При помощи проводников, проведённых через полиэтиленовые тубусы стилетов, сетчатый протез оригинальной формы устанавливают под стенку влагалища, расправляют без натяжения и фиксации (рис. 27-4).
Слизистую влагалища ушивают непрерывным швом. Полиэтиленовые тубусы извлекают. Избыток сетчатого протеза отсекают подкожно. Туго тампонируют влагалище.

Рис. 27-4. Расположение сетчатого протеза Prolift Total.
1 - lig. Uterosacralis; 2 - lig. Sacrospinalis; 3 - Arcus tendinous fascia endopelvina.
Длительность операции не превышает 90 мин, стандартная кровопотеря не превышает 50–100 мл. Катетер и тампон удаляют на следующие сутки. В послеоперационном периоде рекомендуют раннюю активизацию с включением в режим положения сидя со вторых суток. Пребывание в стационаре не превышает 5 суток. Критерием выписки, помимо общего состояния пациентки, служит адекватное мочеиспускание. Средние сроки амбулаторной реабилитации - 4–6 нед.
Возможно выполнение пластики только передней или только задней стенки влагалища (Prolift anterior/posterior), а также вагинопексии при сохранённой матке.
Операцию могут сочетать с вагинальной гистерэктомией, леваторопластикой. При симптомах НМ при напряжении целесообразно одномоментное выполнение трансобтураторной уретропексии синтетической петлёй (TVT–obt).
Из осложнений, связанных с техникой операции, следует отметить кровотечение (наиболее опасно повреждение запирательных и срамных сосудистых пучков), перфорацию полых органов (мочевого пузыря, прямой кишки). Из поздних осложнений наблюдают эрозии слизистой влагалища.
Инфекционные осложнения (абсцессы и флегмоны) встречаются крайне редко.
ТЕХНИКА ЛАПАРОСКОПИЧЕСКОЙ САКРОКОЛЬПОПЕКСИИ
Анестезия: эндотрахеальный наркоз.
Положение на операционном столе с разведёнными, разогнутыми в тазобедренных суставах ногами.
Типичная лапароскопия с использованием трёх дополнительных троакаров. При гипермобильности сигмовидной кишки и плохой визуализации промонториума проводят временную чрескожную лигатурную сигмопексию.
Далее вскрывают задний листок париетальной брюшины над уровнем промонториума. Последний выделяют до отчётливой визуализации поперечной пресакральной связки. Задний листок брюшины вскрывают на всём протяжении от промонториума до дугласова пространства. Выделяют элементы ректовагинальной перегородки (передняя стенка прямой кишки, задняя стенка влагалища) до уровня мышц, поднимающих задний проход. Сетчатый протез 3x15 см (полипропилен, индекс soft) фиксируют нерассасывающимися швами за леваторы с обеих сторон как можно дистальнее.
На следующем этапе операции сетчатый протез 3x5 см из идентичного материала фиксируют к заранее мобилизованной передней стенке влагалища и сшивают с ранее установленным протезом в области купола влагалища или культи шейки матки. В условиях умеренного натяжения протез фиксируют одним или двумя нерассасывающимися швами к поперечной пресакральной связке (рис. 275). На окончательном этапе выполняют перитонизацию. Длительность операции составляет от 60 до 120 мин.

Рис. 27-5. Операция сакрокольпопексии. 1 - место фиксации протеза к крестцу. 2 - место фиксации протеза к стенкам влагалища.
При выполнении лапароскопической вагинопексии могут провести ампутацию или экстирпацию матки, позадилонную кольпопексию по Берчу (при симптомах НМ при напряжении), зашивание паравагинальных дефектов.
Следует отметить раннюю активизацию в послеоперационном периоде. Средний срок послеоперационного периода - 3– 4 дня. Продолжительность амбулаторной реабилитации - 4–6 нед.
Помимо типичных для лапароскопии осложнений возможны ранение прямой кишки в 2–3% случаев, кровотечения (особенно при выделении леваторов) у 3–5% больных. Среди поздних осложнений после сакрокольпопексии в сочетании с экстирпацией матки отмечают эрозию купола влагалища (до 5%).
ПРИМЕРНЫЕ СРОКИ НЕТРУДОСПОСОБНОСТИ
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТКИ
Пациенткам необходимо следовать нижеописанным рекомендациям:
- ●Ограничение подъёма тяжести более 5–7 кг в течение 6 нед.
- ●Половой покой в течение 6 нед.
- ●Физический покой в течение 2 нед. По истечении 2 нед разрешают лёгкую физическую нагрузку.
В последующем пациентам следует избегать подъёма тяжести более 10 кг. Важно регулировать акт дефекации, лечить хронические заболевания дыхательной системы, сопровождающиеся длительным кашлем. Не рекомендуют некоторые виды физических упражнений (велотренажёр, езда на велосипеде, гребля). На длительный срок назначают местное применение эстрогенсодержащих препаратов в вагинальных свечах). Лечение нарушений мочеиспускания по показаниям.
ПРОГНОЗ
Прогноз лечения пролапса половых органов, как правило, благоприятный при адекватно подобранном хирургическом лечении, соблюдении режима труда и отдыха, ограничении физических нагрузок.
СПИСОК ЛИТЕРАТУРЫ
Кан Д.В. Руководство по акушерской и гинекологической урологии. - М., 1986.
Кулаков В.И. и др. Оперативная гинекология / В.И. Кулаков, Н.Д. Селезнева, В.И. Краснопольский. - М., 1990.
Кулаков В.И. и др. Оперативная гинекология - хирургические энергии / В.И. Кулаков, Л.В. Адамян, О.В. Мынбаев. - М.,2000.
Краснопольский В.И., Радзинский В.Е., Буянова С.Н. и др. Патология влагалища и шейки матки. - М., 1997.
Чухриенко Д.П. и др. Атлас урогинекологических операций / Д.П. Чухриенко, А.В. Люлько, Н.Т. Романенко. - Киев, 1981.
Bourcier A.P. Pelvic floor disorders / A.P. Bourcier, E.J. McGuire, P. Abrams. - Elsevier, 2004.
Abrams P., Cardozo L., Khoury S. et al. 2nd International Consultation on Incontinence. - 2nd ed. - Paris, 2002.
Chapple C.R., Zimmern P.E., Brubaker L. et al. Multidisciplinary management of female pelvic floor disorders - Elsevier, 2006.
Petros P.E. The female pelvic floor. Function, dysfunction and management according to the integral theory. - Springer, 2004.
Когда речь идет об опущении передней стенки влагалища, чаще всего имеется в виду цистоцеле (опущение мочевого пузыря), задней стенки – ректоцеле и энтероцеле (опущение прямой кишки и/или тонкой кишки).
Классификация опущения тазовых органов (по К.Ф. Славянскому):
- I степень. Опущение передней и/или задней стенок влагалища (стенки не выходят за пределы входа во влагалище).
- II степень. Выпадение передней и/или задней стенок влагалища (стенки находятся кнаружи от входа во влагалище).
- III степень. Полное выпадение влагалища, которое сопровождается выпадением матки.
Наиболее часто встречаются следующие типы пролапса тазовых органов:
- цистоцеле (др. греч. kystis - мочевой пузырь, kēlē -выпячивание) - опущение мочевого пузыря и передней стенки влагалища,
- ректоцеле (лат. - rectum – прямая кишка, kēlē - выпячивание) - опущение прямой кишки и задней стенки влагалища,
- опущение матки.
Чаще всего данное состояние описывают как "опущение стенок влагалища" или даже "опущение матки". Цистоцеле - наиболее часто встречающийся тип пролапса тазовых органов у женщин. Наиболее характерные жалобы при цистоцеле: учащенное мочеиспускание, затруднения при мочеиспускании, чувство неполного опорожнения мочевого пузыря, тяжесть внизу живота.
Наиболее характерные жалобы при ректоцеле: запоры, трудности при опорожнении прямой кишки (необходимость "вправлять влагалище"), чувство инородного тела в промежности.
Опущение матки чаще всего сочетается с опущением мочевого пузыря (цистоцеле) и/или прямой кишки (ректоцеле), поэтому могут возникать жалобы, характерные для обоих заболеваний.
Факторы, способствующие развитию опущения органов малого таза
- травматичные и длительные роды,
- системная дисплазия (недостаточность) соединительной ткани,
- эстрогенная недостаточность (снижение общего и местного уровня женских половых гормонов),
- хронические заболевания, сопровождающиеся повышением внутрибрюшного давления (бронхит, астма, запоры и др.),
- нарушение процессов микроциркуляции крови и лимфы в малом тазу,
- ожирение,
- малоподвижный образ жизни.
Основные методы диагностики пролапса
- влагалищное исследование,
- УЗИ органов мочевыделительной системы,
- уродинамические исследования,
- анализ мочи,
- цистоскопия.
Лечение
Непосредственной причиной развития опущения является анатомический дефект связочного аппарата тазового дна (разрывы фасций). В связи с этим единственным эффективным методом лечения признано хирургическое восстановление целостности поврежденных структур. Сделать это можно двумя способами.
Первый способ предполагает «зашивание» дефектов связок (фасций) специальным хирургическим шовным материалом. При грамотном определении показаний и хорошем исполнении подобные операции обеспечивают хорошие результаты. К сожалению, при выраженных формах опущения «пластика» собственными тканями крайне неэффективна – рецидивы имеют место в 30-60% случаев.
Очень часто больным с опущением матки предлагают удалить этот «бесполезный и даже вредный орган». Со всей ответственностью хочется заявить: если матка здорова (нет полипов, выделений, мазки на онкоцитологию в норме и т.д.), удаление ее – абсолютно порочная операция!
Матка не является причиной опущения матки! Причина, как уже говорилось – дефекты связочного аппарата тазового дна! Следуя логике, утверждающей, что «опущенную матку надо удалить», неплохо удалять мочевой пузырь при цистоцеле и прямую кишку при ректоцеле! При удалении матки не снижается, а повышается риск дальнейшего пролапса!
Вторая группа операций – протезирование несостоятельного связочного аппарата тазового дна синтетическими эндопротезами (сетками). При выраженных формах пролапса подобные операции обеспечивают несопоставимо лучшие анатомические и функциональные результаты, чем традиционные пластики. Но они таят в себе целый ряд серьезных опасностей! Синтетика требует глубочайшего понимания хирургом анатомии тазового дна и владения всеми техническими нюансами использования «сеток». Практика более чем убедительно показала, что это не пустые слова. Недостаточно обученные специалисты уже изрядно наломали «синтетических дров»… В случае возникновения осложнений, их «авторы» обычно ругают сетки. Но в 90% случаев проблемы связаны совсем не с имплантом.
В нашем стационаре в год выполняется более 150 операций на тазовом дне с применением синтетических сетчатых материалов. Чаще всего мы ставим эндопротезы отечественного производства – Пелвикс и Урослинг. Все больные (за крайне редкими исключениями) находятся под постоянным наблюдением (это предмет нашего приоритетного научного исследования). В абсолютном большинстве случаев достигаемые результаты всецело удовлетворяют и больных, и нас. Это позволяет, основываясь на собственном опыте, с уверенностью говорить, что реконструкция тазового дна качественными синтетическими эндопротезами - методика эффективная и безопасная при адекватном применении.
Реконструктивная хирургия тазового дна – очень специфическая область. Если вы столкнулись с проблемой опущения органов малого таза – ищите специалистов, которые уверенно себя чувствуют в ней. Тогда шанс вернуться к полноценной жизни будет максимальным.
Лечение опущения органов малого таза в современной гинекологической клинике Москвы по низким ценам!
Факторами риска опущения и выпадения внутренних половых органов являются:
- Беременность и роды через естественные родовые пути, в том числе осложнившиеся акушерской травмой промежности
- Особенности конституции женщины и недостаточность параметральной клетчатки
- Хроническое повышение внутрибрюшного давления
- Системная дисплазия соединительной ткани (грыжи другой локализации, варикозное расширение вен, гипермобильность суставов, высокая степень миопии и т.д.)
- Нарушение синтеза стероидных гормонов (эстрогенная недостаточность)
- Нарушение кровоснабжения и иннервации тазового дна
- Генетическая обусловленность

Симптомы опущения органов малого таза
- На первом месте стоит обнаруживаемое самой пациенткой образование, выбухающее из половой щели (симптом выпадения стенок влагалища и матки)
- Зияние половой щели в покое и/или напряжении
- Рецидивирующие и плохо поддающиеся лечению воспалительные заболевания слизистой оболочки влагалища
- Ощущение инородного тела, дискомфорт в области промежности при ходьбе, попытке сесть
- Нарушение мочеиспускания – недержание мочи при напряжении, затрудненное, замедленное или учащенное, прерывистое, неполное мочеиспускание или невозможность опорожнить мочевой пузырь без вправления грыжи тазового дна
- Хронический запор, затруднения при дефекации, недержание газов, в тяжелых случаях – кала
- Тянущая боль внизу живота, пояснице, крестце, усиливающаяся при длительном вертикальном положении тела, к концу дня, после поднятия тяжестей
- Дискомфорт при половом акте
- Прогрессирование варикозного расширения вен после родов
Зачастую женщины первично обращаются не к гинекологу, а к смежному специалисту: урологу или проктологу.
При полном выпадении женщина может самостоятельно визуализировать матку в виде образования, выступающего из половой щели. При осмотре выпавшая матка имеет следующий вид:
- блестящую или матовую поверхность;
- язвенные поражения в результате постоянного трения матки;
- кровоточивость;
Диагностика
Диагностика опущения органов малого таза основывается на совокупности данных:
- Жалобы пациентки.
- Анамнез жизни и заболевания.
- Общий осмотр.
- Гинекологический осмотр.
- Инструментальные методы обследования.
- Обследования у смежных специалистов по показаниям.
Гинекологический осмотр
При гинекологическом осмотре врач выявляет опущение органов малого таза . Для определения степени патологии женщине предлагается потужиться или покашлять.
Инструментальные методы обследования
Инструментальные методы обследования включают в себя:
- кольпоскопию;
- УЗИ органов малого таза;
- мазки на флору и онкоцитологию.
При наличии цистоцеле (опущения передней стенки влагалища) обязательна консультация уролога с проведением дополнительных методов обследования:
- общего анализа мочи;
- посева мочи;
- УЗИ почек;
При наличии ректоцеле обязательна консультация проктолога с оценкой:
- степени выраженности ректоцеле;
- недостаточности сфинктера;
- наличия геморроя.
Лечение опущения органов малого таза зависит от:
- жалоб пациентки
- вида опущения
- степени опущения;
- сопутствующей гинекологической патологии;
- возраста женщины и ее репродуктивной функции;
- наличия цисто- или ректоцеле;
- анестезиологических рисков.
Терапия опущения органов малого таза может быть:
- Консервативной.
- Оперативной.
Консервативная терапия
Консервативная терапия при опущении органов малого таза назначается при:
- Невозможности проведения хирургического лечения (нежелание пациентки, наличие противопоказаний)
- В целях подготовки к хирургическому лечению на догоспитальном этапе
- С целью реабилитации и профилактики рецидива после хирургического лечения
Консервативное лечение состоит из:
- ЛФК для укрепления мышц тазового дна и брюшной стенки, включая упражнения Кегеля;
- Тренировку мышц тазового дна в режиме биологической обратной связи
- Подбор и ношение урогинекологических пессариев
- Воздействие с помощью малоинвазивных лазеров
- Комплексное снижение веса (при необходимости)
Хирургическое лечение
Хирургическое лечение классифицируется следующим образом:
- Собственными тканями
- С использованием синтетических имплантов
Предпочтительно использование комбинированного хирургического лечения с фиксацией матки, пластикой влагалища и укреплением мышц тазового дна.
Хирургический доступ может быть:
- Влагалищный
- лапароскопический

При своевременно начатой терапии прогноз благоприятен. Большая часть женщин, которым была проведена хирургическая коррекция патологии, полностью возвращаются к социальной и половой активности.
В случае проведения органосохраняющей операции у женщин репродуктивного возраста возможно наступление беременности. Риски ведения беременных после оперативного вмешательства по поводу опущения органов малого таза повышены, но течение беременности возможно без осложнений под контролем акушера-гинеколога.
Если лечение не было проведено, возможно ухудшение состояния вплоть до полного выпадения матки.
Осложнения
Осложнениями опущения органов малого таза могут быть:
- невозможность совершения полового акта в результате нарушения физиологического положения органов;
- варикозное расширение вен нижних конечностей из-за нарушения оттока крови;
- ущемление матки при ее выпадении;
- язвенные поражения шейки матки и стенок влагалища;
- инфекционные осложнения;
- ущемление петель кишечника;
- недержание кала и мочи.
- Гидронефроз (нарушение пассажа мочи)
Осложнениями при использовании в качестве лечения влагалищного пессария могут быть:
- раздражение и отек слизистой оболочки влагалища;
- язвенные поражения влагалища, шейки матки;
- инфекционные поражения;
- появление пузырно-влагалищных или прямокишечно-влагалищных свищей.
- Дискомфорт при половом акте
Осложнения в послеоперационном периоде могут возникать следующие:
- Эрозии стенок влагалища
- Кровотечения
- Послеоперационные гематомы
- Задержка мочи
Профилактика
Профилактика опущения органов малого таза представляет собой комплекс мероприятий, направленных на улучшение эластичности и сохранения необходимого тонуса мышц тазового дна.
Профилактические мероприятия включают в себя:
- оказание адекватного пособия в родах;
- ушивание разрывов промежности и родовых путей;
- бережное наложение вакуум-экстрактора и акушерских щипцов строго по показаниям;
- своевременная диагностика и лечение опущения органов малого таза на начальных стадиях;
- устранение причины запоров и метеоризма;
- лечение хронического кашля совместно со смежными специалистами;
- адекватные физические нагрузки;
- контроль массы тела;
- сбалансированное и рациональное питание;
- своевременное лечение сопутствующих гинекологических заболеваний ;
- лечебная гимнастика в послеродовом периоде;
- лазеротерапия;
- электростимуляция тазовых мышц.
Для того, чтобы избежать проблем с выпадением матки в зрелом возрасте , профилактику необходимо начинать с детства. Для этого достаточно поддерживать в норме брюшной пресс и лечить сопутствующую патологию, которая может приводить к повышению внутрибрюшного давления.
Женщинам запрещено выполнять работу, связанную с подъемом и переносом тяжестей более 10 кг, что прописано в законодательных актах.
В менопаузальный период профилактика сводится к регулярному посещению акушера-гинеколога.
Другие статьи по теме
Если вовремя не обнаружить опущение внутренних женских органов и не провести соответствующие методы коррекции, то эта патология может перерасти в более серьезный недуг - выпадение матки....
Генитальный пролапс - это медленно развивающаяся патология, начальным этапом которой является смещение к выходу из полости влагалища шеечной части матки из-за ослабления мышц промежности....
Степень смещения маточной полости определяется врачом на гинекологическом осмотре путем определения уровня расположения органа относительно стенок влагалища.
Кольпопексия, как метод оперативной терапии при опущении стенок влагалища, без применения синтетических материалов в современной гинекологии применяется редко.
При ослаблении мышечного каркаса промежности тазовые органы могут начать пролабировать, то есть провисать. При запоздалой диагностике это может привести к их полному выпадению....
Опущение матки характеризуется перемещением органов женской системы репродукции в сторону выхода из влагалища. Бывает 4 стадии развития этой патологии, которая может способствовать выпадению органа....
Лечащие
врачи
В нашем центре работает наиболее опытный и квалифицированный персонал региона
Внимательный
и опытный персонал
Жуманова Екатерина Николаевна
Руководитель центра гинекологии, репродуктивной и эстетической медицины, к.м.н, врач высшей категории, доцент кафедры восстановительной медицины и биомедицинских технологий МГМСУ им А.И. Евдокимова, член правления ассоциации специалистов по эстетической гинекологи АСЭГ.
- Окончила Московскую медицинскую академию им И.М. Сеченова, имеет диплом с отличием, проходила клиническую ординатуру на базе Клиники акушерства и гинекологии им. В.Ф. Снегирёва ММА им. И.М. Сеченова.
- До 2009 г. работала в Клинике акушерства и гинекологии в должности ассистента кафедры акушерства и гинекологии № 1 ММА им. И.М. Сеченова.
- С 2009 г. по 2017 г. работала в ФГАУ «Лечебно-реабилитационный центр» Минздрава РФ
- С 2017 г. работает в «Центре гинекологии, репродуктивной и эстетической медицины» АО «Группа компаний «Медси»
- Защитила диссертационную работу на соискание учёной степени кандидата медицинских наук по теме: «Оппортунистические бактериальные инфекции и беременность»
Мышенкова Светлана Александровна
Врач акушер-гинеколог, кандидат медицинских наук, врач высшей категории
- В 2001 г. закончила Московский государственный медико-стоматологический университет (МГМСУ)
- В 2003 г. завершила курс обучения по специальности «акушерство и гинекология» на базе НЦ акушерства, гинекологии и перинатологии РАМН
- Имеет сертификат по эндоскопической хирургии, сертификат по ультразвуковой диагностике патологии беременности, плода, новорождённого, по ультразвуковой диагностике в гинекологии, сертификат специалиста в области лазерной медицины. Все знания, полученные во время теоретических занятий, успешно применяет в своей повседневной практике
- Опубликовала более 40 работ по лечению миомы матки, в том числе в журналах «Медицинский вестник», «Проблемы репродукции». Является соавтором методических рекомендаций для студентов и врачей.
Колгаева Дагмара Исаевна
Руководитель направления хирургии тазового дна. Член научного комитета ассоциации по эстетический гинекологии.
- Окончила Первый Московский государственный медицинский университет им. И.М. Сеченова, имеет диплом с отличием
- Прошла клиническую ординатуру по специальности «акушерство и гинекология» на базе кафедры акушерства и гинекологии № 1 Первого Московского государственного медицинского университета им. И.М. Сеченова
- Имеет сертификаты: врача акушера-гинеколога, специалиста в области лазерной медицины, специалиста в интимной контурной пластике
- Диссертационная работа посвящена хирургическому лечению генитального пролапса, осложнённого энтероцеле
- В сферу практических интересов Колгаевой Дагмары Исаевны входят:
консервативные и хирургические методы лечения опущения стенок влагалища, матки, недержания мочи, в том числе с использованием высокотехнологичного современного лазерного оборудования
Максимов Артем Игоревич
Врач акушер-гинеколог высшей категории
- Окончил РязГМУ им академика И.П. Павлова по специальности «лечебное дело»
- Прошел клиническую ординатуру по специальности «акушерство и гинекология» на кафедре клиники акушерства и гинекологии им. В.Ф. Снегирёва ММА им. И.М. Сеченова
- Владеет полным спектром хирургических вмешательств при гинекологических заболеваниях, в том числе лапароскопическим, открытым и влагалищным доступом
- В сферу практических интересов входят: лапароскопические малоинвазивные хирургические вмешательства, в том числе однопрокольным доступом; лапароскопические операции при миоме матки (миомэктомия, гистерэктомия), аденомиозе, распространённом инфильтративном эндометриозе
Притула Ирина Александровна
Врач акушер-гинеколог
- Окончила Первый Московский государственный медицинский университет им. И.М. Сеченова.
- Прошла клиническую ординатуру по специальности «акушерство и гинекология» на базе кафедры акушерства и гинекологии № 1 Первого Московского государственного медицинского университета им. И.М. Сеченова.
- Имеет сертификат врача акушера-гинеколога.
- Владеет навыками оперативного лечения гинекологических заболеваний в амбулаторных условиях.
- Является регулярным участником научно-практических конференций по акушерству и гинекологии.
- В сферу практических навыков входит малоинвазивная хирургия(гистероскопия, лазерная полипэктомия, гистерорезектоскопия)- Диагностика и лечение внутриматочной патологии, патологии шейки матки
Муравлёв Алексей Иванович
Врач акушер-гинеколог, онкогинеколог
- В 2013 г. окончил Первый Московский Государственный Медицинский Университет им. И.М. Сеченова.
- С 2013 г. по 2015 г. проходил клиническую ординатуру по специальности «Акушерство и гинекология» на базе кафедры акушерства и гинекологии № 1 Первого Московского Государственного Медицинского Университета им. И.М. Сеченова.
- В 2016 г. прошёл профессиональную переподготовку на базе ГБУЗ МО МОНИКИ им. М.Ф. Владимирского по специальности «Онкология».
- С 2015 г. по 2017 г. работал в ФГАУ «Лечебно-реабилитационный центр» Минздрава РФ.
- С 2017 г. работает в «Центре гинекологии, репродуктивной и эстетической медицины» АО «Группа компаний «Медси»
Мишукова Елена Игоревна
Врач акушер-гинеколог
- Доктор Мишукова Елена Игоревна окончила с отличием Читинскую государственную медицинскую академию по специальности «лечебное дело». Прошла клиническую интернатуру и ординатуру по специальности «акушерство и гинекология» на базе кафедры акушерства и гинекологии № 1 Первого московского государственного медицинского университета им. И.М. Сеченова.
- Мишукова Елена Игоревна владеет полным спектром хирургических вмешательств при гинекологических заболеваниях , в том числе лапароскопическим, открытым и влагалищным доступом. Является специалистом по оказанию экстренной гинекологической помощи при таких заболеваниях, как внематочная беременность, апоплексия яичника, некроз миоматозных узлов, острый сальпингоофорит и т.д.
- Мишукова Елена Игоревна ежегодный участник российских и международных конгрессов и научно-практических конференций по акушерству и гинекологии.
Румянцева Яна Сергеевна
Врач акушер-гинеколог первой квалификационной категории.
- Окончила Московскую медицинскую академию им. И.М. Сеченова по специальности «лечебное дело». Прошла клиническую ординатуру по специальности «акушерство и гинекология» на базе кафедры акушерства и гинекологии № 1 Первого МГМУ им. И.М. Сеченова.
- Диссертационная работа посвящена теме органосохраняющего лечения аденомиоза методом ФУЗ-абляции. Имеет сертификат врача акушера-гинеколога, сертификат по ультразвуковой диагностике. Владеет полным спектром хирургических вмешательств в гинекологии: лапароскопическим, открытым и влагалищным доступами. Является специалистом по оказанию экстренной гинекологической помощи при таких заболеваниях, как внематочная беременность, апоплексия яичника, некроз миоматозных узлов, острый сальпингоофорит и т.д.
- Автор ряда печатных работ, соавтор методического руководства для врачей по органосохраняющему лечению аденомиоза методом ФУЗ-абляции. Участник научно-практических конференций по акушерству и гинекологии.
Гущина Марина Юрьевна
Врач гинеколог-эндокринолог, руководитель направления амбулаторной помощи. Врач акушер-гинеколог, репродуктолог. Врач ультразвуковой диагностики.
- Гущина Марина Юрьевна окончила Саратовский Государственный медицинский университет им. В. И. Разумовского, имеет диплом с отличием. Награждена дипломом от Саратовской Областной думы за отличные успехи в учебе и научной деятельности, признана лучшим выпускником СГМУ им. В. И. Разумовского.
- Прошла клиническую интернатуру по специальности «акушерство и гинекология» на базах Кафедры акушерства и гинекологии № 1 Первого московского государственного медицинского Университета им. И.М. Сеченова.
- Имеет сертификат врача акушера-гинеколога; врача ультразвуковой диагностики, специалиста в области лазерной медицины, кольпоскопии, эндокринологической гинекологии. Неоднократно проходила курсы повышения квалификации по «Репродуктивной медицине и хирургии», «УЗ-диагностики в акушерстве и гинекологии».
- Диссертационная работа посвящена новым подходам к дифференциальной диагностике и тактике ведения пациенток с хроническим цервицитом и ранними стадиями ВПЧ-ассоциированных заболеваний.
- Владеет полным спектром малых хирургических вмешательств по гинекологии, проводимых как амбулаторно (радиокоагуляция и лазерная коагуляция эрозий , гистеросальпингография), так и в условиях стационара (гистероскопия, биопсия шейки матки, конизация шейки матки и др.)
- Гущина Марина Юрьевна имеет более 20 научных печатных работ, является постоянным участником научно-практических конференций, конгрессов и съездов по акушерству и гинекологии.
Малышева Яна Романовна
Врач акушер – гинеколог, гинеколог детского и подросткового возраста
- Окончила Российский Национальный Исследовательский Медицинский Университет им. Н.И. Пирогова, имеет диплом с отличием. Прошла клиническую ординатуру по специальности «акушерство и гинекология» на базах кафедры акушерства и гинекологии № 1 лечебного факультета Первого московского государственного медицинского университета им. И.М. Сеченова. Окончила Московскую медицинскую академию им. И.М. Сеченова по специальности «лечебное дело»
- Прошла клиническую ординатуру по специальности «Ультразвуковая диагностика» на базе НИИ СП им. Н.В.Склифосовского
- Имеет Сертификат Фонда Медицины Плода FMF подтверждающий соответствие международным требованиям проведения скрининга 1 триместра, 2018г. (FMF)
- Органов брюшной полости
- Почек, забрюшинного пространства
- Мочевого пузыря
- Щитовидной железы
- Молочных желёз
- Мягких тканей и лимфатических узлов
- Органов малого таза у женщин
- Органов малого таза у мужчин
- Сосудов верхних, нижних конечностей
- Сосудов плечеголовного ствола
- В 1,2,3 триместре беременности с допплерометрией, включая 3D- и 4D-УЗИ
Владеет методиками выполнения ультразвукового исследования:
Круглова Виктория Петровна
Врач акушер-гинеколог, врач гинеколог детского и подросткового возраста.
- Круглова Виктория Петровна окончила Федеральное государственное автономное образовательное учреждение высшего образования «Российский университет дружбы народов» (РУДН).
- Прошла клиническую ординатуру по специальности «Акушерство и гинекология» на базе кафедры Федерального государственного бюджетного образовательного учреждения дополнительного профессионального образования «Института повышения квалификации Федерального медико-биологического агентства».
- Имеет сертификаты: врача акушера гинеколога, специалиста в области кольпоскопии, неоперативной и оперативной гинекологии детей и подростков.
Барановская Юлия Петровна
Врач ультразвуковой диагностики, врач акушер-гинеколог, кандидат медицинских наук
- окончила Ивановскую государственную медицинскую Академию по специальности «лечебное дело».
- Проходила интернатуру на базе Ивановской государственной медицинской академии, клиническую ординатуру на базе Ивановского научно-исследовательского института им. В.Н. Городкова.
- В 2013 году защитила кандидатскую диссертацию на тему «Клинико- иммунологические факторы формирования плацентарной недостаточности», присвоена ученая степень «Кандидат медицинских наук».
- Автор 8 статей
- Имеет сертификаты: врача ультразвуковой диагностики, врача акушера-гинеколога.
Носаева Инна Владимировна
Врач акушер- гинеколог
- окончила Саратовский государственный медицинский университет имени В.И. Разумовского
- Прошла интернатуру на базе Тамбовской областной клинической больницы по специальности «акушерство и гинекология»
- Имеет сертификат врача акушера-гинеколога; врача ультразвуковой диагностики; специалиста в области кольпоскопии и лечения патологии шейки матки, эндокринологической гинекологии.
- Неоднократно проходила курсы повышения квалификации по специальности «акушерство и гинекология», «УЗ-диагностики в акушерстве и гинекологии», «Основы эндоскопии в гинекологии»
- Владеет полным объемом оперативных вмешательствах на органах малого таза, выполняемых лапаротомным, лапароскопичесим и влагалищным доступами.
Иногда женщина чувствует непонятную тяжесть в области лобка, боль во влагалище. Гинеколог после осмотра устанавливает, что причиной недомогания является ослабление мышечного тонуса, в результате которого произошло опущение матки. Патология может быть незначительной, но может иметь и неприятные последствия. Опущение чаще происходит у пожилых женщин, у молодых такое состояние тоже возможно. Из-за него возникают серьезные осложнения и последствия, поэтому провести лечение необходимо.
Содержание:
Опущение матки, его стадии
Матка удерживается в полости малого таза мышцами тазового дна (группой мышц в области промежности) и собственными связками. В норме она располагается в центре тазовой полости между прямой кишкой и мочевым пузырем. Шейка отклонена немного назад, так что между телом матки и шейкой образуется угол примерно 100°.
Если тонус мышц ослабевает, а связки растягиваются (происходит так называемый пролапс гениталий), то нормальное расположение матки нарушается, происходит ее опущение: верхняя часть, от которой отходят трубы (дно матки), опускается, а шейка перемещается ближе к входному отверстию влагалища. Может произойти выпадение матки, когда шейка выходит наружу. Нарушения в связочном аппарате становятся причиной опущения влагалища, а также прямой кишки, мочевого пузыря, почек.
Опущение чаще происходит у женщин старше 55 лет, но такое состояние встречается нередко и у молодых. Различают несколько степеней развития заболевания.
1 степень. Происходит опущение тела матки, при этом ее шейка приближается к входному отверстию влагалища, но не выходит за его пределы, даже если женщина тужится.
2 степень. Матка опускается настолько, что ее шейка показывается наружу, если женщина тужится, кашляет, поднимает тяжелый предмет. Такое состояние называют опущением и неполным выпадением матки.
3 степень. Происходит неполное выпадение: за пределы влагалища выступает шейка и часть тела матки.
4 степень. За пределы половой щели выходит тело и дно матки, происходит так называемое ее полное выпадение.

Такая патология не несет смертельной угрозы, но по мере прогрессирования появляются все более неприятные симптомы опущения матки и расстройства ее функционирования, что делает женщину инвалидом.
Причины опущения органов
Причиной ослабления мышц и связок, удерживающих матку и другие органы малого таза, являются:
- разрывы мышц промежности, возникающие при родах: во время извлечения ребенка с помощью акушерских щипцов, использования вакуумэкстракции, а также при тазовом предлежании плода;
- повреждение связок и мышц при проведении операций на половых органах;
- травмы, вызывающие разрыв промежности;
- нарушение чувствительности нервных окончаний, расположенных в органах мочеполовой системы, невозможность нормального регулирования сократимости мышц центральной нервной системой;
- врожденные нарушения строения органов, мышц и связок, расположенных в малом тазу;
- наследственная патология развития соединительной ткани (генетическое нарушение выработки коллагена) – соединительнотканная дисплазия.
- снижение эластичности мышц и связок в результате возрастных изменений гормонального фона, уменьшения содержания эстрогенов (в менопаузальный период).
Риск развития патологии повышен у женщин, занимающихся тяжелой атлетикой, вынужденных выполнять тяжелую физическую работу. Нередко опущение и выпадение матки происходит у женщин, рожавших много раз, а также у страдающих запорами.
Развитию способствует образование опухолей в брюшной полости. Повышенное внутрибрюшное давление, приводящее к опущению органов, возникает у женщин с хроническими заболеваниями, вызывающими сильный кашель . Оно может также возникать при ожирении.
Видео: Причины и последствия опущения матки
Симптомы и возможные осложнения
Патология может ничем не беспокоить женщину в течение многих лет. Симптомы опущения матки начинают все больше проявляться, когда оно прогрессирует. У женщины возникает ощущение присутствия во влагалище или в промежности инородного тела, тянущие боли в этой области, усиливающиеся при ходьбе или сидении. Беспокоят боли в крестце и пояснице.
Болевые ощущения, дискомфорт появляются и во время полового сношения. На последних стадиях опущения половой акт становится невозможным.
При опущении матка оказывает давление на мочевой пузырь, поэтому мочеиспускание становится частым, затрудненным и болезненным, может возникать недержание мочи. Застой мочи вызывает цистит, воспаления почек, мочекаменную болезнь.
Опущение матки влечет за собой опущение кишечника, вследствие чего у женщины появляются запоры и метеоризм. Иногда возникает недержание кала.
Возможно усиление белей, появление кровянистых влагалищных выделений. Месячные становятся обильными и затяжными. При сильном опущении или выпадении матки женщина не может забеременеть.
Выпадающая часть матки постоянно травмируется при ходьбе, поэтому на ней образуются кровоточащие язвы и возникает воспаление. Нарушается кровообращение в малом тазу, происходит варикозное расширение вен нижних конечностей, появляются отеки тканей и слизистой оболочки матки.

При опущении и выпадении матки могут появиться такие осложнения, как пролежни во влагалище, ущемление выпадающей матки и петель кишечника.
Диагностика опущения матки
Обнаружить опущение и тем более выпадение матки врач может уже при наружном осмотре половых органов. Проверяется степень проявления в состоянии покоя женщины и при попытке натужиться. Для определения стадии развития патологии и диагностики сопутствующих заболеваний проводится обследование, по результатам которого врач определяет, какое лечение требуется, нужно ли проводить хирургическую операцию.
Используются следующие методы диагностики:
- Кольпоскопия матки. Позволяет изучить состояние шейки и полости матки, обнаружить складки, участки воспаления, исследовать состояние эндометрия и слизистых оболочек шейки.
- Гистеросальпингоскопия – ультразвуковое исследование проходимости маточных труб.
- УЗИ матки и других органов малого таза.
- ПАП-тест. Цитологическое исследование мазка из влагалища и шейки матки для обнаружения атипичных клеток.
- Микроскопическое исследование мазка для определения состава микрофлоры, а также посев содержимого мазка для определения типа присутствующих в нем бактерий.
- Посев мочи. Проводится для установления наличия инфекции в органах мочевыведения.
- МРТ или КТ органов малого таза. Эти методы позволяют диагностировать именно опущение или выпадение матки, которые по внешним признакам могут быть схожи с такими патологиями, как «рождение» миоматозного узла, выворот матки, киста влагалища.
Проводятся консультации проктолога и уролога для выявления патологий кишечника и мочевыводящих органов.
Лечение
Существуют 2 способа лечения опущения и выпадения матки: консервативный и хирургический. При выборе направления терапии врач учитывает стадию развития патологии и симптомы ее проявления.
Консервативное лечение
Оно применяется в том случае, когда наблюдается первая стадия опущения, функционирование соседних органов не нарушено. Используется медикаментозная терапия препаратами, повышающими содержание эстрогенов в крови. Это помогает укрепить связки и повысить тонус мышц. Такие препараты также в виде мазей вводятся во влагалище.

Назначается проведение гинекологического массажа матки для улучшения кровообращения и устранения застоя крови и отеков. Пациенткам пожилого возраста предписывается использование пессариев – специальных эластичных колец из резины, заполненных воздухом. Упругое кольцо поддерживает матку, не дает ей опускаться во влагалище. Недостатком является то, что длительное применение пессария ведет к появлению пролежней во влагалище. Поэтому их применяют в течение 3-4 недель, делая затем перерыв на полмесяца. Обязательной процедурой является ежедневное спринцевание антисептическими растворами фурацилина, марганцовки или настоем ромашки.
Предупреждение: Начиная лечение, женщина должна отказаться от тяжелых физических нагрузок, перейти на более легкую работу, соблюдать диету, позволяющую ликвидировать запоры.
Типы хирургических операций
В случае, если консервативная терапия оказалась неэффективной, а степень смещения органов велика, применяется хирургический способ лечения. Устранение патологии возможно с помощью следующих методов:
- Вагинопластика. Проводится ушивание задней стенки влагалища, а также прямой кишки, мышц заднего прохода и промежности. При наличии недержания мочи проводится «передняя кольпорафия» (устранение грыжи мочевого пузыря, образовавшейся в результате его опущения).
- Укорочение маточных связок и закрепление их в передней и задней стенке матки. Метод не является достаточно эффективным, так как связки со временем вновь растягиваются.
- Сшивание связок между собой. После такой операции женщина не сможет родить ребенка, так как матка не способна растягиваться и нормально сокращаться.
- Фиксация матки к костям и связкам тазового дна. Такая операция позволяет сохранить женщине способность к деторождению.
- Укрепление связок пластическими материалами. Возможно отторжение пластика, рецидив заболевания, появление свищей в органах малого таза.
- Сужение просвета влагалища.
- Гистерэктомия – полное удаление матки. Проводится в случае возникновения опущения матки у женщин, вышедших из детородного возраста.
- Комбинированный метод: проведение одновременно фиксации матки, укрепление связок и ушивание влагалища.
Операции проводятся через влагалище или с помощью лапароскопии (через проколы в брюшной стенке). Иногда приходится прибегать к открытой полостной операции.
После оперативного лечения опущения матки назначается противовоспалительная терапия и обезболивающие средства. В случае сохранения матки при необходимости проводится заместительная гормональная терапия эстрогенсодержащими препаратами.
Видео: Хирургическое лечение опущения внутренних органов
Профилактика опущения матки
В законодательстве предусмотрено ограничение веса предметов, которые разрешается поднимать и переносить женщине на производстве (не более 20 кг). Она должна строго соблюдать установленную норму. Девочку с юного возраста необходимо знакомить с последствиями тяжелых физических нагрузок.
Важной мерой профилактики является правильный уход за половыми органами, особенно после родов. Такая мера необходима для предотвращения воспалительных процессов во влагалище. Важно также своевременно проводить лечение заболеваний половых и других органов малого таза.
Большое значение имеет правильное ведение родов, тщательное зашивание разрывов. После родов врачи рекомендуют обязательно делать упражнения для восстановления упругости мышц и связочного аппарата матки. При наличии родовых травм назначается лазеротерапия или электростимуляция мышц таза.
Необходимо правильно питаться, чтобы не возникали запоры .

Упражнения для укрепления тазовых и влагалищных мышц
Хорошим способом профилактики опущения матки и влагалища являются занятия йогой с использованием специальных поз. Существует также комплекс специальных упражнений, помогающих укрепить мышцы тазового дна и влагалища.
Некоторые из них выполняются в положении сидя: втягивание мышц влагалища и нижней части живота с последующим их «выталкиванием», сжатие и расслабление сфинктера. Другие упражнения выполняются в положении стоя или лежа, например такие: ходьба по кругу с зажатым между ног мячиком, ползанье по-пластунски вперед и назад.
Полезным является также упражнение, которое женщина должна выполнять лежа на спине с согнутыми в коленях ногами, с прижатыми к полу ступнями: необходимо разводить ноги как можно сильнее, а затем сводить их вместе, сжимая мышцы влагалища. При таком же исходном положении можно поднимать таз, зажимая мышцы. Упражнения выполняются по 10 раз. Эффективность такой гимнастики гарантирована.
Видео: Упражнения для профилактики опущения матки
– неправильное положение матки, смещение дна и шейки матки ниже анатомо-физиологической границы вследствие ослабления мышц тазового дна и связок матки. У большинства пациенток опущение и выпадение матки обычно сопровождается смещением книзу влагалища. Опущение матки проявляется ощущением давления, дискомфорта, тянущих болей внизу живота и во влагалище, расстройством мочеиспускания (затруднение, учащение мочеиспускания, недержание мочи), патологическими выделениями из влагалища. Может осложниться частичным или полным выпадением матки. Опущение матки диагностируется в ходе гинекологического осмотра. В зависимости от степени опущения матки лечебная тактика может быть консервативной или хирургической.

Общие сведения
– неправильное положение матки, смещение дна и шейки матки ниже анатомо-физиологической границы вследствие ослабления мышц тазового дна и связок матки. Проявляется ощущением давления, дискомфорта, тянущих болей внизу живота и во влагалище, расстройством мочеиспускания (затруднение, учащение мочеиспускания, недержание мочи), патологическими выделениями из влагалища. Может осложниться частичным или полным выпадением матки.
Наиболее частыми вариантами неправильного расположения внутренних половых органов женщины являются опущение матки и ее выпадение (утероцеле). При опущении матки происходит смещение ее шейки и дна ниже анатомической границы, но шейка матки не показывается из половой щели даже при натуживании. Выхождение матки за пределы половой щели расценивается как выпадение. Смещение матки книзу предшествует ее частичному или полному выпадению. У большинства пациенток опущение и выпадение матки обычно сопровождается смещением книзу влагалища.
Опущение матки является довольно частой патологией, встречающейся у женщин всех возрастов: оно диагностируется у 10% женщин до 30 лет, в возрасте 30-40 лет выявляется у 40% женщин, а в возрасте после 50 лет встречается у половины. 15% всех операций на гениталиях проводятся по поводу опущения либо выпадения матки.
Опущение матки чаще всего связано с ослаблением связочного аппарата матки, а также мышц и фасций тазового дна и нередко приводят к смещению прямой кишки (ректоцеле) и мочевого пузыря (цистоцеле), сопровождающимся расстройством функций этих органов. Нередко опущение матки начинает развиваться еще в детородном возрасте и всегда носит прогрессирующее течение. По мере опущения матки становятся выраженнее и сопутствующие функциональные расстройства, что приносит женщине физическое и моральное страдание и нередко приводит к частичной или полной утрате трудоспособности.
Нормальным положением матки считается ее расположение в малом тазу, на равном расстоянии от его стенок, между прямой кишкой и мочевым пузырем. Матка имеет наклон тела кпереди, образующий тупой угол между шейкой и телом. Шейка матки отклонена кзади, образует по отношению к влагалищу угол, равный 70-100°, ее наружный зев прилежит к задней стенке влагалища. Матка имеет достаточную физиологическую подвижность и может менять свое положение в зависимости от наполнения прямой кишки и мочевого пузыря.
Типическому, нормальному расположению матки в полости таза способствуют ее собственный тонус, взаиморасположение с прилежащими органами, связочный и мышечной аппарат матки и тазового дна. Любое нарушения архитектоники аппарата матки способствует опущению матки или ее выпадению.

Классификация опущения и выпадения матки
Различают следующие стадии опущения и выпадения матки:
- опущение тела и шейки матки – шейка матки определяется над уровнем входа во влагалище, но не выступает за пределы половой щели;
- частичное выпадение матки – шейка матки показывается из половой щели при натуживании, физическом напряжении, чиханье, кашле, поднятии тяжестей;
- неполное выпадением тела и дна матки – из половой щели выступает шейка и частично тело матки;
- полное выпадение тела и дна матки – выход матки за пределы половой щели.
Причины опущения и выпадения матки
К опущению матки за пределы ее нормальных физиологических границ приводят анатомические дефекты тазового дна, развивающиеся в результате:
- повреждений мышц тазового дна;
- родовых травм – при наложении акушерских щипцов, вакуумэкстракции плода или извлечении плода за ягодицы;
- перенесенных хирургических операций на половых органах (радикальной вульвэктомии);
- глубоких разрывов промежности;
- нарушения иннервации мочеполовой диафрагмы;
- врожденных пороков тазовой области;
- дефицита эстрогенов, развивающегося в менопаузу ;
Факторами риска в развитии опущения матки и ее последующего выпадения служат многочисленные роды в анамнезе, тяжелый физический труд и подъем тяжестей, пожилой и старческий возраст, наследственность, повышенное внутрибрюшное давление, вызванное ожирением , опухолями брюшной полости, хроническими запорами , кашлем.
Зачастую в развитии опущения матки играет роль взаимодействие ряда факторов, под влиянием которых происходит ослабление связочно-мышечного аппарата внутренних органов и тазового дна. При увеличении внутрибрюшного давления матка вытесняется за пределы тазового дна. Опущение матки влечет за собой смещение анатомически тесно связанных с ней органов - влагалища, прямой кишки (ректоцеле) и мочевого пузыря (цистоцеле). Ректоцеле и цистоцеле увеличивается под действием внутреннего давления в прямой кишке и мочевом пузыре, что вызывает еще большее опущение матки.
Симптомы опущения и выпадения матки
При отсутствии лечения опущение матки характеризуется постепенным прогрессированием смещения органов малого таза. В начальных стадиях опущение матки проявляется тянущими болями и давлением внизу живота, крестце, пояснице, ощущением инородного тела во влагалище, диспареунией (болезненным половым актом), появлением белей или кровянистых выделений из влагалища. Характерным проявлением опущения матки служат изменения в менструальной функции по типу гиперполименореи и альгодисменореи . Нередко при опущении матки отмечается бесплодие , хотя не исключается и наступление беременности.
В дальнейшем к симптомам опущения матки присоединяются урологические расстройства, которые наблюдаются у 50% пациенток: затрудненное или учащенное мочеиспускание, развитие симптома остаточной мочи, застой в мочевыделительных органах и в дальнейшем - инфицирование нижних, а затем и верхних отделов мочевыделительного тракта - развиваются цистит , пиелонефрит , мочекаменная болезнь . Длительное течение опущения и выпадения матки ведет перерастяжению мочеточников и почек (гидронефрозу). Часто смещение матки книзу сопровождается недержанием мочи .
Проктологические осложнения при опущении и выпадении матки встречаются в каждом третьем случае. К ним относятся запоры, колиты , недержание кала и газов. Нередко именно тягостные урологические и проктологические проявления опущения матки заставляют пациенток обращаться к смежным специалистам – урологу и проктологу . При прогрессировании опущения матки ведущим симптомом становится самостоятельно обнаруживаемое женщиной образование, выступающее из половой щели.
Выступающая часть матки имеет вид блестящей, матовой, потрескавшейся, садненной поверхности. В дальнейшем, в результате постоянной травматизации при ходьбе, выбухающая поверхность нередко изъязвляется с образованием глубоких пролежней, которые могут кровоточить и инфицироваться. При опущении матки развивается нарушение кровообращения в малом тазу, возникновение застойных явлений, цианоз слизистой оболочки матки и отек прилежащих тканей.
Нередко при смещении матки ниже физиологических границ становится невозможной половая жизнь. У больных с опущением матки зачастую развивается варикозная болезнь вен , преимущественно нижних конечностей, вследствие нарушения венозного оттока. Осложнениями опущения и выпадения матки также могут служить ущемление выпавшей матки, пролежни стенок влагалища, ущемление петель кишечника.
Диагностика опущения и выпадения матки
Опущение и выпадение матки может быть диагностировано на консультации гинеколога во время гинекологического осмотра . Для определения степени опущения матки врач просит пациентку потужиться, после чего при влагалищном и прямокишечном исследовании определяет смещение стенок влагалища, мочевого пузыря и прямой кишки. Женщины со смещением половых органов ставятся на диспансерный учет. В обязательном порядке больным с такой патологией матки проводится кольпоскопия .
В случаях опущения и выпадения матки, требующих проведения органосохраняющих пластических операций , и при сопутствующих заболеваниях матки в диагностический комплекс включаются дополнительные методы обследования:
- гистеросальпингоскопия и диагностическое выскабливание полости матки;
- ультразвуковую диагностику органов малого таза;
- взятие мазков на флору, степень чистоты влагалища, бакпосев, а также для определения атипических клеток;
- бакпосев мочи для исключения инфекций мочевыводящих путей;
- экскреторную урографию для исключения обструкции мочевыводящих путей;
- компьютерную томографию для уточнения состояния органов малого таза.
Пациентки с опущением матки осматриваются проктологом и урологом для определения наличия ректоцеле и цистоцеле. Им проводится оценка состояния сфинктеров прямой кишки и мочевого пузыря для выявления недержание газов и мочи при напряжении. Опущение и выпадение матки следует отличать от выворота матки, кисты влагалища, родившегося миоматозного узла и проводить дифференциальную диагностику.
Лечение опущения и выпадения матки
При выборе тактики лечения учитываются следующие факторы:
- Степень опущения или выпадения матки.
- Наличие и характер сопутствующих опущению матки гинекологических заболеваний.
- Необходимость и возможность восстановления или сохранения менструальной и детородной функций.
- Возраст пациентки.
- Характер нарушений функций сфинктеров мочевого пузыря и прямой кишки, толстой кишки.
- Степень анестезиологического и хирургического риска при наличии сопутствующих заболеваний.
Учитывая совокупность данных факторов, определяется тактика лечения, которая может быть как консервативной, так и хирургической.
Консервативное лечение опущения и выпадения матки
При опущении матки, когда она не достигает половой щели и не нарушены функции смежных органов, используется консервативное лечение, которое может включать:
- лечебную физкультуру , направленную на укрепление мышц тазового дна и брюшного пресса (гимнастика по Кегелю, по Юнусову);
- заместительную терапию эстрогенами, укрепляющую связочный аппарат;
- местное введение во влагалище мазей, содержащих метаболиты и эстрогены;
- перевод женщины на более легкую физическую работу.
При невозможности проведения оперативного лечения по поводу опущения или выпадения матки у пациенток пожилого возраста показано применение влагалищных тампонов и пессариев, представляющих толстые резиновые кольца различного диаметра. Внутри пессария содержится воздух, придающий ему эластичность и упругость. После введения во влагалища, кольцо создает опору для сместившейся матки. При введении во влагалище кольцо упирается в своды влагалища и фиксирует шейку матки в специальном отверстии. Пессарий нельзя длительное время оставлять во влагалище из-за опасности развития пролежней. При использовании пессариев для лечения опущения матки необходимо проводить ежедневное влагалищное спринцевание отваром ромашки, растворами фурацилина или перманганата калия, и дважды в месяц показываться гинекологу. Пессарии можно оставлять во влагалище 3-4 недели, делая затем перерыв на 2 недели.
Хирургическое лечение опущения и выпадения матки
Более эффективным радикальным методом лечения опущения или выпадения матки является хирургическая операция, показаниями к которой служат неэффективность консервативной терапии и значительная степень смещения органа. Современная оперативная гинекология при опущении и выпадении матки предлагает множество видов хирургических операций, которые можно структурировать по ведущему признаку – анатомическому образованию, которое задействуется для исправления и укрепления положения органов.
К первой группе хирургических вмешательств относится вагинопластика – пластические операции, направленные на укрепление мышц и фасций влагалища, мочевого пузыря и тазового дна (например, кольпоперинеолеваторопластика , передняя кольпорафия). Поскольку мышцы и фасции тазового дна всегда задействованы в опущении матки, то кольпоперинеолеваторопластика проводиться при всех видах операций в качестве основного или дополнительного этапа.
Вторая большая группа операций предусматривает укорочение и укрепление поддерживающих матку круглых связок и их фиксацию к передней или задней стенке матки. Данная группа операций является не столь эффективной и дает наибольшее количество рецидивов. Это объясняется использованием для фиксации круглых связок матки, имеющих способность к растяжению.
Третью группу операций по поводу опущения и выпадения матки используют для укрепления фиксации матки путем сшивания связок между собой. Некоторые операции данной группы лишают в дальнейшем пациенток способности к деторождению. Четвертую группу хирургических вмешательств составляют операции с фиксацией смещенных органов к стенкам тазового дна (крестцовой, лобковой кости, тазовым связкам и т. д.).
К пятой группе операций относятся вмешательства с применением аллопластических материалов, используемых для укрепления связок и фиксации матки. К недостаткам операций данного вида относят значительное число рецидивов опущения матки, отторжение аллопласта, развитие свищей. В шестую группу операций по поводу данной патологии входят хирургические вмешательства, приводящие к частичному сужению просвета влагалища. Последняя группа операций включает радикальное удаление матки – гистерэктомию , в тех случаях, когда нет необходимости сохранения детородной функции.
Предпочтение на современном этапе отдается комбинированному хирургическому лечению, включающему одновременно и фиксацию матки, и пластику влагалища, и укрепление связочно-мышечного аппарата тазового дна одним из способов. Все виды операций, применяемых при лечении опущения или выпадения матки, проводятся влагалищным доступом или через переднюю брюшную стенку (полостным либо лапароскопическим доступом). После проведения операции необходим курс консервативных мероприятий: лечебной физкультуры, диетотерапии для устранения запоров, исключение физических нагрузок.
Профилактика опущения и выпадения матки
Важнейшими профилактическими мерами опущения и выпадения матки является соблюдение рационального режима, начиная с детства девочки. В дальнейшем необходимо четкое соблюдении законодательства в области охраны женского труда, недопущение тяжелой физической работы, подъема и переноски тяжестей свыше 10 кг.
В течение беременности и в ходе родов повышается риск смещения половых органов. В развитии опущения матки важную роль играет не только количество родов, но и правильное ведение беременности , родов и послеродового периода. Грамотно оказанное акушерское пособие, защита промежности, недопущение затяжных родов, выбор правильной методики родоразрешения – помогут избежать в дальнейшем неприятностей, связанных с опущением матки.
Важными профилактическими мерами в послеродовом периоде являются тщательное сопоставление и восстановление тканей промежности, профилактика септических осложнений. После родов с целью предотвращения опущения матки необходимо выполнять гимнастику, укрепляющую мышцы тазового дна, брюшного пресса, связочного аппарата, в случаях травматичного течения родов назначать лазеротерапию , электростимуляцию мышц тазового дна. В раннем послеродовом периоде противопоказаны тяжелые физические нагрузки. При склонности к запорам женщинам рекомендуется диета, направленная на их профилактику, а также специальная лечебная гимнастика.
Особое внимание профилактике опущения и выпадения матки следует уделять в пременопаузальный период: ограничивать чрезмерные физические нагрузки, заниматься лечебно-профилактической гимнастикой и спортом. Действенным способом профилактики опущения матки в менопаузу является назначение заместительной гормональной терапии, улучшающей кровоснабжение и укрепляющей связочный аппарат тазовых органов.