Панариций – это гнойное воспаление мягких тканей и костей пальца. В зависимости от локализации гнойного очага и глубины воспалительного процесса выделяют кожный, подкожный, подногтевой, суставной, сухожильный, костный панариций, пандактилит и паронихию.
Кожный панариций представляет собой абсцесс, располагающийся под эпидермисом кожи. В случае панариция ногтя в зависимости от локализации и распространения выделяют три формы: паронихия и подногтевой панариций. Паронихия – это гнойное воспаление валика, окружающего ноготь. Подногтевой панариций – это скопление гноя под ногтем. Подкожный панариций представляет собой гнойное воспаление подкожной клетчатки фаланг пальцев. Излюбленной локализацией подкожного панариция является ладонная сторона концевой фаланги пальца. Сухожильный панариций – наиболее тяжелая и инвалидизирующая форма гнойного воспаления пальцев, которая сопровождается поражением сухожильного влагалища и гибелью сухожилия пальца. Костный и суставной панариций возникают первично при глубоком ранении до кости и полости сустава или при переходе воспаления с окружающих тканей как осложнение подкожного панариция. В случае, когда гнойное воспаление охватывает всю толщу пальца, говорят о пандактилите.
Причины панариция.
Любой панариций вызывается видимой или незамеченной микротравмой: укол, царапина, инородное тело (например, заноза, стекловата, стекло, металлическая стружка и другие), ссадина, ранения при маникюре.
Через полученные повреждения кожи проникает возбудитель заболевания. Вызывают панариций бактерии, в первую очередь золотистый стафилококк, а также стрептококки и энтерококки. Реже гнойное воспаление развивается при участии кишечной и синегнойной палочки, протея.
Предрасполагающими факторами развития панариция выступают сахарный диабет, нарушение кровоснабжения кисти, авитаминоз и иммунодефицит. В таких случаях гнойный процесс развивается быстрее, протекает тяжелее и трудно поддается лечению.
Специфика симптоматики панариция и характера течения гнойного процесса обусловлены своеобразной анатомией пальцев. Дело в том, что кожа ладонной поверхности пальцев плотно фиксирована к подлежащим структурам и кости плотными соединительнотканными перегородками, образующими большое количество замкнутых ячеек с подкожно-жировой клетчаткой. Подкожно-жировая клетчатка является благоприятной средой для размножения микроорганизмов. Поэтому при повреждении кожи и инфицировании такой ячейки с питательной средой, гнойный процесс распространяется не вдоль пальца, а в глубину по направлению к сухожилию и кости. Именно поэтому рано возникают распирающие и стреляющие боли в пальце. Кожа тыльной поверхности пальцев наоборот рыхло связана с подлежащими структурами, поэтому на тыле пальца легче развивается отек, нередко отвлекающий от основной причины болезни.
Симптомы панариция.
В зависимости от вида панариция клинические проявления будут разными.
Наиболее легко протекает внутрикожный панариций. Он выглядит как пузырь, наполненный гноем, расположенный чаще всего на ладонной поверхности конечной фаланги. Беспокоят умеренные боли и чувство распирания в области пузыря.
При паронихии, возникающей после проведенного маникюра, возникает воспаление ногтевого валика, который становится отечным, красным и болезненным. При продолжающемся воспалении кожа валика приподнимается, становится беловатой – через нее просвечивает гной. Боли при паронихии изменяются от ноющих до постоянных, пульсирующих в стадии абсцедиирования. Гной может распространяться под ногтевую пластинку с образованием подногтевого панариция, основным симптомом которого будет отслоение части или всей ногтевой пластинки гноем.
Подкожный панариций сопровождается утолщением пораженной фаланги пальца, кожа краснеет, лоснится. Движения в полном объеме становятся невозможными из-за болей пульсирующего характера, которые усиливаются при опускании руки.
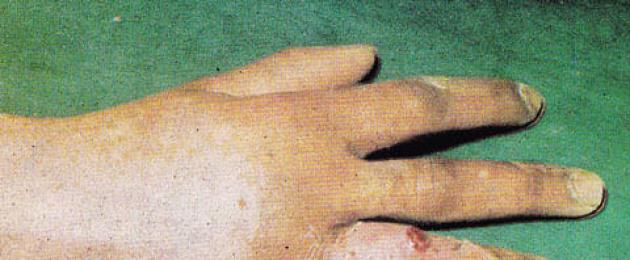
При сухожильном панариции наблюдается утолщение и покраснение всего пальца, движения резко болезненны. Палец становится сосискообразным, находится в полусогнутом состоянии. Боли выражены, пульсирующего характера. Отек может распространяться на тыл кисти и ладонную поверхность. Гнойный процесс достаточно быстро прогрессирует, распространяясь вслед за отеком на кисть и даже предплечье. Типичные симптомы сухожильного панариция приведены на фото ниже.
При суставном и костном панариции в гнойный процесс вовлечены сустав и кость фаланги пальца. Симптомы костного и суставного панариция аналогичны таковым при подкожном панариции, однако более выражены. Отек, как правило, распространяется по всему пальцу. Боли сильные, интенсивные и не подлежат четкой локализации, палец согнут, движения невозможны из-за болей и отека. Возможен спонтанный прорыв гноя через кожу с образованием гнойных свищей. В случае суставного панариция первоначально отек, краснота и боли локализуются вокруг пораженного сустава, но при отсутствии лечения распространяются на весь палец. Типичная клиническая картина представлена на фото.

Обследование при панариции.
При обнаружении у себя указанных симптомов необходимо обратиться к врачу-хирургу поликлиники. В случае паронихии, кожном и подкожном панариции диагноз ставится на основании клинической картины и дополнительного инструментального обследования не требует. Достаточно сдать общий анализ крови и глюкозу крови для определения степени выраженности воспалительного процесса и диагностики сахарного диабета, а при его наличии степени тяжести течения заболевания. В случае подозрения на костный и суставной панариций, а также при сухожильном панариции (для исключения вовлечения кости в воспалительный процесс) необходимо выполнить рентгенографию кисти. Следует знать, что рентгенологическая картина отстает от клинической на 1 – 2 недели. Поэтому рентгенографию следует выполнить повторно через указанный промежуток времени.
Лечение панариция.
На начальных этапах развития воспалительного процесса возможно консервативное лечение в виде антибактериальной терапии, ванночек с гипертоническим раствором соли и физиотерапевтических процедур. Однако зачастую эту стадию воспаления больные пропускают и не обращаются за медицинской помощью.
Гнойный процесс в пальце развивается обычно на 3 сутки после инфицирования. Об этом свидетельствуют постоянные пульсирующие боли и повышение температуры тела выше 37°С. Первая бессонная ночь, обусловленная болями, является показанием для хирургического лечения.
При кожном панариции операция заключается в иссечении эпидермального пузыря на границе со здоровой кожей, обработке 3% раствором перекиси водорода и бриллиантовым зеленым. Эту манипуляцию можно выполнить и в домашних условиях острыми маникюрными ножницами, предварительно оставив их на 10 минут в 70% этиловом спирте для стерилизации. Процедура абсолютно безболезненная и не требует обезболивания. Однако есть опасность существования панариция в виде запонки, когда в дне пузыря имеется свищевое отверстие, идущее под кожу. В таком случае наравне с кожным панарицием существует и подкожный панариций. Поэтому иссечения отслоенного эпидермиса без оперативного лечения подкожного панариция для выздоровления будет явно недостаточно, что приведет к прогрессированию гнойного воспаления.
При паронихии образовавшийся абсцесс вскрывают, приподняв кожный валик у основания ногтя. Если гной проникает под ноготь, то его отслоенную часть удаляют.
При подкожном панариции выполняют 2 боковых разреза на границе с ладонной поверхностью кожи, через которые проводят сквозной дренаж в виде марлевой турунды и резинового выпускника. Они препятствуют слипанию краев послеоперационной раны, что необходимо для адекватного оттока гноя и промывания гнойной полости во время перевязок.
Паронихию, кожный и подкожный панариций лечат в условиях поликлиники. При подтверждении диагноза сухожильного, костного и суставного панариция необходимо лечение в условиях отделения гнойной хирургической инфекции.
На начальном этапе выполняют частичную обработку гнойного очага, как при подкожном панариции. В дальнейшем проводят индивидуальное лечение.
Антибактериальная терапия панариция в амбулаторных условиях сводится к приему таких препаратов как ципролет по 500 мг 2 раза в сутки 7 дней или амоксиклав по 625 мг 3 раза в сутки 7 дней.
Профилактика панариция.
Для профилактики развития панариция очень важно своевременно правильно обработать полученную рану кисти. При получении микротравмы кисти следует вымыть руки с мылом, удалить инородные тела из раны (заноза, металлическая стружка, стекло и так далее), выдавить каплю крови из ранки, обработать 3% раствором перекиси водорода, края раны смазать спиртовым раствором йода или бриллиантовым зеленым. Заклеить бактерицидным пластырем или стерильной салфеткой.
При выполнении маникюра следует избегать повреждения кожи, перед проведением процедуры обработать кутикулу и прилегающую к ней кожи 70% спиртом. Маникюрные щипчики так же следует погрузить в 70% этиловый спирт на 5-10 минут. При повреждении кожи ее следует обработать этиловым спиртом и избегать ее загрязнения землей, при разделке мяса и так далее.
Осложнения панариция.
При запущенном панариции возможен переход воспаления на глубжележащие ткани с развитием пандактилита. Последний трудно поддается лечению и часто приводит к ампутации пальца. Переход гнойного воспаления на сухожилие и отсутствие своевременного хирургического лечения вызывает некроз сухожилия с потерей активных движений в пальце кисти. По сухожильному влагалищу гнойный процесс быстро распространяется на кисть с развитием флегмоны кисти, для лечения которой требуются обширные хирургические вмешательства.
Суставной панариций часто приводит к образованию контрактур и тугоподвижности в пораженном суставе.
Костный панариций нередко приводит к развитию хронического остеомиелита пальца с рецидивирующим течением, сопровождающимся частичной или полной потерей подвижности.
Поэтому самолечение при панариции опасно и может приводить к трагическим последствиям. Положительный исход при данном заболевании возможен только при раннем обращении за медицинской помощью. Заботьтесь о своем здоровье. Лучше переоценить серьезность ваших симптомов, чем поздно обратиться за медицинской помощью.
Врач-хирург Тевс Д.С.
Панариций – это острое гнойное воспаление, которое локализуется в мягких тканях пальцев либо ног, которое возникает на пальцах со стороны ладоней. При возникновении воспалений с тыльной стороны пальцев к данному виду патологии относится исключительно воспалительные образования в области ногтевой пластины.
В большинстве случаев инфицирование происходит в результате проникновения болезнетворных микробов через малейшие повреждения кожных покровов. Симптоматика заболевания определяется по клинической картине заболевания. В начале развития патологии достаточно будет консервативной терапии, когда сформирован гнойник не обойтись без хирургического вмешательства.
Коварность данного заболевания состоит в том, что нагноения стремительно распространяются внутри поражая кости, суставы и сухожилия. Во избежание осложнений необходимо панариций пальца на руке, в редких случаях на , без отлагательств лечить.

Панариций: фото, основные понятия и классификация
Панариций- это острое гнойное заболевание мягких тканей пальцев верхних и нижних конечностей. Развитие данного заболевания происходит в результате жизнедеятельности пиогенных бактерий, поражающих верхние фаланги пальцев вокруг ногтя. Главной причиной возникновения инфекции являются проникновение патогенных микроорганизмов через незначительные повреждения целостности кожи пальцев рук и ног в глубь ткани, вызывая воспаление, а потом и нагноение. При запущенном течении болезни воспалительный процесс может распространится на сухожилия, кости, суставы.
Существует две группы болезни — это серозная и гнойная. В зависимости от места инфицирования и вида пораженных тканей различают такие формы данной патологии:
- Кожную, когда формирование гнойного процесса происходит в слоях кожных покровов на тыльной стороне пальца.
- Околоногтевую, ее еще называют . Воспалительные явления распространяются возле ногтевого валика.
- Подногтевая, при котором инфекция локализуется под ногтевой пластинкой.
- Подкожная, развивается на внутренней поверхности пальцев ладони в подкожной клетчатке.
- Костную, когда гнойно воспалительные явления поражают кости.
- Суставную, характеризуется вовлечением в воспалительный процесс мелких суставов пястия и флангов пальцев.
- Костно-суставную, как правило, воспаление развивается на суставных концах костей фаланг.
- Сухожильную, при которой нагноение размещается в области сухожилия.
Правильно идентифицировать форму панариций пальца на руке, фото сможет наилучшим способом. Дети и взрослые 25 – 55 лет более подвержены данной патологии. Излюбленным местом локализации гнойных образований являются пальцы правой кисти от первого до третьего.

Панариций пальца: этиология заболевания
Причины, вызывающие заболевание различны и делятся на внешние и внутреннее. К внешним факторам относится:
- Проникновение возбудителей заболевания через поврежденную кожу в ткани.
- Не соблюдение личной гигиены.
- Некачественное обеззараживание инструментов для маникюра и педикюра в парикмахерских и салонах красоты.
- Применение бытовой химии, вызывающей аллергические реакции кожи рук.
При наличии малейших повреждений целостности кожных покровов гноеродные микроорганизмы мгновенно проникают в мягкие ткани и способствует развитию данной патологии. В первую очередь к возбудителям панариций относятся стафилококки, стрептококки и энтерококки. Реже наблюдаются кишечные либо синегнойные палочки и протея.

К внутренним факторам относится:
- Сахарный диабет и другие заболевание эндокринной системы.
- Нарушение гормонального фона и обмена веществ.
- Проблемы со стороны сердечной системы и сосудов конечностей.
- Снижение защитных сил организма.
- Снижение активности иммунной системы.
Поэтому перед тем, как лечить панариций на пальце руки либо ноги, следует правильно установить этиологию заболевания. Комплексное терапевтическое воздействие на ликвидацию причин возникновения и симптоматики заболевания позволит существенно ускорить процесс выздоровления.

Характерными признаками панариция являются воспалительные процессы – покраснение, отечность, припухлость, пульсирующая боль в месте внедрения, чаще всего, стафилококка, образуется гнойник. Кожа упругая и блестит, на ощупь горячая. Общее самочувствие не удовлетворительное. Появляется озноб, повышается температура, болит голова.
Если вовремя не начать заниматься этим недугом, симптоматика будет нарастать, общее состояние организма ухудшаться. Симптоматика этого заболевания зависит от места и глубины инфицирования.
- Кожный панариций – самая легкая форма заболевания. Располагается нагноение в коже ногтевой фаланги. Проявляется покраснением, образованием пузырька с мутным, кровянистым содержимым, незначительной пульсирующей болью. Общее самочувствие удовлетворительно. Осложниться может лимфангитом.
- Околоногтевой панариций или паронихия , как обычно, располагается возле ногтевого валика. Причиной его появления есть неудачно проведенный маникюр и наличие травм околоногтевого валика. Первые признаки инфекции — это местный отек и гиперемия. Спустя некоторое время, происходит заражение всего ногтевого валика, появляется гнойный очаг, проявляющийся сильными болевыми ощущениями. Может произвольно вскрыться и повлечь за собой инфицирование глубь лежащих тканей. Нарушается сон. Различают острую и хроническую форму течения.
- Подногтевой панариций формируется как результат механического воздействия на ткани (гематомы, занозы) и расположен под ногтем. Палец отечен, под ногтем просвечивает гной, ограничен в движении. Данному виду панариция присущи сильные боли, ухудшение общего состояния, высокие цифры температуры. В медицинской практике он может протекать в виде самостоятельного заболевания, а может быть составляющей комплекса осложнений при паронихии.
- Подкожный панариций часто встречающийся вид патологии. Местом локализации выступает область пальца со стороны ладони под кожей. Симптомы-незначительная гиперемия и боль дёргающая в месте внедрения. Палец распухает. Самочувствие хорошее. При нарастании признаков инфицирования усиливаются болевые ощущения, ухудшается общее состояние, поднимается температура отметки в 38,2 ознобы, повреждаются костная система, сухожилия.
- Костный. Прогрессирует при открытом переломе в виде осложнений после перенесенной подкожной формы заболевания. Характеризуется проявлением остемиелита с ярко выраженными признаками подкожного панариция. Фаланга пальца становится колбообразной и большой, кожа на ней гладкая красного цвета с цианотичным оттенком. Присутствует повышение температуры тела.
- Суставной. Начинает проявляться с повышенной отечности, повышением болевых ощущений, сковыванием движений. Больше проявляется набухание с тыльной стороны пальца.
- Гнойный тендовагинит. Равномерная отечность пальца, интенсивные болевые ощущения, стремительное повышение температуры тела, существует вероятность развития бредового состояния. Является самой опасной формой панариция.

Как лечить панариций методами традиционной терапии?
В случае своевременного обращения за врачебной помощью лечение данной патологии происходит быстро и исключается вероятность развития осложнений. Профилирующим врачом, который занимается лечением панариций, является хирург. При диагностировании начальной стадии развития заболевания, которое в придачу проявляется симптоматикой поверхностной формы курс терапии проходит в амбулаторном режиме. В случае если же гнойное инфицирование поразило глубокие слои кожи, сухожилий и связок организовывается срочная госпитализация.
В общем план терапии назначается исключительно лечащим врачом с учетом формы панариция, области и интенсивности поражения, а также клинической картины панариций пальца на руке. Лечение назначается аналогично, если поражены пальцы на нижних конечностях.

При проявлении первых признаков заболевания обязательным назначением является прохождение физиопроцедур в комплексе с приемом антибактериальных . В случае если развитие панариции спровоцировано грибковой инфекцией в план лечения могут войти антимикотические средства. Также дополнительно могут быть назначены обезболивающие медикаментозные лекарства.
Незаменим помощником в борьбе сданным недугом является местное воздействие на очаг поражения лекарствами. Для этого рекомендуется изначально принять рукам либо ногам специальные ванночки из слабого раствора марганцовки. Далее сразу на распаренные пораженные участки укладываются компрессы с левомеколем либо диоксидиновой мазью.
В случае сложной формы протекания заболевания либо при диагностировании костного и сухожильного панариция назначается экстренная операция. В результате ее проведения вскрывается очаг воспаления и дренируется, для того, чтобы осуществлялся максимальный отток гнойного экссудата.
Очень важно своевременно начать лечение, так как существует большая угроза того, что при запущенной стадии заболевания придется ампутировать палец.
Панариций: лечение средствами альтернативной медицины
Только в качестве вспомогательной терапии могут быть использованы средства народной медицины. Под их воздействием можно существенно снизить воспалительный процесс, а также минимизировать болевые ощущения. Только стоит отметить, что использование конкретно какого средства стоит согласовывать с лечащим врачом.
Одним из наиболее результативных способов домашнего лечения является систематическое проведение антисептических и противовоспалительных . В большинстве случаев для их приготовления используют:
- Марганцовку.
- Медный купорос.
- Морскую соль.
- Соду с йодом.
- Травяные отвары.

Для накладывания компрессов изготавливают луковую кашицу из слегка запеченного овоща. Накладывается такая смесь в теплом виде на пораженный участок кожи и прочно фиксируется бинтом, так как время его воздействия в среднем составляет не менее 8 часов.
Не менее результативным средством является мазь на основе пчелиного воска с добавлением дегтярного мыла, канифоли, репчатого лука и сливочного масла. Для ее приготовления все ингредиенты берутся в равном соотношении и топятся на водяной бане до полного и однородного растворения. Остывшей мазью покрывают открытие ранки не более 3-5 раз. После данных манипуляций рекомендуется перейти на обработку поврежденных участков пальца бактерицидными средствами.
С помощью лекарств народной медицины можно с легкостью излечить панариций на пальце ноги, лечение с использованием аналогичных веществ подойдет и для терапии панариция пальцев на руках.
Для того, чтобы предотвратить развитие панариция рекомендуется при наличии малейших повреждений целостности кожи на пальцах, особенно в предногтевой зоне обрабатывать их антисептическим препаратами и с помощью бактерицидного пластыря перекрывать вероятность попадания туда бактерий. Но если все-таки воспалительный процесс начался следует незамедлительно обратиться за врачебной помощью, для предотвращения развития сложных форм панариция и осложнений в результате их протекания.
Выводы:

Действительно ли вас устраивает жизнь с такой болезнью? С ее побочными результатами? Готовы ли вы терпеть зуд, скрывать ноги от других, мучаться от боли, терять ногти?
Ведь решение уже давно придумали, препарат, избавивший тысячи людей от подобных страданий -
Или смешанной флоры в тканях пальца и сопровождающееся болью, нагноением, отеком и покраснением.
Причины панариция
Наиболее важную роль в возникновении заболевания играют микротравмы и повреждения околоногтевой области (например, порезы, царапины, уколы, заусеницы или занозы). Из-за того, что многие из этих поражений не доставляют значительного дискомфорта человеку, они долгое время могут оставаться незамеченными. Такие дефекты становятся входными воротами инфекции, именно там происходит размножение микроорганизмов. При недостаточном гигиеническом уходе бактерии могу проникать вглубь тканей, вызывая гнойное воспаление.
Панариций - заболевание часто встречающееся. По разным данным, от 10 до 20% всех посетителей хирургических кабинетов поликлиник обращаются за помощью именно по поводу панариция. Такая распространенность данной патологии объясняется сложной анатомической структурой пальцев.
Виды
Классифицируют заболевание по анатомическому принципу. Панариций бывает:
- кожный. Поражается кожа и подкожная клетчатка на тыльной поверхности пальца, под которыми скапливается гной, образуется пузырь, наполненный гнойным, иногда кровянистым содержимым;
- околоногтевой, также называемый паронихием. Воспаление начинается с края ногтевой пластинки, затем воспаляется околоногтевой валик; такой вид панариция часто является последствием неаккуратного проведения маникюра;
- подногтевой. Характеризуется воспалением тканей под ногтевой пластинкой, часто вследствие укола или попадании занозы под ноготь;
- подкожный. От кожного отличается тем, что воспаление появляется на ладонной стороне пальца, залегает глубже, часто вызывает осложнения в виде перехода процесса на кость и сустав;
- костный. Возникает вследствие открытых переломов, либо является осложнением других видов панариция;
- суставной, также называемый гнойным артритом межфалангового сустава. Развивается на фоне проникающего ранения сустава или как осложнение других видов панариция;
- костно-суставной. Является комбинацией суставной и костной формы, чаще возникает при прогрессировании костного панариция;
- сухожильный, также называемый тендовагинитом. Это наиболее тяжелая форма панариция со значительными нарушениями функций пальца; при отсутствии лечения процесс активно распространяется на кисть, а при поражениях I или V пальцев может перейти на предплечье.
Симптомы панариция
- Наиболее выраженным симптомом заболевания является сильная и постоянная боль, которая из-за плотности иннервации может носить мучительный пульсирующий характер. Боль появляется при любом виде панариция, но при кожной форме она более слабая. При движении пальцем больные отмечают усиление болевых ощущений.
Отечность и покраснение пальца
- Чаще всего отечность и покраснение кожи появляются на тыльной поверхности, на ладонной поверхности они могут отсутствовать. Механизм их возникновения обусловлен тем, что, воспаляясь, ткани пальца сдавливают питающие их сосуды.
Нарушения двигательной функции пальца
- В частности, при сухожильном, костном или суставном панарициях палец находится в согнутом положении, попытки разогнуть его или соседние пальцы приводят к усилению болевых ощущений.
Ухудшение общего самочувствия
- Вследствие сильной и постоянной боли, воспалительного процесса и состояния повышенной готовности иммунитета человек может испытывать слабость, головные боли, температура повышается выше 37,5 градусов, а при костных и суставных формах - выше 39.


Диагностика
Диагностикой и лечением панариция занимается хирург. Учитывая гнойно-воспалительную природу заболевания, прежде всего необходим тщательный опрос, осмотр пациента и проведение общего анализа крови.
Диагноз устанавливается на основании клинической картины и признаков воспаления в анализе крови (лейкоцитоз, повышение СОЭ). Принимая во внимание крайне характерную клиническую картину и необходимость экстренного лечения, дифференциальная диагностика и уточнение вида панариция проводится непосредственно во время оперативного лечения.
Существует одна тонкость, о которой обязательно должен помнить врач-хирург: у пациентов, имеющих медицинскую специальность (в частности, гинекологов, патологоанатомов, судебно-медицинских экспертов, урологов), панариций можно спутать с шанкр-панарицием, который является формой первичного сифилиса , и клинически не отличим от обычного панариция. Это заболевание может появиться вследствие их профессиональной деятельности, у других лиц такая форма сифилиса встречается крайне редко. Поэтому врач может назначить исследование крови из вены на реакцию Вассермана, если заподозрит сифилитическую природу появления заболевания у пациента.
Лечение панариция
Оперативное лечение, состоящее в обезболивании, вскрытии очага воспаления, удалении гноя, иссечении некротизированных тканей с последующим наложением швов на разрез, в комплексе с консервативной терапией антибиотиками, является единственным эффективным методом лечения любого панариция.
Операция занимает от 20 минут (при легких формах) до 1 часа (в запущенных случаях или при поражении кости). Считается, что наилучшие результаты можно ожидать, если провести оперативное вмешательство не позднее первой бессонной (из-за боли) ночи пациента.
Обезболивание проводят по методу Лукашевича-Оберста. Он заключается в наложении на основание пальца жгута и проведении инъекций обезболивающего (раствор лидокаина или новокаина) по ходу нервных окончаний на пальце.
Существует несколько основных методов оперативного лечения, отличающихся друг от друга количеством, формой и величиной разрезов. В зависимости от вида панариция и течения заболевания хирург выбирает наиболее подходящий метод оперативного лечения. В процессе хирургической процедуры оценивается объем воспалительного процесса, затем принимается решение о дальнейшей тактике лечения.
После операции назначается курс сеансов УВЧ, а также график перевязок.
Следующий этап после удаления очага воспаления - общая или местная антибиотикотерапия. Для лечения используют такие антибиотики, как эритромицин, ампициллин, оксациллин внутримышечно, чтобы избежать диспепсических осложнений (расстройств пищеварения, вызванных приемом антибиотиков внутрь). В случае костной или костно-суставной формы используют морфоциклин или олеоморфоциклин.
Через 1-2 недели после операции палец полностью восстанавливает свою функциональность.
Если лечение не дает эффекта, воспалительный процесс не угасает и продолжает распространяться, может быть принято решение об ампутации пальца.
Возможные осложнения
В случае отсутствия лечения болезнь крайне быстро прогрессирует. Наиболее частые осложнения:
- переход одного вида панариция в другой, более тяжелый;
- гнойный артрит (переход воспаления на область сустава);
- тендовагинит (при поражении связочного аппарата воспаление легко достигает каналов, в которых располагаются связки, и способно быстро распространяться по ним на кисть и предплечье, вызывая в них очаги воспаления);
- лимфангит (воспаление распространяется по ходу лимфатических каналов, также вызывая появление других очагов в соседних областях кисти);
- некроз тканей (гной имеет свойство расплавлять окружающие ткани, что может привести к нарушению кровообращения; в подобных случаях разумным решением будет ампутация пальца).
Прогноз
Следует понимать, что осложнения всегда возникаю при отсутствии надлежащего лечения. Чаще всего возникает сразу несколько осложнений, значительно усугубляющих состояние пациента и усложняющих терапию.
В остальном, при своевременном обращении к врачу прогноз заболевания благоприятный.
Одна из воспалительных патологий конечностей человека – панариций пальца на руке и ноге, характеризуется гнойно-воспалительным поражением кожной поверхности и глубоких повреждений тканей суставов.
Процесс воспаления с гнойным развитием локализуется в ногтевой фаланге пальца на ладонной стороне или стопы, поражая подкожную клетчатку.
При развитии заболевания, гнойно-воспалительная реакция распространяется по ходу плотных сухожильных сгибателей (тяжей). При этом, скопление гноя в полостях соединительнотканных перемычек, не имея выхода из замкнутого пространства, вызывает ряд патологических изменений, провоцирующих дальнейшее развитие болезни пальца – панариций, вследствие:
- сдавливания питающих сосудов;
- нарушения кровообращения в глубоких тканях;
- развития тканевого некроза;
- гнойно-воспалительного поражения сухожилий, костной ткани и тканей суставов;
- околоногтевой (паронихий) и подногтевой зоны.
Диагностический код по МКБ-10 (мкб панариций пальца) – L03.0.
Этиологический фактор
Первопричина развития заболевания – бактерии семейства стафилококков. Иногда их выявляют с компанией различных по вирулентности микроорганизмов – стрептококков, диплококков или с кишечной бактерией. Количество варьируется в зависимости от состояния эпидермиса рук и его относительной влажности.
Повышенная влажность и жара (при мозоли, заусеницах, больших ногтях и трещинах) способствуют быстрой кожной мацерации и стремительному размножению гноеродных патогенных микроорганизмов.
Биологическое строение кожи не позволяет «заразе» просто так попасть внутрь. Ее защитные функции выполняет верхний (роговой) слой эпидермиса и молочная кислота, выделяемая потовыми железами. Проникновению бактерий в кожные слои и развитию панариция на пальце руки или ноги способствуют факторы, нарушающие целостность кожного покрова:
- Использование для мытья рук бензина и щелочных растворов, вызывающих сухость и растрескивание кожи (в основном на производстве);
- Ожег, поверхностные порезы, ушибы и сорванные заусеницы у ногтевых валиков – причина поверхностных форм заболевания;
- Укусы, рубленные, глубоко резанные и колотые раны, неквалифицированное лечение начальной формы болезни, вызывает развитие глубокой формы патологии.
Часто микротравмы оказываются более серьезными в клиническом проявлении, чем обширное глубокое травмирование, которое сразу подвергается квалифицированной и своевременной обработке (при микротравмах это часто игнорируется).
Особенная роль в развитии заболевания отводится раневым травмам ржавыми гвоздями, стеклом и жестью. Склонность к нагноению имеют рваные и резаные раны, ушибы или проколы.
Это обусловлено более быстрым заживлением и смыканием кожи над раной, оставляющим инфекцию глубине. Такие раны устойчивы к действию антисептиков, если обработка проводится не сразу.
Бытовая причина панариция пальца ноги – потертости кожи неудобной обувью, ушибы или проколы. Способствуют «комфортному» развитию бактерионосителей:
- несостоятельность иммунной системы;
- нарушения в обмене веществ;
- эндокринные патологии;
- витаминная недостаточность (гиповитаминоз).
Виды, признаки и симптомы панариция, фото
Признаки и симптоматика панариция зависят от локализации травм и уровня поражения тканевых структур, обусловленных видовой принадлежностью.


Кожный вид характерен поражением только кожного покрова. Симптомы панариция проявляются незначительным болевым синдромом и подергиванием, постепенно усиливаясь, приобретают постоянный характер. Воспалительные процессы вызывают отслоение эпидермиса с пузырьковым образованием в центре, заполненным гноем.
Подкожный панариций пальца характеризуется подкожно-жировым воспалением. Первичная симптоматика проявляется на 6-й или даже 10-й день после травмирования. Начало развития характеризуется:
- Жжением и чувством расширения тканей;
- Небольшой, но постепенно усиливающейся болевой симптоматикой, тянущего и пульсирующего характера;
- Местным тканевым напряжением и отечностью, распространяющейся по тыльной стороне пальца;
- Общим снижением самочувствия, подъемом температуры.
Развитие сухожильного вида заболевания обусловлено осложнением подкожного панариция, когда инфекция проникает в глубокие слои тканей или вследствие инфицирования глубоких ран. Симптомы проявляются спустя пару часов после ранения:
- Быстро нарастающей отечностью и распространением отека на ладонную поверхность;
- Нарушением суставной подвижности;
- Сильным покраснением и интоксикацией;
- Иррадиированием болевого синдрома по ходу поражения влагалищ сухожилий.
Признаки суставного панариция проявляются при колотых глубоких ранах, или вследствие прилегающего соседства очага воспаления, вызывающих гнойное воспаление в блоковидных сочленениях. Часто воспаление затрагивает саму фалангу и суставной панариций может сочетаться с костным видом.
К общим симптомам, с более ярким проявлением, дополняется воспалительное поражение связочного аппарата:
- Отмечаются боли во всем пальце;
- Неестественные его движения и хруст;
- При костном поражении, фаланги приобретают веретенообразный вид;
- Отмечаются сосудистые воспаления и признаки лимфаденита.
Симптомы околоногтевой и подногтевой формы заболевания вызваны одной причиной – надрыва ногтевой пластины, занозы под ногтями, заусениц или колотых ран. Воспалительный процесс проходит под пластинкой ногтя.
При глубокой патологии, поражению подвергаются околоногтевые валики. При патологии поверхностного вида, воспаляется лишь кожа валика. Признаки панариция сопровождаются:
- Острой пульсирующей болью;
- Образованием гноя под пластиной;
- Отечностью и покраснением фаланги и валика вокруг ногтя;
- Отслаиванием пластины от ложа.
Лечение панариция пальца на руке или ноге, препараты

Выбирая схему лечения панариция пальца на руке, полезно вспомнить определение известного английского медика – Джона Гюнтера:
«Центр тяжести лечения панариция лежит в раннем разрезе. Пора забыть, к сожалению, не чуждый даже врачам предрассудок, будто нужно дать нагноению «созреть», а потом уже делать разрез. Плоды, созревающего панариция, под црипарками, пластырями и другими выдумками людского легкомыслия, приходят к нам в виде некроза, сращения сухих жил, сведения суставов, в виде негодных пальцев и рук»
Но, даже вскрытие гнойного образования не может означать полное излечение, так как и после него, необходимо комплексное лечение. Конечным результатом должно быть – устранения процессов воспаления и восстановление суставных функций.
Тактика хирургического и консервативного лечения панариция пальца состоит их нескольких направлений:
- Вскрытия и дренажа гнойной полости, предотвращающих преждевременное стягивания раны и скопление гнойного экссудата, что может впоследствии послужить причиной разрушения тканей.
- Применения антибактериальной терапии, обезболивающих, противовоспалительных препаратов, антибиотиков и антисептических средств.
- Обеспечения пораженным пальцам покоя – накладывание съемной гипсовой лангеты.
- Назначения медикаментозных средств, восстанавливающих и улучшающих процесс кровообращения – венотонизирующих, гипотензивных и сосудорасширяющих препаратов.
- Использования методов, способствующих заживлению и функциональному восстановлению поражений. Средств, улучшающих тканевую регенерацию (восстановление) – раствор «Цигерола», аппликации из масел и бальзамов «Спедиана», «Солкосерила» или шиповника. Теплых ванн, УВЧ, фонофореза и электрофореза, ультразвука и ЛФК.
При панариции на пальце ноги, схема лечения аналогична. Составляется индивидуально, с учетом видовой принадлежности патологии и периода болезни.
Домашние методы лечения панариция пальца
Применять домашнее лечение возможно, когда нет выраженного болевого синдрома, гиперемии, отечности и только при поверхностных поражениях. Для этого используют готовые аптечные средства и препараты, приготовленные самостоятельно. Наиболее эффективны:
- Равные пропорции медицинского березового дегтя, сосновой смолы, не соленого сливочного масла, светлого меда и мякоти цветка столетника. Ингредиенты тщательно растереть в однородную массу и подогреть на водяной бане для максимального растворения. Остудить, поместить на салфетку, сделать компресс и оставить на время сна.
- Такой же компресс из мази на всю ночь, можно приготовить из одной части размельченных в кофемолке цветков календулы и пяти частей домашнего масла.
- Из аптечных средств применяют 10% .
- Мази, обладающие антисептическим действием или содержащие антибиотик – «Гентамициновую», «Бутадиеновую» и их аналоги.
Народные методики

При поверхностных поражениях, многие народные рецепты оказываются очень эффективными. Применяя их на ранней фазе заболевания, можно предотвратить операционное вмешательство.
- Ванночки из простой поваренной соли способны снять воспаление, отечность и болевую симптоматику, разрушающе действуют на бактериальную флору. 100 гр./1литр теплой воды трижды в день.
- Компрессы с запеченной луковицей ускоряют гнойное созревание и его «прорыв» наружу. Очищенную луковичку следует запечь, разрезать на части и в теплом виде приложить к воспаленному участку кожи, прибинтовать. Меняют компресс через каждые четыре часа.
- Препятствуют гнойному распространению компрессы из мелко натертой свёклы. На предварительно распаренную ранку (в слабом марганцовом растворе) накладывается кашица из свёклы и плотно бинтуется. Поменять компресс, приложив свежую свёклу, можно по истечении пяти часов.
Воспалительно-гнойные патологии глубокого панариция пальца лечить домашними средствами и народными рецептами опасно. Существует большой риск развития всевозможных патологических процессов.
Развитие осложнений
Несвоевременное и неадекватное лечение глубоких форм болезни повышает вероятность развития осложненных процессов:
- диффузного распространения гнойного воспаления в тканевые элементы ();
- тотального поражения всех плотных и мягких структур фаланги (пандактилит) и суставное сращение;
- при попадании гноеродных микроорганизмов в кровь, развивается ;
- развитие сосудистых некрозов;
- гнойных процессов, разрушающих костную ткань (остеомиелит).
Профилактика
Основа профилактики панариция пальца на руке и ноге – предупреждение ранений и раннее лечение начальных поверхностных форм нагноения.
Важнейший элемент предупреждения гнойных процессов – антисептическая обработка ран, нанесение защитной от микробов пленки, клеем БФ-6.
Непременным содержанием в аптечках препаратов и растворов антисептического действия, наборов лейкопластырей с антисептической пропиткой, ранозаживляющего медицинского клея.
Панариций – инфекционное воспаление мягких тканей концевых фаланг пальцев рук, реже – ног. Диагностируется в 1/3 всех случаев воспалительных патологий рук, вызываемых гноеродной флорой. В большинстве случаев заболевание возникает на указательном и большом пальцах доминирующей руки.
Причины панариция
Непосредственная причина воспалительного процесса при панариции – инфекция, проникающая в мягкие ткани пальца через микротравмы, порезы, проколы кожи. Также входными воротами для патогенной флоры могут служить ожоги, ссадины, расчёсы, укусы насекомых, инородные тела (занозы). Причиной гнойного воспаления могут быть различные виды бактерий, однако чаще всего панариций пальца на руке вызывают различные штаммы золотистого стафилококка (58,3% случаев), смешанная флора (16,5%) или стрептококки (12,6%).
Факторы, увеличивающие риск воспаления мягких тканей пальцев:
- Частое мытьё рук с использованием некоторых видов мыла или химикатов;
- Вредные привычки – прикусывание кончиков пальцев, онихофагия (привычка грызть ногти), сосание пальцев у детей;
- Злоупотребление косметологическими процедурами, сопровождающимися травмой – маникюр, педикюр и пр.;
- Использование лекарственных препаратов – производных витамина А (изотретиноин), способных снижать иммунитет;
- Приём лекарственных препаратов, подавляющих иммунитет, при комплексной терапии аутоиммунных и онкологических патологий (химиотерапия, иммунодепрессанты);
- Хронический воспалительный процесс на коже (аллергические дерматиты, псориаз, красная волчанка, другие кожные заболевания);
- Иммунодефицитные состояния, авитаминоз, сахарный диабет.
Механизм развития панариция
Кожа защищает организм от проникновения инфекции в подкожную клетчатку. Её повреждение создаёт входные ворота для гноеродной флоры, способной вызвать целлюлит – воспаление подлежащих мягких тканей. Даже малейшая царапина на пальце может привести к инфицированию, сопровождающемся образованием воспалительного инфильтрата, а затем и абсцесса, содержащего большое количество воспалительной жидкости (гноя).
Панариций – инфекционное воспаление клетчатки, находящийся в мягких тканях концевых фаланг пальцев. Соединительная ткань в виде вертикальных фасциальных перегородок, идущих от надкостницы к коже, делит их на отдельные ячейки. Такое строение предотвращает распространение инфекции на другие области кистей, однако способствует образованию абсцессов. Увеличение давления в тканях из-за отёка и воспаления также вызывает интенсивные боли. Кроме того, при прогрессировании заболевания и отсутствии адекватного лечения инфекция может прорываться в соседние ячейки, распространяться на кости, суставы и сухожилия.
Чем глубже проникает воспаление, тем тяжелее болезнь. Без адекватного лечения инфекция может привести к поражению всех анатомических структур пальца, а в дальнейшем – к гангрене с последующей ампутацией. Абсцедирующие формы панариция часто дают рецидив, так как для того, чтобы успешно бороться с гнойным воспалением, необходимо вскрыть все поражённые ячейки, содержащие воспалённые ткани.
Панариций на стопе диагностируется намного реже. Причина в том, что пальцы рук травмируются намного чаще, по сравнению со стопой. Механизм возникновения инфекции одинаков для обоих случаев.
Классификация панариция
Инфекционно-воспалительные заболевания мягких тканей пальцев по международной классификации болезней относятся к частной форме целлюлита (код по МКБ-10 - L03.0).
Анатомическая классификация панариция, использующаяся в клинической практике, различает следующие формы заболевания:
- Кожный панариций : поверхностная форма заболевания, сопровождается образованием внутрикожного абсцесса, содержащего гной. Визуально определяется как волдырь (пузырь) на коже пальца (чаще на тыльной или боковой поверхности), заполненный экссудатом серозного, а затем гнойного или кровянистого характера. Кожные формы панариция могут сопровождаться увеличением регионарных лимфатических узлов;
- Подкожный панариций : сопровождается абсцессом подкожных мягких тканей. Чаще всего возникает на ладонной поверхности пальца вследствие проникновения инфекции через порез или укол. Характерный признак – сильная пульсирующая боль, усиливающаяся при нажатии, с отёком и покраснением кожи;
- Паронихий (околоногтевой панариций) : инфекционное воспаление тканей, окружающих ноготь. Сопровождается покраснением и отёком боковых или проксимальных участков околоногтевого валика. Может приводить к формированию абсцесса. Нажатие на поражённую область приводит к возникновению сильной боли. Чаще всего паронихий – это следствие маникюра, сделанного с нарушением правил антисептики;
- Подногтевой панариций (гипонихий) : гнойное воспаление мягких тканей, находящихся под ногтевой пластинкой. Может возникать как дальнейшее развитие паронихия. Возможен прямой занос инфекции с инородными телами (занозами), попадающими под ноготь. В некоторых случаях подногтевой панариций возникает при нагноении гематомы, образующейся при ударе тупым предметом по ногтю (например, при работе с молотком или ущемлении пальца дверью);
- Костный панариций : разновидность остеомиелита костей пальца, глубокая форма панариция. Возникает при вторичном распространении инфекции с мягких тканей, например, при подкожном панариции. По сути это осложнение инфекции, возникающее при неправильном лечении или позднем обращении за медицинской помощью;
- Суставной панариций : серозно-гнойное воспаление суставов пальцев и пястья, возникающих при первичном (ранения, уколы, порезы, проникающие в суставную полость) или вторичном (прогрессирующий костный, сухожильный или подкожный панариций) заносе инфекции. Проявляется веретенообразным отёком пальцев в области межфаланговых суставов, с резко выраженным нарушением их функции. Может определяться крепитация и патологическая подвижность в поражённом суставе;
- Сухожильный панариций : наиболее тяжелая форма заболевания, сопровождающаяся гнойным воспалением сухожилий и сухожильных влагалищ – соединительнотканных оболочек, окружающих сухожилия. Возникает при прямом заносе инфекции через порез или прокол соответствующих анатомических структур пальца, или вследствие распространения инфекции при других формах панариция. Характерный признак – сильные боли по всей длине поражённого сухожилия, значительно усиливающиеся при любом движении пальцем. При этом палец находится в положении лёгкого сгибания. Требует экстренного хирургического вмешательства, иначе возможна полная утрата функции вследствие некроза сухожилия.
Вышеперечисленные виды панарициев могут диагностироваться по отдельности, однако возможна комбинация нескольких форм болезни.
Панариций у ребёнка
Дети чрезвычайно уязвимы перед различными инфекционно-воспалительными заболеваниями мягких тканей пальцев рук. Причина в несовершенстве иммунной системы и частых травмах кожи, получаемых при ущемлении дистальных фаланг дверями и ящиками, порезах, уколах. Панариций может возникать даже у самых маленьких детей. Возможны дополнительные симптомы, такие как высокая температура, лихорадка, часто отсутствующие у взрослых даже с гнойными формами панариция, что объясняется повышенной реактивностью организма у детей. Принципы диагностики и лечения не отличаются от таковых у взрослых.
Стадии панариция
Различают три стадии панариция, от которых зависит тактика лечения. Первая стадия – стадия инфицирования, характеризуется проникновением инфекции в мягкие ткани пальца. Может протекать бессимптомно. Вторая стадия – стадия инфильтрации – сопровождается болями, отёком, покраснением и воспалением поражённых тканей. Третья стадия – стадия абсцедирования – возникает при гнойном расплавлении воспалённых тканей инфильтрата с образованием гнойной полости – абсцесса. Консервативное лечение возможно только в первой и второй стадии, до образования абсцесса. При образовании абсцесса лечение только хирургическое.
Симптомы панариция
Основные симптомы панариция:
- Сильные пульсирующие боли, усиливающиеся в ночное время, при движении поражённого пальца, надавливании на область воспаления;
- Покраснение, отёк, локальное повышение температуры в области воспаления;
- Регионарное увеличение лимфатических узлов;
- Субфебрильная температура;
- Общее недомогание;
- При возникновении абсцесса – симптом флюктуации, определяющий наличие полости с жидким содержимым.
Лечение панариция
Тактика лечения зависит от стадии заболевания. В стадии инфильтрации возможна консервативная терапия антибактериальными препаратами. При наличии гнойной полости – хирургическое лечение. Без адекватной терапии панариций может привести к потере пальца вследствие гангрены. Лечение в домашних условиях – основная причина позднего обращения к врачу и серьёзных осложнений.
Лекарственные препараты для лечения панариция
Антибактериальная терапия основывается на применении цефалоспоринов первого поколения или препаратов пенициллинового ряда, имеющих активность против стафилококков (оксациллин, метициллин). Длительность лечения 7-10 дней, в виде внутривенных или внутримышечных инъекций. Альтернативные препараты, применяющиеся при отсутствии эффекта – доксициклин, клиндамицин, бисептол.
ВАЖНО! Если панариций возникает вследствие ранения, может быть необходимость в введении противостолбнячной сыворотки. При укусе животных необходима вакцинация от бешенства.
Хирургическое лечение панариция
Существует огромное количество различных методик хирургического лечения панариция. Цель оперативного вмешательства – создание оттока для гноя и дренирование гнойной полости. Операции по лечению панариция проводятся под местной и общей анестезией. Для лучшего оттока гноя в ране оставляют латексные дренажи, сама рана не ушивается, заживление происходит постепенно, на протяжении нескольких недель. В тяжёлых случаях при невозможности сохранить палец проводят ампутацию.
Осложнения панариция
- Некроз пальца;
- Костные, суставные и сухожильные формы панариция;
- Заражение крови;
- Воспаление всех тканей пальца с высоким риском последующей ампутации;
- Неполное выздоровление с потерей функции пальца.
Профилактика
Панариций относится к тем заболеваниям, которые легче предупредить, чем лечить. Необходимо соблюдать ряд простых правил для профилактики инфекционно-воспалительных патологий мягких тканей пальца. Достаточно избегать длительного воздействия воды, снижающей защитные свойства кожи, использовать стерильные инструменты для маникюра или педикюра, надевать защитные перчатки во время работы, соблюдать технику безопасности на производстве. При ранениях кожи пальцев вовремя обрабатывать порезы, ссадины, заусенцы, уколы антисептиком с дальнейшим использованием бактерицидного пластыря для защиты травмированного участка.