Колостомией называют хирургическое вмешательство на толстом отделе кишечника с целью создания искусственного выходного отверстия для его содержимого. Колостомия показана в случаях невозможности дальнейшего продвижения каловых масс ниже места создания искусственного отверстия, либо при патологиях, ограничивающих физиологию акта дефекации.
Краткие анатомо-физиологические особенности кишечного пищеварения
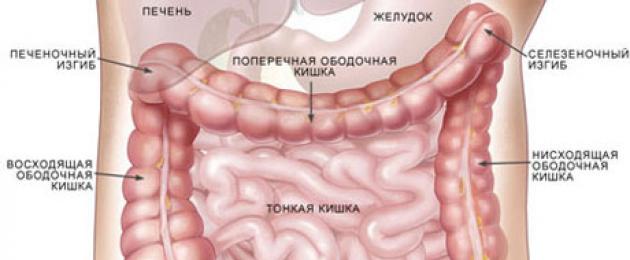
Кишечник человека представляет собой часть системы пищеварительного тракта, которая, кроме функций переваривания и усвоения пищи, играет важную роль в стабилизации иммунитета, а также выработке интерстициальных гормонов. Кишечник берет свое начало от желудка и заканчивается анальным отверстием.
Кишка — это трубкообразный орган, основу стенок которого представляет гладкая мышечная ткань, обеспечивающая перемешивание и продвижение содержимого — перистальтику, а также содержание органа в постоянном тонусе. Тоническое напряжение кишечника у взрослых людей при жизни обеспечивает его длину около 4 м, а отсутствие тонуса после смерти — 6-8 м.
Анатомически принято разделять кишечник на два отдельных сегмента — тонкий и толстый отделы, каждый из которых представлен своим набором кишок. Весь кишечник располагается в брюшной полости в подвешенном на брыжейке состоянии.
Тонкий отдел кишечника располагается между желудком и толстым отделом. В этом отделе происходят основные процессы пищеварения и всасывания питательных веществ в кровь. Название свое отдел получил за более тонкие и слабые стенки кишок, а также за более узкий диаметр просвета относительно толстого отдела кишечника.

От желудка тонкий кишечник берет свое начало в виде двенадцатиперстной кишки, переходящей в тощую, а затем — в подвздошную. Последние две кишки подвижны. Кишечная брыжейка представляет собой эластичную тонкую структуру, напоминающую полиэтиленовую пленку, с обилием нервов и кровеносных сосудов, обеспечивающих трофические процессы в кишечнике.
Внутренняя поверхность тонких кишок выстлана слизистым ворсинчатым слоем, образующим складки по всей длине кишечника. Внутри слизистой оболочки расположены множественные крипты — трубчатые углубления с различной формы эпителием, продуцирующим в просвет кишечника:
- слизь;
- пищеварительные соки;
- интерстициальные гормоны;
- биологически активные вещества.
Содержимое тонкого отдела кишечника называется химусом
Роль толстого отдела кишечника заключается в основном во всасывании воды и солей из поступившего химуса и формирование копроса — содержимого толстого отдела кишечника до выхода его наружу.
После акта дефекации непереваренные остатки пищи и продукты пищеварения называют фекалиями, или калом. Просвет толстых кишок больше, чем у тонких, а их стенки толще и обладают более сильным тонусом.
Толстый отдел кишечника также представлен набором отдельных кишок, выполняющих задачи по обработке копроса.
- Слепая кишка с червеобразным отростком — аппендиксом.
- Ободочная кишка , разделенная на восходящий отдел, поперечноободочный, нисходящий и сигмовидный.
- Прямая кишка , завершающаяся анальным отверстием.
Как и тонкий кишечник, толстый отдел подвешен на брыжейке и питается крупными верхней и нижней брыжеечными артериями. Однако слизистая оболочка толстых кишок не содержит ворсинок. Трубчатых крипт в ней содержится гораздо больше.
Непосредственный процесс пищеварения происходит в тонком отделе кишечника. В просвет двенадцатиперстной кишки поступает желудочное содержимое, частично подготовленное для дальнейшей обработки желудочным соком, в составе которого есть соляная кислота и фермент пепсин. Сложные белки, жиры и углеводы химуса, поступившие с пищей, расщепляются на более простые химические соединения пищеварительными ферментами, поступающими в просвет тонкого кишечника из поджелудочной железы. После химус подвергается так называемому мембранному пищеварению — процессы гидролиза и всасывания протекают непосредственно на поверхности слизистых складок с помощью ферментов, вырабатываемых криптами.

По мере обработки химуса и всасывания из него в кровь большей части питательных веществ, перистальтика обеспечивает постепенное продвижение содержимого в направлении толстого отдела, который завершает процесс пищеварения всасыванием воды и солей и выведением переработанного содержимого наружу. Продвижение копроса также последовательно — чем ближе к анальному отверстию, тем меньше в нем воды, солей и остаточных пищеварительных ферментов.
Основная роль в этом процессе отводится ободочной кишке — самому объемному органу всего отдела, который часто называют толстой кишкой.
Характерной анатомической особенностью ободочной кишки является наличие дивертикулов — мешкообразных расширений по всей длине органа, служащих для временной задержки копроса.
Что такое колостома, ее виды и показания к проведению операции
Стомой в хирургии называют искусственное отверстие входного или выходного типа, создаваемое на поверхности кожи с целью сообщения полого внутреннего органа с внешней средой. Стома, служащая для вывода копроса из просвета ободочной кишки, называется колостомой. Анатомически толстая кишка плотно прилегает к брюшине, поэтому колостому создают в области живота в местах по ходу расположения органа, в зависимости от очага поражения, препятствующего дальнейшему продвижению копроса. Колостома всегда располагается раньше ободочной кишки, и может представлять собой временное или постоянное решение, что зависит от патологии, по причине которой колостома была установлена. В зависимости от локализации, колостомы подразделяются на несколько видов.
Поперечная колостома — трансверзостома
Создается в верхней части живота, в области поперечного отдела ободочной кишки. Может располагаться на любом отрезке органа, однако по причине снижения рисков повреждения крупных нервных стволов ее размещают в менее иннервированной части, то есть ближе к левому, селезеночному изгибу.
Какие диагнозы чаще всего служат основанием для проведения поперечной колостомии?
- Дивертикулиты — воспалительные процессы, захватывающие полости дивертикулов, что часто приводит к образованию абсцессов, рубцов на поверхности их слизистой оболочки, а также анормальному сужению просвета и разрыву ободочной кишки, в особо тяжелых случаях.
- Закупорка кишечника.
- Травмирующие факторы.
- Врожденные дефекты толстой кишки.
Как правило, поперечные колостомы носят временный характер и устанавливаются на период терапевтических манипуляций ниже искусственного отверстия с целью снижения рисков развития осложнений, вызываемых продвижением содержимого. Постоянная поперечная колостомия может потребоваться при хирургическом удалении части ободочной кишки, расположенной ниже колостомы.
Поперечные колостомы разделяют на два типа.
Двуствольная (петлевая) трансверзостома.
На поверхность выводят петлю ободочной кишки и делают поперечный хирургический надрез, в итоге, на брюшной стенке располагается два отверстия 0 выходящее, через которое выводится копрос, и входящее, являющееся продолжением толстой кишки, как правило, через которое вводятся лекарственные средства. Часть кишечника ниже колостомы продолжает продуцировать слизь, которая может продолжать выделяться через входное отверстие и задний проход, что считается нормальный процессом. Стоит отметить, что двуствольная колостома из-за неполного разреза на кишке позволяет лучше поддерживать иннервацию и кровоснабжение участка, расположенного ниже стомы.
Рисками для данного вида колостомии являются:
- образование грыж;
- эвентрации (выпадения вследствие разгерметизации брюшной полости) толстой кишки.
Двуствольная трансверзостома чаще всего носит временный характер.

Одноствольная (концевая) трансверзостома.
Предусматривает полный продольный разрез толстой кишки, поэтому на поверхности брюшной стенки располагается только одно отверстие. Однако концевая колостома может иметь разновидность двуствольной, когда на поверхность выводится узкое входное отверстие, которое называют слизистым свищем — из него выделяются некоторые объемы слизи. Кроме того, слизистый свищ часто используют для введения медикаментозных средств. Концевая трансверзостома зачастую носит постоянный характер — этот метод, как правило, используется при полном удалении нисходящего отдела ободочной кишки.
Качество копроса, выделяемого через поперечные колостомы, очень зависит от места локализации искусственного отверстия.
- Если стома расположена ближе к правому (печеночному) изгибу толстой кишки, содержимое будет более жидким и иметь сильно щелочную среду, что пагубно отражается на околостомных тканях.
- Трансверзостома, расположенная ближе к селезеночному (левому) изгибу ободочной кишки, выводит более густые фекалии с характерным сильным запахом.
Восходящая колостома — асцендостома

Асцендостома располагается на восходящем отрезке ободочной кишки, поэтому на брюшной стенке она располагается с правой ее части.
Так как это ранняя часть толстой кишки, выделяемое содержимое будет жидкое, щелочное, богатое остаточными пищеварительными ферментами. Учитывая такие условия, калоприемник должен очищаться регулярно, а пациенту нужно регулярно пить, чтобы исключить обезвоживание. Жажда — постоянный спутник больных с асцендостомой.
Такой вид колостомии в крайне редких случаях носит постоянный характер , может быть дву- или одноствольного типа. Показания при этой колостомии идентичны поперечной колостоме.
Нисходящая (десцендостома) и сигмовидная (сигмостома) колостома
Данные колостомы устанавливают в нижней части левой половины брюшной стенки — практически в самом конце ободочной кишки, что обеспечивает выход масс, очень похожих по физическим и химическим свойствам на обычные фекалии.
Кроме того, пациент способен регулировать процесс очищения кишечника , особенно это касается сигмовидной колостомы, расположенной в сигмовидной части ободочной кишки, где присутствуют нервные окончания, через которые обеспечивается физиологический акт дефекации.
Десцендостомы и сигмостомы практически всегда одноствольные и, как правило, устанавливаются на более продолжительный срок или постоянно
. Испражнения в калоприемник происходят один раз в два-три дня, фекалии сформированы, практически не содержат остаточных пищеварительных ферментов. Показания у данных видов колостом аналогичны предыдущим.
Как происходит наложение колостомы?
Конкретную локализацию колостомы определяет хирург с учетом патологического участка в толстой кишке. Кроме того, обязательно берется в расчет состояние наружных покровов и брюшной стенки — шрамы и рубцы значительно осложняют установку колостомы. У многих пациентов хорошо развита подкожная жировая клетчатка на поперечной линии ниже пупка, поэтому оптимальным местом для колостомии является гребешковая линия по наружным краям прямых мышц живота.

Обязательно должно быть учтено состояние подкожной жировой клетчатки, которая со временем образует складки, способные привести к смещению колостомы.
При установке восходящей и поперечной колостомы края выходного искусственного отверстия должны возвышаться над кожными покровами на 1-2 см, что обусловлено выводом жидких щелочных масс. Такие условия обеспечивают лучшее крепление калоприемника и защищают околостомные ткани от раздражения.
Операция проводится под общим наркозом в условиях операционной
- На месте будущего искусственного отверстия срезают округлый участок кожи и подкожной клетчатки.
- Мышцы брюшины разделяют по волокнам. Отверстие должно быть достаточно большим в диаметре с целью исключения сдавливания кишки, при этом обязательно учитывается возможное положение тела в пространстве и будущие жировые накопления при установке колостомы на длительный период.
- Ободочная кишка с помощью инструмента или пальцев хирурга петлей извлекается наружу.
- Проводится поперечный полный или неполный разрез, в зависимости от показаний.
- Внешние стенки кишки закрепляются к мышцам живота, а ее края пришиваются к коже.

На сегодняшний день не изобретено способов введения дренажных средств в просвет стомы — защитные силы организма на оголенных тканях кишечника начинают активное сопротивление чужеродным материалам, вызывая воспалительные и дистрофические процессы. Поэтому только физическое пришивание краев кишки способствует благоприятному заживлению хирургической раны. Хотя, безусловно, менее травматично и более эффективно было бы использование трубок, вставленных в просвет толстой кишки и выведенных другим концом наружу.
В каких случаях возможны восстанавливающие операции по закрытию колостомы?
Как уже говорилось, колостомы могут носить временный и постоянный характер.
- Временная колостомия проводится на период лечения нижележащих отделов толстой кишки.
- Постоянная — при удалении этих отделов вследствие невозможного или неэффективного дальнейшего лечения.
Закрытие колостомы называют колоколостомией
Временные колостомы закрывают путем удаления швов на кожных покровах и разделением прижившихся участков, которые образуются, как правило, уже через месяц после колостомии. При двуствольном типе колостомы проводят обычное сшивание стенок кишечника, одноствольная требует более сложных процедур по объединению стенок кишки с помощью швов или специальных хирургических скрепок, способных к рассасыванию в последующем. Края кишки соединяют методами «конец-в-конец» или «бок-в-бок». Сразу после анастомоза краев перед закрытием брюшной стенки и кожных покровов обязательно проверяют герметичность соединения путем контрастирования.
Жизнь с колостомой — уход и особенности питания
Для пациентов, которым впервые пришлось столкнуться с необходимостью колостомии, самым тяжелым аспектом становится эмоциональное осознание изменившихся возможностей, хотя первоначально больные это считают ограничением и даже инвалидностью. Со временем разочарование сменяется позитивизмом — колостомия не проводится без жизненной необходимости, поэтому возвращение к нормальному качеству жизни относительно пищеварительной системы покрывает все остальные неудобства и эмоциональные переживания.
Конкретные требования по уходу за колостомой и изменениями в диете может рекомендовать только врач и специалист диетолог — данные условия строго индивидуальны.
Существует ряд требований, общих для всех колостомированных пациентов
- Необходим контроль над введением в схему любого лечения препаратов, влияющих на пищеварение — поносы или запоры крайне неблагоприятно сказываются на выведение копроса в искусственное отверстие. Исходя из чего, любой специалист, назначающий медикаментозные средства, должен быть проинформирован о наличии колостомы в анамнезе.
- Диета должна быть избавлена от продуктов, содержащих большое количество растительного белка, вызывающего излишнее газообразование. К таким продуктам относят бобовые, орехи, капуста и другие.
- При нисходящей колостоме и сигмостоме, как уже говорилось, возможен контроль над выведением содержимого при получении специальных знаний и навыков. Однако, в любом случае, рекомендуется ношение временного, одноразового калоприемника во избежание непредвиденных ситуаций.
- При обнаружении видимых изменений вокруг колостомы
— покраснений, появлении болевой чувствительности, крови, гнойных истечений, гнилостного запаха, дискомфорта в кишечнике, а также отсутствия регулярности выхода копроса (2
оценок, среднее: 4,00
из 5)
Стома – это один из методов хирургического вмешательства, во время которого врачами создается отверстие, соединяющее ткани нарушенного органа с наружным телом. Делается это с целью быстрой нормализации больного в послеоперационный период. Стомы ставятся на различные внутренние органы, но чаще всего стомирование проводят в полости брюшины при патологиях кишечного тракта.
На различных форумах довольно часто происходит обсуждение такой темы как: «Что такое стома и зачем она нужна?». Прежде всего, нужно отметить, что в брюшной полости стомирование проводится в тех случаях, когда пациент не может самостоятельно опорожнять кишечник или мочевой пузырь. Стома обеспечивает вывод биологического материала наружу, предотвращая его скопление внутри организма и развитие различных осложнений.
Стома не снабжается замыкательным аппаратом, а потому те люди, которым она была сделана, не ощущают позывов и не могут осуществлять контроль за процессом опорожнения кишечника или мочевого пузыря.
Кроме того, в данном отверстии отсутствуют нервные волокна, а потому провоцировать возникновение болевых ощущений оно также не может. Однако у некоторых пациентов после стомирования отмечается боль, жжение или зуд. И связано это с несколькими факторами – раздражением кожных покровов вокруг образования или чрезмерной активности органа, в котором оно было проделано.
Важно! Стомирование делается только в том случае, если у пациента наблюдается недееспособность кишечника или мочевого пузыря.
Причинами этого могут являться различные врожденные дефекты этих органов, заболевания, а также травмы.
И разговаривая на такую тему, как « Что такое стома кишечника?», следует сказать, что для ее создания изначально на передней стенки брюшной полости делается отверстие, через которое выводится небольшой участок кишки. Именно через него и происходит процесс опорожнения кишечника.
Классификация
Стомы кишечника имеют свою классификацию. Различают их по форме и месту наложения. Стома бывает нескольких видов:
- илеостома;
- колостома;
- уростома.
При поставке олеостомы на тонкую кишку наблюдается гиперактивность кишечника, что сопровождается его частым опорожнением. Данный вид стомы нередко становится причиной возникновения у пациента диареи. Такой побочный эффект является опасным, так как он может привести к обезвоживанию и гиповитаминозу. Поэтому после накладывания илеостомы, всем пациентам без исключения прописывается водный режим, который является обязательным к соблюдению.
Колостома имеет несколько разновидностей – десцендостома, асцендостома и другие. Но чаще всего при стомировании применяются сигмостомы. Сигмостома – это такое же безнервное отверстие, которое формируют в левой подвздошной области из сигмовидной кишки. Как правило, при нем процесс опорожнения кишечника не нарушается и происходит несколько раз в сутки, чаще утром. При этом консистенция каловых масс тоже не изменяется и остается сформированной. Но это происходит только при накладывании сигмостомы. В случае с другими разновидностями колостом, опорожнение происходит тоже несколько раз в сутки, но кал при этом становится полуоформленным.
Уростома применяется в тех случаях, когда имеются показания к резекции мочевого пузыря. В данном случае проводится выведение наружу небольшого участка кишечника, к которому присоединяются мочеточники. Именно через него и происходит отведение мочи. Но минус в том, что этот процесс носит постоянный хаарктер и не может контролироваться больным.
По своей форме стомы могут быть выпуклыми, втянутыми, плоскими, круглыми и овальными. Также они могут иметь только один ствол или два (двуствольные).В первом случае через проделанное отверстие в брюшной стенке выводят только один ствол кишечника, во втором два.
Двуствольные стомы бывают петлевыми (выведенные стволы кишечника располагаются очень близко друг к другу) и раздельными (стволы находятся на небольшом расстоянии друг от друга). Двуствольные стомы устанавливаются в тех случаях, когда самостоятельное опорожнение кишечника является невозможным и имеется необходимость постоянного проведения лечебных процедур (например, удаление слизи).
В зависимости от того, на какой срок накладывается стома, ее подразделяют на временную и постоянную. Временная стома используется в тех случаях, когда врачам не удается качественно подготовить пациента к оперативному вмешательству, например, при кишечной непроходимости или наличия в кишечнике опухолевидных образований.
Нередко их используют для ограничения прохождения каловых масс по кишечнику, чтобы избежать его повторного травмирования в реабилитационный период. Как только после хирургического вмешательства больной полностью восстанавливается, временная стома закрывается и работа кишечника нормализуется.
Постоянная (пожизненная) стома не подлежит закрытию, так как ее накладывают в тех ситуациях, когда отсутствует возможность восстановить проходимость и функциональность кишечника.
Изменение стомы в ходе восстановления
Говоря о том, как выглядит стома, нужно отметить, что размеры и формы таких отверстий с течением времени могут изменяться. Как правило, после оперативного вмешательства, стома отекает, периодически кровоточит и имеет насыщенный красный цвет. После того, как все воспалительные процессы проходят и хирургические раны заживают, ее размеры уменьшаются и она приобретает красно-розовый цвет.
Полное формирование стомы происходит через 4-6 недель после операции. В этот период она может периодически увеличиваться и уменьшаться в размерах. Обуславливается это сокращениями и расширения стенок выведенного участка кишки, что является нормой.
Показания
Говоря о том, что такое стома, нельзя не сказать о прямых показаниях к ее накладыванию. А ими являются:
- онкологические заболевания;
- травмы;
- неспецифический и ишемический колит;
- недержание;
- лучевые и химические повреждения;
- патологии кишечника или мочевого пузыря, приводящие к нарушению их функциональности.
Возможные осложнения
Если у человека выведена стома, ему необходимо постоянно осуществлять за ней контроль и следовать всем рекомендациям врача. Если пациент будет пренебрежительно относится к своему здоровью, то это может привести к:
- Развитию околостомного дерматита, при котором происходит раздражение кожных покровов вокруг стомы. Возникать он может по несколькими причинам – неправильный уход за стомой, механическое ее повреждение или применение средств для ухода за отверстием, которые провоцируют возникновение аллергических реакций. Проявляется такой дерматит сильными раздражением и покраснением кожи, а также возникновением на ней трещин и пузырьков.
- Кровотечениям. Чаще всего они возникают на фоне травмирования слизистых оболочек в результате неправильного ухода за стомой или применения грубых материалов. Как правило, кровотечения носят кратковременный характер и проходят самостоятельно. Но если они обильные и продолжительные, необходимо сразу же обратиться к врачу.
- Стенозу. Это состояние характеризуется сужением просвета стомы. Происходит это чаще всего в результате воспалительных процессов в зоне оперативного вмешательства. В случае если у пациента отмечается стеноз стомы, требуется проведение повторной операции, направленной на расширение просвета отверстия.
- Ретракции. Для данного состояния характерно втяжение стенок кишки до уровня кожи. Это становится причиной затрудненного ухода за отверстием и требует использование специальных калоприемников с вогнутой пластиной. В том случае, если у пациента наблюдается дальнейшее прогрессирование ретракции, проводится повторное хирургическое вмешательство.
- Пролапса, то есть выпадения слизистых. Данное состояние не сопровождается нарушением общего состояния пациента и процесса опорожнения кишечника. Но может стать причиной ущемления кишки и развития различных осложнений.
- Гипергрануляции. В процессе заживления стомы вокруг нее могут появляться полиповидные образования, которые при малейшем повреждении начинают кровоточить. При их возникновении следует сразу же обращаться к врачу, так как они легко подвергаются инфицированию.
- Грыжи. Нередко после хирургических вмешательств у пациентов отмечается появление парастомальной грыжи. Она характеризуется выпячиванием внутренних органов в области стомы. Обуславливается это снижением тонусы мышечных тканей брюшной стенки. Чаще всего такое осложнение возникает у больных с избыточным весом. Также появлению парастомальной грыжи могут способствовать хронические заболевания легких, сопровождающиеся сильным кашлем. Ввиду того что данное осложнение является довольно частым, всем пациентам рекомендуется ношение специального бандажа. Если же грыжа все-таки появилась, требуется проведение повторного хирургического вмешательства.
Важно! Бандаж также используют при выпадении кишки и при невозможности проведения операции в силу наличия у больного сопутствующих заболеваний.
Стома – это не болезнь. Но она может приводить к некоторым осложнениям, о которых уже говорилось выше. Поэтому, каждый человек, у которого имеется стома, должен бережно относиться к своему здоровью. И в том случае, если он отмечает какие-либо внешние изменения в состоянии отверстия, ему следует сразу же обращаться за помощью к врачу. Это позволит своевременно устранить проблему и избежать негативных последствий.
Если у человека возникла необходимость формирования стомы кишечника, ему нужно знать о том, как теперь изменится его жизнь и привычки. Существуют заболевания, при которых стома является единственным способом спасти жизнь больному. При каких заболеваниях нужна такая операция, какие виды оперативного вмешательства бывают и что за осложнения возникают при несоблюдении рекомендаций лечащего врача?
Cтома кишечника – мера оперирования, необходимая для выведения каловых масс вне анального отверстия.Что это такое?
Стома прямой кишки - это искусственное отверстие, которое создается в прямой кишке, в результате чего из органа выводятся каловые массы, так как опорожнение естественным путем утруднено из-за тяжелого заболевания. Стома формируется временно или же человеку придется всю жизнь быть с таким отверстием. Если нет никаких осложнений и не развиваются сопутствующие патологии, человек может работать и вести полноценную социальную жизнь. Однако, если такое хирургическое вмешательство вызвано серьезным заболеванием, то больной может стать инвалидом и тогда ему потребуется помощь близких.
Показания
Показанием к формированию искусственного отверстия является врожденная аномалия строения кишечника, когда появляются проблемы с его естественным опорожнением. Благодаря искусственному отверстию удается решить проблему опорожнения и восстановить нормальное функционирование кишечника. Но бывают такие болезни, при которых орган подлежит полному или частичному удалению, при этом возможно удаление и рядом расположенных органов (при онкологии с развитием метастазов). Вот перечень болезней, при которых формируется искусственное отверстие:
 Стому применяют при раке, травмах кишечника, недержании каловых масс.
Стому применяют при раке, травмах кишечника, недержании каловых масс.
- онкологическое поражение кишечника и соседних органов;
- механическое повреждение;
- и неспецифический;
- проблемы с недержанием кала;
- поражение органа ядами и химическими веществами;
- другие патологии, которые нарушают работу органов пищеварения.
Какие существуют виды стомы кишечника?
- В зависимости от места наложения бывают такие стомы, как:
- Колостома, когда поражена толстая кишка, в результате чего появилась необходимость выведения стомы. При колостоме разгрузка толстой кишки случается не менее 2−3 раз в день, при этом образуются полноценные каловые массы.
- Илеостома формируется в том случае, если патологические процессы протекают в тонком кишечнике и возникла необходимость выведения тонкого участка кишки. При илеостоме у больного нарушен стул, все время беспокоит диарея, что приводит к обезвоживанию организма и ухудшению состояния здоровья. Илеостому формируют в области подвздошной кишки, стома выводится в правой стороне брюшной полости.
- В зависимости от формы, искусственные отверстия бывают:
- плоские;
- втянутые;
- выпуклые.
- В зависимости от продолжительности реабилитационного периода:
- Временная формируется в случаях, когда не получается опорожнить кишечник до того, как будет проведено вмешательство (образование спаек, опухоли, которая перекрывает весь просвет). После того, как вмешательство проведено, кишечник восстанавливает свои функции и потребность в стоме отпадает.
- Постоянная формируется навсегда и не может быть удалена. Это вызвано необратимыми патологическими процессами, когда орган поврежден и его невозможно восстановить.
- В зависимости от количества формируемых стволов:
- одноствольная, когда формируется один ствол.
- двуствольная при которой делается два ствола, которые близко расположены друг с другом, но выводят их в одну стому.
Колостома при раке
Если у больного рак, который полностью перекрывает просвет кишечника, показано проведение операции по формированию искусственного отверстия. При раке опухоль полностью удаляется и если есть необходимость, то удаляют и часть кишки, в таком случае выполнение ее функций будет производить стома. Особенности ухода за отверстием такие же, как и при обычной стоме, однако, если больной ослаблен или он полностью прикован к постели, то гигиенические процедуры выполняются родственниками или больничным персоналом.
Как могут изменяться?
Формы и размеры искусственного отверстия меняются со временем. После того, как оно будет сформировано, на месте выведения отверстия образуется отек, который кровоточит и болит, пока рана не заживет. Через 5−7 дней отек проходит, стома уменьшается в размере, формируется здоровый розовый оттенок. За 2−2,5 месяца стома полностью становится сформирована. Она уменьшается и увеличивается в размере, это связано с тем, что происходит сокращение или расширение стенок кишечника. Размер стомы нужно всегда контролировать. В первые 2−3 месяца за размером нужно следить каждый день, а после, в течение года, 1 раз в месяц. Если все нормально и не появилось никаких осложнений, то в дальнейшем стому проверяют раз в 6 месяцев.
Образ жизни человека
Питание и диета при стоме
Если у больного сформирована илеостома, то питание основывается на употреблении щадящей пищи, которая приготовлена на пару или сваренная. Диета исключает употребление копченостей и жирных сортов мяса, фастфудов, острых специй и приправ, масла растительного и сливочного в больших количествах, сока, сырых фруктов и овощей. Нельзя есть кислые продукты (помидоры, кислые фрукты), белокочанную капусту, картофель любого вида приготовления, бобы. Во время диетического питания нужно исключить газированные напитки, пищу, которая содержит грубые компоненты, орехи. В достаточном количестве употреблять жидкость, так как есть риск развития обезвоживания.
При искусственном отверстии диета основывается на принципах правильного питания с употреблением достаточного количества воды, так как могут периодически возникать запоры и проблемы с опорожнением. Человек может сам определять, какие продукты ему подходят, а от каких нужно полностью отказаться. При формировании такого вида искусственного отверстия больному нужно отказаться от вредных привычек, научиться тщательно пережевывать пищу, есть маленькими порциями, каждые 2−2,5 часа.
Уход и его особенности
Уход за искусственным отверстием состоит в постоянном контроле над заменой калоприемника, слежении за стомой и кожей вокруг отверстия, осуществлении гигиенических процедур. Если у человека нет никаких осложнений и он движим, то осуществлять уход за стомой он может сам. Уход не требует соблюдения стерильности, а для процедур достаточно будет чистой марли и ватки, кипяченой воды, ножниц и зеркала. Уход за калоприемником заключается в регулярной его смене, которую рекомендуют проводить по утрам или перед сном.
Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Колостома – это искусственно созданный свищ для сообщения толстой кишки с внешней средой (colon- ободочная кишка, stoma- отверстие).
Накладывается она для отведения каловых масс в тех случаях, когда естественный пассаж каловых масс по кишечнику до заднего прохода невозможен по тем или иным причинам.
 Colon – это основная часть толстой кишки. Основная функция ее – это формирование каловых масс, их продвижение и выведение через анальный проход наружу. Ободочная кишка состоит из следующих отделов:
Colon – это основная часть толстой кишки. Основная функция ее – это формирование каловых масс, их продвижение и выведение через анальный проход наружу. Ободочная кишка состоит из следующих отделов:
- Слепая кишка.
- Восходящая ободочная.
- Поперечно ободочная.
- Нисходящая ободочная.
- Сигмовидная.
Из тонкой кишки в толстую поступает переваренная пищевая кашица (химус). Она жидкая. По мере продвижения по толстому кишечнику происходит всасывание воды и на выходе образуются оформленные каловые массы. Поэтому содержимое восходящей кишки все еще жидкое, и имеет слабощелочную реакцию. Чем ближе к выходному отделу кишки, тем содержимое плотнее.
Сигмовидная кишка переходит в прямую кишку. Сфинктерный аппарат прямой кишки удерживает каловые массы в ампулярном отделе. При достаточном наполнении его возникает позыв к акту дефекации, который бывает у здорового человека примерно один раз в сутки. Так происходит естественный процесс выведения кала наружу.
Когда показана колостомия
Совершенно очевидно, что создание свища толстой кишки для противоестественного отхождения каловых масс – мера очень крайняя, и проводится она по жизненным показаниям. Колостома может быть наложена на какое-то время или навсегда (постоянная стома).
В последнее время интенсивно разрабатываются и внедряются сфинктеросохраняющие операции. Но, несмотря на это, около 25% операций на толстом кишечнике заканчиваются наложением стомы.

В каких случаях может возникнуть такая ситуация:
- Неоперабельная опухоль. В случае, если невозможно провести радикальную операцию (например, опухоль проросла в соседние органы или же пациент очень ослаблен, с отдаленными метастазами), колостомия проводится как паллиативная операция.
- После радикального удаления аноректального рака. При расположении опухоли в ампулярном и среднем отделах проводят экстирпацию прямой кишки вместе с ее сфинктером, и естественное опорожнение кишечника становится невозможным.
- Аноректальное недержание кала.
- Врожденные аномалии выходного отдела кишечника.
- Несостоятельность ранее наложенного анастомоза.
- Кишечная непроходимость. Колостома в данном случае накладывается в завершение первого этапа операции после устранения препятствия. По истечении некоторого времени она убирается.
- Травма кишечника.
- Кишечно-влагалищные или кишечно-пузырные свищи на время их лечения.
- Тяжелое течение язвенного колита или дивертикулита с кровотечением и перфорацией кишечника.
- Ранения промежности.
- Постлучевые проктосигмоидиты.
Виды колостом
Как уже говорилось, стома может быть
- Временной.
- Постоянной.
По локализаци и:
- Восходящая стома (асцендостома).
- Поперечная стома (трансверзостома).
- Нисходящая стома (десцендостома).
- Сигмостома.
По форме
- Двуствольная (петлевая) – в основном временная.
- Одноствольная (или концевая) – чаще постоянная.

Подготовка к операции
Колостомия – это почти всегда заключительная часть другой операции (устранение кишечной непроходимости, ампутации и экстирпации прямой кишки). Поэтому подготовка к операции – стандартная для всех операций на кишечнике. В случае планового вмешательства это:
- Колоноскопия.
- Ирригоскопия.
- Анализы крови и мочи.
- Биохимические показатели крови.
- Коагулограмма.
- Электрокардиограмма.
- Флюорография.
- Маркеры инфекционных заболеваний.
- Осмотр терапевта.
- Очищение кишечника с помощью очистительных клизм или осмотического лаважа кишечника.
В случаях тяжелого состояния пациента (анемия, истощение) проводится по возможности предоперационная подготовка – переливание крови, плазмы, белковых гидролизатов, восполнение потерь жидкости и электролитов.
Довольно часто наложение колостомы является исходом экстренных операций по поводу развившейся кишечной непроходимости. В этих случаях подготовка минимальна, необходимо как можно скорее устранить непроходимость. Если состояние пациента очень тяжелое, хирурги на первом этапе минимизируют вмешательство: накладывают колостому выше места обтурации, а основное вмешательство, направленное на устранение причины непроходимости, откладывают до стабилизации состояния пациента.
Формирование временной колостомы
Обычно как временная мера формируется двуствольная колостома (на брюшную стенку выводятся два конца кишки – приводящий и отводящий).

временная двуствольная колостома
Удобнее всего формировать колостому из поперечной или сигмовидной кишки, имеющих длинную брыжейку, их достаточно легко вывести в рану.
Разрез для выведения колостомы проводят отдельно от основного лапаротомического разреза.
Кожа и подкожный слой иссекается круговым разрезом. Крестообразно рассекается апоневроз. Разводятся мышцы. Рассекается париетальная брюшина, ее края подшиваются к апоневрозу. Таким образом создается тоннель для вывода кишки.
В брыжейке мобилизованной кишки делается отверстие, в него проводится резиновая трубка. Потягивая за концы трубки, хирург выводит петлю кишки в рану.
На место трубки вводится пластиковая или стеклянная палочка. Концы палочки укладываются на края раны, петля кишки как бы висит на ней. Петля кишки подшивается к париетальной брюшине.
Через 2-3 дня, когда париетальная и висцеральная брюшины срастутся, проводят разрез выведенной петли (прокалывают, затем проводят разрез электроножом). Длина разреза обычно составляет 5 см. Задняя неразрезанная стенка кишки образует так называемую «шпору» – перегородку, разделяющую проксимальное и дистальное колено стомы.
При правильно сформированной двуствольной колостоме все фекальные массы выводятся через приводящий конец наружу. Через дистальный (отводящий) конец кишки возможно выделение слизи, по нему можно вводить лекарственные препараты.
Закрытие временной колостомы
Закрытие временной колостомы проводят в сроки, индивидуальные для каждого пациента. Это может быть и несколько недель, и несколько месяцев. Зависит это от диагноза, прогноза, состояния самого больного.
Закрытие колостомы – это отдельная операция. Она может быть проведена несколькими способами:
- Петля кишки отделяется острым путем от кожи и других слоев брюшной стенки. Края дефекта кишки освежаются и дефект ушивается. Петлю кишки погружают в брюшную полость. Послойно ушивается брюшина и брюшная стенка.
- Стомированный участок кишки отделяется от кожи. На оба конца петли накладываются кишечные зажимы. Резецируется участок кишки со вскрытой петлей и накладывается анастомоз «конец в конец» или «конец в бок».
Постоянная колостома
Наиболее частая причина для установления постоянной колостомы – это рак нижнеампулярного и среднеампулярного отделов прямой кишки. При такой локализации опухоли провести операцию с сохранением анального сфинктера практически невозможно. При этом лечение по онкологическим критериям считается радикальным: максимально широко удаляется сама опухоль, регионарные лимфоузлы. Если нет отдаленных метастазов, пациент считается излеченным, но…ему предстоит жить без прямой кишки.
Поэтому от качества сформированной колостомы напрямую зависит качество жизни пациента.
Место формирования колостомы намечают заранее перед операцией. Обычно это середина отрезка, соединяющего пупок и гребень подвздошной кости слева. Кожа в этом месте должна быть ровная, без рубцов и деформаций, так как они могут помешать плотному прилеганию калоприемников. Делается метка в положении лежа, затем корректируется в положении стоя (у пациентов с выраженным подкожно-жировым слоем могут быть кожные складки).

Постоянная стома, как правило, одноствольная, то есть на брюшную стенку выводится только один конец кишки (проксимальный) для отведения кала.
На заключительном этапе операции ( , ) на месте разметки делается разрез кожи, подкожной клетчатки и прямой мышцы живота. Рассекается париетальная брюшина, по краям раны она сшивается с апоневрозом и мышцами.
Петля кишки выводится в рану, пересекается. Отводящий конец ушивается наглухо и погружается в брюшную полость. Проксимальный конец выводится в рану.
Возможно формирование двух видов колостом:
- Плоская – кишка подшивается к апоневрозу и париетальной брюшине, почти не выступает над поверхностью кожи.
- Выступающая – края кишки выводятся в рану на 2-3 см, стягиваются в виде «розочки» и подшиваются к брюшине, апоневрозу и коже.
Важно, чтобы разрез кожи и апоневроза не был слишком мал, кишка должна выводиться без натяжения и скручивания, выводимый конец кишки должен иметь хорошее кровоснабжение. При соблюдении всех этих условий минимизируется риск осложнений и нарушений функционирования колостомы в дальнейшем.
После операции, как жить с колостомой
 После наложения стомы необходимо некоторое время для приживления кишки. Поэтому несколько суток пациент получает только парентеральное питание. Разрешается пить жидкость через сутки.
После наложения стомы необходимо некоторое время для приживления кишки. Поэтому несколько суток пациент получает только парентеральное питание. Разрешается пить жидкость через сутки.
На 3-й день после операции разрешается принимать жидкую и полужидкую пищу.
После операции наложения колостомы пациент находится в стационаре от 10 до 14 дней. За это время его научат уходу за колостомой и пользованию калоприемниками.
Очень важна психологическая подготовка пациента еще до операции. Известие о том, что ему предстоит жить с противоестественным задним проходом, воспринимается очень тяжело. Из-за недостаточной информации и недостаточной психологической поддержки некоторые больные отказываются от такой операции, обрекая себя на гибель.
С колостомой можно жить долгое время. Современные калоприемники и средства по уходу за стомами позволяют вести нормальную полноценную жизнь.
Возможные осложнения после стомирования
- Некроз кишки. Развивается при нарушении ее кровоснабжения, если кишка во время операции плохо мобилизована и слишком натянута брыжейка, прошит кровеносный сосуд или она ущемляется в недостаточно широком разрезе апоневроза. При некрозе кишка синеет, затем чернеет. Устраняется некроз повторной операцией.
- Параколостомические абсцессы. Возникают при попадании инфекции. Кожа вокруг стомы краснеет и припухает, усиливается боль, повышается температура тела.
- Ретракция (западение) стомы. Также может возникнуть при нарушении техники операции (слишком сильное натяжение). Требует хирургической реконструкции.
- Эвагинация (выпадение) кишки.
- Стриктура колостомы. Может развиться постепенно в результате рубцевания окружающих стому тканей. Сужение выхода может осложниться кишечной непроходимостью.
- Раздражение, мокнутие кожи вокруг стомы, присоединение грибковой инфекции.
Уход за стомой
На адаптацию к стоме потребуется некоторое время (от нескольких месяцев до года).
Выведенная на кожу стенка кишки некоторое время после операции будет отечна. Постепенно она будет уменьшаться в размерах (стабилизруется за несколько недель). Слизистая оболочка выведенной кишки имеет красный цвет.
Дотрагивание до стомы во время ухода не причиняет боли и дискомфорта, так как слизистая оболочка почти не имеет чувствительной иннервации.
Первое время после операции каловые массы будут выделяться непрерывно. Постепенно можно добиться выделения их несколько раз в день.
Чем ниже по ходу кишечника расположена колостома, тем более оформленный кал будет выходить из нее.
При расположении колостомы на сигмовидной кишке возможно даже накапливание каловых масс и выделения их один раз в день по типу произвольного стула.
Видео: уход за колостомой
Калоприемники
Для сбора каловых масс из колостомы существуют калоприемники – одноразовые или многоразовые емкости с приспособлениями для крепления к телу.
Калоприемник представляет собой пластиковый пакет с клеящейся к телу основой.
Они бывают:

При смене калоприемника проводят туалет кожи вокруг стомического отверстия. После отклеивания адгезивной основы кожа промывается водой с детским мылом или специальным очищающим лосьоном и просушивается салфеткой (не ватой).
В клеящейся пластине нужно вырезать отверстие на 3-4 мм больше диаметра стомы, снять бумажную основу с пластины. На сухую кожу клеится пластина, начиная с нижнего края. Сама стома должна размещаться строго в центре отверстия. Для контроля используется зеркало. Необходимо следить, чтобы на коже не образовывались складки.
Стомный мешок присоединяется к кольцу пластины. Стомированные пациенты меняют мешок 1 или 2 раза в день.
Питание пациентов с колостомой
Особой диеты для стомированных больных нет. Пища должна быть разнообразной и богатой витаминами.

Основные правила для таких пациентов:
- Желательно принимать пищу в строго определенное время 3 раза в день.
- Основной объем пищи должен приходиться на утренние часы, менее плотный по объему обед и облегченный ужин.
- Пить достаточное количество жидкости (не менее 2 л).
- Пищу необходимо тщательно пережевывать.
Через несколько месяцев адаптации пациент сам научится определять свой рацион и подбирать те продукты, от которых у него не будет дискомфорта. Первое время желательно питаться продуктами, не содержащими шлаков (отварное мясо, рыба, манная и рисовая каши, картофельное пюре, макароны).
У людей со стомами, также как и у всех, могут быть запоры или поносы. Обычно усиливают перистальтику продукты сладкие, соленые, содержащие клетчатку (овощи, фрукты), черный хлеб, жиры, холодные продукты и напитки. Уменьшают перистальтику и задерживают стул слизистые супы, рис, белые сухари, творог, протертые каши, черный чай.
Следует избегать продуктов, вызывающих повышенное газообразование: бобовые, овощи и фрукты с кожурой, капуста, газированные напитки, сдоба, цельное молоко. Некоторые продукты при переваривании образуют неприятный запах, что очень важно при возможном непроизвольном выделении газов из стомы. Это яйца, лук, спаржа, редис, горох, некоторые сорта сыра, пиво.
Новые продукты в рацион следует вводить постепенно, отслеживая реакцию кишечника на каждый продукт.
Без рецепта врача возможно применение краткосрочными курсами:
- Активированного угля (при вздутии живота, для поглощения запахов) по 2-3 таблетки 4-6 раз в день.
- Пищеварительных ферментов (панкреатин, фестал) – при вздутии, урчании для улучшения процессов пищеварения.
Другие препараты без консультации с врачом применять не рекомендуется.
При появлении раздражения вокруг стомы кожу вокруг нее обрабатывают пастой Лассара, цинковой мазью или специальными мазями по уходу за кожей вокруг стомы.
Средства для стомированных пациентов
Кроме калоприемников современная медицинская индустрия выпускает различные средства для ухода за колостомой. Они призваны максимально улучшить качество жизни таким пациентам, обеспечить им чувство абсолютной полноценности в обществе.

- Пасты для придания герметичности соединения калоприемника с кожей (они заполняет малейшие неровности).
- Смазки с нейтрализатором запаха.
- Салфетки и лосьоны для очищения кожи вокруг стомы.
- Специальные заживляющие кремы и мази, применяемые при раздражениях кожи.
- Анальные тампоны и заглушки. Они применяются для закрытия стомы без калоприемника.
- Ирригационные системы.
Без калоприемника пациент может обходиться какое-то время (при принятии душа, посещения бассейна, во время секса). Некоторые пациенты, которые научились регулировать свой стул, также могут большую часть времени обходиться без приемника.
Существует также ирригационный способ очистки кишечника – 1 раз в сутки или через день делается очистительная клизма через стому. После этого стому можно закрыть тампоном и обходиться без калоприемника. При этом можно вести достаточно активный образ жизни практически без ограничений.
Реабилитация после колостомии
Через 2-3 месяца при отсутствии осложнений прооперированный пациент может возвратиться к привычной трудовой деятельности, если только она не связана с тяжелым физическим трудом.
Главный момент в реабилитации – это правильный психологический настрой и поддержка близких.
Пациенты со стомами ведут полноценную жизнь, посещают концерты, театры, занимаются сексом, женятся и рожают детей.
В крупных городах есть общества стомированных пациентов, где оказывают всяческую помощь и поддержку таким людям. Большую помощь в поиске информации оказывает интернет, очень важны отзывы пациентов, живущих с колостомой.
ЧТО ТАКОЕ СТОМА?
Стома -
это
искусственное отверстие (сообщение) между полостью кишечной трубки пациента и
окружающей средой.
Колостомия
- операция выведения ободочной кишки на
переднюю брюшную стенку с целью полного или частичного отведения кишечного
содержимого и предохранения ниже расположенных отделов от воздействия "каловой
струи".
Колостомы могут быть постоянными и временными.
ПОКАЗАНИЯ
К ФОРМИРОВАНИЮ КОЛОСТОМ:
невозможность восстановления непрерывности
толстой кишки после хирургического удаления дистальных отделов прямой кишки с
запирательным аппаратом по поводу заболеваний и травм;
необходимость
исключить неблагоприятное воздействие "каловой струи" на сформированный
дистальнее шов кишечной стенки или зону повреждения толстой кишки.
Пациент должен знать, что эта операция направлена на спасение его жизни. Тысячи больных перенесли подобную операцию и продолжают вести полноценную жизнь, многим в последствии возможно выполнение реконструктивных операций с восстановлением функции анального держания. Тревога больного по поводу последующей жизни с колостомой объяснима. Для достижения максимально возможного качества жизни пациенту необходимо побороть чувство ложного стыда, свободно осуждать все возникающие вопросы с медицинским персоналом.
ВЕДЕНИЕ
КОЛОСТОМЫ В РАННЕМ ПОСЛЕОПЕРАЦИОННОМ ПЕРИОДЕ.
Ежедневно меняются повязки
с салфетками пропитанными жидким вазелином. В последующем за стомой необходим
постоянный уход (обмывание водой, смена повязок) ежедневно и после каждого
стула. При благоприятном течении послеоперационного периода калоприемником
разрешают пользоваться через 2-3 месяца после операции.
ПЕРИКОЛОСТОМИЧЕСКИЕ ОСЛОЖНЕНИЯ И ИХ ЛЕЧЕНИЕ.
РАННИЕ
ОСЛОЖНЕНИЯ
Некроз выведенной кишки.
Причина
-
нарушение кровоснабжения кишечной стенки.
Необходимо оценить тяжесть
нарушения кровоснабжения, как правило зона некроза ограничивается глубиной от
уровня кожи до апоневроза.
Лечение:
Консервативное при отсутствии
клиники перитонита.. Применяют все средства улучшающие микроциркуляцию. Местно -
мази с гепарином. Общее - инфузионная терапия /реополиглюкин/, ГБО и т.д.
Кишечная непроходимость. Причиной могут быть технические погрешности при формировании стомы (перекрут выводимой петли кишки, заворот или ущемление петли тонкой кишки около колостомы). При отсутствии эффекта от консервативного лечения показана срочная операция направленная на устранение непроходимости.
Нагноение. Производится раскрытие гнойных затеков, их санация. Дальнейшее лечение осуществляется с использованием водорастворимых антисептических мазей.
ПОЗДНИЕ ОСЛОЖНЕНИЯ
Параколостомические кишечные и лигатурные свищи.
Консервативное
лечение, мазевые помязки, удаление отторгнувшихся лигатур.
Рубцовая
стриктура (сужение) стомы.
Последствием некроза выведенной кишки,
нагноения периколостомической клетчатки является рубцовая стриктура. Клинически
она проявляется при сужении стомы до 0,5 см в диаметре и менее. Для лечения
этого осложнения необходимо проводить пальцевое бужирование и обучить ему
больного. Бужирование можно выполнять через 2-3 недели после операции. В случаях
полного стенозирования стомы выполняется реконструктивная операция.
Параколостомическая грыжа
образуется при значительном
несоответствии диаметра выводимой кишки и формируемого отверстия брюшной стенки.
Чрезмерные рассечение апоневроза и мышц, физические нагрузки на переднюю брюшную
стенку, натуживание, кашель - приводят к формированию грыжевого мешка,
содержимым которого являются предлежащие петли тонкой кишки.
Лечение
хирургическое
- уменьшение дефекта брюшной стенки до размеров выведенной
кишки.
СОВЕТЫ КОЛОСТОМИРОВАННЫМ БОЛЬНЫМ
В первый год после
операции стул не всегда регулярный, бывает учащенным до 3-4 раз в сутки или с
задержкой более суток.
Регуляцией режима питания, диетой, умеренными
физическими нагрузками необходимо добиться выполнения следующих задач:
стул
должен быть регулярным - 1 или 2 раза в день;
кал должен быть оформленным (в
виде мягкой колбаски);
общее количество кала должно быть умеренным.
Безразличное отношение к питанию опасно тем, что кишечник не способен
переработать все съеденные продукты, опорожнение кишки происходит нерегулярно,
каловые массы приобретают неоформленный вид или становятся очень плотными.
Учащенный жидкий стул вызывает мокнутие кожи около стомы, мацерацию, а
длительные запоры способствуют формированию грыж живота после операции.
Принимайте пищу в строго определённые часы. Плотный завтрак, менее плотный
обед и лёгкий ужин способствуют утреннему стулу. Выпивая натощак (до утреннего
умывания) стакан охлажденной воды (кипяченой, "Боржоми") Вы вызываете усиление
работу кишечника, обычно через 30-50 мин начинается дефекация.
Усиливают
перистальтику и способствуют опорожнению кишечника: сахаристые вещества (сахар,
мёд, сладкие фрукты); вещества, богатые поваренной солью (соления, маринады,
копчёности); продукты с значительным содержанием растительной клетчатки (чёрный
хлеб, отруби, сырые фрукты и овощи); жиры, растительное масло, молоко, кефир,
фруктовая вода и соки, холодные блюда и напитки, мороженое.
Замедляют
перистальтику кишечника: сухари из белого хлеба, творог, слизистые супы, тёплые
протёртые супы и бульоны, рис, протёртые каши, кисели, крепкий чай, кофе, какао,
натуральное красное вино.
Существенного влияния на опорожнение кишечника не
оказывают паровое и рубленое мясо, рыба, яйца, измельчённые фрукты и овощи без
кожуры и косточек, макароны, вермишель, пшеничный хлеб.
Первые несколько
недель следует питаться бедной шлаками пищей (мясо, рыба, рис, вермишель, белые
сухари), чтобы отрегулировать работу кишечника.
Будьте осторожны с орехами,
шоколадом, мучными блюдами, копченостями. Ешьте их понемногу и тщательно жуйте.
Чем больше пищи принято, тем скорее наступает опорожнение кишечника. Жидкая
пища вызывает стул скорее, чем твёрдая. Грубая - быстрее, чем мягкая; горячая -
раньше, чем холодная. Рацион питания следует расширять постепенно, вводя в него
по одному новому продукту. Например, через неделю-две после выписки из больницы
можно вводить в меню жареную котлету, жареную рыбу, нежирную ветчину, докторскую
колбасу, а ещё через месяц-полтора можно добавить отбивную котлету, бифштекс из
свежей вырезки, жареную курицу. При этом Вы заметите, какой пищи следует
избегать, добиваясь наиболее удобной для Вас частоты стула и консистенции кала.
ПОНОС.
Если у Вас возник понос - возвращайтесь к пище, которую Вы
ели сразу после операции, т.е. бедной шлаками. Можно заварить ольховые шишки или
гранатовые корочки.
ЗАПОР.
Употребляйте больше жидкости,
фруктовый сок, варенье, фрукты и овощи. Овощи и фрукты назначаются в сыром и
вареном виде, особенно показаны морковь и свекла (пюре). Назначают кислые
молочные продукты, сливки, свежую сметану, сливочное и растительное масло,
рассыпчатые каши из гречневой и пшенной круп, хлеб пшеничный из муки грубого
помола или с добавлением пшеничных отрубей (хлеб "Здоровье"), сладкие блюда;
мясо готовят в вареном или запеченном виде, преимущественно куском.
Так как
сливы содержат органические кислоты, способствующие опорожнению кишечника, то
следует рекомендовать чернослив в любом виде, в том числе настой из чернослива,
пюре из сухофруктов.
Можно ежедневно употреблять настой из 24 плодов
чернослива, по 12 плодов и по? стакана настоя 2 раза в день. Важно соблюдать
правильный режим питания. Пища должна приниматься 5 раз в день, завтрак должен
быть достаточно объемным, содержать блюда из зерновых культур. Богатая пищевыми
волокнами диета назначается на длительное время.
Используйте сенну, кору
крушины, слабительный чай. В тяжёлых случаях поноса или запора немедленно
обращайтесь к врачу. Ни в коем случае не принимайте никаких медикаментов без
совета врача.
Повышенное газообразование в кишечнике. Интенсивность
газообразования зависит от содержания пищевых волокон в диете. При высоком
содержании грубых волокон (9,4 г) у лиц с жалобами на вздутие живота выделяется
в среднем 49,4 мл/ч газа, при умеренном содержании пищевых волокон (2,4 г) -
26,7 мл/ч, при употреблении жидкой химически определенной диеты (0 г пищевых
волокон) - всего 10,9 мл/ч. В физиологических условиях основным химическим
элементом кишечного газа является азот, при употреблении фасоли со свининой
количество выделяющегося газа возрастает более чем в 10 раз, значительно
увеличивается концентрация углекислого газа.
Исключаются из рациона
продукты, вызывающие повышенное газообразование (молоко, орехи, капуста, горох,
фасоль, щавель, шпинат и др.). Из фруктовых соков не рекомендуются яблочный,
виноградный.
Вздутие живота, метеоризм могут быть следствием заглатывания
воздуха. Во время еды жуйте с закрытым ртом и мало разговаривайте.
Путём
проб и наблюдений можно установить, какие продукты следует исключить из рациона,
чтобы добиться уменьшения количества газов в кишечнике.
Запаху из стомы
способствуют: бобы, горох, лук, чеснок, капуста, яйца, рыба, некоторые сорта
сыра, приправы и алкоголь.
РЕКОМЕНДУЕМЫЕ МЕДИКАМЕНТЫ ДЛЯ
РЕГУЛИРОВАНИЯ РАБОТЫ КИШЕЧНИКА.
Таблетки активированного угля
-
могут связывать запахи, уменьшать вздутие живота . Принимают внутрь от 2 до 4 раз
в день по 4-6 таблеток. Для усиления действия таблетки перед употреблением
рекомендуется размельчать. Целесообразно употреблять их курсами
продолжительностью 7-14 дней.
Фестал
- препарат на основе
пищеварительных ферментов. Он облегчает переваривание белков, жиров и углеводов,
что способствует их более полному усвоению. Применение Фестала приводит к
улучшению пищеварения, ликвидации чувства тяжести после еды, уменьшению
брожения, газообразования в кишечнике. Фестал принимают во время или после еды
по 1-2 драже. Драже следует проглатывать целиком, не разжевывая, и запивать
небольшим количеством воды.
ГИГИЕНА.
Принимайте ежедневно
тёплый душ (35-360С), мойте стому рукой или мягкой губкой, намыленной детским
мылом. После душа промокните стому марлей и осушите. Если не пользуетесь
калоприемниками на клеющей основе - смажьте вазелиновым маслом. От горячей воды
или от пересыхания стома может кровоточить. Чтобы остановить кровотечение,
промокните стому салфеткой и смажьте йодом, разведенным спиртом (1:3). При
раздражении чаще мойте стому, полностью удаляя кишечное содержимое, смазывайте
кожу вокруг стомы пастой Лассара, цинковой мазью. Конструкция мешочка -
калоприёмника должна соответствовать расположению и форме Вашей стомы. Опыт
показывает, калоприёмник не следует носить первые 1-3 месяца после операции,
чтобы не мешать формированию стомы.
Возникшие проблемы рекомендуется
обсуждать с оперировавшим хирургом. В некоторых городах (С. Петербург, Москва)
созданы ассоциации колостомированных больных, работают стома-кабинеты, врачом
стома-терапевтом тоже осуществляется консультация и индивидуальный подбор
калоприемника.