Стрептококк – это грамположительный микроорганизм, вызывающий группу инфекционных заболеваний, которые поражают в основном кожные покровы, дыхательную и мочеполовую системы. Данный возбудитель присутствует в любом здоровом организме и чаще обитает, никак не проявляя себя. Но стоит появиться провоцирующим факторам – он начинает атаку.
Причины и способы попадания инфекции
Источником заражения патогенных стрептококков является больной человек или здоровый носитель этих бактерий. Стрептококковая инфекция может передаваться несколькими путями:- аэрозольный или воздушно-капельный (при кашле, чихании, разговоре, поцелуях – с частичками слюны выделяются бактерии);
- контактно-бытовой (бактерии передаются при контактировании с предметами, посудой, бельём, которыми пользовался болеющий человек);
- половой (передача возбудителей происходит через половой акт);
- вертикальный (заражение возникает при беременности и родах от матери к ребенку).
Группы риска
Большой риск подхватить стрептококковую инфекцию у новорожденных, беременных, обожженных, раненых и послеоперационных больных. Иммунная система у них ослаблена и не способна противостоять патогенным агентам.
Помимо этого, вероятность заражения повышают такие факторы как:
- нездоровые привычки – курение, алкоголь, наркотики;
- длительный прием антибиотиков;
- посещение салонов красоты – маникюр, педикюр, пирсинг, набивание тату;
- гиповитаминоз;
- работа на загрязненных и вредных производствах.
Вред для организма
Стрептококки обладают патогенным свойством вырабатывать токсины и ферменты, которые проникая в кровь и лимфу способны вызывать воспалительный процесс в органах. Этот возбудитель производит следующие вещества:- эритрогенин – расширяет мелкие сосуды, провоцирует появление сыпи (при скарлатине);
- лейкоцидин – уничтожает лейкоциты, тем самым снижая иммунную систему;
- стрептолизин – обладает разрушительным эффектом на сердечные и кровяные клетки;
- некротоксин – вызывает некроз тканей при контакте с ними.
- патология эндокринной системы.
- ВИЧ-инфекция;
- переохлаждение;
- ОРЗ, ;
- порезы, травмы, ожоги горла, ротовой и носовой полости;
Стрептококки, обитающие в больничных стенах, считаются более опасными, так как они устойчивые к медицинским препаратам и тяжело поддаются лечению.
Классификация стрептококков
Патогенный стрептококк имеет несколько типов, каждый из которых обладает определенной областью поражения.
- Альфа-гемолитический стрептококк – является менее опасным микробом. Иногда вызывает воспаление в горле, но чаще проявляет себя бессимптомно.
- Бета-гемолитический стрептококк – патогенный возбудитель, поражающий кожу, дыхательные пути, мочеполовую систему.
- Негемолитический или гамма-стрептококк – безопасный представитель, не разрушающий клетки крови.
Возбудитель группы А – вызывают фарингит, тонзиллит, ангину, скарлатину, а также могут давать такие осложнения, как гломерулонефрит и ревматизм. Образуют гнойные процессы в органах.
Стрептококки группы В – у многих людей не вызывает побочных симптомов, однако при большом количестве их во влагалище женщины может начаться вульвовагинит, эндометрит и цистит. Передача возбудителя при беременности от матери к ребенку опасно развитием пневмонии, менингита или сепсиса у ребенка. У мужчин присутствие данного типа вызывает уретрит.
Стрептококки группы C и G – вызывают гемолиз клеток, провоцирует развитие сепсиса, гнойного артрита, инфекции мягких тканей.
Стрептококки группы D – помимо собственно D возбудителей, сюда также входят энтерококки. Они вызывают , гнойное воспаление брюшной полости.
Стрептококк пневмония – является причиной возникновения пневмонии, синусита, отита, менингита.
Симптомы
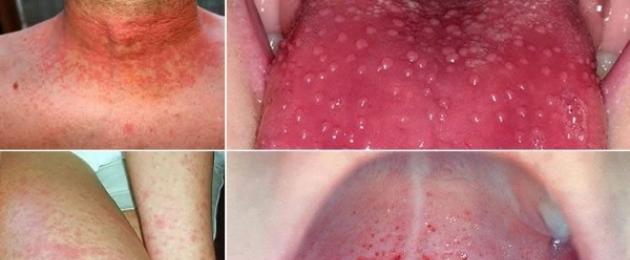
Симптоматика заболевания будет зависеть от вида возбудителя и места его локализации и размножения. Инкубационный период – от нескольких часов до 4-5 дней.Стрептококк, находящийся в горле – служит причиной таких заболеваний, как тонзиллит, фарингит, скарлатина. Клинически характеризуется следующими признаками:
- першение и боль в горле при глотании;
- появление налета на языке и миндалинах;
- кашель;
- боль в груди;
- лихорадка;
- высыпания на коже и языке малинового оттенка – при скарлатине.

Стрептококк в носу – может вызвать ринит, синусит, гайморит, а также стать причиной развития отита. Клиническая картина размножения стрептококка в носовой полости выглядит так:
- заложенность носа;
- гнойные выделения из носа;
- головные боли, особенно при наклонах тела;
- слабость, плохое самочувствие.
- покраснение – заметна явная граница между здоровыми и пораженными участками кожи;
- наличие пузырьков с гнойным содержимым;
- температура тела достигает 38-39°С;
- болезненность кожных покровов при прикосновении.
Стрептококк в гинекологии – часто является причиной эндометрита, вульвовагинита, эндоцервицита, цистита. Общая картина может проявляться следующими признаками:
- боль внизу живота;
- выделения из влагалища;
- увеличение матки;
- повышенная температура тела;
- боль или зуд при мочеиспускании.
- 1 стадия – проникновение возбудителя и развитие воспалительного очага.
- 2 стадия – распространение патогенных бактерий по всему организму.
- 3 стадия – иммунный ответ организма.
- 4 стадия – поражение внутренних органов.
Диагностические методы исследования
Для того чтобы выявить сам возбудитель и его тип, а также определить его устойчивость к антибактериальным препаратам, необходимы следующие лабораторные исследования:- бактериологический анализ с небных миндалин, с очагов поражения на коже, из влагалища, отделяемой мокроты;
- общий анализ крови и мочи;
- дополнительные способы обследования – электрокардиограмма, рентген легких, УЗД внутренних органов.
Принципы лечения
Медикаментозная терапия стрептококка должна быть комплексной, то есть она включает в себя несколько этапов:- Антибактериальная терапия – Ампициллин, Аугментин, Амоксицилин, Бензилпенициллин, Цефотаксим, Цефтриаксон, Доксициклин, Кларитомицин. Выбор препарата, дозировка и курс лечения решается лечащим врачом.
- Иммуностимуляторы – Иммудон, Лизобакт, Иммунал, аскорбиновая кислота.
- Пробиотики для восстановления работы кишечника после приема антибиотиков – Линекс, Бифидобактерин, Энтерожермина.
- Симптоматическое лечение – Фармазолин (при заложенности носа), ибупрофен (при высокой температуре).
- Витаминные комплексы.
Больной должен соблюдать постельный режим, питаться легкоусвояемой пищей и употреблять большое количество жидкости.

Народные средства
Применение народных методов может оказать эффект только в сочетании с медикаментозными средствами. При лечении стрептококковой инфекции доказали свое благоприятное действие такие средства:- Полоскания горла травяными настоями – , прополис.
- Абрикосы. Пюре из этого фрукта употреблять 3 раза в день, повреждения на кожных покровах также можно смазывать их мякотью.
- . Взять 50 г плодов на 500 мл воды и кипятить смесь 5 минут. Дать немного настояться и потреблять по 150-200 мл 2 раза в день.
- Лук, чеснок – природные средства против инфекции. Употреблять их лучше в сыром виде 1-2 раза в день.
- Хлорофиллипт. Можно использовать в виде спрея, масляного и спиртового раствора. Хорошо снимает воспаление с миндалин.
- Хмель. 10 г шишек залить 500 мл вскипяченной воды и остудить. Принимать по 100 мл натощак 3 раза в день.
Лечение народной медициной должно осуществляться строго после консультации врача.
Особенности клинической картины и методы лечения инфекции у новорожденных и детей
Серьезную опасность влекут стрептококковые инфекции для новорожденных и детей раннего возраста. Заражение плода происходит через околоплодную жидкость, родовые пути или грудное молоко. Проявление этой инфекции наблюдаются уже в первые часы после рождения.Если мама инфицирует малыша в период беременности – ребенок может родиться с менингитом или сепсисом. Сразу после рождения можно заметить кожные высыпания на теле, повышенную температуру, кровяные выделения из полости рта, кровоизлияния под кожей.
Тактику лечения подбирает врач, но соответственно в первую очередь необходимо начинать антибактериальную терапию.
Особенности протекания и лечения стрептококковой инфекции у беременных
Стрептококк может присутствовать в среде влагалища у женщин бессимптомно, но во время беременности организм ослабевает, иммунитет падает, и возбудитель уже проявляет себя с патологической стороны. Он вызывает цистит, эндометрит, цервицит, кольпит, послеродовой сепсис, гломерулонефрит, а что может привести к заражению плода.Механизмы развития стрептококковой инфекции. Стрептококковая Ангина. Рожа. Стрептококковая пневмония. Авторские технологии лечения стрептококковых инфекций
Используемая в нашем центре Программа лечения хронических инфекций дает возможность:Это достигается за счет применения:
- в короткие сроки подавить активность инфекционного процесса
- снизить дозы противоинфекционных препаратов и уменьшить токсический эффект этих препаратов на организм пациента
- эффективно восстановить иммунную защиту организма
- профилактировать рецидив инфекции
- технологий Криомодификации аутоплазмы способных удалить из организма токсические метаболиты микроорганизмов, медиаторы воспаления, циркулирующие иммунные комплексы
- методов Экстракорпоральной антибактериальной терапии , обеспечивающих доставку противоинфекционных препаратов непосредственно в очаг инфекции
- технологий Экстракорпоральной иммунофармакотерапии , работающих с клетками иммунной системы и позволяющих эффективно и на длительное время повысить противоинфекционный иммунитет
Стрептококки
Многие стрептококки входят в состав нормальной микрофлоры дыхательных, мочевых, половых путей и желудочно-кишечного тракта, но некоторые виды стрептококков имеют важное значение как возбудители стрептококковых инфекций человека. Стрептококки группы A (Streptococcus pyogenes) вызывают ангину – одну из самых распространенных среди детей школьного возраста инфекций, а также широко известные постинфекционные заболевания – ревматизм и острый гломерулонефрит. Стрептококки группы В (Streptococcus agalactiae) – основные возбудители таких инфекций, как – сепсис и менингит у новорожденных, послеродовой сепсис и эндометрит.
Энтерококки занимают важное место среди возбудителей инфекций мочевых путей, абсцессов брюшной полости, инфекционного эндокардита. Зеленящие стрептококки – основные возбудители инфекционного эндокардита.
Стрептококки представляют собой круглые или овальные грамположительные бактерии, образующие на жидких средах характерные цепочки. Большинство патогенных для человека видов стрептококков – факультативные анаэробы, но есть среди них и облигатные. Для культивирования стрептококков нужны селективные среды.
Классификация стрептококков
Единой классификации стрептококков нет. Врачи и клинические микробиологи пользуются двумя классификациями стрептококков – по типу гемолиза и по серологическим свойствам (классификация Лансфилд), а также общепринятыми названиями наряду с латинскими родовыми и видовыми.
В основе классификации Лансфилд лежат различия в структуре полисахаридных антигенов клеточной стенки, серогруппы стрептококков обозначаются в ней прописными латинскими буквами. Колонии многих патогенных для человека стрептококков на кровяном агаре окружены зоной полного гемолиза (так называемый β–гемолиз). Таких стрептококков называют β–гемолитическими. Почти все стрептококки групп А, В, С и G являются β–гемолитическими. Вокруг колоний α–гемолитических стрептококков образуется зона частичного гемолиза, нередко окрашенная в зеленоватый цвет. α–гемолитических стрептококков различают между собой по биохимическим свойствам. К ним принадлежат Streptococcus pneumoniae (пневмококк) – один из самых частых возбудителей пневмонии, менингита и ряда других инфекций и зеленящие стрептококки. Зеленящие стрептококки входят в состав микрофлоры полости рта и вызывают у человека подострый инфекционный эндокардит. Стрептококков, которые на кровяном агаре гемолиза не дают, называют γ–гемолитическими. Основные патогенные для человека стрептококки перечислены в табл. 1.
Энтерококки, ранее относимые к стрептококкам группы D, на основании строения ДНК выделены в особый род. Соответственно изменены и их названия. Так, Streptococcus faecalis теперь называется Enterococcus faecalis, Streptococcus faecium – Enterococcus faecium.
Таблица 1 . Патогенные стрептококки
| Группы Лансфилд | Характерные представители | Тип гемолиза | Характерные нозологические формы |
| A | Streptococcus pyogenes | β | Ангина, импетиго, рожа, скарлатина |
| B | Streptococcus agalactiae | β | Сепсис и менингит у новорожденных, послеродовой сепсис, инфекции мочевых путей, диабетическая стопа, Инфекционный эндокардит |
| C | Streptococcus equi | β | |
| D | Энтерококки: Enterococcus faecalis, Стрептококки: Streptococcus bovis | γ | Инфекции мочевых путей, раневые инфекции, Инфекционный эндокардит |
| γ | Инфекционный эндокардит | ||
| G | Streptococcus canis | β | Рожа, Инфекционный эндокардит |
| Негруппируемые | Зеленящие стрептококки: Streptococcus mutans, Streptococcus sanguis | α | Инфекционный эндокардит, периодонтит, абсцесс головного мозга |
| Комплекс Streptococcus intermedius: Streptococcus intermedius | β, α | Абсцесс головного мозга, абсцессы брюшной полости | |
| Пептострептококки: Peptostreptococcus magnus | γ | Синуситы, пневмония, эмпиема плевры, абсцесс головного мозга, абсцесс печени |
Стрептококки группы А
Эта группа стрептококков включает всего один вид – Streptococcus pyogenes. Как явствует из названия бактерии, эта группа стрептококков вызывает гнойные инфекции. Кроме того, Streptococcus pyogenes является единственным виновником постинфекционных заболеваний – ревматизма и острого гломерулонефрита.
Патогенез инфекций, вызываемых стрептококками группы A
Поверхностные структуры стрептококков группы А и вырабатываемые этими стрептококками экзотоксины и ферменты играют важную роль как в патогенезе стрептококковой инфекции, так и в развитии иммунного ответа макроорганизма. Клеточная стенка стрептококков этой группы содержит групповой полисахаридный антиген А, экстрагируемый кислотами. По реакции таких экстрактов с группоспецифическими антителами судят о принадлежности выделенных штаммов к виду Streptococcus pyogenes. Основной поверхностный антиген стрептококков группы А – белок М. Молекулы белка М укреплены в клеточной стенке стрептококка и образуют на ней нитевидные выросты. Известно более 80 вариантов этого белка, каждый из которых свойственен определенному серотипу стрептококков, то есть служит типоспецифическим антигеном. Варианты отличаются друг от друга последовательностью аминокислот в дистальной (N–концевой) части молекулы; проксимальная часть молекулы мало подвержена изменениям. Белок М обеспечивает устойчивость стрептококков группы А к фагоцитозу в крови человека. Очевидно, он связывает фибриноген, тем самым препятствуя активации комплемента и опсонизации фрагментами комплемента стрептококков. Антитела к белку М устраняют устойчивость стрептококков группы А к фагоцитозу. После стрептококковой инфекции вырабатывается типоспецифический иммунитет; он защищает человека только от штаммов Streptococcus pyogenes того же серотипа стрептококков, к которому принадлежал возбудитель перенесенной им инфекции. Стрептококки группы А имеют различной толщины полисахаридную капсулу, состоящую из гиалуроновой кислоты. Штаммы стрептококков с хорошо выраженной капсулой образуют слизистые колонии. Капсула тоже играет важную роль в защите стрептококков группы А от захвата и уничтожения фагоцитами. В отличие от белка М, она обладает слабыми иммуногенными свойствами, по–видимому, из–за структурного сходства гиалуроновых кислот бактерий и млекопитающих. Антитела к ней существенной роли в иммунитете не играют.
Вырабатываемые стрептококками группы А экзотоксины и ферменты оказывают местное и системное токсическое действие и способствуют распространению инфекции в организме. К экзотоксинам и ферментам, вырабатываемым стрептококками группы A относятся стрептолизины S и О, повреждающие клеточные мембраны и вызывающие гемолиз, стрептокиназа, дезоксирибонуклеазы, протеазы и эритрогенный токсин типов А, В и С (он же пирогенный экзотоксин). Действием эритрогенного токсина стрептококков обусловлена сыпь при скарлатине. Недавно установлено, что продуцирующие этот токсин штаммы Streptococcus pyogenes вызывают особенно тяжелые инфекции, в том числе некротический фасциит и стрептококковый токсический шок. Ко многим из экзотоксинов и ферментов стрептококков вырабатываются антитела; их наличие свидетельствует о недавно перенесенной стрептококковой инфекции. К определению титра этих антител прибегают при подозрении на ревматизм и острый гломерулонефрит.
Стрептококковая Ангина
Стрептококковая ангина встречается в любом возрасте, но наиболее распространена среди детей, где на долю стрептококковой ангины приходится 20–40% всех ангин. У детей младше 3 лет ангина бывает редко, а стрептококковая инфекция сопровождается лихорадкой, недомоганием и увеличением лимфоузлов без поражения небных миндалин. Источником инфекции является больной или носитель; заражение обычно происходит воздушно–капельным путем. Известны и другие пути передачи стрептококков, например, алиментарный (описаны эпидемические вспышки).
Инкубационный период стрептококковой ангины составляет 1–4 сут. Клиническая картина стрептококковой ангины включает боль в горле, лихорадку, озноб, недомогание, иногда боль в животе и рвоту, особенно у детей. Симптомы стрептококковой ангины достаточно разнообразны: от неприятных ощущений в горле и субфебрильной температуры до высокой лихорадки и резкой боли в горле с выраженной гиперемией и отеком слизистой, и гнойными налетами на задней стенке глотки и небных миндалинах. Обычно увеличиваются и становятся болезненными шейные лимфоузлы.
Дифференциальный диагноз должен включать ангины и фарингиты иной этиологии – как бактериальные, так и вирусные. В частности, налеты на небных миндалинах нередко появляются при аденовирусной инфекции и инфекционном мононуклеозе. Сходные изменения в зеве дает дифтерия. Ангину, часто в сочетании со скарлатиноподобной сыпью, вызывает Arcanobacterium haemolyticum (устаревшее название – Corynebacterium haemolyticum). При фарингитах, вызванных вирусами Коксаки и гриппа, микоплазмами и гонококками, а также во время острой лихорадочной фазы ВИЧ–инфекции гнойных налетов на небных миндалинах обычно не бывает. Так как клиническая картина стрептококковой ангины разнообразна и не имеет свойственных только ей особенностей, поставить диагноз по одним клиническим данным невозможно.
Самый чувствительный и специфичный метод диагностики стрептококковой ангины, позволяющий поставить окончательный диагноз, – посев мазка из зева. Мазок берут стерильным тампоном, с некоторым нажимом проводя по дужкам обеих небных миндалин. Полезным дополнением к посеву мазка служат экспресс–анализы на антигены стрептококков. Для этого продаются два вида диагностических наборов, основанных на латекс–агглютинации и ИФА. Специфичность экспресс–диагностики превышает 95%, что при положительном результате позволяет подтвердить диагноз без посева. Однако чувствительность экспресс–диагностики невысока (от 55 до 90%), поэтому при отрицательном результате подтвердить или отвергнуть диагноз стрептококковой ангины можно только с помощью посева.
Неосложненная стрептококковая ангина длится 3–5 сут. Лечение существенно не влияет на продолжительность стрептококковой ангины. Главная цель лечения – предупредить гнойные осложнения и ревматизм. Для последнего необходимо искоренить стрептококки из слизистой зева, для чего однократно вводят бензатинбензилпенициллин в/м или в течение 10 сут принимают феноксиметилпенициллин внутрь. При аллергии к пенициллинам их заменяют эритромицином. При частых стрептококковых инфекциях у данного больного или у членов его семьи, а также при высоком риске ревматизма (например, если в населенном пункте, где живет больной, в последнее время участились случаи ревматизма) после лечения целесообразно повторить посев мазка из зева.
Благодаря широкому применению антибиотиков гнойные осложнения стрептококковой ангины сейчас встречаются редко. Эти осложнения развиваются в результате непосредственного распространения инфекции со слизистой глотки на более глубокие ткани либо гематогенной или лимфогенной диссеминации. Возможны шейный лимфаденит, перитонзиллярный и заглоточный абсцессы, синуситы, средний отит, менингит, сепсис, инфекционный эндокардит и пневмония. Перитонзиллярный абсцесс следует заподозрить при необычно тяжелом состоянии больного, затяжном течении ангины, жалобах на боль в горле в сочетании с высокой лихорадкой и интоксикацией.
Носительство стрептококков
При массовых обследованиях (посевы мазков из зева) среди некоторых групп населения обнаруживается до 20% носителей стрептококков группы А. Относительно того, надо ли лечить носителей стрептококков, в том числе – надо ли продолжать лечение в случае носительства после перенесенной ангины, официальных рекомендаций нет. Общепризнано, что не стоит лечить носителя стрептококков, уже получившего десятидневный курс феноксиметилпенициллина, если у него нет рецидива ангины. Исследования показывают, что при носительстве стрептококков риск возникновения ревматизма и передачи возбудителя здоровым лицам существенно ниже, чем при ангине, поэтому попытки активного искоренения носительства стрептококков в большинстве случаев не оправданы. Однако иногда носители стрептококков становятся причинами эпидемических вспышек стрептококковой инфекции (обусловленных алиментарным заражением или больничных – в родильных домах). Поэтому носителей стрептококков, которые могут распространить инфекцию при исполнении профессиональных обязанностей, лечить необходимо. Описано носительство стрептококков группы А в носоглотке, на коже, во влагалище и в прямой кишке. При носительстве стрептококков в носоглотке назначают рифампицин с феноксиметилпенициллином; при носительстве в прямой кишке к ним добавляют ванкомицин. Опыт применения любых схем антибиотикотерапии с целью искоренения носительства невелик.
Скарлатина
Клиническая картина скарлатины обычно складывается из ангины (реже – иной стрептококковой инфекции) и характерной сыпи. Сыпь обусловлена эритрогенным токсином одного из трех типов – А, В или С, продуцируемым стрептококками. Раньше считалось, что скарлатина возникает при заражении токсигенными штаммами Streptococcus pyogenes лиц, у которых отсутствуют токсиннейтрализующие антитела. Восприимчивость к скарлатине оценивали с помощью реакции Дик: внутрикожное введение эритрогенного токсина у восприимчивых лиц вызывает покраснение в месте инъекции; при наличии токсиннейтрализующих антител покраснение не возникает. Впоследствии было показано, что скарлатинозная сыпь может быть обусловлена аллергической реакцией, что предполагает предшествующую сенсибилизацию эритрогенным токсином. По неясным причинам заболеваемость скарлатиной в последние годы уменьшилась, хотя токсигенные штаммы Streptococcus pyogenes по–прежнему широко распространены среди населения.
Для скарлатины характерны те же жалобы, что и для ангины. Сыпь обычно появляется на 1–2–е сутки болезни на верхней половине туловища и затем распространяется на конечности. Подошвы и ладони остаются свободными от высыпаний. Сыпь мелкоточечная, состоит из крошечных папул, поэтому кожа на ощупь напоминает наждачную бумагу. Кроме того, отмечаются бледность носогубного треугольника, земляничный язык (обложенный язык с выступающими красными сосочками, позже налет с языка сходит), яркая сыпь в кожных складках в виде линий – симптом Пастиа . Через 6–9 сут сыпь разрешается, а несколько позже возникает шелушение ладоней и стоп. Дифференциальный диагноз должен включать другие заболевания, которые сопровождаются лихорадкой и сыпью: корь, вирусные инфекции, болезнь Кавасаки, токсический шок, аллергические реакции (в частности, лекарственную сыпь).
Инфекции кожи и мягких тканей, вызванные стрептококками
Стрептококки группы А (и иногда – другие виды стрептококков) вызывают разнообразные инфекции кожи, подкожной клетчатки, мышц и фасций. Классификация этих инфекций отталкивается от типа пораженной ткани и носит весьма условный характер, поскольку на практике часто встречаются их перекрестные формы. Знание классификации и знакомство с классическими формами этих инфекций помогает оценить глубину поражения тканей, прогнозировать течение и исход заболевания, предсказать необходимость хирургического вмешательства и интенсивной терапии.
Импетиго
Импетиго – поверхностная инфекция кожи, которую вызывают Streptococcus pyogenes, а иногда и другие виды стрептококков или Staphylococcus aureus. Болеют импетиго в основном дети младшего возраста. Оно чаще встречается в теплое время года и более распространено в тропическом и субтропическом климате. Особенно подвержены импетиго дети, живущие в антисанитарных условиях. В проспективных исследованиях установлено, что заболеванию предшествует обсеменение неповрежденной кожи стрептококками группы А. Проникновению возбудителя в кожу способствуют микротравмы (царапины, укусы насекомых). Таким образом, соблюдение личной гигиены – лучшее средство профилактики импетиго. Высыпания располагаются на лице, особенно вокруг рта и носа, и ногах, реже на других участках кожи. Сначала они имеют вид красных папул, которые быстро превращаются в пустулы или везикулы, а затем вскрываются и подсыхают с образованием характерных корок золотисто–желтого цвета. Высыпания безболезненны и не сопровождаются нарушением общего состояния. Температура остается нормальной. Наличие лихорадки заставляет усомниться в правильности диагноза и исключить распространение инфекции на глубжележащие ткани.
При типичной клинической картине импетиго диагноз нетруден. При посеве содержимого пустул и везикул обычно обнаруживают Streptococcus pyogenes и Staphylococcus aureus. Однако проспективные исследования показали, что стафилококки почти всегда появляются на коже позже стрептококков, что, по–видимому, означает суперинфекцию. Раньше почти все случаи импетиго излечивались пенициллинами, несмотря на устойчивость к ним большинства штаммов Staphylococcus aureus, и это рассматривали как доказательство стрептококковой этиологии заболевания. Более поздние исследования свидетельствуют о частой неэффективности пенициллинов при импетиго и отводят значительную роль в его этиологии Staphylococcus aureus. Буллезное импетиго представляет собой особую форму инфекции, вызванной Staphylococcus aureus. Для него характерны крупные пузыри, при вскрытии и подсыхании которых образуются тонкие, напоминающие бумагу корки, не похожие на толстые золотисто–желтые корки при стрептококковом импетиго. Кроме того, дифференциальный диагноз при импетиго должен включать герпес лица и полости рта, ветряную оспу и опоясывающий лишай. Для всех этих болезней характерна положительная проба Цанка – в соскобе со дна везикул находят гигантские многоядерные клетки. В трудных диагностических случаях прибегают к посеву содержимого везикул и выделению из него вирусов в культуре клеток.
Импетиго лечат антибиотиками, активными в отношении Staphylococcus aureus и Streptococcus pyogenes, – диклоксациллином (внутрь), цефалексином (внутрь), мупироцином (мазь). Если стафилококковая этиология исключена, достаточно эффективны более дешевые феноксиметилпенициллин и эритромицин. В отличие от ангины импетиго не бывает причиной развития ревматизма, однако острый постстрептококковый гломерулонефрит вполне возможен. По–видимому, это объясняется тем, что ангину и импетиго вызывают разные серотипы Streptococcus pyogenes. Кроме того, полагают, что иммунный ответ, влекущий за собой развитие ревматизма, возникает только при поражении стрептококками ротоглотки.
Рожа
Проникновение стрептококков в кожу приводит к поражению кожи и подкожной клетчатки, то есть к развитию рожи или флегмоны . Воротами инфекции служат травмы кожи, операционные раны, укусы насекомых, хотя их обнаруживают далеко не всегда.
Для рожи характерны яркая гиперемия, отечность и четкие границы пораженного участка кожи. Кожа горяча на ощупь, болезненна, выглядит блестящей и припухшей, нередко напоминая апельсиновую корку (по–видимому, из–за поражения поверхностных лимфатических сосудов). На 2–3–и сутки болезни могут появиться вялые пузыри (буллезная форма рожи). Характерные изменения кожи развиваются за несколько часов и сопровождаются лихорадкой и ознобом. Рожа чаще всего поражает ноги и щеки (возникнув на одной щеке, рожа по переносице распространяется на другую). Она нередко рецидивирует на одном и том же месте (иногда спустя годы).
Описанная выше классическая форма рожи почти всегда бывает вызвана стрептококками группы А. Однако клиническая картина не во всех случаях столь характерна, чтобы сразу поставить диагноз. Очаг рожи может иметь нетипичную локализацию, быть относительно слабо гиперемированным и лишенным четких границ или не сопровождаться нарушением общего состояния. В таких случаях для эмпирической терапии используют антимикробные препараты широкого спектра действия, активные в отношении Staphylococcus aureus, который вызывает флегмону с подобной клинической картиной.
Рожа часто развивается на фоне лимфостаза – на месте перенесенной рожи, на руке со стороны радикальной мастэктомии, на ноге – после тромбоза глубоких вен, при хроническом лимфостазе или после взятия участка подкожной вены для коронарного шунтирования. Ворота инфекции могут располагаться на некотором расстоянии от очага поражения. Так, у многих больных, перенесших коронарное шунтирование, рецидивы рожи прекращаются только после излечения дерматофитии стоп. Очевидно, стрептококки вызывают инфекцию на месте удаленного участка подкожной вены, проникая в организм через дефекты кожи в межпальцевых промежутках. Стрептококковая инфекция нередко осложняет операционные раны. Streptococcus pyogenes относится к тем немногим возбудителям, которые вызывают раневую инфекцию в первые 24 ч после операции. Стрептококковая инфекция быстро распространяется и поражает как кожу и подкожную клетчатку, так и более глубокие ткани. Характерен жидкий раневой экссудат. И рожа, и стрептококковая раневая инфекция могут сопровождаться лимфангиитом: на коже появляются красные полосы, идущие в проксимальном направлении от очага инфекции по ходу поверхностных лимфатических сосудов.
Глубокие стрептококковые инфекции мягких тканей
Некротический фасциит
Некротический фасциит поражает поверхностную и глубокую фасции и может возникнуть как на туловище, так и на конечностях. Воротами инфекции для стрептококков служат травмы кожи (часто небольшие) или слизистой кишечника (при хирургических вмешательствах на брюшной полости, аппендикулярном абсцессе, дивертикулите). Найти их удается не всегда. Нередко ворота инфекции располагаются на некотором расстоянии от очага некротического фасциита. Например, проникновение стрептококков через мелкую травму кисти может привести к развитию некротического фасциита в области надплечья или груди. Некротический фасциит, возникающий при повреждении слизистой кишечника, обычно обусловлен смешанной микрофлорой, включающей облигатных (Bacteroides fragilis, пептострептококки) и факультативных (грамотрицательные палочки) анаэробов. В остальных случаях его возбудителем служит Streptococcus pyogenes, один или в сочетании с другими бактериями (чаще всего со Staphylococcus aureus). В целом, стрептококки группы А обнаруживаются при некротическом фасциите у 60% больных.
Некротический фасциит обычно начинается остро – резкой болью в пораженной области, недомоганием, лихорадкой, ознобом, интоксикацией. При физикальном исследовании, особенно в начале заболевания, обнаруживается лишь легкая гиперемия кожи на месте поражения. Однако больной жалуется на сильную боль, а при пальпации отмечается резкая болезненность (для рожи, напротив, характерна яркая гиперемия, а боль и болезненность при пальпации выражены незначительно). Заболевание быстро, нередко за считанные часы, прогрессирует, очаг поражения увеличивается в размерах, симптоматика нарастает, кожа приобретает темно–красный или синеватый цвет и отекает. Резкая болезненность пораженной области может смениться потерей чувствительности, что объясняется гибелью кожных нервов. При подозрении на некротический фасциит показано хирургическое вмешательство с ревизией фасций и мышц. При некротическом фасциите поверхностная и глубокая фасция некротизированы и покрыты слоем экссудата, мышечная ткань не поражена. Для спасения жизни больного необходимы широкое иссечение и дренирование. Антимикробная терапия (табл. 2) играет при этом заболевании вспомогательную роль.
Стрептококки группы А иногда вызывают гнойное воспаление скелетных мышц, почти не затрагивающее окружающих фасций и кожи, – стрептококковый миозит (однако возбудителями подобных инфекций чаще служат стафилококки). Стрептококковый миозит обычно имеет подострое течение, но возможна и молниеносная форма, сопровождающаяся тяжелой интоксикацией, сепсисом, высокой летальностью. Молниеносная форма стрептококкового миозита и некротический фасциит, по–видимому, представляют собой один и тот же патологический процесс. Разница заключается в том, поражены или не поражены мышцы. При стрептококковом миозите, как правило, требуется хирургическое вмешательство – для оценки распространенности инфекции, иссечения пораженных тканей, дренирования. Кроме того, назначают высокие дозы бензилпенициллина в/в (табл. 2).
Лечение инфекций, вызванных Стрептококками группы A
Таблица 2 . Лечение инфекций, вызванных Streptococcus pyogenes
| Инфекция | Лечение а |
| Ангина | Бензатинбензилпенициллин, 1,2 млн ед в/м однократно, или феноксиметилпенициллин, 250 мг внутрь 4 раза в сутки в течение 10 сут (детям с весом |
| Импетиго | То же, что при ангине |
| Рожа, флегмона | В тяжелых случаях: бензилпенициллин, 1-2 млн ед в/в каждые 4 ч. В легких и среднетяжелых случаях: прокаинбензилпенициллин, 1,2 млн ед в/м 2 раза в сутки |
| Некротический фасциит, стрептококковый миозит | Хирургическая обработка + бензилпенициллин, 2-4 млн ед в/в каждые 4 ч |
| Пневмония, эмпиема плевры | Бензилпенициллин, 2-4 млн ед в/в каждые 4 ч, + дренирование плевральной полости |
а При аллергии к пенициллинам феноксиметилпенициллин заменяют эритромицином (10 мг/кг внутрь 4 раза в сутки, максимальная разовая доза – 250 мг), пенициллины для парентерального введения – цефалоспоринами первого поколения или ванкомицином. Цефалоспорины противопоказаны, если аллергия к пенициллинам проявлялась реакциями немедленного типа, то есть анафилактическим шоком и крапивницей, или другими угрожающими жизни состояниями, в том числе лихорадкой с сыпью.
Стрептококковая Пневмония и эмпиема плевры
Стрептококки группы А иногда служат возбудителями внебольничной пневмонии.
Заболевание может начаться внезапно или постепенно. Характерные симптомы – боль в груди, усиливающаяся при дыхании, лихорадка, озноб, одышка, кашель (обычно несильный). У половины больных появляется плевральный выпот. В отличие от стерильного выпота при пневмококковой пневмонии, выпот при Стрептококковой пневмонии почти всегда гнойный. Эмпиему плевры почти с самого начала удается выявить рентгенологически. Количество гноя в плевральной полости быстро нарастает. Поскольку выпот при Стрептококковой эмпиеме может очень быстро осумковаться, немедленно приступают к установке дренажей. В противном случае развиваются плевральные спайки, для удаления которых необходима торакотомия.
Бактериемия, послеродовой сепсис, стрептококковый токсический шок
Бактериемия – это последствие местной стрептококковой инфекции. Она редко встречается при ангине, время от времени – при роже и пневмонии, относительно часто – при некротическом фасциите. Если явный очаг инфекции отсутствует, следует исключить инфекционный эндокардит, абсцессы, остеомиелит. Бактериемия влечет за собой образование вторичных очагов инфекции – эндокардита, менингита, гнойного артрита, остеомиелита, перитонита, абсцессов брюшной полости и забрюшинного пространства.
Стрептококки группы А иногда вызывают послеродовые инфекции, в основном эндометрит и сепсис. До появления антибиотиков они были основными возбудителями послеродового сепсиса, сейчас это место заняли стрептококки группы В. Причиной вспышек стрептококковой инфекции в родильных домах нередко служат носители стрептококков, присутствующие при родах (носительство стрептококков может иметь любую локализацию – кожа, носоглотка, прямая кишка, влагалище).
Таблица 3 . Диагностические критерии стрептококкового токсического шока а
- Выделение при посеве Streptococcus pyogenes
- Из жидкостей и тканей, в норме стерильных (кровь, СМЖ, плевральная и перитонеальная жидкость, биопсийный материал, операционные раны)
- С кожи и слизистых, имеющих нормальную микрофлору (зев, влагалище, мокрота, элементы сыпи)
- Признаки нарушения жизненно важных функций
- Артериальная гипотония: систолическое АД плюс Два или более из следующих критериев:
- Поражение почек: креатинин сыворотки > 177 мкмоль/л (> 2 мг%) у взрослых или по крайней мере вдвое превышающий возрастную норму; у больных с заболеваниями почек – повышение уровня по крайней мере в два раза по сравнению с исходным
- Нарушения гемостаза: количество тромбоцитов Поражение печени: активность АлАТ, АсАТ и уровень общего билирубина по крайней мере вдвое выше возрастных норм; у больных с заболеваниями печени –повышение этих показателей по крайней мере в два раза по сравнению с исходными значениями
- РДСВ (внезапное появление двустороннего обширного затемнения легочных полей и гипоксемии в отсутствие сердечной недостаточности), либо повышение проницаемости капилляров (быстро развившиеся отеки), либо выпот в плевральной или брюшной полости в сочетании с гипоальбуминемией
- Генерализованная пятнистая сыпь, возможно с шелушением
- Некроз мягких тканей, в том числе некротический фасциит и миозит, либо гангрена
а Если заболевание отвечает критериям IA, IIА и IIБ, диагноз стрептококкового токсического шока рассматривается как окончательный. Если заболевание отвечает критериям IБ, IIА и IIБ и отсутствуют иные причины, диагноз стрептококкового токсического шока рассматривается как предварительный. Working Group on Severe Streptococcal Infections, 1993.
С конца 80–х гг. появились сообщения о шоке и полиорганной недостаточности при инфекциях, вызванных стрептококками группы А. Этот синдром напоминал токсический шок и получил название стрептококковый токсический шок . В 1993 г. рабочей группой врачей, микробиологов и эпидемиологов совместно с Центром по контролю заболеваемости США были сформулированы диагностические критерии стрептококкового токсического шока (табл. 3). Для заболевания характерны лихорадка, артериальная гипотония, поражение почек и дыхательные нарушения. Иногда бывают различные высыпания на коже. Отмечаются сдвиг лейкоцитарной формулы влево, гипокальциемия, гипоальбуминемия, а также (на 2–3–и сутки заболевания) тромбоцитопения. В отличие от токсического шока стафилококковой этиологии стрептококковый токсический шок в большинстве случаев сопровождается бактериемией. Чаще всего стрептококковый токсический шок развивается при инфекциях мягких тканей (некротическом фасциите, стрептококковом миозите, роже), но встречается и при пневмонии, перитоните, остеомиелите, метрите. Летальность достигает 30%. Причинами смерти обычно бывают шок и дыхательная недостаточность. Поскольку стрептококковый токсический шок прогрессирует быстро, крайне важна ранняя диагностика. Больные нуждаются в интенсивной терапии – ИВЛ, сосудосуживающих средствах, инфузионной и антимикробной терапии, а в случае некротического фасциита еще и в хирургическом вмешательстве. Причины развития стрептококкового токсического шока неизвестны. В самых первых исследованиях у больных находили штаммы Streptococcus pyogenes, продуцирующие эритрогенный токсин типа А; в более поздних, особенно в европейских, – штаммы стрептококков, продуцирующие эритрогенный токсин типов В или С.
Учитывая возможную роль экзотоксинов в патогенезе стрептококкового токсического шока, многие специалисты рекомендуют лечить его клиндамицином, который, подавляя синтез белков, быстрее останавливает продукцию экзотоксинов, чем пенициллины, подавляющие синтез клеточной стенки. Действительно, у мышей с экспериментальным стрептококковым миозитом при лечении клиндамицином выживаемость была выше, чем при лечении пенициллинами. Сравнительные клинические испытания клиндамицина и пенициллинов при стрептококковом токсическом шоке не проводились.
Поскольку при изготовлении нормального иммуноглобулина для в/в введения используется кровь многих доноров, полагают, что он содержит антитела, нейтрализующие стрептококковые токсины. Поэтому родилась идея использовать этот препарат при стрептококковом токсическом шоке. Имеются отдельные сообщения о его эффективности, но контролируемые испытания пока не проводились.
Стрептококки групп С и G
Стрептококки групп С и G относятся к β–гемолитическим и иногда вызывают у человека те же заболевания, что и стрептококки группы А (ангину, пневмонию, рожу, другие инфекции мягких тканей, гнойный артрит, инфекционный эндокардит, сепсис). Сепсис, вызванный стрептококками групп С и G, в основном встречается у страдающих хроническими заболеваниями и у пожилых. В отсутствие явного очага инфекции следует в первую очередь исключить инфекционный эндокардит. Гнойный артрит, вызванный стрептококками этих групп, возникает как осложнение инфекционного эндокардита или как самостоятельное заболевание. При нем часто поражается несколько суставов. Лечится он с трудом, нередко требуя многократных пункций сустава или хирургического дренирования. Пенициллины, которые являются препаратами выбора при инфекциях, вызванных стрептококками групп С и G, эффективны далеко не у всех больных. При инфекционном эндокардите и гнойном артрите их рекомендуется сочетать с гентамицином (при нормальной функции почек – 1 мг/кг в/в или в/м каждые 8 ч).
Стрептококки группы В
Стрептококки группы В были впервые идентифицированы как возбудители мастита у коров. Позже выяснилось, что они являются одними из основных возбудителей сепсиса и менингита у новорожденных. У взрослых они часто вызывают послеродовой сепсис и время от времени – другие тяжелые инфекции. Группа представлена одним видом – Streptococcus agalactiae. Клеточная стенка этих стрептококков содержит групповой полисахаридный антиген В; окончательная идентификация вида проводится с помощью группоспецифических антител. Предварительное заключение о групповой принадлежности выделенного штамма можно сделать на основании биохимических свойств: 99% штаммов Streptococcus agalactiae гидролизуют гиппурат натрия, 99–100% не гидролизуют эскулин, 92% устойчивы к бацитрацину, 98–100% положительны в САМР–тесте. (САМР–фактор – это продуцируемая стрептококками фосфолипаза, которая совместно с?–гемолизином, продуцируемым некоторыми штаммами Staphylococcus aureus, лизирует эритроциты. При проведении САМР–теста исследуемый штамм стрептококков и эталонный штамм Staphylococcus aureus перпендикулярными друг другу штрихами наносят на кровяной агар. Сокращение CAMP – от фамилий авторов теста: Christie, Atkins и Munch–Petersen.) Важным фактором вирулентности Streptococcus agalactiae являются капсульные полисахариды. Известно 9 капсульных полисахаридов, каждый из них свойственен определенному серотипу бактерии. Антитела к капсульным полисахаридам обеспечивают защиту только от штаммов одного серотипа.
Стрептококковые инфекции новорожденных
У новорожденных стрептококки группы В вызывают два типа инфекций – ранние и поздние.
Ранние стрептококковые инфекции начинаются на первой неделе жизни, половина из них – в первые 20 ч жизни. У многих детей признаки инфекции обнаруживают уже при рождении. Заражение стрептококками, обитающими в половых путях матери, происходит во время родов или незадолго до них. По данным массовых обследований, 5–40% женщин являются носителями стрептококков группы В во влагалище или прямой кишке. Около половины детей, рожденных такими женщинами через естественные родовые пути, бывают обсеменены стрептококками, но лишь у 1–2% из них развивается инфекция. Среди заболевших преобладают недоношенные и рожденные в затяжных или осложненных родах. Клиническая картина ранней стрептококковой инфекции такая же, как и при других формах сепсиса новорожденных. Характерны дыхательная недостаточность, сонливость, артериальная гипотония. Почти у всех больных бывает бактериемия, у 33–50% – пневмония, болезнь гиалиновых мембран или и то, и другое, у 33% – менингит.
Поздние стрептококковые инфекции начинаются в возрасте от 1 нед до 3 мес (в среднем на 4–5–й неделе жизни). Заражение стрептококками происходит во время родов или позднее – от матери, медицинского персонала или из других источников. Самая частая форма поздней стрептококковой инфекции – менингит. В большинстве случаев он бывает вызван штаммами серотипа III. Симптомы – лихорадка, сонливость или возбудимость, вялое сосание, эпилептические припадки. Артериальная гипотония, кома, эпилептический статус, нейтропения – неблагоприятные прогностические признаки. У половины выживших остаются неврологические дефекты (от легкой задержки речевого развития и тугоухости до глубокой умственной отсталости, слепоты и эпилепсии). Кроме того, поздняя стрептококковая инфекция может протекать в виде остеомиелита, гнойного артрита, флегмоны челюстнолицевой области в сочетании с лимфаденитом поднижнечелюстных или предушных лимфоузлов, сепсиса без явного очага инфекции.
Препарат выбора при всех инфекциях, вызванных стрептококками группы В, – бензилпенициллин. При подозрении на стрептококковый сепсис новорожденным назначают ампициллин с гентамицином – до получения результатов посева. Если выделен Streptococcus agalactiae, многие педиатры продолжают вместе с ампициллином или бензилпенициллином до улучшения состояния вводить гентамицин. Такой подход основан на данных о синергичном бактерицидном действии гентамицина и бензилпенициллина (а также гентамицина и ампициллина) на стрептококков in vitro. Комбинация этих препаратов рекомендуется и при менингите, по крайней мере в первые дни, хотя ее эффективность клиническими испытаниями не доказана. Продолжительность монотерапии бензилпенициллином при стрептококковом сепсисе и местных инфекциях составляет 10 сут, при стрептококковом менингите – не менее 14 сут. Более короткий курс лечения чреват рецидивами.
Инфекции, вызванные стрептококками группы В, особенно часты среди новорожденных из группы риска (преждевременные, затяжные или осложненные лихорадкой роды, излитие околоплодных вод более чем за сутки до родов, хориоамнионит). Поскольку источником инфекции, как правило, служат родовые пути, необходимо выявлять носителей среди беременных из группы риска и проводить им медикаментозную или иммунопрофилактику. При введении ампициллина или бензилпенициллина роженицам риск заболевания новорожденных существенно снижается. Однако выявить носителей заблаговременно довольно трудно, так как посев мазков из влагалища на ранних сроках беременности не позволяет предсказать состав микрофлоры половых путей к моменту родов. Во время родов антибиотикопрофилактику предлагают провести всем носителям стрептококков и настоятельно рекомендуют ее при наличии факторов риска, перечисленных выше, при многоплодной беременности и всем женщинам, чьи дети от предшествующих родов перенесли в периоде новорожденности стрептококковую инфекцию. Бензилпенициллин вводят в/м или в/в в дозе 5 млн ед, а затем по 2,5 млн ед каждые 4 ч до конца родов. При аллергии к пенициллинам его заменяют клиндамицином или эритромицином.
Вопрос о целесообразности антибиотикопрофилактики в отсутствие факторов риска вызывает споры. Примерно четверть новорожденных, заболевающих стрептококковой инфекцией, к группе риска не принадлежат, но все же заболеваемость в группе риска значительно выше. Проведение антибиотикопрофилактики во время родов всем носителям стрептококков означает, что 15–25% рожениц и новорожденных будут подвергнуты воздействию антибиотиков и, следовательно, риску аллергических реакций и возникновения устойчивых штаммов стрептококков. Более рациональным методом профилактики представляется иммунизация вакциной против стрептококков группы В, которая в настоящее время разрабатывается. Поскольку антитела проникают через плаценту и обеспечивают новорожденному пассивный иммунитет, в будущем предполагается вакцинировать всех женщин детородного возраста до наступления или во время беременности.
Стрептококковые инфекции у взрослых
У взрослых инфекции, вызванные стрептококками группы В, связаны в основном с беременностью и родами. Чаще всего встречается стрептококковый сепсис – во время родов и в послеродовом периоде, который иногда сопровождается симптомами эндометрита или хориоамнионита (вздутие живота, болезненность матки и придатков). Стрептококки нередко обнаруживают при посеве крови и отделяемого из влагалища. Бактериемия в большинстве случаев носит преходящий характер, но иногда становится причиной менингита и инфекционного эндокардита. Стрептококки группы В вызывают также инфекции у людей, страдающих хроническими заболеваниями (сахарным диабетом, злокачественными новообразованиями), и у пожилых. Чаще всего это флегмона и другие инфекции мягких тканей (включая диабетическую стопу), инфекции мочевых путей, пневмония, инфекционный эндокардит, гнойный артрит. Реже встречаются менингит, остеомиелит, абсцессы брюшной полости, тазовые абсцессы.
Стрептококки группы В гораздо менее чувствительны к бензилпенициллину, чем стрептококки группы А (МПК различаются в 10–100 раз). При тяжелых местных инфекциях, вызванных стрептококками группы В (пневмония, пиелонефрит, абсцесс), дозы бензилпенициллина должны составлять примерно 12 млн ед/сут, а при эндокардите и менингите – 18–24 млн ед/сут. При аллергии к пенициллинам используют ванкомицин.
Стрептококки группы D и Энтерококки
Группа D включает как собственно стрептококков, так и энтерококков, которые представляют собой отдельный род. Энтерококки отличаются от остальных представителей группы D способностью расти на среде с 6,5% NaCl и некоторыми другими биохимическими свойствами. Наиболее патогенны для человека Enterococcus faecalis и Enterococcus faecium . К энтерококковой инфекции предрасполагают пожилой возраст, тяжелые заболевания, нарушения барьерной функции кожи и слизистых, подавление нормальной микрофлоры антибиотиками. Энтерококки часто вызывают инфекции мочевых путей, особенно у больных, получавших антибиотикотерапию и подвергавшихся инструментальным исследованиям мочевых путей. Инфекционный эндокардит, в том числе протезированных клапанов, в 10–20% случаев имеет энтерококковую этиологию. Обычно это подострый эндокардит, но возможен и острый, с быстрым разрушением клапанов. Энтерококков нередко высевают из желчи. Они служат причиной инфекционных осложнений операций на желчных путях и абсцессов печени. Энтерококков часто обнаруживают и при смешанных инфекциях – абсцессах брюшной полости, вызванных кишечной микрофлорой, инфицированных операционных ранах брюшной стенки, диабетической стопе. Такие смешанные инфекции часто излечиваются антимикробными препаратами, неактивными в отношении энтерококков. Однако, если энтерококки выделены из крови или преобладают в посеве из очага инфекции, необходимо использовать препараты, к которым они чувствительны.
Бензилпенициллин и ампициллин в концентрациях, создаваемых в крови и других тканях, практически не оказывают бактерицидного действия на энтерококки. При тяжелых энтерококковых инфекциях рекомендуется сочетать какой–либо из этих препаратов с аминогликозидом, поскольку in vitro эта комбинация обладает синергичным бактерицидным действием. Ампициллин достигает достаточно высоких концентраций в моче, поэтому его используют для монотерапии неосложненных инфекций мочевых путей. При остальных энтерококковых инфекциях к нему добавляют гентамицин (при нормальной функции почек – 1 мг/кг каждые 8 ч). При аллергии к пенициллинам ампициллин заменяют ванкомицином, назначая его также в сочетании с аминогликозидом. Цефалоспорины в отношении энтерококков неактивны.
При тяжелых энтерококковых инфекциях определяют чувствительность возбудителя и на ее основании выбирают схему антимикробной терапии (табл. 4). Большинство штаммов энтерококков устойчиво к стрептомицину. Не имея данных о чувствительности энтерококков, этот препарат при энтерококковой инфекции не используют. Распространена среди энтерококков и устойчивость к гентамицину (МПК более 2000 мкг/мл). Однако устойчивые к гентамицину штаммы энтерококков могут оказаться чувствительными к другим аминогликозидам, в том числе к стрептомицину. Если возбудитель устойчив ко всем аминогликозидам, может оказаться успешной монотерапия бензилпенициллином или ампициллином. Эндокардит, вызванный устойчивыми ко всем аминогликозидам энтерококками, рекомендуется лечить большими дозами ампициллина (12 г/сут) в течение как минимум 6 нед.
Развитие устойчивости энтерококков к пенициллинам опосредуется двумя различными механизмами. У многих штаммов Enterococcus faecalis описана устойчивость к бензилпенициллину и ампициллину за счет образования β–лактамаз. Так как энтерококки не всегда образуют β–лактамазы в количествах, достаточных для обнаружения их общепринятыми методами, при определении чувствительности выделенного штамма к антибиотикам нужно использовать пробу с нитроцефином (хромогенным цефалоспорином) или иную специальную методику. Если выделенный штамм энтерококков образует β–лактамазы, инфекцию лечат ванкомицином, ампициллином/сульбактамом, амоксициллином/клавуланатом или имипенемом/циластатином в сочетании с гентамицином.
Второй механизм не имеет ничего общего с образованием β–лактамаз и, по–видимому, представляет собой изменение структуры пенициллинсвязывающих белков. Данный тип устойчивости свойственен штаммам Enterococcus faecium. Эта бактерия вообще проявляет большую устойчивость к β–лактамным антибиотикам, чем Enterococcus faecalis. Умеренно устойчивые штаммы Enterococcus faecium (МПК бензилпенициллина и ампициллина в пределах 16–64 мкг/мл) in vivo могут оказаться чувствительными к высоким дозам этих препаратов в сочетании с гентамицином. На устойчивые штаммы Enterococcus faecium (МПК > 200 мкг/мл) не действуют никакие β–лактамные антибиотики, в том числе имипенем/циластатин. Если инфекция вызвана подобным возбудителем, назначают ванкомицин в сочетании с гентамицином.
Энтерококки, устойчивые к ванкомицину , были впервые выделены у больных в 80–х гг. Сейчас они встречаются довольно часто. Известны три типа устойчивости к ванкомицину; штаммы энтерококков, которым они свойственны, имеют фенотипы VanA, VanB и VanC. Для фенотипа VanA характерна устойчивость как к ванкомицину, так и к тейкопланину – еще одному гликопептиду. Для фенотипов VanB и VanC характерны устойчивость к ванкомицину и чувствительность к тейкопланину, но VanB обладает способностью приобретать устойчивость к тейкопланину во время лечения. Рекомендаций по лечению инфекций, вызванных устойчивыми и к ванкомицину, и к β–лактамным антибиотикам штаммами энтерококков, не существует. Иногда эффективны сочетания ципрофлоксацина с рифампицином и гентамицином, ампициллина с ванкомицином (особенно если in vitro они обладают синергичным бактериостатическим действием), а также хлорамфеникол и тетрациклин (если штамм чувствителен к ним in vitro).
Из стрептококков группы D наиболее патогенен для человека Streptococcus bovis. Вызванный им эндокардит часто встречается на фоне новообразований желудочно-кишечного тракта – аденоматозного полипоза и рака толстой кишки. При тщательном обследовании новообразования желудочно-кишечного тракта обнаруживают у 60% больных. Streptococcus bovis, как и другие представители группы D, не относящиеся к энтерококкам, чувствителен к пенициллинам. При инфекциях, вызванных Streptococcus bovis, достаточно монотерапии бензилпенициллином.
Зеленящие стрептококки и другие патогенные виды
Зеленящие стрептококки представляют собой гетерогенную группу α–гемолитических стрептококков. Это одни из основных возбудителей инфекционного эндокардита. Многие виды зеленящих стрептококков (в том числе Streptococcus salivarius, Streptococcus mutans, Streptococcus sanguis, Streptococcus mitis) входят в состав нормальной микрофлоры полости рта, обитая на зубах и деснах. Некоторые стрептококки этой группы вызывают кариес. Важная роль зеленящих стрептококков в этиологии инфекционного эндокардита объясняется тем, что они нередко попадают в кровоток при мелких травмах слизистой рта (во время еды, чистки зубов, при пользовании зубной нитью) и легко прикрепляются к эндотелию. Зеленящих стрептококков обнаруживают также при синуситах, абсцессах головного мозга и абсцессах печени, нередко в составе смешанной микрофлоры.
Зеленящих стрептококков относительно часто обнаруживают в крови при нейтропении, в частности у реципиентов костного мозга и получающих высокодозную химиотерапию онкологических больных. У некоторых больных развивается септический синдром с высокой лихорадкой или септический шок. Факторами риска бактериемии служат профилактическое лечение триметопримом/сульфаметоксазолом и фторхинолонами, воспаление слизистых, прием антацидных средств и Н 2 –блокаторов, глубокая нейтропения. Зеленящие стрептококки, выделенные из крови больных с нейтропенией, как правило, устойчивы к пенициллинам, поэтому до определения чувствительности возбудителя назначают ванкомицин.
Виды, входящие в так называемый комплекс Streptococcus intermedius (Streptococcus intermedius, Streptococcus anginosus, Streptococcus constellatus), нередко относят к зеленящим стрептококкам, хотя они отличаются от других зеленящих стрептококков и по типу гемолиза (они часто дают β–гемолиз), и по характеру вызываемых ими инфекций. Комплекс Streptococcus intermedius вызывает гнойные инфекции, в частности абсцессы головного мозга и брюшной полости.
Зеленящие стрептококки , за исключением штаммов, выделенных от больных с нейтропенией, обычно чувствительны к пенициллинам. Некоторые штаммы стрептококков, выделенные из крови больных инфекционным эндокардитом, перестают расти после пересева на плотную среду. Это так называемые ауксотрофные штаммы; для роста им требуются тиолы или активные формы витамина В 6 (пиридоксаль, пиридоксамин). Эндокардит, вызванный ауксотрофными штаммами стрептококков, лечат бензилпенициллином в сочетании с гентамицином (при нормальной функции почек – 1 мг/кг каждые 8 ч). При монотерапии бензилпенициллином он часто рецидивирует.
Streptococcus suis – распространенный возбудитель стрептококковых инфекций у свиней. У людей встречается вызванный этим стрептококком менингит – как правило, у лиц, занимающихся свиноводством. Штаммы Streptococcus suis, выделенные от больных менингитом, обычно имеют групповой антиген R, а иногда и групповой антиген D. Они чувствительны к пенициллинам и дают α– или β–гемолиз.
Пептострептококков раньше считали анаэробными стрептококками, а сейчас выделили в отдельный род. Они входят в состав нормальной микрофлоры полости рта, кишечника и влагалища. Совместно с другими микроорганизмами пептострептококки вызывают абсцессы головного мозга, синуситы, острый и хронический периодонтит и другие одонтогенные инфекции (ангину Людвига, заглоточный и окологлоточный абсцессы), аспирационную пневмонию, абсцесс легкого, эмпиему плевры, абсцессы брюшной полости и тазовые абсцессы. Полагают, чтэ эти стрептококки участвуют и в развитии раневых инфекций, осложняющих травмы и хирургические вмешательства. При подобных инфекциях помимо хирургической обработки необходимы большие дозы бензилпенициллина (до 12–18 млн ед/сут).
Лечение инфекций, вызванных устойчивыми к антибиотикам энтерококками
Таблица 4 . Лечение инфекций, вызванных устойчивыми к антибиотикам энтерококками
| Тип устойчивости | Рекомендуемые препараты |
| Устойчивость к β–лактамным антибиотикам, обусловленная образованием β–лактамаз | Гентамицин + ампициллин/сульбактам, амоксициллин/клавуланат, имипенем/циластатин или ванкомицин |
| Устойчивость к β–лактамным антибиотикам, обусловленная изменением структуры пенициллинсвязывающих белков Устойчивость к гентамицину | Гентамицин + ванкомицин Штаммы, чувствительные к стрептомицину: стрептомицин + ампициллин или стрептомицин + ванкомицин. Штаммы, устойчивые к стрептомицину: в/в инфузия ампициллина, длительное лечение (эффективность не подтверждена) |
| Устойчивость к ванкомицину | Ампициллин + гентамицин |
| Устойчивость к ванкомицину и β–лактамным антибиотикам | Штаммы, умеренно устойчивые к ванкомицину (фенотипы VanB и VanC): тейкопланин. |
Стрептококки – это род кокковых (сферических) грам-положительных бактерий, относящихся к типу Firmicutes и Lactobacillales (молочнокислые бактерии). Клеточное деление у этих бактерий происходит вдоль одной оси. Следовательно, они вырастают в цепи или пары, отсюда и название: от греческого «streptos», то есть легко согнутый или витой, как цепь (витая цепочка).
... неблагополучных семей являются наиболее уязвимыми для кариеса вскармливания. Кариес вскармливания - это инфекционное заболевание и бактерии являются основным его возбудителем. Бактерии не только производят кислоту, но и благоприятно размножаются в ней. Высокий уровень...Этим они отличаются от стафилококков, которые делятся по нескольким осям и образуют скопления клеток, похожие на виноградные кисти. Большинство стрептококков оксидаза- и каталаза-отрицательные, и многие из них являются факультативными анаэробами.
В 1984 г. многие организмы, которые ранее считались стрептококками, были выделены в род Enterococcus и Lactococcus . В настоящее время в этом роде распознано более 50 видов.
Классификация и патогенез стрептококков
В дополнение к стрептококковому фарингиту (воспалению горла), определенные виды стрептококков повинны во многих случаях конъюнктивита, менингита, эндокардита, бактериальной пневмонии, рожистого воспаления и некротизирующего фасциита («плотоядные» бактериальные инфекции). Тем не менее, многие виды стрептококковых патогенными не являются, а образуют часть симбиотического микробиома полости рта, кишечника, кожи и верхних дыхательных путей человека. К тому же, стрептококки служат необходимым ингредиентом в производстве сыра Эмменталь («швейцарский»).
Классификация Streptococcus осуществляется на основе их гемолитических характеристик – альфа-гемолитические и бета-гемолитические.
Для медицины наиболее важными являются группа альфа-гемолитических организмов S. pneumoniae и Streptococcus viridans , и бета-гемолитические стрептококки из групп А и В по Лэнсфилд.
Альфа-гемолитические
Альфа-гемолитические виды вызывают окисление железа в молекулах гемоглобина в красных кровяных тельцах, что придает ему зеленоватый цвет на кровяном агаре. Бета-гемолитические виды вызывают полный разрыв красных кровяных телец. На кровяном агаре это выглядит как широкие области без клеток крови, окружающие колонии бактерий. Гамма-гемолитические виды гемолиз не вызывают.
Пневмококки
S. pneumoniae (иногда называемый пневмококк) является ведущей причиной бактериальной пневмонии и иногда этиологии среднего отита, менингита, синусита и перитонита. Основной причиной того, как пневмококки вызывают болезни , считается воспаление , поэтому оно учитывается, как правило, в диагнозах, связанных с ними.
Вириданс
Стрептококки вириданс – это большая группа симбиотических бактерий, которые либо α-гемолитические, давая зеленую окраску в чашках с кровяным агаром (с этим связано их название «виринданс», т.е. «зеленый» от латинского «vĭrĭdis»), либо негемолитические. Они не обладают антигенами Лэнсфилд.

Имеющие значение для медицины стрептококки
Бета-гемолитические
Бета-гемолитические стрептококки характеризуются серотипированием по Лэнсфилд, что описывается, как присутствие конкретных углеводов на стенках бактериальных клеток. 20 описанных серотипов разбиты на группы Лэнсфилд с буквами латинского алфавита от A до V (кроме I и J) в названии.
Группа A
S. pyogenes , также известные как группа A (GAS), являются возбудителями широкого диапазона стрептококковых инфекций. Эти инфекции могут быть неинвазивными или инвазивными. В целом неинвазивные инфекции отличаются большей распространенностью и не столь серьезны. Наиболее распространенные инфекции включают импетиго и стрептококковой фарингит (воспаление горла). Скарлатина – это также неинвазивная инфекция , но в последние годы встречалась не так часто.
Инвазивные инфекции, возбудителем которых является β-гемолитический стрептококк группы A, не столь распространены, зато протекают тяжелее. Это происходит, когда микроорганизм способен инфицировать области, где он обычно не обнаруживается, например, в крови и органах. Потенциальные заболевания включают синдром стрептококкового токсического шока, пневмонию, некротический фасциит и бактериемию.
GAS-инфекции могут вызвать дополнительные осложнения , а именно острую ревматическую лихорадку и острый гломерулонефрит . Ревматизм , болезнь , которая поражает суставы , сердечные клапаны и почки , является следствием нелеченной стрептококковой GAS-инфекции, вызванной не самой бактерией. Ревматизм вызывается антителами, созданными иммунной системой для борьбы с инфекцией, перекрестно реагирующими в организме с другими белками. Такая «кросс-реакция » по существу заставляет организм атаковать самого себя и приводит к повреждению. По оценкам, во всем мире GAS-инфекции вызывают более 500000 смертей каждый год, и именно поэтому это одни из ведущих патогенов в мире. Стрептококковые инфекции группы A, как правило, диагностируются при помощи экспресс-теста стрептококка или культуры.
Группа B
S. agalactiae или стрептококки группы В, GBS, вызывают у новорожденных и пожилых людей пневмонию и менингит, с редкой системной бактериемией. Они также могут колонизировать кишечник и женский репродуктивный тракт, повышая угрозу преждевременного разрыва плодных оболочек при беременности и передачи патогенов новорожденному. По рекомендациям Американского колледжа акушеров и гинекологов, Американской академии педиатрии и Центров по контролю и профилактике заболеваний США , все беременные женщины на сроке 35-37 недель гестации должны провериться на GBS-инфекции. Женщинам с положительными результатами анализов следует пройти лечение антибиотиками во время родов, что, как правило, предотвратит передачу вируса ребенку.
В Соединенном Королевстве решили принять протокол на основе фактора риска, а не протокол на основе культуры, как в США. Согласно современным рекомендациям, если присутствует один или более из перечисленных ниже факторов риска, то женщины должны пройти лечение антибиотиками при родах:
- Роды раньше срока (<37 недель)
- Длительный разрыв мембран (>18 часов)
- Интранатальная лихорадка (>38° C)
- Ранее пострадавший от GBS-инфекции младенец
- GBS- бактериурия во время беременности
Результатом этого протокола стало лечение 15-20% случаев беременности, а также профилактика 65-70% случаев раннего начала GBS-сепсиса.
Группа C
В эту группу входит S. equi , вызывающий удушье у лошадей, и S. zooepidemicus . S. equi является клональным потомком или биовариантом предков S. zooepidemicus , который является причиной инфекции у некоторых видов млекопитающих, включая крупный рогатый скот и лошадей. Кроме того, S. dysgalactiae входит в группу С, это β-гемолитический стрептококк, который потенциально является причиной фарингита и других гнойных инфекций, подобно стрептококкам группы A.
Группа D (энтерококки)
Многие стрептококки группы D были реклассифицированы и перемещены в род Enterococcus (в том числе E. faecium, E. faecalis, E. avium и E. durans ). Например, Streptococcus faecalis теперь является Enterococcus faecalis .
Остальные штаммы неэнтерококковой группы D включают Streptococcus equinus и Streptococcus bovis .
Негемолитические стрептококки вызывают заболевание в редких случаях. Тем не менее, бета-гемолитический стрептококк и Listeria monocytogenes (на самом деле это грамположительная бацилла) не следует путать с негемолитическими стрептококками.
Группа F
В 1934 г. Лонг и Блисс описали организмы из группы F среди «мельчайших гемолитических стрептококков». Кроме того, они известны как Streptococcus anginosus (по системе классификации по Лэнсфилд) или в качестве членов группы S. milleri (по Европейской системе).
Группа G
Обычно (не исключительно) эти стрептококкибета-гемолитические. S. canis считается примером организмов GGS, как правило, обнаруживаемых у животных, но потенциально вызывающих инфекцию у людей.
Группа H
Эти стрептококки являются возбудителями инфекции у собак средних размеров. В редких случаях они вызывают болезнь у человека, если он не вступает в прямой контакт со ртом животного. Один из самых распространенных способов его передачи – это контакт человека с животным и изо рта в рот . Тем не менее, собака может лизнуть руку человека, и инфекция также может распространиться.
Видео о стрептококке
Молекулярная таксономия и филогенетика
Разделение стрептококков на шесть групп основано на их последовательностей 16S рДНК:. S. mitis, S. anginosus, S. mutans, S.bovis, S. pyogenes и S. salivarius . Группы 16S были подтверждены посредством определения последовательности полного генома. Важные патогены S. pneumoniae и S. pyogenes принадлежат к группам S. mitis и S. pyogenes , соответственно. А вот возбудитель кариеса, Streptococcus mutans , является основным для группы стрептококковых.
Геномика
Была определена последовательность геномов сотен видов. Большинство геномов стрептококков размером от 1,8 до 2,3 Мб в размерах и отвечают за 1700-2300 белков. В таблице ниже приводятся некоторые важные геномы. 4 вида, указанные в таблице (S. pyogenes, S. agalactiae, S. pneumoniae и S. mutans ) имеют среднюю попарную идентичность последовательности белка приблизительно 70%.
|
Свойство |
S. agalactiae |
S. mutans |
S. pyogenes |
S. pneumoniae |
|
Пары оснований |
||||
|
Открытые рамки считывания |
||||
Стрептококки относятся к семейству Streptococcaceae (род Streptococcus). Впервые были обнаружены Т. Бильротом в 1874г. при роже; Л. Пастером - в 1878г. при послеродовом сепсисе; выделены в чистой культуре в 1883г. Ф. Фе-лейзеном.
С 1874, после обнаружения стрептококков в гное инфицированных ран, их стали рассматривать в качестве причины многих болезней. К 1906 французским, немецким и русским исследователям удалось доказать, что гемолитический стрептококк является причиной скарлатины. В последующем была установлена роль стрептококков как возбудителей многих заболеваний человека, например в настоящее время считается, что стрептококк способен запустить развитие ревматизма, хотя самые последние исследования говорят об определённой роли некоторых вирусов в развитии этого процесса
Классификация стрептококков
Единой классификации стрептококков нет. Врачи и клинические микробиологи пользуются двумя классификациями - по типу гемолиза и по серологическим свойствам (классификация Лансфилд), а также общепринятыми названиями наряду с латинскими родовыми и видовыми.
В основе классификации Лансфилд лежат различия в структуре полисахаридных антигенов клеточной стенки, серогруппы стрептококков обозначаются в ней прописными латинскими буквами. Колонии многих патогенных для человека стрептококков на кровяном агаре окружены зоной полного гемолиза (так называемый в-гемолиз). Таких стрептококков называют в-гемолитическими. Почти все стрептококки групп А, В, С и G являются в-гемолитическими. Вокруг колоний б-гемолитических стрептококков образуется зона частичного гемолиза, нередко окрашенная в зеленоватый цвет. б-гемолитических стрептококков различают между собой по биохимическим свойствам. К ним принадлежат Streptococcus pneumoniae (пневмококк) - один из самых частых возбудителей пневмонии, менингита и ряда других инфекций и зеленящие стрептококки. Последние входят в состав микрофлоры полости рта и вызывают у человека подострый инфекционный эндокардит. Стрептококков, которые на кровяном агаре гемолиза не дают, называют г-гемолитическими. Основные патогенные для человека стрептококки перечислены в табл. 1.
Энтерококки, ранее относимые к стрептококкам группы D, на основании строения ДНК выделены в особый род. Соответственно изменены и их названия. Так, Streptococcus faecalis теперь называется Enterococcus faecalis, Streptococcus faecium - Enterococcus faecium.
Таблица 1. Патогенные стрептококки
|
Группы Лансфилд |
Характерные представители |
Тип гемолиза |
Характерные нозологические формы |
|
Streptococcus pyogenes |
Ангина, импетиго, рожа, скарлатина |
||
|
Streptococcus agalactiae |
Сепсис и менингит у новорожденных, послеродовой сепсис, инфекции мочевых путей, диабетическая стопа, Инфекционный эндокардит |
||
|
Streptococcus equi |
Рожа, Инфекционный эндокардит |
||
|
Энтерококки:Enterococcus faecalis, Enterococcus faecium Стрептококки: Streptococcus bovis |
Инфекции мочевых путей, раневые инфекции, Инфекционный эндокардит |
||
|
Инфекционный эндокардит |
|||
|
Streptococcus canis |
Рожа, Инфекционный эндокардит |
||
|
Негруппируемые |
Зеленящие стрептококки: Streptococcus mutans, Streptococcus sanguis |
Инфекционный эндокардит, периодонтит, абсцесс головного мозга |
|
|
Комплекс Streptococcus intermedius: Streptococcus intermedius |
Абсцесс головного мозга, абсцессы брюшной полости |
||
|
Пептострептококки: Peptostreptococcus magnus |
Синуситы, пневмония, эмпиема плевры, абсцесс головного мозга, абсцесс печени |
Стрептококки группы А
Эта группа стрептококков включает всего один вид - Streptococcus pyogenes. Как явствует из названия бактерии, эта группа стрептококков вызывает гнойные инфекции. Кроме того, Streptococcus pyogenes является единственным виновником постинфекционных заболеваний - ревматизма и острого гломерулонефрита.
Вырабатываемые стрептококками группы А экзотоксины и ферменты оказывают местное и системное токсическое действие и способствуют распространению инфекции в организме.
К экзотоксинам и ферментам вырабатываемым стрептококками группы A относятся стрептолизины S и О, повреждающие клеточные мембраны и вызывающие гемолиз, стрептокиназа, дезоксирибонуклеазы, протеазы и эритрогенный токсин типов А, В и С (он же пирогенный экзотоксин). Действием эритрогенного токсина стрептококков обусловлена сыпь при скарлатине.
Недавно установлено, что продуцирующие этот токсин штаммы Streptococcus pyogenes вызывают особенно тяжелые инфекции, в том числе некротический фасциит и стрептококковый токсический шок.
Стрептококки групп С и G
Стрептококки групп С и G относятся к в-гемолитическим и иногда вызывают у человека те же заболевания, что и стрептококки группы А (ангину, пневмонию, рожу, другие инфекции мягких тканей, гнойный артрит, инфекционный эндокардит, сепсис). Сепсис, вызванный стрептококками групп С и G, в основном встречается у страдающих хроническими заболеваниями и у пожилых. В отсутствие явного очага инфекции следует в первую очередь исключить инфекционный эндокардит. Гнойный артрит, вызванный стрептококками этих групп, возникает как осложнение инфекционного эндокардита или как самостоятельное заболевание. При нем часто поражается несколько суставов.
Лечится он с трудом, нередко требуя многократных пункций сустава или хирургического дренирования. Пенициллины, которые являются препаратами выбора при инфекциях, вызванных стрептококками групп С и G, эффективны далеко не у всех больных.
При инфекционном эндокардите и гнойном артрите их рекомендуется сочетать с гентамицином (при нормальной функции почек - 1мг/кг в/в или в/м каждые 8 ч).
Стрептококки группы В
Стрептококки группы В были впервые идентифицированы как возбудители мастита у коров. Позже выяснилось, что они являются одними из основных возбудителей сепсиса и менингита у новорожденных. У взрослых они часто вызывают послеродовой сепсис и время от времени - другие тяжелые инфекции.
Группа представлена одним видом - Streptococcus agalactiae. Клеточная стенка этих стрептококков содержит групповой полисахаридный антиген В; окончательная идентификация вида проводится с помощью группоспецифических антител.
Предварительное заключение о групповой принадлежности выделенного штамма можно сделать на основании биохимических свойств: 99% штаммов Streptococcus agalactiae гидролизуют гиппурат натрия, 99-100% не гидролизуют эскулин, 92% устойчивы к бацитрацину. Важным фактором вирулентности Streptococcus agalactiae являются капсульные полисахариды.
Известно 9 капсульных полисахаридов, каждый из них свойственен определенному серотипу бактерии. Антитела к капсульным полисахаридам обеспечивают защиту только от штаммов одного серотипа.
Стрептококки группы D и Энтерококки
Группа D включает как собственно стрептококков, так и энтерококков, которые представляют собой отдельный род. Энтерококки отличаются от остальных представителей группы D способностью расти на среде с 6,5% NaCl и некоторыми другими биохимическими свойствами.
Наиболее патогенны для человека Enterococcus faecalis и Enterococcus faecium. К энтерококковой инфекции предрасполагают пожилой возраст, тяжелые заболевания, нарушения барьерной функции кожи и слизистых, подавление нормальной микрофлоры антибиотиками.
Энтерококки занимают важное место среди возбудителей инфекций мочевых путей, абсцессов брюшной полости, инфекционного эндокардита. Зеленящие стрептококки - основные возбудители инфекционного эндокардита.
Бензилпенициллин и ампициллин в концентрациях, создаваемых в крови и других тканях, практически не оказывают бактерицидного действия на энтерококков
Большинство штаммов энтерококков устойчиво к стрептомицину.
Зеленящие стрептококки и другие патогенные виды
Зеленящие стрептококки представляют собой гетерогенную группу б-гемолитических стрептококков. Это одни из основных возбудителей инфекционного эндокардита. Многие виды зеленящих стрептококков (в том числе Streptococcus salivarius, Streptococcus mutans, Streptococcus sanguis, Streptococcus mitis) входят в состав нормальной микрофлоры полости рта, обитая на зубах и деснах.
Некоторые виды этой группы вызывают кариес. Важная роль зеленящих стрептококков в этиологии инфекционного эндокардита объясняется тем, что они нередко попадают в кровоток при мелких травмах слизистой рта (во время еды, чистки зубов, при пользовании зубной нитью) и легко прикрепляются к эндотелию. Зеленящих стрептококков обнаруживают также при синуситах, абсцессах головного мозга и абсцессах печени, нередко в составе смешанной микрофлоры.