Синонимы: Ку-риккетсиоз, пневмориккетсиоз, болезнь Деррика-Бернета, балканский грипп, среднеазиатская лихорадка, термезская лихорадка; Q "fever, Query fever, nine mile fever - англ.; Q-Fieber - нем.; Qfi-evre, maladie de Derrick-Burnet - франц.
Этиология . Возбудитель - Coxiella burnetii, Rickettsia burnetii был открыт австралийскими учеными (Derrick, Burner, Freeman) в 1937 г. В 1952 г. М. П. Чумаков расшифровал этиологию давно известной врачам термезской или среднеазиатской лихорадки. Он идентифицировал как риккетсию Бернета возбудитель, выделенный из крови больного Т. А. Шифриным в Термезе. Риккетсии в световом микроскопе представляют собой мелкие кокковидные или палочковидные биполярные образования размером 0,25 0,5 и 0,25 1,5 мкм. Они способны проходить через бактериальные фильтры. Как и другие риккетсии они являются облигатными внутриклеточными паразитами, размножаются в цитоплазме. В отличие от других риккетсии - весьма устойчивы во внешней среде, а также к различным физическим и химическим воздействиям. В частности, при нагревании до 90°С они не погибают в течение 1 ч (следовательно, при пастеризации молока они также не погибают, этот факт имеет большое эпидемиологическое значение). В сухих культурах они сохраняются до 5-10 лет, в высушенных фекалиях клещей - 586 дней, долго сохраняются в высохшей моче, крови инфицированных животных, на тканях и т. д. Риккетсии Бернета не растут на питательных средах, их выращивают на культурах клеток, на развивающихся куриных эмбрионах, при заражении лабораторных животных. Наиболее чувствительными являются морские свинки, менее чувствительны - белые мыши и еще менее - белые крысы. Риккетсии чувствительны к антибиотикам тетрациклиновой группы и левомицетину.
Эпидемиология . Лихорадка Ку распространена во многих странах мира. В СССР с 1957 по 1985 гг. ежегодно заболевало лихорадкой Ку от 350 до 1477 человек. В России в 1989-1991 гг. переболело лихорадкой Ку свыше 1800 человек. Из 73 административных единиц болезнь зарегистрирована в 50. Не выявлено заболеваний в северных регионах (Мурманская, Архангельская, Магаданская области и др.), что вероятно объясняется малочисленностью сельскохозяйственных животных. Лихорадка Ку относится к зоонозам с природной очаговостыо. Резервуаром возбудителя в природе являются более 60 видов мелких млекопитающих (преимущественно грызунов), около 50 видов птиц и более 70 видов клешей. У клещей инфекция протекает бессимптомно и длительно, у 25 видов клещей установлена трансовариальная передача риккетсии. Кроме трансмиссивного пути возбудитель может передаваться и аэрогенно (вдыхание пыли от высохших испражнений и мочи инфицированных животных). В антропургических очагах источником инфекции являются домашние животные (крупный и мелкий домашний скот и др.). Заражаются они в природных очагах от инфицированных клешей, а также при совместном содержании с больными животными. Лихорадка Ку у животных может протекать хронически с длительным (до 2 лет) выделением бруцелл с молоком, с испражнениями, с околоплодной жидкостью. Все это способствует инфицированию людей, особенно тесно контактирующих с животными. Заражение человека происходит разными путями: аэрогенным, алиментарным, контактным, трансмиссивным. Преобладают аэрогенный и алиментарный пути передачи. Передачи инфекции от больного человека здоровому не происходит.
Патогенез . В зависимости от путей передачи ворота инфекции могут быть самые различные: органы дыхания, пищеварения, кожа. Ворота инфекции в какой-то степени определяют и клиническое течение. В частности, по разным данным частота пневмоний колеблется от 3-5% до 60-70%. При аэрогенном заражении почти всегда возникают выраженные изменения в органах дыхания, а при алиментарных - это бывает редко. Преобладание того или иного пути инфицирования и определяет пестроту данных, приводимых различными авторами. Независимо от пути инфицирования и местных воспалительных изменений риккетсии всегда попадают в кровь, размножаются в эндотелии сосудов и обусловливают развитие обшей интоксикации. На коже в месте внедрения возбудителя первичного аффекта не образуется. Размножение риккетсии Бернета происходит в гистиоцитах и макрофагах ретикулоэндотелиальной системы. Это отличает риккетсии Бернета от других риккетсии, которые размножаются в эндотелии сосудов. Кроме того, риккетсии Бернета могут длительно персистировать в организме человека, что объясняет тенденцию к затяжному и хроническому течению лихорадки Ку у некоторых больных. При этих формах отмечается выраженная аллергическая перестройка. Перенесенное заболевание оставляет после себя стойкий иммунитет.
Симптомы и течение. Инкубационный период при лихорадке Ку, по данным литературы, колеблется от 3 до 32 дней. Однако в опытах на добровольцах (29 человек) он был в пределах от 10 до 17 дней, во время эпидемических вспышек наиболее часто он колебался от 12 до 19 дней. Клинические проявления лихорадки Ку, в отличие от других риккетсиозов, характеризуются выраженным полиморфизмом, что определяется различными путями инфицирования, разной инфицирующей дозой и состоянием макроорганизма. Можно выделить начальный период (первые 3-5 дней), период разгара болезни длительностью 4-8 дней и период реконвалесценции.
Почти всегда болезнь начинается остро с внезапного появления озноба, иногда потрясающего, температура быстро достигает 39~40°С. Появляются сильная диффузная головная боль, общая слабость, разбитость, бессонница, сухой кашель, боли в мышцах, особенно в пояснице, артралгия. Очень характерны болезненность при движении глазами, ретробульбарные боли, боли в глазных яблоках. У части больных бывают головокружение, тошнота и рвота.
При легких формах болезнь может начинаться постепенно. Начинается с познабливания, небольшого недомогания, температура повышается незначительно (37,3-38,5°С), в течение первых 5-6 дней или даже в течение всей болезни больные остаются на ногах.
При осмотре больных с первых дней заболевания выявляется гиперемия лица и инъекция сосудов склер, зев гиперемирован за счет расширения сосудов слизистой оболочки, у отдельных больных наблюдается энантема. Иногда появляется герпетическая сыпь. При аускультации выслушивают сухие хрипы, а у части больных и влажные. Со стороны сердечно-сосудистой системы отмечают брадикардию, снижение АД, тоны сердца в начальном периоде чистые, звучные.
В период разгара болезни почти у всех больных температура тела высокая 39-40°С (у 90-95%), а иногда и выше 40°С. Лихорадка может быть постоянного типа, ремиттирующей, неправильной, волнообразной. При больших суточных размахах температурной кривой больных беспокоят ознобы и поты. Длительность лихорадки чаще 1-2 нед, хотя она может длиться до 3 (у 10%), 4 (у 5%) и даже до 5 нед (4%). При затяжном и хроническом течении повышение температуры тела сохраняется 1-2 мес. При современных методах антибиотикотерапии лихорадка обычно не превышает 6-10 дней. Снижение температуры тела происходит путем укороченного лизиса в течение 2-4 дней.
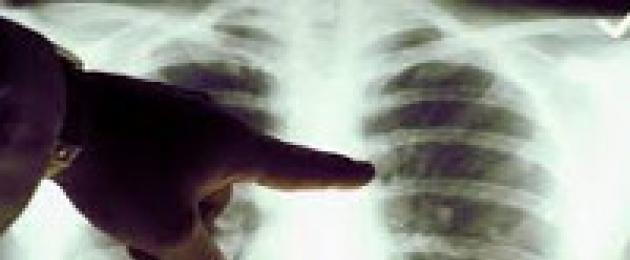
Изменения кожи сводятся в основном к гиперемии лица и шеи, первичного аффекта и экзантемы при лихорадке Ку, как правило, не бывает, хотя у некоторых больных могут быть отдельные элементы сыпи (у 5-10% больных). Элементы сыпи чаще напоминают брюшнотифозные розеолы, слегка возвышающиеся над уровнем кожи. Наличие экзантемы 1 не имеет большого диагностического значения, наоборот, заставляет думать не о лихорадке Ку, а о возможности тифопаратифозных заболеваний. Геморрагических элементов при лихорадке Ку не наблюдается, резистентность сосудистой стенки остается нормальной. (Характерным проявлением болезни является поражение органов дыхания. Частота пневмоний при лихорадке Ку, по наблюдениям различных авторов, варьирует в широких пределах (от 5 до 50% и более). Эти различия объясняются тем, что пневмонии развиваются только при аэрогенном инфицировании, вторичных гематогенных пневмоний не возникает. В связи с этим при эпидемических вспышках, связанных с алиментарным инфицированием (например, с употреблением молока), пневмоний практически не бывает, а единичные случаи воспаления легких (1-5%) бывают обусловлены наслоением вторичной инфекции. Наоборот, при аэрогенном инфицировании, особенно массивными дозами, пневмонии разовьются у половины больных и будут обусловлены не вторичной инфекцией, а риккетсиями Бернета. У части больных поражается не только легочная ткань, но и дыхательные пути (трахеиты, бронхиты). Больные жалуются на мучительный кашель, нередко уже в начальном периоде болезни; вначале он сухой, затем появляется вязкая мокрота. Над легкими выслушиваются вначале сухие, а затем и влажные хрипы. Перкуторно выявляются небольшие участки укорочения, преимущественно над нижними долями легких. Рентгенологически в зоне поражения выявляют усиление прикорневого и бронхиального рисунка, инфильтраты в виде небольших очагов округлой формы. Сегментарные и лобарные пневмонии наблюдаются редко. Могут наблюдаться изменения плевры (боли в боку при дыхании, шум трения плевры, утолщение плевры, шварты, редко выпот в плевральной полости).
Рассасывание воспалительных изменений в легких происходит очень медленно, длительно сохраняются рентгенологические признаки (усиленный рисунок по ходу бронхов и сосудов, увеличение и уплотнение паратрахеальных и трахеобронхиальных лимфатических узлов). Рентгенологические изменения легких при лихорадке Ку не являются строго специфичными, аналогичные изменения отмечаются при легочных формах орнитоза, микоплазмоза и др. Однако они позволяют дифференцировать легочные изменения при лихорадке Ку от бактериальных пневмоний.
Со стороны органов пищеварения отмечается снижение аппетита, у отдельных больных (не более 10%) может быть тошнота и рвота, у некоторых больных отмечается умеренное вздутие живота, болезненность при пальпации без четкой локализации. У большинства больных довольно рано (с 3-4-го дня болезни) выявляется увеличение печени, а в период разгара болезни увеличение отмечается почти у всех больных (85-90%). У отдельных больных появляется субиктеричность склер. С помощью биохимических исследований можно выявить умеренно выраженные нарушения функций печени. Возможность развития острого и хронического гепатита, обусловленного риккетсиями Бернета, вызывает большие сомнения. Также рано (со 2-4-го дня болезни) и часто (у 70-80% больных) выявляется увеличение селезенки. Нормализация размеров печени и селезенки при острых формах лихорадки Ку происходит к 5-7 дню нормальной температуры.
С первых дней появляются изменения центральной нервной системы в виде бессонницы, раздражительности, возбуждения. Ранним признаком являются боли в глазных яблоках, усиливающиеся при движении глазами, болезненность при надавливании на глазные яблоки. Менингиты, менингоэнцефалит, психозы при лихорадке Ку наблюдаются очень редко. В единичных случаях отмечались невриты и полиневриты, чаще выявляются вегетативно-сосудистые расстройства. При нормализации температуры проявления интоксикации быстро исчезают.
Хронические формы лихорадки Ку до введения в практику антибиотиков развивались у 2-5% больных. Во всех случаях это были вторично хронические формы. В настоящее время хронические формы встречаются значительно реже (у ослабленных лиц, при поздней диагностике, неправильном лечении). Хронические формы продолжались в течение нескольких месяцев, характеризовались субфебрильной температурой, признаками интоксикации, вегетативно-сосудистыми расстройствами. Всегда выявлялась вяло текущая пневмония, нередко они сопровождалась развитием миокардита.
Встречаются легкие, стертые формы лихорадки Ку, но они как правило не выявляются или диагностируются случайно при плановом лабораторном обследовании в очагах инфекции, при возникновении эпидемических вспышек лихорадки Ку. Эти формы в эндемических очагах встречаются довольно часто, о чем свидетельствуют находки специфических антител у 3-6% здоровых лиц, у которых в анамнезе нет указаний о перенесенной лихорадке Ку (или неясных лихорадочных болезней со сходной симптоматикой).
Осложнения - эндокардиты, гепатиты, энцефалопатии, миокардиты, артриты, заболевания, обусловленные наслоением вторичной бактериальной инфекции.
Диагноз и дифференциальный диагноз. Клиническая диагностика затруднена полиморфизмом симптоматики лихорадки Ку. Необходимо учитывать эпидемиологические предпосылки (пребывание в эндемических очагах, контакт со скотом, употребление сырого молока, уровень заболеваемости лихорадкой Ку и др.). Во время эпидемических вспышек диагностика облегчается и можно выявить даже нетипичные формы болезни. Из клинических проявлений диагностическое значение имеют следующие признаки: острое начало, быстрое повышение температуры тела до высоких цифр, боли в глазных яблоках, гиперемия лица, инъекция сосудов склер, раннее увеличение печени и селезенки, развитие преимущественно интерстициальной пневмонии. Дифференцировать необходимо с гриппом (в первые дни), брюшным тифом, острой формой бруцеллеза, лептоспирозом, острыми пневмониями, орнитозом.
Лабораторным подтверждением диагноза служит выявление специфических антител с помощью различных серологических реакций. Широко используется РСК с риккетсиями Бернета, однако положительной она становится поздно (на 3-й неделе и позже) и позволяет подтвердить диагноз лишь у 70% больных лихорадкой Ку. Более чувствительной является реакция непрямой иммунофлюоресценции, которая становится положительной в более ранние сроки и при сочетанием применении РСК и РНИФ диагноз удается подтвердить у всех больных. Следует учитывать наличие антител к риккетсии Бернета у здоровых лиц, живущих в эндемических очагах, поэтому важно выявить нарастание титров антител. Достоверным подтверждением диагноза является выделение из крови, мочи или мокроты риккетсии Бернета (путем заражения морских свинок). Однако этот метод доступен лишь специализированным лабораториям. Кожно-аллергическая проба для диагностики лихорадки Ку в настоящее время не применяется.
Лечение . В качестве этиотропных препаратов используются антибиотики тетрацик/шновой группы и левомицетин. Однако эти антибиотики не дают столь быстрого терапевтического эффекта, как это наблюдается при других риккетсиозах, они мало эффективны при осложнениях (эндокардит, гепатит), при хронических формах они не всегда предупреждают рецидивы болезни. Приходится использовать более длительные курсы ан-тибиотикотерапии, комбинации антибиотиков, более широко применять патогенетические методы лечения. Особенно это касается затяжных и хронических форм лихорадки Ку.
Тетрациклин назначают в дозе 0,4-0,6 г 4 раза в день в течение 3 сут (за это время температура обычно снижается до нормы), затем дозу уменьшают до 0,3-0,4 г 4 раза в сутки и продолжают лечение еще в течение 5-7 дней. Общая длительность курса антибиотикотерапии равняется 8-10 дням. Меньшие дозы антибиотиков и короткий курс этиотропной терапии не предупреждают рецидивов лихорадки Ку, которые могут развиться как в периоде реконвалесценции, так и в более поздние сроки. Некоторые авторы рекомендуют сочетание антибиотиков, например назначать тетрациклин по 0,3 г 4 раза в сутки с левомицетином (по 0,5 г 4 раза в сутки). При тяжелых формах болезни, а также при отсутствии эффекта в первые 2-3 дня антибиотики следует вводить парентерально. При непереносимости тетрациклинов можно применять рифампицин, эритро-мицин, которые также обладают только риккетсиостатическим действием. Из патогенетических препаратов рекомендуется сочетать антибиоти-котерапию с антигистаминными и противовоспалительными препаратами. Использовались амидопирин, бутадиен. Если улучшение не наступает, то можно назначать глюкокортикоидные гормоны, в частности преднизолон (по 30-60 мг/сут), дексаметазон (по 3-4 мг), триамци-налон (по 20 мг) или гидрокортизон (по 80-120 мг/сут). Длительность гормональной терапии 5-8 дней. При хронических формах лихорадки Ку, сопровождающихся развитием эндокардита, некоторые авторы получали хороший эффект от длительного назначения тетрациклина (по 0,25 г 4 раза в день) с добавлением 2 таблеток бактрима (Bactrimum, синонимы: Co-trimoxcaole, Берлоцид, Бисептол 480, орибакт, ориприм, септрин). Такое лечение должно продолжаться не менее 2 мес. Назначают комплекс витаминов и другие препараты для патогенетического лечения.
Прогноз . При современных методах лечения летальных исходов не наблюдается. Единичные случаи смерти, описанные в литературе, наблюдались у пожилых лиц, у которых помимо лихорадки Ку отмечались различные сопутствующие заболевания и бактериальные осложнения. При хронических формах лихорадки Ку выздоровление наступает через продолжительный срок.
Профилактика и мероприятия в очаге. Разнообразие источников инфекции, резервуаров инфекции и путей передачи очень осложняет проведение профилактических мероприятий. Сам больной лихорадкой Ку опасности для окружающих не представляет, в стационаре не требуется какого-либо особого противоэпидемического режима. Для профилактики заболеваемости людей рекомендуется для ухода за домашними животными, больными лихорадкой Ку, привлекать лиц, которые переболели лихорадкой Ку или были вакцинированы. При работе на животноводческих фермах в эндемичных по лихорадке Ку регионах использовать защитную одежду. Контингенты из групп риска (животноводы, рабочие мясокомбинатов, ветеринары, рабочие по обработке сырья животноводства и др.) должны вакцинироваться (накожно) живой вакциной М-44.
– риккетсиозная инфекция, протекающая с лихорадочным синдромом и поражением легких, в частности, с развитием атипичной пневмонии. Начальный период лихорадки Ку характеризуется общетоксическими проявлениями; в период разгара доминируют симптомы трахеита, бронхита, пневмонии. Диагноз лихорадки Ку основан на комплексе клинико-эпидемиологических и лабораторных данных (РСК, ИФА, РНФ, бактериологический анализ), внутрикожных и биологических проб, рентгенографии легких. Основу лечения лихорадки Ку составляет антибиотикотерапия; дополнительно проводится дезинтоксикационная, десенсибилизирующая, противовоспалительная терапия, ингаляции.
МКБ-10
A78

Общие сведения
Лихорадка Ку (Q-лихорадка, пневмориккетсиоз, балканский грипп) – острый, природно-очаговый клещевой риккетсиоз , характеризующийся преимущественным поражением дыхательной системы. Лихорадка Ку распространена во всех географических зонах, наиболее широко в Австралии и Америке. Спорадические и групповые случаи заболевания также регистрируются в Европе, Азии, ряде районов России и СНГ. Лихорадка Ку отличается высокой контагиозностью, к инфекции восприимчивы лица различного возраста. Чаще заражаются жителей сельской местности, работающие на животноводческих фермах, птицефермах, скотобойнях; занятые охотой, сбором, хранением и переработкой мяса, кожи, меха и пуха. Несмотря на незначительный удельный вес лихорадки Ку в структуре инфекционных заболеваний, высокая частота тяжелых пневмоний и осложнений определяют актуальность и инфекционную настороженность в отношении данной патологии.

Причины лихорадки Ку
Природным источником возбудителя лихорадки Ку выступает более 40 разновидностей клещей (в основном, иксодовые, а также гамазовые, аргасовые и др.), инфицированные дикие и домашние животные, птицы, выделяющие коксиелл в окружающую среду на протяжении всего периода заболевания. Передача инфекции человеку осуществляется различными путями: аспирационным, алиментарным, контактным, трансмиссивным. Чаще всего возбудитель лихорадки Ку проникает через слизистые оболочки дыхательных путей при вдыхании инфицированной пыли во время обработки шкур и шерсти животных; через поврежденные кожные покровы при уходе за больными животными; через ЖКТ при употреблении инфицированных мяса, молока, воды. Природные очаги лихорадки Ку поддерживаются зараженными клещами. Инфицирование людей чаще происходит в весенне-летне-осенний период.
В месте проникновения возбудителя в организм человека воспалительной реакции не возникает. Бактериемия приводит к поражению ретикулогистиоцитарной системы, сопровождается выраженной токсемией, развитием специфических дистрофических изменений в сердечно-сосудистой и нервной системах, почках, других внутренних органах. Риккетсии Бернета обладают выраженной пневмотропностью, поэтому при лихорадке Ку наибольшие изменения возникают в дыхательной системе.
Симптомы лихорадки Ку
Лихорадка Ку может протекать в острой, подострой и хронической форме. В динамическом течении заболевания выделяют инкубационный, начальный период, период разгара и реконвалесценции. Инкубационный период варьирует от 3 до 30 дней (в среднем 19-20 дней).
Заболевание начинается внезапно, с быстрого подъема температуры до 39-40˚C, озноба и потливости, сопровождающихся сильной головной болью, миалгией и артралгией , выраженной слабостью и бессонницей . Часто наблюдается гиперемия лица и шеи, слизистой зева, инъекция сосудов склер и конъюнктивы. Иногда отмечается сыпь розеолезного или пятнисто-папулезного характера. Выявляются приглушенные тоны сердца, брадикардия , умеренная артериальная гипотензия . Начальный период лихорадки Ку продолжается 7-9 дней. Через несколько дней температура снижается, непродолжительно держится на субфебрильных значениях, пока не наступает вторая волна лихорадки.
В разгар заболевания начинают доминировать признаки поражения органов дыхания – развивается картина трахеита , бронхита или атипичной пневмонии . Больных лихорадкой Ку беспокоит чувство стеснения в груди, кашель сухой или с выделением скудной мокроты, сопровождающийся болью в грудной клетке. С развитием пневмонии кашель становится влажным с серозно-гнойной мокротой, иногда с примесью крови; появляется одышка, выслушиваются сухие, реже влажные мелкопузырчатые хрипы. Течение пневмонии при лихорадке Ку – торпидное, с медленным разрешением клинических и рентгенологических признаков.
Стадия реконвалесценции протекает с постепенным снижением температуры, улучшением самочувствия больных, исчезновением основных клинических симптомов. Отмечается длительный астенический синдром , восстановление работоспособности происходит медленно. Подострая форма лихорадки Ку имеет продолжительность от 1 до 3 месяцев, обычно легкое или среднетяжелое течение с волнообразным небольшим подъемом температуры. Для хронической формы характерен часто рецидивирующий, вялотекущий процесс длительностью от нескольких месяцев до 1 года и более.
Осложнения лихорадки Ку наблюдаются нечасто. В отдельных случаях может развиться плеврит , инфаркт легкого , эндокардит , менингоэнцефалит , пиелонефрит , панкреатит , гепатит , орхит или эпидидимит риккетсионной природы, тромбофлебит глубоких вен конечностей, неврит . Присоединение вторичной инфекции сопровождается формированием абсцессов .
Диагностика лихорадки Ку
Диагноз лихорадки Ку основывается на комплексе клинико-эпидемиологических данных, результатах лабораторного и инструментального обследования. В крови больных лихорадкой Ку отмечается тромбоцитопения , относительный лимфо- и моноцитоз, умеренное увеличение СОЭ; в моче - протеинурия и гематурия. Лихорадку Ку подтверждает выделение культуры возбудителя в крови, моче, мокроте, ликворе больных с помощью бактериологического посева на тканевые среды или методом биологической пробы на морских свинках и грызунах. Чистые культуры риккетсий получают путем введения исследуемого материала в куриные эмбрионы.
Рентгенография грудной клетки при риккетсиозной пневмонии выявляет мелкоочаговые инфильтраты в нижних отделах и прикорневых зонах, усиление легочного рисунка, уплотнение и расширение корней легких, увеличение перибронхиальных лимфоузлов. Специфическая диагностика лихорадки Ку включает серологические методы: РСК, РНФ, ИФА, внутрикожные пробы с очищенным антигеном возбудителя. Диагностические титры становятся положительными на 10-12 день заболевания и достигают максимума к 3-4 неделе.
Целесообразен прием антигистаминных препаратов, НПВС, поливитаминов. По показаниям назначается дезинтоксикационная терапия; при развитии патологии дыхательной системы проводится оксигенотерапия , ингаляции с бронходилататорами. При тяжелых формах лихорадки Ку применяются кортикостероиды (преднизолон, дексаметазон).
Прогноз лихорадки Ку благоприятный, большинство случаев заболевания заканчивается полным выздоровлением, иногда могут развиваться затяжные и хронические формы заболевания. Летальные исходы наблюдаются крайне редко. Профилактика лихорадки Ку включает комплекс противоэпидемических, ветеринарных и санитарно-гигиенических мероприятий. Эти меры предполагают проведение противоклещевой обработки пастбищ, уничтожение грызунов, ветеринарный надзор за скотом, тщательную термическую обработку мяса, молока и воды. В природных очагах особую актуальность имеют вопросы соблюдения личной гигиены, иммунизации лиц группы риска живой вакциной .
Нервная ткань (textus nervosus) - совокупность клеточных элементов, формирующих органы центральной и периферической нервной системы. Обладая свойством раздражимости, нервная ткань обеспечивает получение, переработку и хранение информации из внешней и внутренней среды, регуляцию и координацию деятельности всех частей организма. В составе нервной ткани имеются две разновидности клеток: нейроны (нейроциты) и глиальные клетки (глиоциты). Первый тип клеток организует сложные рефлекторные системы посредством разнообразных контактов друг с другом и осуществляет генерирование и распространение нервных импульсов. Второй тип клеток выполняет вспомогательные функции, обеспечивая жизнедеятельность нейронов. Нейроны и глиальные клетки образуют глионевральные структурно-функциональные комплексы.Нервная ткань имеет эктодермальное происхождение. Она развивается из нервной трубки и двух ганглиозных пластинок, которые возникают из дорсальной эктодермы в процессе ее погружения (нейруляция).
Из клеток нервной трубки образуется нервная ткань, формирующая органы ц.н.с. - головной и спинной мозг с их эфферентными нервами, из ганглиозных пластинок - нервная ткань различных частей периферической нервной системы. Клетки нервной трубки и ганглиозной пластинки по мере деления и миграции дифференцируются в двух направлениях: одни из них становятся крупными отростчатыми (нейробласты) и превращаются в нейроциты, другие остаются мелкими (спонгиобласты) и развиваются в глиоциты.
Основу нервной ткани составляют нейроны. Вспомогательные клетки нервной ткани (глиоциты) различают по структурно-функциональным особенностям. В центральной нервной системе имеются следующие виды глиоцитов: эпендимоциты, астроциты, олигодендроциты; в периферической - глиоциты ганглиев, концевые глиоциты и нейролеммоциты (шванновские клетки). Эпендимоциты образуют эпендиму - покровный слой, выстилающий полости мозговых желудочков и центральный канал спинного мозга. Эти клетки имеют отношение к метаболизму и секреции некоторых компонентов цереброспинальной жидкости.
Астроциты входят в состав ткани серого и белого вещества головного и спинного мозга; имеют звездчатую форму, многочисленные отростки, распластанные терминали которых участвуют в создании глиозных мембран.
На поверхности мозга и под эпендимой они формируют наружную и внутреннюю пограничные глиозные мембраны. Вокруг всех кровеносных сосудов, проходящих в мозговой ткани, астроциты образуют периваскулярную глиозную мембрану. Вместе с компонентами самой стенки кровеносного сосуда эта глиозная мембрана создает гематоэнцефалический барьер - структурно-функциональную границу между кровью и нервной тканью.
Олигодендроциты в сером веществе мозга являются клетками-саттелитами нейронов; в белом веществе они образуют оболочки вокруг их аксонов. Клетки периферической глии создают барьеры вокруг нейронов периферической нервной системы. Глиоциты ганглиев (клетки-сателлиты) окружают их перикарион, а нейролеммоциты сопровождают отростки и участвуют в образовании нервных волокон.
Нервные волокна - пути распространения нервного импульса; они формируют белое вещество головного и спинного мозга и периферические нервы. В нервном волокне имеются центральная часть, образоваиная аксоном нервной клетки, и периферическая - оболочечные глиальные клетки, или леммоциты.
В ц.н.с. роль леммоцитов играют олигодендроциты, а в периферической нервной системе - нейролеммоциты. Аксон нервного волокна как часть нервной клетки имеет наружную мембрану (аксолемму) и содержит органеллы: нейрофиламенты, микротрубочки, а также митохондрии, лизосомы, незернистую эндоплазматическую сеть. По аксону от тела нейрона осуществляется аксонный транспорт белков органелл. В аксонном транспорте различают медленный поток (со скоростью около 1 мм в сутки), обеспечивающий рост аксонов, и быстрый поток (около 100 мм в сутки), имеющий отношение к синаптической функции. Транспортные процессы в осевом цилиндре связывают с системой микротрубочек.
В зависимости от способа организации оболочки вокруг аксона различают миелиновые (мякотные) и безмиелиновые (безмякотные) нервные волокна. В последних аксон погружен в цитоплазму леммоцита, поэтому окружен только его двойной цитомембраной. Безмякотные волокна тонкие (0,3-1,5 мкм), характеризуются низкой скоростью проведения импульса (0,5-2,5 м/с).
Такие волокна типичны для вегетативной нервной системы. В миелиновых (мякотных) нервных волокнах цитомембрана леммоцита вследствие многократного закручивания вокруг аксона (миелогенез) образует многослойную структуру из чередующихся билипидных и гликопротеиновых слоев. Этот слоистый, богатый липидами материал называется миелином. Миелиновые нервные волокна различаются по толщине миелиновой оболочки (от 1 до 20 мкм), что влияет на скорость распространения импульса (от 3 до 120 м/с). Миелиновое покрытие по длине волокна имеет сегментарное строение, зависящее от протяженности леммоцита (от 0,2 до 1,5 мкм). На границе двух леммоцитов имеются участки безмиелиновых перетяжек - узлы нервного волокна (перехваты Ранвье). Поэтому распространение импульса в миелиновых волокнах носит сальтаторный (скачкообразный) характер. Миелиновые волокна типичны для соматических нервов, а также проводящих путей головного и спинного мозга. Ведущее значение аксона как части нейрона в структурно-функциональной организации нервного волокна проявляется при его повреждении. Если погибает даже небольшой участок, то нервное волокно гибнет на всем его дальнейшем протяжении, т.к. оказывается отделенным от тела клетки, от которого зависит его существование. Гибель дистального участка аксона сопровождается дегенерацией и распадом его миелиновой оболочки (валлеровское перерождение). При этом макрофаги поглощают распадающийся миелин и остатки аксона, а затем удаляются из очага. Дальнейший процесс восстановления связан с реакцией нейролеммоцитов, которые начинают пролиферировать с проксимального конца поврежденного нервного волокна, образуя трубки. Аксоны врастают в эти трубки со скоростью 1-3 мм в сутки. Этот процесс характерен для периферических нервов после их сдавления и перерезки.
Межнейронная связь осуществляется через их отростки с помощью межклеточных контактов - синапсов.
Нервные волокна оканчиваются не только на нейронах, но и на клетках всех других тканей, особенно мышечных и эпителиальных, образуя эфферентные нервные окончания, или нейроэффекторные синапсы. Особенно многочисленными и сложно развитыми являются двигательные нервные окончания на поперечнополосатой мускулатуре - моторные бляшки.
Воспринимающие (рецепторные) нервные окончания - концевые аппараты дендритов чувствительных нейронов - генерируют нервный импульс под влиянием различных раздражителей из внешней и внутренней среды. По своим структурным особенностям рецепторные нервные окончания могут быть «свободными», т.е. расположенными непосредственно между клетками иннервируемой ткани; «несвободными» и даже инкапсулированными, т.с. окруженными специальными рецепторными клетками эпителиального или глиального характера, а также соединительнотканной капсулой.
ОСНОВНЫЕ ВОПРОСЫ ТЕМЫ:
1. Общая морфофункциональная характеристика нервной ткани.
2. Эмбриональный гистогенез. Дифференцировка нейробластов и глиобластов. Понятие о регенерации структурных компонентов нервной ткани.
3. Нейроциты (нейроны): источники развития, классификация, строение, регенерация.
4. Нейроглия. Общая характеристика. Источники развития глиоцитов. Классификация. Макроглия (олигодендроглия, астроглия и эпендимная глия). Микроглия.
5. Нервные волокна: общая характеристика, классификация, строение и функции безмиелиновых и миелиновых нервных волокон, дегенерация и регенерация нервных волокон.
6. Синапсы: классификации, строение химического синапса, строение и механизмы передачи возбуждения.
7. Рефлекторные дуги, их чувствительные, двигательные и ассоциативные звенья.
ОСНОВНЫЕ ТЕОРЕТИЧЕСКИЕ ПОЛОЖЕНИЯ
НЕРВНАЯ ТКАНЬ
Нервная ткань выполняет функции восприятия, проведения и передачи возбуждения, полученного из внешней среды и внутренних органов, а также анализ, сохранение полученной информации, интеграцию органов и систем, взаимодействие организма с внешней средой.
Основные структурные элементы нервной ткани – клетки и нейроглия .
Нейроны
Нейроны состоят из тела (перикариона ) и отростков, среди которых выделяют дендриты и аксон (нейрит). Дендритов может быть множество, аксон всегда один.
Нейрон как любая клетка состоит из 3 компонентов: ядра, цитоплазмы и цитолеммы. Основной объём клетки приходится на отростки.
 Ядро
занимает центральное положение в перикарионе.
В ядре хорошо развито одно или несколько ядрышек.
Ядро
занимает центральное положение в перикарионе.
В ядре хорошо развито одно или несколько ядрышек.
Плазмолемма принимает участие в рецепции, генерации и проведении нервного импульса.
Цитоплазма нейрона имеет различное строение в перикарионе и в отростках.
В цитоплазме перикариона находятся хорошо развитые органеллы: ЭПС, комплекс Гольджи, митохондрии, лизосомы. Специфичными для нейрона структурами цитоплазмы на светооптическом уровне являются хроматофильное вещество цитоплазмы и нейрофибриллы .
 Хроматофильное вещество
цитоплазмы (субстанция Ниссля, тигроид, базофильное вещество) проявляется при окрашивании нервных клеток основными красителями (метиленовым синим, толуидиновым синим, гематоксилином и т.д.) в виде зернистости – это скопления цистерн грЭПС. Эти органеллы отсутствуют в аксоне и в аксонном холмике, но имеются в начальных сегментах дендритов. Процесс разрушения или распада глыбок базофильного вещества называется тигролизом
и наблюдается при реактивных изменениях нейронов (например, при их повреждении) или при их дегенерации.
Хроматофильное вещество
цитоплазмы (субстанция Ниссля, тигроид, базофильное вещество) проявляется при окрашивании нервных клеток основными красителями (метиленовым синим, толуидиновым синим, гематоксилином и т.д.) в виде зернистости – это скопления цистерн грЭПС. Эти органеллы отсутствуют в аксоне и в аксонном холмике, но имеются в начальных сегментах дендритов. Процесс разрушения или распада глыбок базофильного вещества называется тигролизом
и наблюдается при реактивных изменениях нейронов (например, при их повреждении) или при их дегенерации.
 Нейрофибриллы
– это цитоскелет, состоящий из нейрофиламентов и нейротубул, формирующих каркас нервной клетки. Нейрофиламенты
представляют собой промежуточные филаменты
диаметром 8-10 нм, образованные фибриллярными белками. Основной функцией этих элементов цитоскелета является опорная – для обеспечения стабильной формы нейрона. Подобную же роль играют тонкие микрофиламенты
(поперечный диаметр 6-8 нм), содержащие белки актины. В отличие от микрофиламентов в других тканях и клетках, они не соединяются с микромиозинами, что делает невозможным активные сократительные функции в зрелых нервных клетках.
Нейрофибриллы
– это цитоскелет, состоящий из нейрофиламентов и нейротубул, формирующих каркас нервной клетки. Нейрофиламенты
представляют собой промежуточные филаменты
диаметром 8-10 нм, образованные фибриллярными белками. Основной функцией этих элементов цитоскелета является опорная – для обеспечения стабильной формы нейрона. Подобную же роль играют тонкие микрофиламенты
(поперечный диаметр 6-8 нм), содержащие белки актины. В отличие от микрофиламентов в других тканях и клетках, они не соединяются с микромиозинами, что делает невозможным активные сократительные функции в зрелых нервных клетках.
Нейротубулы по основным принципам своего строения фактически не отличаются от микротрубочек. Они, как и все микротрубочки имеют поперечный диаметр около 24 нм, кольца замыкают 13 молекул глобулярного белка тубулина. В нервной ткани микротрубочки выполняют очень важную, если не сказать уникальную роль. Как и всюду они несут каркасную (опорную) функцию, обеспечивают процессы циклоза. Микротрубки полярны. Именно полярность микротрубки, в которой имеется отрицательно и положительно заряженные концы, позволяет контролировать диффузионно-транспортные потоки в аксоне (так называемый быстрый и медленный аксоток). Их подробное описание приведем ниже.
Кроме этого, в нейронах довольно часто можно видеть липидные включения (зерна липофусцина). Они характерны для старческого возраста и часто появляются при дистрофических процессах. У некоторых нейронов в норме обнаруживаются пигментные включения (например, с меланином), что обуславливает окрашивание нервных центров, содержащих подобные клетки (черная субстанция, голубоватое пятно).
Нейроны в энергетическом отношении крайне зависимы от аэробного фосфорилирования и во взрослом состоянии фактически не способы к анаэробному гликолизу. В связи с этим нервные клетки находятся в выраженной зависимости от поступления кислорода и глюкозы и при нарушении кровотока нервные клетки практически сразу прекращают свою жизнедеятельность. Момент прекращения кровотока в головном мозге означает начало клинической смерти. При мгновенной смерти, при комнатной температуре, и нормальной температуре тела процессы саморазрушения в нейронах обратимы в течение 5-7 минут. Это и является сроком клинической смерти, когда возможно оживление организма. Необратимые изменения в нервной ткани приводят к переходу от клинической смерти к биологической.
В теле нейронов можно видеть также транспортные пузырьки, часть из которых содержит медиаторы и модуляторы. Они окружены мембраной. Их размеры и строение зависят от содержания того или иного вещества.
Дендриты – короткие отростки, нередко сильно ветвятся. Дендриты в начальных сегментах содержат органеллы подобно телу нейрона. Хорошо развит цитоскелет.
Аксон (нейрит) чаще всего длинный, слабо ветвится или не ветвится. В нем отсутствует грЭПС. Микротрубочки и микрофиламенты располагаются упорядочено. В цитоплазме аксона видны митохондрии, транспортные пузырьки. Аксоны в основном миелинизированы и окружены отростками олигодендроцитов в ЦНС, или леммоцитами в периферической нервной системе. Начальный сегмент аксона нередко расширен и имеет название аксонного холмика, где происходит суммация поступающих в нервную клетку сигналов, и если возбуждающие сигналы достаточной интенсивности, то в аксоне формируется потенциал действия и возбуждение направляется вдоль аксона, передаваясь на другие клетки (потенциал действия).
Аксоток (аксоплазматический транспорт веществ). Нервные волокна имеют своеобразный структурный аппарат – микротрубочки, по которым перемещаются вещества от тела клетки на периферию (антероградный аксоток ) и от периферии к центру (ретроградный аксоток ).
Различают быстрый (со скоростью 100-1000 мм/сут.) и медленный (со скоростью 1-10 мм/сут.) аксоток. Быстрый аксоток – одинаков для различных волокон; требует значительной концентрации АТФ; происходит с участием транспортных пузырьков. Он осуществляет транспорт медиаторов и модуляторов. Медленный аксоток – за счет него от центра к периферии распространяются биологически активные вещества, а также компоненты мембран клеток и белков.
Нервный импульс передаётся по мембране нейрона в определённой последовательности: дендрит – перикарион – аксон.
Классификация нейронов
 1. По морфологии (по количеству отростков) выделяют:
1. По морфологии (по количеству отростков) выделяют:
- мультиполярные нейроны (г) — с множеством отростков (их большинство у человека),
- униполярные нейроны (а) — с одним аксоном,
- биполярные нейроны (б) — с одним аксоном и одним дендритом (сетчатка глаза, спиральный ганглий).
- ложно- (псевдо-) униполярные нейроны (в) – дендрит и аксон отходят от нейрона в виде одного отростка, а затем разделяются (в спинномозговом ганглии). Это вариант биполярных нейронов.
2. По функции (по расположению в рефлекторной дуге) выделяют:
 - афферентные (чувствительные
) нейроны (стрелка слева) – воспринимают информацию и передают ее в нервные центры. Типичными чувствительными являются ложноуниполярные и биполярные нейроны спинномозговых и черепно-мозговых узлов;
- афферентные (чувствительные
) нейроны (стрелка слева) – воспринимают информацию и передают ее в нервные центры. Типичными чувствительными являются ложноуниполярные и биполярные нейроны спинномозговых и черепно-мозговых узлов;
- ассоциативные (вставочные ) нейроны осуществляют взаимодействие между нейронами, их большинство в ЦНС;
- эфферентные (двигательные ) нейроны (стрелка справа) генерируют нервный импульс и передают возбуждение другим нейронам или клеткам других видов тканей: мышечным, секреторным клеткам.
Синапсы
Синапсы – это специфические контакты нейронов, обеспечивающие передачу возбуждения от одной нервной клетки к другой. В зависимости от способов передачи возбуждения выделяют химические и электрические синапсы.
Эволюционно более древними и примитивными являются электрические синаптические контакты . Они по строению близки к щелевидным контактам (нексусам). Считается, что обмен происходит в обе стороны, но имеются случаи, когда возбуждение передаются в одном направлении. Такие контакты часто встречаются у низших беспозвоночных и хордовых. У млекопитающих электрические контакты имеют большое значение в процессе межнейронных взаимодействий в эмбриональном периоде развития. Подобный вид контактов у взрослых млекопитающих имеет место в ограниченных участках, например их можно видеть в мезэнцефалическом ядре тройничного нерва.
Химические синапсы . Химические синапсы для передачи возбуждения от одной нервной клетки к другой используют специальные вещества – медиаторы , от чего и получили свое название. Кроме медиаторов ими используются и модуляторы . Модуляторы это специальные химические вещества, которые сами возбуждения не вызывают, но могут либо усиливать, либо ослаблять чувствительность к медиаторам (то есть модулировать пороговую чувствительность клетки к возбуждению).
Химический синапс обеспечивает однонаправленную передачу возбуждения. Строение химического синапса:
1) Пресинаптическая зона – пресинаптическое расширение, наиболее часто представляющее собой терминаль аксона, в котором содержатся синаптические пузырьки, элементы цитоскелета (нейротубулы и нейрофиламенты), митохондрии;
2) Синаптическая щель , которая принимает медиаторы из пресинаптической зоны;
3) Постсинаптическая зона – это электронноплотное вещество с рецепторами к медиатору на мембране другого нейрона.

ФИЛЬМ СИНАПСЫ
Классификация синапсов
:
1. В зависимости от того, какие структуры двух нейронов взаимодействуют в синапсе, можно выделить:
Аксо-дендритические (пресинаптическая структура аксон, постсинаптическая — дендрит);
Аксо-аксональные;
Аксо-соматические.
2. По функции выделяют:
- возбуждающие синапсы, которые приводят к деполяризации постсинаптической мембраны и активации нервной клетки;
- тормозные синапсы , которые приводят к гиперполяризации мембраны, что снижает пороговую чувствительность нейрона к внешним влияниям.
3. По основному медиатору, содержащемуся в синаптических пузырьках, синапсы делятся на группы:
- Холинергические (ацетилхолинергические): возбуждающие и тормозные;
- Адренергические (моноаминергические, норадренергические, дофаминергические): в основном, возбуждающие, но есть и тормозные;
- Серотонинергические (иногда приписываются к предыдущей группе): возбуждающие;
- ГАМК-ергические (медиатор гаммааминомаслянная кислота): тормозные;
- Пептидергические (медиаторы – большая группа вешеств, в основном: вазоинтерстициальный полипептид, вазопрессин, вещество Р (медиатор боли), нейропептид Y, окситоцин, бета-эндорфин и энкефалины (противоболевые), динорфин и т.д.).
Синаптические пузырьки отделены от гиалоплазмы одной мембраной. Холинсодержащие пузырьки электронносветлые, диаметром 40-60 мкм. Адренсодержащие – с электронноплотной сердцевиной, светлой каемкой, диаметром 50-80 мкм. Глицинсодержащие и ГАМК-содержащие – имеют овальную форму. Пептидсодержащие – с электронноплотной сердцевиной, светлой каемкой, диаметром 90-120 мкм.
Механизм передачи возбуждения в химическом синапсе: импульс, приходящий по афферентному волокну, вызывает возбуждение в пресинаптической зоне и приводит к выделению медиатора через пресинаптическую мембрану. Медиатор поступает в синаптическую щель. На постсинаптической мембране имеются рецепторы к нейромедиатору (холинорецепторы для медиатора ацетилхолина; адренорецепторы для норадреналина). В последующем связь медиаторов с рецепторами разрывается. Медиатор либо метаболизируется, либо подвергается обратному всасыванию пресинаптическими мембранами, либо захватывается мембранами астроцитов с последующей передачей медиатора к нервным клеткам.
Регенерация нейронов. Для нейронов характерна только внутриклеточная регенерация. Они являются стабильной популяцией клеток и в обычных условиях не делятся. Но имеются исключения. Так, доказана способность к делению у нервных клеток в эпителии обонятельного анализатора, в некоторых ганглиях (скоплениях нейронов вегетативной нервной системы) животных.
Нейроглия
Нейроглия
— группа клеток нервной ткани, находящиеся между нейронами, различают микроглию и макроглию
.
Макроглия
Макроглия ЦНС подразделяется на следующие клетки: астроциты (волокнистые и протоплазматические), олигодендроциты и эпендимоциты (в том числе и танициты).
Макроглия периферической нервной системы : сателлитоциты и леммоциты (шванновские клетки).
Функции макроглии: защитная, трофическая, секреторная.
Астроциты – звездчатые клетки, многочисленные отростки которых ветвятся и окружают другие структуры мозга. Астроциты есть только в ЦНС и анализаторах – производных нервной трубки.
Виды астроцитов: волокнистые и протоплазматические астроциты.
Терминали отростков обоих типов клеток имеют пуговичные расширения (ножки астроцитов), большинство из которых заканчивается в периваскулярном пространстве, окружая капилляры и образуя периваскулярные глиальные мембраны.
Волокнистые астроциты имеют многочисленные, длинные, тонкие, слабо или совсем не ветвящиеся отростки. В основном присутствуют в белом веществе мозга.
Протоплазматические астроциты отличаются короткими, толстыми и сильно ветвящимися отростками. Имеются преимущественно в сером веществе мозга. Астроциты располагаются между телами нейронов, немиелинизированной и миелинизированной частями нервных отростков, синапсами, кровеносными сосудами, подэпендимными пространствами, изолируя и в то же время структурно связывая их.
Специфическим маркером астроцитов является глиальный фибриллярный кислый белок, из которого образуются промежуточные филаменты.
Астроциты имеют относительно крупные светлые ядра, со слабо развитым ядрышковым аппаратом. Цитоплазма слабо оксифильная, в ней слабо развита аЭПС и грЭПС, комплекс Гольджи. Митохондрий мало, они небольших размеров. Цитоскелет развит умеренно в протоплазматических и хорошо – в волокнистых астроцитах. Между клетками значительное число щелевидных и десмосомоподобных контактов.
В постнатальный период жизни человека астроциты способны к миграции, особенно в зоны повреждения и способны к пролиферации (из них образуются доброкачественные опухоли астроцитомы).
Основные функции астроцитов : участие в гематоэнцефалическом и ликворогематическом барьерах (своими отростками покрывают капилляры, поверхности мозга и участвуют в транспорте веществ от сосудов к нейронам и наоборот), в связи с этим выполняют защитную, трофическую, регуляторную функции; фагоцитоз погибших нейронов, секреция биологически активных веществ: ФРФ, ангиогенные факторы, ЭФР, интерлейкин–I, простагландины.
Олигодендроциты – клетки с небольшим числом отростков, способные к образованию миелиновых оболочек вокруг тел и отростков нейронов. Олигодендроциты находятся в сером и белом веществе ЦНС, в периферической нервной системе располагаются разновидности олигодендроцитов – леммоциты (шванновские клетки). Олигодендроциты и их разновидности характеризуются способностью образовывать дупликатуру мембраны – мезаксон , который окружает отросток нейрона, образуя миелиновую или безмиелиновую оболочку.
Ядра олигодендроцитов мелкие, округлые, темноокрашенные, отростки тонкие, не ветвятся или слабо ветвятся. На электроннооптическом уровне в цитополазме хорошо развиты органеллы, особенно синтетический аппарат, слабо развит цитоскелет.
Часть олигодендроцитов концентрируется в непосредственной близости к телам нервных клеток (сателлитные, или мантийные олигодендроциты ). Терминальная зона каждого отростка участвует в формировании сегмента нервного волокна, то есть каждый олигодендроцит обеспечивает окружение сразу нескольких нервных волокон.
Леммоциты (шванновские клетки ) периферической нервной системы характеризуются удлиненными, темноокрашенными ядрами, слабо развитыми митохондриями и синтетическим аппаратом (гранулярная, гладкая ЭПС, пластинчатый комплекс). Леммоциты окружают отростки нейронов в периферической нервной системе, образуя миелиновую или безмиелиновую оболочки. В области формирования корешков спинномозговых и черепно-мозговых нервов леммоциты формируют скопления (глиальные пробки), предотвращая проникновение отростков ассоциативных нейронов ЦНС за ее пределы.
В периферической нервной системе, помимо леммоцитов, имеются другие разновидности олигодендроцитов: сателлитные (мантийные) глиоциты в периферических нервных узлах вокруг тел нейронов, глиоциты нервных окончаний , конкретные морфологические особенности которых рассматриваются при изучении нервных окончаний и анатомии нервных узлов.
Основные функции олигодендроцитов и их разновидностей : образуя миелиновую или безмиелиновую оболочки вокруг нейронов, обеспечивают изолирующей, трофической, опорной, защитной функциями; участвуют в проведении нервного импульса, в регенерации поврежденных нервных клеток, фагоцитозе остатков осевых цилиндров и миелина при нарушении структуры аксона дистальнее места повреждения.
Эпендимоциты , или эпендимная глия – клетки низкопризматической формы, образующие непрерывный пласт, покрывающий полости мозга. Эпендимоциты тесно прилежат друг к другу, формируя плотные, щелевидные и десмосомальные контакты. Апикальная поверхность содержит реснички, которые у большинства клеток затем замещаются микроворсинками. Базальная поверхность имеет базальные впячивания (инвагинации), а также длинные тонкие отростки (от одного до нескольких), которые проникают до периваскулярных пространств микрососудов мозга.
В цитоплазме эпендимоцитов обнаруживаются митохондрии, умеренно развитый синтетический аппарат, хорошо представлен цитоскелет, имеется значительное количество трофических и секреторных включений.
Вариантом эпендимной глии являются танициты . Они выстилают сосудистые сплетения желудочков головного мозга, субкомиссуральный орган задней комиссуры. Активно участвуют в образовании ликвора (спинномозговой жидкости). Характеризуются тем, что базальная часть содержит тонкие длинные отростки.
Основные функции эпендимоцитов : секреторная (синтез ликвора), защитная (обеспечение гемато-ликворного барьера ), опорная, регуляторная (предшественники таницитов направляют миграцию нейробластов в нервной трубке в эмбриональном периоде развития).
Микроглия
Микроглиоциты, или нейральные макрофаги – клетки небольших размеров мезенхимного происхождения (производные моноцитов), диффузно распределенные в ЦНС, с многочисленными сильно ветвящимися отростками, способны к миграции. Микроглиоциты – специализированные макрофаги нервной системы. Их ядра характеризуются преобладанием гетерохроматина. В цитоплазме обнаруживается много лизосом, гранул липофусцина; синтетический аппарат развит умеренно.
Функции микроглии: защитная (в том числе иммунная).
Нервные волокна
Нервное волокно состоит из отростка нейрона – осевого цилиндра (дендрита или аксона) и оболочки олигодендроцита или его разновидностей .
Виды нервных волокон:
1) В зависимости от того, как произошло образование оболочки, нервные волокна подразделяются на миелиновые и безмиелиновые.
В периферической нервной системе нервные волокна окружают леммоциты. Один леммоцит связан с одним нервным волокном. В центральной нервной системе отростки нейронов окружают олигодендроциты. Каждый олигодендроцит участвует в формировании нескольких нервных волокон.
Миелинизация волокон осуществляется путем удлинения и «наворачивания» мезаксона вокруг отростка нервной клетки (в периферической нервной системе) или удлинения и вращения отростка олигодендроцита вокруг осевого цилиндра в ЦНС.
Миелиновые (мякотные) волокна в периферической нервной системе имеют в своём составе один отросток нейрона, окружённый удлинённой дупликутурой леммоцита (мезаксон). В миелиновом волокне мезаксон многократно оборачивается вокруг осевого цилиндра, формируя многократные витки мембраны – миелин. Зоны разрыхления миелина (проникновения цитоплазмы леммоцита) называются насечками (Шмидта-Лантермана). Каждый леммоцит образует сегмент волокна, участки границ соседних клеток немиелинизированы и называются перехватами Ранвье , таким образом, по длине волокна миелиновая оболочка имеет прерывистый ход. Миелиновая оболочка является биологическим изолятором. Распространение деполяризации в миелиновом волокне осуществляется скачками от перехвата к перехвату.
Безмиелиновые (безмякотные) волокна в периферической нервной системе состоят из одного или нескольких осевых цилиндров, погружённых в цитолемму окружающего их леммоцита. Мезаксон (дупликатура мембраны) короткий. Передача возбуждения в безмиелиновых волокнах происходит по поверхности нерва через изменение поверхностного заряда.
2) В зависимости от скорости проведения нервного импульса различают следующие типы нервных волокон:
- Тип А имеет подгруппы:
- А a — обладают наибольшей скоростью проведения возбуждения — 70-120 м/с (соматические двигательные нервные волокна);
- А b — скорость проведения составляет 40-70 м/с. Это соматические афферентные нервы и некоторые эфферентные соматические нервы;
- А g — скорость проведения составляет 15-40 м/с — афферентные и эфферентные симпатические и парасимпатические нервы;
- А d (дельта) — скорость проведения 5-18 м/с. По этой группе афферентных соматических нервов проводятся первичная (быстрая) боль.
- Тип В – скорость проведения от 3 до 14 м/с – преганглионарные симпатические волокна, некоторые парасимпатические волокна, то есть это вегетативные нервы.
- Тип С – скорость проведения 0,5-3 м/с: постганглионарные вегетативные волокна (безмиелиновые). Проводят болевые импульсы медленной вторичной боли (от рецепторов пульпы зуба).
Нейрогенез. На 15-17 сутки внутриутробного развития человека под индуцирующим влиянием хорды из первичной эктодермы формируется нервная пластинка (скопление продольно лежащего клеточного материала). С 17 по 21 сутки пластинка инвагинирует и превращается сначала в нервный желобок , а затем в трубку . К 25 суткам эмбриогенеза происходит отщепление нервной трубки от эктодермы и замыкание переднего и заднего отверстий (нейропоров). По бокам от нервного желобка располагаются структуры нервного гребня .
На ранних сроках развития нервная трубка сформирована медулобластами – стволовыми клетками нервной ткани ЦНС. Из нервного гребня образуется ганглиозная пластинка состоящая из ганглиобластов – стволовых клеток нейронов и нейроглии периферической нервной системы. Медулобласты и ганглиобласты интенсивно иммигрируют, делятся и затем дифференцируются.
В ранние сроки внутриутробного развития нервная трубка представляет собой пласт отростчатых клеток, лежащих в виде одного слоя, но в несколько рядов. Изнутри и снаружи они ограничены пограничными мембранами. На внутренней поверхности (прилежащей к полости нервной трубки) медулобласты делятся.
В последующем нервная трубка формирует несколько слоев . Среди них можно выделить:
- Внутренняя пограничная мембрана : отделяет полость нервной трубки от клеток;
- Эпендимный слой (вентрикулярный в области мозговых пузырей) представлен бластными клетками-предшественниками макроглии;
- Субвентрикулярная зона (только в передних мозговых пузырях), где происходит пролиферация нейробластов;
- Мантийный (плащевой) слой , содержащий мигрирующие и дифференцирующиеся нейробласты и глиобласты;
- Маргинальный слой (краевая вуаль) сформирован отростками глиобластов и нейробластов. В ней можно видеть тела отдельных клеток.
- Наружная пограничная мембрана .
Диффероны нервной ткани центральной нервной системы
- Дифферон нейрона: медулобласт – нейробласт – молодой нейрон – зрелый нейрон.
- Дифферон астроцита: медулобласт – спонгиобласт – астробласт – протоплазматический или волокнистый астроцит.
- Диферрон олигодендроцита: медулобласт — спонгиобласт – олигодендробласт – олигодендроцит.
- Дифферон эпендимной глии: медулобаст – эпендимобласт – эпендимоцит или таницит.
- Дифферон микроглии: стволовая клетка крови – полустволовая клетка крови (КОЕ ГЭММ) – КОЕ ГМ – КОЕ М – монобласт – промоноцит – моноцит – микроглиоцит покоя – активированный микроглиоцит.
Диффероны нервной ткани в периферической нервной системе
1. Дифферон нейрона: ганглиобласт – нейробласт – молодой нейрон – зрелый нейрон.
2.Дифферон леммоцита: ганглиобласт – глиобласт – леммоцит (шванновская клетка).
Механизмы нейрогенеза. В процессе внутриутробного развития нейробласты мигрируют в области анатомических закладок нервных центров. При этом они прекращают делиться. В ЦНС миграция нейробластов контролируется адгезивными межклеточными взаимодействиями (с помощью кадгеринов и интегринов радиальной глии), сигнальными молекулами межклеточного вещества (в том числе фибронектинами и ламининами). После того как нейробласты достигают области своей постоянной локализации, они начинают дифференцироваться и формировать отростки. Направление роста отростков также контролируется упомянутыми адгезивными молекулами (кадгерины, интегрины, сигнальные молекулы межклеточного вещества).
Во внутриутробном развитии и после рождения происходит конкурентное взаимодействие между аналогичными нейронами нервных центров. При этом нервные клетки, не успевшие занять соответствующую зону, либо сформировать контакты, подвергаются апоптозу. В раннем развитии погибает от трети до половины нервных клеток.
В последующем развитии вокруг нервных клеток формируется глиальное окружение и происходит миелинизация нервных волокон. Нервные клетки до полового созревания продолжают формировать отростки и синаптические контакты. Максимального развития нервная ткань достигает к 25-30 годам.
С возрастом наблюдается гибель части нервных клеток и компенсаторная гипертрофия других. В нейронах может накапливаться липофусцин. Области с погибшими телами нервных клеток замещаются глиальными рубцам, образованными скоплением гипертрофированных астроцитов.
Дендриты сильно ветвятся, образуя дендритное дерево, и обычно короче аксона. От дендритов возбуждение направляется к телу нервной клетки. Они формируют постсинаптические структуры, воспринимающие возбуждение. Дендритов много, но может быть один. Аксон присутствует всегда, по одному на каждую нервную клетку. Он не ветвится или слабо ветвится в терминальных областях и заканчивается синаптическим бутоном, передающим возбуждение на другие клетки (пресинаптическая зона). Нейроны передают возбуждение с помощью специализированных контактов (синапсов). Вещество, обеспечивающее передачу возбуждения, называется медиатором . В каждом нейроне обычно обнаруживается один основной медиатор.
Регенерация нервных волокон в периферической нервной системе
После перерезки нервного волокна проксимальная часть аксона подвергается восходящей дегенерации, миелиновая оболочка в области повреждения распадается, перикарион нейрона набухает, ядро смещается к периферии, хроматофильная субстанция распадается. Дистальная часть, связанная с иннервируемым органом, претерпевает нисходящую дегенерацию с полным разрушением аксона, распадом миелиновой оболочки и фагоцитозом детрита макрофагами и глией. Леммоциты сохраняются и митотически делятся, формируя тяжи – ленты Бюнгнера. Через 4-6 недель структура и функция нейрона восстанавливается, от проксимальной части аксона дистально отрастают тонкие веточки, растущие вдоль лент Бюнгнера. А результате регенерации нервного волокна восстанавливается связь с органом-мишенью. При возникновении преграды на пути регенерирующего аксона (например, соединительнотканного рубца), восстановления иннервации не происходит.
С дополнениями из учебно-методического пособия «Общая гистология» (составители: Шумихина Г.В., Васильев Ю.Г., Соловьёв А.А., Кузнецова В.М., Соболевский С.А., Игонина С.В., Титова И.В., Глушкова Т.Г.)