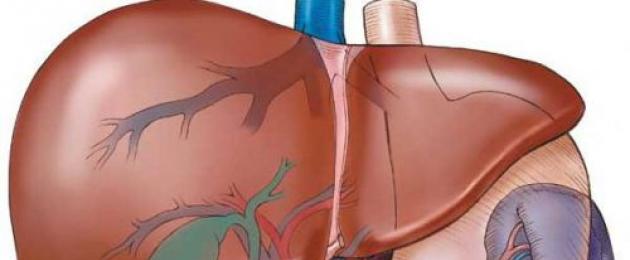
Любой застойный процесс в организме опасен для здоровья, поскольку чреват нарушением метаболизма и полноценного функционирования сразу нескольких систем жизнеобеспечения. Одним из таких патологических процессов является холестаз печени – совокупность изменений в тканях органа и желчевыводящих путях вследствие загустения желчи. Почему это происходит и какие меры необходимо предпринять для решения данной проблемы – подробно в нашем специальном материале.
Что собой представляет холестаз
Под названием заболевания подразумевается застой желчи в печени, который приводит к уменьшению ее тока в двенадцатиперстную кишку. Когда в желчных ходах накапливается чрезмерное количество билирубина (желчного пигмента), он начинает всасываться обратно в кровь и вызывает общую интоксикацию. Общая картина такова: из организма не могут вывестись продукты его жизнедеятельности, переваривание пищи в желудке нарушается, а в печени скапливается критичное количество желчи.
В зависимости от локализации и причины возникновения различают холестаз:
- Внутрипеченочный . Его развитие происходит на фоне патологий органа, при которых поражаются желчевыводящие пути. К ним относятся гепатит, цирроз, сбои на генетическом уровне, гормональные нарушения из-за патологий эндокринной системы или на фоне беременности. Внутрипеченочный холестаз в свою очередь делится на: клеточный – накопление желчи в гепатоцитах;каналикуоярный – скопление капель небольшого размера в расширенных протоках; экстралобулярный – застой в выводящих путях, в результате которого меняется структура их эпителия.
- Внепеченочный . Локализуется в междольковых протоках, из-за чего они расширяются и в некоторых случаях воспаляются. Подобная картина наблюдается при желчекаменной болезни или сдавливании протока каким-либо новообразованием извне.
Протекать заболевание может в острой или хронической форме, также различают желтушный и безжелтушный вариант.
Помимо этого, дополнительно выделяют несколько типов заболевания:
- парциальный, при котором происходит снижение объемов вырабатываемой желчи;
- диссоцианный, когда задерживаются ее отдельные компоненты;
- тотальный – полное прекращение поступления желчи в кишечник.

Печень работает в плотной связке с другими орагнаами пищеварения
Причины
Принципы лечения холестаза подразумевают устранение первопричины застоя желчи, именно поэтому важно правильно определить ее. Порой на это уходит много времени по причине сложности механизма выработки секрета, а также разветвленности системы протоков.
Помимо четырех самых распространенных причин застоя желчи, существуют и другие. К ним относятся:
- алкоголизм;
- нарушение правил здорового питания и периоды голодания, которые могут спровоцировать временный застой желчи;
- малоподвижный образ жизни;
- патологии эндокринной системы;
- заболевания органов пищеварения;
- нарушение моторики желчевыводящих путей;
- инфекционные заболевания;
- склезозирующий холангит – аутоиммунное заболевание, поражающее желчные протоки;
- перманентное нервно-эмоциональное напряжение и частые стрессы;
- удаление пузыря, из-за чего желчь скапливается в протоках, вызывает воспаление или образование камней. Помимо этого, она в концентрированном виде может попадать в кишечник;
- изменение гормонального фона во время беременности;
- врожденные патологии мышечных тканей пузыря и протоков;
- длительный период приема определенных лекарственных средств;
- нарушение обмена веществ, выраженное патологическими изменениями в желудке, сахарным диабетом, ожирением, атеросклерозом.

Кожный зуд – повод насторожиться и проверить печень
Как распознать заболевание
Холестаз всегда свидетельствуют о нарушениях функций печени , поэтому стоит внимательно отнестись к проявлению следующих симптомов застоя желчи:
- привкус горечи во рту;
- зуд кожных покровов, усиливающийся у вечеру, а также после контакта с водой;
- перманентная тошнота и развитие рвотного рефлекса;
- неприятная отрыжка и запах изо рта;
- вздутие живота и ощущение тяжести в желудке;
- боль и ощущение распирания в правом подреберье;
- гепатомегалия – увеличение печени;
- изменения психоэмоционального состояния, как правило, проявляющиеся в раздражительности;
- нарушения сна.
При застое в крови компонентов, в норме выделяемых в желчь, у больного появляются очевидные признаки заболевания:
- пожелтение кожных покровов, а в некоторых случаях – слизистой оболочки глаз;
- значительное потемнение урины;
- обесцвечивание каловых масс, а также их зловонный запах, который объясняется нарушением процесса расщепления жиров. Позывы к испражнению становятся более частыми.
При отсутствии лечения недостаток в организме белка и снижение фактора свертываемости приводят к повышенной кровоточивости. Дефицит витамина D выражается в уменьшении плотности костей, что характеризуется болями в конечностях и позвоночнике и повышает риск переломов.

Первое, на что нужно обратить внимание при получении результатов – уровень билирубина в крови
Что включает диагностика
Для постановки точного диагноза пациенту необходимо пройти обследование, включающее:
- сбор подробного анамнеза;
- физикальный осмотр;
- лабораторные анализы образцов крови.
Признаками хослестаза являются анемия и повышенные уровни СОЭ и лейкоцитов.
Биохимическое исследование при этом показывает высокий уровень билирубина, холестерина, печеночных ферментов и щелочной фосфатазы.
- анализ мочи;
- ультразвуковое исследование.
В урине выявляется присутствие желчных пигментов.
В некоторых ситуациях необходимы дополнительные исследования:
- анализы на наличие гельминтов;
- проверка на гепатиты;
- оценка иммунного статуса;
- эндоскопическая ретроградная или магнитно-резонансная холангиопанкреатография;
- чрескожная чреспеченочная холангиография.

Терапия подразумевает своевременный и регулярный прием достаточно большого перечня медикаментов
Методы лечения
Лечение холестаза может назначить только врач, изучив все результаты диагностики. Самой результативной является комплексная терапия, включающая использование лекарственных препаратов, физиотерапию, диету, применение народных средств.
Медикаментозное лечение
Консервативный метод борьбы с застоем желчи подразумевает прием следующих медикаментов:

Фитотерапия может быть не менее эффективной, чем консервативные методы
Народная медицина
Если причиной холестаза является нарушение выработки желчи, то с ним помогут справиться специальные растительные сборы. Самыми эффективными считаются такие сочетания, как:
- кукурузные рыльца, бессмертник и дягиль обыкновенный;
- тысячелистник, кориандр, ромашка, календула (цветки) и пижма;
- перечная мята и тмин;
- донник, горец и дымянка лекарственная.
Совет: при холестазе особенно полезно пить свежие овощные соки, особенно свекольный. Перед употреблением нужно выпить ложку растительного масла. Также для улучшения перистальтики рекомендуется принимать натощак масло с несколькими каплями лимонного сока. Это способствует скорейшему очищению кишечника и уменьшению проявлений заболевания.
Диета
Лечить подобную патологию без изменения пищевых привычек – пустая трата времени. Чтобы наладить питание, необходимо придерживаться диеты №5, построенной на следующих принципах:
- есть нужно каждые 2 часа маленькими порциями (дробное питание);
- количество употребленных в течение для калорий не должно превышать 2 500;
- в день нужно стараться выпивать минимум 2 литра жидкости – это необходимо для разжижения желчи и облегчения ее оттока;
- необходимо исключить из рациона все острое, жирное, соленое, копченое и маринованное. В этот же список попадают полуфабрикаты, грибы и любые консервы;
- отказаться от употребления сдобы и шоколада;
- рацион должен базироваться на овощах, кашах, фруктах, растительных жирах, нежирных молочных продуктах, диетических сортах мяса, птицы и рыбы;
- идеальный способ приготовления блюд – на пару, продукты также можно отваривать или запекать в духовке;
- пища должна быть измельчена или перетерта.

Правильное питание – основа лечения холестаза
Совет: в меню стоит включить высушенные (нежареные) семена тыквы. В их состав входит алкалоид – вещество, стимулирующее работу желчного пузыря. Помимо этого, оно помогает вывести из организма нематод – круглых червей. Употреблять тыквенные семечки можно в умеренном количестве каждый день.
Физиотрапия
После согласования с лечащим врачом и только в период ремиссии можно выполнять специальные упражнения, способствующие оттоку желчи из пузыря. К ним относятся «березка», поза «наклон к ногам», скручивания торса, поднятие и прижимание ног к туловищу в положении лежа и другие. Важно не забывать глубоко дышать, а также начинать и заканчивать лечебную физкультуру дыхательной гимнастикой.
Хирургическое лечение
Такое метод лечения назначается только в случаях, когда состояние пациента является тяжелым. К хирургическим манипуляциям, необходимым для ликвидации застоя желчи, относятся:
- удаление кист, перекрывающих просвет желчевыводящих путей;
- формирование анастомозов, то есть восстановление желчного протока посредством сшивания;
- наружное дренировании протоков;
- удаление пузыря или его вскрытие.
При сужении путей и наличии в них камней осуществляется баллонное расширение (дилатация).

Не стоит недооценивать лечебную физкультуру – она способна существенно облегчить состояние при застое желчи
Чем опасен холестаз
Застой желчи в печени чреват тяжелыми последствиями для здоровья:
- застойный цирроз печени;
- печеночная недостаточность;
- остеопороз вследствие нехватки витаминов A и D, которые не могут усваиваться из-за холестаза;
- воспаление пузыря и желчекаменная болезнь;
- замещение гепатоцитов соединительной тканью;
- аутоиммунные заболевания печени;
- формирование подкожных холестериновых бляшек;
- сепсис;
- энцефалопатия (поражение головного мозга).
Во избежание перечисленных осложнений важно вовремя распознать и начать лечить холестаз печени. Данное заболевание часто обнаруживается далеко не в начальной стадии, что усложняет терапию. Поэтому в целях профилактики необходимо регулярно сдавать анализы и проходить полное медицинское обследование.
Видео по теме
![]()
Патологический процесс, при котором нарушаются экскреция, синтез и поступление желчи в двенадцатиперстную кишку, характеризуется в медицине как холестаз печени (греч. cholestasis) . При холестазе возможны:
- как частичное замедление тока желчи,
- так и полная его остановка.
Риску возникновения заболевания подвержена широкая категория людей, в том числе:
- беременные,
- новорожденные.
Несмотря на то, что этот синдром встречается не так уж часто, выявить его на ранней стадии бывает довольно сложно. Тем не менее, несвоевременная диагностика и лечение холестаза способны вызвать ряд необратимых изменений в организме, основной из которых — острая печеночная недостаточность, что говорит о высокой степени опасности данного заболевания.
Причины возникновения холестаза
Ввиду обширной классификации известных форм синдрома холестаза, причины возникновения его очень разнообразны. Важнейшую роль в патогенезе, при этом, играют желчные кислоты. Именно из-за их токсичных свойств (а именно — гидрофобности и лиофильности), происходит повреждение тканей печени и, как следствие, дальнейшее развитие заболевания.


Две группы причин развития болезни
- Нарушение выделения и тока желчи:
- Холангит (воспаление и сужение желчных протоков);
- Болезнь Кароли (редкое заболевание, при котором желчные протоки расширяются);
- Билиарный первичный цирроз;
- Билиарная атрезия;
- Различные формы туберкулеза;
- Лимфогранулематоз.
- Нарушение образования желчи:
- Интоксикация организма ядами или солями тяжелых металлов;
- Прием медикаментов, негативно влияющих на работу печени;
- Доброкачественный рецидив холестатического синдрома;
- Сердечная недостаточность;
- Алкоголизм;
- Нарушение микрофлоры кишечника;
- Холестаз при беременности;
- Цирроз печени;
- Гепатиты;
- Сепсис.
Классификация
В зависимости от локализации, разделяют холестаз следующих типов:
- внутрипеченочный;
- внепеченочный.
Внутрипеченочная форма развивается на уровне внутренних желчных протоков и на гепацитарном уровне, и связана с нарушением синтеза желчи, а также ее поступлением в желчные капилляры.

Виды внутрипеченочного холестаза
- Функциональный (снижение желчного канальцевого тока и уровня выделяемой печеночной жидкости).
- Морфологический (накопление желчи в протоках и гепатоцитах).
- Клинический (задержка желчеобразующих компонентов, содержащихся в крови).
Внепеченочный холестаз связан с проходимостью желчных протоков, что обусловливается функциональными и структурными нарушениями желчевыводящей системы.
Подразделения холестаза
- Острый и хронический (в зависимости от характера заболевания).
- Желтушный и безжелтушный (исходя из наличия желтухи как симптома).
- Парциальный и диссоцианный.
Чем опасен холестаз печени?
При отсутствии надлежащего лечения, холестаз способен вызвать серьезные осложнения. Уже через несколько дней заболевания происходит ряд структурных изменений, обратимых на раннем этапе.
При развернутой форме:
- расширяются желчные капилляры,
- повышается проницаемость клеточных мембран,
- формируются желчные тромбы.
На этом этапе возможны появления:
- микроабсцессов,
- воспалений,
- печеночных розеток,
- желчных инфарктов.

Самая опасная форма — персистирующая. Возникает на более поздних сроках, спустя месяцы и годы болезни. При этом патологические изменения становятся необратимыми, развиваются:
- билиарная форма фиброза,
- билиарный цирроз.
Запущенные формы холестатического синдрома могут вызывать серьезные осложнения, такие как:
- Внутреннее кровотечение.
- «Куриная слепота».
- Остеопороз.
- Желчекаменная болезнь.
- Цирроз печени.
- Печеночная недостаточность.
Признаки и симптомы холестаза
Избыток желчи, вызванный холестазом, провоцирует появление в организме функциональной патологии печени и внутренних органов, что выражается в лабораторных и клинических проявлениях этого синдрома.
В лабораторных условиях при холестазе выявляются следующие маркеры, связанные, как правило, с изменением кровяной структуры:
- Рост уровня холестерина.
- Рост уровня билирубина.
- Увеличение активности щелочной фосфатазы.
- Повышение уровня желчных кислот.
- Повышение уровня меди.
- Обилие уробилиногена в моче.

Стандартные биохимические методы исследования позволяют выявить признаки лишь на поздних этапах развития заболевания, когда уровень поступаемой желчи снижается более чем на 20%. При этом выявленные изменения важно рассматривать в совокупности, поскольку изолированная их интерпретация может послужить причиной ошибочного диагноза.
Клиническая симптоматика, в зависимости от формы заболевания, может варьироваться от латентной до ярко выраженной. Степень выраженности тех или иных симптомов определяется тремя факторами:
- Избыток желчи в крови и тканях.
- Дефицит желчи в кишечнике.
- Токсичное воздействие желчной массы на каналы и клетки печени.
Вне зависимости от формы холестаза, симптомы и признаки заболевания имеют общий клинический характер:
- Возникновение кожного зуда.
- Изменение цвета мочи и кала (светлый кал, моча «пивного» цвета).
- Увеличение размера печени.
- Холестаз желчного пузыря (холецистит).
- Желчные колики.
- Запоры.
- Горечь во рту.
- Желтуха.
Хронический холестаз способен вызвать органическое поражение костных тканей (печеночная остеодистрофия), что приводит к ломкости костей даже при незначительных травмах.
Методы диагностики холестаза
Признаки холестатического синдрома выявляются на основании данных:
- анамнеза,
- пальпации,
- характерных симптомов заболевания, обнаруженных в результате сдачи анализов.
При холестазе указать на симптомы заболевания позволят:
- щелочная фосфатаза,
Пальпация проводится путем ощупывания области печени, для установления ее:
- объема,
- плотности,
- болезненности.
Установить застой желчи в каналах позволяет ультразвуковое исследование, а расширение желчных протоков выявляет холангинография. Локализация поражения тканей определяется холесцинтиграфией, где применяется меченая технецием иминодиуксусная кислота.Исключив вероятность возникновения внепеченочного холестаза, можно провести биопсию печени для установления внутрипеченочной формы заболевания.
Лечение холестаза
При возникновении малейших подозрений на заболевание, пациенту следует незамедлительно обратиться к гастроэнтерологу, который назначит:
- диету,
- курс лечения.
Можно проконсультироваться также у терапевта и хирурга. В качестве лекарственного препарата при стандартных формах заболевания часто используется урсодезоксихолевая кислота (урсосан). Лечить холестаз самостоятельно, без консультации специалиста, крайне не рекомендуется.
На основе показателей исследований и анализов, в зависимости от формы холестаза, лечение назначается многоплановое:
- Диетотерапия.
- Витаминотерапия (применяется кальций и жирорастворимые витамины (К, А, Е, D)).
- Этиотропная терапия — устранение причин заболевания (дегельминтизация, резекция, применение плазмафереза, колестипола и др.).
- Эндоскопия или хирургическое вмешательство (в случае необходимости устранения механического препятствия).
Диета при холестазе
Обычно правила питания назначаются по диетической программе Певзнера № 5. Для этого важно ограничить употребление жареной, жирной и острой пищи, а животные жиры заменить растительными.
Запрещеные продукты питания
- Алкоголь.
- Сдобу.
- Кислые фрукты.
- Маринованные и консервированные продукты.
А также другие вредные продукты питания для организма.
Разрешенные продукты
- Овощные супы.
- Нежирное мясо.
- Пшеничный хлеб.
- Каши.
- Обезжиренные молочные продукты.
- Некислые соки.
Или иные продукты, помогающие восстановлению печени человека.
mirpecheni.ru
Холестаз - что это? Это недуг, характеризующийся уменьшением поступления желчи в двенадцатиперстную кишку. Такое заболевание желудочно-кишечного тракта может появиться в результате различных нарушений в организме и поэтому многие врачи используют термин «синдром холестаза».
Какие заболевания приводят к холестазу?
Все причинные болезни, приводящие к возникновению холестаза, можно разделить на две большие группы. Первая - те, что связаны с нарушением правильной секреции желчи (алкогольные и токсические поражения печени, цирроз печени, вирусные гепатиты и т.д.). Вторая группа - связанные с нарушением оттока желчи (билиарный первичный цирроз, билиарная атрезия и другие).

Два вида
Холестаз - что это? Уменьшение или абсолютное прекращение выделения желчи. Участок, где возникает препятствие к выделению желчи - между двенадцатиперстной кишкой и печенью. Желчь не поступает в кишку, но печень все так же продолжает производить билирубин, попадающий в кровоток. Различают два основных вида: внутрипеченочный холестаз и внепеченочный. Причинами первого могут быть:
- алкогольное поражение печени;
- эндокринные заболевания;
- нарушения обмена веществ;
- гепатиты;
- отравление печени продолжительным приемом медикаментов;
- генетические нарушения;
- у женщин измененный уровень гормонов во время беременности.
Внепеченочный холестаз - что это? Это тоже нарушение оттока желчи, но в результате механических препятствий:
- сужение желчных протоков;
- камни в желчном пузыре;
- опухолевые заболевания поджелудочной железы, желчных протоков;
- панкреатит.
Признаки холестаза

Основной симптом - кожный зуд, особенно проявляющийся в вечернее и ночное время суток. Поэтому больные холестазом часто бывают агрессивны и раздражительны. Помимо этого, основные симптомы - потемнение мочи, светлый кал, увеличение размеров печени. Бывает, что пациенты жалуются на боли в суставах. Хронический холестаз - что это? Затянувшееся заболевание отмечается пигментацией ввиду накопления большого количества меланина в коже. Под кожей может накапливаться холестерин и тогда около молочных желез, вокруг глаз, на ладонях, спине, образуются ксантомы.

Как лечить?
Разобравшись в симптомах, через которые проявляет себя холестаз (что это такое, мы уже рассмотрели), теперь разберемся в том, как его лечить. Диета - это основное. Больной обязан начать следить за количеством употребляемых нейтральных и животных жиров (до сорока грамм в сутки). Необходимо начать читать этикетки на продуктах питания, содержащих эти жиры, и исходя из этого нужно сформировать правильный рацион питания. Жареную пищу рекомендуется ограничить, а алкоголь, консервы, кофе и копчености исключить совсем. Помимо соблюдения диеты нужно пройти медикаментозное лечение, которое назначит врач в зависимости от особенностей и уровня тяжести течения болезни. Лечение базируется на приеме гепатопротекторов, защищающих все клетки печени и способствующих свободному поступлению желчи. Кожный зуд лечат препаратами на основе холестирамина. Как лечат внепеченочный вид холестаза? В основном это оперативное вмешательство.
fb.ru
Ксантомы кожи
Ксантомы кожи — достаточно частый и характерный маркер холестаза. Ксантомы представляют собой плоские или несколько приподнятые над кожей образования желтого цвета мягкой консистенции. Они располагаются обычно вокруг глаз (в области верхнего века — ксантелазмы), в ладонных складках, под молочными железами, на шее, груди, спине. Ксантомы в виде бугорков могут располагаться на разгибательной поверхности крупных суставов, в области ягодиц. Возможно даже поражение нервов, оболочек сухожилий, костей. Ксантомы обусловлены задержкой липидов в организме, гиперлипидемией и отложением липидов в коже. Обычно ксантомы появляются при гиперхолестеринемии, превышающей 11 ммоль/л и существующей в течение 3 месяцев и более. При устранении причины холестаза и нормализации уровня холестерина ксантомы могут исчезать.
Ксантомы кожи развиваются пропорционально уровню сывороточных липидов. Появлению ксантом предшествует длительное (более 3 мес) повышение уровня холестерина в сыворотке более 11,7 мкмоль/л (450 мг%). Ксантомы исчезают при разрешении холестаза и нормализации уровня холестерина или в терминальной стадии печеночной недостаточности.
Ахолия кала и стеаторея
При синдроме холестаза кал становится обесцвеченным, белым (ахолия), что обусловлено отсутствием в нем стеркобилиногена, который не образуется в толстом кишечнике в связи с отсутствием поступления желчи в 12-перстную кишку. Одновременно нарушается и всасывание жиров в тонком кишечнике (в связи с дефицитом желчных кислот), что приводит к стеатореи («жирный» кал).
Стеаторея обусловлена недостаточным содержанием солей жёлчных кислот в просвете кишечника, необходимых для всасывания жиров и жирорастворимых витаминов А, Д, К, Е, и соответствует выраженности желтухи. Отсутствует адекватное мицеллярное растворение липидов. Стул становится жидким, слабоокрашенным, объёмным, зловонным. По цвету кала можно судить о динамике обструкции жёлчных путей (полной, интермиттирующей, разрешающейся).
Резко выраженное и длительно существующее нарушение всасывания жиров способствует развитию похудания.
Дефицит жирорастворимых витаминов
При синдроме холестаза нарушается всасывание жирорастворимых витаминов A, D, Е, К и появляются клинические признаки соответствующего гиповитаминоза.
Дефицит витамина D приводит к развитию так называемой печеночной остеодистрофии. Этому способствует также одновременное нарушение всасывания кальция в кишечнике. Печеночная остеодистрофия проявляется поражением костей, развитием диффузного остеопороза, для которого характерны боли в костях, в позвоночнике, легко появляющиеся переломы костей, особенно ребер, компрессионные переломы позвоночника.
В развитии остеопороза принимают участие не только дефицит витамина D и нарушение всасывания кальция в кишечнике, но и такие факторы, как гиперпродукция паратгормона, неадекватная секреция кальцитонина, уменьшение пролиферации остеобластов под влиянием избытка билирубина.
Дефицит витамина К проявляется снижением уровня протромбина в крови и геморрагическим синдромом.
Дефицит витамина Е проявляется нарушением функционирования мозжечка (мозжечковая атаксия), периферической полинейропатией (ощущение онемения, жжения в ногах, слабость мышц ног, снижение чувствительности и сухожильных рефлексов), дегенерацией сетчатки.
Клинические признаки дефицита витамина Е чаще всего наблюдаются у детей и значительно реже — у взрослых.
Дефицит витамина А проявляется сухостью и шелушением кожи (особенно в области ладоней) и нарушением зрения в темноте (снижение темновой адаптации — «куриная слепота»).
Образование камней в желчевыводящих путях
Образование камней в желчевыводящих путях может наблюдаться при длительном существовании холестаза. Клиническая и инструментальная диагностика. Возможно осложнение желчнокаменной болезни бактериальным холангитом, основными симптомами которого являются боли в правом подреберье, лихорадка с ознобами, увеличение печени).
Печеночная остеодистрофия
Поражение костей является осложнением хронических заболеваний печени, особенно холестатических, при которых оно наиболее детально изучено. Наблюдаются боли в костях и переломы. Вероятными причинами этого являются остеомаляция и остеопороз. Исследования при первичном билиарном циррозе и первичном склерозирующем холангите показали, что в большинстве случаев поражение костей обусловлено остеопорозом, хотя определённое значение имеет и остеомаляция.
Поражение костей проявляется болями в спине (обычно в грудном или поясничном отделе позвоночника), уменьшением роста, компрессией тел позвонков, переломами при минимальных травмах, особенно рёбер. Рентгенография позвоночника позволяет выявить снижение плотности и компрессионные переломы тел позвонков.
Минеральная плотность костной ткани может быть определена методом двойной абсорбционной фотометрии. У 31% из 123 женщин, больных первичным билиарным циррозом, при использовании данного метода было выявлено тяжёлое поражение костей. В дальнейшем у 7% наблюдались переломы. Снижение минеральной плотности костной ткани также выявлено у больных с далеко зашедшим первичным склерозирующим холангитом с повышенным уровнем билирубина.
Патогенез поражения костей окончательно не уточнён. Предполагается участие нескольких факторов. Нормальная структура костной ткани поддерживается равновесием двух разнонаправленных процессов: резорбции кости с помощью остеокластов и формирования остеобластами новой кости. Перестройка костной ткани начинается с уменьшения числа клеток бездействующих зон кости. Остеокласты, резорбируя кость, формируют лакуны. В дальнейшем эти клетки замешаются остеобластами, которые наполняют лакуны новой костью (остеоидом), коллагеном и другими белками матрикса. Затем происходит кальцийзависимый, а следовательно, и витамин Д-зависимый процесс минерализации остеоида. Метаболические костные нарушения включают две основные формы: остеомаляцию и остеопороз. При остеопорозе наблюдается потеря костной ткани (матрикса и минеральных элементов). При остеомаляции страдает минерализация остеоида. Верификация костных нарушений при хроническом холестазе проводилась с помощью биопсии и изучения костной ткани с использованием специальных методик.
Исследования показали, что в большей части случаев печёночная остеодистрофия представлена остеопорозом. При хронических холестатических заболеваниях выявлено как снижение образования новой кости, так и повышение резорбции костной ткани. Высказано предположение, что в ранней, доцирротической стадии поражения происходит нарушение процесса образования кости, в то время как при циррозе — повышение резорбции. У женщин, не имеющих заболевания печени, в менопаузе усилены процессы образования новой кости и резорбции костной ткани с преобладанием последней. Это может играть роль в поражении костей при первичном билиарном циррозе у женщин в менопаузе.
Причина остеопороза при хронических холестатических заболеваниях печени окончательно не установлена. Патогенетическое значение могут иметь многие факторы, участвующие в метаболизме костной ткани: витамин Д, кальцитонин, паратгормон, гормон роста, половые гормоны. На состояние костей у больных с хроническим холестазом оказывают влияние такие внешние факторы, как ограниченная подвижность, неполноценное питание, уменьшение мышечной массы. Уровень витамина Д снижается вследствие нарушения всасывания, неадекватного поступления с пищей, недостаточного пребывания на солнце. Однако лечение витамином Д не влияет на состояние костной ткани. Процессы активации витамина Д в печени (25-гидроксилирование) и в почках (1-гидроксилирование) не нарушены.
В недавних исследованиях было показано уменьшение пролиферации остеобластов под действием плазмы, полученной от больных с желтухой; при этом ингибирующее действие оказывал неконъюгированный билирубин, но не жёлчные кислоты |451. Эти данные позволяют объяснить нарушения формирования костной ткани при хроническом холестазе, однако требуют дальнейшего подтверждения.
Лечение урсодезоксихолевой кислотой не останавливает потерю костной массы у больных с первичным билиарным циррозом. После трансплантации печени плотность кости повышается лишь через 1- 5 лет. В течение первого года часто у 35% больных с первичным склерозирующим холангитом наблюдаются спонтанные переломы. Возможно, одна из причин высокой частоты переломов — применение кортикостероидов с целью иммуносупрессии. Уровень витамина Д не возвращается к нормальному на протяжении нескольких месяцев после трансплантации. В связи с этим рекомендуется заместительная терапия.
Определение уровня витамина Д у больных с хроническим холестазом имеет большое значение, так как остеомаляция, несмотря на редкость, легко поддаётся лечению. При исследовании изоферментов щелочной фосфатазы сыворотки, помимо печёночной, может быть повышена костная фракция фермента. По уровню кальция и фосфора в сыворотке невозможно предсказать развитие костных изменений. При рентгенографии обнаруживаются изменения, характерные для остеомаляции: псевдопереломы, зоны Лоозера. Рентгенография кистей выявляет разрежение костной ткани. При биопсии костей выявляются широкие некальцифицированные остеоидные массы, окружающие трабекулы. Причины снижения уровня витамина Д многочисленны. Больные с хроническим холестазом недостаточно времени проводят на воздухе под солнечными лучами, соблюдают неадекватную диету. Стеаторея, нарушение всасывания могут усугубляться длительным приёмом холестирамина.
Другим проявлением костной патологии является болезненная остеоартропатия лодыжек и запястий — неспецифическое осложнение хронических заболеваний печени.
Нарушение метаболизма меди
Примерно 80% всасываемой меди в норме экскретируется с жёлчью и удаляется с калом. При всех формах холестаза, но особенно при хроническом (например, при первичном билиарном циррозе, первичном склерозирующем холангите, атрезии жёлчных путей), происходит накопление меди в печени в концентрациях, характерных для болезни Вильсона или даже превышающих их. В редких случаях может обнаруживаться пигментное роговичное кольцо, напоминающее кольцо Кайзера-Флейшера.
Отложения меди в печени выявляются при гистохимическом исследовании (окраске роданином) и могут быть количественно определены при биопсии. Медьсвязывающий белок обнаруживается при окраске орсеином. Эти методы косвенно подтверждают диагноз холестаза. Медь, накапливающаяся при холестазе, по-видимому, не оказывает гепатотоксического действия. Электронная микроскопия обнаруживает медь в электронноплотных лизосомах, однако характерные для болезни Вильсона изменения органелл, связанные с действием цитозольной меди, не наблюдаются. При холестазе медь накапливается внутри гепатоцита в нетоксичной форме.
Развитие печеночно-клеточной недостаточности
Печёночно-клеточная недостаточность развивается медленно, функция печени при холестазе долгое время остается сохранной. Печёночная недостаточность присоединяется при длительности желтухи 3-5 лет; об этом свидетельствуют быстрое нарастание желтухи, появление асцита, отёков, снижение уровня альбумина в сыворотке. Кожный зуд уменьшается, кровоточивость не поддается лечению парентеральным введением витамина К. В терминальной стадии развивается печёночная энцефалопатия.
Микросомальное окисление лекарств. У больных с внутрипеченочным холестазом наблюдается уменьшение содержания цитохрома Р450 пропорционально тяжести холестаза.
Внепеченочные симптомы холестаза
Помимо таких ярких признаков, как желтуха и кожный зуд, при холестазе наблюдаются другие, менее заметные проявления, изученные в основном при обструкции жёлчных путей. Могут наблюдаться серьёзные осложнения, если больной ослаблен (дегидратация, кровопотеря, операции, лечебно-диагностические манипуляции). Изменяется деятельность сердечно-сосудистой системы, нарушаются сосудистые реакции в ответ на артериальную гипотензию (вазоконстрикция). Повышается чувствительность почек к повреждающему действию артериальной гипотензии и гипоксии. Нарушаются защитные реакции организма при сепсисе, заживлении ран. Увеличение протромбинового времени корригируется введением витамина К, однако причиной нарушений коагуляции может являться дисфункция тромбоцитов. Слизистая оболочка желудка становится более подверженной язвообразованию. Причины таких изменений разнообразны. Жёлчные кислоты и билирубин нарушают метаболизм и функцию клеток. Изменение состава липидов сыворотки влияет на структуру и функцию мембран. Повреждающее действие может оказывать эндотоксемия. Таким образом, метаболические и функциональные нарушения у больных с холестазом и выраженной желтухой при определённых условиях (операции, лечебно-диагностические манипуляции) могут привести к развитию острой почечной недостаточности, кровотечения, сопровождаются плохим заживлением ран и высоким риском развития сепсиса.
К редким наследственным формам холестаза относятся синдром Саммерскилла и болезнь (синдром) Байлера.
Синдром Саммерскилла — доброкачественный рецидивирующий семейный холестаз, характеризующийся повторными эпизодами холсстатической желтухи, начиная с раннего детского возраста, и благоприятным течением (без исхода в цирроз печени).
Болезнь (синдром) Байлера — прогрессирующий внутрипеченочный семейный холестаз, обусловленный патологией гена на хромосоме XVIII, характеризуется фатальным течением с ранним формированием билиарного цирроза печени и летальным исходом.
Внутрипеченочный холестаз беременных — доброкачественное заболевание, развивающееся во время беременности, проявляющееся синдромом холестаза.
Патогенез заболевания обусловлен повышением секреции прогестерона, эстрогенов, плацентарных гормонов и высоким синтезом холестерина в печени. Не исключено, что беременность предрасполагает к появлению имевшихся ранее генетических дефектов секреции желчи. Внутрипеченочный холестаз беременных развивается в последние месяцы беременности и проявляется желтухой, кожным зудом и лабораторными признаками холестаза.
Гистологическое исследование печени выявляет центролобулярный холестаз без некрозов гепатоцитов.
В последние годы обсуждается синдром «исчезающих желчных протоков». В него включены заболевания, характеризующиеся редукцией желчных протоков:
- первичный билиарный цирроз печени;
- первичный склерозирующий холангит;
- аутоиммунный холангит (соответствует по клинике и морфологическим проявлениям первичному билиарному циррозу печени, но отличается от него отсутствием антимитохондриальных антител);
- холангит известной этиологии (при цитомегаловирусной инфекции, криптоспоридиозе, на фоне иммунодефицитных состояний, в том числе при СПИДе);
- рецидивирующий бактериальный холангит при инфицировании кист внутрипеченочных протоков (при болезни Кароли);
- врожденная атрезия или гипоплазия желчевыводящих путей;
- холестаз примуковисцидозе исаркоидозе.
ilive.com.ua
Что такое Синдром холестаза
Застой компонентов желчи в ткани печени принято называть холестазом .
Различают внутри и внепеченочный холестаз. При внутрипеченочном холестазе выделяют внутриклеточную, внутриканальцевую и смешанную формы:
- Функциональный холестаз означает снижение канальцевого тока желчи, печеночной экскреции воды и органических анионов (билирубина, желчных кислот).
- Морфологический холестаз представляет собой накопление компонентов желчи в гепатоцитах, желчных протоках.
- Клинический холестаз означает задержку в крови компонентов, в норме экскретируемых в желчь Клиническими признаками холестаза чаще являются кожный зуд, желтуха, повышение активности щелочной фосфатазы, углутамилтранспептидазы, концентрации билирубина и желчных кислот в сыворотке.
- Механизмы образования и секреции желчи
Внепеченочный холестаз развивается при внепеченочной обструкции желчных протоков.
Внутрипеченочный холестаз возникает при отсутствии обструкции магистральных желчных протоков. Он может развиваться на уровне гепатоцитов или внутрипеченочных желчных протоков. Соответственно выделяют холестаз, обусловленный поражением гепатоцитов, каналикул, дуктул или смешанный. Кроме того, различают острый и хронический холестаз, а также желтушную и безжелтушную его формы.
Существует несколько форм холестаза: парциальный харастеризуется уменьшением объема секретируемой желчи; диссоцианный связан с задержкой только отдельных компонентов желчи (на ранних стадиях первичного недеструктивного холангита в сыворотке крови повышается содержание только желчных кислот и активности щелочной фосфатазы, в то время как уровень билирубина, холестерина, фосфолипидов остается в норме); тотальный связан с нарушением поступления желчи в двенадцатиперстную кишку.
- Основные моменты нормального желчеобразования
Желчь представляет собой жидкость, изоосимчную плазме, состоящую из воды, электролитов, органических веществ (желчных кислот и солей, холестерина, конъюгированного билирубина, цитокинов, эикозаноидов и других веществ) и тяжелых металлов.
За сутки осуществляется синтез и отток от печени около 600 мл желчи Гепатоциты ответственны за секрецию двух фракций желчи зависящей от желчных кислот (около 225 мл/сут) и не зависящей от желчных кислот (около 225 мл/сут) Клетками желчных протоков секретируется 150 мл/сут желчи.
Желчь вырабатывается гепатоцитами и дренируется через сложную систему желчных ходов, расположенных внутри печени. Эта система включает желчные канальцы, желчные протоки и междольковые протоки. Желчные канальцы расположены между гепатоцитами, которые образуют их стенки. Диаметр канальцев 12 мкм (он меньше в третьей и постепенно увеличивается по направлению к первой зоне ацинуса) прилежащих межклеточных пространств канальцы отделены соединительными комплексами соседних гепатоцитов. Из желчных канальцев желчь поступает в желчные протоки (холангиолы или промежуточные канальцы Геринга), имеющие базальную мембрану. Канальцы Геринга устелены эпителием и гепатоцитами. Холангиолы образуют начало желчных ходов. Через пограничную пластинку холангиолы входят в портальные тракты, где приобретают строение междольковых протоков, наиболее мелкие ветви которых имеют диаметр 15-20 мкм. Междольковые протоки выстланы кубическим эпителием, лежащим на базальной мембране. Протоки анастомозируют между собой, увеличиваются в размерах и становятся крупными (септальными или трабекулярными) диаметром до 100 мкм, выстланными высокими призматическими эпителиоцитами с базально расположенными ядрами.
Два главных печеночных протока выходят из правой и левой долей в области ворот печени.
Гепатоцит представляет собой полярную секреторную эпителиальную клетку, имеющую базолатеральную (синусоидальную и латеральную) и апикальную (канальцевую) мембраны. Канальцевая мембрана содержит транспортные белки для желчных кислот, билирубина, катионов и анионов, микроворсинки. Органеллы представлены аппаратом Гольджи и лизосомами. С помощью везикул осуществляется транспорт белков (IgA) от синусоидальной к канальцевой мембране, доставка синтезирующихся в клетке транспортных белков для холестерина, фосфолипидов, желчных кислот. Цитоплазма гепатоцита вокруг канальцев содержит структуры цитоскелета: микротрубочки, микрофиламенты, промежуточные филаменты.
Образование желчи включает захват желчных кислот, других органических и неорганических ионов и их транспорт через синусоидальную мембрану. Этот процесс сопровождается осмотической фильтрацией воды, содержащейся в гепатоците и парацеллюлярном пространстве. Роль движущей силы секреции выполняет Na+,K+ATOa3a синусоидальной мембраны, обеспечивая химический градиент и разность потенциалов между гепатоцитами и окружающим пространством. В результате градиента концентрации натрия (высокая снаружи, низкая внутри) и калия (низкая снаружи, высокая внутри) содержимое клетки имеет отрицательный заряд по сравнению с внеклеточным пространством, что облегчает захват положительно заряженных и экскрецию отрицательно заряженных ионов. Транспортный белок для органических анионов является натрийнезависимым, переносит молекулы ряда соединений, включая желчные кислоты, бромсульфалеин и, вероятно, билирубин. На поверхности синусоидальной мембраны происходит также захват сульфатов, неэтерифицированных жирных кислот, органических катионов. Транспорт желчных кислот в гепатоците осуществляется с помощью цитозольных белков, среди которых основная роль принадлежит Загидроксистероиддегидрогеназе. Меньшее значение имеют белки, связывающие жирные кислоты, глутатион8трансфераза. В переносе желчных кислот участвуют эндоплазматический ретикулум и аппарат Гольджи. Транспорт белков жидкой фазы и лигандов (IgA, липопротеины низкой плотности) осуществляется посредством везикулярного транспорта. Время переноса от базолатеральной до канальцевой мембраны составляет около 10 мин.
Канальцевая мембрана представляет собой специализированный участок плазматической мембраны гепатоцита, содержащий транспортные белки, ответственные за перенос молекул в желчь против градиента концентрации. В канальцевой мембране локализуются ферменты: щелочная фосфатаза, углутамилтранспентидаза. Перенос желчных кислот осуществляется с помощью канальцевого транспорта белка для желчных кислот. Ток желчи, не зависящий от желчных кислот, определяется, повидимому, транспортом глугатиона, а также канальцевой секрецией бикарбоната, возможно, при участии белка. Вода и неорганические ионы (в особенности Na4) экскретируются в желчные капилляры по осмотическому градиенту путем диффузии через отрицательно заряженные полупроницаемые плотные контакты. Секреция желчи регулируется многими гормонами и вторичными мессенджерами, включая цАМФ и протеинкиназу. Эпителильные клетки дистальных протоков вырабатывают обогащенный секрет, модифицирующий состав канальцевой желчи,- к называемый дуктулярный ток желчи. Давление в желчных протоках, при котором происходит секреция желчи составляет 15-25 см вод. ст. Повышение давления до 35 см вод. ст. ведет к подавлению секреции желчи, развитию желтухи.
Что провоцирует Синдром холестаза
Этиология внутрипеченочного холестаза довольно многообразна.
В развитии холестаза важная роль отводится желчным кислотам, обладающим выраженными поверхностноактивными свойствами Желчные кислоты вызывают повреждение клеток печени и усиливают холестаз. Их токсичность зависит от степени липофильности (и, соответственно, гидрофобности). К гепатотоксичным желчным кислотам относят хенодезоксихолевую (первичную желчную кислоту), а также литохолевую и дезоксихолевую кислоты (вторичные кислоты, образующиеся в кишечнике из первичных под действием бактерий). Под влиянием желчных кислот наблюдается повреждение мембран митохондрий, что приводит к уменьшению синтеза АТФ, повышению внутриклеточной концентрации Са2+, стимуляции кальциизависимых гидролаз, повреждающих цитоскелет гепатоцита Желчные кислоты вызывают апоптоз гепатоцитов, аберрантную экспрессию антигенов HLA I класса на гепатоцитах и HLA II класса на эпителиальных клетках желчных протоков, которая может быть фактором развития аутоиммунных реакций против гепатоцитов и желчных протоков.
Синдром холестаза встречается при различных состояниях, которые могут быть объединены в 2 большие группы:
Нарушение образования желчи:
- Вирусные поражения печени.
- Алкогольные поражения печени.
- Лекарственные поражения печени.
- Токсические поражения печени.
- Доброкачественный рецидивирующий холестаз.
- Нарушение микроэкологии кишечника.
- Холестаз беременных.
- Эндотоксемии.
- Циррозы печени.
- Бактериальные инфекции.
Нарушение тока желчи:
- Первичный билиарный цирроз.
- Первичный склерозирующий холангит.
- Болезнь Кароли.
- Саркоидоз.
- Туберкулез.
- Лимфогранулематоз.
- Билиарная атрезия.
- Идиопатическая дуктопения. Реакция отторжения трансплантата. Болезнь «трансплантат против хозяина».
Гепатоцеллюлярный и каналикулярный холестаз могут быть обусловлены вирусным, алкогольным, лекарственным, токсическим поражением печени, застойной сердечной недостаточностью, эндогенными нарушениями (холестаз беременных). Экстралобулярный (дуктулярный) холестаз характерен для таких заболеваний, как цироз.
При гепатоцеллюлярном и каналикулярном холестазе преимущественно поражаются транспортные системы мембран, а при экстралобулярном — эпителий желчных протоков. Для внутрипеченочного холестаза характерны поступление в кровь, а следовательно, и в ткани различных компонентов желчи, преимущественно желчных кислот, и их дефицит или отсутствие в просвете двенадцатиперстной кишки и других отделах кишечника.
Симптомы Синдрома холестаза
Клинические проявления. При холестазе избыточная концентрация компонентов желчи в печени и тканях организма вызывает печеночные и системные патологические процессы, обусловливающие соответствующие клинические и лабораторные проявления болезни.
В основе формирования клинических симптомов лежат 3 фактора:
- избыточное поступление желчи в кровь и ткани;
- уменьшение количества или отсутствие желчи в кишечнике;
- воздействие компонентов желчи и ее токсических метаболитов на печеночные клетки и канальцы.
Выраженность клинических симптомов внутрипеченочного холестаза зависит от основного заболевания, нарушения экскреторной функции гепатоцитов, печеночноклеточной недостаточности. Ведущими клиническими проявлениями холестаза (острого и хронического) являются кожный зуд, нарушение переваривания и всасывания. При хроническом холестазе наблюдаются поражение костей (печеночная остеодистрофия), отложения холестерина (ксантомы и ксантелазмы), пигментация кожи вследствие накопления меланина.
В отличие от гепатоцеллюлярного повреждения такие симптомы как слабость и утомляемость, для холестаза нехарактерны. Печень увеличена с гладким краем, уплотнена, безболезненна. Спленомегалия при отсутствии билиарного цирроза, портальной гипертензии встречается нечасто. Кал обесцвечен Предполагают, что кожный зуд при холестазе вызывают соединения, синтезирующиеся в печени и в норме экскретирующиеся в желчь. Имеется мнение о важной роли опиоидных пептидов в развитии зуда.
Стеаторея обусловлена недостаточным содержанием солей желчных кислот в просвете кишечника, необходимых для всасывания жиров и жирорастворимых витаминов A, D, Е, К, и соответствует выраженности желтухи. При этом отсутствует адекватное мицелляриое растворение липидов. Стул становится жидким, слабоокрашенньш, объемным, зловонным. По цвету кала можно судить о динамике обструкции желчных путей (полная, интермиттирующая, разрешающаяся). При непродолжительном холестазе возникает дефицит витамина К, что приводит к увеличению протромбинового времени Длительный холестаз способствует снижению уровня витамина А, проявляющемуся нарушением адаптации глаз к темноте — «куриная слепота». У больных возникает дефицит витаминов D и Е. Дефицит витамина D является одним из звеньев печеночной остеодистрофии (остеопороз, остеомаляция) и проявляется тяжелым болевым синдромом в грудном или поясничном отделе позвоночника, спонтанными переломами при минимальных травмах. Изменения костной ткани усугубляются нарушением всасывания кальция (связывание кальция с жирами в просвете кишечника, образование кальциевых мыл). В возникновении остеопороза при внутрипеченочном холестазе, помимо дефицита витамина D, участвуют кальцитонин, паратгормон, гормон роста, половые гормоны, внешние факторы (обездвиженность, неполноценное питание, уменьшение мышечной массы), уменьшение пролиферации остеобластов под влиянием билирубина.
Маркерами хронического холестаза являются ксантомы, отражающие задержку липидов в организме (чаще располагаются вокруг глаз, на ладонных складках, под молочными железами, на шее, груди или спине). Образованию ксантом предшествует гиперхолестеринемия на протяжении 3 мес и более Ксантомы могут подвергаться обратному развитию при снижении уровня холестерина. Разновидностью ксантом являются ксантелазмы.
При холестазе наблюдается нарушение обмена меди, способствующее процессам коллагеногенеза. У здорового человека около 80 % всасываемой меди в кишечнике экскретируется с желчью и удаляется с калом
При холестазе медь накапливается в желчи в концентрациях, близких наблюдаемым при болезни ВильсонаКоновалова. В ряде случаев может обнаруживаться пигментное роговичное кольцо Кайзера-Флейа. Медь в ткани печени накапливается в гепатоцитах, холангиоцитах, клетках системы мононуклеарных фагоцитов. Локализация отложения избыточного содержания меди в клетках III или I зоны обусловлена этиологическими факторами. Кроме того, нами установлено, что избыточное отложение меди в клетках Купфера, в отличие от его накопления в паренхиматозных клетках, является прогностически неблагоприятным фактором в развитии избыточного фиброзирования в ткани печени, других органах и тканях.
У больных хроническим холестазом имеют место дегидратация, изменение деятельности сердечно-сосудистой системы. Нарушаются сосудистые реакции в ответ на артериальную гипотензию (вазоконстрикцию), наблюдаются повышенная кровоточивость, нарушение регенерации тканей, высокий риск развития сепсиса. Печеночная недостаточность присоединяется при длительности холестаза более 35 лет. В терминальной стадии развивается печеночная энцефалопатия. Длительный холестаз может осложняться образованием пигментных конкрементов в желчевыводящей системе, осложняющихся бактериальным холангитом. При формировании билиарного цирроза обнаруживаются признаки портальной гипертензии и печеночноклеточной недостаточности.
Диагностика Синдрома холестаза
В периферической крови выявляются мишеневидные эритроциты, анемия, нейтрофильный лейкоцитоз. В течение 3 нед в сыворотке крови повышается содержание связанного билирубина. Биохимическими маркерами холестаза являются щелочная фосфатаза и углутамилтранспептидаза, лейцинаминопептидаза и 5нуклеотидаза. При хроническом холестазе повышается уровень липидов холестерина, фосфолипидов, триглицеридов, липопротеинов, в основном за счет фракции липопротеинов низкой плотности. В то же время концентрация липопротеинов высокой плотности снижена. В сыворотке повышено содержание хенодезоксихолевой, литохолевой и дезоксихолевой желчных кислот. Уровень альбуминов и глобулинов при остром холестазе не меняется. Активность АсАТ, АлАТ повышается незначительно. В моче обнаруживаются желчные пигменты, уробилин.
Морфологически печень при холестазе увеличена в размерах, зеленоватого цвета, с закругленным краем. На поздних стадиях на ее поверхности видны узлы. При световой микроскопии наблюдается 6илирубиностаз в гепатоцитах, клетках синусоидов, канальцах третьей зоны дольки. Выявляются «перистая» дистрофия гепатоцита, пенистые клетки, окруженные мононуклеарными клетками. Некроз гепатоцитов, регенерация и узловая гиперплазия на начальных этапах холестаза выражены минимально. В портальных трактах (первая зона) наблюдаются пролиферация дуктул, наличие желчных тромбов, гепатоциты превращаются в клетки желчных протоков и формируют 6азальную мембрану. Обструкции желчных протоков способствует развитие фиброза. При холестазе могут образовываться тельца Мэллори. Микроциркуляторное русло печени и ее клеточные элементы подвергаются реактивным изменениям. Наблюдается набухание клеток выстилки синусоидов, их дистрофические изменения, наличие вакуолей, содержащих компоненты желчи или их метаболиты. При электронной микроскопии изменения желчных канальцев неспецифичны и включают дилатацию, отек, утолщение и извитость, потерю микроворсинок, вакуолизацию аппарата Гольджи, гипертрофию эндоплазматического ретикулума. В печени (гепатоциты, клетки Купфера, эпителий желчных протоков) наблюдается избыточное отложение меди и металлопротеинов, липофусцина, холестерина, других липидов. Изменения в биоптате печени на ранних стадиях холестаза могут отсутствовать.
В ранние сроки холестаза печень микроскопически не изменена, в поздние — увеличивается в размерах, имеет зеленоватую окраску. Микроскопические признаки холестаза в печени — глыбки билирубина в цитоплазме гепатоцитов и комки желчи (желчные тромбы) в просветax расширенных желчных канальцев. Разрыв желчных канальцев ведет выходу желчи в межклеточное пространство с образованием «желчных озер». Морфологические признаки холестаза обычно более выражены в центральных зонах печеночной дольки. При длительных нарушениях желчевыделения эти изменения видны в интермедиарных и далее перипортальных зонах. Как уже отмечалось, выделяют три формы холестаза: внутриклеточную, внутриканальцевую и смешанную. В ранние сроки редко выражена та или иная форма холестаза. Внутриклеточный холестаз наблюдается при медикаментозном (аминозиновом) поражении, внутриканальцевый — при подпеченочной желтухе, смешанный — при вирусных поражениях печени. Коагуляция желчи в междольковых желчных протоках обнаруживается только в секционных препаратах.
Гидропическая и ацидофильная дистросфия в печени наблюдается уже на 7й день. В редких случаях цитоплазма гепатоцитов, расположенная вокруг тромбированных желчных канальцев, плохо воспринимающих красители, выглядит сетчатой, содержит гранулы пигмента — «перистая» дегенерация гепатоцитов. Прогрессирующая дистрофия приводит к некротическим изменениям паренхимы.
Выделяют следующие виды некроза при холестазе:
- фокальные некрозы гепатоцитов (снижена восприимчивость к окраске, исчезает ядро, гепатоциты замещаются лейкоцитами);
- некробиоз группы гепатоцитов, находящейся в состоянии «перистой» дегенерации, завершается билиарным или ретикулярным (сетчатым) некрозом;
- центролобулярный зональный некроз гепатоцитов (обычно в секционных препаратах).
Альтерация паренхимы обусловлена токсическим влиянием компонентов желчи, а также механическим давлением расширенных тромбированных желчных канальцев. Застой желчи и некробиоз гепатоцитов сопровождаются воспалительными мезенхимальноклеточными реакциями (присоединяются не ранее 10го дня застоя), затем происходят гиперплазия ретикулиновых волокон в дольке и разрастание соединительной ткани в портальном поле — начало формирования билиарного цирроза. Застой желчи также сопровождается пролиферацихолангиол. В ткани печени снижено содержание гликогена и РНК, еличено количество липидов, имеет место положительная СИК-акция гликопротеинов, белка и его активных групп, снижена акность оксидоредуктаз и увеличена КФ и ЩФ. Расширен просвет канальцев от 1 до 8 мкм, на билиарном полюсе гепатоцита отсутствуют ворсинки, или они укорочены и принимают форму баллона или пузыря. Эктоплазма преканальцевой зоны гепатоцита расширена, аппарат Гольджи увеличен в размерах, отмечается гиперплазия гладкой ЭПС. Число лизосом увеличено, они беспорядочно расположены в гепатоцитах (не только в перибилиарной зоне, но и у васкулярного полюса), а также выходят в пространство Диссе. Митохондрии имеют признаки дистрофических изменений. Место стыковки клеток в области желчных канальцев выглядит интактным. Ультраструктура измененной печени идентична при внутри и внепеченочном холестазе. Имеющиеся различия носят количественный характер: при внепеченочном холестазе они выражены более резко.
Желчные тромбы состоят из зернистых компонентов (собственно желчь) и кольцевиднопластинчатых образований свободного билирубина и имеют грубозернистую структуру, локализованную в мезосомах Связанный билирубин, имея форму мелких зерен, находится в пузырьках ЭПС, а иногда свободно лежит в цитоплазме.
Существуют различия в характере поражения внутрипеченочных желчных протоков при различных заболеваниях. Для ВГ свойственно формирование катарального и обтурирующего холангита, для ПБЦ деструктивный холангит, для подпеченочной желтухи — перихолангит.
Застой желчи в печени закономерно сопровождается пролиферацией холангиол (дуктулярная пролиферация). Пролиферирующие желчные ходы могут ничем не отличаться от обычных желчных протоков. Иногда пролиферирующие желчные протоки не имеют четкого просвета, образованы двумя рядами овальных клеток с вытянутым ядром и базофильной цитоплазмой. Значительное число протоков в портальном поле говорит об их пролиферации.
Пролиферация желчных ходов имеет приспособительнокомпенсаторное значение и направлена на коррекцию желчевыделения. При устранении причины застоя желчи дуктулярная реакция редуцируется, происходит полное восстановление портальной триады.
Результаты клинических и биохимических исследований не всегда позволяют разграничить внутри и внепеченочный холестаз. Большое значение имеет алгоритм диагностического обследования. В пользу внепеченочной механической обструкции с развитием желчной гипертензии свидетельствуют боли в брюшной полости (наблюдаются при локализации конкрементов в протоках, опухолях), пальпируемый желчный пузырь Лихорадка и ознобы могут являться симптомами холангита. Плотность и бугристость печени при пальпации отражают далеко зашедшие изменения или опухолевое поражение печени. Алгоритм диагностического обследования предполагает в первую очередь выполнение УЗИ органов брюшной полости, позволяющее выявить характерный признак механической блокады желчных путей — надстенотическое расширение желчных протоков (диаметр общего желчного протока более 6 мм) При выявлении расширения протоков целесообразно проведение холангиографии. Процедурой выбора является эндоскопическая ретроградная холангиография (ЭРХГ). При невозможности ретроградного заполнения желчных путей используется чрескожная чреспеченочная холангиография (ЧЧХГ). В случае отсутствия признаков внепеченочной обтурации желчных протоков проводят биопсию печени Данную процедуру можно выполнять только после исключения обструктивного внепеченочного холестаза (во избежание развития желчного перитонита). Выявить уровень поражения (внутри или внепеченочный) помогает также холесцинтиграфия с иминодиуксусной кислотой, меченной технецием. Перспективным является применение магнитнорезонансной холангиографии.
Лечение Синдрома холестаза
Особенностью диеты при холестазе является ограничение количества нейтральных жиров до 40 г/сут, включение в питательный рацион растительных жиров, маргаринов, содержащих триглицериды со средней длиной цепи (их всасывание происходит без участия желчных кислот).
Этиотропное лечение показано при установлении причинного фактора В зависимости от уровня развития внутрипеченочного холестаза показана патогенетическая терапия. При снижении проницаемости базолатеральной и/или каналикулярной мембраны, а также при ингибировании №+,К+АТФазы, других мембранных переносчиков показано использование гептрала — препарата, активное вещество которого (Sадеметионин) входит в состав тканей и жидких сред организма и участвует в реакциях трансметилирования. Гептрал обладает антидепрессивной и гепатопротективной активностью, используется в течение 2 нед по 5-10 мл (400-800 мг) в/м или в/в, а в дальнейшем по 400 мг 2-4 раза в день 1,5-2 мес. С этой же целью показаны антиоксиданты, метадоксил.
Разрушение цитоскелета гепатоцитов, нарушение везикулярного транспорта требует применения гептрала, антиоксидантов, рифампициа (300-400 мг/сут 12 нед), в основе действия которого лежит индукция микросомальных ферментов печени или ингибирование захвата лчных кислот. Рифампицин оказывает также влияние на состав кислотной микрофлоры, участвующей в метаболизме желчных кислот, являющийся также индуктором микросомальных фертов печени, применяют в дозе 50-150 мг/сут 12 нед.
Изменение состава желчных кислот, нарушение формирования мицелл желчи требует применения урсодезоксихолевой кислоты, что способствует уменьшению гидрофобных желчных кислот, предупреждая тем самым токсический эффект на мембраны гепатоцитов, эпителий билиарньгх протоков, нормализуя антигены HLA УДХК обладает желчегонным эффектом в результате холегепатической циркуляции на уровне внутрипеченочных желчных протоков — базолатеральная мембрана гепатоцита. Препарат используется по 10-15 мг/сут до разрешения холетаза, а при заболеваниях, сопровождающихся врожденным нарушены метаболизма желчных кислот, при ПБЦ, ПСХ — в течение длинного времени. При нарушении целостности каналикул (мембран, микрофиламентов, клеточных соединений) показано использование трала, кортикостероидов. Нарушение целостности эпителия просветов и их проходимости нормализуется на фоне приема гептрала, урсодезоксихолевой кислоты, метотрексата в дозе 15 мг внутрь 1 раз в неделю.
В лечении кожного зуда доказана эффективность блокаторо-опиатных рецепторов ЦНС: налмефен по 580 мг/сут, налоксоц по 20 мг/сут в/в; блокаторов серотониновых рецепторов (ондансетрон 8 мг в/в). С целью связывания пруритогена в кишечнике используется холестирамин по 4 г до и после завтрака, 4 г после обеда и после ужина (12-16 г) от 1 мес до нескольких лет.
При симптомах остеопороза целесообразен прием витамина D3 по 50 000 ME 3 раза в неделюили 100 000 ME в/м 1 раз в месяц в сочетании с препаратами кальция до 1,5 г/сут (глюконат кальция, кальцевидный D3 никомед). При выраженных болях в костях назначают кальция глюконат в/в капельно 15 мг/кг в 500 мл 5 % раствор глюкозы или декстрозы ежедневно в течение недели. Больным показаны витамин А в дозе 100 000 ME 1 раз в месяц, витамин Е (токоферол) по 30 мг/сут в течение 10-20 дней. При геморрагических проявлениях назначается витамин К (викасол) по 10 мг 1 раз в сутки, курс лечения 5-10 дней, до ликвидации геморрагии, с последующим переходом на одну инъекцию. В ряде случаев больным показаны методы экстракорпоральной гемокоррекции: плазмаферез, лейкоцитаферез, криоплазмосорбция, ультрафиолетовое облучение крови.
Прогноз. Функция печени при синдроме холестаза долгое время остается сохранной. Печеночноклеточная недостаточностьразвивается довольно медленно (как правило, при длительности желтухи более 3 лет). В терминальной стадии развивается печеночная энцефалопатия.
К каким докторам следует обращаться если у Вас Синдром холестаза
- Гастроэнтеролог
- Хирург
Рђ Р‘ Р’ Р“ Р” Р– Р- Р™ Рљ Р› Рњ Рќ Рћ Рџ Р РЎ Рў РЈ Р¤ РҐ Р¦ Р§ РЁ Р Р® РЇ
www.pitermed.com
Общее описание
Холестаз также принято определять как «синдром холестаза». Морфологами названием данного заболевания определяется наличие в гепатоцитах и в гипертрофированных клетках Купера желчи (клеточный билирубиностаз), что в частности проявляется в виде небольших капель желчи, сосредоточенных в области расширенных каналикулов (каналикулярный билирубиностаз). В случае с внепеченочным холестазом расположение желчи сосредоточено в области междольковых расширенных желчных протоков (что определяет дуктулярный холестаз), а также в паренхиме печени, где желчь имеет вид так называемых «желчных озер».
Существующий на протяжении нескольких дней холестаз провоцирует возникновение потенциально обратимых ультраструктурных изменений. Развернутая фаза заболевания характеризуется рядом гистологических изменений в виде расширения желчных капилляров, образования желчных тромбов, исчезновения с каналикулярной мембраны ворсинок, и повреждения клеточных мембран, провоцирующего, в свою очередь, их проницаемость. Помимо этого среди изменений расширенной фазы выделяют нарушение целостности в плотных контактах и билирубиностаз, формирование печеночных розеток и перидуктальный отек, склероз и желчные инфаркты. При этом также формируются микроабсцессы, мезенхимальное и перипортальное воспаления и т.д.
При персистирующей форме холестаза с соответствующей формой воспаления и реакцией в соединительной ткани заболевание приобретает необратимый характер. По прошествии определенного времени (в некоторых случаях исчисляемого месяцами, в некоторых – годами) подобное течение заболевания приводит к развитию билиарной формы фиброза и к первичному/вторичному билиарному циррозу.
Следует заметить, что любая патология, связанная с печенью, может проходить в комплексе с холестазом. В некоторых случаях причины, провоцирующие поражение печени, определены (алкоголь, вирусы, лекарственные препараты), в некоторых – не определены (первичный биллиарный цирроз, склерозирующий первичный холангит). Ряд заболеваний (гистиоцитоз Х, склерозирующий холангит) приводит к поражению одновременно и внутрипеченочных протоков, и протоков внепеченочных.
Основные формы заболевания
Холестаз может проявляться в виде внутрипеченочной или внепеченочной формы. Внутрипеченочный холестаз, симптомы которого возникают в зависимости от собственных форм разделения, определяет следующие их разновидности:
- Функциональный холестаз. Для него характерно снижение уровня желчного канальцевого тока, а также снижение органических анионов (в виде желчных кислот и билирубина) и печеночной экскреции воды.
- Морфологический холестаз. Характеризуется накоплением в желчных протоках и гепатоцитах компонентов желчи.
- Клинический холестаз. Определяет задержку в составе крови компонентов, которые в норме экскретируются в желчь.
Что касается внепеченочного холестаза, то он развивается в ходе внепеченочной обструкции в желчных протоках.
Возвращаясь к внутрипеченочному холестазу, отметим, что возникает он в результате отсутствия в магистральных желчных протоках обструкции, при этом развитие его может производиться как на уровне желчных внутрипеченочных протоков, так и на уровне гепатоцитов. На основании этого выделяют холестаз, который обуславливается за счет поражения гепатоцитов, дуктул и каналикул, а также холестаз смешанный. Помимо этого определяется также острый холестаз и холестаз хронический, в желтушной или безжелтушной его форме.
Причины холестаза
Причины появления рассматриваемого нами заболевания крайне многообразны. Важная роль при рассмотрении развития холестаза определена для желчных кислот, для которых свойственны поверхностно-активные особенности в крайней степени выраженности их проявлений. Именно желчные кислоты провоцируют клеточные повреждения печени при одновременном усилении холестаза. Токсичность желчных кислот определяется исходя из степени их липофильности и гидрофобности.
В целом синдром холестаза может встречаться в самых различных состояниях, каждое из которых можно определить в одну из двух групп нарушений:
- Нарушения, связанные с образованием желчи:
- Алкогольное поражение печени;
- Вирусное поражение печени;
- Токсическое поражение печени;
- Медикаментозное поражение печени;
- Доброкачественная форма рецидивирующего холестаза;
- Нарушения в кишечной микроэкологии;
- Цирроз печени;
- Холестаз беременных;
- Бактериальные инфекции;
- Эндотоксемия.
- Нарушения, связанные с током желчи:
- Билиарный первичный цирроз;
- Болезнь Кароли;
- Склерозирующий первичный холангит;
- Билиарная атрезия;
- Туберкулез;
- Саркоидоз;
- Лимфогранулематоз;
- Дуктопения идиопатическая.
Каналикулярный и гепатоцеллюлярный холестаз могут быть спровоцированы алкогольным, медикаментозным, вирусным или токсическим поражением печени, а также нарушениями эндогенного масштаба (холестаз у беременных) и сердечной недостаточностью. Дуктулярный (или экстралобулярный) холестаз возникает в случае заболеваний типа цирроза печени.
Перечисленные каналикулярный и гепатоцеллюлярный холестаз приводят, в основном, к поражениям транспортных мембранных систем, экстралобулярный холестаз возникает при поражении эпителия желчных протоков.
Внутрипеченочный холестаз характеризуется поступлением в кровь, а соответственно, также и в ткани различного типа компонентов желчи (в преимущественной степени желчных кислот). Помимо этого отмечается их отсутствие либо дефицит в области просвета двенадцатиперстной кишки, а также в других кишечных отделах.
Холестаз: симптомы
Холестаз за счет избыточной концентрации желчных компонентов в печени, а также в тканях организма провоцирует возникновение печеночных и системных патологических процессов, которые, в свою очередь, обуславливают соответствующие лабораторные и клинические проявления этого заболевания.
Основа формирования клинической симптоматики базируется на следующих трех факторах:
- Избыточность поступления в кровь и в ткани желчи;
- Снижение объема желчи или ее полное отсутствие в кишечнике;
- Степень воздействия желчных компонентов, а также токсических метаболитов желчи непосредственно на канальцы и клетки печени.
Общая выраженность симптоматики, свойственная холестазу, определяется основным заболеванием, а также печеночно-клеточной недостаточностью и нарушением экскреторных функций гепацитов.
В числе ведущих проявлений заболевания, как нами уже отмечено выше, вне зависимости от формы холестаза (острой или хронической) определяется кожный зуд, а также нарушения в переваривании и всасывании. Для хронической формы холестаза свойственными проявлениями выступают поражения костей (в виде печеночной остеодистрофии), холестериновые отложения (в виде ксантом и ксантелазм), а также пигментация кожи, возникающая по причине накопления меланина.
Быстрая утомляемость и слабость не являются характерными для рассматриваемого заболевания симптомами, в отличие от их актуальности при гепатоцеллюлярном поражении. Печень в размерах увеличивается, ее край гладкий, отмечается ее уплотнение и безболезненность. При отсутствии портальной гипертензии и билиарного цирроза спленомегалия (увеличение селезенки), как сопутствующий патологическому процессу симптом, встречаются крайне редко.
Помимо этого в числе симптомов отмечается обесцвеченность кала. Стеаторея (избыточное выделение с каловыми массами жира из-за нарушения кишечного всасывания) обуславливается недостатком содержания в просвете кишечника солей желчных кислот, которые требуются для обеспечения всасывания жирорастворимых витаминов и жиров. Это, в свою очередь, соответствует выраженным проявлениям желтухи.
Стул приобретает зловонность, становится жидким и объемным. Цвет кала позволяет определить динамику в процессе обструкции желчных путей, которая может быть, соответственно, полной, интермиттирующей или разрешающейся.
Непродолжительный холестаз приводит к дефициту в организме витамина К. Длительное же течение этого заболевания провоцирует понижение уровня в организме витамина А, что проявляется в «куриной слепоте», то есть, в нарушении адаптации к темноте зрения. Помимо этого отмечается также дефицит витаминов Е и D. Последний, в свою очередь, выступает в качестве одного из основных звеньев в печеночной остеодистрофии (в виде остеопороза или остеомаляции), проявляясь в достаточно тяжелом болевом синдроме, возникающем в области поясничного или грудного отдела. На этом фоне отмечается также спонтанность переломов, которые возникают даже при незначительных травмах.
Изменения на уровне костной ткани усложняются также и актуальным нарушением, образующимся в процессе всасывания кальция. Кроме дефицита витамина D возникновение остеопороза при холестазе определяют кальцитонин, гормон роста, паратгормон, половые гормоны, а также ряд факторов внешнего воздействия (неполноценное питание, обездвиженность, снижение уровня мышечной массы).
Таким образом, за счет характерного для заболевания дефицита желчи нарушается пищеварение, как, собственно, и абсорбция пищевых жиров. Диарея, являющаяся спутницей стеатореи, провоцирует потерю жидкости, жирорастворимых витаминов и электролитов. По этой причине развивается мальабсорбция, вслед за которой – снижение веса.
В качестве маркеров холестаза (в частности хронической его формы) выступают ксантомы (желтые опухолевидные пятна на коже, появляющиеся вследствие нарушений в липидном обмене организма). Преимущественно область сосредоточения этих пятен локализована в области вокруг глаз, на груди, спине, шее, а также в области ладонных складок и под молочными железами. Предшествует появлению ксантом гиперхолестеринемия, которая может длиться на протяжении трех и более месяцев. Примечательно, что ксантомы являются образованием, подверженным обратному своему развитию, что в частности происходит в случае снижения показателей уровня холестерина. Другой разновидностью ксантом являются такие образования как ксантелазмы (желтоватые бляшки, сосредоточенные в области вокруг глаз и непосредственно на веках).
Свойственным проявлением холестаза также является нарушение в обмене меди, которое способствует развитию процессов коллагеногенеза. Порядка 80% общего объема всасываемой меди в норме у здорового человека экскретизируется в кишечнике с желчью, после чего удаляется вместе с калом. В случае же с заболеванием холестазом накопление меди в организме происходит в значительных концентрациях (по аналогии с болезнью Вильсона-Коновалова). Ряд случаев указывает на обнаружение пигментного роговичного кольца.
Накопление меди в тканях печени происходит в холангиоцитах, гепатоцитах и в системных клетках мононуклеарных фагоцитов. Локализация избыточного содержания в клетках меди обуславливается этиологическими факторами.
Имеет место среди больных холестазом в хронической его форме и такое проявление, как дегидратация, изменениям подвергается деятельность сердечно-сосудистой системы. Нарушение сосудистых реакций происходит ввиду артериальной гипотензии, помимо этого наблюдается нарушение в регенерации тканей, повышенная кровоточивость. Повышается риск развития сепсиса.
Длительное течение холестаза нередко осложняется формированием в желчевыводящей системе пигментных конкрементов, которые, в свою очередь, осложняются бактериальным холангитом. Формирование билиарного цирроза определяет актуальность признаков печеночно-клеточной недостаточности и портальной гипертензии.
Анорексия, лихорадка, рвота и боль в животе могут являться симптомами заболевания, спровоцировавшего холестаз, однако симптомами самого холестаза они не являются.
Диагностирование холестаза
Определяется холестаз на основании данных анамнеза пациента и наличия характерной симптоматики наряду с пальпацией соответствующих областей. В качестве алгоритма диагностического исследования предусмотрено ультразвуковое исследование, с помощью которого становится возможным определение механической блокады, образовавшейся в желчных путях. При выявлении расширения в протоках применяется холангиография.
В случае подозрения на актуальность внутрипеченочного холестаза может быть произведена биопсия печени, для которой, однако, необходимо полностью исключить возможность наличия внепеченочной формы холестаза у пациента. В противном случае игнорирование этого фактора может привести к развитию желчного перитонита.
Локализация уровня поражения (внепеченочный или внутрипеченочный холестаз) может быть произведена с использованием холесцентиграфии, в которой применяется меченая технецием иминодиуксусная кислота.
Недуг, характеризующийся уменьшением поступления желчи в двенадцатиперстную кишку. Такое заболевание желудочно-кишечного тракта может появиться в результате различных нарушений в организме и поэтому многие врачи используют термин «синдром холестаза».
Какие заболевания приводят к холестазу?
Все причинные болезни, приводящие к возникновению холестаза, можно разделить на две большие группы. Первая - те, что связаны с нарушением правильной секреции желчи (алкогольные и токсические поражения , вирусные гепатиты и т.д.). Вторая группа - связанные с нарушением оттока желчи (билиарный первичный цирроз, билиарная атрезия и другие).
Два вида
Холестаз - что это? Уменьшение или абсолютное прекращение выделения желчи. Участок, где возникает препятствие к выделению желчи - между и печенью. Желчь не поступает в кишку, но печень все так же продолжает производить билирубин, попадающий в кровоток. Различают два основных вида: внутрипеченочный холестаз и внепеченочный. Причинами первого могут быть:
- эндокринные заболевания;
- нарушения обмена веществ;
- гепатиты;
- отравление печени продолжительным приемом медикаментов;
- генетические нарушения;
- у женщин измененный уровень гормонов во время беременности.
Внепеченочный холестаз - что это? Это тоже нарушение оттока желчи, но в результате механических препятствий:
- сужение желчных протоков;
- камни в желчном пузыре;
- опухолевые заболевания поджелудочной железы, желчных протоков;
- панкреатит.
Признаки холестаза

Основной симптом - кожный зуд, особенно проявляющийся в вечернее и ночное время суток. Поэтому больные холестазом часто бывают агрессивны и раздражительны. Помимо этого, основные симптомы - потемнение мочи, увеличение размеров печени. Бывает, что пациенты жалуются на боли в суставах. Хронический холестаз - что это? Затянувшееся заболевание отмечается пигментацией ввиду накопления большого количества меланина в коже. Под кожей может накапливаться холестерин и тогда около молочных желез, вокруг глаз, на ладонях, спине, образуются ксантомы.

Как лечить?
Разобравшись в симптомах, через которые проявляет себя холестаз (что это такое, мы уже рассмотрели), теперь разберемся в том, как его лечить. Диета - это основное. Больной обязан начать следить за количеством употребляемых нейтральных и животных жиров (до сорока грамм в сутки). Необходимо начать читать этикетки на продуктах питания, содержащих эти жиры, и исходя из этого нужно сформировать правильный рацион питания. Жареную пищу рекомендуется ограничить, а алкоголь, консервы, кофе и копчености исключить совсем. Помимо соблюдения диеты нужно пройти медикаментозное лечение, которое назначит врач в зависимости от особенностей и уровня тяжести течения болезни. Лечение базируется на приеме гепатопротекторов, защищающих все клетки печени и способствующих свободному поступлению желчи. Кожный зуд лечат препаратами на основе холестирамина. Как лечат внепеченочный вид холестаза? В основном это оперативное вмешательство.
Холестаз относится к патологическому состоянию, при котором наблюдается снижение выделения желчи и ее поступление в кишечник в результате нарушения ее продукции или экскреции.
В медицинской практике принято говорить о Синдроме холестаза, который не возникает сам по себе. Такому явлению предшествуют определенные причины. Если у пациента появляются запоры и болезненные ощущения с правой стороны, принято говорить о возникновении болезни. Но чтобы вылечить недуг, нужно обратиться к опытному специалисту.
Диагностирование патологии
Поставить диагноз холестаз для опытного врача не составит особого труда. Во время приема пациента первым делом опрашивают и узнают, какие симптомы его преследуют. Основным признаком появления недуга считается возникновение зуда и сыпи на кожном покрове. Такой процесс обусловливается тем, что желчь не поступает в нужном количестве в кишечник, а потому пища плохо переваривается.
Также пациент может пожаловаться на быструю утомляемость и постоянную слабость. Ко всему этому, у больного появляются запоры. При дефекации можно обнаружить, что каловые массы приобрели бесцветный оттенок.
Наша постоянная читательница порекомендовала действенный метод! Новое открытие! Новосибирские ученые выявили лучшее средство для восстановления желчного пузыря. 5 лет исследований!!! Самостоятельное лечение в домашних условиях! Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
При постепенном поражении печени и застое желчи в желчном пузыре у пациента проявляется желтуха. Это характеризуется отсутствием всасывания важных витаминов и жиров из продуктов питания.
Чтобы понять, как лечить застой желчи, нужно провести обследование пациента. На основе жалоб доктор проводит пальпирование правой области, где обнаруживает значительное увеличение печени.
Для постановки точного диагноза проводится ультразвуковое диагностирование. Это поможет выявить причину развития заболевания. Если во время исследования будет выявлено расширение протоков, то назначается холангиография.
Чтобы определить точные симптомы и лечение, нужно провести биопсию печени. Такой метод обследования позволяет оценить форму холестаза. Если проигнорировать этот фактор, то у пациента может развиться желчный перитонит.
Лечение холестаза медикаментами
Лечение холестаза должно проводиться под строгим наблюдением лечащего доктора. Заниматься самолечением категорически запрещается, так как застой желчи может быть вызван образованием камней.
Чтобы выявить и устранить холестаз, симптомы, лечение, нужно распознать причину возникновения заболевания. Если застой желчи был вызван воспалительным процессом, то больному назначаются антибактериальные средства.

Также лечение холестаза включает устранение основного признака болезни, которым выступает зуд и высыпания на кожном покрове. Самым эффективным способом купирования кожных проявлений считается дренирование желчных путей при помощи наружного или внутреннего метода. Через двое суток после такого лечения кожный зуд и сыпь проходят.
Если у больного имеются противопоказания к выполнению дренирования, то доктор рекомендует употреблять Холестирамин. Действие препарата направлено на устранение кожного зуда. Длительность лечебного процесса составляет пять дней. В течение процесса пациенту необходимо ежедневно принимать до четырех грамм данного средства.
Если у больного возникла гипопротромбинемия, то Холестирамин заменяется на Урсодезоксихолевую кислоту. Этот медикамент покажет отличный результат у тех людей, которые страдают первичным билиарным циррозом.
При полном отсутствии результата данные препараты заменяются на седативные средства и глюкокортикостероидные медикаменты.
При внутрипеченомном холестазе назначаются гепатопротекторные средства. Чаще всего назначается Гептрал. Длительность лечебного курса при парентеральном применении составляет до четырнадцати дней. После этого пациента переводят на таблетированную форму. Продолжительность такого лечения составляет восемь недель.
Такой же эффект может оказать Рифампицин. Препарат способен улучшить кислотную микрофлору. Пить средство нужно по сто пятьдесят грамм в сутки в течение двенадцати недель.
При застое желчи в желчном пузыре назначаются желчегонные препараты в виде Холосаса, Магнезии.
К холикинетическому и холеритическому средству относят Аллохол. Его действие направлено не только на стимулирование выработки желчи, но и на сокращение желчного пузыря.
Чтобы у пациента не возникло тошноты и рвоты, выписывается Церукал в уколах или таблетках.
Лечение народными методами
Если возник холестаз, лечение может заключаться в применении народных средств. Их действие направлено на поддержание здоровья печени, стимулирование вырабатывания желчи и ее отток из желчного пузыря, расширение желчных путей, дробление и выведение камней.
Лечение народными средствами включает несколько рецептов:
- Напиток из березовых листьев. Для его приготовления нужно взять несколько сушеных листьев березы и залить их двумя кружками кипяченой воды. Потом поставить на огонь и дать провариться в течение десяти минут. После этого напиток нужно процедить и принимать по половине кружке до трех раз за день.
- Травяной отвар. Для его приготовления следует взять в равном соотношении траву Зверобоя, кукурузные рыльца, цветки Бессмертника. Залить кружкой кипяченой воды и поставить на огонь на тридцать - сорок минут. После приготовления отвар процеживается. Принимать напиток нужно за двадцать минут до потребления пищи до трех раз за день.
- Отвар из крапивы и шиповника. Для приготовления настоя потребуется двадцать грамм плодов Шиповника и десять грамм листьев Крапивы. Компоненты тщательно измельчаются и заливаются кружкой кипяченой воды. Напитку нужно дать настояться в течение сорока минут. Потом процедить и употреблять до двух раз за сутки.
- Масляное средство. Для его приготовления необходимо взять ложку меда и добавить туда три капли мятного масла. Употреблять такое лекарство нужно до трех раз в день в течение четырех недель.
- Лимонное масло. В морс, компот, чай или сок нужно добавить одну каплю лимонного масла. Использовать такой метод следует до двух раз в сутки. Длительность лечебного курса составляет четыре недели.
- Свекольный сок. Для приготовления средства нужно взять одну свеклу, очистить ее от кожуры и натереть на мелкой терке. Потом при помощи марли выжать сок и добавить туда сок из редьки. Ингредиенты перемешиваются в равном соотношении. Данное лекарство необходимо принимать в утренние часы после сна по одной кружке. Продолжительность лечебного курса составляет двенадцать недель.
Дополнительные методы лечения
Застаиваться желчь в желчном пузыре может быть по разнообразным причинам. Чтобы их выявить, нужно обратиться к доктору. Он проведет обследование и назначит соответствующее лечение.

В качестве дополнительных методов может применяться физиотерапия. Она включает выполнение комплекса упражнений в виде березки, позы наклона к ногам. Такие упражнения позволят улучшить отход желчи.
Также используют висцеральную терапию. Ее суть заключается в оказании давления на желчный пузырь при помощи кулака. При равномерном давлении происходит массаж внутреннего характера. Такой процесс улучшает отход желчи и ведет к гепатофункции.
Питание в период лечения
Во время лечебного процесса и после устранения желчного пузыря пациенту необходимо соблюдать правильный рацион. Он позволит улучшить работу пищеварительных органов и понизить риск развития желчнокаменного заболевания.
Еда должна приниматься маленькими порциями до шести раз за сутки. При этом должны исключаться горячие и холодные блюда.
Рацион должен включать фруктовые и овощные блюда, цельнозерновой хлеб, овсяные хлопья, рис и гречку, нежирные сорта мяса в виде курицы и говядины, рыбные блюда.
Каждый вечер на ночь для оказания послабляющего эффекта на кишечник нужно пить кефир или ряженку.
Диета при холестазе исключает употребление спиртных напитков и газированных напитков, кофе, жирных бульонов, выпечку и сладости, грибы и консервы, шоколад и какао.
Чтобы желчь не застаивалась в желчном пузыре и своевременно поступала в кишечник, нужно пить много жидкости. Пусть это будет вода, морсы, компоты и соки. Но в день должно поступать не меньше двух литров жидкости.
Также следует вовремя проводить очищение организма при помощи минеральной воды, сорбита или магнезии.
Профилактические мероприятия
После лечебного процесса пациенту нужно обратить внимание на профилактические меры. Они позволят сохранить здоровье печени и желчного пузыря, избежать повторных рецидивов и застаивания желчи.
Профилактические мероприятия заключаются:
- В своевременном лечении заболеваний хронического характера в органах желчевыводящей системы.
- В постоянном обследовании у врача органов пищеварительной функции.
- В осуществлении легкого бега трусцой и спортивной ходьбе в утренние часы.
- В длительных прогулках на свежем воздухе.
- В выполнении специальных упражнений.
- В занятии плаваньем.
- В проведении лечебного массажа.
Кто сказал, что вылечить тяжелые заболевания желчного пузыря невозможно?
- Много способов перепробовано, но ничего не помогает...
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство для лечения желчного пузыря существует. Перейдите по ссылке и узнайте что рекомендуют врачи!
Болезнь вызывает потенциально обратимые изменения в структуре желчевыводящих каналов:
- расширение желчных капилляров;
- повреждение мембран гепатоцитов;
- формирование желчных тромбов.
При запоздалом лечении пораженные органы отекают, возникает склероз, омертвение тканей, абсцессы и т.д. В случае перехода холестаза в хроническую форму патологические изменения приобретают необратимый характер. Это чревато повреждением паренхимы печени – , билиарным циррозом.
Виды патологии
Холестатический синдром вызывается разными причинами, от которых зависят особенности течения и методы лечения.
При подозрении на холестаз следует обратиться к гастроэнтерологу. Он изучит симптомы, проведет пальпацию на предмет увеличения печени и выдаст направление на анализы.По локализации патологических изменений выделяют такие виды холестаза:
- внутрипеченочный – вызван сбоями в синтезе или экскреции желчи в желчные капилляры;
- внепеченочный – спровоцирован застоем желчных ферментов и кислот на уровне желчевыводящей системы.
По выраженности симптомов и характеру течения различают 2 типа клинико-лабораторного синдрома:
- острый – сопровождается бурной симптоматикой с выраженными болями и , которые появляются внезапно;
- хронический – симптоматика нарастает медленно и выражена слабо, но в периоды обострения не отличается от проявлений острого холестаза.
По наличию дополнительных признаков и патологических изменений болезнь бывает:
- желтушной;
- безжелтушной;
- с цитолизом (разрушение клеточных структур);
- без цитолиза.
Очень часто причиной болезни становятся первичный склерозирующий , сердечная недостаточность и другие патологии. По механизму появления различают три формы холестаза:
- диссоциативная – уменьшение выделения отдельных компонентов желчи (холестерола, билирубина, фосфолипидов);
- парциальная – понижение объема выделяемой желчи;
- тотальная – прекращение поступления желчи в тонкий кишечник.
Точная формулировка диагноза облегчает выбор способов лечения. Поэтому для определения формы холестатического синдрома пользуются такой классификацией:
- функциональный – уменьшение объема желчных компонентов (воды, липидов, пигментов) в сочетании с ухудшением тока желчи по внутрипеченочной или желчевыделительной системе;
- клинический – компоненты желчи, которые проникают в ЖКТ в нужном количестве, накапливаются в крови;
- морфологический – скопление желчных ферментов, фосфолипидов и других компонентов во внутрипеченочных каналах, которое приводит к гибели гепатоцитов.
Морфологический холестаз опасен серьезными осложнениями. Без адекватной терапии вызывает массовое разрушение печеночных клеток, из-за чего возникает фиброз и цирроз.
Причины холестаза
Причины внутрипеченочного и внепеченочного холестаза различаются. В первом случае патология вызвана замедлением или прекращением синтеза желчи, ухудшением ее транспорта в желчные сосуды. К возможным причинам относятся:
- внутриутробные инфекции;
- синдром Алажиля;
- хромосомные болезни;
- сердечная недостаточность;
- муковисцидоз;
- гипотиреоз;
- цирроз печени;
- сепсис.
Внутрипеченочная форма холестаза появляется на фоне заболеваний печени и печеночных каналов. Лечение направлено на восстановление функций пораженного органа и его придатков. При внепеченочной форме причина возникновения механического препятствия кроется в обтурации (сужении) протоков желчевыделительной системы. К провоцирующим факторам холестаза относят:
- в желчевыделительных каналах;
- нарушение сократительной активности желчных каналов;
- закупорку протоков новообразованиями, кистами;
- передавливание желчных каналов ;
- желчевыделительных путей.
У женщин холестаз вызывается гормональными сбоями, и токсическим отравлением печени при беременности.
 Застою желчи в желчном пузыре способствуют слишком продолжительные перерывы между приемами пищи.
Застою желчи в желчном пузыре способствуют слишком продолжительные перерывы между приемами пищи. Патологические изменения провоцируют и метаболические болезни, цирроз или склерозирующее поражение желчных каналов (холангит).
Как проявляется болезнь
Клинические и лабораторные проявления холестаза возникают на фоне скопления желчи в печеночных клетках, канальцах, крови. Выраженность симптоматики определяется причинами, степенью нарушения функций печени. Методы терапии также зависят от стадии болезни, серьезности нарушений в работе органов.
Вне зависимости от типа и причинных факторов, выделяют общие признаки холестаза:
- обесцвечивание кала;
- ухудшение пищеварения;
- горечь во рту;
- отсутствие аппетита;
- проблемы с дефекацией;
- общая слабость, сонливость, раздражительность;
- головокружение;
- изжога;
- метеоризм;
- рвотные позывы.
У 80% пациентов возникают кожные проявления холестаза – сильный , желтизна кожи. Неприятные ощущения усиливаются в вечерние часы, после контакта с водой или приема пищи. Они возникают из-за проникновения из желчи в сыворотку крови.
Диагностика холестаза
Для выявления патологических процессов в организме проводят . По результатам диагностики оценивается состояние пациента, подходящие методы лечения. При постановке диагноза гастроэнтеролог учитывает данные таких диагностических процедур:
- общий и биохимический анализы крови;
- МРТ или КТ печени;
- панкреатохолангиография.
Если желчные ферменты в крови присутствуют в большом количестве, холестаз вызван нарушением транспорта, а не биосинтеза желчи. После определения причины холестатического синдрома составляется схема лечения. При необходимости оперативного вмешательства больной проходит консультацию хирурга.
Как лечить холестаз
Лечение холестаза предполагает использование целого комплекса терапевтических мероприятий. Консервативной терапией предусмотрен прием препаратов, физиотерапевтические процедуры, лечебная диета. При механической непроходимости желчевыделительных путей прибегают к оперативному вмешательству – малоинвазивным или радикальным операциям.
– одна из ключевых составляющих консервативного лечения. Чтобы улучшить пищеварение и работу печени, переходят на дробное питание маленькими порциями до 7 раз в сутки.
 Из рациона придется исключить жареные и жирные блюда, бульоны из мяса, газированные напитки. Употреблять следует только теплую пищу.
Из рациона придется исключить жареные и жирные блюда, бульоны из мяса, газированные напитки. Употреблять следует только теплую пищу. При диагнозе холестаз печени требуется включить в рацион:
- нежирное отварное мясо;
- овощные супы;
- маложирные кисломолочные продукты;
- запеченные овощи;
- фрукты в виде киселей, морсов, компотов;
- гречневую и пшеничную кашу;
- нежирную речную рыбу.
При внепеченочной форме болезни нужно строго соблюдать диету. Во время лечения следует отказаться от таких продуктов:
- борщи;
- копчености;
- сливки;
- жирное мясо;
- яйца;
- маринованные овощи;
- жареная картошка;
- сало;
- кофе;
- алкоголь;
- кондитерские изделия;
- грибные бульоны.
Если холестатический синдром вызван дискинезией или камнями в желчевыводящих каналах, соблюдают в течение всей жизни. Ее нарушение чревато обострением болезни и необходимостью оперативного вмешательства.
Медикаментозная терапия
Консервативное лечение предполагает прием препаратов, которые защищают гепатоциты от разрушения, ускоряют синтез желчи и улучшают проходимость желчевыделительной системы. В схему терапии включаются такие таблетки:
- Урсохол – препятствует синтезу холестерина, образованию , разрушению гепатоцитов солями желчных кислот;
- Солу-Медрол – ликвидирует воспаление, устраняет кожный зуд, уменьшает отечность за счет укрепления стенок сосудов;
- Холестирамин – снижает в крови концентрацию компонентов желчи, купирует кожный зуд;
- Гептрал – ускоряет восстановление гепатоцитов, стимулирует отток желчи, уменьшает концентрацию токсинов в тканях;
- Викасол – ускоряет свертывание крови при внутренних кровотечениях.
Также для лечения используют поливитаминные комплексы (Компливит, Центрум, Витрум) с витаминами группы В, Е и А. Они улучшают работу внутренних органов, стимулируют обмен веществ, синтез и транспорт желчных кислот.
Хирургическое лечение
В 35-45% случаев для полного устранения холестатического синдрома требуется хирургическое лечение. Для восстановления оттока желчи в тонкий кишечник используются следующие методы:
- рассечение стриктуры – иссечение суженной части желчевыводящего канала;
- папиллэктомия – вырезание дуоденального соска, который находится в зоне соединения 12-перстной кишки с желчным каналом;
- дилатация стриктуры – расширение внепеченочных каналов металлическими или пластиковыми кольцами;
- холецистэктомия – через маленькие проколы в животе (лапароскопическая операция) или большой разрез в области правого подреберья (радикальная операция).
Хирургическое лечение приносит быстрое облегчение, восстановление работы печени и желчевыделительной системы.
Народные методы
Лечение народными средствами направлено на устранение воспаления, восстановление функций печени, снятие отека с желчных протоков.
Для борьбы с внутрипеченочным и внепеченочным холестазом применяются:
- березовые листья;
- трава зверобоя;
- кукурузные рыльца;
- плоды шиповника;
- солодковый корень;
- перечная мята;
- корень цикория;
- сок алоэ;
- трава чистотела;
- цветки ромашки;
- сок редьки.
Для достижения терапевтического эффекта отвары и настои принимают внутрь в течение минимум 1-2 месяцев. проводится только по рекомендации гастроэнтеролога.
Последствия болезни
Холестатический синдром опасен серьезными осложнениями. Запоздалое или неправильное лечение приводит к таким последствиям:
- гемералопия (куриная слепота);
- внутренние кровотечения;
- абсцесс желчного;
- фиброз и ;
- холангит;
- остеопороз;
- коматозное состояние;
- летальный исход.
Наиболее грозные осложнения появляются при цирротических изменениях в печеночной ткани – , бактериальный перитонит. Несвоевременное лечение в 97% случаев приводит к смерти.
Прогноз и профилактика
При адекватном лечении и поддерживающей терапии добиваются полного излечения или стройкой ремиссии. Чтобы предупредить обострения, нужно:
- заниматься спортом;
- рационально питаться;
- лечить печеночные патологии;
- отказаться от алкоголя;
- проходить ежегодный осмотр у гастроэнтеролога.
В случае изменения образа жизни и соблюдения рецидивы холестаза возникают редко. При первых же признаках обострения проходят консервативное или хирургическое лечение болезни.

Литература
- Черенков, В. Г. Клиническая онкология: учеб. пособие для системы последиплом. образования врачей / В. Г. Черенков. – Изд. 3-е, испр. и доп. – М.: МК, 2010. – 434 с.: ил., табл.
- Ильченко А.А. Болезни желчного пузыря и желчных путей: Руководство для врачей. - 2-е изд., перераб. и доп. - М.: ООО «Издательство «Медицинское информационное агентство», 2011. - 880 с: ил.
- Тухтаева Н. С. Биохимия билиарного сладжа: Диссертация на соискание ученой степени кандидата медицинских наук / Институт гастроэнтерологии АН Республики Таджикистан. Душанбе, 2005
- Литовский, И. А. Желчнокаменная болезнь, холециститы и некоторые ассоциированные с ними заболевания (вопросы патогенеза, диагностики, лечения) / И. А. Литовский, А. В. Гордиенко. - Санкт-Петербург: СпецЛит, 2019. - 358 с.
- Диетология / Под ред. А. Ю. Барановского - Изд. 5-е – СПб.: Питер, 2017. - 1104 с.: ил. - (Серия «Спутник врача»)
- Подымова, С.Д. Болезни печени: Руководство для врачей / С.Д. Подымова. - Изд. 5-е, перераб. и доп. - Москва: ООО «Медицинское информационное агентство», 2018. - 984 с.: ил.
- Шифф, Юджин Р. Введение в гепатологию / Юджин Р. Шифф, Майкл Ф. Соррел, Уиллис С. Мэддрей; пер. с англ. под ред. В. Т. Ивашкина, А.О. Буеверова, М.В. Маевской. – М.: ГЭОТАР-Медиа, 2011. – 704 с. – (Серия «Болезни печени по Шиффу»).
- Радченко, В.Г. Основы клинической гепатологии. Заболевания печени и билиарной системы. – СПб.: «Издательство Диалект»; М.: «Издательство БИНОМ», – 2005. – 864 с.: ил.
- Гастроэнтерология: Справочник / Под ред. А.Ю. Барановского. – СПб.: Питер, 2011. – 512 с.: ил. – (Серия «Национальная медицинская библиотека»).
- Лутай, А.В. Диагностика, дифференциальная диагностика и лечение заболеваний органов пищеварения: Учебное пособие / А.В. Лутай, И.Е. Мишина, А.А. Гудухин, Л.Я. Корнилов, С.Л. Архипова, Р.Б. Орлов, О.Н. Алеутская. – Иваново, 2008. – 156 с.
- Ахмедов, В.А. Практическая гастроэнтерология: Руководство для врачей. – Москва: ООО «Медицинское информационное агентство», 2011. – 416 с.
- Внутренние болезни: гастроэнтерология: Учебное пособие для аудиторной работы студентов 6 курса по специальности 060101 – лечебное дело / сост.: Николаева Л.В., Хендогина В.Т., Путинцева И.В. – Красноярск: тип. КрасГМУ, 2010. – 175 с.
- Радиология (лучевая диагностика и лучевая терапия). Под ред. М.Н. Ткаченко. – К.: Книга-плюс, 2013. – 744 с.
- Илларионов, В.Е., Симоненко, В.Б. Современные методы физиотерапии: Руководство для врачей общей практики (семейных врачей). – М.: ОАО «Издательство «Медицина», 2007. – 176 с.: ил.
- Шифф, Юджин Р. Алкогольные, лекарственные, генетические и метаболические заболевания / Юджин Р. Шифф, Майкл Ф. Соррел, Уиллис С. Мэддрей: пер. с англ. под ред. Н. А. Мухина, Д.Т. Абдурахманова, Э.З. Бурневича, Т.Н. Лопаткиной, Е.Л. Танащук. – М.: ГЭОТАР-Медиа, 2011. – 480 с. – (Серия «Болезни печени по Шиффу»).
- Шифф, Юджин Р. Цирроз печени и его осложнения. Трансплантация печени / Юджин Р. Шифф, Майкл Ф. Соррел, Уиллис С. Мэддрей: пер. с англ. под ред. В.Т. Ивашкина, С.В. Готье, Я.Г. Мойсюка, М.В. Маевской. – М.: ГЭОТАР-Медиа, 201й. – 592 с. – (Серия «Болезни печени по Шиффу»).
- Патологическая физиология: Учебник для студентов мед. вузов / Н.Н. Зайко, Ю.В. Быць, А.В. Атаман и др.; Под ред. Н.Н. Зайко и Ю.В. Быця. – 3-е изд., перераб. и доп. – К.: «Логос», 1996. – 644 с.; ил.128.
- Фролов В.А., Дроздова Г.А., Казанская Т.А., Билибин Д.П. Демуров Е.А. Патологическая физиология. – М.: ОАО «Издательство «Экономика», 1999. – 616 с.
- Михайлов, В.В. Основы патологической физиологии: Руководство для врачей. – М.: Медицина, 2001. – 704 с.
- Внутренняя медицина: Учебник в 3 т. – Т. 1 / Е.Н. Амосова, О. Я. Бабак, В.Н. Зайцева и др.; Под ред. проф. Е.Н. Амосовоой. – К.: Медицина, 2008. – 1064 с. + 10 с. цв. вкл.
- Гайворонский, И.В., Ничипорук, Г.И. Функциональная анатомия органов пищеварительной системы (строение, кровоснабжение, иннервация, лимфоотток). Учебное пособие. – СПб.: Элби-СПб, 2008. – 76 с.
- Хирургические болезни: Учебник. / Под ред. М. И. Кузина. – М.: ГЭОТАР-Медиа, 2018. – 992 с.
- Хирургические болезни. Руководство по обследованию больного: Учебное пособие / Черноусов А.Ф. и др. – М.: Практическая медицина, 2016. – 288 с.
- Alexander J.F., Lischner M.N., Galambos J.T. Natural history of alcoholic hepatitis. 2. The longterm prognosis // Amer. J. Gastroenterol. – 1971. – Vol. 56. – P. 515-525
- Дерябина Н. В., Айламазян Э. К., Воинов В. А. Холестатический гепатоз беременных: патогенез, клиника, лечение // Ж. акуш. и жен. болезн. 2003. №1.
- Pazzi P., Scagliarini R., Sighinolfi D. et al. Nonsteroidal antiinflammatory drug use and gallstone disease prevalence: a case-control study // Amer. J. Gastroenterol. – 1998. – Vol. 93. – P. 1420–1424.
- Мараховский Ю.Х. Желчнокаменная болезнь: на пути к диагностике ранних стадий // Рос. журн. гастроэнтерол., гепатол., колопроктол. – 1994. – T. IV, № 4. – С. 6–25.
- Higashijima H., Ichimiya H., Nakano T. et al. Deconjugation of bilirubin accelerates coprecipitation of cholesterol, fatty acids, and mucin in human bile–in vitro study // J. Gastroenterol. – 1996. – Vol. 31. – P. 828–835
- Шерлок Ш., Дули Дж. Заболевания печени и желчных путей: Пер. с англ. / Под ред. З.Г. Апросиной, Н.А. Мухина. – М.: ГЕОТАР Медицина, 1999. – 860 с.
- Дадвани С.А., Ветшев П.С., Шулутко А.М., Прудков М.И. Желчнокаменная болезнь. – М.: Изд. дом «Видар-М», 2000. – 150 с.
- Яковенко Э.П., Григорьев П.Я. Хронические заболевания печени: диагностика и лечение // Рус. мед. жур. – 2003. – Т. 11. – № 5. – С. 291.
- Садов, Алексей Чистка печени и почек. Современные и традиционные методы. – СПб: Питер, 2012. – 160 с.: ил.
- Никитин И.Г., Кузнецов С.Л., Сторожаков Г.И., Петренко Н.В. Отдаленные результаты интерферонотерапии острого HCV-гепатита. // Росс. журн. гастроэнтерологии, гепатологии, колопроктологии. – 1999, т. IX, № 1. – с. 50-53.