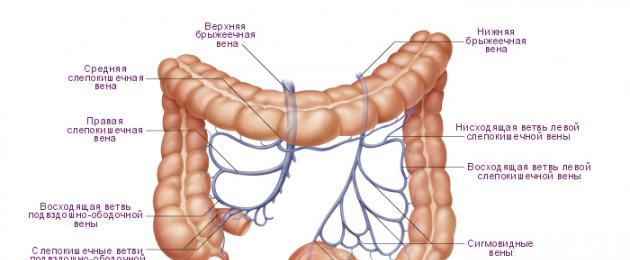
Воротная вена, v. portae hepatis , собирает кровь от непарных органов брюшной полости.
Она образуется позади головки поджелудочной железы в результате слияния трех вен: нижней брыжеечной вены, v. mesenterica inferior , верхней брыжеечной вены, v. mesenterica superior , и селезеночной вены, v. splenica.
Воротная вена от места своего образования направляется вверх и вправо, проходит позади верхней части двенадцатиперстной кишки и вступает в печеночно-дуоденальную связку, проходит между листками последней и достигает ворот печени.
В толще связки воротная вена располагается с общим желчным и пузырным протоками, а также с общей и собственной печеночными артериями таким образом, что протоки занимают крайнее положение справа, левее находятся артерии, а позади протоков и артерий и между ними - воротная вена.
В воротах печени воротная вена делится на две ветви - правую и левую соответственно правой и левой долям печени.
Правая ветвь, r. dexter, шире левой; она вступает через ворота печени в толщу правой доли печени, где делится на переднюю и заднюю ветви, r. anterior et r. posterior.
Левая ветвь, r. sinister, длиннее правой; направляясь к левой части ворот печени, она в свою очередь по пути делится на поперечную часть, pars transversa, дающую ветви к хвостатой доле - хвостовые ветви, rr. caudati, и пупочную часть, pars umbilicalis, от которой отходят боковые и медиальные ветви, rr. laterales et mediales, в паренхиму левой доли печени.
Три вены: нижняя брыжеечная, верхняя брыжеечная и селезеночная, из которых образуется v. portae, называются корнями воротной вены.
Кроме того, воротная вена принимает левую и правую желудочные вены, vv. gastricae sinistra et dextra, предпривратниковую вену, v. prepylorica, околопупочные вены, vv. paraumbilicales, и желчно-пузырную вену, v. cystica.
1. Нижняя брыжеечная вена, v. mesenterica inferior , собирает кровь от стенок верхней части прямой, сигмовидной ободочной и нисходящей ободочной кишки и своими ветвями соответствует всем разветвлениям нижней брыжеечной артерии.

Она начинается в полости малого таза как верхняя прямокишечная вена, v. rectalis superior, и в стенке прямой кишки своими ветвями связана с прямокишечным венозным сплетением, plexus venosus rectalis.
Верхняя прямокишечная вена направляется вверх, пересекает спереди подвздошные сосуды на уровне левого крестцово-подвздошного сустава и принимает сигмовидно-кишечные вены, vv. sigmoideae, которые следуют от стенки сигмовидной ободочной кишки.
Нижняя брыжеечная вена располагается забрюшинно и, направляясь вверх, образует небольшую дугу, обращенную выпуклостью влево. Приняв левую ободочно-кишечную вену, v. colica sinistra, нижняя брыжеечная вена отклоняется вправо, проходит тотчас левее двенадцатиперстно-тощего изгиба под поджелудочную железу и чаще всего соединяется с селезеночной веной. Иногда нижняя брыжеечная вена впадает непосредственно в воротную вену.
2. Верхняя брыжеечная вена, v. mesenterica superior , собирает кровь от тонкой кишки и ее брыжейки, слепой кишки и червеобразного отростка, восходящей и поперечной ободочных и от брыжеечных лимфатических узлов этих областей.

Ствол верхней брыжеечной вены располагается справа от одноименной артерии, а ее ветви сопровождают все разветвления этой артерии.
Верхняя брыжеечная вена начинается в области илеоцекального угла, где носит название подвздошно-ободочнокишечной вены.
Подвздошно-ободочно-кишечная вена, v. ileocolica, собирает кровь от концевого отдела подвздошной кишки, червеобразного отростка (вена червеобразного отростка, v. appendicularis) и слепой кишки. Направляясь вверх и влево, подвздошно-ободочно-кишечная вена непосредственно продолжается в верхнюю брыжеечную вену.
Верхняя брыжеечная вена располагается в корне брыжейки тонкой кишки и, образуя дугу выпуклостью влево и вниз, принимает ряд вен:
а) тощекишечные и подвздошно-кишечные вены, vv. jejunales et ileales , всего 16 - 20, идут в брыжейку тонкой кишки, где они своими разветвлениями сопровождают ветви тонкокишечных артерий. Кишечные вены впадают в верхнюю брыжеечную вену слева;
б) правые ободочно-кишечные вены, vv. colicae dextrae, идут забрюшинно от восходящей ободочной кишки и анастомозируют с подвздошно-ободочно-кишечной и средней ободо-чно-кишечной венами;
в) средняя ободочно-кишечная вена, v. colica media , располагается между листками брыжейки поперечной ободочной кишки; она собирает кровь от правого изгиба ободочной кишки и поперечной ободочной кишки. В области левого изгиба ободочной кишки анастомозирует с левой ободочно-кишечной веной, v. colica sinistra, образуя большую аркаду;
г) правая желудочно-салъниковая вена, v. gastroepiploica dextra , сопровождает одноименную артерию вдоль большой кривизны желудка; собирает кровь от желудка и большого сальника; на уровне привратника впадает в верхнюю брыжеечную вену. Перед впадением принимает панкреатические и панкреатодуоденальные вены;
д) панкреатодуоденальные вены, vv. pancreaticoduodenales, повторяя путь одноименных артерий, собирают кровь от головки поджелудочной железы и двенадцатиперстной кишки;
е) панкреатические вены, vv. pancreaticae, отходят от паренхимы головки поджелудочной железы, переходя в панкреатодуоденальные вены.
3. Селезеночная вена, v. splenica , собирает кровь от селезенки, желудка, поджелудочной железы и большого сальника.

Она образуется в области ворот селезенки из многочисленных вен, выходящих из вещества селезенки.
Здесь селезеночная вена принимает левую желудочно-сальниковую вену, v. gastroepiploica sinistra, которая сопровождает одноименную артерию и собирает кровь от желудка, большого сальника, и короткие.желудочные вены, vv. gastricae breves, несущие кровь от области дна желудка.
От ворот селезенки селезеночная вена направляется вправо вдоль верхнего края поджелудочной железы,располагаясь ниже одноименной артерии. Она пересекает переднюю поверхность аорты тотчас над верхней брыжеечной артерией и сливается с верхней брыжеечной веной, образуя воротную вену.
Селезеночная вена принимает панкреатические вены, vv. pancreaticae, главным образом от тела и хвоста поджелудочной железы.
Кроме указанных вен, образующих воротную вену, непосредственно в ее ствол впадают следующие вены:
а) предпривратниковая вена, v. prepylorica , начинается в области привратникового отдела желудка и сопровождает правую желудочную артерию;
б) желудочные вены, левая и правая, v. gastrica sinistra et v. gastrica dextra, идут по малой кривизне желудка и сопровождают желудочные артерии. В области привратника в них впадают вены привратника, в области кардиальной части желудка - вены пищевода;
в) околопупочные вены, vv. paraumbilicales (см. рис. 829, 841), начинаются в передней брюшной стенке в окружности пупочного кольца, где анастомозируют с ветвями поверхностных и глубоких верхней и нижней надчревных вен. Направляясь к печени по круглой связке печени, околопупочные вены либо соединяются в один ствол, либо несколькими ветвями впадают в воротную вену;
г) желчно-пузырная вена, v. cystica, впадает в воротную вену непосредственно в веществе печени.
Кроме того, в этой области в v. portae hepatis впадает ряд мелких вен из стенок самой воротной вены, печеночных артерий и протоков печени, а также вены от диафрагмы, которые по серповидной связке достигают печени.
9738 0
Лечение острых нарушений мезентериального кровообращения в подавляющем большинстве случаев предполагает проведение экстренного хирургического вмешательства, которое должно быть предпринято, как только установлен диагноз или возникло обоснованное подозрение на это заболевание. Только активная хирургическая тактика даёт реальные шансы на спасение жизни больных. Консервативные методы лечения должны использоваться в сочетании с оперативными, дополняя, но ни в коем случае не заменяя их. Терапевтические и реанимационные мероприятия, проводимые в ситуациях, когда возможно развитие неокклюзионных нарушений мезентериального кровотока, эффективны лишь до появления клинической симптоматики со стороны органов брюшной полости и могут рассматриваться только в качестве профилактических мероприятий.
Оперативное вмешательство должно решать следующие задачи:
1) восстановление мезентериального кровотока
;
2) удаление нежизнеспособных участков кишечника
;
3) борьбу с перитонитом
.
Характер и объём хирургического вмешательства в каждом конкретном случае определяются рядом факторов: механизмом нарушения мезентериального кровообращения, стадией заболевания, локализацией и протяжённостью поражённых участков кишечника, общим состоянием больного, хирургическим оснащением и опытом хирурга. Все виды операций сводятся к трём подходам:
1) сосудистые вмешательства;
2) резекции кишечника;
3) комбинации этих способов.
Очевидно, что сосудистые операции наиболее целесообразны. Речь, как правило, идёт о вмешательстве на верхней брыжеечной артерии. Восстановление кровотока по мезентериальным артериям в течение первых 6 ч с момента окклюзии обычно приводит к предотвращению гангрены кишечника и восстановлению его функций. Однако и при поступлении больного в более поздние сроки, когда наступают необратимые изменения более или менее протяжённого участка кишечника, помимо его удаления может понадобиться операция на мезентериальных сосудах для восстановления кровотока в пока ещё жизнеспособных его отделах. Вот почему в большинстве случаев приходится сочетать сосудистые операции и резекционные вмешательства.
Основные этапы оперативного вмешательства включают:
- хирургический доступ;
- ревизию кишечника и оценку его жизнеспособности;
- ревизию магистральных мезентериальных сосудов;
- восстановление мезентериального кровотока;
- резекцию кишечника по показаниям;
- решение вопроса о сроках наложения анастомоза; санацию и дренирование брюшной полости.
Ревизия кишечника обязательно предшествует активным хирургическим действиям. От правильного определения характера, локализации, распространённости и выраженности поражения кишечника зависят последующие действия хирурга. Выявление тотальной гангрены тонкой кишки заставляет ограничиться пробной лапаротомией, поскольку трансплантация кишечника, одна из самых сложных операций в современной медицине, несмотря на достигнутый в последние годы прогресс, ещё не является уделом экстренной хирургии.
Оценка жизнеспособности кишечника основывается на известных клинических критериях: окраске кишечной стенки, определении перистальтики и пульсации артерий брыжейки. Такая оценка в случаях явного некроза достаточно проста. Определить жизнеспособность ишемизированной кишки значительно сложнее. Для нарушений мезентериального кровообращения характерна «мозаичность» ишемических расстройств: соседние участки кишки могут находиться в разных условиях кровообращения. Поэтому после сосудистого этапа оперативного вмешательства необходим повторный тщательный осмотр кишечника. В ряде случаев его целесообразно выполнить во время релапаротомии через сутки после первой операции.
Ревизия магистральных мезентериалъных сосудов - важнейший этап оперативного вмешательства. Ревизию артерий начинают с осмотра и пальпации сосудов вблизи кишки. В норме пульсация бывает хорошо заметна визуально. При нарушениях мезентериального кровотока пульсация по краю кишки исчезает или становится слабой. Обнаружить её также мешает развивающийся отёк брыжейки и стенки кишки. Пульсацию по брыжеечному краю удобно определять, обхватывая кишку большим, указательным и средним пальцами обеих рук.
Пульсацию ствола верхней брыжеечной артерии можно определить с помощью двух различных приёмов (рис. 50-2).
Рис. 50-2. Приёмы определения пульсации верхней брыжеечной артерии.
Первый заключается в следующем: под брыжейкой тонкой кишки большой палец правой руки, чувствуя пульсацию аорты, продвигают как можно выше к месту отхождения верхней брыжеечной артерии. Указательным пальцем при этом сверху обхватывают корень брыжейки тонкой кишки тотчас вправо от двенадцатиперстно-тощего изгиба.
Второй приём - правую руку подводят под первую петлю тощей кишки и её брыжейку (при этом большой палец располагается над кишкой) и слегка её натягивают вниз. Пальцами левой руки в брыжейке находят тяж, в котором и пальпируют верхнюю брыжеечную артерию. На протяжении её ствола при нежирной брыжейке можно иногда пропальпировать эмбол. Косвенными признаками тромбоза служат выраженный атеросклероз аорты и наличие бляшки в области устья артерии. Переместив тонкую кишку и её брыжейку вправо, можно определить пульсацию аорты и нижней брыжеечной артерии.
В сомнительных случаях (при отёке брыжейки, системной гипотензии, резком ожирении) целесообразно выделить стволы брыжеечных артерий и провести их ревизию. Это необходимо и для выполнения вмешательства на них, направленного на восстановление кровообращения в кишечнике.
Обнажение верхней брыжеечной артерии можно произвести из двух доступов: переднего и заднего (рис. 50-3).

Рис. 50-3. Обнажение верхней брыжеечной артерии: (1 - верхняя брыжеечная артерия; 2 - средняя ободочная артерия; 3 - подвздошно-ободочная артерия; 4 - аорта; 5 - нижняя полая вена; 6 - левая почечная вена; 7 - нижняя брыжеечная артерия): а - передний доступ; б - задний доступ.
Передний доступ более простой и его обычно применяют при эмболиях. Для этого в рану выводят поперечную ободочную кишку и натягивают её брыжейку. Брыжейку тонкой кишки расправляют, петли кишок отодвигают влево и книзу. Начальный отдел брыжейки тощей кишки также натягивают. Продольно рассекают задний листок париетальной брюшины от связки Трейтца по линии, соединяющей её с илеоцекальным углом. При жирной брыжейке или её отёке в качестве ориентира можно воспользоваться средней ободочной артерией, обнажая её по направлению к устью, продвигаясь постепенно к основному артериальному стволу. Крупные ветки верхней брыжеечной вены, лежащие над стволом артерии, мобилизуют, смещают, но ни в коем случае не пересекают. Ствол и ветви верхней брыжеечной артерии обнажают на протяжении 6-8 см. При переднем доступе обычно не обнажают первые 2-3 см ствола и её устье, покрытые довольно плотной фиброзной тканью. Обнажение верхней брыжеечной вены производят аналогичным способом.
При заднем доступе (слева по отношению к корню брыжейки тонкой кишки) петли кишечника перемещают вправо и вниз. Натягивают и рассекают связку Трейтца, мобилизуют двенадцатиперстно-тощекишечный изгиб. Далее париетальную брюшину рассекают над аортой таким образом, чтобы получился изогнутый вправо разрез. Рассечение тканей лучше производить снизу: обнажают аорту, затем левую почечную вену, которую мобилизуют и отводят книзу. Кверху от вены обнажают устье верхней брыжеечной артерии. Этот доступ целесообразно использовать при тромбозах, поскольку атеросклеротическая бляшка чаще располагается в области устья артерии. Для выполнения возможной сосудистой реконструкции необходимо выделить участок аорты выше и ниже устья.
В целях выделения нижней брыжеечной артерии продлевают продольный разрез брюшины книзу по ходу аорты. По её левому боковому контуру находят ствол артерии.
Восстановление мезентериального кровотока производят различными способами в зависимости от характера сосудистой окклюзии. Эмболэктомию из верхней брыжеечной артерии обычно выполняют из переднего доступа (рис. 50-4).

Рис. 50-4. Схема непрямой эмболэктомии из верхней брыжеечной артерии: а, б - этапы операции; 1 - средняя ободочная артерия.
Производят поперечную артериотомию на 5-7 мм выше устья средней ободочной артерии с тем, чтобы можно было провести её катетерную ревизию наряду с подвздошно-ободочной и хотя бы одной из интестинальных ветвей. Эмболэктомию выполняют с помощью баллонного катетера Фогарти. Артериотомию ушивают отдельными синтетическими швами на атравматической игле. Для предотвращения ангиоспазма производят новокаиновую блокаду корня брыжейки. Об эффективном восстановлении кровотока судят по появлению пульсации ствола и ветвей верхней брыжеечной артерии, восстановлению розовой окраски кишечника и перистальтики.
Сосудистые операции при артериальном тромбозе сложнее в техническом отношении, их приходится выполнять при неизвестном состоянии дистального мезентериального русла и они дают худшие результаты. В связи с преимущественной локализацией тромбоза в I сегменте ствола верхней брыжеечной артерии показан задний доступ к сосуду.
В зависимости от клинической ситуации выполняют тромбинтимэктомию
с последующим вшиванием аутовенозной или синтетической заплаты (рис. 50-5), обходное шунтирование, реимплантацию артерии в аорту, протезирование верхней брыжеечной артерии.

Рис. 50-5. Схема тромбинтимэктомии из верхней брыжеечной артерии.
С технической точки зрения наиболее проста тромбинтимэк- томия. Для предотвращения ретромбоза целесообразно выполнять продольный разрез артерии длиннее, чем участок удаляемой интимы, и обязательно подшивать дистальный край интимы П-образными швами.
Перспективны шунтирующие операции, когда ствол верхней брыжеечной артерии анастомозируют с селезёночной артерией, правой общей подвздошной артерией или аортой. Ретромбоз после этих вмешательств наступает реже. Протезирование верхней брыжеечной артерии показано при её тромбозе на значительном протяжении. Протез можно вшить после резекции артерии в первом сегменте, между аортой и дистальным концом артерии, а также подключить мезентериальное русло к правой общей подвздошной артерии.
Тромбэктомия из верхней брыжеечной вены направлена, главным образом, на предотвращение тромбоза воротной вены. Обнажают ствол верхней брыжеечной вены ниже брыжейки поперечной ободочной кишки, делают поперечную флеботомию и удаляют тромботические массы с помощью катетера Фогарти. При резком отёке брыжейки, когда затруднено обнажение ствола верхней брыжеечной вены, тромбэктомию можно выполнить через крупную интестинальную ветвь.
Резекция кишечника при нарушениях мезентериального кровообращения может применяться как самостоятельное вмешательство, так и в сочетании с сосудистыми операциями. В качестве самостоятельной операции резекция показана при тромбозе и эмболии дистальных ветвей верхней или нижней мезентериальных артерий, ограниченном по протяжению венозном тромбозе , декомпенсированных неокклюзионных нарушениях кровотока. В этих случаях протяжённость поражения кишечника, как правило, невелика, поэтому после резекции обычно не наступает расстройств пищеварения.
В то же время резекция кишечника при окклюзиях I сегмента верхней брыжеечной артерии в качестве самостоятельной операции бесперспективна, и она, если ещё не наступил тотальный некроз в соответствии с уровнем окклюзии, всегда должна сочетаться с сосудистой операцией.
Правила выполнения резекции кишечника различны в зависимости от того, производится ли она в качестве самостоятельной операции или совместно с вмешательством на сосудах. При окклюзии ветвей брыжеечных артерий, когда вмешательство на них не производится, следует отступить от видимых границ нежизнеспособного участка кишечника на 20-25 см в каждую сторону, учитывая опережающую динамику некротических изменений во внутренних слоях кишки. При пересечении брыжейки необходимо убедиться, что в соответствии с уровнем резекции в ней нет тромбированных сосудов, а пересекаемые сосуды хорошо кровоточат. Если резекцию производят вместе с сосудистой операцией, то после восстановления кровообращения удаляют только участки явно нежизнеспособного кишечника, граница резекции может проходить ближе к некротизированным тканям. В подобной ситуации особенно оправдана тактика отсроченного анастомоза во время релапаротомии.
Преобладание высоких окклюзии и поздние сроки оперативных вмешательств при острых нарушениях мезентериального кровообращения довольно часто обусловливают выполнение субтотальных резекций тонкой кишки. Ввиду широкого диапазона протяжённости тонкой кишки сама по себе длина удалённого отрезка не является в прогностическом отношении решающей. Гораздо важнее размеры оставшейся кишки. Критическая величина у большинства исходно относительно здоровых пациентов - около 1 м тонкой кишки.
Выполняя резекцию по поводу инфаркта, необходимо соблюдать некоторые технические правила. Наряду с кишкой, поражённой инфарктом, необходимо удалять изменённую брыжейку с тромбированными сосудами, поэтому её пересекают не по краю кишки, а значительно отступив от неё. При тромбозе ветвей верхней брыжеечной артерии или вены после рассечения листка брюшины в 5-6 см от края кишки сосуды выделяют, пересекают и лигируют. При обширных резекциях с пересечением ствола верхней брыжеечной артерии или вены производят клиновидную резекцию брыжейки. Ствол верхней брыжеечной артерии пересекают таким образом, чтобы не оставить большой «слепой» культи рядом с отходящей пульсирующей ветвью.
После резекции в пределах достоверно жизнеспособных тканей накладывают анастомоз «конец в конец» по одной из общепринятых методик. Если имеется значительное несоответствие концов резецированной кишки, формируют анастомоз «бок в бок».
Наложение отсроченного анастомоза часто становится наиболее целесообразным решением. Основаниями для подобной тактики служат сомнения в точном определении жизнеспособности кишечника и крайне тяжёлое состояние пациента во время хирургического вмешательства. В такой ситуации операцию завершают ушиванием культей резецированной кишки и активным назоинтестинальным дренированием приводящего отдела тонкой кишки. После стабилизации состояния больного на фоне проводимой интенсивной терапии (обычно через сутки) во время релапаротомии окончательно оценивают жизнеспособность кишечника в зоне резекции, если необходимо, выполняют ререзекцию и только после этого накладывают межкишечный анастомоз.
Когда обнаруживают признаки нежизнеспособности слепой и восходящей кишки, приходится наряду с резекцией тонкой кишки производить правостороннюю гемиколэктомию. В этом случае операцию завершают илеотрансверзостомией.
Некротические изменения, обнаруженные в левой половине толстой кишки, требуют выполнения резекции сигмовидной кишки (при тромбозе ветвей нижней брыжеечной артерии или неокклюзионном нарушении мезентериального кровотока) либо левосторонней гемиколэктомии (при окклюзии ствола нижней брыжеечной артерии). В связи с тяжёлым состоянием больных и высоким риском несостоятельности первичного толстокишечного анастомоза операцию, как правило, следует завершить наложением колостомы.
При обнаружении гангрены кишечника целесообразно применять следующий порядок оперативного вмешательства. Сначала производят резекцию явно некротизированных петель кишечника с клиновидным иссечением брыжейки, оставляя участки сомнительной жизнеспособности. В этом случае операция на мезентериальных артериях задерживается на 15-20 мин, однако задержка возмещается лучшими условиями для дальнейшего оперирования, так как раздутые нежизнеспособные кишечные петли затрудняют вмешательство на мезентериальных сосудах. Кроме того, подобный порядок операции предупреждает резкое нарастание эндотоксикоза после восстановления кровотока по сосудам брыжейки, возможную её флегмону и в определённой мере приостанавливает инфицирование брюшной полости и развитие гнойного перитонита. Культи резецированной кишки прошивают аппаратом типа УКЛ и укладывают в брюшную полость. Затем выполняют вмешательство на сосудах. После ликвидации артериальной окклюзии можно окончательно оценить жизнеспособность остающихся петель кишечника, решить вопрос о необходимости дополнительной резекции кишки и возможности наложения анастомоза.
Вмешательство на кишечнике целесообразно завершить назоинтестинальной интубацией, что необходимо для борьбы с послеоперационным парезом и эндотоксикозом. Санацию и дренирование брюшной полости выполняют так же, как и при других формах вторичного перитонита.
В послеоперационном периоде интенсивная терапия включает мероприятия, направленные на улучшение системного и тканевого кровообращения, что особенно важно для состояния микроциркуляторного русла кишки, поддержание адекватного газообмена и оксигенации, коррекцию метаболических нарушений, борьбу с токсемией и бактериемией. Необходимо учитывать, что резекция нежизнеспособного кишечника не устраняет тяжёлых системных расстройств, которые в ближайшем послеоперационном периоде могут даже усугубляться.
Низкая резистентность больных предрасполагает к развитию общехирургических осложнений (абдоминальный хирургический сепсис, пневмония, тромбоэмболия лёгочных артерий). Указанные осложнения могут быть предупреждены комплексной интенсивной терапией. В то же время любые консервативные мероприятия при рецидиве или прогрессировании сосудистой окклюзии будут бесполезными. Основные диагностические усилия в послеоперационном периоде должны быть направлены на выявление продолжающейся гангрены кишечника и перитонита.
У больных с продолжающейся гангреной кишки отмечают стойкий лейкоцитоз и выраженный палочкоядерный сдвиг с тенденцией к увеличению, повышается СОЭ. Развитие гипербилирубинемии и прогрессирующее накопление в крови азотистых шлаков - характерные признаки продолжающейся гангрены кишечника, которые свидетельствуют о глубоком токсическом поражении паренхимы печени и почек. Мочеотделение прогрессивно снижается вплоть до анурии, несмотря на большое количество вводимой жидкости и значительные дозы диуретиков. Исследование мочи обнаруживает развитие токсического нефроза, проявляющегося в стойкой и нарастающей протеинурии, цилиндрурии и микрогематурии. Обоснованные подозрения на продолжающуюся гангрену кишки служат показаниями к выполнению экстренной релапаротомии.
Ранняя целенаправленная (программируемая) релапаротомия выполняется в целях контроля состояния брюшной полости либо для наложения отсроченного анастомоза. Необходимость в повторной ревизии брюшной полости возникает в тех случаях, когда после реваскуляризации признаки сомнительной жизнеспособности кишки (отёк, цианоз кишки, ослабленная перистальтика и пульсация артерий по брыжеечному краю) сохраняются на протяжении всего кишечника (особенно тонкой кишки) или на остающейся небольшой его части после обширной резекции.
Признаки сомнительной жизнеспособности исчезают обычно в течение 12-24 ч или же развивается очевидная гангрена кишки, причём в операбельных случаях во время программируемой релапаротомии ограниченные участки поражённой кишки удаётся удалить, не дожидаясь развития распространённого перитонита и интоксикации. Время проведения релапаротомии - от 24 до 48 ч после первоначальной операции. Повторное вмешательство в известной мере утяжеляет состояние больного. Вместе с тем это эффективный путь спасения значительной части больных с нарушениями мезентериального кровотока.
B.C. Савельев, В.В. Андрияшкин
Острое нарушение мезентариального кровообращения
Этиология.
Острое
нарушение мезентариального кровообращения может быть обусловлено
эмболией или тромбозом мезентариальных сосудов.
Эмболии происходят из-за закупорки сосудов приносящим сгустком крови.
Тромбозы - закупорка сосудов образовавшимся на месте сгустком. Тромбообразованию
способствуют травмы живота, падение АД, длительный мезентариальный
спазм, поражение сосудов атеросклерозом, неспецифическим аортоартериитом,
сдавление сосудов извне (опухолью), гиперкоагуляция.
Анатомия.
Верхняя
брыжеечная артерия
- кровоснабжает почти весь тонкий кишечник
(кроме начальной части дуоденум), слепую кишку, восходящую кишку
и половину поперечной кишки. Она отходит на 1,25 см ниже чревного
ствола. Пересекает селезёночную вену и панкреас. Затем она идёт
спереди processus uncinatus головки поджелудочной железы и нижней
части дуоденум, спускается между слоями брыжейки в правую подвздошную
ямку, где анастомозирует с собственной ветвью - a. ileocolica. Вена,
идущая рядом с ней, лежит справа от неё.
Её ветви:
- a. pancreaticoduodenalis inferior. Отходит на уровне верхнего
края нижней части дуоденум и идёт вправо между головкой панкреас
и стенкой кишки. Затем анастомозирует с верхней поджелудочно-двенадцатиперстной
артерией. Она кровоснабжает головку поджелудочной железы, нисходящую
и нижнюю часть дуоденум.
- aa. intestinales. Их число обычно 12-15. Они идут параллельно
друг другу, потом каждая ветвь делится на две и анастомозируют между
собой, образуя дуги, выпуклостью направленные к кишечнику.
- a. ileocolica. Направляется вниз и вправо позади брыжейки к правой
подвздошной ямке. Даёт две ветви - нижнюю, анастомозирующую с концом
верхней брыжеечной артерии, и верхнюю, анастомозирующую с правой
толстокишечной артерией. Нижняя ветвь даёт ветви к илеум, цекум,
восходящей части ободочной кишки и аппендиксу.
- a. colica dexter. Идёт вправо позади брыжейки. Даёт нисходящую
ветвь, которая анастомозирует с a. ileocolica, и восходящую, которая
анастомозирует с a. colica media.
- a. colica media. Отходит немного ниже поджелудочной железы. Идёт
в брыжейке поперечной кишки. Даёт правую (анастомозирует с a. colica
dexter) и левую (анастомозирует с a. colica sinister, которая отходит
от нижней брыжеечной артерии) ветви.
Нижняя
брыжеечная артерия
- отходит на 3-4 см выше разделения аорты,
у нижнего края нижней части дуоденум. Она кровоснабжает левую половину
поперечной кишки, нисходящую кишку, сигму и большую часть прямой
кишки. Сначала она идёт спереди от аорты, затем - слева. Далее она
спускается в малый таз, где превращается в верхнюю геморроидальную
артерии, которая идёт в брыжейке сигмовидной кишки и заканчивается
на верхней части прямой кишки.
Её ветви:
- a. colica sinist
ra
.
- aa. sigmoideae - 2-3 артерии.
- a. haemorrhoidalis superior.

Патогенез.
При
эмболии происходит быстрый некроз кишечника (через 4-5 часов) с
перфорацией и развитием перитонита.
При тромбозе патоморфологические изменения развиваются медленнее,
так как на при предшествующем заболевании у больных образуется сеть
коллатералей.
При закупорке мезентариальных вен - развивается геморрагический
некроз.
Патологическая анатомия.
Выделяют
три стадии патоморфологических изменений, протекающих в кишечнике:
1). Ишемия (при нарушение венозного оттока - геморагическое пропитывание).
2). Инфаркт (гангрена, некроз).
3). Перитонит.
Морфологически различают геморрагический, анемический и смешанный
инфаркт миокарда.
Протяжённость
поражения кишечника зависит от локализации эмбола или тромба. В
верхней мезентариальной артерии выделяют три сегмента:
I - от её устья до места отхождения a.colica media. Происходит некроз
всей тонкой кишки, а в половине случаев и слепой и правой половины
поперечной кишки.
II - от места отхождения a.colica media до уровня отхождения a.ileocolica.
Наступает некроз терминального отдела тощей кишки и всей подвздошной.
III - дистальнее a.ileocolica. Поражается только подвздошная кишка.
Тромбозом
в основном поражается верхняя брыжеечная артерия.
Некроз левой половины толстой кишки вследствие тромбоза нижней брыжеечной
артерии встречается очень редко. Это связано с тем, что нижняя брыжеечная
артерии анастомозирует с артериями из системы внутренней подвздошной
артерии (прямокишечной, половой) и с верхней брыжеечной артерией.
Питание кишки обеспечивается развитием коллатералей. Инфакт нисходящей
кишки развивается при сопутсвующих, причём клинически значимых,
окклюзионно-стенотических поражениях верхней брыжеечной артерии.
Эмболии также в основном поражают верхнюю брыжеечную артерию (более 90%), т.к. она отходит под прямым углом (чревый ствол и нижняя брыжеечная отходят под прямым углом).
Классификация.
I.
По виду нарушений:
1). Окклюзионные:
а) эмболии
б) тромбозы артерий
в) тромбозы вен
г) прикрытие устьев артерий со стороны аорты вследствие атеросклероза
и тромбоза её.
д) окклюзия сосудов при расслаивающей аневризме аорты (симптом выключения)
е) сдавление сосудов опухолями
ж) перевязка сосудов
2). Неокклюзионные
а) с неполной окклюзией артерии
б) ангиоспастические
в) связанные с централизацией гемодинамики.
II.
По стадиям болезни:
1). Стадия ишемии.
2). Стадия инфаркта.
3). Стадия перитонита.
III.
По течению:
1). С компенсацией мезентариального кровотока - наблюдается полное
восстоновление функции кишечника.
2). С субкомпенсацией мезентариального кровотока - жизнеспособность
кишечника поддерживается за счёт коллатералей.
3). С декомпенсацией мезентариального кровотока - происходит инфаркт
кишечника.
Клиническая картина.
Наиболее
типичны следующие симптомы:
1). Боль в животе. Характер боли схваткообразный или постоянный.
Локализация боли различна в зависимости от уровня поражения сосудов.
Наиболее интенсивна боль в стадии ишемии, в стадии инфаркта она
несколько притупляется, потом, при перитоните, усиливается снова.
2). Тошнота и рвота. Носят рефлекторный характер.
3). Стул. Может быть как диарея, так и кишечная непроходимость,
по этому признаку различают две формы течения ОНМК. Обычно имеется
частый жидкий стул с примесью крови.
Острое нарушение брыжеечного кровообращения сопровождается кишечной
непроходимостью. Поэтому некоторые авторы считают его одним из видов
кишечной непроходимости.
Диагностика.
Кишечная
перистальтика ослабевает, а затем исчезает.
При пальцевом исследовании прямой кишки выделяется тёмная кровь.
Рентгенологически - раздутые петли кишечника с горизонтальным уровнем
жидкости (признаки кишечной непроходимости). Однако раздутые петли
легко изменяют свой положение на латероскопе. Рентгенография распознаёт
кишечную непроходимость, она не имеет существенного значение в распознавании
именно ОНМК.
УЗИ - выявляет признаки кишечной непроходимости, свободную жидкость
в брюшной полости. Главное назначение - это исключить другую патологию
брюшной полости.
Лапароскопия.
Ангиография. Самый точный метод диагностики. Считается, что ангиография
необходимо проводить обязательно при подозрении на ОНМК. Она необхома
для выявления больных с неокклюзионной мезентариальной ишемией,
поскольку им не показана операция (они нуждаются в лечении вазодилататорами).
КТ - постепенно вытесняет ангиографию в постановке диагноза ОНМК.
Д/диагностика.
ОНМК дифференцируют прежде всего с механической кишечной непроходимостью, острым панкреатитом, острым холециститом, острым аппендицитом, прободной язвой желудка и двенадцатиперстной кишки.
Можно ли отличить ОНМК и механическую кишечную непроходимость до лапароскопии и ангиографии?
Д/диагностика артериального и венозного нарушения кровообращения?
Лечение.
В
случае жизнеспособности кишечных петель - выполняется эмбол- или
тромбэктомия.
При наличие локального окклюзионно-стенотического процесса производится
реконструктивная операция - эндартерэктомия или аортомезентериальное
шунтирование (протезирование).
При гангрене - резецируют кишку в пределах здоровых тканей. При
нечёткой демаркационной линии выполняют энтеростому (т.к. если сделать
анастомоз - то может быть несостоятельность швов).
В сомнительных случаях жизнеспособности кишки делают сначала реваскуляризацию,
а затем смотрят на кишку.
У больных с тотальным поражением кишки операция ограничивается ревизией
органов брюшной полости.
При выской пероятности оставления в брюшной полости нежизнеспособных
тканей делается повторная лапаротомия (лапароскопия).
Верхняя брыжеечная артерия, a. mesenterica superior, представляет собой крупный сосуд, который начинается от передней поверхностной аорты, немного ниже (1-3 см) чревного ствола, позади поджелудочной железы.Выйдя из-под нижнего края железы, верхняя брыжеечная артерия направляется вниз и вправо. Вместе с расположенной справа от нее верхней брыжеечной веной она ложится на переднюю поверхность горизонтальной (или восходящей) части двенадцатиперстной кишки, пересекает ее поперек, тотчас вправо от flexura duodenojejunalis. Дойдя до корня брыжейки тонких кишок, верхняя брыжеечная артерия проникает между листками последней, образуя дугу, обращенную выпуклостью влево, и доходит до правой подвздошной ямки.По своему ходу верхняя брыжеечная артерия отдает следующие ветви: к тонкой кишке (за исключением верхней части двенадцатиперстной кишки), слепой кишке с червеобразным отростком, восходящей и частично к поперечной ободочной кишке.От верхней брыжеечной артерии отходят следующие артерии.
- Нижняя панкреатодуоденальная артерия, a. pancreatico-duodenalis inferior (иногда неодинарная), берет начало от правого края начального участка верхней брыжеечной артерии, направляется вниз и направо по передней поверхности поджелудочной железы, огибая ее головку по границе с двенадцатиперстной кишкой. Нижняя панкреатодуоденальная артерия отдает веточки к поджелудочной железе и двенадцатиперстной кишке и анастомозирует с верхней панкреатодуоде-нальной артерией - ветвью a. gastroduodenalis.
- Кишечные артерии числом до 15 отходят последовательно одна за другой от выпуклой части дуги верхней брыжеечной артерии. Кишечные артерии направляются между листками брыжейки к петлям тощей и подвздошной кишок - это тощекишечные артерии и подвздошнокишечные артерии, aa.. jejunales et aa. ilei. На своем пути каждая ветвь делится на два ствола, которые анастомозируют с такими же стволами, образовавшимися от деления соседних кишечных артерий. Такие анастомозы имеют вид дуг или аркад. От этих дуг отходят новые ветви, которые также делятся, образуя дуги второго порядка, несколько меньшей величины. От дуг второго порядка снова отходят артерии, которые, делясь, образуют дуги третьего порядка, и т. д. От последнего, наиболее дистального, ряда дуг отходят прямые веточки непосредственно к стенкам петель тонких кишок. Кроме кишечных петель, эти дуги дают мелкие веточки, кровоснабжающие брыжеечные лимфатические узлы.
- Подвздошно-ободочная артерия, a. ileocolica, отходит от краниальной половины верхней брыжеечной артерии, вправо от корня брыжейки тонкой кишки. Направляясь вправо и вниз под париетальной брюшиной задней стенки живота к концу подвздошной и к слепой кишке, подвздошно-ободочная артерия делится на две ветви, кровоснабжающие слепую кишку, начало ободочной кишки и концевой отдел подвздошной кишки. Ветви, отходящие от подвздошно-ободочной артерии, следующие.
- Передняя и задняя слепокишечные артерии, aa.. cecales anterior et posterior, направляющиеся на соответствующие поверхности слепой кишки.
- Подвздошнокишечная ветвь является продолжением а. ileocolica, направляется вниз к илеоцекальному углу, где, соединяясь с концевыми ветвями aa.. ilei, образует дугу, от которой отходят веточки к концевому отделу подвздошной кишки.
- Ветвь ободочной кишки направляется вправо к восходящей ободочной кишке. Не доходя до медиального края этой кишки, она делится на две ветви, из которых одна - восходящая ветвь, г. ascendens, поднимается вдоль медиального края восходящей ободочной кишки и анастомозирует (образует дугу) с a. colica dextra; другая ветвь спускается по медиальному краю ободочной кишки и анастомозирует (образует дугу) с a. ileocolica. От указанных дуг отходят ветви, кровоснабжающие восходящую ободочную и слепую кишки, а также червеобразный отросток при посредстве артерии червеобразного отростка, a. appendicularis.
- Правая ободочная артерия, a. colica dextra, отходит от правой стороны верхней брыжеечной артерии в верхней ее трети, на уровне корня брыжейки поперечной ободочной кишки, и направляется почти поперечно вправо, к медиальному краю восходящей ободочной кишки. На некотором расстоянии от восходящей части ободочной кишки правая ободочная артерия делится на восходящую и нисходящую ветви. Нисходящая ветвь соединяется с ветвью a. ileocolica, а восходящая ветвь анастомозирует с правой ветвью a. colica media. От дуг, образованных этими анастомозами, отходят ветви к стенке восходящей ободочной кишки, к flexura coli dextra и к поперечной ободочной кишке.
- Средняя ободочная артерия, a. colica media, отходит от начального отдела верхней брыжеечной артерии, направляясь вперед и вправо между листками брыжейки поперечной ободочной кишки, и разделяется на две ветви: правую и левую . Правая ветвь соединяется с восходящей ветвью a. colica dextra, а левая, идя вдоль брыжеечного края поперечной ободочной кишки, анастомозирует с восходящей ветвью a. colica sinistra, которая отходит от a. mesenterica inferior. Соединяясь таким образом с ветвями соседних артерий, средняя ободочная артерия образует дуги. От ветвей указанных дуг образуются дуги второго, третьего порядка, которые дают прямые ветви к стенкам поперечной ободочной кишки, flexura coli dextra et sinistra.
Страница 26 из 34
До настоящего времени операции на брыжеечных сосудах произведены у ограниченного числа больных. В мировой литературе сообщается не более чем о 200 случаях применения оперативных вмешательств на брыжеечных сосудах при этом заболевании. Наиболее часто выполнялась эмболэктомия из верхней брыжеечной артерии, значительно реже - тромб- и тромбинтимэктомия, шунтирование, пластика сосудов, реимплантация, переключение сосудов, тромбэктомия из воротной и верхней брыжеечной вен.
Данный раздел основан на опыте 46 оперативных вмешательств на брыжеечных сосудах.
Доступы к брыжеечным сосудам. Обнажение верхней брыжеечной артерии можно произвести из двух доступов: переднего и заднего.
При переднем доступе (справа по отношению к корню брыжейки тонкой кишки) в рану выводят поперечную ободочную кишку и натягивают ее брыжейку. Брыжейку тонкой кишки расправляют, петли кишок отодвигают влево и книзу. Начальный отдел брыжейки в соответствии с началом тощей кишки также натягивают. Брюшину рассекают от трейтцевой связки по линии, соединяющей последнюю с илеоцекальным углом. Длина разреза 8-10 см. Более точно найти ствол верхней брыжеечной артерии при нежирной брыжейке помогает пальпация сосуда. В тех случаях, когда имеется жирная брыжейка или наблюдается ее отек, можно воспользоваться следующим приемом. Потягиванием за брыжейку поперечной ободочной кишки определяют на глаз или пальпаторно местоположение средней ободочной артерии и затем, обнажая ее по направлению к устью, доходят до ствола верхней брыжеечной артерии, после чего обнажают его под контролем зрения кверху и книзу от места отхождения средней ободочной артерии.
Обнажение сосудов требует от хирурга осторожности и бережного отношения к тканям. Повреждение брыжеечных сосудов делает проблематичным дальнейшее выполнение операции на сосуде.
Линию разреза брюшины брыжейки коагулируют, после чего брюшину осторожно рассекают скальпелем. В последующем целесообразно пользоваться сосудистыми ножницами. Ткани рассекают ножницами между анатомическими пинцетами, которыми хирург и его помощник приподнимают ткани по линии разреза. Пинцетами следует захватывать небольшое количество ткани, чтобы видеть сосудистые веточки, которые коагулируют или сразу же лигируют тонкими шелковыми нитями. Крупные ветви верхней брыжеечной вены, лежащие над стволом артерии (их бывает обычно 1-3), мобилизуют, приподнимают над артерией, но ни в коем случае не пересекают. Мобилизация венозных стволов позволяет в дальнейшем смещать их с помощью сосудистых держалок или крючков. При повреждении лимфатических сосудов их необходимо по возможности перевязать или коагулировать. Ствол и ветви верхней брыжеечной артерии обнажают на протяжении 6-8 см.
Обнажение верхней брыжеечной вены производят аналогичным способом. Линия разреза должна располагаться правее на 1-2 см.
При заднем доступе к верхней брыжеечной артерии (слева по отношению к корню брыжейки тонкой кишки) в рану также выводят поперечную ободочную кишку и натягивают ее брыжейку. Петли кишок перемещают вправо и вниз. Натягивают трейтцеву связку потягиванием за начальный отдел тощей кишки. Затем связку рассекают и мобилизуют этот отдел тощей кишки вплоть до двенадцатиперстной кишки.
Рис. 50. Передний доступ к верхней брыжеечной артерии.
- - ствол верхней брыжеечной артерии;
- - средняя ободочная артерия; 3 - интестинальные артерии; 4 - подвздошная ободочная артерия.
Рис. 51. Задний доступ к верхней брыжеечной артерии.
1 - верхняя брыжеечная артерия; 2 - левая почечная вена; 3 - аорта; 4 - нижняя брыжеечная артерия; 5 - нижняя полая пена.
Далее брюшину рассекают над аортой так, что получается изогнутый или Г-образный разрез. Рассечение тканей лучше производить снизу: обнажают аорту, затем - левую почечную вену, которую мобилизуют и отводят книзу сосудистым крючком. Кверху от вены обнажают устье верхней брыжеечной артерии. При этом следует помнить, что начальный ее отдел на протяжении 1,5-2 см покрыт фиброзной тканью, что требует не тупой, а острой препаровки. Для того чтобы наложить пристеночно на аорту зажим, необходимо выделить участок аорты выше и ниже устья артерии. Ствол верхней брыжеечной артерии обнажают на протяжении 5-6 см. При обнажении I сегмента артерии не следует забывать, что от него отходит нижняя панкреатодуоденальная артерия и может отходить добавочная печеночная артерия.
Рассечение брюшины с подлежащими тканями можно продлить книзу по ходу аорты и обнажить нижнюю брыжеечную артерию. При тромбозе устья верхней брыжеечной артерии обнажение лучше начать снизу - с нижней брыжеечной артерии и идти кверху по аорте.
После операции на сосуде на рассеченные ткани накладывают редкие шелковые швы. К сосуду подводят полиэтиленовую трубку диаметром 0,5-1,0 см для контроля и оттока крови и лимфы (рис. 50, 51).
Эмболэктомия
Эмболэктомия из верхней брыжеечной артерии с неблагоприятным исходом впервые была произведена Я. Б. Рывлиным в 1940 г., затем Н. И. Блиновым (1950), Klass (1951). Эмболэктомию с выздоровлением больного выполнил Steward в 1951 г. В нашей стране первая успешная эмболэктомия из верхней брыжеечной артерии сделана А. С. Любским в 1961 г. В клинике факультетской хирургии им. С. И. Спасокукоцкого эта операция впервые произведена в 1966 г. Б. Д. Комаровым, с благоприятным исходом - в 1968 г. К. Г. Кисловой вместе с резекцией кишки, без резекции - в 1972 г. В. С. Савельевым.
К настоящему времени эмболэктомия из верхней брыжеечной артерии выполнена у 27 больных, из них у 10 в чистом виде, У 17 вместе с резекцией кишечника.
В чистом виде операцию производили в сроки от 4 до 26 ч с начала заболевания (у 8 больных в стадии ишемии, у 2 в стадии инфаркта при поражении только слизистой оболочки кишечника) .
Таблица 25
ЭМБОЛЭКТОМИЯ ИЗ ВЕРХНЕЙ БРЫЖЕЕЧНОЙ АРТЕРИИ
Сегмент артерии |
||||
Вид эмболэктомии |
||||
Прямая эмболэктомия |
||||
Непрямая эмболэктомия |
||||
Эмболэктомия из культи артерии |
||||
Эмболэктомия вместе с резекцией кишечника произведена в сроки от 9 до 98 ч у 6 больных в стадии инфаркта, у 11 в стадии перитонита.
Прямая эмболэктомия выполнена 14 больным, непрямая - 13 (табл. 25).
Техника выполнения прямой и непрямой эмболэктомии несколько различна.
На протяжении I сегмента артерии возможна как прямая, так и непрямая эмболэктомия, на протяжении II и III сегментов предпочтительнее прямая эмболэктомия. При любой локализации эмбола показан передний доступ к артерии.
При переднем доступе к артерии обычно не обнажают первые 2-3 см ствола и ее устье. При локализации эмбола в проксимальном отрезке I сегмента ствола артерии его легко извлечь зондом Фогарти. Если эмбол располагается несколько ниже, на уровне отхождения первых интестинальных артерий, то можно произвести прямую эмболэктомию.
При обоих видах операции обнажают устье средней ободочной артерии, ствол верхней брыжеечной артерии выше и ниже его примерно на протяжении 2 см в каждую сторону (прямая эмболэктомия требует обнажения артерии выше верхнего полюса эмбола) и все интестинальные артерии, начиная с первой, отходящие от выделенного отрезка ствола артерии (обычно не более 4-5).
На ствол верхней брыжеечной артерии накладывают турникеты из тесьмы или круглой резины, на ветви - шелковые турникеты в виде петли, пропущенной через резиновую трубочку (шелк № 4 или 5) или сосудистые клеммы. Необходимо обратить внимание на то, что подведение шелковой нити под сосуд небольшого диаметра требует большой осторожности, так как при быстром и грубом манипулировании может произойти надрыв сосуда. Перекрытие просвета сосуда должно осуществляться не столько потягиванием за концы шелковой нити, сколько за счет низведения резиновой трубочки.
После перекрытия ствола верхней брыжеечной артерии и ветвей с помощью турникетов сосудистыми ножницами или скальпелем производят артериотомию. Можно сделать продольное артериотомическое отверстие (Baue, Austen, 1963; Zuidema et al, 1964) или поперечное (Rutledge, 1964). Лучше производить рассечение артерии в поперечном направлении, так как в этом случае после наложения швов не наступает сужение сосуда. Длина артериотомического отверстия не должна превышать XU или 1/з периметра артерии. Поперечный разрез артерии необходимо производить с учетом отхождения ветвей артерии, так чтобы из него при необходимости можно было провести зонд Фогарти в среднюю ободочную артерию и хотя бы в одну из интестинальных. Этим требованиям обычно соответствует место чуть выше устья средней ободочной артерии (в 4-5 мм от него). При более близком расположении артериотомического отверстия к средней ободочной артерии при зашивании может деформироваться ее устье. Если эмбол располагается более высоко, артериотомическое отверстие приходится делать в 1,5- 2 см от устья средней ободочной артерии. Если по ходу операции возникает необходимость в ревизии зондом Фогарти какой- либо ветви, введение зонда в которую невозможно через произведенное артериотомическое отверстие, следует произвести вторую поперечную артериотомию.
При выполнении непрямой эмболэктомии используют зонды Фогарти: 5, 6 или 7-й для ствола артерии, 3-й или 4-й - для ветвей. Введением зонда в проксимальный отрезок артерии с последующими тракциями при раздутом баллончике на конце зонда удаляют эмбол. Затем производят ревизию дистального отрезка артерии и ее ветвей. При этом вначале ослабляют турникеты и проверяют ретроградный кровоток из дистального отрезка артерии, интестинальных и средней ободочной артерий. По показаниям производят ревизию этих стволов зондами Фогарти. Следует помнить, что даже при проходимых артериях ретроградный кровоток может быть слабым или совсем отсутствовать (рис. 52).
Прямую эмболэктомию выполняют сосудистыми щипцами. При значительной величине эмбола, чтобы не травмировать артериотомическое отверстие, эмбол извлекают по частям. Для этого он разрушается через артериотомическое отверстие браншами кровоостанавливающего зажима. Эмбол можно выдавить пальцами или придавливанием сосуда тупфером.
Рис. 53. Прямая эмболэктомия из I сегмента ствола верхней брыжеечной артерии.
Рис. 52. Непрямая эмболэктомия из I сегмента ствола верхней брыжеечной артерии.
После извлечения тромба производят ревизию ствола верхней брыжеечной артерии выше и ниже артериотомического отверстия и ветвей сосуда. О хорошем восстановлении кровотока судят по мощной пульсирующей струе крови из центрального отрезка артерии (рис. 53).
При локализации эмбола во II сегменте артерии обнажают устье средней ободочной артерии, ствол верхней брыжеечной артерии на протяжении II сегмента и чуть ниже, устье подвздошно-ободочной артерии, интестинальные артерии на этом отрезке артерии (как непульсирующие, так и пульсирующие). Артериотомию производят над эмболом. Если эмбол расположен на уровне отхождения сосуда, то артерию вскрывают на 1 см выше устья подвздошно-ободочной артерии. Во время эмболэктомии обязательна ревизия подвздошно-ободочной артерии (рис. 54). Если эмбол локализуется в III сегменте артерии, то следует обнажить место ее отхождения, ствол выше и ниже эмбола и отходящие на этом участке интестинальные артерии. При небольшом диаметре артерии артериотомическое отверстие можно сделать выше и выполнить непрямую эмболэктомию. Если эмболэктомию из верхней брыжеечной артерии выполняют после резекции кишечника, то в качестве артериотомического отверстия используют отверстие культи сосуда. Обязательным и при этом виде вмешательства является обнажение отходящих ветвей артерии. При необходимости выше по ходу ствола артерии производят артериотомию для ревизии и удаления тромботических масс из отходящих ветвей.
Эмболэктомия из культи верхней брыжеечной артерии показана при обширной гангрене кишечника и тяжелом состоянии больного. Сосудистый этап операции занимает немного времени (рис. 55).
Перед зашиванием сосуда в дистальном направлении вводят полиэтиленовый катетер и вливают 10 000 ЕД гепарина, разведенного в 40-50 мл изотонического раствора хлорида натрия.
Зашивают артериотомическое отверстие выворачивающим П-образным швом: узловым по Бриану и Жабулей (1896) или непрерывным по Доррансу (1906). Используется тонкий шелк на атравматической игле.
При наложении узловых П-образных швов удобнее вначале наложить два шва без завязывания на края артериотомического отверстия. Подтягиванием швов сближают края в виде губы, что облегчает наложение швов на среднюю часть разреза. Обычно накладывают 3-4 П-образных шва. Лишь после наложения всех швов их завязывают. Для лучшей герметизации губа артерии прошивается обвивным швом, для чего используется одна из полунитей крайнего П-образного шва (рис. 56). Если перед зашиванием артерия спазмировалась, то периартериально вводят новокаин (инфильтрация новокаином необходима перед обнажением артерии), папаверин внутривенно (если позволяет состояние больного).
Рис. 54. Прямая эмболэктомия из II сегмента ствола верхней брыжеечной артерии.
Рис. 55. Эмболэктомия из культи верхней брыжеечной артерии.
Рис. 56. Наложение П-образных швов на артериотомическое отверстие верхней брыжеечной артерии.
I, II, III - этапы операции.
Тампоны, смоченные горячим изотоническим раствором хлорида натрия, кладут на артерию. Если этого недостаточно, можно применить следующий прием. В артериотомическое отверстие вводят зажим и, раздвигая его бранши, растягивают сосуд. Применить этот прием можно лишь при неизмененных стенках сосуда.
Восстановление кровотока производят следующим образом. Сначала ослабляют турникет на дистальной части ствола, затем- на ветвях сосуда и лишь в последнюю очередь - в проксимальном отделе.
Для предотвращения ангиоспазма под адвентицию артерии вводят 1% раствор новокаина или выполняют периартериальную симпатэктомию. В брыжейку вводят 60-80 мл 0,25% раствора новокаина.
Об эффективном восстановлении кровотока судят по пульсации ствола и ветвей верхней брыжеечной артерии, прямых сосудов, появлению розовой окраски кишечника и перистальтики. Сомнительные участки (синюшность, отсутствие перистальтики) согревают обкладыванием большими тампонами, смоченными горячим изотоническим раствором хлорида натрия (чего не следует делать при наличии окклюзии).
Участки кишки с явными гангренозными изменениями резецируют. Участки сомнительной жизнеспособности или оставляют, или резецируют. Если их оставляют, в дальнейшем необходима релапаротомия. Приведем пример.
Больной К., 46 лет, поступил 10/1V 1974 г. в 22 ч 35 мин в хирургическое отделение 1-й Городской клинической больницы Москвы. Заболел остро в 1 ч 30 мин, когда внезапно появились сильные боли постоянного характера в эпигастральной области, рвота и однократный жидкий стул.
С 1960 г. больной страдает ревматическим пороком сердца. При поступлении состояние средней тяжести. Кожные покровы бледные, цианоз кожи лица и губ. Беспокоен, стремится лечь на левый бок, подтягивает ноги к животу. Границы сердца расширены во все стороны, выслушиваются систолический и диастолический шумы. Пульс 96 в минуту, аритмичный, без дифицита. АД 190/100 мм рт. ст. На ЭКГ ишемия в переднесептальной области левого желудочка.
Язык суховат, обложен белым налетом. Живот обычной формы, равномерно участвует в акте дыхания, мягкий, безболезненный. Печень выступает из-под реберного края на 5 см, край ее ровный, плотный. Притуплений в отлогих местах живота нет. Перистальтика несколько усилена.
Температура тела 37° С. Лейкоцитов 11 - 103 в 1 мкл крови.
Подкожно введено 4 мл 2% раствора папаверина, после чего боли в животе значительно уменьшились. В последующем боли усилились вновь. Заподозрена эмболия верхней брыжеечной артерии.
В 5 ч 11 /IV, через 9 ч 30 мин с момента начала заболевания, начата операция. Разрез от мечевидного отростка до середины расстояния между пупком и лобковой костью. Выпота нет. Верхняя брыжеечная артерия пульсирует на протяжении 5-б см, затем пульсация обрывается. Тонкая кишка почти на всем протяжении бледного цвета с синюшным оттенком. Подтвержден диагноз эмболии.
Верхняя брыжеечная артерия обнажена передним доступом на протяжении б см с четырьмя отходящими от нее ветвями. Наложены турникеты. Произведена поперечная артериотомия над эмболом. Методом «выдаивания» удален эмбол темно-красного цвета, размером 2X0,8 см. Произведена ревизия ствола артерии зондом Фогарти (зонд № б) в центральном и дистальном направлениях, а также ее ветвей (зонд № 3). Получен пульсирующий центральный кровоток, хороший кровоток из периферического отрезка артерии и ее ветвей. В артерию в дистальном направлении введено 10 000 ЕД гепарина, разведенного в 40 мл изотонического раствора хлорида натрия. Артериотомическое отверстие зашито тремя узловыми П-образными швами (шелковые нитки на атравматической игле), затем - обвивными. После восстановления кровотока отмечена хорошая пульсация артерий, тонкая кишка порозовела, появилась перистальтика. В корень брыжейки введено 60 мл 0,25% раствора новокаина. В тощей кишке, примерно на протяжении 20 см, в 50 см от трейтцевой связки, развился отек с синюшным оттенком. К корню брыжейки для контроля подведена полиэтиленовая трубка диаметром 1 см. В брюшную полость введено 2 000 000 ЕД канамицина, рана брюшной стенки зашита.
Ввиду значительного срока, прошедшего с момента окклюзии до реваскуляризации (более 10 ч), и наличия признаков сомнительной жизнеспособности тощей кишки произведена контрольная релапаротомия (через 30 ч после первой операции). При ревизии отмечена хорошая пульсация ствола верхней брыжеечной артерии и ее ветвей. Остается отек тошей кишки на протяжении см, но синюшного оттенка нет, имеется перистальтика и пульсация прямых артерий. Весь кишечник признан жизнеспособным.
Рис. 57. Лапаротомия.
Рис. 58. Обнажена верхняя брыжеечная артерия.
Рис. 59. Прямая эмболэктомия из верхней брыжеечной артерии. Видны пасти эмб-лла.
Рис. 60. Удаленные части эмбола.
Рис. 61. Кишечник до реваскуляризации.
Ряс. 62. Кишечник после реваскуляризации.
В послеоперационном периоде больной получал антикоагулянтную, антибактериальную, спазмолитическую и симптоматическую терапию. В течение 4 дней держался парез кишечника, затем стул нормализовался. Выписан 17/V в удовлетворительном состоянии (рис. 57-62).