13.03.2017
Поражение коленного сустава при туберкулезе встречается часто, на его долю приходится около 20% всех случаев костно-суставного туберкулеза.
Общие клинические симптомы в преартритической фазе связаны с интоксикацией. Местные проявления или совсем отсутствуют, или носят неопределенный характер и мало выражены, однако больной заметно щадит пораженную конечность.
Преартритическая фаза может протекать длительно, особенно в детском возрасте, в связи с тем, что эпифизы покрыты толстым суставным хрящом.
Первичные очаги чаще встречаются в проксимальном эпифизе большеберцовой кости (50%) и в дистальном эпифизе бедренной кости (21,7%), реже в метафизах этих костей (соответственно в 10% и 2,3% случаев), и совсем редко в надколеннике и эпифизе малоберцовой кости (2,2%). Первым рентгенологическим симптомом туберкулезного процесса является ограниченный участок остеопороза с нечетким рисунком костных трабекул. Затем появляется нечетко очерченный очаг деструкции костной ткани, который может содержать губчатые мелкие секвестры.
Очаги деструкции могут быть крупными, нередко в форме песочных часов, что характерно именно для поражения коленного сустава. При наиболее частой, эпиметафизарной локализации, очаги деструкции костной ткани обычно располагаются субкортикально. Периоститы не характерны.
Артритическая фаза туберкулезного гонита характеризуется постоянством клинических проявлений. Появляется небольшая атрофия мышц, симптом Александрова, припухлость и боли в суставе, контрактуры, повышение местной температуры.
Причем эти симптомы сохраняются и в покое. У некоторых детей отмечается удлинение пораженной конечности. Сустав увеличен в объеме, постепенно нарастает атрофия мышц, подвывихи голени, чаще кзади. Появляются натечные абсцессы и свищи.
Рентгенологические проявления туберкулезного гонита достаточно разнообразны. Однако самым ранним симптомом перехода туберкулезного процесса на сустав является нарастающий диффузный или пятнистый остеопороз, который постепенно распространяется на кости всей конечности. Причем, чем более остро протекает туберкулезный процесс, тем более выражен остеопороз.
У детей отмечается увеличение размеров эпифизов, по сравнению со здоровой конечностью, одновременно может увеличиваться ядро окостенения надколенника (симптом «постарения эпифизов» С. Л. Трегубова).
Постепенно нарастает сужение суставной щели, которое иногда может быть неравномерным, больше выраженным с одной стороны. Однако этот признак иногда может быть кажущимся, и связан с небольшой сгибательной контрактурой. В таких случаях необходимо производить для сравнения рентгенографию и здорового коленного сустава в том же положении.
Одновременно с сужением суставной щели появляется неровность, волнистость суставных поверхностей, затем появляется нечеткость, зазубренность, прерывистость контуров суставных поверхностей. Выявляются краевые очаги деструкции костной ткани, которые могут располагаться в противоположных отделах сочленяющихся костей и содержать секвестры, часто множественные.
Секвестры кажутся более плотными, «склерозированными» на фоне выраженного остеопороза, структура их губчатая, «ноздреватая», контуры неровные. Постепенно появляются признаки истинной атрофии костей.
При затихании процесса рентгенологически не отмечается прогрессирование деструкции. Контуры очагов деструкции становятся сначала четкими, а затем вокруг них появляется нежный ободок склероза. Выявляются контуры суставной щели, которая имеет причудливую форму.
На уровне очагов деструкции она неравномерно расширена, а в тех отделах, где замыкательные пластинки эпифизов сохранены резко сужена. На фоне остеопороза появляются толстые, склерозированные костные балки, расположенные вдоль силовых линий.
Постепенно восстанавливаются и уплотняется замыкательнные пластинки эпифизарных концов сочленяющихся костей.
Суставная щель суживается, иногда вовсе не прослеживается. Костные анкилозы наблюдаются не часто, более типичны фиброзные сращения, порочное положение и подвывихи. У детей нарушается продольный рост костей и отмечается их укорочение.
В менее благоприятных случаях наблюдаются обострения и рецидивы, что связано с наличием остаточных туберкулезных очагов.
В этих случаях нарастают явления интоксикации и местные изменения. При рентгенологическом исследовании выявляется нарастание остеопороза, появляются очаги деструкции с нечеткими, неровными контурами, иногда содержащие секвестры.
Замыкательные пластинки также теряют четкость. Деструктивные изменения могут быть значительными и приводить к дальнейшему разрушению костей, образующих сустав.
Дифференциальную диагностику туберкулезного гонита приходится проводить с целым рядом заболеваний: частичным асептическим некрозом (болезнь Кенига), литическим вариантом остеобластокластомы, остеогенной остеокластической саркомой, гемофилическим артрозом и ревматоидным артритом.
Болезнь Кенига встречается у взрослых. Больных беспокоят боли в коленном суставе, усиливающиеся при нагрузке.
Симптомы интоксикации отсутствуют. Дифференцировать с туберкулезным процессом приходится I-II стадии болезни Кенига.
Однако отсутствие остеопороза, типичная локализация краевого очага деструкции в медиальном мыщелке бедра, его небольшие размеры, относительно четкие контуры, наличие плотного с четкими контурами секвестроподобного тела, обычные размеры суставной щели - все это позволяет высказаться в пользу частичного асептического некроза.
При дифференциальной диагностике с остеогенной остеокластической саркомой, которая особенно в начальных стадиях протекает без постоянных болей, может возникнуть ряд трудностей. Однако у детей остеогенная саркома локализуется в метафизе. Очаг деструкции одиночный с неровными, нечеткими контурами, не содержит секвестров, остеопороз в прилежащих отделах костной ткани не характерен. Типична периостальная реакция по смешанному типу. Раньше существовала точка зрения, что при саркоме процесс не переходит через ростковую зону. В последние годы доказана возможность у детей перехода процесса при остеогенной саркоме через ростковую зону. Однако разрушения суставного хряща и сужения суставной щели не отмечается.
При литическом варианте остеобластокластомы очаг деструкции костной ткани, локализуясь в эпиметафизе у взрослых и метадиафизе у детей, чаще располагается эксцентрично, вызывая на ранних стадиях асимметричное булавовидное вздутие кости.
Очаг деструкции имеет четкие контуры. Склеротическое отграничение и наличие секвестров не типично. Остеопороза в прилежащих отделах не выявляется.
При проведении дифференциальной диагностики с гемофилическим артрозом необходимо учитывать клинические, анамнестические и лабораторные данные. У больных с гемартрозом отсутствуют явления интоксикации, в анамнезе имеется указание на кровоточивость, свертываемость крови замедлена. Кроме того, при гемофилии, как правило, поражаются несколько суставов.
При рентгенологическом исследовании может выявляться остеопороз, который захватывает эпифизы и не бывает таким распространенным, как при туберкулезе. Может наблюдаться увеличение размеров эпифизов по сравнению со здоровой стороной. Контуры замыкательных пластинок неровные, но всегда четкие, секвестры отсутствуют.
В ряде случаев может возникнуть необходимость в проведении дифференциальной диагностики с ревматоидным артритом, который в детском возрасте иногда может начинаться с поражения одного сустава. В этих случаях необходимо учитывать длительность заболевания, клинические и лабораторные данные. При ревматоидном артрите характерна скованность движений по утрам, отсутствие симптомов интоксикации, отрицательный симптом Александрова. Туберкулиновые пробы, как правило, отрицательные. Диагностическое значение имеет положительный ревматоидный фактор в синовиальной жидкости.
При рентгенологическом исследовании больных ревматоидные артритом выявляется остеопороз костей образующих коленный сустав, сужение суставной щели. У мест прикрепления капсулы сустава выявляются краевые узуры с четкими контурами и ободком склероза вокруг.
При туберкулезном гоните - в эпиметафизе большеберцовой и бедренной костей выявляются очаги деструкции с нечеткими, изъеденными контурами, постепенно переходящими в остеопоротичную костную ткань. Очаги деструкции могут содержать губчатые секвестры.
Теги: коленный сустав, гонит, мягкие ткани, большеберцовая кость, атрофия мышц
Начало активности (дата): 13.03.2017 08:31:00
Кем создан (ID): 645
Ключевые слова: коленный сустав, гонит, мягкие ткани, большеберцовая кость, атрофия мышц
Свернуть
Туберкулез костей поражает людей любого возраста и социального положения. Среди его форм чаще всего встречается туберкулез суставов. Для точной диагностики нужно сдать не один анализ и пройти инструментальные исследования. Где чаще всего локализуется патология и как ее распознать?
Определение
Поражение суставов палочкой Коха – это форма, которая относится к костному туберкулезу. В большинстве случаев страдают суставы ног (коленные и тазобедренные). Но, бывают и исключения, когда микобактерия локализуется в локтевых суставах. Если разделить по возрастным группам, у:
- малышей чаще страдают тазобедренные суставы;
- подростков – коленные;
- взрослых – локтевые, голеностопные, плечевые.
Причины
В организм бацилла, поражающая суставы, может попасть различными путями, а именно:
- контактно – участвует кожа и конъюктива глаз;
- воздушно-капельно – во время разговора, кашля и чихания инфицированного;
- внутриутробно – больная мать передает микобактерию плоду.
Кроме того в организм инфекция может проникнуть с едой. После этого туберкулез имеет начало в любом органе, откуда с кровотоком и попадает к суставам и костям.
Факторы и группы риска
К факторам риска относятся люди, которые:
- имеют слабую иммунную защиту;
- плохо питаются;
- проживают в плохих бытовых условиях (сырость, грязь и пр.);
- имеют вредное производство;
- травмировали когда-либо суставы, кости;
- тяжело работают;
- мало отдыхают.
Также в группу риска входят такие лица:
- ветеринары;
- фтизиатры и сотрудники тубдиспансера;
- мясники;
- патологоанатомы;
- диабетики;
- ВИЧ-инфицированные.
Признаки и симптомы
Первые признаки такого туберкулеза, это:
- слабость;
- чрезмерная раздражительность;
- пониженный аппетит;
- быстрая утомляемость;
- наличие субфебрильной температуры.
На втором этапе имеет место нарушение в функциональности области, где локализовалась МБК. Появляется воспалительный процесс окружающей ткани. Нога/рука становится слабой, быстро устает. Если патология поразила нижнюю конечность, видна хромота, меняется походка.
Если верхнюю, то выполнять прежние нагрузки становится невозможно. Вторая стадия характеризуется быстрым исчезновением этих симптомов во время отдыха. Но, в любом случае даже после лечениия может остаться атрофия мышечных тканей.
Следующая стадия – более серьезные атрофические явления, гипотония. Наблюдается утолщение сустава. Двигательная активность ограничена.

В дальнейшем появляется выпот, абсцессы, отеки увеличиваются, сдавливаются нервы и сосуды. Возникает болезненность не только в месте локализации патологии, но и вблизи расположенных участках.

Вместе со всем вышеперечисленным ухудшается общее самочувствие, имеется:
- подъем температуры до 39 градусов;
- бессонница;
- полный отказ от пищи и др.
Чтобы не возникли необратимые процессы, следует своевременно обследоваться и начать лечение.
Формы
Существует несколько форм, это:
- Туберкулезный тендовагинит. Под этим названием подразумевается воспаление сухожильного влагалища. Для туберкулезной формы характерно образование «рисовых тел». Они находятся в расширениях сухожилий. Они хорошо слышны на ощупь.
- Туберкулезный спондилит. Патология возникает в области позвоночного столба. При этом деформируется осанка, может появиться горб, паралич и другие не менее неприятные дефекты.
- Туберкулезный артрит. Болезнь поражает губчатое вещество в суставе и его сумке. В результате возникают болезненные ощущения, невозможность нормально двигаться. Чаще всего страдают колени.
- Туберкулезный остит. Второе название – туберкулезный остеомиелит. Страдают тела позвонков, бедренные, берцовые метафизы, плечевые суставы, седалищные и лонные кости.
- Туберкулезно-аллергический синовит. Наблюдается воспаление в синовиальной оболочке. При этом присутствует скопление выпота суставной полости. В большинстве случаев поражается колено.
Стадии туберкулеза
Существует несколько стадий заболевания:
- Преартрическая – первичная. Тут нет явных симптомов. Присутствуют только недомогание и незначительный подъем температуры тела.
- Артритическая – вторичная. Тут следует выделить три фазы, это: начальная, разгар и затихание.
- Постартрическая – обострение туберкулеза. Тут имеют место рецидивы, осложнения.
Локализация
Микобактерии туберкулеза могут расти и размножаться в любом месте. Это могут быть суставы колен, локтей, тазобедренные, голеностопные, плечевые и др.
Плечевой сустав
Туберкулез плечевого сустава (омартрит) возникает нечасто. Если его и диагностируют, то у подростков и не позже чем в 25-летнем возрасте. Изначально возникает ослабленность руки и ее онемение. Если не лечить, то мышцы атрофируются, могут появиться свищи, а инфекция пойдет дальше (в район лопатки). Рука укорачивается, костные ткани разрушаются, имеет место суставная впадина.
Коленные суставы
Туберкулез коленного сустава (гонит) появляется у малышей детсадовского возраста. Заподозрить что-то неладное можно по возникшей хромоте, неустойчивости походки, появлению болезненности во время двигательной активности. В месте локализации появляется блестящая, гладкая кожа. Если надавить на коленную чашечку, она вдавится. Если имеет место абсцесс, может произойти попадание гноя в сустав (при прорыве очага). Если такое произошло, у ребенка не сгибается нога, голень и бедро в объеме становится больше. Все это дополняет значительное повышение температуры.
Тазобедренный
Туберкулез тазобедренного сустава (коксит) характеризуется выраженным воспалением соединительных тканей, которые выстилают сухожилия и полость сустава. Проявляется в виде:
- болезненности;
- накопления жидкости в суставе;
- возникновения новообразования, которое потом перерастает в абсцесс или гнойный воспалительный процесс (флегмону).
Позже возможны вывихи. Бедренная кость может сместиться, позвоночный столб искривится, таз станет неправильной формы. Вместе с этим повышается температура. Если говорить об осложнениях, то сюда относится: обездвижение сустава, анкилоз, неправильная работа внутренних органов и систем.
Голеностопный
Туберкулез голеностопного сустава – это патология, которая распространяется на возрастную категорию от 6-ти и до 17-ти лет. Пол роли не играет. Изначально обнаруживаются туберкулезные гнойнички. Со временем они лопаются, обычно это происходит при обострениях. При этом стопа перестает двигаться, возникает отек. Сзади лодыжки появляются свищи. Согнуть ногу получается с трудом. В крайнем случае, она совершенно теряет способность к какому-либо функционированию.
Лучезапястный
Туберкулез лучезапястного сустава характеризуется припухлостью окружающих тканей. После приходит болевой синдром и ослабленность руки. Развивается атрофия мышц. Также имеют место:
- свищи;
- абсцессы;
- хрупкость костной ткани (переломы);
- нечеткость суставных поверхностей;
- места с омертвевшей тканью.
Локтевой
Туберкулез локтевого сустава (оленит) склонен развиваться на правой руке. Проявляется сначала в виде:
- быстрой утомляемости конечности;
- изменением ее формы;
- отека сустава;
- невозможности локтевого сгиба.
При отсутствии лечения имеет место вывих. Потом появляются свищи и распространение инфекции. Лимфатические узлы в подмышечной зоне увеличиваются.
Диагностика
К диагностическому обследованию нужно подойти серьезно. Главное выявить туберкулез на ранней стадии.
Поможет диагностировать заболевание:
- рентген – находит первичный очаг;
- КТ – подробно показывает, что происходит в области поражения;
- микробиологические исследования – показывает, есть ли туберкулезная палочка;
- пробы – подтверждают наличие палочки Коха (делаются в первую очередь);
- фистулография – понадобится тогда, когда развились свищи.
Вышеприведенные методы могут дополняться.
Способы лечения
Лечение туберкулеза суставов всегда комплексное. Обязательно внимание уделяется питанию, приему лекарств, отдыху. Сустав должен находиться все время в состоянии покоя. Если патология не достигла своего пика, только начала развиваться, целесообразна медикаментозная терапия.
Медикаментозное
Чтобы обездвижить пораженную область, на нее надевают лангету из гипса. Воспалительный процесс устраняют антибактериальным лечением. Оно же будет бороться с патогенами (микобактериями).
Врач выписывает противотуберкулезные средства. Самые эффективные – Изониазид, Стрептомицин, Рифампицин. Если они не подходят больному. То имеет смысл рассмотреть препараты, которые относятся ко второму ряду – Канамицин, Офлоксацин. Они менее эффективны, но другого выхода нет.
Также необходимо будет принимать иммуномодуляторы.
Хирургическое
Если заболевание достигло серьезной стадии, когда уже начались разрушения, показана операция. Пораженный сустав восстанавливают или меняют на протез. В любом случае очаг удаляется, все обрабатывается антисептическими препаратами и только после этого начинается установка имплантата.
После любого лечения наступает очередь реабилитационного периода. В это время человек должен прийти в себя и вернутся к привычной жизни. Помогут:
- физиотерапевтические процедуры;
- массажная терапия;
- свежий воздух;
- положительные эмоции.
Прогноз
Обычно прогноз по выздоровлению удовлетворительный. Если заболевание начало деформировать суставы и видоизменять их, люди приобретают инвалидность. Смертельные случаи редки.
Осложнения
Туберкулез суставов – заболевание, которое способно изуродовать тело человека. Появиться может:
- деформация суставов;
- наплыв и абсцесс, как в области очага, так и вдали от него;
- нарушение осанки;
- изменение походки, хромота;
- горб;
- частичное или полное обездвиживание сустава;
- остеохондроз;
- свищ и др.
Только своевременное лечение и правильно подобранная терапия убережет от нежелательных последствий.
Вывод
Туберкулез суставов возникает преимущественно в возрасте до 17 лет. Первичная симптоматика не предвещает страшной беды, но с течением времени состояние ухудшается, и появляются истинные признаки патологии. Только полное обследование сможет четко диагностировать заболевание. Своевременное лечение убережет от инвалидности и смертельного исхода.
Трохантерит тазобедренного сустава (ТХ) — это заболевание, при котором происходит воспаление части бедренной кости, которая называется «большой вертел» или «трохантер» (откуда и пошло его название).
Нередко это воспаление затрагивает сухожилия близлежащих мышц, а также связочный аппарат.
Эту болезнь часто путают с таким недугом, как коксартроз тазобедренного сустава, поскольку боли в ногах при этих болезнях, которые возникают при этом воспалении, похожи на те, которые возникают при артрозе. Давайте разберемся, что это за заболевание, и почему о нем важно знать.
Какой бывает трохантерит
Существуют три основных разновидности воспаления большого вертела бедра:
- туберкулезный
- вызванный различными микроорганизмами (септический)
- асептический
ТХ туберкулезного происхождения
Значительную часть всех воспалений трохантера составляет именно эта разновидность болезни, то есть эта патология возникает у больных с туберкулезом. К сожалению, туберкулез поражает не только легкие, но и другие органы, в первую очередь — кости и суставы.
Туберкулезный очаг в этом случае очень часто локализуется именно в большом вертеле бедренной кости и может достигать от 5 мл до нескольких сантиметров.
Симптомы туберкулезного воспаления трохантера появляются постепенно и несильно выражены. Проявляются они в виде медленно нарастающих болей в ноге — как правило, только при отведении ее в сторону. На поверхности ноги в области тазобедренного сустава выявляются точки, пальпация которых болезненна. Во всех остальных случаях боли в ноге могут и отсутствовать.
Обычно для того, чтобы поставить такой диагноз, доктору бывает достаточно сделать рентгенограмму: на ней врачу обычно хорошо видны неровные края туберкулезного очага. Дополняют диагностику специфические лабораторные анализы на туберкулез.
Обычно туберкулезный ТХ или коксит возникает в далеко зашедших случаях туберкулеза, когда и больной, и его врач уже знают о данном диагнозе, и тогда главное, что нужно сделать — это начать или продолжить грамотное лечение основного заболевания, вызвавшего боли в ногах — туберкулеза.
Септический ТХ
Вторая разновидность данной болезни — это воспаление бедренной кости, вызванное различными нетуберкулезными микробами, в первую очередь — стафилококком.
 В этих случаях трохантерит будет являться осложнением остеомиелита или другого тяжелого заболевания — сепсиса (которое в народе называют «заражением крови»).
В этих случаях трохантерит будет являться осложнением остеомиелита или другого тяжелого заболевания — сепсиса (которое в народе называют «заражением крови»).
Стафилококк — довольно «злой» микроорганизм, так как большинство болезней, которое он вызывает, сопровождается высокой температурой и лихорадкой, а также массивным разрушением пораженных тканей. Так, если диагноз септического ТХ поставлен с большой задержкой, стафилококковая инфекция может полностью разрушить большой вертел бедренной кости.
Поэтому лечение этой разновидности воспаления обычно очень массивное. Назначается большое количество антибиотиков, которые нужно будет принимать в течение длительного времени. В некоторых особо тяжелых случаях может быть даже проведена операция резекции (т.е. частичного удаления) большого вертела бедренной кости с последующим наложением гипса на срок до 1 месяца.
Асептический тх бедра
Слово «асептический» означает, что имеет место воспаление, которое произошло без участия микроорганизмов. Чаще всего, когда человеку ошибочно ставят диагноз «артроз», речь идет именно об асептическом воспалении большого вертела бедра.
Почему же оно возникает, если бактерии здесь не причем?
Причины возникновения болезни следующие:
- высокие физические нагрузки, возникшие одномоментно (т.е. в тех ситуациях, когда человек за раз, безо всякой подготовки, пробежал большой кросс или разом взял неподходящую для себя какую-то другую нагрузку;
- отклонения в анатомическом строении таза или ног (разница в длине ног;
- как осложнения после различных заболеваний (например, гриппа);
- травма (в том числе сопровождавшаяся падением на бок);
- переохлаждение;
- лишний вес, особенно возникший относительно быстро (в течение нескольких месяцев).
Болезнь может возникать как только с одной стороны, так и быть двусторонней.
Симптомы
 Основной симптом болезни под названием трохантерит тазобедренного сустава — это боли в области тазобедренного сустава, которые иногда могут иррадиировать (отдавать) в пах. Боли эти возникают в виде приступов и именно во время ходьбы. Именно поэтому ТХ часто путают с коксартрозом тазобедренного сустава.
Основной симптом болезни под названием трохантерит тазобедренного сустава — это боли в области тазобедренного сустава, которые иногда могут иррадиировать (отдавать) в пах. Боли эти возникают в виде приступов и именно во время ходьбы. Именно поэтому ТХ часто путают с коксартрозом тазобедренного сустава.
В покое болезненные ощущения, также как и при артрозе, не беспокоят. Только в далеко зашедших случаях заболевания боли могут возникать и по ночам, причем появляются они с одним отличительным признаком — могут усиливаться лежа на больном боку (это происходит потому, что на воспаленную область давит больший, чем обычно, вес).
У кого чаще всего возникает заболевание?
Чаще других этим недугом страдают женщины старше 30-35 лет, причем риск заболеть у них тем выше, чем старше они становятся. Это связано с тем, что при климаксе происходит гормональная перестройка в организме женщины, а поскольку эстрогены (женские половые гормоны) участвуют в регуляции обмена веществ в костях, связках и суставов, то риск получить такое заболевание существенно возрастает.
Как врач отличит ТХ от артроза?
Поскольку боли при артрите и воспалении трохантера очень похожи, иногда врачами может ошибочно ставиться именно второй диагноз. Однако при более внимательном и вдумчивом подходе врачу вполне возможно отличить друг от друга эти болезни.
Прежде всего, врач сделает рентгеновский снимок области тазобедренного сустава и внимательно изучит его. Разница между воспалением трохантера и специфическими изменениями, характерными для коксартроза, существуют. В сомнительных, неясных случаях врач может назначить дополнительные исследования — повторный рентгеновский снимок, анализ крови на ревматологические пробы и др.
Кроме того, при ТХ на бедре выявляются особые точки в зоне «галифе», которые при надавливании очень болезненны, чего обычно не бывает при артрозе. А одно из главных отличий от остеоартроза тазобедренного сустава заключается в том, что при ТХ пассивные движения (т.е. те, которые осуществляет врач, двигая ногой пациента) в суставе не ограничены.
Таким образом, части больных после такого вдумчивого обследования диагноз коксартроза удается снять.
Лечение
Предупреждение: приступать к лечению заболевания трохантерит можно только посте того, как врач поставил точный диагноз и исключил микробную, в том числе туберкулезную, причину болезни. Самолечение в подобных случаях может привести к серьезным последствиям для вашего здоровья!
1. Прежде всего, следует обеспечить ноге покой. Также бывает очень полезен легкий массаж, в том числе с использованием различных лечебным массажей и гелей,  содержащих полезные для суставов лечебные вещества (читайте наши обзоры про бальзам Дикуля для суставов, крем-гель для суставов Алезан, а также гель «Лошадиная сила» для суставов). Хороший эффект также дадут мази и гели, в состав которых входят нестероидные противовоспалительные вещества (Фастум-гель, Диклофенак-мазь и другие). Позже подключают специальную гимнастику при трохантерите, в том числе и с применением методики так называемой постизометрической релаксации при трохантерите.
содержащих полезные для суставов лечебные вещества (читайте наши обзоры про бальзам Дикуля для суставов, крем-гель для суставов Алезан, а также гель «Лошадиная сила» для суставов). Хороший эффект также дадут мази и гели, в состав которых входят нестероидные противовоспалительные вещества (Фастум-гель, Диклофенак-мазь и другие). Позже подключают специальную гимнастику при трохантерите, в том числе и с применением методики так называемой постизометрической релаксации при трохантерите.
2. Также необходимо начать прием все тех же нестероидных противовоспалительных препаратов (НПВП) в виде таблеток. Это поможет снять боли и воспаление в области сустава и сухожилий.
3. Также полезна при заболевании трохантерит бывают физиотерапевтические процедуры, особенно лазеротерапия, применяемая в на область воспаленных сухожилий.
4. Ударно-волновая терапия. Этот метод лечения (см. видео выше) появился у нас в стране относительно недавно, но уже показал свою хорошую эффективность. Применяется данный метод в основном при лечении крупных суставов. Для курса лечения болезни трохантерит бывает достаточно 5-6 процедур, которые проводятся с трех-пятидневным перерывом между ними.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «17 рецептов вкусных и недорогих блюд для здоровья позвоночника и суставов» и начинайте выздоравливать без усилий!
Получить книгу
Кифоз 3 степени – грозное заболевание, которое в большинстве случаев требует оперативного вмешательства. Оно характеризуется усилением физиологического изгиба в грудном отделе позвоночника с углом искривления более 60 градусов (оценивается по рентгенограмме в боковой проекции).

Физиологическая выгнутость в грудном отделе позвоночника не превышает угол в 30 градусов. Ее предназначение – предотвращение ущемления нервных корешков, выходящих из грудной части спинного мозга, при ходьбе и физической нагрузке.
При внешнем осмотре спины в норме кифоз практически не заметен на глаз. Если у человека наблюдается горб в области верхней части спины, на лицо кифоз грудного отдела.
Существует 4 степени патологии:
- 1 степень – на рентгенограмме определяется угол выгнутости в 30-40 градусов (определение по методике Кобба);
- 2 степень – угол 40-50 градусов;
- 3 степень – угол 50-70 градусов;
- 4 степень – угол более 70 градусов.
Оценка рентгеновского снимка на степень кифоза по методу Кобба предполагает проведение касательных линий к замыкательным пластинкам позвонков (нижняя и верхняя часть тела позвонка) на уровнях верхней и нижней части вогнутости. От данных линий проводятся перпенДикуляры внутрь. В месте их пересечения образуется угол, который измеряется с помощью транспортира. Он и отражает величину кифоза.
Вышеописанная классификация наиболее часто применяется ортопедами-травматологами, вертебрологами и рентгенологами, но существует еще одна распространенная градация степеней патологии:
- Гиперкифоз – угол искривления превышает 50 градусов;
- Нормокифоз – угол вогнутости находится в пределах от 15 до 50 градусов;
- Гипокифоз – угол до 15 градусов.
По причинному фактору вогнутость в грудном отделе разделяется на:
- Врожденную;
- Приобретенную.
Врожденный гипо- и гиперкифоз формируется из-за аномалий развития позвонков. Незаращение отростков и дужек приводит к нарушению анатомического строения позвоночного столба. Нарушается угол физиологической вогнутости, что обуславливает с течением времени компресссионный синдром (ущемление нервных корешков).
Приобретенное нарушение величины кифотической дуги возникает по следующим причинам:
- Рахитической – недостаточное поступление витамина D с пищей у ребенка обуславливает патологическое развитие позвоночника;
- Инфекционной – туберкулез и бактериальное воспаление тел позвонков приводит к их деформации;
- Статической – возрастные изменения в позвоночных сегментах, мышечной системе и костном аппарате;
- Тотальной – вызывается серьезными заболеваниями всего позвоночника. К примеру, болезнь Бехтерева приводит к отложению солей кальция в связочном аппарате, что нарушает подвижность позвоночной оси.
Кифоз 3 степени нередко возникает на фоне воздействия сразу нескольких причин, поэтому консервативные методы малоэффективны при лечении патологии.
По степени течения патология классифицируется на 2 формы:
- Медленно прогрессирующая – в течение года угол выпуклости не увеличивается более 7 градусов;
- Быстро прогрессирующая – угол кифоз увеличивается за год более 7 градусов.
В зависимости от локализации вершины дуги выделяют следующие типы заболевания:
- Шейно-грудной – вершина на уровне нижних шейных (C5-C7) и верхних грудных позвонков (Th1-Th2);
- Верхнегрудной – вершина дуги в промежутке между Th3-Th6;
- Среднегрудной – верхняя часть выпуклости локализуется между Th7-Th9;
- Нижнегрудной – уровень Th10-Th11;
- Грудопоясничный – локализация Th12-L1;
- Поясничный – вершина кифоза располагается на уровне L2-L5.

Чрезмерная вогнутость в грудном отделе позвоночного столба в большинстве случаев провоцируется ослаблением мышечного корсета спины и патологией костно-суставной системы.
На фоне недостаточной физической активности, нехватки в рационе кальция, фосфора, витамина D, белков, витаминов и микроэлементов у детей сложно рассчитывать на физиологическое формирование позвоночной оси. Практически до 20 лет происходит преобразование хрящевой ткани позвонков в костную. В последующем рост позвоночного столба останавливается.
Особенности современной экологии и несоблюдение «гигиены позвоночника» приводит к тому, что кифоз 1 степени обнаруживается сегодня практически у каждого 2 ребенка. Гигиена позвоночника требует постоянного слежения за правильностью осанки, соблюдением принципов сидения на стуле, за школьной партой, ежедневными дозированными физическими нагрузками.
У взрослых кифоз 2 степени является следствием дегенеративно-дистрофических изменений в позвоночном столбе и мышечной системе. Недостаток поступления питательных веществ, нарушение периферического кровоснабжения и чрезмерная физическая нагрузка приводит к усилению выраженности грудной вогнутости позвоночника с формированием сутулости и позвоночного столба.
Сутулость – минимальная степень избыточной выпуклости в грудном отделе позвоночного столба. Позвоночный горб характеризуется наличием выраженной вершины кифотической выгнутости грудного отдела кзади.
У пожилых людей причиной усиление поясничной вогнутости и грудной выпуклости часто становится последствием заболевания суставов нижних конечностей (артрозы) и вывиха головки бедренной кости.
В зависимости от времени возникновения заболевание разделяется на:
- Младенческое – кифоз 1 степени обнаруживается в возрасте до 1 года. Он не фиксированный, поэтому исчезает при укладке ребенка на живот;
- Детское – обнаруживается у детей школьного возраста;
- Юношеское и подростковое – часто развивается на фоне болезни Шейермана-Мау;
- Взрослое – наблюдается на фоне травм или дегенеративно-дистрофических изменений позвоночного столба.
Болезнь Шейермана-Мау – искривление позвоночника, появляющееся у подростков (11-15 лет) и характеризующееся наличием более 3 клиновидных позвонков.
У подростков степени кифоза прогрессируют быстрее, чем у взрослых людей, что связано с ускоренным ростом позвоночного столба в молодом возрасте.

Симптомы в зависимости от степени выраженности
Наиболее распространенные симптомы патологического кифоза:
- Болевой синдром в верхней части спины;
- Онемение в конечностях (2 и 3 степень патологии);
- Слабость рук.
Данная симптоматика связана с ущемлением нервных корешков, но при кифозе 1 степени их может не наблюдаться.
Опасность представляют и осложнения патологии:
- Нарушение дыхания;
- Нестабильность работы сердечно-сосудистой системы;
- Патология процесса переваривания пищи.
Такие симптомы появляются из-за нарушения подвижности и смещения грудной клетки.
Основные жалобы людей с данной патологией связаны с болевым синдромом в межлопаточной области и болью в спине. Правда, патологическая выпуклость 1 степени протекает бессимптомно.
При 2 или 3 степени патологии могут наблюдаться неврологические проявления:
- Ранние – болевой синдром в грудной клетке;
- Поздние – выраженная боль и онемение рук. Возникает при развитии остеохондроза или болезни Форестье.
Болезнь Форестье – поражение грудного отдела позвоночника с усилением выпуклости позвоночного столба в грудном отделе и выраженной вогнутостью в поясничном отделе, а также поражением суставов шейного отдела.
По тяжести неврологических проявлений заболевание разделяется на следующие степени:
- А – полная потеря чувствительности и движений;
- B – сохранена чувствительность при утрате подвижности;
- C – движения сохранены, но функциональной активности не прослеживается;
- D – полностью сохранена подвижность;
- E – нет неврологических симптомов.
Кифоз 1 степени не характеризуется клиническими симптомами, но важно выявить заболевание в данной стадии, чтобы успешно его излечить.
Как лечить болезнь Шляттера коленного сустава у подростков, детей и взрослых
Болезнь Шляттера – патология, поражающая верхнюю часть большеберцовой кости, примерно на 2 см ниже надколенника. Эта кость составляет основу голени. В ее верхнем отделе расположена бугристость, в области которой имеется зона роста большеберцовой кости. Болезнь Шляттера является остеохондропатией, она сопровождается изменениями в строении костной и хрящевой ткани.
- Причины болезни Шляттера
- Патогенез заболевания
- Болезнь Шляттера у подростков: причины, симптоматика, фото
- Диагностика болезни Шляттера коленного сустава
- Лечение болезни Шляттера консервативными методами
- Лечение физиотерапевтическими методами
- Особенности лечения оперативными методами
- Возможные осложнения
- Профилактика патологии
- Прогноз болезни
- Как выбрать наколенник при болезни Шляттера?
- Какой код у болезни Осгуда-Шляттера по МКБ-10?
- Берут ли в армию с болезнью Шляттера
Чаще всего заболевание возникает у подростков, занимающихся спортом. Оно характеризуется болью, воспалением и припухлостью ниже колена. Болезнь Осгуда-Шляттера не является тяжелым нарушением и хорошо поддается лечению. Лишь иногда она приводит к кальцификации и избыточному окостенению очага воспаления.
Причины болезни Шляттера
Болезнь Осгуда-Шляттера является одной из распространенных причин боли в колене у активных подростков, много занимающихся спортом. Чаще всего она встречается у мальчиков. Наиболее опасные в этом отношении виды спорта связаны с бегом или прыжками. При этом задействована четырехглавая мышца бедра, которая энергично сокращается.
Реже патология появляется без видимой причины у детей, не занимающихся спортом.
Некоторые ученые считают, что эта болезнь имеет генетические предпосылки. Установлено, что наследование может осуществляться по аутосомно-доминантному типу с неполной пенетрантностью. Это значит, что предрасположенность к ней может передаваться от родителей к детям. Однако эта закономерность выявляется не всегда. Механическую травму при этом считают пусковым фактором болезни.
Патогенез заболевания
Четырехглавая мышца предназначена для разгибания ноги в колене. Она расположена на бедре, своей нижней частью прикреплена к коленной чашечке (надколеннику), который в свою очередь связан с верхним отделом большеберцовой кости, где у подростков еще не закрылась зона окостенения. Чрезмерно сильное сокращение плохо растянутой четырехглавой мышцы бедра ведет к избыточной нагрузке на связки надколенника.
Большеберцовая кость у подростков сформирована не до конца и продолжает расти. Она недостаточно сильна для таких нагрузок. Поэтому в месте прикрепления к ней связок возникает воспаление и болезненность. В результате нарушения кровообращения появляются мелкие кровоизлияния. В более тяжелых случаях возникает отрыв верхнего эпифиза и асептический (безмикробный) некроз костно-хрящевых участков. Может произойти отслойка надкостницы.
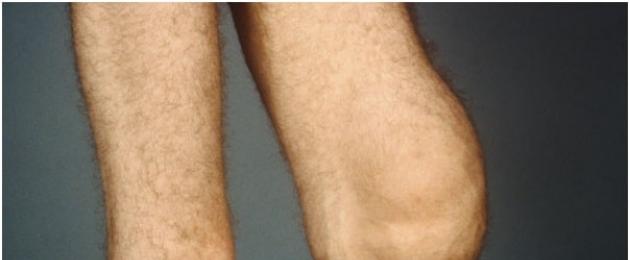
Заболевание характеризуется сменой периодов отмирания небольших участков ткани и их восстановления. Зона некроза замещается плотной соединительной тканью. Постепенно на месте длительной травмы образуется разрастание — костная мозоль. Ее величина зависит от интенсивности и длительности повреждающего действия. В подколенной области определяется утолщенная бугристость – шишка. Ее можно обнаружить при прощупывании голени, а при большом размере – во время осмотра.
Болезнь Шляттера у подростков: причины, симптоматика, фото
Заболевание встречается у мальчиков возрасте 12 – 15 лет, реже у девочек 8 – 12 лет. Половые различия в распространенности болезни связаны с тем, что активные виды спорта обычно предпочитают мальчики. Если такие занятия посещает девочка, вероятность развития патологии у нее не меньше.
Опасные виды спорта, которые могут привести к травмам мышц бедра и повреждению верхнего эпифиза большеберцовой кости:
- футбол;
- гимнастика и акробатика;
- волейбол;
- баскетбол;
- фехтование;
- лыжный спорт;
- большой теннис;
- велосипедный спорт;
- бокс и борьба;
- бальные танцы и балет.
Вначале заболевание не сопровождается никакими жалобами. Вовремя нераспознанная патология быстро приобретает хронический характер. Через некоторое время появляется основной симптом – боль чуть ниже коленной чашечки. Интенсивность неприятных ощущений со временем меняется. Как правило, она усиливается во время нагрузки и сразу после нее. Особенно сильная боль появляется при прыжках, ходьбе по лестнице и приседаниях, в покое же стихает. Она не распространяется в другие отделы конечности. Этот признак сохраняется в течение нескольких месяцев. Иногда он проходит только после завершения роста ребенка. Это значит, что некоторых детей боль в ноге беспокоит в течение 2 – 3 лет.
Отличие заболевания в детском возрасте – достаточно длительное бессимптомное течение. Насторожить родителей должна боль под коленом, то появляющаяся, то исчезающая.
Болезнь может появиться и у взрослых. В этом случае она нередко вызывает нарушение подвижности коленного сустава и развитие артроза.
В области под коленной чашечкой заметен отек тканей. При надавливании здесь определяется локальная болезненность. Во время обострения повышается местная кожная температура. В далеко зашедших случаях становится видно костное разрастание на передней поверхности ноги под коленом.
Заболевание затрагивает эпифиз, расположенный на голени и под коленной чашечкой. При неосложненном течении на движения в коленном суставе оно не влияет, так что объем движений в нем сохранен. Симптомы чаще возникают с одной стороны, но в трети случаев поражают оба колена.
Диагностика болезни Шляттера коленного сустава
Распознавание заболевания основано на тщательном физикальном (внешнем) обследовании пациента и истории развития патологии. Если диагноз ясен после осмотра и расспроса пациента, дополнительное обследование может не проводиться. Однако врачи обычно назначают рентгенографию коленного сустава в двух проекциях, чтобы исключить более серьезные причины боли в колене.
На рентгеновских снимках видно повреждение надкостницы и эпифиза большеберцовой кости. В тяжелых случаях он фрагментирован. Имеется характерный рентгенологический признак в виде «хоботка». В дальнейшем на месте травмы возникает бугристость – костная мозоль.
Термография – метод определения локальной температуры. При обострении болезни на термограмме виден локализованный очаг повышения температуры, вызванный усилением кровотока в зоне воспаления, в фазе ремиссии он отсутствует.
При подготовке к оперативному лечению больному может быть проведена компьютерная томография коленного сустава и прилегающих областей, помогающая уточнить размер и расположение патологической бугристости.
Чтобы исключить другие травмы коленного сустава, в сомнительных случаях выполняется осмотр суставной полости с помощью гибкого оптического прибора – артроскопия. Эндоскопическое оперативное лечение используется при внутрисуставных повреждениях колена, при болезни Осгуда оно не применяется.
Данные о сопутствующих повреждениях колена можно получить и с помощью ультразвукового исследования. Его преимуществом являются неинвазивность, безболезненность и быстрота выполнения.
Для выявления очага патологии в сомнительных случаях применяется радиоизотопное сканирование. Оно позволяет визуализировать участок воспаления в костной ткани.
Сильная боль в колене, сохраняющаяся в покое, по ночам или сопровождающаяся болезненностью костей в других областях тела, лихорадкой, поражением других органов требует дифференциальной диагностики со следующими состояниями:
- инфекционный или ювенильный ревматоидный артрит;
- остеомиелит;
- туберкулез или опухоль костей;
- болезнь Пертеса;
- перелом надколенника и другие травмы колена;
- бурсит, синовит, миозит.
Лечение болезни Шляттера консервативными методами
Боль обычно проходит в течение нескольких месяцев без какого-либо лечения. При обострении болезни необходимо принимать болеутоляющие и противовоспалительные средства, такие как парацетамол или ибупрофен. Введение глюкокортикоидов в коленный сустав не рекомендуется.
Для стимуляции обменных процессов в костной ткани назначаются препараты кальция, витамины D, E и группы В.
При острой боли, возникшей после тренировки, следует на несколько минут приложить пакет со льдом ниже колена. Это поможет быстро избавиться от неприятных ощущений.
Для защиты коленной чашечки во время занятий футболом и другими травмоопасными видами спорта необходимо носить наколенники.
В домашних условиях врачи рекомендуют использовать холодные компрессы, ограничить физическую нагрузку на пораженную ногу, ежедневно делать упражнения, повышающие эластичность мышц бедра и связок надколенника. Показан массаж с противовоспалительными и улучшающими кровоснабжение средствами, например, с троксерутиновой мазью.
Лечение физиотерапевтическими методами
Для повышения эластичности мышц бедра, уменьшения воспаления, профилактики образования костной мозоли используются физиотерапевтические методы:
- Электрофорез с обезболивающими веществами (прокаин), метаболическими средствами (никотиновая кислота, соли кальция), гиалуронидазой, кокарбоксилазой.
- В легких случаях используется магнитная терапия. Можно применять домашние аппараты для физиолечения, действие которых основано на свойствах магнитного поля.
- Терапия волнами ультравысокой частоты (УВЧ).
- Прогревание колена с помощью инфракрасных лучей, озокерита, парафиновых компрессов, лечебных грязей, теплых ванн с морской солью или минеральной водой.
Курсы физиотерапии должны проводиться регулярно в течение длительного времени – до полугода. Под действием этих методов улучшается кровообращение в пострадавшей области, снимается отек и воспаление, ускоряется нормальная регенерация кости, предупреждается рост костной мозоли и развитие артроза.
Особенности лечения оперативными методами
Операция у подростков обычно не проводится. Она выполняется в более позднем возрасте при сохраняющейся боли в колене. Причина этого состояния – сформировавшаяся костная мозоль, которая постоянно травмирует надколенник. Операция заключается во вскрытии надкостницы и удалении лишней костной ткани. Такое вмешательство очень эффективно и практически не вызывает осложнений.
- в течение месяца использовать наколенник или повязку на сустав;
- для восстановления костной ткани показаны сеансы электрофореза с солями кальция;
- прием лекарств на основе кальция внутрь в течение 4 месяцев;
- ограничение нагрузки на сустав в течение полугода.
Возможные осложнения
При своевременной диагностике и защите коленного сустава болезнь не приводит к тяжелым последствиям. Однако предсказать исход заболевания заранее невозможно, поэтому важна его профилактика.
Длительная травматизация бугристости большеберцовой кости может привести к смещению надколенника вверх, что ограничивает работу коленного сустава и приводит к появлению болей.
В редких случаях сустав начинает неправильно формироваться, возможна его деформация, развитие артроза. Артроз – дегенерация суставного хряща. Она ведет к невозможности сгибать колено, болям при ходьбе и другой физической нагрузке и ухудшает качество жизни пациента.
Профилактика патологии
Предотвратить развитие болезни Шляттера можно. Если ребенок занимается спортом, связанным с повышенной нагрузкой на бедро, ему необходимо тщательно разминаться перед тренировкой, выполнять упражнения на растяжку. Следует проконтролировать, достаточно ли внимания тренеры уделяют физической подготовке к занятию.
Во время занятий травмоопасными видами спорта для профилактики болезни Шляттера следует использовать наколенники.
Прогноз болезни
Спорт или физическая активность не приводят к необратимому повреждению кости или нарушению ее роста, но усиливают боль. Если эти ощущения мешают полноценным занятиям, необходимо решить вопрос об отказе от тренировок или уменьшении их интенсивности, продолжительности и частоты. Особенно это касается бега и прыжков.
Боль может сохраняться от нескольких месяцев до нескольких лет. Даже после завершения роста она может беспокоить человека, например, в положении стоя на коленях. Взрослым с болезнью Шляттера нужно избегать работы, связанной с длительной ходьбой.
В очень редких случаях, если боли сохраняются, применяется хирургическое лечение. У большинства больных результаты такого вмешательства очень хорошие.
Как выбрать наколенник при болезни Шляттера?
Наколенник – приспособление, стабилизирующее коленный сустав. Оно защищает спортсмена от повреждений коленного сустава и окружающих тканей.
Чтобы предупредить развитие патологии, следует выбирать мягкий наколенник. Он обеспечивает легкую фиксацию, предупреждает смещение коленной чашечки, распределяет нагрузку более равномерно, что позволяет избежать микротравм большеберцовой кости. Такие наколенники нередко оказывают массажирующее действие, разогревая ткани и повышая их эластичность.
В послеоперационном периоде можно использовать полужесткий наколенник. Он крепится к ноге с помощью ремней или липучек и обеспечивает хорошую поддержку сустава. Жесткие наколенники для профилактики и лечения болезни Шляттера обычно не рекомендуют.
При выборе изделия нужно обратить внимание на материал, из которого оно изготовлено. Лучше всего приобрести наколенник из лайкры или спандекса. Эти материалы не только хорошо облегают колено и поддерживают сустав, но и пропускают воздух, не допуская чрезмерного увлажнения кожи. Отличный выбор – изделие из нейлона. Нейлоновые наколенники стоят дороже других, но и прослужат они значительно дольше.
Недостатком хлопкового наколенника является его низкая прочность. Изделия из неопрена плохо пропускают влагу и воздух, в связи с чем их длительное использование не рекомендуется. Эти модели предназначены для плавания.
Если ребенок занимается гимнастикой, акробатикой, танцами, ему подойдут спортивные модели с толстыми подушечками. Для волейбольных тренировок лучше выбрать наколенник с гелевыми вставками. Эти изделия со временем принимают индивидуальную форму, они очень удобны и отлично защищают сустав. Для занятий футболом лучше использовать прочные наколенники с прошитыми подушечками.
Универсальные наколенники характеризуются небольшой толщиной, их можно использовать при занятиях любым видом спорта.
При подборе изделия для ребенка необходимо учитывать его размер. Помочь в этом может спортивный врач или ортопед, а также консультант в магазине медицинской техники или спортивных товаров. Размер определяется по окружности коленного сустава. Могут понадобиться обхваты бедра и голени.
Перед покупкой наколенник нужно примерить. Лучше приобрести изделие чуть-чуть больше, чем нужно, и отрегулировать его размер с помощью липучек. Это облегчит использование изделия при воспалении или травме сустава. Наколенник не должен стягивать конечность и мешать движениям, он должен быть легким и удобным.
Не следует использовать эти приспособления при воспалении вен конечности, дерматитах и других кожных заболеваниях в области колена, остром артрите, индивидуальной непереносимости использованного материала.
Какой код у болезни Осгуда-Шляттера по МКБ-10?
Болезнь Осгуда-Шляттера является остеохондропатией. По международной классификации болезней 10 пересмотра ей соответствует код М92.5 – юношеский остеохондроз берцовых костей. Отличия в терминологии объясняются традиционно разной классификацией поражения костей и суставов в отечественной и зарубежной медицинской практике.
Ранее остеохондрозом называли большую группу поражений костей и суставов. Позднее из нее выделили остеохондропатии – процессы, сопровождающиеся первичным повреждением и асептическим некрозом костной ткани. Термин «остеохондроз» стал использоваться для обозначения патологии, первично поражающей хрящ и приводящей к его истончению.
Поэтому болезнь Шляттера отнесена к остеохондропатиям. Однако в последней МКБ это не учтено, и заболевание имеет название «остеохондроз».
Берут ли в армию с болезнью Шляттера
Болезнь Осгуд-Шляттера может быть основанием для освобождения от срочной службы, только если она сопровождается функциональным нарушением коленного сустава. Проще говоря, если заболевание было диагностировано в подростковом возрасте, но колено в полной мере сгибается и разгибается, молодого человека с большой вероятностью призовут на службу.
Если же имеется ограничение подвижности в суставе, постоянная боль, невозможность нормально бегать, прыгать, приседать, то по результату заключения ортопеда юноша от призыва освобождается.
Если имеется болезнь Шляттера, а рост большеберцовой кости еще не завершился (это определяют по рентгеновским снимкам), обычно предоставляется отсрочка от призыва на полгода с повторным переосвидетельствованием.
В целом можно сказать, что если болезнь не нарушает активность человека, она не служит основанием для отсрочки. Степень функциональных нарушений определяет ортопед, который дает соответствующее заключение для призывной комиссии.
Болезнь Осгуда-Шляттера – заболевание, поражающее верхнюю часть большеберцовой кости голени в области прикрепления к ней связки надколенника. Ее причиной служит постоянная перегрузка коленного сустава при занятиях спортом, преимущественно у подростков. Заболевание может не сопровождаться жалобами или проявляться болью, припухлостью, воспалением тканей под коленной чашечкой. В дальнейшем на месте травмы образуется костная мозоль, которая может нарушать функции сустава.
Лечение заключается в ограничении нагрузки, использовании надколенников, холода, противовоспалительных препаратов и физиолечения. В тяжелых случаях проводится операция по удалению костного нароста. Важную роль в профилактике имеет подготовка к занятиям спортом, включающая растяжку мышц бедра.
Болезнь Шляттера служит основанием для отсрочки или освобождения от призыва в том случае. Если она сопровождается жалобами и объективно ухудшает подвижность коленного сустава. Степень функциональных нарушений определяет врач-ортопед.