МЕТОДИЧЕСКИЕ УКАЗАНИЯ
ДЛЯ ОБУЧАЮЩИХСЯ
К внеаудиторной самостоятельной работе
СТУДЕНТОВ 5 КУРСА ЛЕЧЕБНОГО ФАКУЛЬТЕТА
Тема«ОСТРЫЙ ГЛОМЕРУЛОНЕФРИТ»
Утверждена на кафедральном заседании
(межкафедральной методической конференции)
№ протокола
Зав. кафедрой внутренних болезней №1
ГОУ ВПО КрасГМА Росздрава:
д.м.н., проф. В. А. Шульман.
Зав. кафедрой внутренних болезней №2
ГОУ ВПО КрасГМА Росздрава:
д.м.н., проф. Ю. А. Терещенко.
Составитель:
к.м.н., доцент Верещагина Т.Д.
Красноярск
1.Тема занятия «Острый гломерулонефрит».
2.Формы работы:
· подготовка к практическим занятиям
· подготовка материалов по УИРС и УИР курсантов.
3.Перечень вопросов для самоподготовки по теме практического занятия:
· классификация клинических вариантов ОГН
· классификация морфологических форм ОГН
· перечислите основные нефрологические синдромы
· в чем отличие нефритического синдрома от нефротического
· особенности ренальной гипертонии
· синдромокомплекс при ОГН
· определение ОГН
· факторы риска при ОГН
· этиология ОГН
· клиника ОГН
· мочевой синдром при ОГН
· диагностические тесты при ОГН
· перечислите основные препараты патогенетической терапии острого нефрита
· принципы диетотерапии при остром нефрите
· курорты, показанные больным с нефритом.
4.Перечень практических умений по изучаемой теме:
·уметь выявлять основные синдромы при ОГН
·грамотно интерпретировать мочевой синдром
·уметь определять степень активности иммунного процесса по показаниям крови и мочи
·адекватно назначать диагностически значимые методы исследования с учетом их инвазивности при ОГН
·дифференцированно проводить этиопатогенетическую и симптоматическую терапию при различных формах ОГН.
- история изучения нефритов (Гиппократ, Брайт, Вовси, Тареев, Ратнер, Тареева)
- пульс-терапия: терапия выбора или отчаяния – современные аспекты
- вторичные нефриты при ДЗСТ и системных васкулитах (обзор)
- поражение почек у наркоманов – токсическая нефропатия или иммунокомлексный нефрит.
6.Самоконтроль по тестовым заданиям данной темы:
Какие названия являются синонимами ОГН?
А) Болезнь Брайта
Б) Периодическая болезнь
В) Окопная болезнь
Г) Болезнь Берже
Укажите типичные проявления острого гломерулонефрита
А) Гематурия
Б) Асимметричные боли в поясничной области
В) Субфебрилитет
Г) Значительная протеинурия
3.Основные моменты патогенеза ОГН:
А) Репликация вируса
Б) Аутоиммунная агрессия
В) Нарушение реологии крови
Г) Микротромбообразование
4.Причины ОГН:
А) Инсоляция, вакцинация
Б) Дефект иммунной системы
В) Инфекции
Г) Травма
Д) Переохлаждение
5.Временные критерии хронизации ОГН:
А) до трех месяцев
Б) до года
В) от 3-6 месяцев
Г) до месяца
6.Клинические проявления ОГН:
А) Боли в пояснице
В) Дизурия
Г) Гематурия
Д) Гипертония
7.Симптомы, характерные для ОГН:
А) Нефротический
Б) Нефритический
В) Гипертензионный
Г) Дизурический
Д) Интоксикационный
8.Назовите осложнения острого гломерулонефрита:
А) Сепсис
Б) Острая сердечная недостаточность
В) Почечная эклампсия
Г) Кровотечение
9.Препаратом этиотропной терапии при ОГН является:
А) Цитостатик
Б) Антибиотик
В) Дезагрегант
Г) Антикоагулян
10.Препаратами патогенетической терапии при ОГН являются:
Б) Цитостатики
В) Дезагреганты
Г) Антибиотики
Д) Антикоагулянты
У 19-летнего больного после пиодермии появились отеки ног, сильные боли в поясничной области. Обследован через месяц после появления первых симптомов. Гемоглобин - 100 г/л, СОЭ 33 мм/ч, протеинурия до 1,5 г/л, креатинин -0,4 ммоль.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что такое гломерулонефрит?
 Гломерулонефрит
– это двустороннее поражение почек , как правило, аутоиммунной природы. Название патологии происходит от термина «гломерула» (синоним - клубочек
), который обозначает функциональную единицу почки. Это означает, что при гломерулонефрите поражаются основные функциональные структуры почек, вследствие чего быстро развивается почечная недостаточность .
Гломерулонефрит
– это двустороннее поражение почек , как правило, аутоиммунной природы. Название патологии происходит от термина «гломерула» (синоним - клубочек
), который обозначает функциональную единицу почки. Это означает, что при гломерулонефрите поражаются основные функциональные структуры почек, вследствие чего быстро развивается почечная недостаточность .Статистика по гломерулонефриту
На сегодняшний день гломерулонефритом страдает от 10 до 15 взрослых пациентов на 10 000 человек. По частоте выявления среди всех патологий почек это заболевание занимает 3 место. Гломерулонефрит может быть диагностирован среди пациентов любой возрастной группы, но наиболее часто болезнь встречается у людей, не достигших 40 лет.Среди мужского населения это заболевание выявляется в 2 – 3 раза чаще. У детей, среди всех приобретенных почечных болезней, гломерулонефрит занимает 2 место. По данным статистики, эта патология выступает в роли самой частой причины инвалидности , которая развивается из-за хронической почечной недостаточности. Примерно у 60 процентов больных острым гломерулонефритом развивается гипертония . У детей в 80 процентах случаев острая форма этой болезни провоцирует различные сердечно-сосудистые нарушения.
В последнее время частота диагностирования гломерулонефрита среди жителей разных стран увеличивается. Это объясняется ухудшением экологической обстановки, а также общим снижением иммунитета среди населения, которое является следствием несоблюдения рекомендаций по здоровому образу жизни.
Причины гломерулонефрита
 На сегодняшний день гломерулонефрит принято считать аутоиммунным заболеванием. В основе его развития лежит иммунокомплексное поражение почек, которое развивается после перенесенной бактериальной или вирусной инфекции . Поэтому гломерулонефрит также называется простудным нефритом или постинфекционной болезнью почек. Эти названия отражают патогенез заболевания - почки поражаются, после того как человек перенес какое-либо инфекционное заболевание. Однако, также провоцировать развитие гломерулонефрита могут лекарственные препараты, токсины.
На сегодняшний день гломерулонефрит принято считать аутоиммунным заболеванием. В основе его развития лежит иммунокомплексное поражение почек, которое развивается после перенесенной бактериальной или вирусной инфекции . Поэтому гломерулонефрит также называется простудным нефритом или постинфекционной болезнью почек. Эти названия отражают патогенез заболевания - почки поражаются, после того как человек перенес какое-либо инфекционное заболевание. Однако, также провоцировать развитие гломерулонефрита могут лекарственные препараты, токсины.Механизм развития гломерулонефрита
Изначально в организм попадает инфекция, которая может являться причиной ангины , бронхита, пневмонии или других заболеваний дыхательных путей. Патогенный микроорганизм, в данном случае бета-гемолитический стрептококк , воспринимается организмом как чужеродное тело (по-научному - как антиген ). Следствием этого является выработка собственным организмом антител (специфических белков ) против данных антигенов. Чем дольше инфекция находится в организме, тем больше антител вырабатывает организм. Впоследствии антитела соединяются с антигенами, формируя иммунные комплексы. Изначально данные комплексы циркулируют в кровеносном русле, но затем постепенно оседают на почках. Мишенью для иммунных комплексов является мембрана нефрона.Оседая на мембранах, иммунные комплексы активируют систему комплимента и запускают каскад иммунологических реакций. В результате этих реакций на мембране нефрона оседают различные иммунокомпетентные клетки, которые повреждают ее. Таким образом, нарушаются основные функции почки - фильтрация, всасывание и секреция.
Патогенез (механизмы образования
) условно можно выразить в следующей схеме - инфекция – выработка организмом антител – активация системы комплемента – выход иммунокомпетентных клеток и оседание их на базальной мембране – образование
инфильтрата из нейтрофилов и других клеток – поражение базальной мембраны нефрона – нарушение функции почек.
Причинами развития гломерулонефрита являются:
- ангины и другие стрептококковые инфекции;
- медикаменты;
- токсины.
Данная причина гломерулонефрита является самой частой, поэтому чаще всего используется термин постстрептококковый гломерулонефрит. Причинами постстрептококкового гломерулонефрита являются патогенные штаммы стрептококков группы А. Среди них особенное внимание заслуживает бета-гемолитический стрептококк. Это грамположительный, неподвижный микроорганизм, который встречается повсеместно. В определенной концентрации он находится на слизистых оболочках человека. Главным путем передачи является аэрогенный (воздушно-капельный ) и пищевой путь. Данный микроорганизм продуцирует множество токсинов, а именно дезоксирибонуклеазу, гемолизин, стрептокиназу А и В, стрептолизин, гиалуронидазу. Также он обладает обширным антигенным комплексом. Именно благодаря своей антигенной структуре и продукции токсинов по медицинской значимости стрептококки занимают второе место после стафилококка .
Самым частым заболеванием, которое вызывается стрептококк, является ангина или тонзиллофарингит. Это острое инфекционное заболевание с поражением слизистой оболочки и лимфатической ткани (миндалин ) глотки. Начинается оно внезапно с резкого повышения температуры тела до 38 – 39 градусов. Основными симптомами являются боль в горле , общие симптомы интоксикации , покрытие миндалин гнойным налетом желтовато-белого цвета. В крови отмечается лейкоцитоз , повышение СОЭ (скорость оседания эритроцитов ) , появление С-реактивного белка. В период болезни регистрируются положительные бактериологические тесты. Сама по себе ангина редко представляет опасность, больше всего она опасна своими осложнениями. Основными осложнениями стрептококковой ангины являются постстрептококковый гломерулонефрит, токсический шок, ревматическая лихорадка.
Однако, для постстрептококкового гломерулонефрита недостаточно одного эпизода ангины. Как правило, необходимы множественные эпизоды заболевания или так называемая рецидивирующая стрептококковая ангина. В этом случае постепенно происходит сенсибилизация (повышенная чувствительность ) организма антигенами стрептококка и выработка антител. После каждого эпизода болезни происходит повышение титров (концентрации ) противострептококковых антител. В то же время, у детей крайне редко возможно развитие гломерулонефрита после единичного эпизода ангины.
Дифтерия
Дифтерией называется острое инфекционное заболевание, которое протекает с преимущественным поражением слизистой оболочки носоглотки. Возбудителем дифтерии является дифтерийная палочка или палочка Леффлера. Данный микроорганизм обладает мощными патогенными свойствами, а также продуцирует экзотоксин. Высвобождаясь в кровеносное русло, экзотоксин разносится с током крови по всему организму. Он способен поражать сердце , нервную систему, мышцы. При дифтерии также поражаются почки. Однако чаще всего поражаются не клубочки, а канальцы почек. Таким образом, наблюдается картина нефроза, а не гломерулонефрита. Острый гломерулонефрит наблюдается при гипертоксической (молниеносной
) форме дифтерии. Клинически он проявляется отеками, гематурией (кровью в моче
) , резким снижением суточного диуреза (общего количества выделяемой мочи
).
Вирусы
Вирусная инфекция также играет важную роль в развитии гломерулонефрита. Ранее перенесенное вирусное заболевание является второй по частоте (после стрептококковой инфекции
) причиной гломерулонефрита. Чаще всего развитие гломерулонефрита провоцируют такие вирусы как аденовирусы, ECHO, вирус Коксаки. В качестве антигенов выступает сложная структура вирусов. Также гломерулонефрит у детей может быть следствием ветряной оспы (ветрянки
) или эпидемического паротита (свинки
) .
Медикаменты
В настоящее время все чаще встречается лекарственное поражение почек. Так, некоторые лекарства обладают нефротоксичным действием, что означает их избирательность к почкам. Среди таких лекарств особое внимание привлекают сульфаниламиды и препараты пенициллинового ряда. К первой категории препаратов относятся сульфатиазол, сульгин, сульфацил-натрий, а ко второй – D-пеницилламин и его производные. Сульфаниламидные препараты могут поражать различные структуры почек с дальнейшим развитием обструктивной уропатии (заболевания, при котором нарушен ток мочи
) или гемолитической почки.
Однако, первым по значимости механизмом появления отеков является протеинурия. Потеря белков организмом ведет к выходу жидкости из кровеносного русла и пропитыванию тканей этой жидкостью (то есть к формированию отеков ). В норме альбумины (белки с высокой молекулярной массой ) крови удерживают в сосудах жидкость. Но при гломерулонефрите происходит массивная потеря этих белков с мочой, вследствие чего их концентрация в сыворотке крови падает. Чем меньше альбуминов остается в крови, тем больше жидкости переходит из кровеносного русла в ткани, и тем массивнее отеки.
Гломерулонефрит проявляется не только внешними признаками, но и отклонениями со стороны анализа крови и анализа мочи . И если изменения со стороны крови пациент не может определить, то некоторые отклонения в анализе мочи видны невооруженным глазом.Лабораторные признаки гломерулонефрита
Признак | Проявления |
Гематурия (кровь в моче ) | Является обязательным симптомом острого гломерулонефрита. Она может быть двух видов - макро и микро. Почти у половины больных наблюдается макрогематурия, при которой кровь в моче видна невооруженным глазом. У остальных пациентов отмечается микрогематурия, при которой кровь в моче можно выявить только лабораторным методом. |
Протеинурия (белок в моче ) | Также является обязательным симптомом гломерулонефрита. Выраженность этого лабораторного синдрома зависит от формы заболевания. Так, при гломерулонефрите с нефротическим синдромом протеинурия составляет более 3,5 граммов в сутки и осуществляется, преимущественно, за счет альбуминов. При нефритическом синдроме секреция белка с мочой составляет менее 3,5 граммов. |
Лейкоцитурия (лейкоциты в моче ) | Данный лабораторный признак отмечается более чем у половины больных. В основном проявляется в острый период болезни. |
Цилиндрурия (присутствие в моче цилиндров ) | Цилиндрами называются вещества, сформированные из клеток крови. Чаще всего выявляются лейкоцитарные и эритроцитарные цилиндры. |
Синдромы при гломерулонефрите
 В зависимости от формы гломерулонефрита в его клинической картине могут преобладать те или иные синдромы. Основными синдромами в кадре гломерулонефрита являются нефритический и нефротический синдром.
В зависимости от формы гломерулонефрита в его клинической картине могут преобладать те или иные синдромы. Основными синдромами в кадре гломерулонефрита являются нефритический и нефротический синдром.Нефритический синдром
Нефритический синдром – это симптомокомплекс, который встречается при диффузно пролиферативном и экстракапиллярном гломерулонефрите. Начало нефритического синдрома всегда острое, что отличает его от других синдромов при гломерулонефрите.Симптомами нефритического синдрома являются:
- кровь в моче (гематурия ) – возникает внезапно и чаще всего макроскопическая, то есть видна невооруженным глазом;
- белок в моче (протеинурия ) – менее 3 граммов в сутки;
- снижение суточного диуреза - вплоть до олигурии (суточный объем мочи менее 500 миллилитров ) или даже до анурии (мене 50 миллилитров мочи в сутки );
- задержка жидкости в организме и формирование отеков – обычно умеренной степени и не так выражено, как при нефротическом синдроме;
- резкое снижение почечной фильтрации и развитие острой почечной недостаточности.
Нефротический синдром
Нефротический синдром – это симптомокомплекс, для которого характерен белок в моче, снижение концентрации белка в крови и выраженные отеки. Развитие нефротического синдрома, как правило, постепенное и не такое бурное как при нефритическом синдроме.Самым ярким и выраженным признаком нефротического синдрома является протеинурия или же белок в моче. Суточная потеря белка составляет более 3,5 граммов, что обозначает массивную потерю белков организмом. При этом протеинурия реализуется преимущественно за счет альбуминов, белков с высокой молекулярной массой. Так, сыворотка крови человека содержит два вида белков (две фракции
) - альбумины и глобулины. Первая фракция – это белки с высокой плотностью, которые больше всего удерживают воду в сосудистом русле, то есть поддерживают онкотическое давление.
Вторая фракция белков, участвует в поддержании иммунного ответа и не оказывает такого влияния на онкотическое давление, как первая. Таким образом, именно альбумины удерживают воду в кровеносном русле. Поэтому, когда они в большом количестве выводятся с мочой, вода из кровеносного русла выходит в ткани. Это и является основным механизмом формирования отеков. Чем больше альбуминов теряется, тем массивнее отеки. Именно поэтому при нефротическом синдроме формируется такая отечность.
Вторым признаком нефротического синдрома является гипоальбуминемия и гиперлипидемия. Первый признак обозначает пониженную концентрацию белков в крови, а второй повышенную концентрацию липидов (жиров ) в крови.
Виды гломерулонефрита
 Клиническая картина, а также скорость, с которой развиваются симптомы, зависит от вида гломерулонефрита. Так, по клинической картине различают острый и хронический гломерулонефрит. По морфологическим критериям выделяют мембранозно-пролиферативный, мембранозный, быстропрогрессирующий гломерулонефрит.
Клиническая картина, а также скорость, с которой развиваются симптомы, зависит от вида гломерулонефрита. Так, по клинической картине различают острый и хронический гломерулонефрит. По морфологическим критериям выделяют мембранозно-пролиферативный, мембранозный, быстропрогрессирующий гломерулонефрит.Острый гломерулонефрит
Классически острый гломерулонефрит развивается через одну – две недели после перенесенного инфекционного заболевания. Так, сначала человек заболевает тонзиллофарингитом (ангиной ). Он жалуется на боли в горле, озноб и ломоту в теле . Причиной последних двух симптомов является резкое повышение температуры тела до 38, а иногда и до 39 градусов. Боль может быть настолько выраженной, что затрудняет глотание. При врачебном осмотре зев горла ярко-красный, а миндалины покрыты белым или желтоватым налетом. Спустя неделю пациент начинает чувствовать себя лучше и как будто бы выздоравливает. Однако, через 7 – 10 дней после ангины наступает ухудшение - вновь поднимается температура, ухудшается общее состояние, а самое главное - резко падает суточный диурез (уменьшается объем выделяемой мочи ). Еще через пару дней моча приобретает грязно красный оттенок или цвет «мясных помоев». Цвет мочи говорит о таком симптоме как гематурия, что означает появление крови в моче.Очень быстро появляются отеки, и повышается артериальное давление крови (более 120 миллиметров ртутного столба ). Почечные отеки являются ранним признаком гломерулонефрита и встречаются у 70 – 90 процентов больных. Отличительной чертой отеков является их максимальная выраженность в утренние часы и уменьшение вечером, что существенно отличает их от отеков сердечного происхождения. На ощупь отеки мягкие и теплые. Изначально отеки локализуются периорбитально, то есть вокруг глаз.
Далее наблюдается тенденция к накоплению жидкости в плевральной, брюшной, перикардиальной полости. Таким образом, формируются плевриты , перикардиты , асциты. Из-за задержки жидкости в организме и ее накопления в различных полостях пациенты за короткое время прибавляют в весе на 10 – 20 килограмм. Однако еще до появления этих видимых отеков жидкость может задерживаться в мышцах и подкожной клетчатке. Так, формируются скрытые отеки, которые также участвуют в повышении массы тела. При гломерулонефрите отеки появляются очень быстро, но также быстро могут и исчезать.
Артериальная гипертензия (повышенное артериальное давление ) при остром гломерулонефрите наблюдается у 70 процентов больных. Причиной ее развития является задержка воды в организме, а также активация ренин-ангиотензиновой системы. Если давление повышается резко, то есть развивается острая артериальная гипертензия, то это может осложниться острой сердечной недостаточностью . Постепенное повышение давления приводит к гипертрофии (увеличению ) левых отделов сердца.
Как правило, гломерулонефрит протекает тяжело с развитием олигурии (снижение выделения мочи
). Крайне тяжелое течение заболевания может и вовсе сопровождаться анурией - полным прекращением поступления мочи в мочевой пузырь . Это состояние является экстренным в медицине, так как быстро ведет к развитию уремии. Уремия – это острая аутоинтоксикация организма в результате накопления в нем аммиака и других азотистых оснований. Редко острый гломерулонефрит протекает стерто. В этом случае болезнь проявляется изменениями только в анализах мочи (наличием в ней белка и эритроцитов
). Именно поэтому врачи рекомендуют после каждой перенесенной ангины проводить элементарный анализ мочи. Гломерулонефрит с бурным началом чаще встречается у детей и подростков. Латентные же формы заболевания характерны в основном для беременных женщин. Важно знать, что любой острый гломерулонефрит (будь это латентная форма или ярко выраженная
) может перейти в хронический.
Условно в развитии гломерулонефрита выделяют несколько стадий.
Стадиями острого гломерулонефрита являются:
- стадия начальных проявлений – проявляется повышением температуры, слабостью, повышенной утомляемостью , в общем, симптомами интоксикации;
- стадия разгара болезни – длится от 2 до 4 недель, все симптомы гломерулонефрита (олигурия, кровь в моче, отеки ) выражены максимально;
- стадия обратного развития симптомов – начинается с восстановления суточного диуреза и уменьшения отеков, далее снижается артериальное давление;
- стадия выздоровления – длится от 2 до 3 месяцев;
- стадия перехода в хронический гломерулонефрит.
Хронический гломерулонефрит
Несвоевременно вылеченный острый гломерулонефрит имеет тенденцию переходить в хронический. Наиболее высок риск такого перехода при наличии в организме очагов хронической инфекции. Это может быть отит (воспаление среднего уха ), гайморит , хронический тонзиллит (то есть ангина ). Также развитию хронического гломерулонефрита способствуют неблагоприятные жилищно-бытовые условия - постоянно пониженная температура, тяжелая физическая работа, недостаток сна. Как правило, хроническая форма болезни – это продолжение острого гломерулонефрита. Однако иногда хронический гломерулонефрит может быть самостоятельно первичным заболеванием. Он может длиться долгие годы и, в конечном итоге, приводить к сморщиванию почек и летальному исходу от хронической почечной недостаточности.В развитии хронического гломерулонефрита также выделяют несколько форм.
Нефротическая форма хронического гломерулонефрита
Для этой формы характерно сочетание нефротического синдрома с признаками воспалительного поражения почек. При этом длительное время патология проявляется исключительно симптоматикой нефротического синдрома. Отсутствуют боли в поясничной области, температура, лейкоцитоз в крови и другие признаки воспаления. Лишь спустя несколько лет появляются признаки гломерулонефрита - в моче появляются эритроциты, цилиндры, в крови выявляются признаки воспаления. Примечательно то, что при прогрессировании хронической почечной недостаточности симптоматика нефротического синдрома уменьшается - спадают отеки, частично восстанавливается диурез. Но при этом растет артериальное давление, прогрессирует сердечная недостаточность. Латентная (скрытая
) форма заболевания встречается менее чем в 10 процентах случаях. Проявляется она слабовыраженной симптоматикой мочевого синдрома без повышения артериального давления, протеинурии, гематурии и отеков. Несмотря на скрытую и вялотекущую симптоматику заболевание все же заканчивается почечной недостаточностью, уремией. Последнее состояние – это терминальная стадия, которая сопровождается интоксикацией организма составными частями мочи.
Гипертоническая форма хронического гломерулонефрита
Данная форма заболевания встречается у 20 процентов больных хроническим гломерулонефритом. Иногда она может быть следствием латентной формы острого гломерулонефрита, но иногда может развиваться и как самостоятельное заболевание. Основным симптомом является стойкая артериальная гипертензия, плохо реагирующая на лечение. В течение суток артериальное давление может сильно колебаться - падать и резко повышаться. Следствием длительно повышенного артериального давления является увеличение левых отделов сердца и развитие левой сердечной недостаточности.
Смешанная форма хронического гломерулонефрита
При этой форме гломерулонефрита в клинике одновременно присутствуют два синдрома - нефротический и гипертонический.
Гематурическая форма хронического гломерулонефрита
Является злокачественной и быстро прогрессирующей формой заболевания, но, к счастью, встречается лишь в 5 – 6 процентах случаев. Основным симптомом является стойкая гематурия, то есть в моче присутствует кровь. В результате этого у пациента быстро развивается анемия (в крови снижаются гемоглобин и эритроциты
).
Все формы хронического гломерулонефрита периодически рецидивируют (обостряются ), иногда принимая картину острого гломерулонефрита. Как правило, обострения отмечаются осенью и весной. Спровоцировать обострение хронического заболевания могут и внешние факторы, например, переохлаждение или стресс . Чаще всего хронический гломерулонефрит рецидивирует после стрептококковой инфекции, элементарной ангины.
Другие формы гломерулонефрита
Существуют некоторые формы гломерулонефрита, которые отличаются по морфологическим признакам.Формами гломерулонефрита по морфологическим признакам являются:
- быстропрогрессирующая форма гломерулонефрита;
- мезангиально-пролиферативная форма гломерулонефрита;
- мембранозно-пролиферативная форма гломерулонефрита;
- мембранозная форма гломерулонефрита;
- гломерулонефрит с минимальными изменениями.
Характеризуется формированием и дальнейшим отложением в капсуле нефрона так называемых полулуний. Состоят эти полулуния из фибрина и клеток крови (моноцитов , лимфоцитов ). Своим расположением они сдавливают капиллярные петли и часть петли Генле (структурный элемент нефрона ). По мере прогрессирования гломерулонефрита количество фибрина увеличивается, что приводит к полной обтурации (закупорке ) мембраны и формированию некрозов .
Мезангиально-пролиферативный гломерулонефрит
Данный вид гломерулонефрита характеризуется пролиферацией (разрастанием
) мезангиальных клеток в паренхиме и сосудах почек. Мезангиальные клетки – это клетки, которые располагаются между капиллярами. Разрастание этих клеток впоследствии приводит к нарушению функции почек и развитию нефротического синдрома. Чем интенсивнее происходит пролиферация, тем быстрее прогрессируют клинические симптомы - повышается артериальное давление, снижается почечная функция. При этом разрастание клеток может происходить как сегментарно, так и диффузно.
Мембранозно-пролиферативный гломерулонефрит
Этот вид гломерулонефрита характеризуется отложением фибрина и иммунокомпетентных клеток в соединительнотканных структурах, расположенных между капиллярами сосудистых клубочков. Это приводит к вторичному изменению базальной мембраны.
Мембранозный гломерулонефрит
Основной характеристикой этой формы гломерулонефрита является изменение базальной мембраны, а также формирование депозитов (отложений
), которые располагаются под эндотелием сосудов. Впоследствии эти депозиты выступают в виде шипиков («зубцов»
), утолщая при этом мембрану и вызывая склероз (омертвение
) клубочков.
Гломерулонефрит с минимальными изменениями
Этот вид гломерулонефрита чаще всего встречается у детей. Это самая доброкачественная форма заболевания, так как изменения со стороны клубочков при этом незначительные.
– это заболевание иммуновоспалительного характера, характеризующееся вовлечением структурных единиц почек – нефронов и преимущественным поражением клубочкового аппарата. Патология протекает с развитием экстраренальных синдромов (отечного и гипертонического) и ренальных проявлений (мочевого синдрома). В диагностике применяется исследование мочи (общий анализ, проба Реберга, Зимницкого, Нечипоренко), УЗИ почек, биохимическое и иммунологическое исследование крови, биопсия почечной ткани. Лечение требует соблюдения постельного режима и диеты, назначения стероидных гормонов, гипотензивных, диуретических средств.






Общие сведения
Диагностика
При диагностике острого гломерулонефрита учитывается наличие типичных клинических синдромов, изменений в моче, биохимическом и иммунологическом анализе крови, данные УЗИ и биопсии почки. Общий анализ мочи характеризуется протеинурией, гематурией, цилиндрурией. Для пробы Зимницкого типично уменьшение количества суточной мочи и повышение ее относительной плотности. Проба Реберга отражает снижение фильтрационной способности почек.
Изменения биохимических показателей крови могут включать гипопротеинемию, диспротеинемию (уменьшение альбуминов и увеличение концентрации глобулинов), появление СРБ, и сиаловых кислот, умеренную гиперхолестеринемию и гиперлипидемию, гиперазотемию. При исследовании коагулограммы определяются сдвиги в свертывающей системе – гиперкоагуляционный синдром. Иммунологические анализы позволяют выявить нарастание титра АСЛ-О, антистрептокиназы, антигиалуронидазы, антидезоксирибонуклеазы В; повышение содержания IgG, IgM, реже IgА; гипокомплементемию СЗ и С4.
УЗИ почек обычно показывает неизмененные размеры органов, уменьшение эхогенности, снижение скорости клубочковой фильтрации. Показаниями к проведению биопсии почки служат необходимость дифференциации острого и хронического гломерулонефрита, быстропрогрессирующее течение заболевания. При острой форме болезни в нефробиоптате определяются признаки клеточной пролиферации, инфильтрация клубочков моноцитами и нейтрофилами, наличие плотных депозитов иммунных комплексов и др. При гипертензивном синдроме необходимо проведение исследования глазного дна и ЭКГ.
Лечение острого гломерулонефрита
Терапия проводится в урологическом стационаре и требует назначения строгого постельного режима, бессолевого диетического питания с ограничением потребления животных белков, жидкости, назначением «сахарных» и разгрузочных дней. Производится строгий учет количества потребляемой жидкости и объема диуреза. Основная терапия заключается в применении стероидных гормонов - преднизолона, дексаметазона курсом до 5-6 недель.
При выраженных отеках и артериальной гипертензии одновременно назначаются диуретические и гипотензивные средства. Антибиотикотерапия проводится при имеющихся признаках инфекции (тонзиллите, пневмонии, эндокардите и др.). При острой почечной недостаточности может потребоваться назначение антикоагулянтов, проведение гемодиализа . Курс стационарного лечения составляет 1-1,5 месяца, после чего пациента выписывают под наблюдение врача-нефролога .
Прогноз и профилактика
В большинстве случаев патология хорошо поддается терапии кортикостероидными гормонами и заканчивается выздоровлением. В 1/3 случаев возможен переход в хроническую форму; смертельные исходы крайне редки. На этапе диспансерного наблюдения пациенту требуется динамическое исследование мочи.
Профилактика развития первичного острого гломерулонефрита и его рецидивов заключается в лечении острых инфекций, санации хронических очагов в носоглотке и полости рта, повышении сопротивляемости организма, недопущении охлаждения и длительного нахождения во влажной среде. Лицам с повышенным аллергическим фоном (крапивницей, бронхиальной астмой, сенной лихорадкой) профилактические вакцинации противопоказаны.
Воспалительные процессы в почках способны принимать различные формы, протекать на фоне обширного поражения их структурных элементов. При вовлечении в патологический процесс клубочкового аппарата, который отвечает за фильтрацию, у человека развивается острый гломерулонефрит. По статистическим данным патологии подвержены дети и взрослые до 45 лет, преимущественно мужского пола.
При диагностировании заболевания врачами выделяется характерная триада симптомов при остром гломерулонефрите: гипертонический синдром, отечность, гематурия. Воспаление тканей почек чаще всего развивается при искажении ответа иммунной системы на патогенный возбудитель или инфекционный агент.
Классификация острого гломерулонефрита
Острый гломерулонефрит, или патологическое диффузное поражение почечных клубочков, подразделяется на несколько видов в зависимости от причины заболевания, его стадии течения, совокупности симптоматики.
Разнообразие классификаций позволяет быстро диагностировать воспаление, провести оптимальную медикаментозную терапию. Различают следующие формы острого гломерулонефрита:
- Первичный. Инфекционное, сенсибилизирующее, токсическое воздействие провоцирует поражение почек. В свою очередь первичный воспалительный процесс подразделяется на инфекционно-иммунный и неинфекционный вид.
- Вторичный. Системные иммунные патологии вызывают деформацию почечных клубочков на фоне образования очагов воспаления.
- Идиопатический. Причины возникновения данной формы гломерулонефрита до сих пор не установлены.
Заболевание также характеризуется в зависимости от объема пораженных клубочков:
- Очаговый. Патология диагностируется при повреждении менее 50% почечных клубочков.
- Диффузный. Гломерулонефрит развивается при обширной деформации структурных элементов почек.
- Сегментарный. Заболевание частично затрагивает почечный клубочек.
- Тотальный. Клубочек почки полностью повреждается.
При проведении гистологических или цитологических исследований нефрологи классифицируют гломерулонефрит в соответствии с произошедшими морфологическими изменениями:
- Пролиферативный. Патология сопровождается разрастанием тканей клубочка, увеличением количества клеток.
- Пролиферативный эндокапиллярный. Заболевание протекает на фоне повышения количества эндотелиальных, мезангиальных структурно-функциональных строительных тканевых структур.
- Пролиферативный экзокапиллярный. При данной форме гломерулонефрита увеличивается париетальный эпителий.

Острый гломерулонефрит поражает почечные канальцы
Для предстоящего лечения важна клиническая картина острой патологии. В зависимости от количества проявляющихся признаков гломерулонефрит подразделяется следующим образом:
- Классический развернутый. Характерная триада признаков полностью присутствует при диагностировании. У пациента возникают обширные отеки, давление в почках нарастает, в моче появляются сгустки крови.
- Бисиндромный. Заболевание сопровождается отечностью и почечной гипертензией.
- Моносиндромная. Патология проявляется только наличием крови в урине.
Для острого гломерулонефрита характерна циклическая форма, со стремительным началом симптоматики, а также латентная - вялотекущая, со смазанными признаками. По характеру течения заболевание классифицируется так:
- Острая форма. Длительность течения патологии не превышает несколько недель.
- Подострая форма, или ПГН. Заболевание развивается несколько месяцев.
- Хроническая форма. Гломерулонефрит проявляется негативными симптомами более года.
Острый диффузный гломерулонефрит относится к редко диагностируемым случаям воспаления почек. На долю хронической патологии приходится 95% патологий.
В зависимости от симптоматики, которая развивается на начальном этапе патологии, заболевание классифицируется следующим образом:
- Острый гломерулонефрит с нефритическим синдромом. Развивается почечная гипертензия, нарастает количество отеков, в урине появляется белок клеточные элементы крови.
- Острый гломерулонефрит с изолированным мочевым синдромом. Данная форма характеризуется лишь изменением состава мочи: в ней появляются кровяные сгустки. Отечности тканей и подъема почечного давления не диагностируется.
- Острый гломерулонефрит с нефротическим синдромом. У человека повышается содержание холестерина внутри кровяного русла, образуются обширная отечность, увеличивается уровень продуктов белкового распада в моче.
- Острый гломерулонефрит с эклампсией. Почечная гипертензия провоцирует постоянное повышение артериальной гипертензии, что в свою очередь способствует возникновению острой почечной недостаточности.
Разнообразная клиника требует особых подходов к медикаментозной терапии. При отсутствии лечения острая почечная недостаточность преобразуется в хроническую патологию с возможным сморщиванием почки.

Незалеченный кариес может стать причиной острого гломерулонефрита
Механизм развития острого гломерулонефрита
Основная причина острого гломерулонефрита - иммунологическое нарушение. Как правило, возникновению острого гломерулонефрита подвержены люди с низкой сопротивляемостью организма к вирусным и бактериальным инфекциям. Если человек страдает сезонными обострениями аллергии, то он также находится в зоне риска из-за повышенной вероятности извращенного иммунного ответа на внедрение патогенных микроорганизмов. Нефрологи выделяют три возможных механизма повреждения структурных почечных элементов.
Самый распространенный патогенез называется инфекционно-аллергический. После проникновения инфекционного агента внутрь организма человека мобилизуется иммунная система. Начинается продуцирование антител для связывания, разрушения чужеродного белка и выведения образовавшихся комплексов.
При возникновении определенных негативных причин (утрата активности образовавшейся связки антиген-антитело, длительное персистирование антигена внутри кровяного русла) не происходит полноценного иммунного ответа. Образовавшийся комплекс не выводится из организма, а откладывается на сосудистых стенках, в том числе и в почечном клубочке.
Связка антиген-антитело оседает на почечной мембране из-за ее насыщенности мельчайшими сосудами. Такое негативное соседство провоцирует развитие воспалительного процесса различной этиологии, результатом которого становится повреждение клубочков почек. Часто разрушаются не только сосуды почечных элементов, но и капилляры во всем организме.
Постстрептококковый острый гломерулонефрит часто развивается у мужчин и мальчиков при переохлаждениях. Структура клубочковой базальной мембраны повреждается стрептококковыми токсинами. Это способствует образованию специфических антигенов, в ответ на появление которых происходит образование антител.
В процессе бурной аллергической реакции взаимодействия антигена антителом в присутствии комплемента формируются иммунные комплексы. Они представляют собой довольно крупные высокомолекулярные конгломераты. Сначала они свободно циркулируют по кровяному руслу, а затем оседают на базальной мембране почечного клубочка.
Выраженность симптоматики постинфекционного острого гломерулонефрита находится в прямой зависимости от механизмов его патогенеза:
- деформация базальной мембраны;
- повышение концентрации ионов натрия;
- усиленное продуцирование ренина и ангиотензина;
- повышение проницаемости капилляров.
В подавляющем количестве случаев в патологический процесс вовлекаются все почечные структурные элементы. Наблюдается отечность, набухание эндотелиальных и мезангиальных клеток в капиллярных петлях. Полиморфно-ядерные лейкоциты в огромных количествах образуются при прогрессировании воспалительного процесса.
Между началом постстрептококкового острого гломерулонефрита и возникновением острой стадии нефрита всегда есть определенный временной промежуток. Это важное доказательство основного фактора патологии - иммунного процесса.

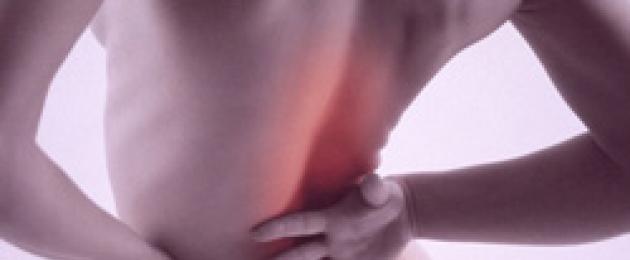
Боли в пояснице являются характерным симптомом острого гломерулонефрита
Причины возникновения острого гломерулонефрита
Острый диффузный гломерулонефрит чаще всего развивается на фоне перенесенной стрептококковой инфекции. Провоцирующим инфекционным агентом является гемолитический стрептококк, специфическая грамположительная бактерия.
К факторам, вызывающим образование воспалительного процесса относятся:
- Введение сыворотки или вакцины.
- Повышенная чувствительность к аллергическим агентам.
- Лечение фармакологическими препаратами, обладающими нефротоксичным действием.
- Алкогольная или наркотическая интоксикация.
Отравление ядами растительного или животного происхождения часто провоцирует острое воспаления почечных канальцев. Проникнув внутрь организма, токсичное соединение связывается с эритроцитами, препятствуя поступлению активного кислорода к клеткам головного мозга. Его функциональная активность в отношении регуляции всех систем жизнедеятельности, в том числе и мочевыделительной, значительно снижается. Это может стать причиной возникновения негативного иммунного ответа организма человека.
Интоксикация химическими веществами (едкими щелочами, кислотами, ртутью, хлором, синильной кислотой и ее соединениями) также приводит к развитию быстропрогрессирующего острого гломерулонефрита. Наличие следующих заболеваний предрасполагает к воспалению почечных канальцев:
- пневмония стафилококковая или пневмококковая;
- инфекционный эндокардит;
- брюшной или сыпной тиф;
- бруцеллез;
- малярия;
- дифтерия.
Вирусные инфекции также становятся причиной острого диффузного гломерулонефрита. Человек, переболев гриппом, инфекционным мононуклеозом, герпесом, различными формами гепатита, эпидемическим паротитом, ветряной оспой, испытывает проблемы с мочевыделением.
Возможные осложнения воспаления почечных канальцев
Самолечение или несвоевременное обращение к врачу приводит к переходу заболевания в хроническую форму, прогноз на полное выздоровление в данном случае неблагоприятный. Симптоматика на этой стадии не столь выражена, при снижении иммунитета возникают рецидивы, сменяющиеся ремиссией.
Разрушение канальцев происходит усиленными темпами, провоцируя утрату почками своей функциональной активности. Хирурги в дальнейшем проведут нефроэктомию (удаление парного органа), а пациент будет вынужден пожизненно походить процедуру гемодиализа.
Возможным осложнением является сердечная астма.
Увеличивается объем циркулирующей крови, артериальное давление сильно и внезапно повышается, левый желудочек сердца подвергается избыточным нагрузкам. Постепенно отекает легочная паренхима, что становится у людей пожилого и старческого возраста причиной смерти.
Острый и подострый гломерулонефрит иногда становится причиной инсульта. Это происходит при развитии эклампсии - резкого повышения артериального давления у беременных женщин. Возникает угроза выкидыша из-за возникновения судорог и потери сознания.
Своевременное обращение в лечебное учреждение, обязательное выполнение врачебных рекомендаций приводит к полному выздоровлению через 3 месяца. Нефрологи при вынесении вердикта основываются на результатах биохимических и лабораторных анализов мочи. Если содержание продуктов белкового метаболизма, лейкоцитов, мочевой кислоты и ее солей находится в пределах нормы, то можно говорить о полном устранении заболевания.

Острый гломерулонефрит может существенно осложнить беременность
Симптомы острого гломерулонефрита
Признаки начавшегося воспалительного процесса в почечных клубочках начинают проявляться через 10 дней после проникновения внутрь кровяного русла патогенного микроорганизма или аллергического агента. Симптомы острого гломерулонефрита характерны для большинства стадий и форм заболевания, но могут и заметно варьироваться в зависимости от состояния иммунитета, возраста человека, патологий в анамнезе.
Количество отеков стремительно нарастает при прогрессировании гломерулонефрита. Они особенно заметны на лице в утреннее время, локализованы в области нижних и (или) верхних век. К обеду или вечеру отеки смещаются сначала к шее, а затем на голени и лодыжки. Прием диуретических препаратов не имеет смысла без основной медикаментозной терапии.
Если человек затягивает с визитом к доктору, возникают обострения отечности:
- Асцит, или скопление избыточной жидкости в брюшной полости.
- Гидроперикард - жидкость накапливается в околосердечной сумке.
- Гидроторакс, или скопление жидкости в плевральной полости.
- Анасарка - отек подкожной клетчатки.
Иногда отечность неярко выражена, но существенно возрастает масса тела человека. Это является сигналом о скоплении жидкости внутри организма. Такое состояние провоцирует отеки внутренних органов, снижение их функциональной активности, развитие серьезных осложнений.
Деформация базальных мембран приводит к повреждению сосудов, что часто становится причиной повышенного почечного давления. Нарушение продуцирования ренина и ангиотензина приводят к развитию артериальной гипертензии, которая характеризуется незначительным превышением нормы. На фоне постоянного повышенного давления уже через пару недель у человека диагностируется брадикардия, снижение объема циркулирующей крови.
Возможный отек легких обусловлен появлением церебральных нарушений. При нефротической форме гломерулонефрита возникают следующие симптомы:
- нарушается работа желудочно-кишечного тракта: появляются рвота, диарея, тошнота, боли в животе;
- снижается острота зрения и (или) слуха;
- головные боли принимают характер мигреней;
- развивается эмоциональная нестабильность, бессонница, головокружения;
- деформация структурных элементов почек приводит к болям в пояснице.
При остром гломерулонефрите существенно уменьшается объем отделяемой урины, как при каждом мочеиспускании, так и течении суток. Олигурия служит предрасполагающим факторам к возникновению анурии, или полному отсутствию отхождения мочи. Парадоксально, но человек ощущает сильную жажду, употребляет большое количество жидкости, которая распределяется в виде отеков, но не отходит при мочеиспускании.
Результаты лабораторных анализов урины на этой стадии острого гломерулонефрита показывают повышение концентрации продуктов распада белков. Помимо них в моче обнаруживаются эритроциты, зернистые и гиалиновые цилиндры. Урина приобретает неприятный запах, окрашивается в более темный цвет.

Проведение лабораторных анализов позволяет быстро диагностировать острый гломерулонефрит
Диагностика почечной патологии
Обследование пациентов с острым гломерулонефритом начинается с осмотра больного, выслушивания жалоб, изучения анамнеза в соответствии с клиническими рекомендациями. Отечность лица, шеи, лодыжек позволяет заподозрить при проведении начальной диагностики заболевание почек.
Результаты лабораторных анализов крови и мочи являются обязательной процедурой:
- Повышенное содержание в урине мочевой кислоты и ее солей, продуктов белкового метаболизма, лейкоцитов прямо указывает на наличие внутри организма острого воспалительного процесса.
- Увеличенная концентрация стрептококковых антител в крови образуется при возникновении аллергической реакции и гломерулонефрите. Уменьшение тромбоцитов и гемоглобина позволяет предполагать о резком снижении сопротивляемости организма к вирусным или бактериальным инфекциям.
Большое количество продуктов распада белков обнаруживается только на начальной стадии заболевания. Дальнейший процесс постоянно отслеживается для оценки состояния пациента и эффективности лечения. Крайне важно проведение дифференциальной диагностики для разграничения острого гломерулонефрита от рецидива хронического заболевания. В результатах лабораторных анализов последнего, как правило, всегда отражена повышенная концентрация белков.
Также имеет значение срок развития патологии от начала инфицирования до появления симптомов нефрита:
- для острого гломерулонефрита - около 2 недель;
- для хронического пиелонефрита - около суток.
Диагностика острого воспаления канальцев почек подразумевает использование следующих инструментальных методов:
- ультразвуковое исследование почек, которые при гломерулонефрите увеличиваются в объеме;
- компьютерная томография для оценки состояния структурных почечных канальцев;
- магнитно-резонансная томография без использования контраста.
При подозрении на наличие злокачественных или доброкачественных новообразований проводится забор образца почечной ткани. Результаты биопсии и гистоморфологического исследования позволяют дифференцировать опухоли.

УЗИ почек визуализирует изменения почек при остром гломерулонефрите
Терапия острого гломерулонефрита
Лечение острого гломерулонефрита начинается устранения причины заболевания. Если патология была спровоцирована проникновением внутрь кровяного русла патогенного возбудителя, то пациенту проводится антибиотикотерапия препаратами пенициллинового ряда и (или) эритромицином. Для профилактики дисбактериоза кишечника врачи рекомендуют прием пробиотиков или пребиотиков (Линекс, Бифиформ, Энтерол, Аципол). При подозрении на наличие первичного очага воспаления в ротовой полости, проводится санация для предотвращения рецидивов.
Не проводится лечение постстрептококкового острого гломерулонефрита глюкокортикоидами и иммунодепрссантами ввиду неэффективности такой терапии. При обширном нефротическом синдроме, который не осложнен почечной недостаточностью и артериальной гипертензией, используются препараты для повышения иммунитета.
Этиотропное лечение глюкокортикоидами целесообразно при первичном нефротическом синдроме без признаков повышения артериального давления и появления крови в моче.
Терапия иммунодепрессантами и цитостатиками проводится при стремительном нарастании симптоматики острого гломерулонефрита. Иногда пациентам рекомендовано употребление препаратов, которые препятствуют процессам тромбообразования, для предотвращения появления сгустков крови внутри почечных клубочков. Такие лекарственные средства к тому же обладают мягким диуретическим эффектом, что важно для снижения отечности.
При остром гломерулонефрите желательно нахождение пациентов в стационарных условиях. Будет осуществлен качественный сестринский процесс при терапии и реабилитации. Одним из условий быстрого выздоровления является отсутствие соли в рационе больного. Подразумевается повышенное употребление сахара на начальной стадии заболевания. В диете пациента важно присутствие арбузов, апельсинов, кабачков, тыквы. Такое питание гарантирует малое поступление ионов натрия и способствует быстрому выздоровлению.
Почти каждый человек в своей жизни сталкивается с неприятными последствиями перенесённой бактериальной инфекции. Для кого-то эти проявления ограничиваются незначительным дискомфортом, в то время как другие люди страдают от тяжёлой патологии почек, именуемой гломерулонефритом. В последние годы частота развития этого недуга возросла в несколько раз как среди молодого, так и пожилого населения, что делает эту проблему очень значимой. Именно поэтому каждый человек должен знать, куда обращаться за помощью, что делать при развитии острого приступа и как помочь себе в домашних условиях.
Что представляет собой острый гломерулонефрит
Гломерулонефрит в острой стадии - внезапно возникшее патологическое состояние, которое характеризуется воспалительно-дистрофическими процессами в почечной ткани (преимущественно в зоне клубочков) и формируется на фоне перенесённой ранее инфекционной болезни. Ежегодно от недуга страдает не менее двух миллионов человек, причём женщины гораздо чаще мужчин.
Нефроны выполняют функцию фильтрации и реабсорбцииПик заболеваемости приходится на подростковый и молодой возраст: считается, что в эти периоды организм за счёт гормональных перестроек сильнее подвержен действию патогенных факторов окружающей среды.
Для того чтобы лучше понимать процессы, происходящие в человеческом теле во время болезни, необходимо знать анатомию мочеполовых путей. Структурной единицей почки служит небольшое образование, называемое нефроном. Он состоит из сложной канальцевой системы, клубочка и капсулы.
Клубочек - это сеть мелко сплетённых капиллярных образований, по которым происходит циркуляция жидкости. Таким образом удаляются из организма все вредные вещества и обратно всасываются полезные компоненты (соли, сахара, электролиты, часть воды). Когда эта хрупкая система выходит из равновесия, возникают серьёзные проблемы, что в дальнейшем может стать причиной почечной недостаточности.
Как развивается патология
После перенесённой ранее инфекции (чаще всего связанной с проникновением в организм стрептококка) происходит сбой работы иммунной системы человека. При этом защитными клетками начинают избыточно синтезироваться иммунные комплексы - соединения бактерий с белковыми конгломератами. Они обладают высокой патогенной активностью, с током крови распространяются по всему организму, а проходя через почечную мембрану, оседают в клубочках.
 Патогенез гломерулонефрита довольно сложен и состоит из нескольких этапов
Патогенез гломерулонефрита довольно сложен и состоит из нескольких этапов После этого начинает развиваться активный воспалительный процесс. В клубочках образуется большое количество лимфоцитов, нейтрофилов, макрофагов и моноцитов, которые в попытках уничтожить иммунные комплексы выделяют воспалительные медиаторы. Образуется довольно сильный отёк, увеличивается и растягивается почечная капсула, вызывая выраженный болевой синдром. Всё это приводит к нарушению кровоснабжения почечной ткани: обменные процессы тормозятся, не поступает достаточное количество кислорода и питательных веществ. Некоторые участки почки начинают некротизироваться и отмирать, что ещё больше усиливает неприятные ощущения.
После стихания острой фазы воспалительного процесса мёртвые ткани замещаются фиброзными и соединительнотканными элементами, которые не в состоянии выполнять работу по обезвреживанию патогенных веществ. Так развивается острая либо хроническая недостаточность почек, которая может спровоцировать гибель пациента.
Различные классификации гломерулонефрита
В современной нефрологии врачи традиционно применяют сразу несколько способов деления заболевания на различные виды. Это позволяет учитывать стадию болезни, её морфологические особенности и склонность к рецидивированию, а также поставить максимально точный и подробный диагноз.
Лечение назначается с учётом вида гломерулонефрита.
Классификация гломерулонефрита по течению:
- острый (от одного дня до двух недель);
- подострый (две-шесть недель);
- хронический (более полугода);
- прогрессирующий (с постепенным нарастанием тяжести);
- рецидивирующий (сменяющие друг друга фазы обострения и стихания недуга).
Классификация по причинам развития:
- бактериальный:
- постстрептококковый;
- постстафилококковый;
- постклебсиеллёзный;
- вирусный:
- вирус Ехо;
- герепесвирус;
- вирус Коксаки;
- лекарственный:
- вызванный антибактериальными препаратами;
- спровоцированный стероидами;
- возникший после иммуноподавляющей терапии;
- физический:
- механико-травматический;
- лучевой;
- радиационный.
Классификация по морфологическим характеристикам заболевания:
- диффузная форма - полное повреждение всех элементов клубочковой системы:
- скрытая - без выраженной клинической симптоматики;
- периодическая - ухудшение состояния сменяется выздоровлением;
- мембранозная форма - сопровождается нарушением целостности клеточных оболочек;
- мезангиокапиллярная форма - напрямую связана с поражением мельчайших сосудов, обеспечивающих питание клубочка.
Классификация по фазам течения болезни:
- скрытого воспаления;
- активной патологической реакции;
- стихания симптомов;
- выздоровления;
- склерозирования.
Причины возникновения
В основе формирования болезни лежит проникновение в организм патогенного микроба. До 90% всех случаев составляют стрептококковые инфекции, остальные же приходятся на стафилококки, протеи, синегнойные палочки, клебсиеллы, вирусы Коксаки, Ехо, герпеса и цитомегаловируса. Довольно редко гломерулонефрит может быть спровоцирован воздействием других патогенных факторов.
К основным заболеваниям, после которых способен развиться подобный недуг, относят:
- ангину;
- скарлатину;
- флегмоны и абсцессы;
- рожистые поражения кожных покровов;
- ветрянку;
- корь и краснуху;
- паротит;
- фарингит;
- ларингит;
- пневмонию;
- сальмонеллёз;
- бруцеллёз;
- клещевой энцефалит;
- менингит;
- менингоэнцефалит;
- герпесные инфекции.
Таблица: факторы, способствующие формированию патологии
| Врождённые факторы | Приобретённые факторы |
| Аномалии развития органов мочеполовой системы | Работа на вредном производстве с химическими веществами и токсинами |
| Внутриутробное инфицирование плода | Длительное воздействие ионизирующего, ультрафиолетового и рентгеновского излучения |
| Гемолитическая желтуха | Частая смена климатических поясов |
| Болезни соединительной ткани | Ранее перенесённые травмы почек и области поясницы |
| Врождённый первичный иммунный дефицит | Приём лекарственных препаратов (антибиотиков, стероидов, анаболиков, гормональных контрацептивов) без назначения специалиста |
| Заболевания эндокринной системы | Интоксикация наркотиками или алкоголем |
| Гиперчувствительность иммунной системы | Укус ядовитой змеи или насекомых |
| Наследственная предрасположенность к аллергическим реакциям | Введение сывороточных продуктов и вакцин в ослабленный организм |
| Наличие в семейном анамнезе аутоиммунных заболеваний | Повреждения головного мозга |
Видео: Елена Малышева о гломерулонефрите
Симптомы
Как и любой другой недуг, гломерулонефрит имеет определённые особенности, которые позволяют выявить его из ряда подобных заболеваний почек с похожей клинической картиной . Все симптомы условно делятся на две большие группы: общие и местные. Они характеризуют не только изменения мочевыделительного аппарата, но и всего организма в целом.
К генерализованным проявлениям относят:
- образование отёков на верхней части лица, шее, области грудной клетки;
- головные боли, головокружения при резком переходе из горизонтального положения в вертикальное;
- тошноту и рвоту без связи с приёмами пищи;
- повышение температуры до 37–40 градусов;
- резкое снижение работоспособности;
- вялость, апатичность, сменяющиеся агрессивностью и раздражительностью;
- потерю аппетита;
- понижение остроты зрения и чувствительности слуха;
- повышение артериального давления на 30–40 мм ртутного столба больше нормы;
- низкую устойчивость к физическим нагрузкам;
- обморочные состояния;
- нарушения концентрации внимания и памяти;
- явления гипокальциемии (судорожный синдром, подёргивания в мышцах, перебои в работе сердца, снижение чувствительности конечностей, онемение, покалывание и жжение рук, повышенная ломкость костей).
К местным симптомам заболевания причисляют:
- боли в области поясницы тянущего и ноющего характера;
- ощущение неполного опорожнения мочевого пузыря;
- припухлость поясницы;
- изменение цвета мочи (покраснение, помутнение).
Фотогалерея: основные симптоматические проявления недуга
Неприятные ощущения в области почек свидетельствуют о растяжении капсулы нефрона Отёки на лице проявляются после сна и являются симптомом заболеваний почек Повышение температуры - первый признак интоксикации организма
Диагностика
При первом же появлении подозрительных симптомов необходимо обращаться к специалисту. При этом настоятельно рекомендуется сначала посетить терапевта, а после его консультации направляться к урологу либо нефрологу.
На первом приёме врачу необходимо произвести общий осмотр. Пациенты с проблемами почек имеют выраженные изменения во внешности: сероватый цвет кожных покровов, сухость слизистых, трещины в углах рта. А также для них характерно образование отёков на лице, массивные мешки под глазами, одутловатость шеи и рук.
Накопление избыточной жидкости в теле напрямую связано с нарушением функций почек. Для проверки врач сильно надавливает на область предполагаемого отёка: если ямочка исчезает быстро, отёчности нет. Также чтобы выявить скрытые скопления воды в организме, используют взвешивание пациента.
Вторым и не менее важным этапом является сбор анамнеза. Доктору необходимо знать, как давно начали развиваться первые признаки заболевания, проходил ли больной какое-то лечение, было ли оно эффективным. Также рекомендуется предоставить информацию о наличии у кого-то из родственников подобных почечных болезней. Основываясь на полученных данных, специалист легко поставит предварительный диагноз.
С какими заболеваниями чаще всего приходится дифференцировать недуг
Пациентам с гломерулонефритом далеко не сразу можно поставить достоверный диагноз. Многие врачи по неопытности определяют их в совершенно другие отделения. Так как все почечные недуги имеют приблизительно похожие симптоматические и клинические проявления, необходимо использовать методики лабораторной и инструментальной диагностики. Это позволит подобрать оптимальный вариант лечения.
Чаще всего приходится дифференцировать гломерулонефрит в острой фазе с:
- пиелонефритом;
- циститом;
- уретритом;
- простатитом;
- цервицитом;
- эндометритом;
- мочекаменной болезнью;
- внематочной беременностью;
- травмой органов малого таза;
- флегмоной, абсцессом, карбункулом почки;
- доброкачественными опухолями;
- злокачественными новообразованиями;
- микоплазмозом;
- уреоплазмозом.
Способы лабораторной диагностики
Для постановки диагноза врачи нередко прибегают к исследованию биологических жидкостей. Они позволяют оценить как состояние мочеполовой системы, так и всего организма в целом. Для гломерулонефрита характерно наличие серьёзных патологических изменений, которые корректируются медикаментозным путём.
 Кровь в моче - первый признак развития болезни
Кровь в моче - первый признак развития болезни Пациенту с подозрением на гломерулонефрит назначают:
- Общий анализ крови. Позволяет выявить воспалительный процесс. При гломерулонефрите увеличивается количество лимфоцитов, лейкоцитов, нейтрофилов, макрофагов и моноцитов. Параллельно с этим из-за потери крови уменьшается уровень гемоглобина и эритроцитов, что свидетельствует о развитии анемии.
- Биохимический анализ крови. Показывает состояние ферментных систем организма. При гломерулонефрите снижается способность почек аккумулировать в теле кальций, что приводит к развитию гипокальциемии - патологического состояния, связанного с повышенной хрупкостью костей.
- Общий анализ мочи. Выявляет помутнение биологической жидкости, изменение её цвета (покраснение, приобретение оттенка мясных отходов), повышение количества лейкоцитарных и эпителиальных клеток.
- Анализ на стрептолизин позволяет выявить антитела против бактерий, а также циркулирующие в организме иммунные комплексы.
Инструментальные методы
В настоящее время быстро и качественно определить локализацию гломерулонефрита и его форму врачам помогают совершенные технологии. В большинстве случаев они не инвазивны, не оказывают негативного эффекта на состояние здоровья пациента и легко переносятся. Благодаря их применению становится возможным заглянуть внутрь человеческого тела.
При гломерулонефрите наиболее информативными являются:

Как правильно лечить острый гломерулонефрит
Терапия воспаления почечных клубочков - длительный и многоступенчатый процесс. Необходимо чётко придерживаться врачебных рекомендаций относительно изменения образа жизни, принимать лекарства и посещать назначенные процедуры. Результат выздоровления во многом зависит от ответственности пациента.
Обычно к операции прибегать не приходится: доктора используют консервативное лечение с помощью медикаментов. Это улучшает показатели выживаемости и снижает риск развития повторного приступа.
Основные принципы лечения гломерулонефрита:
- уменьшение болевых ощущений;
- нормализация водно-солевого и кислотно-щелочного баланса в организме;
- минимизация потери крови;
- снижение активности собственной иммунной системы человека;
- восстановление нормального количества энергии с помощью правильного питания;
- оптимизация уровня кальция до исходных нормативов;
- снятие отёчного синдрома и выведение лишней жидкости из организма;
- рациональное применение физиопроцедур для ликвидации симптомов.
Первая помощь при остром болевом приступе
Активная фаза гломерулонефрита может застигнуть врасплох. В командировке, на отдыхе и даже в спокойной домашней обстановке состояние пациента стремительно ухудшается. Помните, что первую помощь должны уметь оказывать все лица, находящиеся поблизости, а не только люди с медицинским образованием. Любое промедление и неправильное действие могут усугубить течение недуга.
- давать пострадавшему сильные обезболивающие средства до приезда скорой помощи;
- массировать и разминать мышцы поясницы;
- лежать на аппликаторе Кузнецова;
- принимать горячие ванны или души;
- употреблять алкоголь, курить;
- принимать пищу.
Алгоритм действий при остром приступе боли:
- Вызовите скорую медицинскую помощь и максимально подробно опишите диспетчеру состояние пациента.
- Уложите больного на диван или кровать на спину.
- На лоб можно положить прохладный компресс, который стоит менять каждые пятнадцать минут.
- Разрешено применение спазмолитиков или слабых обезболивающих препаратов (Спазмалгон, Найз).
- Если приступ длится более двадцати минут, поместите пациента в тёплую ванну по пояс: воздействие воды поможет снять неприятные ощущения и расслабить мышцы.
Медикаментозное лечение недуга
Гломерулонефрит относится к тем болезням, которые традиционно лечатся с использованием медикаментов.
Самостоятельно назначать и отменять препараты крайне не рекомендуется: это может спровоцировать серьёзное ухудшение общего состояния пациента. Перед началом приёма также необходимо ознакомиться со списком противопоказаний и побочных эффектов.
Таблица: применение лекарств для лечения болезни
| Группа медикаментов | Примеры препаратов | Основные эффекты |
| Антибактериальные лекарства |
| Уничтожают возбудителя инфекции |
| Диуретические средства |
| Выводят из организма лишнюю жидкость, сохраняя ионный состав |
| Стероидные противовоспалительные препараты |
| Уменьшают выраженность болевого синдрома, отёчности, снижают активность воспалительных медиаторов |
| Нестероидные противовоспалительные средства |
|
|
| Спазмолитики |
| Расслабляют гладкую мускулатуру мочевыводящих путей |
Фотогалерея: медикаменты, эффективные при гломерулонефрите
Амоксиклав - препарат с широким спектром антибактериальной активности  Фуросемид помогает вывести из организма излишки жидкости Нимесулид применяют в качестве противовоспалительного и обезболивающего средства Преднизолон - гормональный препарат, который помогает быстро снизить интенсивность воспалительного процесса
Фуросемид помогает вывести из организма излишки жидкости Нимесулид применяют в качестве противовоспалительного и обезболивающего средства Преднизолон - гормональный препарат, который помогает быстро снизить интенсивность воспалительного процесса  Но-шпа расслабляет гладкую мускулатуру мочевыводящих путей и облегчает болевой синдром
Но-шпа расслабляет гладкую мускулатуру мочевыводящих путей и облегчает болевой синдром
Народные рецепты при острой стадии патологии
Многие природные препараты помогают ничуть не хуже средств фармацевтической промышленности. Преимущества народных лекарств состоят в их дешевизне, простоте использования, минимальном количестве побочных эффектов и хорошей динамике заболевания. При этом необходимо учитывать, что они влияют только на симптоматические проявления недуга, но никак не способствуют гибели бактериального возбудителя.
Наиболее эффективные рецепты:
- 40 грамм измельчённого лаврового листа бросьте в кастрюлю с литром кипящей воды. Варите в течение двадцати минут, постоянно помешивая. После остывания осторожно уберите листки и пейте отвар по одному стакану перед едой. Лавровый лист обладает спазмолитическим эффектом и хорошо расслабляет мышечные элементы мочевыводящих путей. Рекомендуется проводить процедуру трижды в неделю.
- 200 грамм замороженной брусники измельчите в блендере. Залейте 1,5 литра тёплой воды, добавьте дольку лимона. Необходимо пить по два стакана жидкости утром и вечером: брусника обладает мочегонным эффектом и хорошо выводит из организма все токсичные вещества. Лечение проводить курсом по 10 процедур с перерывом в четыре дня.
- Два пакетика аптечной ромашки заварите в стакане кипятка. Оставьте полученную жидкость настаиваться до утра. Перед завтраком выпейте натощак. Ромашка способствует снятию воспалительных явлений в области клубочков, а также выводит лишнюю жидкость. Повторять процедуру четыре раза в неделю.
Фотогалерея: ингредиенты домашних рецептов
Лавровый лист снимает спазмы мочевыводящих путей Брусника выводит лишнюю жидкость из организма Ромашка уменьшает воспаление
Физиотерапия
Использование природных эффектов и явлений положено в основу лечения физическими факторами. Эти методики довольно хорошо справляются с активной фазой патологии, а также укрепляют иммунную систему пациента и способствуют более быстрой регенерации тканей.
Курс процедур назначается врачом медицинской реабилитации параллельно с основной медикаментозной терапией.
Таблица: использование методов физиотерапии в лечении воспаления клубочков
| Название методики | В чём состоит суть процедуры | Эффекты от применения |
| Магнитная терапия | Пациент помещается в аппарат, где на его тело действуют магнитные поля разной силы | Снятие болевого синдрома и мышечного спазма |
| УВЧ-терапия | Применение переменных токов различной частоты | Уменьшение воспалительных явлений в почечной ткани |
| Лазерная терапия | Направленный на поясницу пучок света определённого спектра способствует образованию тепла | Расслабление гладкой мускулатуры мочевыносящих путей |
| Электрофорез | Использование постоянного тока для внедрения в организм лекарства | Более быстрая доставка вещества в ткани |
Диета
Питание играет немаловажную роль в лечении любого заболевания. Именно поэтому так важно поддержать страдающий во время борьбы с недугом организм дополнительной поставкой полезных жиров, белков и углеводов.
Не меньшую пользу приносит употребление двух литров чистой воды в день: она удаляет все токсичные соединения и шлаки, накопившиеся в теле за время бездействия почек.
- консервированные продукты (паштеты, рыбу, тушёнку);
- соленья и рассолы;
- чипсы и сухарики;
- сдобу и белый хлеб;
- кофе и кофеинсодержащие напитки;
- алкоголь;
- сладости;
- магазинные соки;
- фастфуд и еду быстрого приготовления;
- газированные напитки;
- острые закуски;
- жирную, жареную, копчёную и маринованную продукцию.
Фотогалерея: еда, запрещённая во время лечения
Чипсы - источник большого количества соли Газировка замедляет обмен веществ Сладости плохо усваиваются организмом во время болезни
Какой пищей стоит разнообразить свой рацион:
- нежирным мясом, рыбой и морепродуктами;
- домашними компотами, морсами и соками;
- овощами, фруктами и ягодами;
- молоком и молочными продуктами (кефиром, йогуртом, сыром, творогом);
- крупами и кашами (рисом, гречкой, пшеном);
- чёрным и зелёным чаем;
- ржаным хлебом.
Фотогалерея: какие продукты стоит есть ежедневно
Молочные продукты - источник кальция, нехватка которого ощущается при заболеваниях почек Мясо восстанавливает запас белков Овощи и фрукты богаты витаминами
Хирургическое лечение заболевания
К счастью, большинство случаев гломерулонефрита не требует оперативного вмешательства: недуг вполне успешно лечится с применением медикаментов. Необходимо проводить хирургическую коррекцию только в следующих случаях:
- два и более рецидива гломерулонефрита за последний год;
- отсутствие эффекта от лекарств;
- частые гипертонические кризы;
- риск развития отслойки сетчатки;
- формирование гнойно-некротических осложнений;
- сморщивание одной почки.
 Операция при гломерулонефрите длится около пяти часов
Операция при гломерулонефрите длится около пяти часов Сущность хирургического лечения состоит в устранении давления на почечную капсулу, а также в удалении инородных тел . Операция проводится следующим образом:
- Для начала разрезается кожа, подкожная жировая клетчатка, тупым способом разъединяются мышечные волокна.
- Врач осторожно выделяет почку, накладывает зажимы на почечную ножку (место, где проходят сосуды, нервы и мочеточник), после чего вскрывает капсулу. Это помогает снять мышечные спазмы и напряжение внутреннего органа.
- Далее производится ревизия операционного пространства: удаляются гнойники, на их место ставятся временные дренажи, отводящие патологические выделения.
- Рана послойно ушивается, а пациент переводится в отделение интенсивной терапии или урологии.
Особенности течения острого гломерулонефрита у детей
Организм ребёнка гораздо более чувствителен к развитию любого заболевания. Именно поэтому у детей гломерулонефрит протекает стремительно. Он также имеет тесную связь с недавно перенесённой бактериальной инфекцией. В считаные часы у малыша поднимается температура до 39 градусов, появляется обильная рвота и сильная тошнота. Ребёнок становится беспокойным, очень плохо спит и часто потеет, теряя влагу.
Детский организм сильнее подвержен обезвоживанию, чем взрослый. Именно поэтому необходимо каждые 10–20 минут давать малышу небольшое количество чистой воды, чая или компота.
Через некоторое время после симптомов острой интоксикации нарастают местные проявления. Появляется боль в области поясницы, рези при мочеиспускании, кровянистые выделения в моче. В редких случаях, когда организм теряет большое количество электролитов, можно наблюдать появление судорог - резких и болезненных мышечных сокращений, которые причиняют сильную боль. Пострадавшего ребёнка требуется немедленно госпитализировать в нефрологическое отделение педиатрии.
Возможные последствия и осложнения недуга
Почки - важнейший орган выделительной системы организма, который осуществляет защитную функцию. При нарушении его нормальной работы у пациентов нередко развиваются патологические состояния, лечение которых также требует определённых энергетических затрат. Именно поэтому на период терапии гломерулонефрита выдаётся больничный длиной до нескольких месяцев.
Основные осложнения недуга:
- острая сердечно-сосудистая недостаточность (инфаркт, остановка сердца);
- инсульт;
- тромбоэмболия;
- почечная кома;
- отёк мозга;
- образование карбункулов, фурункулов почечной ткани;
- скопление жидкости в лёгких;
- отслойка сетчатки;
- хроническая артериальная гипертензия и гипертонический криз;
- сморщивание одной почки;
- острая и хроническая недостаточность почек.
Профилактика
К сожалению, полностью избежать возникновения воспалительных процессов в почечной ткани пока не представляется возможным. Именно поэтому врачи рекомендуют придерживаться здорового образа жизни, а также тщательно следить за своим состоянием.
Не забывайте, что своевременное обращение к специалисту поможет избежать возникновения неприятных последствий.
 Для предупреждения заболевания необходимо вести здоровый образ жизни и тщательно следить за своим состоянием
Для предупреждения заболевания необходимо вести здоровый образ жизни и тщательно следить за своим состоянием Как защитить себя от развития недуга:
- откажитесь от вредных привычек - курение, алкоголизм и наркотики делают организм уязвимой мишенью для бактерий;
- регулярно занимайтесь спортом;
- правильно питайтесь и пейте достаточное количество жидкости;
- не переохлаждайтесь;
- соблюдайте правила личной гигиены: смена нательного и постельного белья препятствует переносу патогенных микроорганизмов;
- лечите хронические заболевания эндокринной, нервной, пищеварительной, сердечно-сосудистой и дыхательной систем;
- каждый год проходите процедуру обязательного медицинского осмотра и участвуйте в программе диспансеризации;
- сдавайте все необходимые анализы;
Студентка-медик 6 курса лечебного факультета. Хорошо разбираюсь в медицинских и научных отраслях. Не чужда также литературе, музыке и прочему творчеству. Наш с вами союз определенно будет крайне плодотворным!