14-12-2012, 19:50
Описание
Доминирующая концепция офтальмогипертензии
Офтальмогипертензией называют всякое неглаукоматозное повышение ВГД . До настоящего времени представления о глазной гипертензии окончательно не оформились. Ниже рассмотрена доминирующая концепция, которая сложилась за последние 20 лет. Согласно этой концепции, синдром офтальмогипертензии может быть диагностирован при следующих условиях:
- уровень офтальмотонуса выходит за пределы статистических нормативов (истинное ВГД > 20 мм рт.ст.);
- УПК открыт;
- ДЗН и поле зрения не имеют характерных для глаукомы изменений;
- такие изменения не возникают при продолжительном (многолетнем), наблюдении.
Изложенная выше концепция имеет и сильные, и слабые стороны. Прежде чем рассматривать их, остановимся на результатах некоторых конкретных исследований.

О результатах наблюдения в течение 5-14 лет за 50 лицами с гипертензией глаза сообщили J. Wilensky и J. Podos (975). За это время глаукоматозные изменения поля зрения появились в 5 (5%) глазах из 100.
Из 152 лиц с глазной гипертензией, выявленных при профилактическом осмотре в г. Сковде, в течение 10 лет глаукома была установлена у 14 (9,2%) .
О доброкачественности гипертензии глаза свидетельствует и тот факт, что внутриглазное давление имеет тенденцию постепенно снижаться. Так, например, Е. Linner (1973) отметил снижение внутриглазного давления в среднем на 2,2 мм рт. ст. за 10 лет у 92 больных с глазной гипертензией.
Критика доминирующей концепции
Приведенные выше данные свидетельствуют о целесообразности разделения офтальмогипертензии и глаукомы. Вместе с тем нельзя не отметить, что современные представления о гипертензии глаза весьма расплывчаты и критерии диагностики этого состояния, а также дифференциальной диагностики офтальмогипертензии и начальной стадии глаукомы неясны. Остановимся на некоторых спорных вопросах, связанных с концепцией гипертензии глаза.
- Как уже отмечалось, к гипертензии относят такие случаи, когда внутриглазное давление при однократном или повторном его измерении превышает верхнюю границу статистической нормы. Однако однократное, а нередко и повторные измерения давления могут дать значительную ошибку даже при безукоризненном техническом выполнении процедуры. Это объясняется волнением обследуемого в связи с возможностью обнаружения заболевания или предстоящей неприятной процедурой. Непроизвольное повышение тонуса экстраокулярных мышц глаза и век при приближении тонометра к глазу и общего артериального давления в связи с волнением обследуемого в отдельных случаях могут привести к увеличению внутриглазного давления.
- Максимальное значение нормального внутриглазного давления принято считать равным 20-21 мм рт. ст. при измерении тонометром Гольдмана (24 мм рт. ст. по Маклакову). Эта цифра получена путем сложения средней величины офтальмотонуса (15-16 мм рт. ст.) с удвоенным значением среднего квадратического отклонения (?) для лиц молодого возраста (2,5 мм рт. ст.). При таком способе расчета верхней границы около 2,5% здоровых молодых людей неоправданно включают в группу больных с офтальмогипертензией.
Мы полагаем целесообразным верхнюю границу нормы рассчитывать по формуле: Рмакс = М±2,6? . В таком случае только в 0,5% здоровых глаз давление будет выше нормального. По нашему мнению, следует брать значения М и?, характерные для возрастной группы 30-38 лет. Этот возраст ближе к тому, в котором страдают глаукомой, но среди лиц данного возраста практически еще нет глаукомных больных. При таком методе расчета верхняя граница нормального внутриглазного давления будет равна не 20, а 23,3 мм рт. ст. (26 мм рт. ст. по старым таблицам для тонометра Маклакова). Следовательно, только давление, равное 24 мм рт. ст. и выше, можно рассматривать как определенно повышенное, что, кстати, и соответствует тем нормативам, которые приняты в нашей стране.
Изменение верхней границы нормы на 3 мм рт. ст., как в представленных выше исследованиях зарубежных авторов, приведет к уменьшению частоты гипертензии значительно больше, чем в раза. При этом существенно увеличится частота возникновения глаукоматозных изменений диска зрительного нерва и поля зрения при гипертензии.
- Трудно согласиться с представлениями о глаукоме как о заболевании, которое всегда быстро прогрессирует и приводит к изменениям в диске зрительного нерва и поле зрения. Наш опыт показывает, что течение глаукоматозного процесса отличается большим разнообразием . Что же касается длительности периода между повышением давления и появлением изменений поля зрения, то она варьирует в широких пределах, границы которых указать невозможно. В связи с этим в части случаев гипертензия глаза, по-видимому, представляет собой начальную стадию глаукомы с мягким, доброкачественным течением.
- Большинство авторов, изучавших гипертензию глаза, почему-то применяют это понятие только в связи с первичной открытоугольной глаукомой. Остается неясным, как быть с другими формами глаукомы. В частности, можно ли ставить диагноз закрытоугольной глаукомы в тех случаях блокады угла передней камеры, когда нет изменений в диске зрительного нерва и поле зрения? Известно, что закрытоугольная глаукома не всегда имеет прогрессирующее течение и болезнь ограничивается продромальными приступами с умеренным повышением внутриглазного давления, не сопровождающимися изменениями ни поля зрения, ни диска зрительного нерва неопределенно долго, иногда в течение всей жизни больного.
То же самое можно отнести и ко вторичной глаукоме. Следует ли ставить диагноз глаукомы в случае травматической рецессии угла передней камеры, если при нормальном состоянии поля зрения внутриглазное давление постоянно повышено?
Эти вопросы остаются без ответа. Между тем, если быть последовательным, то в указанных выше случаях также следует ставить диагноз офтальмогипертензии, а не глаукомы [Волков В. В. и др., 1985].
Классификация офтальмогипертензий
Все случаи неглаукоматозного повышения ВГД можно разделить на три основные группы:
- псевдогипертензия глаза;
- эссенциальная офтальмогипертензия;
- симптоматическая глазная гипертензия.
Как уже отмечалось, у части здоровых людей ВГД выходит за пределы статистических нормативов. Частота таких случаев зависит от методики расчета нормативов. У таких людей относительно высокий уровень ВГД представляет собой их индивидуальную норму. К псевдогипертензии следует отнести также кратковременное повышение ВГД во время тонометрии.
Эссенциальная офтальмогипертензия возникает без видимых причин. Частота ее, как и первичной ОУГ, с возрастом увеличивается. Дифференциальная диагностика эссенциальной офтальмогипертензии и начальной ОУГ сопряжена с большими трудностями.
К симптоматическим офтальмогипертензиям относят кратковременное или длительное повышение ВГД, возникающее как один из симптомов заболеваний неглаукоматозного характера. Симптоматическую гипертензию не следует смешивать ни с первичной, ни со вторичной глаукомой. При первичной глаукоме повышение ВГД не только симптом болезни, но также важнейшее звено в ее патогенезе. При вторичной глаукоме повышение ВГД является не симптомом болезни, а ее последствием: после излечения основного заболевания глаукома сохраняется. Вторичная глаукома возникает в результате органического поражения глаза, вызывающего нарушение оттока водянистой влаги. Симптоматическая гипертензия чаще связана с гиперсекрецией водянистой влаги или временным нарушением ее оттока (отек трабекулы, экссудат и кровь в УПК).
Эссенциальная офтальмогипертензия
Для эссенциальной офтальмогипертензии характерны умеренное повышение ВГД, открытый УПК, показатели оттока в пределах нормы, отсутствие изменений в ДЗН и поле зрения при продолжительном наблюдении (в течение нескольких лет).
В отличие от глаукомы непосредственной причиной повышения ВГД при эссенциальной гипертензии служит не патологическая блокада в системе оттока водянистой влаги, а дисбаланс в возрастных изменениях ее циркуляции в глазу [Нестеров А. П., 1982]. Как известно, в пожилом возрасте примерно в одинаковой степени уменьшаются и продукция водянистой влаги, и легкость ее оттока. Оба процесса уравновешивают друг друга, и ВГД существенно не изменяется. Офтальмогипертензия возникает в тех случаях, когда изменения оттока жидкости не сопровождаются соответствующими изменениями ее продукции. В некоторых случаях может отмечаться и гиперсекреция жидкости, связанная, по-видимому, с гормональными нарушениями в организме [Супрун А. В., Рудинская Г. М., 1974].
Таким образом, офтальмогипертензия возникает как следствие относительной или истинной гиперсекреции водянистой влаги . Можно предположить, что высокий уровень продукции влаги обусловлен достаточно интенсивным кровообращением в глазу, сохранностью цилиарного эпителия, отсутствием заметных обменных нарушений. Этим объясняется высокий уровень толерантного ВГД и отсутствие выраженных дистрофических изменений в переднем отделе сосудистой оболочки у лиц с гипертензией. По данным С. Н. Басинского и И. Н. Черкасовой (1984), показатели гемодинамики глаз у пациентов с офтальмогипертензией выше, чем у здоровых людей того же возраста и у больных начальной ОУГ.
Возрастные изменения в отличие от патологических обычно проявляются в обоих глазах, поэтому изменения ВГД при гипертензии также в большинстве случаев симметричны. Следует отметить также, что различия в возрастных изменениях в системах продукции и оттока влаги постепенно уменьшаются, вследствие чего офтальмогипертензия имеет стабильное или регрессирующее течение. Е. Linner (1976) наблюдал за состоянием глаз у 92 человек с офтальмогипертензией без изменений поля зрения и ДЗН, которые не получали никакого лечения. За время наблюдения ВГД снизилось в среднем на 2,2 мм рт. ст. за счет уменьшения продукции влаги на 25%. По нашим данным (40 человек, наблюдение более 8 лет), гипертензия имела стабильное течение в 28 (35%) глазах из 80 и регрессирующее - в 24 (30%), у 14 человек (28 глаз, 35%) появились глаукоматозные изменения в поле зрения и ДЗН.
В отличие от гипертензии при глаукоме чаще наблюдается уменьшение оттока водянистой влаги. Патологический процесс редко бывает совершенно симметричным, поэтому асимметрия в состоянии двух глаз - характерный признак глаукомы . Низкий уровень продукции водянистой влаги связан с циркуляторными и обменными нарушениями. Независимо от того, возникают ли эти нарушения первично или в результате действия повышенного ВГД, они обусловливают понижение уровня толерантного ВГД и нередко возникновение дистрофических изменений в радужке и цилиарном теле.
Дифференциальная диагностика офтальмогипертензии и глаукомы
Согласно приведенной выше концепции, офтальмогипертензия характеризуется умеренным повышением ВГД, нерезко выраженным уменьшением легкости оттока (не ниже 0,10 мм /мин на 1 мм рт. ст.), нормальным или повышенным уровнем продукции влаги, отсутствием заметных дистрофических изменений в радужке и цилиарном теле, симметричным состоянием обоих глаз и стабильным или регрессирующим течением.
Для ОУГ характерны нарушения оттока и продукции водянистой влаги, дистрофические изменения в переднем отделе сосудистой оболочки, асимметрия в состоянии парных глаз, прогрессирующее течение болезни. Выраженная пигментация трабекулы, большие размеры физиологической экскавации ДЗН (Э/Д? 0,6), особенно в сочетании с вертикально-овальной формой экскавации и феноменом западения височной половины ДЗН, не характерны для офтальмогипертензии. Хорошо выраженные водяные и ламинарные вены и адекватная реакция их на компрессию глаза свидетельствуют о хорошем состоянии как продукции, так и оттока водянистой влаги, что крайне редко наблюдается при глаукоме.
Для оценки совокупности факторов риска и начальных симптомов болезни предложены способы, основанные на математическом анализе. Особенно перспективно использование линейной дискриминантной функции . С ее помощью разработаны несколько диагностических таблиц, ориентированных на различную оснащенность лечебных учреждений диагностической аппаратурой [Абакумова Л. Я. и др., 1980]. Для наиболее удобных в клинической практике таблиц составлены программы, которые легко могут быть введены в микрокалькуляторы с запоминающим устройством [Черкасова И. Н., Листопадова Н. А., 1987]. Использование микрокалькуляторов избавляет врача от расчетов и позволяет уменьшить время, затрачиваемое на обработку полученных данных, до 2-3 мин. Необходимо, однако, подчеркнуть, что диагностические таблицы позволяют оценить только степень риска развития глаукомы и не гарантируют полностью от ошибок в пограничных случаях. Окончательный диагноз устанавливает врач, а не микрокалькулятор.
В практической работе оптимальным представляется поэтапное проведение дифференциальной диагностики гипертензии и глаукомы. На первом этапе после обнаружения повышенного ВГД исключают ложную гипертензию , являющуюся следствием волнения больного в момент выполнения тонометрии или сшибки тонометриста. Если в течение времени, затрачиваемого на проведение нескольких повторных тонометрий с интервалом в несколько минут, ВГД нормализуется, то гипертензию можно отнести к ложной. При этом в амбулаторной карте делают запись о повышенной реакции больного на тонометрию. Лица с ложной гипертензией не подлежат ни лечению, ни специальному наблюдению.
Второй этап позволяет установить явную ОУГ. При этом обнаруживают краевую экскавацию ДЗН, или характерные для глаукомы дефекты поля зрения, или одновременно оба симптома.
Цель третьего этапа - диагностика явной офтальмогипертензии. Критерии для такой диагностики включают симметричность в состоянии двух глаз, хорошо выраженные водяные и ламинарные вены, значения коэффициента легкости оттока выше 0,14 мм /мин на 1 мм рт. ст., отсутствие заметных дистрофических изменений в радужке, выраженной пигментации трабекул и псевдоэксфолиаций, нормальное состояние поля зрения и ДЗН. ВГД не должно превышать 30 мм рт. ст. Такие больные должны находиться под наблюдением в течение нескольких лет без какого-либо лечения.
Четвертый этап особенно трудный. Его цель - выявить начальную ОУГ без дефектов поля зрения или с незначительными и неопределенными дефектами. Такой диагноз может быть установлен, если повышение ВГД ассоциируется с добавочными симптомами: коэффициент легкости оттока ниже 0,10 мм /мин на 1 мм рт. ст., неадекватный ответ водяных вен на компрессию глаза, выраженные дистрофические изменения в радужке, появление псевдоэксфолиаций, интенсивная пигментация трабекул, микросимптомы со стороны ДЗН (уплощение височной половины ДЗН, вертикально-овальная форма экскавации, Э/Д? 0,6). Диагноз глаукомы становится более надежным, если обнаруживают заметную асимметрию в состоянии парных глаз или выявляют глаукому у кровных родственников обследуемого больного. К факторам риска относят также сахарный диабет, выраженный атеросклероз, сосудистую гипотонию. В недостаточно ясных в диагностическом отношении случаях целесообразно установить диагноз офтальмогипертензии повышенного риска. Таким больным назначают медикаментозное, а иногда и лазерное лечение.
Пятый этап заключается в динамическом наблюдении за лицами с глазной гипертензией и офтальмогипертензией повышенною риска. Прогрессирующее повышение ВГД, появление или увеличение выраженности других факторов риска и микросимптомов позволяют установить диагноз глаукомы, и, наоборот, стабильное состояние глаз в течение нескольких лет и особенно спонтанное снижение ВГД до нормального уровня дают основание исключить глаукому.
Симптоматические гипертензии глаза
Как видно из названия, повышение ВГД является одним из симптомов какого-либо общего или местного заболевания. Симптоматические гипертензии обычно носят временный характер . Повышение давления вызвано или увеличением скорости продуцирования водянистой влаги, или преходящими изменениями в оттоке жидкости (отек трабекулы, экссудат в углу передней камеры и т. п.). В одних случаях гипертензия проходит, несмотря на то, что основное заболевание сохраняется, в других - только после его излечения. Вместе с тем возможен переход симптоматической гипертензии во вторичную глаукому, если возникают необратимые изменения в дренажном аппарате глаза.
Все разновидности симптоматических гипертензий могут быть объединены в следующие основные группы.
- Увеальная гипертензия
:
- иридоциклит с гипертензией,
- глаукомоциклитические кризы,
- реактивная гипертония глаза.
- Токсическая гипертензия .
- Кортикостероидная гипертензия .
- Диэнцефальная и эндокринная гипертензия.
Повышение давления при увеитах связано или с гиперсекрецией водянистой влаги, или с повышением сопротивления оттоку в результате отека трабекулы и отложения экссудата в углу передней камеры. Если ухудшение оттока становится постоянным в связи с образованием гониосинехий и повреждением трабекулы, то увеальная гипертензия переходит во вторичную послевоспалительную глаукому.
Увеит с гипертензией иногда ошибочно принимают за острый приступ первичной глаукомы. При дифференциальной диагностике нужно учитывать всю клиническую картину заболевания : историю болезни, жалобы, характер инъекции глаза, наличие или отсутствие преципитатов на роговице, глубину передней камеры, ширину зрачка.
Глаукомоциклитические кризы, или синдром Познера - Шлоссмана , развивается у лиц обоего пола в возрасте 20-60 лет. Для него характерны повторные кризы, заключающиеся в резком повышении ВГД без какой-либо определенной причины. Страдает, как правило, один глаз, двусторонние поражения наблюдаются редко. Во время криза у больного возникает чувство легкого дискомфорта в глазу, затуманивается зрение и появляются радужные круги. ВГД Повышается до 40-60 мм рт. ст., однако в отличие от приступа ЗУГ болевой синдром не возникает. При биомикроскопии обнаруживают легкий отек роговицы и небольшое количество мелких Роговичных преципитатов, которые в некоторых случаях исчезают в течение нескольких дней, что может затруднить установление правильного диагноза. Передняя камера средней глубины, зрачок расширен, угол передней камеры открыт, нет ни задних синехий, ни гониосинехий. У многих больных выявляют признаки дисгенеза УПК и корня радужки: переднее прикрепление радужки, слой увеальной ткани в бухте УПК и на трабекуле, участки гипоплазии в корне радужки. Т. Jerndal и соавт. (1978) исследовали трабекулу больного с синдромом Познера - Шлоссмана с помощью сканирующей электронной микроскопии и обнаружили слабо фенестрированную эндотелиальную мембрану на поверхности трабекулы между кольцом Швальбе и склеральной шпорой.
Во время криза сопротивление оттоку водянистой влаги из глаза резко возрастает, одновременно увеличивается продукция жидкости. В спокойном периоде эти показатели возвращаются к норме.
Этиология и патогенез болезни неясны. Есть указания на возможную роль аутоиммунных факторов. Во время криза во влаге передней камеры повышено содержание простагландина Е . Это может влиять на продукцию внутриглазной жидкости. Т. Jerndal и соавт. (1978) рассматривают данный синдром как разновидность врожденной глаукомы, обусловленной дисгенезом УПК.
Продолжительность каждого криза варьирует от нескольких часов до 2-4 нед. Прогноз удовлетворительный. В большинстве случаев после криза не остается никаких следов, однако в некоторых случаях возникают дефекты в поле зрения и экскавация ДЗН. Синдром Познера - Шлоссмана может сочетаться с первичной ОУГ.
Лечение включает в себя использование гипотензивных (пилокарпин, тимолол, диакарб) и противовоспалительных (кортикостероиды, индометацин) средств.
Реактивная гипертония глаза возникает при сильном болевом раздражении рецепторов радужки и роговицы (травмы глаза, ириты, иридоциклиты, кератиты). Ввиду кратковременности повышения внутриглазного давления вопрос о дифференциальной диагностике реактивной гипертонии и глаукомы обычно не возникает.
Установлено, что хроническая интоксикация сангвинарином, тетраэтилсвинцом, фурфуролом может привести к нарушению регуляции внутриглазного давления [Скрипниченко 3. М., 1957; Касимова М. Д., 1966]: отмечаются неустойчивость офтальмотонуса, периодическое или постоянное его повышение . Непосредственной причиной роста внутриглазного давления при отравлении тетраэтилсвинцом и фурфуролом служит увеличение скорости образования внутриглазной жидкости. Вскоре после прекращения действия токсического фактора офтальмотонус и гидродинамика глаза нормализуются.
Диагностика токсической гипертензии основана прежде всего на установлении того факта, что больной в течение некоторого времени подвергался действию одного из перечисленных выше ядов. При исследовании гидродинамики глаза устанавливают гиперсекреторный характер глаукомы. Для установления правильного диагноза очень важно обнаружение общих симптомов интоксикации организма.
Кортизонная гипертензия возникает при длительном местном либо общем применении кортикостероидов или АКТГ. Гипертензию глаза, вызванную кортикостероидами, нетрудно дифференцировать от первичной глаукомы. После отмены препарата офтальмотонус и гидродинамика глаза быстро нормализуются.
Диэнцефальная гипертензия представляет собой пограничное состояние между симптоматической и эссенциальной гипертензией глаза. Оно обусловлено повышенной секрецией водянистой влаги при нормальной величине коэффициента легкости оттока. Заболевание чаще возникает у женщин в возрасте 35-65 лет, у которых отмечаются слабо выраженные гормональные и диэнцефальные расстройства. Оно протекает по типу открытоугольной глаукомы. Течение болезни благоприятное. Зрительные функции сохраняются долго [Виленкина А. Я., 1958]. Однако при продолжительном течении болезни вторично поражается дренажная система глаза. В таких случаях гиперсекреторная гипертензия глаза переходит в ретенционную открытоугольную глаукому [Хижнякова И. Н., 1968].
Симптоматическая гипертензия может возникать и при эндокринных поражениях: синдроме Иценко - Кушинга [Пантиелева В. М., Бунин А. Я., 1974], гипотиреозе [Ченцова О. Б. и др., 1978] и патологическом климаксе у женщин [Супрун А. В., Рудинская Г. М., 1974]. Эндокринная гипертензия, по-видимому, связана с дисфункцией гипоталамуса.
Дифференциальная диагностика диэнцефальной и эссенциальной гипертензии и первичной глаукомы основана на одних и тех же принципах. Следует отметить также транзиторный характер повышения ВГД, сочетание повышения офтальмотонуса с ухудшением общего состояния (головная боль, тошнота, общая слабость, сердцебиения). Миотики не снижают ВГД [Хижнякова И. Н., 1973]. Существенное значение для установления правильного диагноза имеет обнаружение других гипоталамических и эндокринных нарушений.
Понятие «глазная гипертензия» чаще всего относится к любой ситуации, при которой давление внутри глаза, т.е. , оказывается. Глазное давление измеряется в миллиметрах ртутного столба (мм рт. ст.). является давление от 10 до 21 мм рт. ст. Глазная гипертензия возникает, если глазное давление выше 21 мм рт. ст.
- Внутриглазное давление больше 21 мм рт. ст. измеряется при помощи тонометра за два или более посещений врача;
- Зрительный нерв в норме;
- Отсутствие признаков глаукомы выявляется при практической проверке зрения, оценивающей периферическое (или боковое) зрение.
- Повышено ли мое глазное давление?
- Существуют ли какие-либо признаки внутреннего повреждения глаз из-за травмы?
- Есть какие-либо аномалии в зрительном нерве?
- В норме ли мое периферическое зрение?
- Необходимо ли лечение?
- Как часто мне нужно проходить обследования?
- Сначала оценивается острота зрения (насколько хорошо человек может видеть объекты вокруг себя). Для этого пациенту предлагается прочитать буквы из оптометрической таблицы со значительного расстояния.
- Роговица, передняя камера глаза, радужная оболочка и хрусталик глаза рассматриваются под специальным микроскопом – щелевой лампой.
- Тонометрия – метод, используемый для измерения внутриглазного давления. Измерения берутся из обоих глаз за 2-3 приема. Это может происходить в разное время дня (например, днем или вечером), так как давление внутри глаза меняется каждый час. Разница в давлении обоих глаз на 3 мм рт. ст. или больше может предполагать глаукому. Высока вероятность появления ранней первичной открытоугольной глаукомы, если внутриглазное давление повышается.
- Зрительные нервы проверяются на наличие каких-либо повреждений или аномалий через проверку расширенных зрачков. Для дальнейших справок и сравнения делают цветной снимок глазного дна, который фиксирует картинку диска зрительного нерва (переднюю его поверхность).
- Гониоскопия проводится для проверки выделительного канала глаз с помощью специальных контактных линз. Данный анализ важен для определения, насколько каналы открыты, сужены или закрыты, и устранения любых других причин повышенного внутриглазного давления.
- Процедура оценки зрительных полей проверяет периферическое (или боковое) зрение обычно с помощью автоматизированной машины для проверки зрительного поля. Проверка проводится для устранения любых дефектов зрительного поля, вызываемых глаукомой. Возможно, может потребоваться повторная процедура. Если существует небольшой риск глаукоматозного повреждения, то проверяться стоит лишь раз в год. Если риск высок, то проверку нужно проходить каждые 2 месяца.
- Пахиметрия (или толщина роговицы) измеряется с помощью ультразвукового зонда для определения точности данных внутриглазного давления. Тонкая роговица может дать ложно-низкое показание давления, в то время как толстая роговица – ложно-высокое.
- Если во время проверки зрительного поля обнаруживается какой-либо дефект, происходят повторные (возможно, многократные) осмотры. Офтальмолог внимательно изучает дефект, так как это может быть признаком ранней первичной открытоугольной глаукомы. Вот почему важно сделать все от себя зависящее во время процедуры, так как это может определить, стоит ли начинать прием лекарств, понижающих внутриглазное давление. Если во время процедуры пациент устал, ему стоит сказать специалисту, чтобы он приостановил проверку: так человек сможет отдохнуть. Это позволит получить более точный результат.
- Гониоскопию проходят хотя бы раз каждые 1-2 года, если внутриглазное давление значительно повышается или пациент принимает миотические средства (вид лекарств от глаукомы).
- Если меняется вид зрительного нерва или оптического диска, то делается больше цветных снимков глазного дна (снимки задней стенки глаза).
Для установления других возможных причин высокого глазного давления офтальмолог (врач, специализирующийся на лечении глазных болезней) определяет, закрыта ли система выведения жидкостей или других выделений. Для этого применяется метод, называемый гониоскопией. Гониоскопия включает в себя использование специальных контактных линз для проверки того, насколько открыты, закрыты или сужены выделительные каналы глаз.
Отсутствие признаков каких-либо глазных заболеваний. Некоторые из таких болезней могут повышать внутриглазное давление.
Глазную гипертензию не следует рассматривать как отдельное заболевание. Данный термин применим к на начальной стадии глаукомы. Человек с глазной гипертензией может иметь подозрение на глаукому. Проверка зрения может выявить пораженный глаукомой зрительный нерв.
Как было ранее упомянуто, повышенное внутриглазное давление может иметь другие причины. Однако, внутри данной статьи, глазная гипертензия относится главным образом к повышенному внутриглазному давлению без потери зрения или каких-либо повреждений в зрительном нерве. Глаукома возникает при высоком внутриглазном давлении, поражении зрительного нерва и потере зрения.
Исследования с использованием существующих тестов показывают, что у 3-6 млн. людей, включая 4-10% населения старше 40 лет, внутриглазное давление составляет 21 мм рт. ст. или выше без признаков глаукоматозного повреждения. Исследования, проведенные за последние 20 лет, помогают определить характерные особенности людей с глазной гипертензией.
Недавно полученные данные от Исследований Глазной Гипертензии показали, что люди с глазной гипертензией имеют в среднем 10-процентный риск развития глаукомы в течение пяти лет. Риск может быть сокращен до 5%, если глазное давление понижается медикаментозным лечением или с помощью лазерной хирургии. Однако риск может снижаться до менее 1% в год из-за значительно улучшенных методов обнаружения глаукоматозного повреждения. Данные методы могут позволить начать лечение раньше, чем возникнет слепота. Будущие исследования помогут в дальнейшем определять риск развития глаукомы.
Пациенты с тонкой роговицей могут находиться в зоне риска заболевания глаукомой, поэтому офтальмолог может использовать специальный прибор, называемый пахиметр, для измерения толщины роговицы.
Вероятность появления глазной гипертензии выше в 10-15 раз, чем возникновение первичной открытоугольной глаукомы, ее распространенной формы. Это значит, что из 100 человек старше 40 лет, примерно у десяти из них давление будет выше 21 мм рт. ст., но лишь у одного возникнет глаукома.
За 5-летний период несколько исследований показало, что уровень заболеваемости глаукомой у людей с глазной гипертензией составляет приблизительно 2.6-3% для внутриглазного давления от 21 до 25 мм рт. ст., 12-26% для давления от 26 до 30 мм рт. ст., и примерно 42% для давления выше 30 мм рт. ст.
Приблизительно у 3% людей с глазной гипертензией вены на сетчатке могут блокироваться (это называется окклюзией вены сетчатки), что может привести к потере зрения, поэтому людям с глазной гипертензией и тем, кто старше 65 лет, часто рекомендуется сохранять давление ниже 25 мм рт. ст.
В ходе некоторых исследований было обнаружено, что глазное давление афроамериканцев в среднем выше, чем у белых людей, в то время как в других исследованиях ученые не нашли очевидной разницы.
Хотя результаты некоторых исследований показывают, что у женщин в среднем внутриглазное давление выше, чем у мужчин, в выводах других исследований о такой разнице не сообщается.
Некоторые исследования предполагают, что у женщин может быть выше риск глазной гипертензии, особенно после.
Опыты также показывают, что мужчины с глазной гипертензией могут иметь более высокий риск глаукоматозного повреждения.
С возрастом повышается внутриглазное давление и увеличивается риск возникновения глаукомы. появляется огромный риск развития и глазной гипертензии, и первичной открытоугольной глаукомы.
Повышенное давление у молодежи – причина для беспокойства. На протяжении жизни молодые люди часто подвергаются высокому давлению и имеют большую вероятность получить повреждения зрительного нерва.
Причины глазной гипертензии
Повышенное внутриглазное давление – причина для беспокойства людей с глазной гипертензией, так это один из главных факторов развития глаукомы .
Высокое давление внутри глаза вызвано дисбалансом в выработке и выведении жидкости из глаз (внутриглазной жидкости). Вследствие этого начинает вырабатываться все больше жидкости, вызывая повышение давления.
Представьте шарик, который наполняют водой. Чем больше воды наливают, тем больше становится шар. Так же с избытком внутриглазной жидкости: чем ее больше, тем выше давление. Если шар наполнить слишком большим объемом воды, он может лопнуть. Высокое давление из-за избытка жидкости может повредить зрительный нерв.
Симптомы глазной гипертензии
У большинства людей глазная гипертензия протекает бессимптомно. По этой причине регулярные осмотры офтальмологом очень важны для устранения любого повреждения зрительного нерва из-за высокого давления.
Обращение за медицинской помощью
Осмотры и анализы
Офтальмолог проводит анализы для измерения внутриглазного давления, чтобы устранить глаукому на ранних стадиях или ее вторичные причины.
Лечение глазной гипертензии в домашних условиях
Если офтальмолог прописывает лекарства для понижения внутриглазного давления, очень важно правильно следовать инструкциям врача, иначе это может привести к дальнейшему повышению давления, а впоследствии к повреждению зрительных нервов и потере зрения, т.е. к глаукоме.
Терапевтическое лечение
Целью терапевтического лечения является понижение давления, прежде чем оно вызовет глаукоматозную потерю зрения. Данный метод лечения используется в случаях людей с наибольшим риском развития глаукомы и людей с повреждением зрительного нерва.
Способ лечения пациента подбирается офтальмологом индивидуально. В зависимости от ситуации человек может пройти курс медикаментозного лечения или просто находиться под наблюдением. Врач обсудит с пациентом плюсы и минусы лечения и обследования:
Одни офтальмологи применяют местное лечение для понижения внутриглазного давления выше 21 мм рт. ст. Другие не назначают лечение, пока не подтвердится наличие повреждения зрительного нерва. Большинство назначает лечение, если давление становится выше 28-30 мм рт. ст. из-за большого риска повреждения зрительного нерва.
Офтальмолог начнет лечение, если у пациента наблюдаются такие симптомы, как затуманенное зрение, боль, или внутриглазное давление продолжает повышаться при последующих посещениях.
Лекарства
Идеальное лекарство от глазной гипертензии должно эффективно понижать внутриглазное давление, не иметь побочных эффектов и быть недорогим. Однако такого идеального лекарства нет. При выборе медикаментов офтальмолог ставит в приоритет качества, основанные на особенностях потребностей пациента.
Лекарства, обычно в виде глазных капель, назначаются для понижения повышенного внутриглазного давления. Иногда требуется принимать более одного лекарства.
Для проверки эффективности глазных капель их сначала можно накапать лишь в один глаз: если никаких побочных эффектов нет, врач их пропишет.
Вместе с приемом лекарств назначаются регулярные посещения к офтальмологу. Обычно первый осмотр происходит через 3-4 недели после начала приема медикаментов.
Офтальмолог проверяет давление, чтобы убедиться, что лекарство помогает. Если побочных эффектов нет, то прием продолжается, а повторный осмотр происходит через 2-4 месяца. Если лекарство неэффективно, то выписывается другое.
Врач может назначать осмотры в зависимости от принимаемых медикаментов, так как некоторые из них (например, латанопрост [Ксалатан], травопрост [Траватан], биматопрост [Люмиган]) могут показать результат лишь через 6-8 недель приема.
Во время осмотров офтальмолог может также обследовать пациента на наличие каких-либо аллергических реакций. Если во время приема лекарств у пациента наблюдаются какие-либо побочные эффекты, ему стоит рассказать об этом своему врачу.
Как правило, если внутриглазное давление не понижается после приема 1-2 медикаментов, возможно, у пациента ранняя первичная открытоугольная глаукома, а не глазная гипертензия. В этом случае офтальмолог может предложить иные способы лечения.
Хирургическое вмешательство
Лазерное и хирургическое лечение обычно не используется для лечения глазной гипертензии, так как риски, связанные с данными методами, выше, чем риск развития глаукоматозного повреждения от глазной гипертензии. Однако, если прием медикаментов невозможен, лазерная хирургия может стать альтернативой, но это лучше обсудить с офтальмологом.
Следующие шаги
В зависимости от величины повреждения зрительного нерва и состояния показателей внутриглазного давления люди с глазной гипертензией должны проходить осмотры каждые 2 месяца, даже раньше, если давление недостаточно хорошо проверяется.
Глаукома должна быть предметом для беспокойств людей, у которых повышенное внутриглазное давление, но зрительные нервы и результаты проверки зрительных полей находятся в норме, и людей, у которых внутриглазное давление находится в норме, но состояние зрительных нервов и результаты проверки зрительных полей вызывают сомнения. Эти люди должны пройти тщательное обследование: они находятся в зоне повышенного риска развития глаукомы.
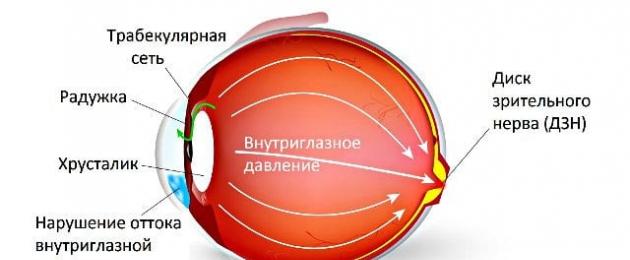
Термин, вынесенный в заголовок статьи и послуживший ее темой, в дословном переводе с «медицинского» означает повышенное напряжение (давление изнутри) в глазу. Столь точная детализация в данном случае необходима потому, что «офтальмогипертензия», в отличие от близкого синонима (см.ниже) подразумевает ТОЛЬКО повышенное давление внутриглазных жидкостей и НЕ включает те органические изменения в тканях и структурах глаза, к которым может привести длительно повышенное ВГД (внутриглазное давление) - глаукома.
Глаукома и офтальмогипертензия - в чем отличие?
Разница в том, что глаукома - это диагноз, и, как любой диагноз, обозначает он четко определенную болезнь, имеющую свои причины, этиопатогенетические механизмы и закономерности развития, нозологические варианты (открыто- или закрытоугольная, первичная или вторичная, и т.п.), прогноз и исход. Как заболевание глаукома относится к тяжелым и трудноизлечимым (на поздних стадиях, как правило, требуется офтальмохирургическое вмешательство); она по сей день остается одной из двух лидирующих причин приобретенной слепоты, - наряду с катарактой.
Симптоматика глаукомы может варьировать в широких пределах, однако наиболее типичными являются проявления, обусловленные дистрофическими и атрофическими изменениями в важнейших тканях глаза (сетчатка, диск зрительного нерва, стекловидное тело и т.д.) под действием аномально высокого давления, на которые эти ткани не рассчитаны. Так, при многолетнем течении глаукомы обычно отмечается постепенное (более или менее быстрое) снижение остроты и качества зрения, сужение его полей, болезненность при пальпации и дискомфортные ощущения внутри глаза, при приступообразном течении - периодические «окаменения» глазного яблока с интенсивной болью, и другие симптомы.
Что касается офтальмогипертензии, то это не болезнь (процесс), а состояние. Разницу легко понять на примере гриппа: чаще всего, - но не всегда, - грипп как заболевание сопровождается фебрильным состоянием (высокой температурой), однако не всякое повышение температуры означает именно грипп. Подобно этому, состояние офтальмогипертензии не обязательно является проявлением глаукоматозного процесса; и наоборот, при некоторых вариантах глаукомы ВГД может оставаться в рамках условной нормы (нормотензивная глаукома) - однако органическая деградация тканей в этом случае протекает процессуально и именно по глаукоматозному типу.
Виды глазной гипертензии
Повышение внутриглазного давления может быть обусловлено различными причинами, возникать на фоне различных провоцирующих факторов и приводить к различным последствиям. Соответственно, для отражения сути и удобства анализа выделяют два основных класса офтальмогипертензии: а) эссенциальная и б) симптоматическая .
Типологический термин «эссенциальная» означает нечто существенное, внутренне присущее, неотъемлемое. Эссенциальная офтальмогипертензия, таким образом, рассматривается как неотъемлемая часть естественных процессов старения органов и тканей; встречается у лиц зрелого и пожилого возраста.
Следует отметить, что феномен эссенциальной офтальмогипертензии до сих пор не вполне ясен и достаточно интересен (разумеется, лишь с научной точки зрения, поскольку любой пациент предпочел бы скучную норму самой увлекательной патологии).
Дело в том, что после возрастного «экватора» жизни в глазу вырабатывается все меньше жидкости, т.е. ВГД должно бы снижаться; с другой стороны, постепенно стареет система дренирования (отвода избыточной жидкости из глазных камер и пространств), что должно приводить, наоборот, к повышению давления. По всей вероятности, эволюцией предусмотрен баланс этих двух процессов, т.е. ВГД должно оставаться в «рабочем» нормативном интервале, обеспечивая сохранность зрительной системы. Однако под влиянием тех или иных причин баланс смещается в сторону одного из процессов, причем в большинстве случаев доминируют нарушения оттока, вследствие чего и возрастает физическое давление внутриглазных жидкостей.
Установлено, что при эссенциальной офтальмогипертензии повышение ВГД носит, как правило, двусторонний характер; процессы микроциркуляции жидкостей, в том числе кровообращения, меняются практически симметрично на двух глазах.
Согласно определению, не наблюдается специфической дис- или атрофии тканей сетчатки и/или зрительного нерва (в противном случае диагностируется уже глаукома, а не просто офтальмогипертензия). В ряде источников подчеркивается, - и обосновывается достаточно обширной статистикой, - что по мере дальнейших возрастных изменений дисбаланс между снижением секреции внутриглазной жидкости, с одной стороны, и нарастающими дренажными нарушениями, с другой, - постепенно выравнивается, т.е. эссенциальная офтальмогипертензия даже без специального лечения обнаруживает тенденцию к спонтанной редукции: ВГД нормализуется.
Симптоматическая офтальмогипертензия, в отличие от эссенциальной, не является естественным возрастным процессом; это всегда следствие внешних причин или условий. Такими факторами могут выступать длительный прием определенных лекарств, интоксикация и т.п.
Глазная гипертензия симптоматического типа не рассматривается как самостоятельная болезнь и также не вызывает глаукоматозных органических изменений в ретинальной (сетчаточной) ткани или диске зрительного нерва; нет и характерного сужения полей и снижения остроты зрения. Однако при отсутствии адекватных гипотензивных мер симптоматическая гипертензия может стать провоцирующим фоном для развития истинной вторичной (приобретенной) глаукомы с соответствующей клинической картиной и симптоматикой.

Причины симптоматической офтальмогипертензии
По этиологическому критерию, т.е. в зависимости от непосредственных причин, симптоматическую офтальмогипертензию классифицируют следующим образом:
- увеальная - развивается как следствие воспалительных процессов в ресничном теле, роговице, а также при смешанных воспалениях и при синдроме Познера-Шлоссмана (рецидивирующие кризы переднего увеита в сочетании с всплеском ВГД);
- токсическая - по определению, обусловлена аккумуляцией токсических веществ в организме (это могут быть соединения свинца, альдегиды и мн.др.);
- кортикостероидная - развивается на фоне продолжительного местного или системного применения гормонсодержащих медикаментов;
- эндокринная - встречается при дисфункциях желез внутренней секреции, особенно щитовидной железы (гипо- и гипертиреоз), а также при синдроме Иценко-Кушинга (гиперсекреторная активность коры надпочечников), климактерической гормональной перестройке у женщин и т.п.;
- диэнцефальная - возникает в рамках и на фоне воспалений мозговых оболочек (непосредственной причиной обычно становится дисфункция гипоталамуса и связанной с ним эндокринной подсистемы).
Симптомы офтальмогипертензии
Субъективными ощущениями при офтальмогипертензии любого происхождения и типа, как правило, становятся распирающая, тянущая, ноющая боль в глазных яблоках, иррадиирующая в виски, лоб и другие смежные участки. При относительно бессимптомном варианте повышенное внутриглазное давление зачастую выявляется при профосмотрах либо обращениях к офтальмологу по совершенно другим поводам (что лишний раз свидетельствует в пользу регулярных консультаций у наблюдающего офтальмолога).
Диагностика
Для констатации эссенциальной или симптоматической офтальмогипертензии необходимо, прежде всего, дифференцировать ее от собственно глаукомы, т.е. исключить наличие характерных для глаукомы изменений. С этой целью применяются стандартные для подобных случаев диагностические методы:
- измерение остроты зрения (визиметрия);
- исследование полей зрения (периметрия);
- тонометрия в суточном режиме (неоднократные измерения ВГД в течение суток, что позволяет выявить общую тенденцию, отграничив ее от случайных и ситуационных колебаний внутриглазного давления);
- тонометрия под различными нагрузками (для диагностики тенденции к рефлекторным всплескам ВГД);
- офтальмоскопия (визуальный осмотр) структур глазного дна;
- гониоскопия (визуальное исследование угла передней камеры глаза) для исключения дренажных блоков;
- общее исследование жидкостной циркуляции в глазном яблоке (тонография);
- томографическое исследование тканей сетчатки и диска зрительного нерва.
При необходимости могут быть назначены дополнительные исследования, как лабораторные, так и инструментальные (анализ гормонального фона, УЗИ, доплерография мозговых сосудов и пр.). Если есть основания предполагать, что повышение ВГД является предвестником или первым симптомом развития глаукомы (на самой ранней ее стадии), ключевое диагностическое значение приобретает офтальмологическое наблюдение в динамике - при появлении, со временем, характерных глаукоматозных изменений дифференциально-диагностический вопрос о «простой» офтальмогипертензии снимается.
Наш офтальмологический центр обладает всеми возможностями для комплексной диагностики таких состояний как офтальмогипертензия и глаукома. Помните: вовремя поставленный правильный диагноз и назначенное лечение сохраняет зрение и предотвращает слепоту. Доверяйте профессионалам!
Идеальным вариантом любого лечения является этиопатогенетический подход, т.е. устранение непосредственной причины патологии. Однако такая возможность, к сожалению, есть далеко не всегда: медикам постоянно приходится сталкиваться с ситуациями, когда причины либо неизвестны, либо неустранимы. Тем не менее, тщательно изучается анамнез (на предмет выявления токсических факторов, гормональной активности, латентных воспалительных процессов и т.д.); при необходимости для диагностики и/или лечения привлекаются специалисты смежных профилей.

Повышенное внутриглазное давление нормализуется гипотензивными средствами: на сегодняшний день разработан, производится и выпускается широкий спектр препаратов, снижающих давление, причем выпускаются они в самых разных фармацевтических формах и обладают различным действием. Это позволяет врачу прицельно назначать и в широких пределах корректировать терапевтическую схему в зависимости от предполагаемой или установленной причины гипертензии. В частности, могут быть назначены средства для системного снижения АД (например, таблетированные или инъекционные диуретики), ингибиторы выработки внутриглазных жидкостей, стимуляторы кровообращения и жидкостного оттока, а также препараты комбинированного действия.
При появлении описанных выше симптомов (чувство распирания в глазу, отдающие в висок боли и т.д.), - даже если они носят периодический характер и беспокоят недолго, - очень важно, чтобы пациент как можно скорее обратился к офтальмологу.
Офтальмогипертензия как таковая считается транзиторным и прогностически благоприятным состоянием, однако необходимо убедиться в том, что симптоматика вызвана именно «чистой» глазной гипертензией (эссенциальной или симптоматической), а не начинающейся глаукомой, что задавало бы совершенно другую, значительно более серьезную и опасную ситуацию для зрения в целом.
И офтальмогипертензией
Первичное заболевание органа зрения, которое преимущественно проявляется повышением внутриглазного давления, называется глаукомой. Для этого заболевания характерными признаками являются прогрессирующее сужение полей зрения и специфические изменения со стороны зрительного нерва, которые в конечном счете приводят к его атрофии. При офтальмоплегии же имеет место лишь повышение внутриглазного давления. Оно никогда не сопровождается изменениями, которые имеют место при первичной глаукоме.
Виды офтальмогипертензии
Различают два вида офтальмогипертензии: эссенциальную и симптоматическую.
Эссенциальная офтальмогипертензия преимущественно развивается у людей среднего и пожилого возраста. До сих пор окончательно не установлено, по каким причинам она возникает. С возрастом у человека уменьшается секреция внутриглазной жидкости, ухудшается ее отток. Пока оба процесса уравновешены, внутриглазное давление остается в норме. Когда же возникает дисбаланс между с продукцией и оттоком водянистой влаги с преобладанием продукции ее, повышается внутриглазное давлении и развивается эссенциальная гипертензия глаза.
При эссенциальной офтальмогипертензии внутриглазное давление повышается в обоих глазных яблоках. В органе зрения также отсутствуют изменения диска зрительного нерва и полей зрения. Показатели гидродинамики и гемодинамики являются симметричными на обоих глазах. Отток водянистой влаги из глаза остается в пределах нормы. В большинстве случаев эссенциальная внутриглазная гипертензия имеет стабильное или регрессирующее течение, поскольку с возрастом нивелируется различие в системе продукции и оттока внутриглазной жидкости.
Симптоматическая офтальмогипертензия может возникать в результате каких-либо заболеваний органа зрения или организма пациента, а также вследствие побочных эффектов некоторых медикаментов и токсических воздействий химических веществ. Она не является самостоятельным заболеванием, а только является проявлением какой-либо иной патологии. При офтальмогипертензии не наблюдается изменений диска зрительного нерва и полей зрения, характерных для глаукомы. Однако при продолжительном течении она вполне может плавно преобразоваться во вторичную глаукому со всеми присущими для нее симптомами.
Внутриглазное давление при симптоматической офтальмогипертензии может периодически повышаться либо на короткий промежуток времени, либо имеют место продолжительные подъемы внутриглазного давления.
Различают несколько вариантов симптоматической гипертензии:
- На фоне воспалительных процессов глаза (ирит, кератоиридоциклит, ) развивается увеальная гипертензия. Она появляется и при глаукомоциклитических кризах.
- Токсическая гипертензия может развиться под воздействием хронической интоксикации фурфуролом, тетраэтилсвинцом, и другими химическими веществами.
- Кортикостероидная офтальмогипертензия развивается вследствие продолжительного местного или же общего применения кортикостероидных препаратов.
- При некоторых заболеваниях органа зрения может иметь место симптоматическая эндокринная и офтальмогипертензия. Повышение внутриглазного давления встречается в случае тиреотоксикоза, синдрома Иценко — Кушинга, гипотиреоза и при патологическом климаксе у женщин.
- Частью симптомокомплекса диэнцефальных, а именно гипоталамусных нарушений, которые возникают при энцефалитах, является диэнцефальная внутриглазная гипертензия.
Жалобы при офтальмогипертензии
Пациенты, страдающие внутриглазной гипертензией, жалуются на ощущение распирания глазного яблока, ломоту в одном или обоих глазах, головную боль. Довольно часто офтальмогипертензия является случайной находкой при профилактическом измерении внутриглазного давления и отсутствии каких-либо субъективных жалобу пациента.
Диагностика офтальмогипертензии
Вначале при наличии повышенного давления в глазном яблоке следует исключить первичную глаукому. Этой целью проводят следующие исследования:
- проверку остроты и полей зрения ( , );
- суточную тонометрию (измерение в вечерние и утренние часы внутриглазного давления);
- тонографию (исследование гидродинамики глаза);
- выполнить различные нагрузочные или же разгрузочные пробы, которые провоцируют изменение внутриглазного давления;
- ретинальную томографию (HRT), которая позволяет оценить состояние диска зрительного нерва.
Если есть подозрение, что повышение внутриглазного давления вызвано соматической патологией, выполняют и иные диагностические исследования: анализ крови на уровень гормонов, ультразвуковую допплерографию сосудов головного мозга и прочие тесты. Однако решающее значение в дифференциальной диагностике офтальмогипертензии и начальной принадлежит динамическому наблюдению за состоянием органа зрения.
Лечение офтальмогипертензии
Прежде всего, для нормализации внутриглазного давления следует устранить причину, вызвавшую внутриглазную гипертензию. Проводят консервативное лечение основного заболевания, выявляют и устраняют воздействие токсического фактора, корригируют уровень тех или иных гормонов и так далее. Лечение в таком случае проводится совместно с профильным специалистом. Внутриглазное давление снижают гипотензивных инстилляцией капель в конъюнктивальный мешок, пероральным приемом соответствующих таблеток (уменьшающих секрецию водянистой влаги, улучшающих отток или действующих на оба процесса). Тот или иной препарат выбирает офтальмолог, учитывая данные о гемодинамике органа зрения, которые получены в результате комплексного диагностического обследования.
Если пациент обнаружил симптомы, указывающие на повышение внутриглазного давления, ему следует немедленно обратиться к офтальмологу. Это следует сделать и в том случае, когда признаки заболевания появляются периодически и быстро самостоятельно проходят, поскольку в ряде случаев транзиторная офтальмогипертензия может привести к развитию вторичной глаукомы. Это же заболевание дает много осложнений и плохо поддается лечению.
Клиники Москвы
Ниже приводим ТОП-3 офтальмологических клиник Москвы, где можно пройти диагностику и лечение офтальмогипертензии.