ГОСУДАРСТВЕННОЕ АВТОНОМНОЕ ОБРАЗОВАТЕЛЬСКОЕ
УЧРЕЖДЕНИЕ СРЕДНЕГО ПРОФЕССИОНАЛЬНОГО
ОБРАЗОВАНИЯ РЕСПУБЛИКИ БАШКОРТОСТАН
БАШКИРСКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ
Выпускная квалификационная работа.
На тему: «Роль медсестры при осуществлении сестринского ухода за пациентами при заболеваниях сердечно - сосудистой системы»
Выполнила: Кунсбаева Алия Азаматовна студентка отделения группы 221 км
г. Уфа, 2014
Перечень условных обозначений и символов
Введение
Глава 1. Теоретические основы сердечнососудистых заболеваний
1 Особенности течения сердечнососудистых заболеваний: актуальная часть, цель, объект, объем, научная новизна, задача, методика исследования
2 Факторы риска сердечнососудистых заболеваний
3 Особенности психологического состояния пациентов сердечно-сосудистых заболевания
4 Лечение сердечнососудистых заболеваний.
5 Профилактика сердечнососудистых заболеваний
6 Организация помощи кардиологическим пациентам
Глава 2. Роль медсестры в профилактике сердечнососудистых заболеваниях
1 Психологические особенности пациентов и отношение ихк качеству их жизни
Глава 3. Результаты и методы исследования и их обсуждение
1 Методы исследования сердечнососудистых заболеваний
2 Обсуждение результатов исследований по отношение к своему заболеванию пациентов кардиологического отделения
Заключение
Список литературы
Приложение
Перечень условных обозначений и символов
ИБС - ишемическая болезнь сердца
АД - артериальное давление
ВОЗ - всемирная организация здравоохранения
ЛС - лекарственное средство
ЛФК - лечебная физкультура
НПВС - нестероидное противовоспалительное средство
ОРВИ - острая респираторная вирусная инфекция
СОЭ - скорость оседания эритроцитов
СРБ - С-реактивныйбелок
УЗИ - ультразвуковое исследование
ЦНС - центральная нервная система
ЧДД - частота дыхательных движений
ЧСС - частота сердечных сокращений
ФКГ - фонокардиография
ЭКГ - электрокардио (грамма) графия
ЭХО КГ - эхокардиография
ТКД - транс краниальной допплерография
КФК - креатинфосфокиназ
АСТ - аспартатаминотрасферазы
ЛДГ - лактатдегидрогеназ
Введение
Актуальность рассматриваемой проблемы чрезвычайно велика, и обусловлена тем, что состояние заболеваемости и смертности от сердечно - сосудистых заболеваний в России заставляет безотлагательно решать вопросы организации кардиологической службы на современном уровне. Ежегодно в мире, более чем у 32 млн. человек регистрируются такие заболевания как инфаркт миокарда, нестабильная стенокардия, сердечная недостаточность, инсульт, сосудистая смертность. Россия занимает одно из лидирующих мест в мире по смертности от сердечнососудистых заболеваний. Правильная организация кардиологической помощи с применением современных технологий, прежде всего интервенционных методов, а так же профилактика этих заболеваний, поможет добиться снижения смертности и увеличение продолжительности жизни.
В одном из американских медицинских журналов F.C. Notzon опубликовал статью: «Причины снижения продолжительности жизни в России». Рост смертности от сердечно-сосудистых заболеваний по его данным оказался главным фактором, определившим снижение продолжительности жизни населения страны. Автор выделил следующие причины резкого подъёма смертности в России в конце XX века: экономическая и социальная нестабильность, рост табак курения и потребления алкоголя, плохое питание, стресс и депрессия у населения, развал системы здравоохранения.
Социально-гигиеническая значимость болезней органов кровообращения обусловлена целым рядом причин. В развитых странах мира заболевания органов кровообращения являются ведущей причиной смертности и инвалидизации населения. В России 25 - 30 % взрослого населения (около 45 млн. человек) страдает артериальной гипертензией. В структуре общей смертности населения России смертность от болезней системы кровообращения составляет 53- 54 %. Структуру класса заболеваний системы кровообращения формируют ишемическая болезнь сердца (ИБС), гипертоническая болезнь и сосудистые поражения мозга: гипертоническая болезнь (47,8%) занимает первое ранговое место, ИБС (24,5%) - второе, цереброваскулярные заболевания (10,0%) - третье.
Глава 1. Теоретические основы сердечнососудистых заболеваний
Цель: проанализировать роль медсестры при уходе за пациентами при заболеваниях сердечнососудистой системы.
Объект: пациенты 2 терапевтического отделения Клиники БГМУ.
Объем: 25 пациентов с патологией сердечнососудистой системы.
Научная новизна: заключается в изучении эффективности проведения сестринского ухода за пациентами при заболевании сердечнососудистой системы.
Провести анализ отношения пациентов кардиологического отделения к своему заболеванию.
Выявить основные причины, приводящие к заболеванию сердечнососудистой системы.
Изучить проблемы сестринского ухода за больными в отделении терапии №2.
Разработать профилактическую памятку по профилактике сердечнососудистой системы.
Методика исследования:
Выкипировка данных из истории болезни.
Метод наблюдения за пациентами с сердечнососудистой системы терапевтического отделения №2.
1.1Особенности течения сердечно - сосудистых заболеваний: актуальная часть, цель, объект, объем, научная новизна, задачи, методика исследования
От сердечнососудистых болезней в мире ежегодно умирает более 15 миллионов человек, причем большинство из них - не дожив до 65 лет. Одной из самых острых проблем современного здравоохранения является инфаркт миокарда, и кривая заболеваемости неуклонно ползет вверх. Несмотря на все достижения мировой медицины в этой области, пока смертность от инфаркта миокарда держится на первом месте во всех экономически различных странах, в том числе и в России, в 3-4 раза превышая смертность от онкологических заболеваний. К сожалению, наблюдается тенденция к его «омоложению», что, несомненно, делает это заболевание не только одним из самых распространенных, но и просто социально опасным, обыденностью становится инфаркт в 40-45-летнем возрасте и даже в 30-35 лет. Как это ни грустно констатировать, но пока Россия, Белоруссия, Украина удерживают лидерство по числу смертей в ИБС. Сердце является достаточно сложным органом, обладающим рядом функций, однако, основной его функцией, безусловно, является насосный. Сердце - основной источник энергии, обуславливающий ток крови по сосудам. Количество случаев заболевания сердца в наше время прогрессивно увеличивается. Сердце особенно часто страдает от неправильного питания, колебаний давления, психоэмоциональных нагрузок и вредных привычек. Основные клинические формы заболевания сердца - стенокардия, инфаркт миокарда и коронарогенный (атеросклеротический) кардиосклероз; две первых - острые, а кардиосклероз - хроническая формы болезни; они встречаются у больных как изолированно, так и в сочетаниях, в том числе и с различными их осложнениями и последствиями (сердечная недостаточность, нарушения ритма и внутрисердечной проводимости, тромбоэмболии и др.). Этим определяется широкий диапазон лечебных и профилактических мер. а) Инфаркт миокарда Инфаркт миокарда - это заболевание сердца, вызванное недостаточностью его кровоснабжения с очагом некроза (омертвения) в сердечной мышце (миокарде); важнейшая форма ишемической болезни сердца. К инфаркту миокарда приводит острая закупорка просвета коронарной артерии тромбом, набухшей атеросклеротической бляшкой. Началом инфаркта миокарда считают появление интенсивной и продолжительной (более 30 минут, нередко многочасовой) загрудинной боли (ангинозное состояние), некупирующийся повторными приемами нитроглицерина; иногда в картине приступа преобладает удушье или боль в подложечной области. Осложнения острого приступа: кардиогенный шок; острая недостаточность левого желудочка вплоть до отека легких; тяжелые аритмии со снижением артериального давления; внезапная смерть. В остром периоде инфаркта миокарда наблюдаются артериальная гипертония, исчезающая после стихания болей; учащение пульса; повышение температуры тела (2-3 сутки) и числа лейкоцитов сменяющееся повышением СОЭ; увеличение активности ферментов креатинфосфокиназы (КФК), аспартатаминотрасферазы (АСТ), лактатдегидрогеназы (ЛДГ) и др. Может возникнуть эпистенокардитический перикардит (боль в области грудины, особенно при дыхании, нередко выслушивается шум трения перикарда). К осложнениям острого периода относят, кроме вышеперечисленных: острый психоз; рецидив инфаркта; острая аневризма левого желудочка (выпячивание его истонченной некротизированной части); разрывы - миокарда, межжелудочковой перегородки и папиллярных мышц; сердечная недостаточность; различные нарушения ритма и проводимости; кровотечения из острых язв желудка и др. При благоприятном течении процесс в сердечной мышце переходит в стадию рубцевания. Полноценный рубец в миокарде формируется к концу 6 месяца после его инфаркта. б) Гипертоническая болезнь Гипертоническая болезнь (эссенциальная гипертония) составляет до 90 % всех случаев хронического повышения артериального давления. В экономически развитых странах 18-20 % взрослых людей страдают гипертонической болезнью, то есть имеют повторные подъемы АД до 160/95 мм.рт. ст. и выше. Ориентируются на величины так называемого «случайного» давления, измеряемого после пятиминутного отдыха, в положении сидя, трижды подряд (в расчет берутся самые низкие величины), при первом осмотре больных - обязательно на обеих руках, при необходимости - и на ногах. У здоровых людей в 20-40 лет «случайное» АД обычно ниже 140/90 мм.рт. ст., в 41-60 лет - ниже 145/90 мм. рт. ст., старше 60 лет - не выше 160/95 мм. рт. ст. Гипертоническая болезнь возникает обычно в возрасте 30-60 лет, протекает хронически с периодами ухудшения и улучшения. Стадия I (легкая) характеризуется подъемами АД в пределах 160-180/95-105 мм.рт. ст. Этот уровень неустойчив, во время отдыха постепенно нормализуется. Беспокоят боль и шум в голове, плохой сон, снижение умственной работоспособности. Изредка - головокружение, кровотечения из носа. Стадия II (средняя) - более высокий и устойчивый уровень АД (180-200/105-115 мм.рт. ст. в покое). Нарастают головные боли и в области сердца, головокружения. Возможны гипертонические кризы (внезапные и значительные подъемы АД). Появляются признаки поражения сердца, центральной нервной системы (преходящие нарушения мозгового кровообращения, инсульты), изменения на глазном дне, снижение кровотока в почках. Стадия III (тяжелая) - более частые возникновения сосудистых катастроф (инсульты, инфаркты). АД достигает 200-230/115-130 мм.рт. ст., самостоятельной нормализации его не бывает. Такая нагрузка на сосуды вызывает необратимые изменения в деятельности сердца (стенокардия, инфаркт миокарда, сердечная недостаточность, аритмии), мозга (инсульты, энцефалопатии), глазного дна (поражение сосудов сетчатки - ретинопатии), почек (понижение кровотока в почках, снижение клубочковой фильтрации, хроническая почечная недостаточность). в) Ишемическая болезнь сердца Ишемическая болезнь сердца - хроническая болезнь, обусловленная недостаточностью кровоснабжения миокарда, в подавляющем большинстве случаев (97-98 %) является следствием атеросклероза коронарных артерий сердца. Основные формы - стенокардия, инфаркт миокарда, атеросклеротический кардиосклероз. Они встречаются у больных как изолированно, так и в сочетании, в том числе и с различными их осложнениями и последствиями (сердечная недостаточность, нарушения сердечного ритма и проводимости, тромбоэмболии). г) Аритмии Аритмии сердца - это нарушения частоты, ритмичности и последовательности сокращений отделов сердца. Причины ее - врожденные аномалии или структурные изменения проводящей системы сердца при различных заболеваниях, а также вегетативные, гормональные или электролитные нарушения при интоксикациях и воздействиях некоторых лекарств. В норме электрический импульс, родившись в синусовом узле, расположенном в правом предсердии, идет по мышце в предсердно-желудочковый узел, а оттуда по пучку Гиса непосредственно к желудочкам сердца, вызывая их сокращение. Изменения могут произойти на любом участке проводящей системы, что вызывает разнообразные нарушения ритма и проводимости. Они бывают при нейроциркуляторной дистонии, миокардитах, кардиомиопатиях, эндокардитах, пороках сердца, ишемической болезни сердца. Аритмии часто являются непосредственной причиной смерти. Главный метод распознавания - электрокардиография, иногда в сочетании с дозированной нагрузкой (велоэргометрия, тредмил), с чрез пищеводной стимуляцией предсердий; электрофизиологическое исследование. Нормальный ритм синусового узла у большинства здоровых взрослых людей в покое составляет 60-75 уд.в 1 минуту. д) Сердечная недостаточность Сердечная недостаточность - это состояние, обусловленное недостаточностью сердца как насоса, обеспечивающего необходимое кровообращение. Является следствием и проявлением заболеваний, поражающих миокард или затрудняющих его работу: ишемической болезни сердца и его пороков, артериальной гипертонии, диффузных заболеваний легких, миокардита, кардиомиопатий. Различают острую и хроническую сердечную недостаточность, в зависимости от темпов ее развития. Клинические проявления неодинаковы при преимущественном поражении правых или левых отделов сердца. Оценка степени тяжести сердечной недостаточности проводится на основе клинических данных, уточняются при дополнительных исследованиях (рентгенографии легких и сердца, электрокардиографию - и эхокардиографии). Значение деятельности медсестры кардиологического отделения очень велико. На ней лежит большая ответственность по оказании помощи кардиологическим больным, четкое выполнение назначений врача, быстрое и профессиональное оказание доврачебной помощи, проведение реанимационных мероприятий в экстренных случаях (терминальное состояние, клиническая смерть и т. д.) Медсестра постоянно, в течении смены, находится в непосредственном контакте с пациентами. Делает инъекции, раздает лекарства, направляет больных в лабораторию, отводит на исследования и консультации врачей специалистов, измеряет температуру тела, проводит подготовительные мероприятия для предстоящих исследований. И именно ей они могут поведать свои сокровенные мысли, переживания, насущие проблемы. Беседы медсестры с пациентами и их родственниками о профилактике сердечнососудистых заболеваний могут иметь огромный эффект.
2 Факторы риска сердечнососудистых заболеваний
Константные (неизменяемые) Модифицируемые (изменяемые) Возраст Пол. Семейный анамнез сердечнососудистых заболеваний: курение, алкоголь, артериальная гипертензия, липидный профиль, гипергликемия и сахарный диабет, малоподвижный образ жизни, гипергомоцистеинемия, дефицит эстрогенов (отсутствие заместительной терапии в менопаузе), применение гормональных противозачаточных средств. Семейный анамнез. Риск развития для родственников первой степени родства повышен: у близких родственников больного с заболеваниями сердечнососудистой системы (важнее для родственников первой степени родства - родители, братья, сестры, сыновья, дочери, чем родственники второй степени родства - дяди, тети, бабушки, дедушки); при большом количестве больных с заболеваниями сердечнососудистой системы в семье; при возникновении заболеваний сердечнососудистой системы у родственников в относительно молодом возрасте. Возраст. Выявлена линейная зависимость между возрастом и заболеваемостью сердечнососудистой системой. С возрастом возрастает риск заболеваемости сердечнососудистой системы. Пол. До 55 лет заболеваемость сердечнососудистой системы среди мужчин в 3-4 раза больше, чем у женщин (исключение составляют женщины, страдающие артериальной гипертензией, гиперлипидемией, сахарным диабетом, при ранней менопаузе). После 75 лет сердечнососудистая заболеваемость среди мужчин и женщин одинакова. Курение вызывает преходящее увеличение содержания в крови фибриногена, сужение венечных артерий, агрегацию тромбоцитов, уменьшение содержания в крови холестерина ЛПВП и увеличению холестерина ЛПОНП. Кроме того, вещества, содержащиеся в табачном дыме, могут повреждать эндотелий и способствовать пролиферации гладкомышечных клеток (в итоге образуются пенистые клетки). По данным аутопсии, у курильщиков, умерших от причин, не связанных с ишемической болезни сердца, атеросклероз венечных артерий выражен больше, чем у некурящих. Прекращение курения приводит к уменьшению частоты инфаркта миокарда в популяции на 50%. Однако основное влияние курение оказывает на частоту возникновения внезапной сердечной смерти. Прекращение курения приводит к снижению риска возникновения сердечно -сосудистой патологии, который может достигнуть уровня для некурящих уже в течении одного года воздержания. У алкоголика высокое АД, специфическое поражение сердца (увеличение в размерах сердца, нарушение сердечного ритма, одышка), часто приводящая к внезапной смерти. В период похмелья, могут возникать типичные приступы стенокардии. Артериальная гипертензия. Высокое артериальное давление (как систолическое, так и диастолическое) в 3 раза увеличивает риск развития сердечно -сосудистых заболеваний. Сахарный диабет. При сахарном диабете I типа дефицит инсулина приводит к уменьшению активности ЛПЛаз и соответственно к увеличению синтеза триглицеридов. При сахарном диабете II типа имеется дислипдемия IY типа с увеличением синтеза ЛПОНП. Кроме того, сахарный диабет часто сочетается с ожирением и артериальной гипертензией. Малоподвижный образ жизни. Малоподвижный образ жизни значительно увеличивает риск развития сердечно -сосудистых заболеваний. Ожирение. Ожирение предрасполагает к артериальной гипертензии и сахарному диабету. Дефицит эстрогенов. Эстрогены дают вазопротективный эффект. До менопаузы у женщин наблюдают более высокое содержание холестерина ЛПВП, более низкую концентрацию холестерина ЛПНП и в 10 раз меньше риск ишемической болезни сердца, чем у мужчин того же возраста. В менопаузе защитное действие эстрогеновуменьшается и риск ишемической болезни сердца увеличивается (что часто диктует необходимость восполнения эстрогенов извне). Основными факторами риска являются неправильное питание, физическая инертность и употребление табака. Такое поведение приводит к 80% случаев ишемической болезни сердца и болезни сосудов головного мозга. Последствия неправильного питания и физической инертности могут проявляться в виде повышенного кровяного давления, повышенного уровня глюкозы в крови, повышенного содержания жиров в крови, излишнего веса и ожирения; эти проявления называются "промежуточными факторами риска". Другим определяющим факторам для сердечнососудистых заболеваний являются стресс. Происхождение заболеваний сердечнососудистой системы может быть различно: врожденные дефекты развития, полученные травмы, развитие воспалительных процессов, интоксикация. Кроме того, заболевания сердечнососудистой системы могут быть вызваны нарушением механизмов, регулирующих деятельность сердца или сосудов, патологическим изменением обменных процессов. Иногда в развитие заболевания вносят свой вклад и другие причины, не все из которых полностью изучены. Но при всех различиях, между заболеваниями сердечнососудистой системы есть очень много общего. Их «объединяет» проявления, основные осложнения и последствия. Следовательно, есть некоторые общие для большинства болезней сердечнососудистой системы правила их распознавания, а также общие меры профилактики, которые помогут избежать большинства заболеваний такого рода, или, если болезнь все же развилась, избежать их осложнений. Оценка факторов риска. Наличие нескольких факторов риска приводит к увеличению риска развития сердечнососудистых заболеваний в несколько раз, а не просто суммирование степеней риска. При оценке риска развития сердечнососудистых заболеваний определяют следующие параметры: Неизменяемые факторы риска - возраст, пол, семейный анамнез, наличие атеросклеротических проявлений. Образ жизни пациента - курение, физическая активность, диетические особенности. Наличие других факторов риска - избыточной массы тела, артериальной гипертензии, содержание липидов и глюкозы в крови.
3 Особенности психологического состояния больных сердечнососудистых заболеваний
Многими исследователями установлено, что у 33-80% больных ИБС наблюдаются психические изменения. Часто возникают такие эмоциональные нарушения, как тревога, подавленность, фиксация на своих болезненных ощущениях и переживаниях, связанных со страхом смерти, потерей само идентичности, чувства "Я". Во время болевого приступа больных охватывает беспокойство, мысли о смерти от сердечного приступа, отчаяние. Больные живут с тревожным постоянным опасением повторного приступа, они анализируют любые изменения сердечной деятельности, реагируя на неприятные малейшие ощущения в области сердца. Жизненно важной целью становится здоровье. Установлено, что у сердечнососудистых больных преобладают тревожные и депрессивно-ипохондрические расстройства. Возникновение этих нарушений связано с преморбидными особенностями личности (тревожно-мнительные) и особенностями течения ишемической болезни сердца. Так, наиболее выраженные психопатологические нарушения выявлены при постинфарктном кардиосклерозе, при присоединении к стенокардии кардиологических болей, а также при сопутствующей артериальной гипертонии. Наиболее значим для больных критерий оценки здоровья и взаимосвязь параметров "здоровье", "счастье", "работа", что является прогностическиблагоприятным. Отсутствует чувство личной ответственности за происходящие события. Смысловой потенциал личности у больных обеднен, основной жизненной целью является здоровье. Перспективы будущего противоречивы. У всех больных отмечаются выраженные страхи за будущее. Уровень личностной тревожности стабильно высокий у всех больных, уровень ситуативной тревожности коррелирует с тяжестью соматического состояния больных. Наиболее выраженные эмоциональные расстройства наблюдаются у больных, перенесших инфаркт миокарда. Даже при удовлетворительном самочувствии диагноз инфаркт миокарда ассоциируется у больных с угрозой для жизни. Тяжелое физическое состояние, резкая слабость, интенсивные боли, озабоченные лица медицинского персонала, срочная госпитализация - все это порождает тревогу и страх, приводит больных к убеждению, что их жизнь в опасности. На психическое состояние больного в первые дни болезни влияют также и другие психологические факторы. Больных угнетает мысль о том, что из крепких, сильных, активных людей они превратились в беспомощных, нуждающихся в уходе больных. Обычно, с улучшением физического самочувствия страх смерти ослабевает. Наряду с тревожными опасениями за здоровье, появляются мрачные мысли о будущем, подавленность, страх перед возможной инвалидностью, тревожные мысли о благополучии семьи. По данным И.В. Алдошиной, на 7-ой день после инфаркта миокарда для большинства больных характерны тревожность, страх, физическая и психическая астения, пессимистическая оценка настоящего и будущего Выраженность подобных симптомов зависит от класса тяжести инфаркта миокарда, характера личности больного. Разделяют личностные реакции больных, перенесших инфаркт миокарда на адекватные и патологические. При адекватных психологических реакциях больные соблюдают режим и выполняют все предписания врача, поведение больных соответствует данной ситуации. В зависимости от психологических особенностей больных можно выделить пониженную, среднюю и повышенную адекватные реакции. При пониженной реакции больные внешне производят впечатление недостаточно критично относящихся к болезни. У них ровное, спокойное или даже хорошее настроение. Они склонны благоприятно оценивать перспективу, переоценивать свои физические возможности, приуменьшать опасности. Однако при более глубоком анализе обнаруживалось, что больные правильно оценивают свое состояние, понимают, что с ними произошло, знают о возможных последствиях болезни. Они лишь отбрасывают от себя мрачные мысли, стараются как бы "закрывать глаза" на изменения, вызванные болезнью. Такое частичное "отрицание" болезни, видимо, следует расценивать как своеобразную защитную психологическую реакцию. При повышенной реакции мысли и внимание больного сосредоточены на болезни. Фон настроения несколько сниженный. Больной склонен пессимистически оценивать перспективу. Ловит каждое слово врача, касающееся болезни. Осторожно, частично следит за пульсом. Неукоснительно выполняет предписания врача. Поведение больного изменено, но не нарушено. Как и при других видах адекватных реакций, оно соответствует данной ситуации. Патологические реакции можно разделить на кардиофобические, тревожно-депрессивные, ипохондрические, истерические и анозогнозические. При кардиофобической реакции больные испытывают постоянный страх "за сердце", боязнь повторных инфарктов, внезапной смерти от сердечного приступа. Страхи появляются или резко усиливаются при физическом напряжении, при выходе за пределы больницы или дома. Чем дальше от пункта, где больному, по его мнению, может быть оказана надлежащая медицинская помощь, тем сильнее страх. Появляется чрезмерная осторожность, даже при минимальной физической нагрузке. Депрессивная реакция характеризуется угнетенным, подавленным настроением, апатией, безнадежностью, пессимизмом, неверием в возможность благоприятного течения заболевания, тенденцией все видеть в мрачном свете. На вопросы больной отвечает односложно, тихим голосом. Мимика выражает печаль. Речь и движения замедлены. Больной не может удержать слез при разговоре на волнующие его темы о здоровье, семье, перспективах возвращения на работу. Наличие тревоги в психическом статусе характеризуют внутренняя напряженность, предчувствие надвигающейся беды, раздражительность, беспокойство, волнения, опасения за исход заболевания, тревога за благополучие семьи, страх перед инвалидностью, беспокойство за дела, оставленные на работе. Нарушается сон. Больной просит назначить ему успокаивающие средства, повторно задает вопросы о состоянии своего здоровья и прогнозе жизни, заболеваемости и трудоспособности, желая получить успокоительный ответ и заверения в том, что его жизни ничто не угрожает При ипохондрической реакции характерно неоправданное беспокойство за свое здоровье, множество жалоб на разнообразные неприятные ощущения и боли в области сердца и других частях тела, явная переоценка тяжести своего состояния, выраженное несоответствие между числом жалоб и незначительностью или отсутствием объективных соматических изменений, чрезмерная фиксация внимания на состоянии своего здоровья. Больной постоянно контролирует функции своего организма При истерической реакции больные эмоционально лабильны, эгоцентричны, демонстративны, стремятся привлечь к себе внимание окружающих, вызвать сочувствие. Мимика таких больных живая, движения выразительны, речь эмоционально насыщена. Наблюдаются вегетативные истероформные нарушения ("комок в горле" при волнении, приступы удушья, тахикардия). При анозогнозической реакции больные отрицают болезнь, игнорируют лечебные рекомендации, грубо нарушают режим. При этом выявлена тесная взаимосвязь между характером психических реакций на болезнь и преморбидной структурой личности. Так, лица, всегда отличавшиеся тревожностью, мнительностью, ригидностью, реагируют на инфаркт кардиофобической или ипохондрической реакцией. Лица, и до болезни склонные реагировать на жизненные трудности отчаянием, подавленным настроением, пессимистической оценкой ситуации, и на инфаркт миокарда отвечают депрессивной реакцией. У лиц с истероидными чертами характера в ответ на инфаркт миокарда чаще всего отмечается истерическая или анозогнозическая реакция. Кроме эмоционально-личностных изменений у больных ИБС наблюдается и снижение умственной работоспособности. В большинстве случаев обнаруживаются динамические нарушения познавательных процессов. Иногда больные отмечают, что уже не могут следить за темпом демонстрации фильмов, с большим трудом воспринимают быстрый темп речи. Такие больные для адекватной переработки нового материала нуждаются в условиях замедленного восприятия. Для больных с суженным объемом восприятия характерно то, что при выполнении элементарных заданий темп мало отличается от нормы. При усложнении заданий, где необходимо совмещать несколько признаков, темп резко замедляется и увеличивается количество ошибок. Вследствие невозможности быстро охватить весь комплекс условий, играющих роль в ситуации, приходится от одновременного восприятия переходить к замедленному последовательному. Практически у всех больных ИБС отмечается ослабление концентрации и удержания внимания, более или менее выраженные признаки затруднения распределения и переключения внимания с одного признака на другой. Часто выявляются признаки истощаемости психических процессов. Обычно больные жалуются на забывчивость, снижение памяти. Исследования показывают, что в основе этих жалоб также лежит сужение объема восприятия. Из-за суженного объема восприятия больные при заучивании 10 слов в первый раз успевают запомнить только несколько первых слов ряда. При повторении больные стараются фиксировать внимание на ранее пропущенных словах и забывают те, которые говорили в первый раз. Наращивание запоминаемого материала начинается с третьего - четвертого прослушивания. Продуктивность запоминания снижается за счет трудности охвата и фиксации многих элементов словесного ряда. Больные гипертонической болезнью становятся трудными в общении, особенно для членов своей семьи. Они легко вспыхивают по незначительному поводу, не терпят возражений, обижаются и плачут по пустякам, винят своих детей и близких, что те не понимают их состояния и недостаточно внимательны к ним. Нередко у таких больных отмечается пониженное настроение, подавленность, немотивированные тревожность и беспокойство. Они бояться пользоваться общественным транспортом, особенно метро. В отношении умственной работоспособности больные гипертонией отмечают у себя рассеянность, забывчивость, повышенную утомляемость. При выполнении мыслительных заданий ориентировка в новом материале затруднена. Это связано с тем, что больные часто не дослушивают до конца инструкции, действуют необдуманно, методом случайных проб и ошибок, минуя стадию предварительного анализа и поиска наиболее адекватного способа решения задания. Больные стараются как можно быстрее ответить на вопрос или выбрать нужное слово, часто ошибаются из-за своей поспешности, но после замечания быстро исправляются. Все это влечет за собой диффузное снижение качества умственной работоспособности Внимание у гипертоников неустойчивое, его концентрация ослаблена. Признаки истощаемости психических процессов, особенно внимания, выражены умеренно. Продуктивность запоминания может быть неравномерной, но в пределах нормы. Таким образом, у больных гипертонической болезнью I-II стадии выполнение единичных операций не страдает, но расстраивается динамика длительной деятельности - устойчивость внимания, выносливость к напряжению. Максимальная продуктивность обычно достигается в начальный период исследования. В дальнейшем работоспособность резко колеблется и, несмотря на жесткую скоростную направленность, общая продуктивность работы невелика. При выполнении операций, которые не требуют длительного интеллектуального напряжения, у лиц с гипертонической болезнью сохраняется работоспособность. Церебральный атеросклероз чаще всего возникает у пожилых людей, хотя может наблюдаться и в сравнительно молодом возрасте. Больные атеросклерозом часто жалуются на головные боли, шум в голове, повышенную утомляемость, слабость, нарушение сна. Они очень чувствительны к изменениям погоды, при резких колебаниях атмосферного давления у них усиливаются головные боли и общее недомогание. Такие больные с трудом засыпают, часто просыпаются среди ночи и больше не могут уснуть, утром встают вялыми, не испытывают чувства бодрости. Днем может возникать сонливость. Особенно беспокоит больных снижение памяти. Они жалуются, что не могут вспомнить нужное слово, иногда теряют нить беседы. Часто больные не способны запомнить, что должны сделать, и вынуждены все записывать в записную книжку. Забывают, куда положили ту или иную вещь, долго ищут ее, а впоследствии она может оказаться в совершенно неожиданном месте. Особенно заметно снижение памяти на текущие события, имена, даты, цифры и номера телефонов. События давних лет больные помнят гораздо лучше. Сердечнососудистый заболевание кардиологический медсестра Фон настроения обычно понижен, больные подавлены, тоскливы. Настроение еще больше ухудшается к вечеру или под влиянием даже незначительных психотравмирующих событий. При этом часто появляются ноющие или давящие боли в области сердца, усиливаются головная боль и ухудшается общее самочувствие. Пониженное настроение может сочетаться с чувством безнадежности и бесперспективности. Больные пессимистически относятся к своему будущему и прогнозу своего состояния. У больных церебральным атеросклерозом меняется характер. Могут появиться чрезмерные опасения за свое здоровье и за свою жизнь, мнительность, фиксация на своих ощущениях, переоценка имеющихся проявлений болезни. Больные становятся эмоционально неустойчивыми, раздражительными. Раздражительность иногда может доходить до гневливых вспышек по пустякам. Больные становятся эгоистичными, требовательными, нетерпеливыми, мнительными и крайне обидчивыми. Часто наблюдается снижение теплого отношения к родным, сдвиг интересов на самого себя, свой организм. Появляется желание побыть в тишине, одиночестве ("чтобы никто не приставал"). Окружающим людям, особенно близким становится трудно с ними ладить. Одной из характерных черт церебрального атеросклероза является слабодушие. Больные становятся слезливыми и сентиментальными. Они плачут и от радости, и от малейших огорчений, плачут, если смотрят мелодраму, легко умиляются. От слез они могут быстро перейти к улыбке и наоборот. Любое незначительное событие, ласковое или грубое слово, способны вызвать или радость, или слезы. По мере прогрессирования болезни у больных появляется благодушие, снижаются критические качества, ослабляется требовательность к себе. Больные атеросклерозом становятся рассеянными, медлительными. Им приходится тратить много времени не различного рода поиски (лекарств, документов и др.), повторять то, что было уже сделано. Больные вынуждены избегать спешки, использовать прочно зафиксированные стереотипы Они с трудом переключаются с одного вида деятельности на другой, от любой умственной работы быстро устают. Мышление больных теряет прежнюю гибкость и подвижность. Речь больных становится чрезмерно обстоятельной. Больные многословны, в беседе или пересказе какого-то события перечисляют мелкие, несущественные детали, застревают на этих деталях, не могут отделить главное от второстепенного. Начав одну тему, они не могут переключиться на другую. При выявлении признаков истощаемости психических процессов и нарушений динамики длительных действий рекомендуются облегченные условия труда, неполный рабочий день, возможность произвольного чередования труда и отдыха, предоставление дополнительных перерывов в работе. При суженном объеме восприятия рекомендуется работа, не требующая быстрой ориентировки в новых условиях, большой психической маневренности, широкого охвата ситуации и быстрого переключения внимания с одного признака на другой. При структурных нарушениях познавательных процессов рекомендуется деятельность, состоящая в многократном выполнении одних и тех же стандартных операций, где требования к интеллектуальной ориентировке минимальны и приспособление к труду возможно при снижении интеллекта. Не может быть рекомендовано обучение новой профессии, требующее смены рабочего стереотипа и приобретения новых знаний, умений, навыков. Для того чтобы минимизировать возникновение негативных изменений в эмоционально-личностной сфере больных, целесообразно проводить психо-коррекционную работу, направленную на формирование адекватного отношения к болезни. Учитывая повышенную тревожность сердечнососудистых больных и фиксацию на соматических ощущениях, рекомендуются занятия групповой психотерапией и освоение приемов аутогенной тренировки.
4 Лечение сердечнососудистых заболеваний
Лечение неотложных кардиологических состояний - тоже далеко не простая задача, поскольку они развиваются внезапно, могут протекать тяжело и непосредственно угрожать жизни больного. В подавляющем большинстве случаев ургентные состояния возникают вне кардиологических лечебных учреждениях, поэтому оказать экстренную помощь при них приходится врачам практически всех лечебных специальностей. При наличии любого подозрения на наличие сердечнососудистого заболевания необходимо срочно и безотлагательно обратиться к врачу. Многие заболевания такого рода обладают свойством быстрого развития, что делает крайне важным в таких случаях временной фактор. Эффективное лечение сильно зависит от времени обращения за квалифицированной медицинской помощью. В связи с тем, что спектр сердечнососудистых заболеваний является очень широким, то правильно и своевременно поставить диагноз, подобрав при этом адекватное лечение, способен только опытный кардиолог.
5 Профилактика сердечнососудистых заболеваний
Основу неотложной кардиологии должна составлять активная профилактиканеотложных кардиологических состояний. Можно выделить три направления предупреждения неотложных кардиологических состояний: Первичная профилактика сердечнососудистых заболеваний; Вторичная профилактика при имеющихся сердечнососудистых заболеваниях; Неотложная профилактика при обострении течения сердечнососудистых заболеваний. Первичная профилактика является самым эффективным направлением предупреждения заболеваний и включает борьбу с факторами риска, здоровый образ жизни. Основополагающее значение этого направления, как правило, недооценивают не только пациенты, но и врачи. Не останавливаясь на сложностях, связанных с проведением превентивных мероприятий, заметим, что при наличии факторов риска от первичной профилактики сердечнососудистых заболеваний отказываться недопустимо. Вторичная профилактика неотложных кардиологических состояний заключается в своевременном выявлении и полноценном лечении уже развившихся сердечнососудистых заболеваний. Значение адекватной терапии для предупреждения тяжелых сердечнососудистых осложнений, например при артериальной гипертензии, не вызывает сомнения. Однако даже в Москве эффективную терапию при гипертонической болезни получают лишь 12% пациентов Неотложная профилактика включает в себя экстренные меры по предупреждению осложнений острого сердечнососудистого заболевания. Если попытаться оценить, насколько адекватно используется этот последний профилактический шанс, то результаты также окажутся неудовлетворительными. Типичный пример - профилактика фибрилляции желудочков при остром инфаркте миокарда. Традиционно с этой целью используют лидокаин, однако в одних случаях лидокаин профилактически практически не применяют, в других - недифференцированное назначают всем пациентам, в третьих - используют неадекватные дозы и интервалы между инъекциями препарата. Совершенно очевидно, что все имеющиеся возможности предупреждения неотложных кардиологических состояний используются недостаточно. Кроме того, в последнее время происходит переоценка их эффективности и безопасности и разрабатываются новые профилактические мероприятия Прежде всего, заболевания сердечнососудистой системы возникают на основе нервно-психических напряжений. Следовательно, снижение их количества и интенсивности является мощнейшим профилактическим средством против всех сердечнососудистых заболеваний. Как мы уже говорили, необходимой составной частью профилактики сердечнососудистых заболеваний является физически активный образ: это занятия спортом, длительные прогулки на свежем воздухе, плаванье, туристические походы, то есть любая физическая деятельность, которая доставляет человеку удовольствие. Хорошо привить себе привычку к закаливающим процедурам: это может быть контрастный душ, обливание холодной водой, хождение босиком по снегу, посещение бани или сауны - выбор огромный, и каждый может найти то, что ему больше по душе. Все эти мероприятия укрепляют стенки сосудов и тем самым предупреждают многие серьезные заболевания. Отдых тоже должен быть полноценным. Нормальная продолжительность сна должна составлять 8-10 часов в сутки, причем лучше, когда есть возможность отдохнуть и в течение дня. Разумеется, нельзя обойти стороной такую важную часть нашей жизни, как питание. Доказано, что обилие в нашем рационе жирной, острой, соленой пищи, не только вызывает ожирение, но и плохо влияет на эластичность сосудов, а это нарушает кровоток. Особенно остро стоит вопрос с солью при гипертензии. В этом случае исключение из рациона поваренной соли является мерой первой необходимости. Дело в том, что избыток соли в организме мешает почкам справляться с выведением из него жидкости, и тем самым создает лишнюю нагрузку на сосуды и сердце Итак, физическая активность, психологический настрой на доброжелательное отношение к себе и миру, правильное питание, отказ от вредных привычек и регулярные профилактические осмотры у кардиолога - вот тот минимум, который необходим для того, чтобы быть уверенными в том, что сердечнососудистые заболевания обойдут вас стороной. Будем надеяться на то, что стремительно завоевывающая мир мода на здоровый образ жизни поможет избавить XXI век от названия «эпоха сердечнососудистых заболеваний».
6 Организация помощи кардиологическим пациентам
Неотложная кардиологическая помощь - комплекс экстренных мероприятий, включающий диагностику, лечение и предупреждение острых нарушений кровообращения при сердечнососудистых заболеваниях. Потеря времени при оказании неотложной кардиологической помощи может оказаться непоправимой. В ряде случаев неотложная кардиологическая помощь включает временное замещение жизненно важных функций организма и носит синдромный характер. Основа же неотложной кардиологической помощи - активная профилактика состояний, требующих проведения реанимации и интенсивной терапии, поэтому при ее оказании необходим традиционный клинический подход. Экстренность, объем и содержание лечебных мероприятий при неотложных состояниях в кардиологии должны определяться с учетом их причины, механизма, тяжести состояния больного и опасности возможных осложнений. Факторы, оказывающие отрицательное влияние на результаты неотложной кардиологической помощи: Внезапное начало, обуславливающее развитие большинства неотложных кардиологических состояний на до госпитальном этапе. Резко выраженная зависимость непосредственных и отдаленных результатов лечения от сроков оказания помощи. В подавляющем большинстве случаев неотложные лечебные мероприятия у больных с заболеваниями сердечнососудистой системы осуществляются вне специализированных подразделений,и как правило, не специалистами кардиологами. Поэтому улучшение непосредственных и отдаленных результатов оказание неотложной кардиологической помощи невозможно без использования лечебного потенциала всех медицинских учреждений до госпитального этапа, для чего предложены соответствующие стандарты. Стандарты неотложной кардиологической помощи - это перечень минимально достаточных диагностических и лечебных мероприятий соответствующего уровня в типичных клинических ситуациях. Для оказания неотложной медицинской помощи соответствующего уровня каждое лечебное учреждение должно иметь необходимый минимум лечебно-диагностического оборудования и лекарственных средств, а также персонал соответствующей квалификации. Уровни оказания неотложной кардиологической помощи В настоящее время условно можно выделить пять основных уровней оказания неотложной кардиологической помощи: Самопомощь, доступная больному в рамках индивидуальной программы, составленной лечащим врачом. Помощь, которую могут оказать врачи амбулаторно-поликлинических учреждений не терапевтического профиля (специализированные диспансеры, консультации и пр.). Помощь, которую могут оказать врачи а амбулаторно-поликлинических учреждениях терапевтического профиля, многопрофильных поликлиниках, офисе врача общей практике. Помощь, доступная врачам линейных бригад скорой помощи; несколько выше возможности у врачей приемных отделений (дежурных врачей) стационаров. Помощь, которую могут оказать врачи специализированных бригад скорой помощи; несколько выше возможности оказания первой помощи у врачей отделений (палат, блоков) интенсивной терапии. Глава 2. Роль медсестры в профилактике сердечнососудистых заболеваниях
1 Психологические особенности пациентов и отношение их к качеству их жизни
Далее задаваемые вопросы касались преимущественно качества жизни пациентов и их эмоциональной сферы. Проанализировав ответы на данные вопросы, были построены диаграммы и сделаны соответствующие выводы. На вопрос « Удовлетворены ли Вы своим здоровьем?», основная масса пациентов ответили «нет» - 36 человек из числа опрашиваемых. Беспокоятся, в той или иной степени, по поводу физических болей в сердце и дискомфорта так же большинство респондентов и только 3 человека (6%) - не беспокоятся по этому поводу Большое значение в психологической адаптации к своему заболеванию имеет поддержка со стороны родственников и близких людей. Большое значение для большинства респондентов имеет выполнение повседневной деятельности. На вопрос « Насколько важно для Вас выполнение повседневной деятельности?» были получены следующие результаты: ответ «важно» дали 56% опрошенных и 28% «очень важно», т.е. этот момент также имеет большое значение в психологической адаптации пациентов к своему заболеванию. Следующий показатель, который был выяснен при анкетировании - это могут ли пациенты работать. На этот вопрос анкеты были получены следующие результаты: «да» ответили 12 человек (24%), «в основном могу» - 9 человек (18%), остальные или не могут, или когда как. На вопрос «Как хорошо Вы способны передвигаться?» были получены следующие ответы: « предельно хорошо» - 20%, «относительно хорошо» - 22%, «средне» -40% опрошенных. Подводя итог данному блоку вопросов можно сделать вывод, что психологическая эмоциональная сфера и качество жизни пациентов с сердечнососудистыми заболеваниями, а следовательно, и само течение и исход заболевания зависит от того, насколько сильно пациент ощущает поддержку близких ему людей, может передвигаться, выполнять повседневную работу и даже работать. сердечный кардиологический терапия
Глава 3. Результаты и методы исследования и их обсуждение
1 Методы исследования сердечнососудистых заболеваний
а) Электрокардиография (ЭКГ). Метод графической регистрации электрических явлений, возникающих в сердце. Метод позволяет оценить важнейшие функции сердца: автоматизм, возбудимость, сократимость, проводимость. Как известно, сокращению сердца предшествует его возбуждение, во время которого меняются физико-химические свойства клеточных мембран, изменяется ионный состав межклеточной и внутриклеточной жидкости, что сопровождается появлением электрического тока. С помощью аппаратов электрокардиографов биотоки сердца можно зарегистрировать в виде кривой - электрокардиограммы (ЭКГ). б) Динамическое (холтеровское) мониторирование электрокардиограммы. Основной особенностью холтеровскогомониторирования по сравнению со стандартной ЭКГ является увеличение продолжительности регистрации ЭКГ, проводимой круглосуточно (в том числе во время ночного сна и при выполнении привычных нагрузок). Высокая чувствительность, специфичность, достаточная простота и экономическая доступность делают метод амбулаторного мониторирования ЭКГ необходимым этапом обследования пациентов с заболеваниями сердечнососудистой системы. Суточноемониторирование артериального давления. Длительноемониторирование артериального давления может быть инвазивным (прямые измерения) и не инвазивным. Последний метод благодаря простоте и безопасности получил широкое распространение в клинической практике под названием амбулаторное (суточное) мониторирование АД, так как обычно измерения проводят в течение 24 часов. в) Эхокардиография. Эхокардиография (Эхо КГ) - метод визуализации сердца с помощью ультразвуковых волн и оценки состояния внутрисердечного кровотока. В основе эхокардиографии лежат те же физические закономерности, что и в работе ультразвуковых приборов для исследования других внутренних органов С помощью ультразвукового датчика получают ряд стандартных сечений сердца, в которых лучше визуализируются те или иные структуры. Обязательным компонентом эхо кардиографического исследования сердца является определение свойств внутрисердечных потоков, основанное на эффекте Доплера. Современные эхокардиографы позволяют применять взаимодополняющие методики постоянно волнового, импульсного и цветного допплеровского сканирования. Данные методики различаются по чувствительности к величине скорости кровотока и возможности отграничения области исследования внутрисердечных потоков. В последнее время получили распространение эхо кардиографические методики тканевой допплерографии, позволяющей проводить фазовый анализ движения стенок миокарда, а также денситометрии миокарда - количественного определения акустической плотности в различных участках сердечной мышцы. г) Допплерография. Допплерография сосудов головного мозга заняла важное место в ангио неврологии за последние два десятилетия. Большую роль в этом сыграло появление транс краниальной допплерографии (ТКД) - исследования сосудов мозга через кости черепа. По сравнению с другими методами исследования мозгового кровотока (ангиография, радионуклидные методы, реоэнцефалография, магнитно-резонансная ангиография) метод допплерографии имеет ряд преимуществ: неинвазивность, отсутствие радиационной нагрузки, отсутствие искажений со стороны экстракраниального кровотока, низкая стоимость исследования, возможность многократного повторения для наблюдения за динамикой состояния больного. Доплер графические показатели исследуются в реальном масштабе времени. Это дает возможность проведения функциональных проб, с помощью которых оценивается состояние механизмов регуляции мозгового кровотока. Объективизация состоянияцеребральной гемодинамики имеет не только диагностическое и прогностическое значение, но также дает важную информацию для выбора адекватной терапии.
2 Обсуждение результатов исследований по отношение к своему заболеванию пациентовкардиологического отделения
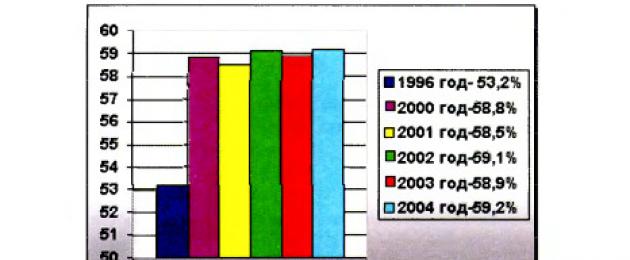
В кардиологическом отделении клиники БГМУ проводится лечение и обследование больных с ишемической болезнью сердца, инфекционным эндокардитом, пороками сердца, гипертонической болезнью, аритмиями и т.д. Обследование включает лабораторные методы исследовафункциональные методики (ЭКГ, холтеровскоемониторирование, суточное ЭКГ, сцинтиграфия миокарда, велоэргометрия, ЭХО-кардиография, тредмил, и др.) и собственно осмотр врача-кардиолога (сбор анамнеза и объективный осмотр). На отделении имеется палата интенсивной терапии, два процедурных кабинета, два поста, а так же учебные классы Клиники БГМУ и Башкирского медицинского колледжа. На основании данных о медико-демографическом составе пациентов кардиологического отделения стационара за 2013 год можно сделать вывод, что почти 2/3 из них (62,3%) составили женщины и 1/3 из них (37,7%) - мужчины
Гендерный анализ На отделении было проведено исследование путем анкетирования пациентов, после чего анкеты были подсчитаны и проанализированы. Группа исследуемых составила 50 человек, из которых 20человек (40%) составили мужчины, а 30 (60%) - женщины.
Возраст опрашиваемых составил от 34 до 83 лет: до 44 лет - 2 человека (4%) 59 лет - 13 человек (26%) 74 года - 27 человек (54%) 89 лет - 8 человек (16%) Процентное соотношение поступивших больных по возрасту
Среднее - 8 человек (16%) Среднее специальное - 24 человека (48%) Высшее - 18 человек (36%) Уровень образования пациентов
Семейное положение пациентов распределилось следующим образом: все опрашиваемые мужчины (100%) - женаты, а вот женщины только 13 человек (43,3%) замужем, остальные 17 человек (56,7%) - одинокие (разведены, вдовы и т.д.) На этом вводная ознакомительная часть анкеты закончена. В результате ее анализа был выяснен половозрастной состав респондентов, их образование и семейное положение, что немало важно сказывается на их психологическом восприятии своего заболевания, отношение к сложившейся ситуации и дальнейший прогноз течения заболевания и его профилактика. Следующий блок вопросов в анкете был направлен на выяснение наличия у респондентов вредных привычек (факторов риска) и отношения к своему здоровью. Табакокурение На вопрос о табакокурении, большинство человек (40 из 50 опрошенных) ответили « нет», что является хорошим показателем в снижении риска развития ССЗ, но т.к. респонденты находятся в стационаре с уже каким-то диагнозом, то причиной возникновения их заболеваний могут быть другие факторы риска. Употребление алкоголя На вопрос об употреблении алкоголя большинство респондентов ответили, что употребляют алкоголь и составило это 70% (35 человек из числа опрошенных), но более подробный опрос: «как часто?» и « в каком количестве?», выяснил, что основная масса опрошенных употребляют алкоголь редко - 1раз в месяц или по большим праздникам. На основании этого можно сделать вывод, что и этот фактор риска для этой группы респондентов, не является причиной развития их заболевания, и не будет усугублять течение их заболеваний в дальнейшем. Соблюдают принципы здорового питания А вот соблюдают принципы здорового питания гораздо меньшее число опрашиваемых. Следовательно, большая часть респондентов не придает этому факту должного внимания, и не понимает важности соблюдения диеты для своего здоровья. Частота посещений лечащего врача
Следующая группа вопросов направлена на выяснение посещаемости пациентов участкового врача, а также находятся ли они на диспансерном наблюдении. На вопрос «Как часто посещаете лечащего врача?» были получены следующие результаты: 1 раз в год посещают врача 10% респондентов, 2 раза в год - 16%, а основная масса (74%) - посещают врача по ухудшению состояния. Результаты анкетирования не отличаются от многих других результатов сердечнососудистыми заболеваниями не наблюдаются регулярно у врача, и обращаются только, при ухудшении самочувствия. Пациентам, имеющим заболевания ССС, требуются регулярные наблюдения у врача-специалиста. А они халатно относятся к своему здоровью. Ведь, если наблюдение будет регулярным, то врач сможет предупредить очередной приступ, контролировать течение заболевания, предотвратить возможные осложнения и тем самым уменьшить риск частых и повторных госпитализаций. На вопрос о диспансерном наблюдении у врача кардиолога в поликлинике, были получены следующие результаты: 23человека (46%) - состоят, а 27 человек (54%) - не состоят.
Выполнение назначений врача Назначения врача регулярно выполняют 64% респондентов, таких чтобы совсем не выполняли назначений нет среди опрошенных, а 36% - принимают лекарства по ухудшению состояния. Регулярность измерения АД Измерять давление необходимо регулярно, особенно людям страдающим сердечно-сосудистыми заболеваниями. Поэтому далее были заданы вопросы о наличии у них аппаратов для измерения АД, а так же регулярности выполнения этой процедуры. Среди опрошенных пациентов только у 6-ти человек не оказалась аппарата для измерения давления, т. е. основная масса (88%) имеет аппарат в личном домашнем пользовании. Цифры нормального АД знают так же подавляющее большинство- 45 человек (90%). Итак, измеряют АД: 1 раз в день-7 человек, 2 раза в день-20 человек, по ухудшению самочувствия - 23 человек. Следовательно, давление опрашиваемые измеряют не регулярно, а большинство - лишь при ухудшении самочувствия, что, конечно, не допустимо для пациентов с сердечнососудистой патологией. Так как повышенное артериальное давление является одним из факторов риска в возникновении таких острых состояний, как инфаркт миокарда и инсульт, которые могут стать причиной преждевременной и внезапной смерти. Отсюда напрашивается вопрос, почему же люди так халатно относятся к своему здоровью? То ли это дефицит знаний об имеющейся проблеме или недоверие к врачам, или же люди как страусы «прячут голову в песок», пытаясь спрятаться от своего заболевания? Завершая этот блок вопросов можно сделать вывод, что у пациентов имеется большой дефицит знаний относительно здорового образа жизни, четких выполнений назначений лечащего врача и халатное отношение к своему здоровью в целом.
Заключение
Заболевания сердечно - сосудистой системы являются чрезвычайно актуальной проблемой здравоохранения и инвалидизируя лиц трудоспособного возраста, которая в России усугубляется высокими показателями смертности от заболеваний данной этиологии. Комплексный подход к рассмотрению вопроса лечения, первичной, вторичной и неотложной профилактики осложнений у пациентов, находящихся на лечении в кардиологическом отделении стационара, диктует необходимость рассматривать его в динамической системе с обратной связью. Роль медсестры во время пребывания пациента в стационаре заключается в умении правильно построить отношения с определенным пациентом, в зависимости от его личностных качеств и состояния здоровья, правильно и своевременно оценить изменения состояния больного и совместно с врачом провести адекватное лечение и неотложные мероприятия по профилактики осложнений. Дать рекомендации пациентам и их родственникам о целесообразности четких выполнений назначений врача и профилактических мероприятий дальнейшего развития сердечно - сосудистых заболеваний и их осложнений. Изучая показатели психологического состояния пациентов, их отношения к своему здоровью и созданию школ здоровья, а также отношение медперсонала к профилактике ССЗ, можно сделать вывод, что школы здоровья для пациентов являются полезным, эффективным мероприятием по оздоровлению населения, предупреждению дальнейших осложнений и как следствие, снижение смертности. Также профилактика (создание школ здоровья) экономически выгодна, т.к. затраты на ее организацию и зарплату медперсоналу гораздо меньше, чем долгосрочное лечение, пребывание пациентов в стационаре, оплата больничных листов и выполнение сложных и дорогостоящих исследований и операций. Выводы
В данной дипломной работе была рассмотрена роль медицинской сестры в профилактике сердечнососудистых заболеваний и необходимости создания школы здоровья для пациентов с сердечнососудистыми заболеваниями. Создание школы здоровья при поликлиниках становится актуальным, так как с каждым годом увеличивается число пациентов с заболеваниями ССС, отсутствует осведомленность пациентов о методах профилактики сердечнососудистых заболеваний, о факторах риска, принципах правильного питания и здорового образа жизни. Психологическое состояние пациентов с ССЗ зависит во многом от того на сколько сильно они ощущают поддержку близких им людей, могут ли они передвигаться и выполнять повседневную работу, а для людей молодого и среднего возраста - необходимость работать. Отношение пациентов к созданию школ здоровья оказалось почти единогласным, 90% из числа опрошенных ответили, что хотят, чтобы эта школа была бы у них при поликлинике. Посещали бы ее регулярно только 42% из числа опрошенных, и 42% - посещали, но какие-то определенные, интересующие их темы. Показатели отношения медсестер к созданию школ здоровья также оказались очень высокими, 88% респондентов считают нужным создание школ. Хотели бы участвовать в работе школ 50% опрошенных, что является неплохим показателем в отношении медсестер к своему делу и профилактике сердечно - сосудистых заболеваний в целом. По результатам, изложенным в данной работе можно с уверенностью сказать, что пациент, находящийся под наблюдением медицинских работников, будет более серьезно относиться к своему здоровью и стараться четко и своевременно выполнять рекомендации врачей и при создании школ здоровья, будет применять меры по профилактике сердечно - сосудистых заболеваний Предложения
«Для медсестер, принимающих участие в профилактике сердечнососудистых заболеваний.» Необходима более углубленная подготовка медсестер, сочетающая знание клинических особенностей, психологического состояния пациентов, по адаптации пациентов с их заболеваниями и профилактических мероприятий при сердечнососудистых заболеваниях. Создание школ для пациентов с сердечно - сосудистыми заболеваниями на отделении и при районных поликлиниках. Организацию занятий в школе здоровья поручить выпускнику ФВСО. Задачи для пациентов посещающих школу здоровья: Обучение адекватному отношению к своему заболеванию. Обучение навыкам помощи и самопомощи. Получение информированности о сердечнососудистых заболеваниях, методах исследования и современных методах лечения. Ориентирование на здоровый образ жизни
Список литературы
Однотомные издания Руксин В.В. Неотложная кардиология. - СПб: Невский диалект, 1999. - 471 стр. Гасилин В.С., Куликова Н.М. Поликлинический этап реабилитации больных инфарктом миокарда.- М.: Медицина, 1984.- 174 стр. Ильинский Б.В. - ИБС и наследственность. - Л.: Медицина, 1985. - 176 стр. Справочник медицинской сестры по уходу. - М., 1990. Лычев В.Г., Карманов В.К. Сестринское дело в терапии. С курсом первичной медицинской помощи: Учеб.пособие. - М.: ФОРУМ: ИНФРА-М. - 2007. - 544 стр. Степанов В.В. Организация работы лечебно-профилактического учреждения / Под общ. ред. д-ра мед. наук, акад. РАМН В.И. Стародубова. - М: МЦФЭР. - 2006. - 464 стр. Туркина Н.В. Общий уход за больными: (учеб.для мед. вузов)/ Н.В. Туркина, А.Б. Филенко.- М.: КМК. - 2007. - 550 cтр. Кардиология в вопросах и ответах / Под редакцией профессора Ю. Р. Ковалева. - СПб: ООО «Издательство ФОЛИАНТ», 2002. - 456 стр. Социальная гигиена (медицина) и организация здравоохранения: Учебное руководство/ Ю.П. Лисицын, Н.В. Полунина, К.А. Отдельнова и др. Под ред. Ю.П. Лисицына. - М.: 1999. - 387 стр. Иньков А.Н. ИБС. - Ростов н/д: Феникс, 2000. - 96 стр Бубнов В.Г. Основы медицинских знаний: учеб.пособие для высшей школы / В.Г. Бубнов - М.:АСТ: Астрель, 2005. - 256 стр. Гребнев А.Л., Шейгиулин А.Л. Основы общего ухода за больными. - М., Медицина, 2002. Никитин А.В., Переверзев Б.М., Гусманов В.А. Основы диагностики заболеваний внутренних органов, Учеб. пособие. - Воронеж: Изд-во Воронежского гос. ун-та, 1999. Гусев Л.И., Барскова Т.Ю. Квантовая терапия в кардиологии и ангиологии / Методическое пособие для врачей - М.: ЗАО «МИЛТА-ПКП ГИТ», 2006 Рубинштейн С.Л. Основы общей психологии, СПб., Питер 2001. Асмолов А.Г. Психология личности. М., 1990. Артюнина Г.П. Основы медицинских знаний: учеб.пособе для студентов педагогических вузов./ Г.П. Артюнина. - М.: Академический проект, 2009. - 766 стр. Булич Э.Г., Муравов И.В. Здоровье человека.- Олимпийская литература, 2003.- 12 - 14 стр. Энциклопедический справочник медицинской сестры, фельдшера, акушерки. - М., 1998. Многотомные издания Сестринское дело. Административно-управленческие дисциплины: Учеб. пособие / Под ред. Г.П. Котельникова. 2-е изд., перераб. - Ростов н/Д: Феникс, 2006. - 666 стр. Внутренние Болезни: Учебник: в 2 т. / Под ред. А. И Мартынова, Н.А. Мухина, В.С. Моисеева, А.С. Галявича (отв. Ред.). - М.: ГЭОТАР-МЕД, 2004. - Т. 1. - 600 стр. Электронные ресурсы Оганов Р.Г. Профилактика ССЗ в работе врача общей практики. - 2005 Приложение 1
Сводный отчет по пролеченным пациентам
Таблица 1 Терапевтическое отделение №2 за 2013 год Выбило 1773Взрослые 1771Пенсионеры 1064Проживающие в Уфе1443Проживающие в Башкортостане - город42Проживающие в Башкортостане - село254Россия - инотерриториальные34Мужчины 774Женщины999Выздоровление 187Улучшение1493Без перемен75Ухудшение2Смерть 16Экстренно поступившие988Планово поступившие785Койко- дни21857Койко - дни экстренно пост - х12359Койко - днипланово пост - х9498Сельские254Койко - дни сельских3181Переведены10ОМС926СМП840Платные услуги0ДМС4Бюджет2ВМП0 Приложение 2
Приложение 3 Приложение 4
Приложение 5
Приложение 6
Учебная сестринская история болезни больного
Паспортная часть
Фамилия, имя, отчество Пол: мужской Возраст: 66 полных лет Постоянное место жительства: РБ город Уфа, район Октябрьский, улица Комсомольская дом 28/1 квартира 78 Место работы (учебы), профессия, должность: Башнефть Сервис, инвалид 3 группы, инженер Дата поступления: 14.01.2014г. 21:20 Дата начала курации:21.01.2014 Врачебный диагноз: Комбинированный митрально-аортальный порок сердца.
Жалобы
(В этот раздел заносятся жалобы больного, предъявленные им в день курации (осмотра) и проводится их детальная характеристика). Варианты вопросов: На что жалуется больной? Точная локализация и иррадиация болезненных явлений. Время появления (днем, ночью). Факторы, вызывающие болезненные ощущения (физическое или психическое напряжение, прием пищи и т.д.). Характер болезненного явления (сжимающий, колющий, жгучий, пекущий, постоянный или приступообразный); его интенсивность и продолжительность. Чем купируются болезненные явления? Жалобы больного на момент обследования: Ухудшения состояния с утра, одышка при физической нагрузки, слабость, ноющие боли в области сердца, ощущения нехватки воздуха. Жалобы больного при поступлении: Пульс 68 уд/мин, ритмичный, артериальное давление 150/90, патологические шумы- диетологических. Жалуется на общую слабость, одышка в ходьбе, покашливание, колючие боли в левой половины грудной клетки но вдохе.
История настоящего заболевания(anamnesismorbi)
(В этом разделе подробно описывается возникновение, течение и развитие настоящего заболевания от первых его проявлений до момента обследования) Варианты вопросов: Сколько времени считает себя больным? Где и при каких обстоятельствах заболел впервые? Факторы, способствующие началу заболевания. С каких признаков началось заболевание? Результаты проводившихся исследований. Подробное описание настоящего обострения заболевания, заставившего пациента обратиться к врачу. Болеет всю жизнь. Врожденный сочетанный митрально-аортальный порок сердца. Принимает Эгилок 50 мг 1-2 раза в день. Ухудшение отмечает около недели при физической нагрузке.
4. История жизни (anamnesisvitae)
Год и место рождения 06.1947г.с. Байгулово Уфимского района РБ. Родился первым по счету. Вырос хорошей, благополучной семьи. Образование: В 1970 году закончил УГНТУ в г.Уфа Семейно-половой анамнез: Вступил брак в 25 лет. В настоящее время проживает с женой. Воспитали 3-ое детей. Трудовой анамнез: года начал работу в нефтяной компании. 8 часовой рабочий день,5 дневная рабочая неделя. Бытовой анамнез: Пациент проживает в 3-х квартире. Площадь квартиры около 60 кв.м. В данной квартире проживают больной, его жена и младшая дочь. Питание: питается очень хорошо, регулярно в 3 раза в день. Вредные привычки: Больной курит. В день выкуривает пол пачки, а алкоголь не употребляет, употреблял в молодости по праздникам. Перенесенные заболевания: Ревматизм, аортальный порок с преобладанием не достаточности, распространенный остеохондроз, гипертоническая болезнь, язвенная болезнь 12-п кишки. Гепатит, туберкулез, сахарный диабет - отрицательно.
Аллергологический анамнез
Не отягощен. Наследственность: У мамы был полиартрит. 5. Состояние при поступлении на день курации.
Примечание: при наличии или отсутствии у пациента той или иной проблемы отметить ее «ДА» или «НЕТ» Дыхание Имеются ли проблемы с органами дыхания Одышка - да (какая)_ при малейшей физической нагрузке Число дыханий - 18 в минуту. Пульс: регулярный 68 ударов в минуту, регулярный, нерегулярный; А/Д 150/90 мм рт. ст. Цвет/теплота/чувствительность конечностей: Замечания: функции сохранены Является ли курильщиком-да (сколько выкуривает в день) - пол пачки Кашель - да (какой)-сухой Требуется ли кислород -нет Требуется ли специальное положение в постели-да (какое) - постельный режим 2. Питание и питье Хороший аппетит -да Замечания: Нужно ли обращение к диетологу-да Замечания: Требуется ли специальный совет по поводу диеты - да Замечания: Является ли диабетиком-нет Если да, то как регулируется заболевание: диета, инсулин, прием сахар снижающих таблеток Замечания: Пьет жидкости достаточно-да (количество выпиваемой жидкости) - 2 литра Ограничение жидкости - нет Замечания: Пьет много жидкости -нет Замечания: Водный баланс - 2 литра /1,8 литра (количество выпитой жидкости / выделенной жидкости) Употребление алкоголя-нет (как часто и количество) Имеются ли зубы -да Верх ___3__, низ ____5____, полностью____8___ Замечания: Имеются ли съемные зубные протезы-да Верх ___12___, низ ____10___, полностью__22____ Замечания: 3. Физиологические отправления Функционирование мочевого пузыря (частота, ночное время) - самостоятельно, безболезненно Функционирование кишечника (регулярность)-да Используются легкие слабительные средства-нет Замечания: Искусственное отверстие (колостома, цистостома) - нет Замечания (указать какие используются устройства) Постоянный катетер-нет Замечания: Недержание мочи -нет Замечания: Недержание кала - нет Замечания: (просим вас дать комментарии по любому случаю отступления от обычных условий) Двигательная активность Зависимость полностью, частично, независим-независим Замечания: Применяются ли приспособления при ходьбе - нет Замечания: Существуют ли сложности при ходьбе - нет Замечания: одышка при ходьбе Как далеко может ходить по отделению - сам ходит Замечания: Передвижение - без посторонней помощи Замечания: Ходьба пешком - без посторонней помощи Замечания: 5. Сон, отдых Обычная картина сна (часы, время, снотворное, алкоголь) - спит в кровати Число подушек - 2 Нуждается в отдыхе в кровати - нет Трудности: одышка при ходьбе Замечания: 6. Способность одеваться, раздеваться, выбрать одежду, личная гигиена Способен одеваться и раздеваться самостоятельно - да Замечания: Имеются ли трудности при раздевании - нет при одевании - нет Замечания: Зависимость при одевании и раздевании-нет Замечания: Пользуется ли помощью - нет Замечания (какая помощь необходима) Имеет ли выбор одежды - да Замечания: Заботиться ли о своей внешности - да Замечания: Способность выполнять самостоятельно мытье всего тела - да принятие ванны - да ухаживание за полостью рта - да Гигиена рта (состояние рта) - язык влажный, чистый Состояние кожи (язвы, сухость) - бледно-розовой окраски Произвести оценку риска развития пролежней Замечания: Имеется ли давление на костные выступы Замечания: 7. Способность поддерживать нормальную температуру тела Температура тела - 36,6 ° С Замечания: 8. Способность поддерживать безопасную окружающую среду Может ли поддерживать самостоятельно свою безопасность - да Замечания: Имеются ли какие-нибудь двигательные или сенсорные отклонения (недостатки) - нет Замечания: Имеются ли какие-либо трудности в понимании - нет Замечания: Ориентирован ли во времени и пространстве-да Замечания: При необходимости проведите оценку риска падения Замечания: 9. Потребность трудиться и отдыхать Трудоспособность сохранена-да Замечания: Есть ли потребность в работе Замечания: Приносит ли работа удовлетворение - да Замечания: Увлечения - чтение Замечания: Предпочтительный вид отдыха - в саду, на даче, на природе Замечания: Есть ли возможность отдыхать - да Замечания: Есть ли возможность реализовать свои увлечения - да Замечания: 10. Разговорный язык Разговорный язык - русский Замечания: Имеются ли какие-либо трудности при общении - нет Замечания: Имеются ли какие-либо трудности со слухом - нет Замечания: Нужен ли слуховой аппарат - нет На какое ухо Замечания: Есть ли какие-либо нарушения зрения - да Замечания: Контактные линзы - нет Замечания: во время чтения Имеются ли какие-либо другие отклонения от нормы - нет Замечания: 7. Классификация проблем Настоящие - одышка при физической нагрузке, слабость, ноющие боли в области сердца, ощущение нехватки воздуха, колючие боли в левой половине грудной клетке на вдохе, покашливание. Приоритетные - ноющие боли в области сердца, колючие боли в левой половине грудной клетке на вдохе Потенциальные-
Сестринская динамическая оценка пациента
Таблица 1 №Дата и номер дня в стационаре Наименование параметра123456721.0122.0123.0124.0125.0127.0128.011Сознание (ясное, спутанное, отсутствует)ясноеясноеясноеясноеясноеясноеясное2Сон: нормальный, нарушенныйнорм.норм.норм.норм.норм.норм.норм.3Температура Т0С36.636.636.436.636.636.636.54Кожные покровы (без изменений, дефекты, гиперемия, желтушность)чист.чист.чист.чист.чист.чист.чист.5Дыхание, число дыхательных движений в минуту181920201818196Кашель: отсутствует, слабый, сильный.слаб.слаб.слаб.слаб.отсут.отсут.отсут.7Мокрота безБезбезбезбезбезбез8ОдышкадаДадане зна.не зна.нетнет9Пульс (уд/мин)7070807070707010Артериальное давление130/80130/80140/70140/70160/80130/80130/8011Для диабетиков: уровень сахара в крови-------12Ночной диурез13Прием пищи (самостоятельный, требуется помощь)самСамсамсамсамсамсам14Двигательная активность (самостоятельный, требуется помощь: костыли, трость, каталка)самСамсамсамсамсамсам15Личная гигиена (самостоятельный, требуется помощь)самСамсамсамсамсамсам16Физиологические отправления: стулнор.нор.нор.нор.нор.нор.нор.17Мочеиспусканиенор.нор.нор.нор.нор.нор.нор.18Купание: душ, ванная, частично в постели, подмываниедушДушдушдушдушдушдуш19Полная независимость: да, нетнетНетнетнетнетнетнет20Осмотр на педикулезотр.отр.отр.отр.отр.отр.отр.21ПосетителиестьЕстьестьестьестьестьесть План сестринского ухода.
Таблица 2 ДатаПроблема пациентаДействия медицинской сестрыОценка достижения эффекта1ОдышкаНагрузкауменьшение боли2колючие болиЛФКуменьшение боли3КашельДиетауменьшение боли4ощущение не хватки воздухаконтроль АДуменьшение боли5своевременное обезболивание контроль режима отдыхауменьшение боли Согласовано с лечащим врачом (Ф.И,О): Подпись - Музаева Л. И. Медицинская сестра: Подпись - Мамлеева Л.Х. Подпись - Музаева Л.И. Лабораторные и инструментальные исследования. (Результаты первого и последнего исследования)
Анализ мочи на Нечипоренко: лейкоциты - 750; эритроциты - нет Общий анализ мочи от 22.01.2014: определение количество белка в моче - 0070; цвет - желтый; прозрачность - мутноватая; кислотность - 5,5; удельный вес - 1,025; нитриты, кетоны - отрицательный; эпителий плоский - 3-4в п /3 р; лейкоциты - 5-6 в п /3 р; эритроциты - 7-8 в п /3 р. Общий анализ крови от 22.01.2014: лейкоциты - 8,30; эритроциты - 4,62; гемоглобин - 139; тромбоциты - 207; СОЕ-8. Биохимический анализ крови от 22.01.2014 общий белок - 74 норма - 65-85 г/л; глюкоза - 5,2 норма - 3,05-6,38; билирубин общий - 12,6 норма - 2,2-19,0; креатинин- 0,06 норма - 0,087 -0,176 ммоль; тимоловая проба - 3,8 норма 0 - 4 ед; холестерин общий 4,8 норма 3,64 - 6,76 ммоль/л; АЛТ - 8,0; АСТ - 12,0. КСР на сифилис отрицательный Антител к вирусу гепатита «С»и антитела ВИЧ HBS - не обнаружены
ритм синусовый с частотой 72 ударов в минуту, горизонтальное положение эос.
Оценка принимаемого лекарства
Диагноз: хроническая ревматическая болезнь сердца. Комбинированный митрально- аортальный порок сердца
Таблица 3 Характер препарата123НазваниеБедонЛазиксДиратонГруппа препаратовэндо блокаторы мочегонное ингибиторы АПФФармакологическое действие (включая детоксикацию и выведение).при ИБС, убирает ишемию, понижает АДпонижает АДпонижает АДПоказанияПобочные эффектыуряжает пульсвыводит калийвызывает кашельСпособ приема (время)Утромутром, вечеромВечеромДоза: высшая Разовая2,54,0От 5 до 10Особенности введенияТаблеткир/р в/в струйнотаблеткиПризнаки передозировкиуряжения пульса судороги, гиповолемиярезкое понижение АДПомощь при передозировке ) Соблюдение диету ) Режим труда и отдыха ) Прием лекарств
Заболевания сердечно-сосудистой системы занимают первое место в структуре заболеваемости во всем мире, а также ведущее место в развитии внезапной смерти (рис. 176,177). Наблюдение и уход за такими пациентами требу.т особого внимания. Симптомы нарушения кровообращения разнообразны и зависят от выраженности патологического процесса.

19.1. Сердцебиение
Увеличение частоты сердечных сокращений (тахикардия) воспринимается больным как сердцебиение и часто является первым признаком развивающейся сердечной патологии. Иногда сердцебиение возникает у практически здоровых людей с неустойчивой нервной регуляцией.
Если сердцебиение вызывает дискомфорт, необходимо оказать пациенту первую помощь:
- успокоить пациента;
- усадить в удобное положение:
- обеспечить доступ свежего воздуха:
- определить частоту и характер пульса;
- если сердцебиение возникало раньше, выяснить, как пациент помогал себе. Какие препараты и в какой дозе принимал, проходило ли сердцебиение самостоятельно;
- при повторяющихся случаях сердцебиения необходима консультация кардиолога.
19.2. Боли в области сердца
Боль в области сердца может быть проявлением недостаточности кровоснабжения сердечной мышцы вследствие сужения или длительного спазма сосудов сердца. В этом случае миокард находится в состоянии ишемии (кислородного
голодания). В этих условиях в кардиомиоцитах изменяются биохимические процессы, что ведёт к накоплению недоокислённых продуктов обмена веществ, которые, накапливаясь, раздражают чувствительные рецепторы, приводя к появлению боли. Подобное происходит при приступе стенокардии (грудной жабы). Последний, как правило, провоцируется физической или эмоциональной нагрузкой, то есть возникновением условий, при которых потребность сердечной мышцы в кислороде, по сравнению с состоянием покоя, повышается.
Боль в этом случае локализуется за грудиной или слева от неё, отдаёт в левое плечо, руку, лопатку. Боль имеет давящий, сжимающий характер, сопровождается страхом смерти, слабостью, обильным потоотделением. Длительность болевого синдрома составляет от нескольких минут до нескольких десятков минут и проходит самостоятельно в покое либо через 2-3 минуты после приёма под язык таблетки нитроглицерина. Пациент с приступом боли в области сердца нуждается в неотложной помощи и тщательном наблюдении и уходе в момент болевого приступа и после него.
При болях в области сердца необходимо оказать первую помощь:
- придать пациенту удобное положение, обеспечить приток свежего воздуха, расстегнуть стесняющую дыхание одежду:
- определить пульс, измерить артериальное давление:
- дать таблетку валидола под язык;
- если эффект валидола незначителен и приступ продолжается, дать таблетку нитроглицерина под язык. Предупредить, что иногда нитроглицерин вызывает головную боль, бояться которой не следует;
- позаботиться о вызове врача;
- поставить горчичник на область сердца, приложить грелки к ногам и рукам больного;
- при продолжающемся приступе боли и неэффективности повторного приёма нитроглицерина через 5-10 минут показана экстренная консультация врача и экстренная госпитализация, так как возрастает вероятность того, что болевой приступ вызван развивающимся острым инфарктом миокарда;
- обеспечить больному строгий постельный режим;
- обеспечить контроль за частотой дыхания, пульсом, артериальным давлением, при возможности наладить ингаляции увлажнённого кислорода.
19.3. Одышка
Одышка при нарушении функции сердечно-сосудистой системы обусловлена раздражением дыхательного центра головного мозга избытком углекислого газа в крови. Избыток углекислоты является следствием застоя венозной крови в малом круге кровообращения, что в свою очередь зависит от снижения минутного объёма кровообращения (неспособности сердца перекачивать необходимый объём крови в минуту). Появление одышки при физической нагрузке наряду с сердцебиением рассматривается как один из первых признаков развивающейся сердечной недостаточности. Недостаточное количество кислорода в крови в сочетании с замедлением тока крови и венозным застоем обусловливает развитие цианоза - синюшности кожи. Острый приступ одышки, возникающий вследствие нарушения работы сердца, называется сердечной астмой
. Приступ сердечной астмы развивается, как правило, ночью. Это связано с повышенным тонусом блуждающего нерва в это время суток, что вызывает сужение коронарных сосудов.
Больной при этом принимает вынужденное положение сидя (ортопноэ), после чего одышка несколько уменьшается за счёт разгрузки сосудов малого круга кровообращения, так как кровь депонируется в крупных венах нижних конечностей и брюшной полости.
В случаях тяжёлой сердечной недостаточности приступ сердечной астмы может усугубляться развитием отёка лёгких. В этом случае жидкая часть крови пропотевает через стенки сосудов микроцируляторного русла и скапливается в межклеточном пространстве и альвеолах, сдавливая капилляры и усугубляя нарушения лёгочного кровотока, вентиляции и газообмена. При этом к перечисленным симптомам сердечной астмы присоединяются клокочущее шумное дыхание и выделение розовой пенистой мокроты.
Первая помощь при одышке:
- успокоить пациента:
- усадить его в удобное положение:
- лежащего пациента перевести в полусидячее положение;
- обеспечить доступ свежего воздуха;
- освободить от стесняющей одежды;
- наладить ингаляции увлажнённого кислорода (при необходимости с пе-ногасителем);
- больному в полусидячем положении наложить венозные жгуты на нижние конечности на 15 см ниже паховой складки с целью депонирования крови в большом круге кровообращения и задержки её притока к лёгким.
- позаботиться о вызове врача.
19.4.Отёки
Отёки при заболеваниях сердечно-сосудистой системы возникают вследствие недостаточности работы сердца, переполнения вен большого круга кровообращения, повышения в них давления крови, выхода жидкой части крови из сосудов в межклеточное пространство. У больных увеличивается печень,
появляются отёки подкожной клетчатки нижних конечностей, водянка брюшной, плевральной полостей (асцит, гидроторакс). Развитию отёков предшествует период задержки жидкости (скрытых отёков), который проявляется уменьшением количества выделяемой мочи и нарастанием массы тела, что определяется при ежедневном взвешивании.
Принципы ухода при отёках:
- обеспечить соблюдение нестрогого постельного режима, психологический покой;
- при отёках защитные свойства кожи резко снижаются. Возможно появление трещин, развитие опрелостей, пролежней, которые могут стать входными воротами инфекции. Пациент нуждается в удобной, ровной постели без рубцов и швов:
- необходимо ежесуточно измерять количество выпитой жидкости и выделенной мочи. Суточный диурез должен составлять 75-80% от объёма употреблённой пациентом жидкости:
- застой крови в органах брюшной полости влечёт за собой нарушение их функций. Это может проявляться снижением аппетита, тошнотой, рвотой, чувством распирания в верхних отделах живота. Соблюдение диеты и режима питания, своевременное опорожнение кишечника улучшает самочувствие больного.
19.5. Острый инфаркт миокарда
Острый инфаркт миокарда
- это глубокое повреждение сердечной мышцы в результате резкого сужения или закрытия просвета одной из коронарных артерий. Нередко инфаркту предшествуют симптомы поражения сердца - боли за грудиной или в левой половине груди, одышка, сердцебиение: инфаркт может развиться на фоне полного благополучия, особенно у лиц молодого возраста. Основной симптом инфаркта миокарда - приступ сильной продолжительной (до нескольких часов) боли за грудиной или в левой половине груди, часто отдающей в правое плечо или правую лопатку. Боль не купируется при приёме нитроглицерина.
При подозрении на инфаркт миокарда необходима срочная госпитализация в кардиологическое отделение. Транспортировка больного с подозрением на инфаркт миокарда только в горизонтальном положении. Вопрос о транспортабельности больного решает врач.
19.6. Хроническая сердечная недостаточность
Хроническая сердечная недостаточность развивается в результате длительной перегрузки сердца. Часто сочетается с нарушениями ритма сердца.
Следствием хронической сердечной недостаточности является венозный застой, как в большом, так и в малом кругах кровообращения, приводящий к увеличению печени, развитию отёков, одышки, скоплению жидкости в брюшной и плевральных полостях.
Принципы ухода при сердечной недостаточности:
- соблюдение постельного режима. Положение в постели с приподнятым головным концом:
- обеспечение физического и психологического покоя пациента;
- соблюдение диеты (10, 10а) и режима питания. Ограничение приёма жидкости, поваренной соли; употребление пищи богатой кальцием, молочной пищи;
- регулярный контроль пульса, артериального давления, дыхания, цвета кожи. Контроль динамики отёков.
19.7. Повышение артериального давления
Повышением артериального давления могут сопровождаться различные заболевания как сердечно-сосудистой системы, так и других органов и систем (вторичная артериальная гипертензия). Чаще всего повышение артериального давления является проявлением гипертонической болезни. Заболевание обычно длится многие годы, с периодами ухудшения и улучшения. Длительное течение гипертонической болезни приводит к нарушению функций сердца, почек, головного мозга.
Особенности ухода за больными при повышении артериального давления:
- обеспечить режим, назначенный врачом. Большое значение имеет создание максимального психологического успокоения, соблюдение режима сна и бодрствования;
- проводить постоянный (не менее двух раз в сутки) контроль артериального давления (АД);
- обеспечить рациональное питание, соблюдение диеты и режима приёма жидкости. В пищевом рационе следует ограничить количество поваренной соли, исключить продукты, действующие возбуждающе (кофе, копчёности, острые блюда, крепкие бульоны). Категорически запрещается употребление алкоголя и курение;
- контролировать последовательность и регулярность приёма лекарственных препаратов, назначенных врачом;
- при резком повышении артериального давления (гипертонический криз) оказать неотложную помощь и обеспечить экстренную консультацию врача.
Гипертонический криз
- приступ резкого повышения АД с усилением головной боли, головокружением, тошнотой, рвотой. Криз осложняет течение
гипертонической болезни и может сопровождаться преходящими (временными) нарушениями мозгового кровообращения, ухудшениями зрения, кратковременными нарушениями двигательной активности, нарушениями речи. В тяжёлых случаях гипертонический криз может приводить к развитию острой сердечной недостаточности, стойкому нарушению сократительной активности сердечной мышцы, острому инфаркту миокарда.
Первая помощь при гипертоническом кризе:
- успокоить больного, помочь ему принять удобное положение, обеспечить приток свежего воздуха:
- больному, принимающему лекарственные препараты, назначенные врачом по поводу гипертонической болезни, необходимо обеспечить приём лекарства:
- при болях в области сердца дать валидол или нитроглицерин под язык;
- хороший эффект дает применение горячей ножной ванны, наложение горчичника на затылок;
19.8.Понижение артериального давления
Коллапс
- острая сосудистая недостаточность с резким снижением артериального давления и расстройством периферического кровообращения. Коллапс является одним из грозных осложнений и может быть непосредственной причиной смерти больного.
Возможные причины коллапса:
- массивная кровопотеря;
- травма:
- инфаркт миокарда;
- отравления;
- острые инфекции;
- нарушения сердечного ритма.
Внешний вид больного с коллапсом:
- черты лица заострены;
- резкая бледность кожи;
- мелкие капли пота на лице;
- акроцианоз, похолодание конечностей;
- больной заторможен, возможна потеря сознания;
- дыхание частое, поверхностное;
- пульс частый, малого наполнения, мягкий;
- артериальное давление понижено.
Первая помощь при понижении артериального давления:
- придать больному горизонтальное положение с приподнятыми ногами:
- обеспечить приток свежего воздуха:
- укрыть больного:
- оценить пульс и артериальное давление;
- постоянно контролировать артериальное давление, обеспечить консультацию врача.
Тестовые задания:
1. Проявление приступа стенокардии:
a. Загрудинные боли давящего или сжимающего характера.
b. Иррадиация в левое плечо, левую половину шеи, лопатку.
d. Чувство страха.
e. Боли снимаются нитроглицерином.
2. Помощь при приступе стенокардии:
a. Полный покой.
b. Ограничение движений.
c. Приём нитроглицерина.
d. Горчичник на грудную клетку.
e. Венозные жгуты на нижние конечности.
3. Признаки коллапса:
a. Бледность кожных покровов.
b. Поверхностное, учащённое дыхание.
c. Частый и малый пульс.
d. Низкое АД.
e. Потеря сознания.
f. Брадипноэ.
4. Помощь при коллапсе:
a. Согревание больного.
b. Введение гипертензивных препаратов.
c. Увеличение ОЦК.
d. Введение гипотензивных препаратов.
e. Ингаляция паров нашатырного спирта.
f. Положение с приподнятым головным концом.
g. Положение с приподнятым ножным концом.
h. Введение диуретиков.
5. Кожные покровы у больных с хронигеской недостатогностъю кровообращения:
a. Цианотичные.
b. Красноватые.
c. Бледные.
d. Желтушные.
6. Помощь при головокружении:
a. Положить больного, приподняв ножной конец.
b. Положить больного, приподняв головной конец.
c. Положение зависит от уровня артериального давления.
Кардиологией (греч. kardia - сердце, logos - учение) называют раздел внутренних болезней, изучающий этиологию, патогенез и клинические проявления болезней ССС (болезней органов кровообращения) и разрабатывающий методы их диагностики, профилактики и лечения.
При заболеваниях органов кровообращения больные предъявляют разнообразные жалобы. Наиболее часто наблюдаются такие симптомы, как боли в грудной клетке, сердцебиение, одышка, удушье, отёки, ощущение больным перебоев в работе сердца и др.
Наблюдение и уход за пациентами с заболеваниями ССС должны проводиться в двух направлениях.
Общие мероприятия - мероприятия по наблюдению и уходу, в которых нуждаются пациенты с заболеваниями различных органов и систем: наблюдение за общим состоянием больного, термометрия, наблюдение за пульсом и АД, заполнение температурного листа, обеспечение личной гигиены больного, подача судна и др.
Специальные мероприятия - мероприятия по наблюдению и уходу, направленные на помощь больным с симптомами, характерными для заболеваний ССС: болью в области сердца и грудной клетке, явлениями острой и хронической сердечной недостаточности, отёками, нарушением ритма сердца и др.
Артериальный пульс. Техника исследования. Основные характеристики
Артериальный пульс (лат. pulsus - удар, толчок) - периодические (ритмические) колебания стенок артерий, обусловленные изменением их кровенаполнения в результате работы сердца.
Техника определения пульса на лучевой артерии (рис. 13-1)
Чаще всего пульс определяют на лучевой артерии в области лучезапястного сустава (так называемый периферический пульс), так как здесь артерия расположена поверхностно и хорошо пальпируется между шиловидным отростком лучевой кости и сухожилием внутренней лучевой мышцы. В норме пульс ритмичный, одинаково прощупывается на обеих руках, частота его у взрослого человека в состоянии покоя составляет 60-90 в минуту.
1. Пальцами своих рук одновременно охватить запястья больного (в области лучезапястных суставов) таким образом, чтобы подушечки указательных и средних пальцев находились на передней (внутренней) поверхности предплечий в проекции лучевой артерии (см. рис. 13-1).
Лучевая артерия пальпируется между шиловидным отростком лучевой кости и сухожилием внутренней лучевой мышцы.
2. Внимательно ощупать область лучевой артерии, прижимая её к подлежащей кости с различной силой; при этом пульсовая волна ощущается как расширение и спадение артерии.
3. Сравнить колебания стенок артерий на правой и левой руках больного. При отсутствии какой-либо асимметрии (неодинаковости) дальнейшее исследование пульса проводят на одной руке.
4. Для определения частоты пульса (если пульс ритмичен) подсчитать количество пульсовых волн за 15 с и умножить полученный результат на 4; в случае аритмии подсчёт проводят в течение 1 мин.
5. Занести данные исследования пульса в температурный лист (отметить точками красного цвета соответственно шкале пульса).
При подозрении на облитерирующее заболевание сосудов нижних конечностей (резкое сужение просвета артерий (лат. obliteratio - стирание, сглаживание), наиболее частой причиной которого выступает атеросклероз аорты и её ветвей) пульс определяют на бедренных, подколенных артериях, сосудах стопы.
Техника определения пульса на сонной артерии (рис. 13-2)
При тяжёлом состоянии пациента оценивают наличие пульса на наружной сонной артерии
(a. carotis externa).
1. Определить на передней поверхности шеи наиболее выступающую часть щитовидного хряща - так называемый кадык («адамово яблоко»).
2. Сместить указательный и средний пальцы по стенке хряща кнаружи, и установить их между хрящом и прилегающей мышцей.
3. Подушечками пальцев определить пульсацию сонной артерии.
Исследование нужно проводить осторожно (с одной стороны), нельзя пережимать сонную артерию, так как она является богатой рефлексогенной зоной и существует опасность резкого рефлекторного замедления ЧСС вплоть до потери больным сознания.
Свойства артериального пульса.
Определяют следующие его свойства.
1. Ритмичность пульса - её оценивают по регулярности следующих друг за другом пульсовых волн. Если интервалы между ними равны, то пульс считают правильным (ритмичный пульс, pulsus regularis), если различны - неправильным (аритмичный пульс, pulsus irregularis). При мерцательной аритмии («сердечном бреде») ЧСС может быть больше числа пульсовых волн. В таких случаях возникает дефицит пульса, который обязательно следует подсчитывать. Например, у больного при аускультации тонов сердца определено 98 сердечных сокращений в минуту, а пульс на лучевой артерии составил 78 в минуту, следовательно, дефицит пульса равен 20.
2. Частота пульса - её определяют путём подсчёта числа пульсовых волн в минуту. В норме частота пульса колеблется от 60 до 90 в минуту и может изменяться в широких пределах в зависимости от пола, возраста, температуры воздуха и тела, уровня физической нагрузки. Наиболее частый пульс отмечают у новорождённых. В возрасте 25-60 лет пульс остаётся относительно стабильным. У женщин пульс чаще, чем у мужчин; у спортсменов и людей тренированных, а также у пожилых пульс реже. Учащение пульса происходит в вертикальном положении, при физических нагрузках, повышении температуры тела, сердечной недостаточности, нарушениях сердечного ритма и т.д. Пульс с частотой менее 60 в минуту называют редким, более 90 в минуту - частым.
3. Наполнение пульса - оно определяется объёмом крови, находящимся в артерии, и зависит от систолического объёма сердца. При хорошем наполнении пульсовая волна высокая, хорошо различимая (пульс полный, pulsus plenus), при плохом - малая, плохо пальпируется (пульс пустой, pulsus vacuus). Едва ощутимый, слабый пульс называют нитевидным (pulsus filiformis); при его обнаружении медсестра должна немедленно сообщить об этом врачу.
4. Напряжение пульса - оно определяется той силой, которую нужно приложить для полного пережатия артерии. Если пульс исчезает при умеренном сдавлении лучевой артерии, то такой пульс характеризуют как пульс удовлетворительного напряжения; при сильном сдавлении пульс оценивают как напряжённый, при лёгком - ненапряжённый (мягкий). По напряжению пульса можно ориентировочно оценить АД внутри артерии: при высоком давлении пульс напряжённый,
или твёрдый (pulsus durus), при низком - мягкий (pulsus mollis).
5. Величина пульса - её определяют на основании суммарной оценки напряжения и наполнения пульса, она зависит от амплитуды колебания артериальной стенки. Различают большой пульс (pulsus magnus) и малый пульс (pulsus parvus).
6. Форма пульса - она определяется скоростью изменения объёма артерии, зависящей от скорости, с которой левый желудочек выбрасывает кровь в артериальную систему. Быстрое растяжение и спадение артерии характерно для скорого пульса (pulsus celer). Такой пульс наблюдают при недостаточности аортального клапана, значительном нервном перевозбуждении. При медленном расширении и спадении артерии наблюдают медленный пульс (pulsus tardus), отмечающийся при аортальном стенозе.
Пульс на правой и левой руках может быть неодинаковым (разного наполнения и напряжения) при аномалиях развития, сужении, сдавлении извне соответствующих лучевой, плечевой или подключичной артерий. В таких случаях исследование пульса проводят Раздельно на обеих руках, а для характеристики работы собственно сердца - на той руке, где он лучше пальпируется.
В типичных случаях у здорового человека обнаруживают ритмичный пульс с частотой 6090 в минуту, удовлетворительного Наполнения и напряжения, одинаковый (симметричный) с обеих сторон.

Артериальное давление. Методика его измерения
Артериальным называют давление, образующееся в артериальной системе во время работы сердца. В зависимости от фазы сердечного цикла различают систолическое и диастолическое АД.
Систолическое АД, или максимальное, возникает в артериях вслед за систолой левого желудочка и соответствует максимальному подъёму пульсовой волны.
Диастолическое АД поддерживается в артериях в диастолу благодаря их тонусу и соответствует спадению пульсовой волны.
Разницу между величинами систолического и диастолического АД называют пульсовым давлением.
АД зависит от величины сердечного выброса, общего периферического сосудистого сопротивления, ОЦК, ЧСС. Измерение АД - важный метод контроля за состоянием гемодинамики как у здоровых, так и у больных людей.
Измерение АД можно проводить прямым и непрямым методами. Прямой метод предполагает введение датчика манометра непосредственно в кровяное русло. Этот метод применяют при катетеризации с целью определения давления в крупных сосудах или полостях сердца. В повседневной практике АД измеряют непрямым аускультативным методом, предложенным в 1905 г. русским хирургом Николаем Сергеевичем Коротковым, с использованием сфигмоманометра (аппарата Рива-Роччи, также называемого тонометром).
В современных научных эпидемиологических исследованиях используются ртутные сфигмоманометры с так называемым «плавающим нулём», позволяющим нивелировать влияние атмосферного давления на результаты измерения.
Сфигмоманометр состоит из ртутного или чаще пружинного манометра, соединённого с манжетой и резиновой грушей (рис. 13-3). Поступление воздуха в манжету регулируется специальным вентилем, позволяющим удерживать и плавно снижать давление в манжете. АД измеряется силой сопротивления пружины (в мм рт. ст.), которая передаётся стрелке, движущейся по циферблату с нанесёнными миллиметровыми деле-
Правила измерения
АД [регламентированы 1-м Докладом экспертов научного общества по изучению артериальной гипертензии (ДАГ-1, 2000), ВНОК и Межведомственного совета по
сердечнососудистым заболеваниям]:
1. Измерение АД проводят в положении человека лёжа или сидя на стуле. В последнем случае пациент
должен сесть на стул с прямой спинкой, опереться спиной на спинку стула, расслабить ноги и не скрещивать их, руку положить на стол. Опора спины на стул и расположение руки на столе исключают подъём АД из-за изометрического мышечного сокращения.
3. Манжета (внутренняя резиновая её часть) сфигмоманометра должна охватывать не менее 80% окружности плеча и покрывать 2/3 его длины.
4. Необходимо произвести не менее трёх измерений с интервалом не менее чем в 5 мин. За величину АД принимают среднее значение, вычисленное из полученных за два последних измерения.
По классической методике измерения АД ВОЗ, не принятой в широкой клинической практике, его измеряют трижды с интервалами не менее 5 мин, и в историю болезни заносят самое низкое АД (цитируется по данным вице-президента РАМН академика РАМН А.И. Мартынова, 2000).

Техника измерения АД (рис. 13-4):
1. Предложить пациенту принять удобное положение (лёжа или сидя на стуле); рука его должна лежать свободно, ладонью вверх.
2. Наложить пациенту на плечо манжету сфигмоманометра на уровне его сердца (середина манжеты должна примерно соответствовать уровню четвёртого межреберья) таким образом, чтобы нижний край манжеты (с местом выхода резиновой трубки) находился примерно на 2-2,5 см выше локтевого сгиба, а между плечом больного и манжетой можно было бы провести один палец. При этом середина баллона манжеты должна находиться точно над пальпируемой артерией, а расположение резиновой трубки не должно мешать аускультации артерии.
Неправильное наложение манжеты может привести к искусственному изменению АД. Отклонение положения середины манжеты от уровня сердца на 1 см приводит к изменению уровня АД на 0,8 мм рт. ст.: повышению АД при положении манжеты ниже уровня сердца и, наоборот, понижению АД при положении манжеты выше уровня сердца.
3. Соединить трубку манжеты с трубкой манометра [при использовании ртутного (наиболее точного) манометра].
4. Установив пальцы левой руки в локтевую ямку над плечевой артерией (её находят по пульсации), правой рукой при закрытом вентиле сжиманием груши в манжету быстро накачать воздух и определить уровень, при котором исчезает пульсация плечевой артерии.
5. Приоткрыть вентиль, медленно выпустить воздух из манжеты, установить фонендоскоп в локтевую ямку над плечевой артерией.
6. При закрытом вентиле сжиманием резиновой груши в манжету быстро накачать воздух до тех пор, пока по манометру давление в манжете не превысит на 20-30 мм рт. ст. тот уровень, при котором исчезает пульсация на плечевой артерии (т.е. несколько выше величины предполагаемого систолического АД).
Если воздух в манжету нагнетать медленно, нарушение венозного оттока может вызвать у пациента сильные болевые ощущения и «смазать» звучность тонов.
7. Приоткрыть вентиль и постепенно выпускать (стравливать) воздух из манжеты со скоростью 2 мм рт. ст. в 1 с (замедление выпускания воздуха занижает значения АД), проводя при этом выслушивание (аускультацию) плечевой артерии.
8. Отметить на манометре значение, соответствующее появлению первых звуков (тонов Короткова, обусловленных ударами пульсовой волны), - систолическое АД; значение манометра, при котором звуки исчезают, соответствует диастолическому АД.
9. Выпустить весь воздух из манжетки, открыв вентиль, затем разъединить стык резиновых трубок и снять манжету с руки пациента.
10. Занести полученные величины АД в температурный лист в виде столбиков красного цвета соответственно шкале АД. Значение АД округляют до ближайших 2 мм рт. ст.
АД можно измерять также осциллографическим методом (существуют специальные отечественные приборы для измерения АД этим методом), который позволяет, кроме показателей АД, оценить ещё и состояние сосудистой стенки, тонус сосудов, скорость кровотока. При компьютерной обработке сигнала при этом также высчитываются величины ударного, минутного объёмов сердца, общего периферического сосудистого сопротивления и, что важно, их соответствие друг другу.
Нормальный уровень систолического АД у взрослого человека колеблется в пределах 100139 мм рт. ст., диастолического - 60-89 мм рт. ст. Повышенным АД считают с уровня 140/90 мм рт. ст. и выше (артериальная гипертензия, или артериальная гипертония), пониженным - менее 100/60 мм рт. ст. (артериальная гипотензия). Резкое повышение АД называют гипертоническим кризом, который, помимо быстрого повышения АД, проявляется сильной головной болью, головокружением, тошнотой и рвотой.

Классификация уровней АД у взрослых старше 18 лет (согласно рекомендациям ВОЗ, MOAГ, JNC-VI и Российским национальным рекомендациям по артериальной гипертензии, ДАГ- 1, 2000) представлена в табл. 13-1.
МОАГ - Международное общество артериальной гипертензии.
JNC-VI (Joint National Committee on prevention, detection, evaluation and treatment of high blood pressure) - 6-й
доклад Объединённого национального комитета по профилактике, диагностике, оценке и лечению артериальной гипертензии при Национальном институте здоровья США.
Если значения систолического или диастолического АД попадают в разные категории, то устанавливают более высокую категорию.
Понятия «нормальный» и «повышенный» уровни АД, изначально являясь результатом консенсуса (т.е. согласного решения врачей), и в настоящее время продолжают оставаться в известной мере условными. Чётко разграничить нормальный и патологический уровень АД оказалось невозможным. По мере получения результатов современных крупных популяционных исследований (по дизайну так называемой доказательной медицины) в отношении зависимости возникновения мозговых инсультов и инфарктов миокарда от уровней АД и эффекта антигипертензивной терапии для их профилактики границы этих уровней постоянно смещаются в направлении всё меньших и меньших величин.
В 2003 г. опубликован 7-й доклад Объединённого национального комитета США (JNCVII), в котором предложена новая классификация повышенного АД (табл. 13-2). За нормальное АД теперь приняты значения систолического АД менее 120 мм рт.ст. и диастолического АД менее 80 мм рт.ст. В нижеприведённой классификации АД JNC-VII категории «нормальное АД» и «повышенное нормальное АД», т.е. фактически уровень АД свыше 120/80 мм рт.ст. и до 140/90 мм рт.ст., объединены термином «предгипертензия». Это нововведение призвано идентифицировать лиц с высоким риском развития артериальной гипертензии. Предгипертензию не рассматривают как патологическое состояние, её считают показанием для осуществления мероприятий по оздоровлению образа жизни, профилактике повышения АД и риска развития сердечно-сосудистых заболеваний. Дополнительно в категории повышенного АД выделены только две степени артериальной гипертензии, поскольку подход к лечению больных с артериальной гипертензией 2-й и 3-й степеней (по классификации JNC-VI и ДАГ-1) практически одинаков. Предложенные изменения основаны на уточнении степени риска развития сердечно-сосудистых заболеваний и смертности в группах больных с разными уровнями АД и поэтому имеют большую практическую ценность. Главной целью изменения классификации уровней АД послужило усиление внимания врачей к пациентам с предгипертензией, а также ко всем пациентам с АД, превышающим 159/99 мм рт.ст. (все лица с повышенным АД должны получать антигипертензивную терапию).
В настоящее время широко применяют суточное мониторирование АД с использованием неинвазивных автоматических приборов для длительной регистрации АД в амбулаторных условиях. Принцип работы большинства из них основан на использовании классической манжеты, наду-
ваемой через заранее установленные интервалы микропроцессором, который подвешен у больного через плечо. При этом аускультативный метод (по Короткову) определения АД используется в 38% аппаратов для мониторирования АД, осциллометрический (по Магеу) - в 30% аппаратов, в остальных аппаратах - комбинированный метод. Рекомендуемая программа суточного мониторирования АД предполагает регистрацию АД с интервалами в 15 мин в период бодрствования и в 30 мин - во время сна. Ориентировочные нормальные значения АД (для средних величин) в период бодрствования составляют 135/85 мм рт.ст., в период сна - 120/70 мм рт.ст. (т.е. со снижением АД в ночные часы на 10-20%). Артериальную гипертензию диагностируют при среднесуточном АД 135/85 мм рт.ст. и выше, в период бодрствования - при 140/90 мм рт.ст. и выше, в период сна - при 125/75 мм рт.ст. и выше.
В ряде случаев большое значение имеет измерение АД в артериях нижних конечностей (например, при коарктации аорты - врожденном сужении аорты, когда отмечается значительное снижение АД в бедренных артериях по сравнению с плечевыми). Для измерения АД в бедренной артерии пациента следует уложить на живот наложить на бедро обследуемого манжету и выслушивать подколенную артерию в подколенной ямке. В норме значения АД, измеренного в бедренной артерии, не должны существенно отличаться от АД в плечевой артерии.
Общие симптомы заболеваний сердечно-сосудистой системы. Наблюдение и уход за больными
Артериальная гипертензия
При уходе за больными с артериальной гипертензией необходимо уделять пристальное внимание соблюдению больным всех требований лечебно-охранительного режима, так как отрицательные эмоции, нервно-психические нагрузки, плохой сон могут усугубить течение болезни.
Гипертонический криз требует срочного врачебного вмешательства и введения антигипертензивных препаратов, так как он может осложниться нарушением мозгового и коронарного кровообращения. До прихода врача больному необходимо обеспечить полный покой, доступ свежего воздуха, можно сделать горячие ножные ванны и тёплые ванны для рук (с температурой воды 3740 °С).
Артериальная гипотензия
Артериальную гипотензию можно наблюдать и у совершенно здоровых людей, особенно у астеников, однако она может быть и симптомом серьёзных заболеваний, сопровождающихся снижением сердечного выброса, сосудистого тонуса, уменьшением ОДО (инфаркт миокарда, кровотечения, шок, коллапс). Больного с остро возникшей артериальной гипотензией необходимо уложить, приподнять ножной конец кровати для улучшения притока крови головному мозгу, ввести по назначению врача соответствуют лекарственные препараты.
Боли в области сердца
Боли в области сердца не всегда обусловлены заболеваниями ССС. Боли могут появиться в результате заболеваний плевры (сухой плеврит), позвоночника и межрёберных нервов (остеохондроз позвоночника, межрёберная невралгия), миозита, грыжи пищеводного отверстия диафрагмы и др. Такие боли называют кардиалгия. Боли в грудной клетке, связанные с патологией системы кровообращения, могут быть обусловлены патологией перикарда, аорты, невротическим состоянием.
Стенокардия, или «грудная жаба» (лат. angina pectoris), возникает при сужении коронарных артерий вследствие их атеросклеротического поражения, к которому может присоединяться спазм сосудов. Приступ стенокардических болей обусловлен несоответствием между потребностью миокарда в кислороде и возможностями коронарного кровотока, что приводит к ишемии, гипоксии сердечной мышцы. В ней нарушается обмен веществ, а увеличенное количество плохо метаболизируемых и недостаточно выводимых недоокисленных продуктов обмена веществ раздражает чувствительные нервные окончания в миокарде, вызывая ощущение боли.
В типичных случаях приступ стенокардии провоцируется физической или эмоциональной нагрузкой. Боли локализуются за грудиной, имеют давящий, жгучий или сжимающий характер, сопровождаются страхом смерти, отдают (иррадиируют) в левое плечо, Руку, левую половину шеи, нижнюю челюсть. Такие боли, как правило, длятся от 1 до 10 мин и проходят самостоятельно в покое либо через 1-3 мин после приёма таблетки нитроглицерина под язык.
Помощь больному при приступе стенокардии заключается в обеспечении полного покоя, приёме нитроглицерина под язык (при этом целесообразно придать больному возвышенное положение) и реже - в постановке горчичников на область сердца.

Инфаркт миокарда
В основе этого очень серьёзного заболевания лежит некроз (омертвение) участка сердечной мышцы. Наиболее часто встречающийся, так называемый типичный (болевой, ангинозный) вариант инфаркта миокарда характеризуется появлением болей за грудиной - чрезвычайно сильных, не купируемых (не устраняемых) покоем или приёмом нитроглицерина, длящихся более 30 мин (до нескольких часов). Эти боли сопровождаются чувством страха смерти, удушьем, резкой слабостью, падением АД и т.д. Таким больным в первые же часы заболевания необходима срочная госпитализация в палату интенсивной терапии, снабжённую всей необходимой аппаратурой для мониторирования (автоматического постоянного слежения) их состояния и проведения возможных реанимационных мероприятий. В течение первых дней больным назначают строгий постельный режим; в этот период необходимы контроль за состоянием постели, нательного и постельного белья, выполнение всех гигиенических процедур, кормление больного, подача судна, мочеприёмника и т.д.
Сердечная недостаточность
Одышка при заболеваниях ССС служит одним из признаков сердечной недостаточности, которая обусловлена прогрессирующим снижением сократительной функции миокарда. Сердечная недостаточность характеризуется застоем крови в малом круге кровообращения и задержкой жидкости в организме. При одышке сердечного происхождения кровь скапливается в малом круге кровообращения, и больной испытывает тягостное ощущение нехватки воздуха сначала при физических нагрузках и волнении, а по мере прогрессирования заболевания - и в покое.
Удушье. Удушьем (сердечной астмой) при сердечной недостаточности называют внезапно возникший тяжёлый приступ одышки, сопровождающийся шумным дыханием, развивающийся чаще всего ночью (из-за повышенного тонуса блуждающего нерва, который вызывает сужение коронарных сосудов). Больной при этом принимает вынужденное положение сидя - положение ортопноэ.
Удушье может быть и не сердечной природы. Например, при атеросклеротическом поражении сосудов, питающих дыхательный центр, может возникнуть так называемая астма Траубе - удушье центрального генеза, при котором изменение позы больного не влияет на его состояние.
Ортопноэ (греч. orthos - прямой, рпое - дыхание) - появление одышки и удушья у больного при дыхании в горизонтальном положении, что вынуждает его принять положение сидя с опущенными вниз ногами. В таком положении одышка уменьшается за счёт раз грузки малого круга кровообращения, так как кровь депонируется в сосудах брюшной полости и нижних конечностей. Приступ сердечной астмы возникает также при резком снижении сократительной способности сердечной мышцы вследствие её некроза (инфаркт), воспаления (тяжёлый миокардит) или перегрузки (гипертонический криз, неадекватная физическая нагрузка).
Отёк лёгких выступает наиболее тяжёлым проявлением сердечной недостаточности, когда жидкая часть крови пропотевает сквозь стенки сосудов и скапливается в альвеолах. При этом к уже перечисленным симптомам сердечной астмы присоединяются клокочущее дыхание и выделение розовой пенистой мокроты.
Помощь при одышке заключается в обеспечении покоя, придании больному положения сидя или полусидя (ортопноэ), освобождении от стесняющей одежды, обеспечении доступа свежего воздуха, приёме нитроглицерина (при отсутствии противопоказаний) или антигипертензивных средств в случае повышенного АД по назначению врача.
Мероприятия по оказанию помощи при сердечной астме и отёке лёгких состоят в следую-
1. Немедленно вызвать врача.
2. Придать больному положение сидя (ортопноэ).
3. Дать пациенту нитроглицерин, если систолическое АД у больного не менее 100 мм рт.ст.
4. Начать оксигенотерапию с пеногасителем через маску или носовой катетер.
5. Начать активную аспирацию (отсасывание) пенистой мокроты электроотсосом.
6. После придания больному положения сидя наложить на обе ноги на 15 см ниже паховой складки венозные жгуты (резиновые трубки или манжеты от тонометра) с целью депонирования крови в большом круге кровообращения и задержки притока её к лёгким (венозные жгуты можно наложить дополнительно также и на руки).
Необходимо проверить, что пережаты только вены, - т.е. артериальный пульс ниже жгута должен сохраняться, а конечность должна стать цианотичной, но не белой. Через 15-20 мин жгут следует ослабить.
7. Снятие жгутов необходимо проводить последовательно в медленном режиме (сначала с одной конечности, через некоторое время с другой и т.д.).
8. С целью удаления части циркулирующей жидкости из кровотока и разгрузки малого круга кровообращения возможно кровопускание; допустимо использование горячих ножных ванн.
9. По назначению врача вводят внутривенно наркотические анальгетики, мочегонные средства, ингибиторы АПФ, сердечные гликозиды и другие необходимые лекарственные средства.
Отёки при сердечной недостаточности - результат застоя крови в большом круге кровообращения и задержки жидкости в организме. Сердечные отёки локализуются чаще всего на ногах, если больной ходит, или в области крестца, поясницы, лопаток, если больной лежит. Кожа в области отёка становится гладкой, блестящей, натянутой, при надавливании на ней образуется долго не расправляющаяся ямка.
В далеко зашедших случаях сердечной недостаточности жидкость (транссудат) может скапливаться в серозных полостях.
Асцит (греч. askites - похожий на раздутый мех, отёчный) - скопление жидкости в брюшной полости («водянка» живота).
Гидроторакс (греч. hydor - вода, жидкость, thorakos - грудная клетка) - скопление жидкости в плевральной полости.
Гидроперикард (гидро + перикард) - скопление жидкости в полости перикарда.
Анасарка (греч. ana - по всему, sarcus - мясо) - распространённый отёк подкожной клет-
Первоначально анасарку обозначали термином «hydor ana sarcus» (греч. hydor - жидкость), что означало «жидкость по всему "мясу", т.е. телу». Впоследствии слово «hydor» перестали использовать, и распространённый отёк кратко стали обозначать как «ana sarcus» - анасарка.
Наблюдение и уход за больными с сердечной недостаточностью. Следует помнить, что отёки на ранних стадиях заболевания могут быть скрытыми. В этих случаях задержка жидкости в организме может проявляться достаточно быстрым увеличением массы тела и уменьшением диуреза. Именно поэтому очень важен ежедневный контроль водного баланса у таких больных, т.е. сопоставление количества выпитой и введённой парентерально жидкости с количеством выделенной за сутки мочи (суточным диурезом). Суточный диурез должен составлять 1,5-2 л (70-80% от объёма всей потреблённой за сутки жидкости).
Если мочи выделяется меньше 70-80% от объёма всей потреблённой за сутки жидкости, констатируют отрицательный диурез (т.е. часть жидкости задерживается в организме).
Если количество мочи превышает количество выпитой за сутки жидкости, диурез считают положительным. Положительный диурез отмечают в период схождения отёков, при приёме мочегонных.
Состояние водного баланса можно контролировать и путём взвешивания больного: быстрое увеличение массы тела свидетельствует о задержке жидкости. Следует помнить, что больные, находящиеся на постельном режиме и получающие мочегонные средства, должны быть обеспечены мочеприёмниками, суднами.
Наблюдение за водным балансом
Цели: выявление скрытых отёков, определение количества выделенной за сутки мочи, оценка адекватности терапии, в первую очередь мочегонной (диуретической).
Оснащение: медицинские весы, чистая сухая 2-3-литровая банка, два градуированных сосуда, лист учёта водного баланса, температурный лист.
1. Накануне предупредить больного о предстоящей процедуре и правилах сбора мочи, дать ему подробную информацию о порядке записей в листе учёта водного баланса.
2. В 6 ч утра разбудить пациента, чтобы он помочился самостоятельно в унитаз, либо выпустить ему мочу катетером; эту порцию мочи не учитывают.
3. Все последующие порции мочи до 6 ч утра следующего дня включительно пациент должен собирать в банку.
4. В течение дня больной или медсестра ведут учёт введённой в организм жидкости в миллилитрах, включая выпитую (первые блюда - 75% жидкости) и введённую парентерально.
5. С помощью градуированного сосуда подсчитать количество выделенной за сутки мочи.
6. Данные измерений занести в специальную графу температурного листа.
Количество мочи, которое должно выделиться (в норме), определяют по формуле: количество поступившей жидкости (включая не только содержание воды в пище, но и парентеральные растворы) умножают на 0,8 (80%).
2. Сравнить объём выделенной жидкости с ожидаемым количеством (вычисленным по формуле).
Водный баланс расценивают как отрицательный, если жидкости выделено меньше, чем ожидают при расчёте по формуле, и как положительный - если жидкости выделено больше. Положительный водный баланс свидетельствует о схождении отёков и эффективности лечения, отрицательный - о нарастании отёков и неэффективности диуретической терапии (лечения мочегонными препаратами).
При скоплении большого количества жидкости в брюшной полости с лечебной и диагностической целями проводят абдоминальную пункцию (парацентез). При её выполнении следует соблюдать осторожность, так как быстрое (одномоментное) удаление большого количества жидкости может вызвать коллапс. Действия медсестры при проведении парацентеза описаны выше (см. раздел «Абдоминальная пункция» в Главе 8).
У больных с хронической сердечной недостаточностью, вынужденных находиться на постельном режиме, часто развиваются трофические изменения в местах образования отёков - в области крестца, поясницы, лопаток, что может привести к образованию пролежней. В связи с этим особенно важны меры профилактики образования пролежней.
Обморок (греч. synkope; синкопальное состояние) - кратковременная потеря сознания, обусловленная остро возникшей недостаточностью кровоснабжения головного мозга. Обычно обморок наступает при сильных нервно-психических воздействиях (испуг, сильная боль, вид крови), в душном помещении, при сильном переутомлении. Потере сознания часто предшествуют головокружение, шум в ушах, потемнение в глазах, ощущение дурноты и др. Отмечают бледность кожи и видимых слизистых оболочек, похолодание конечностей, холодный липкий пот, резкое снижение АД, малый нитевидный пульс. В отличие от эпилептического припадка, при обмороке самопроизвольное мочеиспускание наблюдают редко, остановки дыхания и прикусывания языка не происходит. Обычно обморок возникает в вертикальном положении больного; как только он оказывается в положении лёжа, приток крови к головному мозгу возрастает, и сознание быстро восстанавливается. Обморок длится, как правило, 20-30 с, после этого больной приходит в себя.
Помощь при обмороке заключается в придании горизонтального положения с приподнятыми ногами (для обеспечения притока крови к голове), освобождении от стесняющей одежды, обеспечении доступа свежего воздуха. Можно растереть виски и грудь больного, побрызгать на лицо холодной водой, поднести к носу вату, смоченную в нашатырном спирте (для активации дыхательного центра).
Коллапс (лат. collapsus) - клиническое проявление острой сосудистой недостаточности с падением сосудистого тонуса, снижением сократительной функции сердца, уменьшением ОЦК и падением АД. Его наблюдают при острой кровопотере, инфаркте миокарда, в ортостазе, при инфекционных заболеваниях (из-за обезвоживания вследствие многократной рвоты, диареи), отравлениях, передозировке антигипертензивных лекарственных средств. Клинические проявления сходны с таковыми при обмороке, но коллапс не всегда сопровождается потерей сознания, больной может быть заторможён, безучастен к происходящему, зрачки расширяются.
Помощь при коллапсе заключается в придании горизонтального положения с опущенной головой, воздействии на причину, лежащую в основе коллапса, например устранении кровотечения, согревании и т.д. При необходимости по назначению врача проводят парентеральное восполнение ОЦК путём вливания препаратов крови или кровезаменителей, введение препаратов, повышающих сосудистый тонус (никетамид, сульфокамфорная кислота + прокаин, фенилэфрин и т.д.).
При уходе за кардиологическими больными следует постоянно контролировать их состояние, так как симптомы сердечной недостаточности - одышка, цианоз, кашель, кровохарканье, отеки - могут усиливаться или ослабевать, поэтому изменение степени их интенсивности всегда должно быть в центре внимания ухаживающего. Особую тревогу должен вызвать внезапный приступ удушья, сопровождающийся синюшностью лица и иногда выделением пенистой мокроты розового цвета. Это может свидетельствовать о приступе сердечной астмы, отеке легких, требующих безотлагательной врачебной помощи.
Необходимо регулярно измерять основные гемодинамические показатели - артериальное давление и пульс, а по указанию - центральное венозное давление, парциальное давление кислорода и углекислого газа, давление в легочных сосудах (чаще у больных с легочной гипертензией). Зачастую необходим мониторинг ЭКГ (особенно у больных с аритмиями) (см. Рис. А), контроль биохимического состава крови (у пациентов с инфарктом миокарда, эндокринопатиями), проведение общих анализов крови и мочи.
сестринский уход сердечный сосудистый
Рисунок A. Монитор жизненных показателей (слева) и аппарат для холтеровского мониторирования (справа)
Необходимо обращать внимание на необычные, «нетипичные» жалобы, изменения со стороны сердечно-сосудистой системы, т.к. у лиц пожилого возраста в большинстве случаев даже острые состояния, например, инфаркт миокарда, подъем артериального давления, нарушение ритма, начинаются атипично, «стёрто», развиваются постепенно, зачастую имитируя заболевания других органов и систем (например, остеохондроз).
При уходе за больными с сердечно-сосудистыми заболеваниями внимание уделяют обеспечению рекомендованного режима (постельный, ограниченно активный или тренировочный), что особенно важно в острой стадии болезни, когда необходимо уменьшение нагрузок на сердце, достигаемое полным физическим и психологическим покоем. Для большинства больных наиболее удобно и физиологично положение с приподнятой верхней половиной тела (ортопноэ).
Одним из грозных осложнений длительного постельного режима являются тромбозы и тромбоэмболии. Неподвижное состояние конечностей сжатых собственной тяжестью или давящими предметами, даже подушкой, подложенной под колени, приводят к застою венозной крови. Полезно в целях профилактики применять физические упражнения на сгибание, разгибание в суставах, неглубокий массаж ног, периодическое их поднятие с помощью подушки, частое изменение положения тела.
Контроль за регулярным приемом сердечно-сосудистых препаратов, их дозировкой в строгом соответствии с предписаниями врача (т.к. многие пожилые больные привыкли ориентироваться на собственное самочувствие: если ничего не беспокоит - самовольно отменяют препараты, уменьшают дозу, "экономят" таблетки. Больные преклонного возраста с явлениями сенильной деменции просто могут отказаться от лекарств). Этого допускать нельзя, особенно в отношении сердечнососудистых препаратов.
Необходимо владеть методиками неотложной доврачебной помощи, уметь выполнять непрямой массаж сердца, искусственное дыхание. Медсёстры должны обладать навыками внутривенного введения препаратов кардио- и вазотонического действия.
Диетотерапия при заболеваниях сердечно-сосудистой системы определяется степенью нарушения кровообращения. В случаях декомпенсации кровообращения I степени и IIА степени рекомендуется “кардиотрофическая” диета, улучшающая обменные процессы в миокардах (стол или диета № 10).
Назначение диеты: создание наиболее благоприятных условий для кровообращения при полном обеспечении потребности организма в пищевых веществах и энергии.
Химический состав и энергетическая ценность: белки -- 80 г (из них животного происхождения -- 50 г), жиры -- 70 г (из них растительных 25 г), углеводы -- 350--400 г, витамины: ретинол -- 0,3 мг, каротин -- 20,5 мг, тиамин -- 1,7 мг, рибофлавин -- 2,5 мг, никотиновая кислота -- 22 мг, аскорбиновая кислота -- 250 мг; минеральные вещества: натрий -- 2,3 г, калий -- 4,2 г, кальций -- 1 г, магний -- 0,5 г, фосфор -- 1,8 г, железо -- 30 мг, энергетическая ценность -- 2500--2600 ккал.
Диета является полноценной по содержанию молочного белка, солей кальция, растительного масла, витаминов за счет овощей, фруктов, круп, зелени, мяса.
Вводятся продукты, богатые калием и обладающие послабляющим действием (простокваша, чернослив, свекольный сок). Исключаются экстрактивные вещества, долго задерживающиеся в желудке и вызывающие брожение (капуста, виноград, фасоль). В случае недостаточности кровообращения IIА степени ограничивают потребление жидкости (на 1/3 от возрастной нормы) и поваренной соли.
При недостаточности кровообращения IIБ--III степени назначается стол № 10А. Назначение и характеристика диеты та же, что и диеты № 10. Все блюда готовятся без соли, пища дается в протертом виде. Химический состав: белки -- 60 г, жиры -- 50 г, углеводы -- 30 г, содержание витаминов и минеральных веществ такое же, как в диете № 10; энергетическая ценность -- 1900 ккал.
Жидкость ограничивается на 1/2 от нормы (500--600 мл). Количество приемов пищи -- 6 раз. Для улучшения вкуса пищи можно пользоваться тмином, петрушкой, лавровым листом, ванилью, лимоном. Применяется высокобелковый бессолевой хлеб.
Рекомендуются: творожно-яблочные или творожно-яблочно-картофельные разгрузочные дни; калиевая диета (молоко, отвар шиповника, фруктовый и овощной соки, рисовая каша, бессолевой хлеб, масло сливочное, картофель).
При выраженных изменениях со стороны сердца в острой фазе заболевания на 1,5--2 недели назначается противовоспалительная диета с ограничением углеводов за счет хлеба и сладостей, а также поваренной соли (до 1/3 нормы). Полностью исключаются экстрактивные вещества. Пища готовится на пару.
Диета в первые часы и дни острого инфаркта миокарда, когда аппетит больного резко снижен, ограничивается фруктовыми соками, минеральной водой, легко усвояемыми и высококалорийными продуктами. Начиная с 3--4 дня диету постепенно расширяют за счет изделий из протертого мяса, творога и других молочнокислых продуктов, с тем чтобы к 7--10-му дню заболевания больной был переведен на диету № 10.
Оптимальным является 4--5-кратное питание. Еда с большими промежутками способствует увеличению жирообразования и прогрессированию связанных с ним изменений в сосудах -- атеросклерозом. Ведь при многочасовых интервалах между едой организм начинает “запасать” жир на случай возможного голодания, к тому же большое количество съеденного переполняет и растягивает желудок, затрудняет работу сердца и всей сердечно-сосудистой системы. Противопоказанием является так называемая отрицательная триада: редкие обильные приемы пищи, продолжительный сон после еды и ужин непосредственно перед сном. Отрицательная триада доставляет неприятности даже людям с малоизмененной сердечно-сосудистой системой. А при гипертонии, ишемической болезни сердца, атеросклерозе она может быть причиной ряда осложнений: нарушения сердечного ритма, приступа стенокардии, одышки и др. Неправильный ритм дыхания плохо сказывается на страдающих пороками сердца и другими сердечно-сосудистыми заболеваниями пациентах.
Совершенно неоправданно исключение из рациона больных сердечно-сосудистыми заболеваниями мясных продуктов -- основного поставщика белков, в том числе незаменимых аминокислот. Важно лишь избегать жирных сортов мяса и крепких мясных бульонов. Нежирное же мясо, в частности куриное и кроличье, остается существенной составной частью питания в любом возрасте. Не менее важны и другие продукты, содержащие необходимые организму белки: рыба, яйца, молочные продукты. При этом целесообразно комбинировать животные и растительные белки.
Фрукты и овощи, богатые витаминами и минеральными солями, клетчаткой, способствуют выведению из организма холестерина и улучшают работу пищеварительной системы.
Умеренность в еде и разнообразное питание в сочетании с посильной физической нагрузкой во многом способствуют предотвращению и лечению многих сердечно-сосудистых заболеваний.
При наличии отеков нижних конечностей необходимо следить за количеством выпитой и выделенной жидкости, резко ограничить прием жидкости и поваренной соли. Для определения эффективности лечения необходимо следить за соотношением выделяемой больным за сутки мочи и введенной в организм жидкостью. Учитывают не только выпитую жидкость, но и жидкость, содержащуюся во фруктах, овощах, объем внутривенных вливаний. Измерение диуреза осуществляется следующим образом. После опорожнения мочевого пузыря с 6 часов утра в течение суток больной собирает мочу в специальный сосуд.