Многие малыши, начинают ощущать проблемы со здоровьем, сразу после рождения. Особенно это касается глазной патологии. Воспаление слезного канала приводит к развитию дакриоцистита . Данное заболевание встречается в 5% всех случаев заболеваний органов зрения.
Для него характерно закупоривание просвета канала гнойной пробкой. Также это заболевание может возникать с первым вдохом новорождённого, если не происходит полное освобождение слезного протока от остатков пленки, которая предотвращает попадание околоплодных вод в глазное яблоко.
Чтобы устранить эту проблему, приходится прибегать к зондированию слезного канала . Процедура является малоприятной, но необходимой, так как заболевание начинается иногда остро, и доставляет малышу большое состояние дискомфорта.
Причины непроходимости слезного канала
 Просвет слезного канала может перекрываться из-за:
Просвет слезного канала может перекрываться из-за:
- Врождённой патологии, в результате которой, наблюдается анатомическое сужение слезовыводящего канала.
- Аномального устройства перегородок носа.
- Неполного удаления защитной пленки после родов.
Заболевание, характеризуется постепенным нарастанием симптомов воспаления и может развиваться на протяжении двух месяцев.
Многие родители, первоначальную симптоматику, принимают как развитие конъюнктивита и поэтому не торопятся обращаться к офтальмологу.
При этом клиническая картина этого процесса дополняется новыми симптомами, повышающими остроту воспалительного процесса:
- У новорождённого начинает повышаться температура, иногда до критических отметок.
- Скопившийся гной, вызывает затруднение при моргании глазами, он скапливается в ночное время, вызывая слипание ресниц между собой.
- Дакриоцистит, возникает как следствие , и сопровождается появлением опухоли на нижнем веке.
Очень часто к вышеперечисленным симптомам присоединяется вирусная инфекция.
Симптомы воспаления слезного канала у новорожденных
Развитие дакриоцистита (воспаление слезного мешка), чаще всего развивается постепенно. Клиническая картина может дополняться симптомами на протяжении двух месяцев.
Обычно заболевание развивается следующим образом:

Если родители не уделяют внимание таким проявлениям, и не обращаются к офтальмологу, патологический процесс отягощается появлением абсцесса или гнойным расплавлением подкожно-жировой клетчатки (флегмона). Такие осложнения имеют тенденцию самостоятельного вскрытия, и представлять реальную угрозу зрительным органом маленького пациента.
Диагностика
Помимо визуального осмотра, врач окулист производит две пробы, которые позволяют установить состояние слезного канала:

Кроме этих проб, производится забор материала из слезного мешка. Это делается, чтобы определить разновидность возбудителя, и узнать его толерантность по отношению к антибактериальным препаратам.
Читайте также

Показания к зондированию слезного канала
Данная процедура проводится нередко, её не удастся избежать, если у новорождённого наблюдается:
- Повышенное отделение слезной жидкости.
- Наличие дакриоцистита в острой или хронической форме.
- В случае, когда проводимые консервативные методы лечения не привели к позитивной динамики восстановления проходимости слезного канала.
- Подозрение на аномальное развитие слезовыводящего канала.
Подготовка ребенка к зондированию
Этапы подготовки:

Риск
Возможные риски:
- Зондирование слезного канала, можно отнести к безопасному виду процедуры. Используемый инструмент является стерильным, что минимизирует шанс развития инфекционного процесса. Манипуляция выполняется с использованием местных анестетиков, которые исключают болезненные ощущения.
- Очень важно, чтобы при выполнении зондирования слезного канала, гнойное содержимое не перетекло во второй глаз , или проникло в ушную раковину.
- Процедура зондирования завершается промыванием зрительных органов дезинфицирующим раствором.

Прогноз
Прогноз после процедуры:

Проведение операции
Данная разновидность процедуры занимает не более 20 минут. Для ее проведения, необходимость размещения ребенка в условиях стационара исключается. После этой манипуляции, ребенка отправляют домой, где проводится последующие амбулаторное лечение.
В начале операции производится процедура закапывания глаза местным анестетиком. Кожные покровы вокруг глаза обрабатывается дезинфицирующим раствором.
Три этапа процедуры зондирования слезного канала:

Процедура считается выполненной правильно, если дезинфицирующий раствор выльется через носовой ход.
Так как медицина не стоит на месте, в последнее время вместо зонда используется небольшой шарик. Его вводят в слезовыводящий канал и наполняют воздухом, тем самым он способствует устранению пробки или нарушает целостность плёнки, которая не разорвалась после появления малыша на свет.
Читайте также

Повторная процедура зондирования
 Иногда бывают ситуации, когда возникает необходимость повторного проведения этой процедуры.
Иногда бывают ситуации, когда возникает необходимость повторного проведения этой процедуры.
Основной причиной повторного зондирования может быть:
- Отсутствие желаемого эффекта.
- Образование спаек и рубцов после первого выполнения процедуры.
Манипуляцию зондирование можно проводить спустя 2 месяца после первой процедуры.
Второе зондирование ничем не отличается от первого. Единственно, в ходе проведения операции, в просвет слезного канала может водиться специальная силиконовая трубка, она препятствует развитию спаечного процесса. По истечении полугода производится её удаление.
Данный вид манипуляции, даёт положительный эффект в 90% всех случаев.
Самое главное, в последующие месяцы, не допустить заражения ребенка простудными заболеваниями.
Они могут стать причиной повторного развития нарушения проходимости слезного канала.
 Поэтому окулист назначает:
Поэтому окулист назначает:
- Инстилляции глазных капель антибактериальными препаратами. Дозировка и выбор медикаментозного средства осуществляется врачом.
- Чтобы добиться позитивной динамики рекомендуется производить массаж слезного канала.
Иногда наблюдаются случаи, когда зондирование не приносит облегчения маленькому пациенту. Чаще всего это возникает из-за неправильного проведения операции (зондирование, не достигло места расположения пробки, или не до конца разрушило её). В этом случае процедура повторяется заново, или уточняется диагноз для дальнейшего лечения.
Массаж
Проведение массажа слезного протока не вызывает особых затруднений.
В случае необходимости первую процедуру проводит врач, он обучит технике выполнения основных массажных движений:
- Перед выполнением этой процедуры, производится раствором фурацилина, или перманганата калия (марганцовки). При этом не следует использовать сильно концентрированный раствор. Марганцовка должна иметь бледно-розовый цвет, раствор фурацилина бледно-желтый.
- Массаж начинается с прощупывания угла глазного яблока , расположенного ближе к переносице. Определяется местоположение слезного мешка.
- Под указательным пальцем, он будет ощущаться в виде бугорка. Массажные движения предполагают легкие нажатия, которые производится вначале по направлению к бровям и переносице, а затем от слезного мешка к кончику носа.
- Если массажные движения вызвали отток гноя , его необходимо удалить стерильной марлевой салфеткой.
- Движение повторяется по 10-15 раз.
- Нажатие на слезный мешочек должны происходить в форме толчка.

Правильное проведение процедуры массажа может предотвратить повтора рецидива дакриоцистита в будущем.
Осложнения
После процедуры:
- Процесс восстановления после этой процедуры может занимать 2 месяца. В этот период, самое главное не допустить развития респираторных заболеваний.
- Непосредственно после выполнения зондирования, дети в течение суток могут сохранять чувство беспокойства.
- Иногда, из носовых ходов могут появляться выделения кровянистого характера. Если они становятся обильными необходимо обратиться к доктору.
Также существует вероятность развития следующих негативных последствий:

Если операция выполняется после годовалого возраста, вероятность осложнений заметно возрастает. После 6 лет зондирование слезной точки, может не приносить положительного эффекта, и это является основанием для проведения сложной хирургической операции с использованием общего наркоза.
Заключение
Родителям новорождённого ребёнка, следует помнить, что в этом возрасте любое заболевание, требует повышенного внимания, для чего необходимо обращаться к доктору.Только точный диагноз позволит устранить патологический процесс.
Не стоит заниматься самолечением, так как многие глазные болезни имеют сходную клиническую картину. И родители, не владеющие правилами дифференциальной диагностики, незнающие медицины могут навредить самостоятельным лечением.
Также следует учитывать что ранний возраст не вызывает побочных осложнений, и значительно легче переносится детьми.
Воспаление мешочка слезного канала может быть причиной угрозы жизни ребенка, если родители серьёзно не отнеслись к развитию этой патологии. Абсцесс и флегмона, язва роговицы, это серьезная угроза зрительным органам малыша.
Дакриоцистит у новорожденных составляет 6-7% от всех случаев глазных заболеваний. Нарушение оттока слезы провоцирует застой и воспаление слезного мешка (дакриоцистит), а затем конъюнктивит, из-за которого истинной причины заболевания родители не замечают. При этом месяцами борются с клиническими последствиями.
Постоянные слезы – обычное дело для новорожденного ребенка. Но если вы стали замечать беспричинное с одного или обоих глаз, после сна, присоединились признаки воспаления либо выделение гноя, а выбранное вами лечение не приносит результата, возможно, пора пересмотреть диагноз.
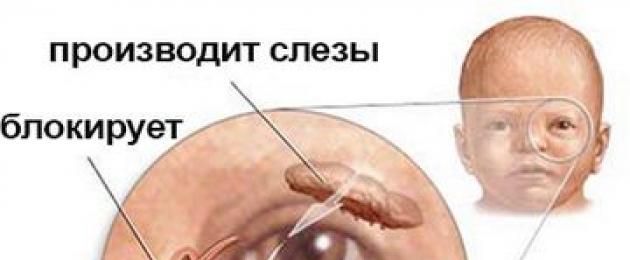
Непроходимость слезного канала наблюдается у всех новорожденных. Это анатомическая особенность развития эмбриона. При формировании дыхательной системы в утробе матери слезный канал закрыт тонкой эпителиальной перегородкой (пленкой), которая защищает дыхательную систему малыша от попадания околоплодных вод.
Когда малыш родился, набрал воздуха в легкие и первый раз заплакал, под давлением пленка разрывается, освобождая проходимость слезных канальцев.

Слеза продуцируется в железе, которая расположена под верхним веком. Она омывает все глазное яблоко и копится в уголках глаз возле носа. Там расположены слезные точки – это два отверстия, за которыми находятся слезные каналы, верхний (поглощает 20%) и нижний (80%). Через эти канальцы слезы вытекают в слезный мешок, а затем в носовую полость.
Закупорка, обструкция, стеноз, слизистая пробка или просто узкий слезный канал у ребенка, который приводит к застою слезы, а впоследствии воспаляется, называется дакриоциститом.
Бывает врожденный (первичный) дакриоцистит у новорожденных, который проявляется сразу после рождения, а со временем проходит сам у детей до года. А бывает вторичный (приобретенный) дакриоцистит, проявляется он не сразу, не проходит после года и дольше, является следствием закупорки канальцев уже после рождения.

Слезы отвечают за увлажнение глаза, питание роговицы, содержат растворенные иммунные комплексы для борьбы с бактериями, которые попадают в глаз из воздуха. Вместе с липидным слоем слеза формирует глазную пленку, которая, помимо защиты от пересыхания, уменьшает трение между веком и глазным яблоком. Поэтому любое сужение или стеноз слезного канала нарушает процесс естественного слезообразования, естественной циркуляции, что приводит к осложнениям.
Последствия дакриоцистита у детей:
- гнойный, инфекционный конъюнктивит;
- снижение остроты зрения;
- флегмона слезного мешка;
- появление свищей слезного мешка;
- развитие и генерализация инфекции.
Причины возникновения
Непроходимость слезного канала у новорожденного или грудничка объясняется отсутствием разрыва защитной пленки, которая дана нам при рождении. Либо же наличием сопутствующих спаек или слизистых пробок, от которых новорожденный не смог избавиться с помощью первого крика.

Причины дакриоцистита у новорожденных:
- анатомическая недоразвитость слезовыводящей системы;
- излишняя извилистость или сужение канальцев;
- аномалия расположения слезного мешка;
- искривление костей лицевого черепа;
- полипы, выросты, опухоли, которые физически перекрывают отток.
Дакриоцистит у детей постарше возникает вследствие травматизации, физического повреждения, воспалительного процесса или как осложнение более серьезного заболевания.
Симптомы болезни
Закупорку слезного канала у детей часто путают с обычным , лечат неделями не ту проблему. Чтобы отличить конъюнктивит от дакриоцистита, нужно внимательнее присмотреться к новорожденному малышу.

- Вы можете заметить, что периодически у новорожденного катится слеза с одного или обоих глаз без видимых причин, когда малыш улыбается. Это говорит о том, что слезе просто некуда деваться, а излишки вытекают по щекам.
- Далее происходит застой. Грязные слезы, омывавшие глазное яблоко, скапливаются в мешочке, образуя «болото». На этом этапе присоединяется воспалительный процесс, мы видим покраснение, припухлость, отечность, все признаки конъюнктивита.
- На следующем этапе дакриоцистита у новорожденного начинают закисать глазки, сначала только после сна, потом постоянно.
- Далее появляются , а при надавливании на припухлость в проекции слезного мешка из него вытекает гной.
- Со временем процесс усугубляется, а антибактериальное лечение дает лишь временный результат.
Диагностика
Дакриоцистит новорожденных точно диагностировать может только врач-офтальмолог. На первом этапе при подозрении, что слезный канал у ребенка забит, вы можете обратиться к врачам-педиатрам на приеме или к патронажной медицинской сестре, а далее необходимо посетить окулиста.
На приеме врач проведет осмотр новорожденного, назначит необходимые процедуры, анализы, пробы. С помощью красящего вещества (раствор колларгола или флюоресцеина) и пробы Веста проверяется наличие закупорки. При этом капают капли с красителем в глаз и засекают время их появления, а также количество на ватном тампоне в носу.

Иногда необходима консультация смежных специалистов, осмотр отоларинголога на предмет строения носовых пазух или перегородки. Если есть необходимость, назначают УЗИ, компьютерную томографию костей лицевого черепа, лабораторные исследования.

При присоединении воспаления берут бактериологическую пробу выделений из глаза на флору и чувствительность к антибиотикам.
Как лечить дакриоцистит у детей
Дакриоцистит новорожденных подразумевает три варианта лечения:
- консервативные методы;
- выжидательная тактика;
- оперативное вмешательство.
Какой метод лечения подходит вам, определит врач при осмотре новорожденного. Не занимайтесь самолечением или нетрадиционными народными методами. Новорожденный - это не поле для экспериментов.
К консервативным методам лечения дакриоцистита относятся медикаментозные средства и массаж. Объединение этих двух способов позволяет значительно ускорить процесс выздоровления и облегчить состояние новорожденного ребенка.
Используйте препараты только в детской дозировке и строго соблюдайте правила и технику массажа.

Медикаментозное лечение
Непроходимость носослезного канала у малышей лечится в основном каплями и мазями. Выбор антибактериального средства должен происходить на основе посева и высеянной микрофлоры. Капли закапываются днем и после массажа, а мази закладываются за нижнее веко на ночь. Дозировки и способ применения назначает врач.
Капли и мази от дакриоцистита для лечения новорожденных:
- «Альбуцид».
- «Вигамокс».
- Грудным детям часто назначают «Тобрекс».
- «Левомицетин».
- Гентамициновая мазь.
- Дексаметазоновая мазь.
- «Офтаквикс».
- Раствор фурацилина или хлоргексидина для промывания, протирания глаз.
Капли перед использованием необходимо подогреть до температуры тела в ладошке или на водяной бане. Так как хранить вскрытые препараты необходимо в холодильнике, малышу будет очень неприятно закапывание холодных медикаментов в глаз.
Смотрите интересное видео с советами врача-педиатра о лечении болезни:
Массаж
Как пробить слезный канал самостоятельно без операции? Основным методом лечения дакриоцистита у новорожденных является . Движения напоминают надавливание от уголка глаза до кончика носа вдоль носовой перегородки. Это физически выталкивает все закупорки и помогает канальцам освободиться.
Техника массажа для новорожденных при дакриоцистите:
- Прежде всего, необходимо помыть руки, снять все украшения, подстричь ногти, чтобы не травмировать новорожденного и не занести инфекцию.
- Если присутствуют гнойные выделения, сначала движением снизу-вверх необходимо выдавить гнойное содержимое. Протрите глаз ватным диском или марлей, смоченным в антисептическом растворе.
- Затем закапайте антибиотики в каплях и теперь движением сверху вниз проталкивайте капли по канальцам в слезный мешок и дальше. Капли необходимо закапать несколько раз.
- Повторяйте эти движения десять раз, два-три раза за сутки. На ночь заложите за нижнее веко мазь.
Что говорит о массаже при воспалении слезного канала у детей самый известный педиатр страны – доктор Комаровский, можно посмотреть тут:
Операция
Оперативное вмешательство является самым радикальным способом при дакриоцистите у маленьких детей и применяется только в том случае, если предыдущие методы не сработали. Тогда хирургическим путем восстанавливается проходимость. Процедура происходит в условиях стационара, под местной или общей анестезией.
Если после консервативного лечения дакриоцистита слезный канал у новорожденного так и не открылся, применяют:
- Искусственный прокол слезного канала у новорожденных.
- Пластику канала при аномалии строения.
- Бужирование, зондирование слезного канала.

Самым популярным является зондирование. При этом в отверстие слезного канала вводится маленький тоненький зонд, который пробивает пробки, разрывает пленки, спайки, а также расширяет проходимость слезовыводящих путей. Процедура занимает несколько минут, безболезненная, но неприятная для новорожденного малыша. В некоторых случаях через пару месяцев зондирование повторяют.
Сохраните статью о детском дакриоцистите в закладках, поделитесь ей с друзьями в социальных сетях. Эта информация будет полезна всем, у кого уже есть малыш или тем, кто только готовится стать родителями.
Cодержание статьи: classList.toggle()">развернуть
Непроходимость слезного канала у новорожденных встречается, по разным данным, у 7-14% детей.
Это состояние, при котором нарушается нормальный отток слезной жидкости вследствие полной или частичной закупорки слезного канала.
Строение носослезного канала у новорожденного ребенка
Слезная жидкость выполняет несколько важных функций:
- Защищает глаз от пересыхания;
- Участвует в преломлении света;
- Формирует слезную пленку;
- Питает роговицу.
Слеза вырабатывается железой, которая расположена в слезной ямке у верхнего наружного края глазной впадины. Вначале она попадает в конъюнктивальную полость, а затем, по слезным канальцам, в слезный мешок, расположенный около внутреннего уголка глаза. Избыток слезы выходит через носослезный канал в носоглотку.
У новорожденных носовой канал относительно короткий – всего 8 мм
, тогда как у взрослых людей длина канала колеблется в пределах от 14 до 15 мм. Это создает благоприятные условия для попадания в слезный мешок инфекционных агентов. Кроме того, слезный канал у новорожденных недоразвит, что так же способствует инвазии (проникновению) микроорганизмов.
Механизм формирования непроходимости
Весь период внутриутробного развития носослезный канал закрыт тонкой пленкой, которая предотвращает попадание околоплодной жидкости в носоглотку. Однако во время прохождения малыша по родовым путям или с первым криком эта пленка разрывается и освобождает вход в носослезный канал. Если этого не произошло, развивается дакриоцистит – воспаление слезного канала, обусловленное застоем жидкости.
 Первый признак непроходимости слезного канала у грудничка – повышенное слезоотделение. Если в первые недели после рождения проходимость канала не восстанавливается, в слезный мешок проникают инфекционные агенты (вирусы или бактерии) и развивается гнойное воспаление.
Первый признак непроходимости слезного канала у грудничка – повышенное слезоотделение. Если в первые недели после рождения проходимость канала не восстанавливается, в слезный мешок проникают инфекционные агенты (вирусы или бактерии) и развивается гнойное воспаление.
У некоторых малышей слезная пленка может самостоятельно разорваться в течении первых шести месяцев или года . Это обусловлено ростом и расширением носослезных протоков, в результате чего пленка растягивается и самостоятельно разрывается. Все это время ребенок должен находиться под тщательным наблюдением офтальмолога. При правильном соблюдении всех врачебных рекомендаций воспаления слезного мешка можно избежать.
Причины формирования
К непроходимости носослезного канала могут привести следующие факторы:
- Частичное или полное отсутствие носослезного канала;
- Аномалии развития слезного мешка (например, наличие дивертикулов – патологических выростов);
- Неправильное расположение слезного мешка;
- Травматическое повреждение слезных путей (например, при неосторожных акушерских манипуляциях);
- Врожденная узость носослезного канала;
- Искривление носовой перегородки и другие аномалии строения носовой полости;
- Дакриоцистоцеле – водянка слезного мешка.
Симптомы непроходимости
Непроходимость носослезного канала может выявиться еще в родильном доме. Однако в большинстве случаев эта проблема дает о себе знать гораздо позднее.
Самый первый признак заболевания – появление беспричинного слезотечения у малыша . Причем, оно может быть как односторонним, так и двухсторонним (в случае одновременного поражения двух глаз).
 Через некоторое время после появления слез глаз начинает краснеть, развивается дакриоцистит. При этом формируется застой слезной жидкости, что является благоприятным условием для присоединения бактерий и их дальнейшего размножения.
Через некоторое время после появления слез глаз начинает краснеть, развивается дакриоцистит. При этом формируется застой слезной жидкости, что является благоприятным условием для присоединения бактерий и их дальнейшего размножения.
Появляются гнойные выделения, которые могут сопровождаться склеиванием ресниц и повышением температуры. Обычно возбудителями дакриоцистита являются стрептококки, кишечная палочка, стафилококки, реже – хламидии и гонококки.
Порой указанные симптомы ошибочно принимаются за . Однако конъюнктивит, в отличие от дакриоцистита, чаще имеет двухстороннюю локализацию. Кроме того, есть ряд других диагностических признаков, позволяющих дифференцировать эти состояния. Подробнее о них сказано в разделе «Диагностика».
 При надавливании на слезный мешок из слезных точек выделяются капли мутной гнойной жидкости. Наибольшее количество таких выделений наблюдается после пробуждения малыша или во время сильного плача.
При надавливании на слезный мешок из слезных точек выделяются капли мутной гнойной жидкости. Наибольшее количество таких выделений наблюдается после пробуждения малыша или во время сильного плача.
По мере прогрессирования дакриоцистита наступает эктазия слезного мешка – его растяжение и увеличение в объеме. При этом кожа над ним гиперемирована (красная) и резко натянута. В особо запущенных случаях мешок может достигать размера спелой вишни.
Перерастяжение слизистой оболочки слезного мешка ведет к ее атрофии и неспособности продуцировать слизистый секрет.
Диагностика непроходимости слезного канала
Диагностика дакриоцистита у грудничков основывается на данных анамнеза (расспроса матери о течении заболевания) и использования дополнительных методов исследования:

Комплексная диагностика должна обязательно включать в себя развернутый клинический анализ крови и мочи, а так же консультации смежных специалистов (педиатр, ЛОР-врач) для исключения других заболеваний.
Лечение непроходимости слезного канала у новорожденных
Ни в коем случае нельзя приступать к самостоятельному лечению дакриоцистита у новорожденных в домашних условиях . И уж тем более не нужно прислушиваться к советам бабушек, дедушек, опытных соседей и прочих. Это может привести к серьезным последствиям (переход болезни в хроническую форму, флегмона слезного мешка, флегмона глазницы).
Существует несколько тактик ведения новорожденного, у которого диагностировали непроходимость носослезного канала: консервативная (выжидательная) и оперативная. Остановимся на каждом направлении более подробно.
Медикаменты
 Параллельно с массажем врач может назначить антибактериальные средства для профилактики присоединения инфекции. Выбор антибиотика напрямую зависит от результатов микробиологического исследования.
Параллельно с массажем врач может назначить антибактериальные средства для профилактики присоединения инфекции. Выбор антибиотика напрямую зависит от результатов микробиологического исследования.
Обычно это капли для глаз, которые необходимо закапывать в конъюнктивальную полость несколько раз в день после массажа.
Хорошей антибактериальной эффективностью обладают следующие препараты: вигамокс, тобрекс, левомицетин (0,3%), офтаквикс, гентамицин (0,3%).
Вопреки расхожему мнению, применение альбуцида нежелательно для малыша по двум причинам:
- При закапывании вызывает жжение;
- Для него свойственна кристаллизация (выпадение осадка). А это может еще больше усугубить непроходимость носослезного канала.
Если доктор назначил несколько лекарственных препаратов, их нужно закапывать с перерывом не менее 20 минут.
Операция
Если консервативные методы лечения не оказывают должного эффекта, возникает необходимость оперативного лечения – зондирования носослезного канала. При этом мнения врачей относительно сроков проведения этой манипуляции разошлись.
Одни считают, что наиболее оптимальный срок приходится на 4-й – 6-й месяцы жизни малыша . Другие считают, что к зондированию стоит прибегать после двух месяцев безуспешной консервативной терапии. В любом случае, сроки проведения зондирования будут выбираться индивидуально в зависимости от каждого конкретного случая.
Перед операцией малыша должен обязательно осмотреть ЛОР-врач, чтобы исключить сопутствующие заболевания.
 Зондирование носослезного канала выполняет детский хирург-офтальмолог в условиях поликлиники. Как правило, используется местное обезболивание.
Зондирование носослезного канала выполняет детский хирург-офтальмолог в условиях поликлиники. Как правило, используется местное обезболивание.
Ребенка туго пеленают, а его голову фиксирует медсестра. Вначале носослезный канал расширяют при помощи конического зонда Зигеля, который вводится в слезную точку.
Затем в канал вводится длинный зонд Боумена, который прокалывает эмбриональную пленку. После этого канал промывают каким-либо дезинфицирующим раствором. Зондирование занимает всего несколько минут и абсолютно безопасно для малыша.
В 30% случаев может потребоваться повторное выполнение манипуляции.
Как показывает статистика, зондирование позволяет восстановить проходимость носослезного канала в 90% случаев.
С профилактической целью после вмешательства ребенку назначают антибактериальные капли, УВЧ и массаж.
Если операция оказалась безуспешной, причина непроходимости кроется в аномалиях внутриутробного развития (например, из-за искривления носовой перегородки). Тогда может потребоваться более серьезное оперативное вмешательство.
Массаж слезного канала у новорожденных
 Лечебный массаж
: Обычно консервативное лечение начинается с массажа слезного канала у новорожденного. Это нужно для того, чтобы поспособствовать разрыву пленки и, таким образом, восстановить проходимость носослезного канала.
Лечебный массаж
: Обычно консервативное лечение начинается с массажа слезного канала у новорожденного. Это нужно для того, чтобы поспособствовать разрыву пленки и, таким образом, восстановить проходимость носослезного канала.
Чем раньше мама начинает массаж, тем выше шансы на выздоровление без операции. Дело в том, что с возрастом пленка становится гораздо более плотной, и прорвать ее с помощью массажа будет все сложнее и сложнее.
Первый массаж носослезного канала у новорожденных доктор проводит самостоятельно, чтобы научить маму правильной технике.
Было установлено, что правильное проведение массажа позволяет восстановить проходимость слезного канала у трети детей, чей возраст не превысил 2 месяца. С каждым последующим месяцем вероятность самостоятельного разрыва пленки снижается.
Правила массажа при непроходимости слезного канала у новорожденных :
- Перед процедурой вымойте руки кипяченой водой с мылом, тщательно почистите ногти и коротко их подстригите;
- Гной, который будет выходить во время надавливания на слезный мешок, необходимо удалять стерильным марлевым тампоном, смоченным в фурацилине или отваре ромашки;
- Постарайтесь запомнить все врачебные рекомендации относительно массажа, особенно силу, с которой надо надавливать. Слишком легкое поглаживание не окажет никакого эффекта, в то же время чересчур интенсивные движения могут причинить вред ребенку.
Как делать массаж слезного канала грудничку:

Массаж при закупорке слезного канала у новорожденных нужно повторить 4-5 раз и выполнять минимум шесть раз в сутки. Теперь вы знаете, как правильно делать массаж слезного канала при дакриоцистите у новорожденных.
Лучше всего проводить массаж в то время, когда ребенок плачет . Дело в том, что тогда ребенок напрягает все свои мышцы, особенно мимические, что может поспособствовать разрыву эмбриональной пленки.
Хотя по статистике непроходимостью слезного канала страдает лишь 5% грудничков, на деле с этой проблемой в той или иной степени сталкиваются очень многие родители, просто до зондирования слезного канала доходит не у всех.
Дело в том, что когда малыш находится в утробе матери, его слезные каналы закрыты пленкой, предохраняющей от попадания в них околоплодных вод. При появлении крохи на свет эта пленка с первым вздохом или первым криком прорывается, и глазки малыша начинают функционировать, как положено. Однако, если в силу каких-то обстоятельств этого не происходит, у новорожденного начинаются глазные проблемы.
Непроходимость слезного канала или конъюнктивит?
Из-за схожести симптомов непроходимость слезного канала часто путают с . При первом обращении родителей врачи в большинстве случаев сначала назначают капли именно от конъюнктивита и рассматривают вероятность непроходимости слезного канала лишь после того, как предложенное лечение не помогло.
Клиническая картина непроходимости слезного канала действительно во многом напоминает течение конъюнктивита: гноящиеся глазки (или один глаз), слипшиеся после сна реснички, слезостояние. Разница в том, что лекарства, эффективные против конъюнктивита, либо вообще не приносят никакого результата, либо оказывают лишь временный эффект.
Массаж слезного канала
Заподозрив непроходимость слезного канала, детский офтальмолог в первую очередь назначит малышу массаж , который родители должны делать самостоятельно в домашних условиях , в сочетании с промыванием глаз и каплями, снимающими воспаление.
Прежде чем приступать к массажу слезного канала необходимо очистить глазки от гнойного отделяемого, сделать это можно при помощи ватного тампона, смоченного в растворе фурацилина (1 таблетка на стакан воды) или ромашки. Промывать глаз нужно от внешнего края к внутреннему, то есть по направлению к носу.
Далее следует сам массаж, цель которого заключается в том, чтобы прорвать пленочку, закрывающую вход в слезный канал. Нащупайте пальцем маленький бугорок во внутреннем уголке глаза ребенка (у основания носа), затем найдите самую возвышенную и удаленную от носа точку этого бугорка – с этого места и нужно начинать массаж. Проведите пальцем с некоторым нажимом от этой точки по направлению к носику ребенка сверху вниз. Повторите эту манипуляцию 5-10 раз подряд без перерыва.
Такой массаж нужно делать 5-7 раз в день, а на достижение результата может уйти вплоть до нескольких месяцев, так что запаситесь терпением.
Зондирование слезного канала
Если массаж слезного канала не принес желаемого результата (бывает и такое), то непроходимость слезного канала устраняется хирургическим путем – посредством зондирования слезного канала . В ходе операции, проходящей под местным наркозом, в слезно-носовой канал вводится зонд, который прорывает пленку, препятствующую проходимости канала.
Хотя зондирование слезного канала – довольно сложная и неприятная процедура, длится она совсем немного времени – всего несколько минут. В некоторых случаях одной процедуры зондирования бывает недостаточно, и, если через 1,5-2 месяца после операции глазки малыша продолжают гноиться, выполняется повторное зондирование слезного канала.
Светлана Музыченко специально для www. kinderok. ru.
При использовании материалов активная индексируемая ссылка на www. kinderok. ru обязательна.
Непроходимость носослезного канала - проблема, с которой сталкивается около 5% новорожденных. Эта врожденная патология может пройти и самостоятельно, еще до обращения к врачу. Такие случаи в этой медицинской статистике не отражены. О них просто ничего не известно. Каждый двадцатый младенец, которому ставят такой диагноз - это случаи, когда закупорка сама не прошла. Один из способов справиться с проблемой - специальный массаж слезного канала. О том, как нужно его делать и что следует учесть, рассказывает известный педиатр Евгений Комаровский.


О проблеме
При нормальном строении глаза глазное яблоко при моргании смачивается слезой. Это предохраняет органы зрения от пересыхания и обеспечивает зрительную функцию. Слеза, столь необходимая в этом процессе, вырабатывается в слезной железе, накапливается в слезном мешочке, куда попадает по канальцам. Другие пути (носослезные) существуют для того, чтобы слезная жидкость могла отходить через полость носа. Наглядный пример - это шмыганье носом во время плача.
При непроходимости слезных или слезноносовых каналов отток затруднен. В результате у ребенка часто появляются признаки конъюнктивита. Родители, ничего не подозревающие об истинных причинах недуга, лечат ребенка антисептиками, промывают глазки чайной заваркой и так далее. Это дает облегчение - правда, временное. Потом воспаление глаз возвращается.
Дакриоцистит (это научное название проблемы) может быть односторонним или двусторонним. Он не передается по наследству и совершенно не зависит от пола ребенка. И у мальчиков, и у девочек закупорка слезных канальцев встречается с одинаковой частотой.
Если проблему не решать, то ребенку грозит гнойный конъюнктивит (вполне настоящий), а также снижение или даже необратимая потеря зрения, флегмона слезного мешка.

Лечение
Консервативное лечение назначают детям в первую очередь. Один из самых успешных методов - массаж в проекции слезного канала. Для обработки используют антисептики. Если лечение не помогает до определенного возраста (в офтальмологической практике это обычно 7-8 месяцев), глазные врачи рекомендуют родителям хирургическое вмешательство по удалению лишней пленки, которая мешает нормальному слезоотделению. Может быть назначена процедура зондирования, при которой восстанавливается проходимость закрытого слезного канала.
Евгений Комаровский уверен, что в 99% случаев проблему можно решить без операции, главное - не лениться и научиться правильно делать необходимый при этом недуге массаж.


Как это делается?
Массаж глаза при непроходимости слезного или носослезного канала Евгений Комаровский считает единственным щадящим и действенным лечением для малышей до одного года. Обычно, говорит доктор, этого вполне хватает.
Перед началом манипуляций маме нужно тщательно устранить с рук все проявления маникюра. Ногти нужно коротко подстричь, чтобы нечаянно не травмировать ими глазки малыша. Делать массаж нужно только чистыми руками, мыть их надо горячей водой с детским мылом, а потом желательно обработать универсальным антисептиком - например «Мирамистином ».

Для начала нужно освободить глазик крохи от скопившихся застойных выделений и гноя, если таковой имеется. Для этого берут ватные диски или делают тампоны. Для каждого глаза - свой тампон или диск, обработка одним диском обоих глаз категорически запрещена.
Раствор для обработки должен быть антисептическим. Такими свойствами обладает отвар аптечной ромашки, раствор фурацилина (слабый, в концентрации не более 1:5000). Осторожными движениями смоченным тампоном следует очистить глаз от выделений (по направлению к переносице, от внешнего края ко внутреннему).
Как только глаз очищен, можно аккуратно приступать к массажным манипуляциям. Для этого Комаровский советует указательным пальцем нащупать бугорок, расположенный во внутреннем уголке глаза, на стыке с переносицей. Это и есть слезный мешок. Палец следует немного сместить выше этой точки и сделать 8-10 движений вниз, по направлению к носу, по анатомическому пути самого слезноносового канальца. Между движениями не стоит делать пауз, пусть они следуют одно за другим.
На сам слезный мешочек Комаровский советует слегка надавливать вибрирующими движениями и только потом опускать палец вниз.

Еще один нюанс: все движения должны быть направлены строго сверху вниз, а последнее (десятое) - в обратном направлении.
При первых движениях может выступить гной, который скопился в слезном канале. Если это произошло, следует остановиться и удалить гной описанным выше способом с применением антисептика. Затем можно будет продолжить массажную процедуру.
Процедуру можно повторять 5-7 раз в течение суток. В острой стадии заболевания курс массажа длится не менее 14 дней. При рецидивирующих воспалениях глаз массаж можно сделать постоянной процедурой и делать его ребенку ежедневно (1-2 раза).
О том, как делать массаж слезного канало новорожденным вы узнаете из следующего видео.