Расспрос ребенка
При расспросе прежде всего выясняют жалобы больного, время их появления и провоцирующие факторы. Основные жалобы, характерные для патологии сердечно-сосудистой системы, следующие:
Слабость и быстрая утомляемость при физической нагрузке.
Одышка (нарушение частоты, ритма и глубины дыхания, субъективное ощущение недостатка воздуха) при физической нагрузке и даже в покое.
Цианоз губ, ногтей, общий цианоз кожи в покое или при физической нагрузке.
Отёки ног, поясницы, лица.
Ощущение сердцебиения (больной чувствует удары своего сердца).
Обмороки.
Боли в области сердца (у детей старшего возраста). В этом случае необходимо уточнить их локализацию, время и частоту появления, продолжительность, интенсивность, иррадиацию, провоцирующие факторы, характер болей, реакцию на лекарственные и иные воздействия.
Возможно возникновение перемежающейся хромоты (боли в мышцах голеней, возникающие при физической нагрузке и исчезающие в покое), свидетельствующей о хронической недостаточности артериального кровообращения нижних конечностей.
У больного ребенка и его родителей необходимо уточнить, как часто он болел ОРВИ (и бронхолёгочными инфекциями в целом) и ангинами, есть ли в семье больные ревматизмом, пороками сердца и другими заболеваниями сердечно-сосудистой системы. Также необходимо выяснить, не отстаёт ли ребёнок в физическом развитии от сверстников.
Осмотр ребенка
Общий осмотр: оценивают ясность сознания, тяжесть состояния и положение больного. О тяжести состояния пациента можно судить по АД, наличию одышки, цианоза, видимых отёков.
Положение больного при сердечной недостаточности может быть вынужденным.
При выраженной сердечной недостаточности больной обычно лучше себя чувствует в постели с высоким изголовьем, предпочитает лежать на правом боку.
При резко выраженной сердечной недостаточности пациент принимает полусидячее положение или сидит с опущенными ногами (ортопноэ; в этом положении выраженность одышки уменьшается).
При острой сосудистой недостаточности больные обычно лежат, предпочитают низкое изголовье и стараются меньше двигаться.
Одышка может проявляться увеличением ЧДД (тахипноэ) и участием вспомогательной мускулатуры. Одышка при патологии сердца обычно бывает экспираторной или смешанной, усиливается в положении лёжа и ослабляется, когда больной садится. Одышка может быть приступообразной и сопровождаться цианозом. Чаще она возникает при хронической левожелудочковой недостаточности (приступ сердечной астмы).
Бледность и цианоз (синюшный оттенок кожи и слизистых оболочек) обусловлены замедлением периферического кровотока и повышением количества восстановленного НЬ в мелких кровеносных сосудах тех или иных отделов тела. Цианоз может локализоваться вокруг рта (периоральный цианоз), на концах пальцев рук и ног, кончике носа и щеках, губах, кончике языка или ушей (акроцианоз) или быть более распространённым, вплоть до тотального. Оттенок цвета кожи и слизистых оболочек может быть бледноголубым, синим, вишнёвокрасным и др. Цианоз может возникать при физической нагрузке или сохраняться постоянно.
Пульсация кровеносных сосудов на шее у здорового ребёнка в вертикальном положении обычно не видна совсем или видна слабо. При патологии кнаружи от грудиноключичнососцевидной мышцы можно увидеть набухание и пульсацию шейных вен; возможно также выявление патологической пульсации в эпигастральной, надчревной областях и правом подреберье.
Пастозность тканей или отёки - признаки правожелудочковой сердечной недостаточности. Сначала отёки появляются на стопах и голенях, к вечеру усиливаются, а к утру исчезают (уменьшаются). Затем, если отёчный синдром нарастает, отёки могут появиться на туловище, пояснице, лице, половых органах (у мальчиков) и в полостях тела (брюшной, плевральной). Сердечные отёки перемещаются под влиянием силы тяжести и более выражены на той стороне тела, на которой лежит больной.
"Барабанные палочки" (утолщения концевых фаланг пальцев рук, реже ног) и "часовые стёкла" (сферическая форма ногтей) могут быть признаками хронической патологии органов дыхания или сердечно-сосудистой системы.
Прекапиллярный пульс обнаруживают при аортальной недостаточности. При лёгком нажатии на конец ногтя так, чтобы посредине его осталось небольшое белое пятно, заметно, что синхронно с пульсом пятно расширяется, а затем сужается. При осмотре полости рта у таких больных можно увидеть ритмичное чередование бледности и нормального розового цвета слизистой оболочки.
Телосложение пациента также иногда позволяет получить определённую информацию. Например, диспропорция верхней и нижней половин тела ("атлетический" плечевой пояс при слабо развитых ногах) позволяет предположить наличие коарктации аорты.
Особенности сердечно-сосудистой системы у детей
Как происходит исследование сердечно-сосудистой системы и каковы особенности сердечно-сосудистой системы у детей?
Осмотр области сердца
При осмотре области сердца можно определить локализацию верхушечного толчка. Также можно выявить видимый сердечный толчок и "сердечный горб".
Верхушечный толчок - пульсация, обусловленная ударом верхушки сердца о переднюю грудную стенку, видимая на передней стенке грудной клетки в пределах одного межреберья кнутри от передней подмышечной линии (у детей в возрасте до 2 лет - в четвёртом, а у детей старшего возраста - в пятом межреберье). При патологических состояниях верхушечный толчок может смещаться как в вертикальном, так и горизонтальном направлении.
Сердечный толчок - разлитая пульсация сердечной области, возникающая только при патологических состояниях (в первую очередь при гипертрофии правого желудочка). При различных заболеваниях можно увидеть пульсацию во втором и третьем межреберьях слева и справа от грудины, а также в области её рукоятки.
Сердечный горб - деформация рёбер в виде равномерного выпячивания в области сердца. Возникает вследствие длительного давления увеличенных отделов сердца на переднюю стенку грудной клетки.
Сглаженность межрёберных промежутков может возникать при тяжёлом выпотном перикардите.
Осмотр кровеносных сосудов
При осмотре периферических артерий можно выявить признаки нарушения кровообращения (снижение температуры кожи конечности, её бледность или цианотичность) и трофики тканей (ухудшение роста ногтей и волос, истончение кожи и подкожной жировой клетчатки).
При нарушении кровотока в крупных венах быстро развивается коллатеральное кровообращение; причём коллатеральные вены иногда можно обнаружить под кожей (например, при окклюзии верхней полой вены - на передней грудной стенке, при окклюзии нижней полой вены - в нижней части живота). Увеличение объёма голени и её отёк могут быть признаками тромбоза глубоких вен голени.
Измерение артериального давления
Артериальное давление (АД) - давление крови на стенки артерий.
Систолическое АД - максимальное давление в артериях во время систолы левого желудочка, обусловленное ударным объёмом сердца и эластичностью аорты и крупных артерий.
Диастолическое АД - минимальное давление во время диастолы сердца, зависящее от тонуса периферических артериол.
Пульсовое АД - разность между систолическим и диастолическим АД. Для измерения АД на руках и ногах используют манжеты, соответствующие возрасту и окружности плеча и бедра ребёнка. У здоровых детей АД в артериях правых и левых конечностей существенно не отличается, а разница АД на руках и ногах составляет 15-20 мм рт.ст.
Пальпация области сердца
При пальпации области сердца сначала определяют верхушечный толчок. Если верхушка сердца находится под ребром, для исследования верхушечного толчка необходимо повернуть ребёнка на бок. Верхушечный толчок не удаётся определить при выпотном перикардите и тяжёлом миокардите. Оценивают локализацию, площадь, высоту и силу верхушечного толчка.
В норме положение верхушечного толчка у детей до 2 лет - четвёртое межреберье кнаружи от среднеключичной линии, от 2 до 7 лет - пятое межреберье кнаружи от среднеключичной линии, после 7 лет - пятое межреберье по среднеключичной линии или кнутри от неё.
Если площадь верхушечного толчка меньше 1,5-2 см 2 , его называют ограниченным, если площадь больше 2 см 2 , верхушечный толчок считают разлитым. У детей верхушечный толчок можно признать разлитым, если он пальпируется в двух и более межреберьях.
Высота (величина), определяемая амплитудой колебаний грудной клетки. По высоте верхушечный толчок может быть умеренным (норма), высоким и низким.
Сила (резистентность) - сопротивление, которое ощущается пальцами, препятствующими толчку. Выделяют умеренный (норма), высокий резистентный и ослабленный верхушечный толчок. Высота верхушечного толчка увеличивается при возбуждении ребёнка. Следует учитывать, что высота и сила верхушечного толчка зависят от степени развития подкожного жирового слоя и мышц грудной клетки.
Сердечный толчок ощущается всей ладонью как сотрясение участка грудной клетки над областью абсолютной тупости сердца.
Систолическое или диастолическое дрожание передней грудной стенки ("кошачье мурлыканье"), выявляемое при пальпации области сердца у некоторых больных, обусловленно передачей колебаний, возникающих при турбулентном токе крови через изменённые клапанные отверстия [или патологические сообщения, например дефект межжелудочковой перегородки (ДМЖП), открытый артериальный проток].
Эпигастральную пульсацию легче выявить на высоте глубокого вдоха. У здоровых детей нередко определяют небольшую "передаточную" пульсацию с брюшной аорты. В эпигастральной области можно определить усиленную и разлитую пульсацию увеличенного правого желудочка, печени.
Пальпация магистральных сосудов включает определение возможной пульсации и систолического дрожания в области основания сердца, над восходящим отделом аорты во втором межреберье справа от грудины, а также над дугой аорты в яремной вырезке и над стволом лёгочной артерии во втором межреберье слева от грудины. В норме слабая пульсация определяется только в яремной вырезке.
Пальпация периферических артерий
При пальпации периферических артерий оценивают пульс. Артериальный пульс - периодические толчкообразные колебания стенок периферических сосудов, синхронизированные с систолой желудочков сердца. Снижение пульсации на периферических сосудах свидетельствует о нарушении в них кровотока. Исследуют пульс на лучевой, сонной (у внутреннего края грудино-ключично-сосцевидной мышцы на уровне верхнего края щитовидного хряща), височной (в височной ямке), бедренной (на уровне середины пупартовой связки), подколенной (в подколенной ямке), задней болылеберцовой (за внутренней лодыжкой) артерий, на артерии тыла стопы (на границе дистальной и средней третей тыла стопы). Пульс прощупывают на обеих руках и ногах и сравнивают. На бедренных артериях пульс обычно сильнее, чем на руках, однако у детей грудного возраста на ногах в норме пульс слабее. У детей старше 2 лет основные характеристики пульса определяют на лучевой артерии. Оценивают частоту, ритмичность, напряжение, наполнение, величину и форму пульса.
Подсчёт частоты пульса проводят в течение 1 мин. Необходимо сравнить частоту пульса с ЧСС по данным аускультации. Поскольку частота пульса у детей в течение суток меняется, наиболее объективно её можно оценить утром, сразу после пробуждения ребёнка (до перехода в вертикальное состояние и натощак). Такой пульс называют базальным. У здоровых детей частота пульса соответствует ЧСС. Дефицит пульса - состояние, при котором не все пульсовые волны достигают лучевой артерии (например, при фибрилляции предсердий). Допустимо отклонение частоты пульса от возрастной нормы не более чем на 10-15%, при более редком пульсе говорят о брадикардии, а при учащении - о тахикардии.
Ритм пульса может быть правильным или неправильным. В норме у детей пульс может быть очень лабильным (дыхательная аритмия). Аритмия максимально выражена в возрасте 4-12 лет и чаще всего связана с дыханием (на выдохе пульс становится более редким). Дыхательная аритмия исчезает при задержке дыхания. В раннем возрасте на одно дыхательное движение приходится 3-3,5, в старшем - 4 сердечных сокращения.
Напряжение характеризуется давлением, необходимым для прерывания пульсовой волны на периферическом сосуде. В норме напряжение пульса бывает умеренным. При изменении этой характеристики возможен напряжённый твёрдый или ненапряжённый мягкий пульс. По степени напряжения судят об АД и тонусе артериальной стенки.
Наполнение оценивают, сравнивая объём артерии на фоне её полного сдавления и при восстановлении в ней кровотока (различают полный и пустой пульс). Степень наполнения зависит от систолического выброса, общего количества крови и её распределения.
Величина - характеристика, определяемая на основании общей оценки напряжения и наполнения. Величина пульса пропорциональна амплитуде АД. Выделяют большой и малый пульс.
Форма характеризуется быстротой подъёма и падения давления внутри артерии. Выделяют быстрый и медленный пульс.
Таблица. Границы относительной сердечной тупости при перкуссии
Перкуссия сердца
При перкуссии сердца определяют его размеры, конфигурацию и положение, а также ширину сосудистого пучка. Детям старше 4 лет перкуссию сердца проводят так же, как взрослым. У детей раннего возраста при непосредственной перкуссии используют только один перкутирующий палец, а при опосредованной перкуссии палецплессиметр накладывают только одной концевой фалангой. Перкуссия должна быть тихой.
Область, соответствующая топографическим границам сердца, называется относительной сердечной тупостью (таблица), поскольку часть передней поверхности сердца, прикрытая лёгкими, при перкуссии даёт притуплённый перкуторный тон. Границы сердца отмечают по наружному краю пальцаплессиметра, обращенному в сторону более ясного звука. Правая граница относительной тупости сердца образована правым предсердием, верхняя - конусом лёгочной артерии и ушком левого предсердия, левая - левым желудочком.
Тупой перкуторный тон определяют над участком передней поверхности сердца, не прикрытым лёгкими. Эту область называют абсолютной сердечной тупостью.
Для того чтобы измерить поперечный размер сердца, определяют расстояния от правой и левой границ относительной тупости сердца до передней срединной линии (у взрослых они составляют 3-4 и 8-9 см) и суммируют их (у взрослых поперечный размер составляет 11-13 см).
Конфигурацию сердца определяют, соединяя точки, соответствующие границам относительной тупости сердца (необходимо дополнительно определить границы относительной тупости в третьем межреберье справа, а также в третьем и четвёртом межреберьях слева). В норме слева между сосудистым пучком и левым желудочком определяется тупой угол - "талия сердца".
Ширину сосудистого пучка определяют во втором межреберье при перкуссии справа и слева по направлению к грудине (в норме пучок не выходит за грудину). У взрослых ширина составляет 5-6 см.
Аускультация сердца
Аускультацию сердца следует проводить в разных положениях больного, в первую очередь - когда больной лежит на спине, на левом боку, сидит или стоит. Кроме того, сравнивают данные аускультации сердца при обычном дыхании больного, на фоне задержки дыхания (на вдохе или выдохе), до и после физической нагрузки. Точки наилучшего выслушивания звуковых феноменов, возникающих в области клапанов сердца, не совсем совпадают с местами проекции клапанов на переднюю грудную стенку.
Тоны сердца
Над всей областью сердца у здоровых детей можно выслушать два тона. При аускультации необходимо определить сердечные тоны, оценить их тембр и цельность звучания, правильность сердечного ритма, соотношение громкости I и II тонов. I тон выслушивают после большой паузы. Он совпадает с верхушечным толчком и пульсом на сонной артерии. II тон выслушивают после малой паузы. Интервал между I и II тонами соответствует систоле (у взрослых он обычно в 2 раза короче диастолы).
(систолический) тон возникает в фазу изометрического сокращения желудочков после захлопывания атриовентрикулярных клапанов. Выделяют три компонента, обусловливающих его возникновение:
- клапанный (колебание створок митрального и трёхстворчатого клапанов, вызванное их закрытием);
- мышечный (колебание миокарда желудочков во время их сокращения);
- сосудистый (колебание начальных отделов аорты и лёгочного ствола в начале фазы изгнания крови).
(диастолический) тон возникает в самом начале диастолы желудочков. Он обусловлен захлопыванием клапанов аорты и лёгочной артерии и их колебанием вместе со стенками начальных отделов этих сосудов. Выделяют два компонента II тона:
- аортальный;
- пульмональный.
Громкость тонов зависит от нескольких параметров:
Громкость I тона - от герметичности камер желудочков во время их сокращения, скорости сокращения желудочков (определяется сократительной способностью миокарда и систолическим объёмом желудочка), плотности атриовентрикулярных клапанов и положения их створок перед сокращением;
Громкость II тона - от плотности смыкания клапанов аорты и лёгочной артерии, скорости их закрытия и колебаний в протодиастолическом периоде, плотности клапанов и стенок магистральных сосудов и положения створок клапанов перед началом протодиастолического периода.
У детей первых дней жизни наблюдают физиологическое ослабление тонов сердца, в дальнейшем тоны сердца у детей отличаются большей звучностью и ясностью, чем у взрослых. Умеренно ослабленные тоны называют приглушёнными, резко ослабленные - глухими.
I и II тоны различаются по звучности. Соотношение звучности тонов с возрастом меняется.
- У взрослых на верхушке лучше слышен I тон, а на основании сердца, над клапанами аорты и лёгочной артерии, - II тон.
- У новорождённых в течение первых 2-3 дней на верхушке и в точке БоткинаЭрба II тон громче I, позже они выравниваются по звучности, а с 3 мес преобладает I тон.
- На основании сердца в периоде новорождённости лучше слышен II тон, затем звучность тонов сравнивается, а с 1,5 лет снова преобладает II тон.
- С 2 до 12 лет II тон во втором межреберье слева прослушивается лучше, чем справа, т.е. имеется физиологический акцент II тона над лёгочной артерией.
- К 12 годам звучность тонов сравнивается, а затем II тон лучше выслушивается справа (над аортой).
- У детей до 6-7 лет на лёгочной артерии часто определяют акцент II тона. Он обусловлен относительно более высоким давлением в системе лёгочной артерии.
Иногда при аускультации можно обнаружить, что тоны сердца выслушиваются в виде двух звуков, что расценивают как расщепление (раздвоение) основных тонов. Иногда у детей удаётся выслушать добавочные III и IV тоны.
тон обусловлен колебаниями мышцы желудочков при их быстром наполнении кровью в начале диастолы. Тихий III тон можно выслушать у детей в области верхушки сердца, он имеет мягкий, глуховатый тембр.
тон возникает перед I тоном в конце диастолы желудочков и связан с их быстрым наполнением за счёт сокращений предсердий. Этот редкий феномен можно обнаружить у здоровых детей и подростков в виде очень тихого звука.
При наличии III и/или IV тона формируется трёхчленный ритм - "ритм галопа".
Ритмичность сердечных тонов (правильность сердечного ритма) определяют по равномерности диастолических пауз. Эмбриокардия - маятникообразный ритм, при котором громкость I и II тонов одинакова, а также равны интервалы между тонами. На протяжении первых 2 нед жизни эмбриокардию считают вариантом нормы.
Шумы в сердце у ребенка
Помимо тонов при аускультации над областью сердца и крупных сосудов можно услышать дополнительные звуки большей продолжительности - шумы. Шумы часто выслушивают у детей (даже совершенно здоровых). Выделяют две группы шумов: внутрисердечные и внесердечные. Внутрисердечные шумы делят на органические, обусловленные наличием анатомических особенностей клапанов, отверстий или перегородок сердца, и функциональные, имеющие в основе нарушение функции клапанов, ускорение движения крови через неизменённые отверстия или снижение вязкости крови.
При обнаружении шума следует определить следующие параметры.
Фаза сердечного цикла, во время которой слышен шум.
Систолические шумы возникают в сердце и крупных кровеносных сосудах в фазу сокращения (систолу) и выслушиваются между I и II тонами.
Диастолические шумы возникают в фазу диастолы и выслушиваются во время большой паузы между II и I тонами.
Систолические и диастолические шумы возникают в результате нарушения ламинарного тока крови и превращения его в турбулентный вследствие разнообразных причин.
Обнаружение в одной из точек одновременно систолического и диастолического шумов указывает на комбинированный порок сердца (недостаточность выслушиваемого в данной точке клапана и стеноз соответствующего ему отверстия).
Выявление в одной точке органического систолического шума, а в другой - диастолического указывает на сочетанный порок сердца (одновременное поражение двух разных клапанов).
При фибринозном перикардите шум над областью сердца может быть не связан с какой-либо фазой сердечного цикла; такой шум называют шумом трения перикарда.
Продолжительность шума (короткий или длительный) и его расположение относительно фаз сердечного цикла (ранний систолический, поздний систолический, пансистолический, протодиастолический, мезодиастолический, пресистолический, пандиастолический);
Громкость (интенсивность) шума (громкий или тихий) и её изменение в зависимости от фазы сердечного цикла (убывающий, нарастающий, монотонный и др.).
Громкость шумов зависит от скорости кровотока и условий проведения звука на грудную стенку. Наиболее громкие шумы выслушивают при небольших пороках с сохранённой сократительной способностью миокарда у детей со слабо выраженной подкожной жировой клетчаткой.
Интенсивность шума зависит от величины ударного объёма: чем он больше, тем сильнее шум.
Тембр шума: грубый, жёсткий, дующий, нежный, мягкий, музыкальный, скребущий и др.
Локализация шума - точка (лат. maximum ) или зона его максимальной слышимости.
Направление проведения шума (левая подмышечная область, сонные или подключичные артерии, межлопаточное пространство и т.д.).
Изменчивость шума в зависимости от перемены положения тела, физической нагрузки, фазы дыхания.
Оценка указанных параметров даёт возможность расценить шум как функциональный или органический и предположить вероятную причину его возникновения.
Органические шумы возникают при врождённых или приобретённых пороках сердца, воспалении эндокарда и перикарда, поражении миокарда. Шумы, связанные с изменениями клапанов сердца при их воспалительном отёке или эрозировании, выслушиваются в зоне проекции поражённых клапанов.
Функциональные шумы характерны для детского возраста. Обычно функциональные шумы бывают систолическими, они непродолжительны, редко занимают всю систолу, обычно слышны в середине систолы. По звучанию функциональные шумы чаще мягкие, нежные, могут иметь "музыкальный" тембр; слышны на ограниченном участке и не проводятся далеко от места максимального выслушивания. Они непостоянны, изменяются в зависимости от положения тела (лучше выслушиваются в положении лёжа), фазы дыхания, физической нагрузки (меняют интенсивность и тембр), не сопровождаются изменениями I и II тонов, появлением дополнительных тонов, расширением границ сердца и признаками недостаточности кровообращения [при пролапсе митрального клапана (ПМК) может определяться систолический щелчок]. Появление функциональных шумов может быть обусловлено различными причинами.
В основе возникновения динамических шумов лежит значительное увеличение скорости кровотока, что отмечают при лихорадочных состояниях, тиреотоксикозе, неврозах, физическом и психическом напряжении и т.д. Появление шумов при анемии вызвано уменьшением вязкости крови в сочетании с некоторым ускорением кровотока и тахикардией.
Появление функциональных шумов может быть обусловлено изменениями тонуса сосочковых мышц или всего миокарда, а также сосудистого тонуса, что приводит к неполному смыканию клапанов сердца и регургитации крови (дистрофия миокарда, СВД).
Преходящие шумы могут быть связаны с продолжающимся формированием сердца, а также быть следствием неполного соответствия темпов развития различных сердечных структур, что обусловливает несоответствие размеров камер и отверстий сердца и кровеносных сосудов. Кроме того, возможна неравномерность роста отдельных створок клапанов и хорд, что приводит не только к временной несостоятельности запирающей функции клапанов, но и к изменению их резонансных свойств.
Шумы возникают при наличии "малых аномалий" сердца и сосудов, когда отсутствуют гемодинамические расстройства, изменения размеров сердца и сократительной способности миокарда. Чаще всего это дополнительные хорды, аномальное расположение хорд, особенности строения сосочковых мышц и др.
Из внесердечных шумов наиболее часто выявляют шум трения перикарда (обычно слышен на определённом участке, не проводится в другие точки, усиливается при надавливании фонендоскопом на грудную клетку) и плевроперикардиальный шум (выслушивают по левому краю относительной тупости сердца, усиливается на высоте вдоха, исчезает при задержке дыхания).
Аускультация кровеносных сосудов
В норме у здорового ребёнка на сонной и подключичной артериях можно выслушать 2 тона, на бедренной - иногда только I тон, на других артериях тоны не слышны. Над крупными артериями можно выслушать шумы, возникающие в них самих при их расширении или сужении либо проводящиеся с клапанов сердца и аорты.
Методы исследования сердца
Инструментальные исследования
Для оценки размеров сердца и магистральных сосудов применяют ЭхоКГ, рентгенографию в 3 проекциях, ангиографию, КТ и МРТ. Для оценки функционального состояния сердечно-сосудистой системы широко применяют пробы с дозированной физической нагрузкой.
ЭКГ сердца ребенку
ЭКГ имеет важное значение для диагностики заболеваний сердца. У детей разного возраста ЭКГ имеет свои особенности. На её характер влияют изменяющиеся с возрастом ребёнка соотношение массы правого и левого желудочков, положение сердца в грудной клетке, а также ЧСС.
Основные особенности ЭКГ здоровых детей (по сравнению со взрослыми):
Меньшая продолжительность зубцов и интервалов, обусловленная более быстрым проведением возбуждения по проводящей системе и миокарду.
Изменчивость продолжительности интервалов и ширины зубцов в зависимости от возраста ребёнка и ЧСС.
Возможное наличие синусовой дыхательной аритмии.
Выраженная лабильность ритма сердечных сокращений, особенно в пубертатном периоде.
Значительные колебания высоты зубцов.
Возрастная динамика соотношения амплитуды зубцов R и S в стандартных и грудных отведениях.
Наличие у некоторых детей неполной блокады правой ножки пучка Хиса (синдрома замедленного возбуждения правого наджелудочкового гребешка).
Возможность сохранения отрицательных зубцов Т в III и однополюсных грудных отведениях (от V, до V 4).
Глубокие зубцы Q в трёх стандартных отведениях при повороте верхушки сердца кзади.
Преобладание вертикальной позиции сердца или его отклонение вправо (чаще у новорождённых и детей раннего возраста).
Уменьшение с возрастом продолжительности времени активации желудочков в правых грудных отведениях и увеличение его в левых.
Для уточнения причин изменений на ЭКГ проводят пробы (лекарственные и с физической нагрузкой).
Для оценки суточного ритма сердца проводят холтеровское мониторирование, что расширяет возможности выявления нарушений ритма.
Фонокардиография сердца
Фонокардиография (ФКГ) и поликардиография позволяют объективно оценить состояние тонов, шумы и экстратоны.
Эхокардиография сердца
Эхокардиография (ЭхоКГ) - информативный неинвазивный метод исследования сердца, позволяющий диагностировать широкий спектр патологических и физиологических состояний, а также исследовать морфологические образования сердца, их движения, сократимость миокарда, состояние центральной гемодинамики.
Реовазография и допплерография
Реовазография и допплерография позволяют судить о состоянии центральных и периферических сосудов.
Пальпацией также можно определить наличие дрожания, которое называется «кошачьим мяуканьем» (fremissment cataire). Это дрожание может быть обнаружено во время систолы – систолическое дрожание (при недостаточности митрального клапана, а также при стенозе легочной артерии и аорты) и во время диастолы – пресистолическое дрожание (при митральном стенозе).
При пальпации следует обратить внимание, нет ли болезненности и пастозности сердечной области, эти явления могут наблюдаться при перикардах.
Методика и данные перкуссии
Перкуссия позволяет определить величину, конфигурацию, положение сердца и размеры сосудистого пучка.
Прежде всего следует занять такое положение, чтобы правильно положить палец-плессиметр (плотно прижать его к грудной клетке и параллельно определяемой границе) и чтобы было удобно наносить перкуторный удар пальцем по пальцу.
Перкутировать сердце у детей следует тихо, т.к. грудная клетка ребенка относительно тонка и при сильных ударах в колебательные движения будут вовлекаться близлежащие ткани, что не даст возможности правильно определить границы относительной и абсолютной сердечной тупости. При определении абсолютной тупости сердца перкуссия должна быть тишайшей. Перкутировать надо от ясного легочного звука к сердечной тупости.
Техника определения границ относительной тупости сердца
В начале определяют правую, затем левую и верхнюю границы. Определение правой границы относительной тупости начинают с определения границы печеночной тупости по правой срединно-ключичной линии от 3-го межреберья вниз. Затем палец-плессиметр поворачивают под прямым углом, ставят на одно межреберье выше параллельно правой границе сердца и перкутируют по направлению к правому краю грудины.
Обнаружив укорочение перкуторного звука, делают отметку по наружному краю пальца. Правая граница образована правым предсердием.
Для определения левой границы относительной тупости сердца предварительно следует найти верхушечный толчок (он совпадает с левой границей относительной тупости и образован левым желудочком). Если верхушечный толчок не удается обнаружить, то перкуссию левой границы проводят по 4-му или 5-му межреберью (в зависимости от возраста больного), начиная от средней подмышечной линии. Палец-плессиметр ставят параллельно ожидаемой границе и передвигают его по направлению к сердцу. Удар пальца должен быть направлен по возможности спереди назад, а не слева направо, т.к. в последнем случае определяется задняя граница сердца. Перкутируют до появления укорочения и отметку ставят также по наружному краю пальца (по краю, обращенному в сторону ясного звука).
При определении верхней границы относительной тупости сердца палец-плессиметр ставят у левого края грудины (lin. рarasternalis sin) параллельно ребрам и, начиная с 1-го межреберья, спускаются вниз по парастернальной линии. При появлении укорочения перкуторного звука делают отметку по верхнему краю пальца. Образуется она конусом легочной артерии и ушком левого предсердия.
Поперечник сердца измеряют в сантиметрах – расстояние от правой до левой границ относительной тупости (по сумме двух слагаемых).
Для определения конфигурации сердца перкуссию таким же образом проводят справа и слева и по другим межреберьям (с 5-го по 2-ое) и полученные точки соединяют между собой.
Определение границ абсолютной тупости сердца (образованной правым желудочком) производят по тем же правилам, применяя тишайшую перкуссию в том же порядке – правую, левую, а затем и верхнюю границы.
Для определения правой границы абсолютной тупости палец-плессиметр ставят на правую границу относительной тупости сердца параллельно правому краю грудины и передвигают его кнутри до появления абсолютно тупого звука. Отметку делают по его наружному краю (обращенному к границе относительной тупости).
Для определения левой границы абсолютной тупости палец-плессиметр ставят параллельно левой границе относительной тупости, несколько кнаружи от нее и перкутируют, передвигая палец-плессиметр внутрь до появления тупого звука. Отметку наносят по наружному краю пальца.
При определении верхней границы абсолютной тупости палец-плессиметр ставят на верхнюю границу относительной тупости сердца у края грудины параллельно ребрам и спускаются вниз до появления тупого звука. Отметку делают по краю пальца, обращенному кверху.
Определение границ сосудистого пучка производят перкуссией по 2-му межреберью. Палец-плессиметр ставят справа по срединно-ключичной линии параллельно ожидаемой тупости и передвигают его по направлению к грудине до появления притупленного звука. Отметку делают по наружному краю пальца. Затем таким же образом производят перкуссию слева и отметку делают по наружному краю пальца-плессиметра. Расстояние между отметками измеряют в сантиметрах.
При общем осмотре больного, как указывалось выше, можно отметить целый ряд признаков, заставляющих заподозрить заболевание сердечно-сосудистой системы; к таким внешним проявлениям этой группы заболеваний надо отнести: цианоз наружных видимых покровов, отеки, пальцы в виде «барабанных палочек», одышку и т. д. Более детальный осмотр и ощупывание области сердца, а также дополнительный расспрос позволяют пополнить эти первые впечатления крайне ценными для диагноза данными.
Дети, особенно маленькие, очень плохо дифференцируют свои субъективные ощущения, связанные с поражением сердца и сосудов; они почта никогда не жалуются на боли в области сердца и сердцебиения.
Врач должен получить нужные ему сведения путем дополнительных вопросов: устает ли ребенок, поднимаясь на лестницу, отстает ли в беге и других играх от своих сверстников, давно ли отмечается отечность и цианоз, усиливается ли последний при крике и плаче и т. д. Необходимо узнать, не было ли у ребенка заболеваний, которые могут осложняться или характеризоваться поражением сердца, - частых ангин, ревматизма, хореи, скарлатины и т. д.
При осмотре иногда удается отметить выпячивание грудной клетки в области сердца, сердечный горб, указывающий на значительное увеличение размеров сердца либо вследствие гипертрофии его, либо в результате накопления жидкости в околосердечной сумке (перикардит). Западение сердечной области отмечается обычно вследствие сильного смещения сердца в результате ранее перенесенного левостороннего экссудативного плеврита. Втягивание межреберий в области сердца, совпадающее с систолой, характерно для сращения сердца с околосердечной сумкой в результате перенесенного перикардита, что обычно сопровождается и отрицательным сердечным толчком.
Видимая пульсация в области верхушки указывает на усиленную сердечную деятельность, что может быть как физиологического, так и патологического происхождения. Пульсация в подложечной области сравнительно часто наблюдается у детей с короткой грудной клеткой (не имеет патологического значения), при гипертрофии правого желудочка и при срединном положении сердца.
Видимая пульсация яремных вен на шее указывает на резко выраженные общие застойные явления; набухание вен усиливается в моменты, когда нормальный отток венозной крови затрудняется, - при выдохе, кашле, крике, экспираторной одышке и т. д.
Видимая пульсация периферических артерий и капилляров, особенно наблюдаемая через ногти, явление довольно постоянное при недостаточности аортальных клапанов.
Данные, получаемые осмотром сердечной области, обязательно дополняются ощупыванием этого участка грудной клетки, особенно сердечного толчка.
Сердечный толчок у маленьких грудных детей прощупывается сравнительно плохо в четвертом межреберном промежутке кнаружи от сосковой линии вследствие узости межреберий и хорошего развития подкожного жирового слоя. С возрастом сердечный толчок смещается книзу и кнутри; уже с конца 1-го года жизни он переходит в пятое межреберье, но остается еще кнаружи от соска. В дошкольном возрасте толчок прощупывается уже кнутри от сосковой линии.
Верхушечный толчок у ребенка усилен при психическом возбуждении, физическом напряжении, повышении температуры тела, у детей-невропатов (особенно в пубертатном периоде), при анемиях и исхудании. Кроме этих состояний, усиление сердечного толчка может указывать на поражение сердца, связанное с гипертрофией левого желудочка (стеноз аортальных клапанов, недостаточность аортальных и митральных клапанов, гипертрофия при нефритах и т. д.). Оттеснение сердца к грудной клетке также вызывает усиление толчка.
Сердечный толчок ослаблен у очень тучных детей, при положении на спине, при экссудативном перикардите, левостороннем плеврите, эмфиземе легких, миокардите, острый эндокардиальных явлениях и при явлениях острой сердечной слабости (коллапсе).
Смещение сердечного толчка имеет большое диагностическое значение. Толчок смещается влево при гипертрофии и расширении левого желудочка (стеноз аортальных клапанов, нефрит) и при смещении всего сердца влево (правосторонний экссудативный плеврит и пневмоторакс; ателектаз значительной части левого легкого; шварты после левостороннего плеврита, перетягивающие сердце влево). Смещение сердечного толчка влево обычно сочетается с некоторым смещением его и книзу.
Смещение толчка вправо приходится наблюдать при срединном положении сердца, при оттеснении его левосторонним экссудативным плевритом и при перетягивании вправо сморщивающимися швартами после правостороннего плеврита. Перемещение сердечного толчка вправо от грудины заставляет заподозрить situs viscerum inversus.
Смещение толчка кверху чаще всего указывает на высокое стояние диафрагмы (асцит, перитонит, метеоризм); значительно реже это зависит от перетягивания сердца кверху плевральными сращениями.
Сердечный толчок несколько перемещается вправо или влево в зависимости от положения ребенка на правом или левом боку; сильное смещение сердца, наблюдаемое в этих случаях при подвижном сердце (сот mobile), у детей отмечается редко.
Сердечный толчок надо ощупать, оценивая при этом его силу, распространенность, иногда болезненность и наличие дрожания, называемого кошачьим мурлыканьем (fremissement саtaire); чаще всего наблюдается пресистолическое дрожание при стенозе и значительно реже - систолическое дрожание при недостаточности митрального отверстия. Иногда удается уловить на ощупь и шум трения перикарда: чаще у основания сердца, реже у его верхушки.
Перкуссия позволяет клинически установить границы сердца у обследуемого ребенка; техника перкуссии сердца детей та же, что и при исследовании у них легких. Перкутировать надо тихо, в направлении от ясного легочного звука к сердечной тупости. Целесообразно определять и относительную, и абсолютную тупость сердца.
Абсолютная тупость должна перкутироваться особенно тихо, совершенно поверхностно. Наносимый при выстукивании левой границы сердца удар должен иметь, по возможности, направление спереди назад, а не слева направо, так как в последнем случае определяется не левая, а задняя граница сердца и создается ошибочное представление о расширении влево.
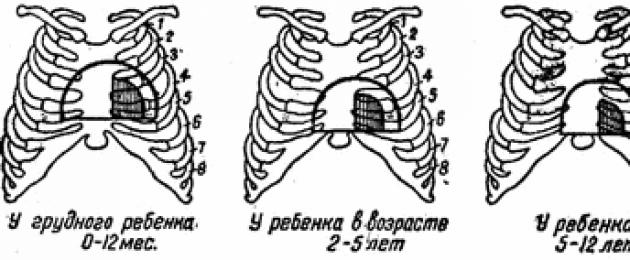
Таблица 14. Перкуторные границы сердечной тупости и положение сердечного
толчка у детей
Для правильной оценки полученных перкуторных данных надо знать возрастные особенности границ детского сердца и те условия, при которых эти границы могут несколько меняться даже у совершенно здоровых детей. Из таблицы 14 и рис. 76 видно, что перкуторные границы абсолютной и относительной тупости у детей с возрастом относительно уменьшаются. Конечно, при определении перкуторных границ сердца у детей не следует ограничиваться только крайними точками - верхней, левой и правой, а надо постараться определить всю конфигурацию сердца, определяя по межреберью расстояние правой и левой границ от передней средней линии.

Рис. 76. Перкуторные границы сердца (схема).
На высоте вдоха границы относительной и абсолютной тупости несколько суживаются, а при максимальном выдохе, наоборот, слегка расширяются. При перкуссии в лежачем положении
сердечная тупость несколько шире и короче, чем при исследовании больного в вертикальном положении. У некоторых детей, особенно подросткового возраста, сравнительно часто встречается Относительно маленькое сердце, так называемое «капельное», занимающее более срединное положение и дающее при перкуссии несколько меньшие границы относительной и абсолютной «тупости. Большое сердце, наблюдаемое у взрослых людей, занимающихся тяжелым физическим трудом («рабочая гипертрофия»), у детей почти не встречается.
Истинное увеличение размеров сердца наблюдается чаще всего при различных пороках сердца: или как проявление его гипертрофии, или в результате расширения сердечных полостей.
Увеличение границ сердца во всех направлениях бывает: а) при митральной недостаточности, б) при декомпенсации сердечной деятельности у детей с имевшейся раньше гипертрофией левого желудочка, в) при гипертрофии сердца у детей, больных рахитом, с хроническими пневмоническими явлениями, г) при гипертрофии сердца у детей с явлениями гипертиреоза, д) при миокардите и е) при острой сердечной недостаточности. У детей грудного возраста встречается, хотя и очень редко, врожденная идиопатическая гипертрофия сердца.
Расширение сердечной тупости влево бывает при гипертрофии левого желудочка, при различных пороках сердца (недостаточность митрального клапана, недостаточность и стеноз аортальных клапанов), при хроническом нефрите, при расширении левого желудочка.
Расширение сердечной тупости вправо бывает в результате гипертрофии или расширения правого желудочка и правого предсердия; сочетание гипертрофии с расширением дает особенно сильное увеличение сердечной тупости вправо. Это приходится сравнительно часто наблюдать при врожденных и приобретенных пороках сердца - сужении и недостаточности клапанов легочной артерии, пороках трехстворчатого клапана, незаращении боталлова протока и межжелудочковой перегородки и при митральном стенозе. Расширение правого желудочка является также одним из проявлений сердечной слабости.
Расширение сердечной тупости вверх обычно зависит от гипертрофии и расширения правого желудочка и левого предсердия (пороки митрального клапана).
Кроме истинного расширения размеров сердца, увеличение перкуторных границ его вызывают: сморщивание легких и перетягивание сердца в ту или другую сторону за счет плевро-перикардиальных сращений, а также перикардит.
Возрастные анатомические особенности сердечно-сосудистой системы детей сказываются и на особенностях рентгенологического изображения их сердца и крупных сосудов.
У детей наиболее раннего возраста на рентгеновском экране сердце имеет «лежачий тип» (широко лежит на диафрагме), а тень больших сосудов относительно коротка и широка. Талия его может быть хорошо выраженной, но чаще сглажена и имеет так называемую «митральную конфигурацию». В обычном передне-заднем положении правый контур сердца образуется в нижней части правым желудочком, а в верхней части - верхней полой веной. Левый контур сердца в направлении снизу вверх складывается за счет тени левого желудочка, левого сердечного ушка и легочной артерии; верхняя дуга, по данным Зедгенидзе, чаще всего образуется за счет тени зобной железы и реже за счет аорты.
До 6-7 лет сердце детей имеет на экране форму полулежачего овала; талия выражена отчетливо, дуги правого и левого предсердий более округлены и глубже, чем у более старших детей, вдаются в ретрокардиальное пространство при исследовании в первом косом положении. Левый желудочек закруглен и во втором косом положении представляется более вогнутым в сторону позвоночника, что может симулировать небольшое увеличение левого желудочка (Панов).
У более старших детей рентгенологическое исследование сердца дает приблизительно такие же данные, как и у взрослых. Однако у подростков сравнительно часто сердце занимает более медиальное положение, что в сочетании с нередко относительно более широкой у них легочной артерией придает сердечной тени на рентгенограмме митральную конфигурацию, часто ошибочно расцениваемую в этих случаях как проявление порока сердца.
Выслушивание сердца производится простым или биаурикулярным стетоскопом; в некоторых случаях целесообразно дополнительно выслушать сердце ребенка и непосредственно ухом. Аускультация сердца должна производиться и при вертикальном, и при горизонтальном положении ребенка. Беспокойство ребенка, его плач и крик сильно мешают выслушиванию сердца, а потому надо стараться эту часть объективного исследования производить при спокойном состоянии больного.
Двустворчатый клапан выслушивается у верхушки сердца, трехстворчатый - у нижнего конца грудины, аортальные клапаны - во втором межреберье справа и клапаны легочной артерии - во втором межреберье слева, что не совсем совпадает с истинной проекцией клапанов на поверхность грудной клетки.
У детей грудного возраста, особенно у новорожденных, сердечные тоны несколько глуховаты; в возрасте 1,5-2 лет они становятся отчетливее и в остальные периоды детства всегда относительно громче, чем у взрослых. У детей 1-го года жизни первый тон у основания сердца громче, чем второй, что объясняется низким кровяным давлением и относительно большим просветом сосудов; к 12-18 месяцам сила первого и второго тонов у основания сердца сравниваются, а с 2,5-3 лет начинает, так же как и у взрослых, превалировать второй тон. У верхушки первый тон у детей во всех возрастах громче второго, и только в первые дни жизни они почти одинаковы.
Усиление обоих сердечных тонов отмечается при психическом и физическом возбуждении ребенка, у невропатов, особенно в пубертатном периоде, при гипертрофии сердца различного происхождения и при анемиях.
Первый тон у верхушки сердца усилен при стенозе двустворчатого клапана, второй тон - при гипертрофии левого желудочка и хорошей силе сердечной мышцы. Усиление второго аортального тона (акцент) зависит от повышения артериального кровяного давления, а усиление второго тона легочной артерии отмечается при гипертрофии правого желудочка и хорошей силе сердца, а также при застойных явлениях в малом круге кровообращения (митральные пороки сердца, хронические пневмонии, эмфизема легких, коклюш).
Ослабление обоих тонов сердца бывает при явлениях сердечной слабости, расстройствах питания, перикардите и при эмфиземе легких; проводимость сердечных тонов значительно ослаблена у очень тучных детей.
Первый систолический тон у верхушки и первый аортальный тон ослаблены при сердечной слабости, при остром эндокардите, при недостаточности аортальных клапанов и при тяжелых расстройствах питания у грудных детей. Второй аортальный тон ослаблен при сердечной слабости и стенозе аорты. Второй пульмональный тон ослаблен при врожденном стенозе легочной артерии.
Раздвоение систолического тона зависит от разновременности сокращения обоих желудочков; раздвоение диастолического тона объясняется неодновременным расслаблением обоих желудочков; впрочем, единого мнения о механизме раздвоения сердечных тонов нет. Более чем вероятно, что этот механизм не во всех случаях одинаков. Кроме указанных причин, можно думать о расщеплении клапанного и мышечного компонентов первого тона, о преждевременном сокращении предсердий и о нарушении синхронности замыкания полулунных клапанов аорты и легочной артерии. Раздвоение сердечных тонов у детей наблюдается сравнительно редко; относительно чаще приходится отмечать раздвоение второго тона у верхушки сердца при митральном стенозе и при острых инфекциях. Иногда раздвоение тонов бывает у совершенно здоровых детей, чаще всего в пубертатном периоде, особенно после сильных физических напряжений.
Эмбриокардия характеризуется равенством пауз между первым и вторым, вторым и первым сердечными тонами. Она наблюдается при резко выраженных формах тахикардии, особенно у слабых недоношенных детей, у новорожденных первых дней жизни, при скарлатине, пневмониях, органических поражениях сердечной мышцы и т. д.
Шумы. У детей сравнительно часто к тому или другому сердечному тону примешивается (или совсем его замещает) шум. Сердечные шумы у детей, так же как и у взрослых, бывают органические и функциональные; первые обусловливаются анатомическими изменениями сердечных клапанов и отверстий, при вторых таковых изменений не имеется. Функциональные шумы у детей сравнительно часты, а потому дифференцирование их от шумов органических крайне важно и для диагноза и прогноза, и для правильной терапии.
Функциональные шумы бывают различного происхождения; они очень часты в школьном возрасте. У детей первых 2-3 лет они наблюдаются редко, главным образом при резко выраженных формах малокровия. Функциональные шумы бывают вне- и внутрисердечные.
К экстракардиальным шумам относятся кардио-пульмональные и шумы, возникающие вне сердца на сосудах.
Кардио-пульмональные шумы объясняются проникновением в момент систолы струи воздуха в краевые участки легкого, частично прикрывающие сердце. Эти шумы выслушиваются над левым желудочком в области lingula pulmonis; они отличаются непостоянством и находятся в зависимости от фазы дыхания. Кардио-пульмональные шумы усиливаются при вдохе, возбуждении и перемене положения; они ослабевают при выдохе и надавливании стетоскопом.
Шумы в области крупных сосудов возникают при сдавлении их большими трахеобронхиальными лимфоузлами, увеличенной зобной железой и деформированной грудной клеткой.
К группе экстракардиальных шумов надо отнести и венозные шумы у анемичных детей. Эти внутрисосудистые шумы сравнительно легко дифференцируются по своей локализации и характеру звуковых явлений («шум волчка»).
Кардиальные функциональные шумы распадаются на акцидентальные и атонические. Причины возникновения тех и других нельзя считать окончательно установленными.
Как на возможные причины акцидентальных шумов указывают на относительную узость легочной артерии, на некоторую дисгармонию замыкания клапанов, на изменения со стороны скорости тока крови и т. д. Выслушиваются они во втором межреберье слева, отличаются непостоянством и не зависят от фазы дыхания; акцидентальные шумы усиливаются при возбуждении ребенка и ослабевают в лежачем положении, а также при надавливании на глазные яблоки.
Атонические шумы выслушиваются у детей с сильно пониженным питанием, ослабленных тяжелыми и длительными болезнями, и у астеников. Объясняются атонические шумы понижением тонуса сердечной мышцы, неполным (функциональным) замыканием клапанов, слабостью фиброзного кольца в области митрального отверстия и т. д. Эти шумы выслушиваются главным образом у верхушки; они более постоянны, чем предыдущие, в лежачем положении усиливаются, а при возбуждении, после движений и т. п. ослабевают или даже исчезают совсем. Атонические шумы сочетаются иногда с незначительным расширением сердца и ослаблением силы первого тона.
По сравнению с органическими шумами все функциональные шумы отличаются непостоянством, изменчивостью в зависимости от положения больного, фазы дыхания, движения и т. д., отсутствием у больного субъективных жалоб и отсутствием анамнестических сведений, дающих право заподозрить наличие врожденного или приобретенного органического порока сердца.
Органические, или эндокардиальные, шумы у детей бывают и врожденные, и приобретенные; правильное дифференцирование их также имеет большое практическое значение. В таблице 15 перечислены основные различия между ними.
От внутрисердечных органических шумов надо отличать органические шумы внесердечного происхождения. К последним относятся шумы трения - перикардиальные и плевро-перикардиальные.
| Опознавательные моменты | Врожденные шумы | Приобретенные шумы |
| Характер шума | Громкий, резкий, обычно систолический | Обычно шум тише, с некоторым придыханием; часто дующий, свистящий, чаще - систолический |
| Локализация шума | На обычном для пороков месте; обычно шум везде одинаково силен; часто в области a. pulmonalis | Почти всегда удается точно отметить punctum maximum шума; наиболее частая локализация - двустворчатый клапан |
| Проводимость | Проводится на спину | Проводится на спину |
| Другие данные со стороны сердца | Перкуторные размеры сердца увеличены мало; fremissement cataire отсутствует. Часто нет акцента на легочной артерии | Совокупность симптомов, характерных для того или другого порока сердца |
| Цианоз | Наклонность к цианозу, иногда очень резко выраженному (стеноз легочной артерии и аорты, транспозиция сосудов дают особенно резкий цианоз); может иногда и отсутствовать (незаращение межжелудочковой перегородки, открытый боталлов проток). Часто пальцы в виде «барабанных палочек» | Цианоз никогда не достигает столь резкой интенсивности; обычно выявляется при наличии и других признаков декомпенсации |
| Возраст | Выявляется с первых дней жизни | До 3-4 лет сравнительно очень редко |
| Анамнез | Цианоз замечался у ребенка при плаче, крике, кормлении | Перенес ревматизм, хорею, скарлатину, частые ангины |
| Другие признаки | Общая задержка физического развития; другие врожденные дефекты развития и уродства | - |
Перикардиальный шум, или шум трения перикарда, имеет царапающий или скребущий характер, несколько напоминающий хруст. Чаще всего он выслушивается у основания сердца, у грудины, около места прикрепления III ребра. В отличие от эндокардиального шума он строго не связан ни с систолой, ни с диастолой, выслушивается на ограниченном пространстве, не проводится на сосуды, изменяется при сильном надавливании стетоскопом и при перемене положения больного, обладает большим непостоянством.
Плевро-перикардиальный шум, как показывает название, зависит от трения между плеврой и перикардом; он совпадает с сердечными сокращениями, напоминая перикардиальный шум, но резко меняется в зависимости от дыхания, чем и отличается от него.
Данные физического исследования сердца должны обязательно пополняться оценкой пульса ребенка. О возрастных физиологических особенностях пульса, склонности его к учащению и к аритмиям было сказано выше. Пульс у детей, так же как и у взрослых, исследуется на лучевой артерии при покойном положении ребенка или еще лучше во сне. Оцениваются частота пульса, ритм, форма пульсовой волны, степень наполнения сосудов и напряжение.
Пульс учащается (тахикардия) при гипертиреозах, эндо- и миокардитах, волнении, физическом напряжении, после еды, при высокой температуре окружающего воздуха и повышении температуры тела. При повышении температуры тела приблизительно на 1° пульс учащается на 15-20 ударов; в этом отношении возможны широкие индивидуальные колебания. Особенно сильно учащается пульс при скарлатине, в конечном периоде туберкулезного менингита, при перитонитах и при явлениях острой сердечной слабости. При этих состояниях чем младше ребенок, тем сильнее у него тахикардия (конечно, при прочих равных условиях).
Пульс замедляется (брадикардия) во сне, у детей с тяжелыми формами расстройства питания, при уремии и желтухе, повышении внутричерепного давления, в начальный период менингитов, при брюшном тифе, после кризиса лобарной пневмонии, по окончании лихорадочного периода скарлатины. При миокардитах также иногда бывает не тахикардия, а брадикардия, особенно при поражении пучка Гиса и межжелудочковой перегородки (дифтерийный и ревматический сердечный блок), при раздражении блуждающего нерва.
Аритмии у детей часты и даже до некоторой степени являются физиологическими. Уже выше указывалось на аритмичность у детей пульса во сне, на респираторную аритмию, частую у детей пубертатного периода, астеников и невропатов. Экстрасистолы у детей - чаще желудочковые, реже предсердные; они могут быть функционального характера, но могут быть и органического происхождения - при миокардитах. В отношении дифференцирования различных форм аритмии большое значение имеет электрокардиография.
Слабый пульс, плохого наполнения, особенно значительно учащенный, указывает на явления сердечной слабости и пониженного кровяного давления.
Напряженный, твердый пульс указывает на повышение кровяного давления; наблюдается у детей чаще всего при нефритах. Эссенциальную гипертонию удается наблюдать лишь у детей периода полового созревания.
Крайне ценными для клиники дополнительными методами исследования сердечно-сосудистой системы являются: определение кровяного артериального давления, пальцевого, капиллярного и венозного, сфигмография, электрокардиография и капилляроскопия. Методы функциональной диагностики сердечно-сосудистой системы у детей пока не могут считаться достаточно хорошо разработанными.
Часто употребляется проба Вальдфогеля: у спокойно лежащего ребенка сосчитывают пульс и измеряют артериальное кровяное давление; потом ребенку предлагают спокойно встать (сердечным больным достаточно сесть), снова повторяют те же исследования, и после этого ребенок снова ложится; через 3 минуты лежания исследования повторяют еще раз. В норме при переходе из горизонтального положения в вертикальное пульс обычно слегка учащается, а кровяное давление повышается на 5-8 мм ртутного столба; оба показателя через 3 минуты спокойного лежания снова возвращаются к исходным величинам. При снижении функции аппарата кровообращения в вертикальном положении пульс учащается значительно сильнее, а кровяное давление падает; пульс и давление не возвращаются к норме после 3 минут покоя в горизонтальном положении.
Для оценки функции сердечно-сосудистой системы можно пользоваться и дыхательной пробой Штанге-Генча. Ребенку предлагают сделать три вдоха и выдоха средней силы, а затем задержать дыхание; у наиболее тяжело больных эта проба делается при полном покое, без нагрузки, а у менее тяжело больных и у здоровых детей - дважды, до и после нагрузки. У здоровых детей 8-16 лет длительность задержки дыхания в покое колеблется от 32 до 48 секунд, а после нагрузки - от 22 до 25 секунд.
Однократное использование этих проб почти не имеет никакого значения; большее значение приобретает оценка динамики их в течение длительного срока наблюдения за больным.
Значительно более правильная оценка функциональной способности аппарата кровообращения получается при динамической оценке нескольких показателей в состоянии покоя и после дозированных нагрузок, как это предлагает Шалков; определяют пульс, частоту дыхания, артериальное кровяное давление, минутный объем (пульсовое давление, умноженное на пульс) и ударный объем до и после нагрузки.
Определение динамики минутного объема по формуле Эрлангера-Гукера дает вполне удовлетворительное представление о функции сердечно-сосудистой системы: МО = ПД X П, т. е. минутный объем равен пульсовому давлению (разница между максимальным и минимальным давлениями), умноженному на частоту пульса. Эту пробу делают тоже до нагрузки и через 3- 5 минут после нее. Нагрузка меняется в зависимости от состояния здоровья ребенка; у здоровых детей - после подпрыгиваний, бега, спортивных или гимнастических упражнений, больному предлагают 2-3 раза присесть в кровати, перейти из горизонтального положения в вертикальное, несколько раз присесть на полу и т. д., в зависимости от состояния здоровья.
Диагностика – один из наиболее ответственных моментов в деятельности кардиолога. В последние десятилетия появилось много новых инструментальных и биохимических методов исследования. Поток информации велик, что требует использования математических, кибернетических и других приемов. Полученные показатели без сопоставления с клиническими не имеют самодовлеющего диагностического значения, т.е. главенствующими все же остаются личные ощущения врача при контакте с больным. Весь диагностический процесс можно условно разделить на сбор анамнеза (расспрос), осмотр, пальпацию, перкуссию, аускультацию, биохимические, инструментальные и рентгенологические методы исследования.
Объективное исследование сердечно-сосудистой системы у детей
Осмотр состоит из общего осмотра, осмотра области сердца и периферических сосудов. Осмотр начинают с оценки состояния больного ребенка (удовлетворительное, средней тяжести, тяжелое), положения в постели (активное, вынужденное), окраски кожных покровов и слизистых оболочек, выявления отеков.
Осмотр начинают с лица и шеи больного. При осмотре шеи обращается внимание на наличие или отсутствие пульсации сонных артерий – «пляски каротид», пульсацию и набухание яремных вен (при застое в малом круге кровообращения, при недостаточности трехстворчатого клапана, а также при некоторых ВПС). Незначительное набухание яремных вен в горизонтальном положении может наблюдаться у здоровых детей старшего возраста, при переводе ребенка в вертикальное положение, набухание вен исчезает.
Отеки у больного с заболеванием сердца являются характерным признаком недостаточности, главным образом правого желудочка. Отеки у больных с заболеванием сердца появляются в отличие от почечных отеков в наиболее отдаленных и низко расположенных местах: в начале в области лодыжек, на стопах, затем на голенях, бедрах, пояснице, половых органах, в полости плевры, живота, перикарде. Массивные распространенные отеки называются анасарка. Характерным является то, что сердечные отеки в отличие от почечных сочетаются с синюшной окраской кожных покровов.
Осмотр области сердца и периферических сосудов. При осмотре можно обнаружить деформацию грудной клетки в виде выпячивания в области сердца – «сердечный горб», реже выпячивание локализуется в области грудины или сбоку от нее и сопровождается пульсацией. Такое выпячивание области сердца наблюдается у больных приобретенными и ВПС, при выпотном перикардите.
Осмотр области сердца позволяет у здоровых детей с умеренно развитым подкожножировым слоем наблюдать верхушечный толчок. В зависимости от возраста верхушечный толчок может располагаться в норме в четвертом (до 2 лет) или в пятом (после 2 лет) межреберье на 1 – 2 см кнаружи от левой среднеключичной линии (до 7 лет) или по среднеключичной линии (после 7 лет). У детей с плохо развитым подкожно-жировым слоем верхушечный толчок хорошо виден глазом. Особое значение для диагностики приобретает смещение толчка кнаружи. Оно наблюдается при дилятации левого желудочка, особенно при аортальных пороках. В этих случаях верхушечный толчок смещается не только влево, но и вниз. Реже при осмотре области сердца видна выраженная разлитая пульсация – сердечный толчок. Он наблюдается при значительном расширении сердца, когда большая поверхность правого желудочка прилежит непосредственно к грудной клетке.
При осмотре грудной клетки можно наблюдать расширение кожных вен в области рукоятки грудины и передней стенки грудной клетки, выраженную пульсацию в надчревной области (за счет сокращения расширенного и гипертрофированного правого желудочка или пульсации брюшной аорты).
При осмотре конечностей у больных с заболеванием сердца можно обнаружить изменение формы пальцев в виде «барабанных палочек», деформацию суставов, капиллярный пульс (ритмичное покраснение и побледнение ногтевого ложа при недостаточности клапанов аорты).
ПАЛЬПАЦИЯ . Пальпацию начинают с исследования пульса. Пульс проверяется на a.Radialis, a.Femoralis, a.Dorsalis pedis. Вначале проверяется синхронность пульса на a. Radialis одновременно на обеих руках, при отсутствии разницы в свойствах пульса дальнейшее исследование проводится на одной руке. Рука ребенка в расслабленном состоянии устанавливается на уровне сердца, врач охватывает правой рукой область лучезапястного сустава таким образом, чтобы большой палец его располагался на тыльной стороне предплечья исследуемого, а средним и указательным пальцами проводит пальпацию лучевой артерии.
Пульс на a.Femoralis исследуется в вертикальном и горизонтальном положениях ребенка, ощупывание проводится указательным и средним пальцами правой руки в паховой складке в месте выхода артерии из-под пупартовой связки. Пульс на артерии dorsalis pedis определяется в горизонтальном положении. Кисть исследующего помещается у наружного края стопы ребенка, артерия пальпируется 2-3-4 пальцами. У детей грудного возраста пульс можно определить также на a. Temporalis.
Различают следующие характеристики пульса: частоту, ритм, напряжение, наполнение, форму. Для определения частоты пульса подсчет ведется не менее одной минуты, параллельно проводится подсчет ЧСС (по верхушечному толчку или аускультативно), явление, при котором наблюдается разница между ЧСС и числом ударов, носит название дефицита пульса.
ТАБЛИЦА
Частота пульса у детей разного возраста (Тур А.Ф. , 1967)
|
Пульс (частота) в 1 мин |
Возраст |
Пульс (частота) в 1 мин |
|
|
Новорож- денный |
|||
Ритмичность пульса оценивается по равномерности интервалов между пульсовыми ударами (различают ритмичный и аритмичный пульс). Некоторая аритмичность пульса, связанная с дыханием, явление физиологическое для детей школьного возраста: при вдохе пульс учащается, при выдохе замедляется. Задержка дыхания этот вид аритмии устраняет.
Напряжение пульса определяется силой, с которой необходимо сдавить артерию, чтобы исчезли пульсовые колебания. Различают пульс нормального напряжения, напряженный, твердый пульс –pulsus durus и мягкий пульс – pulsus mollis , указывающий на понижение тонуса сосудов.
Исследование наполнения пульса проводят двумя пальцами правой руки. Проксимально расположенный палец сдавливает артерию до исчезновения пульса, затем давление пальцем прекращается и дистально расположенный палец получает ощущение наполнения артерии кровью. По наполнению различают: пульс удовлетворительного наполнения; полный пульс – p.plenus (наполнение больше обычного) и пустой пульс –p.vacuus (наполнение менее обычного).
По скорости подьема и спуска пульсовой волны различают форму пульса (путем умеренного сдавливания артерии обоими пальцами). Если при пальпации пульса получаем ощущуение быстрого подьема и быстрого спада пульсовой волны, то такой пульс называется быстрым, скачущим. Если пульсовая волна медленно поднимается и медленно опускается, то такой пульс называют медленным, вялым. Различают также высокий пульс – p. Altus (характеризующийся быстрым хорошим наполнением и быстрым спадом пульсовой волны) и малый пульс - p. Parvus, для которого характерно медленное, слабое наполнение и медленный спад пульсовой волны. Они обычно встречаются с другими формами пульса. Например: celer et parvus (пульс быстро становится хорошего наполнения и затем наблюдается быстрый спад пульсовой волны), tardus et parvus (пульсовая волна медленно поднимается, достигает малого наполнения и затем медленно спадает).
При помощи пальпации уточняются свойства верхушечного толчка. Для этого исследующий кладет ладонь правой руки на грудную клетку ребенка так, чтобы основание ладони было обращено к левому краю грудины, а пальцы, прикрывали область верхушечного толчка. Верхушечный толчок ощупывается указательным, средним и четвертым слегка согнутыми пальцами. Определяются свойства верхушечного толчка: локализация, площадь, высота, сила.
У здорового ребенка первых двух лет жизни верхушечный толчок пальпируется в 4 межреберье на 2 см. влево от срединно-ключичной линии; с 2 до 7 лет-в 5 межреберье на 1 см. влево от срединно-ключичной линии; после 7 лет-в 5 межреберье по среднеключичной линии или на 0,5 см. кнутри от нее. У здорового ребенка площадь верхушечного толчка составляет 1-2 кв. см. Если площадь толчка больше 2 кв. см., его называют разлитым, если меньше 1 кв. см.- ограниченным. Высота верхушечного толчка характеризуется амплитудой колебаний в области толчка: различают высокий и низкий верхушечный толчок. Сила верхушечного толчка измеряется тем давлением, которое оказывает верхушка сердца на пальпирующие пальцы - различают толчок умеренной силы, сильный и слабый.
Смещение толчка в больную сторону отмечается при пульмофиброзе с явлениями сморщивания легкого, в противоположную сторону - при экссудативном плеврите, гидротораксе, гемотораксе, пневмотораксе.
Высота величины верхушечного толчка определяется амплитудой колебаний межреберных промежутков. При усилении и ускорении сердцебиений, обширном прилегании поверхности сердца непосредственно к грудной клетке высота толчка увеличивается.
Величина верхушечного толчка явно слабеет (или толчок совсем не определяется) при перикардите, левостороннем экссудативном плеврите, ожирении. В подобных случаях говорят о низком верхушечном толчке. Верхушечный толчок может быть и отрицательным, когда во время систолы участок грудной клетки на месте толчка не выпячивается, а втягивается (симптом Макензи). Отрицательный верхушечный толчок характерен для слипчивого перикардита, при котором перикард сращивается с передней стенкой грудной клетки. Симптом Макензи сочетается иногда с видимым некоторым западением участка грудной клетки в области сердца.
При пальпации области сердца необходимо исследовать сердечный толчок. У здоровых детей сердечный толчок не определяется. При гипертрофии и дилятации правого желудочка появляется выраженная пульсация в области абсолютной тупости сердца и в надчревной области. Для определения симптома «кошачьего мурлыкания» (систолического или диастолического дрожания) необходимо положить ладонь плашмя на всю область сердца. Путем пальпации уточняется характер эпигастральной пульсации. Разлитая эпигастральная пульсация в направлении сверху вниз-признак гипертрофии правого сердца; справа налево-увеличенной печени, сзади наперед-пульсация аорты.
Ощущение симптома «кошачьего мурлыканья» на верхушке сердца во время диастолы, чаще в конце, получило название пресистолического «кошачьего мурлыканья» и является характерным для митрального стеноза, во время систолы на аорте - для аортального стеноза, на легочной артерии - или незаращения Ботталова протока.
Сердечный толчок может быть разлитым, распространяться на грудину, подмышечную ямку, надчревную область. При врожденных пороках сердца длительное усиление сердечного толчка вызывает деформацию грудной клетки в области сердца. Однако не исключается и обратное - влияние врожденных и приобретенных деформаций грудной клетки на локализацию и выраженность сердечного толчка.
ПЕРКУССИЯ СЕРДЦА.
Перкуссия сердца производится с целью определить величину, конфигурацию, положение сердца и размеры сосудистого пучка. Перкуссию сердца принято проводить в вертикальном положении больного, с руками, опущенными вниз («по швам»); у тяжело больных и у детей раннего возраста можно ограничиться перкуссией в горизонтальном положении.
При этом необходимо помнить, что при перкуссии больного в вертикальном положении размеры сердечной тупости будут на 15 – 20 % меньше, чем в горизонтальном, вследствие более низкого стояния диафрагмы. Различают посредственную и непосредственную перкуссию. У детей раннего возраста пользуются непосредственной перкуссией. Палец-плессиметр при перкуссии сердца плотно прикладывают к грудной клетке и располагают параллельно ожидаемой границе, нанося перкуторный удар от ясного перкуторного звука по направлению к более тупому, т.е. идя от легких к сердцу. Отметка границы сердца производится по наружному краю пальца-плессиметра. Перкуссию сердца производят в следующем порядке: сначала перкутируют правую, затем левую и верхнюю границы относительной тупости сердца. Прежде чем производить перкуссию границ относительной тупости сердца косвенно определяют высоту стояния диафрагмы (на основании определения нижней границы легкого). Для этого палец – плессиметр ставят в третьем межреберье справа по срединно - ключичной линии параллельно ребрам и, направляясь вниз, определяют нижнюю границу легких, которая располагается в норме на уровне 6 ребра. Затем палец-плессиметр переносят на одно ребро и два межреберья выше (примерно в четвертое межреберье) и располагают параллельно искомой границе сердца. Нанося перкуторные удары средней силы перемещают палец-плессиметр по направлению к сердцу до изменения перкуторного звука, т.е. перехода ясного звука в притупление. Отметка границы сердечной тупости производится по наружному краю пальца-плессиметра.
Для определения левой границы относительной тупости сердца необходимо вначале найти верхушечный толчок, который образуется левым желудочком и совпадает с левой границей относительной тупости сердца. Перкуссию начинают от средней подмышечной линии и перкутируют по межреберью, где был обнаружен верхушечный толчок, при этом палец-плессиметр ставят параллельно ожидаемой границе и, идя по направлению к сердцу, наносят перкуторные звуки средней силы до тех пор, пока не произойдет переход ясного перкуторного звука в притупление. Для того, чтобы не захватить бокового профиля сердца применяют так называемую сагитальную или ортоперкуссию, удар наносят спереди назад (палец-плессиметр прижимается к грудной клетке боковой, а не ладонной поверхностью). Отметку левой границы относительной тупости сердца ставят также по наружному краю пальца, обращенному к ясному перкуторному звуку.
Определение верхней границы относительной тупости сердца проводится по парастернальной линии (в возрасте до 2-ух лет по левой срединно- ключичной линии), начиная от первого межреберья. Палец-плессиметр ставят параллельно ребрам, опускаются вниз, передвигая палец-плессиметр последовательно по ребру и межреберью, нанося перкуторные удары средней силы. При появлении притупления перкуторного звука делают отметку по верхнему краю пальца, обращенному к ясному перкуторному звуку.
ГРАНИЦЫ ОТНОСИТЕЛЬНОЙ ТУПОСТИ СЕРДЦА
ПРАВАЯ ВЕРХНЯЯ ЛЕВАЯ
0 – 2 года 2 смкнаружи от l.sternalis 2 ребро 2 смкнаружи от
dextra l.medioclavicularis sinistra
2 – 7 лет 1 смкнаружи от l.sternalis 2 межреберье 1 смкнаружи от
dextra l. Medioclavicularis sinistra
7 –12 лет 0,5 смкнаружи от l.sternalis верхний край 3 0,5 смкнаружи от
dextra ребра l.medioclavicularis
или l.Medioclavicularis
12- 14 лет l.sternalis dextra 3 ребро l.medioclavicularis
Кнутри от нее
Определение абсолютной тупости сердца. Для перкуссии абсолютной тупости сердца существуют те же правила, что и для перкуссии относительной тупости сердца, только в отличие от последней для определения абсолютной тупости сердца должна применяться тихая или тишайшая перкуссия. Порядок перкуссии тот же: сначала перкутируют правую, затем левую и верхнюю границу абсолютной тупости сердца.
Для определения правой границы абсолютной тупости сердца палец -плессиметр ставят на правую границу относительной тупости сердца параллельно правому краю грудины и нанося тихий перкуторный удар, передвигают палец-плессиметр кнутри до появления абсолютно тупого звука, отметку делают по наружному краю пальца, обращенному к границе относительной тупости. В норме правая граница абсолютной тупости идет по левому краю грудины.
Для определения левой границы абсолютной тупости сердца палец- плессиметр ставят параллельно левой границе относительной тупости, отступая несколько кнаружи от нее, и, нанося тихий перкуторный удар, постепенно передвигают палец- плессиметр кнутри до появления тупого звука. Отметку левой границы абсолютной тупости наносят по наружному краю пальца. В норме левая граница абсолютной тупости сердца у детей до 2-ух лет идет по левой срединно - ключичной линии, от 2 до 7 лет – посередине между срединно- ключичной и левой окологрудинной, от 7 до 12 лет – совпадает с левой границей относительной тупости, от 12 до 14 лет – на 0,5 см кнутри от левой срединно- ключичной линии.
Для определения верхней границы абсолютной тупости сердца палец- плессиметр ставят на верхнюю границу относительной тупости сердца у края грудины параллельно ребрам, и, производя тихую перкуссию, спускаются вниз до появления тупого звука. Отметку верхней границы абсолютной тупости делают по краю пальца, обращенного кверху. В норме верхняя граница абсолютной тупости сердца в возрасте до 2 лет находится на 3 ребре, 2 - 7 лет в 3 межреберье, в 7-12 лет – на 4 ребре (верхний или нижний край).
Изменение границ сердца возможно как в сторону расширения их, так и в сторону сужения. Некоторое увеличение границ относительной тупости сердца (преимущественно влево) отмечается при высоком стоянии диафрагмы на почве метеоризма, асцита, атонии диафрагмы, опухолей внутрибрюшных органов и другой патологии. Это обьясняется тем, что при высоком стоянии купола диафрагмы сердце принимает горизонтальное положение и прижимается к грудной клетке. Ложное впечатление об увеличении размеров сердца может создаваться, когда сердечная тупость сливается с близко расположенными безвоздушными участками легких при туберкулезе, пневмонии, ателектазах, опухолях легкого, парамедиастинитах, накоплении жидкости в плевральных полостях и в полости перикарда.
Расширение границ относительной тупости сердца регистрируется при фиброэластозе, врожденных и приобретенных пороках сердца, миокардитах и кардиомиопатиях. При резко выраженной кардиомегалии оттесняются в стороны прилежащие участки легких, поэтому расширяются границы не только относительной, но и абсолютной тупости сердца.
Значительно реже, чем увеличение размеров сердца, в педиатрической практике регистрируется сужение границ этого органа. Уменьшение границ относительной тупости сердца перкуторно выявляется при опущении диафрагмы на почве эмфиземы легких, энтероптоза у детей с астеническим типом телосложения. Сужение площади относительной тупости сердца можно отметить также при пневмотораксе, пневмоперикарде, конституциональном уменьшении размеров сердца. Уменьшенное в поперечнике сердце образно называют «капельным», «висячим».
АУСКУЛЬТАЦИЯ СЕРДЦА.
Выслушивание ребенка производится в вертикальном, горизонтальном и в положении на левом боку. Врач обычно располагается с правой стороны от больного.
Точки и порядок аускультации.
1 - область верхушечного толчка (выслушивание звуковых явлений с митрального клапана)
2 - 2 межреберье справа у края грудины (выслушивание звуковых явлений с аорты)
3 - 2 межреберье слева у края грудины (выслушивание звуковых явлений с клапанов легочной артерии)
4 - нижняя треть грудины у мечевидного отростка, несколько правее от средней линии (проекция трехстворчатого клапана)
5- точка С.П.Боткина – место прикрепления 3-4 ребра к левому краю грудины или третье межреберье (здесь хорошо прослушивается вся область сердца, а также сосуды шеи справа и слева). Такая последовательность аускультации обусловлена частотой поражения клапанов сердца.
Некоторые правила аускультации:
А. Ввиду того, что дыхательные шумы мешают выслушивать у больного явления со стороны сердца, то рекомендуется выслушивать больного в период задержки дыхания – после глубокого вдоха и последующего выдоха (у старших детей);
Б. Первоначально необходимо оценить тоны сердца, их соотношение в разных точках, после чего обращают внимание на наличие или отсутствие шумов сердца. Первый тон соответствует пульсовому удару на сонной артерии или верхушечному толчку. Кроме того, обычная пауза между первым и вторым тонами короче, чем между вторым и первым;
В. При выслушивании шума необходимо отметить следующие его свойства: тембр, силу, в какую фазу деятельности сердца он слышен (систолический или диастолический), какую часть систолы или диастолы он занимает, связь его с тонами сердца, а также изменение его при перемене положения тела или при нагрузке;
Г. Все звуковые явления желательно изобразить графически.
У детей грудного возраста, особенно у новорожденных, тоны сердца несколько ослаблены, в возрасте 1,5 – 2 лет они становятся отчетливее и в остальные периоды детства всегда относительно громче, чем у взрослых. У детей 1-ого года жизни первый тон у основания сердца громче, чем второй, что обьясняется низким кровяным давлением и относительно большим просветом сосудов; к 12 – 18 месяцам сила первого и второго тонов у основания сердца сравниваются, а с 2,5 –3 лет начинает, так же как и у взрослых, превалировать второй тон. У верхушки сердца первый тон у детей всех возрастных групп громче второго, и только в первые дни жизни они почти одинаковы.
При выслушивании больного с заболеванием сердца врач не ограничивается аускультацией его в пяти указанных точках, а перемещает стетоскоп по всей области сердца, а затем передвигает его в подмышечную, подключичную, надчревную области, а также на спину.
При оценке результатов аускультации сердца у больного ребенка оцениваются особенности сердечных тонов и шумов. У детей с поражением ССС отдельные тоны могут усиливаться или ослабляться. Так, усиление (акцент) первого тона над верхушкой сердца может выслушиваться при сужении левого предсердно - желудочкового отверстия (при этом усиливается звучание склерозированного участка двухстворчатого клапана) , а также при пароксизмальной тахикардии.
Усиление второго тона над аортой регистрируется при напряженной деятельности левого желудочка, энергичном закрытии клапанов аорты, отмечаемом при артериальной гипертензии, иногда в пубертатный период у здоровых подростков.
Акцент второго тона над легочной артерией – признак энергичного захлопывания клапана этого сосуда, усиленного сокращения правого желудочка. Этот аускультативный признак выявляется при открытом артериальном протоке, стенозе и недостаточности двухстворчатого клапана, дефектах межпредсердной и межжелудочковой перегородок, склерозе легочной артерии, обширном пульмофиброзе, миокардитах, протекающих с явлениями застоя в малом круге кровообращения.
Акцентирование обоих тонов является признаком усиленной работы здорового сердца при физических нагрузках, значительном психоэмоциональном возбуждении.
Ослабление сердечных тонов выявляется при ожирении, выпотном перикардите, эмфиземе легких, коллапсе, значительном истощении ребенка, сердечной недостаточности. Ослаблены тоны сердца и у здоровых детей в первые месяцы жизни. Поражение сердца может сопровождаться ослаблением одного тона: слабость первого тона у верхушки регистрируется при недостаточности клапанов аорты, слабость второго тона над аортой – при клапанном стенозе аорты. Следует отметить, что интенсивность слухового восприятия тонов сердца зависит и от техники выслушивания: при усиленном надавливании стетоскопом на грудную клетку ребенка звучность тонов сердца ослабляется.
Раздвоение тонов сердца – признак неодновременного сокращения правого и левого желудочков, а также несинхронного захлопывания клапанов, отмечаемых при блокаде атрио-вентрикулярного узла, одной из ножек пучка Гиса, миокардитах, пороках сердца и других поражениях этого органа. Может раздваиваться как первый, так и второй тон. Раздвоение тонов сердца отмечается и у некоторых здоровых детей в связи с изменением ударного объема правого и левого желудочков во время вдоха и выдоха.
В кардиологии детского возраста большое диагностическое значение имеют шумы сердца. В зависимости от интенсивности выделяют шесть степеней сердечных шумов: 1 – нежный непостоянный; 2 – нежный постоянный; 3 – умеренный; 4 – грубый, громкий; 5 – очень громкий; 6 – громкий настолько, что слышен без стетоскопа.
Громкость шума зависит от величины отверстия между двумя полостями или диаметра трубки, соединяющей их. Чем шире отверстие, чем больше диаметр трубки, тем громче шум. Однако при резком увеличении отверстия шум может не выслушиваться в связи с уменьшением скорости кровотока, напр., при трехкамерном сердце. У больных с сердечной недостаточностью, в связи с уменьшением сократительной способности миокарда, шум, обусловленный пороком, также может ослабевать и даже исчезнуть. При сужении отверстий до определенного диаметра громкость шума может увеличиваться. В то же время при очень узком отверстии (1 мм) шум не формируется.
Высота шума сердца зависит от частоты колебаний тела, издающего звук. Чем оно тоньше и эластичнее, тем выше звук. На высоту шума влияет и скорость кровотока. Чем она больше, тем выше шум.
Тембр шумов сердца зависит от их частотного состава и примеси к основным звукам обертонов, т.е. дополнительных тональных компонентов, а также от того, какие структурные отделы сердца приводятся в состояние вибрации. В связи с этим различают шумы мягкие, дующие, свистящие, гудящие, шипящие, воющие, рокочущие, скребущие, жужжащие, пилящие, шуршащие и др. На тембр шума влияет скорость кровотока. При ее увеличении шум становится более мягким. Особую группу составляют музыкальные шумы сердца, определяемые как шумы писка, певучие, свистящие, жужжащие. Их возникновение связывают с регулярными колебаниями гладких, эластических структур сердца при турбулентном токе крови, при измененных, удлиненных хордах, вяло свисающих и пересекающих струю крови.
Продолжительность шумов может быть различной: от небольшой (0,1 с) до значительной, когда шум занимает треть, половину и даже всю систолу, а при некоторых заболеваниях (открытый артериальный проток) – всю систолу и диастолу. Продолжительность его увеличивается при усилении кровотока.
Локализация шума в сердечном цикле бывает различной. Он может располагаться в начальной, средней и конечной частях систолы, в начальной, средней и пресистолической частях диастолы.
Локализация максимальной выраженности – эпицентр шума зависит от места его формирования в сердце и проводимости из полости сердца и крупных сосудов на поверхность грудной клетки. Локализация эпицентра шумов в месте аускультации позволяет связывать возникновение их с поражением соответствующего клапана. При поражении крупных сосудов эпицентр шума может перемещаться на сосуды шеи, в надключичную и яремную ямку, на спину, в надчревную область и т.п.
Проводимость шумов сердца имеет важное значение, так как позволяет дифференцировать шумы в зависимости от их генеза, места формирования, характера и значения в патологии сердца. Они могут не проводиться или проводятся на другие точки выслушивания сердца, за его пределы – в подмышечные области, область спины и сосуды шеи. Функциональные и физиологические шумы отличаются малой проводимостью, чаще выслушиваются на ограниченном участке сердца.
Шумы сердца изменяются при воздействии случайных или специально применяемых факторов.
На их выраженность влияют перемена положения тела (горизонтальное, вертикальное, на правом, левом боку, наклон туловища вперед), фазы дыхания (вдох, выдох), подьем конечностей, опускание головного конца кровати), специальные пробы (Вальсальвы), пробы с различными медикаментами, влияющими на гемодинамику