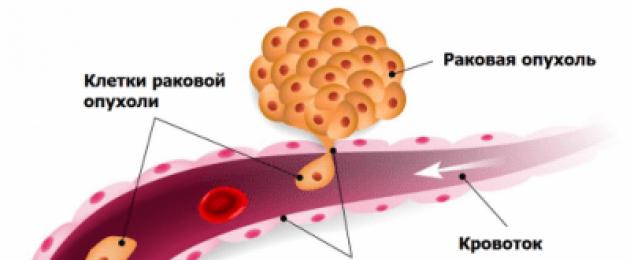
يعد سرطان الرئة مرضًا شائعًا إلى حد ما بين عامة السكان في العالم. ترجع خصوصيات انتشاره إلى التدخين وإطلاق المواد السامة والمسرطنة في البيئة وظروف العمل الضارة والتطوير الأفضل لطرق التشخيص في هذه المرحلة من الحياة.
ولا بد من القول أن هذه الحالة تتميز بالسرية العالية، والقدرة على إخفاء نفسها كأمراض أخرى مختلفة وغالبا ما يتم تحديدها عن طريق الصدفة أو أثناء تشخيص أكثر تفصيلا لمرض آخر. مثل معظم الأمراض السرطانية، يوجد لسرطان الرئة عدد كبير من الأصناف، والتي يتم تقسيمها وفقًا لخصائصها السريرية والمرضية.
المبادئ العامة للتصنيف
يمكن تصنيف سرطان الرئة وفقا للمعايير التالية:
- تشريحيا.
- حسب تصنيف TNM.
- وفقا للخصائص المورفولوجية.
يتضمن التصنيف التشريحي لسرطان الرئة مبادئ توزيع السرطان حسب الهياكل التي تتأثر بعملية الأورام. وبحسب هذا التصنيف هناك:
- سرطان الرئة المركزي.
- سرطان الرئة المحيطي.
يتضمن تصنيف TNM التصنيف حسب حجم الورم (درجة T)، ووجود/غياب تورط العقدة الليمفاوية (N)، ووجود/غياب النقائل (درجة M). يشمل التصنيف المورفولوجي أصنافًا من عملية الورم، حيث يتميز كل منها بخصائصه المرضية الخاصة، كما يوجد تصنيف للآفات السرطانية في الرئتين وفقًا لدرجة انتشار العملية:
- التوزيع المحلي.
- لمفاوي.
- دموي المنشأ.
- الجنبي.
بالإضافة إلى ذلك، يمكن تصنيف بعض أشكال سرطان الرئة (مثل الساركوما) وفقًا لمراحلها.

التصنيف التشريحي
تعتمد هذه التقنية على مبادئ تصنيف عملية الورم حسب الموقع التشريحي وطبيعة نمو الورم بالنسبة للقصبة الهوائية.
كما هو مكتوب أعلاه، يتم التمييز بين الشكل المركزي (القصبي) والشكل المحيطي. ومع ذلك، وفقًا للتصنيف التشريحي وفقًا لـ Savitsky، تتم إضافة الأشكال غير النمطية أيضًا إلى هذين الصنفين. بدوره، يتم تقسيم كل من الأشكال المذكورة أعلاه إلى الأنواع الفرعية الخاصة بها.
عادة ما يحدث سرطان الرئة المركزي أو القصبي في القصبات الهوائية الكبيرة في الرئتين. وينقسم إلى: سرطان داخل القصبة، وسرطان خارج القصبة، وسرطان متفرع. يعتمد الفرق بين هذه الأصناف على نمط نمو عملية الورم. في حالة سرطان القصبة الهوائية، ينمو الورم في تجويف القصبات الهوائية ويكون له مظهر ورم ذو سطح درني. يتميز سرطان خارج القصبة الهوائية بنمو سمك أنسجة الرئة، مما يؤدي إلى الحفاظ على سالكية القصبات الهوائية المصابة على المدى الطويل. يشكل سرطان المنطقة المحيطة بالقصبات نوعًا من "الغطاء" من الأنسجة غير النمطية حول القصبات الهوائية المصابة وينتشر في اتجاهها. يؤدي هذا النوع إلى تضييق موحد في تجويف الشعب الهوائية.
يؤثر السرطان المحيطي إما على حمة الرئة أو الفروع الفرعية للقصبات الهوائية. ويشمل:
- شكل "دائري" من السرطان المحيطي.
- ورم يشبه الالتهاب الرئوي.
- سرطان البانكوست (قمة الرئة).
- سرطان القصبات الهوائية.

الشكل الدائري هو النوع الأكثر شيوعًا (حوالي 70-80% من حالات سرطان الرئة المحيطي) ويقع في حمة الرئة. يحدث سرطان الرئة الشبيه بالالتهاب الرئوي في 3-5٪ من الحالات ويبدو وكأنه ارتشاح بدون حدود واضحة، يقع في الحمة الرئوية. سرطان الرئة القصبي السنخي هو ورم جيد التمايز وينتشر داخل الحويصلات الهوائية، باستخدام الحويصلات الهوائية نفسها كسدى. الأشكال غير النمطية لأورام الرئة ترجع بشكل رئيسي إلى طبيعة ورم خبيث. النوع الأكثر شيوعًا من هذا الشكل هو سرطان الرئة المنصفي، وهو عبارة عن ورم خبيث متعدد الأورام إلى الغدد الليمفاوية داخل الصدر في حالة عدم وجود بؤرة سرطان أولية محددة.
تصنيف TNM
تم تقديم هذا التصنيف لأول مرة في عام 1968 ويتم تنقيحه وتحريره بشكل دوري. يوجد حاليًا الإصدار السابع من هذا التصنيف.
كما ذكر أعلاه، يتضمن هذا التصنيف ثلاثة مبادئ رئيسية: حجم الورم (T، الورم)، وتورط العقدة الليمفاوية (N، العقيدات) والنقائل (M، النقائل).
عادة ما يتم تمييز درجات التصنيف التالية:
حسب حجم الورم:
- T0: لم يتم تحديد علامات الورم الرئيسي؛
- T1: ورم يقل حجمه عن 3 سم، بدون إنبات مرئي أو آفات في الشعب الهوائية.
- T2: حجم الورم أكبر من 3 سم أو وجود ورم من أي حجم مع غزو غشاء الجنب الحشوي؛
- T3: يمكن أن يكون الورم بأي حجم بشرط أن ينتشر إلى الحجاب الحاجز وجدار الصدر والجانب المنصف من غشاء الجنب.
- T4: ورم من أي حجم مع انتشار كبير في أنسجة وهياكل الجسم + تأكيد طبيعة الارتصباب الجنبي الخبيثة.
عن طريق تلف الغدد الليمفاوية:
- N0 لا توجد نقائل في الغدد الليمفاوية الإقليمية.
- N1 يشمل العقد الليمفاوية داخل الرئة أو الرئوية أو القصبية الرئوية أو العقد الليمفاوية النقيرية.
- تلف N2 في الغدد الليمفاوية في الحوض المنصفي أو الغدد الليمفاوية المتشعبة.
- N3 بالإضافة إلى الأضرار الموجودة في الغدد الليمفاوية، وتضخم الغدد الليمفاوية فوق الترقوة، والغدد الليمفاوية المنصفية والنقرية.
التصنيف مع مراعاة الآفات النقيلية في الرئتين:
- M0 - لا يوجد نقائل بعيدة.
- M1، يتم تحديد علامات وجود النقائل البعيدة.
التصنيف المرضي
تتيح هذه التقنية تقييم البنية الخلوية للورم ومبادئ عمله الفسيولوجية الفردية. وهذا التصنيف ضروري لاختيار الطريقة الصحيحة للتأثير على نوع معين من الورم من أجل علاج المريض.
وفقا للسمات المرضية، يتم تمييز ما يلي:
- سرطان الرئة ذو الخلايا الكبيرة.
- سرطان الرئة الغدي.
- سرطانة حرشفية الخلايا.
- سرطان الخلايا الصغيرة.
- سرطانات الرئة الصلبة.
- السرطان الذي يؤثر على الغدد القصبية.
- سرطان الرئة غير المتمايز.

الورم ذو البنية الخلوية الكبيرة هو سرطان تكون فيه خلاياه كبيرة، ويمكن رؤيتها بوضوح في المجهر، من حيث الحجم والسيتوبلازم والحجم الواضح. يمكن تقسيم سرطان الرئة الخلوي هذا إلى 5 فئات فرعية أخرى، من بينها الأكثر شيوعًا:
- شكل خلية عملاقة.
- شكل خلية واضحة.
نوع الخلايا العملاقة للمرض هو ورم يحتوي على خلايا ذات أشكال عملاقة وغريبة تحتوي على عدد كبير من النوى. في شكل الخلية الشفافة، تتمتع الخلايا بمظهر مميز مع السيتوبلازم الخفيف "الرغوي".
يؤثر السرطان الغدي على الخلايا الظهارية. هياكلها قادرة على إنتاج المخاط وتشكيل هياكل مختلفة الأشكال. بسبب الضرر السائد الذي يلحق بخلايا الطبقة الغدية للظهارة، يُعرف هذا النوع أيضًا باسم سرطان الرئة الغدي. يمكن أن يكون لهذا النوع من الورم درجات متفاوتة من التمايز في بنياته، وبالتالي يتم التمييز بين كلا النوعين من السرطان الغدي شديد التمايز وأصنافه سيئة التمايز. ويجب القول أن درجة التمايز لها تأثير مهم على طبيعة عملية الورم ومسار المرض نفسه. وبالتالي، فإن الأشكال منخفضة التمايز تكون أكثر عدوانية وأكثر صعوبة في العلاج، في حين أن الأشكال شديدة التمايز تكون بدورها أكثر عرضة للعلاج.
ينتمي سرطان الخلايا الحرشفية أيضًا إلى مجموعة العمليات السرطانية التي تنشأ من الخلايا الظهارية. تبدو الخلايا السرطانية وكأنها "أشواك" غريبة. هذا النوع له خصوصيته الخاصة - خلاياه قادرة على إنتاج الكيراتين، وبالتالي يتم تشكيل "نمو" أو "لآلئ" غريبة، وهي السمة المميزة لسرطان الخلايا الحرشفية. وبفضل هذه النموات المميزة، حصل سرطان الخلايا الحرشفية أيضًا على اسم "التقرن" أو "سرطان اللؤلؤ".

يتميز شكل الخلية الصغيرة بوجود في بنيتها خلايا ذات أحجام صغيرة ومختلفة الأشكال. عادة ما يكون هناك 3 أنواع فرعية:
- "خلية الشوفان."
- من الخلايا من النوع المتوسط.
- مجموع.
تتميز مجموعة سرطانات الرئة الصلبة بترتيب بنياتها على شكل “خيوط” أو تربيقات، مفصولة عن بعضها البعض بواسطة النسيج الضام. يشير هذا النوع أيضًا إلى عمليات الورم منخفضة الدرجة.
يمكن أن تشمل المجموعة الفرعية المرضية لتصنيف الأورام الرئوية أيضًا شكلاً من أشكال سرطان الرئة الغدد الصم العصبية. وهذا النوع نادر جدًا مقارنة بأنواع أورام الرئة الأخرى ويتميز ببطء النمو. يعتمد ورم الغدد الصم العصبية على بدء تغيرات الورم في نوع خاص من الخلايا - الغدد الصم العصبية. تتمتع هذه الخلايا بالقدرة على تصنيع بروتينات أو هرمونات مختلفة ويتم توزيعها في جميع أنحاء جسم الإنسان. تُعرف أيضًا باسم نظام APUD أو نظام الغدد الصم العصبية المنتشر.
وتحت تأثير الأسباب المختلفة، يتعطل النمو الطبيعي وبرامج الشيخوخة في هذه الخلايا، وتبدأ الخلية بالانقسام بشكل لا يمكن السيطرة عليه وتصبح ورمية.
على الرغم من أن عمليات ورم الغدد الصم العصبية تنتشر ببطء شديد في جميع أنحاء الجسم، إلا أنها مدرجة في قائمة الأمراض التي تتطلب اهتمامًا وثيقًا من قبل العاملين في المجال الطبي. والسبب في ذلك هو أن هذه الأورام ليس لها أي علامات سريرية مميزة وبالتالي يصعب تشخيصها في المراحل المبكرة، ونتيجة لذلك يصاب المريض بسرطان الرئة غير القابل للجراحة.
حسب تصنيفهم يميزون:
- أورام الغدد الصم العصبية السرطانية في الرئة.
- أشكال الخلايا الصغيرة.
- أشكال الخلايا الكبيرة.
أورام الغدد الصم العصبية الرئوية لها أيضًا درجات متفاوتة من التمايز والأورام الخبيثة. يتم تحديد درجة الورم الخبيث من خلال عدد انقسامات الخلية السرطانية (الانقسام الفتيلي) وقدرتها على النمو (التكاثر). مؤشر قدرة الخلية الخبيثة على الانقسام يسمى G، ومؤشر النشاط التكاثري للورم هو Ki-67.

وفقًا لهذه المؤشرات، يتم تحديد 3 درجات من الورم الخبيث في ورم الغدد الصم العصبية:
الدرجة الأولى أو G1حيث يكون مؤشر G و Ki-67 أقل من 2 (أي أن الخلية السرطانية قادرة على إنتاج أقل من انقسامين).
الدرجة الثانية أو G2،حيث يكون عدد الانقسامات من 2 إلى 20، ومعدل التكاثر من 3 إلى 20.
الدرجة الثالثة أو G3،حيث تكون الخلية قادرة على أداء أكثر من 20 انقسامًا. كما أن مؤشر الانتشار في هذه المرحلة أعلى من 20.
تشخيص أورام الغدد الصم العصبية في الرئتين ينطوي على استخدام أساليب الإشعاع (CT، التصوير بالرنين المغناطيسي، التصوير الشعاعي العادي لأعضاء الصدر)، فحص البلغم للخلايا غير النمطية. هناك أيضًا طرق محددة تهدف إلى تحديد خصائص الغدد الصم العصبية للعملية. في أغلب الأحيان، يتم استخدام طريقتين لهذا:
- المجهر الإلكتروني لخزعة الورم.
- تحديد العلامات المناعية.
باستخدام المجهر الإلكتروني، من الممكن رؤية "التفاصيل" المميزة في الخلايا السرطانية، وهي حبيبات الغدد الصم العصبية، المميزة فقط لخلايا نظام APUD. عادة ما يتم تحديد العلامات المناعية أو "علامات الغدد الصم العصبية" باستخدام الكيمياء المناعية. تتمثل هذه الطريقة في معالجة أجزاء من المادة قيد الدراسة بأجسام مضادة خاصة للمادة محل الدراسة. عادة، بالنسبة لأورام الغدد الصم العصبية، فإن هذه المواد هي سينابتوفيسين وكروموغرانين-أ.
التصنيف الصحيح سيساعدك على الحصول على فكرة عن نوع الورم ونموه وحجمه، وسيشير إلى توزيعه في الجسم. وبوجود كل هذه الخصائص، يمكننا التنبؤ بثقة بمسار المرض ونتائج العلاج.
أنواع تصنيفات سرطان الرئة
- التصنيف المورفولوجي (النسيجي):
- سرطان الخلايا الصغيرة
- سرطانة حرشفية الخلايا
- سرطان الخلايا الكبيرة
- مختلط
- التصنيف السريري والتشريحي لسرطان الرئة:
- التصنيف الدولي حسب نظام TNM
- التصنيف حسب مدى انتشار الورم في الجسم
التصنيف المورفولوجي
التصنيف النسيجيهو النوع الرئيسي من التصنيف في التشخيص والعلاج.
اعتمادا على عناصر ظهارة الشعب الهوائية، يتم تمييز الأنواع التالية من سرطان الرئة:
– أحد الأشكال الأكثر شيوعًا، ويحدث في 50-60٪ من المرضى. ، يحدث 30 مرة أكثر من الجنس اللطيف. وهو يؤثر بشكل رئيسي على المدخنين على المدى الطويل. يقع سرطان الخلايا الحرشفية في الأجزاء الوسطى من الرئتين، وهذا بدوره له تأثير سلبي للغاية على العلاج. غالبًا ما يتم تشخيص هذا الورم الخبيث في مراحل متأخرة مع ظهور أعراض واضحة.
() يمثل 20 إلى 25٪ من جميع أورام الرئة، ويحدث عند الرجال مرتين أكثر من الرجال، وفي 80٪ من الحالات يكون موضعيًا في الأجزاء الطرفية من الرئتين. وعلى عكس سرطان الخلايا الحرشفية، فهو يتميز بالنمو البطيء، ويمكن أن يبقى حجم الورم دون تغيير لعدة أشهر، وعلى الرغم من ذلك فإن الورم هو الأكثر عدوانية.
(سرطان غير متمايز أو سرطان الرئة ذو الخلايا الكبيرة) - يسمى بهذا الاسم بسبب الخلايا المستديرة الكبيرة التي يمكن رؤيتها بوضوح تحت المجهر.
هناك 4 مراحل لسرطان الرئة ذو الخلايا غير الصغيرة
- المرحلة 1 سرطان الرئة غير صغير الخلايا. ولا يمتد الورم إلى ما بعد الرئتين.
- المرحلة الثانية من سرطان الرئة غير صغير الخلايا. يتزايد حجم الورم، ولا ينتشر إلى أعضاء أخرى أو يلحق الضرر بالغدد الليمفاوية.
- المرحلة 3 سرطان الرئة غير صغير الخلايا. ورم خبيث يؤثر على العقد الليمفاوية القريبة وتجويف الصدر.
- المرحلة 4 سرطان الرئة غير صغير الخلايا. ينتشر سرطان الرئة في جميع أنحاء الجسم.
في سرطان الرئة المركزي، الأكثر شيوعًا هي أشكال الورم الحرشفية والخلايا الصغيرة، وفي السرطان المحيطي، على العكس من ذلك، يكون السرطان الغدي أكثر شيوعًا.
من الممكن أيضًا الإصابة بأنواع أخرى من الأورام، وهي أقل شيوعًا بكثير من SCLC وNSCLC.
وهم يشكلون 5-10% من جميع حالات سرطان الرئة.
- 5% منها عبارة عن سرطانات قصبية. الورم ليس عدوانيًا جدًا، وحجمه لا يتجاوز 3-4 سم في القطر. الحد العمري لحدوث هذا الورم هو 35-40 سنة.
- الأورام السرطانية. هذا النوع من الورم قادر على الانتشار. تطوره لا علاقة له بالتدخين. يحدث نمو وتطور الأورام السرطانية بشكل أبطأ من سرطان القصبات الهوائية. يتم تشخيص هذا النوع من الورم في كثير من الأحيان في مرحلة مبكرة من التطور، مما يجعل من الممكن إزالة الورم جراحيا.
مهم!نادرًا ما تتشكل أورام خبيثة في الرئتين من الأنسجة المساعدة. قد تكون هذه عضلات ملساء أو أوعية دموية أو خلايا تشارك في الاستجابة المناعية. في كثير من الأحيان، تكون الأورام التي يتم تشخيصها في الرئتين نتيجة لورم خبيث من ورم أولي آخر. يمكن أن ينتشر السرطان عبر مجرى الدم أو الجهاز اللمفاوي أو مباشرة من الأعضاء المجاورة، من أي عضو إلى العضو الأكثر ضعفًا، حيث يستقر ويبدأ في التقدم، بالفعل كورم خبيث ثانوي. وتتركز عادة في المناطق الطرفية للرئة وتنتشر في جميع أنحاء أنسجة الرئة.
السرطان المختلط - سرطان الخلايا الحرشفية والسرطان الغدي في الرئة، والسرطان الغدي والخلايا الصغيرة، إلخ.
التصنيف حسب البنية الخلوية
سرطان الرئة، غالبًا ما يستخدم تصنيف الورم حسب البنية الخلوية لتقييم مدى عدوانية نموه وتطوره - يمكن أن يكون للورم بنية غدية أو سرطان الخلايا الانتقالية أو سرطان الخلايا الحرشفية.
تتميز الأنواع التالية من سرطان الرئة:
سرطان الرئة شديد التمايز (لا تختلف الخلايا السرطانية عمليا عن الخلايا الطبيعية). إن سرطان الرئة الجيد التمايز يتميز بمعدل نمو أبطأ وانتشار أبطأ.
متباينة إلى حد ما (متوسط درجة الاختلاف)؛
سرطان الرئة ضعيف التمايز وسرطان الرئة غير متمايز (في هذه الحالة، تفقد الخلايا السرطانية بشكل شبه كامل "تشابهها" مع تلك التي نشأت منها). على العكس من ذلك، تنمو الأشكال غير المتمايزة بسرعة أكبر وبقوة، مما يزيد من تكوين بؤر نمو الورم () ويكون التشخيص أكثر غير مواتية.
التصنيف السريري والتشريحي
يمثل سرطان الرئة المركزي (النقيري) 65% من جميع أورام الرئة. يؤثر على القصبات الهوائية الكبيرة (القطاعية، الفص الرئيسي). غالبًا ما تتأثر الرئة اليمنى. الورم يعطي المظاهر السريرية بشكل أسرع من غيره. يؤدي نمو الورم إلى تجويف القصبات الهوائية إلى تدمير بعض الغشاء المخاطي وتضييق تجويف القصبات الهوائية، مما يسبب ظهور الأعراض الأولى: السعال مع إفرازات البلغم. يؤدي السعال المتكرر والمتقطع أحيانًا إلى إصابة الورم، مما يؤدي إلى ظهور الدم في البلغم. حتى سرطان الشعب الهوائية الصغير الشبيه بالسليلة يمكن أن يسبب تضييق التجويف وصعوبة تهوية جزء الرئة المقابل للقصبات الهوائية، خاصة أثناء الزفير، ونتيجة لذلك يتخذ التنفس أحيانًا طابع الصفير.
يتطور سرطان الرئة المحيطي من ظهارة القصبات الهوائية الصغيرة (بدءًا من القصبات الهوائية القطاعية البعيدة)، والقصيبات والحويصلات الهوائية. في هذه الحالة، تدخل العوامل المسببة للسرطان، كما ثبت في التجارب، إلى الرئتين عادة عن طريق الدم أو اللمفاوي. في كثير من الأحيان، لا يرتبط سرطان الرئة المحيطي لدى البشر بالتدخين أو استنشاق الغبار المهني الضار.
يتميز سرطان الرئة غير النمطي بوجود نقائل متعددة إلى العقد الليمفاوية وآفة أولية محددة بوضوح في الرئة. الأعراض الأولى هي تورم الوجه والرقبة، وضيق في التنفس، والسعال الجاف، وأحيانا تغير مفاجئ في جرس الصوت (بسبب ضغط الورم على العصب الراجع). في المراحل الأخيرة من المرض، يتم تحديد الصورة السريرية من خلال وجود متلازمة المنصف: ألم في الصدر، وتشنج لمفاوي محيطي، وتضيق التنفس الناجم عن ضغط أعضاء المنصف، والعصب الراجع، والمريء.
تختلف هذه التكوينات الخبيثة في التوطين والأعراض والمظاهر السريرية. أهمية خاصة هو نمو الأورام الخبيثة. يشكل الورم الذي ينتشر في تجويف القصبات الهوائية تهديدًا بالانسداد، مما يؤدي إلى انسداد التجويف والالتهاب الرئوي. لا يشكل الورم ذو النمو الداخلي عقبات أمام سالكية الشعب الهوائية لفترة طويلة. ويحدث أيضًا نمو حول القصبات الهوائية، حيث توجد الأنسجة حول القصبات الهوائية.
مهم!التصنيف الصحيح لسرطان الرئة يجعل من الممكن رؤية الصورة الكاملة للمرض، وتحديد نوع السرطان وانتشاره خارج نطاق الآفة.
التصنيف الدولي لسرطان الرئة حسب نظام TNM
الورم الأساسي (T):
- TC – لا توجد بيانات كافية لتقييم الورم الرئيسي أو يتم تحديده فقط من خلال وجود الخلايا السرطانية في البلغم ومياه غسيل القصبات الهوائية، ولكن لا يتم اكتشافه سواء عن طريق طرق التصوير أو تنظير القصبات.
- إلى - لم يتم تحديد الورم الرئيسي؛
- T هو - السرطان في الموقع؛
- T 1 - في البعد الأكبر لا يزيد حجم الورم عن 3 سم بعد تنظير القصبات الهوائية، لا توجد علامات على غزو القصبات الهوائية الفصية (القصبة الهوائية الرئيسية غير متأثرة)؛
- T1a - لا يزيد حجم الورم عن 2 سم في أكبر أبعاده؛
- T1b - حجم الورم من 2 إلى 3 سم؛
- T2 - حجم الورم من 3 إلى 7 سم X يتميز الورم بالعلامات المذكورة أدناه:
- تورط القصبات الهوائية الرئيسية، وتقع الحافة القريبة من الورم على بعد 2 سم على الأقل من جؤج التشعب الرغامي (Carina trachealis) أو تكون مصحوبة بانخماص، ولكن ليس الرئة بأكملها؛
- ورم من أي حجم ينمو في غشاء الجنب.
- ورم مصحوب بانخماص أو التهاب رئوي انسدادي ينتشر إلى جذر الرئة، لكنه لا يؤثر على الرئة بأكملها؛
- T2a - حجم الورم من 3 إلى 5 سم؛
- T2b - حجم الورم من 5 إلى 7 سم؛
- T3 - يتجاوز حجم الورم 7 سم (يمكن أن يكون الورم بأحجام مختلفة تماما)، ومن الممكن أن يتطور إلى:
- جدار الصدر؛
- الحجاب الحاجز؛
- العصب الحجابي؛
- غشاء الجنب المنصفي.
- الطبقة الجدارية من التامور.
- قد يؤثر على القصبة الهوائية الرئيسية.
- T 4 - قد يظهر ورم كبير ينتشر إلى المنصف والقلب والأوعية الكبيرة والقصبة الهوائية والعصب الحنجري والمريء والفقرات.
العقد الليمفاوية الإقليمية (N):
- Nx - لا توجد تقييمات؛
- N O - لا توجد علامات على ورم خبيث في الغدد الليمفاوية الإقليمية.
- N 1 - الآفة النقيلية للعقد المماثل أو الرئوية أو القصبية الرئوية أو الليمفاوية لجذر الرئة، بما في ذلك تورطها من خلال الانتشار المباشر للورم نفسه؛
- N 2 - آفة منتشرة في الغدد الليمفاوية المنصفية المماثل.
- ن3 - تلف في الغدد الليمفاوية المنصفية أو جذر الرئة على الجانب المقابل، أو العقد الليمفاوية قبل الشفة أو فوق الترقوة على الجانب المصاب أو على الجانب الآخر.
النقائل البعيدة (M):
- MX - لا يوجد تصنيف؛
- م 0 - لا توجد علامات على النقائل.
- م ل - هناك نقائل بعيدة.
- M 1a - بؤر الورم في الرئة المقابلة؛ ورم مع بؤر الجنبي أو يرافقه انصباب جنبي أو تأموري خبيث.
- م رطل - الانبثاث البعيدة.
هناك طريقة جديدة للتحديد وفقًا للرموز المعقولة المعدلة "T". ومن المهم جدًا، وفقًا للتصنيف الجديد، أن يتم تنظيم الأورام السرطانية ذات الخلايا الجذعية السرطانية (SCLC) والأورام السرطانية بتأخير كبير.
وظل تفسير الرمز "N2" دون تغيير، والذي بدوره يفسر بنتائج مختلفة طويلة المدى ويؤدي إلى استنتاجات علمية زائفة واستحالة اتخاذ الاختيار الصحيح في المرحلتين الثالثة والثالثة. تفاصيل الرمز "N2" مهمة جدًا. بين المرضى الذين يعانون من سرطان الرئة، تسود المرحلة الثالثة (أ). ويدعم وجهة النظر هذه أغلبية أطباء الأورام وجراحي الصدر حول العالم.
يقترح التصنيف الدولي الأحدث وفقًا لنظام TNM طريقة لتقييم اكتشاف الخلايا السرطانية المعزولة المحددة في العقد الليمفاوية أو في الأعضاء البعيدة عن الورم الرئيسي.
تصنيف مراحل سرطان الرئة
- المرحلة 0 سرطان الرئة. الشكل المبكر لسرطان الرئة. الورم صغير جداً. لا يوجد أي ضرر للأعضاء المنصفية والغدد الليمفاوية.
- المرحلة الأولى من سرطان الرئة. حجم الورم لا يتجاوز قطره 3 سم. لا يوجد أي تورط في غشاء الجنب والغدد الليمفاوية الإقليمية.
- المرحلة الثانية من سرطان الرئة. حجم الورم من 3 إلى 5 سم، وهناك نقائل في الغدد الليمفاوية القصبية.
- المرحلة 3 أ سرطان الرئة. ورم من أي حجم يشمل غشاء الجنب وجدار الصدر. توجد نقائل في الغدد الليمفاوية القصبية أو المنصفية على الجانب الآخر.
- المرحلة 3 ب سرطان الرئة. ورم من أي حجم. يؤثر على أعضاء المنصف: الأوعية الدموية والمريء والعمود الفقري والقلب.
- المرحلة الرابعة من سرطان الرئة. لقد انتشر السرطان في جميع أنحاء الجسم.
اعتمادًا على مرحلة سرطان الرئة، يختلف أيضًا تشخيص نتائج العلاج. التشخيص الأكثر ملاءمة هو المرحلة 0 من سرطان الرئة. تتمتع المرحلتان الأولى والثانية بتوقعات أكثر راحة، تتراوح من 40 إلى 70%. المرحلة الثالثة من سرطان الرئة، كم من الوقت يعيش المرضى في هذه المرحلة من تطور سرطان الرئة؟ هناك فرص للحصول على نتيجة إيجابية، لكنها تقل بشكل كبير وفقاً للمرحلتين 1 و2 وتبلغ 30% فقط. المرحلة الأخيرة 4 من سرطان الرئة لديها أكثر التشخيصات غير المواتية. إن مساعدة شخص ما على التخلص من السرطان وحتى تحقيق مغفرة طويلة الأمد (إيقاف المرض) يكاد يكون مستحيلاً.
تشخيص وجود النقائل في سرطان الرئة له أهمية كبيرة. سرطان الرئة مع النقائل، كقاعدة عامة، يخضع للعلاج الملطف فقط، والعكس بالعكس، فإن غياب النقائل يعطي فرصة جيدة لنجاح الجراحة الجذرية.
فيديو إعلامي: التصنيف المورفولوجي لسرطان الرئة
كن بصحة جيدة!
هناك عدة تصنيفات لسرطان الرئة.
السرطان المركزي:
أ) داخل القصبة.
ب) عقيدية حول القصبات الهوائية.
ج) متفرعة.
السرطان المحيطي:
أ) ورم مستدير.
ب) سرطان يشبه الالتهاب الرئوي.
ج) سرطان قمة الرئة (بينكوستا)؛
د) سرطان التجويف.
أشكال غير نمطية بسبب خصائص ورم خبيث:
أ) المنصف.
ب) سرطان الدخنيات، الخ.
يتميز السرطان المركزي بالأضرار التي لحقت القصبات الهوائية الرئيسية والفصي والمتوسطة والقطاعية.
الأورام السرطانية المحيطيةيتطور في القصبات الهوائية الفرعية، أو الأجزاء البعيدة من شجرة الشعب الهوائية، أو مباشرة في الحمة الرئوية.
المتغير المركزي أكثر شيوعًا من المتغير المحيطي. في أغلب الأحيان، يحدث السرطان في القصبات الهوائية في الفص العلوي وفروعها. ينشأ سرطان الرئة من ظهارة الغشاء المخاطي القصبي والقصيبات، ونادرًا ما يتطور من الخلايا الرئوية.
سرطان الرئة المركزي
اعتمادا على طبيعة النمو، ينقسم المتغير المركزي إلى ثلاثة أشكال تشريحية (الشكل 25.1):
1) سرطان القصبات الهوائية - ينمو الورم في تجويف القصبات الهوائية، مما يتسبب في تضييقها وتعطيل التهوية.
2) سرطان المنطقة المحيطة بالقصبة الهوائية - يحدث نمو الورم إلى الخارج من جدار القصبات الهوائية. يحدث ضعف التهوية بسبب ضغط جدار الشعب الهوائية من الخارج.
3) السرطان المتفرع - يتطور الورم من جانب الغشاء المخاطي القصبي ومن الخارج من جداره.
أرز. 25.1- السرطان المركزي:
أ - داخل القصبة الهوائية. ب - حول القصبة الهوائية.
ج - متفرعة:
سرطان الرئة المحيطي
ينقسم السرطان المحيطي إلى الأشكال السريرية والتشريحية التالية (الشكل 25.2):
1) كروي - النوع الأكثر شيوعا من السرطان المحيطي. يكون الورم على شكل عقدة، بيضاوية أو مستديرة الشكل بدون كبسولة. يمكن أن يكون هيكل الورم متجانسًا، ولكن غالبًا ما يتم تحديد مناطق الاضمحلال والنزيف في سمك العقدة؛
2) شبيه بالالتهاب الرئوي (أو منتشر) - من سمات السرطان الغدي القصبي السنخي. يتطور الورم من الظهارة السنخية ويظهر بالعين المجردة كمنطقة تسلل للحمة الرئوية، غالبًا مع بؤر الاضمحلال.
3) ينتشر سرطان قمة الرئة إلى الأضلاع I-II والفقرات وأعصاب الضفيرة العنقية والعضدية والجذع الودي والأوعية تحت الترقوة.
4) سرطان التجويف - بؤرة الدمار التي تكون جدرانها ورمًا.

أرز. 25.2- سرطان الأطراف:
أ - كروية. ب - شبيه بالالتهاب الرئوي: ج - تجويف.
أشكال غير نمطية من سرطان الرئة
هناك ثلاثة أشكال غير نمطية من سرطان الرئة (الشكل 25.3):
1) يتميز سرطان المنصف بالانتشار إلى الغدد الليمفاوية في المنصف مع تطور متلازمة الوريد الأجوف العلوي. أثناء الفحص، لا يمكن تحديد الآفة الأولية في الرئة؛
2) سرطان الرئة الدخني هو مظهر نادر للغاية لسرطان الرئة مع آفات متعددة البؤر، وغالبًا ما تكون ثنائية.
3) السرطان

أرز. 25.3- الأشكال غير النمطية للسرطان:
أ - المنصف. ب - سرطان بنكوست. ج - السرطان
التصنيف النسيجي (منظمة الصحة العالمية، 1999)
أولاً: سرطان الخلايا غير الصغيرة:
1) سرطان الخلايا الحرشفية (البشرة): حليمي، خلية واضحة، خلية صغيرة، خلية قاعدية.
2) السرطان الغدي:عنيبية، حليمية، سرطان القصبات الهوائية، صلب مع تكوين مخاط، مع أنواع فرعية مختلطة؛
3) سرطان الخلايا الكبيرة:الغدد الصم العصبية، الغدد الصماء مجتمعة، القاعدية، اللمفاوية الظهارية، خلية واضحة، مع النمط الظاهري rhabdoid.
4) سرطان الخلايا الحرشفية الغدية.
5) السرطان مع عناصر ساركومية متعددة الأشكال.
6) السرطانات:نموذجي، غير نمطي؛
7) سرطان الغدد القصبية :غدية، مخاطية بشروية، أنواع أخرى؛
8) سرطان غير مصنف.
ثانيا. سرطان الخلايا الصغيرة:
1) خلية صغيرة مجتمعة.
سرطانة حرشفية الخلاياينشأ من ظهارة الشعب الهوائية الحؤولية. هذا هو البديل النسيجي الأكثر شيوعا للمرض. خصوصيتها هي ميلها إلى الاضمحلال التلقائي.
سرطان غديعادة ورم تحت الجنبة المحيطي. ويتطور من الخلايا الغدية في الغشاء المخاطي القصبي أو من الأنسجة الندبية بعد الإصابة بالسل. وهو أكثر عدوانية من سرطان الخلايا الحرشفية. ينتشر بشكل مكثف إلى العقد الليمفاوية الإقليمية والعظام والدماغ، ويشكل نقائل انغراسية، وغالبًا ما يكون مصحوبًا بذات الجنب الخبيث.
سرطان القصبات الهوائيةينشأ من الخلايا الرئوية، ويوجد دائمًا في الحمة الرئوية ولا يرتبط بالقصبة الهوائية. هناك نوعان من هذا الورم: انفرادي (60٪) ومتعدد المراكز (40٪).
سرطان الخلايا الكبيرةتعتبر غير متمايزة مع احتمالية عالية للأورام الخبيثة. هناك نوعان من سرطان الخلايا الكبيرة: سرطان الخلايا العملاقة وسرطان الخلايا الصافية. يشبه التركيب المورفولوجي الأخير سرطان الخلايا الكلوية.
سرطان الخلايا الحرشفية الغديةيتكون من عناصر غدية وبشرية، وهو نادر.
سرطاني- ورم خبيث في الغدد الصم العصبية يتطور من خلايا كولتشيتسكي. ويحدث في الفئة العمرية 40-50 سنة بتكرار متساوي عند النساء والرجال. ومن سمات هذه الأورام القدرة على إفراز المواد النشطة بيولوجيا: السيروتونين، الكالسيتونين، غاسترين، السوماتوستاتين وACTH.
سرطاني نموذجي (النوع الأول)تتميز بالنمو البطيء ونادرا ما تنتشر. النوع الرئيسي من النمو هو داخل القصبة. التوطين الأكثر شيوعًا (أكثر من 80٪) هو الفص والشعب الهوائية الرئيسية.
الأورام السرطانية غير النمطية (النوع الثاني)تشكل حوالي 20% من العدد الإجمالي للسرطانات. عادة ما تكون هذه الأورام محيطية. تحدث بشكل أكثر عدوانية مقارنة بالمتغير النموذجي للورم. لوحظت النقائل الإقليمية في نصف الحالات.
سرطان الغدة القصبية- ورم نادر. من الناحية النسيجية، يتم التمييز بين سرطان الجلد المخاطي والسرطان الغدي.
سرطان الجلد المخاطييحدث عادة في القصبات الهوائية الكبيرة وبصورة أقل في القصبة الهوائية. في معظم الحالات، ينمو الورم بشكل خارجي.
سرطان الكيسي الغداني (الورم الاسطواني)يتطور بشكل رئيسي في القصبة الهوائية (90٪)، وينمو على طول جدارها، ويتسلل إلى الطبقة تحت المخاطية على مساحة كبيرة. يتميز الورم بإمكانية غزوية عالية، لكنه نادرًا ما ينتشر. تتطور النقائل في الغدد الليمفاوية الإقليمية في حوالي 10٪ من الحالات.
سرطان الخلايا الصغيرةيتطور من خلايا كولتشيتسكي الجلدية العصبية الموجودة في الطبقة القاعدية لظهارة الشعب الهوائية. هذا هو النوع الأكثر خبثًا من سرطان الرئة، ويتميز بوجود ورم خبيث شديد ونشاط استقلابي مرتفع.
ΤΝΜ-التصنيف
ت - الورم الأساسي
T0 - لا توجد علامات على وجود ورم أولي.
لا يتم اكتشاف ورم TC بواسطة الأشعة السينية أو تنظير القصبات، ولكن يتم اكتشاف الخلايا السرطانية في البلغم أو المسحات أو الغسلات من شجرة الشعب الهوائية.
تيس - السرطان في الموقع (سرطان ما قبل الغازية).
T1 - ورم لا يزيد حجمه عن 3 سم، محاطًا بأنسجة الرئة أو غشاء الجنب الحشوي. السرطان دون وجود علامات انتشار بالقرب من القصبة الهوائية الفصية.
T2 - ورم أكبر من 3 سم في البعد الأكبر. ورم من أي حجم مع انتشار إلى غشاء الجنب الحشوي. سرطان مع انتقال إلى القصبة الهوائية الرئيسية، ولكن حدوده القريبة تقع على بعد 2 سم أو أكثر من جؤجء القصبة الهوائية. ورم يصاحبه انخماص أو التهاب رئوي انسدادي يمتد إلى جذر الرئة، ولكن دون إصابة الرئة بأكملها.
T3 هو ورم من أي حجم ويمتد إلى جدار الصدر أو الحجاب الحاجز أو غشاء الجنب المنصف أو التامور. يتم تعريف الحدود القريبة للورم بأنها أقل من 2 سم من جؤجؤ القصبة الهوائية، ولكن دون الانتقال المباشر إليها. ورم يسبب انخماصًا أو التهابًا رئويًا انسداديًا في الرئة بأكملها.
T4 - ورم من أي حجم ينتشر إلى الأوعية الكبيرة والقلب والقصبة الهوائية والجذع والمريء والعمود الفقري. الانصباب الجنبي الخبيث.
ن - الغدد الليمفاوية الإقليمية
NX - لا توجد بيانات عن الأضرار النقيلية التي لحقت بالعقد الليمفاوية الإقليمية.
N0 - لا توجد علامات على وجود نقائل إقليمية.
N1 - آفة منتشرة في الغدد الليمفاوية القصبية الرئوية و (أو) الجذرية على الجانب المصاب، بما في ذلك نمو الورم المباشر في الغدد الليمفاوية.
N2 - الانبثاث في الغدد الليمفاوية المتشعبة أو الغدد الليمفاوية المنصفية على الجانب المصاب.
N3 - الانبثاث في الغدد الليمفاوية الجذرية أو المنصفية على الجانب الآخر، الغدد الليمفاوية قبل الترقوة وفوق الترقوة.
م - الانبثاث البعيدة
MO - لم يتم اكتشاف النقائل في الأعضاء البعيدة.
M1 - نقائل الأعضاء البعيدة أو النقيلية
هزيمة.
التجميع حسب المراحل
سرطان غامض (مخفي) - TXN0M0
المرحلة 0 - تيسنومو
المرحلة IA - T1N0M0
المرحلة يب - T2N0M0
المرحلة ΙΙΑ - Τ1Ν1Μ0، Τ2Ν1Μ0
المرحلة ΙΙΒ - Τ3Ν0Μ0
المرحلة ΙΗΑ - Τ1-3Ν2ΜΟ، Τ3Ν1Μ0
المرحلة ΙΙΙΒ - Τ4Ν03 MO، Τ1-4Ν3Μ0
المرحلة الرابعة - Τ1-4Ν03-Μ1
يحتل علم الأورام اليوم مكانة رائدة بين الأمراض التي تنتهي بالوفاة. وهو شائع جدًا، والأكثر شيوعًا هو سرطان الرئة لدى البالغين. خصوصيتها هي التطور السريع والانتشار السريع للأعضاء الأخرى.
التشخيص المتأخر لا يجعل من الممكن تطبيق علاج فعال، والذي له نهاية حزينة في نهاية المطاف.
المفهوم الأساسي والخصائص العامة
يتضمن سرطان الرئة تحولًا خبيثًا وانتشار أنسجة الأعضاء وغشاءها وقصباتها الهوائية وغشاءها المخاطي. تبدأ هذه العملية على المستوى الخلوي، تحت تأثير عدد من الأسباب التي تؤدي إلى تعطيل عملية التجدد وبنية الخلية.
ومن بين عوامل التطوير الرئيسية هنا:
عند استنشاق الهواء الذي يحتوي على نسبة عالية من المواد غير العضوية والخطرة، يزداد خطر ظهور وانتشار أمراض الخلايا المختلفة. ويعد الدخان والنيكوتين والهباء الجوي والأبخرة الكيميائية المصادر الرئيسية لمثل هذه الطفرات.
يرجى ملاحظة: وفقا للإحصاءات، فإن سرطان الرئة غالبا ما يصيب الرجال الأكبر سنا. وهو أقل شيوعًا عند الإناث.
يتطور تدريجيا، اعتمادا على بعض العوامل المحددة، ورم خبيث في الرئة ينقسم إلى أصناف.
اعتمادا على هيكلها، يتم تمييز الأنواع التالية من سرطان الرئة:

ويمكن أن تتطور إما بشكل منفصل أو مجتمعة، مما يمثل الخطر الأكبر. اعتمادًا على نوع الورم الذي تم اكتشافه، يتم وصف مسار واتجاه مناسبين لعلاج أكثر فعالية.
غالبًا ما تكمن صعوبة التشخيص في حقيقة أن الخلايا السرطانية يمكن أن تتحور بطرق مختلفة.
بناءً على هذه الميزة يتم تمييز الأورام:

أثناء تطور الخلايا غير النمطية، يمكن أن تتغير هذه الأنواع من نوع إلى آخر.
بناءً على الموقع الرئيسي وانتشار الأورام، يتم تحديد الأشكال التالية من سرطان الرئة:
- المركزية - عندما يتشكل التركيز في جذوع الشعب الهوائية الرئيسية؛
- المحيطية – تمثل بداية نمو الأورام في القصبات الهوائية الصغيرة والحويصلات الهوائية.
- ورم الظهارة المتوسطة - نادر، يتميز بوجود ورم على السطح الخارجي للعضو - على سطح الرئتين.
إذا تجلى الأولين بعدد من الأعراض، فإن الأخير يستمر لفترة طويلة دون أي علامات واضحة، فإنه يحدد غدرها.
تعتمد فعالية العلاج إلى حد كبير على مرحلة سرطان الرئة التي تم اكتشاف الورم فيها في البداية.
وهي ذات طبيعة عامة ولا يوجد سوى أربعة منها:
- الأول؛
- الثاني؛
- الثالث؛
- المرحلة الرابعة.

وبعضهم لديهم وسيطة. كل يميز درجة تطور الأورام وانتشارها. تخضع المرحلة المحددة من المرض لطرق علاج مختلفة. المراحل المبكرة هي الأكثر عرضة للعلاج الفعال.
يتم استخدام مجموعة من الفحوصات والتحليلات للتشخيص.وبناء على نتائجهم، يتم استخلاص النتيجة النهائية. ولهذه الأغراض يتم استخدام التصنيف الدولي لسرطان الرئة حسب نظام TNM. يتم استخدامه في تقييم أي ورم خبيث. تعمل معلماته كمكمل لإجراء تشخيص أكثر دقة ومرحلة المرض.
نظام تي إن إم
يتم تقييم تطور السرطان عن طريق تعيين القيمة المناسبة لمكونات الاختصار. ويعتمد على تصنيف الورم، في هذه الحالة الرئتين، حسب توزيعه ليس فقط في العضو، بل في جميع أنحاء الجسم ككل.
 يرمز TNM إلى ما يلي:
يرمز TNM إلى ما يلي:
- T – التوطين الأولي للأورام.
- N - ينتشر إلى العقد الليمفاوية المجاورة.
- م – وجود نقائل بعيدة في جميع أنحاء الجسم.
ووفقا للقيم المعتمدة والمحددة، يمكن أن تحمل كل معلمة مؤشرات مختلفة، والتي على أساسها يتم تشكيل الصورة العامة.
الرموز وخصائصها في نظام TNM
| معامل | ت | ن | م |
|---|---|---|---|
| ممكن |
|
|
|
يتم تحديث هذا التصنيف الدولي لسرطان الرئة وتنقيحه بشكل دوري. يتم تحليل جميع أنواع الأورام الخبيثة باستخدام مخطط مماثل.
أعراض وطرق علاج سرطان الرئة حسب مرحلة المرض
اعتمادًا على مرحلة تطور سرطان الرئة، تظهر أعراضه بشكل مختلف.
والأمر الخبيث هو أن المراحل الأولية لا تكون مصحوبة بأعراض واضحة المعالم، ولا يعلقها الشخص أهمية كبيرة.
ونتيجة لذلك، يتم تشخيص المرض في مراحل لاحقة، عندما يكون العلاج غير فعال أو لم يعد مفيدا.
 يتم تشخيص الأورام الرئوية بعدة طرق:
يتم تشخيص الأورام الرئوية بعدة طرق:
- التصوير بالرنين المغناطيسي والتصوير المقطعي.
- التصوير الشعاعي.
- الخزعة وعلم الأنسجة من المواد الحيوية.
- تنظير القصبات.
- فحص الدم لعلامات الورم.
للحصول على البيانات الأكثر موثوقية، يمكن وصف الاختبارات المذكورة أعلاه بشكل شامل لمجموعة معينة من السكان.
المرحلة الأولى من السرطان
تتميز بداية تطور المرض بعلامات غامضة وضعيفة للمرض. فهي عامة بطبيعتها ولا تشير إلى طبيعتها الحقيقية بأي شكل من الأشكال.
 ومن بينها:
ومن بينها:
- التعب والتعب.
- توعك؛
- فقدان الوزن؛
- فقدان الشهية؛
- ضيق التنفس.
من غير المرجح أن يخطئ أي شخص في كل هذا على أنه سرطان في مرحلة مبكرة. عادةً ما يتم اكتشاف المرحلة الأولى بالصدفة تمامًا، عندما يأتي الشخص بمشاكل أخرى.
تقليديا، يتم تحديد مرحلتين سابقتين أخريين - المرحلة المخفية والصفر.
يتم تحديد الأول غالبًا عن طريق التحليل النسيجي للبلغم أو المخاط أو الماء من العضو. ويتميز بوجود خلايا غير نمطية وممرضة ويتطلب فحوصات إضافية.
 تمثل مرحلة الصفر تكوين أمراض معينة في البطانة الداخلية للرئتين. ويمكن أن تظل دون تغيير لفترة طويلة جدًا دون أن تتطور على الإطلاق. مطلوب مراقبة مستمرة للديناميكيات.
تمثل مرحلة الصفر تكوين أمراض معينة في البطانة الداخلية للرئتين. ويمكن أن تظل دون تغيير لفترة طويلة جدًا دون أن تتطور على الإطلاق. مطلوب مراقبة مستمرة للديناميكيات.
تتميز المرحلة الأولى باكتشاف ورم صغير، وهو عبارة عن بؤرة واحدة دون غزو عميق لطبقات العضو. أبعادها محددة بقطر 3 سم.
يمكن التمييز بين مرحلتين فرعيتين:
- 1أ – يصل حجم الورم إلى حوالي 3 سم، ويبدأ في الإنبات، ولا ينتشر إلى القصبات الهوائية والغدد الليمفاوية؛
- 1ب – لا يزيد حجم الورم عن 3 سم، وينتشر إلى القصبات الهوائية، لكنه لا يؤثر على الغدد الليمفاوية.
لوصف العلاج الأكثر فعالية، من الضروري تحديد شكل ونوع الورم. إذا كانت خلية صغيرة، فسيتم استبعاد الطريقة الجراحية لإزالتها، حيث لا يمكن إزالتها بالكامل. لكنه يستجيب بشكل جيد للعلاج الكيميائي والعلاج الإشعاعي (التشعيع).
لمعلوماتك: على الرغم من وجود عدد من الطرق والأساليب الممكنة لعلاج السرطان، فإن الاستئصال الجراحي للآفة الرئيسية هو في معظم الحالات الأكثر فعالية.
في 80% من الحالات التي يتم فيها اكتشاف الورم الخبيث في المراحل الأولية، يتم شفاؤه بالكامل باستخدام العلاج الأنسب والأشمل. يستمر الشخص في العيش، ويسيطر على المرض السابق في الديناميكيات.
المرحلة الثانية من السرطان
ويتميز بأعراض أكثر وضوحا، تشير إلى وجود مشكلة في الجهاز التنفسي الرئيسي.
 تشمل علامات المرحلة الأولى ما يلي:
تشمل علامات المرحلة الأولى ما يلي:
- صعوبة في التنفس؛
- السعال الهوس.
- رائحة كريهة عند الزفير.
- ألم طفيف في القص.
- آثار الدم في البلغم.
يصل حجم الورم إلى 7 سم وينتشر بنشاط إلى القصبات الهوائية، غشاء الجنب والحويصلات الهوائية.يبدأ ورم خبيث في الغدد الليمفاوية الإقليمية.
إذا كان حجم الورم حوالي 5 سم ولم تتأثر الغدد الليمفاوية بعد، فسيتم تعيين المرحلة 2 أ. إذا زاد إلى ما يقرب من 7 سم وانتقل إلى الغدد الليمفاوية، ستكون المرحلة 2ب.
 كما هو الحال في المرحلة الأولية، إذا أمكن، يتم إجراء التدخل الجراحي، حيث تتم إزالة جزء من الرئة مع الورم. يتم استخدام العلاج الإشعاعي بنشاط، بالإضافة إلى مجموعة معقدة من دورات العلاج الكيميائي.
كما هو الحال في المرحلة الأولية، إذا أمكن، يتم إجراء التدخل الجراحي، حيث تتم إزالة جزء من الرئة مع الورم. يتم استخدام العلاج الإشعاعي بنشاط، بالإضافة إلى مجموعة معقدة من دورات العلاج الكيميائي.
التشخيص الإيجابي أقل ملاءمة من التشخيص المبكر. يتم شفاء حوالي 30٪ من المرضى، باستثناء أورام الخلايا الصغيرة - وهذا الرقم لا يزيد عن 15٪. في المتوسط، العلاج في هذه المرحلة يطيل عمر المريض بمقدار 5-7 سنوات.
المرحلة 3 السرطان
هنا السعال ذو طبيعة انتيابية، مع ألم شديد في الصدر وإخراج البلغم الدموي. تتدهور صحة الشخص بشكل حاد.
أثناء الفحوصات، يكون للنمو السرطاني حجم مثير للإعجاب - أكثر من 7 سم، ويتم ملاحظة النقائل ليس فقط في الرئة المجاورة، ولكن أيضًا في الأعضاء المجاورة - القصبة الهوائية والمريء والقلب والحجاب الحاجز، وما إلى ذلك.
اعتمادا على درجة انتشار الورم، يتم تمييز مرحلتين فرعيتين أيضا - 3A و 3B، الأول أسهل، والثاني أكثر تعقيدا.
 في هذه المرحلة، الأورام غير قابلة للعلاج عمليا. يتعلق الأمر بالعلاج الكيميائي والإشعاعي العدواني. بالإضافة إلى ذلك، يتم وصف عدد من الأدوية المخدرة لتخفيف الألم. في حالات نادرة جدًا، يمكن إجراء عملية جراحية لإزالة الجزء المصاب من العضو.
في هذه المرحلة، الأورام غير قابلة للعلاج عمليا. يتعلق الأمر بالعلاج الكيميائي والإشعاعي العدواني. بالإضافة إلى ذلك، يتم وصف عدد من الأدوية المخدرة لتخفيف الألم. في حالات نادرة جدًا، يمكن إجراء عملية جراحية لإزالة الجزء المصاب من العضو.
لا يعيش أكثر من 2٪ من المرضى في هذه المرحلة. وتمتد حياتهم لفترة قصيرة فقط. في المتوسط، هذا ستة أشهر، والحد الأقصى سنة.
المرحلة الرابعة من السرطان
تصنيف السرطان إلى مراحل، المرحلة الرابعة هي المرحلة النهائية في علم الأورام، حيث يحدث تلف لمختلف الأعضاء والأنظمة بأكملها عن طريق النقائل البعيدة.
 يتميز سرطان الرئة لدى البالغين في المرحلة الأخيرة بالتطور الإضافي للخلايا الخبيثة في الكبد والدماغ والعظام والكلى. كل هذا يؤدي إلى عذاب ومعاناة لا تطاق. يمكننا القول أن الإنسان يأكله المرض من الداخل.
يتميز سرطان الرئة لدى البالغين في المرحلة الأخيرة بالتطور الإضافي للخلايا الخبيثة في الكبد والدماغ والعظام والكلى. كل هذا يؤدي إلى عذاب ومعاناة لا تطاق. يمكننا القول أن الإنسان يأكله المرض من الداخل.
العلاج هنا هو تسهيل الموت، وكل الطرق الممكنة ستكون غير فعالة.العمر المتوقع في هذه الحالة هو عدة أسابيع أو بضعة أشهر.
إن التصنيف التفصيلي لسرطان الرئة وتحليله التفصيلي يجعل من الممكن تحقيق نتائج مهمة للغاية، وإن لم تكن واسعة النطاق، في زيادة فعالية مكافحة الأورام. يعتمد اختيار طريقة العلاج الأنسب، وبالتالي النتيجة النهائية، على دقة التشخيص والمعلومات الأكثر شمولاً عن الورم.
النوع الأكثر شيوعا من السرطان هو سرطان الرئة. النتيجة الإيجابية لا تعتمد فقط على العلاج في الوقت المناسب، ولكن أولا وقبل كل شيء، على التصنيف الصحيح لسرطان الرئة.
جسم الإنسان فريد بطبيعته، لذا فإن مسار السرطان لدى كل مريض يكون فرديًا. يعد تشخيص المرض في الوقت المناسب في مرحلة مبكرة معيارًا للشفاء وتحقيق نتيجة إيجابية.
التصنيف الصحيح، الذي تم تجميعه على أساس سنوات عديدة من الممارسة، يجعل من الممكن رؤية الصورة الكاملة للمرض، وتحديد نوع تكوين الورم، وارتباطه، ومعلماته، وانتشاره خارج الآفة.
- جميع المعلومات الموجودة على الموقع هي لأغراض إعلامية فقط وليست دليلاً للعمل!
- يمكن أن يوفر لك تشخيصًا دقيقًا طبيب فقط!
- نطلب منك عدم العلاج الذاتي، ولكن تحديد موعد مع أخصائي!
- الصحة لك ولأحبائك! لا تستسلم
تصنيف
عدة مجموعات من خصائص معينة تجعل من الممكن تصنيف الورم السرطاني: التركيب الخلوي للتكوين، شكله، معلماته، منطقة التطور في الرئة، معدل النمو، سرعة الانتشار.
وبناء على النتائج التي تم الحصول عليها يمكن تحديد مرحلة المرض والتنبؤ بمساره وبالتالي اختيار أساليب العلاج العلاجية الصحيحة. اليوم، هناك أنواع معينة من تصنيف سرطان الرئة، والتي تنقسم إلى المحلية والدولية.
المحلية منها تشمل:
- المورفولوجية (النسيجية) ؛
- تشريحية.
- الدولية، وفقا لنظام TNM و VALSCG.
المورفولوجية (النسيجية)
العامل الحاسم هو التصنيف حسب النوع النسيجي (المورفولوجي). التصنيف النسيجي لسرطان الرئة مختلف بشكل خاص.
بسبب السمات الهيكلية للخلايا (الأنسجة) التي يتكون منها الورم السرطاني، فإنها تتميز بما يلي:
- سرطان الخلايا الصغيرة- يعتبر شكلا نادرا من الأورام. وهو يمثل 20-25٪ فقط من إجمالي عدد الأمراض ويؤثر بشكل رئيسي على الجزء الأنثوي من السكان. يتم تحديده بشكل رئيسي في المناطق المحيطية، وهو بدون أعراض حتى لحظة حدوث ورم خبيث في الأعضاء المجاورة. سرطان الخلايا الصغيرة هو شكل عدواني من السرطان.
- سرطانة حرشفية الخلايا- على العكس من ذلك، فهو شكل شائع إلى حد ما من السرطان. يتمركز بشكل رئيسي في الأجزاء الوسطى من الرئة. هذا الشكل من المرض نموذجي بالنسبة للرجال الذين يتعاطون التدخين ويمثل حوالي 80٪ من إجمالي عدد الأمراض.
- سرطان الخلايا الكبيرة– شكل خاص من السرطان، حصل على اسمه بسبب الحجم الكبير للخلايا السرطانية، والتي يمكن تمييزها بوضوح تحت الفحص المجهري. ويسمى هذا النوع من السرطان بالسرطان غير المتمايز.
- مختلط— عندما تتطور عدة أشكال من الأورام السرطانية في الجسم (السرطان الغدي وسرطان الخلايا الحرشفية، وما إلى ذلك)
الصورة: التصنيف المورفولوجي لسرطان الرئة
التشريحية
من أجل الاختيار الصحيح لطريقة وتكتيكات العلاج الفعال التي يمكن أن تعطي تشخيصًا إيجابيًا، فإن تصنيف الورم السرطاني حسب النوع التشريحي له أهمية خاصة.
- وسط؛
- محيطية.
- سرطان غير نمطي.
السرطان المركزي
الشكل الأكثر شيوعًا للورم، وهو ما يمثل حوالي 65٪ من إجمالي عدد الأمراض، يؤثر على مناطق مختلفة من القصبات الهوائية الكبيرة.
وقد تبين أن هذا الشكل يؤثر في أغلب الأحيان على الرئة اليمنى.
ينقسم هذا النوع من السرطان إلى أنواع فرعية:
- أ. داخل القصبة أو داخلية.
- ب. متشعب؛
- ج. محيط بالقصبات أو خارجي.
سرطان محيطي
وله أعراض خاصة ويؤثر على القصبات الهوائية الثانوية، كما يؤثر على حمة الرئة.
يحتوي هذا النموذج أيضًا على أنواعه الفرعية:
- أ. ورم مستدير
- ب. يشبه الالتهاب الرئوي.
- ج. سرطان البانكوست.
سرطان غير نمطي
نوع خاص من الخلايا، يتميز تطوره بخصائص انتشار النقائل (السرطان الدخني، وما إلى ذلك)
يلعب التصنيف أعلاه حاليا دورا هاما في التشخيص، إلا أن هناك تصنيفا دوليا مقبولا لسرطان الرئة لا يقبل مثل هذا التقسيم.
تقييم عدوانية نمو الورم
عدوانية نمو الورم هي معدل نمو الخلايا السرطانية.
لتحديد ذلك، يتم أخذ عينة صغيرة من الأنسجة المصابة لإجراء خزعة، وبعد ذلك يتم وضعها في بيئة عدوانية. في هذه البيئة، تبدأ خلايا الأنسجة بالانقسام، ويعتبر معدل نموها (معدل الانقسام) مؤشرًا على العدوانية.
تعد عدوانية نمو وتطور الورم السرطاني سمة مهمة لسلوك وتطور الورم السرطاني. لتحديده، تم تطوير تصنيف خاص في نظام TNM الدولي، والذي يسمح لنا بتحديد الأنواع الرئيسية للتمايز (الفصل) للورم السرطاني.
ز – التمايز النسيجي
GX - لم يتم تحديد مستوى التمايز.
G1 - مستوى عال من التمايز.
G2 - متوسط مستوى التمايز.
G3 - مستوى منخفض من التمايز.
G4 - أورام غير متمايزة.
بناءً على هذا النظام، من الممكن تحديد معدل تطور الورم السرطاني، نظرًا لأن الأورام شديدة التمايز (يسهل تمييزها) تتميز بمعدل نمو بطيء، وعلى العكس من ذلك، تتميز بضعف التمايز (يصعب التمييز) أو غير متمايزة (لا يمكن تمييزها). الأشكال) تتميز الأورام بمعدل نمو مرتفع وعدوانية عالية.
تصنيف TNM لسرطان الرئة
تم تجميع نظام TNM الدولي خلال الحرب العالمية الثانية في عام 1943 من قبل العالم الفرنسي ب. دينوا، ولكن لم يتم استخدامه حتى عام 1953. وفقط بقرار من المنظمة الدولية UICC، بدأ استخدامه كتصنيف فعال. تم تحسين هذا النظام لاحقًا في عام 1968.
يعتمد سرطان الرئة، الذي يتم تحديد تصنيفه بواسطة نظام TNM، على تقييم ثلاثة معايير رئيسية تميز صورة التطور التشريحي للمرض:
- ورم- حجم العقدة الورمية الناشئة؛
- عقدة– مستوى الأضرار التي لحقت الجهاز اللمفاوي.
- ورم خبيث– ظهور مناطق بعيدة من الآفات النقيلية.
ووفقا لهذا التصنيف، يمكن وصف تطور السرطان في كل مرحلة من مراحل تطور السرطان. يتضمن النظام 24 مجموعة. تنعكس العلامات العامة لدرجة المرض في الأوصاف المجمعة في مجموعات عامة. هناك 4 مجموعات رئيسية - حسب درجة تطور الورم السرطاني. تمت إضافة مجموعتين إضافيتين إلى التصنيف.
- TC – عدم وجود علامات لتحديد وجود ورم.
- Tis – الورم موضعي، يقع داخل العضو.
- T1 – ورم أقل من 3 سم، غير موجود في القصبة الهوائية الرئيسية.
- T2 – ورم أكبر من 3 سم، يقع في منطقة الرئة وعلى بعد 2 سم من القصبة الهوائية؛
- T3 - الورم عشوائي، وينتشر إلى الأعضاء القريبة من الآفة. قد يحدث انخماص - صعوبة في تهوية الرئة.
- T4 – الورم ذو حجم تعسفي، فهو ينمو في جميع أنحاء منطقة الصدر، مما يؤثر على الأعضاء الموجودة هناك.
- N0 - لم يتم العثور على أي علامات تلف في الغدد الليمفاوية الإقليمية.
- N1 – هناك تلف في الغدد الليمفاوية في جذر الرئة و/أو الغدد الليمفاوية المحيطة بالقصبات، ويلاحظ انتشار الورم.
- N3 - لوحظ تلف الغدد الليمفاوية في المنصف، وكذلك العقد الليمفاوية الأخرى على جانبي الآفة.
- M0 - لم يتم اكتشاف أي نقائل.
- M1 – لوحظ وجود النقائل.
التصنيف حسب مراحل المرض:
| المرحلة 0 | هذا | ن0 | م0 |
| منصةI ل. | T1 | ن0 | م0 |
| منصةآي بي. | T2 | ن0 | م0 |
| منصةIIA | 11 | ن1 | م0 |
| منصةبنك الاستثمار الدولي | 12 | ن1 | م0 |
| T3 | ن0 | م0 | |
| منصةثالثا | T1 | ن2 | م0 |
| T2 | ن2 | م0 | |
| T3 | N1N2 | م0 | |
| منصةIIIB | أي ت | ن3 | م0 |
| T4 | أي ن | م0 | |
| منصةرابعا | أي ت | أي ن | م1 |
وفقاً للبيانات الواردة في هذا الجدول، وكذلك بناءً على نتائج فحص المريض، يحدد المتخصصون مرحلة تطور سرطان الرئة لدى المريض. هنا يتم أخذ ما يلي في الاعتبار: حجم الورم، وموقعه (التوطين)، ووجود النقائل. وبعد ذلك يختار الطبيب أساليب العلاج.

الصورة: تصنيف TNM لسرطان الرئة
تصنيف فالكسج
تصنيف دولي آخر هو نظام VALCSG. اختصارها يرمز إلى: مجموعة دراسة سرطان الرئة لإدارة المحاربين القدامى. أساس هذا النظام هو انتشار عملية الورم إلى مناطق مختلفة.
وفقًا لهذا النظام، هناك مرحلتان رئيسيتان فقط للتطوير:
- ورم موضعي
- ورم شائع.
يستخدم التصنيف الدولي VALCSG لوصف الأمراض مثل تطور سرطان الخلايا الصغيرة، وتكمن أهميته في حقيقة أنه، اعتمادًا على مدى الورم، يتم اختيار تكتيكات العلاج الفعال للمريض.
وبحسب هذا التصنيف هناك:
- موضعية؛
- سرطان الرئة الشائع.
سرطان الرئة الموضعي
يحدث تطور ورم سرطاني في جانب واحد من الصدر. في الغالب تتأثر الغدد الليمفاوية الموجودة في منطقة الإبط، والتي تشمل أيضًا العقد الليمفاوية الموجودة في الجانب المصاب، وكذلك العقد الليمفاوية الموجودة في الجانب المقابل.
يمكن العثور على تشخيص سرطان الرئة في المرحلة الثانية من المرض من خلال الذهاب إلى.
سرطان الرئة المتقدم
يجمع بين جميع مظاهر عملية تكوين الورم الذي ينتشر خارج حدود أحد جانبي الصدر، بما في ذلك وجود السائل في المنطقة الجنبية وانتشاره إلى الرئة في الجانب المصاب.
يتطور ورم موضعي (سرطان) في منطقة معينة دون أن ينتشر إلى مناطق بعيدة. بينما يتطور ورم شائع (سرطان) ويؤثر على أعضاء وأنسجة بعيدة في الجسم.
الطب الحديث لا يقف ساكنا، بل يتطور. إن ظهور طرق جديدة للعلاج والتشخيص، بالإضافة إلى المعرفة الموجودة، يمكن أن يسهل في المستقبل القريب علاج السرطان ويقلل معدل الوفيات الناجمة عن السرطان.