حاليا، هناك حوالي 300 مرض من الديدان الطفيلية معروفة لدى البشر. وعادة ما يتم تقسيمها إلى معوية وخارجية. في الحالة الأولى تعيش الديدان ويرقاتها في الأمعاء، وفي الحالة الثانية - خارجها: في العضلات والرئتين والكبد والمفاصل والمريء والدماغ والدم والجلد وحتى في العينين.
وبحسب الإحصائيات الطبية فإن الديدان الأكثر شيوعاً هي:
داء الستيريات
لقد أثبت العلماء أن مصدر العدوى هو حصرا شخص يعاني من داء المعوية. طريق الانتقال برازي-فموي. وبعبارة أخرى، فإن داء السَّرْوِيَّة هو مثال كلاسيكي على "مرض الأيدي القذرة". يصاب الشخص إذا لم يكن معتادًا على مراعاة قواعد النظافة الشخصية الأساسية.
عندما يعاني المريض من داء المعوية تظهر أعراض مميزة على المريض: الخوف والصداع والحكة في فتحة الشرج. يستمر هذا الأخير لمدة 1-3 أيام ثم يختفي تلقائيًا، ولكن بعد 2-3 أسابيع يظهر مرة أخرى غالبًا. ترتبط هذه الدورية في ظهور الحكة بتغير أجيال الديدان الدبوسية نتيجة لإعادة الغزو.
تفرز الديدان الدبوسية سموما قوية تزعج الجهاز العصبي، مما يسبب التهيج والاكتئاب. إنهم يعيشون في المستقيم ولكنهم يزحفون إلى الجلد لوضع البيض. وعادة ما يفعلون ذلك في الليل، لذلك تظهر الحكة بشكل رئيسي في هذا الوقت من اليوم. يؤدي حك منطقة الشرج إلى حدوث عدوى ثانوية في منطقة الشرج وتطور العملية الالتهابية.
تظهر الاضطرابات المعوية لدى بعض المرضى في المقدمة: براز عجيني متكرر، مختلط أحيانًا بالمخاط، زحير - رغبة غير مبررة في التبرز. عند فحص المستقيم (التنظير السيني)، غالبًا ما يتم العثور على نزيف دقيق، وتآكلات صغيرة، وزيادة في أنماط الأوعية الدموية، وتهيج الغشاء المخاطي للمصرات الخارجية والداخلية على الغشاء المخاطي.
عادة ما يتم الكشف عن وجود الديدان الدبوسية في الجسم عن طريق الحكة الليلية في فتحة الشرج. في بعض الأحيان يمكنك العثور على الديدان نفسها في البراز: فهي تختلف عن قطع الخيط أو ورق التواليت في أنها تتلوى. إذا لوحظت الحكة في فتحة الشرج في نفس الوقت لدى أكثر من فرد واحد من أفراد الأسرة، فيمكننا أن نقول بثقة أننا نتحدث عن الديدان الدبوسية.
عادة ليست هناك حاجة لتأكيد التشخيص، ولكن إذا لزم الأمر، قد يقوم طبيبك بإجراء فحص إضافي باستخدام قطعة من الشريط اللاصق والمجهر (يتم وضع الشريط اللاصق على الأرداف ثم يتم فحصه تحت المجهر، وإذا كان هناك بيض الدبوسية) على الجلد، سيتم اكتشافها بالتأكيد).
داء الأسكارس
وعندما يدخل البيض الناضج إلى أمعاء شخص آخر مع الطعام والشراب، تخرج يرقة تثقب في جدران الأمعاء، وتدخل في الأوردة المعوية، وتصل إلى القلب، ومنها يحملها الدم إلى الرئتين. هنا يتم حفره عبر الحويصلات الهوائية ويمر عبر الجهاز التنفسي إلى تجويف الفم.
يحدث تلوث التربة بالبيض عند التبرز خارج المراحيض، أو عند استخدام البراز غير المحايد، أو مياه الصرف الصحي أو الحمأة من محطات معالجة مياه الصرف الصحي كسماد، أو عندما تتسرب مياه الصرف الصحي من المراحيض، وما إلى ذلك.
يتطور بيض الإسكاريس إلى المرحلة الغازية (حالة تطوره التي يمكن أن تسبب فيها المرض بالفعل لدى البشر) عند درجة حرارة تربة لا تقل عن 13 درجة مئوية ورطوبة لا تقل عن 8٪. درجة الحرارة المثلى هي 24-26 درجة مئوية، والرطوبة حوالي 100٪. في ظل هذه الظروف، تتطور البويضات إلى المرحلة الغازية خلال 16-18 يومًا.
لكن في المناخات المعتدلة، وبسبب تقلبات درجات الحرارة، تمتد هذه الفترات عادة إلى 40-60 يومًا أو أكثر. عند درجات حرارة أعلى من 36 درجة مئوية ورطوبة نسبية للتربة أقل من 4%، يموت البيض؛ أقل من 13 درجة مئوية – يتوقف تطورها. البيض الذي يجد نفسه في التربة خلال فترة غير مواتية لنضجه قد يكمل نموه في العام التالي. يستطيع البيض المصاب أن يقضي فترة الشتاء في التربة تحت الغطاء الثلجي عند درجة حرارة 20 درجة مئوية، بينما يظل قابلاً للحياة لسنوات عديدة.
يمكن أن تختلف المرحلة المبكرة من المرض من مسار كامن (مخفي) إلى تفاعلات حساسية شديدة. في اليوم الثاني أو الثالث بعد الإصابة، والشعور بالضيق، والضعف، وأحيانا حمى تصل إلى 38 درجة مئوية، في كثير من الأحيان حمى منخفضة الدرجة (37-37.2 درجة مئوية)، وزيادة في حجم الكبد والطحال والغدد الليمفاوية، و ظهور طفح جلدي تحسسي. المتلازمة الرئوية الأكثر شيوعًا هي: السعال الجاف أو السعال مع إفرازات مخاطية، وفي كثير من الأحيان بلغم مخاطي دموي، وضيق في التنفس، وألم في الصدر.
تشخيص المرحلة الحادة أمر صعب، ومن الممكن فقط في بعض الأحيان اكتشاف يرقات الإسكارس في البلغم. في معظم الحالات، يظل المرض غير معروف؛ وغالبًا ما يشخصه الأطباء على أنه التهاب رئوي بسيط ويصفون العلاج بالمضادات الحيوية. ولكن ينبغي أن يؤخذ في الاعتبار أن المضادات الحيوية هي عامل يؤدي إلى تفاقم مسار المرض.
في المسار السريري لداء الصفر، يميز الأطباء مرحلتين. الأول (المبكر أو المهاجر) يرجع إلى وجود يرقات الديدان الأسطوانية في الرئتين، والثاني (الأمعوي) يرتبط بوجود الديدان الأسطوانية البالغة في أمعاء الإنسان.
تختلف شدة الأعراض أثناء هجرة يرقات الديدان المستديرة عبر الرئتين بشكل كبير: من السعال الجاف الطفيف إلى ضيق شديد في التنفس، وزرقة الجلد (زرقة)، والاختناق ونفث الدم - اعتمادًا على عدد البيض الذي يدخل جسم الإنسان، أيضًا كما عن حالته الصحية.
باستخدام طرق البحث السريري التقليدية، عادة لا يتم التعرف على المرحلة الأولى من المرض من قبل الأطباء. لذلك، للتعرف عليه، يوصى باستخدام طرق البحث المناعي، بناءً على اكتشاف أجسام مضادة محددة في مصل المرضى.
يمكن أن تكون المرحلة المعوية من داء الصفر إما بدون أعراض أو مع مظاهر سريرية واضحة للغاية. كما هو الحال في المرحلة الأولى، يعتمد ذلك على شدة الغزو وحالة صحة الإنسان. في أغلب الأحيان، يشكو المرضى من انخفاض أو على العكس من ذلك، زيادة في الشهية، وأحيانا سيلان اللعاب، والغثيان مع أو بدون القيء، وسحب، وعدم الراحة في منطقة شرسوفي، والانتفاخ والألم في البطن، والإمساك أو الإسهال، فضلا عن تناوبها .
في بعض الأحيان (في كثير من الأحيان عند الأطفال) هناك حالة شبه إغماء، والظواهر السحائية، ونوبات الصرع والهستيري، وفقدان الوزن المفاجئ، والصداع، والتهيج، واضطرابات النوم، وانخفاض النشاط العقلي والبدني.
في بعض الحالات، خاصة مع العدوى الشديدة أو التوطين غير المعتاد، يمكن أن تسبب الديدان المستديرة انسدادًا في الأمعاء والقنوات الصفراوية وعددًا من الاضطرابات الأخرى التي تتطلب التدخل الجراحي.
الجيارديا
مصدر العدوى هو الشخص (المريض أو الناقل). تحدث العدوى عن طريق الفم عندما يدخل الجسم طعام أو ماء ملوث بالجيارديا، وكذلك عندما يتم إدخال الجيارديا عن طريق الخطأ إلى الفم بأيدي متسخة. وبالتالي، فإن الجيارديا هي أيضًا "مرض الأيدي القذرة". يلاحظ علماء الأوبئة ارتفاع خطر الإصابة بالمرض عند السباحة في المياه المفتوحة وفي حمامات السباحة الملوثة بكيسات الجيارديا.
المرض ليس له أعراض أو قد يكون مصحوبا بالتهاب الأمعاء (التهاب الأمعاء الدقيقة)، والتهاب المرارة، وتأخر النمو، وضعف الذاكرة، والتعب، والحساسية، واضطرابات عصبية، وسلس البول. يتم تعزيز انتشار الجيارديا في الأمعاء عن طريق الحلويات والمواد الحافظة والمنكهات المضافة.
يمكن الاشتباه في داء الجيارديات إذا كان لدى الشخص الأعراض غير المحددة التالية (يسمى غير محدد لأن مثل هذه الأعراض تحدث أيضًا في أمراض أخرى):
- آلام في البطن من أصل غير معروف.
- استفراغ و غثيان؛
- الإسهال لفترات طويلة أو براز "فضفاض"؛
- فقدان الوزن عند الطفل.
- فقدان الشهية؛
- ظاهرة نقص الفيتامين (نقص فيتامين).
ويحذر متخصصو الأمراض المعدية من أن المرض يمكن أن يبدأ بشكل حاد، مع ظهور براز مائي رخو بدون مخاط ودم. يكون للبراز رائحة كريهة، كما توجد شوائب دهنية على سطحه. يظهر الألم في منطقة شرسوفي. تتشكل كمية كبيرة من الغازات، مما يؤدي إلى انتفاخ الأمعاء والتجشؤ.
يعاني الشخص المصاب من انخفاض في الشهية، وغثيان، وربما قيء. لدى بعض المرضى، يلاحظ الأطباء ارتفاعًا طفيفًا في درجة حرارة الجسم. تستمر هذه المرحلة الحادة من داء الجيارديات من 5 إلى 7 أيام. في غالبية المرضى، تختفي هذه الأعراض تلقائيًا خلال 1-4 أسابيع، ويصبح المرض مزمنًا، والذي يتجلى بشكل دوري في شكل انتفاخ وألم في منطقة شرسوفي، وأحيانًا براز رخو.
علامات نقص الفيتامينات مميزة: شحوب الجلد، دوائر زرقاء تحت العينين، قد يكون هناك انحشار (شقوق) في زوايا الفم، طفح جلدي تحسسي. اعتمادًا على غلبة بعض الأعراض ، يتم تمييز الأشكال السريرية التالية للمرض: الأمعاء ، والكبد الصفراوي ، والوهن العصبي ، والحساسية السامة ، وفقر الدم والمختلط.
في الشكل المعوي، لوحظت متلازمات عسر الهضم والبطن الواضحة. وهذا يعني أن البراز غير مستقر، والإمساك والإسهال بالتناوب، وآلام البطن المعتدلة والانتفاخ، والغثيان، وفقدان الوزن، وتخلف النمو البدني. يتميز الشكل الكبدي الصفراوي لداء الجيارديات بخلل الحركة (ضعف وظيفة المرارة) في القناة الصفراوية مع تشنج أو ونى المصرات، ركود صفراوي.
في كثير من الأحيان، يتم الجمع بين الأضرار التي لحقت القناة الصفراوية مع التهاب المعدة، والتهاب المعدة والأمعاء، والتهاب البنكرياس. في الشكل الوهن العصبي من داء الجيارديات، تكون الأعراض من الجهاز الهضمي معتدلة أو خفيفة. تظهر في المقدمة الصداع والتهيج والتعب واضطراب النوم وخلل التوتر العصبي في الدورة الدموية.
يتميز الشكل السمي التحسسي للمرض بحالات حساسية حادة متكررة (الشرى، وذمة كوينك). يلاحظ الأطباء مسارًا حادًا وطويل الأمد للحساسية في هذا المرض. من الصعب الاستجابة للعلاج الدوائي. غالبًا ما يحدث تطور التهاب الجلد التأتبي، الذي له مسار انتكاس مستمر. في بعض المرضى، قد يحدث تلف في المفاصل.
وأيضًا، إذا كانت هناك صعوبات في التشخيص، يستخدم الأطباء الطرق المناعية. على سبيل المثال، للتشخيص المصلي لداء الجيارديات، يتم استخدام طريقة المقايسة المناعية الإنزيمية. يتم الكشف عن أجسام مضادة محددة في الدم من خلال
2-4 أسابيع بعد الإصابة. يجب أن يؤخذ في الاعتبار أنه يمكن العثور على الأجسام المضادة لداء الجيارديا في الدم لمدة 4-6 أسابيع أخرى بعد العلاج السريري.
المشوكة
المصدر الرئيسي للعدوى هو الكلاب المنزلية. يتم إلقاء البيض الناضج في براز الحيوانات، مما يؤدي إلى تلويث فرائها والبيئة. تحدث العدوى للإنسان من خلال الاتصال بالحيوانات المصابة، عند قطف التوت والأعشاب، وشرب المياه من مصادر ملوثة ببيض الديدان الطفيلية. وبسبب هذه الخصائص، يكون المرض أكثر شيوعا في بعض الفئات المهنية (عمال المسالخ، الرعاة، الدباغين).
لقد أثبت العلماء أيضًا إمكانية انتقال داء الديدان الطفيلية عبر المشيمة (أي من الأم إلى الجنين عبر المشيمة). ولكن في كثير من الأحيان يتم اكتشاف داء المشوكات عند الأشخاص في منتصف العمر.
في الجهاز الهضمي البشري، تغزو يرقات المشوكة الأوعية الدموية ويتم نقلها عن طريق مجرى الدم. يتم الاحتفاظ بمعظمها في الكبد، والباقي ينتهي في الرئتين. ويمر جزء صغير عبر مرشح الرئة ويدخل إلى الكلى والعظام والدماغ. تتشكل كبسولة في الكبد حول الكيس.
قد يتطور كيس واحد (آفة انفرادية) أو عدة أكياس (داء المشوكات المتعدد) في العضو المصاب ويتراوح حجم الأكياس من 1-5 إلى 40 سم أو أكثر. ينمو الكيس العداري بقوة، ويدفع بعيدًا ويضغط على أنسجة المضيف المحيطة، والتي تضمر وتموت.
في الحالات غير المعقدة، يستمر المرض لسنوات ويتم اكتشافه عن طريق الصدفة (على سبيل المثال، أثناء التصوير الفلوري الروتيني) أو أثناء الفحص المستهدف لبؤر المرض في غياب المظاهر السريرية (المرحلة قبل السريرية لداء المشوكات). يعتمد مسار داء المشوكات على موقع الخراجات وحجمها ومعدل تطورها ومضاعفاتها ومتغيرات تلف الأعضاء المشترك وعدد من العوامل الأخرى.
تساهم اضطرابات الحمل والتغذية في حدوث مسار أكثر خطورة للمرض، والنمو السريع للخراجات، والميل إلى التمزق ونشر (انتشار) العامل الممرض. عندما يتم توطين الكيس في الفص الأيمن من الكبد، تشبه متلازمة الألم التهاب المرارة، والمغص الكبدي، وتظهر حرقة، والتجشؤ، والقيء في الفص الأيسر.
تحدث المضاعفات بشكل متكرر (تصل إلى 30٪)، وأحيانا تكون أول مظهر سريري للمرض. إن تقيح الكيس (ارتباط النباتات البكتيرية الثانوية بسبب موت المشوكة) ، المصحوب بزيادة الألم والحمى ، ليس من غير المألوف. من الممكن أن ينفتح الكيس في التجويف البطني والتجويف الجنبي مع تطور التهاب الصفاق أو ذات الجنب. يؤدي ضغط القنوات الصفراوية إلى اليرقان الانسدادي، وفي كثير من الأحيان إلى تليف الكبد والداء النشواني.
يمكن أن يكون داء المشوكات الرئوية معقدًا بسبب النزيف الرئوي المتكرر وفشل القلب والأوعية الدموية الحاد. أخطر المضاعفات هي تمزق الكيس، والذي يمكن أن يحدث بسبب ضربة أو رفع أشياء ثقيلة أو جس خشن (جس البطن من قبل الطبيب). ويصاحب تمزق الكيس متلازمة ألم حادة ومظاهر رد فعل تحسسي متفاوت الخطورة حتى تطور صدمة الحساسية.
حاليا، هناك حوالي 300 مرض من الديدان الطفيلية معروفة لدى البشر. وعادة ما يتم تقسيمها إلى معوية وخارجية. في الحالة الأولى تعيش الديدان ويرقاتها في الأمعاء، وفي الحالة الثانية - خارجها: في العضلات والرئتين والكبد والمفاصل والمريء والدماغ والدم والجلد وحتى في العينين. وبحسب الإحصائيات الطبية فإن الديدان الأكثر شيوعاً هي:
· الديدان الدبوسية والديدان الأسطوانية المرتبطة بالديدان الأسطوانية؛
· أنواع مختلفة من الدودة الشريطية (الدودة الشريطية)، المتعلقة بالدودة الشريطية (الدودة الشريطية)؛
· الفيلاريات.
دودة الشعرينيلا.
· الديدان الخطافية (اسم شائع آخر هو الديدان الخطافية)؛
الجيارديا.
· التوكسوكارا.
· المشوكة.
· "الشعر" (دودة الماء).
دعونا نلقي نظرة على أمراض الديدان الطفيلية الأكثر شيوعا.
داء الستيريات
لقد أثبت العلماء أن مصدر العدوى هو حصرا شخص يعاني من داء المعوية. طريق الانتقال برازي-فموي. وبعبارة أخرى، فإن داء السَّرْوِيَّة هو مثال كلاسيكي على "مرض الأيدي القذرة". يصاب الشخص إذا لم يكن معتادًا على مراعاة قواعد النظافة الشخصية الأساسية.
عندما يعاني المريض من داء المعوية تظهر أعراض مميزة على المريض: الخوف والصداع والحكة في فتحة الشرج. يستمر هذا الأخير لمدة 1-3 أيام ثم يختفي تلقائيًا، ولكن بعد 2-3 أسابيع يظهر مرة أخرى غالبًا. ترتبط هذه الدورية في ظهور الحكة بتغير أجيال الديدان الدبوسية نتيجة لإعادة الغزو. تفرز الديدان الدبوسية سموما قوية تزعج الجهاز العصبي، مما يسبب التهيج والاكتئاب. إنهم يعيشون في المستقيم ولكنهم يزحفون إلى الجلد لوضع البيض. وعادة ما يفعلون ذلك في الليل، لذلك تظهر الحكة بشكل رئيسي في هذا الوقت من اليوم. يؤدي حك منطقة الشرج إلى حدوث عدوى ثانوية في منطقة الشرج وتطور العملية الالتهابية. تظهر الاضطرابات المعوية لدى بعض المرضى في المقدمة: براز عجيني متكرر، مختلط أحيانًا بالمخاط، زحير - رغبة غير مبررة في التبرز. عند فحص المستقيم (التنظير السيني)، غالبًا ما يتم العثور على نزيف دقيق، وتآكلات صغيرة، وزيادة في أنماط الأوعية الدموية، وتهيج الغشاء المخاطي للمصرات الخارجية والداخلية على الغشاء المخاطي.
عادة ما يتم الكشف عن وجود الديدان الدبوسية في الجسم عن طريق الحكة الليلية في فتحة الشرج. في بعض الأحيان يمكنك العثور على الديدان نفسها في البراز: فهي تختلف عن قطع الخيط أو ورق التواليت في أنها تتلوى. إذا لوحظت الحكة في فتحة الشرج في نفس الوقت لدى أكثر من فرد واحد من أفراد الأسرة، فيمكننا أن نقول بثقة أننا نتحدث عن الديدان الدبوسية. عادة ليست هناك حاجة لتأكيد التشخيص، ولكن إذا لزم الأمر، قد يقوم طبيبك بإجراء فحص إضافي باستخدام قطعة من الشريط اللاصق والمجهر (يوضع الشريط اللاصق على الأرداف ثم يتم فحصه تحت المجهر، وإذا كان هناك بيض الدبوسية) على الجلد، سيتم اكتشافها بالتأكيد).
داء الأسكارس
يمكن أن تختلف المرحلة المبكرة من المرض من مسار كامن (مخفي) إلى تفاعلات حساسية شديدة. في اليوم الثاني أو الثالث بعد الإصابة، والشعور بالضيق، والضعف، وأحيانا حمى تصل إلى 38 درجة مئوية، في كثير من الأحيان حمى منخفضة الدرجة (37-37.2 درجة مئوية)، وزيادة في حجم الكبد والطحال والغدد الليمفاوية، و ظهور طفح جلدي تحسسي. المتلازمة الرئوية الأكثر شيوعًا هي: السعال الجاف أو السعال مع إفرازات مخاطية، وفي كثير من الأحيان بلغم مخاطي دموي، وضيق في التنفس، وألم في الصدر.
تشخيص المرحلة الحادة أمر صعب، ومن الممكن فقط في بعض الأحيان اكتشاف يرقات الإسكارس في البلغم. في معظم الحالات، يظل المرض غير معروف؛ وغالبًا ما يشخصه الأطباء على أنه التهاب رئوي بسيط ويصفون العلاج بالمضادات الحيوية. ولكن ينبغي أن يؤخذ في الاعتبار أن المضادات الحيوية هي عامل يؤدي إلى تفاقم مسار المرض.
في المسار السريري لداء الصفر، يميز الأطباء مرحلتين. الأول (المبكر أو المهاجر) يرجع إلى وجود يرقات الديدان الأسطوانية في الرئتين، والثاني (الأمعوي) يرتبط بوجود الديدان الأسطوانية البالغة في أمعاء الإنسان. تختلف شدة الأعراض أثناء هجرة يرقات الديدان المستديرة عبر الرئتين بشكل كبير: من السعال الجاف الطفيف إلى ضيق شديد في التنفس، وزرقة الجلد (زرقة)، والاختناق ونفث الدم - اعتمادًا على عدد البيض الذي يدخل جسم الإنسان، أيضًا كما عن حالته الصحية. باستخدام طرق البحث السريري التقليدية، عادة لا يتم التعرف على المرحلة الأولى من المرض من قبل الأطباء. لذلك، للتعرف عليه، يوصى باستخدام طرق البحث المناعي، بناءً على اكتشاف أجسام مضادة محددة في مصل المرضى.
يمكن أن تكون المرحلة المعوية من داء الصفر إما بدون أعراض أو مع مظاهر سريرية واضحة للغاية. كما هو الحال في المرحلة الأولى، يعتمد ذلك على شدة الغزو وحالة صحة الإنسان. في أغلب الأحيان، يشكو المرضى من انخفاض أو على العكس من ذلك، زيادة في الشهية، وأحيانا سيلان اللعاب، والغثيان مع أو بدون القيء، وسحب، وعدم الراحة في منطقة شرسوفي، والانتفاخ والألم في البطن، والإمساك أو الإسهال، فضلا عن تناوبها . في بعض الأحيان (في كثير من الأحيان عند الأطفال) هناك حالة شبه إغماء، والظواهر السحائية، ونوبات الصرع والهستيري، وفقدان الوزن المفاجئ، والصداع، والتهيج، واضطرابات النوم، وانخفاض النشاط العقلي والبدني. في بعض الحالات، خاصة مع العدوى الشديدة أو التوطين غير المعتاد، يمكن أن تسبب الديدان المستديرة انسدادًا في الأمعاء والقنوات الصفراوية وعددًا من الاضطرابات الأخرى التي تتطلب التدخل الجراحي.
الجيارديا
المرض ليس له أعراض أو قد يكون مصحوبا بالتهاب الأمعاء (التهاب الأمعاء الدقيقة)، والتهاب المرارة، وتأخر النمو، وضعف الذاكرة، والتعب، والحساسية، واضطرابات عصبية، وسلس البول. يتم تعزيز انتشار الجيارديا في الأمعاء عن طريق الحلويات والمواد الحافظة والمنكهات المضافة. يمكن الاشتباه في داء الجيارديات إذا كان لدى الشخص الأعراض غير المحددة التالية (يسمى غير محدد لأن مثل هذه الأعراض تحدث أيضًا في أمراض أخرى):
آلام في البطن من أصل غير معروف.
· استفراغ و غثيان؛
· الإسهال لفترة طويلة أو البراز "غير المستقر".
· فقدان الوزن عند الطفل؛
· فقدان الشهية؛
· ظاهرة نقص الفيتامين (نقص الفيتامين).
ويحذر متخصصو الأمراض المعدية من أن المرض يمكن أن يبدأ بشكل حاد، مع ظهور براز مائي رخو بدون مخاط ودم. يكون للبراز رائحة كريهة، كما توجد شوائب دهنية على سطحه. يظهر الألم في منطقة شرسوفي. تتشكل كمية كبيرة من الغازات، مما يؤدي إلى انتفاخ الأمعاء والتجشؤ. يعاني الشخص المصاب من انخفاض في الشهية، وغثيان، وربما قيء. لدى بعض المرضى، يلاحظ الأطباء ارتفاعًا طفيفًا في درجة حرارة الجسم. تستمر هذه المرحلة الحادة من داء الجيارديات من 5 إلى 7 أيام. في غالبية المرضى، تختفي هذه الأعراض تلقائيًا خلال 1-4 أسابيع، ويصبح المرض مزمنًا، والذي يتجلى بشكل دوري في شكل انتفاخ وألم في منطقة شرسوفي، وأحيانًا براز رخو. علامات نقص الفيتامينات مميزة: شحوب الجلد، دوائر زرقاء تحت العينين، قد يكون هناك انحشار (شقوق) في زوايا الفم، طفح جلدي تحسسي. اعتمادًا على غلبة بعض الأعراض، يتم تمييز الأشكال السريرية التالية للمرض: الأمعاء، والكبد الصفراوي، والوهن العصبي، والحساسية السامة، وفقر الدم، والمختلط.
في الشكل المعوي، لوحظت متلازمات عسر الهضم والبطن الواضحة. وهذا يعني أن البراز غير مستقر، والإمساك والإسهال بالتناوب، وآلام البطن المعتدلة والانتفاخ، والغثيان، وفقدان الوزن، وتخلف النمو البدني. يتميز الشكل الكبدي الصفراوي لداء الجيارديات بخلل الحركة (ضعف وظيفة المرارة) في القناة الصفراوية مع تشنج أو ونى المصرات ، ركود صفراوي. في كثير من الأحيان، يتم الجمع بين الأضرار التي لحقت القناة الصفراوية مع التهاب المعدة، والتهاب المعدة والأمعاء، والتهاب البنكرياس. في الشكل الوهن العصبي من داء الجيارديات، تكون الأعراض من الجهاز الهضمي معتدلة أو خفيفة. تظهر في المقدمة الصداع والتهيج والتعب واضطراب النوم وخلل التوتر العصبي في الدورة الدموية.
يتميز الشكل السمي التحسسي للمرض بحالات حساسية حادة متكررة (الشرى، وذمة كوينك). يلاحظ الأطباء مسارًا حادًا وطويل الأمد للحساسية في هذا المرض. من الصعب الاستجابة للعلاج الدوائي. غالبًا ما يحدث تطور التهاب الجلد التأتبي، الذي له مسار انتكاس مستمر. في بعض المرضى، قد يحدث تلف في المفاصل.
المشوكة
المصدر الرئيسي للعدوى هو الكلاب المنزلية. يتم إلقاء البيض الناضج في براز الحيوانات، مما يؤدي إلى تلويث فرائها والبيئة. تحدث العدوى للإنسان من خلال الاتصال بالحيوانات المصابة، عند قطف التوت والأعشاب، وشرب المياه من مصادر ملوثة ببيض الديدان الطفيلية. وبسبب هذه الخصائص، يكون المرض أكثر شيوعا في بعض الفئات المهنية (عمال المسالخ، الرعاة، الدباغين). لقد أثبت العلماء أيضًا إمكانية انتقال داء الديدان الطفيلية عبر المشيمة (أي من الأم إلى الجنين عبر المشيمة). ولكن في كثير من الأحيان يتم اكتشاف داء المشوكات عند الأشخاص في منتصف العمر.
في الجهاز الهضمي البشري، تغزو يرقات المشوكة الأوعية الدموية ويتم نقلها عن طريق مجرى الدم. يتم الاحتفاظ بمعظمها في الكبد، والباقي ينتهي في الرئتين. ويمر جزء صغير عبر مرشح الرئة ويدخل إلى الكلى والعظام والدماغ. تتشكل كبسولة في الكبد حول الكيس. قد يتطور كيس واحد (آفة انفرادية) أو عدة أكياس (داء المشوكات المتعدد) في العضو المصاب ويتراوح حجم الأكياس من 1-5 إلى 40 سم أو أكثر. ينمو الكيس العداري بقوة، ويدفع بعيدًا ويضغط على أنسجة المضيف المحيطة، والتي تضمر وتموت.
تحدث المضاعفات بشكل متكرر (تصل إلى 30٪)، وأحيانا تكون أول مظهر سريري للمرض. إن تقيح الكيس (ارتباط النباتات البكتيرية الثانوية بسبب موت المشوكة) ، المصحوب بزيادة الألم والحمى ، ليس من غير المألوف. من الممكن أن ينفتح الكيس في التجويف البطني والتجويف الجنبي مع تطور التهاب الصفاق أو ذات الجنب. يؤدي ضغط القنوات الصفراوية إلى اليرقان الانسدادي، وفي كثير من الأحيان إلى تليف الكبد والداء النشواني. يمكن أن يكون داء المشوكات الرئوية معقدًا بسبب النزيف الرئوي المتكرر وفشل القلب والأوعية الدموية الحاد. أخطر المضاعفات هي تمزق الكيس، والذي يمكن أن يحدث بسبب ضربة أو رفع أشياء ثقيلة أو جس خشن (جس البطن من قبل الطبيب). ويصاحب تمزق الكيس متلازمة ألم حادة ومظاهر رد فعل تحسسي متفاوت الخطورة حتى تطور صدمة الحساسية.
العلاج بالأدوية
علاج داء المعوية
بالإضافة إلى هذه الأدوية، عند علاج داء السَّرْوِيَّة، يمكن للأطباء استخدام البيبرازين أديبات، والفيرموكس (ميبيندازول)، والكومبانترين (بيرانتيل)، والفانكين (بيرفينيوم باموات).
علاج داء الاسكارس
للعلاج، يتم استخدام البيبرازين أديبات، ديكاريس (ليفاميسول)، فيرموكس (ميبيندازول)، كومبانترين (بيرانتيل)، نافثامون وبعض الآخرين في أغلب الأحيان. ومع ذلك، لا تداوي نفسك تحت أي ظرف من الظروف! يُنصح هنا بالحديث عن المضاعفات التي يمكن أن يؤدي إليها العلاج الرديء الجودة (أو عدم العلاج) لداء الأسكارس. مضاعفاته المتكررة هي انسداد معوي، والذي يحدث نتيجة لإغلاق تجويف الأمعاء مع كرة من الديدان المستديرة أو انتهاك التنظيم العصبي العضلي لهجة الأمعاء. عند ملامسة البطن لدى هؤلاء المرضى، يمكن اكتشاف ورم مستدير بقوام العجين - وهو عبارة عن كرة من الديدان المستديرة، والتي يمكن توطينها في أي جزء من الأمعاء. في بعض الحالات، مع وجود جدار بطن رقيق، من الممكن ملامسة جثث الديدان الطفيلية الفردية في تجويف الأمعاء.
من المضاعفات الخطيرة لداء الصفر هو اختراق الديدان الطفيلية في القنوات الصفراوية والمرارة. وفي هذه الحالات يحدث ألم شديد لا يخفف حتى بالمسكنات المخدرة. غالبًا ما يحدث القيء أثناء هذه الهجمات. في بعض الأحيان يتم إطلاق الديدان الطفيلية مع القيء. مع التهاب الكبد والانسداد الميكانيكي للقناة الصفراوية المشتركة بواسطة الديدان المستديرة، يبدأ اليرقان. يمكن أن تكون درجة الحرارة مع تطور المضاعفات ذات طبيعة إنتانية مع قشعريرة. نتيجة لإضافة عدوى بكتيرية، غالبا ما يحدث التهاب الأقنية الصفراوية القيحي وخراجات الكبد المتعددة، والتي بدورها يمكن أن تكون معقدة بسبب التهاب الصفاق، وذات الجنب القيحي، والإنتان، والخراجات في تجويف البطن.
اختراق الديدان المستديرة في القنوات البنكرياسية يسبب التهاب البنكرياس الحاد. وإذا دخلوا إلى الزائدة الدودية فإنها تسبب التهاب الزائدة الدودية أو المغص الزائدي بدون مظاهر التهابية. وفي بعض الحالات تصل الديدان المستديرة الصاعدة من الجهاز الهضمي إلى البلعوم ومن هنا تزحف إلى الجهاز التنفسي مما يسبب الوفاة بسبب الاختناق. في حالات نادرة، توجد الديدان المستديرة في الأعضاء البولية التناسلية، والقناة الأنفية الدمعية، وقناة استاكيوس، والأذن الوسطى، والقناة السمعية الخارجية، والنسيج المحيطي. تؤدي الإصابة بالديدان المستديرة إلى تفاقم مسار العديد من الأمراض المعدية وغير المعدية وتعطيل تكوين المناعة في الأمراض المعدية. لذلك، إذا شعرت بأعراض مميزة، فاستشر الطبيب على الفور وابدأ العلاج.
علاج الجيارديا
عند وصف علاج الجيارديا، يأخذ الأطباء في الاعتبار العديد من العوامل، بما في ذلك:
· شدة ومدة الأعراض السريرية للمرض.
· وجود أمراض الخلفية والأمراض المصاحبة.
· فعالية العلاج المضاد لداء الجيارديا الذي تم إجراؤه سابقًا.
· المصدر المحتمل للعدوى (أفراد الأسرة، مجموعات الأطفال).
في المرحلة الأولى، تهدف الجهود الطبية إلى إزالة الجيارديا ميكانيكيًا من الأمعاء، وتحسين نشاطها الأنزيمي وتصحيح الدفاع المناعي لجسم المريض. اعتمادا على شدة أعراض المرض، يتم تنفيذ المرحلة الأولى على مدى 1-2 أسابيع وتشمل:
· نظام غذائي يهدف إلى تهيئة الظروف التي تؤدي إلى تفاقم تكاثر الجيارديا (العصيدة والفواكه المجففة والخضروات والزيوت النباتية)؛
· الحد من تناول الكربوهيدرات.
المرحلة الثانية. لعلاج داء الجيارديات اليوم، يستخدم متخصصو الأمراض المعدية أدوية العلاج الكيميائي من مجموعة الإيميدازول، والتينيدازول، وكذلك الأدوية من نوع النيتروفوران. أحد الأدوية الحديثة والأكثر فعالية لمكافحة الجيارديا هو أورنيدازول - بسبب تحمله الجيد من قبل المرضى وقلة مقاومة العامل الممرض له. بالنسبة للأشكال المزمنة والمعقدة من داء الجيارديات، يوصف أورنيدازول بجرعة 25-30 ملغم / كغم (لوزن الجسم أكثر من 35 كجم - بجرعة 1000 ملغم) في جرعتين على مدار 5 أيام، بنصف الجرعة اليومية المحسوبة تعطى في اليوم الأول. بعد 7-10 أيام، من المستحسن تكرار مسار العلاج.
يستمر تناول مضادات الهيستامين والممتصات المعوية طوال فترة العلاج المضاد للجيارديات.
المرحلة الثالثة هي زيادة دفاعات الجسم وتهيئة الظروف التي تمنع تكاثر الجيارديا في الأمعاء والمرارة.
للقيام بذلك، يقوم الطبيب المعالج بتغيير النظام الغذائي قليلاً. الآن يجب أن تعمل على تحسين حركية الأمعاء (عصيدة الحبوب ومهروس الخضار والفواكه والتفاح المخبوز والفواكه والخضروات الطازجة ومنتجات الألبان مناسبة). من أجل خلق بيئة مواتية لتدمير كيسات الجيارديا، تتم إضافة مغلي براعم البتولا إلى النظام الغذائي لمدة 2-3 أسابيع، وبعد استراحة لمدة أسبوعين - مغلي بذور عنب الدب في نفس الوقت. لتصحيح الاستجابة المناعية، يتم وصف Adaptogens العشبية (Echinacea، Eleutherococcus، إلخ) ومجمعات الفيتامينات. للقضاء على دسباقتريوز (اختلال التوازن الميكروبيولوجي في الأمعاء) واستعادة إنتاج الإنزيم الطبيعي، يوصي الأطباء بالبروبيوتيك، والبريبايوتكس، ومستحضرات الإنزيم. وتستغرق المرحلة الثالثة في المتوسط 2-3 أسابيع.
علاج داء المشوكات
في حالة داء المشوكات الكبدي غير المصحوب بمضاعفات، من الممكن العلاج الدوائي: ألبيندازول (زينتل) لمدة ثلاثة أشهر. في حالة الانتكاس أو العملية واسعة النطاق، يشار إلى العلاج الجراحي. يمكن إزالة كيس واحد أو تصريفه تحت توجيه الموجات فوق الصوتية مع إدخال 95٪ من الكحول الإيثيلي مع ميبيندازول. جميع المرضى الذين يعانون من داء المشوكات يخضعون للمراقبة السريرية. بعد العملية، يخضعون للفحص مرة أو مرتين سنويًا، والذي يتضمن اختبارات الدم العامة، واختبارات البول، وتحديد البيليروبين، وALT، وAST في مصل الدم، وتقييم البروتين، والاختبارات المصلية (ELISA أو RNGA)، والموجات فوق الصوتية. في حالة عدم وجود علامات الانتكاس والتفاعلات المصلية السلبية خلال 5 سنوات، يمكن إزالة المرضى من السجل.
العلاج بالعلاجات الشعبية
تؤخذ ثمار الأكتينيديا الحادة أو الكولوميكتا عن طريق الفم لمكافحة الديدان. تناول 2 كوب من الفاكهة على معدة فارغة.
يمكن لبذور اليقطين، التي يتم تناولها طازجة عن طريق الفم أو على شكل منقوع، أن تطرد معظم الديدان. يجب أن تكون البذور جافة (غير محمصة). يجب أن يتم تخزينها لمدة لا تزيد عن عامين. يتم تقشير البذور ولكنها تحتفظ بالقشرة الداخلية ذات اللون الرمادي والأخضر وتوصف حسب العمر: 3-4 سنوات - 75 جم، 5-6 سنوات - 100 جم، 10 سنوات فما فوق - 150-200 جم، البالغين - حتى 3 أكواب يوميا مقسمة على 3 حصص وتؤخذ قبل الأكل بساعة. بعد تناول الجزء الأخير من البذور، بعد 1.5-2 ساعات، يتم إعطاء ملين عشبي، ولكن ليس زيت الخروع!
التسريب: يتم طحن 600 جرام من البذور غير المقشرة في مفرمة اللحم، وتسكب في أربعة أكواب من الماء المغلي الدافئ وتبخر إلى النصف دون غليان على نار خفيفة أو في الفرن، ثم تتم إزالة طبقة الزيت غير الضرورية من السطح بملعقة ، يتم تصفيته من خلال القماش القطني ويتم تناوله بجرعات حسب العمر، الموصى بها أعلاه.
مسحوق قشر ولب اليقطين هو مستحضر جاهز يحل محل البذور تمامًا. يخلط المسحوق (البالغون - 80 جم، الأطفال - 40 جم) مع الماء المغلي الدافئ حتى تتكاثف القشدة الحامضة ويشرب ببطء لمدة 20-25 دقيقة 3 مرات يوميًا قبل الوجبات.
لنفس الأغراض تستخدم بذور البطيخ (في حالة عدم وجود بذور اليقطين). يتم تناولها بنفس طريقة تناول بذور اليقطين.
يتم استخدام منقوع لحاء أغصان شجرة الرمان الصغيرة للتخلص من الديدان.
التسريب أو المغلي: يتم نقع 60 جرام من اللحاء لمدة 7 ساعات في 3 أكواب من الماء، ثم يتم غليها حتى يتبخر السائل إلى النصف، ثم يتم ترشيحها وتبريدها. خذ 250 مل من هذا المغلي في رشفات صغيرة لمدة ساعة، بعد 30 دقيقة من تناوله، توصف المسهلات العشبية (تسريب أوراق القرفة أو لحاء النبق)، وفي حالة عدم وجودها، الملينات المالحة، ملح جلوبر أو ملح آخر، 20-30 جم. كل.
يُسكب البصل على شكل مستخلص محضر من البصل المسحوق في اللب مع كوب من الماء المغلي الدافئ ويترك لمدة 12 ساعة. اشرب على معدة فارغة لمدة أربعة أيام.
يؤخذ مسحوق بذور الجزر البرية عن طريق الفم كملين وطارد للديدان، 3 جرام من المسحوق 5 مرات يوميا قبل الوجبات، ويغسل بالماء المغلي الدافئ.
يتم شرب منقوع عشبة الحميض الشائعة لاضطرابات الجهاز الهضمي.
التسريب: يتم نقع 3 ملاعق صغيرة من العشبة لمدة 3 ساعات في كوب من الماء المغلي وتؤخذ 3 ملاعق كبيرة 3 مرات يوميا قبل الوجبات. يجب أن نتذكر أن الاستخدام المطول للحميض يمكن أن يسبب تهيج الكلى والمسالك البولية.
يتم إعطاء العصير الطازج من الخضروات الجذرية للجزر المزروعة في الصباح والمساء (على الريق، كوب واحد للبالغين و1-2 ملاعق كبيرة للأطفال) كملين خفيف، وكذلك لداء الصفر. لهذه الأغراض، وكذلك مع زيادة التخمر وتكوين الغازات في الأمعاء، يتم استخدام مسحوق بذور هذه الجزرة أو التسريب منها.
التسريب: يتم غرس ملعقة كبيرة من البذور المطحونة لمدة ساعتين في كوب من الماء المغلي وتؤخذ 1-1.5 ملاعق كبيرة كل 3 ساعات (قبل الوجبات).
يوصى باستخدام Pericarp وأوراق الجوز على شكل منقوع كطارد للديدان. يتم نقع حبات الجوز الناضجة في النبيذ ويتم تناولها عن طريق الفم.
التسريب رقم 1: يتم غرس ملعقتين كبيرتين من الأوراق لمدة ساعتين في 0.5 لتر من الماء المغلي وشرب نصف كوب من المنقوع الدافئ 5 مرات يوميًا قبل الوجبات.
التسريب رقم 2: يتم الاحتفاظ بملعقة كبيرة من مسحوق بيريكارب في كوب من الماء المغلي لمدة ساعتين، ثم يصفى ويضاف العسل حسب الرغبة ويؤخذ ملعقتين كبيرتين 5 مرات يوميا قبل الوجبات.
الصبغة: يتم نقع ملعقة كبيرة من الحبوب المطحونة في كوب من نبيذ العنب لمدة 15 يومًا وتؤخذ 3 ملاعق كبيرة 3 مرات يوميًا قبل الوجبات.
يستخدم الناس أيضًا وصفات أخرى لتحضير الجرعات الطبية من النباتات المذكورة أعلاه.
يستخدم الفجل لعلاج العديد من الأمراض. إنه يحفز الشهية ويحسن التمعج ويزيل الرمل والألبومين من الكلى وكذلك الطحال والمثانة والمعدة والرئتين. يساعد في علاج الديدان. الفجل الأسود أكثر صحة من الفجل الأبيض. يجب عليك تناوله كلما أمكن ذلك، وكذلك شرب عصير الفجل المبشور. يمكنك طهيه مع العسل.
ينمو النعناع في الأماكن الرطبة، وله رائحة طيبة، ويستخدم في صناعة الحلويات. وهو فعال لعلاج الديدان. قومي بغلي 15 جرام من النعناع في الماء واشربيه قبل الغداء.
احرق الفاصوليا البيضاء القديمة (التي كانت موجودة لمدة 2-3 سنوات) واشرب السائل الناتج.
للديدان شرب الثوم مع الحليب. هذا علاج فعال للغاية.
بشكل منفصل، سنخبرك بمزيد من التفاصيل حول الأدوية العشبية لمرض الجيارديا.
خذ 40 قطرة من صبغة الحور الأسود أو نبات البردي لكل كوب من الماء الدافئ أو الحليب الخام قبل ساعة من الوجبات 3 مرات يوميًا لمدة 20-30 يومًا.
تناول يوميًا 5 مل من محلول كحول 1٪ من شجرة الكينا، على شكل غصين، مخففة في 30 مل من الماء، 3 مرات يوميًا قبل 40 دقيقة من الوجبات.
تسريب حشيشة الدود (روان بري) - قم بتخفيف 5 جم في 200 مل من الماء، واشربه دافئًا في 3 جرعات خلال اليوم.
قم بطحن سلال الزهور المجففة من الشيح tsitvarna في الهاون وتناولها (بعد التحضير المناسب للمريض) مع السكر أو المربى أو العسل أو الشراب، 5 جرام من بذور tsitvar (للبالغين) 3 مرات يوميًا قبل 1.5-2 ساعة من الوجبات ليومين .
انتباه! ويجب أن يتم العلاج تحت إشراف الطبيب، لأن مادة السابونين سامة.
سحق 300 جرام من بذور اليقطين (للبالغين) في الهاون. بعد تناول الجزء الأخير من البذور، اشطف الهاون بـ 50-60 مل من الماء واسكب هذا الماء في طبق به بذور مطحونة. يمكنك أيضًا إضافة 50-100 جرام من العسل أو المربى وتخلط جيدًا. خذ الكتلة الناتجة على معدة فارغة، في أجزاء صغيرة لمدة ساعة واحدة. إعطاء المريض ملينًا بعد 3 ساعات من آخر جرعة.
صب ملعقة صغيرة من حرير الذرة في 200 جرام من الماء المغلي الساخن، واتركه، واشرب 1-2 ملاعق كبيرة 3-4 مرات في اليوم.
قم بتحضير كوب واحد من الشوفان مع 1 لتر من الماء واتركه على نار خفيفة حتى يتبخر ربع السائل المأخوذ. خذ 2 كوب 3-4 مرات في اليوم.
الحقن العشبية (جميع المكونات المحددة في الحقن تؤخذ بأجزاء متساوية):
جذور نبات الراسن وحشيشة الهر الطبية، وأعشاب الأوريجانو والأفسنتين، وزهور حشيشة الدود، وتوابل القرنفل؛
عشب القتاد، الخيط واليارو، براعم البتولا، جذر الهندباء، زهور البابونج، آذريون وحشيشة الدود؛
زهور الخلود، وجذور نبات الراسن، والقلنسوة، والنباتات القرنفلية، وأعشاب إديلويس والنعناع؛
أعشاب الزعتر، ردة الذرة والنبات الأزرق، جذر المارين، أوراق عنب الدب والقراص، ثمار الكزبرة، جذر الراوند؛
عشبة الغافث، بقلة الخطاطيف، سبيدويل وقنطور، براعم البتولا، مخاريط ألدر، جذر المحرقة؛
براعم البتولا، مخاريط ألدر، عشب السسوسريا، اليارو، بقلة الخطاطيف والنعناع، جذر الهندباء.
براعم البتولا، عشب اليارو، النعناع والسيلدين، زهور الآذريون، البابونج وحشيشة الدود؛
النعناع وأعشاب القنطور، ثمار كرز الطيور، براعم البتولا، زهور حشيشة الدود، جذر الحروق.
انتباه! هو بطلان حشيشة الدود أثناء الحمل.
بالنسبة للأطفال، يوصى بإعداد الحقن و decoctions في الجرعة اليومية التالية من المجموعة الطبية الجافة: ما يصل إلى سنة واحدة - 1/2 -1 ملعقة صغيرة؛ من 1 إلى 3 سنوات - 1 ملعقة صغيرة؛ من 3 إلى 6 سنوات – 1 ملعقة حلوى؛ من 6 إلى 10 سنوات - 1 ملعقة كبيرة؛ أكبر من 10 سنوات والبالغين - ملعقتان كبيرتان من الخليط.
دعونا نذكرك كيف ينصح الخبراء بإعداد الحقن الطبية العشبية. هذه القواعد بسيطة: صب ملعقتين كبيرتين من الخليط المسحوق مسبقًا (في مطحنة القهوة أو مفرمة اللحم) في 0.5 لتر من الماء المغلي واتركيه طوال الليل في الترمس. خذ كمية التسريب الناتجة خلال اليوم، 100-150 مل. لتحسين الطعم، يمكنك إضافة العسل والسكر والمربى. مسار العلاج هو 1-2 أشهر.
قبل استخدام هذه المجموعة أو تلك، يُنصح بالتعرف على موانع استخدام الأعشاب الموجودة في التركيبة.
طرق الوقاية
يعلم الجميع أن الوقاية من المرض أسهل من علاجه، لذلك يجب على كل واحد منا أن يحدد التدابير الأساسية للوقاية الشخصية. للوقاية من العدوى، يقترح الأطباء اتباع قواعد بسيطة للسلامة الشخصية.
1. اغسل يديك قبل الأكل.
2. حاول صب الماء المغلي على الخضار المقدمة نيئة (على الأقل اغسلها جيدًا).
3. لا تشرب الماء الخام، وخاصة من الخزانات المفتوحة.
4. تذكر أن الصرصور الجيد هو صرصور مملح جيدًا، والكافيار الجيد هو فقط ما يتم إنتاجه في مؤسسة مرخصة. مخبأة في حوض من كافيار أستراخان أو في الجزء الخلفي من أسماك المياه العذبة المملحة قليلاً، سيكون من دواعي سرورنا أن ينتهي الأمر بـ plerocercoids من الدودة الشريطية العريضة في أمعاء أولئك الذين يحبون توفير المال.
5. عندما تكون بالخارج في بلدان حارة، يجب عليك الحذر من المياه الخام، وتذكر أيضًا أن "السباحة في الأماكن الخاطئة" يمكن أن تؤدي إلى مرض خطير.
6. يعد استخدام المواد الطاردة لصد البعوض والبراغيش وغيرها من أنواع العدوى الطائرة والماصة للدماء شرطًا ضروريًا للحصول على راحة صحية.
الوقاية من داء المعوية
لن يكون من الخطأ تكرار ذلك للوقاية من المرض، من الضروري مراقبة نظافة اليدين بعناية (خاصة عند الأطفال)، وتقصير الأظافر، وغسلها جيدًا في الصباح والمساء، وتغيير الملابس الداخلية يوميًا. إذا كان هناك خطر متزايد للإصابة (في رياض الأطفال والمخيمات الصيفية)، فمن المستحسن ارتداء الملابس الداخلية الضيقة، والتي يجب تغييرها يوميا، يليها السلق والكي. يجب معالجة أوعية الغرفة بالماء المغلي.
الوقاية من داء الاسكارس
لتجنب العدوى، تحتاج إلى غسل يديك كثيرًا وتناول الخضار والفواكه المغسولة جيدًا فقط. تشمل التدابير الصحية والوبائية حماية البيئة الخارجية من التلوث بفضلات مرضى داء الإسكارس، وتحييد التربة والبراز من بيض الإسكارس، ومنع إصابة السكان بالعدوى. ولهذا الغرض، يوصي علماء الأوبئة بمعالجة مياه الصرف الصحي بالمبيض (عند إضافة 150-200 جرام من المبيض لكل 1 كجم من البراز، يموت البيض بعد ساعة واحدة) أو بمحلول 50٪ من المبيض (يموت البيض بعد يومين). نظرًا لحقيقة أن انتشار داء الصفر يعتمد بشكل مباشر على الظروف المناخية للمنطقة (وبالتالي فهو أكثر شيوعًا في المناطق الاستوائية وشبه الاستوائية)، ينبغي نصح الأشخاص الذين يسافرون إلى البلدان ذات المناخ بمثل هذا المناخ بإيلاء اهتمام خاص للتدابير الوقائية .
الوقاية من الجيارديا
الوقاية الأكثر فعالية من داء الجيارديات هي الالتزام الصارم بقواعد النظافة الشخصية. يمكن ببساطة غلي العناصر التي يستخدمها المريض لمدة 3-5 دقائق. يجب عليك فقط شرب الماء المفلتر أو الماء المغلي. في مجموعات الأطفال المغلقة والمنظمة، يجب إجراء فحوصات للأطفال والموظفين مرتين في السنة، وإذا تم التعرف على الأفراد الذين يفرزون كيسات الجيارديا، فيجب تطهير جميع أفراد الأسرة.
الوقاية من المشوكة
وبما أن الحيوانات هي مصدر العدوى، فيجب مراعاة قواعد النظافة اللازمة عند الاتصال بها. تذكر هذا إذا كان لديك كلب في المنزل (بعد كل شيء، هذا الحيوان هو المضيف للمشوكات).
يجب غسل التوت البري جيداً بالماء.
هي مجموعة من الأمراض المعدية التي تسببها مجموعة واسعة من الديدان الطفيلية المختلفة التي تسمى الديدان الطفيلية. ومن ثم فمن الواضح أن الديدان الطفيلية هي مجموعات من الديدان الطفيلية التي يمكن أن تسبب أمراضا مختلفة للإنسان. وبناء على ذلك، فإن اسم مجموعة الالتهابات (الديدان الطفيلية) يأتي من اسم فئة الديدان الطفيلية الطفيلية.
الديدان الطفيلية والديدان الطفيلية - الخصائص العامة وجوهر المرض
الديدان الطفيلية هي مجموعة كبيرة ومتنوعة من الديدان التي تتطفل على جسم الإنسان. وجميع الأمراض التي تسببها هذه الديدان تسمى مجتمعة أمراض الديدان الطفيلية. في الواقع، كل نوع من الديدان يسبب داء الديدان الطفيلية المحدد، الذي يتميز بمظاهره السريرية الخاصة، وخصائص الدورة، وطرق العلاج والوقاية، وكذلك طرق العدوى وخيارات النتائج. كل داء ديدان طفيلية له اسم خاص به، وهو مشتق من الاسم اللاتيني للدودة الطفيلية التي أثارته. على سبيل المثال، تسبب الديدان المستديرة داء الصفر، وداء الشعرينات - داء الشعرينات، والديدان الدبوسية - داء المعوية، وما إلى ذلك. ولكن بشكل عام، يتم توحيد جميع حالات العدوى الطفيلية التي تسببها الديدان المختلفة تحت المصطلح العام "داء الديدان الطفيلية".بالإضافة إلى ذلك، تنقسم جميع أنواع الديدان الطفيلية، حسب توطينها في عضو معين في جسم الإنسان، إلى نوعين:
- الديدان المعوية أو اللمعية (بعض الديدان الشريطية والديدان المثقوبة) ؛
- الديدان الطفيلية خارج الأمعاء أو الديدان الطفيلية الأنسجة (معظم الديدان الخيطية).
- عن طريق الفم (يدخل الجسم عن طريق الفم بالخضروات والفواكه غير المغسولة واللحوم الملوثة وما إلى ذلك)؛
- عن طريق الجلد (يدخل الجسم من خلال الجلد السليم).
صور الديدان الطفيلية
أدناه قمنا بوضع صور فوتوغرافية تصور الديدان الطفيلية الأكثر شيوعاً الموجودة في البشر.
الصورة 1- حظ الكبد.

الشكل 2– حظ القط (opisthorch).


الشكل 3- الدودة الشريطية البقرية (أعلى) والدودة الشريطية لحم الخنزير (أسفل).

الشكل 4– المشوكة .

الشكل 5- الأسكاريس.

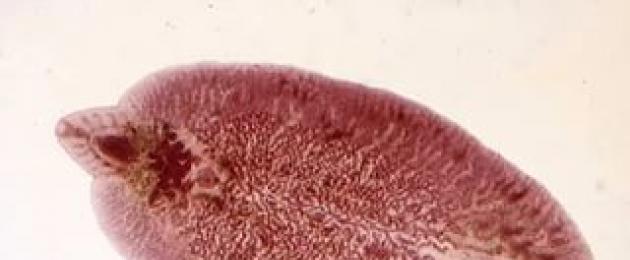
الشكل 6– الدبوسية (المسبب لمرض داء المعوية).

الشكل 7- نيكاتور.
بالنسبة لبعض أنواع العدوى بالديدان الطفيلية، يكون مصدر العدوى حصريًا شخصًا آخر مصابًا بالفعل، وبالنسبة للآخرين يكون الأشخاص والحيوانات المرضى، وبالنسبة للآخرين تكون الحيوانات فقط. وبالتالي، فإن الانتقال من شخص إلى آخر هو أمر نموذجي لداء الصفر، وداء المشعرات، وداء السرميات، ومرض الدودة الشصية، وداء الغشاء الغشائي، وداء الشريطيات، وما إلى ذلك. وتنتقل الديدان الطفيلية التالية من الحيوانات والبشر - داء المتورقات، وداء opisthorchiasis، وداء التنينات، وداء الديفيلوبوثريا، وداء البلهارسيات الياباني، وما إلى ذلك. من الحيوانات ينتقل داء المشوكات وداء المشوكات وداء الشعرينات إلى البشر.
يمكن أن تحدث عدوى الديدان الطفيلية لدى البشر بطرق مختلفة، مثل:
- البراز عن طريق الفم (الديدان أو يرقاتها أو بيضها تدخل الجسم بمياه أو طعام ملوث، على سبيل المثال، الخضروات والفواكه المغسولة بشكل سيئ أو المنتجات الحيوانية غير المعالجة حرارياً - اللحوم والجبن والحليب وما إلى ذلك). يعتبر طريق العدوى هذا نموذجيًا لداء السَّرْوِيَّة، وداء الأسكارس، وما إلى ذلك.
- عن طريق الجلد (تدخل الديدان أو يرقاتها أو بيضها إلى الجسم من خلال الجلد السليم والأغشية المخاطية). يعتبر طريق العدوى هذا نموذجيًا بالنسبة للبلهارسيا والديدان الخطافية.
- التلقيح القابل للانتقال (تدخل الديدان أو يرقاتها إلى جسم الإنسان عن طريق لدغة حشرة).
يتم تحديد الديدان الطفيلية الموضعية في الكبد والقناة الصفراوية والبنكرياس والاثني عشر عن طريق فحص عينة من الصفراء ومحتويات الاثني عشر.
بالإضافة إلى ذلك، في المرحلة المزمنة، تؤدي الديدان الطفيلية إلى تنشيط الجهاز المناعي، مما يؤدي إلى الحساسية وتلف الأعضاء الداخلية من خلال المجمعات المناعية المنتشرة باستمرار. ونتيجة لذلك، يفقد جسم الإنسان مقاومته للعدوى ويبدأ في الإصابة بالمرض في كثير من الأحيان.
بشكل عام، يمكننا القول أن الديدان الطفيلية المختلفة تتميز بظهور المتلازمات السريرية التالية:
1. الحساسية السامة (يتطور في المرحلة الحادة):
- حمى؛
- ألم في العضلات والمفاصل.
- الطفح الجلدي؛
- الوذمة؛
- زيادة عدد الحمضات في الدم.
- التهاب الكبد؛
3. متلازمة سوء التغذية - تسرق الديدان الطفيلية جسم الإنسان عن طريق تناول العناصر الغذائية الواردة، مما يؤدي إلى نقص البروتين ونقص الفيتامينات وفقر الدم.
تتجلى عدوى الديدان الطفيلية لدى الأطفال في أعراض التسمم (الحمى والضعف والألم في المفاصل والعضلات، وما إلى ذلك)، وردود الفعل التحسسية ومتلازمة الطفل المصاب بشكل متكرر.
يحدث داء الستيريات في أغلب الأحيان عند الأطفال (ما يصل إلى 75٪ من جميع حالات الإصابة بالديدان الطفيلية). في هذه الحالة يشكو الطفل من حكة في فتحة الشرج. ثاني أكثر أنواع الديدان الطفيلية شيوعًا عند الأطفال هو داء الصفر، حيث يعاني الطفل من انسداد معوي.
وفي حالات أكثر ندرة، يصاب الأطفال بداء الملتصقات وداء المشعرات، والذي يتجلى في الحمى وتدهور الصحة العامة وآلام في العضلات والبطن والسعال واضطراب البراز.
تصنف الأدوية المضادة للديدان إلى المجموعات التالية اعتمادًا على أنواع الديدان التي لها تأثير ضار عليها:
عادة، يدخل بيض أو يرقات الديدان إلى جسم الإنسان مع الأطعمة الملوثة والخضروات والفواكه غير المغسولة. ومع ذلك، فإن العدوى ممكنة أيضًا من خلال الأيدي غير المغسولة. ينتشر داء الديدان الطفيلية بسرعة كبيرة بين الأطفال. تضع الديدان بيضها على الجلد حول فتحة الشرج، مما يسبب غالبًا حكة مؤلمة ويجبر الطفل على خدش الجلد. تدخل بعض أنواع الديدان إلى جسم الإنسان عن طريق لدغات الحشرات. يمكن أن تحدث عدوى الأطفال المصابين بأمراض الديدان الطفيلية في صندوق رمل يحتوي على فضلات الكلاب أو القطط. بعد أن تدخل الديدان بيضها أو يرقاتها إلى جسم الإنسان، فإنها تستقر في الأعضاء والأنسجة الأكثر ملاءمة لنموها، على سبيل المثال، الأمعاء الدقيقة أو الغليظة، الدم، الليمفاوية، الكبد، الرئتين، الدماغ. تنضج الديدان وتتكاثر وتترك جسم الإنسان وتجد “مضيف” جديد، أي. تستمر الدورة. المرضى والأطفال معرضون بشكل خاص للإصابة بالديدان الطفيلية.
علاج أمراض الديدان الطفيلية
هناك العديد من الأدوية الفعالة للغاية، وفي نفس الوقت غير ضارة تمامًا للإنسان، والتي تدمر الديدان ويرقاتها وبيضها الموجودة في جسم المريض. في حالة وجود الديدان الشريطية، توصف الأدوية لقتل الديدان الشريطية البالغة. إن ما يسمى بالأدوية المضادة للديدان لها نطاق أوسع من العمل وتعمل على عدة أنواع من الديدان. الشروط التي لا غنى عنها لنجاح التخلص من الديدان هي العلاج المتزامن لجميع أفراد الأسرة والالتزام الصارم بنظام النظافة لمنع إعادة العدوى. وفي بعض الحالات، يصبح من الضروري إزالة العضو أو جزء منه المصاب بالديدان.
التطبيب الذاتي لأمراض الديدان الطفيلية أمر غير مقبول. العلاجات المنزلية مثل الثوم وسرخس الأشجار تعمل فقط ضد أنواع معينة من الديدان. قبل استخدام هذه العلاجات، من الضروري معرفة نوع الديدان الطفيلية التي يعاني منها المريض. في حالة الإصابة بالديدان الطفيلية، فمن الأفضل استشارة الطبيب على الفور.
أهم أمراض الديدان الطفيلية
هل الديدان الشريطية خطرة؟
تتطور جميع أنواع الدودة الشريطية تقريبًا في جسم مضيف وسيط. تدخل جسم الإنسان مع الأطعمة الملوثة: اللحوم والفواكه والخضروات ومياه الشرب. يمكن العثور على بيض الدودة الشريطية في فراء الحيوانات الأليفة، ومن خلال الاتصال الجسدي يمكن أن تدخل إلى جسم الإنسان. يصل طول الدودة الشريطية الثور إلى 4-12 مترًا. المضيف الأخير هو جسم الإنسان، والمضيف الوسيط هو الماشية. يصاب الشخص عن طريق تناول اللحوم المصنعة بشكل سيئ. عند الإصابة، لا توجد أعراض في البداية، ولكن في وقت لاحق يظهر المغص، واضطراب البراز، وفقدان الوزن، وزيادة العصبية والتعب، وترغب في تناول الطعام باستمرار. الدودة الشريطية لحم الخنزير أكثر خطورة من الدودة الشريطية البقرية. نظرًا لأن اليرقات غالبًا ما تكون موضعية في العين والحبل الشوكي والدماغ، يحدث فقدان الرؤية والصداع الشديد والاضطرابات العقلية والتشنجات والشلل. في كثير من الأحيان هذا يمكن أن يهدد حياة الشخص. الدودة الشريطية العريضة - يصل طولها إلى 15 مترًا. يصاب الشخص بتناول السمك غير المطبوخ أو المقلي. علامات المرض - الضعف، والدوخة، وسيلان اللعاب، والغثيان، والقيء، وآلام البطن، والإسهال أو الإسهال والإمساك المتناوب - غالبا ما تكون خفيفة. من الأعراض المميزة ظهور بقع حمراء زاهية مؤلمة وشقوق على اللسان.
إذا أصابت المكورات المشوكة متعددة الغرف أحد الأعضاء، فإن العملية لا معنى لها، لأن اليرقات تدمر كل أنسجة العضو. يؤثر هذا الشكل عادة على الكبد. وعلى الرغم من العلاج المكثف، يموت جميع المرضى تقريبا.
ينتشر بيض الدودة الشريطية عن طريق الحيوانات (الكلاب والثعالب وغيرها) ويوجد في برازها. ولذلك، يجب اتخاذ الاحتياطات اللازمة عند التعامل مع الحيوانات؛ ويجب غسل الفواكه التي تنمو بالقرب من الأرض جيدًا قبل تناولها.
في المجتمع الحديث، لا تزال الديدان منتشرة على نطاق واسع. في كثير من الأحيان، تحدث الإصابة بالديدان الطفيلية عند الأطفال والصيادين والصيادين وأسرهم، وكذلك سكان الريف.
بغض النظر عن مدى دقة مراقبة الآباء لنظافة أيدي أطفالهم، يكاد يكون من المستحيل حمايتهم من الديدان (الديدان الدبوسية). يستكشف الأطفال العالم الخارجي؛ وتثير لديهم اهتمامًا خاصًا. إنهم يريدون لمس كل شيء بأيديهم وتذوقه. الأشخاص الذين يأكلون الأسماك ولحوم الحيوانات البرية والطيور والحليب محلي الصنع معرضون لخطر الإصابة بداء الشعرينات وداء العوسائق.
كيف يمكن أن تصاب بالديدان؟
لحماية نفسك، عليك التعرف على 4 طرق لانتشار بيض الدود والإصابة به:
الأطفال أكثر عرضة من البالغين للإصابة بالديدان الطفيلية. ويرجع ذلك إلى حقيقة أن جسم الطفل محمي بشكل سيء (يتم تشكيل آليات الحماية للتو)، والطفل على اتصال نشط مع البيئة الخارجية. يجب على الآباء بذل جهود مذهلة لتعويده على القواعد الأساسية للنظافة الشخصية. الطفل الذي يقل عمره عن 6 سنوات معرض لخطر الإصابة بالعدوى. وبحسب الإحصائيات فإن حوالي 95٪ من الأطفال دون سن 4-5 سنوات يصابون بالديدان. ولذلك، فمن الضروري إيلاء اهتمام خاص للوقاية.

ما هي علامات التعرف على الإصابة بالديدان الطفيلية؟
يمكن أن تكون علامات ظهور الديدان عند البشر واضحة ومخفية. وتشمل الأعراض الواضحة فقدان الوزن "غير المعقول"، والمظهر الشاحب (فقر الدم في الجلد)، والتعب المزمن، والحكة الليلية في منطقة الشرج. وهذه المظاهر معروفة جيداً وتدل على الإصابة.
ليس من غير المألوف أن نواجه حالات الإصابة بالديدان الطفيلية، حيث تتفاقم أمراض الأعضاء الداخلية، وتظهر أمراض لم تكن ظاهرة من قبل. وتعتبر هذه علامات سرية. يبدأ الشخص في علاج العديد من الأمراض، ولكن يبقى السبب دون علاج. ومع ذلك، فإن العلاج لا يحقق نتائج. وفيما يلي أمثلة على مثل هذه الحالات:
- الحكة المتكررة في منطقة الشرج.
- ظهور طفح جلدي على الجلد؛
- أصبحت حالات الصداع والدوخة أكثر تواترا.
- هجمات متكررة مفاجئة من الغثيان. القيء دون التسمم.
- الأمعاء غير سليمة (غازات، ألم، إسهال، إمساك)؛
- اضطرابات النوم والأرق.
- تورم مفاجئ في الساقين.
- الحساسية في شكل السعال والتهاب الشعب الهوائية ونوبات الربو وتفاعلات الجلد.
- الغدد الليمفاوية ملتهبة أو متضخمة.
- ألم مفاجئ يزول سريعًا؛
- طعم مر في الفم بين الوجبات؛
- الضعف والتعب دون سبب محدد
- إذا كنت على اتصال بأطفال في سن ما قبل المدرسة، قم بزيارة مؤسسات رعاية الأطفال؛
- زيادة مفاجئة في درجة الحرارة دون أمراض مصاحبة.
- يبدو الجلد والأنسجة المخاطية أكثر اصفرارًا من المعتاد؛
- هل لديك حيوانات أليفة وأنت على اتصال دائم بها؟
- ألم في العضلات والمفاصل في غياب الإجهاد.
- الشخير الليلي وانقباض الأسنان أثناء النوم.
- هل تناولت السمك المجفف، أو شحم الخنزير، أو غيرها من منتجات اللحوم المصنعة بشكل خفيف خلال الشهرين الماضيين؟
- لقد فقدت الوزن دون أي تغييرات في النظام الغذائي أو نمط الحياة؛
- في بعض الأحيان، تأكل الخضروات والفواكه مباشرة من الحديقة أو من المتجر، دون غسلها أو حرقها بالماء المغلي.
إذا كان هناك احتمال الإصابة بالديدان، فمن الضروري الانخراط بشكل عاجل في الوقاية والعلاج. اقرأ المزيد عن هذا أدناه.
لا ينصح ببدء العلاج الذاتي. يوجد حوالي 60 نوعًا من الديدان منتشرة على نطاق واسع في بلدنا، ولكل منها من الضروري اختيار الأدوية المناسبة. عادةً ما يستخدم الأطباء 10 أنواع من الأدوية ونظائرها وفقًا لنوع الديدان الطفيلية. هذه الأدوية لها تأثير معتدل لإزالة السموم من جسم المريض.

الصورة: استوديو أفريقيا / Shutterstock.com