هذه عوامل وقائية مصممة لعلاج أساس المرض - الالتهاب المزمن المستمر في الجهاز التنفسي. يتطور التأثير العلاجي لاستخدامها المنتظم بعد أسبوعين أو حتى شهر أو أكثر. وهذا يملي الحاجة إلى استخدامها على المدى الطويل في أشكال الربو المستمرة، والتي ينبغي شرحها للمرضى. يشمل العلاج الأساسي للربو الأدوية غير الهرمونية (مثبتات غشاء الخلايا البدينة ومضادات الليكوترين) والأدوية الهرمونية (GCS). هذا الأخير، بدوره، ينقسم إلى استنشاق (ICS) وGCS النظامية (للإعطاء عن طريق الفم والحقن).
مثبتات غشاء الخلية البدينة ويمثلها كروموجليكات الصوديوم ونيدوكروميل الصوديوم. ترتبط آلية عمل الأدوية بحصار تحلل الخلايا البدينة. تطلق الخلايا البدينة بعض المواد النشطة بيولوجيًا التي تشارك في الاستجابة الالتهابية للقصبات الهوائية. تمنع مثبتات غشاء الخلايا البدينة إطلاق هذه المواد النشطة بيولوجيًا. مع الاستخدام الموضعي طويل الأمد على مستوى الشعب الهوائية، يكون لهذه الأدوية تأثير مضاد للالتهابات محدد، مما يؤدي إلى انخفاض في فرط نشاط الشعب الهوائية والمظاهر السريرية للربو. من المزايا المهمة للكرومونات هي السلامة أثناء استخدامها على المدى الطويل، والعيب هو أن فعاليتها المضادة للالتهابات ليست دائمًا كافية مقارنة بالجلوكوكورتيكوستيرويدات المستنشقة. كما أن الكرومونات غير فعالة في علاج تفاقم الربو القصبي. تُستخدم هذه الأدوية لعلاج الربو العرضي الخفيف، قبل ممارسة النشاط البدني أو التعرض القادم لمسببات الحساسية. ومن ألغاز استخدام هذه الأدوية هو عدم القدرة الكافية على التنبؤ بالنتائج. إذا كانت هناك مؤشرات واضحة للاستخدام، فقد يكون الدواء غير فعال، وفي حالات أخرى يكون له تأثير كبير، على الرغم من شروط الاستخدام الأقل إقناعًا. في هذا الصدد، يُنصح بإجراء دورة علاجية مدتها 4-6 أسابيع مع تقييم الفعالية بعد 2-3 أسابيع. في حالة عدم كفاية الفعالية، فمن الممكن تبادل هذه الأدوية أو إضافة ICS.
كيتوتيفين مضاد الهيستامين هو أيضًا مثبت لغشاء الخلايا البدينة. لدى كيتوتيفين آلية عمل مزدوجة: فهو مانع للهيستامين H1 ومانع لتحلل الخلايا البدينة. ويرتبط هذا الأخير باستخدامه للوقاية من نوبات الربو، وخاصة ذات الطبيعة التحسسية. مؤشر الاستخدام الأساسي هو مزيج من الربو مع علامات الحساسية خارج الرئة. يتطور التأثير العلاجي للدواء ببطء، خلال شهر إلى شهرين، ويكون ضعيفًا نسبيًا. في هذا الصدد، عادة ما يستخدم الكيتوتيفين كجزء من العلاج المعقد للربو، لأنه يسمح لك بتقليل الحاجة إلى موسعات الشعب الهوائية، وفي بعض الحالات، جرعة الأدوية الأساسية. التأثير الجانبي الرئيسي الذي يحد من استخدامه هو التخدير (النعاس، الدوخة الخفيفة، ردود الفعل العقلية البطيئة)، والتي عادة ما تختفي أو تقل بعد 5-6 أيام من العلاج. قد يكون التخدير مفيدًا للمرضى الذين يعانون من أحد مكونات الربو العصبية والنفسية.
أدوية مضادات الليوكوترين
ويمثلها زافيرلوكاست ومونتيرلوكاست، وهما متشابهان في الفعالية السريرية. مؤشر استخدامها الأساسي هو الأسبرين في الربو. فعالة أيضا للربو المجهود البدني. إنها إضافة مهمة للعلاج الأساسي المضاد للربو المتاح حاليًا. وفقًا لآلية العمل، فهي مضادات تنافسية وانتقائية للغاية ونشطة للغاية لوسطاء الالتهابات الببتيدية - الليكوترين. يتم استخدامها لمنع الهجمات وكعلاج صيانة للربو، بالإضافة إلى أدوية الخط الأول عندما تكون منبهات بيتا 2 غير فعالة. ميزة الأدوية في هذه المجموعة هي تناولها عن طريق الفم (للمرضى الذين يجدون صعوبة في استخدام أجهزة الاستنشاق)، والتحمل الجيد، والآثار الجانبية النادرة، بما في ذلك. لا يوجد تأثير مهدئ. العلاج الأحادي بأدوية مضادات الليكوترين ممكن فقط في حالة الربو الخفيف. في الحالات الأكثر شدة، فقط كجزء من العلاج المضاد للالتهابات المعقد. في بعض الحالات، من الممكن التخفيض التدريجي لجرعة الكورتيكوستيرويدات المستنشقة و/أو الجهازية.
وقد شهدت السنوات الأخيرة تقدما كبيرا في العلاج الربو القصبي (بكالوريوس). ويبدو أن هذا يرجع إلى تعريف الربو بأنه مرض التهابي مزمن في الجهاز التنفسي، ونتيجة لذلك، مع انتشار استخدام الاستنشاق الجلوكوكورتيكوستيرويدات (GCS)كأدوية أساسية مضادة للالتهابات. ومع ذلك، وعلى الرغم من التقدم المحرز، فإن مستوى السيطرة على مسار المرض لا يمكن اعتباره مرضيا. على سبيل المثال، يستيقظ كل مريض ثالث تقريبًا مصاب بالربو مرة واحدة على الأقل شهريًا ليلاً بسبب أعراض المرض. ويعاني أكثر من نصف المرضى من قيود في النشاط البدني، ويضطر أكثر من ثلثهم إلى التغيب عن المدرسة أو التغيب عن العمل. يضطر أكثر من 40٪ من المرضى إلى طلب رعاية الطوارئ بسبب تفاقم المرض. تتنوع أسباب هذه الحالة، وليس أقلها الدور الذي يلعبه في ذلك افتقار الطبيب إلى الوعي بإمراض الربو، وبالتالي اختيار أساليب العلاج غير الصحيحة.
تعريف وتصنيف الربو
الربو القصبي هو مرض مزمن يصيب الشعب الهوائية، حيث تصاب العديد من الخلايا: الخلايا البدينة، والحمضات، والخلايا الليمفاوية التائية. يؤدي هذا الالتهاب لدى الأفراد المعرضين للإصابة إلى نوبات متكررة من الصفير وضيق التنفس وضيق الصدر والسعال، خاصة في الليل و/أو في الصباح الباكر. تكون هذه الأعراض مصحوبة بانسداد الشعب الهوائية واسع الانتشار ولكنه متغير ويمكن عكسه جزئيًا على الأقل، إما تلقائيًا أو مع العلاج. يؤدي الالتهاب أيضًا إلى زيادة استجابة الشعب الهوائية للمحفزات المختلفة (فرط الاستجابة).
وينبغي النظر في الأحكام الرئيسية للتعريف على النحو التالي:
1. الربو هو مرض التهابي مزمن ومستمر يصيب الجهاز التنفسي، بغض النظر عن شدته.
2. تؤدي العملية الالتهابية إلى فرط نشاط القصبات الهوائية وانسدادها وظهور الأعراض التنفسية.
3. انسداد مجرى الهواء يمكن عكسه جزئيًا على الأقل.
4. التأتب هو استعداد وراثي لإنتاج الجلوبيولين المناعي من الفئة E (قد لا يكون موجودًا دائمًا).
يمكن تصنيف الربو القصبي على أساس المسببات وشدة وخصائص مظاهر انسداد الشعب الهوائية.
ومع ذلك، في الوقت الحاضر، يجب أولاً تصنيف الربو القصبي وفقًا لشدته، أي.
لأن هذا هو ما يعكس شدة العملية الالتهابية في الجهاز التنفسي ويحدد تكتيكات العلاج المضاد للالتهابات.
يتم تحديد درجة الخطورة من خلال المؤشرات التالية:
عدد الأعراض الليلية في الأسبوع. عدد الأعراض النهارية في اليوم وفي الأسبوع. تكرار استخدام منبهات b2 قصيرة المفعول. شدة النشاط البدني واضطرابات النوم. قيم ذروة الجريان الزفيري (PEF) ونسبته مع القيمة المناسبة أو الأفضل. التقلبات اليومية لايندهوفن. حجم العلاج المقدم.
هناك 5 درجات لشدة الربو: خفيفة متقطعة؛ معتدل مستمر. استمرار شديد إلى حد ما. شديدة ومستمرة شديدة تعتمد على الستيرويد المستمر (الجدول 1).
بكالوريوس متقطعة: أعراض الربو أقل من مرة واحدة في الأسبوع. تفاقم قصير (من عدة ساعات إلى عدة أيام). الأعراض الليلية 2 مرات في الشهر أو أقل في كثير من الأحيان؛ غياب الأعراض ووظيفة الرئة الطبيعية بين التفاقم: ذروة تدفق الزفير (PEF) > 80% متوقعة وتقلبات PEF أقل من 20%.
الربو الخفيف المستمر. تظهر الأعراض مرة واحدة في الأسبوع أو أكثر، ولكن أقل من مرة واحدة في اليوم. تفاقم المرض يمكن أن يتداخل مع النشاط والنوم. تحدث الأعراض الليلية أكثر من مرتين في الشهر. PEF أكثر من 80% من القيمة المتوقعة؛ التقلبات في ايندهوفن 2030٪.
درجة البكالوريوس متوسطة الخطورة. الأعراض اليومية. التفاقم يعطل النشاط والنوم. تحدث الأعراض الليلية أكثر من مرة في الأسبوع. الاستخدام اليومي لمنبهات b2 قصيرة المفعول. ايندهوفن 6080٪ مما ينبغي أن يكون. التقلبات في ايندهوفن أكثر من 30 ٪.
الربو الشديد: أعراض مستمرة، تفاقم متكرر، أعراض ليلية متكررة، النشاط البدني محدود بمظاهر الربو. PEF أقل من 60% من القيمة المتوقعة؛ تقلبات تزيد عن 30%
وتجدر الإشارة إلى أن تحديد شدة الربو باستخدام هذه المؤشرات لا يمكن تحقيقه إلا قبل بدء العلاج. إذا كان المريض يتلقى بالفعل العلاج اللازم، فينبغي أن يؤخذ حجمه في الاعتبار أيضًا. وبالتالي، إذا تم تحديد الصورة السريرية للمريض على أنه مصاب بالربو المستمر الخفيف، ولكنه في نفس الوقت يتلقى علاجًا دوائيًا يتوافق مع الربو المستمر الشديد، فسيتم تشخيص إصابة هذا المريض بالربو الحاد.
الربو الشديد المعتمد على الستيرويد: بغض النظر عن الصورة السريرية، فإن المريض الذي يتلقى علاجًا طويل الأمد بالكورتيكوستيرويدات الجهازية يجب اعتباره يعاني من الربو الحاد.
الكورتيكوستيرويدات المستنشقة
مُستَحسَن نهج تدريجي لعلاج الربواعتمادا على شدة مساره (الجدول 1). تنقسم جميع أدوية علاج الربو إلى مجموعتين رئيسيتين: للسيطرة على العملية الالتهابية على المدى الطويل ولتخفيف أعراض الربو الحادة. أساس العلاج للسيطرة على العملية الالتهابية على المدى الطويل هو استنشاق الجلوكورتيكوستيرويدات (ICS)، والتي يجب استخدامها من المرحلة الثانية (دورة مستمرة خفيفة) إلى المرحلة الخامسة (دورة شديدة تعتمد على الستيرويد). لذلك، تعتبر ICS حاليًا بمثابة عوامل الخط الأول لعلاج الربو. كلما زادت شدة الربو، يجب استخدام جرعات أعلى من ICS. وفقًا لعدد من الدراسات، أظهر المرضى الذين بدأوا العلاج بالـ ICS في موعد لا يتجاوز عامين من بداية المرض فوائد كبيرة في تحسين السيطرة على أعراض الربو مقارنة بالمجموعة التي بدأت العلاج بالـ ICS بعد أكثر من 5 سنوات من البداية. من المرض.
آليات العمل والحركية الدوائية
ICS قادر على الارتباط بمستقبلات محددة في السيتوبلازم، وتنشيطها وتكوين مركب معها، والذي يتضاءل بعد ذلك وينتقل إلى نواة الخلية، حيث يرتبط بالحمض النووي ويتفاعل مع آليات النسخ للإنزيمات الرئيسية والمستقبلات وغيرها من المركبات المعقدة. البروتينات. وهذا يؤدي إلى ظهور التأثيرات الدوائية والعلاجية.
يرتبط التأثير المضاد للالتهابات للـ ICS بتأثيرها المثبط على الخلايا الالتهابية ووسائطها، بما في ذلك إنتاج السيتوكينات، والتداخل مع استقلاب حمض الأراكيدونيك وتخليق الليكوترين والبروستاجلاندين، ومنع هجرة الخلايا الالتهابية وتنشيطها. . يزيد ICS من تخليق البروتينات المضادة للالتهابات (lipocortin1)، ويزيد من موت الخلايا المبرمج ويقلل عدد الحمضات عن طريق تثبيط الإنترلوكين5. وبالتالي، يؤدي ICS إلى تثبيت أغشية الخلايا، وتقليل نفاذية الأوعية الدموية، وتحسين وظيفة المستقبلات b عن طريق تصنيع مستقبلات جديدة وزيادة حساسيتها، وتحفيز الخلايا الظهارية.
تختلف ICS عن الجلوكوكورتيكوستيرويدات الجهازية في خصائصها الدوائية: محبة الدهون، وسرعة التعطيل، وقصر نصف العمر من بلازما الدم. من المهم أن نأخذ في الاعتبار أن علاج ICS موضعي (موضعي)، والذي يوفر تأثيرات واضحة مضادة للالتهابات مباشرة في القصبات الهوائية مع الحد الأدنى من المظاهر الجهازية.
تعتمد كمية ICS التي يتم توصيلها إلى الجهاز التنفسي على الجرعة الاسمية للدواء، ونوع جهاز الاستنشاق، ووجود أو عدم وجود الوقود الدافع، وتقنية الاستنشاق. يواجه ما يصل إلى 80% من المرضى صعوبة في استخدام بخاخات الجرعات المقننة.
السمة الأكثر أهمية لمظهر الانتقائية ووقت الاحتفاظ بالدواء في الأنسجة هي محبة للدهون. بسبب محبتها للدهون، تتراكم ICS في الجهاز التنفسي، مما يبطئ إطلاقها من الأنسجة ويزيد من تقاربها لمستقبلات الجلايكورتيكويد. يتم امتصاص ICS عالي المحبة للدهون بشكل أسرع وأفضل من تجويف الشعب الهوائية ويبقى لفترة طويلة في أنسجة الجهاز التنفسي. ما يميز ICS عن الأدوية الجهازية هو تأثيرها الموضعي (المحلي). لذلك، من غير المجدي وصف الكورتيكوستيرويدات الجهازية المستنشقة (الهيدروكورتيزون والبريدنيزولون والديكساميثازون): هذه الأدوية، بغض النظر عن طريقة تناولها، لها تأثير نظامي فقط.
أظهرت العديد من الدراسات العشوائية التي أجريت على مرضى الربو فعالية جميع جرعات ICS مقارنة بالعلاج الوهمي.
نظام التوافر البيولوجييتكون من الفم والاستنشاق. يدخل ما بين 20 إلى 40% من جرعة الدواء المستنشقة إلى الجهاز التنفسي (تختلف هذه القيمة بشكل كبير اعتمادًا على وسيلة التوصيل وتقنية الاستنشاق التي يستخدمها المريض). يعتمد التوافر الحيوي الرئوي على نسبة وصول الدواء إلى الرئتين، ووجود أو عدم وجود مادة حاملة (أجهزة الاستنشاق التي لا تحتوي على الفريون لها أفضل النتائج)، وعلى امتصاص الدواء في الجهاز التنفسي. 60-80% من جرعة الاستنشاق تستقر في البلعوم ويتم بلعها، ثم تخضع لعملية استقلاب كاملة أو جزئية في الجهاز الهضمي والكبد. يعتمد التوافر عن طريق الفم على الامتصاص في الجهاز الهضمي وعلى شدة تأثير المرور الأول عبر الكبد، والذي بسببه تدخل المستقلبات غير النشطة إلى الدورة الدموية الجهازية (باستثناء بيكلوميثازون 17 أحادي البروبيونات، المستقلب النشط للبيكلوميثازون ديبروبيونات). إن جرعات ICS التي تصل إلى 1000 ميكروغرام / يوم (بالنسبة للفلوتيكاسون حتى 500 ميكروغرام / يوم) لها تأثير جهازي ضئيل.
جميع ICS سريعة تخليص النظام، مماثلة لحجم تدفق الدم الكبدي. وهذا هو أحد العوامل التي تقلل من التأثير المنهجي لـ ICS.
خصائص الأدوية الأكثر استخداما
تشمل ICS ديبروبيونات بيكلوميثازون، بوديزونيد، بروبيونات فلوتيكاسون، فلونيسوليد، تريامسينولون أسيتونيد، موميتازون فوروات.
وهي متوفرة في شكل رذاذ بجرعات محددة، وأجهزة استنشاق مسحوقية، وأيضًا كمحاليل للاستنشاق من خلال البخاخات (بوديسونيد).
بيكلوميثازون ديبروبيونات. لقد تم استخدامه في الممارسة السريرية لأكثر من 20 عامًا ولا يزال أحد أكثر الأدوية فعالية والأكثر استخدامًا. يسمح باستخدام الدواء في النساء الحوامل. متوفر في صورة جهاز استنشاق الأيروسول بجرعات مقننة (Bekotide 50 mcg، Bekloforte 250 mcg، Aldecin 50 mcg، Beklocort 50 و250 mcg، Beclomet 50 و250 mcg/جرعة)، جهاز استنشاق بالجرعات المقننة يتم تنشيطه عن طريق التنفس (Beclazon Easy Breathing 100 و 250 ميكروجرام/جرعة)، جهاز استنشاق مسحوق (بيكوديسك 100 و250 ميكروجرام/جرعة، جهاز استنشاق ديسكهالر؛ جهاز استنشاق متعدد الجرعات إيزي هيلر، بيكلوميت 200 ميكروجرام/جرعة). بالنسبة لأجهزة الاستنشاق Bekotide وBekloforte، يتم إنتاج فواصل خاصة: Volumatic (فاصل صمام كبير الحجم للبالغين) وBabyhaler (فاصل صغير الحجم ذو صمامين مع قناع وجه من السيليكون للأطفال الصغار).
بوديسونايد. دواء حديث وفعال للغاية. يُستخدم كبخاخة رذاذ محددة الجرعة (بوديسونايد-ميت 50 ميكروجرام/جرعة؛ بوديسونيدفورتي 200 ميكروجرام/جرعة)، جهاز استنشاق مسحوق (بولميكورت توربوهالر 200 ميكروجرام/جرعة؛ بيناكورت سيكلوهيلر 200 ميكروجرام/جرعة) ومعلق البخاخات (بولميكورت 0.5 و0.0 . 25 ملغ/جرعة). Pulmicort Turbuhaler هو الشكل الدوائي الوحيد للـ ICS الذي لا يحتوي على مادة حاملة. يتم إنتاج فاصل لأجهزة الاستنشاق بالجرعات المقننة Budesonide Mite و Budesonide Forte. بوديزونيد هو جزء من الدواء المركب Symbicort.
يتمتع بوديزونيد بمؤشر علاجي أكثر ملاءمة، والذي يرتبط بتقاربه العالي لمستقبلات الجلايكورتيكويد والتمثيل الغذائي المتسارع بعد الامتصاص الجهازي في الرئتين والأمعاء. Budesonide هو ICS الوحيد الذي ثبت استخدامه بجرعة واحدة. العامل الذي يضمن فعالية بوديزونيد مرة واحدة يوميًا هو احتجاز بوديسونايد في الجهاز التنفسي في شكل مستودع داخل الخلايا بسبب الأسترة القابلة للعكس (تكوين استرات الأحماض الدهنية). عندما ينخفض تركيز بوديسونايد الحر في الخلية، يتم تنشيط الليباز داخل الخلايا، ويرتبط بوديزونيد المنطلق من الاسترات مرة أخرى بالمستقبل. هذه الآلية ليست نموذجية بالنسبة للكورتيكوستيرويدات الأخرى وتجعل من الممكن إطالة التأثير المضاد للالتهابات. أظهر عدد من الدراسات أن التخزين داخل الخلايا قد يكون أكثر أهمية من حيث النشاط الدوائي من تقارب المستقبلات.
أثبتت الدراسات الحديثة على عقار بولميكورت توربوهالر أنه لا يؤثر على النمو النهائي مع الاستخدام طويل الأمد لدى الأطفال، وعلى تمعدن العظام، ولا يسبب اعتلال الأوعية الدموية وإعتام عدسة العين. يوصى أيضًا باستخدام Pulmicort في النساء الحوامل: فقد وجد أن استخدامه لا يسبب زيادة في عدد التشوهات الجنينية. يعد Pulmicort Turbuhaler هو الدواء ICS الأول والوحيد الذي خصصته إدارة الغذاء والدواء (منظمة مراقبة الأدوية في الولايات المتحدة) للفئة ォBサ في تصنيف الأدوية الموصوفة أثناء الحمل. تشمل هذه الفئة الأدوية الآمنة أثناء الحمل. تنتمي ICS المتبقية إلى الفئة ォCサ (لا ينصح بتناولها أثناء الحمل).
فلوتيكاسون بروبيونات. الدواء الأكثر نشاطا حتى الآن. لديه الحد الأدنى من التوافر البيولوجي عن طريق الفم (
تتناول المقالة العوامل التي تؤثر على درجة الفعالية والسلامة، وخصائص الديناميكيات الدوائية والحركية الدوائية للكورتيكوستيرويدات المستنشقة الحديثة، بما في ذلك الجلوكورتيكوستيرويدات المستنشقة الجديدة للسوق الروسية - سيكليسونيد.
الربو القصبي (BA) هو مرض التهابي مزمن في الشعب الهوائية، يتميز بانسداد الشعب الهوائية القابل للعكس وفرط الاستجابة القصبي. جنبا إلى جنب مع الالتهاب، وربما نتيجة للعمليات التصالحية في الجهاز التنفسي، يتم تشكيل التغييرات الهيكلية، والتي تعتبر عملية إعادة تشكيل الشعب الهوائية (تحول لا رجعة فيه)، والتي تشمل تضخم الخلايا الكأسية والغدد الكأسية للطبقة تحت المخاطية، تضخم وتضخم العضلات الملساء، وزيادة الأوعية الدموية في طبقة الطبقة تحت المخاطية، وتراكم الكولاجين في المناطق الواقعة أسفل الغشاء القاعدي، والتليف تحت الظهارة.
وفقًا للمبادرة العالمية للربو - "الاستراتيجية العالمية للعلاج والوقاية من الربو القصبي"، مراجعة 2011) ووثائق الإجماع الوطني، فإن الستيروئيدات القشرية المستنشقة (ICS)، التي لها تأثير مضاد للالتهابات، هي خط العلاج الأول. للربو القصبي المتوسط والشديد.
تعمل الجلوكورتيكوستيرويدات المستنشقة ، مع الاستخدام طويل الأمد ، على تحسين أو إعادة وظائف الرئة إلى طبيعتها ، وتقل التقلبات أثناء النهار في ذروة تدفق الزفير ، وتنخفض الحاجة إلى الجلوكورتيكوستيرويدات الجهازية (GCS) حتى يتم إلغاؤها بالكامل. مع الاستخدام طويل الأمد للأدوية، يتم منع التشنج القصبي الناجم عن المستضد وتطور انسداد مجرى الهواء الذي لا رجعة فيه، ويتم تقليل تكرار تفاقم المرض، وعدد حالات الاستشفاء ووفيات المرضى.
تهدف آلية عمل الجلوكوكورتيكوستيرويدات المستنشقة إلى إحداث تأثير مضاد للحساسية ومضاد للالتهابات. ويستند هذا التأثير على الآليات الجزيئية لنموذج عمل GCS المكون من مرحلتين (التأثيرات الجينومية والخارجية). يرتبط التأثير العلاجي للجلوكوكورتيكوستيرويدات (GCS) بقدرتها على تثبيط تكوين البروتينات المسببة للالتهابات في الخلايا (السيتوكينات، وأكسيد النيتريك، والفوسفوليباز A2، وجزيئات التصاق الكريات البيض، وما إلى ذلك) وتنشيط تكوين البروتينات ذات مضادات الأكسدة. التأثير الالتهابي (ليبوكورتين -1، إندوببتيداز محايد، الخ. ).
يتجلى التأثير المحلي للجلوكوكورتيكوستيرويدات المستنشقة (ICS) من خلال زيادة عدد مستقبلات بيتا -2 الأدرينالية على خلايا العضلات الملساء القصبية. انخفاض في نفاذية الأوعية الدموية، وانخفاض في الوذمة وإفراز المخاط في القصبات الهوائية، وانخفاض في عدد الخلايا البدينة في الغشاء المخاطي القصبي وزيادة موت الخلايا المبرمج للحمضات. انخفاض إطلاق السيتوكينات الالتهابية بواسطة الخلايا الليمفاوية التائية والبلاعم والخلايا الظهارية. الحد من تضخم الغشاء تحت الظهاري وقمع فرط النشاط النوعي وغير المحدد للأنسجة. تمنع الكورتيكوستيرويدات المستنشقة تكاثر الخلايا الليفية وتقلل من تخليق الكولاجين، مما يبطئ معدل تطور العملية المتصلبة في جدران القصبات الهوائية.
الجلايكورتيكويدويدات المستنشقة (ICS) ، على عكس الستيروئيدات القشرية الجهازية ، لها انتقائية عالية ومضادة للالتهابات ونشاط قشراني معدني ضئيل. عند تناوله عن طريق الاستنشاق، يترسب حوالي 10-50% من الجرعة الاسمية في الرئتين. تعتمد نسبة الترسيب على خصائص جزيء ICS، وعلى نظام توصيل الدواء إلى الجهاز التنفسي (نوع جهاز الاستنشاق) وعلى تقنية الاستنشاق. يتم ابتلاع معظم جرعة ICS، ويتم امتصاصها من الجهاز الهضمي (GIT) ويتم استقلابها بسرعة في الكبد، مما يوفر مؤشر علاجي مرتفع لـ ICS.
تختلف الجلوكوكورتيكوستيرويدات المستنشقة (ICS) في النشاط والتوافر البيولوجي، مما يوفر بعض التباين في الفعالية السريرية وشدة الآثار الجانبية بين الأدوية المختلفة في هذه المجموعة. تتميز الجلايكورتيكويدات المستنشقة الحديثة (ICS) بقدرة عالية على محبة الدهون (لتغلغل أفضل في غشاء الخلية)، ودرجة عالية من الألفة لمستقبلات الجلايكورتيكويد (GCR)، مما يضمن نشاطًا موضعيًا مثاليًا مضادًا للالتهابات، وتوافرًا حيويًا جهازيًا منخفضًا، وبالتالي، احتمال منخفض لتطوير تأثيرات جهازية.
تختلف فعالية بعض الأدوية عند استخدام أنواع مختلفة من أجهزة الاستنشاق. مع زيادة جرعة ICS، يزداد التأثير المضاد للالتهابات، ومع ذلك، بدءًا من جرعة معينة، يأخذ منحنى تأثير الجرعة مظهر الهضبة، أي. لا يزيد تأثير العلاج، ويزداد احتمال ظهور آثار جانبية مميزة للجلوكوكورتيكوستيرويدات الجهازية (GCS). التأثيرات الأيضية الرئيسية غير المرغوب فيها لـ GCS هي:
- تأثير محفز على تكوين السكر (مما يؤدي إلى ارتفاع السكر في الدم والبيلة السكرية) ؛
- انخفاض تخليق البروتين وزيادة انهيار البروتين، والذي يتجلى في توازن النيتروجين السلبي (فقدان الوزن، وضعف العضلات، وضمور الجلد والعضلات، وعلامات التمدد، والنزيف، وتأخر النمو عند الأطفال)؛
- إعادة توزيع الدهون، زيادة تخليق الأحماض الدهنية والدهون الثلاثية (فرط كوليستيرول الدم)؛
- نشاط القشرانيات المعدنية (يؤدي إلى زيادة حجم الدم المتداول وزيادة في ضغط الدم) ؛
- توازن الكالسيوم السلبي (هشاشة العظام) ؛
- تثبيط نظام الغدة النخامية، مما يؤدي إلى انخفاض إنتاج هرمون قشر الكظر والكورتيزول (قصور الغدة الكظرية).
نظرًا لحقيقة أن العلاج بالكورتيكوستيرويدات المستنشقة (ICS)، كقاعدة عامة، يكون طويل الأمد (وفي بعض الحالات دائمًا) بطبيعته، فإن قلق الأطباء والمرضى بشأن قدرة الجلوكورتيكوستيرويدات المستنشقة على التسبب في آثار جانبية جهازية يزداد بشكل طبيعي. .
المستحضرات المحتوية على الجلوكوكورتيكوستيرويدات المستنشقة
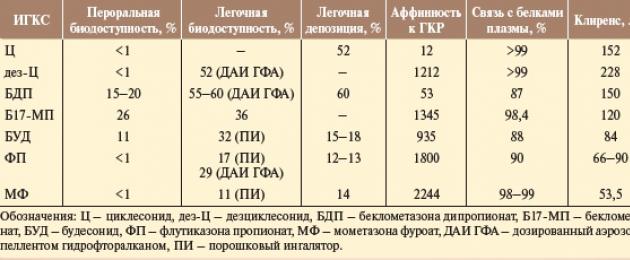
يتم تسجيل الجلوكوكورتيكوستيرويدات المستنشقة التالية والموافقة عليها للاستخدام على أراضي الاتحاد الروسي: عقار بوديزونيد (معلق للبخاخات يستخدم من 6 أشهر، على شكل جهاز استنشاق مسحوق - من 6 سنوات)، بروبيونات فلوتيكاسون (يستخدم من سنة واحدة). )، بيكلوميثازون ديبروبيونات (يستخدم من 6 سنوات)، موميتازون فوروات (معتمد في الاتحاد الروسي للأطفال فوق 12 عامًا) وسيكليسونيد (معتمد للأطفال فوق 6 سنوات). لقد أثبتت جميع الأدوية فعاليتها، ومع ذلك، فإن الاختلافات في التركيب الكيميائي تؤثر على الخواص الديناميكية الدوائية والحركية الدوائية للـ ICS، وبالتالي على درجة فعالية الدواء وسلامته.تعتمد فعالية الجلايكورتيكويدات المستنشقة (ICS) في المقام الأول على النشاط الموضعي، والذي يتم تحديده من خلال الألفة العالية (الألفة لمستقبلات الجلايكورتيكويد (GCR)، والانتقائية العالية ومدة الثبات في الأنسجة. جميع ICS الحديثة المعروفة لها نشاط جلايكورتيكويد محلي عالي، والذي يتم تحديده من خلال تقارب ICS لـ GCR (عادة بالمقارنة مع الديكساميثازون، الذي يؤخذ نشاطه على أنه 100) وخصائص الحركية الدوائية المعدلة.
ليس لدى السيكليسونيد (الألفة 12) والبيكلوميثازون ديبروبيونات (الألفة 53) نشاط دوائي أولي، وفقط بعد الاستنشاق، ودخول الأعضاء المستهدفة والتعرض للإستيراز، يتم تحويلهما إلى مستقلباتهما النشطة - ديسيكلسونيد وبيكلوميثازون 17-مونوبروبيونات - ويصبحان دوائيًا. نشيط. الألفة لمستقبلات الجلايكورتيكود (GCR) أعلى بالنسبة للأيضات النشطة (1200 و1345، على التوالي).

تحدد محبة الدهون العالية والارتباط النشط بظهارة الجهاز التنفسي، وكذلك مدة الارتباط مع GCR، مدة عمل الدواء. يزيد محبة الدهون من تركيز الجلوكورتيكوستيرويدات المستنشقة (ICS) في الجهاز التنفسي، ويبطئ إطلاقها من الأنسجة، ويزيد من التقارب ويطيل الاتصال مع GCR، على الرغم من أن محبة الدهون المثلى للـ ICS لم يتم تحديدها بعد.
تكون محبة الدهون أكثر وضوحًا في السيكليسونيد وفيوروات الموميتازون وبروبيونات الفلوتيكازون. يتميز السيكليسونيد والبوديزونيد بالأسترة التي تحدث داخل الخلايا في أنسجة الرئة وتكوين اتحادات عكسية من الديسيكلسونيد والبوديزونيد مع الأحماض الدهنية. إن محبة الدهون في الاتحادات أكبر بعشرات المرات من محبة الدهون في ديسيكلسونيد وبوديزونيد السليمين، مما يحدد مدة بقاء الأخير في أنسجة الجهاز التنفسي.
تعتمد تأثيرات الجلوكوكورتيكوستيرويدات المستنشقة على الجهاز التنفسي وتأثيرها الجهازي بشكل كبير على جهاز الاستنشاق المستخدم. وبالنظر إلى أن عمليات الالتهاب وإعادة التشكيل تحدث في جميع أجزاء الجهاز التنفسي، بما في ذلك الأجزاء البعيدة والقصبات الطرفية، فإن السؤال الذي يطرح نفسه حول الطريقة المثلى لإيصال الدواء إلى الرئتين، بغض النظر عن حالة المباح القصبي والامتثال للاستنشاق تقنية. حجم الجسيمات المفضل للدواء المستنشق، مما يضمن توزيعه الموحد في القصبات الهوائية الكبيرة والبعيدة، هو 1.0-5.0 ميكرون للبالغين، و1.1-3.0 ميكرون للأطفال.
لتقليل عدد الأخطاء المرتبطة بتقنية الاستنشاق، مما يؤدي إلى انخفاض فعالية العلاج وزيادة تواتر وشدة الآثار الجانبية، يتم تحسين طرق توصيل الدواء باستمرار. يمكن استخدام جهاز الاستنشاق بالجرعات المقننة (MDI) بالتزامن مع جهاز المباعد. إن استخدام البخاخات يمكن أن يوقف بشكل فعال تفاقم الربو القصبي (BA) في العيادات الخارجية، مما يقلل أو يلغي الحاجة إلى العلاج بالتسريب.
وفقا للاتفاق الدولي بشأن الحفاظ على طبقة الأوزون للأرض (مونتريال، 1987)، تحولت جميع الشركات المصنعة للأدوية المستنشقة إلى أشكال خالية من مركبات الكربون الكلورية فلورية من أجهزة الاستنشاق بالجرعات المقننة (MDIs). لقد أثر النورفلوران الدافع الجديد (هيدروفلووروألكان، HFA 134a) بشكل كبير على حجم الجسيمات لبعض الجلوكورتيكوستيرويدات المستنشقة (ICS)، وخاصة السيكليسونيد: نسبة كبيرة من جزيئات الدواء لها حجم يتراوح من 1.1 إلى 2.1 ميكرومتر (جزيئات إكسترافين). وفي هذا الصدد، فإن ICS على شكل أجهزة الاستنشاق بالجرعات المقننة مع HFA 134a لديها أعلى نسبة ترسب رئوي، على سبيل المثال، 52٪ للسيسيسونيد، وترسبه في الأجزاء الطرفية من الرئتين هو 55٪.
يتم تحديد سلامة الجلوكورتيكوستيرويدات المستنشقة واحتمال حدوث تأثيرات جهازية من خلال التوافر البيولوجي الجهازي (الامتصاص من الغشاء المخاطي المعوي والامتصاص الرئوي)، ومستوى الجزء الحر من الدواء في بلازما الدم (الارتباط ببروتينات البلازما) ومستوى الجزء الحر من الدواء في بلازما الدم (الارتباط ببروتينات البلازما) مستوى تعطيل الـ GCS أثناء المرور الأولي عبر الكبد (وجود / غياب المستقلبات النشطة ).
يتم امتصاص الجلوكوكورتيكوستيرويدات المستنشقة بسرعة من الجهاز الهضمي والجهاز التنفسي. قد يتأثر امتصاص الجلوكوكورتيكوستيرويدات (GCs) من الرئتين بحجم الجزيئات المستنشقة، حيث أن الجزيئات الأصغر من 0.3 ميكرومتر تترسب في الحويصلات الهوائية ويتم امتصاصها في الدورة الدموية الرئوية.
عند استخدام جهاز استنشاق الأيروسول ذي الجرعة المقننة (MDI)، يصل فقط 10-20% من الجرعة المستنشقة إلى الجهاز التنفسي، في حين يتم إيداع ما يصل إلى 90% من الجرعة في منطقة البلعوم والفم ويتم ابتلاعها. بعد ذلك، يدخل هذا الجزء من الجلوكورتيكوستيرويدات المستنشقة (ICS)، الممتص من الجهاز الهضمي، إلى مجرى الدم الكبدي، حيث يتم تعطيل معظم الدواء (ما يصل إلى 80٪ أو أكثر). تدخل ICS إلى الدورة الدموية الجهازية في المقام الأول في شكل مستقلبات غير نشطة. ولذلك، فإن التوافر الحيوي عن طريق الفم لمعظم الجلوكورتيكوستيرويدات المستنشقة (سيكليسونيد، موميتازون فوروات، بروبيونات فلوتيكاسون) منخفض جدًا، تقريبًا صفر.

يجب أن يؤخذ في الاعتبار أن جزءًا من جرعة ICS (حوالي 20٪ من الجرعة الاسمية المأخوذة، وفي حالة بيكلوميثازون ديبروبيونات (بيكلوميثازون 17-مونوبروبيونات) - ما يصل إلى 36٪)، يدخل الجهاز التنفسي ويتم امتصاصه بسرعة يدخل الدورة الدموية الجهازية. علاوة على ذلك، فإن هذا الجزء من الجرعة قد يسبب آثارًا جانبية جهازية خارج الرئة، خاصة عند وصف جرعات عالية من ICS. ليس هناك أهمية كبيرة في هذا الجانب لنوع جهاز الاستنشاق المستخدم مع ICS، لأنه عندما يتم استنشاق مسحوق بوديسونايد الجاف من خلال Turbuhaler، فإن الترسب الرئوي للدواء يزيد بمقدار مرتين أو أكثر مقارنة بمؤشر الاستنشاق من جهاز الاستنشاق بالجرعات المقننة.
بالنسبة للجلوكوكورتيكوستيرويدات المستنشقة (ICS) مع نسبة عالية من التوافر البيولوجي المستنشق (بوديسونيد، فلوتيكاسون بروبيونات، بيكلوميثازون 17-مونوبروبيونات)، قد يزيد التوافر البيولوجي الجهازي في وجود عمليات التهابية في الغشاء المخاطي للشعب الهوائية. تم إثبات ذلك من خلال دراسة مقارنة للتأثيرات الجهازية على أساس مستوى الانخفاض في الكورتيزول في البلازما بعد استخدام واحد لبوديزونيد وبروبيونات بيكلوميثازون بجرعة 2 ملغ كل 22 ساعة لدى المدخنين الأصحاء وغير المدخنين. تجدر الإشارة إلى أنه بعد استنشاق بوديسونايد، كانت مستويات الكورتيزول لدى المدخنين أقل بنسبة 28٪ منها لدى غير المدخنين.
تحتوي الكورتيكوستيرويدات المستنشقة (ICS) على ارتباط عالٍ إلى حد ما ببروتينات البلازما. بالنسبة للسيكلسونيد وفوروات الموميتازون، تكون هذه العلاقة أعلى قليلاً (98-99%) منها بالنسبة لبروبيونات الفلوتيكازون، والبوديزونيد، وبيكلوميثازون ديبروبيونات (90، 88 و87%، على التوالي). تتمتع الجلوكوكورتيكوستيرويدات المستنشقة (ICS) بإزالة سريعة، وقيمتها تعادل تقريبًا كمية تدفق الدم الكبدي، وهذا هو أحد أسباب الحد الأدنى من مظاهر التأثيرات غير المرغوب فيها الجهازية. من ناحية أخرى، فإن الإزالة السريعة توفر لـ ICS مؤشرًا علاجيًا مرتفعًا. تم العثور على أسرع إزالة، متجاوزة معدل تدفق الدم الكبدي، في ديسيكلسونيد، الذي يحدد ملف السلامة العالي للدواء.
وبالتالي، يمكننا تسليط الضوء على الخصائص الرئيسية للجلوكوكورتيكوستيرويدات المستنشقة (ICS)، والتي تعتمد عليها فعاليتها وسلامتها في المقام الأول، خاصة أثناء العلاج طويل الأمد:
- نسبة كبيرة من الجزيئات الدقيقة، مما يضمن ترسيبًا عاليًا للدواء في الأجزاء البعيدة من الرئتين؛
- نشاط محلي مرتفع
- ارتفاع محبة الدهون أو القدرة على تكوين اتحادات الدهون.
- درجة منخفضة من الامتصاص في الدورة الدموية الجهازية، وارتباط عالي ببروتينات البلازما وتصفية كبدية عالية لمنع تفاعل GCS مع GCR؛
- انخفاض نشاط القشرانيات المعدنية.
- الامتثال العالي وسهولة الجرعات.
سيكليسونيد (ألفيسكو)
Ciclesonide (Alvesco) ، وهو جلايكورتيكوستيرويد مستنشق غير مهلجن (ICS) ، هو دواء أولي ويتم تحويله تحت تأثير الاستريزات في أنسجة الرئة إلى شكل نشط دوائيًا - ديسيكلسونيد. يمتلك ديسكيلسونيد ألفة أكبر 100 مرة لمستقبلات الجلايكورتيكويد (GCR) من سيكليسونيد.يضمن الاقتران العكسي للديسسيكلسونيد مع الأحماض الدهنية شديدة المحبة للدهون تكوين مستودع دوائي في أنسجة الرئة والحفاظ على تركيز فعال لمدة 24 ساعة، مما يسمح باستخدام ألفيسكو مرة واحدة يوميًا. يتميز جزيء المستقلب النشط بالألفة العالية والارتباط السريع والتفكك البطيء مع مستقبلات الجلايكورتيكويد (GCR). 
يضمن وجود النورفلوران (HFA 134a) كوقود دافع وجود نسبة كبيرة من جزيئات الدواء الدقيقة للغاية (الحجم من 1.1 إلى 2.1 ميكرون) وترسب عالي للمادة الفعالة في الجهاز التنفسي الصغير. وبالنظر إلى أن عمليات الالتهاب وإعادة التشكيل تحدث في جميع أجزاء الجهاز التنفسي، بما في ذلك الأجزاء البعيدة والقصبات الهوائية الطرفية، فإن السؤال الذي يطرح نفسه حول الطريقة المثلى لإيصال الدواء إلى الرئتين، بغض النظر عن حالة المباح القصبي.
في دراسة أجراها ت.و. دي فريس وآخرون. باستخدام تحليل حيود الليزر وطريقة التدفقات الشهيقية المختلفة، تمت مقارنة الجرعة المقدمة وحجم الجسيمات لمختلف الجلوكورتيكوستيرويدات المستنشقة ICS: بروبيونات فلوتيكاسون 125 ميكروغرام، بوديزونيد 200 ميكروغرام، بيكلوميثازون (HFA) 100 ميكروغرام وسيكليسونيد 160 ميكروغرام.
كان متوسط حجم الجسيمات الديناميكية الهوائية لبوديزونيد 3.5 ميكرومتر، بروبيونات فلوتيكاسون - 2.8 ميكرومتر، بيكلوميثازون وسيكليسونيد - 1.9 ميكرومتر. لم يكن لرطوبة الهواء المحيط ومعدل التدفق الشهيق تأثير كبير على حجم الجسيمات. يحتوي السيكليسونيد والبيكلوميثازون (BFA) على أكبر جزء من الجزيئات الدقيقة التي يتراوح حجمها من 1.1 إلى 3.1 ميكرومتر.
نظرًا لحقيقة أن السيكليسونيد هو مستقلب غير نشط، فإن توافره الحيوي عن طريق الفم يميل إلى الصفر، وهذا أيضًا يجعل من الممكن تجنب التأثيرات المحلية غير المرغوب فيها مثل داء المبيضات الفموي البلعومي وخلل النطق، وهو ما تم إثباته في عدد من الدراسات.
عند إطلاق السيكليسونيد ومستقلبه النشط ديسيكلسونيد في الدورة الدموية الجهازية، يرتبطان بشكل كامل تقريبًا ببروتينات البلازما (98-99٪). في الكبد، يتم تعطيل ديسيكلسونيد بواسطة إنزيم CYP3A4 من نظام السيتوكروم P450 إلى المستقلبات غير النشطة الهيدروكسيلية. يتمتع كل من Ciclesonide وdescyclonide بأسرع تصفية بين الجلوكورتيكوستيرويدات المستنشقة (ICS) (152 و228 لتر/ساعة، على التوالي)، وتتجاوز قيمته بشكل ملحوظ معدل تدفق الدم الكبدي وتوفر درجة أمان عالية. 
تعتبر قضايا السلامة الخاصة بالجلوكوكورتيكوستيرويدات المستنشقة (ICS) أكثر أهمية في ممارسة طب الأطفال. أثبت عدد من الدراسات الدولية فعالية سريرية عالية وملف أمان جيد للسيسيسونيد. شملت دراستان متطابقتان متعددتا المراكز ومزدوجة التعمية ومضبوطة بالعلاج الوهمي لفحص سلامة وفعالية ألفيسكو (سيكليسونيد) 1031 طفلاً تتراوح أعمارهم بين 4 و11 عامًا. إن استخدام سيكليسونيد 40 أو 80 أو 160 ميكروغرام مرة واحدة يوميًا لمدة 12 أسبوعًا لم يوقف وظيفة محور الغدة النخامية والكظرية ولم يغير مستوى الكورتيزول في البول على مدار 24 ساعة (مقارنة بالعلاج الوهمي). وفي دراسة أخرى، لم ينتج عن العلاج بالسيسيسونيد لمدة 6 أشهر فرق ذو دلالة إحصائية في معدل النمو الخطي لدى الأطفال في مجموعة العلاج النشط ومجموعة العلاج الوهمي.
إن حجم الجسيمات الدقيقة والترسب الرئوي العالي للسيسيسونيد والحفاظ على التركيز الفعال لمدة 24 ساعة، من ناحية، والتوافر البيولوجي المنخفض عن طريق الفم، وانخفاض مستوى الجزء الحر من الدواء في بلازما الدم والتصفية السريعة، من ناحية أخرى، توفر مؤشر علاجي عالي وملف أمان جيد لـ Alvesco. تحدد مدة بقاء السيكليسونيد في الأنسجة مدة تأثيره العالية وإمكانية استخدامه لمرة واحدة يوميًا، مما يزيد بشكل كبير من امتثال المريض لهذا الدواء.
© أوكسانا كورباتشيفا، كسينيا بافلوفا
تُستخدم الستيرويدات القشرية السكرية (GCs) على نطاق واسع في جميع فروع الطب تقريبًا، بما في ذلك طب الرئة. فهي أساسية، أي. الرئيسي في علاج جميع المتغيرات المسببة للأمراض من الربو القصبي المستمر، بدءا من شدة خفيفة. ومع ذلك، كما تظهر التجربة، فإن وصفة GC تسبب القلق ليس فقط بين المرضى، ولكن حتى بين الأطباء. العلاج غير المناسب وغير المناسب بالستيرويد يمكن أن يؤدي ليس فقط إلى المسار غير المنضبط للربو القصبي، ولكن أيضًا إلى تطور حالات تهدد الحياة وتتطلب علاجًا أكثر خطورة بالستيرويد الجهازي. بدوره، العلاج الستيرويد الجهازي على المدى الطويل، حتى في جرعات صغيرة، يمكن أن يؤدي إلى أمراض ومتلازمات علاجي المنشأ (التهاب الأوعية الدموية، وهشاشة العظام، ومتلازمة إيسينكو كوشينغ، والسمنة، وارتفاع ضغط الدم الشرياني، ومرض السكري، وضمور العضلات، وما إلى ذلك). سنحاول الإجابة على سؤال حول كيفية السيطرة على الربو القصبي باستخدام المنشطات الآمنة والفعالة وكيفية تجنب المضاعفات المحتملة.
لذا فإن أهداف العلاج لمرضى الربو القصبي هي:
تحقيق والحفاظ على السيطرة على الأعراض.
منع التفاقم.
الحفاظ على مؤشرات وظائف الجهاز التنفسي قريبة من المستويات الطبيعية قدر الإمكان.
لا توجد قيود على النشاط البدني، بما في ذلك التربية البدنية والرياضة.
لا توجد آثار جانبية أو أحداث سلبية من الأدوية.
منع تشكيل انسداد الشعب الهوائية لا رجعة فيه.
منع الوفيات الناجمة عن الربو.
تعكس هذه الأهداف فهم الربو القصبي كمرض مزمن مع التطور التدريجي لعملية التهابية في الشعب الهوائية، مما يؤدي إلى ظهور أعراض مختلفة للمرض (من البسيط إلى الواضح) اعتمادًا على درجة هذا الالتهاب. وفي هذا الصدد، يُنصح بتذكير القراء بالتعريف الحديث للربو القصبي الوارد في "الاستراتيجية العالمية لعلاج الربو القصبي والوقاية منه"؛ (جينا-2002):
الربو القصبي هو مرض التهابي مزمن في الشعب الهوائية حيث تلعب العديد من الخلايا والعناصر الخلوية دورًا. يؤدي الالتهاب المزمن إلى زيادة مصاحبة في فرط استجابة مجرى الهواء، مما يؤدي إلى نوبات متكررة من الصفير وضيق التنفس وضيق الصدر والسعال، خاصة في الليل أو في الصباح الباكر. عادة ما ترتبط هذه النوبات بانسداد الشعب الهوائية المنتشر ولكن المتغير، والذي غالبًا ما يمكن عكسه تلقائيًا أو بالعلاج.
حاليا، ينبغي تصنيف الربو القصبي في المقام الأول حسب الشدة، لأن هذا هو ما يعكس شدة العملية الالتهابية في الجهاز التنفسي ويحدد تكتيكات العلاج المضاد للالتهابات.
خطورةتحددها المؤشرات التالية:
1. عدد الأعراض الليلية في الأسبوع.
2. عدد الأعراض النهارية في اليوم وفي الأسبوع.
3. تكرار استخدام منبهات بيتا 2 قصيرة المفعول.
4. شدة النشاط البدني واضطرابات النوم.
5. قيم ذروة الجريان الزفيري (PEF) ونسبتها مع القيمة المناسبة أو الأفضل.
6. التقلبات اليومية لايندهوفن.
7. حجم العلاج المقدم.
يبدو لنا أن الأمر الأكثر أهمية في تحديد درجة الخطورة ليس فقط أعراض ومؤشرات وظيفة الجهاز التنفسي الخارجية (ERF)، بل مقدار العلاج الأساسي اللازم للحفاظ على حياة الإنسان الطبيعية.
نهج متدرجلعلاج الربو القصبي يعكس حجم العلاج المقدم اعتمادا على شدة مساره. كما يتبين من الجداول المقدمة، تنقسم جميع أدوية علاج الربو القصبي إلى مجموعتين رئيسيتين: للسيطرة على العملية الالتهابية على المدى الطويل (الرئيسية والبديلة) ولتخفيف أعراض الربو الحادة. أساس العلاج للسيطرة على العملية الالتهابية على المدى الطويل هو استنشاق الجلوكورتيكويدات (ICS)، والتي ينبغي استخدامها لعلاج الربو القصبي المستمر بأي شدة. حاليا، تعتبر ICS بمثابة عوامل الخط الأول في علاج الربو القصبي.
كلما زادت شدة الربو القصبي، يجب استخدام جرعات أعلى من الستيرويدات المستنشقة. وفقًا لعدد من الدراسات، أظهر المرضى الذين بدأوا العلاج بالـ ICS في موعد لا يتجاوز عامين من بداية المرض فوائد كبيرة في تحسين السيطرة على أعراض الربو، مقارنة بأولئك الذين بدأوا هذا العلاج بعد 5 سنوات أو أكثر.
يرتبط التأثير المضاد للالتهابات لـ ICS بتأثيرها المثبط على الخلايا الالتهابية ووسطاءها، بما في ذلك إنتاج السيتوكينات، والتدخل في استقلاب حمض الأراكيدونيك وتوليف الليكوترين والبروستاجلاندين، وانخفاض نفاذية الأوعية الدموية الدقيقة، والوقاية من العدوى المباشرة. هجرة وتنشيط الخلايا الالتهابية، وزيادة حساسية مستقبلات بيتا في العضلات الملساء. ICS يزيد من تخليق البروتينات المضادة للالتهابات (ليبوكورتين-1)، ويزيد من موت الخلايا المبرمج ويقلل عدد الحمضات عن طريق تثبيط إنترلوكين-5. وبالتالي، يؤدي ICS إلى تثبيت أغشية الخلايا، وتقليل نفاذية الأوعية الدموية، وتحسين وظيفة مستقبلات بيتا عن طريق تصنيع مستقبلات جديدة وزيادة حساسيتها، وتحفيز الخلايا الظهارية.
تختلف ICS عن الجلوكوكورتيكوستيرويدات الجهازية في خصائصها الدوائية: محبة الدهون، وسرعة التعطيل، وقصر نصف العمر من بلازما الدم. من المهم أن نأخذ في الاعتبار أن علاج ICS موضعي (موضعي)، والذي يوفر تأثيرات واضحة مضادة للالتهابات مباشرة في القصبات الهوائية مع الحد الأدنى من المظاهر الجهازية. تعتمد كمية ICS التي يتم توصيلها إلى الجهاز التنفسي على الجرعة الاسمية للدواء، ونوع جهاز الاستنشاق، ووجود أو عدم وجود الوقود الدافع، وتقنية الاستنشاق. يجب أن يؤخذ في الاعتبار أن حوالي 80٪ من المرضى يواجهون صعوبات عند استخدام الهباء الجوي ذو الجرعات المقننة.
السمة الأكثر أهمية لمظهر الانتقائية ووقت الاحتفاظ بالدواء في الأنسجة هي محبة الدهون. بسبب محبتها للدهون، تتراكم ICS في الجهاز التنفسي، مما يبطئ إطلاقها من الأنسجة ويزيد من تقاربها لمستقبلات الجلايكورتيكويد. يتم امتصاص ICS عالي المحبة للدهون بشكل أسرع وأفضل من تجويف الشعب الهوائية ويبقى لفترة طويلة في أنسجة الجهاز التنفسي. يتمتع بروبيونات فلوتيكاسون (فليكسوتيد) بأعلى نشاط محبة للدهون ومضاد للالتهابات، مما يسمح باستخدامه بجرعات أقل. كما أظهرت الدراسات، يشكل بوديزونيد (بولميكورت) اتحادات داخل الخلايا، والتي تتميز أيضًا بأنها محبة للدهون. إن محبة الدهون في ICS هي التي تميزها عن الأدوية الجهازية، لذلك من غير المجدي وصف استنشاق الـ ICS الجهازي (الهيدروكورتيزون والبريدنيزولون والديكساميثازون) - هذه الأدوية، بغض النظر عن طريقة الإعطاء، لها تأثير نظامي فقط.
تشمل ICS ثنائي بروبيونات بيكلوميثازون (BDP)، وبوديزونيد (BUD)، وبروبيونات فلوتيكاسون (FP)، وفلونيسوليد (FLU)، وأسيتونيد تريامسينولون (TA)، وفوروات الموميتازون. وهي متوفرة في شكل رذاذ مقنن، ومسحوق جاف، وأيضًا في شكل محاليل للاستخدام في البخاخات.
أظهرت العديد من الدراسات العشوائية التي يتم التحكم فيها بالعلاج الوهمي في المرضى الذين يعانون من الربو القصبي فعالية جميع جرعات ICS مقارنة بالعلاج الوهمي (مستوى الأدلة A). جميع ICS بجرعات متساوية لها تأثير مضاد للالتهابات (مستوى الأدلة A). لذلك، قدمت GINA-2002 مفهوم الجرعات المتساوية أو المكافئة، مما يشير إلى أن ICS المختلفة تختلف عن بعضها البعض في درجة التأثير المضاد للالتهابات. يشار إلى الجرعات المتساوية التقريبية.
المعلومات المتعلقة بالتأثير المنهجي لـ ICS متناقضة للغاية. التوافر البيولوجي الجهازي يتكون من الفم والرئة. يعتمد التوفر عن طريق الفم على الامتصاص في الجهاز الهضمي وعلى شدة تأثير "المرور الأول" عبر الكبد، والذي بسببه تدخل المستقلبات غير النشطة إلى الدورة الدموية الجهازية (باستثناء بيكلوميثازون 17-أحادي بروبيونات، المستقلب النشط لبيكلوميثازون ديبروبيونات). . يعتمد التوافر الحيوي الرئوي على نسبة الدواء التي تصل إلى الرئتين (والتي تعتمد على نوع جهاز الاستنشاق المستخدم)، ووجود أو عدم وجود ناقل (أجهزة الاستنشاق التي لا تحتوي على الفريون لها أفضل النتائج)، وعلى امتصاص الدواء في الجسم. الجهاز التنفسي. على سبيل المثال، يتم استخدام بيكلوميثازون ديبروبيونات مع حامل الفريون (CFC، CFC أو CFC - الكلوروفلوروكربون) بجرعات أكبر مرتين من استخدام الناقل الخالي من الفريون (HFA أو HFA - هيدروفلوروألكان). تجدر الإشارة إلى أن جرعات ICS التي تصل إلى 1000 ميكروغرام / يوم لها تأثير جهازي ضئيل، ولا يمكن مقارنته باستخدام أي من الستيرويدات الجهازية.
تختلف ICS عن بعضها البعض ليس فقط من حيث التوافر البيولوجي النظامي، ولكن أيضًا في عدد من المؤشرات الأخرى التي تحدد فعاليتها وسلامتها، بما في ذلك العمل النظامي.
وبالتالي، فمن الواضح من البيانات المقدمة أعلاه أن بروبيونات الفلوتيكازون، الذي له انتحاء عالٍ لـ GKR، له تأثير مضاد للالتهابات الأكثر وضوحًا ويجب استخدامه بجرعات نصف جرعات بيكلوميثازون ديبروبيونات وبوديزونيد في مركبات التوصيل المماثلة. لتحقيق تأثير مماثل مضاد للالتهابات، ينبغي استخدام فلونيسوليد بجرعات أعلى من بيكلوميثازون وبوديزونيد.
الآثار الضارة للICS. يجب التأكيد بشكل خاص على أن ICS لها آثار جانبية قليلة مع الاختيار الصحيح وتقنية الاستنشاق. المظاهر المحلية غير المرغوب فيها الأكثر شيوعًا هي: داء المبيضات في تجويف الفم والبلعوم الفموي، وخلل النطق، وأحيانًا السعال الناتج عن تهيج الجهاز التنفسي العلوي. ومع ذلك، يمكن في كثير من الأحيان منعها باستخدام جهاز مزود بفاصل. إن شطف الفم بالماء (متبوعًا بالبصق) بعد الاستنشاق واستخدام المِفساح يمكن أن يمنع تطور داء المبيضات في تجويف الفم والبلعوم الفموي. يتم امتصاص جميع ICS الموجودة حاليًا في الرئتين، وبالتالي يدخل بعضها حتماً إلى الدورة الدموية الجهازية. يعتمد خطر الآثار الضارة الجهازية للكورتيكوستيرويدات المستنشقة على جرعة الكورتيكوستيرويدات وفعاليتها، وكذلك على التوافر البيولوجي، والامتصاص المعوي، والتمثيل الغذائي للمرور الأول عبر الكبد، ونصف عمر الجزء الذي يتم امتصاصه في الرئتين. وربما في الأمعاء. ولذلك، فإن التأثيرات الجهازية ستكون مختلفة بالنسبة للكورتيكوستيرويدات المستنشقة المختلفة. وقد أظهرت العديد من الدراسات المقارنة أن بوديزونيد وبروبيونات فلوتيكاسون لديهم تعرض نظامي أقل من BDP و تريامسينولون. يعتمد خطر التأثيرات الجهازية أيضًا على نوع جهاز الاستنشاق: استخدام الفواصل يقلل من التوافر البيولوجي الجهازي وخطر الآثار الضارة الجهازية لمعظم الكورتيكوستيرويدات. عند استخدام Turbuhaler، تتضاعف فعالية بوديسونايد.
الجمع بين العلاج
على الرغم من أن ICS هي الدعامة الأساسية لعلاج الربو، إلا أنها لا تسمح دائمًا بالتحكم الكامل في أعراض الربو. وفي هذا الصدد، كانت هناك حاجة إلى وصف منبهات بيتا 2 المستنشقة ليس فقط حسب الحاجة، ولكن بانتظام أيضًا. وبالتالي، هناك حاجة إلى فئة جديدة من الأدوية التي تكون خالية من العيوب الكامنة في منبهات بيتا 2 قصيرة المفعول ولها تأثير وقائي ومضاد للالتهابات على المدى الطويل على الجهاز التنفسي. تم إنشاء منبهات بيتا 2 طويلة المفعول وتستخدم حاليًا على نطاق واسع، والتي يتم تمثيلها في سوق الأدوية بواسطة عقارين: سالميتيرول زينافوات وفورموتيرول فومارات. توصي الإرشادات الحديثة لعلاج الربو بإضافة منبهات بيتا 2 طويلة المفعول في حالة عدم كفاية السيطرة على الربو القصبي عن طريق العلاج الأحادي بالجلوكوكورتيكويدات المستنشقة (بدءًا من الخطوة الثانية). وقد أظهر عدد من الدراسات أن الجمع بين (ICS + ناهض بيتا 2 طويل المفعول) أكثر فعالية من مضاعفة جرعة الجلوكورتيكويدات المستنشقة، ويؤدي إلى تحسن أكبر في وظائف الرئة وسيطرة أفضل على أعراض الربو. كان هناك أيضًا انخفاض في عدد حالات التفاقم لدى المرضى الذين يتلقون العلاج المركب وتحسن كبير في نوعية حياتهم. وبالتالي، فإن ظهور الأدوية المركبة، التي تكون مكوناتها عبارة عن كورتيكوستيرويد مستنشق وناهض بيتا 2 طويل المفعول، هو انعكاس لتطور وجهات النظر حول علاج الربو القصبي.
الميزة الرئيسية للعلاج المركب هي زيادة فعالية العلاج عند استخدام جرعات أقل من ICS. بالإضافة إلى ذلك، فإن الجمع بين دوائين في جهاز استنشاق واحد يسهل على المريض اتباع أوامر الطبيب وربما يحسن الامتثال.
وينبغي اعتبار هذه الفئات من الأدوية (ICS ومنبهات بيتا 2 طويلة المفعول) متآزرة، وذلك بسبب آثارها التكميلية على المستوى الجزيئي ومستوى المستقبلات.
ICS يزيد من عدد مستقبلات بيتا ويزيد من نشاطها. مستقبلات بيتا، بدورها، تؤدي إلى سلسلة من التفاعلات الكيميائية الحيوية داخل الخلايا، مما يؤدي إلى تنشيط مستقبلات الجلوكورتيكويد وتشكيل مركب نشط من GCS + GCR تحت تأثير جرعات أقل من ICS، مما يزيد من إزفاء الستيرويد النشط مجمع المستقبلات في النواة، حيث يتفاعل مع منطقة معينة من الجين المستهدف (العنصر الحساس للجلوكوكورتيكويد، GSE). وهذا يؤدي إلى زيادة النشاط المضاد للالتهابات ومرة أخرى إلى زيادة تخليق مستقبلات بيتا (انظر الشكل).
وقد أظهرت الدراسات الخاضعة للرقابة أيضًا أن إعطاء ICS ومنبهات بيتا 2 طويلة المفعول معًا يكون فعالًا مثل إعطاء كل منهما على حدة (مستوى الأدلة: B). تعد أجهزة الاستنشاق التي تحتوي على مجموعات ثابتة من الأدوية أكثر ملاءمة للمرضى، وتزيد من الامتثال، وتوفر إدارة متزامنة لمنشط بيتا 2 وICS. يوجد حاليًا نوعان من الأدوية المركبة الثابتة: فلوتيكاسون بروبيونات بالإضافة إلى سالميتيرول (سيريتيد) وبوديزونيد بالإضافة إلى فورموتيرول (سيمبيكورت).
سيريتايد متعدد الأقراص.المكونات المكونة له هي سالميتيرول زينافوات وبروبيونات فلوتيكاسون. يوفر سيطرة عالية على أعراض الربو القصبي. يستخدم فقط كعلاج أساسي. يمكن وصفه ابتداءً من المرحلة الثانية. يتوفر الدواء بجرعات 50/100 ميكروجرام، 50/250 ميكروجرام، 50/500 ميكروجرام/جرعة.
تم استخدام المكونات التي يتكون منها سيريتايد لفترة طويلة: بروبيونات فلوتيكاسون - منذ عام 1993، وزينافوات السالميتيرول - منذ عام 1990.
فلوتيكاسون بروبيونات– أحد أكثر الأدوية المضادة للالتهابات نشاطًا اليوم. الجرعات العلاجية المكافئة (المتساوية) من فلوتيكاسون أقل بحوالي مرتين من جرعات بيكلوميثازون ديبروبيونات. يتمتع الدواء بتوافر حيوي جهازي منخفض (~ 1%)، والتوافر الحيوي المطلق هو 10-30% اعتمادًا على نوع جهاز الاستنشاق. يمتلك فلوتيكاسون انجذابًا عاليًا لمستقبلات الجلوكورتيكويد وله علاقة طويلة الأمد مع المستقبل. لمنع بحة في الصوت وتطور داء المبيضات، عند تناول فلوتيكاسون، يجب عليك اتباع نفس القواعد عند تناول ICS الأخرى، أي. اشطف فمك وحلقك بالماء بعد الاستنشاق. نظرًا لتأثيره العالي المضاد للالتهابات، يُوصف الفلوتيكازون أيضًا للمرضى الذين يعانون من الربو القصبي الحاد والذين يعتمدون على الكورتيكوستيرويدات الجهازية. يجب اختيار جرعات الفلوتيكازون بشكل فردي اعتمادًا على شدة المرض والاستجابة للعلاج المضاد للالتهابات والحساسية الفردية للمريض.
سالميتيرول زينافواتهو ناهض بيتا 2 طويل المفعول يتم استنشاقه مع بداية عمل بطيئة. أظهرت الدراسات التي أجريت في أواخر التسعينيات أن استخدام منبهات بيتا 2 طويلة المفعول، والتي تشمل السالميتيرول والفورموتيرول، لا يمكنه فقط منع الأعراض الليلية وممارسة الربو، ولكن أيضًا يخفض جرعة ICS المطلوبة إلى النصف تقريبًا لتحقيق السيطرة الكافية على الربو القصبي. أظهرت الدراسات السريرية أن منبهات بيتا 2 طويلة المفعول لها تأثير مثبت على الخلايا البدينة وتمنع إطلاق الهيستامين بوساطة IgE، مما يؤدي إلى انخفاض تركيزات الهستامين الجهازية والمحلية. كما أنها تقلل من نفاذية الشعيرات الدموية الرئوية، وإلى حد أكبر من ICS. من المهم أن نلاحظ أن التأثيرات المضادة للالتهابات لمنبهات بيتا 2 طويلة المفعول لا يمكن أن تلعب دورًا حاسمًا في المرضى الذين يعانون من الربو القصبي، نظرًا لانخفاض حساسية مستقبلات بيتا 2 الأدرينالية (إزالة التحسس) وتنظيم "الأسفل" (انخفاض في عدد المستقبلات) يحدث بشكل أسرع في الخلايا الالتهابية منه في الخلايا العضلية القصبية. لذلك، مع الاستخدام المنهجي لمنشطات مستقبلات بيتا 2 الأدرينالية، يتطور التسامح مع آثارها المضادة للالتهابات بسرعة كبيرة. ومع ذلك، نظرًا لقدرة ICS على زيادة عدد ووظيفة مستقبلات بيتا 2 الأدرينالية، مما يقلل من إزالة التحسس وتنظيم "الأسفل"، عندما يتم تناول ICS ومنبهات بيتا 2 بشكل مشترك، فإن النشاط المضاد للالتهابات لـ beta2 طويل المفعول - منبهات يمكن أن تظهر نفسها سريريا. يوصف السالميتيرول فقط كدواء للعلاج الأساسي ولا يستخدم حسب الحاجة. يجب استخدام الجرعات الموصى بها فقط، ويجب استخدام منبهات بيتا 2 قصيرة المفعول لتخفيف الأعراض. تجدر الإشارة إلى أن السالميتيرول له أيضًا عدد من الخصائص غير المتوقعة، خاصة أنه يسبب انخفاضًا في القدرة المرضية P. aeruginosaوتأثير وقائي ضد المستدمية الأنفلونزافي ثقافات ظهارة الجهاز التنفسي.
أثبتت الدراسات السريرية التي أجريت على عقار "سيريتيد" فعاليته العالية. علاوة على ذلك، كانت فعاليته في علاج الربو القصبي أعلى من فعالية مكوناته الموصوفة بشكل منفصل.
Seretide متوفر في أجهزة الاستنشاق المسحوق متعددة الأقراص. لا يسمح جهاز الاستنشاق هذا بتحديد جرعة الدواء بدقة فحسب، بل يسمح أيضًا بحساب الجرعات. في روسيا، يتوفر السيريتيد بالجرعات التالية: 50 ميكروغرام سالميتيرول و100 ميكروغرام بروبيونات فلوتيكاسون؛ 50 ميكروجرام سالميتيرول و 250 ميكروجرام فلوتيكاسون بروبيونات.
ويجب أن نتذكر أن سيريتايد لا يوصف لتخفيف أعراض الربو القصبي، ولهذا الغرض يفضل وصف منبهات بيتا 2 قصيرة المفعول.
في بلدنا، تم إجراء دراسة لنوعية حياة مرضى الربو القصبي الذين يتناولون سيريتايد (ICAR)، والتي أكدت أن تناول سيريتايد يحسن نوعية حياة المرضى، ويعزز التعاون بين المريض والطبيب، وهو أكثر ملاءمة. ليستخدم. وأظهرت دراسة تفضيلات المريض أيضًا فائدة الدواء المركب.
سيمبيكورت توربوهالر.المكونات الأساسية هي بوديزونيد وفورموتيرول فومارات. يتم تقديمه في السوق الروسية بجرعة 160/4.5 ميكروغرام/جرعة (يُشار إلى جرعات الأدوية كجرعة الإخراج).
الدواء له بداية سريعة للعمل (في غضون 1-3 دقائق) بسبب العمل السريع للفورموتيرول. يمكن استخدامه مرة واحدة، حيث ثبت تأثير بوديسونايد على مدار 24 ساعة. كل هذا معًا يخلق إمكانية الجرعات المرنة للدواء.
الجلوكورتيكوستيرويدات الجهازية
عادة ما يتم استخدام الستيرويدات الجهازية لعلاج الربو القصبي عن طريق الفم وفي كثير من الأحيان أقل بكثير - عن طريق الوريد بجرعات عالية (العلاج بالنبض) أثناء تفاقم المرض.
آليات العمل المقترحة هي نفس آليات ICS. ومع ذلك، يمكن أن تصل الكورتيكوستيرويدات الجهازية إلى خلايا مستهدفة مختلفة عن الكورتيكوستيرويدات المستنشقة، وتسبب مضاعفات جهازية مع الاستخدام طويل الأمد.
من الضروري التمييز بين استخدام الكورتيكوستيرويدات الجهازية لعلامات تفاقم الربو القصبي وكأدوية للسيطرة على المدى الطويل في الربو القصبي المستمر. إن إعطاء الستيرويدات الجهازية للسيطرة على الربو على المدى الطويل يحدد على الفور أن المريض شديد ويتطلب إعطاء جرعات عالية من ICS ومنبهات بيتا 2 المستنشقة طويلة المفعول (الجدول 3-5، الخطوة 4). لا يمكن السيطرة على الربو باستخدام الستيرويدات الجهازية وحدها. يعد الفشل في وصف ICS خطأً طبيًا فادحًا يؤدي إلى تطور مضاعفات جهازية حادة مع عدم التحكم الكافي في العملية الالتهابية في الرئتين. مضاعفات الاستخدام طويل الأمد للكورتيكوستيرويدات الجهازية معروفة: هشاشة العظام وارتفاع ضغط الدم الشرياني ومرض السكري وقمع النشاط الوظيفي لنظام الغدة النخامية والكظرية وإعتام عدسة العين والزرق والسمنة وترقق الجلد مع تكوين علامات التمدد وزيادة نفاذية الشعيرات الدموية، وضعف العضلات. إذا كانت الحاجة إلى استخدام الكورتيكوستيرويدات الجهازية على المدى الطويل لا تزال قائمة، على الرغم من الحد الأقصى لحجم العلاج بالاستنشاق، فمن لحظة وصف العلاج الستيرويدي الجهازي بأي شكل من الأشكال، يجب أن يتلقى المريض علاجًا وقائيًا لهشاشة العظام.
تجدر الإشارة إلى أن المؤشر العلاجي (نسبة التأثير / التأثير غير المرغوب فيه) أثناء العلاج طويل الأمد للربو القصبي باستخدام الكورتيزون المستنشق يكون دائمًا أعلى من أي علاج طويل الأمد عن طريق الفم أو بالحقن باستخدام الكورتيزون. تعتبر الكورتيكوستيرويدات المستنشقة أكثر فعالية من الكورتيكوستيرويدات الفموية التي يتم تناولها كل يومين. إذا تم التخطيط لعلاج طويل الأمد بالستيروئيدات القشرية عن طريق الفم، فمن الضروري الانتباه إلى التدابير التي تقلل من التأثيرات الجهازية غير المرغوب فيها. بالنسبة للعلاج طويل الأمد، تُفضل الأدوية عن طريق الفم على الأدوية التي تؤخذ عن طريق الحقن. من الأفضل وصف الكورتيكوستيرويدات عن طريق الفم مثل بريدنيزون أو بريدنيزولون أو ميثيل بريدنيزولون، حيث أن لها تأثيرًا ضئيلًا من القشرانيات المعدنية، ونصف عمر قصير نسبيًا وتأثير خفيف على العضلات المخططة. إذا كان ذلك ممكنا، ينبغي وصفها كل يوم. الاستخدام طويل الأمد للتريامسينولون غير مرغوب فيه بسبب التطور المتكرر لضمور العضلات وفقدان الوزن والضعف والأضرار التي لحقت بالجهاز الهضمي. يمنع منعا باتا مستحضرات تريامسينولون في النساء الحوامل والأطفال. لا يُنصح باستخدام ديكساميثازون لعلاج الربو القصبي على المدى الطويل بسبب التثبيط الواضح لوظيفة الغدة الكظرية والقدرة على الاحتفاظ بالسوائل وانخفاض الفعالية ضد GCR في الرئتين.
إذا كان ذلك ممكنًا، خلال العلاج طويل الأمد، يجب وصف الكورتيكوستيرويدات عن طريق الفم مرة واحدة يوميًا، في الصباح، يوميًا أو كل يومين. يجب التأكيد مرة أخرى على أن اختيار الكورتيكوستيرويدات الجهازية لعلاج الصيانة هو في الوقت الحالي أدوية قصيرة المفعول. لا ينصح بشدة باستخدام الأشكال المودعة طويلة المفعول في علاج الربو القصبي.
أي مريض يوصف له الكورتيكوستيرويدات الجهازية للسيطرة على الربو القصبي يجب أن يخضع لفحص دقيق لتحديد الأسباب التي أدت إلى الحاجة إلى هذا النوع من العلاج. وأهم العوامل هي: الأخطاء الطبية في علاج الربو القصبي (عدم وصف الكورتيكوستيرويدات المستنشقة، التقليل من شدة الربو القصبي في المراحل السابقة، محاولة السيطرة على الالتهاب أثناء تفاقمه بجرعات منخفضة من الكورتيكوستيرويدات، مما يؤدي إلى وصف الكورتيكوستيرويدات الجهازية لفترة طويلة من الزمن، واستخدام حاصرات بيتا، والاختيار غير الصحيح لنظام توصيل ICS، وانخفاض الامتثال، والتعرض المستمر لمسببات الحساسية. في بعض الحالات، يكون هناك تشخيص غير صحيح للربو القصبي، حيث تكون أعراض الجهاز التنفسي نتيجة لأمراض أخرى (التهاب الأوعية الدموية الجهازية، تصلب الجلد الجهازي، التهاب الجلد والعضلات، داء الرشاشيات القصبي الرئوي، مرض الجزر المعدي المريئي، الهستيريا، وما إلى ذلك). في 5% من الحالات، تحدث مقاومة الستيرويد، والتي تتميز بمقاومة مستقبلات الستيرويد للأدوية الستيرويدية. حاليًا، يتم التمييز بين مجموعتين فرعيتين: المرضى الذين يعانون من مقاومة الستيرويد الحقيقية (النوع الثاني)، والذين ليس لديهم آثار جانبية من الاستخدام طويل الأمد لجرعات عالية من الجلايكورتيكويدات الجهازية، والمرضى الذين يعانون من المقاومة المكتسبة (النوع الأول)، والذين لديهم آثار جانبية من تناول الجلوكوكورتيكويدات. المنشطات الجهازية. في المجموعة الفرعية الأخيرة، من المرجح أن يتم التغلب على المقاومة عن طريق زيادة جرعة الجلايكورتيكويدات ووصف الأدوية التي لها تأثير إضافي.
من الضروري تطوير برامج تشخيصية وعلاجية للمرضى الذين يتلقون العلاج الستيرويدي الجهازي. يجب إجراء تشخيص تفريقي دقيق لاستبعاد الأمراض الأخرى التي تحاكي الصورة السريرية للربو القصبي.
يواجه الطبيب مهمة السيطرة على العملية الالتهابية في الربو القصبي باستخدام أصغر جرعات صيانة من كل من ICS الجهازي والاستنشاقي. يمكن أن يؤدي إدخال ICS شديد المحبة للدهون في الممارسة السريرية، وخاصة بروبيونات الفلوتيكازون، إلى تقليل الـ GCS الجهازي بشكل كبير أو حتى القضاء عليه تمامًا. لسوء الحظ، في الوقت الحاضر لا توجد مخططات ثابتة للحد من GCS النظامية. ولذلك، يجب على الطبيب تقييم الصورة السريرية للمرض بشكل صحيح، واقتراح الأسباب المحتملة للاعتماد على الستيرويد ووصف الجرعات القصوى من ICS فعالة للغاية، على سبيل المثال بروبيونات فلوتيكاسون. من الضروري التوصية باستخدام ذروة التدفق اليومي وتناول منبهات بيتا 2 حسب الحاجة لمراقبة وظيفة الجهاز التنفسي. يجب تقليل الكورتيكوستيرويدات الجهازية تدريجيًا مع تناول جرعات عالية من الكورتيكوستيرويدات المستنشقة بشكل مستمر. يبدو لنا أنه من المستحسن تقليل الكورتيكوستيرويدات الجهازية ببطء، مع تقليل الجرعة في موعد لا يتجاوز كل 3-4 أسابيع، وذلك لتجنب تطور المضاعفات. يُنصح بإجراء فحص الدم في كل مرة يتم فيها تقليل الجرعة. قد تشير الزيادة المحتملة في ESR وفرط الحمضات إلى ظهور مرض جهازي، بما في ذلك التهاب الأوعية الدموية. يُنصح أيضًا بفحص المستوى الأساسي للكورتيزول، لأنه بعد التوقف عن العلاج طويل الأمد بجرعات قمعية من الكورتيكوستيرويدات الجهازية، من الممكن حدوث قصور الغدة الكظرية. على خلفية انخفاض الكورتيكوستيرويدات الجهازية، لا يمكن تقليل جرعات الصيانة من الكورتيكوستيرويدات المستنشقة. بعد التوقف عن الستيرويدات الجهازية، يجب إجراء معايرة جرعة ICS مع الأخذ في الاعتبار توصيات النهج التدريجي. يبدو من المناسب وصف العلاج المركب للمرضى الذين يعانون من الربو القصبي الشديد المعتمد على الستيرويد.
الرابط المركزي في التسبب في الربو القصبي (BA) هو التهاب الحساسية المزمن في الجهاز التنفسي السفلي. يحدد هذا الظرف اختيار الجلوكوكورتيكوستيرويدات (GCS) باعتباره الأدوية الرئيسية والأكثر فعالية المستخدمة في العلاج الأساسي (اليومي) للربو وعلاج تفاقم هذا المرض.
تعتبر GCS حاليًا أكثر الأدوية فعالية للعلاج الأساسي لمرض BA. وفقا لمقياس التقييم المقبول في الطب المبني على الأدلة، فإن استخدام الكورتيزون ينتمي إلى أعلى مستوى من التوصيات (مستوى التوصية أ). في عدد كبير من الدراسات، كان استخدام هذه الأدوية مصحوبًا بتحسن كبير في وظيفة الجهاز التنفسي، وزيادة في قياس التنفس، وانخفاض في شدة أعراض الربو القصبي، وانخفاض في فرط استجابة الشعب الهوائية وتحسين نوعية الحياة. (مستوى الأدلة أ). وبالتالي، فإن GCS لها تأثير إيجابي على جميع مظاهر الربو تقريبا ويجب استخدامها باستمرار في جميع المرضى، باستثناء المرضى الذين يعانون من مسار متقطع خفيف للمرض.
أصبح إدخال GCS على نطاق واسع في ممارسة علاج الربو ممكنًا فقط مع ظهور الأشكال المستخدمة للاستنشاق. أتاح استخدام الكورتيكوستيرويدات المستنشقة، أولاً، تعزيز التأثيرات المحلية (فيما يتعلق بالجهاز التنفسي) للعلاج بالكورتيكوستيرويدات، وثانيًا، تقليل شدة وتواتر التفاعلات الدوائية الضارة (ADRs) المرتبطة بالتأثير الجهازي للكورتيكوستيرويدات. هذه الأدوية.
يسمح استخدام GCS في شكل استنشاق للمرضى بتجنب تمامًا تطور المضاعفات الخطيرة للعلاج بـ GCS مثل قرحة الجهاز الهضمي العلوي والسكري الستيرويدي وارتفاع ضغط الدم. من ناحية أخرى، عند استخدام الكورتيزون على شكل استنشاق، تقل احتمالية حدوث التفاعلات الدوائية الضارة مثل متلازمة كوشينغ، وقصور الغدة الكظرية الثانوي، والزرق، وما إلى ذلك.
ومع ذلك، مع كل مزايا هذه الطريقة، فإن الكورتيكوستيرويدات المستنشقة في بعض الحالات ليست فعالة بما فيه الكفاية.
- في المرضى الذين يعانون من تفاقم BA أو مسار شديد جدًا للمرض، مصحوبًا بانخفاض كبير في سالكية الشعب الهوائية، فإن استخدام الكورتيكوستيرويدات المستنشقة غير فعال، لأن انسداد الشعب الهوائية الشديد يقلل بشكل كبير من تدفق هذه الأدوية إلى الجهاز التنفسي الأوسط والسفلي . من المعتقد أنه في حالة انسداد الشعب الهوائية، حيث ينخفض معدل ذروة تدفق الزفير إلى مستوى أقل من 200 مل / ثانية، فإن استخدام الكورتيكوستيرويدات المستنشقة غير فعال.
- يعاني عدد من المرضى (كبار السن، الذين يعانون من ضعف الذاكرة والذكاء) من مشاكل كبيرة عند استخدام أجهزة الاستنشاق، والتي غالبًا لا يمكن التخلص منها، وهذا بدوره لا يسمح بالعلاج الكامل بالاستنشاق.
- في حالة الربو الشديد أو في وجود مقاومة نسبية للمريض لعمل الكورتيكوستيرويدات، يمكن ملاحظة عدم فعالية كاملة أو جزئية للكورتيكوستيرويدات المستنشقة عند استخدامها بجرعات كبيرة.
- الكورتيكوستيرويدات المستنشقة غير فعالة عمليًا في عدد من المرضى الذين يعانون من أشكال سريرية خاصة من الربو، على سبيل المثال، الربو ذو المسار المتغير 1.
وبالتالي، فإن مسألة استخدام الكورتيكوستيرويدات الجهازية (الكورتيكوستيرويدات التي يتم تناولها عن طريق الفم أو الوريد أو العضل في شكل أدوية طويلة المفعول - أشكال المستودعات) تظل ذات صلة تمامًا، على الرغم من ارتفاع مخاطر التفاعلات الدوائية الضارة ووجود أشكال استنشاق أقل "خطورة".
اختيار الدواء للاستخدام الجهازي
توصي إرشادات الممارسة السريرية الحديثة باستخدام الأدوية التي توفر مزيجًا من النشاط العالي المضاد للالتهابات والحد الأدنى من نشاط القشرانيات المعدنية لعلاج الربو. يوضح الجدول أن أفضل طريقة لتلبية هذه المتطلبات هي الأدوية مثل بريدنيزولون وميثيل بريدنيزولون.
الحركية الدوائية للكورتيكوستيرويدات الجهازية المستخدمة لعلاج الربو
من وجهة نظر الحرائك الدوائية، تتميز هذه الأدوية بتوافر حيوي مرتفع (حوالي 100٪) عند تناولها عن طريق الفم. بالنسبة للبريدنيزولون والميثيل بريدنيزولون، يتم ملاحظة الحد الأقصى للتركيز في الدم خلال 0.5-1.5 ساعة بعد تناوله. قد يتأثر معدل امتصاصها بتناول الطعام المتزامن - في هذه الحالة، ينخفض معدل الامتصاص، لكن التوافر البيولوجي يظل على نفس المستوى. يتم استقلاب هذه الأدوية بسرعة في الكبد (نصف العمر هو 60 و 200 دقيقة، على التوالي) وتفرز في البول في شكل اتحادات من أحماض الكبريتيك والغلوكورونيك.
في الوقت نفسه، بسبب ارتفاع محبة الدهون، يتم توزيع بريدنيزولون وميثيل بريدنيزولون بنشاط في أنسجة الجسم، ونصف عمرهما من الأنسجة هو 0.5-1.5 يوم. .
يتم تعزيز فعالية الـ GCS من خلال الإدارة المتزامنة للإريثروميسين (يبطئ استقلاب الجلوكورتيكويدات في الكبد) والساليسيلات (يزيد الجزء غير المرتبط بالبروتين من الجلوكورتيكويدات) والإستروجين. محفزات إنزيمات الكبد الميكروسومية - الفينوباربيتال والفينيتوين والريفامبيسين - تقلل من فعالية هذه الأدوية.
GCS يضعف تأثير مضادات التخثر والأدوية المضادة لمرض السكر وارتفاع ضغط الدم ويعزز تأثير الثيوفيلين ومحاكيات الودي ومثبطات المناعة والأدوية المضادة للالتهابات غير الستيرويدية.
يعد تفاعل الكورتيكوستيرويدات مع منبهات b2 مهمًا لعلاج الربو. مع الاستخدام المنهجي لمنشطات المستقبلات الأدرينالية b2 ، يتطور التسامح مع موسعات القصبات الهوائية بسرعة كبيرة (هناك انخفاض في حساسية المستقبلات - إزالة التحسس وانخفاض في عددها - التنظيم السفلي). GCS قادرة على زيادة عدد المستقبلات الأدرينالية ب، وزيادة نسخها، ومنع تطور إزالة التحسس وخفض التنظيم.
الديناميكيات الدوائية وNLR للكورتيكوستيرويدات الجهازية المستخدمة لعلاج الربو
من حيث الخصائص الديناميكية الدوائية، لا يختلف بريدنيزولون وميثيل بريدنيزولون عمليا عن بعضهما البعض. كلا العقارين لهما تأثير واضح مضاد للالتهابات (بشكل رئيسي في الأشكال التحسسية والمناعية للعملية الالتهابية)، ويثبطان تخليق البروستاجلاندين، واللوكوترينات والسيتوكينات، ويسببان انخفاضًا في نفاذية الشعيرات الدموية، ويقللان التسمم الكيميائي للخلايا ذات الكفاءة المناعية ويقمعان نشاط الخلايا الليفية والخلايا اللمفاوية التائية والبلاعم والحمضات.
من ناحية أخرى، يؤدي استخدام هذه الأدوية إلى احتباس الصوديوم والماء في الجسم (بسبب زيادة إعادة الامتصاص في الأنابيب الكلوية البعيدة) وزيادة في وزن الجسم.
إن انخفاض امتصاص الكالسيوم من الطعام تحت تأثير الكورتيزون، وانخفاض تراكمه في أنسجة العظام وزيادة إفراز الكالسيوم في البول يخلق المتطلبات الأساسية لتطوير ADR آخر من الكورتيزون - هشاشة العظام. مع الاستخدام طويل الأمد للبريدنيزولون وميثيل بريدنيزولون، يلاحظ تطور متلازمة كوشينغ، ومرض السكري الستيرويدي، وتحفيز العمليات التقويضية في الجلد والأنسجة العظمية والعضلات (حتى تطور ضمور العضلات وآفات الجلد). قد تسبب هذه الأدوية زيادة في ضغط الدم (ارتفاع ضغط الدم الستيرويدي)، وقلة اللمفاويات، وقلة الوحيدات، وقلة اليوزينيات.
الاستخدام طويل الأمد للكورتيكوستيرويدات الجهازية (خاصة مع نقص الأكسجة المزمن) يؤدي إلى تكوين قرحة المعدة الستيرويدية ويزيد من خطر النزيف من الجهاز الهضمي العلوي.
واحدة من أكثر العواقب غير السارة لاستخدام الـ GCS على المدى الطويل هو تطور قصور الغدة الكظرية الثانوي عند التوقف عن الـ GCS. يزداد خطر الإصابة بقصور الغدة الكظرية الثانوي بشكل ملحوظ:
- عند استخدام الجرعات> 2.5-5 ملغ / يوم. (من حيث بريدنيزولون 2)؛
- مع مدة العلاج> 10-14 يوما؛
- عند تناول الأدوية في المساء.
ملامح الديناميكا الدوائية للكورتيكوستيرويدات الجهازية في مرضى الربو
عند تناول 40 ملغ من البريدنيزولون عن طريق الفم، يبدأ الدواء في العمل (يتم تقييم المؤشر لدى مرضى الربو من خلال زيادة حجم الزفير القسري في ثانية واحدة - FEV1) بعد 3 ساعات من تناول الدواء. لوحظ التأثير الأقصى (من حيث التأثير على سالكية الشعب الهوائية) بعد 9 ساعات من تناول الدواء ويستمر حتى 24 ساعة بعد جرعة واحدة. يصل مستوى FEV1 إلى قيمته الأولية بعد 36 ساعة. تشير هذه البيانات إلى مرضى الربو وحالتهم مستقرة. التحليل التلوي لاستخدام GCS في المرضى الذين يعانون من شدة (مستوى FEV1<50% от должной величины) обострением БА показал, что значимое увеличение ОФВ1 у больных с обострением наблюдается не ранее чем через 12—24 ч после начала лечения3 .
مع تكرار تناول الكورتيزون عن طريق الفم في المرضى الذين يعانون من الربو المستقر (بريدنيزولون 20 ملغ يوميًا لمدة 3 أسابيع)، في الأسبوع الأول من العلاج، شهد 70٪ من المرضى تحسنًا في انسداد الشعب الهوائية (زيادة في مستوى FEV1> 10٪ من المعدل الطبيعي). المستوى الأولي). علاوة على ذلك، لوحظت الاستجابة القصوى للعلاج بالبريدنيزون بعد 5.1 يومًا. .
بشكل عام، تعتمد فعالية الكورتيكوستيرويدات الجهازية لدى مرضى الربو على الجرعة وتزداد مع الاستخدام المستمر لهذه الأدوية مقارنة بالاستخدام المتناوب. تكون فعالية الكورتيكوستيرويدات الجهازية في تخفيف تفاقم الربو (يتم تقديرها بعدد المرضى الذين تجنبوا دخول المستشفى بفضل استخدام الكورتيكوستيرويدات الجهازية) أعلى بكثير إذا تم استخدامها خلال الساعة الأولى بعد ظهور أعراض التفاقم.
تطبيق GCS النظامي في الممارسة العملية من وجهة الطب المبني على الأدلة
من وجهة نظر الطب المبني على الأدلة، يمكن تمييز عدة مؤشرات لوصف الكورتيكوستيرويدات الجهازية.
علاج لتفاقم الربو
وفقًا لاستراتيجية الربو العالمية، يجب استخدام الكورتيكوستيرويدات الجهازية في جميع حالات التفاقم الخفيفة للربو باستثناء الحالات الخفيفة (المستوى الموصى به أ)، خاصة في الحالات التي:
- بعد تناول أول منبهات b2، لا يوجد تحسن طويل الأمد في حالة المريض؛
- تطور تفاقم الربو على الرغم من أن المريض كان يتناول بالفعل الكورتيكوستيرويدات عن طريق الفم.
- تتطلب التفاقم السابق استخدام الكورتيكوستيرويدات الجهازية؛
- من الضروري زيادة جرعات الكورتيكوستيرويدات المستنشقة أثناء تفاقم الربو (مستوى التوصية د).
- هناك رأي مماثل يشاركه خبراء من جمعية أمراض الصدر البريطانية، التي طورت أيضًا معاييرها الخاصة لوصف الكورتيكوستيرويدات الجهازية لتفاقم الربو (مستوى التوصية د):
- تدهور الحالة واشتداد الأعراض «يومًا بعد يوم»؛
- انخفاض في ذروة تدفق الزفير إلى أقل من 60% من أفضل قيمة فردية؛
- اضطراب النوم بسبب أعراض الربو.
- وجود أعراض الربو بشكل مستمر في الصباح (قبل الظهر)؛
- انخفاض الاستجابة لموسعات الشعب الهوائية المستنشقة.
- ظهور/زيادة الحاجة إلى موسعات القصبات الهوائية المستنشقة.
بناءً على هذه التوصيات، للتخفيف من التفاقم، ينبغي تناول الكورتيزون عن طريق الفم، لأن تناول هذه الأدوية عن طريق الوريد لا يوفر فوائد إضافية. يجب استخدام الكورتيكوستيرويدات الوريدية فقط في المرضى الذين لا يستطيعون تناول الأدوية اللوحية لعدد من الأسباب (مستوى التوصية أ).
يتم ملاحظة أفضل النتائج عندما يتم وصف الـ GCS خلال الساعة الأولى بعد ظهور أعراض التفاقم (مستوى التوصية ب).
يبدأ علاج التفاقم باستخدام بريدنيزولون عن طريق الفم بجرعات تتراوح من 60 إلى 80 ملغ أو الهيدروكورتيزون - من 300 إلى 400 ملغ يوميًا. هذه الجرعات كافية لمعظم المرضى في المستشفى (مستوى التوصية ب).
يجب أن يستمر العلاج بـ GCS لمدة 10-14 يومًا عند البالغين و3-5 أيام عند الأطفال (مستوى التوصية D)، على الرغم من أنه في بعض الحالات، على سبيل المثال، إذا استمرت أعراض التفاقم لفترة طويلة، يمكن تمديد مسار العلاج إلى ثلاثة أسابيع (مستوى التوصية ج).
لا يوجد دليل على فوائد التخفيض التدريجي لجرعات الكورتيكوستيرويدات عن طريق الفم (مستوى التوصية ب)، لذلك يجب أن يتم إلغاء الكورتيكوستيرويدات في وقت واحد. بالطبع، في هذه الحالة، يجب على المريض البدء بتناول الكورتيكوستيرويدات المستنشقة مسبقًا (قبل عدة أيام من إيقاف البريدنيزولون).
يشار إلى التخفيض التدريجي للجرعة في الحالات التي يتناول فيها المريض الكورتيكوستيرويدات الجهازية لأكثر من 2-3 أسابيع. في هذه الحالة، يتم تقليل الجرعة تدريجيا (على مدى عدة أسابيع). قد ينشأ موقف مماثل إذا لم يتم وصف الكورتيزون المستنشقة للمريض مسبقًا، لأنه من المستحيل التوقف عن تناول الكورتيزون عن طريق الفم قبل الانضمام إلى العلاج بالكورتيكوستيرويدات المستنشقة.
عادة، بعد الخروج من المستشفى، يستمر المرضى في تناول الكورتيكوستيرويدات الجهازية (30-60 ملغ / يوم) لمدة 7-10 أيام على الأقل (المستوى الموصى به أ)، خاصة إذا لم يتم وصف الكورتيكوستيرويدات المستنشقة في المستشفى.
الربو الشديد
المرضى الذين يعانون من الربو الشديد جدًا، والذين تستمر أعراض المرض لديهم على الرغم من استخدام الجرعات القصوى من الكورتيكوستيرويدات المستنشقة، هم مرشحون للعلاج بالكورتيكوستيرويدات الجهازية. في هذه الحالة، يجب أن يسبق إعطاء الكورتيكوستيرويدات عن طريق الفم استخدام جميع الوسائل الإضافية المتاحة للطبيب للتحكم في مسار الربو (ناهضات b2 طويلة المفعول، الثيوفيلينات طويلة المفعول، إلخ) (مستوى التوصية أ) . المرضى الذين يحتاجون إلى الكورتيكوستيرويدات الفموية المستمرة يجب أن يتلقوا أيضًا الكورتيكوستيرويدات المستنشقة (مستوى التوصية أ) من أجل الحفاظ على جرعة المداومة عند الحد الأدنى. بالنسبة للعلاج طويل الأمد بالكورتيكوستيرويدات عن طريق الفم، يجب وصف الأدوية مرة واحدة في الصباح كل يوم أو كل يومين.
الربو "الصعب".
الربو "الصعب" هو مصطلح أدخله بارنز في الاستخدام الطبي في منتصف التسعينيات. يوحد هذا المفهوم عدة أشكال من الربو القصبي التي تمثل صعوبات خاصة في العلاج: الربو المتقلب (انظر أعلاه)، الربو المرتبط بالدورة الشهرية، الربو المقاوم لـ GCS، الربو لدى المرضى الذين يعانون من فرط الحساسية لمسببات الحساسية الفطرية والمهنية، إلخ. من بين معظم أشكال الربو "الصعب" الحاجة إلى تناول الكورتيكوستيرويدات الفموية يوميًا (بجرعات عالية في بعض الحالات).
سلامة العلاج
يتطلب استخدام الـ GCS عن طريق الفم مراقبة مستمرة من قبل الطبيب من أجل سلامة العلاج وتصحيح المضاعفات الحتمية. يجب إبلاغ المريض بالتفاعلات الدوائية المحتملة، وكذلك استخدام أبسط القواعد للوقاية منها (على سبيل المثال، تناول الدواء في الصباح فقط).
ويبدو أن التدابير التالية هي الأكثر أهمية في هذا الصدد:
- جمع وتحليل دقيق للشكاوى المتعلقة بالجهاز الهضمي العلوي، في حالة الاشتباه في تطور قرحة الستيرويد - إجراء التنظير؛ الإدارة الوقائية للأدوية المضادة للقرحة في المرضى الذين لديهم تاريخ من أمراض المعدة (رانيتيدين أو أوميبروزول، قرص واحد في الليل)؛
- مراقبة مستوى ضغط الدم وتصحيحه الدوائي.
- اختبار منتظم لسكر الدم.
- الفحص المنتظم من قبل طبيب العيون.
- قياس الكثافة السنوي 6، الوصفة الوقائية للكالسيوم وفيتامين د3؛
- الدراسات التي تهدف إلى تحديد الإصابة الفطرية والسل.
في المرضى الذين يعانون من الهربس، وكذلك في الأشخاص الذين كانوا على اتصال مع المرضى الذين يعانون من جدري الماء، يجب التوقف عن استخدام الكورتيزون على الفور.
خاتمة
لا تزال الكورتيكوستيرويدات الجهازية تحتل مكانًا مهمًا في علاج الربو نظرًا لفعاليتها العالية، ومع ذلك، فإن استخدامها يصاحبه حتماً تطور التفاعلات الدوائية الضارة. هدف الطبيب هو تحديد مؤشرات استخدام الكورتيكوستيرويدات الجهازية بشكل صحيح، وتقليل كمية استخدامها من خلال دمجها مع الكورتيكوستيرويدات المستنشقة وأدوية أخرى (ناهضات b2 طويلة المفعول، والثيوفيلينات طويلة المفعول، وما إلى ذلك) أو استخدامها. دورات العلاج بالتناوب.
من ناحية أخرى، لا ينبغي إهمال تعيين دورات قصيرة (وآمنة نسبيا) من GCS في المرضى الذين يعانون من تفاقم الربو أو تأخير موعدهم حتى اللحظة الأخيرة. يعد استخدام الكورتيكوستيرويدات عن طريق الفم أسلوبًا علاجيًا مقبولًا بشكل عام لعلاج الربو ويخدم في المقام الأول مصالح المريض نفسه.
ومع ذلك، في جميع حالات استخدام GCS، من الضروري إجراء مراقبة مستهدفة وتصحيح لاحق للتفاعلات الدوائية الضارة التي تحدث حتماً.
أ.ن.تسوي، دكتوراه في العلوم الطبية، أستاذ
V. V. أرخيبوف
مجلس العمل المتحد ايم. آي إم سيشينوفا، موسكو
الأدب
- Barnes P. J.، Chung K. F.، Page C. P. وسطاء الالتهاب في الربو: تحديث // PHARM. القس. 1998. المجلد. 50. رقم 4. 515-596.
- تقرير ورشة عمل NHLBI/WHO: الإستراتيجية العالمية لإدارة الربو والوقاية منه // منشورات المعاهد الوطنية للصحة. رقم 02-3659. فبراير 2002. ص 1-177 (الترجمة الروسية م: الغلاف الجوي، 2002).
- الطب المبني على البراهين // الصيدلة السريرية. 1999. 6. ص. 3-9.
- Barnes P. J.، Pedersen S.، Busse W. W. فعالية وسلامة الكورتيكوستيرويدات المستنشقة // Am. جيه ريسبي. الحرجة. رعاية ميد. 1998. 157. ق 51 - ق 53.
- Lipworth B. J. علاج الربو الحاد // لانسيت. 1997. 350 (ملحق. II). ص18-23.
- بارنز بي.جي.، وولكوك أ.جي. الربو الصعب // يورو. ريسبيرا. ج. 1998. 12: 1209-1218.
- Ayres J. G. تصنيف وإدارة الربو الهش // Br. جيه هوس. ميد. 1997. 57: 387-389.
- استشارة موسبي للأدوية. موسبي GenRx(r)، 2002، الطبعة الثانية عشرة. نسخة الإنترنت. الموقع الإلكتروني: www.mdconsult.com
- Barnes P. J.، Chung K. F.، Page C. P. وسطاء التهابات الربو: تحديث // PHARM. القس. 1998. المجلد. 50. لا. 4. 515-596.
- بارنز P. J. آثار منبهات b2 والمنشطات على مستقبلات الأدرينالية b2 // يورو. ريسبيرا. القس. 1998. 8: 55؛ 210-215.
- Kia Soong Tan، McFarlane L. C.، Lipworth B. J. الإدارة المصاحبة لجرعة منخفضة من بريدنيزولون تحمي من الحساسية المفرطة للمستقبلات الأدرينالية بيتا 2 في الجسم الحي الناجمة عن فورموتيرول العادي. صدر 1998; المجلد. 113: رقم 1؛ 34-41.
- Mak J. C. W.، Nishikawa M.، Barnes P. J. Glucocorticosteroids تزيد من نسخ مستقبلات b2 الأدرينالية في الرئة البشرية // Am. جي فيسيول. 1995. 268: L41-46.
- Ellul-Micallef R.، Borthwick R. C.، McHardy G. J. R. الدورة الزمنية للاستجابة للبريدنيزولون في الربو القصبي المزمن // عيادة العلوم السريرية والطب الجزيئي. الخيال العلمي. عصري. ميد. 1974. 47 105-117.
- إلول ميكاليف آر، بورثويك آر سي، ماكهاردي جي جي آر. تأثير بريدنيزولون عن طريق الفم على تبادل الغازات في الربو القصبي المزمن // بر. جيه كلين. فارماكول. 1980. 9: 479-482.
- Ellul-Micallef R.، Johansson S. A. دراسات الاستجابة للجرعة الحادة في الربو القصبي باستخدام كورتيكوستيرويد جديد، بوديزونيد // Br. جيه كلين. فارماكول. 1983. 15: 419-422.
- Rodrigo G، Rodrigo C. الكورتيكوستيرويدات في قسم الطوارئ علاج الربو الحاد لدى البالغين // الصدر. 1999. 116: 285-295.
- Webb J.، Clark T. J. H.، Chilvers C. الدورة الزمنية للاستجابة للبريدنيزولون في انسداد تدفق الهواء المزمن. الصدر. 1981. 36: 18-21.
- Lin R. Y.، Persola G. R.، Westfal R. E. إدارة الكورتيكوستيرويدات الوريدية المبكرة في الربو الحاد // المجلة الأمريكية لطب الطوارئ. المجلد 15. العدد 7. نوفمبر 1997. ص 621-625.
- تقرير إجماع الربو الكندي، 1999 // CMAJ. 1999; 161.
- المبادئ التوجيهية البريطانية لإدارة الربو: مراجعة عام 1995 وبيان الموقف. الصدر، 1997؛ 52 (الملحق الأول): 1-21.
2 بريدنيزولون بجرعة 5 ملغ يعادل في نشاطه الـ GCS 4 ملغ من ميثيل بريدنيزولون.
3 في الوقت نفسه، من الصعب التمييز بين الزيادة في FEV1 بسبب التأثير المضاد للالتهابات لـ GCS من الزيادة في FEV1 تحت تأثير موسعات القصبات الهوائية، والتي تم تلقيها من قبل جميع المرضى الذين يعانون من تفاقم شديد لـ BA.
4 تفاقم الربو يعني:
- طلب الرعاية الطبية الطارئة و/أو العلاج في المستشفى بسبب تفاقم الربو؛
- الحاجة إلى تناول الكورتيزون عن طريق الفم؛
- زيادة كبيرة (> ضعفين) في الحاجة إلى منبهات B2 المستنشقة مقارنة بالفترة الأولية لمدة يومين أو أكثر على التوالي؛
- انخفاض في مستوى ذروة تدفق الزفير أو حجم الزفير القسري خلال ثانية واحدة<50% от должного значения.
5 توصية من المتخصصين الغربيين، حيث عادة ما تكون مدة العلاج في المستشفى قصيرة.
6 من المهم بشكل خاص مراقبة مؤشرات التمثيل الغذائي للمعادن في أنسجة العظام لدى النساء في سن انقطاع الطمث، والأشخاص ذوي الوراثة غير المواتية، والمرضى الذين لديهم تاريخ من كسور الأطراف، وما إلى ذلك.