سؤال:مرحبًا!
جدتي تبلغ من العمر 86 عامًا، وتتمتع بصحة جيدة ومبهجة، ولكن قبل عام تم تشخيص إصابتها بمرض الشريان التاجي. تعاني من فتق إربي، وفي السابق، قال لها الجراحون الذين فحصوها: "اصبري، لا تفعلي شيئًا، أو تحملي مسؤوليتك" - بسبب عمرها وقلبها. لكن الفتق ينمو... أريد "رأي ثان" من الإنترنت: هل كل شيء على ما يرام، الجراحة مستحيلة؟ وفي حالة الفتق المختنق وهو حالة حرجة ماذا نفعل؟
شكرا لإجابتك مقدما.
إجابة:مساء الخير. مرض القلب التاجي (CHD) هو مرض شائع إلى حد ما، وفقا للإحصاءات، فإنه يؤثر على حوالي 14٪ من سكان الاتحاد الروسي، وفي الفئة العمرية أكثر من 70 عاما، يكون المجموع أكثر - حوالي 50٪. إحدى نتائج هذا الانتشار المرتفع لـ IHD هو الاستعداد المستمر للأطباء لعلاج أنواع مختلفة من المشاكل (المضاعفات) لهذا المرض. وهذا هو، IHD في حد ذاته ليس مشكلة كبيرة للأطباء، وهو أيضا موانع للجراحة والتخدير. يعد الشكل المحدد لهذا المرض مهمًا، لذلك سيتم منع الجراحة الاختيارية إذا كانت جدتك تعاني من الذبحة الصدرية من الدرجة الوظيفية العالية (FC 3-4).
من المؤكد أن كبار السن والشيخوخة لا يشكلان موانع للعلاج الجراحي؛ على سبيل المثال، في أوروبا، المرضى في هذا العمر هم القاعدة وليس الاستثناء. وبالتالي، على الأرجح، لا توجد عوائق موضوعية أمام إجراء العملية اللازمة (شريطة ألا تكون الجدة مصابة بأمراض أخرى نسيت الإبلاغ عنها).
ما يجب القيام به؟ إذا كان الأطباء في مستشفاك يشككون في النتيجة النهائية للعملية والتخدير، فلن أجري العملية في مثل هذا المكان، لأن شكوك الأطباء على الأرجح هي مؤشر على تدني مستواهم المهني وليس على شدة المرض. الحالة الصحية لجدتك. لذلك، حاول طلب المشورة من عيادة أعلى مستوى.
أما المخاطر فهي موجودة دائمًا، سواء عند الشباب الأصحاء تمامًا أو عند المرضى المسنين. فقط في الحالة الأولى تكون أصغر، وفي الثانية أكبر، لكنها لا تزال موجودة في كليهما. بناءً على الوصف الذي قدمته ("الصحة ليست سيئة، مرحة...")، يبدو أن صحة جدتك ليست في الواقع بهذا السوء، وبالتالي، لديها خطر إحصائي متوسط. أتمنى لك كل خير!
سؤال:عزيزي الطبيب، شكرًا جزيلاً لك على إجابتك المفصلة والسريعة! شكرًا لك على عدم تجاهل مشاكلنا ومساعدتنا بالنصائح القيمة! كتبت لك عن ضيق التنفس إذا كنت تتذكر (أستعد لإجراء عملية تجميل الأنف). كتبت أنني أعاني من الصداع المتكرر. كما اتضح فيما بعد، كان هذا انخفاضًا في ضغط الدم. كان دائمًا 90/60 ولا يبدو أنه يزعجني، لكن على ما يبدو، مع تقدم العمر، يتغير الضغط الطبيعي للجسم أيضًا... وعندما ينخفض الضغط، يبدأ ألم ثاقب رهيب في منطقة اليسار المعبد ويغطي الجزء السفلي، أشرب القهوة - تختفي على الفور. 100/70، أشعر أنني بحالة جيدة بالفعل. بعد أن تبين أن سبب الصداع هو انخفاض ضغط الدم - أشرب القهوة كل صباح في العمل وإلا بدأ من جديد... أرجوك يا دكتور أخبرني في هذه الحالة هل يمكنني إجراء عملية وإعطاء التخدير؟ مخيف جدا. علاوة على ذلك، فإنك تدخل إلى العملية الجراحية بمعدة فارغة، ولا أشعر بالصداع بدون القهوة. هل يمكن أن ينخفض ضغط الدم بشكل ملحوظ أثناء التخدير؟ هل يتم التحكم في كل شيء؟ أنا خائفة جدًا، أعتقد أنني سأموت :(
إجابة:مرحبا مجددا. إن انخفاض ضغط الدم بشكل معتاد ليس موانع للجراحة. يمكن لأي تخدير أن يسبب بالفعل انخفاضًا في الضغط، ومع ذلك، عندما يظهر مثل هذا الاتجاه، يقوم طبيب التخدير على الفور بإعطاء أدوية خاصة عن طريق الوريد، مما يؤدي على الفور إلى زيادة استقرار عمل نظام القلب والأوعية الدموية. لذلك لا داعي للقلق بشأن هذا أيضًا. من باب الفضول، نظرت إلى قاعدة بياناتي للمرضى الخارجيين (معظمهم من النساء الشابات)، واتضح أن 5.5٪ منهم لديهم ضغط دم انقباضي ("علوي") لا يزيد عن 90-95 ملم زئبق. فن. بشكل عام، انخفاض ضغط الدم ليس حالة نادرة. أتمنى لك كل خير.
سؤال:مساء الخير عزيزي الطبيب! يرجى الإفادة: هل من الممكن إجراء عملية استئصال المرارة لوالدتي، عمرها 63 عامًا، وفقًا لنتائج الموجات فوق الصوتية والرنين المغناطيسي، المرارة لا تعمل، مسدودة تمامًا بالحجارة، بدون فجوات، أمراض مصاحبة: مرض نقص تروية القلب ، متغير عدم انتظام ضربات القلب، NRS من النوع الثابت الانقباضي المعياري، الرجفان الأذيني، CHF 1 FC 2. قصور الصمام التاجي من الدرجة 1-2، IDC من الدرجة 1-2. يوجد أيضًا كيس على عظم الذنب أي. لا يمكنها الاستلقاء على ظهرها لفترة طويلة. ماذا علينا ان نفعل؟؟؟ إجراء عملية جراحية؟ هل سيتحمل قلبها التخدير وكيف ستشعر بعد العملية؟ هل سيؤثر التخدير على الحالة الصحية وخاصة الرجفان، كيف سيعمل؟
إجابة:مرحبًا. الأمراض المصاحبة التي وصفتها ليست موانع للتخدير والجراحة، والاستثناء الوحيد هو الرجفان الأذيني، أو بالأحرى شكله. من الآمن إجراء عملية مخططة بمعدل ضربات قلب أقل من 100 في الدقيقة، أي في حالة عدم انتظام ضربات القلب الطبيعي الانقباضي. يشير الشكل الانقباضي المعياري إلى أن النبض يتغير في اتجاه يتجاوز بشكل دوري حد 100 نبضة في الدقيقة. وهذا هو، قبل الذهاب إلى الجراحة، تحتاج إلى علاج عدم انتظام ضربات القلب بشكل جيد - لتحقيق معدل ضربات القلب الطبيعي (شكل الانقباض الطبيعي). يجب حل هذه المشكلة من قبل طبيبك المحلي أو طبيب القلب.
إن إجراء التخدير على خلفية أمراض القلب هو بالطبع خطر معين. وفقًا لمؤشر المخاطر القلبية، تنتمي والدتك إلى الدرجة الثانية، أي أن احتمالية الإصابة بمضاعفات تهدد الحياة تبلغ حوالي 2.5%. ما هي هذه المضاعفات المحتملة؟ قصور القلب الحاد، عدم انتظام ضربات القلب الشديد، احتشاء عضلة القلب. 2.5% - لا يبدو الاحتمال كبيرا، لكنه حقيقي تماما. ما الذي يجب فعله لتجنب هذا الخطر؟ بادئ ذي بدء، الاستعداد بشكل كاف للعملية (يجب أن ينتمي الدور الرئيسي هنا إلى طبيب القلب، أي أنك بحاجة إلى محاولة العثور على أخصائي جيد). وثانيًا، يجب أن يكون طبيب التخدير الذي سيقوم بالتخدير طبيبًا ذو خبرة ومحترفًا حقًا (سيبذل قصارى جهده لضمان بقاء القلب وتحمل العملية المخطط لها).
أما بالنسبة للكيس، فأنت بحاجة إلى استشارة الجراحين. لن يؤثر ذلك على التخدير بأي شكل من الأشكال، لكنه قد يؤثر على سير فترة ما بعد الجراحة. من المهم معرفة ما إذا كانت الأم ستتمكن من البقاء على جانبها بعد العملية: هل هذا ممكن بعد العملية المخطط لها؟ هل سيسبب الألم؟ أنه إذا كانت هناك حاجة للانتقال إلى وحدة العناية المركزة، حيث يكون جميع المرضى مستلقين على ظهورهم، فيجب طرح كل هذه الأسئلة على الجراح. إذا لم يكن هناك شيء ممكن، فيجب التفكير في إجراء عملية جراحية لإزالة الكيس.
أتمنى لك كل خير!
سؤال:هل يؤثر التخدير على الفاعلية؟
إجابة:طاب مساؤك. لا، لا يؤثر التخدير على الفعالية بأي شكل من الأشكال، فقد خصصت عشرات الدراسات لهذا الموضوع في الغرب، ولم تكشف أي منها عن أي جوانب سلبية للتخدير العام على الفعالية. أما بالنسبة لتقنيات التخدير الناحي (على وجه الخصوص)، فنعم، هناك رأي مفاده أنه بعد إجرائه قد يواجه الرجال بعض المشاكل في المجال الجنسي.
أتمنى لك كل خير!
سؤال:مرحبًا! أود الحصول على إجابة لسؤالي. والدتي تجري عملية جراحية لإزالة تضخم الغدة الدرقية العقدي (4 سم)، هل يمكن إجراء العملية تحت التخدير الموضعي؟ لأن قبل شهر عانت من وفاة سريرية بسبب تصوير الأوعية التاجية، وكانت تعاني من توقف الانقباض المستمر عند إعطاء التباين. في فترة ما بعد الإنعاش تم الكشف عن وجود 5 كسور: 4 كسور في الأضلاع، 1 كسر في القص، التهاب رئوي، يرتشح من تحت الترقوة، التهاب كيسي من كدمة في مفصل الكتف، لإجراءات الإنعاش. نفسياً، تخشى الخضوع للتخدير العام. من فضلك قل لي متى يمكنني، وفقًا للمؤشرات، إجراء العملية التالية، وما هو التخدير المشار إليه؟
إجابة:مساء الخير. عادة، يتم إجراء عملية جراحية لتضخم الغدة الدرقية العقدي تحت التخدير العام، على الرغم من أن بعض الجراحين يستخدمون أيضًا التخدير الموضعي. في الأساس، يعتمد اختيار طريقة التخدير على ثلاثة أشياء: المعايير المقبولة في المستشفى (بمعنى آخر، التقاليد)، وخبرة الجراح (لا يستطيع كل جراح إجراء تخدير موضعي عالي الجودة)، وتشريح تضخم الغدة الدرقية. (الحجم، العلاقة مع الأنسجة والأعضاء المجاورة). لذلك، وحده الجراح الذي سيقوم بإجراء العملية لوالدتك يمكنه إخبارك ما إذا كان من الممكن إجراء العملية تحت التخدير الموضعي.
أما بالنسبة للتخدير المحتمل. إن توقف الانقباض الناتج عن إعطاء التباين ليس حالة نادرة، وهو أحد المضاعفات المعروفة والمتوقعة دائمًا لتصوير الأوعية التاجية، أي أنه من مضاعفات تصوير الأوعية التاجية، وليس تخديرًا. لذلك، فإن توقف الانقباض الذي حدث، على النقيض من ذلك، لا يعادل بأي حال من الأحوال الصعوبات المحتملة مع التخدير القادم. كسور الأضلاع والقص والالتهاب الرئوي ليست أيضًا موانع للتخدير، والشيء الوحيد هو أن التخدير الروتيني لن يكون ممكنًا إلا بعد شفاء الكسور وليس قبل شهر واحد من الشفاء التام من الالتهاب الرئوي. "التسلل" بعد تركيب قسطرة تحت الترقوة والتهاب كيسي في مفصل الكتف ليس موانع للتخدير.
ما هي العوائق التي قد تعترض التخدير؟ أولاً، هذه هي الحالة التي تم إجراء تصوير الأوعية التاجية لها، وبالمعنى الدقيق للكلمة، نتائج هذه الدراسة. لم تقل شيئًا عن هذا، لكن هذه المعلومات مهمة جدًا. وبالتالي، فإن نوبة قلبية حديثة (أقل من 6 أشهر)، والذبحة الصدرية غير المستقرة، والذبحة الصدرية المستقرة من الدرجة الوظيفية 3-4 ستكون موانع للجراحة الاختيارية، وبالتالي للتخدير. ثانيًا، من المهم معرفة ما إذا تم إجراء دعامة للشرايين التاجية أم لا (إذا تم تركيب دعامة، سيكون من الممكن إجراء عملية مخطط لها في موعد لا يتجاوز 3-12 شهرًا، اعتمادًا على نوع الدعامة).
ما هو التخدير الذي سيتم الإشارة إليه؟ يتم تخصيص العشرات من كتب التخدير المدرسية لخصائص التخدير للمرضى الذين يعانون من أمراض القلب التاجية، لذلك من غير الممكن ببساطة تقديم جوهرها بشكل متعدد في قسم "الأسئلة والأجوبة". ومع ذلك، لا يزال من الممكن الإجابة على سؤالك: سيتم عرض التخدير على والدتك بشكل احترافي (تم وصف هذا بالتفصيل في المقالة "ما هذا؟").
أتمنى مخلصًا صحة والدتك والتخدير والجراحة الآمنة!
تعتبر أي طريقة للعلاج الجراحي لمرض الشريان التاجي فعالة للغاية.
تقل شدة ضيق التنفس أو تقل الذبحة الصدرية أو تختفي تمامًا. كل طريقة من طرق العلاج الجراحي لها مؤشراتها وموانعها الخاصة.
لعلاج مرض الشريان التاجي، يتم استخدام تطعيم مجازة الشريان التاجي ورأب الأوعية التاجية.
- جميع المعلومات الموجودة على الموقع هي لأغراض إعلامية فقط وليست دليلاً للعمل!
- يمكن أن يوفر لك تشخيصًا دقيقًا طبيب فقط!
- نطلب منك عدم العلاج الذاتي، ولكن تحديد موعد مع أخصائي!
- الصحة لك ولأحبائك!
أمراض القلب التاجية هي السبب الرئيسي للوفاة المبكرة لدى الأشخاص في منتصف العمر.
في عام 1960، تم إجراء أول عملية جراحية لتغيير شرايين القلب التاجية في تاريخ الطب في الولايات المتحدة على يد الجراح روبرت هانز جويتز.
في روسيا، تم إجراء أول عملية جراحية لتغيير شرايين القلب في عام 1964 على يد الجراح البروفيسور في آي كوليسوف.
تهدف العملية إلى:
- تقليل أو القضاء على الأعراض السريرية لدى المريض.
- استعادة الدورة الدموية في عضلة القلب.
- تحسين نوعية الحياة.
الهدف من العملية هو تكوين تدفق دم طبيعي جديد في المكان الذي تتأثر فيه الشرايين التاجية. تُستخدم التحويلات لإنشاء شرايين جديدة. وهذا يساعد على منع حدوث تغييرات لا رجعة فيها في عضلة القلب ويحسن انقباضها.
التحويلة هي قطعة من الشريان أو الوريد السليم يتم أخذها من جزء آخر من جسم المريض. يمكن أن تكون التحويلة الشريان الكعبري أو أوعية الصدر. ونادرا ما تستخدم الأطراف الاصطناعية.
ستجد قائمة بالأدوية لعلاج أمراض القلب التاجية.
المضاعفات
- الإغلاق المفاجئ للأوعية الدموية المتوسعة أثناء الجراحة أو بعد عدة ساعات منها؛
- نزيف شرياني من الشريان الفخذي.
- سكتة قلبية مفاجئة؛
- نوبة قلبية حادة.
- المضاعفات المعدية بعد العملية الجراحية.
- تلف الأوعية الدموية بسبب القسطرة أثناء الجراحة.
- تطور الفشل الكلوي الحاد.
نادرا ما تحدث المضاعفات المذكورة أعلاه. ويرجع ذلك إلى حقيقة أن المريض مستعد تمامًا قبل العلاج الجراحي. من المهم أيضًا وجود طاقم طبي مؤهل تأهيلاً عاليًا ومعدات جراحية حديثة.
ما يلي عرضة للمضاعفات المحتملة:
- الأشخاص الذين تبلغ أعمارهم 65 عامًا فما فوق؛
- نحيف؛
- المرضى الذين يعانون من الذبحة الصدرية غير المستقرة وأولئك الذين أصيبوا باحتشاء عضلة القلب.
اختيار طريقة العلاج الجراحي لمرض نقص تروية القلب
لقد وجدت طرق العلاج الجراحي لأمراض القلب التاجية مكانها في جراحة القلب.
تعمل عملية تطعيم مجازة الشريان التاجي على استعادة تدفق الدم الطبيعي إلى عضلة القلب. يبدأ القلب بتلقي الأكسجين اللازم. يتم تقليل خطر احتشاء عضلة القلب، ويكون لدى المريض فرصة لإطالة العمر.
توفر جراحة رأب الأوعية أيضًا نفس التأثيرات العلاجية. ولكن على عكس الجراحة الالتفافية، فإن لها طريقة أكثر لطفًا. لا يتم إجراء شقوق كبيرة في الجلد ولا يتم فصل عظم القص. كل ما عليك فعله هو ثقب الشريان الفخذي.
لكن طريقة رأب الأوعية الدموية الأقل تدخلاً لا تضمن الشفاء التام للمريض. لها مضاعفات ومخاطر كثيرة.
وفقا لدراسات أجراها أطباء القلب الأمريكيون، فإن معدل الوفيات بعد تطعيم مجازة الشريان التاجي أقل مقارنة برأب الأوعية الدموية.
العملية الجراحية لأمراض القلب التاجية، عندما يتم الحفاظ على سالكية الشرايين التاجية البعيدة، هي عملية تطعيم مجازة الشريان التاجي. يتم تنفيذ العملية تحت الدورة الدموية الاصطناعية. يتم الوصول الجراحي إلى القلب عن طريق بضع القص الطولي المتوسط. بالتزامن مع بضع القص، يتم عزل الطعوم الوريدية وتحضيرها من الوريد الصافن الكبير الموجود في الساق أو الفخذ. في بعض الأحيان يتم استخدام قطعة من الشريان الثديي الداخلي. يعتمد طول الطعوم الوريدية على عدد الطعوم التي يجب استخدامها. يتم إجراء نضح منخفض الحرارة (28-30 درجة مئوية) مع توسيع الدم (الهيماتوكريت 25-28٪).كانت هناك زيادة في متوسط العمر المتوقع لدى المرضى الذين يعانون من الذبحة الصدرية غير المستقرة.
إن استخدام شلل القلب الدوائي البارد وتصريف البطين الأيسر يجعل من الممكن توفير الظروف المثالية عند تطبيق المفاغرة البعيدة للوريد الذاتي على الشرايين التاجية. استنادا إلى بيانات الفحص الأولي بالأشعة السينية (بيانات تصوير الأوعية التاجية)، يتم عزل الشريان التاجي المقابل من السرير النخابي، ويتم ربط مواقع الانسداد البعيدة وتقطيعها.
إذا كانت الشرايين التاجية الكبيرة مسدودة تمامًا، فيمكن إجراء العملية دون توصيل جهاز القلب والرئة. قبل مفاغرة الشريان التاجي مع الوريد الذاتي، يتم عكس الأخير بحيث لا تتداخل الصمامات مع تدفق الدم، ويتم قطع نهاية الوريد بزاوية 45 درجة. يتم فتح الشريان التاجي بشكل طولي بعيدًا عن موقع التضييق. أولاً، يتم إجراء مفاغرة نهاية إلى نهاية بين المجازة والجزء البعيد من الشريان التاجي المقطوع. من الأسهل إجراء هذا المفاغرة باستخدام بوجي خاص، والذي يتم تمريره من خلال تحويلة إلى الشريان التاجي.
ثم يتم الضغط على الشريان الأبهر الصاعد بشكل جانبي، ويتم قطع ثقب بيضاوي في جداره، ويتم إجراء مفاغرة من طرف إلى جانب بين التحويلة والشريان الأبهر. يتم وضع التحويلة بزاوية قائمة على المحور الطولي للشريان الأبهر. يتم إجراء المفاغرة باستخدام خياطة متشابكة مستمرة أو يتم استخدام طرق أخرى لتشكيل مفاغرة. بعد تطبيق جميع المفاغرات البعيدة للتحويلات مع الشرايين التاجية المصابة، قم بإزالة المشبك العرضي من الأبهر الصاعد، واستعادة نشاط القلب، والضغط على الأبهر الصاعد الجداري، وإجراء مفاغرات قريبة. يمكن تجاوز شرايين أو ثلاثة شرايين في نفس الوقت.
المجازة الثديية التاجية. السمة الرئيسية لتقنية هذه العملية هي أنه بعد بضع القص، يتم نقل الشريان الثديي الداخلي من فمه إلى الشريان تحت الترقوة الأيسر إلى الحجاب الحاجز. يتم استخدام ضام خاص لرفع حافة القص، وعزل الشريان الثديي الداخلي مع الوريد المصاحب والأنسجة الدهنية المحيطة، وربط وعبور الفروع الجانبية. يتم ربط النهاية البعيدة للشريان فوق الحجاب الحاجز وتقسيمها. ثم يتم إعداد الطرف المركزي للمفاغرة. يتم فتح الشريان التاجي بشق خطي يصل طوله إلى 5 مم ويتم إجراء مفاغرة. في حالة الانسداد الكامل للشريان التاجي، يمكن إجراء المفاغرة من طرف إلى طرف بعد عبور الشريان أسفل موقع الانسداد. يتم استخدام الشريان الثديي الداخلي الأيسر لإعادة تكوين الأوعية الدموية لأحد فروع نظام الشريان التاجي الأيسر، واليمين - للشريان التاجي الأمامي أو الشريان التاجي الأيمن.
رأب الأوعية الدموية في الشرايين التاجية. هذه طريقة للتوسيع الميكانيكي للشريان التاجي في منطقة التضيق باستخدام قسطرة بالونية خاصة. يتم تمرير القسطرة فوق سلك توجيه ويتم وضع البالون في منطقة الجزء الضيق من الشريان. يتم استخدام تقنية Seldinger لتمرير القسطرة عبر الشريان الفخذي. يتم نفخ البالون تحت ضغط 4-6 ضغط جوي، مما يؤدي إلى توسيع منطقة التضيق تدريجيًا. يتم تنفيذ الإجراء بأكمله في ظل ظروف الهيبارين للمريض، وذلك باستخدام الأدوية المضادة للذبحة الصدرية ومضادات الكالسيوم. يمكن إجراء التوسيع في حالة وجود تضيق في الشريان التاجي بطول (0.5-1.5 سم). ومع ذلك، أثناء التوسع، قد يحدث نقص تروية عضلة القلب، والاحتشاء، واضطرابات الإيقاع، وحتى الرجفان. لذلك، يتم إجراء التوسيع فقط في غرفة العمليات عندما يكون فريق جراحة القلب جاهزًا لإجراء إعادة تكوين الأوعية الدموية الجراحية الطارئة لعضلة القلب في حالة تجلط الشريان التاجي والانفصال الباطني واحتشاء عضلة القلب الحاد.
طرق الأوعية الدموية لعلاج عدم انتظام ضربات القلب، وأمراض الشريان التاجي (رأب الأوعية الدموية بالبالون، والدعامات)، وعيوب القلب (إغلاق VSD، ASD، PDA)، الجراحية (تطعيم مجازة الشريان التاجي، تطعيم مجازة الشريان التاجي المصغر، تصحيح عيوب القلب الخلقية، الشرايين) يتم إجراء الأطراف الاصطناعية والشريان الأورطي في المركز العلمي لجراحة القلب والأوعية الدموية الذي يحمل اسم A. N. باكوليف (موسكو).
التقنية الجراحية لشرايين الوريد التاجي عن طريق الجلد. هذه طريقة فريدة لاستعادة تدفق الدم إلى القلب، والتي يمكن أن تحل محل جراحة مجازة الشريان التاجي وتنقذ حياة العديد من الأشخاص المصابين بأمراض القلب. يتدفق الدم عادةً إلى عضلة القلب عبر الشرايين التاجية، التي تنشأ من الشريان الأبهر. وبجوار كل شريان يوجد وريد تاجي، يتدفق من خلاله الدم بعيدًا عن عضلة القلب. في مرض الشريان التاجي، تتشكل لوحة في الشريان التاجي، مما يمنع تدفق الدم إلى القلب. اللويحات لا تتشكل في الأوردة. جوهر هذه العملية هو أنه باستخدام قسطرة خاصة، يتم إنشاء قناة بين الشريان الضيق والوريد التاجي الطبيعي.
تقنية التدخل الجراحي.تتم العملية بدون تخدير وفتح الصدر وتستمر حوالي ساعتين، لإجراء هذا الإجراء يتم قسطرة الشريان الفخذي أو تعريضه تحت التخدير الموضعي. بعد ذلك، يتم إدخال قسطرة مزودة بجهاز استشعار بالموجات فوق الصوتية وإبرة خاصة من خلال الشريان الفخذي إلى الشريان التاجي، وبعد ذلك يتم ثقب جدار الشريان والوريد المجاور.
يتم بعد ذلك توسيع هذا الثقب باستخدام بالون وإدخال أنبوب، مما يؤدي إلى إنشاء قناة بين الشريان التاجي والوريد. الوريد الموجود فوق القناة مسدود. لا يؤثر فقدان أحد الأوردة بشكل خطير على الدورة الدموية في القلب. ونتيجة للعملية، يبدأ الدم بتجاوز الجزء الضيق من الشريان ويدخل إلى المناطق المصابة من عضلة القلب عبر الوريد. وتبين أن اتجاه تدفق الدم في الوريد ينعكس ويبدأ الوريد في أداء وظيفة الشريان.
بعد هذا الإجراء، يكون المريض تحت إشراف الأطباء لمدة يوم واحد، وبعد ذلك يمكن أن يخرج من المستشفى.
ستساعد هذه الطريقة عشرات الآلاف من المرضى الذين، بسبب التغيرات الواضحة في الأوعية التاجية، من المستحيل الخضوع لعملية رأب الأوعية الدموية (توسيع جزء ضيق من الشريان ببالون خاص) وجراحة مجازة الشريان التاجي.
يعني III-IV FC أن العلاج الدوائي ليس فعالاً بدرجة كافية. يتم توضيح مؤشرات وطبيعة العلاج الجراحي بناءً على نتائج تصوير الأوعية التاجية، اعتمادًا على درجة وانتشار وخصائص آفة الشرايين التاجية.
هناك طريقتان رئيسيتان للعلاج الجراحي لمرض الشريان التاجي: رأب الأوعية التاجية بالبالون (CAB) وتطعيم مجازة الشريان التاجي (CABG).
المؤشرات المطلقة لـ CABG هي وجود تضيق في الشريان التاجي الرئيسي الأيسر أو مرض الأوعية الدموية الثلاثة، خاصة إذا تم تقليل الكسر القذفي. بالإضافة إلى هذين الاستطبابين، يعتبر تحويل مسار الشريان التاجي مناسبًا للمرضى الذين يعانون من مرض السفينتين إذا كان هناك تضيق قريب للفرع النازل الأمامي الأيسر. يزيد CABG في المرضى الذين يعانون من تضيق الشريان التاجي الأيسر الرئيسي من متوسط العمر المتوقع للمرضى مقارنةً بالعلاج الدوائي (البقاء على قيد الحياة لمدة 5 سنوات بعد CABG هو 90٪، مع العلاج الدوائي - 60٪). يعتبر CABG أقل فعالية إلى حد ما في مرض الأوعية الدموية الثلاثة مع خلل في البطين الأيسر.
CAP هي طريقة لما يسمى أمراض القلب الغازية (أو التداخلية). لم يتم بعد دراسة النتائج طويلة المدى لعملية CAP بشكل كافٍ. على أي حال، لوحظ تأثير أعراض - اختفاء الذبحة الصدرية - في معظم المرضى.
رأب الأوعية التاجية
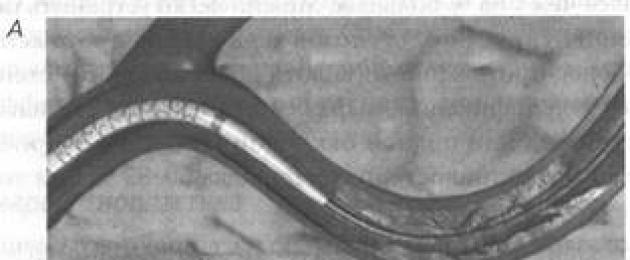
جوهر إجراء CAP هو سحق لوحة تصلب الشرايين باستخدام قسطرة مع بالون قابل للنفخ (الشكل 65).
أرز. 65. رأب الأوعية التاجية بالبالون:
أ - تضيق الشريان التاجي بشكل خطير. ب - إدخال مسبار مع بالون منتفخ في الشريان التاجي. ب - نفخ البالون وسحق اللويحة. د - استعادة شبه كاملة لتدفق الدم في الشريان المصاب
بالإضافة إلى CAP، يتم استخدام طرق أخرى مختلفة لتدمير لوحة تصلب الشرايين باستخدام الليزر أو الموجات فوق الصوتية، واستئصال الشرايين المباشر والتناوب.
آفة الشريان التاجي "المثالية" لـ CAP هي تضيق قصير (أقل من 1 سم)، قريب، متحد المركز، مستقيم وسلس، غير متكلس. مع هذا الخيار (النوع أ - التضيق المنفصل)، تكون عملية CAP فعالة في أكثر من 85% من المرضى. يمكن تصحيح العديد من التضيقات الصغيرة متحدة المركز بسهولة. مع التضيق الأكثر اتساعًا (حتى المنتشر)، أو التكلس، أو الانحناءات الواضحة، أو التضيق اللامركزي أو الانسداد الكامل (النوعان B وC)، يكون خطر الإصابة بالـ CAP أعلى، وتكون الفعالية أقل: حوالي 60-85٪ مع النوع B وأقل أكثر من 60% مع النوع C.
تتوسع مؤشرات عملية النداء الموحد بشكل مستمر مع التحسينات في تقنيات التنفيذ. في الوقت الحاضر، يتم إجراء عملية زراعة القلب أيضًا في حالات مرض الأوعية الدموية الثلاثة، والتضيقات المتعددة في شريان تاجي واحد مع تضيق في الطعوم الالتفافية للشريان التاجي، وحتى في حالات تلف جذع الشريان التاجي الأيسر. المضاعفات الرئيسية هي الانفصال الداخلي مع تجلط الدم والانسداد. يعتبر خطر الإصابة بالـ CAP صغيرًا نسبيًا، حيث يبلغ معدل الوفيات أقل من 1٪. الحاجة إلى عملية تحويل مسار الشريان التاجي الطارئة أقل من 3٪، واحتمال احتشاء عضلة القلب أثناء عملية تحويل مسار الشريان التاجي أقل من 5٪. معايير نجاح عملية CAP هي زيادة قطر المنطقة المتضيقة بنسبة 20% على الأقل مع استعادة أكثر من 50% من تجويف الشريان التاجي والقضاء على الذبحة الصدرية. لوحظ نجاح عملية CAP في 90% من المرضى.
المشكلة الرئيسية في CAP هي تكرار حدوث عودة التضيق. لوحظت إعادة الإطباق المبكر خلال الأسابيع أو الأشهر الأولى في 20-30% من المرضى، ومن 30 إلى 45% في أول 6-9 أشهر، وما يصل إلى 70% بعد عام. تكون عملية CAP المتكررة فعالة دائمًا تقريبًا. ولكن بعد تكرار عملية زراعة القلب، يزداد خطر عودة التضيق بشكل أكبر ("يصبح المريض في كثير من الأحيان عميلاً منتظمًا لجراح القلب"). للوقاية من عودة التضيق، يوصف الاستخدام المستمر للأسبرين (غالبًا مع عقار كلوبيدوجريل). بالإضافة إلى ذلك، يتم إدخال الدعامات في الشرايين التاجية - الأطراف الاصطناعية المعدنية أو البلاستيكية داخل الأوعية الدموية (الشكل 66، 67).
مع استخدام الدعامات، لوحظ انخفاض في حدوث إعادة الانطباق وعودة تضيق الشرايين التاجية بنسبة 20-30٪. إذا لم يحدث عودة للتضيق بعد عملية CAP خلال عام، فإن التشخيص خلال السنوات الثلاث إلى الأربع القادمة يكون جيدًا جدًا.

أرز. 66. إجراء رأب الأوعية التاجية مع الدعامات:
أ - إمساك بالون مع دعامة إلى مكان التضيق؛ ب - رأب الأوعية التاجية مع تركيب الدعامة. ب- بعد إزالة المسبار تبقى الدعامة في الشريان التاجي
لإنشاء تحويلات بين الشريان الأبهر وأجزاء من الشرايين التاجية البعيدة عن التضيق، غالبًا ما يتم استخدام الطعوم الذاتية من الأوردة الصافنة في الساق (الشكل 68).

أرز. 67. رأب الأوعية التاجية مع تركيب الدعامة:
أ - تصوير الأوعية التاجية الأولي. ب - رسم تخطيطي لموضع الدعامة في الشريان التاجي بعد إزالة التضيق؛ ب- تصوير الأوعية التاجية بعد الدعامة

أرز. 68. تطعيم مجازة الشريان التاجي
تم وضع تحويلة تحت الجلد بين الشريان الأورطي والشريان النازل الأمامي.
عروق العجل
إذا أمكن، يتم استخدام الشريان الثديي الداخلي لإجراء جراحة الالتفافية ("MCB" - مجازة الشريان التاجي الثديية). يتم توصيل الشريان الثديي الداخلي بالشريان التاجي - وتتمثل ميزة هذه الطريقة في الحفاظ على سالكية التحويلات لفترة أطول - في حوالي 95٪ من المرضى لمدة 10 سنوات. وعند استخدام الأوردة الصافنة، بعد 10 سنوات، تبقى نفاذية التحويلات في حوالي 50٪ من المرضى (في حين لوحظ انسداد التحويلات في الأسابيع القليلة الأولى في 10٪، في غضون عام - في 15-20٪، في غضون 5 -7 سنوات - في 25 - 30% من المرضى).
كلما كانت الذبحة الصدرية أكثر شدة، كلما كان العلاج الدوائي أقل فعالية، لأن شدة الذبحة الصدرية تعكس درجة الانخفاض في احتياطي الشريان التاجي. CABG يزيل هذا السبب (إعادة التوعي). لذلك، ليس من غير المتوقع أن يتم ملاحظة أقصى تأثير لـ CABG في المرضى الذين يعانون من مرض الشريان التاجي الأكثر خطورة وضعف وظيفة البطين الأيسر. كلما كان الخلل الوظيفي في البطين الأيسر أقوى، زاد خطر حدوث مضاعفات أثناء الجراحة وفي فترة ما بعد الجراحة. ولكن كلما زادت الفائدة من التدخل الجراحي.
من وجهة نظر السلامة، سيكون من "المثالي" إجراء عملية تحويل مسار الشريان التاجي في المرضى الذين يعانون من وظيفة البطين الأيسر الطبيعية أو الضعيفة قليلاً، ولكن الاستفادة من العملية ستكون أيضًا غير ذات أهمية. يتم إجراء عملية تحويل مسار الشريان التاجي عادة في المرضى الذين يعانون من انخفاض في EF أقل من 50٪، مع أقصى قدر من التأثير لوحظ في المرضى الذين يعانون من خلل وظيفي أكثر خطورة في البطين الأيسر - مع انخفاض في EF أقل من 40٪. في حالة تلف عضلة القلب الشديد للغاية (EF أقل من 15-20٪)، لا توجد عادةً عضلة قلب قابلة للحياة تقريبًا، لذا فإن الجراحة في هذه الحالات تكون عديمة الفائدة (مثل هؤلاء المرضى، كقاعدة عامة، لا يعانون من الذبحة الصدرية، ولا توجد مناطق من نقص التروية القابل للعكس باستثناء احتمال وجود مناطق عضلة القلب "النائمة".
موانع استخدام تحويل مسار الشريان التاجي هي عدم وجود شرايين واضحة ذات تجويف يبلغ 1 ملم أو أكثر بعيدًا عن التضيق أو عدم وجود عضلة قلب قابلة للحياة في منطقة إمداد الدم للشريان المصاب. كل من هذه الشروط نادرة جدا.
يتراوح معدل الوفيات في المستشفى من 1 إلى 4٪ (مع EF طبيعي - أقل من 1٪)، وقد لوحظ حدوث احتشاء عضلة القلب أثناء عملية تحويل مسار الشريان التاجي في 2.5-5٪ من الحالات.
من المهم جدًا الإقلاع عن التدخين! ويفضل قبل الجراحة. بعد الجراحة، يتم وصف الأسبرين أو الأسبرين مع ديبيريدامول لجميع المرضى. السيطرة على عوامل الخطر لمرض الشريان التاجي يساهم في الحفاظ على سالكية التحويلة على المدى الطويل.
في السنوات الأخيرة، انتشر مصطلح "متلازمة الشريان التاجي الحادة (ACS)" على نطاق واسع. تشمل ACS المتغيرات الحادة لمرض الشريان التاجي: الذبحة الصدرية غير المستقرة (UA) واحتشاء عضلة القلب (MI). نظرًا لأنه لا يمكن التمييز بين NS وMI سريريًا، فإنه عند قبول المريض، وبعد تسجيل مخطط كهربية القلب، يتم تحديد أحد التشخيصين: "متلازمة الشريان التاجي الحادة مع ارتفاع القطاع" شارع»
أو "متلازمة الشريان التاجي الحادة دون ارتفاع الجزء شارع».
التشخيص النهائي لنوع معين من ACS يكون دائمًا بأثر رجعي. في الحالة الأولى، من المحتمل جدًا أن يكون تطور MI بموجة س,
في الحالة الثانية، تكون الذبحة الصدرية غير المستقرة أو تطور احتشاء عضلة القلب غير الموجي أكثر احتمالاً س.
يعد تقسيم ACS إلى خيارين ضروريًا في المقام الأول للبدء المبكر في تدابير العلاج: بالنسبة لـ ACS مع ارتفاع قطاع ST، تتم الإشارة إلى إدارة التخثرات، وبالنسبة لـ ACS دون ارتفاع قطاع ST، لا تتم الإشارة إلى التخثرات. تجدر الإشارة إلى أنه أثناء فحص المرضى، قد يتم تحديد تشخيص "غير إقفاري"، على سبيل المثال، PE، التهاب عضلة القلب، تشريح الأبهر، خلل التوتر العضلي العصبي، أو حتى أمراض خارج القلب، على سبيل المثال، الأمراض الحادة في تجويف البطن.
متلازمات الشريان التاجي الحادةتبدأ بالتهاب وتمزق اللويحة "الضعيفة". أثناء الالتهاب، يتم ملاحظة تنشيط الخلايا البلعمية والوحيدات والخلايا اللمفاوية التائية وإنتاج السيتوكينات الالتهابية وإفراز الإنزيمات المحللة للبروتين. انعكاس هذه العملية هو زيادة في مستوى علامات المرحلة الحادة من الالتهاب (متفاعلات المرحلة الحادة) في ACS، على سبيل المثال، البروتين التفاعلي C، الأميلويد A، الإنترلوكين -6. ونتيجة لذلك، يحدث تلف في كبسولة البلاك، يليه تمزق. يمكن تمثيل التسبب في ACS بالتسلسل التالي من التغييرات:
♦ التهاب اللويحة "الضعيفة"؛
♦ تمزق البلاك.
♦ تنشيط الصفائح الدموية.
♦ انقباض الأوعية الدموية.
♦ تجلط الدم.
تفاعل هذه العوامل، المتزايد تدريجيا، يمكن أن يؤدي إلى تطور احتشاء عضلة القلب أو الوفاة.
في ACS دون ارتفاع الجزء ST، يتم تشكيل خثرة "بيضاء" غير انسدادية، تتكون في الغالب من الصفائح الدموية. يمكن أن تكون الخثرة "البيضاء" مصدرًا للانسدادات الدقيقة في أوعية عضلة القلب الأصغر حجمًا مع تكوين بؤر نخر صغيرة ("الاحتشاءات الدقيقة"). في ACS مع ارتفاع الجزء ST، تشكل الخثرة "البيضاء" خثرة "حمراء" انسدادية، والتي تتكون في الغالب من الفيبرين.
نتيجة للانسداد الخثاري للشريان التاجي، يتطور احتشاء عضلة القلب عبر الجدار.
الطريقة الوحيدة لتشخيص نوع أو آخر من ACS هي تسجيل مخطط كهربية القلب (ECG). عندما يتم اكتشاف ارتفاع شريحة ST، في 90٪ من الحالات، يتطور احتشاء عضلة القلب مع موجة Q. في المرضى الذين لا يعانون من ارتفاع مستمر في شريحة ST، أو انخفاض شريحة ST، أو موجات T السلبية، أو التطبيع الكاذب لموجات T المقلوبة، أو لا تتم ملاحظة تغييرات في تخطيط القلب (في بالإضافة إلى ذلك، في حوالي 10% من المرضى الذين يعانون من متلازمة الشريان التاجي الحادة دون ارتفاع مستمر في قطاع ST، يتم ملاحظة نوبات ارتفاع عابر في قطاع ST). يبلغ احتمال حدوث MI مع موجة Q أو الوفاة خلال 30 يومًا في المرضى الذين يعانون من اكتئاب قطاع ST حوالي 12٪، عند تسجيل موجات T السلبية - حوالي 5٪، في غياب تغييرات تخطيط القلب - من 1 إلى 5٪. يتم تشخيص MI مع موجة Q عن طريق تخطيط القلب (ظهور موجة Q). للكشف عن احتشاء عضلة القلب بدون موجة Q، من الضروري تحديد علامات نخر عضلة القلب في الدم. طريقة الاختيار هي تحديد مستوى التروبونين القلبي T أو I. في المقام الثاني، يتم تحديد كتلة أو نشاط جزء MB من فوسفوكيناز الكرياتين (MB CPK). تعتبر علامة MI بمثابة مستوى تروبونين T أكثر من
0.1 ميكروغرام/لتر (التروبونين I - أكثر من 0.4 ميكروغرام/لتر) أو زيادة في CK MB بمقدار مرتين أو أكثر. في حوالي 30٪ من المرضى الذين يعانون من زيادة مستويات التروبونين في الدم (المرضى "الإيجابيون للتروبونين")، يكون CPK MB ضمن الحدود الطبيعية. لذلك، عند استخدام تحديد التروبونين، سيتم تشخيص MI لدى عدد أكبر من المرضى مقارنةً باستخدام MB CPK (يمكن أيضًا ملاحظة زيادة في التروبونين مع تلف عضلة القلب غير الإقفاري، على سبيل المثال، مع PE، التهاب عضلة القلب ، HF والفشل الكلوي المزمن).
بالنسبة لأمراض القلب التاجية، فإن طرق العلاج المحافظة ليست فعالة بما فيه الكفاية، لذلك غالبا ما تكون الجراحة ضرورية. يتم إجراء الجراحة وفقا لمؤشرات معينة. يتم اختيار خيار العلاج الجراحي المناسب بشكل فردي، مع الأخذ في الاعتبار عددًا من المعايير والمسار المحدد للمرض وحالة جسم المريض.
مؤشرات للعلاج الجراحي
يتم إجراء جراحة أمراض القلب الإقفارية بهدف إعادة تكوين عضلة القلب. وهذا يعني أنه من خلال العملية، يتم استعادة إمداد الدم الوعائي إلى عضلة القلب وتدفق الدم عبر شرايين القلب، بما في ذلك فروعها، عندما يضيق تجويف الأوعية بنسبة تزيد عن 50٪.
الهدف الرئيسي من الجراحة هو القضاء على التغيرات تصلب الشرايين التي تؤدي إلى قصور الشريان التاجي. هذا المرض هو سبب شائع للوفاة (10٪ من إجمالي السكان).
إذا كان التدخل الجراحي ضروريا، يتم أخذ درجة الأضرار التي لحقت الشرايين التاجية، ووجود الأمراض المصاحبة، والقدرات الفنية للمؤسسة الطبية في الاعتبار.
الجراحة ضرورية في حالة وجود العوامل التالية:
- أمراض الشريان السباتي.
- انخفاض وظيفة مقلص لعضلة القلب.
- قصور القلب الحاد.
- تصلب الشرايين في الشرايين التاجية.
- آفات متعددة في الشرايين التاجية.
كل هذه الأمراض يمكن أن تصاحب أمراض القلب التاجية. التدخل الجراحي ضروري لتحسين نوعية الحياة، وتقليل مخاطر المضاعفات، والتخلص من بعض مظاهر المرض أو الحد منها.
لا يتم إجراء الجراحة في المراحل المبكرة بعد احتشاء عضلة القلب، وكذلك في حالات قصور القلب الحاد (المرحلة الثالثة، المرحلة الثانية تعتبر بشكل فردي).
تنقسم جميع عمليات مرض الشريان التاجي إلى مجموعتين كبيرتين - مباشرة وغير مباشرة.
العمليات المباشرة لأمراض القلب الإقفارية
طرق إعادة التوعي المباشرة هي الأكثر شيوعا وفعالية. يتطلب مثل هذا التدخل إعادة تأهيل طويلة الأمد وعلاجًا دوائيًا لاحقًا، ولكنه في معظم الحالات يستعيد تدفق الدم ويحسن حالة عضلة القلب.
تطعيم مجازة الشريان التاجي
هذه التقنية عبارة عن جراحة مجهرية وتتضمن استخدام الأوعية الاصطناعية - التحويلات. أنها تسمح لك باستعادة تدفق الدم الطبيعي من الشريان الأورطي إلى الشرايين التاجية. بدلاً من المنطقة المصابة من الأوعية، سيتحرك الدم عبر التحويلة، أي يتم إنشاء مسار جانبي جديد.
يمكنك فهم كيفية سير العملية من خلال مشاهدة هذه الرسوم المتحركة:
يمكن إجراء عملية تطعيم مجازة الشريان التاجي على القلب النابض أو غير النابض. التقنية الأولى أكثر صعوبة في التنفيذ، ولكنها تقلل من خطر حدوث مضاعفات وتسرع عملية الشفاء. أثناء الجراحة على القلب غير العامل، يتم استخدام آلة القلب والرئة، والتي ستؤدي وظائف العضو بشكل مؤقت.
ويمكن أيضًا إجراء العملية بالمنظار. في هذه الحالة، يتم إجراء الحد الأدنى من الشقوق.
يمكن أن يكون تطعيم مجازة الشريان التاجي ثدييًا تاجيًا أو شريانيًا ذاتيًا أو ذاتيًا وريديًا. يعتمد هذا التقسيم على نوع التحويلات المستخدمة.
إذا كانت العملية ناجحة، والتكهن مواتية. هذه التقنية جذابة بسبب بعض المزايا:
- استعادة تدفق الدم.
- القدرة على استبدال العديد من المناطق المتضررة.
- تحسن كبير في نوعية الحياة.
- زيادة متوسط العمر المتوقع؛
- وقف هجمات الذبحة الصدرية.
- تقليل خطر احتشاء عضلة القلب.
يعد تطعيم مجازة الشريان التاجي أمرًا جذابًا لأنه يمكن استخدامه لتضيق عدة شرايين في وقت واحد، وهو ما لا تسمح به معظم التقنيات الأخرى. يشار إلى هذه التقنية للمرضى الذين يعانون من مجموعة عالية الخطورة، أي الذين يعانون من قصور القلب ومرض السكري والذين تزيد أعمارهم عن 65 عامًا.
من الممكن استخدام جراحة مجازة الشريان التاجي في الأشكال المعقدة من أمراض القلب التاجية. وهذا يشمل انخفاض الجزء القذفي للبطين الأيسر، وتمدد الأوعية الدموية في البطين الأيسر، وقلس التاجي، والرجفان الأذيني.
تشمل عيوب جراحة مجازة الشريان التاجي المضاعفات المحتملة. أثناء الجراحة أو بعدها هناك خطر:
- نزيف؛
- نوبة قلبية؛
- تجلط الدم.
- تضييق التحويلة.
- عدوى الجرح؛
- التهاب المنصف.
لا توفر عملية تطعيم مجازة الشريان التاجي تأثيرًا دائمًا. عادةً ما تكون مدة خدمة التحويلات 5 سنوات.
تُسمى هذه التقنية أيضًا بعملية ديميخوف-كوليسوف، وتعتبر المعيار الذهبي لجراحة مجازة الشريان التاجي. والفرق الرئيسي بينهما هو استخدام الشريان الثديي الداخلي، الذي يعمل بمثابة مجازة طبيعية. في هذه الحالة، يتم إنشاء مسار تحويلي لتدفق الدم من هذا الشريان إلى الشريان التاجي. يتم الاتصال أسفل منطقة التضيق.

يتم توفير الوصول إلى القلب عن طريق بضع القص المتوسط، وفي نفس الوقت مع مثل هذه التلاعبات، يتم أخذ طعم وريدي ذاتي.
المزايا الرئيسية لهذه العملية هي كما يلي:
- مقاومة الشريان الثديي لتصلب الشرايين.
- متانة الشريان الثديي كمجازة (مقارنة بالوريد) ؛
- غياب الدوالي والصمامات في الشريان الثديي الداخلي.
- الحد من خطر انتكاس الذبحة الصدرية، والنوبات القلبية، وفشل القلب، والحاجة إلى إعادة الجراحة؛
- تحسين وظيفة البطين الأيسر.
- قدرة الشريان الثديي على زيادة القطر.
العيب الرئيسي لجراحة تحويل مسار الشريان التاجي للثدي هو تعقيد هذه التقنية. من الصعب عزل الشريان الثديي الداخلي، بالإضافة إلى أنه ذو قطر صغير وجدار رقيق.
مع تطعيم مجازة الشريان التاجي الثديي، تكون القدرة على إعادة تكوين الشرايين المتعددة محدودة لأنه لا يوجد سوى شريانين ثدييين داخليين.
دعامة الشرايين التاجية
وتسمى هذه التقنية الأطراف الاصطناعية داخل الأوعية الدموية. لغرض العملية يتم استخدام دعامة وهي عبارة عن إطار شبكي مصنوع من المعدن.
يتم تنفيذ العملية من خلال الشريان الفخذي. يتم عمل ثقب فيه ويتم إدخال بالون خاص مزود بدعامة من خلال قسطرة توجيهية. يقوم البالون بتقويم الدعامة، واستعادة تجويف الشريان. يتم وضع دعامة مقابل لوحة تصلب الشرايين.
يوضح هذا الفيديو المتحرك بوضوح كيفية تركيب الدعامة:
بسبب استخدام البالون أثناء الجراحة، غالبًا ما تسمى هذه التقنية رأب الأوعية الدموية بالبالون. استخدام البالون اختياري. يتم نشر بعض أنواع الدعامات من تلقاء نفسها.
الخيار الأكثر حداثة هو السقالات. هذه الجدران لها طلاء قابل للذوبان بيولوجيا. يتم إصدار الدواء على مدى عدة أشهر. يشفي البطانة الداخلية للسفينة ويمنع نموها المرضي.
هذه التقنية جذابة بسبب الحد الأدنى من الصدمات. تشمل مزايا الدعامات أيضًا العوامل التالية:
- يتم تقليل خطر إعادة التضيق بشكل كبير (خاصة عند استخدام الدعامات المخففة للدواء)؛
- يتعافى الجسم بشكل أسرع.
- استعادة القطر الطبيعي للشريان المصاب.
- التخدير العام غير مطلوب.
- عدد المضاعفات المحتملة هو الحد الأدنى.
هناك أيضًا بعض عيوب الدعامات التاجية. وهي تتعلق بوجود موانع للجراحة وتعقيد تنفيذها في حالة رواسب الكالسيوم في الأوعية. لا يتم استبعاد خطر عودة التضيق بشكل كامل، لذلك يحتاج المريض إلى تناول الأدوية الوقائية.
إن استخدام الدعامات ليس له ما يبرره في حالة مرض القلب التاجي المستقر، ولكن يوصى به في حالة تطوره أو الاشتباه في احتشاء عضلة القلب.
رأب الشرايين التاجية
هذه التقنية جديدة نسبيا في الطب. أنها تنطوي على استخدام الأنسجة من جسمك. المصدر هو الأوردة.
وتسمى هذه العملية أيضًا بالتحويل الذاتي. يتم استخدام جزء من الوريد السطحي كتحويلة. قد يكون المصدر أسفل الساق أو الفخذ. الوريد الصافن في الساق هو الأكثر فعالية لاستبدال الوعاء التاجي.
يتطلب إجراء مثل هذه العملية الدورة الدموية الاصطناعية. بعد توقف القلب، يتم فحص السرير التاجي وإجراء مفاغرة بعيدة. ثم تتم استعادة نشاط القلب ويتم إجراء مفاغرة قريبة للتحويلة مع الشريان الأورطي، في حين يتم إجراء الضغط الجانبي.
تعتبر هذه التقنية جذابة نظرًا لانخفاض نسبة الإصابة بالأمراض مقارنة بأطراف الأوعية المخيطة. يتم إعادة بناء جدار الوريد المستخدم تدريجيًا، مما يضمن أقصى قدر من التشابه بين الطعم والشريان.
عيب هذه الطريقة هو أنه إذا كان من الضروري استبدال جزء كبير من الوعاء، فإن قطر تجويف نهايات الإدخال يختلف. ميزات التقنية الجراحية في هذه الحالة يمكن أن تؤدي إلى حدوث تدفقات دموية مضطربة وتجلط الأوعية الدموية.
توسيع الشرايين التاجية بالبالون
تعتمد هذه الطريقة على توسيع الشريان الضيق باستخدام بالون خاص. يتم إدخاله في المنطقة المرغوبة باستخدام القسطرة. وهناك ينتفخ البالون، مما يزيل التضيق. تُستخدم هذه التقنية عادةً عندما تتأثر 1-2 أوعية. إذا كان هناك المزيد من مناطق التضيق، فإن جراحة تحويل مجرى الشريان التاجي تكون أكثر ملاءمة.
يتم تنفيذ الإجراء بأكمله تحت سيطرة الأشعة السينية. يمكن ملؤها عدة مرات. يتم إجراء المراقبة الوعائية لتحديد درجة التضيق المتبقي. بعد الجراحة، يجب وصف مضادات التخثر والعوامل المضادة للصفيحات لتجنب تكوين الخثرة في الوعاء المتوسع.
أولاً، يتم إجراء تصوير الأوعية التاجية بطريقة قياسية باستخدام قسطرة تصوير الأوعية الدموية. بالنسبة للتلاعب اللاحق، يتم استخدام قسطرة التوجيه، وهو أمر ضروري لإدخال قسطرة التوسيع.
يعتبر رأب الأوعية الدموية بالبالون هو العلاج الرئيسي لمرض الشريان التاجي المتقدم وهو فعال في 8 من أصل 10 حالات، وهذه العملية مناسبة بشكل خاص عند ملاحظة تضيق في مناطق صغيرة من الشريان وتكون رواسب الكالسيوم ضئيلة.
لا تقضي الجراحة دائمًا على التضيق تمامًا. إذا كان قطر الوعاء أكثر من 3 مم، فيمكن إجراء دعامة للشريان التاجي بالإضافة إلى التوسيع بالبالون.
شاهد رسمًا متحركًا لعملية رأب الأوعية الدموية بالبالون مع الدعامات:
في 80٪ من الحالات، تختفي الذبحة الصدرية تمامًا أو تظهر هجماتها بشكل أقل تكرارًا. في جميع المرضى تقريبًا (أكثر من 90٪)، يزداد تحمل النشاط البدني. تحسين التروية وانقباض عضلة القلب.
العيب الرئيسي لهذه التقنية هو خطر انسداد وثقب الوعاء. في هذه الحالة، قد يكون من الضروري إجراء تطعيم مجازة الشريان التاجي بشكل عاجل. هناك خطر حدوث مضاعفات أخرى - احتشاء عضلة القلب الحاد، وتشنج الشريان التاجي، والرجفان البطيني.
مفاغرة مع الشريان المعدي
هذه التقنية تعني الحاجة لفتح تجويف البطن. يتم عزل الشريان المعدي الشحمي في الأنسجة الدهنية ويتم قص فروعه الجانبية. يتم قطع الجزء البعيد من الشريان ونقله إلى تجويف التامور إلى المنطقة المطلوبة.
ميزة هذه التقنية هي السمات البيولوجية المتشابهة للشرايين المعوية والشرايين الثديية الداخلية.
اليوم، أصبح الطلب على هذه التقنية أقل، لأنها تنطوي على خطر حدوث مضاعفات مرتبطة بالفتح الإضافي لتجويف البطن.
حاليا، يتم استخدام هذه التقنية بشكل غير منتظم. المؤشر الرئيسي لذلك هو تصلب الشرايين على نطاق واسع.
يمكن إجراء العملية بطريقة مفتوحة أو مغلقة. في الحالة الأولى، يتم إجراء استئصال باطنة الشريان من الفرع بين البطينين الأمامي، والذي يضمن تحرير الشرايين الجانبية. يتم إجراء الشق الأقصى وإزالة الطبقة الداخلية المتغيرة عصيديًا. يتم تشكيل عيب يتم إغلاقه برقعة من الوريد الذاتي، ويتم خياطة الشريان الثديي الداخلي فيه (من النهاية إلى الجانب).
عادةً ما يكون هدف التقنية المغلقة هو الشريان التاجي الأيمن. يتم إجراء شق، ويتم تقشير اللويحة وإزالتها من تجويف الوعاء الدموي. ثم يتم خياطة تحويلة في هذه المنطقة.
يعتمد نجاح العملية بشكل مباشر على قطر الشريان التاجي - فكلما كان أكبر، كلما كان التشخيص أكثر ملاءمة.
تشمل عيوب هذه التقنية التعقيد الفني وارتفاع خطر الإصابة بتجلط الشريان التاجي. من الممكن أيضًا إعادة انسداد السفينة.

العمليات غير المباشرة لأمراض القلب الإقفارية
تعمل إعادة التوعي غير المباشرة على زيادة تدفق الدم إلى عضلة القلب. ولهذا الغرض، يتم استخدام الوسائل الميكانيكية والمواد الكيميائية.
الهدف الرئيسي من الجراحة هو إنشاء مصدر إضافي لإمدادات الدم. باستخدام إعادة التوعي غير المباشرة، يتم استعادة الدورة الدموية في الشرايين الصغيرة.
يتم إجراء هذه العملية لوقف انتقال النبضات العصبية وتخفيف تشنج الشرايين. للقيام بذلك، يتم قص أو تدمير الألياف العصبية في الجذع الودي. باستخدام تقنية القطع، من الممكن استعادة نفاذية الألياف العصبية.
الأسلوب الجذري هو تدمير الألياف العصبية عن طريق التأثير الكهربائي. وفي هذه الحالة تكون العملية فعالة للغاية ولكن نتائجها لا رجعة فيها.
استئصال الودي الحديث هو تقنية بالمنظار. يتم إجراؤها تحت التخدير العام وهي آمنة تمامًا.
تكمن مزايا هذا التدخل في التأثير الناتج - تخفيف تشنج الأوعية الدموية وهبوط الوذمة واختفاء الألم.
استئصال الودي غير مناسب لفشل القلب الحاد. موانع الاستعمال تشمل أيضا عددا من الأمراض الأخرى.

تثبيت القلب
وتسمى هذه التقنية أيضًا تثبيت القلب وتأمور القلب. يتم استخدام التامور كمصدر إضافي لإمدادات الدم.
أثناء العملية، يتم الحصول على الوصول خارج الجنبة إلى السطح الأمامي للتأمور. يتم فتحه وامتصاص السائل من التجويف ورش التلك المعقم. ويسمى هذا الأسلوب بطريقة طومسون (التعديل).
تؤدي العملية إلى تطور عملية التهابية معقمة على سطح القلب. ونتيجة لذلك، ينمو التأمور والنخاب معًا بشكل وثيق، وتنفتح المفاغرة داخل التاج وتتطور المفاغرة خارج التاج. وهذا يوفر إعادة تكوين عضلة القلب إضافية.
هناك أيضًا تثبيت الثقب القلبي. في هذه الحالة، يتم إنشاء مصدر إضافي لإمدادات الدم من سديلة الثرب الأكبر.
يمكن أن تكون المواد الأخرى أيضًا بمثابة مصدر لإمدادات الدم. مع تثبيت الرئة، تكون الرئة، ومع تثبيت عضلة القلب تكون العضلة الصدرية، ومع تثبيت الحجاب الحاجز، تكون الحجاب الحاجز.
عملية واينبرغ
تعتبر هذه التقنية وسيطة بين التدخلات الجراحية المباشرة وغير المباشرة لأمراض القلب التاجية.
يتم تحسين تدفق الدم إلى عضلة القلب عن طريق زرع الشريان الثديي الداخلي فيه. يتم استخدام الطرف البعيد للنزيف من السفينة. يتم زرعه في سمك عضلة القلب. أولاً، يتشكل ورم دموي داخل عضلة القلب، ثم تتطور المفاغرة بين الشريان الثديي الداخلي وفروع الشرايين التاجية.
اليوم، غالبا ما يتم إجراء مثل هذا التدخل الجراحي على المستوى الثنائي. للقيام بذلك، يلجأون إلى الوصول عبر القص، أي تعبئة الشريان الثديي الداخلي على طوله بالكامل.
العيب الرئيسي لهذه التقنية هو أنها لا توفر تأثيرًا فوريًا.
عملية فيشي
تتيح هذه التقنية تعزيز إمدادات الدم الجانبية إلى القلب، وهو أمر ضروري لقصور الشريان التاجي المزمن. تتكون هذه التقنية من ربط ثنائي للشرايين الثديية الداخلية.
يتم إجراء الربط في المنطقة الواقعة أسفل فرع الحجاب الحاجز التامور. هذا النهج يزيد من تدفق الدم في جميع أنحاء الشريان. يتم ضمان هذا التأثير من خلال زيادة تدفق الدم إلى الشرايين التاجية، وهو ما يفسره زيادة الضغط في فروع التامور والحجاب الحاجز.

إعادة التوعي بالليزر
تعتبر هذه التقنية تجريبية، ولكنها شائعة جدًا. يتم إجراء شق في صدر المريض لإدخال دليل خاص للقلب.
يستخدم الليزر لعمل ثقوب في عضلة القلب وإنشاء قنوات لتدفق الدم. وفي غضون بضعة أشهر يتم إغلاق هذه القنوات، ولكن التأثير يستمر لسنوات.
ومن خلال إنشاء قنوات مؤقتة، يتم تحفيز تكوين شبكة جديدة من الأوعية الدموية. هذا يسمح لك بالتعويض عن نضح عضلة القلب والقضاء على نقص التروية.
تعتبر إعادة التوعي بالليزر أمرًا جذابًا لأنه يمكن إجراؤها في المرضى الذين لديهم موانع لتطعيم مجازة الشريان التاجي. عادة، هذا النهج مطلوب لآفات تصلب الشرايين في الأوعية الصغيرة.
يمكن استخدام تقنية الليزر مع جراحة مجازة الشريان التاجي.
تتمثل ميزة إعادة التوعي بالليزر في أنه يتم إجراؤها على قلب نابض، أي أنه لا يلزم وجود جهاز إمداد بالدم الاصطناعي. تعتبر تقنية الليزر جذابة أيضًا بسبب الحد الأدنى من الصدمات وانخفاض خطر حدوث مضاعفات وفترة التعافي القصيرة. باستخدام هذه التقنية يزيل دفعة الألم.
إعادة التأهيل بعد العلاج الجراحي لمرض الشريان التاجي
بعد أي نوع من الجراحة، من الضروري إجراء تعديلات على نمط الحياة. ويهدف إلى التغذية والنشاط البدني والراحة وجدول العمل والتخلص من العادات السيئة. مثل هذه التدابير ضرورية لتسريع عملية إعادة التأهيل وتقليل خطر انتكاسة المرض وتطور الأمراض المصاحبة.
يتم إجراء جراحة أمراض القلب التاجية وفقًا لمؤشرات معينة. هناك العديد من التقنيات الجراحية، وعند اختيار الخيار المناسب يتم أخذ الصورة السريرية للمرض وتشريح الآفة بعين الاعتبار. التدخل الجراحي لا يعني إلغاء العلاج الدوائي - حيث يتم استخدام كلتا الطريقتين معًا ويكمل كل منهما الآخر.