مجموعة من إصابات التامور وعضلة القلب والصمامات وأجهزة التوصيل نتيجة التعرض للعوامل الميكانيكية (جروح السكين والطلقات النارية، التلاعبات الطبية). يتجلى في الألم والشحوب والزراق والإغماء وانخفاض ضغط الدم. قد يكون معقدًا بسبب الدكاك، وفقدان الدم بشكل كبير، وعدم انتظام ضربات القلب المميتة. يتم تشخيص الأمراض باستخدام Echo-CG، ECG، ثقب التامور، والتصوير الشعاعي. العلاج الوحيد هو العلاج الجراحي - الوصول المباشر إلى القلب مع خياطة الجرح، ومراجعة الصدر.
التصنيف الدولي للأمراض-10
S26إصابة القلب

معلومات عامة
تمثل إصابات القلب مشكلة خطيرة في الرعاية الصحية الحديثة بسبب الانتشار الكبير للأسلحة، وخاصة الأسلحة النارية. في زمن السلم، تمثل هذه الإصابات حوالي 10٪ (منها عواقب التعرض للرصاص والطلقات النارية - 3٪) من جميع إصابات الصدر المخترقة. تبلغ نسبة إصابات البطين الأيسر 43%، والأذين الأيمن 35%، والأذين الأيمن 6%، والأيسر 4%. لوحظ حدوث ضرر في موقعين أو أكثر في 11% من الحالات. يتراوح معدل الوفيات في مرحلة ما قبل دخول المستشفى من 15 إلى 40٪، وفي مرحلة المستشفى (أثناء الجراحة أو في فترة ما بعد الجراحة) - ما يصل إلى 25٪. يتم تحديد تباين المؤشرات حسب مستوى تطور نظام الرعاية الصحية في المنطقة.

الأسباب
العامل المسبب الأكثر شيوعًا لإصابات عضلة القلب المؤلمة هو التأثير الميكانيكي المباشر على منطقة الصدر للأشياء الحادة والحادة والمقذوفات والشظايا والرصاص. يمكن أن تتطور إصابات القلب أيضًا نتيجة للتدخلات الطبية التي يتم إجراؤها على القلب المفتوح أو داخل الأوعية الدموية. المجموعات الرئيسية من الأسباب:
- العوامل الفيزيائية. تحدث الإصابات المفتوحة بالسكين والجروح الناجمة عن طلقات نارية. المغلقة هي نتيجة تأثير الأجسام غير الحادة على إطار الصدر أثناء النقل، والإصابات الصناعية، والكوارث الطبيعية والتي من صنع الإنسان، والمعارك، والهجمات الإجرامية. وهي مصحوبة بكسور في القص والأضلاع تترك شظاياها عمياء أو من خلال عيوب عضلة القلب.
- أسباب علاجية المنشأ. يمكن ملاحظة إصابات هياكل القلب أثناء العمليات والتلاعب في المنصف، وخاصة الجزء الأمامي: استئصال الرئة، الجنبي، ثقب التامور، استبدال الصمام، زرع الأعضاء. إذا لم يتم اتباع تقنية الإجراء، فمن الممكن أن يتم التعرض من الداخل، على سبيل المثال، عن طريق شظايا المجسات المستخدمة في تصوير الأوعية ورأب الأوعية الدموية والدعامات للأوعية التاجية والموصلات المعدنية وعناصر مواد الخياطة.
طريقة تطور المرض
تؤدي إصابات القلب إلى مجموعة معقدة من التفاعلات المرضية، والتي تتطور بشكل رئيسي نتيجة لدخول الدم إلى تجويف التامور. يؤدي سفك الدم إلى كيس التامور إلى تعطيل الأداء الطبيعي لعضلة القلب، مما يقلل من سعة الانقباضات وقوتها حتى توقف الانقباض. في الوقت نفسه، يحدث ضغط الأوعية التاجية، مما يضعف بشكل كبير إمدادات الأكسجين والمواد المغذية لعضلة القلب. عادة ما ينتهي الدكاك المطول بموت الخلايا العضلية القلبية والتغيرات النخرية في الأنسجة. يؤدي ضغط الوريد الأجوف والأوردة الرئوية إلى تقليل تدفق الدم إلى الأذينين والشريان الأورطي والجذع الرئوي - إلى البطينين، مما يؤثر سلبًا على الدورة الدموية الرئوية والجهازية، ويقلل القذف، مما يؤدي إلى قصور القلب الحاد أو تحت الحاد.
يمكن أن تكون الأسباب الإضافية للاضطرابات في ديناميكا الدم الجهازية هي الدم والهواء في التجويف الجنبي، مما قد يؤدي إلى إزاحة المنصف ويسبب التواء الحزمة الوعائية. الأضرار التي لحقت الحاجز بين البطينات تثير تدفق الدم غير الفسيولوجي داخل القلب، مما يزيد من الحمل على البطينين. يؤثر انتهاك السلامة الهيكلية لنظام التوصيل سلبًا على توصيل النبض المثير، مما يؤدي إلى تحفيز الكتل الأذينية البطينية بدرجات متفاوتة والرجفان. في الإصابات الشديدة، غالبًا ما تتطور صدمة نقص حجم الدم بسبب فقدان الدم بشكل كبير، ونقص الأكسجة في الأنسجة، والتهيج المفرط للنهايات العصبية في غشاء الجنب والتأمور، والتثبيط التدريجي للجهاز العصبي المركزي مع تثبيط المراكز التنفسية والحركية الوعائية.
تصنيف
تعتمد تسمية إصابات القلب على طبيعة الضرر وعواقبه على هياكل القلب. وفقا للتنظيم العام للإصابات، يتم تقسيم جميع الآفات إلى مفتوحة (مع انتهاك سلامة الجلد) ومغلقة (مع الحفاظ على سلامة الجلد). في الممارسة السريرية، يتم تمييز مجموعات الإصابات التالية:
- تلف القلب المعزول. تشمل الجروح المفردة والمتعددة غير النافذة والنافذة والاختراقية للعضو نفسه. قد يكون مصحوبًا بتدمي الصدر، تدمي التامور، تدمي الصدر. من الممكن حدوث تلف في كل من عضلة القلب والأوعية التاجية وحاجز القلب ونظام التوصيل وجهاز الصمام.
- إصابات مجتمعة.يتم الجمع بين إصابات القلب وإصابات الأعضاء الأخرى، مما يؤدي إلى تفاقم التشخيص بشكل كبير ويزيد من احتمالية الإصابة بفشل أعضاء متعددة. جنبا إلى جنب مع هياكل القلب، يمكن أن تتأثر أعضاء التجويف الصدري (الرئتين، الشعب الهوائية، المريء، الحجاب الحاجز)، تجويف البطن (الكبد، المعدة، الأمعاء، الكلى)، الأوعية الكبيرة، العظام، المفاصل، وما إلى ذلك.
أعراض
عادة ما يكون المرضى الذين يتم إحضارهم إلى المستشفى مصابين بجروح نافذة في الصدر في حالة خطيرة وغالبًا ما يكونون غير واعيين ولا يمكنهم تقديم أي شكاوى. في بعض الحالات، يحدث الضرر الميكانيكي لهياكل القلب مع صورة سريرية غير واضحة لفترة طويلة، ولا شيء تقريبا، باستثناء الجرح الخارجي، يشير إلى وجود جرح في القلب. يشعر المرضى بصحة جيدة، وهم قادرون على التحرك دون مساعدة، ولكنهم ما زالوا معرضين لخطر كبير للإصابة بمضاعفات مميتة. لوحظ فقدان الدم بشكل كبير في حالات نادرة نسبيًا.
في حالة الإصابات المغلقة (عواقب التلاعب الطبي، والأضرار الناجمة عن شظية عظمية)، فإن الأعراض التي لوحظت في المرضى لا تسمح لنا بالتحدث بشكل لا لبس فيه عن وجود أو عدم وجود تلف في عضلة القلب. احتمال شحوب وزرقة الجلد، وخاصة الأطراف البعيدة، والعرق البارد، واضطرابات الوعي. وبينما يتم الحفاظ على الوعي، يشعر المرضى بشعور واضح بالخوف، "الاقتراب من الموت"، ويشكون من الضعف الشديد، والدوخة، والتنفس العميق المتكرر، والسعال. مع تقدم دكاك القلب، يزداد فشل الجهاز التنفسي وينخفض ضغط الدم.
المضاعفات
النتيجة السلبية الأكثر شيوعًا لمثل هذه الإصابات هي الدكاك، المصحوب بضعف تقلصات عضلة القلب، بما في ذلك حتى يتوقف نشاط العضو تمامًا. يمكن أن يؤدي ضغط الأوعية التاجية إلى نوبة قلبية. إن الأضرار التي لحقت بحزمة الأوعية الدموية والشريان الأورطي النازل معقدة بسبب فقدان الدم بشكل كبير وتطور حالات الصدمة، مما يؤدي إلى تفاقم التشخيص بشكل كبير. يؤدي تلف نظام التوصيل إلى حصار التوصيل النبضي، واضطرابات في استثارة وانقباض عضلة القلب، حتى الرجفان البطيني.
التشخيص
يمكنك الشك في إصابة القلب عن طريق تحديد موقع الضرر في "منطقة الخطر" - في بروز العضو على الصدر. في حالة عدم وجود جرح يفترض علم الأمراض في الحالة العامة الخطيرة للمريض، والشحوب، والارتباك، وتورم أوردة الرقبة. هناك اضطرابات تدريجية في عمل الجهاز القلبي الوعائي: انخفاض ضغط الدم والنبض المتناقض. أثناء التسمع، من الممكن تسجيل نغمات باهتة، "ضجيج عجلة الطاحونة". نظرًا لأن إصابات القلب هي حالات تهدد الحياة وغالبًا ما لا تترك وقتًا لإجراء فحص مفصل، يتم استخدام الأساليب الآلية فقط عندما تكون ديناميكا الدم مستقرة. ملائم:
- التصوير بالموجات فوق الصوتية. تقنية حساسة للغاية ومحددة للغاية لتقييم مدى خطورة الأضرار التي لحقت بالهياكل داخل القلب وتشخيص الدكاك. يسمح لك باكتشاف الدم في كيس التامور واضطرابات الدورة الدموية داخل القلب وتحديد موقع الجرح. إذا كانت نتائج الموجات فوق الصوتية غامضة، فيمكن إجراء تخطيط صدى القلب عبر المريء.
- تخطيط كهربية القلب. لها قيمة تشخيصية كبيرة في مرحلة اكتشاف الدكاك. عندما يتم سكب الدم في كيس التامور، هناك انخفاض في سعة الموجات على مخطط كهربية القلب، وطبيعة أحادية الطور لمجمع QRST مع انخفاض لاحق في الفاصل الزمني S-T، وظهور T سلبي. يوصف أيضًا لتحديد علامات الحصار وبداية احتشاء عضلة القلب.
- بزل التامور. يتم إجراء ثقب التامور بعد Echo-CG ويتم إجراؤه لتحديد طبيعة السائل في تجويف التامور، وتمييز الدم عن الانصباب النزفي، والإفرازات في التهاب التامور، والروماتيزم. تساعد هذه التقنية على تقليل ضغط الدم والضغط على القلب.
- الأشعة السينية الصدر.يمكن إجراؤها للكشف عن الدكاك. تكشف الصور الشعاعية عن ظل قلبي كثيف ومتضخم على شكل جرس وانخفاض نبض الغرف. هذه الطريقة مفيدة في توضيح التشخيص.
في حالة الجروح المفتوحة، يتم تحديد مدى الضرر الذي لحق بالقلب والأعضاء المجاورة أثناء التدقيق. يتم إجراء التشخيص التفريقي مع طبيعة مغلقة للإصابات، ويتم إجراؤها مع الأمراض المصحوبة بألم في منطقة القلب: الذبحة الصدرية، واحتشاء عضلة القلب، وتشريح تمدد الأوعية الدموية الأبهري. في بعض الحالات، من الضروري التمييز بين علم الأمراض والتهاب التامور،
علاج الجروح هو جراحي فقط. يتم فتح الصدر، ويتم خياطة عيب عضلة القلب أثناء إزالة الدكاك. حاليًا، يعتبر بضع الصدر الأمامي الوحشي في الفضاء الوربي الرابع أو الخامس هو الأكثر فعالية. يوفر هذا الوصول الظروف اللازمة لفحص الأعضاء الداخلية. بالتوازي، يتم اتخاذ تدابير لاستعادة حجم الدم المتداول، والقضاء على الحماض، والحفاظ على تدفق الدم التاجي.
يتم الكشف عن جرح القلب عن طريق تدفق الدم النابض ويتم إغلاقه بإصبع أثناء الخياطة. بالنسبة للآفات الأكبر حجمًا، يمكن استخدام قسطرة ذات حجرة مملوءة بالهواء. في مرحلة استعادة السلامة التشريحية، يتم استخدام الإبر غير المؤلمة ويتم تطبيق الغرز دون شد مفرط. في حالة توقف القلب أو الرجفان البطيني، يتم إجراء تدليك مباشر للقلب، ويتم حقن الأدرينالين داخل القلب، ويتم إجراء إزالة الرجفان. في المرحلة النهائية من العملية، يتم فحص تجويف الصدر، وخياطة الجروح الأخرى، وفحص الحجاب الحاجز، وتركيب المصارف.
المهام الرئيسية لفترة ما بعد الجراحة هي استعادة حجم الدم، وتحفيز تكون الكريات الحمر، والحفاظ على المستوى الفسيولوجي للديناميكا الدموية الجهازية والقلبية، واستعادة الدورة الدموية الطرفية الطبيعية، والحفاظ على وظائف الأعضاء الأخرى، ومنع العدوى. يقومون بعمليات نقل الدم وبدائل الدم، ويصفون العلاج بالتسريب، والعلاج بالمضادات الحيوية، ويراقبون العلامات الحيوية. تعتمد مدة العلاج داخل المستشفى على طبيعة الإصابة وشدتها، ويمكن أن تتراوح من أسبوعين إلى شهرين.
التشخيص والوقاية
معدل البقاء على قيد الحياة للمرضى الذين يتم تسليمهم على الفور إلى العيادة مع دكاك خفيف أو بداية هو حوالي 70٪، مع نزيف كبير تحت التأمور، والتواصل مع الصدر والبيئة الخارجية - 10٪. تؤدي الإصابات في غرف القلب المتعددة إلى تفاقم التشخيص. لا يوجد منع محدد. من الضروري الالتزام بقواعد المرور وأنظمة السلامة الصناعية وعند التعامل مع الأسلحة النارية والأسلحة البيضاء. يجب أن يتم تنفيذ الإجراءات الطبية الغازية من قبل أفراد مؤهلين وفقًا للخوارزميات المعمول بها.
لقد زاد معدل انتشار الإصابات وأصبح الآن السبب الرئيسي لوفاة الشباب في الولايات المتحدة. كما أصبحت إصابات القلب أكثر شيوعًا وتحدث عادة في حوادث السيارات وجروح السكاكين والجروح الناتجة عن الطلقات النارية. عادة ما يتم التعامل مع الإصابات من قبل الجراحين، ولكن أطباء القلب يشاركون بشكل متزايد في تشخيص وعلاج إصابات القلب. يمكن أن تحدث إصابة القلب دون تلف واضح في جدار الصدر؛ وفي هذه الحالات، يجب توخي الحذر بشكل خاص من أجل التشخيص الصحيح.
يمكن أن تكون إصابات القلب حادة، وعادةً ما تكون ناجمة عن حوادث السيارات والسقوط، أو نافذة من جروح السكين أو الطلقات النارية. يمكن أن يحدث تلف القلب أيضًا نتيجة التعرض للتيار الكهربائي.
يموت نصف المرضى الذين يعانون من إصابات في القلب على الفور، ولكن بفضل الأساليب التشخيصية والجراحية الحديثة، تحسن تشخيص أولئك الذين تمكنوا من نقلهم إلى المستشفى على قيد الحياة بشكل ملحوظ. للحصول على العلاج المناسب، من الضروري نقل المريض إلى غرفة العمليات المعدة في أسرع وقت ممكن.
أولا، يتم فحص سالكية الشعب الهوائية، ووجود التنفس التلقائي والدورة الدموية. أثناء الفحص البدني، يتم الانتباه إلى معدل ضربات القلب وضغط الدم وحالة الأوردة الوداجية ووجود النبض المتناقض وأصوات القلب والنفخات. يتم إجراء الاختبارات الأكثر أهمية وتخطيط القلب والأشعة السينية للصدر بسرعة. في حالة ديناميكا الدم غير المستقرة، أو نفخات جديدة، أو مظاهر قصور القلب، أو علامات نقص التروية أو التهاب التامور على مخطط كهربية القلب، أو زيادة ظل القلب على الصورة الشعاعية، يتم إجراء تخطيط صدى القلب عبر الصدر أو عبر المريء. في هذه الحالة، أولا وقبل كل شيء، يتم استبعاد دكاك القلب، وأمراض الشريان الأورطي والصمامات، واضطرابات الانقباض المحلية.
صدمة قلبية حادة
تحدث إصابات القلب الحادة غالبًا في حوادث السيارات، ولكنها يمكن أن تحدث أيضًا عند السقوط والضربات من أشياء غير حادة والضغط على الصدر.
مع الصدمة الحادة، من الممكن حدوث تلف في التامور وعضلة القلب وصمامات القلب والشرايين التاجية والشرايين الرئيسية. غالبًا ما تكون المظاهر السريرية ناجمة عن دكاك القلب أو النزيف - وهذا يعتمد على سلامة التامور. انخفاض ضغط الدم وعدم انتظام دقات القلب من سمات كلتا الحالتين. تتم الإشارة إلى دكاك القلب من خلال تورم الأوردة الوداجية، وأصوات القلب الباهتة، واتساع ظل القلب على الصورة الشعاعية، وانخفاض سعة الموجات والمولدات الكهربائية على مخطط كهربية القلب. في حالات أقل شيوعًا، يحدث تلف في صمامات القلب مع تطور قصورها الحاد، مما يؤدي أيضًا إلى انخفاض ضغط الدم الشرياني وفشل القلب.
تلف التامور
يمكن أن يؤدي النزوح الحاد لأعضاء المنصف أثناء الصدمة الحادة إلى تمزق أو تمزق التامور. في هذه الحالة، قد يظهر ألم في الصدر الجنبي، ويظهر مخطط كهربية القلب علامات نموذجية لالتهاب التامور. للألم ، توصف المسكنات. في بعض الأحيان، يتطور التهاب التامور التضيقي على المدى الطويل بعد الإصابة.
حسرة
يمكن أن يحدث تلف عضلة القلب أثناء الكبح المفاجئ بسبب ضغط القلب بين القص والعمود الفقري، فضلاً عن تمدد غرف القلب بالدم بسبب الضغط المفاجئ للبطن. تحدث أكثر من نصف التمزقات المؤلمة في الأذين الأيمن، لأنه ذو قطر كبير وجدران رقيقة. في ربع الحالات، يتمزق الأذين الأيسر، وفي حالات أخرى يكون جدار البطينين الأيمن والأيسر أكثر سمكًا. في أغلب الأحيان، يحدث الموت الفوري، لكن معدل البقاء على قيد الحياة بين هؤلاء المرضى الذين يمكن نقلهم إلى المستشفى، وفقا لبعض البيانات، يصل إلى 50٪.
يتكون العلاج من بضع الصدر والإصلاح الجراحي للتمزق. إذا كانت هناك علامات على دكاك القلب، وكان من المستحيل نقل المريض على الفور إلى غرفة العمليات، يتم إجراء بزل التامور في حالات الطوارئ.
كدمة القلب
يمكن أن تسبب الصدمة الحادة للقلب تلفًا بؤريًا وموت الخلايا العضلية القلبية. لا يمكن تأكيد هذا التشخيص إلا من الناحية النسيجية، وبالتالي فإن مدى شيوع كدمات القلب وما هي أهميتها السريرية لا يزال غير واضح تمامًا. عادة ما يشكو المرضى من الألم في منطقة القلب، ولكن بسبب الإصابات المصاحبة، بما في ذلك الصدر، قد يكون من الصعب تحديد سبب الألم. لقد درس عدد من الدراسات دور تخطيط القلب وعلامات النخر
عضلة القلب وتخطيط صدى القلب في تشخيص كدمة القلب، ولكن لم تكن أي من هذه الدراسات حساسة ومحددة بما فيه الكفاية. يكشف مخطط كهربية القلب (ECG) عن تغييرات غير محددة في مقطع ST والموجة T، أو علامات التهاب التامور، أو عدم وجود تغييرات على الإطلاق. في بعض الأحيان يكون هناك زيادة في مستوى جزء CK MB، ولكن قد يحدث ذلك
تكون غير مرئية بسبب إطلاق جزء MB من CPK أثناء تلف العضلات، خاصة إذا تجاوز إجمالي CPK 20000 وحدة/لتر. قد يظهر تخطيط صدى القلب صغيرًا
انصباب التامور الشديد واضطرابات الانقباض المحلية.
مع كدمة القلب، يزداد خطر عدم انتظام ضربات القلب والموت المفاجئ، ولكن نتائج تخطيط القلب وتخطيط صدى القلب والاختبارات المعملية لا تسمح لنا بتحديد المرضى الأكثر عرضة للخطر. في الواقع، تشخيص كدمة عضلة القلب لا يؤثر على العلاج، لكنه قد يفسر تغيرات تخطيط القلب وألم الصدر، ويذكر الطبيب أيضًا بمخاطر عدم انتظام ضربات القلب. في معظم المستشفيات، بالنسبة لصدمات الصدر الحادة، يتم إجراء تخطيط كهربية القلب (ECG) عند الدخول ويظل المريض تحت مراقبة تخطيط كهربية القلب (ECG) لمدة 12 ساعة على الأقل.
قصور الصمامات الحاد
يمكن أن يؤدي تلف الصمامات والعضلات الحليمية والحبال الوترية بسبب الصدمة الحادة إلى قلس الصمامات الحاد. وفقًا لـ 546 تشريحًا، يحدث تلف الصمام نتيجة لصدمة حادة في الصدر في حوالي 9% من الحالات، وفي كثير من الأحيان إلى حد ما مع الصمامات المتغيرة في البداية. الصمام الأبهري هو الأكثر عرضة للخطر، والصمام التاجي أقل عرضة للمعاناة، والصمام ثلاثي الشرفات أقل عرضة للمعاناة. يجب الاشتباه في تلف الصمام عند ظهور نفخة جديدة وانخفاض ضغط الدم الشرياني والوذمة الرئوية الخاطفة. تظهر أيضًا نفخة بانقباضية جديدة عند تمزق الحاجز بين البطينين (في هذه الحالة، غالبًا ما يظهر إحصار الحزمة اليمنى أو انحراف المحور الكهربائي للقلب إلى اليمين). يشار إلى تخطيط صدى القلب في حالات الطوارئ ثم الجراحة. يعد القلس ثلاثي الشرفات الحاد أقل شيوعًا ويمكن تحمله جيدًا بشكل عام، وتشمل الأعراض تورم الساق والاستسقاء والتعب.
الأضرار التي لحقت الشرايين التاجية
في حالة الإصابة القلبية الحادة، من الممكن حدوث تجلط الدم أو الانفصال الداخلي للشريان التاجي. وكلاهما يؤدي إلى احتشاء عضلة القلب. بشكل عام، فإن تشخيص احتشاء عضلة القلب المؤلم أفضل من احتشاء عضلة القلب الطبيعي، حيث أن المرضى عادة ما يكونون أصغر سنا، وعادة ما لا يعانون من تصلب الشرايين، وهناك عدد أقل من الأمراض المصاحبة. ومع ذلك، قد يصابون بالمضاعفات الميكانيكية المعتادة لاحتشاء عضلة القلب، بما في ذلك تمدد الأوعية الدموية في البطين الأيسر الحقيقي والكاذب، وقلس التاجي الإقفاري، وتمزق الحاجز البطيني. في حالات نادرة، تؤدي الصدمة الحادة للقلب إلى تكوين ناسور بين الشريان التاجي والجيب التاجي، أو الوريد القلبي الكبير، أو الأذين الأيمن، أو البطين الأيمن. في هذه الحالة، قد يظهر صوت عالٍ، مسموع بوضوح على سطح كبير. قد يحتاج هؤلاء المرضى إلى ربط الشريان التاجي أو تطعيم مجازة الشريان التاجي.
ارتجاج في المخ
الارتجاج هو متلازمة اضطرابات القلب والأوعية الدموية الوظيفية التي تحدث بشكل حاد بعد ضربة حادة على الصدر فوق منطقة القلب.
عندما يصاب القلب بارتجاج، يحدث تشنج في الشرايين التاجية، يليه نقص تروية عضلة القلب. وتجدر الإشارة إلى أنه في معظم حالات ارتجاج القلب لا توجد علامات نسيجية للضرر.
تتطور الأعراض مباشرة بعد الإصابة أو بعد فترة قصيرة وتختفي بسرعة. نادرًا ما يحدث الألم في منطقة القلب في شكل هجمات قصيرة المدى.
في الفحص البدني، لم يلاحظ أي تغييرات كبيرة.
اضطرابات مميزة في إيقاع نشاط القلب: عدم انتظام ضربات القلب خارج الانقباض، والرجفان الأذيني أو الرفرفة، وبطء القلب، وكذلك اضطرابات التوصيل الأذيني البطيني المختلفة، حتى كتلة القلب المستعرضة الكاملة. يتجلى ضعف الدورة الدموية الطرفية في زيادة ضغط الدم الوريدي وانخفاض ضغط الدم.
تختفي علامات خلل وظائف القلب في معظم الحالات خلال ساعات قليلة.
في السنوات الأخيرة، كان هناك الكثير من النقاش في الصحافة حول حالات الموت المفاجئ للأطفال والمراهقين بعد ضربات ليست قوية جدًا على الصدر (بشكل رئيسي عندما تضربهم كرة الهوكي أو البيسبول). في عام 1996، قامت لجنة سلامة المنتجات الاستهلاكية بمراجعة 38 حالة وفاة مفاجئة لدى الأطفال بعد ضربات خفيفة على الصدر حدثت في الفترة من 1973 إلى 1995. إن التسبب في هذه الوفيات غير واضح. أثناء التشريح، لم يتم العثور على أمراض القلب العضوية. في هذه الحالات، يبدو أن الضربة على الصدر تحدث خلال فترة ضعيفة من دورة القلب وتسبب عدم انتظام دقات القلب البطيني أو الرجفان البطيني. من المثير للدهشة أن إزالة الرجفان في هذه الحالات غير فعالة؛
الأضرار التي لحقت السفن الكبيرة
يمكن أن يعاني الشريان الأورطي من حوادث السيارات والسقوط: يؤدي الكبح المفاجئ إلى تمزق الوعاء أو تمزقه. يموت معظم المرضى الذين يعانون من تمزق الأبهر على الفور، ولكن في 10-20٪ يقتصر النزيف على غشاء الجنب أو الورم الدموي الناتج. يحدث تمزق الأبهر غالبًا في الجزء القريب من القسم النازل، حيث يتصل الأبهر بالعمود الفقري عبر الشرايين الوربية. يشكو المرضى من آلام الظهر وانخفاض ضغط الدم الشرياني. لإجراء التشخيص، عليك أن تكون يقظًا بشكل خاص. عند الفحص البدني قد يكون هناك ضعف في النبض في الساقين وزيادة في النبض في الذراعين. قد تظهر الأشعة السينية على الصدر اتساع المنصف، وتدمي الصدر في الجانب الأيسر، واختفاء محيط قوس الأبهر، وانحراف المريء إلى اليمين. لا تستبعد الأشعة السينية العادية للصدر تمزق الأبهر، لأن ربع هؤلاء المرضى لا تظهر عليهم أي تغييرات في الأشعة السينية. تتم دراسة العلامات البيوكيميائية لإصابة الأبهر، وخاصة سلاسل الميوسين الثقيلة في العضلات الملساء، ولكنها لم تجد بعد استخدامًا واسع النطاق.
لتشخيص إصابات الأبهر، يتم استخدام التصوير المقطعي المحوسب والتصوير بالرنين المغناطيسي وتخطيط صدى القلب عبر المريء. يمكن إجراء تخطيط صدى القلب عبر المريء بسرعة، مباشرة على سرير المريض، بما في ذلك ديناميكا الدم غير المستقرة، ولكنه يتطلب تخديرًا مسبقًا، وبالإضافة إلى ذلك، قد لا يكون ذلك ممكنًا في حالة إصابات جمجمة الوجه والعمود الفقري العنقي. إذا، على الرغم من النتائج السلبية لتخطيط صدى القلب عبر المريء أو التصوير المقطعي المحوسب، لا يزال هناك شك قوي في تمزق أو تشريح الأبهر، يتم اللجوء إلى التصوير بالرنين المغناطيسي. يظل تصوير الأبهر هو الطريقة التشخيصية المرجعية، ولكن نادرًا ما يتم إجراؤه بسبب خطر حدوث مضاعفات. العلاج جراحي.
اختراق جروح القلب
تحدث إصابات القلب النافذة عادةً نتيجة لجروح السكين أو الطلقات النارية، وغالبًا ما تصيب الرجال الذين تقل أعمارهم عن 40 عامًا. من الممكن أيضًا أن يتضرر القلب بسبب شظايا الأضلاع أثناء صدمة الصدر الحادة، وكذلك بسبب القسطرة أثناء تنظيم ضربات القلب الشغاف أو قسطرة القلب الأيمن.
كما هو الحال مع الصدمة القلبية غير الحادة، فإن الصورة السريرية ترجع إلى دكاك القلب أو نزيف حاد - كل هذا يتوقف على سلامة التامور. عادة ما تكون جروح السكين أصغر من جروح الطلقات النارية، لذلك يمكن أن تنغلق تمزقات التامور من تلقاء نفسها، مما يؤدي إلى تراكم الدم في تجويف التامور ودكاك القلب. غالبًا ما يتوقف النزيف من البطين الأيسر ذو الجدران السميكة من تلقاء نفسه، وعادةً ما يؤدي تلف البطين الأيمن والأذين الأيمن إلى تدمي التامور. تتسبب جروح الطلقات النارية في تلف الأنسجة بشكل أكبر وتؤدي إلى نزيف حاد.
غالبًا ما يتأثر البطين الأيمن بإصابات القلب النافذة لأنه مجاور لجدار الصدر الأمامي.
ويتبع ذلك من حيث تكرار مشاركة البطين الأيسر والأذين الأيمن والأذين الأيسر. كما هو الحال مع الصدمة الحادة، من الممكن حدوث تلف في التامور وعضلة القلب والصمامات والشرايين التاجية والشريان الأورطي.
يعتمد تشخيص إصابات القلب المخترقة على مدى الإصابة وما إذا كانت ديناميكا الدم مستقرة في وقت القبول. إن تشخيص جروح الطعنات أفضل من جروح الطلقات النارية. لقد ثبت أنه في المرضى الذين يعانون من جروح الطعنات والذين نجوا من الجراحة دون بضع الصدر في حالات الطوارئ خارج غرفة العمليات، يكون التشخيص مناسبًا للغاية (معدل البقاء على قيد الحياة 97٪)، في نفس المرضى، ولكن مع جروح ناجمة عن طلقات نارية، يكون 71٪ فقط. في حالة إصابة معزولة في إحدى حجرات القلب، يكون التشخيص بطبيعة الحال أفضل بكثير من توقف الدورة الدموية، أو إصابة الحاجز بين البطينين، أو الشرايين التاجية، أو الإصابات المصاحبة واسعة النطاق. بعد عدة أشهر وحتى سنوات من إصابة القلب، من الممكن حدوث التهاب التامور التضيقي.
التشخيص
يعد انخفاض ضغط الدم الشرياني أثناء إصابة القلب المخترقة مؤشراً لتخطيط صدى القلب في حالات الطوارئ مباشرة على سرير المريض لاستبعاد الدكاك القلبي. قد لا تكون جودة الصورة في حالة الإصابة جيدة جدًا، ولكن بشكل عام، يعد تخطيط صدى القلب وسيلة موثوقة تمامًا للكشف عن تلف القلب: تبلغ حساسيته 85٪ ونوعيته 90٪. يمكن أن يكشف التصوير الشعاعي للصدر بجانب السرير عن استرواح الصدر والصدر المدمى.
علاج
بمجرد التأكد من التشخيص، يجب نقل المريض إلى غرفة العمليات في أسرع وقت ممكن لإجراء الإصلاح الجراحي للضرر. حسب الضرورة، يتم إجراء ضخ المحلول الملحي ونقل مكونات الدم. تتم الإشارة إلى بزل التامور فقط إذا كانت هناك علامات على دكاك القلب، إذا تم تأجيل الجراحة لأي سبب من الأسباب.
صدمة كهربائية
الرجال أكثر عرضة للتعرض للتيار الكهربائي المباشر (الصواعق) مقارنة بالنساء (4:1). معدل الوفيات الناجمة عن الصواعق هو 20-30٪.
في الولايات المتحدة، تتسبب الصدمة الكهربائية العرضية في وفاة 1000 شخص سنويًا. من بين ثلاث إصابات خطيرة بالصدمات الكهربائية، إحداها قاتلة.
طريقة تطور المرض
يغير التيار المتردد قطبية الخلايا ويزيل استقطابها، مما يسبب إطلاق الأسيتيل كولين عند الوصل العصبي العضلي ومن ثم تشنج العضلات الكزازي. يؤدي هذا إلى اتصال أطول بالمصدر لأن ثنيات الذراع أقوى مقارنة بباسطات الذراع. يسبب التيار الكهربائي المتناوب أيضًا تشنجًا كزازيًا للأوعية الدموية، مما يؤدي إلى نقص التروية البعيدة. في القلب، يتسبب التيار في تلف الأنسجة بشكل مباشر مع تطور النخر. غالبًا ما تحدث اضطرابات التوصيل لأن نظام التوصيل حساس للتيار المتردد. يسبب التيار الكهربائي منخفض التردد (50 هرتز في أوروبا و60 هرتز في الولايات المتحدة الأمريكية) الرجفان البطيني. يعتبر التيار الكهربائي ذو التردد العالي المستخدم في الإنفاذ الحراري آمنًا نسبيًا ولا يسبب سوى تلف الأنسجة المحلية.
يسبب التيار الكهربائي المباشر (من ضربة البرق) الرجفان البطيني أو إزالة استقطاب البطين الأيسر، مما يؤدي إلى توقف الانقباض. في بعض الأحيان تتعافى تلقائية القلب من تلقاء نفسها بعد توقف الانقباض، ولكن استمرار انقطاع النفس المصاحب يمكن أن يسبب توقف القلب بسبب نقص الأكسجة. إن مسار التيار الكهربائي عبر الجسم مهم في تحديد مدى خطورة الإصابة.
غالبًا ما يكون الطريق عبر الصدر (من الذراع إلى الذراع) مميتًا بسبب توقف التنفس والقلب؛ المسار العمودي أقل خطورة.
الصورة السريرية
يمكن أن تكون عواقب الصدمة الكهربائية هي الرجفان البطيني والانقباض واضطرابات التوصيل ونقص التروية العابر وتلف عضلة القلب. تحدث السكتة القلبية بسبب الرجفان البطيني الأولي أو الثانوي لتوقف مركز التنفس أو شلل العضلات. يحدث خلل في العقدة الجيبية الأذينية أو العقدة الأذينية البطينية. قد يحدث بسبب تشنج الشرايين التاجية، لأن تصوير الأوعية الدموية غالبا لا يكشف عن التغييرات.
التشخيص
يكشف مخطط كهربية القلب عن ارتفاعات نموذجية في مقطع ST يتبعها ظهور موجة Q المرضية. ويلاحظ إطالة فترة QT بسبب التأثير المباشر للتيار الكهربائي على عضلة القلب والتأثير غير المباشر للضرر الذي يلحق بالجهاز العصبي المركزي.
قد ترتفع مستويات الإنزيمات في الدم وقد يتم اكتشاف اضطرابات في حركة جدار البطين أثناء تخطيط صدى القلب. يمكن أن تساعد الدراسات الديناميكية لنشاط الإنزيم وتخطيط صدى القلب في تقييم مدى خطورة تلف عضلة القلب. تم وصف الأضرار التي لحقت بصمامات القلب.
علاج
بعد توقف النشاط الحيوي بسبب الصدمة الكهربائية، يخضع المرضى للإنعاش. بعد الإنعاش، من الضروري مراقبة تخطيط القلب ومستويات ضغط الدم، نظرًا لاحتمال حدوث عدم انتظام دقات القلب وعدم انتظام ضربات القلب وارتفاع ضغط الدم الشرياني بسبب زيادة الكاتيكولامينات. في هذه الحالات، قد يكون من الضروري استخدام حاصرات بيتا الأدرينالية.
يتم علاج المضاعفات بعد احتشاء عضلة القلب كما هو الحال في احتشاء عضلة القلب بسبب نقص التروية.
تنبؤ بالمناخ
تختفي تشوهات تخطيط القلب في غضون بضعة أسابيع، ويتم استعادة وظيفة البطين الأيسر لدى معظم المرضى. بعد الصدمة الكهربائية، إذا
حالة المريض مستقرة وليس هناك أي تغيرات مرضية في تخطيط القلب. إذا تم الكشف عن تغييرات في تخطيط القلب (في 30٪ من المرضى)، تتم الإشارة إلى دراسة تخطيط صدى القلب لتقييم وظيفة البطين الأيسر وتحديد نشاط CPK.
الأدب
1. ب. غريفين، إي. توبول "أمراض القلب" موسكو، 2008
2. ف.ن. كوفالينكو "دليل أمراض القلب" كييف، 2008
من الغريب أن تاريخ تشخيص وعلاج إصابات القلب يعود إلى عدة قرون. يرد أول ذكر للعواقب المميتة لإصابة القلب في الكتاب الثالث عشر من الإلياذة (950 قبل الميلاد). في القرن الأول الميلادي وكتبت سلسيوس الشهيرة: “إذا ثقب القلب حدث نزيف حاد، واختفى النبض تدريجياً، وأصبح لون الجريح شاحباً، وهو نفسه بارد، وينتشر العرق الكريه في جميع أنحاء الجسم، كما لو كان رطباً مع الندى تبرد الأعضاء، ثم يأتي الموت سريعا».
ملاحظة جالينوس مثيرة للإعجاب: "عندما ينثقب أحد بطينات القلب، يموت المصارعون على الفور من فقدان الدم، وخاصة بسرعة إذا تلف البطين الأيسر إذا لم يخترق السيف تجويف القلب، بل توقف في عضلة القلب، ثم يعيش بعض الجرحى يوماً كاملاً، وأيضاً رغم الجرح، والليلة التالية، إلا أنهم يموتون بعد ذلك بسبب الالتهاب".
في نهاية القرن التاسع عشر، عندما كان معدل البقاء على قيد الحياة من جروح القلب حوالي 10%،
جادل العديد من الجراحين (على وجه الخصوص، T. Bil-Roth) بأن الجراحين عديمي الخبرة، دون سمعة قوية، يحاولون إجراء العلاج الجراحي لجروح القلب. باجيت، وهو خريج العصر الاستعماري الفيكتوري، في دراسته "جراحة الثدي"، المنشورة عام 1896، قال بشكل قاطع: "أما بالنسبة لجراحة الثدي، فهي الآن في ذروتها". وفضلاً عن ذلك: "من المحتمل أن تكون جراحة القلب قد وصلت إلى الحدود التي وضعتها الطبيعة. لا توجد طرق جديدة ولا وسائل جديدة يمكنها التغلب على الصعوبات الطبيعية التي تصاحب جروح القلب".
ومع ذلك، بحلول هذا الوقت، تم بالفعل تجميع بعض التجارب الإيجابية في خياطة جروح القلب في التجارب على الحيوانات [فيليبوف ن.، 1896؛ بلوك، 1892]. ولأول مرة، قام كابيلين بخياطة جرح طعنة في القلب في أوسلو في 5 سبتمبر
عام 1895، لكن الرجل الجريح توفي بعد ذلك
يومين من التهاب التامور. في مارس 1896
فارينا في روما خاطت الجرح
البطين الأيمن، ولكن بعد 6 أيام
توفي الشاب بسبب الالتهاب الرئوي.
1896 ل. رين الذي تظاهر
عالج مريضًا في المؤتمر السادس والعشرين
الجراحون الألمان في برلين. في عام 1897، كان الجراح الروسي إيه جي بودريز أول من نجح في خياطة جرح ناجم عن طلق ناري في القلب. في عام 1902، كان إل إل هيل هو الأول في الولايات المتحدة الذي نجح في خياطة جرح طعنة في قلب صبي يبلغ من العمر 13 عامًا (على طاولة المطبخ تحت ضوء مصباحين كيروسين). ومع ذلك، مع تراكم الخبرة، بدأت الدلالة الرومانسية لهذا القسم من جراحة الطوارئ تختفي، وفي عام 1926، كتب ك. فيسك في دراسته الكلاسيكية، التي لم تفقد أهميتها حتى يومنا هذا: "خياطة ناجحة لجراحة الطوارئ" إن جرح القلب ليس عملاً جراحيًا خاصًا.
حاليًا، تمثل إصابات القلب ما بين 5 إلى 7% من جميع الجروح النافذة في الصدر، بما في ذلك الجروح الناجمة عن طلقات نارية - لا تزيد عن 0.5-1%.
في حالات نادرة، يمكن أن تحدث إصابة في القلب بسبب كسر في عظم القص أو الضلع [Abakumov M.M. وآخرون، 1986]. يحدث الضرر علاجي المنشأ أثناء قسطرة الأوردة المركزية وتجويف القلب وكذلك أثناء توسع الأوعية الدموية للشرايين التاجية.
في نفس الوقت الذي يتضرر فيه القلب، يتضرر التامور أيضًا. مع الجروح الناجمة عن طلقات نارية، تكون إصابات التامور المعزولة (الجروح العرضية) نادرة للغاية وتصاحبها في مثل هذه الحالات آفات عضلة القلب الكدمية.
في حالة الجروح الطعنية في القلب والتأمور، تمثل إصابات التامور المعزولة 10-20٪. إصابات التامور في حد ذاتها ليست مهددة للحياة، ولكن النزيف من أوعية التامور المتقاطعة يمكن أن يؤدي إلى دكاك القلب. بالإضافة إلى ذلك، لا يمكن تشخيص إصابة التامور المعزولة إلا بعد الفحص البصري الدقيق أثناء الجراحة. ولذلك، في الممارسة السريرية، يتم النظر في جروح القلب والتأمور معًا.
كقاعدة عامة، تكون إصابات القلب والتأمور مصحوبة بإصابة أعضاء أخرى في تجويف الصدر، وفي الضحايا الذين يعانون من جروح مشتركة في الصدر والبطن - مع تلف أعضاء البطن. يؤدي هذا الظرف إلى تفاقم حالة الضحايا، ويعقد التشخيص قبل الجراحة لإصابات القلب، ويزيد من حجم ومدة العملية، وبالتالي يؤثر بشكل كبير على معدل الوفيات. بالإضافة إلى ذلك، يتأثر معدل الوفيات بعوامل مثل مدة دكاك القلب الحاد، ودرجة فقدان الدم، وكذلك تلف الشرايين التاجية والهياكل داخل القلب. البيانات الأدبية حول هذه المسألة متناقضة: بالنسبة لبعض المؤلفين، لا تتجاوز الوفيات الناجمة عن إصابات القلب 10-15٪، والبعض الآخر يصل إلى 30-40 %. وفقا للمؤلفين الأكثر موثوقية، فإن الوفيات في مرحلة ما قبل دخول المستشفى تصل إلى 40٪، في مرحلة المستشفى (قبل الجراحة، أثناء الجراحة وفي فترة ما بعد الجراحة) - 20-25٪. ولوحظ أعلى معدل للوفيات بسبب الجروح الناجمة عن طلقات نارية.
تنقسم جروح القلب إلى تلك التي تخترق تجويف القلب وتلك التي لا تخترق. المخترقون بدورهم عميان ومن خلال. بالإضافة إلى ذلك، فإن توطين الإصابات فيما يتعلق بغرف القلب له أهمية كبيرة: إصابات البطين الأيسر (45-50٪)، البطين الأيمن (36-45٪)، الأذين الأيسر (10-20٪) و الأذين الأيمن (6-12٪) مميز.
في 4-5٪ من الحالات تحدث جروح متعددة في القلب، يمكن أن يتجاوز عدد الجروح 10 أو أكثر. في مثل هذه الحالات، يزيد بشكل حاد احتمال تلف الأوعية التاجية والهياكل داخل القلب - الحاجز والصمامات والعضلات الشعرية والحبال الوترية. تحدث إصابات من هذا النوع في 1-2٪ من جميع إصابات القلب.
التشخيص.تعتبر الأعراض الثلاثة التالية علامات مميزة لإصابة القلب:
توطين الجرح في إسقاط القلب.
علامات فقدان الدم الحاد.
علامات دكاك القلب الحاد.
عندما يتم توطين الجرح في المنطقة الشرسوفية ويتم توجيه الضربة من الأسفل إلى الأعلى، فإن قناة الجرح تخترق تجويف البطن، ثم تمر عبر مركز الوتر في المخطط إلى تجويف كيس القلب وتصل إلى قمة القلب.
على الرغم من أن العديد من المؤلفين لاحظوا مثل هذه الإصابات [Lobachev SV.، 1985؛ بولينين ف. وآخرون، 1989؛ نيفانتييف أو. وآخرون، 1989]، تمت دراستها بالتفصيل وفصلها إلى مجموعة منفصلة من الجروح البطنية والصدرية بواسطة إم إم أباكوموف (1985، 1988). يصاحب المسار خارج الجنبة (وأحيانًا خارج الصفاق) لقناة الجرح أعراض ضئيلة للغاية، وإذا لم تكن هناك صورة سريرية واضحة للدكاك القلبي، يتم التشخيص فقط أثناء العلاج الجراحي الأولي لجرح البطن. الجراحية
ما هي التكتيكات لمثل هذا الجرح لها خصائصها الخاصة، والتي سيتم مناقشتها في قسم العلاج.
توطين الجرح.عندما يقع الجرح وسطيًا من الحدود التالية: أعلى - مستوى الضلع الثاني، أسفل - المنطقة الشرسوفية، على اليسار - الخط الإبطي الأمامي وعلى اليمين - الخط المجاور للقص - يوجد دائمًا خطر حقيقي من إصابة في القلب.
فقدان الدم الحاد.إن علامات فقدان الدم الحاد، بالمعنى الدقيق للكلمة، هي علامة مرضية لأي جرح مخترق في الصدر مع تلف الأوعية الكبيرة، وليس فقط القلب. لذلك، من الأصح الحديث عن "اضطرابات الدورة الدموية التقدمية، على الرغم من عدم وجود علامات نزيف داخل الجنبي" [Kutushev F.Kh. وآخرون، 1989].
دكاك القلب.يحدث دكاك القلب الحاد في 53-70% من جميع إصابات القلب. يتم تحديد درجة الدكاك حسب حجم جرح القلب، ومعدل النزف من القلب إلى تجويف غشاء القلب، وكذلك حجم جرح التامور. تُغلق جروح السكين الصغيرة في التامور بسرعة بجلطة دموية
أرز. 11.1.إصابة القلب: التكوين الكروي لظل القلب بسبب الدكاك، وغياب نبض القلب أثناء التنظير الفلوري.
أو الدهون المجاورة، ويحدث دكاك القلب بسرعة. يؤدي تراكم أكثر من 100-150 مل من الدم في تجويف غشاء القلب إلى ضغط القلب وانخفاض انقباض عضلة القلب. ينخفض سرعة ملء البطين الأيسر وحجم السكتة الدماغية، ويحدث انخفاض ضغط الدم النظامي العميق. يتفاقم نقص تروية عضلة القلب بسبب ضغط الشرايين التاجية. إذا كان هناك 300-500 مل، في معظم الحالات يحدث السكتة القلبية. يتم عرض التغييرات الفيزيولوجية المرضية القادمة في المخطط 11.1. دم،
يتدفق من تجاويف القلب من خلال الجرح، ويتخثر بسرعة، وفي تجويف كيس القلب، يجد الجراح، كقاعدة عامة، جلطات دموية كثيفة. يجب أن نتذكر أن الجرح الواسع النطاق في التامور يمنع حدوث الدكاك، حيث يتدفق الدم بحرية إلى التجويف الجنبي أو إلى الخارج.
تم وصف الصورة السريرية الكلاسيكية لدكاك القلب بواسطة K. Beck (1926): بلادة أصوات القلب، وانخفاض ضغط الدم مع انخفاض النبض السريع (وضغط النبض المنخفض)، بالإضافة إلى ارتفاع الضغط الوريدي مع تورم أوردة الرقبة.
ومن المثير للاهتمام أن نلاحظ أنه مع جروح القلب، غالبا ما يتم مواجهة الأعراض التي وصفها N. I Pirogov - الإغماء على المدى القصير مباشرة بعد الإصابة والشعور المستمر بالخوف.
إذا كانت حالة المريض مستقرة، فيمكن تأكيد تشخيص إصابة القلب عن طريق فحص الأشعة السينية. العلامات الإشعاعية المميزة لمثل هذا الجرح هي التكوين الكروي لظل القلب وغياب الانقباضات المرئية على طول محيط القلب أثناء التنظير الفلوري (الشكل 11.1). في 12-15٪ من الحالات، لوحظ استرواح التأمور (الشكل 11.2).
ومع ذلك، فإن طريقة التشخيص غير الجراحية الأكثر دقة وأسرع حاليًا هي تخطيط صدى القلب. في هذه الحالة، في غضون 2-3 دقائق، انحراف صفائح التامور (بأكثر من 4 مم)، وجود في تجويف غشاء القلب من السوائل والتكوينات السلبية الصدى (جلطات الدم) (الشكل 11.3)، مناطق تعذر الحركة في منطقة جرح عضلة القلب، وكذلك انخفاض في انقباض عضلة القلب.
يعد تخطيط كهربية القلب مفيدًا بشكل رئيسي في حالات تلف الشرايين التاجية. بالإضافة إلى ذلك، يستغرق الأمر وقتًا أطول من تخطيط صدى القلب. يعد تخطيط كهربية القلب أكثر أهمية لتقييم ديناميكيات درجة الحرارة
أرز. 11.3.الموجات فوق الصوتية لإصابة القلب: Hemopericardium.
دراسة فترة ما بعد الجراحة (خاصة في حالات تلف الشرايين التاجية) بدلاً من التشخيص قبل الجراحة.
في السنوات الأخيرة، بدأ بعض الجراحين في استخدام طريقة جراحية مثل تنظير الصدر لتشخيص إصابات القلب. في الواقع، نادرًا ما تظهر مؤشرات لهذه الطريقة، على سبيل المثال، في الحالات غير الواضحة سريريًا عندما يكون من المستحيل تشخيص إصابة في القلب عن طريق تخطيط صدى القلب، عندما يكون من الخطير، من ناحية، مواصلة المراقبة والفحص بمرور الوقت، ومن ناحية أخرى، من ناحية أخرى، من الخطر إجراء بضع الصدر الكلاسيكي (على سبيل المثال، في المرضى الذين يعانون من داء السكري اللا تعويضي).
في معظم الحالات، يكون استصواب تنظير الصدر مشكلة: مع ديناميكا الدم غير المستقرة، يكون بضع الصدر الفوري ضروريًا، مع ديناميكا الدم المستقرة
يمكن توضيح التشخيص باستخدام طرق التشخيص غير الغازية، وفي المقام الأول تخطيط صدى القلب.
جراحة.تعتبر الصورة السريرية الواضحة والحالة الخطيرة للضحية مؤشرا مطلقا لإجراء عملية جراحية فورية دون الحاجة إلى طرق فحص إضافية. تقوم فرق الإسعاف بتوصيل هؤلاء المرضى مباشرة إلى غرفة العمليات، متجاوزة قسم الطوارئ. لقد ثبت أنه في مرحلة ما قبل دخول المستشفى في المرضى الذين يعانون من إصابات في القلب، يجب أن يقتصر الإنعاش على التنبيب الرغامي، مع استكماله (إذا لزم الأمر) عن طريق إزالة الرجفان. توسيع نطاق المساعدة في مكان الحادث على حساب النقل السريع إلى المستشفى والجراحة الفورية يؤدي إلى زيادة حادة في معدل الوفيات
في مثل هذه الحالات، يجب أن يكون الفريق المناوب من الجراحين وأطباء التخدير موجودين بالفعل في غرفة العمليات لبدء العملية خلال الدقائق القليلة القادمة. مع الأخذ في الاعتبار حقيقة أن الوقت يلعب حقًا دورًا حاسمًا هنا، فإن خدمة الطوارئ الطبية عن طريق الراديو أو الهاتف تحذر خدمة الخدمة في المستشفى من الوصول الوشيك للضحية التي تعاني من إصابة محتملة في القلب.
في كثير من الأحيان، حتى أثناء نقل مثل هذا المريض، هناك حاجة إلى تدابير الإنعاش، والتي تستمر أثناء العلاج في المستشفى وعلى طاولة العمليات. ومع ذلك، لا ينبغي أن تنتهك هذه التدابير المبدأ الأكثر أهمية المتمثل في توفير الرعاية لإصابات القلب - وهو إجراء أقرب عملية ممكنة، وهي وسيلة الإنعاش الأكثر فعالية.
شديدة للغاية - الحالة السابقة والاحتجاجية هي الحالة الرئيسية
ابتكار لإجراء عملية بضع الصدر الأمامي الجانبي على الفور في الحيز الوربي الخامس مع وضع المريض في وضع الاستلقاء. في مثل هذه الحالات، يتم إجراء العملية في وقت واحد مع إدخال التخدير. تعتبر القسطرة الوريدية المركزية إلزامية لأن مراقبة الضغط الوريدي المركزي أمر مهم أثناء الجراحة. تتكون العملية من فتح وإفراغ تجويف كيس القلب بسرعة، والإرقاء المؤقت، إذا لزم الأمر، واستعادة نشاط القلب، وأخيرا خياطة جرح القلب. يعتمد المدى الإضافي للعملية على وجود تلف في الأعضاء الأخرى.
إذا كان جرح جدار الصدر موضعيًا على اليسار، فمن الضروري إجراء بضع الصدر الأمامي الوحشي في الفضاء الوربي الخامس على اليسار؛ إذا كان جرح جدار الصدر موضعيًا على اليمين، فيجب إجراء بضع الصدر الأيمن. إذا كان لدى الضحية جروح متعددة في جدار الصدر وليس من الواضح ما هو الجرح الذي أدى إلى الإصابة
أرز. 11.4. الوصول عبر الحجاب الحاجز وتقنية خياطة جروح القلب في جروح البطن والصدر.
أ - تعبئة الفص الأيسر للكبد عن طريق عبور الرباط الثلاثي. ب - تطبيق خيوط الإقامة والتشريح الطولي لمركز الوتر عند نشر الإقامات؛ ج- أن يكون الجرح في قمة القلب ظاهرا. د - خياطة جرح مركز الوتر. د - بضع القص الطولي الجزئي.
القلب، يجب أن تبدأ ببضع الصدر في الجانب الأيسر، لأن الإصابة الأكثر شيوعًا تكون في الجانب الأيسر. إذا لزم الأمر، قم بالتبديل إلى النهج عبر الجنبة مع تقاطع القص. في حالات الجروح البطنية الصدرية التي تلحق الضرر بالقلب من الأسفل إلى الأعلى، يكون من الملائم أكثر خياطة جرح القلب من خلال نهج عبر الحجاب الحاجز والتأمور دون إجراء بضع الصدر الجانبي. في مثل هؤلاء المرضى، في حالة وجود جرح مخترق في تجويف البطن، يتم إجراء عملية فتح البطن فوق المتوسط ويتم اكتشاف جرح في مركز وتر الحجاب الحاجز. يتدفق الدم المتراكم في تجويف كيس القلب من خلال مركز الوتر كنقطة داكنة، وينتفخ مركز الوتر باتجاه تجويف البطن. يتدفق الدم على شكل دفعات من جرح الحجاب الحاجز. في مثل هذه الحالة، يعد التحول إلى بضع الصدر الأمامي الجانبي النموذجي أمرًا خطيرًا، لأن إضاعة الوقت يمكن أن يؤدي إلى وفاة الضحية. من الضروري تعبئة الفص الأيسر للكبد بسرعة عن طريق قطع الرباط الثلاثي (الشكل 11.4، أ). بعد دفع الفص الأيسر من الكبد إلى الأسفل وإلى اليمين بواسطة مرآة البطن، ينفتح مركز وتر الحجاب الحاجز بالكامل على نطاق واسع. يتم وضع الغرز الثابتة على طول حواف جرح الحجاب الحاجز ويتم قطع مركز الوتر طوليًا، مما يؤدي إلى نشر الدعامات (الشكل 11.4، ب). يتم إفراغ الدم من تجويف كيس القلب، ويصبح الجرح الموجود في قمة القلب (البطين الأيمن أو الأيسر) واضحاً للعيان. إن تطبيق الغرز على جرح القلب بهذه الطريقة ليس بالأمر الصعب (الشكل 11.4، ج).
بعد توقف النزيف، يتم غسل تجويف كيس القلب ويترك فيه مصرفًا يتم وضعه على جدار البطن بالقرب من الناتئ الخنجري. يتم خياطة جرح مركز الوتر (الشكل 11.4، د). إذا لزم الأمر، يمكن توسيع هذا الوصول بسهولة من خلال بضع القص الطولي الجزئي (الشكل 11.4، هـ).
أما بالنسبة للوصول الشائع جدًا بين الجراحين الأمريكيين - بضع القص الطولي الكامل، فيجب الاعتراف بأن هذا الوصول مثالي حقًا للتدخلات المخطط لها على القلب والتأمور. ومع ذلك، في حالة وجود جروح قبل العملية، لا يمكن للجراح التأكد أبدًا من عدم وجود إصابة في أعضاء أخرى من المنصف والتجويف الجنبي، والحجاب الحاجز (خاصة في حالة الجروح الناجمة عن طلقات نارية)، لذلك، عن طريق اختيار بضع القص الطولي كمنفذ للوصول إلى القلب ، فهو يضع نفسه في موقف صعب، لأنه من المحتمل جدًا أن يضطر إلى التحول إلى بضع الصدر. فيما يتعلق بما سبق، فإن بضع الصدر الأمامي الجانبي القياسي هو الوصول الشامل لهذه الأنواع من الضحايا.
بعد فتح التجويف الجنبي، يكون التأمور المتوتر مرئيًا بوضوح من خلال جداره. مزيد من التلاعب بالجراح ومساعديه، يجب تنسيق الفريق بأكمله المناوب، بما في ذلك طبيب التخدير، بشكل واضح. يضع الجراح ماسكتي خياطة على التأمور، ويفتحه على نطاق واسع موازيًا وأمام العصب الحجابي (الشكل 11.5، أ). يقوم المساعد، باستخدام حاملات، بتوزيع جرح التامور على نطاق واسع، ويقوم الجراح، مسترشدًا بتيار الدم النابض، بسد جرح صغير في القلب على الفور بإصبعه الثاني من اليد اليسرى (الشكل 11.5، ب) أو، إذا يتجاوز حجم الجرح 1 سم، مع وضع الإصبع الأول على راحة اليد أسفل الجدار الخلفي للقلب (الشكل 11.5، ج). يقوم المساعد في نفس الوقت بتنظيف تجويف التامور من الدم السائل والجلطات. يتم سحب الدم السائل إلى وعاء معقم يحتوي على مادة حافظة ثم يُعاد ضخه. يعد دمج دم الراين في إصابات القلب أمرًا في غاية الأهمية، لأنه يضمن عودة دم المريض إلى قاع الأوعية الدموية ولا يتطلب اختبار التوافق أو الاختبار البيولوجي.
أرز. 11.5.المراحل الرئيسية لخياطة جرح القلب.
أ - فتحة التامور الموازية والأمامية للعصب الحجابي. ب - تعبئة جرح القلب بالإصبع الثاني من اليد اليسرى؛ ج - توضع الكف تحت الجدار الخلفي للقلب. د - مناورة بيك للإرقاء المؤقت.
لن يحمل خطر العدوى الفيروسية (التهاب الكبد والإيدز) ويسمح بانخفاض حاد في نقل منتجات الدم المتبرع بها.
في حالة ظهور صعوبات فنية (قطع الغرز)، يتم استخدام مناورة بيك للإرقاء المؤقت (الشكل 11.5، د): يتم وضع قطعتين على جانبي الجرح
الصهيل، مما يؤدي عبورها وشدها إلى وقف النزيف. بالنسبة للجروح الكبيرة، يمكن استخدام قسطرة فولي لتحقيق الإرقاء المؤقت. يمكن أن يؤدي إدخال قسطرة في غرفة القلب وتضخيم البالون بشد خفيف إلى إيقاف النزيف مؤقتًا.
أرز. 11.6.الضغط المؤقت على الوريد الأجوف عند خياطة جرح ممزق في البطين الأيسر.
أخيرًا، كإجراء متطرف للإرقاء المؤقت، يمكن استخدام لقط الوريد الأجوف (الشكل 11.6)، ومع ذلك، تتطلب هذه التقنية توسيع الوصول من خلال بضع القص المستعرض، وفي بعض الحالات، الوصول عبر الجنبة. تسمح لك هذه التقنية بوضع غرز متقطعة أو على شكل حرف U على جرح القلب في بيئة هادئة، وذلك باستخدام مادة خياطة غير قابلة للامتصاص بشكل حصري، ويفضل أن يكون ذلك باستخدام إبرة غير مؤلمة. يجب أن نتذكر أن الخيوط الرفيعة يتم قطعها بسهولة عندما يتم تطبيق الغرز على جدار مترهل، خاصة في منطقة الأذينين، لذلك من الأفضل استخدام خيوط أكثر سمكا ووضع رقع تحتها، مقطعة على شكل شرائح من التامور (الشكل 11.7). في حالة إصابة أذن القلب، بدلاً من استخدام الغرز، من الأفضل ربط الأذن ببساطة عند القاعدة، بعد وضع قفل Luer عليها أولاً.
من أجل منع تطور احتشاء عضلة القلب عندما تكون فروع الشريان التاجي قريبة بشكل خطير من الجرح،
الشرايين، يجب تطبيق الغرز العمودية المتقطعة، متجاوزة الشريان التاجي (الشكل 11.8).
إذا كانت الأجسام الغريبة التي دخلت عضلة القلب لا تسبب عدم انتظام ضربات القلب أو إذا كانت متعددة وصغيرة ويصعب إزالتها، فلا يتم لمسها.
يجب إزالة الأجسام الغريبة الموجودة بحرية في غرف القلب في أقرب وقت ممكن، ولكن بطريقة متأخرة تحت غطاء الدورة الدموية الاصطناعية.
إن الصرف الصحي الدقيق والصرف المناسب لتجويف غشاء القلب ليس لهما أهمية كبيرة في مسار ما بعد الجراحة. إذا لم يتم ذلك، فإن التهاب التامور بعد العملية الجراحية يتطور حتما، مما يؤدي إلى زيادة مدة العلاج في المستشفى، وفي بعض الحالات، إلى انخفاض قدرة المريض على العمل. يتم غسل تجويف غشاء القلب جيدًا بمحلول كلوريد الصوديوم متساوي التوتر، ويتم استئصال جزء يبلغ قطره حوالي 2-2.5 سم من الجدار الخلفي للتأمور، مما يشكل ما يسمى النافذة التي تفتح على الجنبي الحر. تجويف، ويتم وضع الغرز المتقطعة النادرة على الجدار الأمامي للتأمور لمنع خلع القلب و"قرصه" في جرح واسع في التأمور.
تكتمل العملية عن طريق استنزاف التجويف الجنبي وخياطة جرح بضع الصدر.
معاملة متحفظة.أول منشور في التاريخ عن الشفاء التلقائي بعد جرح في القلب يعود إلى كابريولانوس (القرن السابع عشر)، الذي اكتشف، أثناء تشريح جثة لص مشنوق، ندوبًا على الأذين والتأمور، تتزامن في مكانها مع ندبة على جدار الصدر بسبب جرح سكين قديم.
وتحدث ملاحظات من هذا النوع حتى اليوم، عندما تؤدي إصابة دقيقة في الأذين إلى نزيف طفيف يتوقف بعد مرور بعض الوقت.
يختفي ويبقى غير معروف. في حالات أخرى من الجروح غير المعترف بها، يؤدي التراكم البطيء للدم في تجويف غشاء القلب إلى التطور التدريجي لفشل القلب، في حين أن التأمور الدموي مع مكون نضحي يمكن أن يصل إلى 3 لترات أو أكثر.
بناءً على تجربة مراقبة النزيف المطول ومنخفض الشدة في تجويف التامور، يقوم الجراحون الأمريكيون، بدءًا من أ. بلالوك (1943)، في علاج جروح القلب، بتعزيز واستخدام ما يسمى بطريقة الجراحة المحافظة - تحت الرجفة على نطاق واسع ثقب تجويف كيس القلب "مع إخلاء الدم بشكل متحكم فيه". يقتصر بعض المؤلفين على ثقب واحد، ومع تراكم الدم المتكرر (خلال 24 ساعة)، يقدمون مؤشرات لطريقة مفتوحة للعلاج الجراحي، والبعض الآخر يؤيد التصريف المستمر لتجويف التامور على خلفية العلاج المضاد للتخثر الدقيق.
بين الجراحين الروس، لم تجد هذه الأساليب لعلاج جروح القلب دعمًا واسع النطاق للأسباب التالية.
أولاً، إن تكتيك رفض الإرقاء النهائي في حالة إصابة القلب المشخصة يشكل خطورة على حياة المريض ويجب استخدامه فقط بشكل لا إرادي، في غياب إمكانية العلاج الجذري.
ثانياً، طريقة تصريف تجويف غشاء القلب هي في حد ذاتها غير آمنة، وسيؤدي استخدامها على نطاق واسع إلى عدد كبير من المضاعفات الخطيرة.
ثالثا، الطريقة ليست فعالة بما فيه الكفاية، لأنه في معظم الحالات تتشكل جلطات دموية كثيفة في تجويف كيس القلب، والتي لا يمكن إخلاؤها عن طريق ثقب أو عن طريق الصرف. يؤدي ترك الدم المتخثر في تجويف غشاء القلب إلى تطور الالتصاق الليفي.
أرز. 11.7.خياطة جدار القلب المترهل بحشوات من شرائح التامور.
التهاب التامور الشديد، أي. لإعاقة الضحية.
يتكون التثقيب تحت الخنجري للتأمور الذي اقترحه J.K. Trinkle (1979) (الشكل 11.9) من تشريح الأنسجة الرخوة في منطقة عملية الخنجري، واستئصالها، والوصول إلى التامور، ووضع حاملات عليها، وفتح وإخلاء جلطات الدم. بطريقة مفتوحة. يمكن إجراء هذه العملية تحت التخدير الموضعي و
أرز. 11.8.تطبيق خياطة عمودية على الجرح بالقرب من الشريان التاجي.
إن جرح السكين أمر خطير، ومن المهم تقديم الإسعافات الأولية للضحية بشكل صحيح. المعرفة يمكن أن تكون مفيدة لأي شخص، لأن أشياء مختلفة يمكن أن تحدث، والمساعدة في غير وقتها سوف تسبب الموت.
استخدم البحث
هل تواجه أي مشكلة؟ أدخل "الأعراض" أو "اسم المرض" في النموذج، ثم اضغط على "إدخال" وسوف تعرف كل العلاج لهذه المشكلة أو المرض.إلى منطقة عنق الرحم
 إذا تعرضت لإصابة عميقة في منطقة الرقبة، فمن الضروري التصرف بسرعة أكبر من أي وقت مضى. الإسعافات الأولية لجروح الطعنات في الرقبة هي:
إذا تعرضت لإصابة عميقة في منطقة الرقبة، فمن الضروري التصرف بسرعة أكبر من أي وقت مضى. الإسعافات الأولية لجروح الطعنات في الرقبة هي:
- تحتاج إلى إمالة رأسك على الفور نحو رقبتك، في الاتجاه الذي يوجد به القطع الشديد.
- اضغط رقبتك على كتفك قدر الإمكان. وينبغي تنفيذ هذه الخطوات لتقليل فقدان الدم.
- ارفع الذراع التي على الجانب الآخر من جرح الرقبة.
- تطبيق منديل خلع الملابس على موقع الجرح. إذا لم يكن لديك واحدة في متناول اليد، فيمكنك استخدام قطعة بسيطة من الملابس المجعدة أو أي قطعة قماش. يجب ضم المادة المستخدمة إلى الكتف المرتفع.
إذا كنت مصاباً في منطقة تفاحة آدم عليك ثقب القصبة الهوائية بسكين لتقليل طولها ببروز 2 سم.
يجب أن تتم هذه الإجراءات على حلقة واحدة من القصبة الهوائية، والتي تقع أسفل تفاحة آدم. يجب إدخال أنبوب مفتوح على كلا الجانبين في الجرح الناتج. يجب أن يتم ذلك للسماح للهواء بالدخول إلى الرئتين.
في حالة عدم وجود كسر، عندما يتحرك الغضروف ببساطة أو يغوص إلى الداخل، افعل كل ما هو ممكن لمنع الضحية من الاختناق:
- وللقيام بذلك، يجلس الضحية ويتكئ على ساقيه ويقدم المساعدة.
- يرفعون رؤوسهم للأعلى.
- ثم يطبقون 4 ضربات لطيفة على الجبهة بكف مفتوح.
- يتم ملامسة الغضروف. الضربات الموجهة يجب أن تعيدهم إلى موقعهم الأصلي.
في الصدر
 إذا سقط الضحية عند إصابته في صدره وتوقف قلبه عن النبض، فلا داعي للبدء فورًا في إجراء تدليك غير مباشر.
إذا سقط الضحية عند إصابته في صدره وتوقف قلبه عن النبض، فلا داعي للبدء فورًا في إجراء تدليك غير مباشر.
هناك طريقة جيدة لمساعدة الضحية:
- للقيام بذلك، ضرب المنطقة القريبة من القص والحلمة اليسرى بحافة قبضة يدك.
- يجب أن يتم تطبيق الضربة بخفة، ولكن بشكل حاد بما فيه الكفاية.
- تسمى هذه التقنية بالإيقاع المسبق. عند اكتمال الإجراء، يجب عليك التأكد من ظهور نبض في الشريان السباتي.
- إذا لم تتمكن من الشعور بذلك، فقم بإجراء الإجراء مرة أخرى.
- عندما لا يكون النبض واضحا بعد المرة الثانية، قم بإجراء التنفس الاصطناعي والتدليك غير المباشر.

عندما تبدأ فقاعات الدم في التضخم من الجرح والانفجار، ولكن لا يزال هناك ما يكفي من الهواء، يجب إغلاق الحفرة. للقيام بذلك، اضغط بيدك على الجرح.
يتم تطبيق الجانب المطاطي من كيس الملابس الفردي على المنطقة المتضررة. إذا لم يكن هذا قريبًا، فإن كيسًا بلاستيكيًا أو ورقًا سميكًا سيفي بالغرض.
يمكنك إصلاح الإصابة باستخدام:
- ضمادة؛
- شريط لاصق من نوع سكوتش؛
- جص؛
- الأيدي.
يجب نقل الضحية إلى الطبيب على الفور.
عند الطعن في منطقة الرئة بسكين، من الضروري إدخال أنبوب في الجرح. قد يكون هذا قسطرة، أو قلمًا، أو أي شيء آخر مناسب، ويجب غسله قبل الاستخدام.
يتم تفريغ الهواء، وتبدأ الرئتان بالتوسع ببطء. ثم يجب إخراج الأنبوب وإغلاق الجرح.
يمكنك استخدام:
- بواسطة - الحزمة؛
- ممحاة؛
- شريط لاصق من نوع سكوتش؛
- جص؛
- قطعة من القماش.
كل شيء سيفي بالغرض، طالما أن المادة نظيفة.
كيفية المساعدة على الفور

- أولا، يجب عليك تطهير الجرح جيدا. تمثل جميع جروح السكين مناطق جلدية مصابة. يجب أن يعاملوا بأي مطهر في متناول اليد. يمكن أن يكون الكحول أو اللون الأخضر اللامع أو الفودكا.
- في البداية يكون الألم الناتج عن جرح السكين قويًا. أنها تؤدي إلى صدمة أو حالة صدمة للمريض. وفي نفس الوقت يظهر العرق على الوجه ويصبح شاحباً. وهذا مؤشر على ضرورة إدخال الضحية إلى المستشفى بشكل عاجل.
- لا يمكنك تخفيف الألم باستخدام المسكنات المخدرة.
- من الضروري وضع ضمادة معقمة على الجرح المعالج.
- يجب عليك وضع شيء بارد على مكان جرح السكين.
- يدل هبوط الأعضاء من تجويف البطن على وجود جرح عميق في البطن. لا يمكن إعادة ضبطها بنفسك. يجب أن تكون مبطنة بالصوف القطني حول الحواف ومغطاة بالشاش في الأعلى. استخدم ضمادة واسعة لتأمين الأعضاء المتدلية.
مُحرَّم:
- في مثل هذا الجرح يمنع إطعام المريض أو إعطائه الأدوية عن طريق الفم.
- لا يمكنك فحص أو فحص المنطقة المصابة.
- لا يمكنك إزالة أي شيء من الجرح الذي بقي هناك.

عضلة القلب المتضررة
 مثل هذه الإصابة خطيرة. ولكن هناك فرصة للبقاء على قيد الحياة.
مثل هذه الإصابة خطيرة. ولكن هناك فرصة للبقاء على قيد الحياة.
الشيء الرئيسي هو عدم محاولة إخراج جسم يخرج من الجرح.
ولا ينبغي عليك فعل ذلك حتى لو كانت الملابس ملتصقة به. وذلك لأنه يساعد في السيطرة على النزيف. لا توجد إجراءات الإسعافات الأولية الفورية.
- من المهم تثبيت الجسم الموجود في الجرح وعدم لمسه. للقيام بذلك، يمكنك استخدام الجص أو الملابس أو الضمادة.
- يجب على الضحية أن يتحرك بأقل قدر ممكن.
- إذا تمت إزالة جسم ما من الجرح، فيجب عليك إدخال أصابعك على الفور في مكان الجرح لسد الثقب.
- يجب عليك استدعاء سيارة إسعاف على الفور أو نقل الضحية إلى الطبيب.
هناك العديد من الحالات في الجراحة المنزلية حيث تمكن الناس من النجاة من مثل هذا الضرر. كانت هناك حالات بقي فيها الضحية على قيد الحياة بعد إصابته بطلق ناري في القلب وتلف الشريان الأورطي.
يجب تطبيق القواعد الموصوفة في حالة حدوث ضرر لأي جزء من الجسم - فهي عالمية.
فيديو
تلف الأنسجة الرخوة

- إذا جرحت السكين الأنسجة الرخوة في منطقة الجزء الداخلي من المعصم، فيجب تغطيتها بطية صدر القميص أو السترة؛ ويمكنك وضع اليد خلف الحزام، أو في صدرك، أو في الجيب الداخلي.
- يتم الضغط على المنطقة المصابة بقوة على الصدر لتقليل فقدان الدم.
- عندما يتم قطع الجلد في منطقة الأصابع أو الجزء الخلفي من اليد، تحتاج إلى إرخاء قبضة يدك وصنع "قارب" أو "ضلع" براحة يدك.
- يمكنك عصر قطعة من القماش أو أي ملابس في قبضة يدك. وهذا سوف يساعد على تقليل تدفق الدم.
- في حالة إصابة الأنسجة الرخوة في منطقة الكوع، يجب تشديد الجرح أو تثبيته. يمكن الضغط على اليد بإحكام عند الكوع.
- بيدك المصابة، يمكنك الإمساك بجيب أو طية صدر السترة من سترتك. يمكنك وضع جسم مستطيل تحت منحنى الكوع. يمكن أن يكون سكينا. في هذه الحالة، يجب وضعه مع المقبض في الطية مع إبقاء الشفرة بعيدًا عن الجسم. يعد ذلك ضروريًا لمنع إعادة إصابة الذراع وتقليل فقدان الدم.
ميزات العلاج
المرحلة الأولى من علاج الجرح المحفور هي وقف النزيف. في المؤسسة الطبية، يتم استخدام جهاز تخثير كهربائي في الحالات الشديدة، يتم تطبيق رباط (خياطة) على الوعاء.
المرحلة التالية هي العلاج بمحلول مطهر. للقيام بذلك، يمكنك استخدام محلول الكلورهيكسيدين أو بيروكسيد الهيدروجين. لا تستخدم المواد التي تحتوي على الكحول، لأن ذلك قد يسبب حروقًا للأنسجة التالفة.
في بعض الأحيان، بالإضافة إلى إيقاف النزيف، تكون الخياطة ضرورية. يتم إجراء هذه العملية البسيطة لشفاء الجرح بسرعة وتقليل العيوب التجميلية وتقليل الصدمات التي تتعرض لها الأنسجة المحيطة.
غالبًا ما يتم وضع الغرز تحت التخدير الموضعي باستخدام الخيوط الاصطناعية أو الخيوط الاصطناعية. بعد 7-10 أيام، تتم إزالة الغرز المطبقة.
عنصر آخر من علاج الجرح المحفور هو العلاج بالمضادات الحيوية.
عند اختيار عامل مضاد للجراثيم، يجب عليك الالتزام بالقواعد التالية:
- يجب أن يكون نطاق عمل العامل المضاد للبكتيريا واسعًا لمنع العملية المعدية في الجرح وتعميم العدوى.
- يجب أن يكون شكل إطلاق الدواء مناسبًا للمريض لضمان أكبر قدر من الالتزام بالعلاج.
- يجب أن تكون الجرعة فعالة بما فيه الكفاية، ولكن ليست كبيرة، لتجنب الآثار الجانبية.
هناك العديد من المراهم ذات التأثير المعقد التي لها تأثيرات مضادة للبكتيريا وشفاء الجروح ومضادة للذمة. إن استخدام المرهم والضمادات الواقية (الشاش أو الجص أو التركيبة) يضمن الاستعادة السريعة لسلامة الجلد الأصلية.
جرح في الظهر
قد تؤدي إصابات الجزء الخلفي من الصدر إلى تلف الرئة، والذي يمكن اكتشافه بواسطة الأشعة السينية. قد يمر جرح في الجزء الأوسط من الظهر عبر العمود الفقري، مما يؤدي إلى قطع الحبل الشوكي. وفي هذه الحالة يلاحظ شلل وتنميل في الجسم تحت مستوى الضرر.
إصابة القلب هي ضرر على سلامة القلب بسبب الإصابة.
المسببات المرضية
غالبًا ما ترتبط جروح القلب بطعنات وطعنات ناجمة عن أسلحة بيضاء (خنجر، سكين، "شحذ" - في بيئة إجرامية) أو أدوات منزلية (مخرز، مفك براغي، شوكة عشاء، مقص، إلخ)، معدات رياضية (سيف ذو حدين). ). تحتل إصابات القلب بالرصاص مكانًا مهمًا بين أسباب إصابات القلب. في حالات نادرة، يمكن أن يكون سبب إصابة مخترقة للقلب هو كسر في القص أو الضلع. تحدث جروح القلب العلاجية المنشأ بسبب القسطرة أثناء القسطرة الوريدية المركزية، وكذلك أثناء توسع الأوعية الدموية للشرايين التاجية. تشمل الأسباب غير العادية ولكن الجديرة بالملاحظة لإصابة القلب هجرة الإبر الدبوسية والأشياء الأخرى.
تتراوح نسبة حدوث إصابات القلب في زمن السلم من 9 إلى 15٪. تعتمد الوفيات في إصابات القلب على عوامل كثيرة (وقت الإخلاء، طبيعة المساعدة على مراحل، مكان الإصابة، درجة فقدان الدم، حجم تأمور القلب، طبيعة الإصابة: مخترقة أم لا، مجتمعة، مجتمعة، طعنة أو طلق ناري، إلخ. ). في وقت السلم، تتراوح الوفيات الناجمة عن إصابات القلب من 16 إلى 27٪. في حوالي 50% من الضحايا، تكون إصابة القلب و/أو التامور مصحوبة بإصابة أعضاء أخرى في الصدر والبطن، مما يؤدي إلى تفاقم الحالة.
تحدث التغيرات الفيزيولوجية المرضية في الجسم عند إصابة القلب بسبب وجود صدمة بسبب الإصابة وفقدان الدم، ودكاك القلب بسبب التطور السريع لنصف التأمور، والأضرار الإقفارية المصاحبة للنزيف، بالإضافة إلى اضطرابات محددة ناتجة عن تلف عضلة القلب مباشرة. ومسالك التوصيل.
الصدمة بسبب إصابات القلبيمكن أن يكون من النوع المختلط (مؤلم، نقص حجم الدم، نزفي، قلبي، مؤلم). اعتمادًا على انتشار آلية الصدمة هذه أو تلك، تنشأ اختلافات مرضية، تتجلى في مجموعة متنوعة من المظاهر السريرية. مع وجود متغيرات مختلفة لتطور الصدمة بسبب إصابة القلب (الجرح)، قد تكون نسبة العوامل المسببة للأمراض المختلفة مختلفة. في بعض الحالات، قد يكون فقدان الدم والبلازما هو العامل الرئيسي في اختلال وظائف القلب؛ وفي حالات أخرى، يتم لعب هذا الدور عن طريق تقييد وتشويه وظيفة القلب المصاب العامل الرائد. ومع ذلك، في أغلب الأحيان، تشارك العوامل الثلاثة جميعها في المراحل الأولية من التسبب في الصدمة الناجمة عن إصابة القلب كعوامل متآزرة. يرتبط فقدان الدم الناتج عن إصابة القلب باضطرابات حجمية وديناميكية دموية، مما يؤدي إلى انخفاض حاد في النتاج القلبي، وزيادة نسبية في مقاومة الأوعية الدموية الطرفية وانخفاض في الضغط الإسفيني. نتيجة للنزيف في تجويف التامور، دكاك القلب- قصور القلب الحاد الناجم عن تراكم الدم أو أي وسيلة أخرى (السوائل الأخرى، الهواء) في تجويف التامور. يؤدي الدكاك بدوره إلى اضطرابات خطيرة في ضربات القلب وديناميكية الدم ونقص تروية عضلة القلب.
تصنيف
لا يوجد تصنيف مقبول بشكل عام لإصابات القلب حتى الآن. تنقسم جروح القلب إلى تلك المخترقة لتجويف القلب وغير المخترقة. وينقسم الاختراق بدوره إلى أعمى وعبر. توطين الجروح له أهمية كبيرة سلوكإلى حجرات القلب. هناك إصابات في البطين الأيسر (45-50٪ من الحالات)، والبطين الأيمن (36-45٪)، والأذين الأيسر (10-20٪)، والأذين الأيمن (6-12٪). في 4-5% من الحالات يكون هناك إصابات متعددة في القلب. ومع ذلك، هناك مقترحات لقياس إصابة القلب من حيث الشدة التشريحية والفسيولوجية باستخدام مؤشر الخطورة المصمم لإصابات القلب والصدر (الجدول 13-8).
1 التصنيف التشريحي
عامل خطر الأعضاء: 5
2 تقييم مدى خطورة الضرر
الجدول 13-8.اختراق مؤشر شدة إصابة القلب
(من الصدمة / محرران D.V. Felicino، E.E. Moore، K..L. Mattox - Stamford، 1996)
يصف الجدول مؤشر الخطر (استنادًا إلى عوامل الخطر) وشدة تلف الأعضاء كما هو مطبق على إصابات القلب المخترقة. يلخص مؤشر صدمة القلب المخترقة (PCTI) عامل خطر الأعضاء (درجة القلب: 5) ودرجة شدة الإصابة. يسبب وجود دكاك القلب اضطرابات فسيولوجية غالبًا ما تكون غير متناسبة مع الضرر التشريحي. لذلك، يتم تحديد ما يسمى بـ "المؤشر الفسيولوجي" (PI) بالإضافة إلى ذلك، والذي بناءً على العلامات السريرية عند القبول (الجدول 13-9)، يتم تمييز مجموعات المرضى التالية: "قاتل" (PI هو 20 نقطة) )، "الاحتضاري" (مع PI قدره 15 نقطة)، ومجموعة المرضى الذين يعانون من "صدمة عميقة" (10 نقاط) ومجموعة "مستقرة" (5 نقاط).
الجدول 13-9.تقييم خطورة الضحايا الذين يعانون من إصابات القلب
اعتمادا على معلمات الوظائف الحيوية
عند الولادة والدخول إلى قسم الطوارئ بالمستشفى (التصنيف)
| تصنيف | علامات طبيه |
| الموت عند القبول | غياب العلامات الحيوية عند القبول. غياب علامات الحياة في مرحلة ما قبل دخول المستشفى |
| حالة قاتلة | لا توجد علامات حيوية عند الدخول ولكنها موجودة عند النقل إلى المستشفى |
| حالة نضالية | حالة شبه واعية، نبض يشبه الخيط، غياب واضح لضغط الدم، صعوبة في التنفس. توافر العلامات الحيوية أثناء النقل إلى المستشفى |
| صدمة عميقة | حديقة<80 мм рт.ст.; состояние тревоги |
| مجموعة مستقرة | علامات حيوية مستقرة نسبيا |
تحاول لجنة تسجيل إصابات الأعضاء (OIS) التابعة للجمعية الأمريكية لجراحة الصدمات (AAST) إنشاء درجة أكثر تفصيلاً خصيصًا لإصابات القلب. اقترح العلماء المحليون (جامعة ولاية خاركيف التي تحمل اسم A.N. Karazin مع معهد خاركوف لأبحاث الجراحة العامة وجراحة الطوارئ) تحديد مؤشر الخطورة للضحايا الذين يعانون من إصابات في القلب بناءً على مقياس نقطي لتقييم العلامات السريرية (الجدول 13-10) و المعلمات المستقلة التالية: I) وقت التسليم ( X1); 2) مستوى الوعي ( X2); 3) معدل التنفس ( X3); 4) ضغط الدم ( X4); 5) الضغط الوريدي المركزي ( X5); 6) صورة الأشعة السينية ( X6).
الجدول 13-10.مقياس النقاط لتقييم العلامات السريرية
| لافتة | نقاط | ||||
| وقت التسليم، دقيقة | 30-60 | 60-120 | أكثر من 120 | ||
| معدل ضربات القلب في الدقيقة | 70-90 | 90-119 | 120-139 أو 60-70 | 140-160 أو 50-60 | غير محدد أو أقل من 50 |
| CVP، مم ماء. فن. | 60-120 | 120-140 | 140-160 أو 40-60 | 160-200 أو 40 | أكثر من 200 أو أقل من 40 |
| حجم فقدان الدم، مل | 100-600 | 700-1400 | 1500-1900 | 2000 أو أكثر | |
| ضغط الدم، ملم زئبق. | 120-140 | 90-120 | 80-90 | 70-80 | أقل من 70 |
| صافي القيمة الحالية في الدقيقة | 14-18 | 19-24 | 25-30 | 31-39 أو 10-13 | 40 أو أقل في كثير من الأحيان 10 |
| حالة من الوعي | آمن | أنقذ | الإثارة أو الخمول | مشوش | غائب |
CVP - الضغط الوريدي المركزي.
يتم تقييم المعلمات المدرجة على مقياس تصنيف مكون من خمس نقاط: 0 - لا توجد علامات، 1 - شدة خفيفة، 2 - خطورة معتدلة، 3 - شديدة، 4 - شديدة للغاية.
تهدف التصنيفات المختلفة المقترحة إلى مراعاة انتهاكات المعايير الحيوية وتوقع التغيرات المرضية في كل حالة محددة، وتحديد مخطط تدابير الإنعاش على الفور أثناء الولادة (سيارة الإسعاف) وفي المراحل اللاحقة من الرعاية الطبية.
الصورة السريرية والتشخيص
يتمتع بعض المرضى الذين يعانون من جروح نافذة في القلب بديناميكية دموية مستقرة ويتمتعون بالوعي الكامل. في الوقت نفسه، قد يكون لدى هؤلاء المرضى إصابات مخفية، يحتمل أن تكون خطيرة، ولا سيما احتمال حدوث سدادة متأخرة. إذا كان المريض فاقدًا للوعي، مع ديناميكا الدم غير المستقرة، خاصة في حالات الصدمة المشتركة، فيجب اهتمامًا خاصًا من الطبيب. يتم تسهيل التشخيص من خلال وجود عدد من العلامات.
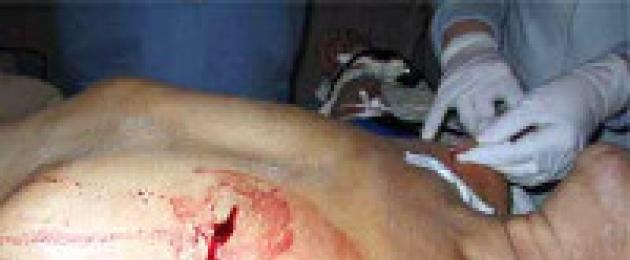
1. وجود جرحعلى السطح الأمامي أو الخلفي للصدر في منطقة بروز القلب أو بجانبه يسمح للمرء بالشك في احتمال إصابة القلب (الشكل 13-14). عندما يتم توطين الجرح في المنطقة الشرسوفية ويتم توجيه الضربة المؤلمة من الأسفل إلى الأعلى، فإن قناة الجرح، التي تخترق تجويف البطن، يمكن أن تذهب أبعد من خلال مركز وتر الحجاب الحاجز إلى تجويف كيس القلب وتصل أيضًا قمة القلب. يصاحب المسار خارج الجنبة (وأحيانًا خارج الصفاق) لقناة الجرح أعراض ضئيلة للغاية، وإذا لم تكن هناك صورة سريرية واضحة للدكاك القلبي، فلا يمكن إجراء التشخيص إلا أثناء العلاج الجراحي الأولي لجرح البطن.
أرز. 13-14.رسم تخطيطي لـ "المنطقة الخطرة" في الصدر والتي من الممكن أن تحدث فيها إصابات في القلب (وفقًا لـ V.I. Burakovsky، L.A. Bokeria، 1989)
2. بالإضافة إلى الجرح في إسقاط القلب، الألم، وجود فعل من الصدمة، قد يشمل تاريخ الضحايا قصيرة الأجل أو أطول فقدان الوعي(الإغماء والارتباك). فيفي جروح القلب، غالبا ما يتم العثور على الأعراض التي وصفها N.I. بيروجوف - إغماء قصير المدى مباشرة بعد الإصابة و الشعور المستمر بالخوف.يعتقد الأطباء "القدامى" أنه في حالة حدوث ضرر محتمل للمنطقة الأمامية للحاجز (مع نوبة قلبية أو إصابة) ينتشر الألم إلى كلاهما الأطراف العلوية. حيث علامات ذاتية لإصابة القلب ،المكتشفة أثناء الفحص متنوعة للغاية وتعتمد إلى حد كبير على شخصية الضحية. في كثير من الأحيان، يسود الضعف الشديد (ليس دائمًا)، والألم في منطقة القلب، و"الشعور بالخوف" (علامة الذئب)، و"تعبيرات الوجه المخيفة" (بيرشر)، و"حزن ما قبل القلب" (ليسانتي)، وما إلى ذلك العلامات ليست مرضية.
3. متى تقتيشزرقة مرئية أيضًا، بشرة شاحبة، عرق لزج بارد. كما تم تحديد علامات موضوعية أخرى لإصابة القلب.
o في بعض الأحيان يمكنك ملاحظة صعوبة في التنفس تظهر بدرجات متفاوتة (معدل التنفس 30-40 في الدقيقة).
س حدود القلب(قد يتداخل انتفاخ الرئة تحت الجلد، والدموي، واسترواح الصدر مع تصميمهم).
س نبض القلب.ضعف نشاط القلب، ووجود الدم في التامور والمنصف، واسترواح الصدر وانتفاخ الرئة تحت الجلد يجعلها غير مرئية وغير محسوسة.
س أصوات القلبأصم، بالكاد مسموع، وفي بعض الحالات لا يسمع.
س الضوضاء المرضية"نفخة تمدد الأوعية الدموية الشريانية" (ليسانتي)، "ضجيج التذمر" (نول)، "ضجيج الكشط" (أ. أوكينشيفيتش)، "ضجيج عجلة الطاحونة" (موريل لافال)، وما إلى ذلك، قد تكون علامة مرضية للقلب إصابة .
س نبضحشوة صغيرة متكررة.
4. يتم تحديد المظاهر السريرية لإصابات القلب بشكل رئيسي من خلال ثلاثة مواقع: علامات الدكاك وفقدان الدم والصدمة.
دكاك القلب
سريريًا، يتميز الدكاك بالأعراض التالية:
تورم أوردة الرقبة مع انخفاض ضغط الدم وصدمة أو إصابة قلبية حادة.
نبض متناقض (قد يكون غير منتظم، صغير)؛
كلاسيكي ثالوث بيك(انخفاض ضغط الدم، زيادة الضغط الوريدي المركزي، أصوات القلب مكتومة)؛
عند الإيقاع، تتوسع حدود بلادة القلب (يزداد قطر القلب)؛
النغمات ضعيفة أو غير مسموعة؛
ضغط الدم الانقباضي أقل من 70 ملم زئبق.
قد لا يتم الكشف عن الضغط الانبساطي.
علامات أخرى (الضغط الوريدي المركزي، علامات صدى الصوت والشعاعية تبدو مهمة لأطباء المستشفى).
يؤدي التراكم المفاجئ لـ 200 مل من السوائل في تجويف التامور إلى ظهور صورة سريرية لضغط القلب، ويؤدي تراكم حوالي 500 مل إلى توقف القلب [Vasiliev Zh.Kh., 1989].
في الصورة السريرية للدكاك، يتم التمييز بين مرحلتين [Wulf V.N., 1986]:
المرحلة الأولى - ضغط الدم عند مستوى 100-180 ملم زئبق، لا يزيد تأمور القلب عن 250 مل؛
المرحلة الثانية - ضغط الدم أقل من 80 ملم زئبق، وهذا يتوافق مع تأمور القلب أكثر من 250 مل.