يمكن تقسيم العملية المعقدة بأكملها إلى ثلاث مراحل رئيسية: التنفس الخارجي؛ والتنفس الداخلي (الأنسجة).
التنفس الخارجي- تبادل الغازات بين الجسم والهواء الجوي المحيط به. يتضمن التنفس الخارجي تبادل الغازات بين الهواء الجوي والهواء السنخي، وكذلك الشعيرات الدموية الرئوية والهواء السنخي.
يحدث هذا التنفس نتيجة للتغيرات الدورية في حجم تجويف الصدر. الزيادة في حجمها توفر الاستنشاق (الإلهام) والنقصان - الزفير (الزفير). مراحل الاستنشاق والزفير اللاحق هي. أثناء الشهيق، يدخل الهواء الجوي إلى الرئتين عبر الشعب الهوائية، وعند الزفير يخرج منهما جزء من الهواء.
الشروط اللازمة للتنفس الخارجي:
- ضيق الصدر؛
- التواصل الحر للرئتين مع البيئة الخارجية المحيطة؛
- مرونة أنسجة الرئة.
يأخذ الشخص البالغ 15-20 نفسًا في الدقيقة. يكون التنفس لدى الأشخاص المدربين بدنيًا أكثر ندرة (يصل إلى 8-12 نفسًا في الدقيقة) وأعمق.
الطرق الأكثر شيوعا لدراسة التنفس الخارجي
طرق تقييم وظيفة الجهاز التنفسي للرئتين:
- تصوير الرئة
- قياس التنفس
- تصوير التنفس
- قياس الرئة
- التصوير الشعاعي
- التصوير المقطعي المحوسب بالأشعة السينية
- التصوير بالموجات فوق الصوتية
- التصوير بالرنين المغناطيسي
- القصبات الهوائية
- تنظير القصبات
- طرق النويدات المشعة
- طريقة تخفيف الغاز
قياس التنفس- طريقة لقياس حجم هواء الزفير باستخدام جهاز قياس التنفس. يتم استخدام أنواع مختلفة من مقاييس التنفس المزودة بمستشعر قياس التوربي، بالإضافة إلى مقاييس الماء، حيث يتم جمع هواء الزفير تحت جرس مقياس التنفس الموجود في الماء. يتم تحديد حجم هواء الزفير من خلال رفع الجرس. في الآونة الأخيرة، تم استخدام أجهزة الاستشعار الحساسة للتغيرات في سرعة تدفق الهواء الحجمي المتصلة بنظام الكمبيوتر على نطاق واسع. على وجه الخصوص، يعمل نظام كمبيوتر مثل "مقياس التنفس MAS-1"، المنتج في بيلاروسيا، وما إلى ذلك، على هذا المبدأ. مثل هذه الأنظمة تجعل من الممكن إجراء ليس فقط قياس التنفس، ولكن أيضًا قياس التنفس، بالإضافة إلى قياس التنفس الرئوي.
تصوير التنفس -طريقة للتسجيل المستمر لحجم الهواء المستنشق والزفير. ويسمى المنحنى الرسومي الناتج سبيروفاما. باستخدام مخطط التنفس، يمكنك تحديد القدرة الحيوية للرئتين وأحجام المد والجزر ومعدل التنفس والحد الأقصى للتهوية الطوعية للرئتين.
تصوير الرئة -طريقة التسجيل المستمر لمعدل التدفق الحجمي للهواء المستنشق والزفير.
هناك العديد من الطرق الأخرى لدراسة الجهاز التنفسي. من بينها تصوير التحجم للصدر، والاستماع إلى الأصوات التي تنتج عندما يمر الهواء عبر الجهاز التنفسي والرئتين، والتنظير الفلوري والتصوير الشعاعي، وتحديد محتوى الأكسجين وثاني أكسيد الكربون في تدفق هواء الزفير، وما إلى ذلك. وتناقش بعض هذه الطرق أدناه.
مؤشرات حجم التنفس الخارجي
يتم عرض العلاقة بين أحجام الرئة وقدراتها في الشكل 1. 1.
عند دراسة التنفس الخارجي، يتم استخدام المؤشرات التالية واختصاراتها.
إجمالي سعة الرئة (TLC)- حجم الهواء في الرئتين بعد أعمق شهيق ممكن (4-9 لتر).

أرز. 1. متوسط قيم حجم الرئة وقدراتها
القدرة الحيوية للرئتين
القدرة الحيوية للرئتين (VC)- حجم الهواء الذي يمكن للشخص أن يزفره بأعمق وأبطأ زفير بعد أقصى شهيق.
تبلغ القدرة الحيوية لرئتي الإنسان 3-6 لترات. في الآونة الأخيرة، بسبب إدخال تكنولوجيا Pneumotachographic، ما يسمى القدرة الحيوية القسرية(ففك). عند تحديد FVC، يجب على الشخص، بعد الاستنشاق بأعمق ما يمكن، القيام بأعمق زفير قسري ممكن. في هذه الحالة، يجب أن يتم الزفير بجهد يهدف إلى تحقيق أقصى سرعة حجمية لتدفق هواء الزفير طوال عملية الزفير بأكملها. يتيح تحليل الكمبيوتر لمثل هذا الزفير القسري حساب العشرات من مؤشرات التنفس الخارجي.
تسمى القيمة الطبيعية الفردية للقدرة الحيوية قدرة الرئة المناسبة(جيل). يتم حسابه باللتر باستخدام الصيغ والجداول بناءً على الطول ووزن الجسم والعمر والجنس. بالنسبة للنساء الذين تتراوح أعمارهم بين 18 و25 عامًا، يمكن إجراء الحساب باستخدام الصيغة
جيل = 3.8*ف + 0.029*ب - 3.190؛ للرجال من نفس العمر
حجم المتبقية
JEL = 5.8*P + 0.085*B - 6.908، حيث P هو الارتفاع؛ ب- العمر (سنوات).
تعتبر قيمة VC المقاسة منخفضة إذا كان هذا الانخفاض أكثر من 20% من مستوى VC.
إذا تم استخدام اسم "السعة" لمؤشر التنفس الخارجي، فهذا يعني أن تركيب هذه السعة يتضمن وحدات أصغر تسمى الحجوم. على سبيل المثال، يتكون TLC من أربعة مجلدات، والقدرة الحيوية - من ثلاثة مجلدات.
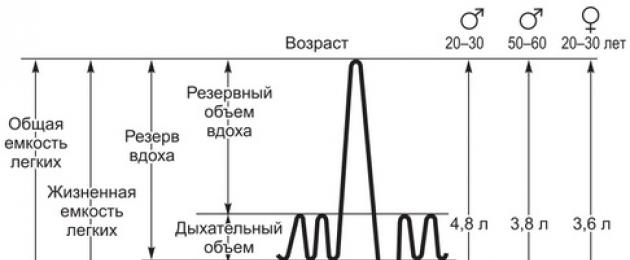
حجم المد والجزر (TO)- هذا هو حجم الهواء الذي يدخل ويخرج من الرئتين في دورة تنفسية واحدة. ويسمى هذا المؤشر أيضًا بعمق التنفس. في حالة الراحة عند شخص بالغ، يكون الجرعة 300-800 مل (15-20% من قيمة VC)؛ طفل عمره شهر واحد - 30 مل؛ سنة واحدة - 70 مل؛ عشر سنوات - 230 مل. إذا كان عمق التنفس أكبر من الطبيعي، فيسمى هذا التنفس فرط التنفس- التنفس العميق والمفرط، ولكن إذا كان التنفس أقل من الطبيعي، فسيتم استدعاء التنفس قلة التنفس- عدم كفاية التنفس الضحل. في العمق الطبيعي وتكرار التنفس يطلق عليه اسم تحسين التنفس- التنفس الطبيعي والكافي. معدل التنفس الطبيعي أثناء الراحة لدى البالغين هو 8-20 نفسًا في الدقيقة؛ طفل عمره شهر - حوالي 50؛ سنة واحدة - 35؛ عشر سنوات - 20 دورة في الدقيقة.
الحجم الاحتياطي الشهيقي (IR ind)- حجم الهواء الذي يمكن للإنسان أن يستنشقه مع أعمق نفس يأخذه بعد نفس هادئ. قيمة PO العادية هي 50-60% من قيمة VC (2-3 لتر).
الحجم الاحتياطي الزفيري (ER ext)- حجم الهواء الذي يمكن للإنسان أن يزفره بأعمق زفير بعد الزفير الهادئ. عادة، تكون قيمة RO 20-35% من السعة الحيوية (1-1.5 لتر).
حجم الرئة المتبقي (RLV)- الهواء المتبقي في الجهاز التنفسي والرئتين بعد الزفير العميق الأقصى. قيمتها هي 1-1.5 لتر (20-30٪ من TEL). في الشيخوخة، تزداد قيمة TRL بسبب انخفاض الجر المرن للرئتين، ونفاذية الشعب الهوائية، وانخفاض قوة عضلات الجهاز التنفسي وحركة الصدر. في سن 60 عامًا، يكون بالفعل حوالي 45٪ من TEL.
القدرة الوظيفية المتبقية (FRC)- الهواء المتبقي في الرئتين بعد الزفير الهادئ. تتكون هذه السعة من حجم الرئة المتبقي (RVV) وحجم احتياطي الزفير (ERV).
لا يشارك كل الهواء الجوي الذي يدخل إلى الجهاز التنفسي أثناء الاستنشاق في تبادل الغازات، ولكن فقط الهواء الذي يصل إلى الحويصلات الهوائية، التي تتمتع بمستوى كافٍ من تدفق الدم في الشعيرات الدموية المحيطة بها. وفي هذا الصدد هناك ما يسمى الفضاء الميت.
المساحة الميتة التشريحية (AMP)- هذا هو حجم الهواء الموجود في الجهاز التنفسي إلى مستوى القصيبات التنفسية (تحتوي هذه القصيبات بالفعل على الحويصلات الهوائية ومن الممكن تبادل الغازات). حجم AMP هو 140-260 مل ويعتمد على خصائص الدستور البشري (عند حل المشكلات التي من الضروري فيها مراعاة AMP، ولكن لم تتم الإشارة إلى قيمته، يتم أخذ حجم AMP متساويًا إلى 150 مل).
المساحة الميتة الفسيولوجية (PDS)- حجم الهواء الداخل إلى الجهاز التنفسي والرئتين وعدم المشاركة في تبادل الغازات. إن FMP أكبر من المساحة الميتة التشريحية، لأنها تتضمنها كجزء لا يتجزأ. بالإضافة إلى الهواء الموجود في الجهاز التنفسي، يتضمن FMP الهواء الذي يدخل إلى الحويصلات الرئوية، لكنه لا يتبادل الغازات مع الدم بسبب غياب أو انخفاض تدفق الدم في هذه الحويصلات الهوائية (يسمى هذا الهواء أحيانا الفضاء الميت السنخي).عادة، تبلغ قيمة المساحة الميتة الوظيفية 20-35% من حجم المد والجزر. وزيادة هذه القيمة فوق 35% قد تشير إلى وجود أمراض معينة.
الجدول 1. مؤشرات التهوية الرئوية

في الممارسة الطبية، من المهم مراعاة عامل المساحة الميتة عند تصميم أجهزة التنفس (الرحلات الجوية على ارتفاعات عالية، والغوص، وأقنعة الغاز)، وتنفيذ عدد من تدابير التشخيص والإنعاش. عند التنفس عبر الأنابيب والأقنعة والخراطيم، يتم توصيل مساحة ميتة إضافية بالجهاز التنفسي للإنسان، وعلى الرغم من زيادة عمق التنفس، إلا أن تهوية الحويصلات الهوائية بالهواء الجوي قد تصبح غير كافية.
حجم التنفس في الدقيقة
حجم التنفس الدقيق (MRV)- حجم الهواء الذي يتم تهويته عبر الرئتين والجهاز التنفسي في دقيقة واحدة. لتحديد MOR، يكفي معرفة العمق أو حجم المد والجزر (TV) وتردد التنفس (RR):
وزارة الدفاع = إلى * البوسنة والهرسك.
في القص، MOD هو 4-6 لتر / دقيقة. غالبًا ما يُسمى هذا المؤشر أيضًا بالتهوية الرئوية (يتميز عن التهوية السنخية).
التهوية السنخية
التهوية السنخية (AVL)- حجم الهواء الجوي الذي يمر عبر الحويصلات الرئوية في دقيقة واحدة. لحساب التهوية السنخية، عليك معرفة قيمة AMP. إذا لم يتم تحديده تجريبيا، لحساب حجم AMP يؤخذ يساوي 150 مل. لحساب التهوية السنخية، يمكنك استخدام الصيغة
AVL = (DO - AMP). البوسنة والهرسك.
على سبيل المثال، إذا كان عمق تنفس الشخص 650 مل ومعدل التنفس 12، فإن AVL هو 6000 مل (650-150). 12.
AB = (DO - أسلحة الدمار الشامل) * BH = DO alv * BH
- AB - التهوية السنخية.
- DO alve - حجم المد والجزر للتهوية السنخية؛
- RR - معدل التنفس
التهوية القصوى (MVL)- الحد الأقصى لحجم الهواء الذي يمكن تهويته من خلال رئتي الإنسان خلال دقيقة واحدة. يمكن تحديد MVL عن طريق فرط التنفس الطوعي أثناء الراحة (التنفس بعمق قدر الإمكان وغالبًا ما يكون مائلًا لمدة لا تزيد عن 15 ثانية). وبمساعدة معدات خاصة، يمكن تحديد MVL أثناء أداء الشخص لعمل بدني مكثف. اعتمادًا على بنية الشخص وعمره، يتراوح معدل MVL بين 40-170 لترًا في الدقيقة. في الرياضيين، يمكن أن يصل MVL إلى 200 لتر / دقيقة.
مؤشرات تدفق التنفس الخارجي
بالإضافة إلى أحجام الرئة وقدراتها، ما يسمى مؤشرات تدفق التنفس الخارجي.إن أبسط طريقة لتحديد واحد منهم، وهو معدل ذروة تدفق الزفير، هو قياس التدفق الذروة.تعد أجهزة قياس ذروة التدفق أجهزة بسيطة وبأسعار معقولة للاستخدام في المنزل.
ذروة معدل التدفق الزفيري(POS) - الحد الأقصى لمعدل التدفق الحجمي لهواء الزفير الذي يتم تحقيقه أثناء الزفير القسري.
باستخدام جهاز قياس ضغط الهواء، لا يمكنك تحديد الحد الأقصى لمعدل التدفق الحجمي للزفير فحسب، بل يمكنك أيضًا تحديد الاستنشاق.
في المستشفى الطبي، أصبحت أجهزة قياس الرئة مع معالجة الكمبيوتر للمعلومات المستلمة شائعة بشكل متزايد. تتيح الأجهزة من هذا النوع، بناءً على التسجيل المستمر للسرعة الحجمية لتدفق الهواء الناتج أثناء زفير القدرة الحيوية القسرية للرئتين، حساب العشرات من مؤشرات التنفس الخارجي. في أغلب الأحيان، يتم تحديد معدلات تدفق الهواء الحجمي والحد الأقصى (اللحظي) في لحظة الزفير على أنها 25، 50، 75٪ FVC. وتسمى على التوالي المؤشرات MOS 25، MOS 50، MOS 75. يعد تعريف FVC 1 شائعًا أيضًا - حجم انتهاء الصلاحية القسري لفترة زمنية يساوي 1 e. بناءً على هذا المؤشر، يتم حساب مؤشر Tiffno (المؤشر) - يتم التعبير عن نسبة FVC 1 إلى FVC كنسبة مئوية. يتم أيضًا تسجيل منحنى يعكس التغير في السرعة الحجمية لتدفق الهواء أثناء الزفير القسري (الشكل 2.4). في هذه الحالة، يتم عرض السرعة الحجمية (l/s) على المحور الرأسي، ويتم عرض النسبة المئوية لـ FVC الزفير على المحور الأفقي.
في الرسم البياني الموضح (الشكل 2، المنحنى العلوي)، يشير الرأس إلى قيمة PVC، وإسقاط لحظة الزفير بنسبة 25% FVC على المنحنى يميز MVC 25، وإسقاط 50% و75% FVC يتوافق مع قيم MVC 50 و MVC 75. ليس فقط سرعات التدفق في النقاط الفردية، ولكن أيضًا مسار المنحنى بأكمله له أهمية تشخيصية. الجزء الخاص به، الموافق 0-25% من FVC الزفير، يعكس سالكية الهواء للقصبات الهوائية الكبيرة والقصبة الهوائية والمنطقة من 50 إلى 85% من FVC - سالكية القصبات الهوائية والقصبات الهوائية الصغيرة. يشير الانحراف في القسم التنازلي من المنحنى السفلي في منطقة الزفير بنسبة 75-85٪ FVC إلى انخفاض في سالكية القصبات الهوائية والقصبات الهوائية الصغيرة.

أرز. 2. تيار مؤشرات التنفس. منحنيات الملاحظة - حجم الشخص السليم (العلوي)، المريض الذي يعاني من انسداد في القصبات الهوائية الصغيرة (السفلي)
يتم استخدام تحديد مؤشرات الحجم والتدفق المدرجة في تشخيص حالة نظام التنفس الخارجي. لتوصيف وظيفة التنفس الخارجي في العيادة، يتم استخدام أربعة أنواع مختلفة من الاستنتاجات: الاضطرابات العادية والانسدادية، والاضطرابات المقيدة، والاضطرابات المختلطة (مزيج من الاضطرابات الانسدادية والمقيدة).
بالنسبة لمعظم مؤشرات التدفق والحجم للتنفس الخارجي، تعتبر انحرافات قيمتها عن القيمة الصحيحة (المحسوبة) بأكثر من 20٪ خارجة عن القاعدة.
الاضطرابات الانسدادية- هذه عوائق في سالكية المسالك الهوائية، مما يؤدي إلى زيادة مقاومتها الديناميكية الهوائية. يمكن أن تتطور مثل هذه الاضطرابات نتيجة لزيادة قوة العضلات الملساء في الجهاز التنفسي السفلي، مع تضخم أو تورم الأغشية المخاطية (على سبيل المثال، مع الالتهابات الفيروسية التنفسية الحادة)، وتراكم المخاط، وإفرازات قيحية، في وجود ورم أو جسم غريب، خلل في سالكية الجهاز التنفسي العلوي وحالات أخرى.
يتم الحكم على وجود تغييرات انسدادية في الشعب الهوائية من خلال انخفاض في POS، FVC 1، MOS 25، MOS 50، MOS 75، MOS 25-75، MOS 75-85، وقيمة مؤشر اختبار Tiffno وMVL. يكون معدل اختبار تيفنو عادة 70-85%، ويعتبر الانخفاض إلى 60% علامة على وجود اضطراب معتدل، وإلى 40% اضطراب شديد لانسداد الشعب الهوائية. بالإضافة إلى ذلك، في حالة الاضطرابات الانسدادية، تزداد مؤشرات مثل الحجم المتبقي والقدرة الوظيفية المتبقية وقدرة الرئة الإجمالية.
الانتهاكات التقييدية- هذا انخفاض في تمدد الرئتين عند الاستنشاق وانخفاض في الرحلات التنفسية للرئتين. يمكن أن تتطور هذه الاضطرابات بسبب انخفاض امتثال الرئتين، والأضرار التي لحقت بالصدر، ووجود التصاقات، وتراكم السوائل، ومحتويات قيحية، والدم في التجويف الجنبي، وضعف عضلات الجهاز التنفسي، وضعف انتقال الإثارة في المشابك العصبية العضلية وغيرها. الأسباب.
يتم تحديد وجود تغييرات تقييدية في الرئتين من خلال انخفاض القدرة الحيوية (على الأقل 20٪ من القيمة المناسبة) وانخفاض في MVL (مؤشر غير محدد)، وكذلك انخفاض في امتثال الرئة، وفي بعض الحالات ، زيادة في درجة اختبار تيفنو (أكثر من 85٪). مع الاضطرابات المقيدة، يتم تقليل إجمالي سعة الرئة والقدرة الوظيفية المتبقية والحجم المتبقي.
يتم التوصل إلى الاستنتاج حول الاضطرابات المختلطة (الانسدادية والمقيدة) لنظام التنفس الخارجي مع وجود تغييرات متزامنة في مؤشرات التدفق والحجم المذكورة أعلاه.
حجم الرئة وقدراتها
حجم المد والجزر -هذا هو حجم الهواء الذي يستنشقه الإنسان ويزفره وهو في حالة هدوء؛ في شخص بالغ هو 500 مل.
حجم الشهيق الاحتياطي- هذا هو الحد الأقصى لحجم الهواء الذي يمكن للشخص أن يستنشقه بعد نفس هادئ؛ حجمها 1.5-1.8 لتر.
حجم احتياطي الزفير -هذا هو الحد الأقصى لحجم الهواء الذي يمكن للشخص أن يزفره بعد الزفير الهادئ؛ هذا الحجم هو 1-1.5 لتر.
حجم المتبقية -هذا هو حجم الهواء الذي يبقى في الرئتين بعد الزفير الأقصى؛ الحجم المتبقي هو 1 -1.5 لتر.

أرز. 3. التغيرات في الحجم المد والجزر والضغط الجنبي والسنخي أثناء تهوية الرئة
القدرة الحيوية للرئتين(VC) هو الحد الأقصى لحجم الهواء الذي يمكن للشخص أن يزفره بعد أعمق نفس. تشمل القدرة الحيوية الحجم الاحتياطي الشهيق، والحجم المد والجزر، والحجم الاحتياطي الزفيري. يتم تحديد القدرة الحيوية للرئتين بواسطة مقياس التنفس، وتسمى طريقة تحديدها بقياس التنفس. القدرة الحيوية لدى الرجال هي 4-5.5 لتر، وعند النساء - 3-4.5 لتر. ويكون ذلك في وضعية الوقوف أكبر منه في وضعية الجلوس أو الاستلقاء. يؤدي التدريب البدني إلى زيادة القدرة الحيوية (الشكل 4).

أرز. 4. مخطط التنفس للحجم والقدرات الرئوية
القدرة الوظيفية المتبقية(FRC) هو حجم الهواء الموجود في الرئتين بعد الزفير الهادئ. FRC هو مجموع الحجم الاحتياطي للزفير والحجم المتبقي ويساوي 2.5 لتر.
مجموع قدرة الرئة(OEL) - حجم الهواء الموجود في الرئتين في نهاية الشهيق الكامل. يشمل TLC الحجم المتبقي والقدرة الحيوية للرئتين.
يتكون الفضاء الميت من الهواء الموجود في الشعب الهوائية ولا يشارك في تبادل الغازات. عند الشهيق، تدخل الأجزاء الأخيرة من الهواء الجوي إلى الفضاء الميت، ودون تغيير تركيبته، تتركه عند الزفير. يبلغ حجم المساحة الميتة حوالي 150 مل، أو ما يقرب من ثلث حجم المد أثناء التنفس الهادئ. وهذا يعني أنه من أصل 500 مل من الهواء المستنشق، يدخل 350 مل فقط إلى الحويصلات الهوائية. وبنهاية الزفير الهادئ، تحتوي الحويصلات الهوائية على حوالي 2500 مل من الهواء (FRC)، لذا مع كل نفس هادئ، يتجدد 1/7 فقط من الهواء السنخي.
تبلغ سعة الرئة الإجمالية للرجل البالغ في المتوسط 5-6 لترات، ولكن أثناء التنفس الطبيعي يتم استخدام جزء صغير فقط من هذا الحجم. عند التنفس بهدوء، يكمل الإنسان حوالي 12-16 دورة تنفسية، حيث يستنشق ويزفر حوالي 500 مل من الهواء في كل دورة. يُطلق على هذا الحجم من الهواء عادة اسم حجم المد والجزر. عندما تأخذ نفسًا عميقًا، يمكنك استنشاق 1.5-2 لترًا إضافيًا من الهواء - وهذا هو الحجم الاحتياطي للاستنشاق. حجم الهواء المتبقي في الرئتين بعد الزفير الأقصى هو 1.2-1.5 لتر - وهذا هو الحجم المتبقي للرئتين.
قياس حجم الرئة
تحت المصطلح قياس حجم الرئةيشير عادةً إلى قياس سعة الرئة الإجمالية (TLC)، وحجم الرئة المتبقي (RLV)، والقدرة الوظيفية المتبقية (FRC) للرئتين والقدرة الحيوية للرئتين (VC). تلعب هذه المؤشرات دورًا مهمًا في تحليل قدرة الرئتين على التهوية؛ ولا غنى عنها في تشخيص اضطرابات التهوية المقيدة وتساعد في تقييم فعالية التدخل العلاجي. يمكن تقسيم قياس أحجام الرئة إلى مرحلتين رئيسيتين: قياس FRC وإجراء دراسة قياس التنفس.
لتحديد FRC، يتم استخدام إحدى الطرق الثلاث الأكثر شيوعًا:
- طريقة تخفيف الغاز (طريقة تخفيف الغاز)؛
- تخطيط حجم الجسم؛
- الأشعة السينية.
حجم الرئة وقدراتها
عادة، يتم التمييز بين أربعة أحجام رئوية - حجم احتياطي الشهيق (IRV)، حجم المد والجزر (TI)، حجم احتياطي الزفير (ERV) وحجم الرئة المتبقية (RLV) والقدرات التالية: القدرة الحيوية للرئتين (VC)، والقدرة الشهيقية (EIV)، والقدرة الوظيفية المتبقية (FRC) وإجمالي سعة الرئة (TLC).
يمكن تمثيل إجمالي سعة الرئة كمجموع لعدة أحجام وقدرات الرئة. سعة الرئة هي مجموع حجمين أو أكثر من حجم الرئة.
حجم المد والجزر (VT) هو حجم الغاز الذي يتم استنشاقه وزفيره أثناء دورة التنفس أثناء التنفس الهادئ. ينبغي حساب DO كمتوسط بعد تسجيل ست دورات تنفسية على الأقل. تسمى نهاية مرحلة الاستنشاق بمستوى نهاية الشهيق، وتسمى نهاية مرحلة الزفير بمستوى نهاية الزفير.
حجم احتياطي الشهيق (IRV) هو الحد الأقصى لحجم الهواء الذي يمكن استنشاقه بعد شهيق هادئ متوسط طبيعي (مستوى الشهيق النهائي).
الحجم الاحتياطي للزفير (ERV) هو الحد الأقصى لحجم الهواء الذي يمكن زفيره بعد الزفير الهادئ (مستوى الزفير النهائي).
حجم الرئة المتبقي (RLV) هو حجم الهواء الذي يبقى في الرئتين بعد الزفير الكامل. لا يمكن قياس TRL مباشرة، ويتم حسابه بطرح ROvyd من FRC: OOL = العدو – ROvydأو OOL = OEL – حيوي. وتعطى الأفضلية للطريقة الأخيرة.
السعة الحيوية للرئتين (VC) هي حجم الهواء الذي يمكن زفيره أثناء الزفير الكامل بعد أقصى قدر من الشهيق. مع الزفير القسري، يسمى هذا الحجم القدرة الحيوية القسرية للرئتين (FVC)، مع الحد الأقصى الهادئ (الاستنشاق) الزفير - القدرة الحيوية لرئتي الاستنشاق (الزفير) - VVC (VCL). يتضمن مركز فيينا الدولي DO وROvd وROvyd. تبلغ القدرة الحيوية عادةً حوالي 70٪ من TLC.
سعة الشهيق (EIC) هي الحجم الأقصى الذي يمكن استنشاقه بعد الزفير الهادئ (من مستوى نهاية الزفير). EDV يساوي مجموع DO وRVD وعادة ما يكون 60-70% من السعة الحيوية.
السعة الوظيفية المتبقية (FRC) هي حجم الهواء الموجود في الرئتين والجهاز التنفسي بعد الزفير الهادئ. ويسمى FRC أيضًا بحجم الزفير النهائي. يتضمن FRC ROvyd وOOL. يعد قياس FRC خطوة حاسمة في تقييم أحجام الرئة.
إجمالي سعة الرئة (TLC) هو حجم الهواء الموجود في الرئتين في نهاية عملية الاستنشاق الكاملة. يتم حساب TEL بطريقتين: OEL = OEL + القدرة الحيويةأو OEL = FFU + Evd. الطريقة الأخيرة هي الأفضل.
يُستخدم قياس سعة الرئة الإجمالية ومكوناتها على نطاق واسع في العديد من الأمراض ويوفر مساعدة كبيرة في عملية التشخيص. على سبيل المثال، في حالة انتفاخ الرئة، عادةً ما يكون هناك انخفاض في FVC وFEV1، كما تنخفض نسبة FEV1/FVC أيضًا. ويلاحظ أيضًا انخفاض في FVC وFEV1 في المرضى الذين يعانون من اضطرابات مقيدة، ولكن نسبة FEV1/FVC لا تنخفض.
على الرغم من ذلك، فإن نسبة FEV1/FVC ليست معلمة أساسية في التشخيص التفريقي للاضطرابات الانسدادية والمقيدة. للتشخيص التفريقي لاضطرابات التهوية هذه، يعد القياس الإلزامي لـ TEL ومكوناته ضروريًا. مع الاضطرابات المقيدة، هناك انخفاض في TLC وجميع مكوناته. مع الاضطرابات الانسدادية والمقيدة الانسدادية المشتركة، يتم تقليل بعض مكونات TLC، ويتم زيادة بعضها.
يعد قياس FRC إحدى خطوتين رئيسيتين في قياس TLC. يمكن قياس FRC عن طريق طرق تخفيف الغاز أو تخطيط حجم الجسم أو الأشعة السينية. في الأفراد الأصحاء، توفر الطرق الثلاث نتائج مماثلة. عادة ما يكون معامل الاختلاف في القياسات المتكررة داخل نفس الموضوع أقل من 10%.
تُستخدم طريقة تخفيف الغاز على نطاق واسع نظرًا لبساطة التقنية والرخص النسبي للمعدات. ومع ذلك، في المرضى الذين يعانون من انسداد شديد في توصيل الشعب الهوائية أو انتفاخ الرئة، يتم التقليل من القيمة الحقيقية لـ TLC عند قياسها بهذه الطريقة، نظرًا لأن الغاز المستنشق لا يخترق المساحات قليلة التهوية أو عديمة التهوية.
تتيح لك طريقة تخطيط التحجم للجسم تحديد حجم الغاز داخل الصدر (ITV). وبالتالي، فإن تخطيط التحجم في الجسم الذي تم قياسه بواسطة FRC يشمل كلاً من الأجزاء المهواة وغير المهواة من الرئتين. وفي هذا الصدد، لدى المرضى الذين يعانون من الأكياس الرئوية ومصائد الهواء، تعطي هذه الطريقة نتائج أعلى مقارنة بطريقة تخفيف الغاز. يعد تخطيط حجم الجسم طريقة أكثر تكلفة وأكثر تعقيدًا من الناحية الفنية ويتطلب جهدًا وتعاونًا أكبر من المريض مقارنة بطريقة تخفيف الغاز. ومع ذلك، فإن طريقة تخطيط التحجم في الجسم هي الأفضل لأنها تسمح بتقييم أكثر دقة لـ FRC.
يوفر الفرق بين القيم التي تم الحصول عليها باستخدام هاتين الطريقتين معلومات مهمة حول وجود مساحة هوائية غير مهواة في الصدر. في حالة الانسداد القصبي الشديد، فإن طريقة تخطيط التحجم العامة قد تبالغ في تقدير قيم FRC.
بناءً على مواد من A.G. تشوتشالينا
حاليا، فسيولوجيا الجهاز التنفسي السريرية- أحد أسرع التخصصات العلمية نمواً بأسسه وأساليبه ومهامه النظرية المتأصلة. إن طرق البحث العديدة وتعقيدها المتزايد وارتفاع تكاليفها تجعل من الصعب اعتمادها في الرعاية الصحية العملية. لا تزال العديد من الطرق الجديدة لدراسة متغيرات التنفس قيد البحث؛ ولا توجد مؤشرات واضحة لاستخدامها، أو معايير للتقييم الكمي والنوعي.
في العمل العملي، يظل تصوير التنفس وقياس الرئة وطرق تحديد حجم الرئة المتبقي هو الأكثر شيوعًا. يتيح الاستخدام المتكامل لهذه الأساليب الحصول على قدر كبير جدًا من المعلومات.
عند تحليل مخطط التنفس، يتم تقييم حجم المد والجزر (TV).- كمية الهواء المستنشق والزفير أثناء التنفس الهادئ؛ معدل التنفس في الدقيقة (RR)؛ الحجم الدقيق للتنفس (MOV = DO x RR)؛ القدرة الحيوية (VC) - حجم الهواء الذي يمكن للشخص أن يزفره بعد أقصى قدر من الاستنشاق؛ منحنى السعة الحيوية القسرية (FVC)، والذي يتم تسجيله عند إجراء الزفير الكامل بأقصى جهد من موضع أقصى شهيق وبسرعة تسجيل عالية.
من منحنى FVC، يتم تحديد حجم الزفير القسري في الثانية الأولى (FEV 1) والحد الأقصى للتهوية الرئوية (MVV) عند التنفس بأقصى عمق وتكرار تعسفي. يوصي R. F. Clement بإجراء MVL عند حجم تنفسي معين، لا يتجاوز حجم الجزء المستقيم من منحنى FVC، وبأقصى تردد.
قياس القدرة المتبقية الوظيفية (FRC) وحجم الرئة المتبقية (RLV) يكمل بشكل كبير تصوير التنفس، مما يسمح للمرء بدراسة هيكل سعة الرئة الإجمالية (TLC).
يظهر في الشكل تمثيل تخطيطي لمخطط التنفس وبنية إجمالي سعة الرئة.
OEL - إجمالي سعة الرئة. FRC - القدرة الوظيفية المتبقية؛ الهواء - سعة الهواء؛ ROL - حجم الرئة المتبقي؛ القدرة الحيوية - القدرة الحيوية للرئتين. RO ind — حجم احتياطي الشهيق؛ حجم احتياطي الزفير RO؛ افعل - حجم المد والجزر؛ FVC - منحنى القدرة الحيوية القسرية؛ FEV 1 - حجم الزفير القسري لمدة ثانية واحدة؛ MVL - أقصى قدر من التهوية.
يتم حساب مؤشرين نسبيين من مخطط التنفس:مؤشر Tiffno (نسبة FEV 1 إلى السعة الحيوية) ومؤشر سرعة الهواء (APDV) - نسبة MVL إلى السعة الحيوية.
ويتم تحليل المؤشرات التي تم الحصول عليها من خلال مقارنتها بالقيم المناسبة، والتي يتم حسابها مع مراعاة الطول بالسنتيمتر (P) والعمر بالسنوات (B).
ملحوظة.عند استخدام جهاز قياس التنفس SG، ينخفض حجم الزفير القسري 1 المطلوب عند الرجال بمقدار 0.19 لتر، وعند النساء بمقدار 0.14 لتر. في الأشخاص الذين تتراوح أعمارهم بين 20 عامًا، تكون القدرة الحيوية وحجم الزفير القسري (FEV) أقل بحوالي 0.2 لتر مقارنةً بعمر 25 عامًا؛ بالنسبة للأشخاص الذين تزيد أعمارهم عن 50 عامًا، يتم تخفيض المعامل عند حساب المستوى الدولي المناسب بمقدار 2.
بالنسبة لنسبة FRC/FLC، تم وضع معيار عام للأشخاص من كلا الجنسين، بغض النظر عن العمر، يساوي 50 ± 6% [Kanaev N. N. et al., 1976].
يتيح لنا استخدام المعايير المحددة لـ TLC/TLC وFRC/TLC وVC تحديد القيم المناسبة لـ TLC وFRC وTLC.
مع تطور متلازمة الانسداد، هناك انخفاض في مؤشرات السرعة المطلقة (FEV 1 وMVL)، تتجاوز درجة الانخفاض في VC، ونتيجة لذلك تنخفض مؤشرات السرعة النسبية (FEV/VC وMVL/VC)، مما يميز شدة انسداد الشعب الهوائية.
يوضح الجدول الحدود الطبيعية وتدرجات الانحرافات في مؤشرات التنفس الخارجية، والتي تسمح لك بتقييم البيانات التي تم الحصول عليها بشكل صحيح. ومع ذلك، مع الاضطرابات الشديدة لانسداد الشعب الهوائية، لوحظ أيضًا انخفاض كبير في القدرة الحيوية، مما يعقد تفسير بيانات تصوير التنفس والتمييز بين الاضطرابات الانسدادية والمختلطة.
تم إثبات الانخفاض الطبيعي في القدرة الحيوية مع اشتداد انسداد الشعب الهوائية بواسطة B. E. Votchal و N. A. Magazanik (1969) ويرتبط بانخفاض في تجويف القصبات الهوائية بسبب ضعف الجر المرن للرئتين وانخفاض في حجم جميع الهياكل الرئوية. يؤدي تضييق تجويف القصبات الهوائية وخاصة القصيبات أثناء الزفير إلى زيادة مقاومة الشعب الهوائية بحيث يصبح الزفير الإضافي مستحيلًا حتى مع بذل أقصى جهد.
من الواضح أنه كلما كان تجويف الشعب الهوائية أصغر أثناء الزفير، كلما أسرعت في الانهيار إلى مستوى حرج. في هذا الصدد، في حالة حدوث اضطرابات شديدة في انسداد الشعب الهوائية، يصبح تحليل بنية TLC ذا أهمية كبيرة، مما يكشف عن زيادة كبيرة في TLC مع انخفاض في VC.
يعلق المؤلفون المحليون أهمية كبيرة على تحليل بنية OEL [Dembo A.G., Shapkaits Yu.M., 1974; كاناييف إن إن، أورلوفا إيه جي، 1976؛ Clement R.F., Kuznetsova V.I., 1976, etc.] تعكس نسبة FRC والقدرة التنفسية (E ind) إلى حد ما نسبة القوى المرنة للرئة والصدر، حيث أن مستوى الزفير الهادئ يتوافق مع وضع التوازن من هذه القوات. تشير الزيادة في FRC في بنية TLC في غياب انسداد الشعب الهوائية إلى انخفاض في الجر المرن للرئتين.
يؤدي انسداد القصبات الهوائية الصغيرة إلى تغيرات في بنية TLC، وفي المقام الأول زيادة في TLC. وبالتالي، تشير الزيادة في TRL مع مخطط التنفس الطبيعي إلى انسداد المسالك الهوائية المحيطية. يتيح استخدام تخطيط التحجم العام اكتشاف زيادة في TBL مع مقاومة الشعب الهوائية الطبيعية (R aw) والاشتباه في انسداد القصبات الهوائية الصغيرة قبل تحديد TBL باستخدام طريقة خلط الهيليوم [Kuznetsova V.K., 1978; كريستوفيك ب. وآخرون، 1980].
ومع ذلك، يشير V. J. Sobol, S. Emirgil (1973) إلى عدم موثوقية هذا المؤشر للتشخيص المبكر لأمراض الانسداد الرئوي بسبب التقلبات الكبيرة في القيم الطبيعية.
اعتمادًا على آلية انسداد الشعب الهوائية، فإن التغيرات في مؤشرات القدرة الحيوية والسرعة لها خصائصها الخاصة [Kanaev N. N., Orlova A. G., 1976]. عندما يهيمن مكون التشنج القصبي للانسداد، يزداد TLC، على الرغم من زيادة TLC، تنخفض القدرة الحيوية قليلاً مقارنة بمؤشرات السرعة.
مع غلبة الانهيار القصبي عند الزفير، هناك زيادة كبيرة في TLC، والتي عادة لا تكون مصحوبة بزيادة في TLC، مما يؤدي إلى انخفاض حاد في VC مع انخفاض في مؤشرات السرعة. وهكذا نحصل على خصائص نسخة مختلطة من اضطرابات التهوية بسبب خصائص انسداد الشعب الهوائية.
لتقييم طبيعة مشاكل التهوية، يتم تطبيق القواعد التالية.
القواعد المستخدمة لتقييم خيارات مشاكل التهوية [وفقًا لـ Kanaev N.N., 1980]
يتم التقييم وفقًا للمؤشر الذي يتم تقليله إلى حد أكبر وفقًا لدرجات الانحراف عن القاعدة. يعد الخياران الأولان من الخيارات المقدمة أكثر شيوعًا في التهاب الشعب الهوائية الانسدادي المزمن.
باستخدام قياس ضغط الهواء (PTM)، يتم تحديد سرعات تدفق الهواء القصوى (القصوى)، والتي تسمى قوة قياس ضغط الهواء للاستنشاق والزفير (M وM in). يعد تقييم مؤشرات PTM أمرًا صعبًا لأن نتائج الدراسة متغيرة جدًا وتعتمد على العديد من العوامل. تم اقتراح صيغ مختلفة لتحديد القيم المناسبة. يقترح G. O. Badalyan اعتبار أن M المستحقة تساوي 1.2 قدرة حيوية، A. O. Navakatikyan - 1.2 قدرة حيوية مستحقة.
لا يستخدم PTM لتقييم درجة ضعف التهوية، ولكنه مهم لدراسة المرضى مع مرور الوقت وإجراء الاختبارات الدوائية.
واستنادا إلى نتائج قياس التنفس وقياس الرئة، يتم تحديد عدد من المؤشرات الأخرى، والتي، مع ذلك، لم تجد استخداما واسع النطاق.
مؤشر تدفق الهواء جينسلر:نسبة MVL إلى MVL المناسبة، %/نسبة السعة الحيوية إلى القدرة الحيوية المناسبة، %.
مؤشر أماتوني:مؤشر Tiffno/نسبة القدرة الحيوية إلى القدرة الحيوية، %.
المؤشرات Mvyd/VC وMvyd/VC، المقابلة للمؤشرات التي تم الحصول عليها من تحليل مخطط التنفس FEV 1/VC وFEV 1/VC [Amatuni V. G., Akopyan A. S., 1975].
انخفاض في M eq FEV 1 وزيادة في R يميزان الأضرار التي لحقت بالقصبات الهوائية الكبيرة (الأجيال 7-8 الأولى).
"أمراض الرئة المزمنة غير النوعية"
N.R.Paleev، L.N.Tsarkova، A.I.Borokhov
يعد تحديد الانسداد المعزول للأجزاء الطرفية من القصبات الهوائية مشكلة مهمة في التشخيص الوظيفي للتنفس، لأنه وفقًا للمفاهيم الحديثة، يبدأ تطور متلازمة الانسداد على وجه التحديد بتلف القصبات الهوائية المحيطية وتكون العملية المرضية في هذه المرحلة لا يزال قابلاً للعكس. ولهذه الأغراض، يتم استخدام عدد من الأساليب الوظيفية: دراسة اعتماد التردد على امتثال الرئة، والحجم...
في حالة التهاب الشعب الهوائية المزمن، كقاعدة عامة، ليس من الممكن الكشف عن الأعراض التي تميز الضرر الفعلي للشعب الهوائية على صورة شعاعية منتظمة. تم تأكيد هذه البيانات الإشعاعية السلبية من خلال الدراسات المورفولوجية التي تشير إلى أن التغيرات الالتهابية في جدار القصبات الهوائية ليست كافية لجعل القصبات الهوائية، التي كانت غير مرئية سابقًا على الصورة الشعاعية، مرئية. ومع ذلك، في عدد من الحالات، من الممكن تحديد التغيرات الإشعاعية المرتبطة...
تعتبر الزيادة المنتشرة في شفافية حقول الرئة من أهم العلامات الإشعاعية للنفاخ الرئوي. أكد B. E. Votchal (1964) على عدم الموثوقية الشديدة لهذا العرض بسبب ذاتيته الشديدة. بالإضافة إلى ذلك، قد يتم اكتشاف فقاعات انتفاخية كبيرة وتورم واضح محليًا في مناطق فردية من الرئة. الفقاعات النفاخية الكبيرة التي يبلغ قطرها أكثر من 3 - 4 سم لها مظهر مجال محدود من الشفافية المتزايدة...
مع تطور ارتفاع ضغط الدم الرئوي والقلب الرئوي المزمن، تظهر علامات إشعاعية معينة. وأهمها انخفاض عيار الأوعية الطرفية الصغيرة. يتطور هذا العرض نتيجة لتشنج الأوعية الدموية المعمم الناجم عن نقص الأكسجة السنخية ونقص الأكسجة في الدم، وهو أحد الأعراض المبكرة إلى حد ما لضعف الدورة الدموية الرئوية. في وقت لاحق، لوحظ التوسع المشار إليه بالفعل في الفروع الكبيرة للشريان الرئوي، مما يخلق أعراض...
يوسع فحص القصبات الهوائية بشكل كبير إمكانيات تشخيص التهاب الشعب الهوائية المزمن. يعتمد تكرار اكتشاف علامات التهاب الشعب الهوائية المزمن على مدة المرض. في المرضى الذين يعانون من مدة المرض لأكثر من 15 عاما، تم اكتشاف أعراض التهاب الشعب الهوائية المزمن في 96.8٪ من الحالات [Gerasin V. A. et al., 1975]. فحص القصبات الهوائية ليس إلزامياً في حالة التهاب الشعب الهوائية المزمن، ولكنه ذو أهمية كبيرة في تشخيصه...
ج) تغييرات معبر عنها بشكل معتدل من النوع المقيد
7.100. أعط استنتاجًا بناءً على نتائج دراسة وظيفة تهوية الرئتين: القدرة الحيوية - 74٪ د؛ FEV1 - 32%د؛ حجم الزفير القسري/حجم الزفير القسري - 39%؛ نقاط البيع - 39%د؛ موس25 - 30% د؛ موس50 - 17% د؛ موس75 - 13% د؛
SOS 25-75 - 17% د
أ) تقييد شديد إلى حد ما
ب) انسداد معمم واضح. انخفاض معتدل في القدرة الحيوية
ج) انسداد معمم شديد إلى حد ما، انخفاض معتدل في القدرة الحيوية.
7.101. أعط استنتاجًا بناءً على نتائج دراسة وظيفة تهوية الرئتين: القدرة الحيوية -100% د؛
FEV1 -60%د؛ FEV1/VC -57%؛ نقاط البيع -74%د؛ موس25 -58%؛ موس50 -55%د؛ موس75 -42%د؛ استغاثة 25-
75-62%د
أ) انسداد معمم واضح
ب) اضطرابات التهوية الرئوية الانسدادية الشديدة إلى حد ما
ج) أعرب بشكل كبير عن انسداد معمم
7.102. أعط استنتاجًا بناءً على نتائج دراسة وظيفة تهوية الرئتين: القدرة الحيوية -63% د؛
FEV1 -75%D: FEV1/VC -99%؛ نقاط البيع -78%د؛ موس25 -72% د؛ موس50 -70% د؛ موس75-69%د; استغاثة 25-
75-72%د
أ) انخفاض معتدل في وظيفة تهوية الرئتين حسب نوع الانسداد
ب) انخفاض معتدل في وظيفة تهوية الرئتين حسب النوع المقيد
ج) ضعف وظيفة التهوية للرئتين من النوع المختلط
التغيرات المرضية في الجهاز التنفسي
7.103. حدد الآليات الرئيسية التي تشكل انسداد مجرى الهواء:
أ) تشنج قصبي وتورم الغشاء المخاطي القصبي
ب) تشوه الندبة
ج) احتقان في الرئتين
د) الإفراط والتمييز
7.104. العلامة السريرية للمرحلة الأولى من فشل الجهاز التنفسي هي:
ب) ضيق في التنفس مع مجهود بدني قليل
ج) ضيق في التنفس أثناء الراحة
7.105. العلامة السريرية لفشل الجهاز التنفسي في المرحلة الثانية هي:
أ) ضيق في التنفس مع مجهود بدني كبير
ج) ضيق في التنفس أثناء الراحة
7.106. العلامة السريرية لفشل الجهاز التنفسي من المرحلة الثالثة هي:
أ) ضيق في التنفس مع مجهود بدني كبير
ب) ضيق في التنفس مع مجهود بدني قليل
ج) ضيق في التنفس أثناء الراحة
7.107. أي من الأدوية التالية هو الأمثل للاستخدام لتحديد
إمكانية عكس الانسداد في المرضى الذين يعانون من أمراض الانسداد الرئوي المزمن:
أ) السالبوتامول
ب) بيرودوال
ج) أتروفنت
د) الايفيدرين
7.108. المعامل: نسبة حجم الرئة المتبقي إلى إجمالي سعة الرئة (RLC/TLC)،
يزيد مع:
أ) التليف الرئوي
ب) الالتهاب الرئوي
ج) أورام الرئة
د) انتفاخ الرئة
7.109. قد يحدث فشل الجهاز التنفسي المقيد عندما:
أ) الالتهاب الرئوي
ب) ذات الجنب نضحي ضخمة
ج) نوبة الربو القصبي
7.110. تؤدي اضطرابات التهوية الرئوية الانسدادية إلى: 1) اضطراب انسياب البلغم، 2)
انخفاض في الفاعل بالسطح، 3) تشنج وتورم في الغشاء المخاطي للقصبات الهوائية، 4) وذمة رئوية خلالية، 5)
تشنج الحنجرة، 6) الأجسام الغريبة في القصبة الهوائية والشعب الهوائية
أ) كلها صحيحة
ب) كلها صحيحة باستثناء 2.4
ج) جميعها صحيحة ما عدا 1، 5، 6
د) 5، 6 فقط صحيحة
ه) 1 فقط هو الصحيح
7.111. تنخفض القدرة الحيوية للرئتين (VC) مع:
أ) الالتهاب الرئوي
ب) تصلب الرئة
ج) ذات الجنب نضحي
د) التهاب الشعب الهوائية الحاد
7.112. تتوافق المؤشرات التالية لوظيفة التنفس الخارجي مع القاعدة:
أ) القدرة الحيوية للرئتين (VC) - 80% د
ب) القدرة الحيوية للرئتين (VC) -92% د
ج) حجم الزفير القسري في ثانية واحدة. (FEV1) - 85%د
د) حجم الزفير القسري في ثانية واحدة. (FEV1) - 60% د
7.113. المؤشرات التالية لوظيفة الجهاز التنفسي الخارجية ليست طبيعية:
أ) اختبار تيفنو (FEV1/VC) - 75% د
ب) اختبار تيفنو (FEV1/VC) - 60% د
ج) إجمالي سعة الرئة (TLC) -120%D
د) إجمالي سعة الرئة (TLC) - 95% د
7.114. المؤشرات: حجم الرئة المتبقي (RLV) ونسبة RLV/RLV تزداد مع:
أ) نوع مقيد من ضعف التهوية الرئوية
ب) مع نوع الانسداد من ضعف وظيفة التهوية في الرئتين
7.115. مع النوع الانسدادي من ضعف التهوية الرئوية، تنخفض المؤشرات التالية:
أ) إجمالي سعة الرئة
ب) حجم الزفير القسري في 1 ثانية (FEV1).
ج) حجم الرئة المتبقي (RLV)
د) اختبار تيفنو (FEV 1/VC)
ه) ذروة تدفق حجم الزفير (PEF)
7.116. مع النوع المقيد من ضعف وظيفة التهوية في الرئتين، ينخفض ما يلي:
المؤشرات:
أ) نسبة انتهاء الصلاحية القسري في 1 ثانية. (FEV1) إلى القدرة الحيوية (VC)
ب) إجمالي سعة الرئة (TLC)
ج) متوسط معدل التدفق الحجمي للزفير أثناء الاستنشاق من 25 إلى 75% FVC (SES 25-75)
7.117. يعد الانخفاض الحاد في القدرة الحيوية للرئتين (VC) نموذجيًا لما يلي:
أ) التهاب الشعب الهوائية الانسدادي المزمن
ب) التهاب الأسناخ الليفي، الجنف الحدابي، تغبر الرئة
ج) الربو القصبي
7.118. الأسباب الرئيسية لنقص الأكسجة في الدم الشرياني:
أ) نقص تهوية الحويصلات الهوائية
ب) التوزيع غير المتساوي للتهوية وتدفق الدم في الرئتين
ج) التحويلات الرئوية
د) جميع العوامل المذكورة أعلاه
7.119. يتم تثبيط النقل المخاطي الهدبي عن طريق:
أ) التدخين
ب) إصابات الدماغ المؤلمة
د) التسمم
ه) جميع العوامل المذكورة
7.120.تسمح المؤشرات التالية بتشخيص الفشل التنفسي الحاد
مريض التهاب الشعب الهوائية الانسدادي المزمن:
أ) انخفاض في FEV1 أقل من 40٪ د
ب) انخفاض في PaO2 بمقدار 10-15 ملم زئبق. فن. وأكثر من ذلك، زيادة في PaCO2
7.121. يعمل ما يلي بشكل أساسي على المستقبلات الأدرينالية "β2" في الرئتين:
أ) الايفيدرين
ب) إيسادرين (ايزوبروتينول)
ج) السالبوتامول (الفينتولين)
د) أتروفنت
ه) فينوتيرول (بيروتيك)
7.122. في حالة ضعف التوصيل القصبي، فإن حجم الرئة المتبقي:
أ) يتناقص
ب) يزيد
ج) لا يتغير
7.123. معيار مغفرة كاملة من الربو القصبي هو:
أ) العودة إلى حجم الرئة المتبقي الطبيعي
ب) تطبيع مؤشر حجم الزفير القسري في 1 ثانية. (FEV1)
ج) تطبيع اختبار تيفنو
7.124. كيف تتغير أحجام الرئة الساكنة الرئيسية مع تقدم العمر:
أ) انخفاض القدرة الحيوية للرئتين (VC)، وحجم الرئة المتبقي (RLV) بشكل ملحوظ
يزيد
ب) زيادة القدرة الحيوية للرئتين (VC).
ج) انخفاض حجم الرئة المتبقية (RLV).
7.125. كيف سيتغير حجم الرئة المتبقي مع انتفاخ الرئة وكبار السن:
أ) سوف تنخفض
ب) سوف تزيد
7.126. تنعكس سالكية الشعب الهوائية على مستوى الجهاز التنفسي القريب من خلال المؤشرات التالية:
ب) إدارة المنطقة للشؤون الداخلية
ج) FEV1
7.127. تنعكس سالكية الشعب الهوائية على مستوى الجهاز التنفسي البعيد من خلال المؤشرات التالية:
أ) موس25
د) إم في إل
ه) روفيد
7.128. ما هي العوامل التي تؤدي إلى انخفاض FEV1 في انتفاخ الرئة؟
أ) تشنج قصبي
ب) انخفاض الجر المرن للرئتين
ج) التغيرات الوذمية الالتهابية
أ) اختبار مع موسعات الشعب الهوائية
ب) اختبار التمرين
ج) اختبار مع فرط التنفس
د) دراسة OEL
ه) الاختبار بالهواء البارد
7.130. توجد المؤشرات التالية لإجراء اختبارات موسع القصبات الهوائية:
أ) أمراض خطيرة في نظام القلب والأوعية الدموية
ب) تحديد إمكانية عكس الاضطرابات الانسدادية
ج) تشخيص اضطرابات الانسداد المبكر ("المخفية")
د) ضعف إمكانية تكرار نتائج مناورات الزفير القسري
ه) اختيار الأدوية الفعالة الفردية
7.131. انخفاض مؤشرات السرعة - FEV1، POS، MOS25، MOS50، MOS75 - مع القدرة الحيوية العادية
يشهد:
أ) حول البديل التقييدي للانتهاكات
ب) حول نسخة مختلطة من الانتهاكات
ج) حول خلل الحركة الرغامي القصبي
د) حول البديل الانسدادي
7.132. يشير انخفاض القدرة الحيوية مع تغيرات طفيفة نسبياً في مؤشرات السرعة إلى:
أ) لمتغير الانسدادي من الاضطراب
ب) بالنسبة للنسخة المقيدة من الانتهاكات
ج) لخلل الحركة الرغامي القصبي
د) انهيار القصبات الهوائية الصغيرة
ه) لنسخة مختلطة من الانتهاكات
7.133. التغيرات النوعية في مخطط التنفس مع متغير مقيد من الخلل الوظيفي
أ) التنفس السريع
ب) تحول تسجيل MVL نحو الإلهام
ج) تحول تسجيل MVL نحو الزفير
د) افعل صغيرًا
ه) انخفاض القدرة الحيوية
7.134. التغيرات النوعية في مخطط التنفس مع البديل الانسدادي للخلل الوظيفي
يتميز التنفس الخارجي بما يلي:
التطبيق السريري لطريقة تخطيط حجم الجسم
أوي. سافوشكينا، أ.ف. تشيرنياك
يناقش المقال ميزة تخطيط التحجم في الجسم مقارنة بالطرق الأخرى في تحديد القدرة الوظيفية المتبقية للرئتين، ومنهجية تحديد الحجم داخل الصدر ومقاومة الشعب الهوائية، ويناقش الأساليب الرئيسية لتفسير النتائج التي تم الحصول عليها، وكذلك تفسير المؤشرات من وجهة نظر الفيزيولوجيا المرضية.
الكلمات المفتاحية: تخطيط حجم الجسم، حجم الغاز داخل الصدر، مقاومة الشعب الهوائية.
يشير الاهتمام الكبير لعلماء الفسيولوجيا والأطباء بدراسة فسيولوجيا وأمراض التنفس إلى أهمية وأهمية هذه المشكلة في الممارسة السريرية. يعتبر علم وظائف الأعضاء التنفسي السريري أحد أكثر أقسام المعرفة الطبية تعقيدًا، وله أكبر مجموعة متنوعة من طرق التشخيص مقارنة بإمكانيات الدراسات الوظيفية للأعضاء والأنظمة الأخرى. إحدى طرق دراسة وظيفة التنفس الخارجي هي تخطيط التحجم في الجسم (BPG).
يتيح لك تخطيط التحجم في الجسم تحديد حجم الرئة داخل الصدر (ITV) وتقييم حجم الرئة ومكوناته، بما في ذلك تلك التي لا يمكن تقييمها أثناء قياس التنفس، وهي السعة الوظيفية المتبقية (FRC)، وحجم الرئة المتبقي (RLV)، وإجمالي سعة الرئتين ( LLR)، وكذلك مقاومة الشعب الهوائية (BR).
في السابق، تم استخدام طرق تخفيف الغاز (طرق تخفيف الغاز) لتحديد FRC: طريقة تخفيف الهيليوم في نظام مغلق، وغسل النيتروجين باستخدام طريقة التنفس المتعدد، وغسل النيتروجين باستخدام طريقة التنفس الواحد، وما إلى ذلك. ومع ذلك، الآن لم يتم استخدام هذه الطرق تستخدم على نطاق واسع في الممارسة السريرية.
حاليًا، يتم استخدام BPG على نطاق واسع، مما يسمح، في غضون 10-15 دقيقة، ليس فقط بإجراء عدة قياسات لـ VGO (من 3 إلى 5)، ولكن أيضًا لتسجيل مؤشرات BS، وحلقة حجم التدفق وحساب TEL . تقليديا، يتم قياس VGO بعد الزفير الهادئ، على مستوى FRC.
الفرق بين الطرق الموضحة أعلاه هو أن FRC المقاس بطريقة تخفيف الغاز يعكس
أولجا إيجوريفنا سافوشكينا - دكتوراه. بيول. العلوم، رئيس قسم التنفس الخارجي بمركز أبحاث التشخيص الوظيفي بالمستشفى السريري العسكري الرئيسي الذي يحمل اسمه. ن.ن. بوردينكو وزارة الدفاع الروسية، موسكو.
الكسندر فلاديميروفيتش تشيرنياك - دكتوراه. عسل. العلوم، رئيس مختبر طرق البحث الوظيفية والموجات فوق الصوتية التابع لمعهد أبحاث أمراض الرئة التابع للوكالة الطبية والبيولوجية الفيدرالية لروسيا، موسكو.
يتضمن هذا فقط الحجم المهواة، في حين أن FRC المقاس بطريقة BPG يتضمن كلا من الأحجام المهواة وغير المهواة أو سيئة التهوية (على سبيل المثال، مصائد الهواء، الفقاعات، توسع القصبات، الخراجات). في الأفراد الأصحاء، لم يتم العثور على فروق ذات دلالة إحصائية بين نتائج هذه القياسات، والتي كانت بمثابة الأساس لاستخدام VGO لدراسة OEL. يتم عرض الخصائص المقارنة لطرق تحديد FRC في الجدول. 1.
وبالتالي، فإن الغرض الرئيسي من إجراء GPG هو قياس VGO، والذي يسمح للمرء بتقييم TEL ومكوناته.
منهجية إجراء BPG
تعتمد طريقة BPG على مبدأ العلاقة بين الضغط والحجم عند درجة حرارة ثابتة لكمية ثابتة من الغاز، والتي تنص على أن حجم كمية معينة من الغاز عند درجة حرارة ثابتة يختلف عكسيا مع الضغط (قانون بويل). الصيغة الحديثة لهذا القانون هي كما يلي: منتج ضغط الغاز وحجمه عند درجة حرارة ثابتة هو قيمة ثابتة (P x V = const).
يتم إجراء البحث على النحو التالي. يجلس المريض في حجرة خاصة مغلقة ومغلقة ذات حجم ثابت من الهواء. يتنفس المريض بهدوء من خلال قطعة الفم. أثناء الدراسة مع
الجدول 1. الخصائص المقارنة لأساليب تحديد FRC
طرق تخفيف غاز BPG
في المرضى الذين يعانون من انسداد شديد في الشعب الهوائية، فإنهم يعطون نتائج غير دقيقة (يتم التقليل من حجم الرئة الحقيقي) بسبب وجود مساحات منخفضة التهوية أو غير جيدة التهوية، ويصل الفاصل الزمني بين المحاولات إلى 10-20 دقيقة، مما يسمح بإجراء عدة قياسات لـ FRC بسرعة. يسمح لك بتقييم FRC بشكل أكثر دقة. يسمح لك بتقييم BS (الخام). يتطلب معدات تقنية معقدة ويتطلب من المريض اتباع تعليمات الطبيب بدقة
أجهزة الصراف الآلي ^ سفيرأ. أمراض الرئة والحساسية 2*2013 http://atm-press.ru
باستخدام جهاز قياس الرئة، يتم تسجيل تدفق الهواء الذي يستنشقه المريض وزفيره. باستخدام مستشعر الضغط، يتم تسجيل التغيرات في ضغط الهواء في الحجرة (Pcam)، حيث أن حركة الصدر أثناء التنفس تسبب تقلبات الضغط في الحجرة. بالإضافة إلى ذلك، يتم قياس الضغط في تجويف الفم (أوبو). في نهاية أحد الزفير، على مستوى FRC، ينقطع تنفس المريض لفترة وجيزة عن طريق إغلاق أنبوب التنفس بصمام خاص. مع إغلاق أنبوب التنفس، يتنفس المريض بشكل سطحي ومتكرر (حوالي 60 نفسًا في الدقيقة). في هذه الحالة، ينضغط الهواء (الغاز) الموجود في رئتي المريض عند الزفير، ويتخلخل عند الاستنشاق. في هذا الوقت، يتم إجراء قياسات Ppo (أي ما يعادل الضغط السنخي (Ralv)) وPcam (التقلبات في Pcam هي انعكاس للتغيرات في VGO). أثناء إيقاف التدفق، يتم تسجيل منحنى ضغط الإغلاق بالإحداثيات (Pkam، Prot) (الشكل 1). يتأثر شكل الحلقات بترهل الخدين والشفتين وتجويف الفم، وبالتالي يجب على المريض أن يمسك خديه وذقنه بيديه بقوة (الشكل 2). يمكن أن يكون سبب تراخي الشفاه هو إزالة أطقم الأسنان، لذلك لا ينصح بإزالتها قبل الفحص. إن VGO المقاس أعلى قليلاً من FRC لأن إغلاق مجرى الهواء لا يحدث بالضبط عند انتهاء الزفير. للتصحيح، يتم تقديم عامل التصحيح.
وبالتالي، لقياس VGO أثناء مناورة إيقاف التدفق، من الضروري قياس الحفلة الراقصة الأولية على مستوى FRC وتحديد معامل التناسب بين الحفلة وPcam.
أثناء BPG، يتم إجراء من 3 إلى 5 مناورات لإيقاف التدفق ويتم حساب متوسط قيمة VGO (VGOav). تعتبر المؤشرات قابلة للتكرار إذا كانت نسبة الفرق بين الحد الأقصى والحد الأدنى لقيم VGO إلى VGOav لا تتجاوز 5٪.
تقييم مؤشرات GPG
بعد مناورة الإغلاق، يجب تسجيل السعة الحيوية للرئتين (VC): الحد الأقصى لحجم الهواء الذي يمكن استنشاقه (VC) أو زفيره (VC)، وكذلك حلقات BC (الخام). يجب قياس السعة الحيوية وحجم احتياطي الزفير (ERV) والقدرة التنفسية (EIC) لكل عينة من FRC دون إزالتها من نظام القياس (وهذا يقلل من مصادر الخطأ المحتملة).
يمكن إجراء قياس القدرة الحيوية بإحدى الطرق التالية:
1) VC: بعد الزفير الكامل، خذ أعمق نفس ممكن؛
2) VC: يؤخذ القياس من حالة الشهيق العميق الأقصى إلى الزفير الكامل؛
3) السعة الحيوية على مرحلتين: يتم تحديد السعة الحيوية على مرحلتين كمجموع Evd وROvyd.
أرز. 1. تمثيل رسومي للجهد التنفسي أثناء انسداد مجرى الهواء: التغيير
الفم أثناء المناورات
يصبح حظر التدفق ra مساوياً لـ Ralv. تؤدي جهود الزفير إلى زيادة Ppo وانخفاض Pcam، وتؤدي جهود الشهيق إلى العكس. تتناسب زاوية ميل كاميرا DRcam/DRrot مع VGO. a هو ميل منحنى ضغط التداخل.
أرز. 2. عملية قياس VGO.
يمكن استخدام مؤشر VC. لا ينصح في الممارسة الروتينية بقياس القدرة الحيوية على مرحلتين؛ ومع ذلك، فإن مثل هذا القياس ممكن عند فحص المرضى الذين يعانون من ضعف شديد في التهوية الرئوية، عندما لا يتمكن المريض من إجراء المناورة بأكملها.
وبالتالي، فإن معلمات BPG، التي يتم الحصول عليها عن طريق القياس، هي كما يلي: VGO، VIC، ROvyd، Evd، Raw.
معلمات BPG، التي يتم الحصول عليها عن طريق الحساب، هي كما يلي:
OEL = VGOSr + EvD ماكس؛
OOL = OEL - زيلماكس؛
أوول/أويل.
أثناء BPG، يتم أيضًا تسجيل حلقات BS (الشكل 3).
يتم تسجيل مخططات الرئة في الإحداثيات (Pcam - V) (مرحلة الاستنشاق - فوق محور الضغط، مرحلة الزفير -
أجهزة الصراف الآلي ^ سفيرأ. أمراض الرئة والحساسية 2*2013
http://atm-press.ru
الجدول 2. حدود القاعدة وتدرج الانحرافات عن معايير معايير التنفس
مؤشرات زيادة مصدر القاعدة
حادة كبيرة معتدلة
عدد الهواتف، النسبة المئوية المتوقعة > 145 136-145 126-135 80-125
>140 126-140 116-125 80-115
VGO، النسبة المتوقعة > 120 > 120 > 120 80-120 -
تول، % من القيمة المتوقعة > 225 176-225 141-175 80-140 الأمم المتحدة 120-140
OOL/OEL،% DZ + 25 DZ + 16-25 DZ + 9-15 DZ ± 4 UN: DZ ± 5-8
ROvyd % من المستحق - - - 80-120 -
إيفد، النسبة المئوية للمستحق - - - 80-120 -
الخام، كيلوباسكال/لتر> 0.80 0.60-0.80 0.31-0.59<0,30
التسميات: DZ - القيمة المناسبة، الأمم المتحدة - القاعدة المشروطة.
تحت محور الضغط)، يتم تحديد زاوية ميلها p ويتم إجراء تقييم كمي لمؤشر BS. توجد مؤشرات لضغط الدم عند الاستنشاق والزفير، بالإضافة إلى مؤشر لضغط الدم العام أو ضغط الدم عند ذروة الضغط، وما إلى ذلك.
تتم مقارنة المؤشرات التي تم الحصول عليها خلال GPG مع النتائج الواردة في الجدول. 2.
يُنصح بتقييم ما إذا كانت القيم الفعلية لـ VGO و TEL و TBL و VC (التي تم الحصول عليها أثناء الدراسة) تقع ضمن نطاق القيم: الحد الأدنى الطبيعي (LNL) - الحد الأعلى الطبيعي (ULN):
NGN = القيمة المستحقة - 1.645 x o، ULN = القيمة المستحقة + 1.645 x o، حيث o هو الانحراف المعياري عن المتوسط.
تتيح لنا مقارنة ميزات انحرافات معلمات ضغط الدم وأحجام الرئة عن القاعدة التمييز بين عدد من متلازمات التغيرات في الخواص الميكانيكية للرئتين، مثل:
1) انسداد معزول ومستمر للممرات الهوائية خارج الصدر مع تضييق ندبة في القصبة الهوائية أو وذمة
ص الزفير
أرز. 3. حلقة BS. V" - التدفق؛ ج - زاوية ميل حلقة BS إلى محور الضغط.
الحنجرة. في هذه الحالة، يرتفع ضغط الدم أثناء الشهيق والزفير. لا تتغير سعة الرئة الإجمالية وبنيتها. ومع ذلك، مع التضيق الشديد، قد يلاحظ انخفاض طفيف في القدرة الحيوية؛
2) زيادة معزولة في امتثال جدران الشعب الهوائية خارج الصدر (تلين القصبة الهوائية، شلل جزئي في الحبال الصوتية)، والتي، على عكس المتلازمة الأولى، تتميز بغلبة استنشاق BP على الزفير BP؛
3) التليف الرئوي من مسببات مختلفة. لوحظت زيادة في المقاومة المرنة للرئتين مع انتشار الأنسجة الضامة بين الأسناخ وحول القصبات. تؤدي الزيادة في كمية الأنسجة الخلالية إلى انخفاض قدرة الرئتين على التمدد. وفي الوقت نفسه، يزداد الارتداد المرن للرئتين. تنخفض تهوية أنسجة الرئة، مما ينعكس في انخفاض TLC والقدرة الحيوية. تتناقص القدرة الحيوية للرئتين بشكل رئيسي بسبب انخفاض مرض الإيبولا. تؤدي الزيادة في الارتداد المرن للرئتين إلى تأخير إغلاق الشعب الهوائية أثناء الزفير بسبب زيادة الجر الشعاعي على جدارها الخارجي. ولذلك، فإن الحجم الذي يحدث عنده إغلاق المسالك الهوائية يتناقص، ولكن لا يوجد انخفاض واضح في القيمة المطلقة لـ TBL، وتزداد حصتها في TBL بشكل ملحوظ. وهكذا، مع التليف من مسببات مختلفة، لوحظ انخفاض في TLC وVC مع تغير طفيف في القيمة المطلقة لـ TLC. انسداد الشعب الهوائية عادة ما يكون غائبا.
4) الانسداد المعزول للقصبات الهوائية الصغيرة والذي يتجلى في زيادة معزولة في حجم الرئتين. في الوقت نفسه، تظل مؤشرات BS طبيعية، وقد تظل TEL دون تغيير أو تزيد قليلاً؛
5) انتهاك واضح لانسداد الشعب الهوائية على خلفية الخصائص المرنة غير المتغيرة للرئتين، حيث يزيد BS بشكل معتدل مع غلبة BS على الزفير. قد تكون سعة الرئة الإجمالية طبيعية أو متزايدة. في هيكلها، يتم دائما زيادة TLC. قد لا تتغير القدرة الحيوية للرئتين أو تنخفض.
عادةً ما يكون ضعف انسداد الشعب الهوائية (انسداد الشعب الهوائية) مصحوبًا بزيادة في محتوى الهواء في الرئتين. ويتميز بقيمة VGO. مع انسداد الشعب الهوائية، يتباطأ الزفير وينقطع بشكل انعكاسي بسبب الزيادة السريعة في رالف، مما يسبب زيادة في VGO. تشير الزيادة في VGO في وجود الانسداد إلى فرط التضخم الرئوي. ومع ذلك، فإن زيادة تهوية الرئتين أثناء انسداد الشعب الهوائية هي نتيجة ليس فقط للاضطرابات المرضية، ولكن أيضًا لردود الفعل التعويضية والتكيفية. عندما زاد
أجهزة الصراف الآلي ^ سفيرأ. أمراض الرئة والحساسية http://atm-press.ru
عند حدوث VGO، ينتقل مستوى التنفس إلى الجانب الشهيق، مما يؤدي إلى زيادة الارتداد المرن للرئتين ويساعد على تقليل استهلاك الطاقة للزفير. ينتقل تمدد الهياكل المرنة لأنسجة الرئة إلى جدران الشعب الهوائية داخل الرئة، مما يزيد من القوى التي تمد القصبات الهوائية وتمنعها من الانهيار أثناء الزفير. بالإضافة إلى ذلك، فإن زيادة VGO تخلق الظروف الملائمة لفتح مسام كوهن والتهوية الجانبية (ترتبط مجموعات منفصلة من الحويصلات الهوائية بمسام كوهن، التي يكون قطرها قريبًا من قطر الحويصلات الهوائية؛ وتحدث التهوية الجانبية من خلال هذه المسارات) . تجدر الإشارة إلى أن الزيادة في VGO تؤدي إلى زيادة في سطح الانتشار وتحسين ظروف تبادل الغازات؛
6) انتفاخ الرئة. يتميز الانخفاض في الخصائص المرنة للرئتين، والذي يحدث مع انتفاخ الرئة، بزيادة في VGO، TLC، TLC / TLC. تشير الزيادة في ضغط الدم أثناء الشهيق والزفير إلى تضييق القصبات الهوائية ذات الطبيعة الالتهابية لدى المرضى الذين يعانون من مرض الانسداد الرئوي المزمن من نوع التهاب الشعب الهوائية، ويلاحظ غلبة ضغط الدم أثناء الزفير في النوع النفاخي ويشير إلى آلية صمام القصبات الهوائية الانسداد بسبب فقدان الخصائص المرنة للرئتين. مع تدمير الحويصلات الهوائية، وهو سمة من سمات انتفاخ الرئة، هناك فقدان للخصائص المرنة للرئتين. يؤدي انخفاض الجر الشعاعي للعناصر المرنة في الرئتين إلى انخفاض استقرار تجويف الشعب الهوائية داخل الرئة، وخاصة البعيدة منها. تنهار القصبات الهوائية، المحرومة من الدعم المرن، حتى مع زيادة طفيفة جدًا في الضغط داخل الصدر، نظرًا لوجود غلبة للقوى المؤثرة من الخارج على جدار الشعب الهوائية، مما يسبب
يظهر انهيار الزفير وزيادة واضحة في ضغط الدم عند الزفير.
عادة ما يتم زيادة سعة الرئة الإجمالية مع انتفاخ الرئة. لكن هذا لا يعني أن قدرة الرئتين على التهوية والانتشار تظل ضمن الحدود الطبيعية. مع انتفاخ الرئة، بسبب تدمير الحويصلات الهوائية، يتم تقليل سطح تبادل الغازات، مما يؤدي إلى انتهاك قدرة انتشار الرئتين. إن زيادة VGO عندما تفقد الرئتان خصائصها المرنة لم تعد تسبب، كما في حالة انسداد الشعب الهوائية، انخفاضًا في عمل الزفير النشط، ولكنها تؤدي إلى زيادة في استهلاك الطاقة وتدهور ظروف تبادل الغازات.
خاتمة
وبالتالي، فإن BPG يسمح للمرء بالحصول على كمية كبيرة من المعلومات الفسيولوجية المختلفة في فترة زمنية قصيرة، وقبل كل شيء، تقييم قدرة الرئتين على التهوية من خلال حالة أحجام الرئة وسعاتها، وكذلك من خلال سرعة حركة الهواء ومقاومته في الجهاز التنفسي.
فهرس
1. تشيرنياك أ.ف. // التشخيص الوظيفي في أمراض الرئة. دليل عملي / إد. اي جي. تشوتشالينا. م، 2009.
2. جريبي م.أ. الفيزيولوجيا المرضية للرئتين. سانت بطرسبرغ، 2000.
3. كولتسون س.س. // التشخيص الوظيفي. 2003. رقم 1. ص 65.
4. وانجر ج. وآخرون. //يورو. ريسبيرا. ج. 2005. خامسا. 26. ص 511.
5. المشكلات الحديثة في فسيولوجيا التنفس السريرية: السبت. علمي آر. / إد. الترددات اللاسلكية. كليمنتا، ف.ك. كوزنتسوفا. ل.، 1987.
6. دليل فسيولوجيا التنفس السريرية / إد. إل إل. شيكا، ن.ن. كاناييفا. ل.، 1980.
7. فوروبيوفا ز. دراسة وظيفة التهوية الرئوية. م، 2008.
تستمر الاشتراكات في مجلة "الطب" - وهي نشرة تعليمية دورية للجامعة الوطنية الروسية للبحوث الطبية سميت باسمها. إن آي. بيروجوف
تم إدراج المجلة في قائمة المجلات والمنشورات العلمية الرائدة التي يراجعها النظراء والتي يجب أن تنشر فيها النتائج العلمية الرئيسية لأطروحات الدرجات الأكاديمية للدكتوراه والمرشح للعلوم.
يمكن إصدار الاشتراك في أي مكتب بريد في روسيا ورابطة الدول المستقلة. يتم نشر المجلة 4 مرات في السنة. تبلغ تكلفة الاشتراك لمدة ستة أشهر وفقًا لكتالوج وكالة Rospechat 220 روبل لإصدار واحد - 110 روبل.
مؤشر الاشتراك 20832
الطب العام
ShRSh1ShSh P11Sh »أولي RLKM1
أجهزة الصراف الآلي ¿spherL. أمراض الرئة والحساسية 2*2013