تم إعداد جميع المواد الموجودة في الموقع من قبل متخصصين في مجال الجراحة والتشريح والتخصصات المتخصصة.
جميع التوصيات إرشادية بطبيعتها ولا يمكن تطبيقها دون استشارة الطبيب.
إن الحاجة إلى جراحة الرئة تسبب دائمًا خوفًا معقولاً لدى المريض وأقاربه. من ناحية، فإن التدخل نفسه مؤلم للغاية ومحفوف بالمخاطر، من ناحية أخرى، يشار إلى العمليات على أعضاء الجهاز التنفسي للأشخاص الذين يعانون من أمراض خطيرة، والتي بدون علاج يمكن أن تؤدي إلى وفاة المريض.
يفرض العلاج الجراحي لأمراض الرئة متطلبات كبيرة على الحالة العامة للمريض، لأنه غالبًا ما يكون مصحوبًا بصدمة جراحية كبيرة وفترة طويلة من إعادة التأهيل. ينبغي أن تؤخذ التدخلات من هذا النوع على محمل الجد، مع إيلاء الاهتمام الواجب لكل من التحضير قبل الجراحة والتعافي اللاحق.
الرئتان عبارة عن عضو مزدوج يقع في التجاويف الصدرية (الجنبية). الحياة بدونها مستحيلة، لأن الوظيفة الأساسية للجهاز التنفسي هي إيصال الأكسجين إلى جميع أنسجة جسم الإنسان وإزالة ثاني أكسيد الكربون. في الوقت نفسه، بعد فقدان جزء أو حتى الرئة بأكملها، يمكن للجسم التكيف بنجاح مع الظروف الجديدة، والجزء المتبقي من الحمة الرئوية قادر على القيام بوظيفة الأنسجة المفقودة.
ويعتمد نوع جراحة الرئة على طبيعة المرض ومدى انتشاره. إذا أمكن، يحافظ الجراحون على الحد الأقصى لحجم حمة الجهاز التنفسي، إلا إذا كان هذا يتعارض مع مبادئ العلاج الجذري. في السنوات الأخيرة، تم استخدام التقنيات الحديثة ذات التدخل الجراحي البسيط بنجاح لإزالة شظايا الرئة من خلال شقوق صغيرة، مما يساهم في التعافي بشكل أسرع وفترة تعافي أقصر.
متى تكون جراحة الرئة ضرورية؟
يتم إجراء عمليات الرئة إذا كان هناك سبب جدي لذلك. المؤشرات تشمل:
الأسباب الأكثر شيوعًا لجراحة الرئة هي الأورام وبعض أشكال مرض السل.بالنسبة لسرطان الرئة، لا تشمل الجراحة إزالة جزء أو عضو كامل فحسب، بل تتضمن أيضًا استئصال مسارات التصريف اللمفاوي - العقد الليمفاوية داخل الصدر. في حالة وجود أورام واسعة النطاق، قد تكون هناك حاجة لاستئصال الأضلاع ومناطق التامور.

أنواع العمليات الجراحية للعلاج من سرطان الرئة
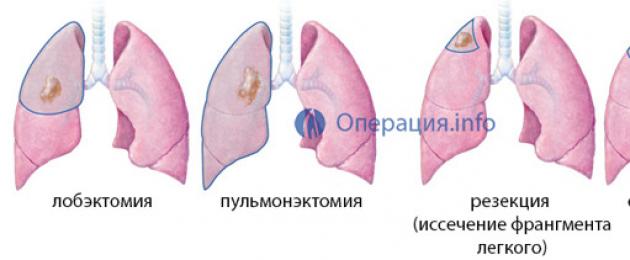
تعتمد أنواع تدخلات الرئة على كمية الأنسجة التي تمت إزالتها. وبالتالي، فإن استئصال الرئة ممكن - إزالة العضو بأكمله، أو الاستئصال - استئصال جزء من الرئة (الفص، الجزء). مع انتشار طبيعة الآفة، والسرطان الهائل، وأشكال السل المنتشرة، من المستحيل تخليص المريض من الأمراض عن طريق إزالة جزء فقط من العضو، لذلك يشار إلى العلاج الجذري - استئصال الرئة. إذا كان المرض يقتصر على الفص أو جزء من الرئة، فيكفي استئصالها فقط.
يتم إجراء العمليات الجراحية المفتوحة التقليدية في الحالات التي يضطر فيها الجراح إلى إزالة حجم كبير من العضو. في الآونة الأخيرة، يتم إفساح المجال للتدخلات طفيفة التوغل، والتي تجعل من الممكن استئصال الأنسجة المصابة من خلال شقوق صغيرة - تنظير الصدر.من بين طرق العلاج الجراحي الحديثة ذات التدخل الجراحي البسيط، يكتسب استخدام الليزر والسكين الكهربائي والتجميد شعبية كبيرة.
مميزات العمليات
عند إجراء التدخلات على الرئة، يتم استخدام المداخل التي توفر أقصر طريق إلى التركيز المرضي:
- الأمامي الوحشي.
- جانب؛
- الخلفي الوحشي.
الأمامي الوحشيالنهج يعني شقًا مقوسًا بين الضلعين الثالث والرابع، يبدأ بشكل جانبي قليلاً من الخط المجاور للقص، ويمتد إلى الإبط الخلفي. الخلفي الوحشييؤدي من منتصف الفقرة الصدرية الثالثة أو الرابعة، على طول الخط المجاور للفقرة إلى زاوية لوح الكتف، ثم على طول الضلع السادس إلى الخط الإبطي الأمامي. قطع جانبييتم إجراؤها عندما يكون المريض مستلقيًا على الجانب السليم، من خط منتصف الترقوة إلى الخط المجاور للفقرة، عند مستوى الضلع الخامس والسادس.

في بعض الأحيان، من أجل الوصول إلى التركيز المرضي، يجب إزالة أجزاء من الأضلاع. اليوم أصبح من الممكن استئصال ليس فقط جزء، ولكن أيضًا الفص الصدري بأكمله،عندما يقوم الجراح بعمل ثلاثة شقوق صغيرة حوالي 2 سم وواحد يصل إلى 10 سم، يتم من خلالها إدخال الأدوات إلى التجويف الجنبي.
استئصال الرئة
استئصال الرئة هي عملية لإزالة الرئة، وتستخدم في حالات تلف جميع فصوصها في الأشكال الشائعة من مرض السل والسرطان والعمليات القيحية. وهذه هي العملية الأكثر أهمية من حيث الحجم، لأن المريض يفقد عضوًا كاملاً دفعة واحدة.
 تتم إزالة الرئة اليمنى من النهج الأمامي الوحشي أو الخلفي.بمجرد وصوله إلى تجويف الصدر، يقوم الجراح أولاً بربط عناصر جذر الرئة بشكل فردي: أولاً الشريان، ثم الوريد، والقصبة الهوائية هي آخر ما يتم ربطه. من المهم أن الجذع الشعب الهوائية ليست طويلة جدا، لأن هذا يخلق خطر ركود المحتويات والعدوى والتقيح، والتي يمكن أن تسبب فشل الغرز والالتهاب في التجويف الجنبي. تتم خياطة القصبات الهوائية بالحرير أو يتم تطبيق الغرز باستخدام جهاز خاص - خياطة القصبات الهوائية. بعد ربط عناصر جذر الرئة، تتم إزالة العضو المصاب من تجويف الصدر.
تتم إزالة الرئة اليمنى من النهج الأمامي الوحشي أو الخلفي.بمجرد وصوله إلى تجويف الصدر، يقوم الجراح أولاً بربط عناصر جذر الرئة بشكل فردي: أولاً الشريان، ثم الوريد، والقصبة الهوائية هي آخر ما يتم ربطه. من المهم أن الجذع الشعب الهوائية ليست طويلة جدا، لأن هذا يخلق خطر ركود المحتويات والعدوى والتقيح، والتي يمكن أن تسبب فشل الغرز والالتهاب في التجويف الجنبي. تتم خياطة القصبات الهوائية بالحرير أو يتم تطبيق الغرز باستخدام جهاز خاص - خياطة القصبات الهوائية. بعد ربط عناصر جذر الرئة، تتم إزالة العضو المصاب من تجويف الصدر.
عند خياطة الجذع القصبي، من الضروري التحقق من ضيق الغرز، والذي يتم تحقيقه عن طريق ضخ الهواء إلى الرئتين. إذا كان كل شيء على ما يرام، فإن منطقة الحزمة الوعائية مغطاة بطبقة من غشاء الجنب، ويتم خياطة التجويف الجنبي، مما يترك الصرف فيه.
تتم عادةً إزالة الرئة اليسرى من خلال النهج الأمامي الوحشي.القصبة الهوائية الرئيسية اليسرى أطول من اليمنى، لذا يجب على الطبيب أن يحرص على ألا يصبح جذعها طويلاً. يتم التعامل مع الأوعية والقصبات الهوائية بنفس الطريقة التي يتم بها التعامل مع الجانب الأيمن.
يتم إجراء استئصال الرئة (استئصال الرئة) ليس فقط للبالغين، ولكن أيضًا للأطفال، ولكن العمر لا يلعب دورًا حاسمًا في اختيار التقنية الجراحية، ويتم تحديد نوع العملية حسب المرض (توسع القصبات، مرض الرئة المتعدد الكيسات، الانخماص) . في حالة أمراض الجهاز التنفسي الشديدة التي تتطلب تصحيحًا جراحيًا، فإن الإدارة التوقعية ليست مبررة دائمًا، حيث أن العديد من العمليات يمكن أن تعطل نمو وتطور الطفل إذا لم يتم علاجها في الوقت المناسب.
تتم عملية إزالة الرئة تحت التخدير العام.من الضروري إعطاء مرخيات العضلات والتنبيب الرغامي لتهوية حمة العضو. في حالة عدم وجود عملية التهابية واضحة، قد لا يتم ترك المجاري، وتنشأ الحاجة إليها عند ظهور ذات الجنب أو انصباب آخر في تجويف الصدر.
استئصال الفص
استئصال الفص هو إزالة فص واحد من الرئة، وإذا تمت إزالة فصين في وقت واحد، فإن العملية تسمى استئصال الفص. هذا هو النوع الأكثر شيوعًا لجراحة الرئة. مؤشرات استئصال الفص هي الأورام التي تقتصر على الفص، والخراجات، وبعض أشكال السل، وتوسع القصبات المعزولة. يتم إجراء استئصال الفص أيضًا في حالات أمراض الأورام، عندما يكون الورم محليًا بطبيعته ولا ينتشر إلى الأنسجة المحيطة.

استئصال الفص
تشتمل الرئة اليمنى على ثلاثة فصوص، واليسرى - اثنان.تتم إزالة الفصوص العلوية والمتوسطة من اليمين والفص العلوي من اليسار من النهج الأمامي الوحشي، تتم إزالة الفص السفلي من الرئة من الجانب الخلفي الوحشي.
بعد فتح تجويف الصدر، يجد الجراح الأوعية والقصبات الهوائية، ويربطها بشكل منفصل بأقل قدر من الصدمة. أولا، يتم علاج الأوعية، ثم القصبات الهوائية، والتي يتم خياطةها بخيط أو غرزة قصبية. بعد هذه التلاعبات، يتم تغطية القصبات الهوائية بطبقة من غشاء الجنب، ويقوم الجراح بإزالة فص من الرئة.
بعد استئصال الفص، من المهم تقويم الفصوص المتبقية أثناء الجراحة. وللقيام بذلك، يتم ضخ الأكسجين إلى الرئتين تحت ضغط مرتفع. بعد العملية، سيتعين على المريض تصويب حمة الرئة بشكل مستقل عن طريق أداء تمارين خاصة.
بعد استئصال الفص، يتم ترك المصارف في التجويف الجنبي. أثناء استئصال الفص العلوي، يتم تثبيتهما من خلال الفضاء الوربي الثالث والثامن، وعند إزالة الفصوص السفلية، يكفي إدخال استنزاف واحد في الفضاء الوربي الثامن.
استئصال القطعة
استئصال الجزء هو عملية لإزالة جزء من الرئة، يسمى الجزء.. يتكون كل فص من العضو من عدة أجزاء لها الشريان والوريد والقصبة الهوائية القطاعية الخاصة بها. وهي وحدة رئوية مستقلة يمكن استئصالها بأمان لبقية العضو. لإزالة مثل هذا الجزء، استخدم أي من الأساليب التي توفر أقصر طريق ممكن إلى المنطقة المصابة من أنسجة الرئة.
تشمل مؤشرات استئصال القطعة أورام الرئة الصغيرة التي لا تمتد إلى ما بعد القطعة، وأكياس الرئة، والخراجات القطاعية الصغيرة، والتجويف السلي.
بعد تشريح جدار الصدر، يقوم الجراح بعزل وربط الشريان والوريد وأخيرًا القصبات الهوائية. يجب أن يتم عزل جزء من الأنسجة المحيطة من المركز إلى المحيط. في نهاية العملية يتم تركيب تصريف في التجويف الجنبي حسب المنطقة المصابة، ويتم نفخ الرئة بالهواء. إذا تم إطلاق عدد كبير من فقاعات الغاز، يتم خياطة أنسجة الرئة. مطلوب التحكم بالأشعة السينية قبل إغلاق الجرح الجراحي.
انحلال الرئة وبضع الرئة
تهدف بعض العمليات على الرئتين إلى إزالة التغيرات المرضية، لكنها لا تكون مصحوبة بإزالة أجزائها. وتشمل هذه انحلال الرئة وبضع الرئة.

انحلال الرئة هو عملية جراحية لقطع الالتصاقات التي تمنع الرئة من التوسع والامتلاء بالهواء.تصاحب عملية الالتصاق القوية الأورام والسل والعمليات القيحية في التجاويف الجنبية والجنب الليفي في أمراض الكلى والأورام خارج الرئة. في أغلب الأحيان، يتم إجراء هذا النوع من العمليات لمرض السل، عندما يتم تشكيل التصاقات كثيفة وفيرة، ولكن يجب ألا يتجاوز حجم التجويف 3 سم، أي أن المرض يجب أن يكون محدودا بطبيعته. خلاف ذلك، قد تكون هناك حاجة إلى تدخل أكثر جذرية - استئصال الفص، استئصال القطاع.
يتم إجراء تشريح الالتصاقات خارج الجنبة أو داخل الجنبة أو خارج السمحاق. في خارج الجنبةفي حالة انحلال الرئة، يقوم الجراح بتقشير الطبقة الجنبية الجدارية (الخارجية) وإدخال الهواء أو الفازلين في تجويف الصدر لمنع الرئة من التضخم وتكوين التصاقات جديدة. داخل الجنبةيتم تشريح الالتصاقات عن طريق الاختراق تحت غشاء الجنب الجداري. خارج السمحاقهذه الطريقة مؤلمة ولم يتم استخدامها على نطاق واسع. وهو ينطوي على تقشير السديلة العضلية من الأضلاع وإدخال خرزات البوليمر في المساحة الناتجة.
يتم قطع الالتصاقات باستخدام حلقة ساخنة. يتم إدخال الأدوات في جزء من تجويف الصدر حيث لا توجد التصاقات (تحت مراقبة الأشعة السينية). للوصول إلى الغشاء المصلي، يقوم الجراح باستئصال أجزاء من الأضلاع (الرابعة لآفات الفص العلوي، والثامن لآفات الفص السفلي)، ويقشر غشاء الجنب ويخيط الأنسجة الرخوة. تستغرق عملية العلاج بأكملها ما يصل إلى شهر ونصف إلى شهرين.

خراج الرئة
بضع الرئة هو نوع آخر من الجراحة الملطفة، والذي يشار إليه للمرضى الذين يعانون من عمليات قيحية بؤرية - الخراجات. الخراج هو تجويف مملوء بالقيح، ويمكن إخراجه عن طريق فتح جدار الصدر.
يشار أيضًا إلى بضع الرئة للمرضى الذين يعانون من مرض السل والأورام وغيرها من العمليات التي تتطلب علاجًا جذريًا، ولكنه مستحيل بسبب حالتهم الخطيرة. يهدف بضع الرئة في هذه الحالة إلى جعل المريض يشعر بالتحسن، لكنه لن يساعد في القضاء على المرض تمامًا.
قبل إجراء عملية بضع الرئة، يجب على الجراح إجراء تنظير الصدر للعثور على أقصر طريق إلى التركيز المرضي. ثم يتم استئصال شظايا الضلع. عند الوصول إلى التجويف الجنبي وشريطة عدم وجود التصاقات كثيفة فيه، يتم دك الأخير (المرحلة الأولى من العملية). بعد حوالي أسبوع، يتم تشريح الرئة، ويتم تثبيت حواف الخراج على غشاء الجنب الجداري، مما يضمن أفضل تدفق للمحتويات المرضية. يتم علاج الخراج بالمطهرات، مع ترك السدادات القطنية مبللة بمطهر فيها. إذا كانت هناك التصاقات كثيفة في التجويف الجنبي، يتم إجراء بضع الرئة في مرحلة واحدة.
قبل وبعد الجراحة
تعتبر العمليات الجراحية على الرئتين مؤلمة، وغالبًا ما تكون حالة المرضى الذين يعانون من أمراض الرئة شديدة، لذا فإن التحضير المناسب للعلاج القادم مهم جدًا. بالإضافة إلى الإجراءات القياسية، بما في ذلك اختبار الدم والبول العام، واختبار الدم الكيميائي الحيوي، وتصوير التخثر، والأشعة السينية للرئة، قد تكون هناك حاجة إلى التصوير المقطعي المحوسب، والتصوير بالرنين المغناطيسي، والتنظير الفلوري، والفحص بالموجات فوق الصوتية لأعضاء الصدر.

في حالة العمليات القيحية أو السل أو الأورام، بحلول وقت العملية، يكون المريض يتناول بالفعل المضادات الحيوية والأدوية المضادة للسل وتثبيط الخلايا وما إلى ذلك. من النقاط المهمة في التحضير لجراحة الرئة تمارين التنفس.لا ينبغي إهماله بأي حال من الأحوال، لأنه لا يشجع فقط على إخلاء محتويات الرئتين حتى قبل التدخل، ولكنه يهدف أيضًا إلى تقويم الرئتين واستعادة وظيفة الجهاز التنفسي بعد العلاج.
في فترة ما قبل الجراحة، يساعدك أخصائي منهجية العلاج الطبيعي على أداء التمارين. يجب على المريض المصاب بالخراجات أو التجاويف أو توسع القصبات أن يدير جسده ويثنيه بينما يرفع ذراعه في نفس الوقت. عندما يصل البلغم إلى القصبات الهوائية ويسبب منعكس السعال، ينحني المريض للأمام وللأسفل، مما يسهل إزالته بالسعال. يمكن للمرضى الضعفاء وطريحي الفراش أداء التمارين أثناء الاستلقاء على السرير، مع خفض رأس السرير قليلاً.
 تستغرق إعادة التأهيل بعد العملية الجراحية في المتوسط حوالي أسبوعين، ولكنها قد تستمر لفترة أطول، اعتمادًا على الحالة المرضية.ويشمل علاج الجرح بعد العملية الجراحية، وتغيير الضمادات، وسدادات قطنية لاستئصال الرئة، وما إلى ذلك، والالتزام بالنظام والعلاج بالتمارين الرياضية.
تستغرق إعادة التأهيل بعد العملية الجراحية في المتوسط حوالي أسبوعين، ولكنها قد تستمر لفترة أطول، اعتمادًا على الحالة المرضية.ويشمل علاج الجرح بعد العملية الجراحية، وتغيير الضمادات، وسدادات قطنية لاستئصال الرئة، وما إلى ذلك، والالتزام بالنظام والعلاج بالتمارين الرياضية.
قد تشمل عواقب العلاج فشل الجهاز التنفسي والعمليات القيحية الثانوية والنزيف وفشل الخياطة والدبيلة الجنبية. للوقاية منها، يتم وصف المضادات الحيوية ومسكنات الألم، ومراقبة الإفرازات من الجرح. هناك حاجة إلى تمارين التنفس، والتي سيستمر المريض في أدائها في المنزل. يتم إجراء التمارين بمساعدة المدرب، ويجب أن تبدأ خلال ساعتين من لحظة خروجك من التخدير.
يعتمد متوسط العمر المتوقع بعد العلاج الجراحي لأمراض الرئة على نوع التدخل وطبيعة علم الأمراض. وهكذا، عندما تتم إزالة الأكياس المفردة، وآفات السل الصغيرة، والأورام الحميدة، يعيش المرضى مثل الأشخاص الآخرين. في حالة السرطان، عملية قيحية شديدة، غرغرينا الرئة، يمكن أن تحدث الوفاة بسبب مضاعفات إنتانية، نزيف، فشل الجهاز التنفسي والقلب في أي وقت بعد التدخل، إذا لم يساهم في تحقيق حالة مستقرة.
إذا تم إجراء العملية بنجاح ولم تكن هناك مضاعفات أو تطور للمرض، فإن التشخيص يكون جيدًا بشكل عام. بالطبع سيحتاج المريض إلى مراقبة نظامه التنفسي، والتدخين غير وارد، وستكون هناك حاجة لتمارين التنفس، ولكن مع النهج الصحيح، ستوفر فصوص الرئتين الصحية الجسم بالأكسجين اللازم.
تصل نسبة العجز بعد جراحة الرئة إلى 50% أو أكثر، ويوصف للمرضى بعد استئصال الرئة، وفي بعض الحالات بعد استئصال الفص، عندما تكون القدرة على العمل ضعيفة. يتم تعيين المجموعة وفقا لحالة المريض ويتم مراجعتها بشكل دوري. وبعد فترة طويلة من إعادة التأهيل، يستعيد معظم الذين أجريت لهم العمليات الجراحية صحتهم وقدرتهم على العمل. إذا تعافى المريض وأصبح جاهزًا للعودة إلى العمل، فيمكن رفع الإعاقة.
عادة ما يتم إجراء عمليات الرئة مجانا، لأن ذلك يتطلب شدة المرض، وليس حسب رغبة المريض. يتوفر العلاج في أقسام جراحة الصدر، ويتم إجراء العديد من العمليات ضمن نظام التأمين الطبي الإلزامي. ومع ذلك، يمكن للمريض أن يخضع للعلاج مدفوع الأجر في كل من العيادات العامة والخاصة، ويدفع تكاليف العملية نفسها والظروف المريحة في المستشفى. تختلف التكلفة، ولكن لا يمكن أن تكون منخفضة، لأن جراحة الرئة معقدة وتتطلب مشاركة متخصصين مؤهلين تأهيلا عاليا. في المتوسط، تكاليف استئصال الرئة حوالي 45-50 ألف، ولاستئصال الغدد الليمفاوية المنصفية - ما يصل إلى 200-300 ألف روبل. ستتكلف إزالة الفص أو الجزء من 20 ألف روبل في مستشفى عام وما يصل إلى 100 ألف في عيادة خاصة.
أثناء العمليات الجراحية على أعضاء الصدر، من المهم بشكل أساسي استخدام نوع من التخدير يمنع التغيرات الفيزيولوجية المرضية في الجسم المرتبطة بالسمات المحددة للعمليات داخل الصدر (استرواح الصدر المفتوح، انهيار الرئة، التنفس المتناقض، التعويم المنصفي، ضعف التهوية والتروية). النسبة، انخفاض الدم الوريدي، النتاج القلبي، ردود الفعل المرضية أثناء تهيج مناطق الصدمة الكبيرة، فقدان الدم). التخدير المركب (متعدد المكونات) يلبي هذه المتطلبات.
في المرضى الذين يعانون من أمراض الرئة، حتى قبل الجراحة، هناك اضطرابات في تبادل الغازات، وديناميكية الدم، ووظائف الكبد، ووظائف الكلى، والتمثيل الغذائي، الناجمة عن عملية التهابية أو درنية أو ورم واستبعاد جزء من أنسجة الرئة من عملية التنفس . من بين طرق البحث الخاصة في جراحة الرئة، يحتل التحديد العام المنفصل لوظائف الرئة مكانًا خاصًا (مؤشرات حجم الرئة، والتهوية، والوظائف الميكانيكية، وقدرة الانتشار، ونسبة التهوية إلى التروية، وتكوين غازات الدم، والتوازن الحمضي القاعدي). ).
يهدف التحضير الأولي إلى القضاء على تفاقم العملية الالتهابية، والالتهابات المحيطة بالبؤرة، وتقليل التسمم القيحي، وتحسين وظائف الجهاز التنفسي والدورة الدموية والكبد والكلى، وتصحيح الاضطرابات الأيضية (البروتين، والكهارل، والفيتامين)، والتوازن الحمضي القاعدي، والتحولات الحجمية. في المرضى الذين يعانون من فرط إفراز الشعب الهوائية الرئوية، وإطلاق كميات كبيرة من البلغم، وردود الفعل التشنجية القصبية، تكون استعادة سالكية مجرى الهواء ذات أهمية كبيرة: التصريف الوضعي، وتنظير القصبات العلاجي، والذي يتضمن إزالة محتويات شجرة الشعب الهوائية والإدارة اللاحقة المضادات الحيوية والإنزيمات المحللة للبروتين وموسعات الشعب الهوائية. "تصريف" الشجرة الرغامية القصبية له أهمية كبيرة في الوقاية من المضاعفات أثناء الجراحة (الاختناق والانخماص) وفي فترة ما بعد الجراحة (الالتهاب الرئوي).
يشمل التخدير المهدئات والمسكنات ومحالل المبهم ومضادات الهيستامين، مما يخلق خلفية مثالية للتخدير. عادةً ما يتم وصف حبوب منع الحمل الباربيتورات والمهدئات ليلاً. في يوم العملية، قبل ساعتين من بدايتها، يوصف للمريض مهدئ (سيدوكسين، إلينيوم، تريوكسازين، ميبروبامات). 40 - 50 دقيقة قبل التخدير، 10 - 20 ملغ من البروميدول، 0.5 - 1 ملغ من الأتروبين، 5 - 10 ملغ من السيدوكسين أو الأتروبين مع أدوية NPA (0.05 - 0.1 ملغ من الفنتانيل، 2.5 - 5 ملغ من دروبيريدول)، مضادات الهيستامين موصوفة. يعمل سيدوكسين ودروبيريدول على تقليل المقاومة في أوعية الدورة الدموية الرئوية، ولذلك يوصى بهما للمرضى الذين يعانون من ارتفاع ضغط الدم الرئوي. في المرضى الذين يعانون من أمراض الرئة، يجب تجنب التثبيط العصبي الخضري الواضح من أجل منع القمع المطول لمنعكس السعال وتأخر استعادة التنفس التلقائي في نهاية العملية. مؤشرات استخدام الأدوية لإحداث التخدير أثناء عمليات الرئة لا تختلف بشكل كبير عن الأحكام العامة. أثناء عمليات الرئة، تستخدم مشتقات حمض الباربيتوريك على نطاق واسع لإدارة التخدير. الميزة هي السداسي، الذي لا يحتوي على الكبريت، وبالتالي فهو أقل قدرة على التسبب في ردود الفعل التشنجية (تشنج الحنجرة، تشنج قصبي). لتقليل جرعة الباربيتورات، والقمع السريع لمنعكس السعال، وتفاعلات التشنج القصبي، يتم أيضًا استخدام التخدير المشترك عن طريق الجمع بين أدوية التخدير الوريدي واستنشاق الفلورتان، وأكسيد النيتروز، وما إلى ذلك.
يعد التنبيب أحد أهم مراحل التخدير المركب أثناء جراحة الرئة. عند اختيار طريقة التنبيب، من المهم مراعاة أنها توفر: الظروف المثلى للحفاظ على تبادل الغازات الكافي خلال العمليات المختلفة، بما في ذلك تلك المصحوبة بانتهاك ضيق الجهاز التنفسي؛ حماية موثوقة للأجزاء السليمة من الرئتين من دخول المحتويات المرضية من الأجزاء المصابة إليها؛ استنشاق محتويات الشعب الهوائية في إحدى الرئتين دون إيقاف تهوية الأخرى؛ الاستبعاد الكامل أو الجزئي للرئة التي يتم تشغيلها من التهوية، والتغيير السريع في نوع التهوية (رئة واحدة، رئتان)؛ الظروف المثلى للأداء الفني للعملية (الرئة الثابتة والمستقرة) والسلامة وسهولة التنفيذ الفني.
اعتمادًا على الخصائص الفردية للمريض، وطبيعة العملية المرضية الأساسية، والأمراض المصاحبة، وحجم ونوع العملية، يتم استخدام طرق التنبيب التالية: التنبيب الرغامي (أحيانًا بالاشتراك مع موضع التصريف الوضعي)؛ التنبيب الرغامي مع سدادة القصبات الهوائية للأجزاء المصابة من الرئة أو حصارها بحاصرات خاصة ؛ التنبيب القصبي للرئة السليمة. التنبيب المنفصل للقصبات الهوائية الرئيسية في كلتا الرئتين. التنبيب الرغاميلها عدد من العيوب الخطيرة في جراحة الرئة: فهي لا تعزل الرئة المصابة عن الرئة السليمة، ولا تهيئ الظروف للتهوية الميكانيكية الكافية في حالة تسرب مجرى الهواء، أو للاستبعاد الكامل أو الجزئي للرئة المصابة من التهوية. لذلك فإن المؤشرات الخاصة به محدودة وتشمل: العمليات منخفضة الصدمة التي لا يصاحبها انتهاك لضيق الجهاز التنفسي وإطلاق كمية كبيرة من البلغم (إزالة الأورام السطحية وأكياس الرئة والاستئصال الهامشي) ; التغيرات في التشريح والتضاريس في الجهاز التنفسي العلوي بسبب عملية مرضية (تضييق المزمار، والانحناء، وتهجير القصبة الهوائية، وما إلى ذلك)، مما يجعل من الصعب إجراء أنواع أخرى من التنبيب أو حصار الشعب الهوائية. انخفاض حاد في الاحتياطيات الوظيفية للتنفس الخارجي للمريض، عندما تؤدي زيادة طفيفة في مقاومة الجهاز التنفسي (على سبيل المثال، في حالة استخدام أنبوب مزدوج التجويف) إلى تفاقم ظروف تهوية الرئتين بشكل حاد.
سدادة وحصار الشعب الهوائية أثناء التنبيب الرغامييستخدم لحماية الأجزاء السليمة من الرئة أثناء العمليات المصحوبة بإفراز كميات كبيرة من البلغم، وأثناء العمليات التي تتم في ذروة النزيف الرئوي وفي وجود ناسور القصبات الهوائية. عند إجرائه بشكل صحيح، يحمي الدكاك وحصار الشعب الهوائية الأجزاء السليمة من الرئتين من المحتويات المرضية التي تدخلها أثناء الجراحة ويخلق الظروف للتهوية الميكانيكية الكافية مع مقاومة أقل في الشعب الهوائية مقارنة ببعض الطرق الأخرى (التنبيب بأنابيب مزدوجة التجويف).
لإجراء سدادة أو حصار الشعب الهوائية، من الضروري أن يكون لديك، بالإضافة إلى الملحقات المعتادة للتنبيب، منظار القصبات الهوائية، ومجموعة من حاصرات الشعب الهوائية المختلفة، والموصلات، وجهاز فراغ مع القسطرة. يتم إجراء سدادة الشعب الهوائية باستخدام مسحات الشاش المصنوعة من شرائح ضيقة بأطوال مختلفة. يتم إدخال السدادة من خلال منظار القصبات باستخدام دليل معدني يشبه القضيب أو الأنبوب المجوف. صمم P. A. Kupriyanov، M. S. Grigoriev، M. N. Anichkov (1948، 1949) منظارًا قصبيًا خاصًا بفتحة جانبية تسهل سداد كل من القصبات الهوائية الرئيسية والفصي.
تم اقتراح حاصرات مختلفة لأداء حصار الشعب الهوائية، ومعظمها عبارة عن تعديلات على حاصرات ماجيل. يشبه OD أنبوبًا مطاطيًا طويلًا مزودًا بكفة قابلة للنفخ في النهاية البعيدة. يمكن لحاصرات Magill أن تسد كلاً من القصبات الهوائية الرئيسية والفصي. أكثر موثوقية، لأنها أكثر ثباتا في القصبات الهوائية، حاصرات الشعب الهوائية مجتمعة - اتصال مانع الشعب الهوائية وأنبوب القصبة الهوائية (Sturzbecher bronchoblocker). لسد قصبة الفص العلوي الأيمن، تم اقتراح أنبوب خاص من Vehtakot (1954) لحصار القصبة الهوائية اليسرى، يتم استخدام حاصر القصبات الهوائية McIntosh-Literdel. السدادة ذات التجويف المزدوج التي صممها V. I. Sipchenko تقارن بشكل إيجابي مع السدادة ذات التجويف المزدوج المقترحة سابقًا. يسمح الأنبوب المعدني الذي يعمل داخل السدادة بالتحكم فيها ويجعل من السهل إجراء الحصار. بالإضافة إلى ذلك، من خلال التجويف الداخلي للسدادة، من الممكن باستمرار امتصاص إفرازات الشعب الهوائية التي تتراكم بعيدًا عن الكفة.
إن طرق السداد والحصار القصبي لها عيوب بسبب أن استخدامها محدود: استبعاد الرئة أو الفص من التهوية يكون مصحوبًا بانتهاك نسبة التهوية إلى التروية، وتطور تأثير التحويلة - تصريف الدم غير المؤكسج من نظام الشريان الرئوي في الدورة الدموية الجهازية. مع السداد والحصار القصبي، من الصعب خلق الدرجة اللازمة من انهيار الرئة أو الفص، مما يعقد التنفيذ الفني للمراحل الفردية من العملية؛ بسبب عدم وجود طرق موثوقة لتثبيت حاصرات الشعب الهوائية، هناك خطر إزاحتها، وإصابة الأجزاء السليمة من الرئتين، وصعوبة التهوية الميكانيكية الكافية.
يمكن أن يحدث إزاحة الحاصرات عندما يتم وضع المريض في وضع التشغيل، أثناء مناورات الجراح. يتم ملاحظته في كثير من الأحيان مع حصار القصبة الهوائية الرئيسية اليمنى بسبب طولها القصير. يتطلب إجراء الدك وحصار القصبات الهوائية، وخاصة الأنابيب الفصوصية، مهارات فنية معينة وغالبًا ما يتطلب التحكم في القصبات الهوائية والأشعة السينية. لمنع المضاعفات، من الضروري المراقبة المستمرة لموضع السدادة والحاجز والطموح الدقيق لمحتويات الشجرة الرغامية القصبية.
التنبيب القصبي لرئة سليمة- طريقة أقل تعقيدًا مقارنة بالدكاك وحصار الشعب الهوائية. ومع ذلك، فإن التهوية برئة واحدة تكون مصحوبة بانخماص الرئة على جانب العملية وتأثير تحويلي يؤدي إلى نقص الأكسجة في الدم. عند تنبيب القصبة الهوائية الرئيسية، هناك خطر سد فم قصبة الفص العلوي، خاصة في الجانب الأيمن. عندما تتم إزالة فص من الرئة من أنسجة الرئة المتبقية، بسبب الانخماص المطول، تحدث تغيرات مرضية عميقة، بما في ذلك الطحال، مما يؤثر سلبًا على مسار فترة ما بعد الجراحة. في جذع القصبة الهوائية الرئيسية للرئة التي تمت إزالتها أثناء التنبيب ذو الرئة الواحدة، تتراكم المحتويات (الدم، القيح)، والتي، أثناء نزع الأنبوب، يمكن أن تدخل القصبات الهوائية الرئيسية للرئة السليمة وحتى تسبب الاختناق. لتجنب هذه المضاعفات، من الضروري الصرف الصحي الدقيق للقصبات الهوائية من خلال أنبوب القصبة الهوائية؛ في بعض الأحيان يلجأون إلى العلاج المفتوح لجذع الشعب الهوائية مع الشفط الأولي لمحتويات الشعب الهوائية. مؤشرات التنبيب القصبي للرئة السليمة محدودة وتشمل: استئصال الرئة مع إزالة الضرر الكامل للرئة مع إيقاف وظيفتها بالكامل قبل الجراحة؛ العمليات المصحوبة بانتهاك الختم في الجهاز التنفسي (عمليات ناسور الشعب الهوائية والعمليات الترميمية للقصبة الهوائية والشعب الهوائية).
لتنبيب القصبة الهوائية اليمنى، يتم استخدام أنبوب Gordon-Green على نطاق واسع (يمكنك أيضًا استخدام أنبوب القصبة الهوائية التقليدي ذو القطر الصغير مع قطع على اليمين لتجنب انسداد القصبات الهوائية في الفص العلوي)، لتنبيب القصبة الهوائية اليسرى - أنبوب ماكينتوش-ليترديل (1955). في عام 1957، تم إنشاء أنبوب للقصبات الهوائية اليمنى في VNIIR، مما جعل من الممكن تهوية الرئة اليمنى مع إيقاف تشغيل الرئة اليسرى في نفس الوقت.
أثناء التهوية ذات الرئة الواحدة، يجب الحرص على وضع الأنبوب وتأمينه في الموضع الصحيح لمنع المضاعفات المرتبطة بإزاحة الأنبوب ومكامن الخلل.
تنبيب منفصل للقصبات الهوائية الرئيسيةفي السنوات الأخيرة، أصبح أكثر انتشارًا، لأنه يتمتع بعدد من المزايا مقارنة بغيره: فهو يلبي بشكل كامل متطلبات التنبيب في جراحة الرئة. مؤشرات لاستخدام التنبيب مع أنابيب مزدوجة التجويف: الحاجة إلى حماية الرئة السليمة من دخول المواد المصابة أثناء العمليات المرضية مع إطلاق كميات كبيرة من البلغم. العمليات في ذروة النزف الرئوي. الحاجة إلى إغلاق الشعب الهوائية في حالة ناسور القصبات الهوائية؛ العمليات الترميمية للقصبة الهوائية والشعب الهوائية. الوقاية من الانبثاث زرع أثناء جراحة السرطان. خلق أقصى قدر من الراحة لأداء العملية.
لإجراء التخدير عن طريق التنبيب المنفصل للقصبات الهوائية الرئيسية، يلزم وجود مجموعة من الأنابيب الخاصة ذات التجويف المزدوج وعناصر التوصيل بجهاز التخدير. في الممارسة السريرية، يتم استخدام أنابيب جيباور وكارلينس على نطاق واسع. يتم تحديد نجاح التنبيب القصبي المنفصل من خلال الاختيار الصحيح للأنبوب وحجم الأنبوب اعتمادًا على الخصائص الفردية للمريض والعملية المرضية ونوع وحجم العملية. يجعل الأنبوب الكبير عملية التنبيب صعبة ومؤلمة، بينما يصعب تثبيت الأنبوب الصغير ويمكن أن يمتد إلى القصبات الهوائية. مع وجود أنبوب ضيق، يصبح من الصعب الحفاظ على التهوية الكافية، الأمر الذي يؤدي إلى نقص الأكسجة وفرط ثنائي أكسيد الكربون في الدم. يمكن أن تصل مقاومة كل قناة أنبوبية إلى 4 - 7 سم من الماء. الفن، وهو أمر مهم يجب مراعاته عند اختيار وضع التهوية. تشمل عيوب طريقة التنبيب القصبي المنفصل إمكانية دخول المواد المصابة إلى الأجزاء السليمة من الرئة التي يتم إجراء الجراحة عليها، على سبيل المثال أثناء عملية استئصال الفص. يساعد الانهيار المؤقت للرئة والسحب الدقيق لمحتويات الشعب الهوائية على حماية الأقسام الصحية.
تتم مراقبة موضع الأنابيب مزدوجة التجويف بصريًا (جولات الصدر)، والتسمع (مع إيقاف تشغيل الرئة بالتناوب)، وإذا لزم الأمر، تصويرًا شعاعيًا. لتوصيل أنابيب مزدوجة التجويف بجهاز التخدير، يتم استخدام موصلات خاصة، مما يسمح بتهوية منفصلة للرئتين، وشفط الإفرازات من القصبات الهوائية في إحدى الرئتين دون إيقاف تهوية الرئة الأخرى، وإنشاء انهيار "متحكم فيه" للرئة.
يتم اختيار المخدر العام للحفاظ على التخدير أثناء عمليات الرئة مع الأخذ في الاعتبار المتطلبات التالية: يجب أن يكون الدواء منخفض السمية، وسهل الاستخدام، وغير متفجر، ويوفر عمق التخدير المطلوب مع محتوى كافٍ من الأكسجين في الغاز - خليط مخدر ولا يؤثر سلباً على الجهاز التنفسي. يتم خلط أكسيد النيتروز الأكثر استخدامًا مع الفلوروثان أو بالاشتراك مع أدوية NLA وميثوكسي فلوران وفي السنوات الأخيرة - الإيثان. لتحقيق الشلل العضلي، يتم استخدام المرخيات من النوعين المزيل للاستقطاب وغير المستقطب.
لتصحيح نقص حجم الدم، يُنصح باستخدام طريقة تخفيف الدم (لمنع "متلازمة الحمأة"). من المهم تجنب مستوى عميق من التخدير العام (لا يزيد عن المرحلة III2) لإيقاظ المريض مبكرًا واستعادة منعكس السعال.
لا تختلف عملية التخدير والإدارة والصيانة بشكل أساسي عن تلك التي يتم إجراؤها أثناء عمليات الرئة. تنشأ صعوبات خاصة عند اختيار طريقة التنبيب للحفاظ على تبادل الغازات الكافي أثناء العمليات التي تنطوي على استئصال القصبات الهوائية والقصبة الهوائية الرئيسية (الجراحة التجميلية). لإجراء التهوية الميكانيكية أثناء العمليات الترميمية للقصبة الهوائية والشعب الهوائية، تم تطوير طرق مختلفة للتهوية الميكانيكية من نوع التنفس التحويلي، اعتمادًا على طبيعة العملية المرضية والنهج الجراحي وخصائص التقنية الجراحية.
عند استئصال القصبة الهوائية العنقية، يتم استخدام التنبيب على مرحلتين - أولاً، يتم تمرير الأنبوب عبر المزمار إلى المساحة تحت المزمار للقصبة الهوائية، وبعد بضع القصبة الهوائية، إلى القسم السفلي ويتم إجراء التهوية الميكانيكية من خلاله. عند استئصال القصبة الهوائية الصدرية بعد تنبيب الحيز تحت المزمار (في المرحلة الأولى من العملية)، يتم إجراء تنبيب الجزء السفلي من القصبة الهوائية من خلال الجرح الجراحي بعد فتحه أو تقاطعه باستخدام الوصول عبر القص. يتم اختيار الأنبوب الرغامي بطول كافٍ بحيث يمكن، إذا لزم الأمر، دفعه إلى ما دون مستوى الاستئصال. للوصول عبر الجنبة، يتم استخدام نفس الطريقة أو يتم تنبيب القصبة الهوائية الرئيسية اليسرى من خلال شق في القصبة الهوائية اليمنى. أثناء العمليات الجراحية على تشعب القصبة الهوائية، يوصى بإدخال إحدى القصبات الهوائية المتقاطعة من جانب المنصف الأمامي أو التجويف الجنبي الأيمن [Petrovsky B.V. et al., 1976]. تُستخدم أيضًا الدورة الدموية الاصطناعية والأكسجين عالي الضغط وانخفاض حرارة الجسم والتهوية بالحقن كطرق لضمان تبادل الغازات أثناء العمليات على القصبة الهوائية وتشعبها. للوقاية من اضطرابات تبادل الغازات بسبب الانغلاق المطول لإحدى الرئتين، يلجأون إلى التهوية الدورية من خلال أنبوب ثانٍ يتم إدخاله في القصبات الهوائية المتقاطعة. يتم تنفيذ التهوية الميكانيكية في وضع فرط التهوية، في حين يتم تصحيح التغييرات في التوازن الحمضي القاعدي في وقت واحد.
أثناء العمليات على الرئتين والقصبة الهوائية والشعب الهوائية، من المهم الحفاظ على سالكية الشجرة الرغامية القصبية (الشفط المستمر أو الدوري للمحتويات من خلال الأنبوب الرغامي، والتحقق من ضيق الغرز)، وزيادة ضغط الشهيق بشكل معتدل وتدريجي إلى 20 - 30 ملم ماء. الفن، قم بتصويب الأجزاء المتبقية من أنسجة الرئة بعناية، وخلق ضغط سلبي في التجويف الجنبي قبل خياطة جدار الصدر.
التدخلات الجراحية بالمنظار - هذه عمليات جراحية حقيقية ومحفوفة بالمضاعفات والعواقب الضارة.
نزيف في الشعب الهوائية - واحدة من المضاعفات الأكثر خطورة وخطورة. يحدث النزيف في كثير من الأحيان عند إزالة الأورام الحميدة والخبيثة شديدة الأوعية الدموية في القصبة الهوائية والشعب الهوائية.
السبب عادة هو الأضرار الميكانيكية للأوعية الدموية الأورام باستخدام أنبوب أو أداة منظار القصبات الهوائية. ولكن حتى عند استخدام حلقة التخثير الكهربي وإشعاع الليزر، فإن التخثر غير الكافي للأوعية الدموية يمكن أن يكون معقدًا بسبب النزيف. الاكثر خطورة نزيف عند إجراء عملية جراحية تحت التخدير الموضعي باستخدام منظار القصبات الهوائية أو منظار الفيديو. يغطي الدم العدسة على الفور، وتختفي الرؤية تمامًا، ومن خلال القناة الآلية الضيقة يستحيل إزالة الدم المتدفق بكثافة والجلطات المتكونة. في هذه الحالة، يمكن للمريض أن يفقد وعيه بسرعة ويختنق، "يغرق" في دمه. هذا الظرف يجبر معظم أطباء الشعب الهوائية على انتقاد التخدير الموضعي والمناظير المرنة عند إجراء التدخلات التنظيرية على القصبات الهوائية واستخدامها فقط في حالات نادرة، لمؤشرات ضيقة جدًا وفي وجود موانع قوية للتخدير العام. ولكن حتى عند إجراء عملية تنظير القصبات تحت التخدير العام، فإن ظهور نزيف معتدل الشدة يعقد بشكل كبير استمرار التدخل، مما يضعف الرؤية ويجعل استخدام الليزر مستحيلًا تقريبًا. الوقاية من النزيف يتم تخثر دقيق لسطح الورم أو منطقة التضيق قبل الاستئصال.
لسوء الحظ، توقع مقدما خطر النزيف هذا غير ممكن في جميع الحالات، لذلك يجب أن تكون مستعدًا دائمًا لذلك: احصل على شفط كهربائي قوي، وإمدادات من الأغطية للضغط على مكان النزيف، وشريط شاش مرقئ لسد القصبات الهوائية، ومحاليل مرقئ (حمض أمينوكابرويك الإلكتروني، ترانسامشا، ديسينون).
في نزيف ، والتي تمكنا من التعامل معها، يجب ألا ننسى أهمية الطموح الشامل من القصبات الهوائية الصغيرة للدم المسكوب فيها، والتي من الضروري، قبل نزع الأنبوب، إجراء تنظير القصبات الهوائية الليفي وغسل الشعب الهوائية.
ثقب في جدار القصبة الهوائية أو القصبة الهوائية.
يكون حدوث هذه المضاعفات أكثر واقعية أثناء إعادة استقناء القصبة الهوائية بالليزر مع تضيق الندبة أو الورم، وكذلك أثناء تبخر الورم مع نمو داخلي في الغالب وليس له حدود واضحة. يمكن حرق جدار القصبة الهوائية أو القصبة الهوائية إذا انحرفت عن محور تجويف الأنبوب التنفسي وتعمقت في أنسجة الندبة أو الورم في الاتجاه الخاطئ. أخطر ثقب في الجدار هو تلك المناطق التي يكون فيها المريء أو الأوعية الدموية الكبيرة مجاورة مباشرة للقصبة الهوائية أو القصبة الهوائية. قد يكون الجرح في هذا الموقع معقدًا بسبب تطور الناسور الرغامي المريئي أو النزيف المميت. ولذلك لا ينصح بإجراء عملية التبخير العميق لأنسجة الورم في منطقة الجدار الغشائي للقصبة الهوائية أو القصبة الهوائية الكبيرة أو التقاط الجدار الغشائي للقصبة الهوائية في حلقة التخثر عند إزالة الورم المنبثق منها. " يجب أيضًا توخي الحذر الشديد عند إجراء استئصال الأورام بالليزر التي تنمو من الجدار الجانبي للقصبة الهوائية الرئيسية اليسرى أو الموجودة في منطقة تحفيز القصبة الهوائية الرئيسية اليمنى.
إن الالتزام الصارم بالقواعد الأساسية لاستخدام معدات الليزر أو الجراحة الكهربائية هو مفتاح الأداء الآمن للعمليات التنظيرية.
يمكن أن يتضرر الجدار الغشائي للقصبة الهوائية أو القصبة الهوائية الرئيسية محاولة لتخفيف التضيق الندبي باستخدام أنبوب منظار قصبي صلب دون قطعه بالليزر أولاً، لأن الجدار الغشائي للقصبة الهوائية هو أضعف نقطة فيه. حتى التمزق الصغير في جدار القصبة الهوائية الكبيرة يمكن أن يكون معقدًا بسبب تطور انتفاخ الرئة المنصفي أو استرواح الصدر، والذي غالبًا ما يكون متوترًا.
يتم تسهيل ذلك عن طريق التهوية بالحقن والسعال أثناء استيقاظ المريض وفي فترة ما بعد الجراحة. كقاعدة عامة، يحدث انتفاخ الرئة تحت الجلد في الرقبة وجدار الصدر الأمامي، ويتم تحديده بواسطة فرقعة مميزة.
اختراق الجروح في القصبة الهوائية والمريء ، وكذلك الأضرار التي لحقت بجدران الجهاز التنفسي، مصحوبة بزيادة انتفاخ الرئة في المنصف، تتطلب بضع الصدر في حالات الطوارئ وخياطة الخلل. إلى جانب ذلك، يمكن للعيوب المحدودة في جدار القصبة الهوائية دون الإضرار بالمريء أن تشفى من تلقاء نفسها إذا تم إغلاقها مؤقتًا باستخدام دعامة داخل الرغامى ووصفت جرعات كبيرة من المضادات الحيوية، كما أتيحت لنا الفرصة للتحقق مرارًا وتكرارًا.
اشتعال الدليل الضوئي في تجويف الجهاز التنفسي يمكن أن يكون لها عواقب وخيمة للغاية. يمكن أن يحدث هذا إذا كنت تستخدم أليافًا بدون تبريد بالهواء أو الغاز.
أثناء تنظير القصبات تحت التخدير العام مع التهوية الميكانيكية، يتم إنشاء تركيز متزايد من الأكسجين في تجويف القصبة الهوائية والشعب الهوائية. في جو مشبع بالأكسجين، يمكن أن يشتعل غمد الألياف الاصطناعية، مما يسبب حروقا شديدة في الغشاء المخاطي للجهاز التنفسي. يمكن أن يحدث هذا أيضًا إذا ضرب شعاع الليزر جسمًا مصنوعًا من مادة قابلة للاشتعال تم إدخالها في القصبة الهوائية: أنبوب القصبة الهوائية، قنية بضع القصبة الهوائية، دعامة داخل الرغامى، قسطرة للتهوية بالحقن، جسم غريب من أصل عضوي.
هنا ملاحظة.
المريض ج.، 26 عامًا، من سكان أوسيتيا الشمالية، اختنق أثناء وليمة بقطعة لحم وبدأ في الاختناق. حاول أحد الأصدقاء دفع قطعة عالقة في البلعوم الحنجري إلى المريء بمساعدة أول قطعة خشبية وصلت في متناول اليد. تمكن المريض من ابتلاع اللحم، ولكن بعد ذلك أصيب بسعال مستمر، وبعد أسبوعين بدأ الصفير.
كشف تنظير الحنجرة عن سماكة في الجدار وتضييق في تجويف القصبة الهوائية في الحيز تحت المزمار، وبالتالي تم إرسال المريض إلى مركز أبحاث الأورام لعموم روسيا (ONRC). N. N. Blokhin RAMS. تم تقييم الحالة المرضية على أنها ورم في القصبة الهوائية، وتقرر إجراء الاستئصال بالليزر. أثناء تبخر "الورم"، الذي تم إجراؤه تحت التخدير العام مع التهوية الميكانيكية بالأكسجين، اشتعلت قطعة من شريحة خشبية، عالقة في جدار القصبة الهوائية مباشرة تحت الأربطة وتسببت في تفاعل تكاثري واضح، مخطئًا في أنه ورم. أعقب ذلك حرق شديد في الغشاء المخاطي للرغامى، مما أدى إلى تطور العديد من التضيقات الندبية في جميع أنحاء القصبة الهوائية، أهمها، الذي يبلغ طوله حوالي 5 سم، كان موضعيًا في النصف السفلي من الجزء الصدري من القصبة الهوائية.
لمزيد من العلاج في نوفمبر 1997، تم نقل المريض إلى عيادتنا وهو يعاني من تنفس شديد الصرير وفشل في الجهاز التنفسي. تم إجراء إعادة استقناء القصبة الهوائية بالليزر، وتم تركيب دعامة دومونت داخل الرغامى بطول 6 سم في منطقة التضيق السفلي، وبعد ذلك خرج المريض من المستشفى بحالة مرضية. اعتبر استئصال القصبة الهوائية الدائرية غير عملي بسبب الطبيعة المتعددة للتضيقات ومدى آفة القصبة الهوائية. على مدى السنوات الثلاث التالية، تم إدخال المريض إلى المستشفى ثلاث مرات لاستبدال الطرف الاصطناعي وإزالة التحبيبات (الشكل 1). يزداد طول التضيق في كل مرة. تمت مناقشة إمكانية تركيب دعامة فريتاغ الديناميكية المتشعبة. وفي سبتمبر/أيلول 2000، وبسبب تدهور آخر في التنفس والبلغم، كان المريض ينوي الحضور إلى العيادة، ولكن في أوائل أكتوبر/تشرين الأول أصيب فجأة بنوبة اختناق أدت إلى الوفاة.
لمنع مثل هذه المضاعفات، من الضروري تبريد نهاية دليل الضوء بالهواء. أو غاز خامل مضغوط. لهذا نستخدم ضاغطًا تقليديًا، وفي السنوات الأخيرة - ثاني أكسيد الكربون، وهو أسطوانة يتم تركيبها في غرفة تنظير القصبات الهوائية. يتم حقن الغاز تحت ضغط 1 - 1.5 في الغطاء البلاستيكي لموجه الضوء عند نهايته القريبة. بفضل هذا، بعد إجراء عدد كبير من عمليات الليزر تحت ظروف التخدير العام مع التهوية بحقن الأكسجين، تجنبنا اشتعال الدليل الضوئي في تجويف الجهاز التنفسي. حدثت الحالة الوحيدة أثناء اختبار ليزر هولميوم YAG، حيث لم تكن أليافه الضوئية مجهزة بنظام تبريد غازي. لذلك، كما تظهر تجربتنا، إذا تم تطهير غمد الألياف بشكل مناسب، فإن خطر اشتعاله يكون منخفضًا، حتى عندما يتم إجراء العملية تحت التخدير العام مع التهوية الميكانيكية.
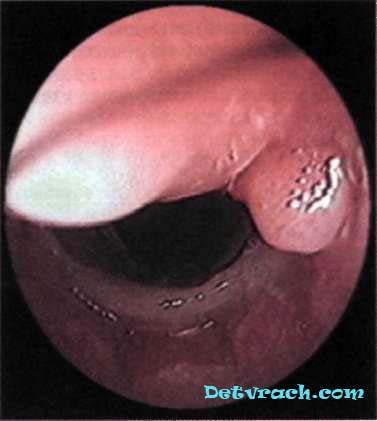
أرز. 1. منظار القصبات الهوائية للمريض ج. 26 سنة، مصاب بتضيق ندبي في القصبة الهوائية بعد حرق حراري. التحبيب في الطرف القريب من الدعامة الرغامية.
ومع ذلك، فإننا نعتبر أنه من المستحسن تشغيل إشعاع الليزر فقط على خلفية انقطاع التنفس، مما يقلل من تركيز الأكسجين في تجويف الجهاز التنفسي في وقت التبخر ويجعل الجسم أيضًا بلا حراك. بالإضافة إلى ذلك، لا ننصح بشكل قاطع باستخدام إشعاع الليزر في حالة وجود أنابيب ودعامات وقسطرة وما إلى ذلك في تجويف الجهاز التنفسي، على سبيل المثال، إزالة التحبيبات في نهايات الدعامة بالليزر.
الغاز أو الهواء الذي يمر داخل غمد الألياف ينفخ الدخان وجزيئات الأنسجة المتفحمة من النهاية. يؤدي ذلك إلى تحسين الرؤية أثناء الجراحة ويقلل من حرق أطراف أدلة الضوء. تجدر الإشارة إلى أن استخدام ثاني أكسيد الكربون لتبريد الموجهات الضوئية عند إجراء تنظير القصبات الهوائية تحت التخدير الموضعي يسبب سعالًا لا يمكن السيطرة عليه لدى المرضى. في مثل هذه الحالات، يكون الخيار الوحيد هو نفخ موجهات الضوء بالهواء الجوي باستخدام ضاغط.
هناك تعقيد آخر يرتبط باستخدام منظار الألياف القصبية كموصل لموجه ضوء الليزر. عندما تنحني النهاية البعيدة لمنظار القصبات الهوائية بشكل كبير مع مرور دليل الضوء عبر قناته أثناء تبخر الليزر لورم القصبات الهوائية في الفص العلوي، تحترق قذيفة دليل الضوء فجأة في منطقة الانحناء الأقصى وأنبوب تعرض منظار القصبات الهوائية لأضرار بالغة لدرجة أنه تطلب استبداله بالكامل. منذ ذلك الحين، حاولنا استخدام مناظير القصبات الهوائية بأقل قدر ممكن أثناء عمليات الليزر ومراقبة درجة انحناء دليل الضوء بعناية.
مضاعفات التخدير الناشئة أثناء التدخلات الجراحية بالمنظار، لا تختلف كثيرًا عن تلك الموجودة أثناء تنظير القصبات التشخيصي والعلاجي وقد تم وصفها بالتفصيل من قبلنا سابقًا.
تجدر الإشارة مرة أخرى إلى أن العمليات بالمنظار على القصبة الهوائية، كقاعدة عامة، تكون مصحوبة بصدمات أكبر وتتطلب إضافة تخدير موضعي في منطقة الجراحة. وبدون ذلك، تزداد وتيرة تشنج الحنجرة والسعال المؤلم عندما يستيقظ المريض وفي فترة ما بعد الجراحة.