La tiroidite autoimmune è caratterizzata da un'eccessiva saturazione del corpo con composti di iodio. Questa è una malattia infiammatoria che si verifica sullo sfondo di reazioni improprie del corpo stesso. La patologia è caratterizzata da una diminuzione della produzione di ormoni essenziali da parte della ghiandola tiroidea, a seguito della quale l'organo cessa di funzionare.
Caratteristiche generali della malattia
L'AIT (tiroidite autoimmune) può anche essere chiamata malattia di Hashimoto. È stato questo scienziato giapponese a scoprire per primo questa malattia. La malattia si manifesta in forma cronica, distruggendo le cellule del corpo e atrofizzando la ghiandola tiroidea: è possibile anche la formazione.Molto spesso, la malattia colpisce la metà femminile dell'umanità, poiché le caratteristiche fisiologiche del corpo femminile influenzano questo. Ne soffre la fascia di età dai 40 ai 50 anni, ma i casi della malattia si verificano anche durante l'infanzia.
Il concetto stesso di “autoimmune” può essere decifrato come la risposta del sistema immunitario ai cambiamenti patologici in corso. In termini semplici, il corpo attacca la ghiandola tiroidea, distruggendone le cellule. Il fatto è che il sistema immunitario è creato in modo tale che quando compaiono determinati aggressori (questi possono essere cellule tumorali, agenti patogeni), inizia a distruggerli. Quando si verifica uno squilibrio ormonale, il sistema immunitario cessa di distinguere le cellule patologiche da quelle sane, cioè si verifica il disorientamento. Di conseguenza vengono colpiti anche i tessuti sani.
In uno stato normale, la ghiandola tiroidea, quando assorbe lo iodio che entra nel corpo, sintetizza gli ormoni triiodotironina e tiroxina attraverso la perossidasi tiroidea. Quando la ghiandola tiroidea non funziona correttamente, il sistema immunitario produce anticorpi che portano a processi infiammatori, poiché l'enzima principale e le cellule del sistema endocrino vengono distrutti.
Forme di tiroidite autoimmune
Esistono i seguenti tipi di tiroidite autoimmune, a seconda delle malattie della stessa eziologia:- Forma cronica (tiroidite di natura linfocitaria e linfomatosa). Appare sullo sfondo di natura genetica, quindi viene ereditato o si sviluppa a causa di altre malattie autoimmuni. Si verifica a causa della progressione dell'infiltrazione dei linfociti T nel parenchima. Ciò aumenta significativamente il numero di anticorpi prodotti dal sistema immunitario. Tali disturbi spesso portano all'ipotiroidismo primario, poiché il numero di ormoni diminuisce.
- La forma postpartum è considerata la più comune. Si scopre che durante il periodo di gravidanza, il sistema immunitario viene naturalmente soppresso, il che porta alla sua eccessiva riattivazione. Se esiste una predisposizione ereditaria o fattori di rischio, la tiroidite autoimmune diventa distruttiva.
- La forma silenziosa (indolore) è per molti versi simile al tipo precedente, ma l'eziologia della sua comparsa non è stata ancora studiata.
- La forma indotta da citochine si osserva più spesso nei pazienti con epatite C e nei pazienti con disturbi del sistema circolatorio, poiché questo tipo appare a causa dell'uso di farmaci specifici.
- La prima fase - eutiroide - è caratterizzata dall'assenza di disturbi nel funzionamento della ghiandola tiroidea. Pertanto, la malattia potrebbe non progredire per molti anni e in alcuni casi non comparire mai.
- La seconda fase - subclinica - è caratterizzata da una forma progressiva, in cui i linfociti T diventano il più aggressivi possibile, causando la distruzione cellulare e una diminuzione della quantità di produzione dell'ormone tiroideo. Ma vengono prodotti più ormoni stimolanti la tiroide, il che porta alla stimolazione della ghiandola tiroidea, a seguito della quale l'ormone T4 rimane normale.
- La terza fase è tireotossico. Sullo sfondo dei cambiamenti durante la seconda fase dell'AIT, gli ormoni tiroidei vengono rilasciati nel fluido sanguigno, provocando lo sviluppo della tireotossicosi. Insieme a questi ormoni, anche i prodotti di decadimento delle cellule follicolari penetrano nei vasi sanguigni e vengono distrutti. Sono loro che provocano la sintesi degli anticorpi. Poi arriva la distruzione della ghiandola tiroidea, le cellule che producono ormoni vengono ridotte in modo critico, quindi il T4 nel sangue diminuisce, dopo di che segue la fase successiva.
- La quarta fase è ipotiroidea. La durata della fase è di circa 12 mesi.
La particolarità della tiroidite autoimmune è che la malattia può essere monofasica, cioè il paziente non attraversa tutte le fasi, ma ha solo una forma di sviluppo.

Forme di tiroidite autoimmune, a seconda delle manifestazioni cliniche e dei cambiamenti dimensionali della ghiandola:
- Specie latenti. Non ci sono sintomi clinici, ma ci sono segni di natura immunologica. La dimensione della ghiandola tiroidea non aumenta o cambia leggermente. Non ci sono sigilli, la funzionalità non è compromessa. In rari casi si verifica ipotiroidismo o tireotossicosi.
- L'aspetto ipertrofico è caratterizzato da un aumento delle dimensioni della ghiandola (formata). Il gozzo può essere (in alcune zone) o diffuso (su tutto l'organo). È possibile anche una forma mista. Compaiono tutti i segni di tireotossicosi e ipotiroidismo, la funzionalità dell'organo diminuisce leggermente. La malattia poi progredisce, aumentando i sintomi.
- Aspetto atrofico. In questo caso, la ghiandola tiroidea può rimanere di dimensioni normali o, al contrario, ridursi. I sintomi sono solo ipotiroidei. Nei casi più gravi della malattia, la funzionalità dell'organo diminuisce in modo significativo.
Cause
Le principali cause e fattori che contribuiscono allo sviluppo della tiroidite autoimmune:- Predisposizione ereditaria a qualsiasi malattia della tiroide. Si scopre che gli scienziati hanno identificato un gene che trasmette la tiroidite per via ereditaria.
- Stress costante e sovraccarico emotivo. Il fatto è che in tali situazioni la ghiandola tiroidea produce una quantità eccessiva di ormoni tiroidei, che vengono rilasciati nel flusso sanguigno. Ciò interrompe la funzionalità di questo organo.
- Ambiente sfavorevole, intossicazione da prodotti di bassa qualità, bevande alcoliche, tabacco, emissioni industriali. Di conseguenza, si verifica uno squilibrio ormonale.
- Infezione degli organi vicini, a seguito della quale l'agente patogeno si diffonde alle cellule e ai tessuti della ghiandola tiroidea. Ciò accade con tonsillite, rinite, tonsillite, adenoidite, faringite e altre patologie virali.
- Assunzione di farmaci immunostimolanti, ma solo se il paziente non rispetta i dosaggi prescritti. Cioè, se la dose viene superata, la risposta immunitaria cellulare e umorale viene interrotta, a seguito della quale i linfociti T vengono clonati.
- Disturbi ormonali durante l'adolescenza, durante la gravidanza e con molte diete che comportano una rigorosa restrizione di calorie e alimenti.
- Overdose di iodio nel corpo. Ciò accade spesso quando si assumono farmaci iodati o si consuma eccessivo pesce.
- Aumento dei livelli di radiazioni e radiazioni ultraviolette.
Sintomi in diverse fasi
La malattia di Hashimoto si manifesta in base allo stadio di sviluppo della tiroidite.Fase eutiroidea
In questa fase, le cellule immunitarie attaccano i tirociti, dopo di che vengono prodotti gli anticorpi. Quando ce ne sono grandi quantità, alcune cellule tiroidee muoiono. Ma il numero totale di tutti gli ormoni rimane normale, mentre la ghiandola aumenta di dimensioni. Pertanto, è facile palpare.Questa fase si manifesta con i seguenti segni:
- disagio durante la deglutizione;
- sensazione di nodo alla gola;
- affaticabilità rapida;
- incapacità di deglutire cibi solidi;
- ghiandola rigonfia.
Fase subclinica
I sintomi non sono diversi dalla fase eutiroidea. Durante questo periodo, il numero di cellule e ormoni diminuisce, ma la ghiandola tiroidea inizia ad includere ormoni e cellule che erano di riserva.Fase tireotossica
Con la tireotossicosi c'è una quantità eccessiva di anticorpi che hanno un effetto dannoso sulla ghiandola tiroidea. Pertanto, i sintomi si intensificano e sono integrati dai seguenti segni:- la persona diventa irritabile, aggressiva o piagnucolosa;
- l'umore può cambiare radicalmente;
- compaiono vampate di calore, la sudorazione aumenta;
- aumento della frequenza cardiaca (tachicardia, aritmia);
- il desiderio sessuale diminuisce;
- si sviluppa un'intolleranza al calore;
- appare frequente diarrea;
- il ciclo mestruale è interrotto.
Nell'infanzia, questa fase si manifesta con una magrezza innaturale. La particolarità è che il bambino ha un ottimo appetito, ma non ingrassa.
Fase di ipotiroidismo
Questo è l'ultimo stadio di sviluppo della tiroidite autoimmune, quindi la malattia è accompagnata dai seguenti sintomi:- depressione e apatia;
- disturbo della parola e qualsiasi reazione;
- pelle pallida;
- fragilità della lamina ungueale;
- la perdita di capelli;
- raucedine della voce;
- la comparsa di grave gonfiore e gonfiore del viso;
- stipsi;
- compromissione della memoria;
- catarro;
- sindromi dolorose alle articolazioni;
- scarsità e infrequenza delle mestruazioni.

Il paziente ha una mancanza di appetito, ma allo stesso tempo inizia ad ingrassare. Ciò è particolarmente vero per i bambini.
Diagnostica
Per diagnosticare la tiroidite autoimmune della tiroide è necessario rivolgersi ad un endocrinologo, il quale effettuerà prima un esame palpatorio del paziente. Successivamente, viene raccolta un'anamnesi in base ai reclami del paziente. E solo dopo viene effettuato un esame di laboratorio e dell'hardware, che comprende le seguenti attività:- Per determinare il livello dei linfociti, viene prescritto un esame del sangue generale.
- Viene eseguito un immunogramma che rileva gli anticorpi contro la perossidasi tiroidea, la tireoglobulina, il secondo antigene colloidale, l'ormone tiroideo, ecc.
- Vengono determinati T4, T3, TSH liberi e totali. A questo scopo viene studiato il siero del sangue.
- . Si riconoscono le dimensioni della ghiandola e la struttura.
- Biopsia con ago sottile. Questa procedura prevede la rimozione di materiale dalla ghiandola tiroidea inserendo un ago molto sottile. Viene eseguito sotto il controllo di apparecchiature ad ultrasuoni, grazie alle quali è possibile ottenere il risultato più accurato. Dopo l'esame di laboratorio del materiale biologico raccolto, vengono identificati linfociti e altre cellule.
- Inoltre, è possibile eseguire la tomografia computerizzata o la risonanza magnetica.
Trattamento dell'AIT
Nella medicina moderna è comune ricorrere alla terapia ormonale o alla chirurgia. L'operazione viene eseguita solo nei casi più disperati.La terapia farmacologica prevede l’utilizzo dei seguenti farmaci:
- Se la funzionalità tiroidea è elevata, devono essere prescritti farmaci antinfiammatori non steroidei. Hanno lo scopo di bloccare la produzione di anticorpi.
- Quando la funzione tiroidea diminuisce, viene prescritta la terapia ormonale e contemporaneamente i farmaci antinfiammatori. Gli agenti più comunemente usati: "Tiroidina", "Thyreocomb", "Levotiroxina", "Thyrotom", "Triiodotironina".
- Quando il paziente è malato, dovrebbe assumere Iodtirox e L-tiroxina.
- Se esiste la tireotossicosi, l'endocrinologo può prescrivere i seguenti farmaci: Indometacina, Voltaren.
- In situazioni di crisi: Prednisolone, Desametasone.
- Se sono presenti tachicardia e aritmia, il medico prescrive Binelol o Anaprilin.
- Per prevenire la deformazione del collo e del viso, è necessario seguire un ciclo di farmaci "Afobazol", "Valemidin" o "Phenibut".
- I metodi di trattamento chirurgico vengono utilizzati in caso di aumento significativo del gozzo, quando si sospetta la presenza di cellule tumorali e il trattamento conservativo è inefficace. Durante l'operazione può essere parzialmente o completamente. Questo metodo è chiamato tiroidectomia. Se sono interessati solo alcuni lobi o aree, viene eseguita una resezione parziale. In questo caso, la ghiandola stessa rimane. È possibile rimuovere un lobo o un istmo.
- Oggi viene utilizzata attivamente la tecnologia innovativa – la riflessologia computerizzata. Si tratta di influenzare le terminazioni nervose attraverso la corrente continua in piccole dosi. Dopo la procedura, le formazioni sulla ghiandola tiroidea si risolvono, i livelli ormonali e il sistema immunitario si normalizzano.
- Molti esperti consigliano di utilizzare ricette di medicina tradizionale: bere decotti e tinture alle erbe. Solo l'endocrinologo curante dovrebbe selezionare le prescrizioni. La medicina tradizionale viene utilizzata come coadiuvante in un approccio integrato al trattamento.
- È molto utile per la tiroidite autoimmune consumare una quantità sufficiente di complessi vitaminici. Possono essere acquistati sotto forma di preparati farmaceutici o consumati con frutta e verdura fresca. I succhi sono considerati molto efficaci, in particolare il succo di carote e barbabietole (proporzioni: 3:1) o il succo di cavolo e limone (mescolare in proporzioni uguali). Si consiglia inoltre di bere il succo di una parte di cavolo e spinaci, 2 parti di barbabietole crude e 4 parti di carote.
Le malattie del sistema endocrino sono una vera piaga del ventunesimo secolo. Tra i leader nel numero di tassi di morbilità nella popolazione, il primo posto è occupato dalle malattie cardiovascolari, il secondo dalle malattie endocrine, in particolare dai problemi del pancreas e della tiroide. In quest'ultimo caso, le malattie più comuni sono la tireotossicosi, l'ipotiroidismo e la tiroidite.
Nozioni di base della malattia
La tiroidite autoimmune, come altre malattie della tiroide, è associata alla sua reale condizione fisica: se le cellule della ghiandola sono danneggiate, inizia la produzione irregolare di ormoni prodotti dalla ghiandola tiroidea.
Parlando specificamente della forma cronica della tiroidite autoimmune, la malattia è di natura infiammatoria. Il processo di infiammazione avviene sotto l'influenza degli anticorpi del sistema immunitario contro la ghiandola, che erroneamente la considerano un corpo estraneo. In un corpo sano, gli anticorpi dovrebbero essere prodotti solo per corpi insoliti per il corpo, in questo caso colpiscono le cellule della ghiandola tiroidea;
Cause
Molto spesso, la patologia colpisce pazienti nella fascia di età dai quaranta ai cinquanta anni. Le donne soffrono di malattie della tiroide tre volte più spesso degli uomini. Negli ultimi anni, la malattia è stata riscontrata nei giovani, così come nei bambini, che è considerata un problema di ecologia globale e di uno stile di vita inadeguato.
La fonte della malattia può essere l'ereditarietà: è stato dimostrato che la tiroidite autoimmune nei parenti stretti si verifica più spesso che senza tale fattore, inoltre, la manifestazione genetica è possibile anche in altre malattie del sistema endocrino: diabete mellito, pancreatite.

Ma affinché i fatti ereditari si realizzino, deve essere presente almeno un fattore provocatorio:
- Frequenti malattie delle prime vie respiratorie di natura virale o infettiva;
- I focolai di infezione costante nel corpo stesso sono le tonsille, i seni, i denti con carie;
- Uso a lungo termine di farmaci contenenti iodio;
- Esposizione a lungo termine alle radiazioni.
Sotto l'influenza di questi fattori, nel corpo vengono prodotti linfociti che aiutano a innescare la reazione patologica di produzione di anticorpi che attaccano la ghiandola tiroidea. Di conseguenza, gli anticorpi attaccano i tireociti – le cellule della ghiandola tiroidea – e li distruggono.
La struttura dei tireociti è follicolare, quindi, quando la parete cellulare è danneggiata, la secrezione della ghiandola tiroidea e le membrane cellulari danneggiate vengono rilasciate nel sangue. Questi stessi residui cellulari provocano una seconda ondata di anticorpi contro il ferro, quindi il processo di distruzione si ripete ciclicamente.
Meccanismo d'azione autoimmune
In questo caso, il processo di autodistruzione della ghiandola da parte del corpo è piuttosto complesso, ma lo schema generale dei processi che si verificano nel corpo è stato ampiamente studiato:
- Per distinguere tra cellule proprie ed estranee, il sistema immunitario può distinguere tra le proteine che compongono le diverse cellule del corpo. Per riconoscere la proteina, il sistema immunitario ha una cellula macrofagica. Entra in contatto con le cellule, riconoscendo le loro proteine.
- Le informazioni sull'origine della cellula vengono fornite dai macrofagi ai linfociti T. Questi ultimi possono essere i cosiddetti T-soppressori e T-helper. I soppressori vietano l'attacco della cellula, gli aiutanti lo consentono. Si tratta essenzialmente di un database specifico che consente un attacco senza riconoscere una tale cellula nel corpo, o lo vieta se riconosce una cellula precedentemente nota.
- Se le cellule T helper consentono l’attacco, le cellule e i macrofagi che attaccano la ghiandola iniziano a essere rilasciati. L'attacco prevede il contatto con la cellula, anche con l'ausilio di interferoni, ossigeno attivo e interleuchine.
- Gli anticorpi sono prodotti dai linfociti B. Gli anticorpi, a differenza dell'ossigeno attivo e di altri agenti attaccanti, sono formazioni specifiche dirette e sviluppate per attaccare un tipo specifico di cellula.
- Una volta che gli anticorpi si legano agli antigeni – le cellule che vengono attaccate – viene attivato un sistema immunitario aggressivo chiamato sistema del complemento.

Parlando specificamente della tiroidite autoimmune, gli scienziati hanno concluso che la malattia è associata a un'interruzione del riconoscimento delle proteine da parte dei macrofagi. La proteina della cellula ghiandolare viene riconosciuta come estranea e viene avviato il processo sopra descritto.
La violazione di tale riconoscimento può essere determinata geneticamente o può essere rappresentata da una bassa attività dei soppressori progettati per fermare i sistemi immunitari aggressivi.
Gli anticorpi prodotti dai linfociti B attaccano la perossidasi tiroidea, i microsomi e la tireoglobulina. Questi anticorpi sono oggetto di ricerche di laboratorio quando a un paziente viene diagnosticata una malattia. Le cellule della ghiandola diventano incapaci di produrre ormoni e si verifica una carenza ormonale.
Sintomi
La forma cronica di tiroidite autoimmune può non mostrare sintomi per molto tempo. I primi sintomi della malattia si presentano così:
- Sensazione di nodo alla gola durante la respirazione, la deglutizione;
- Disagio nella zona della gola e del collo;
- Lieve dolore alla palpazione della tiroide;
- Debolezza.
Nella fase successiva della malattia compaiono sintomi più pronunciati. Sono questi sintomi che spingono l'endocrinologo a sospettare una tiroidite autoimmune nel paziente:
- Tremore delle mani, dei piedi, delle dita;
- Battito cardiaco accelerato, aumento della pressione sanguigna;
- Aumento della sudorazione, più comune di notte;
- Irrequietezza, ansia, insonnia.
Nei primi anni della malattia può comparire ipertiroidismo, i cui sintomi sono simili. In futuro, il funzionamento della ghiandola tiroidea potrebbe normalizzarsi o la quantità di ormoni sarà leggermente ridotta.
L'ipotiroidismo si osserva nei primi dieci anni dall'inizio dei processi patologici e la sua gravità aumenta sotto l'influenza di gravi stress fisici o psicologici e lesioni, malattie del tratto respiratorio superiore e altri fattori di rischio sopra menzionati.
Forme della malattia
La tiroidite si distingue per la gravità dei sintomi e per la condizione fisica della ghiandola tiroidea stessa.
- Forma ipertrofica: c'è un ingrossamento dell'organo, possibilmente un ingrossamento locale o generale della ghiandola. Gli aumenti locali sono chiamati nodi. Questa forma spesso inizia con la tireotossicosi, ma in seguito, con un trattamento adeguato, è possibile ripristinare la funzione dell'organo.
- Forma atrofica: la ghiandola non aumenta di dimensioni, ma la sua funzione è significativamente ridotta, portando all'ipotiroidismo. Questo tipo si verifica con il contatto prolungato con radiazioni radioattive a basse dosi, così come negli anziani e nei bambini.
In generale, la forma della malattia non influisce molto sul modo in cui verrà trattata. Solo le formazioni nodulari possono destare preoccupazione. Se vengono rilevati noduli, è necessaria la consultazione con un oncologo per evitare che le cellule del nodo degenerino in cellule maligne.

Altrimenti, nella maggior parte dei casi, le connessioni nodali non devono essere rimosse a meno che non venga rilevata una natura maligna e il trattamento può essere effettuato con farmaci, senza intervento chirurgico, se non ci sono altri motivi per un intervento chirurgico.
Metodi diagnostici
Prima di tutto, il terapeuta indirizzerà il paziente non solo a un endocrinologo, ma anche a un neurologo e un cardiologo. Ciò è necessario perché i sintomi della tiroidite non sono specifici e possono facilmente essere erroneamente attribuiti ad altre malattie. Per escludere patologie da altri sistemi corporei, sono previste consultazioni con diversi medici.
L'endocrinologo deve palpare la ghiandola tiroidea e inviarla per la diagnostica di laboratorio. Il paziente dona il sangue per la quantità di ormoni tiroidei, vale a dire T4, T3, TSH - ormone stimolante la tiroide, AT-TPO - anticorpi contro la perossidasi tiroidea. Sulla base del rapporto di questi ormoni nei risultati dell'analisi, l'endocrinologo trae una conclusione sulla forma e sullo stadio della malattia.
Vengono inoltre prescritti un immunogramma e un esame ecografico della tiroide. Durante l'esame viene rilevato un aumento delle dimensioni della ghiandola o un aumento irregolare della tiroidite nodulare.
Per escludere una forma maligna dei nodi nella tiroidite autoimmune, viene prescritta una biopsia: un esame di un pezzo di tessuto ghiandolare. La tiroidite è caratterizzata da un'elevata concentrazione di linfociti nelle cellule tiroidee.
Con un evidente quadro clinico di tiroidite, aumenta la possibilità di neoplasie maligne nella ghiandola, ma spesso la tiroidite è benigna. Il linfoma della ghiandola è l’eccezione piuttosto che la regola.
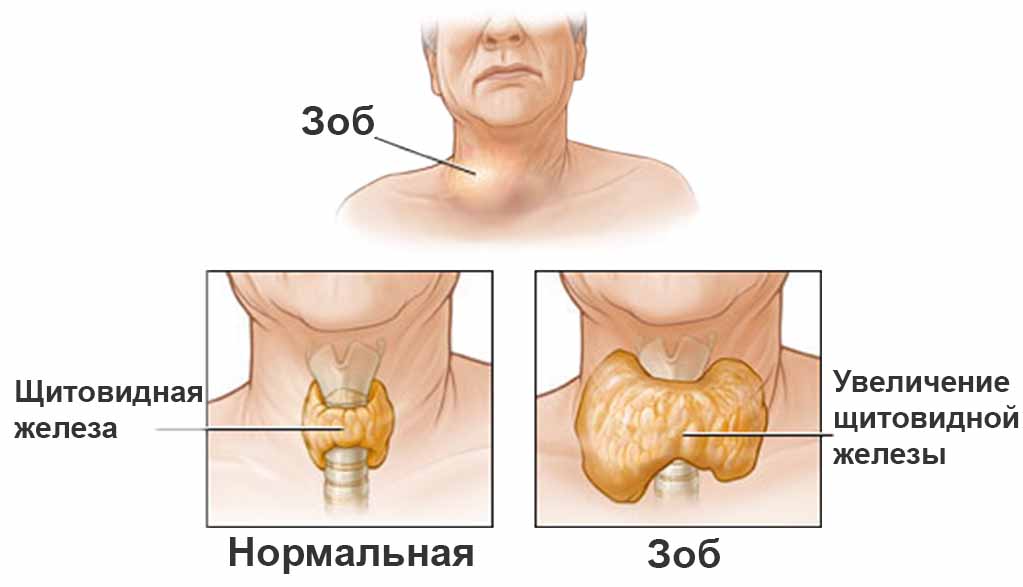
Poiché un aumento delle dimensioni della ghiandola è caratteristico non solo della tiroidite autoimmune, ma anche del gozzo tossico diffuso, l'esame ecografico da solo non può servire come base per fare una diagnosi.
Terapia sostitutiva
Il trattamento della tiroidite autoimmune cronica dipende dal decorso della malattia. Spesso, per l'ipotiroidismo - una carenza di ormoni tiroidei - viene prescritta una terapia sostitutiva con analoghi sintetici degli ormoni tiroidei.
Tali farmaci sono:
- levotiroxina;
- Alostin;
- Antistrumina;
- Veprena;
- Equilibrio dello iodio;
- Iodomarina;
- Calcitonina;
- Microiodio;
- propicile;
- tiamazolo;
- Tiro-4;
- tirosolo;
- Triiodotironina;
- Eutirox.
Nei pazienti con malattie cardiovascolari, così come in età avanzata, è necessario iniziare la terapia sostitutiva con piccole dosi di farmaci e osservare la reazione dell'organismo, sottoponendosi a diagnosi di laboratorio ogni due mesi. Il regime di trattamento viene modificato da un endocrinologo.
Quando si combinano forme autoimmuni e subacute di tiroidite, vengono prescritti glucocorticoidi, in particolare il prednisolone. Ad esempio, le donne con una forma cronica della malattia hanno sperimentato la remissione della tiroidite durante la gravidanza, mentre in altri casi, nel periodo postpartum, al contrario, si è sviluppato attivamente l'ipotiroidismo. È in questi punti di svolta che sono necessari i glucocorticoidi.
Iperfunzione della ghiandola
Quando si diagnostica una forma ipertrofica di tiroidite autoimmune, nonché quando vi è una notevole compressione e disagio respiratorio a causa di un ingrossamento della ghiandola tiroidea, è indicato l'intervento chirurgico. Il problema viene risolto in modo simile se lo stato ingrossato a lungo termine della ghiandola si è spostato dal suo posto e l'organo ha iniziato a crescere rapidamente.
Per la tireotossicosi - aumento della funzionalità della ghiandola tiroidea - vengono prescritti tireostatici e beta-bloccanti. Questi includono Mercazolil e Tiamazolo, che vengono prescritti più spesso.
Per fermare la produzione di anticorpi specifici contro la perossidasi tiroidea e la tiroide in generale vengono prescritti farmaci antinfiammatori non steroidei: Ibuprofene, Indometacina, Voltaren.
Sono indicati anche farmaci immunostimolanti, complessi vitaminico-minerali e adattogeni. Se la funzione della ghiandola diminuisce, vengono prescritti cicli ripetuti di terapia sostitutiva.
Previsione
La malattia progredisce abbastanza lentamente. Entro quindici anni, in media, il paziente avverte prestazioni e condizioni fisiche sufficienti. Sotto l'influenza di fattori di rischio, possono svilupparsi ricadute, che possono essere facilmente interrotte da un ciclo di farmaci.
L'esacerbazione della tiroidite può essere accompagnata sia da ipotiroidismo che da tireotossicosi. Inoltre, molto spesso l'ipotiroidismo conseguente alla tiroidite nella fase acuta si verifica nel periodo postpartum nelle donne. In altri pazienti spesso prevale la tireotossicosi.
Il trattamento ormonale non è sempre permanente. Tale prognosi è possibile solo con patologie congenite della tiroide. In altri casi, sono sufficienti cicli tempestivi di terapia sostitutiva con ormoni sintetici per ridurre nel tempo la dose di ormoni e interrompere del tutto l'assunzione.
Conclusione
La decisione di assumere farmaci ormonali viene presa solo da un endocrinologo sulla base della diagnostica di laboratorio e dei risultati degli ultrasuoni. In nessun caso dovresti automedicare le malattie endocrine, poiché uno squilibrio ormonale mantenuto dall'esterno può portare al coma.
Se rilevata precocemente, la prognosi del trattamento è favorevole e le remissioni possono durare anni con rare riacutizzazioni a breve termine, che vengono facilmente eliminate con un ciclo di farmaci.
Tiroidite autoimmune cronica (CAIT, AIT, tiroidite linfomatosa, obsoleta - malattia di Hashimoto) - tutti questi sono nomi per una patologia, vale a dire: infiammazione cronica della ghiandola tiroidea, che si basa su processi autoimmuni.
Quando ciò accade, gli anticorpi contro le cellule della tua stessa ghiandola tiroidea iniziano a circolare nel sangue e le danneggiano. Il sistema immunitario fallisce e comincia a confondere le proprie proteine con quelle estranee.
Tra le patologie della tiroide, la tiroidite cronica autoimmune occupa un posto di primo piano tra le patologie della tiroide – 35%; e le lesioni tiroidee stesse sono immediatamente dopo il diabete in termini di prevalenza.
L'AIT della tiroide è presente nel 3-4% della popolazione mondiale. In generale, le patologie endocrine sono al 2° posto in termini di frequenza di insorgenza dopo le CVD.
L'AIT della ghiandola tiroidea si verifica più spesso nelle donne - 10-20 volte. Il picco dei casi si verifica all'età di 40-50 anni. Quando la tiroidite appare nei bambini, l'intelligenza soffre decisamente: inizia a restare indietro. Negli ultimi anni si è osservata una tendenza al ringiovanimento di questa patologia.
Cause dell'AIT
La tiroidite autoimmune cronica (tiroidite linfomatosa) ha sempre solo natura ereditaria. Spesso si accompagna ad ulteriori patologie autoimmuni: diabete, lupus eritematoso, reumatismi, diarrea, miastenia, sindrome di Sjogren, vitiligine, collagenosi, ecc. Ma per ammalarsi la sola ereditarietà non basta; deve funzionare. Quindi vengono in soccorso fattori provocatori chiamati trigger.

Il più significativo di questi sono le infezioni croniche degli organi ENT. Poi vengono i denti cariati; infezioni (influenza, parotite, morbillo); uso incontrollato di farmaci e ormoni contenenti iodio; gli effetti delle radiazioni, pericolose a qualsiasi dose; scarsa ecologia con eccesso di fluoro e cloro nell'ambiente esterno; mancanza di selenio e zinco; insolazione; psicotrauma e stress.
Con una genetica povera, questi pazienti hanno la tendenza fin dalla nascita ad acquisire la tiroidite. Hanno un difetto nei geni che codificano per l'attività del sistema immunitario. Questo è negativo perché complica il trattamento; facilita il compito della prevenzione.
La scarsa ecologia offre un maggiore accesso a varie tossine e pesticidi nel corpo e la ghiandola tiroidea diventa la prima sul loro cammino. Pertanto, in qualsiasi produzione pericolosa, non dimenticare la protezione e il rispetto delle norme di sicurezza.
Effetti negativi dei farmaci. Questi possono recentemente includere interferoni, iodio, preparati di litio, ormoni ed estrogeni.
Quando trattate con interferoni, le citochine entrano in massa nel sangue, che bombardano letteralmente la ghiandola tiroidea, interrompendone il funzionamento e provocando un'infiammazione con un quadro di tiroidite cronica.
Patogenesi
Il processo di sviluppo dell'autoimmunizzazione è molto complesso e sfaccettato. Per un'idea generale, accade così: qualsiasi cellula del corpo - sia microbica che “nativa” - è sempre tenuta a “presentarsi”.
Per fare questo, hanno messo qualcosa come una bandiera di segnale sulla loro superficie: questa è una proteina specifica speciale. Questa o più proteine sono chiamate “antigeni”, per eliminarli, se sono estranei, il sistema immunitario produce anticorpi che li distruggono.
Gli organi ORL, insieme alla ghiandola tiroidea, hanno un drenaggio comune: il sistema linfatico, che assorbe tutte le tossine e gli agenti patogeni. I vasi linfatici permeano l'intera ghiandola, come i vasi sanguigni, e quando gli agenti patogeni in arrivo si fondono nella linfa, contrassegnano permanentemente la ghiandola tiroidea come infetta. E le cellule immunitarie ogni secondo si avvicinano a qualsiasi cellula e ne controllano il pericolo usando i loro antigeni. Ricevono una “lista” di antigeni durante la gravidanza della madre.
È interessante notare che alcuni organi normalmente non hanno tali antigeni consentiti. Tali organi sono circondati da una barriera cellulare che non consente il passaggio dei linfociti per l'ispezione.
ShchZh è solo uno di questi. Quando questa barriera viene interrotta a causa dei segni, si verifica una tiroidite autoimmune cronica. Inoltre, in tali pazienti, si verifica un'alterazione genetica che rende i linfociti più aggressivi. Quelli. i linfociti sono di scarsa qualità. Pertanto, il sistema immunitario non funziona correttamente e si precipita con zelo a proteggere il corpo da quella che crede sia una ghiandola impostore e le invia i suoi assassini. E stanno già distruggendo tutte le cellule di fila: le loro e quelle degli altri. Dalle cellule danneggiate, tutto il loro contenuto entra nel sangue: organelli - parti distrutte di componenti interni, ormoni. Ciò porta ad una creazione ancora maggiore di anticorpi contro i tireociti. Si crea un circolo vizioso, il processo diventa ciclico. Ecco come nascono i processi autoimmuni.
Perché questo accade di più nelle donne? I loro estrogeni influenzano direttamente il sistema immunitario, ma il testosterone no.
Classificazione della malattia
- HAIT o malattia di Hashimoto. Spesso viene chiamata semplicemente AIT, come classico esempio di tiroidite; Il suo decorso è benigno. La tiroidite autoimmune cronica (malattia di Hashimoto o tiroidite) è detta anche gozzo linfomatoso perché provoca gonfiore della ghiandola a causa della sua infiammazione.
- Tiroidite postpartum– si sviluppa 1,5 mesi dopo la nascita, quando la ghiandola tiroidea si infiamma a causa dell’aumentata reattività immunitaria. Ciò accade perché durante la gestazione la ghiandola tiroidea è stata soppressa per preservare il feto, che, di fatto, è estraneo al corpo della donna incinta. Al termine del parto, la ghiandola tiroidea può reagire in modo eccessivo, questo varia da persona a persona. Il quadro clinico è costituito da manifestazioni di lieve ipertiroidismo: perdita di peso, astenia. A volte possono verificarsi sensazione di calore, tachicardia, sbalzi d'umore, insonnia e tremori alle mani. Ma gradualmente, nell'arco di 4 mesi, questi segni vengono sostituiti dall'ipotiroidismo. Può essere confuso con la depressione postpartum.
- Forma indolore– L’eziologia non è chiara. La patogenesi è simile al postpartum. Sono presenti anche segni di lieve ipertiroidismo; i sintomi sono attribuiti al superlavoro.
- Forma indotta da citochine– compare quando si trattano eventuali patologie con interferoni. Molto spesso ciò si verifica durante il trattamento dell'epatite C per prevenire la sua progressione in cirrosi.
I sintomi della tiroidite della tiroide possono essere nella direzione dell'ipertiroidismo o nell'ipofunzione, ma le manifestazioni sono generalmente minori.

Separazione attuale:
- Forma latente: la ghiandola tiroidea funziona in N, ma il volume può essere leggermente aumentato.
- Variante ipertrofica: un aumento delle dimensioni della ghiandola tiroidea si verifica a causa di più nodi o diffusamente. Quindi viene diagnosticata la tiroidite con nodulazione.
- Aspetto atrofico: gli ormoni sono inferiori al normale, anche le dimensioni sono ridotte. Questa è già ipofunzione della ghiandola tiroidea.
Fasi e sintomi dell'AIT
Tutte le fasi esistenti passano dolcemente l'una nell'altra.
Stadio eutiroideo: i linfociti vedono i nemici nelle cellule tiroidee e decidono di attaccarli. Inizia la produzione di anticorpi. I tirociti vengono distrutti. Se un piccolo numero di cellule muore, l’eutiroidismo viene mantenuto.
I sintomi possono essere fastidiosi a causa dell'aumento del volume della ghiandola tiroidea, quando può essere palpata. Possono verificarsi difficoltà nella deglutizione, le prestazioni diminuiscono quando il paziente si stanca rapidamente anche dalle attività abituali.
Stadio subclinico: i sintomi possono essere gli stessi. Il numero di cellule distrutte continua ad aumentare, ma per ora rientrano nel loro lavoro quei tireociti che normalmente dovrebbero essere a riposo. Il TSH li stimola a farlo.
Tireotossicosi: si verifica quando è presente un gran numero di anticorpi. Sintomi:
- irritabilità, rabbia, pignoleria;
- aumento della fatica;
- debolezza;
- pianto;
- intolleranza al calore;
- iperidrosi;
- tachicardia;
- diarrea;
- diminuzione della libido;
- Violazioni del MC.
Ipotiroidismo: la maggior parte delle cellule viene distrutta, la ghiandola viene ridotta e inizia l'ultima fase dell'AIT.
Sintomi:
- apatia e tendenza all'umore basso;
- inibizione della parola, dei movimenti e del pensiero;
- perdita di appetito e aumento di peso;
- la pelle si ispessisce a causa del costante gonfiore, acquisisce una tinta giallastra o cerosa; è così denso che è impossibile piegarlo;
- il viso è pallido, inespressivo;
- stitichezza cronica dovuta alla peristalsi lenta;
- freddezza;
- la perdita di capelli;
- unghie fragili;
- raucedine della voce;
- oligomenorrea;
- artralgia.
L'effetto dell'AIT sulla fertilità
Tutti gli stadi, ad eccezione dello stato di ipotiroidismo, non influiscono particolarmente sul concepimento; L'eccezione è l'ipotiroidismo. Può svilupparsi infertilità e il concepimento diventa impossibile.
Il fatto è che gli ormoni tiroidei sono direttamente correlati alle ovaie. Quando ci sono pochi ormoni tiroidei, le ovaie funzionano male e non si verificano processi corretti sotto forma di ovulazione e maturazione dei follicoli.
Se una donna ne tiene conto e viene registrata da un endocrinologo e riceve una terapia ormonale sostitutiva, si verifica una gravidanza. Ma a causa dell'autoimmunità del processo, gli anticorpi non consentono al feto di portare a termine la gravidanza.
Inoltre la dose di Eutirox in questi casi non risolve nulla. I medici in questi casi possono prescrivere il progesterone.
In ogni caso è necessario il monitoraggio da parte di un medico durante la gestazione. Di solito, la dose di tiroxina aumenta del 40%, perché due organismi ne hanno bisogno: la madre e il feto.
Altrimenti, il bambino nel grembo materno potrebbe morire o nascere con ipotiroidismo congenito. E questo equivale non solo a un metabolismo compromesso, ma anche a una demenza congenita.
Sintomi dell'AIT in generale
Nonostante la varietà delle forme e degli stadi dell'AIT, tutti hanno una manifestazione comune: la presenza di un processo infiammatorio nella ghiandola tiroidea. Richiede sempre un trattamento. L'esordio della patologia nel 90% dei casi è asintomatico.

Questa ghiandola funziona normalmente per molto tempo. Il periodo di tale corso dura fino a 2-3 anni o più. Poi arrivano le prime chiamate.
I suoi primi segni sono fastidio al collo, sensazione di compressione alla gola, un nodo; Ciò è particolarmente sentito quando si indossano colletti alti, maglioni, ecc.
A volte si verificano brevemente debolezza e dolore alle articolazioni. Tutti i sintomi sono combinati in 3 grandi gruppi: astenico; formazione di ormoni; comportamentale.
I sintomi astenici si manifestano con affaticamento e debolezza generale; appare letargia; il tono muscolare diminuisce. Frequenti mal di testa e vertigini; disordini del sonno. L'astenia è aggravata dall'aumento della produzione di ormoni. Potrebbe esserci una perdita di peso. Quindi compaiono manifestazioni come aumento della frequenza cardiaca e tremori corporei; aumento dell'appetito.
Negli uomini si sviluppa l'impotenza, nelle donne il ciclo circolatorio va fuori strada. La ghiandola in questo momento si ingrandisce, cambia la dimensione del collo, che diventa spesso e deformato.
Segni caratteristici dei disturbi comportamentali: il paziente è spesso ansioso, piagnucoloso e costantemente agitato. Nella conversazione, spesso perde l'argomento della conversazione, diventando prolisso ma privo di significato.
Anche la tiroidite autoimmune cronica è diversa in quanto non si manifesta per molto tempo. Nelle fasi successive dell'AIT, il quadro clinico è simile all'ipotiroidismo. I sintomi sono dovuti all’inibizione di tutti i processi del corpo, da cui deriva la maggior parte dei sintomi.
L'umore spesso emana una sfumatura depressiva;
- la memoria diminuisce;
- difficoltà di concentrazione e concentrazione;
- il paziente è apatico, sonnolento o lamenta stanchezza;
- il peso aumenta costantemente, a ritmi diversi, in un contesto di diminuzione dell'appetito;
- bradicardia e diminuzione della pressione sanguigna;
- freddezza;
- debolezza, nonostante una buona alimentazione;
- non può svolgere una normale quantità di lavoro;
- inibito nelle reazioni, nei pensieri, nei movimenti, nella parola;
- la pelle è senza vita secca, giallastra, secca;
- desquamazione della pelle; pastosità facciale;
- inespressività delle espressioni facciali; perdita di capelli e unghie fragili;
- perdita di libido;
- costipazione cronica;
- oligomenorrea o sanguinamento intermestruale.
Diagnostica

- Nell’UAC – leucopenia e aumento dei linfociti. Il profilo ormonale cambia a seconda dello stadio della patologia.
- Ultrasuoni della ghiandola tiroidea: anche i cambiamenti nella dimensione della ghiandola dipendono dallo stadio. Se sono presenti nodi, l'ingrandimento non è uniforme.
- La FNA (biopsia con ago sottile) rivela un aumento del numero di linfociti e cellule caratteristici dell'AIT.
- Raramente possono verificarsi linfomi.
- L'AIT è molto spesso un processo benigno. Di tanto in tanto provoca riacutizzazioni, che possono essere tenute sotto controllo da un medico.
- La TOS diventa obbligatoria. Con l’età, aumenta il rischio di sviluppare AIT.
I pazienti mantengono la capacità di lavorare per molti anni – fino a 15-20 anni.
Complicazioni
Le conseguenze derivano da un trattamento improprio o dalla mancanza. Tra questi: la comparsa di un gozzo - si verifica perché l'infiammazione irrita costantemente il tessuto della ghiandola, causando gonfiore dei suoi tessuti. Inizia a produrre ormoni in quantità maggiori e aumenta di volume.
Se è di grandi dimensioni, può verificarsi la sindrome compartimentale. Deterioramento della funzione cardiaca: con la tiroidite, il metabolismo viene interrotto e l'LDL aumenta.
Cos'è l'LDL? Queste sono lipoproteine a bassa densità, cioè colesterolo cattivo, che aumenta sempre il carico sul miocardio e colpisce le pareti dei vasi sanguigni, che non possono che influenzare l'attività cardiaca.
Deterioramento della salute mentale. La diminuzione della libido è la stessa per entrambi i sessi.
Coma mixedematoso: può comparire durante un lungo decorso della malattia sullo sfondo di un trattamento improprio o della sua improvvisa cancellazione. Questa è la tiroidite acuta, che richiede le misure più urgenti. Ipotermia, stress e sedativi predispongono al coma.
Si verifica un'esacerbazione di tutti i sintomi dell'ipotiroidismo sotto l'influenza di una serie di fattori. Compaiono letargia, sonnolenza e debolezza, fino alla perdita di coscienza. Sono necessari assistenza urgente e chiamata di un'ambulanza.
Difetti congeniti nel feto: di solito si verificano nelle madri con AIT senza trattamento. Tali bambini, di regola, hanno ritardo mentale, deformità fisiche e patologie renali congenite.
Pertanto, quando si pianifica un figlio, la madre dovrebbe controllare. Prima di tutto, le condizioni della tua ghiandola tiroidea. Oggi è impossibile curare completamente la tiroidite cronica della tiroide, ma può essere corretta con l'aiuto della terapia ormonale sostitutiva per molti anni.
Trattamento dell'HAIT
La tiroidite autoimmune cronica (tiroidite di Hashimoto) e il suo trattamento non richiedono alcuna terapia specifica. Durante la fase di tireotossicosi il trattamento è sintomatico e con tireostatici. Prescrivere Mercazolil, Tiamazolo, beta-bloccanti.

Per l'ipotiroidismo: trattamento con L-tiroxina. In presenza di malattia coronarica nei pazienti anziani, la dose iniziale è minima. Il monitoraggio dei livelli ormonali e del trattamento viene effettuato ogni 2 mesi. Nella stagione fredda (autunno e inverno), l'AIT può peggiorare e trasformarsi in tiroidite subacuta, quindi vengono prescritti glucocorticosteroidi (il più delle volte Prednisolone). Ci sono spesso casi in cui una potenziale madre ha sofferto di eutiroidismo durante la gravidanza e, con il completamento del parto, la ghiandola tiroidea ha iniziato a ridurre le sue funzioni fino alla comparsa dell'ipotiroidismo.
In ogni caso, per influenzare il processo infiammatorio, vengono prescritti FANS: Voltaren, Metindolo, Indometacina, Ibuprofene, Nimesil, ecc. Riducono anche la produzione di anticorpi. Il trattamento è integrato con vitamine e adattogeni. La diminuzione dell'immunità viene trattata con immunocorrettori. La presenza di CVD richiede la prescrizione di bloccanti adrenergici.
Quando compare un gozzo a causa dell'ipertiroidismo e se si verifica la sindrome compartimentale, il trattamento è solitamente chirurgico.
Previsione
La progressione della malattia avviene molto gradualmente. Con una terapia ormonale sostitutiva adeguata si ottiene una remissione a lungo termine.
Allo stesso tempo, i pazienti mantengono il loro normale funzionamento per più di 15-18 anni, anche tenendo conto delle riacutizzazioni. Di solito sono a breve termine e possono essere associati all'ipotermia nella stagione fredda sullo sfondo di momenti provocatori.
Prevenzione
Non esiste una profilassi speciale, ma nelle aree endemiche con carenza di iodio viene effettuata una profilassi di massa con iodio. Inoltre, è necessaria la somministrazione tempestiva della terapia per le infezioni croniche del rinofaringe, vengono effettuate la sanificazione della cavità orale e l'indurimento del corpo.
La tiroidite autoimmune è un processo infiammatorio cronico della ghiandola tiroidea causato da un funzionamento improprio del sistema immunitario. Accompagnato da disfunzione dell'organo, che influisce negativamente sulla condizione dell'intero organismo.
AIT della tiroide: che cos'è?
Quando si risponde alla domanda su cos'è la CAIT della ghiandola tiroidea, è necessario comprendere che la malattia è una conseguenza dell'azione distruttiva degli anticorpi prodotti dal sistema immunitario. Sotto l'influenza di alcuni fattori, le cellule immunitarie iniziano a distruggere i tirociti sani, causando lo sviluppo di un processo infiammatorio persistente.
A causa della progressiva infiltrazione, il tessuto tiroideo si disintegra, determinando ipotiroidismo. Rispondendo alla domanda su cosa sia la tiroidite autoimmune, possiamo dire che si tratta di una malattia caratterizzata da una graduale diminuzione dell'attività della ghiandola tiroidea.
Cause e meccanismo di sviluppo della tiroidite
Il meccanismo di sviluppo dell'AIT comprende:
- un malfunzionamento del sistema immunitario, in cui inizia a produrre anticorpi che danneggiano le cellule sane;
- distruzione dei follicoli tiroidei;
- proliferazione di tessuti fibrosi in sostituzione di quelli parenchimali;
- diminuzione della produzione di ormoni tiroidei.
I seguenti fattori portano allo sviluppo della malattia:
- Patologie genetiche del sistema immunitario. Il risultato di tali malattie è lo sviluppo di cambiamenti morfologici di varia gravità negli organi del sistema endocrino. Il processo è lento. Man mano che i cambiamenti patologici nei tessuti della ghiandola tiroidea progrediscono, l'attività dell'organo diminuisce.
- Aumento dei livelli di anticorpi contro la perossidasi tiroidea e la tireoglobulina durante la gravidanza e l'allattamento al seno. Dopo la fine del periodo postpartum, i segni della malattia spesso scompaiono.
- Anche la presenza di cattive abitudini, sovraccarico psico-emotivo e fisico, ipotermia, cattiva alimentazione ed esposizione a radiazioni ionizzanti può causare un malfunzionamento del sistema immunitario.
- Uso incontrollato di farmaci interferone. I medicinali vengono utilizzati per stimolare il sistema immunitario durante le infezioni virali e le malattie del sistema ematopoietico. Possono provocare una maggiore produzione di anticorpi che attaccano le cellule sane.
- La presenza di focolai cronici di infezione nel corpo. Questi includono denti cariati, tonsillite e sinusite. Il trattamento improprio delle infezioni, in cui virus e batteri persistono nel corpo, contribuisce alla distruzione del sistema immunitario.
- Vivere in un ambiente ambientale sfavorevole. Le sostanze tossiche si accumulano nel corpo, interrompendo il funzionamento di tutti gli organi e sistemi.
- Disturbi metabolici (diabete mellito).
- La presenza di patologie autoimmuni sistemiche. La tiroidite di Hashimoto è spesso associata ad anemia perniciosa, lupus eritematoso, lesioni articolari reumatoidi, epatite cronica non infettiva o sindrome di Sjögren.
Forme di patologia e loro sintomi
Esistono le seguenti forme di tiroidite cronica autoimmune:
- ipertrofico (accompagnato dalla proliferazione del tessuto tiroideo);
- atrofico (caratterizzato da una diminuzione delle dimensioni dell'organo).
Secondo l'attività della ghiandola:
- eutiroideo (la quantità di ormoni prodotti rimane entro limiti normali);
- tireotossico (aumento dell'attività delle ghiandole);
- ipotiroideo (caratterizzato dalla produzione di quantità insufficienti di ormoni).
Con la tiroidite autoimmune, i sintomi sono i seguenti:
- Cambiamento nell'aspetto. La pelle assume una tinta giallastra e il viso diventa gonfio. Sulle guance appare un rossore malsano.
- Calvizie a chiazze. I capelli diventano fragili e iniziano a cadere in piccole chiazze. Il processo patologico copre non solo il cuoio capelluto, ma anche le sopracciglia, le ascelle e la zona inguinale. In alcuni casi, viene rilevato il sintomo di Hertog: diradamento dei peli nel terzo esterno delle sopracciglia.
- Mancanza di espressioni facciali. Il viso del paziente praticamente non cambia espressione.
- Compromissione del linguaggio. Una persona affetta da tiroidite parla lentamente, ha difficoltà a ricordare i nomi degli oggetti e dei fenomeni e impiega molto tempo a costruire le frasi.
- Gonfiore della lingua. L'organo aumenta di dimensioni, motivo per cui rimangono i segni dei denti sulle superfici laterali.
- Respirazione nasale compromessa. Le mucose delle vie nasali si gonfiano, motivo per cui il paziente spesso cammina con la bocca leggermente aperta. La mancanza di respiro è abbastanza comune.
- Pelle secca. La pelle si piega in grandi pieghe e diventa ruvida. Possono comparire eruzioni cutanee e screpolature simili alla psoriasi.
- Debolezza generale, diminuzione delle prestazioni, sonnolenza. La memoria del paziente si deteriora e le capacità intellettuali diminuiscono.
- Motilità intestinale compromessa. È accompagnato da stitichezza, che costringe il paziente a assumere costantemente lassativi.
- Disfunzione del sistema riproduttivo. Ci sono costanti ritardi nelle mestruazioni nelle donne. Il flusso mestruale è scarso. Si verifica sanguinamento intermestruale. Tali condizioni patologiche causano infertilità.
- Mastopatia. La condizione patologica è caratterizzata da dolore delle ghiandole mammarie e comparsa di secrezione dai capezzoli.
- Diminuzione della libido e disfunzione erettile negli uomini.
- Ritardo nello sviluppo psicofisico nei bambini. Un bambino affetto da tiroidite è basso di altezza e peso ed è difficile da imparare.
Diagnosi e trattamento dell'ipotiroidismo autoimmune
La malattia autoimmune viene rilevata utilizzando le seguenti procedure:
- Esame del sangue clinico. Con la tiroidite si verifica un aumento del numero di linfociti.
- Immunogrammi. Il risultato dello studio riflette la presenza di anticorpi contro la perossidasi tiroidea, la tireoglobulina e l'antigene colloidale.
- Esame del sangue per gli ormoni. Utilizzando questa procedura, viene determinato il grado di attività della ghiandola.
- Ecografia della regione cervicale. Riflette i cambiamenti nelle dimensioni e nella struttura della ghiandola. La procedura viene utilizzata come metodo diagnostico aggiuntivo.
- Biopsia con ago sottile. Il materiale risultante rivela un numero maggiore di linfociti e altre cellule infiammatorie. Se si sospetta una degenerazione maligna, il campione viene sottoposto ad esame istologico.
Per trattare la tiroidite autoimmune utilizzare:
- Tireostatici (tiamazolo, carbimazolo). I farmaci vengono prescritti nelle prime fasi della patologia, caratterizzate da un aumento del livello degli ormoni tiroidei.
- Betabloccanti (Atenololo). Utilizzato per eliminare i segni di danno al sistema cardiovascolare.
- Farmaci per la terapia ormonale sostitutiva (L-tiroxina). Il trattamento è combinato con il monitoraggio costante del livello della tiroide e degli ormoni stimolanti la tiroide nel sangue.
- Glucocorticoidi (Prednisolone). Indicato per la combinazione di infiammazione autoimmune con tiroidite subacuta.
- Farmaci antinfiammatori non steroidei (indometacina). Ridurre il tasso di sviluppo del processo infiammatorio.
- Interventi chirurgici. Sono utilizzati per la crescita patologica della ghiandola, che contribuisce alla compressione dei tessuti circostanti.
Previsioni e prevenzione della vita
La prognosi con un trattamento adeguato è abbastanza favorevole. Il paziente entra in remissione, le funzioni della ghiandola sono normalizzate. Nonostante le esacerbazioni a breve termine, uno stato soddisfacente del corpo rimane per 10-15 anni. La prevenzione della tiroidite autoimmune della ghiandola tiroidea comporta l'esclusione di fattori provocatori, l'esame regolare da parte di un endocrinologo e il trattamento tempestivo delle malattie croniche.
Tiroidite autoimmune– questa è una delle malattie più comuni della tiroide (ogni 6-10 donne sopra i 60 anni soffrono di questa malattia). Spesso questa diagnosi preoccupa i pazienti, il che li porta a rivolgersi a un endocrinologo. Vorrei rassicurarvi subito: la malattia è benigna e se seguite i consigli del medico non c’è nulla da temere.
Questa malattia è stata descritta per la prima volta dallo scienziato giapponese Hashimoto. Pertanto, il secondo nome di questa malattia è tiroidite di Hashimoto. Sebbene in realtà la tiroidite di Hashimoto sia solo un tipo di tiroidite autoimmune.
Cos’è la tiroidite autoimmune? La tiroidite autoimmune è una malattia cronica della ghiandola tiroidea, che provoca la distruzione (distruzione) delle cellule tiroidee (follicoli) a causa dell'esposizione agli autoanticorpi antitiroidei.
Cause della tiroidite autoimmune
Quali sono le cause della malattia? Perché succede?
1. Va notato subito che il verificarsi della malattia non è colpa tua. Esiste una predisposizione ereditaria alla tiroidite autoimmune. Gli scienziati lo hanno dimostrato: hanno trovato i geni che causano lo sviluppo della malattia. Quindi, se tua madre o tua nonna hanno questa malattia, anche tu hai un rischio maggiore di contrarla.
2. Inoltre, lo stress subito il giorno prima spesso contribuisce all'insorgenza della malattia.
3. È stata notata una dipendenza dell'incidenza della malattia dall'età e dal sesso del paziente. Quindi si verifica molto più spesso nelle donne che negli uomini. Secondo diversi autori le donne hanno da 4 a 10 volte più probabilità di ricevere questa diagnosi. Molto spesso, la tiroidite autoimmune si verifica nella mezza età: dai 30 ai 50 anni. Al giorno d'oggi questa malattia si manifesta spesso in età precoce: la tiroidite autoimmune si manifesta anche negli adolescenti e nei bambini di età diverse.
4. L'inquinamento ambientale e le cattive condizioni ambientali nel luogo di residenza possono contribuire allo sviluppo della tiroidite autoimmune.
5. I fattori infettivi (malattie batteriche, virali) possono anche essere fattori scatenanti per lo sviluppo della tiroidite autoimmune.
Il sistema più importante del nostro corpo è il sistema immunitario. È lei che è responsabile del riconoscimento degli agenti estranei, compresi i microrganismi, e della prevenzione della loro penetrazione e sviluppo nel corpo umano. A causa dello stress, con una predisposizione genetica esistente, per una serie di altri motivi, si verifica un malfunzionamento del sistema immunitario: inizia a confondere “sé” e “estraneo”. E comincia ad attaccare i “suoi”. Tali malattie sono chiamate autoimmuni. Questo è un vasto gruppo di malattie. Nel corpo, le cellule del sistema immunitario - i linfociti - producono i cosiddetti anticorpi - queste sono proteine prodotte nel corpo e dirette contro il proprio organo. Nella tiroidite autoimmune vengono prodotti anticorpi contro le cellule della tiroide: autoanticorpi antitiroidei. Causano la distruzione delle cellule tiroidee e, di conseguenza, può svilupparsi ipotiroidismo - ridotta funzionalità della ghiandola tiroidea. Dato questo meccanismo di sviluppo della malattia, esiste anche un altro nome per la tiroidite autoimmune: tiroidite linfocitaria cronica.
Sintomi della tiroidite autoimmune
Qual è il quadro clinico della malattia? Quali sintomi della malattia dovrebbero portarti da un endocrinologo?
Va notato subito che la tiroidite autoimmune è spesso asintomatica e viene rilevata solo durante un esame della ghiandola tiroidea. All'inizio della malattia, in alcuni casi per tutta la vita, può rimanere la normale funzione della ghiandola tiroidea, il cosiddetto eutiroidismo, una condizione in cui la ghiandola tiroidea produce una quantità normale di ormoni. Questa condizione non è pericolosa ed è normale; richiede solo un ulteriore monitoraggio dinamico.
I sintomi della malattia si verificano se, a seguito della distruzione delle cellule tiroidee, si verifica una diminuzione della sua funzione: ipotiroidismo. Spesso, all'inizio della tiroidite autoimmune, si verifica un aumento della funzione della ghiandola tiroidea, che produce più ormoni del normale; Questa condizione è chiamata tireotossicosi. La tireotossicosi può persistere o svilupparsi in ipotiroidismo. I sintomi dell'ipotiroidismo e della tireotossicosi sono diversi.
I sintomi dell’ipotiroidismo sono:
Debolezza, perdita di memoria, apatia, depressione, umore depresso, pelle pallida, secca e fredda, pelle ruvida sui palmi delle mani e sui gomiti, linguaggio lento, gonfiore del viso, palpebre, sovrappeso o obesità, sensazione di freddo, intolleranza al freddo, diminuzione della sudorazione, aumento , gonfiore della lingua, aumento della caduta dei capelli, unghie fragili, gonfiore alle gambe, raucedine, nervosismo, irregolarità mestruali, stitichezza, dolori articolari.

Possibili sintomi di ipotiroidismo
I sintomi sono spesso aspecifici, si verificano in un gran numero di persone e potrebbero non essere associati a una disfunzione tiroidea. Tuttavia, se presenti la maggior parte dei seguenti sintomi, potrebbe essere necessario testare i tuoi ormoni tiroidei.
I sintomi della tireotossicosi sono:
Aumento dell'irritabilità, perdita di peso, sbalzi d'umore, pianto, battito cardiaco accelerato, sensazione di interruzione del cuore, aumento della pressione sanguigna, diarrea (feci molli), debolezza, tendenza alle fratture (diminuzione della forza del tessuto osseo), sensazione di calore, intolleranza al caldo climi climatici, sudorazione, aumento della perdita di capelli, irregolarità mestruali, diminuzione della libido (desiderio sessuale).

Succede anche che con la tiroidite autoimmune e i sintomi della tireotossicosi, i test mostrano una diminuzione della funzionalità tiroidea, quindi è impossibile anche per un medico esperto fare una diagnosi basata esclusivamente su segni esterni. Se notate tali sintomi, dovreste consultare immediatamente un endocrinologo per far esaminare la vostra funzionalità tiroidea.
Complicanze della tiroidite autoimmune
La tiroidite autoimmune è una malattia relativamente innocua solo se viene mantenuta la normale quantità di ormoni nel sangue: uno stato di eutiroidismo. L’ipotiroidismo e la tireotossicosi sono condizioni pericolose che richiedono un trattamento. La tireotossicosi non trattata può causare gravi aritmie, portare a grave insufficienza cardiaca e provocare infarto del miocardio. L'ipotiroidismo grave non trattato può portare a demenza (demenza), aterosclerosi diffusa e altre complicazioni.
Diagnosi di tiroidite autoimmune
Per identificare la presenza di tiroidite autoimmune, è necessario sottoporsi ad un esame, che comprende un esame da parte di un endocrinologo, studi ormonali ed ecografia della tiroide.
Gli studi principali sono:
1. Studio ormonale: determinazione del TSH, delle frazioni libere T3, T4,
T3, T4 sono aumentati, TSH è diminuito - indica la presenza di tireotossicosi
T3, T4 sono ridotti, TSH è aumentato - un segno di ipotiroidismo.
Se i livelli T3, T4 e TSH sono normali - eutiroidismo - normale funzione tiroidea.
Un endocrinologo può commentare il tuo studio ormonale in modo più dettagliato.
2. Determinazione del livello di autoanticorpi antitiroidei: anticorpi contro la perossidasi tiroidea (AT-TPO o anticorpi contro i microsomi), anticorpi contro la tireoglobulina (AT-TG).
Nel 90-95% dei pazienti con tiroidite autoimmune si rileva un aumento dell'AT-TPO, nel 70-80% dei pazienti si rileva un aumento dell'AT-TG.
3. È necessario eseguire un'ecografia della tiroide.
La tiroidite autoimmune è caratterizzata da una diffusa diminuzione dell'ecogenicità del tessuto tiroideo; può verificarsi un aumento o una diminuzione delle dimensioni della ghiandola tiroidea;
Per diagnosticare con precisione la tiroidite autoimmune, sono necessarie 3 componenti principali: una diminuzione dell'ecogenicità del tessuto tiroideo e altri segni di tiroidite autoimmune mediante ecografia della tiroide, la presenza di ipotiroidismo e la presenza di autoanticorpi. In altri casi, in assenza di almeno una componente, la diagnosi è solo probabile.
Trattamento della tiroidite autoimmune
L'obiettivo principale del trattamento è mantenere stabile l'eutiroidismo, cioè una quantità normale di ormoni tiroidei nel sangue.
Se è presente eutiroidismo, il trattamento non viene effettuato. È indicato un esame periodico: esame ormonale T3 sv, T4 sv, controllo TSH una volta ogni 6 mesi.
Nella fase dell'ipotiroidismo viene prescritta la levotiroxina (L-tiroxina, Euthyrox) - questo è un ormone tiroideo. Questo farmaco viene prescritto per ricostituire la quantità di ormoni tiroidei che mancano al corpo, poiché l’ipotiroidismo è caratterizzato da una diminuzione della produzione di ormoni da parte della ghiandola. Il dosaggio viene selezionato individualmente da un endocrinologo. Il trattamento inizia con una piccola dose, aumentandola gradualmente sotto il costante controllo degli ormoni tiroidei. Viene selezionata una dose di mantenimento del farmaco, sullo sfondo della quale si ottiene la normalizzazione dei livelli ormonali. Questa terapia con levotiroxina in dose di mantenimento viene solitamente assunta per tutta la vita.
Nella fase della tireotossicosi, la decisione sul trattamento viene presa dal medico. Per questa malattia solitamente non vengono prescritti farmaci che riducono la sintesi degli ormoni (tireostatici). Viene invece effettuata la terapia sintomatica, ovvero vengono prescritti farmaci che riducono i sintomi della malattia (ridurre la sensazione di palpitazioni, interruzioni della funzione cardiaca). Il trattamento è selezionato individualmente.
Trattamento con rimedi popolari
Dovresti stare attento a non automedicare. Solo un medico può prescriverti il trattamento giusto e solo sotto la supervisione sistematica dei test ormonali.
In caso di tiroidite autoimmune si sconsiglia l'uso di immunostimolanti e immunomodulatori, compresi quelli di origine naturale. È importante seguire i principi di una dieta sana: mangiare più frutta e verdura. Se necessario, durante i periodi di stress, stress fisico ed emotivo, durante la malattia, puoi assumere preparati multivitaminici, ad esempio Vitrum, Centrum, Supradin, ecc. Ed è ancora meglio evitare del tutto stress e infezioni. Contengono vitamine e microelementi necessari per il corpo.
L’assunzione a lungo termine di iodio in eccesso (compreso l’uso di bagni con sali di iodio) aumenta l’incidenza della tiroidite autoimmune, poiché aumenta il numero di anticorpi contro le cellule tiroidee.
Prognosi di recupero
La prognosi è generalmente favorevole. In caso di ipotiroidismo persistente è necessario un trattamento permanente con levotiroxina.
Il monitoraggio dinamico dei livelli ormonali deve essere eseguito regolarmente una volta ogni 6-12 mesi.
Se un'ecografia della tiroide rivela noduli, è necessario consultare un endocrinologo.
Se i nodi hanno un diametro superiore a 1 cm o crescono dinamicamente rispetto all'ecografia precedente, si consiglia di eseguire una biopsia puntura della ghiandola tiroidea per escludere un processo maligno. Monitoraggio ecografico della tiroide una volta ogni 6 mesi.
Se i nodi hanno un diametro inferiore a 1 cm, è necessario monitorare la ghiandola tiroidea con gli ultrasuoni una volta ogni 6-12 mesi per escludere la crescita dei nodi.
Consultazione con un medico sulla tiroidite autoimmune:
Domanda: I test rivelano un aumento significativo degli anticorpi contro le cellule tiroidee. Quanto è pericolosa la tiroidite autoimmune se gli ormoni tiroidei sono normali?
Risposta: Livelli elevati di anticorpi antitiroidei possono verificarsi anche in persone sane. Se gli ormoni tiroidei sono normali, non c'è motivo di preoccuparsi. Non richiede trattamento. È necessario monitorare gli ormoni tiroidei solo una volta all'anno e, se necessario, eseguire un'ecografia della tiroide.
Domanda: Come posso essere sicuro che la funzione della ghiandola sia tornata alla normalità durante il trattamento?
Risposta: è necessario valutare il livello della luce T4, della luce T3: la loro normalizzazione indica l'eliminazione dei disturbi nella funzione ormonale della ghiandola. Il TSH deve essere valutato non prima di un mese dall'inizio del trattamento, poiché la sua normalizzazione avviene più lentamente rispetto al livello degli ormoni T4 e T3.
L'endocrinologo M.S. Artemyeva
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0








