Любое нарушение работы органов внутренней секреции у детей может повлечь последующие сбои в работе эндокринной системы, возникновения воспалительных заболеваний ЖКТ и или костной ткани, задержку или преждевременное половое созревание.
Увеличенный желчный пузырь приводит к изменению количества и концентрации, поступающей в тонкий кишечник желчи. Как следствие – дисбактериоз, застой каловых масс, постоянные вздутия живота или повреждение слизистой желчью повышенной кислотности (гастриты, язвы, колиты).
Застой желчи в органе приводит к воспалительным и или гнойным процессам в желчном пузыре, желчевыводящих протоках, печени, а в детском возрасте – патологии органов брюшной полости.
Как работает желчный пузырь у детей

При прохождении пищи через подвздошную кишку тонкого кишечника, рецепторы его стенок подают сигнал, после принятия, которого желчный пузырь сокращается, выбрасывая в тонкий кишечник необходимое, для переваривания данного количества и состава пищи.
Основные функции желчи – расщепление жиров и снижение кислотности пищи. Желчь состоит из лецитина (простейшие фосфолипиды), желчных кислот и минералов, преимущественно кальция.
Норма объёма желчного пузыря зависит от возраста.
Допускаются отклонения от нормы до 2 мм.
Причины
Основная причина – несбалансированный рацион, приводящий к дискинезии органа – 80% случаев. Другие причины.
- Врождённые патологии: загиб , нарушение формы и или объёма с полным или частичным сохранением функциональности.
- Врождённые патологии желчевыводящих проток – желчные протоки приобретают аномальный изгиб , растягивая или сдавливая орган – застой желчи, повышение её кислотности; со временем, пузырь перфорируется в нескольких местах.
- Нарушение режима сна ребёнка – нервные спазмы – застой желчи.
- Воспалительные процессы в гепатобилиарной системе.
- Силовые виды спорта ранее 12 лет или спонтанное превышение, допустимых для данного возраста физических нагрузок, как правило, увеличивается нижняя часть.
- Заболевания, провоцирующие спазмы ЖКТ, мышц.
- Значительные, длительные или периодические скопления газов.
- Хронические констипации – растяжение органа из-за периодического напряжения мышц брюшного пресса.
- Употребление слабительных медпрепаратов, народных средств - разжижение желчи, повышение её кислотности, увеличение в объёме печени с последующим сдавливанием ЖП.
- Периодическая высокая температура или склонность к инфекционным заболеваниям.
- Неправильное выполнение дыхательной гимнастики – 2-11 лет.
- Нарушение гормонального баланса.
- Систематические аллергические реакции в виде затруднённого дыхания, отёчности.
- Переедания или принудительное употребление пищи.
Смотрите видео Комаровского о том, что делать, если ЖП деформирован:
Симптоматика
При незначительном увеличении симптоматика практически незаметна. Наличествуют лёгкая тошнота, незначительное вздутие живота; реже – газообразование. Яркое проявление симптоматики – первопричина иное заболевание ЖКТ печени и или поджелудочной.
- Боли в правом подреберье, если первопричина увеличение печени, мышечные спазмы.
- Тошнота, изжога, метеоризм – поджелудочная, повышение кислотности желудочного сока, заболевание поджелудочной железы; боли могут отдавать в левое подреберье, сердце.
- Сильные опоясывающие боли, пульсирующий характер, колики отдают в спину – холецистит, холангит.
- Значительное газообразование, блуждающие боли от желудка к низу, давящее чувство в правом подреберье, - дисбактериоз.
- Диспепсия, диарея, констипация, тошнота, жжение – дисбактериоз, гельминтоз.
- Повышение температуры 37,8-39, гной в кале – воспаление ЖКТ со значительными осложнениями – реактивный воспалительный процесс с последующим разрушением мягкой и мышечной ткани.
- Нервозность, ломота в костях, вспухание мягких тканей, увеличение в объёме суставов, реактивное воспаление врождённого характера – аутоиммунное заболевание.
- Периодическая тошнота, незначительная рвота – осложнение после приёма антибиотиков, простудных, инфекционных заболеваний.
Осложнения

Основные осложнения: холецистит, холангит, дистрофия или дегенерация печени, если не лечить – цирроз. Другие осложнения.
- Панкреатит.
- Сахарный диабет.
- Стеатозы , невирусные гепатиты , гепатозы .
- Язвы, гастриты, колиты.
- Дисбактериоз.
- Повышение кислотности мочи – гломерулонефрит. А при нагноении – пиелонефрит.
- Разрыв или перфорация желчного пузыря.
- Эмпиема органа (нагноение в желчном пузыре).
- Нарушение синтеза белков из-за снижения выработки трипсина – вегетососудистая дистония, изменение объёма мышечной массы, разрыв мышц сосудов.
- Нарушение усвояемости кальция – ломкость сосудов, волос – остеохондроз, остеопороз; при слабом иммунитете – артриты, артрозы, ревматизм, васкулиты.
- У детей с 9 до 18 лет патология влияет на формирование гормонального баланса: девочки – нарушение менструального цикла, аномалии размера и формы матки, нарушение кислотности во влагалище – грибки, эрозии, доброкачественные образования, стремительно переходящие в злокачественные; мальчики – аномалии предстательной железы, аномалии образования спермы, нарушение эректильной функции, нарушение развития скелета.
Внимание! Вышеперечисленные патологии могут быть как следствием, так и первопричиной увеличения ЖП.
Диагностика
Основной метод диагностики – УЗИ брюшной полости. Метод определяет отклонения от нормы размеров и формы органа. Другие методы уточняют причину и помогают подобрать оптимальную терапию.
Лечение
Лечение назначается зависимо от причины патологии и реакции организма на составляющие терапии. Обязательная составляющая – диета. Медпрепараты и народные средства, в комплексе. Из-за возможности точно спрогнозировать результат – медпрепараты приоритетнее.
Медикаментозная терапия

Медикаментозное лечение проводится по следующей схеме.
- Снятие воспаления и нагноения; нагноение убирается вместе с инфекцией.
- Вывод излишков желчи из ЖП.
- Нормализация кислотности желчи.
- Восстановление слизистого эпителия органа.
- Восстановление функциональности других органов внутренней секреции и эндокринной системы в целом.
Справка! Объём ЖП восстанавливается в течение 3-12 месяцев после устранения причин нарушения объёма.
Хирургические методы если есть повреждение стенок или в оном инородные образования, рак.
Основные медпрепараты.
- Холецистит, холангит: возбудитель кишечная палочка – фторхинолоны; простейшие одноклеточные – нитрофураны; кокковые – макролиды, пенициллины; вирусы, иммуномодуляторы; если есть нагноения – цефалоспорины как дополнительный.
- Дискинезия без других патологий – желчегонные на основе бессмертника.
- Нарушение кислотности желчи: кислая – соли магния, кальция; щелочная – Цинарин.
- Желчные кислоты для восстановления функционирования гепатобилиарной системы.
- Комплекс витаминов группы B: витамины B2, B9, B12 с осторожностью и только под врачебным наблюдением.
Важно! Детям не назначают глюкокортикостероиды до 18 лет, салициловую кислоту до 16 лет, Диклофенаковые НВП только 1/3 от взрослой дозировки с мониторингом жидкостного баланса.
Народные средства

Все народные средства применять только по назначению врача! Самостоятельное назначение может повлечь иные патологии.
На 200 мл холодной воды по 0,5 ч. Л. ромашки, кукурузных рылец, бессмертника. Кипятить не более 1 мин. Снимает воспалительные процессы ЖП. Печени.
На 150 г горячего мёда 2 ст. л. мелкомолотых кукурузных рылец, 100 мл сока алоэ. Кукурузные рыльца смешать с горячим мёдом. Дать остыть до тёплого. Добавить сок алоэ. Тщательно вымешать. Дать остыть. Дозировка определяется детским организмом – не заставлять ребёнка употреблять насильно! Помогает при нагноениях.
Свежую крапиву тщательно перемолоть. Сок подорожника, в равных пропорциях, с крапивой и мёдом вскипятить на водяной бане. Дать остыть. Добавить треть козьего жира. Тщательно вымешать. На 10 кг 0,5 ч. Л. смеси. Помогает при внутренних кровотечениях.
- Отвары для детей не должны быть концентрированными; процеживать чуть тёплыми.
- Не давать детям горькие средства – подслащать мёдом.
- Если травы всплывают при кипячении, не тонут после выключения – они просроченные.
- Травы хранить в бумаге или подвешенных полотняных мешочках.
- Не хранить во влажных местах.
- Помещение должно быть сухим, тёмным.
- Растения, содержащие много масел, пригодны на протяжении 5-6 месяцев; далее использовать для ванночек.
Диета

Рацион назначается сообразно причине увеличения ЖП. Исключить: острое, жаренное, копчённое, кислое, солёное; продукты, содержащие консерванты, жирные молочные продукты, бобовые, капусту. Питание дробное. Не заставлять ребёнка употреблять, не понравившееся ему блюда, или слишком много пищи.
Не заставлять есть, когда нет аппетита. Если возникает аппетит ночью – немедленно покормить! При сильном голоде, не давать жидкие блюда. Не злоупотреблять первыми блюдами, молочными кашами, сладостями, свежими, горячими хлебобулочными изделиями.
Профилактика
Основная профилактическая мера – не переводить ребёнка слишком рано на калорийный рацион. Рацион составлять сообразно возрасту и пожеланиям ребёнка.
Другие меры профилактики.
- Не перегружать ребёнка учёбой.
- В блюдах не должно быть уксуса, соды, ароматизаторов.
- Сладкие воды заменить натуральными соками.
- Рыба, мясо, творог, печёнка, шоколад – обязательны к употреблению.
- Регулятор витаминов – потребность организма в тех или иных фруктах овощах.
Заключение
- Желчный пузырь у детей может увеличиться в объёме, как вследствие врождённых аномалий органа, желчевыводящих проток, так и из-за протекания, воспалительного или гнойного заболевания; увеличением считается отклонение от нормы на 2 мм.
- Симптоматика зависит от причины, чаще, диспепсия, изжога, пульсация в правом подреберье; реже сильная тошнота и боли.
- Патологию можно определить с помощью УЗИ брюшной полости; другие методы определяют причину и помогают подобрать оптимальный способ лечения.
- Диета – основная составляющая лечения.
- Основная мера, профилактики – придерживание сбалансированного рациона.
Смотрите видео Комаровского о проблемах ЖП у детей:
Гепатолог, Гастроэнтеролог, Диетолог
Светлана Владимировна принимает пациентов с заболеваниями печени и ЖКТ различной степени тяжести. Благодаря ее знаниями в диетологии, на основании диагностики проводит полный комплекс терапии внутрибрюшных органов.
Если перевести понятие дискинезия из медицинского на простонародное понятие, можно сказать, что это сбои в движении. В результате нарушения согласованности сокращений желчного пузыря и сфинктера, происходит застой желчи у ребенка. Секрет не способен нормально выделяться из органа в полость двенадцатиперстной кишки и тонкого кишечника. Такие процессы могут развиваться длительно и совершенно бессимптомно. Если такие нарушения происходят у детей, клинические проявления обычно выражены слабо. Малыши могут плохо кушать, жалуясь на отсутствие аппетита. Выраженные признаки обычно появляются тогда, когда патологические изменения серьёзные.
Самым первым симптомом того, что у детей появился застой желчи в желудке, являются болезненные ощущения в желудке спазмообразного или тупого характера
Застой желчи у ребенка
Если все процессы происходят нормально, продуцирование секрета обычно происходит в структурах печени. Далее эта жидкость переходит в полость желчного пузыря, там она накапливается, синтезируется, в дальнейшем будет поступать в кишечный тракт. После того как переваренная пища оказывается в кишечнике, начинаются сокращения желчного пузыря. С помощью желчи происходит переработка липидных структур, нейтрализация микробов, стимуляция функции кишечника.
К чему может привести застой желчи? Если возникает застой желчи в желудке, это провоцирует ухудшение переработки поступаемой в организм пищи, нарушения в пищеварении становятся видимыми.
Поэтому очень важно как можно быстрее избавиться от застоя желчи. У кого чаще всего появляется застой желчи? Наиболее часто такие негативные процессы возникают у детей младшего или среднего школьного возраста. Самым первым симптомом того, что у детей появился застой желчи в желудке, являются болезненные ощущения в желудке спазмообразного или тупого характера. Чаще они локализуются в нижней части живота справа у детей, но могут отдавать в другие отделы брюшной полости.
Какие негативные явления сопровождают накопление секреции:

Накопление секреции желчного пузыря приводит ко многим негативным последствиям
От чего бывают такие негативные процессы? Почему у ребенка начинает застаиваться желчь и происходят нарушения работы печени? Причины того, что происходит застой желчи у ребенка:
Перечисленные причины прямо влияют на то, что процесс пищеварения у малышей нарушается. Поэтому очень важно внимательно относится к состоянию здоровья своего ребенка, замечать все изменения в его состоянии, вовремя обращаться к доктору.
Симптомы у детей

При застое желчи у детей появляются интенсивные болезненные ощущения, они располагаются в правой подвздошной области
Если возникает застой желчи в желчном пузыре, это сопровождается определенными клиническими проявлениями. Родители должны знать, какие симптомы укажут на развитие холестаза. Когда прекращается обезвреживание с помощью желчи болезнетворных микроорганизмов, начинается воспалительный процесс. Появляются интенсивные болезненные ощущения, они располагаются в правой подвздошной области. Характер боли может быть разным – тупым, спазмообразным, острым.
Дополнительно появляются такие симптомы, как расстройства стула, ощущение горечи в ротовой полости, дискомфорт в области кишечника (чаще такое явление возникает после приема сладостей либо после перенесенного малышом волнения), пропадает либо значительно ухудшается аппетит, возникают периодические головные боли. Могут появляться приступы тошноты и рвоты. Возникает диарея, при этом содержимое кишечника обычно очень светлое.
Как застой желчи отражается на кожном покрове? На коже может появляться желтушность, покровы лица покрываются угрями, на коже появляются прыщи в результате обострения холестаза или при желчнокаменной болезни, иногда их очень много. Также наблюдается пожелтение глазных яблок и виднеется желтый налет на поверхности языка (фото). Малыш может ощущать горечь в ротовой полости.
Продолжительный промежуток времени может наблюдаться субфебрильная температура тела. Перечисленные признаки могут быть в совокупности либо по отдельности, но все они должны настораживать и привлечь внимание родителей. Важно как можно быстрее обратиться к доктору, чтобы предотвратить осложнения, последствия, которые может вызвать застой желчи для организма. Появление признаков у грудничков тоже должны настораживать родителей. Во время диареи при застое желчи обычно традиционные лекарственные средства не приносят эффективность. Симптомы и лечение заболевания тесно связаны, поскольку от выраженности симптоматики будет зависеть длительность терапевтического воздействия и назначенные дозировки лекарственных средств.
К чему приводит застой желчи у ребенка? Самым опасным осложнением такого заболевания является развитие желчнокаменной болезни.
Как избавиться от застоя желчи

Для подтверждения диагноза желчный застой, врачом назначаются анализы
Как избавиться от застоя желчи в желчном пузыре? Очень важным фактором в лечении является назначение правильной диеты. Питание должно быть дробным. Важно соблюдать распорядок дня грудного ребенка и детей старшего возраста. Нельзя допускать переедания, питаться понемногу, но часто (не менее 6 основных приемов пищи). Лечение предполагает исключение из рациона жареных, острых, жирных продуктов, маринованных и консервированных блюд, колбасных изделий.
Чтобы избавляться от желудочного заболевания, доктором назначаются медикаментозные средства детям. Чтобы помочь холестазу устраниться, назначаются седативные препараты, чтобы наладить функционирование центральной нервной системы. Чаще всего избавляться от такого состояния начинают с помощью отваров и настоев из валерианы и боярышника. Такие растения помогают убрать нейрогенную этиологию заболевания. Выходит желчь из организм с помощью холеретиков и холеспазмолитиков.
Методы лечения предполагают лечение с помощью спазмолитических препаратов, лекарств, повышающих секреторную функцию. Также доктор назначает желчегонные медикаментозные средства. Антибактериальные препараты являются обязательными в лечении.
Советы Комаровского по лечению застоя желчи у детей
Доктор комаровский рекомендует проводить лечение желчегонными лекарствами. Лечение билиарного застоя проводится с помощью ношпы или других спазмолитиков, желчегонных препаратов. Обязательно соблюдение дробного питания, употребление минеральной воды.
Доктор советует не кормить детей насильно. Это только ухудшит состояние и спровоцирует обострение заболевания. Когда организм ребенка потребует пищу, он сам об этом скажет. А если его заставлять есть, это может спровоцировать в скором будущем негативные последствия для системы пищеварения. Отток секреции нарушится, это будет сопровождаться неприятными симптомами.
Видео
Проблемы с желчным пузырем.
Желчный пузырь значительных размеров может быть обнаружен как у взрослого человека, так и у ребенка. Увеличиваться этот внутренний орган может из-за различных заболеваний, для каждого из которых есть своя схема лечения.
Что влияет на размеры желчного пузыря?
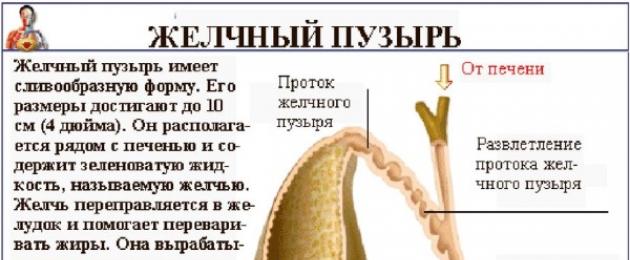
У новорожденного ребенка длина этого внутреннего органа составляет примерно 3,4 см, а ширина у основания - 1,08 см. По мере взросления желчный пузырь увеличивается. Например, в 7−9 лет его длина уже равна 7,4 см, ширина у основания - 1,9 см. Таким образом, размеры зависят от возраста, веса, роста.
К увеличению желчного пузыря могут привести наличие болезнетворных микроорганизмов, конкременты. В таких случаях возникают симптомы, свидетельствующие о развитии заболеваний (например, боли в области желчного пузыря, повышение температуры тела и т. д.). При появлении первых признаков рекомендуется обращаться к врачу. Чем раньше будет поставлен диагноз, тем быстрее удастся избавиться от него и избежать серьезных осложнений.
Общие признаки аномалии
Значительное увеличение желчного пузыря - это один из признаков, указывающих на наличие какого-либо заболевания желчевыделительной системы. Нарушение может быть выявлено при проведении пальпации. Сопутствующими симптомами являются боли, имеющие острый, приступообразный или длительный характер.
Больные люди часто жалуются на:
- горьковатый привкус во рту;
- изжогу;
- отрыжку;
- тошноту и рвоту;
- ухудшение аппетита;
- вздутие и урчание в животе;
- неустойчивый стул.
Однако не всегда вышеперечисленные признаки связаны с заболеваниями желчных путей и желчного пузыря. Довольно часто эти симптомы объясняются функциональными расстройствами и сопутствующими воспалительными изменениями желудка и кишечника.
Когда увеличен желчный пузырь, у ребенка или взрослого человека появляется лихорадка. Воспалительные процессы, протекающие в этом внутреннем органе и желчных путях, вызывают повышение температуры тела до 39−40°C, озноб, проливной пот. Нередко состояние сопровождает приступ желчной колики.
При многих заболеваниях желчевыделительной системы наблюдается желтушное окрашивание видимых слизистых оболочек и кожи. У мочи тоже изменяется цвет на темно-желтый или коричневый. Кал обесцвечивается, приобретает глинистый, бело-серый оттенок.
Проведение диагностики
Если увеличен желчный пузырь, узнать причины отклонения размеров органа от нормы можно с помощью . Это безопасный и информативный способ диагностирования различных патологий.
Показаниями к проведению УЗИ выступают:
- увеличенный желчный пузырь, выявляемый при пальпации;
- болевые ощущения, локализующиеся в верхней половине живота и правом подреберье;
- рвота, возникающая по неизвестным причинам;
- появление подозрения на аномалию желчевыводящих протоков и желчного пузыря;
- признаки наличия камней;
- желтоватый оттенок кожи.
К ультразвуковому исследованию готовятся заранее. За 2−3 дня отменяется прием лекарственных средств, оказывающих влияние на работу желчного пузыря. Также назначаются препараты, способствующие очищению кишечника. Перед ультразвуковым исследованием делается очистительная клизма. Завтракать перед УЗИ не следует.
Для того чтобы установить причины увеличения желчного пузыря, специалист, проводящий исследование, ставит перед собой несколько задач:
- определить расположение желчного пузыря, форму, размеры и эхопрозрачность этого органа;
- оценить состояние и толщину его стенок;
- определить состояние вне- и внутрипеченочных желчных протоков;
- выявить внутрипросветные образования или подтвердить их отсутствие;
- определить состояние окружающих тканей.
Причины увеличения
Размеры этого органа могут превышать нормальные значения в связи с наличием такого заболевания, как хронический холецистит. Под этим термином понимается воспаление желчного пузыря, которое чаще всего возникает из-за попадания микрофлоры в организм (кишечной палочки, стафилококков, энтерококков, стрептококков и др.). Заболевание в большинстве случаев выявляется у женщин.
У взрослых людей
Один из признаков этого заболевания - увеличенный желчный пузырь. Он ощущается при глубокой пальпации.
Также наблюдаются следующие симптомы:
- боль в правом подреберье, которая иногда иррадиирует в поясницу, правую лопатку, правую половину грудной клетки;
- повышенная температура тела;
- тошнота, рвота, не приносящая облегчения;
- горьковатый привкус во рту в утренние часы;
- изменение аппетита;
- нарушение работы кишечника (возникновение , вздутия живота).
Водянка - еще один ответ на вопрос, почему увеличен желчный пузырь. При данной патологии длина внутреннего органа составляет 10 см, толщина (высота) равна 4−5 см, а объем доходит до 200 мл. Возникает водянка при нарушении оттока желчи. В большинстве случаев подобное происходит из-за ущемления камня в области шейки пузыря (т. е. патология является осложнением мочекаменной болезни).
При водянке больные могут жаловаться на интенсивные боли. Приступы желчной колики возникают из-за того, что сократительная функция внутреннего органа при патологии сохраняется. В ходе проведения обследования специалисты отмечают, что у их пациентов желчный пузырь напряжен. Он заполнен светлой жидкостью и имеет грушевидную форму.
У детей
Пищеварительные органы детей не готовы к серьезным нагрузкам. Однако взрослые не задумываются над тем, что малышам и подросткам нужно составлять особое меню и исключать из него блюда для взрослых (слишком жирную, острую, кислую, соленую пищу).
При несоблюдении этой рекомендации у детей нарушается работа пищеварительной системы. У них начинают развиваться различные заболевания внутренних органов (гастрит, панкреатит). Неправильное питание негативно отражается на желчном пузыре. Он воспаляется и увеличивается в размерах.
Лечение
Каким образом проводить терапию, напрямую зависит от причин увеличения желчного пузыря.
При хроническом холецистите
Если в ходе проведенных диагностических мероприятий обнаруживается хронический холецистит, протекающий в острой форме, больного человека госпитализируют. При ремиссии специалисты назначают амбулаторное лечение.
- При обострении заболевания нужно придерживаться диеты № 5а. Из рациона исключаются жареные блюда, экстрактивные вещества, тугоплавкие жиры. Улучшению состояния поспособствует дробное питание, приготовленной на пару и протертой едой.
- В период ремиссии показана . Больные должны употреблять вареную пищу. Желательны овощи, фрукты. Еда, содержащая экстрактивные вещества и холестерин, может быть включена в рацион, но в минимальных количествах.
Медикаментозная терапия при хроническом холецистите зависит от фазы и течения заболевания, проявляющихся симптомов. Как правило, если увеличен желчный пузырь, врачи назначают лечение антибактериальными, противовоспалительными, желчегонными и спазмолитическими препаратами.
При необходимости может быть проведено оперативное вмешательство. Показаниями к нему являются:
- консервативное лечение, которое на протяжении продолжительного периода времени не дало положительного результата;
- резкая деформация желчного пузыря;
- диагностирование таких заболеваний, как панкреатит, холангит.
При водянке желчного пузыря
При данной патологии и отсутствии у пациента противопоказаний проводится оперативное вмешательство. Пожилым и ослабленным людям назначаются дренирование и пункция желчного пузыря. Эти процедуры выполняются специалистами под контролем ультразвука, лапароскопа.
Возможные осложнения
Что делать, если увеличен желчный пузырь? Нужно обязательно лечить заболевания, связанные с этим симптомом, ведь в противном случае могут развиться опасные для жизни осложнения. Одно из них - перфорация внутреннего органа. Это состояние, характеризующееся нарушением целостности стенки желчного пузыря.
При разрыве содержимое органа изливается в брюшную полость. В результате этого развивается перитонит. У больного человека отмечается тошнота, рвота, лихорадка. Вначале ощущается сильная боль. Затем она стихает в связи с адаптацией рецепторов на брюшине. Через пару часов боль усиливается из-за развития воспалительного процесса.
Из-за перитонита начинается интоксикация организма, нарушаются витаминный, водный и углеводный обмены, происходят изменения в почках и печени. При этом состоянии человеку необходима своевременная медицинская помощь. Если же никакие меры не предпринимаются, наступает летальный исход.
Профилактика
Чтобы свести к минимуму риск развития заболеваний, проявляющихся увеличением желчного пузыря, необходимо рационально питаться, вести активный образ жизни, заниматься физической культурой. Также следует своевременно обращаться к специалистам при появлении подозрительных симптомов, наличии заболеваний пищеварительного тракта, интоксикациях, невротических и обменных нарушениях, очаговой инфекции.
Значительное увеличение желчного пузыря у ребенка или взрослого человека, выявляемое при пальпации самостоятельно или при медицинском обследовании, требует проведения необходимой диагностики и лечения. Несвоевременное обращение к врачу может привести к серьезным и опасным для жизни осложнениям.
Полезное видео о болезнях желчного пузыря
Чтобы пища нормально перерабатывалась и усваивалась, желчный пузырь должен хорошо функционировать. Но определенные факторы иногда вызывают проблемы с вырабатыванием желчи. При дискинезии тонус желчного, его протоков и сфинктеров нарушается. Желчь начинает застаиваться. Возникает так называемый рефлюкс желчи.
Ответственность за здоровье малышей, естественно, лежит на родителях. И они должны приложить максимум стараний, чтобы справиться с проблемой, и чтобы подобное больше не повторялось.
Увеличение желчного пузыря может наблюдаться в самых различных ситуациях.
Но основные причины, из-за которых в организме ребенка происходят сбои, такие:

Недуг обычно оказывается временным явлением. Только для этого необходимо отвести ребенка на обследование, если тот начал говорить о плохом самочувствии.
Вовремя принятые меры помогут малышу быстро восстановиться.
Какие признаки говорят о наличии заболевания?
Болезнь имеет гиперкинетическую форму и гипокинетическую. Поэтому и симптоматика разная.
В первом случае, когда сокращения больного органа происходят намного чаще, чем нужно, недуг проявляется:

- Ноющими либо приступообразными болями в правом боку. Чем больше малыш поел, особенно жирной пищи, тем болевые ощущения будут сильнее. Кроме того, дискомфорт будет распространяться и на другие органы, находящиеся рядом с печенью.
- Тошнотой и рвотой. Причина – приступы боли.
- Запорами либо диареей.
- Пониженным давлением.
- Учащенным сердцебиением во время болевых приступов.
- Нарушением сна. Малыши плохо спят из-за мучительного состояния.
- Усилением потоотделения.
- Головными болями.
- Дискомфортными ощущениями, если при обследовании врач прикоснется к месту, где находится проблемный орган.
Если говорить о втором случае, то признаки будут немного другими:
- отсутствует острая боль;
- больной может показать, что в области печени он чувствует себя нехорошо;
- от сильных эмоций боль увеличивается;
- пропадает желание кушать, даже к любимой пище исчезает интерес;
- досаждает отрыжка;
- во рту присутствует горький привкус;
- пациента может тошнить, при этом симптом может быть как слабым, так и достаточно сильным;
- обычно малыш страдает от запоров;
- доставляет немалых мучений метеоризм, из-за чего болит живот.
Наличие, по крайней мере, одного из названных признаков говорит о том, что организм нуждается в медицинской помощи.
Поскольку восприимчивость у маленьких пациентов к заболеваниям намного выше, чем у взрослых, откладывать с лечением нельзя.
Обследование для установки диагноза
Осмотрев малыша и проведя пальпацию, врач уже сможет сказать, есть ли подозрения на недомогание. Но для полной уверенности обследование понадобится более тщательное. Обычно проводится УЗИ брюшной полости. Метод доступный и абсолютно безопасный. Перед процедурой принимать пищу не следует. Либо же для маленького пациента готовится желчегонный завтрак.
Ультразвуковая диагностика покажет:
- Насколько исследуемый орган увеличился или же сократился в объеме.
- Присутствует ли уплотнение стенок и есть ли осадок в полости.
- Состояние желчных протоков, что возможно благодаря наличию вышеуказанного симптома.
- Изменения в поджелудочной, поскольку при заболевании на нее оказывается нагрузка.
Такие проявления без проблем устраняются, если лечение будет правильным и своевременным.
Вместо УЗИ врач может направить на дуоденальное зондирование. Правда, процедура используется редко. Не каждый выдержит введение зонда, чтобы исследовать желчь.
Рентген понадобится тем детям, которые уже прошли ультразвуковое обследование, благодаря чему было выявлено наличие врожденных пороков больного органа. Также для обнаружения отклонений зачастую требуется сдать кровь для анализа.
Особенности лечения
Самое важное при восстановлении здоровья – наладить питание. Нет необходимости устанавливать строгий запрет. Просто рацион должен быть таким, чтобы организм быстрее выздоравливал.
- Для разгрузки пораженного органа пища принимается часто (4-5 раз за день). Порции делаются небольшими.
- Каждый прием пищи осуществляется в конкретное время.
- Лучше употреблять вареные продукты или приготовленные на пару. Хорошо, если пища будет пюреобразной.
- Продукты, представляющие угрозу организму, исключаются. В меню не должно быть жареных блюд, конфет, сдобных булочек, газировки и так далее.
- Пища, в которой присутствуют легкоусвояемые углеводы, наоборот, приветствуется.
Соблюдается диета как минимум полгода. Только так результат получится положительным.
Врачом будут назначаться лекарственные препараты. Для каждой формы дискинезии подбирается соответствующее медикаментозное лечение. Например, при гиперкинетической форме понадобятся такие средства, благодаря которым гладкая мускулатура расслабится. Нужны также препараты для успокоения нервной системы.
При гипокинетическом виде заболевания тонус, наоборот, требуется повысить. Поэтому лекарственные средства будут обладать другим действием.