Contenuto
Se le verruche compaiono vicino all'ano, significa che il papillomavirus umano (HPV) sta avanzando nel corpo. Un'infezione pericolosa, che nella fase attiva può causare oncologia, morte. La diagnosi e il trattamento devono essere tempestivi.
Cos'è il papillomavirus umano
L'HPV è una comune infezione sessuale che, attraverso la divisione cellulare attiva, provoca la comparsa di verruche nelle zone intime. Il gruppo di virus della famiglia dei papillomavirus comprende 5 generi, 27 specie, più di 170 ceppi. L'HPV è infetto da circa il 60% della popolazione mondiale. Nella maggior parte dei casi, il virus rimane nell’organismo in forma latente per molti anni.
Periodo di incubazione
La replica dura 3 mesi, quando il virus non si manifesta. In alcuni casi, il periodo di incubazione varia da 16 giorni a 12 mesi, a seconda dello stato di immunità. Durante questo periodo l'infezione si moltiplica, colpendo i tessuti sani. L'immunità delle giovani donne elimina autonomamente l'HPV nell'80-90% dei casi. Nel restante 10-20% l'infezione si attiva e la malattia diventa cronica.

Modi di infezione
L'infezione da papillomavirus nelle donne entra nel corpo nei seguenti modi:
- Sessuale. La principale via di infezione, in cui l'infezione entra nel corpo attraverso il contatto anale e vaginale.
- Contatta la famiglia. Uso di cose, vestiti, scarpe, oggetti domestici di una persona malata.
- Dalla madre al feto. L'HPV viene trasmesso al bambino mentre si muove attraverso il canale del parto se la madre è infetta.
- Contatto. Contatto con la pelle di una persona infetta.

Cause dell'HPV nelle donne
Una forte immunità nel 90% dei casi distrugge il virus e il trattamento non è richiesto. In altri pazienti diventa attivo e recidiva. Le cause dell’HPV nelle donne sono:
- malattie virali;
- prima vita sessuale;
- AIDS;
- cambio frequente di partner sessuali;
- terapia immunosoppressiva;
- rapporti non protetti;
- farmaci a lungo termine;
- parto, aborti frequenti;
- diabete;
- tossicodipendenza, alcolismo nelle donne;
- malattie croniche della sfera genito-urinaria;
- immunità debole dopo la malattia.
Ciò che è pericoloso
Il papillomavirus nelle donne causa tumori maligni della cervice, delle labbra, della vulva e dell'ano. Il cancro al seno può progredire. Per escludere la displasia uterina e l'ulteriore sviluppo del cancro, è necessario determinare il virus del DNA in tempo e iniziare il trattamento. L'HPV durante la gravidanza è irto di infezione del feto. Se una donna si ammala mentre trasporta un feto, la terapia complessa inizia dal 7° mese, quando gli organi del bambino sono completamente formati.

Tipi oncogeni di HPV
A seconda del grado di rischio di malattie oncologiche, nelle donne si distinguono i seguenti tipi di HPV:
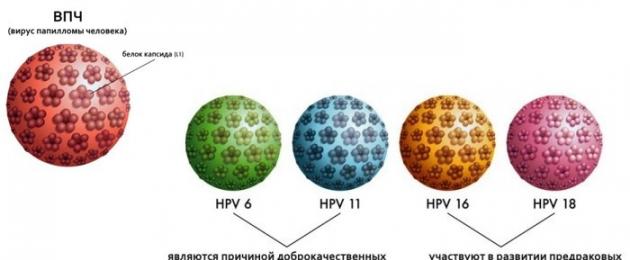
- Non oncogeno. Tipi di HPV 1, 2, 4, 5. Sono esclusi i cambiamenti patogeni nelle cellule, il cancro non si sviluppa.
- Basso effetto oncogeno. I tipi HPV 3, 6, 11, 13, 32, 34, 40-44, 51.61, 72, 73 non causano oncologia con forte immunità. Sotto l'influenza di fattori provocatori, è possibile lo sviluppo di un tumore maligno.
- Oncogenico medio. Tipi di HPV 52, 53, 56, 58 e 30, 35, 45. Sotto l'influenza di fattori provocatori, si sviluppa il cancro.
- Altamente oncogeno. HPV di tipo 50, 59, 68, 64, 70 e 16, 18, 31, 33, 39. Esiste un'alta probabilità di sviluppare oncologia.
Tipi di HPV 16 e 18
L'HPV di tipo 16 è altamente cancerogeno. Il microbo viene introdotto nelle cellule del corpo, bloccando la protezione antitumorale. Nella zona dei genitali, nell'ano compaiono macchie grigie con una superficie ruvida. Nel tempo si formano verruche, papillomi, condilomi. Sono localizzati non solo sui genitali, ma anche sul collo, sulle palpebre, sulle cosce, sotto le ascelle.
L'HPV di tipo 18 si integra anche nel DNA delle cellule, riduce l'attività del sistema immunitario, creando condizioni favorevoli per i tumori benigni inclini alla malignità. Può svilupparsi il cancro della cervice. L'HPV di tipo 18 provoca anche la comparsa di papillomi, condilomi, verruche.

Sintomi di infezione
I segni di infezione dipendono dai ceppi che la persona ha contratto. Inizialmente, il portatore dell'HPV non avverte disagio. Il virus è in forma latente (asintomatica). Sotto l'influenza di fattori provocatori, compaiono i seguenti sintomi dell'HPV:
- dolore ai genitali esterni;
- bruciore, perdite vaginali;
- neoplasie cutanee;
- dolore durante il rapporto.
Papillomi e verruche
Le escrescenze cutanee sono il primo segno dell'HPV. Le verruche genitali compaiono se infettate da virus di tipo 6, 11. Escrescenze color carne che assomigliano al cavolfiore. Tali neoplasie sono più spesso soggette a malignità, localizzate nell'ano, negli organi genitali esterni, raramente vicino alla cavità orale. Le eruzioni cutanee sono multiple, possono fondersi in grandi focolai. Il pericolo principale è il rischio di lesioni a causa di un tale accumulo su un gambo sottile.
I papillomi sono causati dall'attività degli HPV di tipo 1, 2, 3, 4, 10. Sono localizzati sulle labbra, palpebre, torace, collo, ascelle e cavità orale. Le escrescenze di consistenza densa sulla gamba differiscono nel colore (rosa, marrone, pallido). Nelle donne, la papillomatosi vestibolare può peggiorare. La malattia non ha cura. Con una forte immunità, tali escrescenze scompaiono senza trattamento, il rischio di tumori maligni è minimo.
Verruche
Nelle donne questi tipi di verruche si distinguono per la forma:
- Ordinario (volgare). Localizzato su viso, testa, dita, mani. Le verruche plantari compaiono sulla pianta dei piedi e sono causate dai tipi HPV 1, 2.
- Filiforme. I noduli sulla gamba si trovano all'inguine, sotto le ascelle e le ghiandole mammarie, sui genitali.
- Piatto (giovanile). Localizzato sotto le ascelle, sul collo, sulle braccia, sul viso e sul petto. Appaiono nell'adolescenza e scompaiono da soli man mano che invecchiano. Causato dai virus di tipo 3, 5.

Diagnostica
Per accelerare il recupero di ragazze e donne, è necessario essere esaminati e determinare correttamente il tipo di virus. In condizioni pericolose, una donna è registrata nel dipartimento di venereologia. La diagnostica è complessa e include i seguenti metodi:
- Esame strumentale da parte di un ginecologo. Il medico rileva neoplasie cutanee, ne determina le dimensioni e la localizzazione.
- Colposcopia. Un colposcopio viene utilizzato per esaminare la vagina, la cervice e la vulva. Per l'accuratezza dello studio, viene utilizzata la soluzione di Lugol, l'acido acetico.
- Biopsia. Un biomateriale viene raschiato dalla cervice per confermare o escludere l'oncologia.
- PCR (reazione a catena della polimerasi). Rileva la presenza del DNA del papillomavirus umano.
- ELISA (test immunoenzimatico). Viene effettuato per rilevare anticorpi specifici nel sangue in risposta all'esposizione al virus.
Pap test
Questo metodo è utilizzato in ginecologia. Per determinare i cambiamenti cancerosi nell'epitelio, viene eseguito un raschiamento dalla cervice. Il materiale viene prelevato dal canale cervicale, dalla mucosa del lato interno della cervice e dal fornice vaginale. Colorato, essiccato e poi esaminato al microscopio. Lo scopo del test è identificare le cellule anormali e cancerose.
Le fasi di valutazione dei risultati sono le seguenti:
- mancanza di flora microbica;
- lo stadio iniziale delle cellule atipiche;
- struttura anormale dei nuclei;
- cellule con nucleo irregolare, citoplasma, cromosomi;
- alta concentrazione di cellule maligne.

Diagnostica PCR
Per determinare le sezioni del DNA caratteristiche del papillomavirus, viene effettuato un raschiamento dalla vagina. Con un risultato positivo, la concentrazione dell'antigene per 100 cellule è la seguente:
- LG fino a 3– La concentrazione di HPV è bassa.
- LG 3–5- una quantità abbondante di papillomavirus.
- LG dal 5- alta concentrazione di HPV.
Test Digene
Si tratta di un metodo di cattura ibrido che identifica sezioni del DNA del papillomavirus. Il test di screening è caratterizzato da un'elevata sensibilità (oltre il 96%), rileva l'HPV in una fase iniziale e una tendenza all'oncologia. Il Digene-test stabilisce la concentrazione del virus, spesso abbinato ad uno studio citologico. Digene-test non richiede preparazione, è utilizzato in tutto il mondo per ottenere risultati rapidi.

Trattamento del papillomavirus nelle donne
La terapia HPV è complessa e comprende le seguenti aree:
- escissione di escrescenze sulla pelle;
- assumere farmaci antivirali;
- ciclo di trattamento immunostimolante.
Condilomi e papillomi, a seconda della posizione sul corpo, sono facili da ferire. Inoltre, le neoplasie possono crescere. È meglio rimuovere tali escrescenze chirurgicamente. Altrimenti aumenta il rischio che le neoplasie cutanee diventino presto maligne.
Medico

L'assunzione di farmaci è necessaria per ridurre l'attività del virus, rafforzare il sistema immunitario. La diagnosi è curabile. Elenco dei medicinali per il trattamento complesso dell'HPV:
- Cauterizzatori locali. Questi sono gel, unguenti, soluzioni con acidi organici, componenti antivirali nella composizione. In questo modo puoi rimuovere piccole escrescenze sulla pelle, fermarne la crescita. Preparazioni: Kondilin, Solcoderm.
- Antivirale. La composizione dei medicinali contiene un componente antivirale, al ricevimento del quale nel corpo vengono prodotti anticorpi contro l'infezione. Preparazioni: Aldara, Gepon e Keravort.
- Immunomodulatori. Inibiscono la riproduzione del papillomavirus, fermano la crescita delle escrescenze cutanee, aumentano la resistenza alla flora patogena, rafforzano l'immunità. Farmaci: Immunitario, Cicloferone, Interferone, Viferone.
Chirurgico
Per fermare la crescita di neoplasie sulla pelle con una malattia virale, viene eseguita una delle tecniche chirurgiche proposte:
- Terapia laser. Cauterizzazione delle escrescenze con un laser. Il metodo è consentito durante la gravidanza, è caratterizzato da buona tolleranza, rapida riabilitazione.
- Criodistruzione. Le verruche vengono congelate con azoto liquido, dopo di che cadono senza dolore. Dopo la procedura, cicatrici e cicatrici non rimangono sul corpo.
- Le escrescenze sulla pelle vengono rimosse con un bisturi elettrico, corrente elettrica. Dopo la procedura, sul corpo rimangono cicatrici e cicatrici.
- Trattamento delle onde radio. Il metodo è indolore, rimuove escrescenze di media grandezza, non lascia cicatrici, ha un minimo di controindicazioni mediche.
- metodo chirurgico. La procedura viene eseguita in anestesia dopo un esame preliminare. Indicazioni: lesioni estese dei tessuti molli, sospetto di oncologia. Lo svantaggio sono le cicatrici.

Rimedi popolari
Per rimuovere le manifestazioni del papillomavirus nel complesso schema di trattamento, vengono utilizzati metodi di medicina alternativa. È impossibile curare l'HPV dall'interno in questo modo, ma è davvero possibile eliminare le neoplasie sulla pelle senza conseguenze. Per rimuovere verruche genitali, verruche e papillomi, vengono utilizzate le seguenti ricette salutari:
- Strappare un gambo fresco di celidonia, sciacquare, strofinare la crescita sulla pelle. Eseguire la procedura 1 volta al giorno finché la verruca non si asciuga e cade da sola.
- Lubrificare le verruche con olio di ricino 3-4 volte al giorno. Seguire la procedura finché la crescita non scompare.
- Spremi il succo d'aglio, lubrifica i fuochi della patologia. Eseguire la procedura 2-3 volte al giorno. Col tempo, la verruca cadrà.
- Taglia una sorba a metà. Attaccare alla verruca, fissarla con un cerotto. Eseguire la procedura prima di andare a letto, dopo 8 giorni si nota una tendenza positiva. Il corso del trattamento è di 2-3 settimane.
- Unisci il succo di limone, l'aceto di mele e l'acqua ossigenata in proporzioni uguali. Mescolare, applicare sulle escrescenze esterne 2-3 volte al giorno finché non cadono.

Per distruggere rapidamente il virus e rafforzare il sistema immunitario, puoi includere decotti e infusi curativi invece del tè nel complesso regime di trattamento. I rimedi popolari con proprietà immunostimolanti sono:
- Infuso di conifere. Versare 1 cucchiaio. l. aghi di pino tritati 1 tazza di acqua bollente. Cuocere a fuoco moderato per un quarto d'ora. Raffreddare, filtrare, prendere un decotto prima dei pasti (puoi aggiungere il miele).
- Cipolle con zucchero. Far bollire in acqua bollente per 10 minuti. buccia di cipolla in un rapporto di 1:10. Infondere il decotto, filtrare. Prendi per via orale 1 cucchiaino. 5-6 volte al giorno prima dei pasti (puoi aggiungere il miele).
Prevenzione
È difficile scegliere la medicina giusta e distruggere permanentemente il papillomavirus. Inoltre, la terapia antivirale ha una serie di effetti collaterali. È necessario adottare misure preventive tempestive. Le raccomandazioni mediche sono:
- Seguire le regole dell'igiene personale.
- Sottoponiti al test per l'HPV 2 volte all'anno.
- Evita la promiscuità.
- Utilizzare metodi contraccettivi di barriera.
- Rafforza il tuo sistema immunitario (specialmente durante il beriberi stagionale).
- Controlla l'assunzione dei farmaci.
- Conduci uno stile di vita attivo, fai sport.

La prevenzione dell’HPV nelle donne prevede la vaccinazione. La vaccinazione stazionaria può proteggere solo da 4 tipi di papillomavirus: 16 e 18, 6 e 11. Elenco dei farmaci per la vaccinazione preventiva contro l'HPV:
- Gardasil;
- Cervarix.
video
Hai trovato un errore nel testo?
Selezionalo, premi Ctrl + Invio e lo sistemeremo!
Oggi l’infezione causata dal papillomavirus umano sta diventando sempre più diffusa. Innanzitutto ciò è dovuto al fatto che è già stata dimostrata la connessione diretta tra la manifestazione delle malattie oncologiche nella regione cervicale e la persistenza. Ciò significa che l'esistenza a lungo termine di questo agente patogeno direttamente nel corpo femminile è pericolosa per la vita.
La pratica diagnostica e terapeutica circa dieci anni fa in caso di sospetto di una grave patologia della regione cervicale, presumibilmente associata all'infezione da papillomavirus, era incerta, ma oggi un passo decisivo è stato fatto in questa direzione dalla medicina pratica.
Attraverso l'utilizzo e lo studio di protocolli internazionali di screening cervicale, sono state effettuate varie fasi di esame, differenti nei termini a seconda del Paese, mentre per quanto riguarda la necessità di manifestazione di malattie oncologiche e la dipendenza dei sintomi da ceppi del papillomavirus, sono stati condotti molti studi clinici, i cui risultati sono stati positivi.
Cos'è l'infezione da papillomavirus
L'infezione da papillomavirus, o come viene comunemente chiamato papillomavirus umano (in breve HPV), non è sempre patogena per l'uomo.
Ad oggi sono state identificate più di mille varietà di questa infezione e solo una parte di esse può portare a una lunga permanenza transitoria nel corpo.
Inoltre, questo non significa che la sua permanenza sarà qualcosa di pericoloso per una persona, solo nel caso di inclusione diretta delle cellule nell'apparato cromosomico, l'infezione inizierà a rappresentare una minaccia sotto forma di vari cambiamenti patologici.
I più aggressivi per il corpo umano sono solo 16, 18, 31. 33, 48, 52, 58 ceppi del virus, mentre il potenziale sviluppo del cancro cervicale può portare a 16 e 18 specie. a questo proposito è necessario essere consapevoli di quale sia il papillomavirus umano ad alto rischio cancerogeno.
Le statistiche mostrano che sono questi ceppi ad essere stati identificati in oltre l'80% delle donne affette da questo cancro in tutto il mondo. In termini di carcinogenesi, i ceppi rimanenti non rappresentano un grave pericolo per la salute, quindi in questa fase tutti gli sforzi dei medici sono mirati alla creazione diretta di farmaci efficaci contro i ceppi 16 e 18 della specie.
Vale la pena notare che è stata inoltre dimostrata l'importanza di alcune specie a basso effetto oncogeno nello sviluppo dei cosiddetti condilomi (verruche) nella zona genitale. Questo processo è assolutamente benigno, ma può portare a notevoli disagi ed è per questo che richiede un trattamento obbligatorio.
Di norma, l'infezione da virus si verifica in caso di rapporti sessuali non protetti. Tuttavia, la percentuale di infezione per via domestica in questa fase non è stata dimostrata in alcun modo.
Il virus può entrare nelle vie respiratorie del bambino se passa attraverso contatti alla nascita infetti, il che, a sua volta, può portare allo sviluppo di una patologia molto rara, espressa dalla crescita di papillomi nella laringe del bambino. Molto importante è anche il fatto che possa essere considerata la specificità di genere dei tipi di HPV altamente oncogeni. In altre parole, il rischio relativamente elevato di sviluppare un cancro del collo dell'utero in caso di infezione da HPV nelle donne può essere contrastato da casi estremamente rari di cancro nell'area genitale associati al papillomavirus nella metà maschile della popolazione.
Tuttavia, anche negli uomini la probabilità che si formino verruche è molto più bassa, ma una verruca pubica, ad esempio, non è rara. Vale la pena notare che l'infezione da virus e il fatto stesso della malattia non sono sinonimi, e questo vale non solo per l'infezione da papillomavirus. Se entra nell'organismo, soprattutto se si tratta di giovani, il sistema immunitario reagirà di conseguenza, per cui, in assenza di condizioni favorevoli allo sviluppo del ceppo, si osserverà l'autoeliminazione - l'eliminazione dell'agente patogeno stesso.  Un meccanismo simile si innesca in 4 casi su 5 di HPV entrato direttamente nel corpo di una donna di età inferiore ai 30 anni in un periodo che va dagli 8 mesi ai 2 anni. In questo caso non vi è alcuna relazione con l'età e le indicazioni di cui sopra sono condizionate. Tuttavia, gli scienziati hanno dimostrato che con l'invecchiamento del corpo, la probabilità di autoeliminazione del ceppo diminuisce, aumentando così il rischio di sviluppare il cancro nella regione cervicale, considerando che raggiunge il suo picco già all'età di 45 anni.
Un meccanismo simile si innesca in 4 casi su 5 di HPV entrato direttamente nel corpo di una donna di età inferiore ai 30 anni in un periodo che va dagli 8 mesi ai 2 anni. In questo caso non vi è alcuna relazione con l'età e le indicazioni di cui sopra sono condizionate. Tuttavia, gli scienziati hanno dimostrato che con l'invecchiamento del corpo, la probabilità di autoeliminazione del ceppo diminuisce, aumentando così il rischio di sviluppare il cancro nella regione cervicale, considerando che raggiunge il suo picco già all'età di 45 anni.
Questo fatto è spiegato dal fatto che tutti gli studi di screening in molti paesi del mondo includono pazienti di 30 anni, mentre la tattica di esaminare i pazienti con infezione da HPV rilevata in giovane età è considerata più parsimoniosa rispetto alle donne anziane.
Ora un po' di quel 1/5 delle donne che non hanno avuto la fortuna di liberarsi del virus da sole. Si scopre che nel corpo di queste donne si presentano tutte le condizioni per lo sviluppo impercettibile e indolore della malattia fino allo stadio più pericoloso. Di norma, il gruppo più pericoloso è l'inizio precoce dell'attività sessuale, il cambiamento costante dei partner sessuali, anche se le condizioni di protezione sono preservate.
Il fatto è che in questo caso l'infezione può verificarsi anche in caso di normale contatto pelle a pelle nell'area della componente mucosa. In questo caso non stiamo nemmeno parlando di vari contatti urogenitali. Inoltre, le malattie infiammatorie croniche nella regione cervicale sono considerate un fattore di rischio, poiché contribuiscono all'introduzione del virus, modificando l'immunità locale.
I più a rischio di infezione sono i fumatori e le giovani donne incinte. Gli scienziati hanno dimostrato l'importanza di un gran numero di nascite e aborti come eventi che portano a traumi alla superficie della cervice. Inoltre, la frequenza di trasporto dell'HPV in relazione al cancro cervicale nel territorio dei paesi musulmani è inferiore rispetto ad altre regioni, ma ciò può essere spiegato dalle peculiarità dell'igiene tradizionale.
L'incidenza dei tumori oncologici nella cervice è bassa anche nei paesi sviluppati occidentali, il che conferma solo l'efficacia degli studi di screening di bilancio piuttosto costosi volti principalmente a rilevare l'HPV, nonché le condizioni precancerose della cervice.
Il processo patologico stesso inizia solo nel momento in cui l'infezione inizia a integrarsi nell'apparato cromosomico immediato della cellula, che è considerata una condizione necessaria per il successo della riproduzione.
Clinicamente, questo fatto si manifesta con displasia epiteliale nella regione cervicale, la cui gravità progredisce gradualmente in assenza di un trattamento adeguato.
Va notato che il processo di alterazioni intracellulari, che inizia con una lieve displasia, che può anche trasformarsi in malformazione papillomatosa della pelle, e termina con il cancro invasivo della cervice, è piuttosto lungo e, secondo vari dati di ricerche statistiche , può durare dai 3 ai 15 anni, a seconda della presenza specifica di fattori di rischio, nonché delle caratteristiche del sistema immunitario.
La displasia lieve può spesso essere invertita una volta eliminata l'infezione, il che a sua volta porta ad ambiguità sul reale significato delle varie lesioni intracellulari come potenziali fattori di rischio per il cancro.
Il ruolo degli esami di screening
Date queste caratteristiche dell'esistenza e dello sviluppo dell'HPV, il ruolo degli esami di screening preventivo diventa chiaro. Nei paesi sviluppati con sistemi di screening adeguatamente avanzati, come la Svizzera o la Finlandia, gli scienziati sono riusciti a ridurre l’incidenza del cancro cervicale di circa il 40-60% negli ultimi 10 anni.
Gli approcci al processo di screening nei diversi paesi differiscono, in particolare, per l'intervallo tra gli esami (di solito da 1 a 5 anni). L'essenza dell'ispezione stessa è prelevare uno striscio dalla cervice ai fini dell'esame citologico (cellulare) o dal canale cervicale per identificare il fatto della presenza di HPV. In realtà, anche gli approcci per l'individuazione di una malattia infettiva nei campioni prelevati dal canale cervicale sono cambiati in modo significativo negli ultimi tempi.
Se un paio di anni fa era fondamentale identificare i ceppi altamente oncogeni dell'infezione in generale, oggi si ritiene provato non solo il metodo ingiustificato, ma anche, in una certa misura, la dannosità di tali tattiche. Ciò è dovuto al fatto che per integrare l'infezione nel genoma cellulare, tenendo conto del successivo sviluppo del processo patologico, è necessaria la sua concentrazione (soglia) sufficiente, che, di regola, è di 10 * 5 copie del ceppo in 1 millilitro di campione. Gli scienziati ritengono che una minore concentrazione di infezione non possa garantire il pieno sviluppo della displasia, così come del cancro cervicale, per cui finisce sempre con l'autoeliminazione.
Pertanto, il rilevamento di una tale concentrazione sottosoglia clinicamente insignificante del virus in un paziente non ha alcun senso pratico, tuttavia può causare conseguenze psicologiche estremamente negative, ad esempio quando una donna consapevole dell'effetto cancerogeno dell'HPV è a conoscenza si considera un potenziale portatore, ma non ha idea di come interpretare correttamente questa situazione.
Ciò è spesso aggravato dalla mancanza di consapevolezza di questo problema da parte di alcuni rappresentanti medici, che, con la loro autorevole opinione sulla presenza di una malattia incomprensibile, possono aggravare e solo prolungare lo stress associato al processo di esame stesso.
Trattamento dell'infezione da papillomavirus
Se viene rilevata la presenza di HPV, le tattiche successive vengono determinate in base all'età del paziente, tenendo conto dello studio dei risultati di un esame citologico del materiale prelevato dalla cervice. notiamo però subito che la cura per il papillomavirus non è stata del tutto inventata.
Ad esempio, se una donna è una potenziale portatrice dell'HPV, ma il medico non vede alcun cambiamento patologico nella cervice, mentre lo striscio citologico mostra una reazione positiva, allora non dovrebbe farsi prendere dal panico e condurre vari studi aggiuntivi che si distinguono per la loro costo alto.
In futuro, avrà solo bisogno di visitare tempestivamente il suo ginecologo almeno una volta ogni sei mesi, monitorando contemporaneamente gli indicatori di uno striscio citologico prelevato dalla cervice, oltre a verificare la presenza e le condizioni dell'HPV. Dovresti essere consapevole che la probabilità di autodistruzione dell'infezione è molto alta! Se viene rilevata la presenza di HPV insieme a cambiamenti patologici nella regione cervicale, che sono stati dimostrati citologicamente e colposcopicamente, tale gestione aspettativa può essere accettabile solo negli adolescenti o nelle donne in gravidanza e solo se ci sono cambiamenti moderatamente pronunciati.
L'opzione di trattamento più radicale per la patologia precancerosa nella regione cervicale è considerata l'escissione dell'area alterata mediante l'uso di un coltello elettrico o ad onde radio ad alta temperatura. Una procedura simile viene eseguita nella pratica in anestesia locale e in consultazione, ma in alcuni casi può essere utilizzata l'anestesia endovenosa a breve termine. L'area escissa risultante deve essere inviata per esame istologico.
Inoltre, i medici possono prescrivere farmaci a base di interferoni che stimolano l'immunità locale e accelerano non solo l'eliminazione del virus, ma anche la guarigione diretta della cervice dovuta all'escissione.
Dal punto di vista della medicina basata sull'evidenza, solo l'uso locale (nell'area genitale) di tali farmaci è considerato giustificato. Indubbiamente, il trattamento chirurgico radicale della malattia non può garantire l'assenza di conseguenze nelle donne che pianificano una gravidanza a breve.
L'escissione del tessuto nella regione della cervice, in particolare del canale cervicale, in caso di una successiva gravidanza, può essere irta di insufficienza istmico-cervicale, quando la parte muscolare del sistema uterino non sarà in grado di trattenere adeguatamente il feto uovo. E questo, capisci, nella maggior parte dei casi porta all'interruzione della gravidanza e quasi sempre richiede una correzione chirurgica.
Pertanto, nelle giovani donne che stanno pianificando una gravidanza, tale trattamento dovrebbe essere effettuato solo su rigorose indicazioni. Va notato che in un tale gruppo un'alternativa potrebbe essere la distruzione del focus patologico attraverso l'uso di un metodo criochirurgico o l'uso di un laser ad anidride carbonica. Il trauma tissutale in questo caso è molto inferiore, per cui le conseguenze per la potenziale funzione riproduttiva non saranno così deplorevoli.
Tuttavia, uno svantaggio significativo di tali tecniche è l'impossibilità di esaminare il tessuto alterato, che in caso di valutazione inadeguata dello stato del collo prima dell'intervento o di una lesione profonda, quando non è possibile ottenere o esaminare lo striscio corretto , può essere la causa di un errore fatale.
In ogni caso, una via d'uscita da questa situazione esiste ed è completamente semplice: sarà necessaria una biopsia obbligatoria, in altre parole, ottenere un piccolo pezzo di tessuto modificato utilizzando uno strumento speciale. Tale procedura viene eseguita prima di una procedura criogenica o laser, mentre dopo aver ricevuto una conclusione sulla buona qualità del processo senza alcun rischio per la salute, è già possibile eseguire un trattamento delicato.
Nonostante la natura radicale del trattamento chirurgico, la probabilità di recidiva del processo è elevata. Spesso ciò è dovuto al mancato rispetto pratico delle raccomandazioni del chirurgo nel periodo postoperatorio e alla continuazione di uno stile di vita sessuale estremamente attivo, che è un fatto di reinfezione. In altre parole, il trattamento in un caso del genere sarà sempre più difficile, mentre il rischio di una maggiore aggressività dell'infezione contro l'organo è sempre più elevato.
Negli ultimi dieci anni è stato osservato un progresso significativo in termini di prevenzione dell’infezione da papillomavirus umano. Ad esempio, nel 2005, studi clinici sullo studio di un vaccino preventivo che aiuta a sbarazzarsi delle infezioni di tipo 6,11, 16, 18 hanno dimostrato la loro efficacia, a seguito della quale il vaccino è stato messo in vendita gratuita in quasi tutti i paesi del mondo. il mondo.
Inoltre, nei paesi sviluppati, il vaccino è stato incluso nei programmi statali di vaccinazione preventiva, in altre parole, tutte le fasi del trattamento fino all'introduzione del vaccino sono state eseguite in modo completamente gratuito a scapito del bilancio statale. Il vaccino contro l'infezione da papillomavirus è stato ottenuto mediante ingegneria genetica, motivo per cui non contiene particelle virali vive, uccise o indebolite, ovvero l'infezione da virus non verrà causata.
Attualmente sono in corso studi sull’efficacia crociata rispetto ad altri tipi di virus altamente oncogeni, tenendo conto del possibile effetto terapeutico. Inoltre, non è stata ancora presa in considerazione la questione dell'importanza di ripetere la vaccinazione dopo la scadenza dell'effetto garantito.
I vaccini moderni hanno un periodo di validità di 5 anni.
Molte domande devono essere affrontate dopo la diagnosi dell'HPV di tipo 16 nelle donne: trattamento, come vivere, cosa fare? Ma non bisogna disperare, perché, nonostante il tipo 16 sia particolarmente aggressivo e oncogeno, la medicina moderna conosce molti metodi per affrontarlo.

Caratteristiche del trattamento dell'HPV nelle donne
L’unico farmaco in grado di distruggere completamente il virus una volta per tutte non è stato ancora inventato. Relativamente recentemente, Panavir è apparso in vendita. Questo farmaco viene somministrato per via endovenosa ed è in grado di distruggere un gran numero di virus. Tuttavia, non si verifica ancora un recupero completo dall'HPV dopo il suo utilizzo. La lotta deve essere condotta con l'uso di farmaci ausiliari.
Il trattamento dell'HPV 16 non avviene secondo uno schema chiaro per tutti, deve essere scelto dal medico caso per caso.
L'opzione di trattamento a due componenti si è rivelata la migliore. In questo caso, al paziente vengono prescritti speciali farmaci antivirali in grado di superare il papillomavirus umano di tipo 16 e 18 e viene prescritto un metodo chirurgico per il trattamento dei condilomi - verruche sul corpo caratteristiche di questo virus. Tale insieme di misure, come mostrano le statistiche, è stimato all'80-90%.
 Se l'effetto desiderato da tale trattamento non si verifica, al paziente viene prescritto uno schema a tre componenti. In questo caso, l'uso di immunomodulatori si unisce al metodo chirurgico e ai farmaci antivirali. Sebbene questi ultimi siano caratterizzati da numerosi effetti collaterali, la terapia contro l’HPV 16 nelle donne non è completa senza di essi. I medici dovrebbero prescrivere eventuali immunomodulatori tenendo conto dell'immunogramma del paziente.
Se l'effetto desiderato da tale trattamento non si verifica, al paziente viene prescritto uno schema a tre componenti. In questo caso, l'uso di immunomodulatori si unisce al metodo chirurgico e ai farmaci antivirali. Sebbene questi ultimi siano caratterizzati da numerosi effetti collaterali, la terapia contro l’HPV 16 nelle donne non è completa senza di essi. I medici dovrebbero prescrivere eventuali immunomodulatori tenendo conto dell'immunogramma del paziente.
Il trattamento dell'infezione deve essere effettuato anche nei casi in cui non vi sono sintomi evidenti, poiché il DNA dell'HPV di tipo 16 contiene componenti trasformanti e infettivi, per cui una complicanza può svilupparsi quasi in qualsiasi momento. Specialisti altamente specializzati dovrebbero diagnosticare e prescrivere il trattamento di questo virus: uno specialista in malattie infettive, un oncologo, un ginecologo o un immunologo.
Principali farmaci
Il primo gruppo di farmaci obbligatori in grado di superare il papillomavirus comprende agenti antivirali:

I farmaci del secondo gruppo sono immunomodulatori. I seguenti sono i più popolari:
- Likopide. Attiva rapidamente il sistema immunitario per combattere il papillomavirus umano. Ha la forma di compresse. Tra i principali effetti collaterali di questo rimedio c'è l'aumento della temperatura corporea durante i primi giorni di utilizzo (fino a 38°C).
- Immunomax. È impossibile curare l'HPV 16 solo con il suo aiuto, tuttavia è in grado di potenziare l'effetto dei farmaci antivirali e viene spesso utilizzato in combinazione con metodi distruttivi. Sebbene non siano stati ancora riscontrati effetti collaterali dopo l'uso di questo rimedio, si sconsiglia di utilizzarlo durante la gravidanza, durante l'allattamento, con possibili reazioni allergiche ai componenti.
- Isoprinosina. Questo è un adiuvante che può potenziare l'effetto dei farmaci antivirali. Prodotto sotto forma di compresse ed è particolarmente efficace. Tuttavia, ha molte controindicazioni e può causare numerose reazioni avverse. Ecco perché senza un esame completo, compreso un immunogramma, questo farmaco non viene utilizzato.
Preparativi per la lotta contro il papillomavirus a casa
Se i papillomi sono di piccole dimensioni o localizzati sul viso (foto 1), in questo caso i medici consigliano di utilizzare i seguenti farmaci speciali per affrontarli:

Metodi chirurgici moderni per la rimozione dei condilomi
Se i farmaci non aiutano a sbarazzarsi dei papillomi, o i processi sono troppo grandi, situati in luoghi che non possono essere lubrificati con farmaci chimici (vagina, cavità inguinale, ghiandola mammaria), i medici possono raccomandare metodi chirurgici di trattamento:

La medicina tradizionale nella lotta contro l’HPV nelle donne
 La medicina alternativa offre i propri metodi che consentono di distruggere il papillomavirus. Per un rafforzamento generale del sistema immunitario, si propone di assumere quotidianamente un decotto di una raccolta di erbe. In questo caso saranno appropriati: fiori di trifoglio, viole, erba di San Giovanni (tutte le sue parti), radici di calamo, foglie di piantaggine, semi di aneto.
La medicina alternativa offre i propri metodi che consentono di distruggere il papillomavirus. Per un rafforzamento generale del sistema immunitario, si propone di assumere quotidianamente un decotto di una raccolta di erbe. In questo caso saranno appropriati: fiori di trifoglio, viole, erba di San Giovanni (tutte le sue parti), radici di calamo, foglie di piantaggine, semi di aneto.
- Uovo. Solo la parte proteica dell'uovo dovrebbe essere applicata a strati sul papilloma. È necessario poco liquido, ma l'uso dovrebbe essere frequente. Entro pochi giorni il papilloma dovrebbe asciugarsi completamente e cadere.
- Olio di ricino. Poiché questo strumento contiene un acido particolarmente pericoloso per la neoplasia, deve essere applicato in più strati. Il vantaggio del metodo è che l’olio non danneggia i tessuti sani. Dopo aver steso il papilloma, è meglio coprirlo con un cerotto.
- Unguento domestico. Per la sua preparazione sono necessari solo 2 componenti: noce macinata (in fase di maturazione, verde) e olio di ricino. Unendoli, bisogna insistere per circa 2 settimane, finché l'infuso non avrà la consistenza desiderata. Puoi applicare il rimedio sulla crescita più volte al giorno.
 In caso di manifestazioni esterne, il trattamento (il virus in questo caso è particolarmente attivo) può essere effettuato anche utilizzando rimedi erboristici:
In caso di manifestazioni esterne, il trattamento (il virus in questo caso è particolarmente attivo) può essere effettuato anche utilizzando rimedi erboristici:
- dente di leone: dopo aver preparato un'infusione di colonia sulla base, è necessario applicare il prodotto quotidianamente sulla neoplasia;
- castagna - aggiunta al bagno caldo, che il paziente dovrebbe fare;
- celidonia: bastano poche gocce al giorno perché il papilloma scompaia completamente dopo 1-2 settimane.
Cosa fare durante il trasporto?
Di norma, la gravidanza con HPV 16 procede bene. Questa diagnosi non può, come dimostra la pratica, influenzare i cambiamenti patologici nello sviluppo del feto e le complicazioni della gravidanza. Il papillomavirus di per sé non è un'indicazione per un taglio cesareo. Se gli organi della donna non hanno subito alterazioni negative dovute all'HPV, il parto avviene naturalmente. La probabilità che il bambino venga infettato durante il parto, come notato dai pediatri, è piccola.
Tuttavia, ci sono situazioni in cui il virus provoca ancora alcuni cambiamenti nei tessuti della cervice. Per escludere lo sviluppo del cancro, anche durante la gravidanza, una donna viene sottoposta a esami sistematici da parte di un ginecologo, prende strisci per citologia. La terapia HPV durante la gravidanza, di regola, non viene eseguita. I farmaci antivirali e immunomodulatori possono causare conseguenze negative per il bambino, quindi vengono prescritti dopo il parto.
 La presenza di verruche genitali sulle pareti degli organi genitali interni di una donna può diventare una causa che interferisce con la normale gravidanza. Soprattutto spesso viene eseguito un taglio cesareo se i papillomi hanno già raggiunto grandi dimensioni e causano un leggero sanguinamento.
La presenza di verruche genitali sulle pareti degli organi genitali interni di una donna può diventare una causa che interferisce con la normale gravidanza. Soprattutto spesso viene eseguito un taglio cesareo se i papillomi hanno già raggiunto grandi dimensioni e causano un leggero sanguinamento.
Se la donna si sente bene e non ci sono altri problemi con la gravidanza, la rimozione chirurgica delle formazioni può essere eseguita anche durante la gravidanza.
Tuttavia, è abbastanza difficile partorire da soli dopo una tale manipolazione: gli organi verranno danneggiati dopo l'intervento. Inoltre, potrebbero esserci cicatrici, cicatrici che rendono difficile la normale contrazione dell'utero. L'opzione migliore è sottoporsi a screening per la presenza del papillomavirus umano nella fase di pianificazione della gravidanza. Dopo essere stata curata in modo tempestivo, una donna potrà avere fiducia nella protezione del suo bambino non ancora nato e nel parto normale.
Come comportarsi con l'HPV?
Sebbene l’HPV 16 possa avere un effetto molto negativo sul corpo femminile, non disperare. Il compito principale dopo la diagnosi stabilita è il trattamento di alta qualità e a lungo termine (entro diversi mesi). Una donna con questa diagnosi dovrebbe essere sistematicamente esaminata da un ginecologo. I papillomi possono verificarsi non solo sulla pelle dall'esterno, ma danneggiano anche gli organi genitali interni. Spesso in questo caso vengono somministrati marcatori tumorali per il cancro della cervice.
Il supporto continuo del sistema immunitario è uno dei compiti chiave nell'HPV. Per superare il papillomavirus umano di tipo 16, una donna deve dormire bene, mangiare bene, mantenere e rafforzare il sistema immunitario. Indurimento, sport, kit vitaminici, uso sistematico di verdure, verdure fresche, bevande a base di frutti di bosco: senza tutto questo, non dovresti contare su un risultato positivo del trattamento con farmaci antivirali.
Assicurati che una donna abbandoni cattive abitudini come fumare o bere eccessivamente. La probabilità di erosione, displasia e cancro cervicale aumenta in modo significativo. Non preoccuparti che l'HPV 16 e la gravidanza siano incompatibili. Dopo aver consultato i medici, puoi scegliere un regime terapeutico efficace che garantirà il concepimento e la nascita più sicuri di un bambino.
Non ricorrere a metodi dubbi per rimuovere i papillomi sul corpo. Il virus di tipo 16 è caratterizzato da una maggiore oncogenicità e pertanto anche lievi lesioni ai papillomi possono portare allo sviluppo del cancro. Pertanto, si può sostenere che l'HPV di tipo 16 è una malattia pericolosa per la salute di una donna, ma può essere combattuta. Ecco perché, dopo aver stabilito la diagnosi, una donna dovrebbe assolutamente consultare un medico e scoprire se è possibile curare l'HPV e come proteggere il proprio partner dalla malattia.
Caratteristiche del trattamento del papillomavirus nelle donne: metodi e preparativi
Il papillomavirus umano è pericoloso per il corpo femminile, soprattutto per gli organi del sistema riproduttivo. Il DNA del virus viene introdotto in una cellula umana, modificandone la struttura, provocando una divisione incontrollata, che provoca neoplasie nella vulva, nella zona perianale e sulla cervice. Il trattamento delle donne dal papillomavirus ha lo scopo di eliminare le manifestazioni cliniche rimuovendo le neoplasie e rafforzando la risposta immunitaria del corpo.

Quando e come trattare?
La medicina non ha ancora confermato l'esistenza di farmaci in grado di curare completamente una persona dall'HPV. Tuttavia, il complesso trattamento dell'HPV con farmaci del gruppo degli immunomodulatori e degli agenti antivirali, nonché la rimozione delle neoplasie con vari metodi, ha un risultato positivo confermato in molti casi di malattie.
È impossibile curare il papillomavirus per sempre e in breve tempo. Tuttavia, l'uso di farmaci antivirali e immunomodulatori previene la diffusione della malattia, la malignità delle neoplasie. Metodi medicamentosi: i medicinali (compresse, iniezioni, supposte) sono prescritti solo dopo che la diagnosi è stata fatta dal medico curante:
- Se viene rilevato un HPV non oncogenico o a basso rischio, il trattamento non è necessario. Il controllo viene effettuato tra un anno.
- Se nelle analisi viene rilevato HPV proveniente da un gruppo ad alto rischio oncogeno - senza manifestazioni cliniche - il trattamento non è richiesto, controllo ogni 3 mesi. In presenza di sintomi: loro eliminazione, terapia immunostimolante e antivirale. Monitoraggio dei risultati del trattamento ogni 3 mesi.
- Nelle forme maligne delle manifestazioni cliniche sono necessari la consultazione di un oncologo e ulteriori esami.
Il trattamento completo dell'HPV nelle donne consiste nell'assunzione di farmaci, nell'uso di unguenti e supposte, nonché nella rimozione distruttiva delle verruche genitali e delle verruche.

La scelta dei mezzi e dei metodi di eliminazione è ampia, ma quasi tutti non hanno un alto livello di efficacia, il che può portare a remissioni e ricadute a breve termine. Cioè, per alcuni pazienti, il trattamento può aiutare a sbarazzarsi dell'HPV e dimenticare la malattia per sempre, mentre altri sono costretti a combattere costantemente questa malattia.
Farmaci
I farmaci usati per trattare il papillomavirus nelle donne sono divisi in gruppi:
- immunostimolanti;
- antivirale;
- rimedi omeopatici;
- farmaci distruttivi;
- agenti citotossici.
I primi tre gruppi sono disponibili in varie forme di dosaggio: compresse, soluzioni iniettabili, creme, unguenti. I farmaci citotossici e gli agenti distruttivi sono soluzioni per uso esterno per la rimozione graduale di formazioni patologiche.
Immunostimolanti
Vengono utilizzati nelle fasi iniziali della malattia solo in caso di immunità indebolita nel paziente, secondo i risultati dell'immunogramma. Molto spesso vengono prescritti nella fase delle manifestazioni cliniche come parte di un trattamento complesso.
Lo scopo degli immunostimolanti è attivare, rafforzare le funzioni protettive del corpo, aumentare la produzione di vari tipi di cellule immunitarie e promuovere la sintesi di anticorpi volti a combattere virus e batteri.
Con il trattamento a tre componenti, i farmaci migliorano l'effetto degli agenti antivirali. Forme di dosaggio di immunomodulatori: compresse, creme, soluzioni iniettabili.

Il farmaco è classificato come un farmaco altamente efficace, confermato dalla ricerca e descritto in articoli scientifici (Ershov F.I., Kovchur P.I., Bakhlaev I.E., Petrozavodsky). In 9 casi su 10 di malattia cervicale nelle donne, provocata dall'HPV, il virus non è stato rilevato nei risultati delle analisi dopo il trattamento con il farmaco.
L'allochina-alfa è simile all'interferone alfa, la sua funzione è promuovere la sintesi di interferoni endogeni, nonché di anticorpi volti a combattere virus e batteri. Se viene rilevato HPV oncogenico nelle donne, come parte di una terapia complessa, il farmaco viene prescritto alla dose di 1 mg a giorni alterni, il corso è di 6 iniezioni, somministrate per via sottocutanea.
Immunomax
Si tratta di un immunostimolante che innesca le reazioni di difesa dell'organismo potenziando la secrezione di granulociti neutrofili e citotossine, attivando l'azione dei macrofagi che producono vari composti battericidi. Il farmaco viene somministrato per via endovenosa o sottocutanea. Viene prescritto in un ciclo di 6 iniezioni, con una pausa di 4 giorni dopo le prime 3 iniezioni.
Isoprinosina
È un attivatore del sistema immunitario che ha guadagnato credibilità negli ultimi anni. La composizione di questo farmaco comprende inosina e sali di diversi acidi che trasportano il principio attivo attraverso la membrana cellulare. Stimola la maturazione e la divisione dei linfociti T, che porta alla comparsa di antigeni specifici, migliora l'attività delle cellule killer, aumenta il livello di immunoglobulina G, impedisce la riproduzione del virus bloccando l'uso dell'RNA ribosomiale.
Il farmaco viene prodotto sotto forma di soluzione iniettabile o compresse. Il corso del trattamento va da due settimane a un mese, a seconda del grado delle manifestazioni cliniche. È usato per le malattie della cervice nelle donne, le verruche genitali e le verruche sulla pelle. Molto spesso fa parte di un trattamento complesso.

Gepon
Oligopeptide sintetico contenente 14 residui aminoacidici. Aumenta l'attività della risposta immunitaria del corpo a virus, batteri e funghi patogeni. Entrando nel sangue, Gepon avvia e migliora la produzione di interferoni, aumenta la produzione di anticorpi, previene la riproduzione dell'HPV, migliora l'attività dei neutrofili, che sono i componenti principali nella catena della funzione protettiva del corpo.
Applicare il farmaco per via topica e sistemica. Dopo aver rimosso i focolai di infezione, vengono prescritte applicazioni con Gepon e l'assunzione di compresse per via orale 3 volte a settimana. Il dosaggio e la durata del corso sono determinati dal medico.
Questo strumento è un attivatore del sistema immunitario, ha un effetto simile con i farmaci dello stesso gruppo. Forme di rilascio: compresse, soluzione iniettabile, supposte.
L'efficacia degli immunostimolanti nel trattamento del papillomavirus dipende dalla reazione individuale del corpo umano, nonché dalla complessa formula terapeutica in cui sono inclusi.
Tuttavia, nella maggior parte dei casi, con un quadro clinico pronunciato della malattia da papillomavirus umano nelle donne, si osserva una dinamica regressiva della malattia, fino alla scomparsa del virus nel corpo.

Antivirali
Non è stato scientificamente dimostrato che i farmaci antivirali siano efficaci contro l’HPV. Nessun farmaco specifico è stato sviluppato per uccidere il papillomavirus. Gli agenti antivirali esistenti hanno un'ampia gamma di efficacia, che dipende dallo stadio e dalla forma della malattia, nonché dalla risposta individuale dell'organismo della donna al trattamento.
Gli agenti antivirali vengono prescritti per ridurre la carica virale nel corpo, per prevenire la riproduzione del virus. I farmaci possono far parte di un trattamento complesso o prescritti come monoterapia.
Viferon
Un popolare farmaco antivirale della classe degli interferoni naturali. Ha un effetto immunomodulatore, forma una difesa locale non specifica del corpo. Viene prodotto sotto forma di crema o unguento per uso esterno, nonché sotto forma di supposte per la somministrazione rettale. Non è disponibile sotto forma di compresse o iniezioni, poiché l'azione dell'interferone viene neutralizzata nello stomaco e non viene assorbita dal tessuto muscolare.
Altevir
Si chiama interferone umano naturale alfa-b. Ha effetti antivirali e immunomodulatori:
- stimola la sintesi di enzimi e citotossine;
- attiva la funzione dei macrofagi, delle cellule killer e dei linfociti T;
- previene la produzione di RNA virale nelle cellule;
- previene la proliferazione di cellule oncogene, riducendo così il rischio di sviluppare un tumore.
Viene somministrato per via endovenosa, intramuscolare o sottocutanea. Il corso della terapia per il papillomavirus è prescritto da un medico. La procedura viene eseguita una volta alla settimana.
Roferon A
Interferone alfa 2-a, identico a quello umano. Ha un effetto antivirale, stimolando la risposta immunitaria sotto forma di neutralizzazione del virus o eliminazione delle cellule infette. Ha un effetto pronunciato contro i tumori, poiché impedisce la crescita di cellule patogene. Viene iniettato per via sottocutanea.

Mezzi di azione distruttiva
Per curare il papillomavirus nelle donne, è necessario eliminare i focolai di infezione: verruche, verruche, neoplasie sulla cervice. Oltre ai metodi chirurgici e ai dispositivi speciali, viene utilizzata la rimozione mediante l'uso di prodotti chimici:
- Solcoderm - una soluzione per uso esterno, costituita da acidi ossalico, nitrico, acetico e lattico, ioni rame. Ha un effetto mummificato sull'area del tessuto trattato, fissandolo istantaneamente, col tempo il papilloma si secca e cade.
- L'acido nitrico influenza la formazione patologica del papillomavirus necrotico. Dopo un ciclo di uso esterno (5 settimane - 5 procedure di cauterizzazione), il tessuto dei condilomi, le verruche muore e si secca.
Farmaci citotossici
La podofillina e la podofillotossina sono costituite da resine vegetali. Il primo agente è disponibile sotto forma di soluzione, il secondo è più purificato, prodotto sotto forma di crema per uso esterno e soluzione. Sono utilizzati per le lesioni cutanee causate dall'HPV e non sono raccomandati per i condilomi degli organi genitali interni. Applicare su aree danneggiate della pelle con un ciclo fino a 5 settimane con 1-2 procedure a settimana. Agiscono come inibitori della divisione cellulare, prevenendo la diffusione del virus.
5-fluorouracile - una crema con concentrazione al 5% per uso esterno per il trattamento delle verruche nella zona anogenitale. Applicare di notte per 7 giorni.
I farmaci citotossici possono causare effetti collaterali sotto forma di eruzione allergica, ulcerazione, edema e dermatite piangente, disfunzione epatica e gastrointestinale. Sono controindicati in gravidanza e allattamento.
Previsione
La prognosi per il trattamento del papillomavirus umano è favorevole, la diagnosi precoce dei sintomi clinici può ridurre al minimo il rischio di malignità delle neoplasie con l'aiuto di una terapia complessa.
Le compresse di papillomi sono tra i farmaci più popolari. Questo perché il papillomavirus umano (HPV) è uno dei più comuni sulla Terra. Secondo gli studi, circa il 60% delle persone ne sono infette.
L'effetto del papillomavirus sul corpo umano
La scienza conosce circa 600 varietà di HPV. Alcuni di essi provocano la comparsa di verruche e verruche genitali, mentre altri possono causare tumori maligni. Il virus è incorporato nel DNA delle cellule epiteliali, provocandone la crescita patologica. L'infezione avviene attraverso il contatto domestico o sessuale.
Il sintomo principale della malattia sono le verruche, le verruche e altre neoplasie che compaiono sulla pelle e sulle mucose delle mani, dei piedi, del viso, del collo, del torace e dei genitali. Le crescite possono verificarsi anche sugli organi interni, ad esempio sulle pareti dell'esofago o dell'intestino, nella pelvi renale, sulla trachea, sulle corde vocali e sull'uretere.
Con l'HPV, i sintomi spiacevoli possono essere assenti per molto tempo. La durata del periodo di latenza talvolta raggiunge diversi anni. I primi segni della malattia compaiono nei pazienti con un sistema immunitario indebolito, vale a dire: nelle persone che hanno sofferto di gravi malattie infettive, hanno subito cure antibiotiche o interventi chirurgici. Il gruppo a rischio comprende persone che vivono in condizioni di stress costante, donne in gravidanza e in allattamento, portatori di HIV, persone con dipendenza da alcol e droghe.
I modi principali per affrontare la malattia
La chiave per un controllo efficace della malattia è un trattamento adeguato. Molte persone, avendo scoperto le neoplasie in se stesse, hanno fretta di acquistare farmaci e iniziare a usarli a casa. Tuttavia, l'automedicazione può portare a gravi complicazioni fino alla degenerazione di neoplasie benigne in maligne. Per evitare ciò, è necessario consultare un medico.
All'appuntamento, il dermatovenereologo esaminerà le escrescenze, effettuerà una biopsia e trasferirà il materiale risultante per l'analisi istologica. Può indirizzare il paziente a test di laboratorio, il cui scopo è determinare un ceppo specifico. Dipende dai risultati dei test quali compresse del papillomavirus umano il medico prescriverà al paziente. La selezione dei farmaci viene effettuata individualmente per ciascun paziente, a seconda del tipo di virus presente nel suo corpo, nonché tenendo conto dello stato generale di salute.
La terapia contro il papillomavirus umano dovrebbe essere completa, viene eseguita in più direzioni contemporaneamente. Il trattamento viene effettuato utilizzando i seguenti mezzi:
- farmaci antivirali che riducono l'intensità dell'impatto dell'HPV sul corpo del paziente;
- immunomodulatori che aumentano l'immunità di una persona e gli consentono di combattere con maggiore successo la malattia;
- unguenti e creme, con cui viene effettuata la rimozione delle escrescenze.
Nelle condizioni di un ambulatorio o di una sala di cosmetologia, è possibile utilizzare metodi hardware per la rimozione di neoplasie, ad esempio criodistruzione, rimozione laser, elettrocoagulazione, rimozione chirurgica di formazioni o con l'aiuto di un coltello radio.
Caratteristiche dell'uso di compresse per papillomavirus
Molti pazienti cercano di trattare i papillomi sul corpo con le pillole perché sono le più facili da usare. Ma va ricordato che sotto forma di compresse vengono prodotti solo farmaci antivirali e immunomodulatori, cioè quei farmaci che migliorano le condizioni del corpo e prevengono la comparsa di nuove verruche, ma non eliminano le crescite esistenti. Per sbarazzarsi del papilloma e prevenire la comparsa di nuove formazioni, è necessario prendere pillole e allo stesso tempo usare creme, unguenti.
Va ricordato che è impossibile eliminare completamente l'infezione da papillomavirus, ma il rimedio giusto può aumentare l'immunità e sopprimere la riproduzione del virus. Puoi assumere tali farmaci solo come prescritto da un medico, perché diversi ceppi di HPV sono sensibili a diversi farmaci antivirali e solo un medico può determinare quali sono adatti per un particolare paziente.
Una parte obbligatoria della terapia complessa è l'assunzione di immunomodulatori, che aumentano le difese dell'organismo in caso di infezioni ricorrenti. Il loro principale ingrediente attivo è l'interferone purificato, ottenuto dalle cellule del sangue umano. Sono queste cellule che vengono prodotte in una persona sana quando gli agenti patogeni entrano nel corpo. L'interferone ha un effetto simile: impedisce la riproduzione dell'HPV, poiché sopprime la produzione delle sue proteine. Alcuni preparati di interferone hanno un effetto antivirale, ad esempio Aciclovir, Viferon.
È necessario bere con attenzione gli immunomodulatori, perché possono attivare quelle parti del sistema immunitario che sono già attive e allo stesso tempo avere un effetto deprimente su quelle parti la cui attività è insufficiente. E questo porterà a uno squilibrio nel corpo. Solo un medico può scegliere l'immunomodulatore giusto.
La terapia farmacologica eseguita correttamente porta ad una diminuzione dell'attività dei virus, alla stabilizzazione del sistema immunitario e alla scomparsa del prurito nell'area delle neoplasie. Le escrescenze stesse possono diminuire di dimensioni e persino scomparire completamente.
Isoprinosina, Groprinosina
Dai papillomi sul corpo, l'isoprinosina, che appartiene al gruppo degli agenti antivirali, è eccellente. È in grado di influenzare direttamente l'HPV, sopprimerne lo sviluppo bloccando la sintesi della diidropteroato sintetasi. Allo stesso tempo, l'isoprinosina stimola le funzioni protettive del corpo, attiva la sintesi di immunoglobuline e leucociti, contribuendo così alla completa distruzione delle cellule colpite.

Il farmaco è disponibile sotto forma di compresse, ciascuna delle quali contiene 500 mg del principio attivo - inosina pranobex. Il regime di trattamento viene selezionato dal medico individualmente per ciascun paziente, tenendo conto del tipo di virus, dell'età e del peso del paziente. Agli adulti, così come ai bambini di età superiore ai 12 anni, vengono spesso prescritti farmaci secondo lo schema standard: 1-2 compresse 4 volte al giorno. Devono essere lavati con abbondante acqua.
La durata del corso terapeutico varia da 2 settimane a 1 mese. Quindi è necessario fare una pausa di 30 giorni e ripetere la terapia altre 2 volte. L'uso di Isoprinosina è consentito ai bambini dai 3 anni, il dosaggio per loro è calcolato in base al peso corporeo: 500 mg di inosina pranobex al giorno per 10 kg di peso del bambino. Questa dose deve essere divisa in 3 dosi.
Questo medicinale aumenta l'effetto sul corpo di altri agenti immunomodulatori e antivirali usati per trattare i papillomi. Pertanto, l'isoprinosina è considerata un farmaco ideale per la terapia complessa. Inoltre, può essere prescritto dopo la rimozione chirurgica delle verruche genitali per prevenire il ripetersi della malattia. Un possibile effetto collaterale dell'assunzione del farmaco è una violazione del sistema digestivo, in particolare del fegato.
La groprinosina è un analogo dell'isoprinosina, il suo vantaggio risiede in un effetto più lieve sul paziente. Pertanto, questo farmaco viene spesso prescritto a bambini, anziani e pazienti affetti da malattie cardiovascolari.
Il suo principale ingrediente attivo è la magniferina, estratta da una pianta chiamata kopeck. La magniferina distrugge il DNA del virus. Ogni compressa contiene 10 mg di questa sostanza. È necessario iniziare a prendere Alpizarin il primo giorno della recidiva della malattia.
Poiché il medicinale è composto da ingredienti naturali, anche i bambini possono berlo. Dosaggio per bambini - 1 compressa 3 volte al giorno e per adulti - 2 compresse 3 volte al giorno. L'assunzione del farmaco non è associata al mangiare. La durata del trattamento dovrebbe essere di 3 settimane e, in caso di recidiva della malattia, di 4 settimane. Gli effetti collaterali dell'assunzione del farmaco includono disturbi digestivi, affaticamento e allergie.

rimantadina
Questo è un potente farmaco che garantisce la distruzione del guscio esterno del papillomavirus. Disponibile sotto forma di polvere per bambini, nonché in compresse consigliate per l'uso da parte di pazienti adulti. È ampiamente utilizzato per prevenire il ripetersi della malattia dopo la rimozione chirurgica delle escrescenze. Indicato anche come profilassi dopo il contatto con un portatore di HPV.. In questi casi, il medicinale deve essere assunto una volta al giorno per 14 giorni.
La rimantadina è controindicata nei pazienti con intolleranza ai suoi componenti, nonché con gravi patologie dei reni, del fegato e del tratto gastrointestinale. Non accettato durante la gravidanza, l'allattamento. Gli effetti collaterali sono rari, questi includono indigestione, tachicardia, aumento dell'eccitabilità nervosa. Questi sintomi scompaiono entro poche ore dalla sospensione del farmaco.
Altri farmaci
Il trattamento del papillomavirus può essere effettuato anche con altri medicinali che dimostrano elevata efficienza e sicurezza d'uso. Questi includono:
- Aciclovir. Disponibile sotto forma di compresse, unguenti, creme. È un analogo sintetico della base purinica, ha un effetto immunostimolante e blocca anche la sintesi del DNA virale, impedendo così la riproduzione degli agenti patogeni. L'aciclovir può essere utilizzato dai bambini dai 2 anni, il regime standard è 5 volte al giorno. Nelle forme gravi della malattia è possibile aumentare il dosaggio a 2 pezzi alla volta. Controindicazioni all'uso sono le allergie ai componenti del farmaco e l'allattamento. Dovrebbe essere assunto con cautela in caso di insufficienza renale, gravidanza.
- Cicloferone. Un farmaco che stimola la sintesi dell'interferone e aumenta le difese dell'organismo. Utilizzato per trattare il papillomavirus e altre malattie gravi, come l'HIV. Il dosaggio è determinato dal ceppo del virus presente nel corpo del paziente. Il cicloferon può creare dipendenza, quindi viene utilizzato solo come indicato da un medico, per un periodo di tempo limitato.
- Galavit. Aumenta le difese dell'organismo, ferma la riproduzione dell'HPV, elimina l'infiammazione. Bere 4 volte al giorno. Le controindicazioni sono intolleranza individuale, gravidanza, età fino a 12 anni.
- Arbidol. Questo farmaco del papillomavirus non solo ha un effetto dannoso sull'infezione, ma aumenta anche l'immunità locale. Per questo motivo, il medicinale riduce il rischio di infezione da altri ceppi di HPV. Si consiglia di utilizzare Arbidol dopo il contatto con una persona infetta (bere 0,2 mg 1 volta al giorno per 14 giorni). Dopo l'intervento chirurgico, il farmaco deve essere consumato per 3-5 giorni, 0,5 g 4 volte al giorno. Un possibile effetto collaterale è una reazione allergica. Si sconsiglia di assumere Arbidol contemporaneamente a preparati contenenti umifenovir, poiché queste sostanze si potenziano a vicenda.
- Likopide. Ha un effetto immunostimolante e aiuta anche a combattere l'infezione da papillomavirus, funghi e microrganismi patogeni. Likopid potenzia l'effetto terapeutico di altri farmaci HPV, non ha controindicazioni e può essere usato per trattare i bambini piccoli. La dose raccomandata è di 1 compressa tre volte al giorno, la durata del trattamento è di 10-14 giorni. Quindi è necessario fare una pausa di 10 giorni e ripetere il trattamento.
Il massimo effetto terapeutico può essere ottenuto con l'uso combinato di farmaci antivirali e immunomodulatori, nonché di agenti locali che assicurano la rimozione dei papillomi.
Il papillomavirus colpisce le mucose e l'epidermide della zona anogenitale, nonché il tegumento dell'intero corpo. La localizzazione delle escrescenze papillari dipende dalla specie dell'agente patogeno.
Con l'aiuto dei farmaci è impossibile ottenere l'eliminazione del virus: la terapia HPV è mirata solo alla rimozione delle neoplasie patologiche esistenti e all'immunocorrezione.
L’HPV dovrebbe essere trattato?
Su questo tema, le opinioni degli esperti sono state divise in due gruppi. Alcuni credono che l'agente patogeno rimanga nel corpo dopo l'infezione e la sua eliminazione sia impossibile. Altri aderiscono alla teoria dell'autorimozione del virus.
Vale la pena trattare l'HPV se esiste la possibilità che l'agente patogeno lasci il corpo sotto l'influenza del sistema immunitario? Sì, esistono prove scientifiche che dopo l'infezione il virus viene eliminato dall'organismo entro un anno, ma questo è un punto controverso.
Spetta al paziente decidere se sia necessario trattare l'HPV, ma vale la pena considerare le opinioni degli specialisti. Sono stati identificati molti casi di autoguarigione, ma la loro percentuale è pari alla progressione della malattia.
Dopo 30 anni, casi simili si riscontrano raramente nella pratica medica, perché con il passare degli anni il sistema immunitario si indebolisce e non è in grado di far fronte da solo al virus.
Casi in cui è necessario il trattamento per l’HPV:
- Con una carica virale significativa in termini di test PCR o Digen;
- Sintomi esterni pronunciati (verruche anogenitali, recidiva della malattia);
- Identificazione di cellule atipiche durante un esame citologico della cervice;
- Pianificazione della gravidanza.
Se il papilloma umano viene rilevato negli uomini, il trattamento è necessario solo se durante l'esame vengono rilevati gli stessi ceppi del virus sei mesi dopo il primo esame. Poiché la maggior parte degli uomini infetti sono portatori asintomatici, non è necessaria alcuna terapia. Un'eccezione è la pianificazione della gravidanza di un partner.
Papillomavirus - regime di trattamento

Ad oggi, la direzione principale nel trattamento dell'HPV rimane la rimozione delle escrescenze mediante vari metodi di distruzione o escissione. Nessun singolo farmaco antivirale mira a distruggere l'agente patogeno, pertanto viene utilizzata una terapia complessa, inclusi agenti di diversi gruppi farmacologici.
I regimi di trattamento dell’HPV variano in base a diversi fattori:
- Carica virale (concentrazione);
- Oncogenicità dei ceppi patogeni;
- La natura dei sintomi esterni;
- Il grado di danno all'epitelio.
I metodi standard di trattamento dei papillomi (HPV) possono variare anche a causa del rilevamento di malattie concomitanti, poiché la clamidia, la tricomoniasi e l'infezione da herpes vengono spesso trasmesse sessualmente con questo agente patogeno. L'identificazione di queste malattie costringe il medico curante ad adattare la terapia, tenendo conto delle caratteristiche individuali dell'organismo.
Se viene rilevato un virus HPV, il trattamento standard include:
- terapia antivirale;
- Immunostimolante;
- Fortificazione regolare del corpo;
- Distruzione delle escrescenze cutanee.
Se il paziente presenta una grave displasia cervicale e i test mostrano la presenza di HPV HRC, il trattamento può includere citostatici o altri farmaci che inibiscono la crescita e la comparsa di nuove cellule atipiche.
Se viene rilevato un papillomavirus in una donna incinta, la terapia viene posticipata fino all'ultimo trimestre, quando tutti gli organi del feto si sono già formati e i farmaci non possono danneggiare il bambino.
Come trattare il papillomavirus umano: terapia antivirale

Non esistono farmaci con un'azione specifica mirata a distruggere il DNA dell'agente eziologico della papillomatosi, ma esistono farmaci che sopprimono la replicazione dell'RNA del virus nella fase di trascrizione.
Alcuni specialisti, se viene rilevata un'infezione da HPV in un paziente, integrano il trattamento con farmaci antierpetici. Anche qui le opinioni dei medici differivano, perché i preparativi di aciclovir e genciclovir non mostrano un'efficacia particolare, ma sono stati notati casi di miglioramento delle condizioni dei pazienti sullo sfondo di una terapia complessa, compresi questi agenti.
Il trattamento antivirale efficace dei papillomi consiste nell'uso di induttori dell'interferone. Questi farmaci sono disponibili in varie forme di dosaggio per uso locale e sistemico: creme, unguenti, compresse, soluzioni iniettabili.
Papilloma umano - trattamento con induttori dell'interferone

In presenza di condilomi genitali anogenitali, la terapia complessa comprende la crema Imiquimod al 5% contenente un derivato a basso peso molecolare dell'imiquidachinolinamina. Il farmaco ha un effetto antivirale indiretto, che si manifesta grazie alla capacità di indurre la produzione di interferone alfa endogeno e di alcune citochine.
Un trattamento combinato efficace per l’HPV può includere anche imiquimod in presenza di escrescenze di cavolfiore o cresta di gallo (escrescenze condilomatose multiple combinate in uno o più conglomerati).
Esternamente la durata della domanda non può superare i 4 mesi. La crema viene applicata su neoplasie patologiche fino a 3 volte a settimana (non risciacquare per 10 ore).
Isoprinosina

Se non ci sono sintomi esterni, ma i risultati del test hanno mostrato la presenza del papillomavirus umano, il trattamento è integrato con un farmaco antivirale e immunomodulatore: l'isoprinosina. L'inosina pranobex nella composizione del farmaco aiuta a ripristinare le funzioni dei linfociti (induce la produzione di soppressori e aiutanti).
Prima di trattare il papillomavirus con questo rimedio, è necessario consultare uno specialista sulla durata della terapia. Si consiglia l'assunzione di 2 compresse tre volte al giorno.
Il corso del trattamento può essere prolungato fino a un mese, ma il medico ha il diritto di modificare la durata in base ai risultati dei test e all'esame esterno.
Cicloferone

Se viene rilevato un papilloma, il trattamento viene effettuato con l'aiuto di Cycloferon, disponibile per la somministrazione transdermica e orale e come soluzione iniettabile. Presenta attività antivirale dovuta alla presenza di acridone acetato nella composizione della meglumina.
Il farmaco ha le seguenti azioni:
- Induttore di interferone;
- Antinfiammatorio;
- Antiproliferativo.
Il farmaco inibisce lo sviluppo del DNA dell'HPV: il trattamento sarà efficace anche con la displasia, poiché il Cicloferon mostra attività antitumorale.
I metodi di trattamento del papillomavirus, compresi i preparati di interferone, diventano più efficaci perché Cycloferon è in grado di potenziarne l'effetto. Inoltre, questo strumento riduce il rischio di effetti collaterali quando si utilizzano farmaci contenenti interferone.
Allokin Alfa
 Se il paziente ha escrescenze sul derma o sulle mucose e, secondo i risultati del test, viene rilevato il papillomavirus umano, il trattamento può includere un agente che è molto simile nell'azione ai farmaci contenenti interferone.
Se il paziente ha escrescenze sul derma o sulle mucose e, secondo i risultati del test, viene rilevato il papillomavirus umano, il trattamento può includere un agente che è molto simile nell'azione ai farmaci contenenti interferone.
Allokin-Alpha è efficace nell'HPV ad alto rischio cancerogeno e viene utilizzato nel trattamento della displasia cervicale. È anche prescritto per le recidive di papillomatosi.
Prima di trattare l'HPV con questo rimedio, dovresti consultare uno specialista. Il farmaco è controindicato nelle malattie autoimmuni. Sebbene non abbia proprietà embriotossiche e teratogene, non è prescritto durante la gravidanza e l'allattamento.
Galavit con HPV - trattamento antivirale

Il farmaco ha un effetto immunocorrettivo e viene utilizzato per prevenire il ripetersi di escrescenze papillomatose. Il principale ingrediente attivo è un derivato della ftalidrazina.
Il trattamento efficace del papillomavirus con Galavit si basa sull'attività farmacologica del principio attivo:
- Regolazione della sintesi di citochine antinfiammatorie (interleuchine);
- Ripristino del lavoro dei linfociti T;
- Stimolazione della sintesi dell'interferone.
Metodi di trattamento dei papillomi (HPV) con Galavit:
- Uso sistemico (iniezioni intramuscolari, compresse sublinguali);
- Locale: unguento all'1%.
Come corso anti-ricaduta, gli specialisti prescrivono insieme un unguento e una soluzione iniettabile. Dopo la terapia, i parametri dell'immunogramma aumentano significativamente nei pazienti, il che indica un aumento delle difese dell'organismo.
Per quanto tempo viene trattato l'HPV con questo farmaco? Poiché la terapia è anti-recidiva, si presume che le escrescenze siano state rimosse con metodi distruttivi. L'agente transdermico deve essere applicato sulle zone precedentemente interessate per almeno 10 giorni, la soluzione secondo lo schema viene assunta da 10 a 15 giorni.
Come vengono trattati i papillomi con i preparati di interferone? Viferon

L'azione dei farmaci è direttamente correlata all'aumento della risposta immunitaria quando il corpo viene danneggiato da un agente patogeno. L'interferone ricombinante viene ottenuto mediante l'ingegneria genetica. Prima di trattare i papillomi con agenti sistemici e topici, è necessario consultare un medico.
Prodotto in tali forme di dosaggio: gel, unguento e supposte rettali. L'azione antivirale e immunomodulante è ottenuta grazie alla presenza di interferone ricombinante umano nella composizione.
Se viene rilevato il papillomavirus, il trattamento viene effettuato con un unguento. Inoltre, come parte della terapia complessa, vengono utilizzate supposte rettali. Viferon ha un effetto antiproliferativo e inibisce la replicazione dell'RNA e del DNA dell'HPV.
A causa delle sostanze ausiliarie (tocoferolo acetato e acido ascorbico), l'effetto antivirale aumenta, viene stimolata la produzione di immunoglobuline.
Il corso del trattamento per l'HPV (papillomavirus) può durare fino a una settimana. L'agente transdermico viene applicato sulla pelle, massaggiando delicatamente, 4 volte al giorno. Le supposte vengono somministrate 2 volte al giorno per cinque giorni.
L'analogo del farmaco è l'interferone umano, Reaferon, Genferon.
Come viene trattato il papillomavirus umano: citostatici esterni
Questo gruppo di farmaci è incluso nel trattamento delle verruche genitali per la distruzione di escrescenze patologiche. Non sono sicuri, poiché causano effetti collaterali locali sotto forma di arrossamento, bruciore, prurito, infiammazione, dermatite da contatto essudante.
Se viene rilevato un papillomavirus umano (HPV), il trattamento (vedi foto) con questi agenti viene effettuato solo se sono presenti escrescenze all'esterno - non vengono utilizzati per le formazioni vaginali e cervicali.
La podofillina inibisce la divisione cellulare arrestando la sintesi del DNA degli agenti patogeni. Il corso del trattamento non deve superare un mese, quando si applica il farmaco alle escrescenze non più di 2 volte a settimana.
Se sono presenti verruche genitali e gli esami mostrano il papillomavirus, il trattamento (vedi foto) può essere effettuato con 5-fluorouracile. Il farmaco sotto forma di crema viene utilizzato per distruggere le escrescenze intravaginali e le formazioni di papilloma nell'uretra. Se vengono rilevati effetti collaterali, è necessario contattare uno specialista per la completa cancellazione o sostituzione del rimedio.
Dove trattare il papillomavirus umano?

Se si notano formazioni papillari usurabili è necessario consultare un dermatologo. Il medico determinerà la natura delle escrescenze, si rivolgerà ad un altro specialista o per esami, dopo di che prescriverà autonomamente la terapia.
Dove vengono trattati i papillomi (HPV) sui genitali? Questo viene fatto da specialisti di profilo ristretto: ginecologi e urologi. Puoi fissare un appuntamento con un medico in qualsiasi clinica. Se il paziente non si fida della medicina gratuita, c'è un'altra opzione: cliniche private e laboratori indipendenti.
Se viene rilevato un papilloma virale (vedi foto), il trattamento può essere effettuato in qualsiasi centro medico, poiché quasi tutte le cliniche private sulla base dispongono di dispositivi per la distruzione di formazioni patologiche e specialisti con le competenze per rimuovere le escrescenze di papilloma.
HPV identificato: dovrei curare il mio partner?

Il partner deve essere testato per la presenza di un agente patogeno nel corpo, tuttavia, il trattamento dovrebbe essere iniziato solo se sono presenti escrescenze condilomatose nella zona anogenitale.
Se al partner è stata diagnosticata un'infezione, ma non sono presenti sintomi esterni, allora è un portatore e devono essere seguite alcune misure preventive.
Prima di andare da uno specialista, puoi scoprire come e come viene trattato il virus del papilloma umano, in modo che, se lo desideri, puoi discutere possibili metodi alternativi di trattamento.
Devi anche essere trattato quando pianifichi una gravidanza. Si consiglia ai portatori asintomatici di ridurre la carica virale.
Tutte le manipolazioni associate alla diagnosi e al trattamento della papillomatosi sono indolori e non causano disagio ai pazienti.
sulla pelle e sulle mucose. Sia le donne che gli uomini sono colpiti dal virus.Cause dell'emergenza e dell'attivazione dell'HPV
Nota! Il motivo principale della comparsa del papillomavirus nel corpo è l'infezione da una persona infetta.
I fattori che provocano l’infezione includono:
- cattive abitudini;
- shock nervosi frequenti e gravi;
- infezione virale;
- patologia del tratto gastrointestinale;
- cambio frequente di partner sessuali, rapporti sessuali non protetti.
È possibile curare il papillomavirus umano?
L'HPV nella fase attiva di sviluppo è curabile.
L'obiettivo principale del trattamento è eliminare i sintomi e rafforzare il meccanismo protettivo del corpo umano.
A seconda del tipo di virus, dei sintomi e delle complicanze, possono essere utilizzati trattamenti diversi.
L’HPV può essere curato in modo permanente?
Una caratteristica dell'HPV è che quando entra nel corpo, vi si deposita per sempre.. Nei periodi in cui il corpo ha un forte meccanismo di difesa e non è esposto ai fattori di rischio sopra menzionati, il virus è in uno stato calmo e non si attiva.
Con una diminuzione del sistema immunitario, il mancato rispetto delle norme igieniche, il deterioramento della salute, il papillomavirus può riattivarsi.
Foto 1: Eliminare l'HPV per sempre è possibile solo a determinate condizioni: rimuovendo tutte le lesioni, rafforzando il sistema immunitario, cambiando stile di vita e abitudini. Fonte: flickr (Eugene Evehealth).
Metodi di infezione da papillomavirus
L'infezione da virus HPV avviene attraverso il contatto diretto con una persona infetta, attraverso le mucose e la pelle. Esistono diverse vie di infezione:
- Il metodo principale è il contatto sessuale.. La probabilità di trasmissione del papillomavirus da un partner infetto durante un rapporto non protetto è del 60-70%. Il rischio aumenta in modo significativo con frequenti cambi di partner. In presenza di microtraumi alle mucose l'infezione è possibile anche durante un bacio o un rapporto orale;
- Si verifica anche l'infezione da HPV modo domestico: quando si utilizzano gli stessi asciugamani, stoviglie e prodotti per l'igiene con una persona infetta. Nelle saune, nei bagni e nelle piscine pubbliche esiste il rischio di contrarre il papillomavirus;
- È possibile anche la trasmissione verticale del virus - dalla madre al feto durante il parto.
Perché il papillomavirus umano è pericoloso?
Tutte le varietà di HPV possono essere suddivise condizionatamente in due categorie: virus a basso e alto rischio oncogenico. I gruppi della seconda categoria sono in grado di svilupparsi in una malattia oncologica.
Nota! L'HPV rappresenta il rischio maggiore per le donne: i ceppi altamente oncogeni del virus sono i più predisposti ad esserlo.
Nelle donne, il papillomavirus può causare una serie di malattie associate al sistema riproduttivo:
- patologia della cervice: erosione, leucoplachia, adenocarcinoma, tumori cancerosi;
- oncologia dei genitali esterni, zona anale.
Inoltre, lo sviluppo della malattia è accompagnato dalla comparsa di verruche e papillomi sui genitali, sugli arti, sulle ascelle e sul collo. Le neoplasie causano disagio, interferiscono con l'igiene e il solito stile di vita, quindi dovrebbero essere smaltite.
Negli uomini, il rischio di sviluppare il cancro con HPV è inferiore, ma non escluso. Inoltre, sul pene possono formarsi papillomi ad angolo acuto, che causano disagio e interferiscono con la normale attività sessuale. Tali neoplasie dovrebbero essere rimosse immediatamente.
Metodi diagnostici
L'identificazione della malattia di solito inizia con un esame visivo da parte di un medico. Durante l'esame vengono studiate le mucose, i tegumenti della pelle, con particolare attenzione è necessario esaminare le aree in cui si formano più spesso verruche e papillomi: la zona genitale, le ascelle, il collo.
Questi includono:
- Le donne devono assolutamente sottoporsi a una colposcopia, all'esame della cervice e della vagina e anche a superare i test citologici (raschiamento delle mucose). Se si sospetta l'oncologia, può essere inoltre prescritta una biopsia;
- Analisi PCR (reazione a catena della polimerasi). Consente di identificare il DNA del virus da qualsiasi materiale fornito per l'analisi;
- Il test Digene è un’analisi più accurata. In base ai risultati è possibile individuare il papillomavirus, riconoscerne il tipo tramite il DNA e determinare il grado di malignità.
Regime di trattamento generale per l'HPV
Attualmente non esistono protocolli internazionali uniformi per il trattamento del papillomavirus umano. I regimi di trattamento a due componenti si sono rivelati i migliori: combinano la rimozione delle lesioni virali mediante metodi chirurgici e il passaggio simultaneo di una speciale terapia antivirale. L'efficacia di questo approccio al trattamento dell'HPV arriva fino al 90%.
Caratteristiche del trattamento nei bambini
Quando l'HPV viene attivato in un bambino, i medici ricorrono innanzitutto a metodi terapeutici conservativi.: prescrizione e vitamine, nonché trattamento locale di eruzioni cutanee con unguenti, impacchi.
Di solito ricorrono solo nei casi in cui, durante l'osservazione, si nota la crescita di verruche e papillomi.
Caratteristiche del trattamento durante la gravidanza
Nota! L'HPV durante il periodo di gravidanza non ha un impatto negativo pronunciato sul suo sviluppo e sul corso della gravidanza in generale.
- Se il virus viene rilevato prima della gravidanza, dovresti essere trattato senza indugio. Ciò normalizzerà l'immunità ed eviterà il mughetto e altre infezioni;
- È auspicabile pianificare l'inizio della gravidanza alla fine del secondo ciclo dopo il completamento del trattamento;
- Il corso del trattamento dell'HPV durante la gravidanza non dovrebbe iniziare prima della 28a settimana di gravidanza, il periodo in cui tutti gli organi si formano nel bambino. Ciò contribuirà ad evitare gli effetti negativi dei medicinali sul corpo del bambino.
trattamento del papillomavirus
I principali trattamenti per l’HPV sono:
- specifico per l'accoglienza;
- un corso di immunomodulatori;
- rimozione chirurgica di neoplasie (papillomi, verruche);
- ridurre i sintomi della malattia mediante la medicina tradizionale.
 Foto 2: La combinazione di rimozione locale delle lesioni HPV e trattamento antivirale sistemico integrato con farmaci immunomodulatori è l’approccio più promettente ed efficace al trattamento del virus.
Foto 2: La combinazione di rimozione locale delle lesioni HPV e trattamento antivirale sistemico integrato con farmaci immunomodulatori è l’approccio più promettente ed efficace al trattamento del virus.- In contatto con 0
- Google Plus 0
- OK 0
- Facebook 0