L'occhio è di dimensioni molto ridotte e la complessità della sua struttura richiede grande puntualità e attenzione da parte dell'esaminatore.
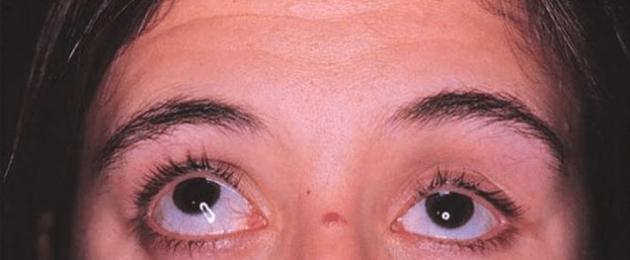
Prima di tutto, è necessario prestare particolare attenzione alla sporgenza degli occhi - la loro sporgenza ( esoftalmo) o retrazione ( enoftalmo). Entrambi gli occhi rimarranno uguali: negli uomini un po' più che nelle donne, negli anziani meno che nei bambini. Spesso si osserva esoftalmo con tireotossicosi. L'esoftalmo può essere così grande che il bulbo oculare sporge fortemente dalle orbite (Fig. 97). A volte è necessario ridurre la larghezza della fessura palpebrale cucendola parzialmente. L'esoftalmo può verificarsi anche in caso di miopia elevata.
Riso. 97. Esoftalmo bilaterale nella tireotossicosi.
Riso. 98. Tumore dell'orbita.
L'esoftalmo unilaterale è molto comune nei tumori dell'orbita (Fig. 98). L'esame radiografico è necessario per escludere neoplasie congenite, cisti, sifilide, infiammazione delle pareti dell'orbita, malattia dei seni paranasali.
enoftalmo osservato con una lesione unilaterale del nervo simpatico (sintomo di Horner), mentre marcato abbassamento della palpebra, costrizione della pupilla e retrazione del bulbo oculare. L'enoftalmo si verifica quando viene violata l'integrità delle pareti dell'orbita: la sua cavità aumenta. L'eso- e l'enoftalmo unilaterale indicano sempre una malattia grave.
Esistono anche malattie infiammatorie dell'orbita. Sono spesso causati da tubercolosi, sifilide, malattie fungine e lesioni. L'infezione può provenire anche da focolai purulenti vicini (orzo, foruncoli palpebrali, ecc.). Si sviluppa un gonfiore significativo delle palpebre, della congiuntiva, dell'esoftalmo. Poiché gli ascessi e il flemmone dell'orbita sono nella maggior parte dei casi causati da infezioni croniche, è necessario esaminare le pareti sia dell'occhio sano che di quello malato. I bordi dell'orbita possono presentare usure, tumori ossei, ecc. I tumori nell'angolo interno-superiore dell'orbita richiedono particolare attenzione. In questo luogo c'è una sutura tra l'osso frontale e l'etmoide e spesso c'è un'ernia cerebrale. Deve essere differenziato dalla protrusione (ectasia) del sacco lacrimale. Quando si preme sull'ectasia del sacco lacrimale, non diminuisce, con un'ernia diminuisce leggermente e quando la testa è inclinata aumenta. Inoltre sono possibili lievi vertigini.
Trattamento . Dopo aver chiarito l'eziologia, viene prescritto un trattamento specifico: antibiotici, sulfamidici, in presenza di fluttuazione - apertura dell'ascesso. Con i tumori dell'orbita è indicato l'intervento chirurgico. Se il tumore è maligno, viene rimosso l'intero contenuto dell'orbita, a volte anche il periostio (esenterazione orbitale).
Per completare l'esame dell'orbita è necessario anche accertare se la mobilità dell'occhio è conservata, se è doloroso o se è presente strabismo. Per fare ciò, al paziente viene chiesto di seguire il dito del medico o di muovere l'occhio ma la squadra in 4 direzioni principali. Il dolore quando si muove l'occhio si verifica con nevralgia, processi infiammatori nell'orbita e nei seni.
Quando si esamina la posizione degli occhi nell'orbita, si determina se gli assi visivi sono diretti correttamente in lontananza. Normalmente dovrebbero essere paralleli. In caso contrario si verifica lo strabismo. L'angolo che formano le linee visive dell'occhio strabico e sano è chiamato angolo dello strabismo. Lo strabismo può essere amichevole e paralitico. Con lo strabismo concomitante, non importa quanto l'occhio sano si giri di lato, anche l'occhio strabico girerà nella stessa direzione. L'angolo dello strabismo sarà sempre lo stesso. Questo non è il caso dello strabismo paralitico. Lo strabismo paralitico si verifica a causa del fatto che uno o più muscoli sono paralizzati e quindi non vi è movimento dell'occhio verso questi muscoli. Con questo tipo di strabismo, l'angolo di deviazione quando l'occhio sano si sposta lateralmente cambierà: aumenterà o diminuirà.
Sono presenti strabismi convergenti quando l'occhio strabico è rivolto verso il naso, e divergenti quando è rivolto verso l'esterno. Molto spesso, un occhio guarda di lato, ma a volte capita che entrambi gli occhi falcino alternativamente.
C'è anche uno strabismo latente, quando l'impulso innato a unire le immagini è così forte che la mancanza di muscoli viene soppressa. Quando si guarda con due occhi, non c'è strabismo, ma non appena un occhio è chiuso, il secondo inizia a falciare.
Questo tipo di strabismo viene diagnosticato come segue. Il paziente è costretto a guardare in un punto, chiudere e aprire alternativamente gli occhi destro e sinistro con il palmo della mano. Se non c'è strabismo, l'occhio aperto rimane a riposo, poiché guarda dritto sotto il palmo della mano. Se c'è uno strabismo latente, allora sotto il palmo (nessuna visione binoculare), questo occhio si è spostato di lato. Aprendo questo occhio, accendiamo nuovamente entrambi gli occhi e l'occhio che si era spostato di lato fa un brusco movimento di aggiustamento in modo che gli assi visivi diventino di nuovo paralleli.
Un sintomo piuttosto precoce e doloroso per il paziente con strabismo incipiente è la visione doppia (diplopia). In futuro, il paziente può sopprimere l'immagine negli occhi socchiusi e non lamentarsi del raddoppio.
Trattamento e prevenzione Lo strabismo risiede nella possibile nomina anticipata degli occhiali. Sono necessari esercizi adeguati su apparecchi speciali, o almeno con uno stereoscopio (vedi Fig. 27). Se la correzione con gli occhiali non risolve lo strabismo è necessario l'intervento chirurgico e poi nuovamente il trattamento con esercizi.
L'occhio socchiuso non partecipa all'atto della visione binoculare e le funzioni visive nell'occhio socchiuso diminuiscono; diminuzione della vista (ambliopia). Per aumentare le funzioni dell'occhio strabico, a fini di prevenzione e cura, un occhio che vede bene viene legato per diverse ore al giorno. Il trattamento è lungo. Si consiglia un trattamento riparativo, la vitamina A. In caso di strabismo paralitico, è necessario chiarire la causa e condurre una terapia causale.
Nistagmo: movimenti oculari oscillanti frazionari involontari. A seconda della direzione delle contrazioni, il nistagmo si distingue in orizzontale, verticale e rotazionale. La sua causa è sconosciuta. È spesso congenito con deficit visivo, aggravato dall'affaticamento, accompagna una malattia dell'orecchio medio, si verifica nei minatori, con una malattia del sistema nervoso centrale.
Trattamento - fortificante. A volte la chirurgia aiuta.
L'enoftalmo è una malattia che provoca lo spostamento del bulbo oculare nell'orbita posteriore. È accompagnato da un deterioramento dell'acuità visiva, un cambiamento nella mobilità degli occhi, lo sviluppo del bovino e la diplopia.
La diagnosi viene effettuata con l'aiuto di esame, palpazione, procedure visometriche, radiografia, esoftalmometria. Vengono eseguite anche l'ecografia e la tomografia. Le tattiche di trattamento dipendono dal tipo di patologia. Con un volume ridotto di tessuto retrobulbare è indicato l'impianto. Se la causa della malattia è traumatica, viene prescritto il riposizionamento dei frammenti ossei. Con l'infiammazione viene prescritto un ciclo di terapia.
La malattia fu descritta alla fine del XIX secolo dal chirurgo britannico W. Leng.
Attualmente, la forma congenita dell'enoftalmo si verifica in pazienti di entrambi i sessi. Spesso la patologia viene rilevata nei bambini. L'enoftalmo traumatico si verifica negli uomini dopo i 40 anni. La causa dell'enoftalmo legato all'età dopo i 60 anni è costituita da processi naturali che nel tempo riducono il volume del tessuto retrobulbare. La regione di residenza per lo sviluppo dell'enoftalmo non è importante.
Cause
L'enoftalmo può essere causato da una diminuzione del diametro del bulbo oculare dovuta a microftalmo o subatrofia traumatica. La sclerosi dei tessuti molli dell'orbita è causata da caratteristiche legate all'età (atrofia del tessuto retrobulbare). Una delle cause più comuni di retrazione del bulbo oculare è il trauma delle strutture dell'orbita: distruzione nella regione del forame infraorbitario, fratture dell'osso zigomatico, ecc.
Con neoplasie nella cavità dell'orbita (ad esempio retinoblastoma), si verifica l'esoftalmo che, dopo l'intervento chirurgico e la radioterapia, passa nell'enoftalmo.
Possono favorire lo sviluppo dell'enoftalmo una ghiandola tiroidea ingrossata, la compressione dell'aneurisma, l'esaurimento del corpo, la peritonite, ecc .. Spesso l'enoftalmo colpisce solo un occhio, l'asimmetria inizia a determinarsi quando il bulbo oculare affonda di 1 mm o più. L'enoftalmo può essere accompagnato dalla comparsa di pieghe sulle palpebre superiori dovute alla retrazione del solco orbito-palpebrale.
Varietà
Esistono tre forme di malattia: precoce, tardiva e immaginaria.
Una forma precoce di enoftalmo si verifica immediatamente dopo un infortunio. Può essere esaurito dall'edema del tessuto retroorbitario.
La forma tardiva si verifica sullo sfondo dell'atrofia dei muscoli che controllano l'occhio, l'ipoplasia e la sclerosi dei tessuti molli. Le cause principali sono l’emorragia o l’infiammazione. La forma clinicamente immaginaria è vicina al microftalmo congenito.
Sintomi
I principali disturbi dell'enoftalmo sono immagini doppie, frammenti del campo visivo che cadono, marcata costrizione pupillare e ridotta mobilità oculare. L'acuità visiva è ridotta a causa di danni alla retina o al nervo ottico dovuti a traumi. Un segno caratteristico dell'enoftalmo è un deterioramento del trofismo dei muscoli oculomotori. Nel tempo, questo li porta ad atrofizzarsi. In alcuni casi può verificarsi strabismo.
L'enoftalmo può essere sintomatico di altre anomalie, come la sindrome oculosimpatica di Bernard-Horner o la malattia di Parry-Romberg.
Diagnosi di enoftalmo
I principali metodi di ricerca sono l'esame esterno, l'esame digitale, la misurazione del grado di protrusione del bulbo oculare, i raggi X, la tomografia e gli ultrasuoni.
All'esame, vengono determinati lo spostamento del bulbo oculare verso l'interno, il restringimento della fessura palpebrale, il cambiamento nella piega della pelle sopra la palpebra superiore. Con l'aiuto dell'esoftalmometria, la posizione del bulbo oculare sporgente o sfuggente viene determinata di almeno 1 mm.
Con l'aiuto della radiografia è possibile determinare i confini delle fratture e l'entità dello spostamento dei frammenti ossei. La dimensione della patologia è determinata dalla tomografia dell'orbita. Di solito, nella proiezione assiale, è evidente lo spostamento distale del bulbo oculare, si determinano frammenti ossei, atrofia della fibra muscolare e fibra attorno al bulbo oculare.
Il grado di perdita della vista è determinato mediante visometria.
Trattamento dell'enoftalmo
La scelta del trattamento dipende dall'origine della malattia. Se la malattia è causata da una contrazione dei tessuti retrobulbari, si effettua un'iniezione con le proprie cellule adipose prelevate dalla parete addominale anteriore del paziente. In questo modo puoi portare il bulbo oculare nella giusta posizione, evitando complicazioni. Durante il trattamento chirurgico, nello spazio retrobulbare vengono installati impianti in polimeri o titanio.
La terapia conservativa dell'enoftalmo post trauma è riservata ai pazienti con sintomi lievi (spostamento posteriore inferiore a 2 mm) senza interposizione del muscolo retto extraoculare inferiore e in assenza di visione doppia. La tattica del trattamento si riduce alla nomina di un ciclo di farmaci antibatterici e corticosteroidi. Dopo l'enoftalmo traumatico, i frammenti ossei vengono riposizionati. Se il danno è minimo, viene eseguita la chirurgia endoscopica.
La sindrome del dolore è alleviata dagli analgesici non narcotici. L'edema viene rimosso mediante instillazione di soluzioni saline ipertoniche. Con l'infiammazione del tessuto retrobulbare, viene eseguito un ciclo di terapia conservativa.
Prevenzione
Misure per prevenire la malattia: rispetto delle norme di sicurezza a casa e sul lavoro, diagnosi ragionevole, una dieta ben ponderata, la corretta modalità di lavoro e di riposo.
Sintomi principali:
- Disposizione asimmetrica delle orbite
- Pelle pallida
- Perdita di parti del campo visivo
- Retrazione del bulbo oculare
- Mobilità limitata del bulbo oculare
- Abbassamento della palpebra superiore
- Visione ridotta
- Perdita di peso
- Costrizione della pupilla
- Riduzione della fessura palpebrale
- Cerchi colorati davanti agli occhi
L'enoftalmo è una malattia oftalmica caratterizzata da una posizione anormale del bulbo oculare nell'orbita. Si osservano sia il suo approfondimento che la sua sporgenza. Patologia di questo tipo può essere causata da un trauma, quindi si parla di enoftalmo post-traumatico o causato da altri fattori eziologici.
L'enoftalmo si riferisce a tali patologie, la cui eliminazione è quasi impossibile solo attraverso misure terapeutiche conservatrici. Nella maggior parte dei casi ricorrono all'intervento operabile, che consente non solo di eliminare la patologia, ma anche di ridurre al minimo il rischio di complicanze.
Il quadro clinico è ben espresso solo nella fase intermedia dello sviluppo della malattia. Nelle fasi iniziali, se la causa non è un danno meccanico, i sintomi possono manifestarsi solo in un difetto esterno.
Va notato che molto spesso questo processo patologico è combinato con abbassamento delle palpebre e miosi. Se il trattamento non viene iniziato tempestivamente, possono svilupparsi gravi complicazioni. La prognosi è individuale.
Eziologia
L'enoftalmo può essere congenito o acquisito. A seconda di ciò, si distinguono anche le cause dello sviluppo del processo patologico.
La congenitezza può essere dovuta ai seguenti fattori eziologici:
- anomalia nella struttura delle ossa del cranio;
- aumento delle dimensioni dell'asse sagittale;
- disturbo trofico.
Per quanto riguarda le forme acquisite di sviluppo di un tale processo patologico, ci sono ragioni come:
- cambiamenti sclerotici nel tessuto osseo;
- riduzione del bulbo oculare;
- frattura delle strutture ossee dell'orbita;
- lesione dell'orbita oculare, che porta all'atrofia dei tessuti molli;
- microftalmo;
- subatrofia.
Inoltre, lo sviluppo di tale malattia può essere dovuto a ragioni che non sono direttamente correlate agli organi visivi.
Questi dovrebbero includere:
- grave esaurimento del corpo;
- gravi malattie infiammatorie trasferite il giorno prima;
- la presenza di malattie oncologiche nella storia;
- un attacco di agonia;
- sindrome paraneoplastica;
- danno al rachide cervicale.
Va notato che in questi casi l'enoftalmo può essere caratterizzato non solo dall'approfondimento del bulbo oculare nell'orbita, ma anche dalla sporgenza. Questo, ad esempio, avviene durante l'agonia.
Classificazione
In base alla natura dell'evento, si distinguono due forme del processo patologico:
- congenito;
- acquisita.
Secondo le caratteristiche cliniche e morfologiche, vengono considerate le seguenti forme del decorso di questa malattia:
- enoftalmo precoce: si sviluppa immediatamente dopo una lesione agli occhi;
- apparente - diagnosticato con danno al nervo ottico, atrofia dei tessuti o difetti congeniti del bulbo oculare;
- enoftalmo tardivo - si sviluppa sullo sfondo di malattie infiammatorie degli occhi, ematomi assorbibili a lungo termine, lesioni del rachide cervicale.
Determinare la natura del decorso del processo patologico è possibile solo eseguendo le misure diagnostiche necessarie. Sulla base dei risultati della diagnosi, il medico può determinare il trattamento più efficace per tale malattia degli occhi.
Sintomi

Il quadro clinico di tale patologia può essere caratterizzato come segue:
- retrazione del bulbo oculare - enoftalmo 2 mm o più;
- posizione asimmetrica delle orbite;
- visione doppia;
- perdita di aree visive;
- costrizione costante della pupilla;
- mobilità limitata del bulbo oculare;
- diminuzione dell'acuità visiva;
- fotofobia;
- aumento della lacrimazione;
- la comparsa di macchie, mosche, cerchi colorati davanti agli occhi;
- restringimento della fessura palpebrale;
- omissione della palpebra.
Nel caso in cui il processo patologico non sia causato proprio da un danno agli organi visivi, possono essere presenti sintomi generali, vale a dire:
- aumentare o diminuire a livelli critici di temperatura;
- perdita di peso;
- nausea e vomito, che portano alla disidratazione;
- debolezza, crescente malessere;
- pallore della pelle;
- disfunzione del tratto gastrointestinale;
- pressione sanguigna instabile;
- diminuzione della capacità lavorativa;
- mal di testa, vertigini;
- disturbi psicologici - irritabilità, sbalzi d'umore improvvisi.
Con tali segni clinici, dovresti cercare immediatamente un aiuto medico: non puoi automedicare o ignorare il problema. Ciò può portare a processi patologici irreversibili, inclusa la completa perdita della vista.
Diagnostica
La diagnosi si basa sull'esame fisico e sui metodi di esame di laboratorio e strumentali del paziente.
Durante l'esame iniziale, il medico dovrebbe stabilire quanto segue:
- se la causa è un infortunio, come e quando è stato ricevuto;
- la natura del decorso del quadro clinico;
- acuità visiva del paziente;
- la presenza di malattie infettive o infiammatorie croniche nella storia personale;
- la presenza di malattie oncologiche dall'oftalmologia.
Inoltre, vengono eseguite le seguenti metodiche diagnostiche di laboratorio e strumentali:
- analisi del sangue generale;
- prova per , ;
- visometria;
- Ultrasuoni in modalità B;
- TC, risonanza magnetica dell'orbita;
- esoftalmometria;
- radiografia.

Se si prevede un'anomalia nella struttura delle ossa del cranio, viene eseguita inoltre una TC o una risonanza magnetica del cervello. Gli esami di laboratorio, di regola, non sono obbligatori, poiché non hanno valore diagnostico.
Tenendo conto dei risultati della diagnosi, nonché dei dati raccolti durante l'esame iniziale del paziente, il medico determina ulteriori misure terapeutiche per eliminare il processo patologico.
Trattamento
Il trattamento conservativo avviene solo se viene diagnosticata una fase iniziale dello sviluppo del processo patologico e lo spostamento del bulbo oculare non è superiore a 2 mm.
In questo caso vengono prescritti i seguenti farmaci:
- corticosteroidi;
- antibatterico;
- analgesici non narcotici;
- complesso vitaminico e minerale per rafforzare il sistema immunitario.
Se il processo infiammatorio è pronunciato, viene eseguita anche la terapia di disintossicazione.
Il trattamento radicale può essere effettuato come segue:
- per accesso subciliare;
- attraverso l'accesso transcongiuntivale;
- tramite accesso transaortico.
Possono essere impiantati impianti in silicone e composti polimerici.
La prognosi, se il trattamento viene avviato in modo tempestivo e corretto, è favorevole: la patologia può essere completamente eliminata, preservando la vista.
Prevenzione
Non esistono metodi specifici di prevenzione, quindi è necessario seguire le raccomandazioni generali:
- quando ci si trova in aree potenzialmente pericolose, è necessario osservare le precauzioni di sicurezza - utilizzare dispositivi di protezione per la testa e il viso, rispettare le regole per gli spostamenti nel territorio;
- effettuare la prevenzione delle malattie infettive e infiammatorie e, se presenti, iniziare il trattamento in modo tempestivo;
- normalizzare i modelli di sonno e lavoro;
- mangia bene: la dieta dovrebbe essere equilibrata, contenere gli oligoelementi e le vitamine necessari.
In caso di infortunio o comparsa dei segni clinici sopra descritti, è necessario rivolgersi immediatamente a un medico. Il trattamento tempestivo aumenta significativamente le possibilità di un recupero completo.
È tutto corretto nell'articolo da un punto di vista medico?
Rispondi solo se hai comprovate conoscenze mediche
Se l'organo visivo si trova più in profondità della norma consentita, viene diagnosticata la retrazione del bulbo oculare. In medicina, questa condizione è chiamata enoftalmo. La patologia può essere congenita, ma più spesso si verifica a seguito di una lesione d'organo. In questo caso, la mobilità dell'occhio è disturbata, ci sono problemi con la vista. A seconda dell'eziologia, viene fissato un processo unilaterale o bilaterale. La malattia si sviluppa a qualsiasi età, ma gli uomini dopo i 45 anni sono a rischio. Per la diagnostica vengono utilizzati metodi hardware per determinare il grado di retrazione. Per eliminare il difetto viene utilizzato un metodo operativo.
La forma più pericolosa della malattia è senile, si sviluppa sullo sfondo dei cambiamenti legati all'età e non può essere corretta, è tipica dei pazienti di età superiore ai 65 anni.
Possibili ragioni
La patologia della forma congenita viene diagnosticata immediatamente dopo la nascita. I cambiamenti nella struttura dell'orbita in questo caso si verificano durante lo sviluppo fetale. Il fattore principale sono le anomalie genetiche nella struttura del cranio. Di conseguenza, si sviluppa il microftalmo: l'organo dell'occhio occupa un volume inferiore a 6 ml. Il processo può essere provocato da una violazione del meccanismo di trasmissione degli impulsi. Le fibre nervose o i gangli forniscono una connessione tra il bulbo oculare e il midollo spinale. Se i tessuti si accorciano, l'occhio affonda a causa di una violazione dell'adattabilità. La forma acquisita della malattia è causata dai seguenti motivi:
- Infortunio. L'enoftalmo può essere causato da fratture delle ossa della parte superiore e facciale del cranio, in particolare della parte inferiore dell'orbita.
- Patologie del sistema nervoso, causando una violazione dell'innervazione dell'organo visivo. Di conseguenza, si sviluppa l'atrofia dei nervi locali.
- Danno postoperatorio all'orbita oculare.
- Processi oncologici nella cavità cranica e nel midollo spinale.
- Diminuzione della quantità di fibre retrobulbari a causa dell'esaurimento (tipico dell'anoressia).
- Processi infettivi gravi: peritonite, colera, mixedema.
Fasi di sviluppo
 Dopo il colpo ricevuto nell'area dell'organo visivo, è possibile diagnosticare una fase iniziale della patologia.
Dopo il colpo ricevuto nell'area dell'organo visivo, è possibile diagnosticare una fase iniziale della patologia.
La durata della malattia dipende dalla forma e dal grado di sviluppo. Molto spesso si osserva un processo unilaterale, ma se non viene fornito il trattamento, i sintomi pericolosi si diffondono in entrambi gli organi. L'eziologia viene studiata per determinare il livello di compromissione. La patogenesi della malattia prevede 3 gradi di sviluppo, le differenze stanno nella natura delle manifestazioni:
- Presto. Si sviluppa a seguito di un colpo all'orbita oculare. I sintomi compaiono immediatamente o dopo la rimozione del gonfiore.
- Tardi. È tipico delle malattie di natura neurologica o infiammatoria. Diagnosticato con atrofia dei muscoli degli organi visivi.
- Apparente (immaginario). Si manifesta come microftalmo quando le fibre nervose sono danneggiate.
Sintomi
Nelle prime fasi di sviluppo, i pazienti presentano un difetto estetico. È particolarmente sentito se la retrazione del bulbo oculare viene osservata solo su un lato. Il paziente è preoccupato per i problemi alla vista, la nitidezza diminuisce drasticamente. Si avverte disagio e il corpo non svolge pienamente le sue funzioni. L'enoftalmo può essere riconosciuto dai seguenti sintomi:
 L'immagine degli oggetti in una tale malattia sembra essere biforcata.
L'immagine degli oggetti in una tale malattia sembra essere biforcata. - effetto visione doppia;
- violazione della mobilità dell'occhio;
- costrizione costante degli alunni;
- strabismo (strabismo);
- la formazione di una piega aggiuntiva sulla palpebra superiore.
L'aspetto del paziente parla della malattia: l'apertura degli occhi si restringe e gli occhi differiscono visivamente nelle dimensioni.
Metodi diagnostici
La retrazione dell'occhio provoca sempre problemi visivi progressivi e pertanto richiede un esame urgente. L'oftalmologo effettua un primo esame e raccoglie un'anamnesi. Per prescrivere la terapia, è necessario studiare la causa della malattia. L'essenza della diagnosi è determinare l'eziologia e il grado della malattia, il trattamento dipenderà da questo. Per un esame differenziale è necessaria una consultazione con un neurologo e un immunologo. Per confermare la diagnosi, vengono prescritti numerosi studi strumentali.
- palpazione dell'orbita;
- esoftalmometria;
- radiografia del cranio;
- TAC.
Esame dell'organo della vista effettuato in una stanza buia. L'attrezzatura necessaria per l'esame generale dei pazienti oftalmici è essenzialmente minima: una lampada, un oftalmoscopio riflesso, una lente binoculare o un oftalmoscopio dritto e una torcia elettrica. Per un esame più approfondito sono a disposizione una lampada a fessura, un gonioscopio e un oftalmoscopio binoculare da testa. Nei casi in cui sia necessario controllare le dimensioni delle pupille e le reazioni pupillari, i midriatici devono essere usati con cautela, soprattutto nel sospetto glaucoma ad angolo chiuso (AUG) e nei pazienti neurologici.
L'esame dell'organo visivo, indipendentemente dai reclami del paziente e dalla prima impressione del medico, deve essere eseguito in sequenza, secondo il principio anatomico. Una visita oculistica viene avviata dopo aver controllato le funzioni visive, in particolare l'acuità visiva, poiché dopo gli studi diagnostici potrebbe diminuire. È corretto iniziare l'esame sempre con l'occhio destro.
Lo stato delle aree che circondano gli occhi e il bordo dell'orbita
Innanzitutto, esaminano la regione sopraciliare, la parte posteriore del naso, la superficie della mascella superiore, la regione dell'osso zigomatico e della tempia, la regione dei linfonodi anteriori. I bordi dell'orbita vengono esaminati mediante palpazione, se necessario, la radiografia delle orbite è prescritta in due proiezioni.
Assicurati di controllare i punti di uscita dei rami del nervo trigemino lungo il bordo superiore dell'orbita al confine del terzo interno e medio, dove è definito come una piccola depressione, e lungo il bordo inferiore, dove il punto di uscita corrisponde approssimativamente alla fossa canina. Il dolore alla palpazione di questi punti indica il coinvolgimento nel processo patologico del nervo trigemino.
Condizione delle palpebre
Quando si esaminano le palpebre si dovrebbe prestare attenzione alla loro posizione, mobilità, condizione della pelle, costole anteriori e posteriori, spazio intermarginale, dotti escretori delle ghiandole di Meibomio, ciglia, presenza di neoplasie, lesioni traumatiche.
Pelle palpebrale normale Sotto di esso si trova tessuto sottocutaneo sottile, tenero e sciolto, a seguito del quale si sviluppano facilmente edema ed ematomi.
Per malattie generali(malattie dei reni e del sistema cardiovascolare) ed edema allergico di Quincke edema bilaterale della pelle delle palpebre, la pelle delle palpebre è chiara
Con processi infiammatori colore della pelle delle palpebre dal rosa al rosso vivo.
Va notato che un quadro simile all'edema si verifica con l'enfisema sottocutaneo che si verifica a seguito di lesioni dovute all'ingresso di aria nel tessuto sottocutaneo allentato delle palpebre dai seni paranasali. In questo caso, il crepitio può essere determinato mediante palpazione.
In alcune condizioni può verificarsi scolorimento della pelle delle palpebre. Pertanto, durante la gravidanza si osserva un aumento della pigmentazione, con la malattia di Graves e la malattia di Addison, con l'albinismo si osserva una diminuzione della pigmentazione.
A esaminando i bordi delle palpebre si dovrebbe prestare attenzione alla costola anteriore leggermente arrotondata (limbus palpebralis anterior), lungo la quale crescono le ciglia, alla costola affilata posteriore (limbus palpebralis posterior), che si adatta perfettamente al bulbo oculare, e anche alla stretta striscia tra di loro - la spazio intercostale, dove i dotti escretori sono incastonati nella cartilagine delle ghiandole di Meibomio. Il bordo ciliare può essere iperemico, ricoperto di squame o croste, dopo la rimozione delle quali si possono rilevare ulcere sanguinanti.
Fai attenzione sulla corretta crescita delle ciglia, il loro numero. La riduzione o addirittura la calvizie (madarosi), la crescita anomala delle ciglia (trichiasi) indicano un processo infiammatorio cronico grave in atto o una malattia pregressa delle palpebre e della congiuntiva (tracoma, blefarite).
Normalmente, la lunghezza della fessura palpebrale è di 30-35 mm. larghezza - 8-15 mm, la palpebra superiore copre la cornea di 1-2 mm, il bordo della palpebra inferiore non raggiunge il limbo di 0,5-1 mm.
Condizioni patologiche:
* lagoftalmo(lagophthalmus), o "occhio di lepre", mancata chiusura delle palpebre, fessura palpebrale aperta, osservata con paralisi di P. Facialis;
* ptosi(ptosi) - abbassamento della palpebra superiore, osservato con la sconfitta di P. oculomotorius e sindrome di Horner;
*ampia fessura palpebrale osservato con irritazione del nervo simpatico e malattia di Graves;
* costrizione dell'occhio- blefarospasmo spastico, che si manifesta con infiammazione della congiuntiva e della cornea;
* entropion- eversione della palpebra, spesso inferiore; può essere senile per atonia del muscolo circolare dell'occhio, paralitico dopo paralisi n. facialis, cicatriziale durante gli effetti di trazione dopo ustioni e lesioni e, infine, spastico - nei casi in cui il blefarospasmo è combinato con grave edema congiuntivale;
* ectropion- inversione del secolo; può essere senile, quando, con atrofia del tessuto retrobulbare e qualche retrazione dei bulbi oculari, si verifica uno spasmo del muscolo riolano, che preme il bordo della palpebra sulla superficie del bulbo oculare; cicatriziale, in cui le cicatrici situate sul lato della congiuntiva tirano la palpebra verso l'interno e spastica;
* coloboma palpebrale- difetto congenito delle palpebre a forma di triangolo; pericoloso, quando la cornea rimane scoperta durante il sonno, può seccarsi e disepitelizzarsi, il che, se si attacca un'infezione secondaria, può portare allo sviluppo di gravi malattie (ulcera corneale).
La posizione del bulbo oculare nell'orbita
A esame della posizione dell'occhio nell'orbita prestare attenzione alla sporgenza, retrazione o spostamento del bulbo oculare. Nei casi dubbi, oltre a valutare la dinamica del processo patologico nell'orbita, la posizione del bulbo oculare viene determinata utilizzando un esoftalmometro a specchio Hertel. Questo dispositivo è costituito da una piastra orizzontale graduata in millimetri, su ciascun lato della quale si trovano due specchi che si intersecano con un angolo di 45°.
Metodologia esoftalmometria. Il telaio fisso del dispositivo è saldamente fissato con una rientranza speciale al bordo esterno dell'orbita dell'occhio destro, quindi il telaio sinistro (mobile) viene portato nell'orbita dell'occhio sinistro e anche premuto saldamente contro di esso. Successivamente, annota la distanza tra i bordi esterni delle orbite (base) su una scala segnata sulla barra. Nello specchio inferiore il medico vede la cornea del paziente di profilo e in quello superiore una scala millimetrica. In questo caso il medico deve guardare con due occhi. La normale sporgenza del bulbo oculare è 16,5-17 mm. Nel 30-40% dei casi la sporgenza dell'occhio destro e sinistro è la stessa; una differenza di 1 mm si osserva nel 50-60% dei casi, una differenza di 1,5-2 mm - nel 3% dei casi.
In assenza di un dispositivo Hertel, viene eseguita l'esoftalmometria uno dei due metodi di orientamento.
La misurazione viene eseguita righello millimetrico(preferibilmente trasparente). Il paziente seduto dovrebbe girarsi di profilo e guardare in lontananza e in avanti. L'estremità del righello, corrispondente alla divisione zero, viene premuta contro il bordo esterno dell'orbita oculare del paziente. Quindi viene determinato quale divisione del righello coincide con la parte superiore della cornea.
Il paziente si siede con la testa leggermente inclinata all'indietro e guarda in basso. Il medico sta dietro e preme saldamente gli indici di entrambe le mani sulle arcate sopracciliari del paziente. Il grado di sporgenza delle cornee di entrambi gli occhi viene valutato in relazione alle falangi ungueali degli indici del medico.
Esoftalmo (protrusione dell'occhio) osservato con tireotossicosi (morbo di Graves), traumi, tumori dell'orbita. Per la diagnosi differenziale di queste condizioni, viene eseguito il riposizionamento dell'occhio in piedi. A tal fine, il medico preme con i pollici attraverso le palpebre sui bulbi oculari del paziente e valuta il grado del loro spostamento nell'orbita. Con l'esoftalmo causato da una neoplasia si determina la difficoltà nel riposizionamento del bulbo oculare nella cavità orbitaria.
A volte, durante il riposizionamento del bulbo oculare, il medico avverte una sorta di tremore sotto le dita, caratteristico dell'esoftalmo pulsante. In questo caso, l'auscultazione della regione orbitaria deve essere eseguita con la rima palpebrale chiusa, così come la regione temporale e le sopracciglia. Rumore e pulsazione si verificano con l'aneurisma artero-venoso. Questi fenomeni scompaiono con la pressione sull'arteria carotide sul lato corrispondente del collo.
Controindicazioni al riposizionamento del bulbo oculare- malattie della parte anteriore del bulbo oculare, malattia miopica, emorragie retiniche o ST.
Si osserva enoftalmo (retrazione del bulbo oculare):
* dopo gravi fratture delle ossa dell'orbita, in particolare con una frattura della parete inferiore dell'orbita;
* con la triade Claude-Bernard-Horner (ptosi, miosi, enoftalmo), causata da un danno al nervo simpatico cervicale a seguito di un trauma, compressione del nervo da parte di un tumore, aneurisma, gozzo, ingrossamento dei linfonodi del collo o alla radice del polmone;
*con atrofia del tessuto retrobulbare nei pazienti anziani, dopo un ematoma o un processo infiammatorio dell'orbita.
Lo spostamento laterale del bulbo oculare (verso l'esterno, verso l'interno, verso il basso, verso l'alto) può essere:
* con diminuzione del volume dell'orbita (neoplasia, cisti, ascesso, ecc.):
* in violazione della funzione dei muscoli esterni orizzontali o verticali dell'occhio;
* in violazione dell'integrità delle pareti dell'orbita a causa di un trauma (di solito in combinazione con anoftalmo).
Posizione degli occhi e funzione dei muscoli extraoculari
La corretta posizione degli occhi può essere valutata utilizzando un test di Hirschberg abbastanza semplice. Al paziente viene chiesto di guardare la torcia, che viene tenuta al centro ad una distanza di circa 40 cm dagli occhi. Normalmente, il riflesso della luce sulla cornea si trova simmetricamente rispetto al centro del naso. Eventuali deviazioni nella loro posizione indicano una deviazione dei bulbi oculari. La deviazione del riflesso della luce sul lato nasale della cornea indica esoforia, la deviazione del riflesso sul lato temporale - verso esoforia. Ogni millimetro di deviazione corrisponde a 7-8 gradi di strabismo ovvero 15 diottrie prismatiche.
Per rilevare lo strabismo nascosto eseguire un test di chiusura. Il paziente guarda in lontananza e il medico copre un occhio con il palmo della mano, cosa che viene considerata fissa, mentre osserva attentamente il secondo occhio per vedere se ci sarà un movimento di aggiustamento. Se si verifica verso l'interno, viene diagnosticato uno strabismo divergente, se verso l'esterno - convergente. Se non si nota il movimento di installazione, la posizione degli occhi può essere considerata ortoforica.
La presenza della visione binoculare può essere determinata utilizzando il test Sokolov e un test del colore a quattro punti.
Determinazione del volume di movimento dei bulbi oculari
I disturbi della mobilità del bulbo oculare, nonostante siano attribuiti alla patologia dell'occhio, sono più spesso il risultato di malattie del sistema nervoso centrale, dei seni paranasali e di altri organi e sistemi. Ecco perché la conoscenza del metodo per determinare la mobilità degli occhi può essere utile a un neurologo, otorinolaringoiatra e medici di altre specialità.
Trascorrere esami binoculari e monoculari la gamma di movimento dei bulbi oculari. Su richiesta del medico, il paziente guarda in diverse direzioni o segue il movimento del dito del medico, che si sposta da una posizione centrale verso destra e sinistra, su e giù. In questo caso, il medico osserva fino a che punto arriva il bulbo oculare durante lo studio, nonché la simmetria del movimento oculare.
Normalmente, quando il paziente guarda verso l'esterno, il limbo raggiunge la commessura esterna delle palpebre, quando guarda verso l'interno, alla caruncola lacrimale; guardando in basso, la palpebra inferiore copre più della metà della cornea; guardando in alto, la cornea si estende oltre il bordo della palpebra superiore di circa 2 mm.
Dovrebbe essere ricordato movimento del bulbo oculare sempre limitato al muscolo interessato. Questa semplice regola può facilitare notevolmente la diagnosi e l’identificazione della lesione.
Esame della parte anteriore dell'occhio
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0