Una malattia chiamata "fibromi uterini" è molto comune. L'emergere della patologia contribuisce a molti fattori avversi che le donne devono affrontare nella vita moderna. L’infertilità può essere una complicanza seria. Fibromi uterini, fibromi, leiomiomi sono varietà dello stesso tumore che differiscono tra loro nella struttura, ma possono portare a conseguenze altrettanto gravi. È importante rilevare ed eliminare la patologia in modo tempestivo.
Contenuto:
Caratteristiche del leiomioma
Nella sua parete si formano tumori benigni dell'utero (fibromi). Oltre alle fibre muscolari, c'è anche una base di tessuto connettivo e una rete di vasi sanguigni. A seconda della struttura dei tumori, si distinguono diversi tipi di tale patologia. Ad esempio, il fibroma è costituito da tessuto fibroso (connettivo), il fibromioma - da una miscela di tessuto fibroso e muscolare, con la predominanza del primo. Il leiomioma è un tumore, quasi interamente costituito da fibre muscolari lisce con una piccola aggiunta di tessuto fibroso, che ha un sistema vascolare.
È un groviglio che si forma nello spessore della parete, per poi crescere verso la cavità uterina o oltrepassarla. Il leiomioma si verifica principalmente nelle donne in età riproduttiva (20-40 anni), poiché è un tumore estrogeno-dipendente. La particolarità è che in alcuni casi è in grado di scomparire da sola.
Fasi di sviluppo e forme di esistenza
Lo sviluppo del leiomioma avviene per fasi.
Nella prima fase si forma il suo germe. La successiva divisione cellulare porta alla formazione graduale di un nodo tumorale.
Nella seconda fase, l'aumento del leiomioma continua grazie al miglioramento della nutrizione, man mano che la rete dei vasi sanguigni cresce.
Il terzo stadio è la regressione, lo sviluppo inverso del leiomioma uterino, che si verifica se il contenuto di estrogeni nel corpo diminuisce drasticamente. Ciò accade, ad esempio, con la menopausa, quando un piccolo leiomioma, formatosi in precedenza, si risolve da solo dopo la cessazione del funzionamento delle ovaie. Lo stesso risultato porta a un trattamento tempestivo nella formazione di un tumore in una giovane donna. In questo caso, un piccolo leiomioma scompare dopo una diminuzione artificiale dei livelli di estrogeni con l'aiuto di preparati speciali.
Il tumore può esistere in forma nodulare (la più comune) e diffusa. La forma nodale è caratterizzata dalla formazione di uno (tipo singolo) o più nodi arrotondati (tipo multiplo) con confini chiari. Con forma diffusa compaiono numerosi ispessimenti informi, sparsi in tutto il volume dell'organo. Questa forma è estremamente rara.

I nodi di un tumore multiplo si formano non contemporaneamente, hanno dimensioni diverse. Insieme ai nodi di leiomioma possono essere presenti tumori simili di diverso tipo (fibromiomi, per esempio).
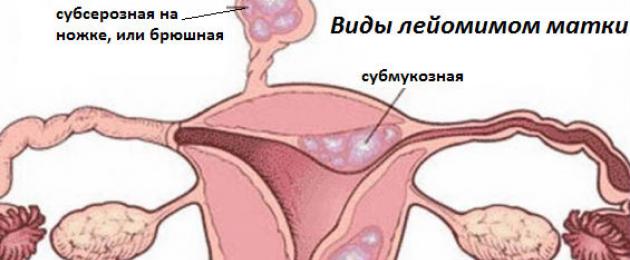
Tipi di leiomiomi
La parete dell'utero è composta da 3 strati: endometrio (membrana mucosa interna, che si rinnova mensilmente), miometrio (strato muscolare) e perimetria (membrana sierosa esterna). A seconda della direzione in cui cresce il nodo, i leiomiomi si dividono nei seguenti tipi:
- Il tumore intramurale non si estende oltre il miometrio.
- Il leiomioma sottomucoso (sottomucoso) si gonfia nella cavità, assumendone un volume crescente con un aumento.
- Il subseroso (sottoperitoneale) cresce all'esterno, entra nella cavità addominale e molto spesso si collega al corpo dell'utero con uno stelo sottile.
Se il tumore è situato vicino al peritoneo e ha dimensioni significative, può essere rilevato mediante palpazione dell'addome.
Ragioni per la formazione del leiomioma
La ragione principale per lo sviluppo del leiomioma uterino è l'insufficienza ormonale. Un aumento patologico della concentrazione di estrogeni nel sangue si verifica nei seguenti casi:
- La produzione degli ormoni ipofisari FSH e LH, che regolano la formazione di estrogeni e progesterone nelle ovaie, viene interrotta (la variante “centrale” dell'insorgenza della patologia). La causa delle violazioni può essere malattie endocrine, lesioni alla testa, circolazione cerebrale impropria, disturbi mentali e nervosi.
- Si verifica un fallimento della funzione di formazione degli ormoni delle ovaie a causa della comparsa di malattie infiammatorie o tumorali in esse, danni a questi organi ("variante ovarica"). La comparsa del leiomioma in questo caso è facilitata dagli aborti e dalle operazioni sui genitali, nonché dal mancato rispetto delle norme igieniche e della protezione contro le infezioni sessuali.
- Nella cavità uterina vengono danneggiati i recettori che rispondono agli effetti degli estrogeni (variante “uterina”). Ciò si verifica durante il curettage o un trauma addominale.
Il fattore che provoca l'eccessivo accumulo di estrogeni nel sangue è l'uso di preparati ormonali ad alto contenuto, un disturbo metabolico che porta all'obesità, un cambiamento nella composizione del sangue. La causa di uno scambio improprio può essere la scarsa attività fisica di una donna e l'eccesso di cibo sistematico.
Un ruolo importante è giocato dalla predisposizione ereditaria alla comparsa di tali tumori, nonché dalla presenza di patologie congenite nello sviluppo degli organi genitali. La presenza di malattie vascolari, in cui l'afflusso di sangue a vari organi viene interrotto, contribuisce alla comparsa del leiomioma.
Video: cause dei fibromi, come prevenirne lo sviluppo
Sintomi del leiomioma
Il leiomioma uterino può svilupparsi in modo asintomatico fino a raggiungere una dimensione di 2-3 cm La crescita delle neoplasie porta al dolore dovuto allo stiramento dei tessuti, alla ridotta contrattilità uterina.
Ci sono irregolarità mestruali. Le mestruazioni diventano lunghe e abbondanti. Non conoscendo il motivo, la donna inizia ad assumere farmaci emostatici e antidolorifici. Ciò aiuta ad alleviare le manifestazioni spiacevoli e la visita dal medico viene posticipata. La regolarità del ciclo viene gradualmente disturbata, aumenta la perdita di sangue.
Ci sono segni di un disturbo nel funzionamento della vescica (crampi, minzione frequente) e indigestione. Ciò è dovuto all'effetto compressivo del tumore su altri organi della piccola pelvi.
A causa dell'aumento delle dimensioni dei nodi in una donna, lo stomaco inizia a crescere, come in una donna incinta. È consuetudine stimare la dimensione del leiomioma sia in centimetri che in "settimane ostetriche". La dimensione dell'addome con un aumento del tumore corrisponde alla sua dimensione in una determinata settimana di gravidanza.
Nota: L'ingrossamento dell'addome dovuto alla crescita dei fibromi viene talvolta scambiato per un segno di gravidanza. Anche la presenza delle mestruazioni non disturba, poiché durante questo periodo si verifica una scarica sanguinolenta.

Quali sono le possibili complicazioni
La gravità delle complicanze dipende dalle dimensioni e dalla posizione del leiomioma. I tumori si riscontrano più spesso dopo un aumento delle dimensioni dei linfonodi fino a 5-6 cm o più.
A seconda del tipo di tumore
Sottomucoso Il leiomioma uterino è la causa più comune e tangibile di complicanze quali:
- Disturbi mestruali, manifestati da sanguinamenti prolungati e abbondanti, non solo durante le mestruazioni, ma anche tra di loro.
- Infertilità. Il tumore interferisce con la normale formazione dell'endometrio, rendendo impossibile il mantenimento dell'embrione nell'utero, così come la formazione di una placenta normale. Può bloccare la cervice o le tube di Falloppio.
- Nascita del leiomioma. Sotto l'azione delle contrazioni dei muscoli uterini, un grosso fibroma, situato vicino al collo e con una base sottile, può cadere nella zona vaginale.
- Danni ai vasi del tumore, che portano a pericolosi sanguinamenti uterini, alla comparsa di un "addome acuto" e all'anemia.
Sottoseroso. Non compaiono disturbi della funzione mestruale. Ma le complicazioni non possono essere meno gravi. La torsione del gambo sottile di un tale tumore porta alla necrosi dei suoi tessuti. La decomposizione di un tumore morto nella cavità addominale provoca la peritonite.
La pressione dei nodi sugli organi vicini della piccola pelvi porta all'interruzione del loro lavoro, alla spremitura dei vasi sanguigni, all'infiammazione, al forte dolore all'addome, alla nausea e al vomito. Tali tumori sono più difficili da rilevare e spesso vengono scoperti solo quando compaiono complicazioni.
Intramurale. Con un aumento del tumore, lo stato della rete vascolare e la struttura dello strato muscolare vengono disturbati. Ciò porta ad una diminuzione della contrattilità uterina, a seguito della quale la rimozione del sangue mestruale richiede più tempo del solito. Forse il verificarsi di ristagno di sangue nella cavità del corpo, la comparsa di endometrite ed endometriosi.
Il dolore sordo e costante nell'addome è un segno caratteristico della presenza di un tale tumore.

Leiomioma in gravidanza
Con la formazione di grandi nodi sottomucosi in una donna, l'inizio della gravidanza è difficile a causa di una violazione della struttura della mucosa uterina. Un eccesso di estrogeni, che provoca la comparsa di un tumore, porta alla comparsa di cicli anovulatori, in cui l'ovulo non matura, il concepimento è impossibile. La fissazione dell'embrione nella parete dell'utero è impedita non solo dall'immaturità dell'endometrio, ma anche dall'aumentata contrattilità dell'utero durante la formazione dei fibromi sottomucosi.
Se i nodi sono piccoli, la gravidanza è possibile, ma il tumore in crescita impedisce la crescita del feto, ne compromette l'afflusso di sangue e la nutrizione. Il parto può iniziare alcune settimane prima della data di scadenza, possono verificarsi gravi emorragie.
Dopo che una neoplasia come il leiomioma uterino viene rilevata in una donna incinta, il suo sviluppo viene attentamente monitorato. Se aumenta così tanto da interferire con la crescita del feto, viene rimosso (il più delle volte dopo la 16a settimana di gravidanza). Il parto viene effettuato in anticipo utilizzando un taglio cesareo.
Leiomioma con menopausa
Nelle donne di età superiore ai 50 anni, un tale tumore normalmente non può formarsi. E anche viceversa, un nodo preesistente spesso si risolve da solo. Tuttavia, quando si verificano malattie endocrine, compaiono ancora tumori uterini e il rischio della loro degenerazione in cancro aumenta in modo significativo, soprattutto in presenza di un tumore di tipo diffuso.
Avvertimento: Una donna dovrebbe contattare immediatamente un ginecologo se ha sanguinamento dai genitali durante il periodo postmenopausale. A volte è vitale.
Diagnosi e trattamento
Quando si prescrive il trattamento vengono specificati la benignità della neoplasia, il numero, la dimensione e la localizzazione dei linfonodi, nonché la gravità dei sintomi.
Sondaggio
Se viene rilevato un ispessimento della parete e un aumento delle dimensioni dell'utero, viene prescritto un esame con ecografia (transvaginale e addominale), una radiografia dell'utero con una soluzione di contrasto (isterosalpingografia). L'ispezione della cavità dell'organo viene eseguita anche utilizzando un dispositivo ottico (viene eseguita l'isteroscopia). Se necessario, viene prelevato un campione di tessuto dal tumore (biopsia con il metodo laparoscopico), che consente di escludere l'oncologia e chiarire la struttura del fibroma. Inoltre, possono essere prescritte scansioni MRI e TC e un esame del sangue per i livelli ormonali.

Trattamento
Il trattamento utilizza sia metodi conservativi che chirurgici. Quando si sceglie una tecnica, vengono prese in considerazione la dimensione e la posizione dei nodi del leiomioma uterino, nonché l'età della paziente e il suo desiderio di preservare la funzionalità degli organi riproduttivi.
Terapia conservativa viene utilizzato nel caso in cui la dimensione del tumore non superi le 12 settimane ostetriche e non vi siano sintomi pericolosi di complicanze. L'indicazione per tale trattamento è l'intenzione della donna di avere figli in seguito.
Il livello di estrogeni nel corpo è ridotto. In questo caso vengono utilizzati contraccettivi orali (COC), che aiutano a regolare il ciclo, normalizzando il rapporto degli ormoni sessuali femminili.
Per eliminare le conseguenze dell'iperestrogenismo, vengono prescritti preparati progestinici (duphaston, utrogestan, pregnin), che sopprimono l'effetto degli estrogeni sui tessuti uterini. Una diminuzione della produzione di estrogeni si ottiene anche con l'aiuto di farmaci che sopprimono la produzione di ormoni ipofisari che stimolano la formazione di estrogeni nelle ovaie (zoladex).
Per accelerare il processo di regressione del tumore, vengono prescritte procedure fisioterapeutiche (bagni terapeutici, elettroforesi e altri).
Chirurgia. Le indicazioni per la sua attuazione sono le grandi dimensioni dei nodi (più di 3 cm di diametro), l'esistenza di un lungo stelo, un notevole aumento del tumore, una diminuzione del volume libero dell'utero, la presenza di gravi emorragie e anemia. Una controindicazione sarà la presenza di malattie infiammatorie e infettive in una donna, nonché patologie vascolari e malattie del sangue.
Per rimuovere il tumore, il metodo più comunemente utilizzato è la laparoscopia, un'operazione per eliminare la neoplasia attraverso punture nell'addome. Un metodo più traumatico è la laparotomia: rimozione del tumore attraverso un'incisione sopra il pube. Viene utilizzato in presenza di fibromi di grandi dimensioni. In alcuni casi, il tumore viene rimosso (miomectomia) attraverso la vagina.
I metodi più parsimoniosi sono l'UAE (blocco dei vasi sanguigni tumorali), l'ablazione ad ultrasuoni. Con danni estesi all'utero, viene eseguita la sua rimozione parziale o completa.
Video: trattamento dei fibromi uterini con UAE
Leiomioma dell'uteroÈ considerata una neoplasia benigna del miometrio (strato muscolare) dell'utero. Questa patologia è la malattia più comune degli organi genitali femminili e rappresenta il 25% di tutte le lesioni ginecologiche. diagnosticata prevalentemente nelle donne anziane e in età premenopausale.
Leiomioma uterino nodulare caratterizzato dalla formazione di sigilli caotici di fibre muscolari lisce. La dimensione di tali nodi varia da pochi millimetri a 1-5 chilogrammi.
Eziologia della malattia
Non sono state stabilite ragioni affidabili per lo sviluppo del leiomioma uterino. Secondo gli scienziati, i seguenti fattori di rischio svolgono un ruolo significativo nell'insorgenza di neoplasie benigne della parete uterina:
- Squilibrio ormonale. Ad oggi è aperta la questione del primato o del fallimento ormonale secondario.
- Inizio tardivo delle mestruazioni.
- Una storia di due o più aborti.
- Malattie infiammatorie croniche degli organi genitali femminili.
- Obesità e stile di vita poco dinamico.
Classificazione dei leiomiomi uterini
I leiomiomi uterini vengono solitamente suddivisi in base a diversi criteri:
- Numero di lesioni nodulari:
Separare.
Molteplici.
- Localizzazione dei tumori nel tessuto uterino:
Patologia sottomucosa:
Il mioma è localizzato nella sottomucosa ed è caratterizzato dalla formazione di una neoplasia su un sottile peduncolo che scende nella cavità uterina. Questa forma di fibromi è relativamente rara.
Patologia intramurale:
Previsione
La prognosi della malattia nella maggior parte dei casi è favorevole. In alcuni casi, nelle donne dopo la menopausa, si osserva una regressione spontanea della neoplasia.
L'embolizzazione e l'ablazione dei fibromi del tessuto uterino forniscono una guarigione completa nel 50% dei casi clinici.
Quante persone convivono con questa malattia?
I pazienti dopo il trattamento conservativo delle lesioni del mioma devono essere esaminati annualmente da un ginecologo. Gli esami preventivi programmati consentono di individuare tempestivamente una recidiva della malattia e un trattamento adeguato. Il leiomioma uterino, dopo il quale il tasso di sopravvivenza è di circa il 100%, operato con metodo chirurgico, non richiede uno speciale controllo oncologico.
Leiomioma dell'utero, viene diagnosticato principalmente durante una visita ginecologica programmata e dopo aver stabilito la diagnosi finale, al paziente verrà offerto un trattamento appropriato. Va ricordato che una neoplasia benigna ha un alto potenziale di degenerazione cancerosa.
MGMSU, NCAGIP RAMS
Il leiomioma uterino è la neoplasia più comune della piccola pelvi nelle donne e si verifica in circa il 30% dei pazienti di età superiore ai 35 anni, tuttavia, l'analisi del materiale sezionale suggerisce che l'incidenza di questa malattia è molto più elevata.
Sanguinamento uterino, dolore addominale, ritenzione urinaria, stitichezza, infertilità, aborti spontanei e parto prematuro: tutti questi sintomi del leiomioma uterino compromettono significativamente la qualità della vita di una donna. L'indicazione più comune (nel 30-40% dei casi) per l'isterectomia è il leiomioma uterino, un'operazione che elimina il dolore e il sanguinamento anemico, ma non risolve i problemi riproduttivi, al contrario, rende una donna irreversibilmente sterile.
Ad oggi, non ci sono idee chiare sull'eziologia e sulla patogenesi del leiomioma uterino, ma è stato accumulato materiale di ricerca sufficiente per riconsiderare le opinioni precedenti.
I. Fatti che possono ridurre significativamente la vigilanza oncologica nelle pazienti con leiomioma uterino.
1. Secondo numerosi autori, la frequenza di malignità del leiomioma uterino varia dallo 0,18 al 3,1% dei casi. Tale probabilità di sviluppare un processo maligno può essere considerata estremamente bassa, dato che il leiomiosarcoma uterino stesso è un tumore molto raro, che si verifica 30 volte meno spesso di qualsiasi altra neoplasia maligna.
2. Solo il 30-50% dei leiomiomi presenta aberrazioni cromosomiche. Come si può vedere dalle figure, questa caratteristica del leiomioma è contraddittoria, molto probabilmente a causa dei diversi protocolli di ricerca. È stato determinato in modo più accurato che le aberrazioni cromosomiche si trovano più spesso nei cromosomi 7,12 e 14, includono delezioni e traslocazioni. Esistono anche aberrazioni in altri cromosomi, compreso il cromosoma X, ma sono singole e, molto probabilmente, casuali. I tentativi di identificare la relazione delle suddette aberrazioni cromosomiche con i difetti nei geni da loro codificati nel leiomioma sono estremamente controversi e non del tutto compresi. È anche importante notare che esiste uno studio che suggerisce una natura secondaria delle aberrazioni citogenetiche nello sviluppo del leiomioma, basato sull'analisi dei nodi del mioma contenenti cellule con cariotipo sia normale che alterato.
3. Lo studio dei tumori borderline della muscolatura liscia dell'utero, come leiomioma cellulare, leiomioma "bizzarro", leiomioma mitoticamente attivo, leiomioma atipico e leiomioma con un potenziale di malignità non chiaro, ha rivelato che la loro presentazione clinica e la prognosi sono simili al leiomioma tipico . Tuttavia, è necessaria una diagnosi istologica approfondita, basata su tre caratteristiche principali: densità cellulare, atipia cellulare e presenza di figure mitotiche nei nuclei cellulari. Oltre alle caratteristiche di cui sopra, un indicatore importante nella diagnosi differenziale può essere il numero di mastociti in un ampio campo visivo rappresentativo. Pertanto, 16 mastociti in un ampio campo visivo consentono la differenziazione del leiomiosarcoma dal leiomioma cellulare e dal leiomioma "fantasioso", e questa caratteristica ha una sensibilità del 100% e una specificità del 96%.
4. Un certo numero di tumori maligni sovrasintetizzano l'IGF-II (fattore di crescita simile all'insulina), un fattore di crescita con un meccanismo d'azione autocrino-paracrino che supporta e migliora la crescita del tumore. Normalmente la trascrizione del gene che codifica per IGF-II viene effettuata solo dall'allele paterno, in modo monoallelico, cioè si ha il cosiddetto imprinting del gene IGF-I. Nel leiomiosarcoma, a differenza del leiomioma, l'IGF-II è espresso in quantità molto maggiore, il che, come mostrato, è dovuto alla perdita dell'imprinting del gene IGF-II, cioè della sua espressione biallelica, che non si osserva nel leiomioma.
5. Lo studio dell'espressione di vari proto-oncogeni nel tessuto del miometrio normale e nel leiomioma ha rivelato che il livello del proto-oncogene c-fos nel leiomioma è significativamente inferiore rispetto al miometrio circostante. Esistono prove che il c-fos svolge un ruolo importante nella malignità dei tumori benigni. Pertanto, il basso livello di c-fos riscontrato nel leiomioma probabilmente lo protegge dalla trasformazione maligna. Nel leiomioma è stato rilevato anche un basso livello del proto-oncogene c-myc, il cui aumento dell'espressione è associato a malignità. Inoltre, è stato dimostrato che l'espressione del proto-oncogene nel leiomioma e nel miometrio normale è indipendente dagli ormoni sessuali.
6. Il modello di espressione delle integrine e delle caderine (molecole di adesione cellulare) nel leiomioma corrisponde a quello del normale tessuto muscolare liscio, mentre nel leiomiosarcoma si rileva un danno all'espressione di varie molecole di adesione cellulare. Pertanto, a differenza dei processi in cui la proliferazione e la differenziazione sono strettamente associate ai cambiamenti nell'espressione delle molecole di adesione cellulare (tumori maligni), la crescita e lo sviluppo del leiomioma uterino non sono accompagnati da tali cambiamenti ed è simile in questa caratteristica al miometrio normale. D'altra parte, si può presumere che il mantenimento di un fenotipo benigno da parte del leiomioma sia una conseguenza del normale modello di espressione delle molecole di adesione cellulare sulle cellule muscolari lisce del leiomioma.
Studi immunoistochimici, immunocitochimici, immunochimici e morfologici condotti per confrontare leiomioma e leiomiosarcoma hanno mostrato una differenza significativa tra queste neoplasie.
Il mioma è privo del mutante p53
L'indice dell'etichetta per PCNA e Ki-67 nel leiomiosarcoma è significativamente più alto che nel mioma
Il livello di PCNA/Ki-67 è correlato al livello di apoptosi nel miometrio normale e nel mioma, ma non nel leiomiosarcoma
il rapporto SM1/SM2 delle isoforme della miosina corrisponde a diversi stadi di sviluppo del mioma e si correla con la dinamica di proliferazione/apoptosi, mentre nei leiomiosarcomi uterini, gastrici e intestinali esiste uno specifico rapporto SM1/SM2 e/o non muscolare miosina, che non è parallela alla proliferazione e all'apoptosi in questi tumori.
Pertanto, il leiomioma uterino è una formazione con un potenziale di malignità estremamente basso. Questo è importante, poiché alle donne viene ancora offerto un trattamento chirurgico, giustificato da un'elevata probabilità di sviluppare un tumore maligno.
II. Fisiopatologia
È stato recentemente stabilito che il leiomioma uterino è monoclonale, cioè il suo sviluppo avviene da una singola cellula. Al momento ci sono due teorie sull'origine della cellula progenitrice. Il primo è ontogenetico, il secondo si basa sul fatto che una mutazione somatica secondaria avviene in una cellula miometriale normale sotto l'influenza di fattori non identificati. Vorrei soffermarmi sulla prima teoria in modo più dettagliato.
Lo sviluppo ontogenetico delle cellule muscolari lisce di origine endodermica (sistemi digestivo ed escretore) procede più velocemente delle cellule muscolari lisce di origine mesodermica (sistema riproduttivo); rispettivamente 12 e 30 settimane. Le cellule indifferenziate che si differenziano ulteriormente in cellule muscolari lisce uterine hanno un periodo instabile più lungo durante il quale sono esposte a vari fattori materni come ormoni sessuali e/o fattori di crescita, virus, tossine e altri. È probabile che alcune di queste cellule diventino difettose, diventando così cellule progenitrici dei leiomiomi. Prima dell'inizio del menarca, queste cellule non si manifestano in alcun modo. Dopo il menarca, queste cellule possono iniziare a crescere, ma molto probabilmente ciò richiede un fattore scatenante.
Indipendentemente da come e quando si è formata la cellula progenitrice, le mutazioni in questa cellula portano al fatto che diventa ipersensibile a vari fattori che ne stimolano la proliferazione, mentre le normali cellule del miometrio non mostrano attività proliferativa. È importante notare che si tratta di un processo locale e, come verrà descritto di seguito, la maggior parte dei suoi partecipanti sono sintetizzati nell'utero stesso. Un effetto sistemico, ad esempio uno stato iperestrogenico, non può provocare un processo locale nell'organo bersaglio senza influenzare l'intero organo.
La patogenesi del leiomioma uterino, come la maggior parte delle malattie, coinvolge molti fattori che, interagendo tra loro, realizzano un meccanismo complesso per lo sviluppo del processo patologico. Nella patogenesi del leiomioma uterino si possono distinguere i seguenti fattori: ormoni sessuali, fattori di crescita e un gruppo di fattori la cui relazione con lo sviluppo del leiomioma è stata identificata, ma rispetto ad altri fattori non è stata sufficientemente studiata.
ormoni sessuali
Un aumento dell'incidenza del leiomioma dopo il menarca, un aumento delle dimensioni del leiomioma durante la gravidanza e la sua regressione dopo la menopausa indicano la dipendenza della crescita del leiomioma dagli ormoni sessuali.
Tradizionalmente, gli estrogeni sono stati considerati i principali promotori della crescita dei leiomiomi. Questo fatto dimostra l'esistenza di un gran numero di studi che hanno rivelato un aumento degli estrogeni e dei loro recettori nel leiomioma rispetto al miometrio normale, una diminuzione significativa delle dimensioni del nodo del mioma con ipoestrogenemia creata artificialmente (terapia con agonisti del GRH), come pure così come una significativa diminuzione della conversione dell'estradiolo in estrone nel leiomioma. Sebbene queste osservazioni indichino un ambiente iperestrogenico all’interno del nodulo del mioma, non dimostrano allo stesso tempo la stimolazione diretta della crescita del leiomioma da parte degli estrogeni.
È anche interessante notare che nel miometrio e nell'endometrio che circondano il nodo leiomiomatoso vi è una produzione locale di estrogeni dovuta alla conversione dell'estrone solfato da parte dell'estrone solfatasi in estrone. A sua volta, nel nodo miomato, aumenta l'attività dell'estrone sulfotransferasi, che converte l'estrone nella forma meno attiva: estrone solfato. Inoltre, nel nodo miomato, l'androstenedione è in grado di trasformarsi in estrone. Nel 91% dei casi nel leiomioma e nel 75% dei casi nel miometrio adiacente è stata rilevata l'attività del citocromo P450, responsabile della conversione degli steroidi C19, mentre nel miometrio dell'utero senza nodi miomatosi l'attività di questo enzima non è stato rilevato.
È stato ora scoperto che gli estrogeni stimolano l'espressione dei recettori del progesterone e dell'EGF, la sintesi di IGF-I e IGF-II, aumentano il contenuto di mRNA di collagene di tipo I e III nella cellula e stimolano la produzione locale di ormone paratiroideo simile peptide. L'espressione di questi geni regolati dagli estrogeni è significativamente maggiore nel leiomioma rispetto al miometrio adiacente. Sulla base di queste osservazioni, è stato suggerito che la sensibilità agli estrogeni sia un fattore importante nella patogenesi del leiomioma uterino.
Tuttavia, analogamente agli estrogeni, i livelli di progesterone hanno un ciclo durante gli anni riproduttivi, aumentano significativamente durante la gravidanza e diminuiscono anche durante la menopausa e la terapia con agonisti dell'HGH. Pertanto, è stato piuttosto difficile individuare il ruolo principale di qualcuno nella patogenesi del leiomioma, tenendo conto solo di queste osservazioni.
Nel 1949 Segaloff et al. hanno pubblicato dati sull'aumento della cellularità e dell'attività mitotica dei fibromi in 6 pazienti trattati con progesterone. Successivamente, sono emerse ulteriori prove che suggeriscono un ruolo centrale del progesterone nella crescita del leiomioma uterino. Pertanto, Tiltmam ha dimostrato un aumento significativo del numero di mitosi in un campo visivo nelle preparazioni istologiche del nodo miomato nei pazienti trattati con medrossiprogesterone acetato rispetto al gruppo di controllo. Kawaguchi et al. studiando il ruolo dell'influenza delle fasi del ciclo mestruale sul livello dei mitosi nel leiomioma, ha rivelato che nella fase secretoria il numero di mitosi era significativamente più alto rispetto alla fase proliferativa o durante le mestruazioni, rispettivamente 12,7/3,8/8,3 per 100 campi visivi.
Lo stesso gruppo di autori, studiando le proprietà ultrastrutturali delle cellule di leiomioma in coltura e del miometrio normale, ha scoperto che il mioma e le cellule miometriali in un mezzo contenente estrogeni e progesterone erano più attivi al microscopio elettronico che in un mezzo di controllo e in un mezzo contenente solo estrogeni. . Nelle cellule di leiomioma, sotto l'influenza di estrogeni e progesterone, il numero di miofilamenti e corpi densi aumenta.
Branon et al. ha rivelato un aumento dei recettori del progesterone nel leiomioma rispetto al miometrio normale. Nel miometrio, i recettori del progesterone di tipo A e B sono espressi in quantità uguali. Il progesterone si lega prevalentemente al recettore di tipo B, il tipo A, a sua volta, inibisce l'espressione del recettore di tipo B. Nel 40%, sulla superficie dei linfonodi miomatosi, il recettore di tipo B è sovraespresso.
Si nota inoltre che il progesterone inibisce l'espressione dei recettori degli estrogeni, mentre gli estrogeni aumentano l'espressione dei recettori del progesterone sia nel miometrio che nel leiomioma. Pertanto, il progesterone è in grado di avere un duplice effetto sul leiomioma: in primo luogo, bloccando l'azione degli estrogeni, inibendo l'espressione dei loro recettori, e in secondo luogo, esercitando il suo effetto direttamente attraverso i suoi recettori.
È anche importante evidenziare le osservazioni cliniche che dimostrano il ruolo chiave del progesterone nella crescita del leiomioma uterino.
Nel 1961, Mixson e Hammond descrissero 16 pazienti con leiomioma uterino che assumevano il progestinico sintetico norethinodrel ad una dose sufficiente a mantenere l'amenorrea. In 15 di questi pazienti si è verificato un aumento significativo delle dimensioni dell'utero. 12 settimane dopo la sospensione del farmaco in tutti i pazienti, la dimensione dell'utero è diminuita, nel 70% dei pazienti l'utero è tornato alle sue dimensioni originali. Gli autori hanno concluso che il noretinodrel provoca un aumento rapido ma reversibile dei leiomiomi.
Studi più recenti di Friedman et al. ha dimostrato che la combinazione di agonisti dell'HRH con medrossiprogesterone acetato non porta ad una diminuzione delle dimensioni del nodo miomato, come si osserva quando si assumono solo agonisti dell'HRH.
L'uso del farmaco antiprogesterone RU-486 in pazienti con leiomioma uterino ha causato una riduzione del 49% delle dimensioni del leiomioma 12 settimane dopo l'inizio del trattamento. Il livello sierico di estradiolo, estrone e progesterone nella fase follicolare iniziale non è cambiato. Studi immunoistochimici hanno rivelato una diminuzione significativa del numero di recettori del progesterone nel leiomioma, mentre il livello dei recettori degli estrogeni non è cambiato, suggerendo la possibilità di regressione del nodo del mioma attraverso l'azione diretta antiprogesterone.
In uno studio recente, utilizzando il marcatore di proliferazione cellulare PCNA, è stato dimostrato che l'estradiolo e il progesterone stimolano la proliferazione delle cellule di leiomioma, mentre le cellule miometriali normali proliferano solo in risposta all'aggiunta di estradiolo. Inoltre, è stato riscontrato che i valori massimi dell'indice dell'etichetta PCNA si osservano nella fase secretoria del ciclo mestruale, in cui domina il progesterone. Si è inoltre scoperto che il progesterone è in grado di aumentare significativamente l'espressione dell'EGF nel leiomioma, che è il suo principale mitogeno, mentre l'estradiolo non ha alcun effetto sull'espressione di questo fattore di crescita. Tuttavia, a differenza del progesterone, l’estradiolo aumenta significativamente l’espressione dei recettori dell’EGF e dei recettori del progesterone.
Pertanto, il progesterone e i progestinici promuovono la crescita dei leiomiomi. Le prove biochimiche, morfologiche e cliniche sopra delineate supportano fortemente questa ipotesi.
Gli estrogeni e il progesterone, insieme o separatamente, sopprimono anche la produzione del fattore di chemiotassi dei monociti - 1 (PCM-1), che è responsabile della chemiotassi e dell'attivazione dei monociti, prodotto da vari tumori e ha un effetto antitumorale, cioè E2 e P sono in grado di stimolare la crescita del nodo miomato attraverso la soppressione della produzione di PCM-1
Fattori di crescita
Come dimostrato in molti studi, il funzionamento del miometrio come tessuto ormono-dipendente è mediato da fattori di crescita che regolano la proliferazione e l'apoptosi delle cellule muscolari lisce, mediano l'azione degli estrogeni e del progesterone e regolano lo stato funzionale delle cellule muscolari lisce (secrezione di componenti della matrice extracellulare, espressione di vari recettori, attività contrattile, contatti intercellulari, ecc.). Sulla base di questi dati è stata formulata la teoria dell'estromedina, che consiste nel fatto che gli estrogeni che agiscono sul tessuto del miometrio e del leiomioma provocano la produzione locale di fattori di crescita, che a loro volta manifestano tutti gli effetti degli estrogeni in questi tessuti.
Il principale meccanismo d’azione dei fattori di crescita è autocrino/paracrino; pertanto, questi fattori svolgono un ruolo chiave anche nel processo patologico locale.
I seguenti fattori di crescita svolgono un ruolo chiave nella patogenesi del leiomioma uterino: EGF (fattore di crescita epidermico), IGF-I (fattore di crescita simile all'insulina e le sue proteine leganti che svolgono un ruolo regolatore), TGF beta (fattore di crescita trasformante). Altri due fattori di crescita: bFGF (fattore di crescita basico dei fibroblasti) e PDGF (fattore di crescita piastrinico) sono coinvolti nella patogenesi del leiomioma uterino, ma, a quanto pare, il loro ruolo è secondario o non del tutto compreso. EGF e IGF-I sono strettamente correlati agli ormoni sessuali e sono mediatori della loro azione nell'utero e in altri organi.
I fattori di crescita insulino-simili sono proteine a basso peso molecolare strutturalmente simili alla proinsulina, che stimolano la proliferazione e la differenziazione delle cellule in vari tessuti. L'attività di questi fattori di crescita è modulata da 6 proteine leganti (IGFBP1-6), che hanno un'affinità maggiore rispetto ai recettori dell'IGF. Le proteine leganti circolanti nel sangue proteggono l'IGF dalla distruzione e dalla fuoriuscita dal sistema circolatorio. Nello spazio extravascolare, le proteine leganti trasportano l'IGF alle cellule bersaglio e sono anche in grado di stimolare o inibire il legame dell'IGF ai loro recettori specifici. Ciò è dovuto alla presenza di speciali proteasi che possono scindere il complesso fattore di crescita + proteina legante in frammenti con effetti diversi.
Nel leiomioma uterino e nel miometrio normale sono stati riscontrati IGF I e II, nonché le proteine leganti IGFBP 2,3,4 e 5. L'IGF-I e, in misura minore, l'IGF-II mediano l'azione degli estrogeni sul miometrio e sul miometrio. leiomioma, causando la proliferazione di questi tessuti. Inoltre, questi fattori di crescita sono in grado di stimolare la mitosi delle cellule di leiomioma in assenza di ormoni sessuali.
Dati abbastanza contraddittori riguardanti la concentrazione di IGF-I e IGF-II nel tessuto del leiomioma e nel miometrio circostante. Alcuni autori affermano che la concentrazione di IGF-I e II è aumentata nel leiomioma rispetto al miometrio normale, altri rivelano il rapporto opposto, alcuni autori ottengono dati su un rapporto uguale tra le concentrazioni di queste proteine. Molto probabilmente, ciò è dovuto ai diversi metodi utilizzati da questi ricercatori, nonché alle differenze nella qualità e nel numero dei pazienti selezionati. Tuttavia, i risultati della maggior parte degli autori concordano su un’espressione significativamente maggiore dei recettori dell’IGF-I nel leiomioma e nel miometrio. Nonostante il fatto che la concentrazione di IGF-I nel leiomioma non possa essere modificata, il fatto di aumentare la sensibilità del leiomioma all’IGF-I gioca un ruolo importante, poiché l’IGF-I sintetizzato dal miometrio o dall’endometrio circostante (questo tessuto ha anche un contenuto significativo di questo fattore di crescita), è in grado di stimolare il tessuto del leiomioma eccessivamente sensibile, provocandone la crescita. Negli studi in vitro, la risposta mitotica delle cellule di leiomioma all’aggiunta di IGF-I è sempre stata significativamente più elevata rispetto a quella delle cellule miometriali normali.
Proteina legante 3 (IGFBP-3), che è il principale modificatore dell'attività dei fattori IGF. Formando un complesso IGF+IGFBP-3, previene o potenzia il legame dei fattori IGF ai suoi recettori, inibendo o stimolando così la loro azione sulla cellula bersaglio. Inoltre, IGFBP-3 è anche in grado di inibire in modo indipendente la proliferazione cellulare legandosi ai suoi recettori specifici sulla superficie cellulare.
Un'altra caratteristica dell'IGF-I è la sua capacità di alterare la secrezione di prolattina da parte dei leiomiomi. La prolattina è anche in grado di stimolare la proliferazione delle cellule di leiomioma. È stato precedentemente dimostrato che il miometrio normale e il leiomioma secernono prolattina, tuttavia, l'IGF-I è in grado di aumentare in modo dose-dipendente la produzione di prolattina da parte del leiomioma rispetto al miometrio circostante.
L'EGF, a differenza dei fattori IGF, non ha un sistema proteico legante, tuttavia è un mitogeno più forte per il leiomioma e il miometrio normale rispetto ai fattori IGF. Come notato sopra, la sua produzione nel leiomioma e nel miometrio è stimolata dal progesterone e l'espressione dei recettori aumenta sotto l'influenza degli estrogeni.
Un altro fattore di crescita coinvolto nella patogenesi del leiomioma uterino è il bFGF. Questo fattore di crescita svolge un ruolo centrale nella regolazione della proliferazione, della motilità e della differenziazione cellulare dei tessuti di origine mesodermica. Il bFGF è stato identificato nei tumori benigni e maligni del sistema nervoso centrale, nonché nell'adenocarcinoma endometriale, dove la sua produzione è regolata dagli estrogeni. In quanto fattore angiogenico, il bFGF svolge un ruolo importante nella crescita del tumore mantenendone l'apporto sanguigno.
bFGF è anche un mitogeno per il miometrio e il leiomioma. Nel leiomioma è stato rilevato un contenuto più elevato di questo fattore di crescita rispetto al miometrio circostante. Molto probabilmente, ciò è dovuto al contenuto in eccesso della matrice extracellulare (ECM) nel nodo miomato, mentre il bFGF è localizzato principalmente nell'ECM. bFGF regola la produzione di enzimi responsabili del rimodellamento dell'ECM, come l'attivatore della collagenasi e del plasminogeno, e influenza anche l'espressione delle integrine e di altre molecole di adesione cellulare. La ricerca recente su questo fattore di crescita si è concentrata sulle proprietà uniche di una forma del suo recettore. Si è scoperto che il tipo 1 di questo recettore può essere secreto, cioè esistere senza un dominio transmembrana. È stato dimostrato che questa forma del recettore è coinvolta nel sanguinamento uterino associato al leiomioma, a causa della ridotta angiogenesi nell'endometrio. Una diminuzione del contenuto di questo recettore nello stroma endometriale nelle donne sane si osserva nella fase luteale del ciclo, mentre nelle donne con leiomioma uterino non sono stati rilevati tali cambiamenti e il livello dei recettori bFGF rimane lo stesso. Probabilmente questo fenomeno è in un certo senso collegato al progesterone, che domina in questa fase del ciclo.
Il fattore di crescita trasformante beta (TGFbeta), come descritto sopra, è stato rilevato anche nel miometrio e nel leiomioma, tuttavia la sua particolarità sta nel fatto che nel miometrio, a differenza del leiomioma, questo fattore di crescita presenta un effetto a due fasi. Cioè, a basse concentrazioni, il TGFbeta stimola la proliferazione delle cellule miometriali e ad alte concentrazioni la inibisce. Un effetto simile era assente nel leiomioma. Il TGF beta svolge probabilmente un ruolo regolatore nella regolazione della crescita autocrina, essendo un collegamento inibitorio in contrasto con l'effetto di stimolazione della proliferazione di altri fattori di crescita. Da ciò possiamo concludere che è possibile che nel leiomioma questa regolazione negativa della crescita sia disturbata, che è un altro anello della sua patogenesi.
Per quanto riguarda il fattore di crescita derivato dalle piastrine (PDGF), si sa soltanto che è in grado di stimolare la proliferazione delle cellule del leiomioma e del miometrio. Sono necessarie ulteriori ricerche per determinare il suo posto nella patogenesi del leiomioma, mentre gli viene assegnato un ruolo secondario.
Altri fattori
Altri fattori includono l’ormone della crescita ipofisario.
Nel 1963, gli scienziati francesi scoprirono che nelle donne affette da acromegalia, la frequenza di rilevamento del leiomioma uterino è superiore rispetto al resto della popolazione e, come sapete, con questa malattia, il contenuto dell'ormone della crescita (GH) nel sangue aumenta . L'ormone della crescita regola la crescita e la differenziazione di vari organi bersaglio legandosi al suo recettore specifico. Il maggior numero di recettori del GH si trova nel fegato. È anche noto che il GH stimola la produzione di IGF-I da parte del fegato, che a sua volta media l'effetto del GH sugli organi bersaglio.
I recettori dell'ormone della crescita sono stati identificati nel miometrio e nel leiomioma e non è stata riscontrata alcuna differenza nell'espressione di questo recettore tra i due tessuti. La terapia con agonisti del GRH non modifica l'espressione dei recettori GH nel leiomioma e nel miometrio, da cui si può concludere che i recettori GH non sono regolati dagli estrogeni. È stato inoltre osservato che nelle donne affette da leiomioma il livello stimolato di GH nel sangue è più elevato rispetto ai controlli di età.
Apoptosi nel leiomioma
La crescita del tumore è il risultato di un equilibrio dinamico tra proliferazione cellulare e morte cellulare. Pertanto, la crescita può essere associata sia ad un’eccessiva proliferazione cellulare che ad un basso indice di morte cellulare. Relativamente di recente sono stati ottenuti dati secondo cui la cellula è in grado di ricevere segnali sia per la divisione che per la morte, innescando una cascata di processi complessi che portano alla condensazione della cromatina, al cambiamento della permeabilità della membrana, all'increspamento e, di conseguenza, alla frammentazione cellulare con la formazione di cellule circondate da una membrana, i cosiddetti corpi apoptotici. Questo processo è chiamato apoptosi - morte cellulare programmata e, come è stato rivelato, il proto-oncogene Bcl-2, riscontrato per la prima volta nei linfomi a cellule B, svolge un ruolo importante nella regolazione di questo fenomeno. Un aumento dell'espressione di Bcl-2 in una cellula modifica il normale corso dell'apoptosi e quindi aumenta la durata della vita di questa cellula. Pertanto, Bcl-2 svolge un ruolo importante nella crescita del tumore, agendo come uno dei regolatori dell'equilibrio tra proliferazione e morte cellulare; pertanto, l'analisi dell'espressione di questo proto-oncogene e la dipendenza della sua espressione da vari fattori in qualsiasi la neoplasia è una caratteristica fisiopatologica importante.
Studi immunoistochimici hanno rivelato un contenuto più elevato di Bcl-2 nel leiomioma rispetto al miometrio circostante, con la massima espressione osservata nella fase secretoria del progesterone del ciclo mestruale. Non sono stati riscontrati cambiamenti ciclici nell'espressione di Bcl-2 nel miometrio circostante.
In uno studio in vitro, il trattamento di cellule di leiomioma in coltura con progesterone ha causato un rapido aumento dell'espressione di Bcl-2, mentre l'aggiunta di estradiolo ha comportato un leggero aumento dell'espressione di questo proto-oncogene. Sulla base di ciò si può supporre che il progesterone sia coinvolto anche nella crescita dei leiomiomi inducendo l'espressione di Bcl-2, che blocca l'apoptosi e quindi aumenta la durata della vita della cellula.
Quindi, la patogenesi del leiomioma uterino può essere rappresentata come segue: una cellula precursore, che successivamente darà un clone di cellule di leiomioma, può essere formata in due modi. Il primo è associato a disturbi ontogenetici, il secondo implica il verificarsi di una mutazione somatica di un miocita già maturo. Di conseguenza, il miocita mutante è esposto a una complessa cascata di fattori che causano la mitosi della cellula mutante, che a sua volta probabilmente contribuisce alla diffusione delle mutazioni somatiche.
I principali fattori coinvolti nell’avvio e nel mantenimento della crescita dei leiomiomi comprendono estrogeni, progesterone e fattori di crescita. Esiste una sinergia tra estrogeni e progesterone. Il ruolo degli estrogeni può essere approssimativamente etichettato come "ausiliario", mentre il progesterone è probabilmente il mitogeno chiave del leiomioma. Inoltre, il progesterone sembra promuovere la crescita del leiomioma allungando la durata della vita della cellula proteggendola dall'apoptosi.
I fattori di crescita sono mediatori dell'azione degli ormoni sessuali, stimolano la proliferazione delle cellule di leiomioma e causano anche la produzione e la ristrutturazione della matrice extracellulare. I fattori di crescita chiave nella patogenesi del leiomioma uterino sono EGF e IGF-I. Il loro meccanismo d’azione è autocrino/paracrino. I fattori di crescita sono in grado di esercitare il loro effetto indipendentemente dagli ormoni sessuali, che in determinate fasi dello sviluppo del leiomioma possono indicare la possibilità di autonomia di questa formazione.
Anche la possibilità di produzione locale di estrogeni nel leiomioma e nel miometrio circostante è un fattore importante per mantenere la crescita del leiomioma.
Pertanto, sebbene non vi sia ancora un’idea esatta dell’eziologia e della patogenesi del leiomioma uterino, è già stato accumulato materiale sufficiente per modificare l’approccio clinico e diagnostico a questa malattia. Al momento, è in fase di sperimentazione clinica un farmaco (pirfenidone) che può influenzare direttamente i fattori di crescita nel leiomioma uterino, portando alla regressione del nodo miomato, e questo farmaco non si applica agli agenti ormonali. Il compito più importante è identificare l’evidenza di un’associazione tra lo sviluppo del leiomioma uterino e le condizioni spesso associate a questa malattia, come traumi ostetrico-ginecologici, infezioni ed endometriosi.
Riso. 1. Schema presuntivo della patogenesi del leiomioma uterino. (secondo Mitchell S. Rein con modifiche e integrazioni); ER - recettori degli estrogeni; Recettori PR del progesterone
Bibliografia
- John A. Rock Capitolo 276 - Leiomioma uterino; Rakel: La terapia attuale di Conn 1998;\
- Bonatz G., Frahm O.S., Andreas S., Heidorn K., Jonat W., Parwaresch R. Accorciamento dei telomeri nei leiomiomi uterini; Giornale americano di ostetricia e ginecologia: volume 179; Numero 3; ottobre 1998
- Orii A, Mori A, Zhai YL, Toki T, Nikaido T, Fujii S Mastociti nei tumori della muscolatura liscia dell'utero; Int J Gynecol Pathol 1998 ottobre; 17(4):336-42
- Valenti MT, Azzarello G, Vinante O, Manconi R, Balducci E, Guidolin D, Chiavegato A, sartore S Livelli di differenziazione, proliferazione e apoptosi nel leiomioma umano e leiomiosarcoma. J cancro Res Clin Oncol 1998 124:2 93-105
- Andrade LA, Torresan RZ, Sales JF Jr, Vicentini R, De Souza GA Leiomiomatosi endovenosa dell'utero. Un resoconto di tre casi. Pathol Onkol Res 1998; 4(1:44-7)
- Adesanya OO, Zhou J, Bondy CA Regolazione degli steroidi sessuali dell'espressione genica e della proliferazione del sistema del fattore di crescita simile all'insulina nel miometrio dei primati. J Clin Endocrinol Metab Vol 81, N 5, maggio 1996
- Sozen I, Olive DL, Arici A Espressione e regolazione ormonale della proteina chemiotattica monocitaria-1 nel miometrio e nei leiomiomi. Fertil Steril 1998 giugno; 69(6):1095-102
- Van Der Ven Leo TM, Van Buul-Offers SC, Gloudemans T, Bloemen RJ, Roholl PJ, Sussenbach JS, Otter WD. Modulazione dell'azione dei fattori di crescita simili all'insulina da parte delle proteine leganti l'IGF nei tessuti muscolari lisci normali, benigni e maligni J Clin Endocrinol Metab Vol 81, N 10, ottobre 1996
- Shimomura Y, Matsuo H, Samoto T, Maruo T Up-Regulation mediante l'espressione dell'antigene nucleare delle cellule di progesterone e del fattore di crescita epidermico nel leiomioma uterino umano J Clin Endocrin Metab Vol.83 N 6 giugno 1998
- Lee Byung-Seok, Margolin SB, Nowak RA Pirfenidone: un nuovo agente farmacologico che inibisce la proliferazione delle cellule di leiomioma e la produzione di collagene J Clin Endocrin Metab Vol. 83 n. 1 giugno 1998
Questo tumore benigno è spesso causa di infertilità. Cos'è il leiomioma uterino?
 Il leiomioma dell'utero (mioma, fibromioma) è una malattia ginecologica comune che si verifica più spesso nelle donne di età compresa tra 35 e 40 anni, ma può anche comparire in età precoce.
Il leiomioma dell'utero (mioma, fibromioma) è una malattia ginecologica comune che si verifica più spesso nelle donne di età compresa tra 35 e 40 anni, ma può anche comparire in età precoce.
È più difficile per le donne con questa diagnosi rimanere incinte e avere un figlio. Inoltre, esiste un piccolo rischio che un tumore benigno diventi maligno. Pertanto, è importante rilevare e curare la malattia in tempo.
Cos'è il leiomioma uterino
Il leiomioma è un tumore benigno ormone-dipendente della cavità uterina. Questo è un nodo arrotondato, la cui dimensione può variare da pochi millimetri a diversi centimetri di diametro o più.
Il tumore è formato dalla divisione cellulare dei tessuti connettivi e muscolari della cavità uterina.
Nella maggior parte dei casi il tumore non si manifesta come sintomi e viene scoperto per caso durante una visita ginecologica.
In alcuni casi, la malattia è accompagnata dai seguenti sintomi:
- Mestruazioni abbondanti
- Dolore e pesantezza al basso ventre. Se la gamba del nodo è attorcigliata, si avverte un dolore acuto nella parte bassa della schiena e nell'addome, la temperatura corporea aumenta.
- Violazione del lavoro degli organi vicini (ad esempio minzione frequente, stitichezza).
- Debolezza generale.
- Gonfiore, .
- Disturbi ormonali.
Cause del leiomioma uterino
La comparsa dei fibromi può essere associata ad una predisposizione individuale o all'influenza di alcuni fattori:
- Malattie infiammatorie degli organi genitali e altre malattie ginecologiche.
- Frequente .
- Menarca tardivo, sanguinamento mestruale abbondante.
- Violazioni delle funzioni delle ghiandole surrenali, della tiroide, delle malattie cardiovascolari.
- anemia.
- Inizio tardivo dell'attività sessuale e/o attività sessuale irregolare.
- Eccessivo stress emotivo.
- Stile di vita sbagliato (lavoro sedentario, cibo di scarsa qualità).
Diagnosi e trattamento del leiomioma uterino
La diagnosi della malattia inizia con un sondaggio del paziente. Il medico specifica quanto sono abbondanti le mestruazioni, scopre la presenza e il numero di nascite, aborti e loro complicanze, malattie infettive pregresse e interventi intrauterini.
La presenza di fibromi può essere sospettata da un medico durante un esame vaginale bimanuale. Ciò può essere indicato da un aumento delle dimensioni dell'utero, dall'eterogeneità e dall'irregolarità della superficie dell'utero.
Nella fase successiva viene utilizzata un'ecografia degli organi pelvici. In alcuni casi vengono utilizzate la risonanza magnetica, la TC, l'isteroscopia, la biopsia endometriale (in caso di sanguinamento uterino).
L'approccio al trattamento del leiomioma dipende dai sintomi, dalle dimensioni e dalla posizione dei linfonodi tumorali, dall'età e dalla salute del paziente, nonché dal suo desiderio di preservare la funzione riproduttiva. Nella maggior parte dei casi, i medici preferiscono il trattamento conservativo di questa malattia, ma in casi estremi è necessario un intervento chirurgico.
Le indicazioni per la terapia conservativa sono:
- Il desiderio di una donna di partorire in futuro.
- Decorso asintomatico della malattia.
- Crescita lenta dei nodi.
- Fibromi in cui la dimensione dell'utero non supera la dimensione dell'utero durante la gravidanza fino a 12 settimane.
- La posizione del nodo nella parete dell'utero o su un'ampia base (intramurale o sottosierosa).
- La presenza di malattie in cui è pericoloso iniettare l'anestesia o eseguire un intervento chirurgico.
- Trattamento conservativo come preparazione all'intervento chirurgico o alla riabilitazione dopo miomectomia.
Il trattamento prevede l'assunzione di farmaci o farmaci ormonali che fermano l'ulteriore crescita del tumore e la sua riproduzione e riducono i sintomi spiacevoli. Dopo il trattamento conservativo, una donna deve essere esaminata almeno una volta ogni 6 mesi.
Se il tumore cresce rapidamente, la dimensione dell'utero supera la dimensione dell'utero durante la gravidanza a 12 settimane e se c'è un malfunzionamento degli organi adiacenti, si consiglia di rimuovere chirurgicamente parte dell'utero o l'intero organo.
Esistono i seguenti tipi di trattamento chirurgico per il leiomioma uterino:
Miomectomia laparoscopica. Indicazioni: mancanza di effetto della terapia conservativa, linfonodi sottosierosi e localizzati intramuralmente di diametro superiore a 2 cm, linfonodi peduncolati. Dopo tale operazione, sull'utero rimangono cicatrici che richiedono un monitoraggio speciale in caso di gravidanza del paziente.
Miomectomia isteroscopica. Indicazioni: leiomioma peduncolato, nodulo sottomucoso, pazienti con aborti ripetuti.
Laparotomia con miomectomia utilizzato in alternativa alla tecnica laparoscopica, in assenza di attrezzature in clinica o con dimensioni e numero di nodi di mioma adeguati.
Embolizzazione delle arterie uterine. La metodica è indicata per qualsiasi dimensione e localizzazione dei linfonodi, ad eccezione dei leiomiomi peduncolati e se si sospetta un processo maligno.
Isterectomia. Questa operazione è indicata se tutti i metodi elencati sono controindicati o inefficaci.
La prognosi del trattamento del leiomioma è favorevole.
Fibromi uterini (leiomioma, fibromioma - sinonimi) - una formazione tumorale ormono-dipendente di tipo benigno, formata dal tessuto muscolare dell'utero. Il leiomioma è una malattia molto comune e la sua frequenza raggiunge il 30% nelle donne di età inferiore ai 50 anni (età media di rilevamento - 33 anni). Molto spesso, i sintomi dei fibromi si riscontrano nel periodo premenopausale, ma negli ultimi anni il tumore è diventato molto più giovane. Il nodo miomato è costituito da fibre intrecciate casualmente della muscolatura liscia dell'utero e ha dimensioni diverse. Più spesso, il diametro dei fibromi è 1-10 cm (un piccolo tumore), ma può raggiungere volumi enormi.
Classificazione dei tipi di fibromi uterini
I fibromiomi possono essere localizzati nella cervice (fino al 5%), ma il leiomioma del corpo uterino è più comune (fino al 95%). A seconda del numero di nodi miomatosi, il tumore può essere singolo o multiplo, mentre i sintomi sono esattamente gli stessi. Un'altra classificazione si basa sulla localizzazione del fibromioma:
- I fibromi sottomucosi (sottomucosi) si trovano vicino alla cavità uterina, a volte penetrano nella cervice o nella vagina (nodo nascente). I sintomi di questo tipo di fibromi uterini sono generalmente gravi.
- I fibromi sottosierosi (sottoperitoneali) sono localizzati vicino al peritoneo all'esterno dell'utero. Spesso ha un peduncolo sottile alla base e nella diagnosi viene definito "nodo miomato sottosieroso".
- Fibromi intramurali e interstiziali. Questi tipi di tumori si trovano nello spessore dello strato muscolare dell'utero.
- Fibromi uterini interstizio-sottosierosi. Tale tumore cresce attraverso la parete muscolare e poi cresce verso la cavità addominale.
- Leiomioma intraligamentare. Situato nei legamenti dell'utero.
- Leiomioma della cervice.
I fibromi interstiziali sono i più comuni (oltre il 50%). I sintomi dei fibromi sottomucosi si verificano solo nel 10% dei casi. I medici misurano piccoli fibromi nelle fasi iniziali in centimetri e tumori più grandi nelle settimane di gravidanza (simile all'aumento dell'utero durante lo sviluppo del feto al suo interno).
Quali sono le ragioni per lo sviluppo dei fibromi
Le principali cause dei fibromi uterini sono sempre associate allo squilibrio ormonale nel corpo, poiché questo tumore è ormono-dipendente. Il nodo miomato inizia a crescere se, sotto l'influenza degli ormoni, inizia la divisione anormale delle cellule muscolari lisce.
Ragioni importanti per lo sviluppo dei fibromi sono la rottura dell'ipofisi e dell'ipotalamo, delle ovaie, della tiroide e delle ghiandole surrenali, cioè i principali organi produttori di ormoni. Molte donne che presentano segni di fibromioma hanno livelli elevati di estrogeni nel sangue, quindi le principali cause dello sviluppo del tumore sono vari disturbi metabolici di questi ormoni. Si noti che durante la menopausa, quando la produzione di estrogeni diminuisce, la crescita dei fibromi può arrestarsi.
Esistono alcuni fattori di rischio che aumentano il rischio di proliferazione dei linfonodi miomatosi:
- insorgenza tardiva delle mestruazioni;
- irregolarità mestruali, periodi pesanti;
- malattie infiammatorie croniche dell'utero;
- aborti, parto traumatico;
- mancanza di parto;
- malattie dei vasi sanguigni, sangue;
- qualsiasi patologia della tiroide e delle ghiandole surrenali;
- vita sessuale irregolare;
- stress prolungato;
- sovrappeso.
Secondo gli scienziati, le cause dei fibromi possono essere associate a una predisposizione ereditaria, quindi i sintomi di un tumore in una madre o una nonna richiedono molta attenzione alla loro salute fin dalla giovane età.
Come si manifestano i fibromi uterini
I sintomi del leiomioma uterino spesso non compaiono affatto, soprattutto se è presente un piccolo tumore. Nella maggior parte dei casi, i segni patologici vengono rilevati durante una visita ginecologica. A volte i sintomi della malattia sono offuscati, quindi una donna è riconosciuta come la norma. Molto spesso, i sintomi più vividi del fibromioma sono dati da un tumore con localizzazione sottomucosa e sottosierosa.
I segni più comuni di un tumore benigno:
- mestruazioni abbondanti (a volte i sintomi dei fibromi uterini sono tali che una donna deve cambiare 2-3 assorbenti all'ora);
- disturbi mestruali (mestruazioni acicliche);
- la comparsa di sanguinamento uterino o spotting tra i periodi.
A poco a poco, tali sintomi di fibromi portano allo sviluppo di anemia in una donna, quando la sua pelle diventa pallida, si osservano spesso debolezza e vertigini. Importanti sintomi diagnostici dell'anemia sono una diminuzione del livello di emoglobina e di globuli rossi nel sangue.
Poiché il tumore cresce molto lentamente, tutti gli altri segni possono manifestarsi gradualmente:
- dolore doloroso nell'addome inferiore, aggravato dalle mestruazioni, dai rapporti sessuali;
- una sensazione di pressione nell'addome (più spesso accompagna il mioma sottoseroso);
- mal di schiena lombare;
- compressione del tratto digestivo, della vescica, del retto (con un piccolo tumore, questi sintomi sono assenti) e sviluppo di difficoltà con la minzione, la defecazione;
- crescita della circonferenza dell'addome (con grande leiomioma).
Se la circolazione sanguigna è disturbata nel nodo miomato, possono svilupparsi sintomi di addome acuto (dolori crampi, febbre). Ci sono altre conseguenze spiacevoli dei fibromi, alcune delle quali piuttosto gravi.
Possibili conseguenze e complicanze dei fibromi uterini
Il mioma è un tumore benigno che non diventa quasi mai maligno (fino allo 0,3%). Tuttavia, le conseguenze della malattia possono essere gravi. Tra questi ci sono l'anemia da carenza di ferro dovuta a forti emorragie, difficoltà a concepire e generare figli e persino infertilità.
Altre possibili conseguenze del leiomioma (solitamente sottosieroso con una gamba) sono associate alla torsione della sua base, e ciò può verificarsi anche con un piccolo tumore. In questo caso, il rischio di necrosi linfonodale e complicanze settiche è elevato. Da un fibroma di grandi dimensioni nelle fasi successive può verificarsi un'emorragia, che minaccia una grave perdita di sangue. Ecco perché vengono rimossi i fibromi che non possono essere curati con metodi conservativi.
Come identificare i fibromi uterini

Il leiomioma, di regola, viene facilmente diagnosticato con un semplice esame ginecologico: se le sue dimensioni sono grandi, l'utero aumenta. I tumori di piccole dimensioni sono visibili all'ecografia degli organi pelvici, condotta da una sonda vaginale. I segni dei fibromi (localizzazione, diametro) sono meglio visualizzati con la vescica piena e si notano come focolai arrotondati con ecogenicità ridotta.
Per diagnosticare i fibromi sottomucosi o interstiziali, sarà necessaria l'isteroscopia o il sondaggio dell'utero. Durante la procedura, viene eseguita una biopsia per esaminare le cellule tumorali. Alcuni fibromi sono difficili da distinguere dai tumori, pertanto per effettuare una diagnosi accurata viene eseguita la laparoscopia (spesso i fibromi vengono rimossi durante l’intervento chirurgico). Se tecnicamente possibile, la diagnosi può essere chiarita utilizzando immagini MRI o TC. Vale la pena distinguere la malattia dal cistoma e dal fibroma ovarico, dal sarcoma uterino.
Trattamento dei fibromi uterini
Le tattiche di gestione dei pazienti con fibromi differiscono a seconda della localizzazione e delle dimensioni: con piccoli parametri, il tumore può spesso essere curato con metodi conservativi. Inoltre, una donna dovrebbe seguire uno stile di vita sano e aderire a una dieta speciale.
dieta per leiomioma
Se la nutrizione è adeguatamente organizzata, lo sfondo ormonale del corpo si normalizza e il tumore rallenta la sua crescita. Una dieta per fibromi uterini può essere utilizzata per tutte le malattie ginecologiche, così come per l'oncologia in quest'area.
La dieta dovrebbe fornire alla donna gli oligoelementi e le vitamine necessari, quindi la dieta per i fibromi uterini comprende:
- fibra vegetale da pane integrale e cereali;
- legumi;
- riso integrale;
- noci (soprattutto pino e noci);
- verdure (cavoli, pomodori, zucca, peperoni);
- frutta (agrumi, mele);
- frutti di bosco (mirtilli, lamponi, fragole);
- prodotti a base di soia (4 volte a settimana);
- pesce e frutti di mare (3 volte a settimana);
- semi di lino e aglio (tutti i giorni).
Inoltre, una dieta per i fibromi uterini può prevedere il consumo di tisane (camomilla, elicriso, erba di San Giovanni, bacche di biancospino), nonché il consumo di tè verde 4-5 tazze al giorno.
È possibile trattare i fibromi senza intervento chirurgico
Il trattamento del leiomioma uterino viene spesso effettuato con l'aiuto della farmacoterapia. La rimozione del tumore durante l'intervento chirurgico è la seconda fase del trattamento se la prima si è rivelata inefficace. La terapia della malattia non è affatto necessaria se:
- piccolo tumore senza sintomi;
- non c'è alcuna tendenza al rialzo.
Le donne sono sotto stretto controllo di un ginecologo (visita un medico ogni 4-6 mesi). È auspicabile condurre una diagnosi approfondita al fine di identificare la causa esatta dei fibromi e correggerla.
Indicazioni per la terapia conservativa dei fibromi:
- la comparsa di sintomi inerenti al tumore;
- crescita del tumore;
- localizzazione sottosierosa o intramurale del nodo miomato;
- alto rischio di complicazioni durante l'operazione;
- al fine di ridurre le dimensioni del leiomioma prima dell’intervento chirurgico.
È consentito trattare con l'aiuto di farmaci solo i fibromi, la cui dimensione è inferiore a 12 settimane di gravidanza. Secondo le indicazioni, il tumore viene rimosso senza perdere tempo con la terapia conservativa, perché molti fibromi, anche dopo la terapia ormonale, ricominciano a crescere dopo 6-12 mesi.
I principali metodi non ormonali per il trattamento dei fibromi:
- compresse o iniezioni di emostatici per fermare il sanguinamento;
- antispastici e FANS per eliminare il dolore;
- farmaci per l'anemia da carenza di ferro;
- medicinali per la contrazione uterina;
- antiossidanti, vitamine per migliorare le condizioni generali del corpo;
- fitoterapia per migliorare il trofismo dei tessuti (preparati di equiseto, polmonaria medica).
Se la dimensione dei fibromi è piccola, la terapia ormonale dà buoni risultati. Quindi, in giovane età, alle donne vengono prescritti preparati estrogeni-progestinici combinati (utrogestan) o preparati di progesterone (duphaston). Nel periodo premenopausale, il trattamento con androgeni (gestrinone, danazolo) è raccomandato in cicli di 30 giorni (fino a 6 cicli). Con fibromi di piccole dimensioni, viene utilizzato anche il trattamento con farmaci che sopprimono la produzione di estrogeni (agonisti degli ormoni ipofisari Zoladex, buserelin), ma il loro effetto si osserva solo durante la somministrazione. Un altro tipo di terapia per tumori piccoli (fino a 2 cm) sono i contraccettivi orali (Yarina, Zhanin), che possono fermare lo sviluppo della malattia.
Rimozione chirurgica dei fibromi
Spesso, il leiomioma subito dopo il rilevamento presenta indicazioni per un intervento chirurgico. Pertanto, il trattamento dei fibromi uterini sottomucosi a causa del pericolo di gravi emorragie è solo operativo. Inoltre, sarà necessaria la rimozione del tumore quando:
- anemia dovuta a mestruazioni abbondanti e sanguinamento intermestruale;
- sindrome da dolore grave;
- spremere la vescica, il retto o altri organi;
- la dimensione dei fibromi più di 13 settimane di gravidanza;
- sospetto di disturbi circolatori nel nodo o torsione della gamba tumorale (anche con le sue piccole dimensioni);
- rapida crescita del fibromioma o sua localizzazione atipica;
- se il leiomioma è combinato con qualsiasi malattia cancerosa o precancerosa dell'area genitale;
- quando si pianifica una gravidanza, infertilità.
La rimozione dei fibromi viene effettuata in diversi modi. Pertanto, il trattamento chirurgico può comportare una miomectomia (escissione dei fibromi) o un'isterectomia (rimozione dell'utero). Anche i metodi per eseguire queste operazioni differiscono, a seconda del tipo e delle capacità della clinica, dell'ubicazione e delle dimensioni della formazione. Quindi, il trattamento chirurgico può essere il seguente:
- Rimozione laparoscopica dei fibromi. Attraverso piccole punture nell'addome, gli specialisti rimuovono la formazione, la cui dimensione non supera gli 8 cm.Se il diametro del nodo miomato è maggiore, viene eseguita un'operazione di laparotomia (escissione dei fibromi attraverso un'incisione).
- Embolizzazione del tumore. Attraverso l'arteria femorale, un catetere viene portato al mioma e attraverso di esso, con l'ausilio di appositi preparati, vengono “sigillati” i vasi che alimentano il tumore.
- Ablazione FUS del tumore o trattamento con ultrasuoni. Con l'aiuto delle onde ultrasoniche, i tessuti del fibromioma vengono distrutti. Lo svantaggio della tecnica: spesso ricompaiono i segni dei fibromi.
- Isteroscopia terapeutica. Durante l'esame possono essere rimossi fibromi sottomucosi di piccole dimensioni, o formazioni localizzate sulla cervice.
- Se una donna non ha intenzione di avere un figlio (ad esempio, se durante la menopausa viene riscontrato un leiomioma), l'operazione può comportare la rimozione completa dell'utero con fibromi.
Spesso, dopo il trattamento chirurgico, a una donna viene prescritta una terapia ormonale, che aiuterà a prevenire il ripetersi dei fibromi, soprattutto quando non è stato completamente asportato.
Trattamento alternativo dei fibromi uterini
I rimedi popolari per i fibromi hanno aiutato molte donne a rallentare il processo patologico, a eliminare il sanguinamento e talvolta a prevenire l'intervento chirurgico. I rimedi popolari sono migliori per trattare piccoli leiomiomi che non minacciano conseguenze gravi:
- Propoli. Per ridurre le dimensioni dei fibromi si realizzano palline di propoli. Vengono inseriti nella vagina prima di andare a letto, avvolti in un sottile strato di garza. Il corso del trattamento viene effettuato per 10 giorni, quindi la terapia viene interrotta per una settimana, dopodiché tale trattamento con rimedi popolari viene ripetuto altre tre volte.
- La radice di Maria. Per ridurre la gravità dei sintomi e curare i fibromi, preparare una tintura di radice di Mary in ragione di 50 g. materie prime per 0,5 l. vodka. Conservare il rimedio al buio per 14 giorni, poi berne un cucchiaio tre volte al giorno prima dei pasti, diluito con acqua. Il corso della terapia con rimedi popolari in questo caso dura 1 mese e dopo una settimana di pausa viene ripetuto.
- Madre boro. Con i miomi, questa pianta dà ottimi risultati se la dimensione del tumore è inferiore a 2 cm, tali leiomiomi possono risolversi completamente e, in altri casi, l'utero montuoso allevia i sintomi spiacevoli della malattia. Un cucchiaio di pianta viene preparato con un bicchiere d'acqua, infuso per un'ora. Dopo lo sforzo, l'infuso viene utilizzato per le lavande. Il corso del trattamento dura 1 mese e, dopo una pausa di 14 giorni, vengono eseguiti altri 3 corsi.
fibromi uterini e gravidanza
Spesso è molto difficile concepire un bambino con diagnosi di fibromioma, poiché il tumore comprime le tube di Falloppio e interrompe l'ovulazione. Inoltre, l'educazione interferirà con il normale sviluppo del feto. Un altro pericolo per le future mamme è la distruzione dei fibromi, accompagnata da necrosi dei tessuti e comparsa di segni di complicanze settiche. Pertanto, fibromi e gravidanza sono cose incompatibili, soprattutto se la dimensione del tumore supera le 12 settimane. L'escissione dei fibromi con parametri più significativi è irta della completa rimozione dell'utero, poiché durante l'operazione può verificarsi un grave sanguinamento.
Tuttavia, se la malattia viene rilevata durante la gravidanza, ciò non costituisce un'indicazione per la sua interruzione. Molte donne portano con successo un bambino in presenza di un tale tumore, ma solo se le sue dimensioni non sono grandi. Il parto con fibromi è pianificato con taglio cesareo, poiché il parto naturale può essere ritardato o portare a sanguinamento dal tumore.
Miomi e menopausa
Con la menopausa, lo sviluppo primario dei fibromi è raro. Molto spesso, il tumore si forma anche in età riproduttiva o nel periodo premenopausale. Spesso con la menopausa non si notano segni di fibromioma, ma a volte si manifesta con dolore, stitichezza e ripresa del sanguinamento uterino. Un fattore di rischio per lo sviluppo di fibromi a questa età, oltre a quelli sopra menzionati, è il diabete mellito.
Il trattamento del leiomioma in menopausa è quasi sempre operativo, perché una donna non ha bisogno di mantenere la capacità di avere figli. Ma molti casi sono noti in cui piccoli tumori si sono risolti, il che, a quanto pare, è dovuto alla mancanza di estrogeni nel corpo della donna. Pertanto, la scelta del trattamento dei fibromi in menopausa è compito del medico curante, che terrà conto di tutte le indicazioni e controindicazioni.
Prevenzione dei fibromi uterini nelle donne
La migliore prevenzione della malattia è la prevenzione dell'aborto, l'attuazione del primo parto prima dei 25 anni, la cura completa di tutte le malattie ginecologiche (infiammatorie, IST). Periodicamente, una donna dovrebbe controllare il suo background ormonale ed è meglio visitare regolarmente un ginecologo - 1-2 volte l'anno.
- In contatto con 0
- Google Plus 0
- OK 0
- Facebook 0