Malattia di Budd-Chiari- una violazione del deflusso del sangue dal fegato, che si verifica a causa dell'endoflebite obliterante primaria delle vene epatiche, della loro ulteriore trombosi e ulteriore - occlusione e malformazioni delle vene epatiche. La malattia è caratterizzata da danno epatico e ipertensione portale.
La causa dell'eudoflebite delle vene epatiche sono varie lesioni, gravidanza, parto, disturbi del sistema di coagulazione del sangue, eventuali interventi chirurgici.
Violazione del deflusso del sangue dal fegato, che si verifica secondariamente in condizioni patologiche non direttamente correlate ad alterazioni dei vasi epatici (peritonite, pericardite, tumori della cavità addominale, trombosi, cirrosi, stenosi congenite o lesioni membranose degli organi inferiori vena cava, lesioni focali del fegato, ecc.) e che si manifesta con gli stessi sintomi di queste malattie è chiamata sindrome di Budd-Chiari.
Distinguere tra forme acute e croniche della malattia
. Per forma acuta la malattia esordisce improvvisamente con dolore acuto e intenso nella regione epigastrica e nell'ipocondrio destro, ingrossamento del fegato, vomito.
Se la causa della malattia di Budd-Chiari è la patologia della vena cava inferiore, i pazienti avvertono gonfiore degli arti inferiori, dilatazione delle vene safene nell'addome e nel torace. La malattia progredisce rapidamente, l'ascite si sviluppa entro pochi giorni, spesso con carattere emorragico. L'ascite può essere associata all'idrotorace e non rispondere al trattamento diuretico. Nella fase successiva si verifica l'ematemesi.
Nella forma cronica, che si verifica nell'80-95% dei casi, la malattia è asintomatica per lungo tempo o si manifesta solo con un ingrossamento del fegato. Con l'ulteriore sviluppo della malattia compaiono dolore nell'ipocondrio destro e vomito. Il fegato aumenta bruscamente, diventa denso, in alcuni casi si nota splenomegalia, è possibile la formazione di cirrosi epatica. Nella fase terminale, i sintomi dell'ipertensione portale sono più pronunciati: aumento dell'ascite, sanguinamento dalle vene emorroidarie, vene dilatate dell'esofago.
Exodus Budd – Malattia di Chiari
può verificarsi una grave insufficienza epatica, la malattia può essere complicata dalla trombosi dei vasi mesenterici con successivo sviluppo di peritonite.
Diagnosi
La malattia di Budd-Chiari si basa sul quadro clinico e sui risultati di uno studio strumentale.
Segni di una forma acuta
- la comparsa di un forte dolore persistente nell'addome, il rapido sviluppo di insufficienza epatica e ipertensione portale.
Segni di una violazione secondaria del deflusso di sangue dal fegato
- comparsa improvvisa di dolore intenso e acuto all'addome, comparsa o rapido aumento dei segni di ipertensione portale in pazienti con tumori epatici, cirrosi, policitemia, ecc.
I cambiamenti nei test di laboratorio per la malattia di Budd-Chiari non sono tipici. Potrebbe esserci un aumento della VES, leucocitosi, dis- e ipoproteinemia, un aumento dell'attività enzimatica. Di grande importanza nella diagnosi sono i risultati della cavografia inferiore e della flebografia epatica.
TRATTAMENTO
Il trattamento in assenza di segni di insufficienza epatica è chirurgico, mirato a ridurre l'ipertensione portale. I pazienti vengono trattati con shunt peritoneo-venoso o con applicazione di anastomosi portocavale, con ascite resistente e anastomosi oliguria-linfovenosa.
In caso di stenosi o fusione membranosa della vena cava inferiore, vengono eseguite protesi delle aree stenotiche, membranotomia transatriale o shunt di bypass della vena cava inferiore con l'atrio destro.
Trattamento sintomatico- la nomina di farmaci in grado di migliorare i processi metabolici nelle cellule del fegato (acido lipoico, Essentiale, legalon, ecc.), diuretici, corticosteroidi. Possono prescrivere agenti antipiastrinici e agenti fibrinolitici (fibrinolisina, carillon, parmidina, eparina, ecc.).
La prognosi è sfavorevole. Nella forma acuta, i pazienti muoiono rapidamente per coma epatico o peritonite diffusa. Nella forma cronica, l’aspettativa di vita varia da 4-6 mesi. fino a 2 anni, in alcuni casi (soprattutto dopo il trattamento chirurgico) - 10 anni o più.
La sindrome di Budd-Chiari si riferisce a malattie eterogenee. I primi sintomi possono essere diversi in condizioni diverse, fino a formare un unico quadro per tutti i casi. Questa malattia è caratterizzata da una violazione del deflusso venoso epatico, manifestata da un aumento del fegato, dall'accumulo di liquido nella cavità addominale e dal dolore addominale.
Diffondere
La sindrome di Budd Chiari è considerata rara. Tra la popolazione europea gli studi parlano di un caso ogni milione di persone. La causa più comune di morbilità a livello mondiale è la patologia congenita delle membrane.
Non ci sono dati sulla predisposizione sessuale a questa malattia. Tuttavia, i sintomi sono più comuni nelle donne, prevalentemente a causa di disturbi ematologici. L'età in cui compaiono i primi sintomi è dai trenta ai quaranta anni.
Cause
Tra i motivi, i più comuni sono:
.jpg)
- disturbi emolitici ereditari;
- gravidanza e parto;
- assumere contraccettivi orali;
- infezioni croniche - tubercolosi, sifilide, ascesso;
- malattie infiammatorie croniche - malattia di Behçet, sarcoidosi, infiammazione dell'intestino, lupus eritematoso;
- tumori congeniti, carcinomi;
- ostruzione della membrana (ostruzione);
- stenosi venosa;
- ipoplasia delle vene (restringimento);
- ostruzione postoperatoria;
- ostruzione post-traumatica.
Molto spesso ciò si verifica con la tendenza alla comparsa di coaguli di sangue, a causa della gravidanza, la comparsa di un tumore che contribuisce al ristagno epatico. I fattori provocanti sono processi infiammatori cronici, disturbi della coagulazione del sangue, infezioni (leucemia).
L'ostruzione delle vene di diverso calibro porta alla congestione. L'ischemia microvascolare dovuta alla congestione di alcune aree porta a danno epatocellulare, insufficienza epatica, ipertensione portale.
Sintomi
L'ostruzione di una vena epatica è solitamente asintomatica e il paziente non riceve alcun trattamento. Per fare una diagnosi è necessario verificare l'ostruzione di almeno due vene. L'ingrossamento del fegato, l'epatomegalia, porta allo stiramento della capsula epatica, che è molto doloroso. Una caratteristica è l'aumento del lobo caudato del fegato, poiché il sangue viene deviato attraverso di esso nella vena cava inferiore.
Le funzioni epatiche vengono influenzate a seconda del livello di ristagno con conseguente ipossia (mancanza di ossigeno). Un aumento della pressione sinusoidale può portare alla necrosi epatica. Lo stadio cronico è talvolta caratterizzato da una crescita eccessiva della matrice extracellulare, che porta alla fibrosi e alla distruzione del fegato.
Segni e sintomi della sindrome si manifestano sullo sfondo di una compromissione della funzione di coagulazione del sangue:
- ittero, caratteristico del danno epatico;
- ascite;
- ingrossamento patologico del fegato;
- ingrossamento della milza.
Manifestazioni cliniche:
- le forme acuta e subacuta sono caratterizzate da sintomi: rapido aumento del dolore addominale, ascite che provoca gonfiore, ingrossamento del fegato, insufficienza renale, ittero;
- la forma cronica più comune, si manifesta con ascite progressiva, l'ittero può essere assente, la metà dei pazienti presenta insufficienza renale;
- la cosiddetta forma fulminante è rara, quando i sintomi aumentano molto rapidamente: insufficienza epatica, ascite, ingrossamento del fegato, ittero, insufficienza renale.
Diagnostica
La diagnosi comprende la classica triade di sintomi: dolore addominale, ascite, ingrossamento del fegato. Nella maggior parte dei pazienti la sindrome di Budd Chiari si manifesta in questo modo, ma non in tutti. Con un alto indice di sospetto, è necessaria una diagnostica dettagliata.

Se il fegato ha il tempo di sviluppare collaterali (dotti di bypass), i pazienti sono asintomatici o presentano pochi sintomi minori. Quando la malattia progredisce, inizia l'insufficienza epatica, l'ipertensione portale.
Condizioni in cui è opportuno sospettare la sindrome di Budd Chiari e trattamento appropriato:
- insufficienza cardiaca destra;
- metastasi epatiche;
- alcolismo;
- malattia epatica granulomatosa;
- cirrosi epatica dei neonati;
- peritonite del digiuno;
- sifilide;
- toxoplasmosi.
Diagnosi di laboratorio: l'analisi del liquido ascitico nella sindrome di Budd-Chiari fornisce tali informazioni: alto contenuto proteico, leucocitosi (non si applica ai pazienti con forma acuta). La presenza di trombosi è indicata da un aumento del gradiente di albumina.
Altri studi che danno un quadro chiaro della malattia:
- TAC;
- Risonanza magnetica;
- venografia.
La risonanza magnetica ha un'elevata sensibilità, aiuta a distinguere un processo acuto da uno cronico. Il sistema vascolare è chiaramente visibile, viene determinata la presenza o l'assenza di edema parenchimale.
La flebografia e la venografia possono determinare chiaramente la natura e la gravità dell'ostruzione. Viene utilizzato quando viene effettuato il trattamento: angioplastica con palloncino, stent.

La biopsia epatica mostra congestione venosa e atrofia centrolobulare delle cellule epatiche, possibilmente la presenza di trombi nella vena epatica. La biopsia epatica percutanea fornisce assistenza prognostica, soprattutto quando è pianificato il trapianto di fegato. Aiuta a stabilire la presenza e il grado di fibrosi. Nell'insufficienza epatica fulminante, una biopsia mostra la presenza di necrosi.
Previsione
Il decorso naturale della malattia con questa diagnosi non è ancora ben compreso.
Casi in cui vi è una buona prognosi per il trattamento:
- giovane età;
- assenza di ascite o processo facilmente controllabile;
- bassi livelli di creatinina sierica.
Per calcolare l'indice prognostico è stata adottata una formula speciale. Si considera positiva la prognosi quando il punteggio è inferiore a 5,4.
Per i pazienti che non assumono il trattamento, la prognosi è sfavorevole: la morte per insufficienza epatica avviene entro 3 mesi - 3 anni dal momento della diagnosi. Il tasso di sopravvivenza a cinque anni per i pazienti in trattamento è del 40-87%, mentre il trapianto di fegato dà un tasso di sopravvivenza a cinque anni del 70%. I fattori determinanti la prognosi a parità di trattamento sono: l'età, la presenza di cirrosi, la presenza di malattia renale cronica.
Complicazioni
La morbilità e la mortalità sono solitamente associate all'entità dell'ascite e al danno epatico generale.
Complicazioni:
- encefalopatia epatica;
- emorragie;
- sindrome epatorenale;
- scompenso epatico secondario.
Anche la peritonite batterica è motivo di preoccupazione, a volte si verifica in pazienti con ascite durante la paracentesi (piercing). Alto tasso di mortalità nei pazienti con sviluppo fulminante di insufficienza epatica.
Terapia
Il trattamento farmacologico ha un effetto sintomatico temporaneo; per migliorare il metabolismo nel fegato, vengono prescritti:
- anticoagulanti;
- trombolitici;
- diuretici.
L'intervento chirurgico prevede l'imposizione di anastomosi (sezioni di comunicazione) tra le vene. Con la stenosi e fusione della vena cava inferiore questa viene espansa e le aree patologiche vengono protesizzate. Vengono utilizzati anche il bypass della vena cava e il trapianto di fegato.
Da questo articolo imparerai: quale patologia si chiama sindrome di Budd-Chiari, quanto è pericolosa, in che modo la sindrome differisce dalla malattia di Budd-Chiari. Cause e trattamento.
Data di pubblicazione dell'articolo: 18/08/2017
Ultimo aggiornamento articolo: 06/02/2019
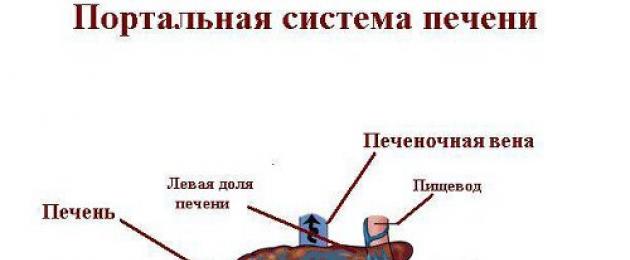
La sindrome di Budd-Chiari è un ristagno di sangue nel fegato causato da una violazione del deflusso dall'organo, che si sviluppa sullo sfondo di varie patologie e malattie non vascolari (peritonite, pericardite). Il risultato di un flusso sanguigno compromesso è un danno al fegato e un aumento della pressione sanguigna nella vena porta (un grande vaso sanguigno che porta il sangue venoso al fegato da organi spaiati).
Struttura anatomica della regione epigastrica della cavità addominale. Clicca sulla foto per ingrandirla
Convenzionalmente, esistono due forme della malattia con gli stessi sintomi e manifestazioni:
- Una malattia o patologia primaria (la causa è l'infiammazione delle pareti interne dei vasi che forniscono sangue al fegato).
- Sindrome di Budd-Chiari o patologia secondaria (si verifica sullo sfondo di malattie non vascolari).
La sindrome è una malattia piuttosto rara, secondo le statistiche viene diagnosticata in 1 persona su 100mila, nelle donne dai 40 ai 50 anni, molte volte più spesso che negli uomini.
In patologia, per vari motivi (peritonite, trombosi vascolare), si osserva un restringimento dei vasi adiacenti e interni del fegato. Il rallentamento del flusso sanguigno provoca degenerazione e necrosi degli epatociti (cellule degli organi) con formazione di cicatrici e noduli. Il tessuto si ispessisce e aumenta di dimensioni, comprimendo fortemente i vasi.
Di conseguenza, si sviluppano disturbi circolatori, ischemia (mancanza di ossigeno) e atrofia (esaurimento) dei lobi periferici del fegato, ristagno di sangue nella parte centrale, che porta rapidamente ad un aumento della pressione (ipertensione portale) nei vasi in entrata.

La malattia progredisce rapidamente fino a complicazioni potenzialmente letali - sullo sfondo di stagnazione, insufficienza renale ed epatica (disfunzione funzionale), si sviluppa cirrosi (degenerazione di un organo, sostituzione con tessuto non funzionale), una grande quantità di liquido si accumula nel torace cavità o addome (più di 500 ml, idrotorace e ascite). Nel 20% la sindrome porta alla morte in pochi giorni per coma epatico ed emorragia interna.
Una cura completa per la sindrome di Budd-Chiari è impossibile. La terapia farmacologica e i metodi chirurgici in combinazione prolungano la vita di un paziente con forma cronica (fino a 10 anni), ma sono inefficaci nelle forme acute della malattia.
Un gastroenterologo fissa una visita medica per patologia, la correzione chirurgica viene eseguita dai chirurghi.
Cause della malattia
La causa immediata della sindrome è il restringimento o la completa fusione delle pareti dei vasi che forniscono il deflusso del sangue venoso dall'organo. Possono essere provocati da:
- lesioni meccaniche dell'addome (colpo, contusione);
- peritonite (processo infiammatorio acuto nella cavità addominale);
- pericardite (infiammazione della membrana del tessuto connettivo esterno del cuore);
- malattie del fegato (lesioni focali e cirrosi);
- tumore della cavità addominale;
- difetti congeniti della vena cava inferiore (un grande vaso che fornisce il deflusso del sangue dal fegato);
- trombosi (sovrapposizione del letto vascolare da parte di un trombo);
- policitemia (una malattia in cui il numero di globuli rossi - eritrociti) aumenta notevolmente nel sangue;
- emoglobinuria parossistica notturna (un tipo di anemia, escrezione notturna di urina mista a sangue);
- tromboflebite viscerale migrante (comparsa simultanea di numerosi coaguli di sangue di grandi dimensioni in vasi diversi);
- infezioni (streptococco, bacillo tubercolare);
- medicinali (contraccettivi ormonali).
Nel 25-30% dei casi non è possibile stabilire la causa della malattia; questa patologia è detta idiopatica.
 Fasi del danno epatico. Clicca sulla foto per ingrandirla
Fasi del danno epatico. Clicca sulla foto per ingrandirla Sintomi
La malattia può svilupparsi in forma acuta, subacuta e cronica:
- La forma acuta è caratterizzata da un rapido aumento dei segni della malattia: dolore acuto, nausea, vomito, comparsa di edema pronunciato degli arti inferiori, ascite e idrotorace (liquido nel torace e nella cavità addominale). È difficile per il paziente muoversi ed eseguire qualsiasi azione fisica. Di solito, la forma acuta della sindrome e della malattia di Budd-Chiari termina con il coma e la morte entro pochi giorni.
- La forma subacuta procede con sintomi gravi (ingrossamento del fegato e della milza, sviluppo dell'ascite), non si sviluppa così rapidamente come la forma acuta e più spesso si trasforma in cronica. La capacità di lavorare del paziente è limitata.
- La forma cronica nelle fasi iniziali è asintomatica (nel 75-80%), debolezza e affaticamento possono manifestarsi sullo sfondo di una crescente insufficienza dell'afflusso di sangue all'organo, non associata all'attività fisica. Progredendo, l'insufficienza provoca la comparsa di sintomi pronunciati, che sono accompagnati da dolore, sensazione di pienezza nell'ipocondrio sinistro, vomito, segni di cirrosi epatica. La capacità del paziente di lavorare durante questo periodo è limitata e potrebbe non riprendersi (a causa delle frequenti complicazioni del processo).
| Forma della sindrome | Sintomi caratteristici |
|---|---|
| Acuto | Ingrandimento significativo delle dimensioni del fegato (epatomegalia) Dolore acuto e insopportabile nella regione epigastrica (sotto il bordo inferiore dello sterno, sotto la bocca dello stomaco) o nell'ipocondrio destro Nausea Debolezza, stanchezza Leggero ittero della sclera e della pelle dell'occhio Gonfiore delle vene superficiali del torace e dell'addome Grave gonfiore delle gambe idrotorace Ascite emorragica (presenza di sangue nel liquido accumulato a causa di emorragia interna) |
| subacuto | Ingrossamento significativo del fegato Ingrossamento della milza (splenomegalia) Disagio e dolore nell'ipocondrio destro (nella zona del fegato) Debolezza, stanchezza Violazione delle proprietà fisico-chimiche del sangue (aumento della viscosità, coagulazione) |
| Cronico nel periodo di crescente insufficienza | Debolezza, stanchezza Dolore crescente a destra, nell'ipocondrio Epatomegalia, splenomegalia La comparsa di un modello venoso pronunciato sull'addome e sul torace Sintomi di dispepsia (indigestione) Emorragia interna Gonfiore della caviglia Disturbo della coagulazione |
 Milza normale e ingrossata. Clicca sulla foto per ingrandirla
Milza normale e ingrossata. Clicca sulla foto per ingrandirla Un evento comune per la sindrome di Budd-Chiari è il rapido sviluppo di gravi complicanze:
- insufficienza renale ed epatica;
- idrotorace e ascite emorragica;
- emorragia interna;
- cirrosi;
- coma e morte.
La vita media di un paziente senza trattamento varia da diversi mesi a 3 anni.
Diagnostica
La sindrome di Budd-Chiari viene preliminarmente diagnosticata da un aumento significativo del fegato e della milza, sullo sfondo di disturbi della coagulazione del sangue e dello sviluppo di ascite.
Per confermare la diagnosi, viene prescritta la diagnostica clinica di laboratorio:
- un esame del sangue dettagliato con conteggio del numero di piastrine e leucociti (aumento del 70% del numero);
- determinazione dei fattori della coagulazione del sangue (cambiamento dei parametri del coagulogramma, aumento del tempo di protrombina);
- esami del sangue biochimici (aumento della fosfatasi alcalina, attività delle transaminasi epatiche, leggero aumento della bilirubina e diminuzione dell'albumina).
 Analisi per test epatici. Clicca sulla foto per ingrandirla
Analisi per test epatici. Clicca sulla foto per ingrandirla Come metodi strumentali utilizzano:
- Tomografia computerizzata ed ecografia (determinare il grado e la localizzazione delle aree del fegato con afflusso di sangue compromesso).
- Angiografia dei vasi epatici (un modo informativo per determinare la localizzazione della causa dei disturbi circolatori (trombosi, stenosi, occlusione) e il grado di danno vascolare).
- Cavografia inferiore (esame della vena cava inferiore per la presenza di ostruzioni al flusso sanguigno).
- Biopsia, o prelievo intravitale di materiale biologico (permette di determinare il grado di degenerazione, necrosi o atrofia delle cellule).
A volte viene prescritto il cateterismo della vena epatica (per determinare la posizione della trombosi).

Metodi di trattamento
È completamente impossibile curare la malattia, nella maggior parte dei casi la terapia farmacologica è inefficace, allevia leggermente e brevemente le condizioni del paziente (prolunga la vita fino a 2 anni).
Trattamento conservativo
Obiettivi del trattamento:
- eliminare l'ostruzione al flusso sanguigno e normalizzare l'afflusso di sangue all'organo;
- ridurre la pressione nella vena porta;
- prevenire lo sviluppo di complicanze nella sindrome di Budd-Chiari.
| Medicinali | Perché vengono prescritti |
|---|---|
| Anticoagulanti (Curantil, Clexane) | Fluidificano il sangue, riducono la capacità delle piastrine e degli eritrociti di aggregarsi (attaccarsi insieme), prevengono la formazione di coaguli di sangue |
| Trombolitici (streptochinasi, urochinasi) | Le soluzioni vengono utilizzate per la distruzione (distruzione, dissoluzione) di un trombo |
| Farmaci che migliorano il metabolismo delle cellule del fegato (acido lipoico, Essentiale forte) | Migliorano il metabolismo degli epatociti, aumentandone la resistenza in caso di insufficiente afflusso di sangue |
| Glucocorticoidi (prednisolone) | Allevia l'infiammazione dei tessuti epatici e delle pareti vascolari, migliora il metabolismo, ha effetti antiallergici e analgesici |
| Diuretici (furosemide, spirolattone) | Assegnare per rimuovere il liquido in eccesso con la comparsa di edema pronunciato degli arti inferiori, ascite |

Senza correzione chirurgica, il trattamento conservativo porta allo sviluppo di complicanze fatali e alla morte nell'85-90% (in un periodo da 2 a 5 anni).
Chirurgia
I metodi chirurgici possono migliorare la prognosi e prolungare la vita del paziente (fino a 10 anni), una controindicazione all'intervento è una grave insufficienza epatica.
| Metodi chirurgici | Come eseguire |
|---|---|
| Anastomosi | Le protesi cave artificiali creano un messaggio tra i vasi danneggiati per ripristinare il flusso sanguigno |
| Manovra | Protesi biologiche o artificiali che imitano segmenti di vasi sanguigni creano un percorso per il flusso sanguigno bypassando le vene danneggiate |
| Protesi della vena cava superiore | Sostituire l'area danneggiata della vena cava superiore con un impianto artificiale o biologico |
| Dilatazione con palloncino e stent della vena cava inferiore | Un catetere con un palloncino all'estremità espande il sito della stenosi, installa una struttura metallica (stent) nella parete del vaso, che impedisce il restringimento |
| Membranotomia | Sezionare aderenze o setti dal tessuto connettivo, aumentando il lume del vaso |
| Trapianto di fegato | L’organo danneggiato viene sostituito con un trapianto biologico (fegato da donatore sano) |
 Intervento chirurgico di bypass per la sindrome di Budd-Chiari
Intervento chirurgico di bypass per la sindrome di Budd-Chiari Il metodo più efficace è il trapianto di fegato, un'operazione riuscita prolunga la vita del paziente a 10 anni o più (il record di aspettativa di vita con la sindrome di Budd-Chiari è di 22 anni).
Previsione
La prognosi della malattia è sfavorevole, una cura completa è impossibile. In alcuni casi (15-20%) la patologia si sviluppa molto rapidamente e in pochi giorni porta alla comparsa di complicanze fatali (insufficienza epatica acuta, emorragia interna, coma) e alla morte.
Nel decorso cronico della malattia (80-85%), le manifestazioni di insufficienza epatica aumentano lentamente (ci vogliono da 1 a 6 mesi), di conseguenza si sviluppano disfunzioni croniche (insufficienza e cirrosi), che portano alla morte in 85 anni. -90% entro 2-5 anni.
Il trattamento farmacologico è inefficace e prolunga la vita in media di 2 anni. L'intervento chirurgico (chirurgia di bypass, trapianto di fegato) può migliorare significativamente le condizioni del paziente. La durata massima della vita dopo l'intervento chirurgico è di 10 anni, il record è di 22 anni.
Versione: Elenco delle malattie MedElement
Sindrome di Budd-chiari (I82.0)
informazioni generali
Breve descrizione
Malattia di Budd-Chiari- endoflebite obliterante primaria delle vene epatiche con trombosi e successiva occlusione, nonché anomalie nello sviluppo delle vene epatiche, che portano ad un deflusso alterato del sangue dal fegato.
Sindrome di Budd-Chiari- violazione secondaria del deflusso di sangue dal fegato in una serie di condizioni patologiche non associate a cambiamenti nei vasi del fegato.
Classificazione
Classificazione della sindrome di Budd-Chiari per genesi:
Sindrome di Budd-Chiari primaria.
Si verifica con stenosi congenita o fusione membranosa della vena cava inferiore. La fusione membranosa della vena cava inferiore è una condizione patologica rara. Si trova più spesso tra i residenti del Giappone e dell'Africa. Nella maggior parte dei casi, ai pazienti con fusione membranosa della vena cava inferiore viene diagnosticata cirrosi epatica, ascite e vene varicose dell'esofago.
Sindrome di Budd-Chiari secondaria.
Si manifesta con peritonite, tumori della cavità addominale, pericardite, trombosi della vena cava inferiore, cirrosi e lesioni focali del fegato, tromboflebiti viscerali migranti, policitemia.
Classificazione della sindrome di Budd-Chiari secondo il corso:
Sindrome acuta di Budd-Chiari.
L'esordio acuto della sindrome di Budd-Chiari è dovuto alla trombosi delle vene epatiche o della vena cava inferiore. Con il blocco acuto delle vene epatiche, compaiono improvvisamente vomito, dolore intenso nella regione epigastrica e nell'ipocondrio destro (a causa del gonfiore del fegato e dello stiramento della capsula di Glisson); si nota ittero. La malattia progredisce rapidamente, l'ascite si sviluppa entro pochi giorni. Nella fase terminale appare l'ematemesi. Con la trombosi associata della vena cava inferiore, si osservano edema degli arti inferiori, dilatazione delle vene sulla parete addominale anteriore. Nei casi gravi di ostruzione totale delle vene epatiche, si sviluppa trombosi dei vasi mesenterici con dolore e diarrea. Nel decorso acuto della sindrome di Budd-Chiari, questi sintomi si manifestano improvvisamente e si pronunciano con rapida progressione. La malattia è fatale nel giro di pochi giorni.
Sindrome cronica di Budd-Chiari.
La causa del decorso cronico della sindrome di Budd-Chiari può essere la fibrosi delle vene intraepatiche, nella maggior parte dei casi causata da un processo infiammatorio. La malattia può manifestarsi solo con epatomegalia con graduale aggiunta di dolore nell'ipocondrio destro. Nella fase espansa, il fegato si ingrandisce notevolmente, diventa denso e appare l'ascite. L'esito della malattia è una grave insufficienza epatica. La malattia può essere complicata dal sanguinamento dalle vene dilatate dell'esofago, dello stomaco e dell'intestino.
Classificazione della sindrome di Budd-Chiari in base alla localizzazione della sede di ostruzione venosa:
Sindrome di Budd-Chiari di tipo I - Ostruzione della vena cava inferiore e ostruzione secondaria della vena epatica.
- II tipo di sindrome di Budd-Chiari - Ostruzione delle grandi vene epatiche.
- Sindrome di Budd-Chiari di tipo III - ostruzione delle piccole vene del fegato (malattia veno-occlusiva).
Classificazione della sindrome di Budd-Chiari per eziologia:
Sindrome idiopatica di Budd-Chiari. Nel 20-30% dei pazienti non è possibile stabilire l'eziologia della malattia.
Sindrome congenita di Budd-Chiari. Si verifica con stenosi congenita o fusione membranosa della vena cava inferiore.
Sindrome trombotica di Budd-Chiari. Lo sviluppo di questo tipo di sindrome di Budd-Chiari è associato nel 18% dei casi a disturbi ematologici (policitemia, emoglobinuria parossistica notturna, deficit di proteina C, deficit di protrombina III).
Inoltre le cause della sindrome di Budd-Chiari possono essere: gravidanza, sindrome da anticorpi antifosfolipidi, uso di contraccettivi orali.
Post-traumatico e/o dovuto al processo infiammatorio. Si manifesta con flebiti, malattie autoimmuni (morbo di Behçet), traumi, radiazioni ionizzanti, uso di immunosoppressori.
Sullo sfondo di neoplasie maligne. La sindrome di Budd-Chiari può verificarsi in pazienti con carcinomi a cellule renali o epatocellulari, tumori surrenalici, leiomiosarcomi della vena cava inferiore.
Sullo sfondo delle malattie del fegato. La sindrome di Budd-Chiari può verificarsi in pazienti con cirrosi epatica.
Eziologia e patogenesi
Eziologia. L'endoflebite delle vene epatiche si sviluppa con anomalie congenite dei vasi del fegato, traumi, disturbi del sistema di coagulazione del sangue, gravidanza, parto e interventi chirurgici contribuiscono alla sua formazione. La sindrome di Budd-Chiari si sviluppa come complicazione di molte malattie e condizioni: emoblastosi (eritremia, ecc.), emoglobinuria parossistica notturna, processi settici, lesioni, gravidanza, dopo l'assunzione di contraccettivi orali, ecc. L'ostruzione delle vene può essere causata dalla compressione da parte di tumori (epatoma, ipernefroma, tumori delle ghiandole surrenali, dei polmoni, ecc.) e cisti epatiche. Lo sviluppo della sindrome di Budd-Chiari può essere osservato dopo l'irradiazione, che porta all'obliterazione delle piccole vene epatiche, con peritonite, pericardite, cirrosi epatica.
Patogenesi. La base patogenetica della malattia di Chiari e della sindrome di Budd-Chiari è una violazione del deflusso del sangue dal fegato attraverso il sistema delle vene epatiche (congestione venosa del fegato) con lo sviluppo dell'ipertensione portale (blocco post-epatico). A seconda del tasso di sviluppo dell'ipertensione portale, si distinguono le forme acute e croniche della malattia. Nella forma acuta, il fegato aumenta di dimensioni, ha il bordo arrotondato, una superficie liscia di colore rosso-bluastro. Microscopicamente viene rivelata un'immagine del fegato congestizio con danni alle sezioni centrali dei lobuli. Con l'ostruzione continua, sono possibili l'obliterazione della vena centrale, il collasso stromale e la neoplasia del tessuto connettivo al centro del lobulo. Questi processi portano alla formazione di cirrosi congestizia. Nella forma cronica si osserva un ispessimento delle pareti delle vene epatiche, la presenza di coaguli di sangue in esse; è possibile la completa obliterazione della vena e la sua trasformazione in cordone fibroso.
Epidemiologia
Nel mondo l'incidenza della sindrome di Budd-Chiari è bassa e ammonta a 1:100 mila della popolazione.
Nel 18% dei casi lo sviluppo della sindrome di Budd-Chiari è associato a disturbi ematologici (policitemia, emoglobinuria parossistica notturna, deficit di proteina C, deficit di protrombina III); nel 9% dei casi - con neoplasie maligne. Nel 20-30% dei pazienti non è possibile diagnosticare alcuna comorbidità (sindrome di Budd-Chiari idiopatica).
Le donne con disturbi ematologici hanno maggiori probabilità di ammalarsi.
La sindrome di Budd-Chiari si manifesta all'età di 40-50 anni.
Il tasso di sopravvivenza a 10 anni è del 55%. La morte avviene a causa di insufficienza epatica fulminante e ascite.
Quadro clinico
Sintomi, ovviamente
Caratteristiche delle manifestazioni cliniche. In base alla natura dello sviluppo della malattia, si distinguono le forme acute, subacute e croniche.
- Forma acuta della malattia Inizia improvvisamente con la comparsa di dolore intenso all'epigastrio e all'ipocondrio destro, vomito, ingrossamento del fegato. Quando la vena cava inferiore è coinvolta nel processo, si osservano edema degli arti inferiori, espansione delle vene safene della parete addominale anteriore e del torace. La malattia progredisce rapidamente, l'ascite si sviluppa entro pochi giorni, spesso con carattere emorragico. A volte l'ascite può essere combinata con l'idrotorace, non suscettibile di trattamento con diuretici.
- Nella forma cronica(80-85%) l'endoflebite è asintomatica per lungo tempo o si manifesta solo con epatomegalia. In futuro, c'è dolore nell'ipocondrio destro, vomito. Nella fase avanzata, il fegato aumenta notevolmente di dimensioni, diventa denso, è possibile la formazione di cirrosi epatica, in alcuni casi splenomegalia, compaiono vene dilatate sulla parete addominale anteriore e sul torace. Nella fase terminale vengono rivelati sintomi pronunciati di ipertensione portale. In alcuni casi si sviluppa la sindrome della vena cava inferiore. L'esito della malattia è una grave insufficienza epatica, trombosi dei vasi mesenterici.
L'ostruzione può verificarsi a vari livelli:
- piccole vene epatiche (escluse le venule terminali);
- grandi vene epatiche;
- sezione epatica della vena cava inferiore.
L'ittero è raro. La comparsa di edema periferico suggerisce una trombosi o una compressione della vena cava inferiore. Se a questi pazienti non vengono fornite le cure mediche necessarie, muoiono a causa delle complicazioni dell'ipertensione portale.
Diagnostica
Splenologia ed epatomanometria.
Un elemento diagnostico specifico della sindrome di Budd-Chiari è l'individuazione, mediante metodi spleno- ed epatomanometrici, di una ridotta pressione occlusale nelle vene epatiche con contemporaneo aumento della pressione portale.
Radiografia degli organi addominali.
Utilizzando il metodo per rilevare ascite, epatosplenomegalia, carcinoma epatocellulare, carcinoma a cellule renali. Se il paziente ha una trombosi della vena porta, si può osservare una calcificazione. Varici esofagee si riscontrano nel 5-8% dei pazienti.
ultrasuoni.
L'esame ecografico può rilevare un trombo nel lume della vena cava inferiore o nelle vene epatiche. Inoltre, utilizzando questo metodo, è possibile rilevare segni di danno epatico diffuso.
Ecografia Doppler.
La sensibilità e la specificità del metodo è dell'85%.
Per la diagnosi della sindrome di Budd-Chiari è importante visualizzare un trombo nel lume della vena cava inferiore o nelle vene epatiche. Durante questo studio è possibile rilevare disturbi del flusso sanguigno nei vasi interessati, una rete di collaterali.
Tomografia computerizzata - TC.
Eseguito con contrasto. C'è una distribuzione non uniforme del mezzo di contrasto. Pertanto, il lobo caudato nei pazienti con sindrome di Budd-Chiari è ipertrofico e in esso viene determinata una maggiore concentrazione di un agente di contrasto, rispetto ad altre parti del fegato.
Nelle parti periferiche del corpo si verifica una diminuzione del flusso sanguigno. Nel 18-53% dei pazienti si può riscontrare una trombosi delle vene epatiche e della vena cava inferiore.
Risonanza magnetica - MRI.
La sensibilità e la specificità del metodo è del 90%. Viene eseguito in combinazione con angio-, veno- e colangiografia. Con l'aiuto di questo studio è possibile rilevare violazioni della perfusione epatica, aree di atrofia, ipertrofia, necrosi, segni di degenerazione grassa.
Metodi di ricerca sui radionuclidi.
La scansione dei radionuclidi utilizza zolfo colloidale marcato con tecnezio (99mTc). Nei pazienti con sindrome di Budd-Chiari si verifica un aumento dell'accumulo dell'isotopo nel lobo caudato del fegato. In altre parti del fegato può verificarsi un accumulo normale, ridotto e disomogeneo dell'isotopo o la sua completa assenza.
Venografia.
Di grande importanza per la diagnosi della sindrome di Budd-Chiari sono i risultati della flebografia epatica e della cavografia inferiore. Durante queste procedure è anche possibile eseguire angioplastica: installare stent, eseguire trombolisi, eseguire shunt portocavale intraepatico transgiugulare.
Gli angiogrammi visualizzano: epatosplenomegalia, violazioni dell'architettura delle arterie epatiche dovute ad edema parenchimale, shunt artero-venosi. Si verifica un rallentamento del passaggio del mezzo di contrasto attraverso il fegato.
L'intensità del contrasto delle vene spleniche e portali è ridotta. Il flusso sanguigno può essere effettuato in due direzioni o essere circolare.
La cavografia inferiore può rilevare trombosi o embolia tumorale della vena cava inferiore. Durante la flebografia del fegato è possibile individuare una rete di collaterali tra le venule epatiche e le grosse vene; Stenosi e ostruzione delle vene epatiche.
Biopsia epatica percutanea.
Questo studio viene eseguito prima del trapianto di fegato per determinare l'entità del danno epatocellulare e la presenza di fibrosi.
Nel 58% dei pazienti con decorso acuto della sindrome di Bud-Chiari si riscontrano segni istologici di malattia epatica cronica (secondo studi su espianti di fegato): nel 50% dei casi sono presenti grandi linfonodi di rigenerazione (fino a 10-40 mm in diametro).
Diagnostica di laboratorio
Analisi del sangue generale.
Con la sindrome di Budd-Chiari può esserci leucocitosi; aumento della VES.
Coagulogramma.
Nei pazienti con sindrome di Budd-Chiari, il tempo di protrombina può essere prolungato. Il tempo di protrombina (sec) riflette il tempo di coagulazione del plasma dopo l'aggiunta della miscela tromboplastina-calcio. Normalmente, questo indicatore è di 15-20 secondi.
Chimica del sangue.
Nell'analisi biochimica del sangue, l'attività dell'alanina aminotransferasi (AlAT), dell'aspartato aminotransferasi (AST) e della fosfatasi alcalina (AP) aumenta. Il contenuto di bilirubina può essere leggermente aumentato.
Diagnosi differenziale
La diagnosi differenziale della sindrome di Budd-Chiari va posta con la malattia veno-occlusiva e l'insufficienza cardiaca:
Malattia venocclusiva.Si sviluppa nel 25% dei pazienti sottoposti a trapianto di midollo osseo, nonché nei pazienti sottoposti a chemioterapia. In questa malattia si osserva l'obliterazione delle venule postsinusoidali. Non sono presenti alterazioni patologiche nella vena cava inferiore e nelle vene epatiche.
Insufficienza cardiaca.La diagnosi differenziale si pone tra la sindrome di Budd-Chiari e l'insufficienza cardiaca ventricolare destra.
Complicazioni
Possono svilupparsi le seguenti complicanze della sindrome di Budd-Chiari:
sviluppo di ipertensione portale.
- Sviluppo di ascite.
- Sviluppo di insufficienza epatica.
- Lo sviluppo di sanguinamento dalle vene varicose dell'esofago, dello stomaco, dell'intestino.
- Sviluppo della sindrome epato-renale.
- I pazienti con ascite possono sviluppare peritonite batterica.
- Lo sviluppo del carcinoma epatocellulare è una complicanza rara. Tuttavia, nei pazienti con fusione membranosa della vena cava inferiore, questo tumore si osserva nel 25-47,5% dei casi.
Turismo medico
Ottieni cure in Corea, Israele, Germania, Stati Uniti
Turismo medico
Ottieni consigli sul turismo medico
Trattamento
Il trattamento della sindrome di Budd-Chiari viene effettuato solo in un ospedale con metodi medici e chirurgici.
- Trattamento farmacologico della sindrome di Budd-Chiari
La terapia farmacologica per la sindrome di Budd-Chiari dà un effetto inespresso e a breve termine. Quando si eseguono solo misure mediche, il tasso di sopravvivenza a 2 anni dei pazienti con sindrome di Budd-Chiari è dell'80-85%.
In terapia vengono utilizzati diuretici, anticoagulanti, farmaci trombolitici.
Anticoagulanti.Possono essere utilizzati: enoxaparina sodica (Clexane); dalteparina sodica (Fragmin).
Terapia trombolitica.
Viene effettuato con i seguenti farmaci:
La streptochinasi (Streptodecase, Streptase) può essere somministrata attraverso un catetere a 7.500 UI/ora o IV a 100.000 UI/ora dopo un bolo di 250.000 UI.
terapia diuretica.
- L'urochinasi viene somministrata per via endovenosa a 4.400 UI/kg per 10 minuti, dopodiché la dose viene aumentata a 6.000. La dose di mantenimento è 4.400-6.000 UI/ora, per via endovenosa.
- Alteplase (Actilyse) viene somministrato per via endovenosa, per gli adulti, alla dose di 0,25-0,5 mg/kg, nell'arco di 60 minuti.La terapia diuretica consiste nell'uso a lungo termine di spironolattone e furosemide (Lasix, tab. Furosemide) in combinazione con restrizioni dietetiche (limitazione dell'assunzione di acqua, sodio) e l'introduzione di sali di potassio.
Lo spironolattone viene somministrato per via orale: adulti - 25-200 mg / die 2-4 volte al giorno (ma non più di 200 mg / die); bambini - 1-3,3 mg / kg / giorno 2-4 volte al giorno.
La furosemide viene somministrata per via orale: adulti - all'interno a 20-80 mg / die ogni 6-12 ore (ma non più di 600 mg / die); bambini - all'interno a 0,5-2,0 mg / kg / giorno ogni 6-12 ore (non più di 6 mg / kg).
- Trattamento chirurgico della sindrome di Budd-Chiari
Il tipo di intervento chirurgico per la sindrome di Budd-Chiari è determinato dalla causa che l'ha provocata.
Angioplastica.Con l'occlusione membranosa del lume della vena cava inferiore, è possibile eseguire il posizionamento di uno stent percutaneo dopo la dilatazione del palloncino.
procedure di shunt.Lo scopo dello shunt portosistemico è ridurre la pressione negli spazi sinusoidali del fegato. Pertanto, se c'è trombosi o ostruzione della vena cava inferiore, nei pazienti viene installato uno shunt mesoatriale.
Trapianto di fegato.Viene eseguito in pazienti con sindrome acuta di Budd-Chiari. La sopravvivenza dopo 4,5 anni dopo questa operazione è del 50-95%. Il trapianto di fegato è indicato anche per i pazienti con carcinomi a cellule renali ed epatocellulari che si sono sviluppati sullo sfondo della sindrome di Budd-Chiari.
Trattamento delle complicanze della sindrome di Budd-ChiariSe il paziente ha cirrosi epatica, è necessario diagnosticare e trattare le vene varicose dell'esofago, dello stomaco e dell'intestino per prevenire il sanguinamento dal tratto gastrointestinale. In questo caso viene prescritta la terapia con beta-bloccanti.
Viene eseguita la scleroterapia o la legatura delle vene varicose con anelli di gomma; vengono eseguite le operazioni di shunt. Lo shunt portosistemico o la chiusura della vena esofagea vengono eseguiti se c'è una storia di sanguinamento ricorrente. L'arresto del sanguinamento dalle vene varicose dell'esofago viene effettuato sullo sfondo del reintegro della perdita di sangue (sostituti del plasma, eritromassa, sangue del donatore, plasma) in combinazione con l'introduzione di vikasol, cloruro di calcio.
La terapia non farmacologica dell'ascite consiste nell'osservare le restrizioni dietetiche. Tuttavia, il principale metodo di trattamento è la terapia farmacologica. Consiste nella nomina di diuretici, correzione dell'ipoalbuminemia.
Con l'ascite resistente alla terapia conservativa, vengono eseguiti interventi chirurgici, progettati per deviare il liquido ascitico. Il trattamento di scelta per l’ascite refrattaria è il trapianto di fegato. Altri metodi di trattamento dell'ascite refrattaria sono: laparocentesi terapeutica, shunt portosistemico intraepatico transgiugulare.
Previsione
La prognosi della sindrome di Budd-Chiari dipende dal decorso della malattia, dalla gravità della disfunzione epatica, dalla sede della trombosi e dalla causa della sindrome.
Nella forma acuta la prognosi è sfavorevole. I pazienti muoiono, solitamente per coma epatico o trombosi della vena mesenterica con peritonite diffusa.
Il tasso di sopravvivenza a 10 anni è del 55%. Fattori che peggiorano la prognosi sono: l'età avanzata, il sesso maschile, la presenza di neoplasie maligne (carcinoma renale o epatocellulare, tumori delle ghiandole surrenali).
I fattori prognostici sfavorevoli sono i punteggi elevati della scala Child-Turcotte-Pugh, che valuta la gravità della malattia, il rischio durante gli interventi chirurgici e la prognosi (tenendo conto dei dati clinici e di laboratorio) in punti.
- Scala Child-Turcotte-Pugh
* 5-6 punti - grado A (rischio molto basso); 7-9 punti - grado B (rischio medio); 10-15 punti - grado C (rischio molto alto). **Stadi dell'encefalopatia epatica.
- Fase 1: problemi con il sonno, concentrazione, depressione, ansia o irritabilità.
- Stadio 2: sonnolenza, disorientamento, disturbi della memoria a breve termine, disturbi della condotta.
- Stadio 3: sonnolenza, confusione, amnesia, rabbia, idee paranoidi, disturbo della condotta.
- Fase 4: coma.
Prevenzione
La prevenzione si riduce alla prevenzione e al trattamento delle malattie complicate dall'ostruzione parziale o completa delle vene epatiche.
Informazione
Informazione
Malattie chirurgiche sotto la direzione di M.I. Kuzin. Libro di testo. str. 567-573. Mosca 2002 Libro di testo completo (ipertensione portale) di VF Kulesha, KFH, 2009. Chirurgia clinica. Leadership nazionale.Vol.2.pp.626-666. Mosca-Media 2009 Atlante di chirurgia addominale. Mosca 2009, volume 1, pp. 219-274. Yeramishantsev AK Sviluppo del problema del trattamento chirurgico del sanguinamento dalle vene varicose dell'esofago e dello stomaco // Ann. hir. epatolo. - 2007. -T.12, n. 2. - P.8-16. Garbuzenko DV Patogenesi dell'ipertensione portale nella cirrosi epatica // Ros. rivista gastroenterolo., epatol., coloproctolo. - 2002. - T. 12, n. 5. - P. 23-29. Patsiora M.D. Chirurgia dell'ipertensione portale. - Tashkent: Medicina, 1984. - 319 p. Uglov F. G., Koryakina T. O. Trattamento chirurgico dell'ipertensione portale. - L.: Medicina, 1964. - 220 p.
Attenzione!
- Automedicando, puoi causare danni irreparabili alla tua salute.
- Le informazioni pubblicate sul sito web MedElement non possono e non devono sostituire una visita medica di persona. Assicurati di contattare le strutture mediche se hai malattie o sintomi che ti disturbano.
- La scelta dei farmaci e il loro dosaggio dovrebbero essere discussi con uno specialista. Solo un medico può prescrivere il medicinale giusto e il suo dosaggio, tenendo conto della malattia e delle condizioni del corpo del paziente.
- Il sito web MedElement è solo una risorsa informativa e di riferimento. Le informazioni pubblicate su questo sito non devono essere utilizzate per modificare arbitrariamente le prescrizioni del medico.
- La redazione di MedElement non è responsabile per eventuali danni alla salute o materiali derivanti dall'utilizzo di questo sito.
Chiari) violazione del deflusso di sangue dal fegato, causata da endoflebite obliterante primaria delle vene epatiche, loro trombosi e successiva occlusione e (o) malformazioni delle vene epatiche, caratterizzate da danno epatico e ipertensione portale. L'insorgenza di eudoflebite delle vene epatiche è facilitata da disturbi del sistema di coagulazione del sangue, parto e interventi chirurgici. Violazione del deflusso del sangue dal fegato, che si verifica secondariamente in una serie di condizioni patologiche che non sono associate ad alterazioni dei vasi epatici stessi (peritonite, tumori della cavità addominale, pericardite, trombosi, stenosi congenite o lesioni membranose del fegato vena cava inferiore, cirrosi e lesioni focali del fegato, tromboflebite viscerale migrante, policitemia, ecc.) e che manifestavano gli stessi sintomi, fu chiamata sindrome di Budd-Chiari, tuttavia, la questione dell'opportunità di distinguere tra la malattia e la sindrome di Budd -La sindrome di Chiari rimane controversa. Esistono forme acute e croniche della malattia. Nella forma acuta esordisce improvvisamente con dolore intenso nella regione epigastrica e nell'ipocondrio destro, vomito, ingrossamento del fegato. Se la causa di B. - K. b. è la vena cava inferiore, i pazienti presentano gonfiore degli arti inferiori, espansione delle vene safene nell'addome e nel torace. progredisce rapidamente, si sviluppa in pochi giorni, spesso avendo un carattere. può essere combinato con l'idrotorace, non suscettibile al trattamento con diuretici. Nella fase terminale, giunture sanguinose. Nella forma cronica, che si manifesta nell'80-95% dei casi, è asintomatica per lungo tempo o si manifesta solo con un ingrossamento del fegato. In futuro, ci sono dolori nell'ipocondrio destro, vomito. Al culmine della malattia aumenta bruscamente, diventa denso, è possibile la formazione di cirrosi epatica, in alcuni casi si nota. Nella fase terminale, i sintomi dell'ipertensione portale sono più pronunciati: aumento dell'ascite, sanguinamento dalle vene dilatate dell'esofago, vene emorroidarie. Esodo B. - K. b. può diventare grave insufficienza epatica (insufficienza epatica) ,
la malattia può complicarsi con la trombosi dei vasi mesenterici con successivo sviluppo di peritonite a .
Diagnosi B. - K. b. sulla base delle caratteristiche del quadro clinico e dei risultati della ricerca strumentale. La forma acuta può essere sospettata con la comparsa di dolore addominale intenso e persistente, il rapido sviluppo di ipertensione portale e insufficienza epatica. L'improvvisa comparsa di forti dolori addominali, la comparsa o il rapido aumento dei segni di ipertensione portale in pazienti con cirrosi, tumori al fegato, policitemia, ecc. indicano una violazione secondaria del deflusso di sangue dal fegato. Cambiamenti nei test di laboratorio per B. - K. b., di regola, non è tipico. Potrebbe esserci un aumento della VES, dis- e un moderato aumento dell'attività enzimatica. Di grande importanza nella diagnosi sono i risultati della cavografia inferiore e della flebografia epatica. Il trattamento in assenza di segni di insufficienza epatica è chirurgico, mirato a ridurre l'ipertensione portale. I pazienti impongono un portocavale o utilizzano un'anastomosi peritoneo-venosa, con ascite resistente e oliguria-linfovenosa. In caso di stenosi o fusione membranosa della vena cava inferiore, viene eseguita la membranotomia transatriale, le aree stenotiche o lo shunt di bypass della vena cava inferiore con l'atrio destro. Sintomatico include la nomina di farmaci che migliorano i processi metabolici nelle cellule del fegato (Essentiale, legalon, ecc.), Diuretici, corticosteroidi. Secondo le indicazioni vengono utilizzati anche agenti fibrinolitici (carillon, parmidina, eparina, ecc.). La prognosi è sfavorevole. Nella forma acuta, i pazienti muoiono rapidamente, solitamente per coma epatico o peritonite diffusa. Nella forma cronica, l’aspettativa di vita varia da 4-6 mesi. fino a 2 anni, in alcuni casi (soprattutto dopo il trattamento chirurgico) - 10 anni e oltre. Bibliografia: Fondamenti di epatologia, ed. AF Bluger, pag. 162, 413, Riga, 1975; Podymova S.D. Malattie del fegato, pag. 376, M., 1984.
1. Piccola enciclopedia medica. - M.: Enciclopedia medica. 1991-96 2. Pronto soccorso. - M.: Grande Enciclopedia Russa. 1994 3. Dizionario enciclopedico dei termini medici. - M.: Enciclopedia sovietica. - 1982-1984.
Scopri cos'è la "malattia di Budda-Chiari" in altri dizionari:
I Malattia di Chiari vedi Malattia di Budd Chiari. II Malattia di Chiari (N. Chiari, 1851 1916, patologo austriaco; sinonimo: trombosi venosa epatica primaria, malattia di Chiari, endoflebite obliterante delle vene epatiche) malattia di eziologia poco chiara, causata da ... ... Enciclopedia medica
I L'ascite (ascite, greco askitēs (nosos] idropisia; sinonimo di idropisia addominale, idropisia dell'addome) è l'accumulo di liquido nella cavità addominale. Si verifica più spesso a causa dell'ipertensione portale (ipertensione portale) con cirrosi epatica ( cirrosi epatica), ... ... Enciclopedia medica
- (dal greco hēpar, hēpat fegato + lat. lien milza; sinonimo di sindrome epato-splenica) ingrossamento combinato del fegato (epatomegalia) e della milza (splenomegalia), dovuto al coinvolgimento di entrambi gli organi nel processo patologico. Incontra…… Enciclopedia medica
I Il fegato (epar) è un organo spaiato della cavità addominale, la ghiandola più grande del corpo umano, che svolge diverse funzioni. Nel fegato avviene la neutralizzazione delle sostanze tossiche che vi entrano con il sangue dal tratto gastrointestinale; in lei... Enciclopedia medica Wikipedia
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0