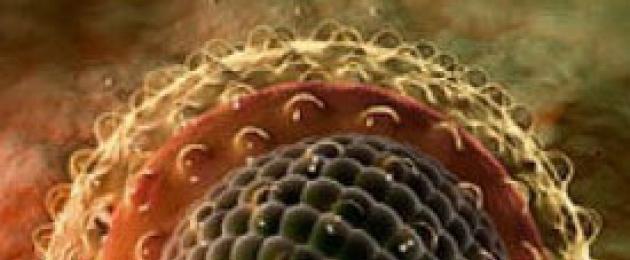
Buona giornata, cari lettori!
Nell'articolo di oggi continueremo a considerare l'epatite in tutti i suoi aspetti e il prossimo in linea - epatite C, le sue cause, sintomi, diagnosi, trattamento e prevenzione. COSÌ…
Cos'è l'epatite C?
Epatite C (epatite C)– una malattia infettiva infiammatoria del fegato, causata dall’ingresso nel corpo del virus dell’epatite C (HCV). Il pericolo principale che risiede nell'epatite C è un processo patologico che provoca lo sviluppo del cancro al fegato.
Poiché la causa di questa malattia è un virus (HCV), viene anche chiamata - epatite virale C.
Come si infetta l'epatite C?
 L'infezione da epatite C avviene solitamente attraverso microtraumi sulla superficie della pelle o sulle mucose dopo il contatto con oggetti contaminati (infetti da virus). Il virus dell'epatite stesso viene trasmesso attraverso il sangue e i suoi componenti. Quando qualsiasi oggetto infetto entra in contatto con il sangue umano, il virus entra nel fegato attraverso il flusso sanguigno, dove si deposita nelle sue cellule e inizia a moltiplicarsi attivamente. Il virus non muore per molto tempo, anche se il sangue sugli strumenti cosmetici e medici si secca. Inoltre, questa infezione è resistente al trattamento termico improprio. Pertanto, si può scoprire che l'infezione da epatite si verifica in luoghi in cui può essere presente sangue in qualche modo: saloni di bellezza, negozi di tatuaggi, negozi di piercing, cliniche dentistiche, ospedali. Puoi anche essere infettato condividendo articoli per l'igiene: spazzolini da denti, rasoi. La maggior parte delle persone infette da epatite C sono tossicodipendenti, perché... spesso usano una siringa per più persone.
L'infezione da epatite C avviene solitamente attraverso microtraumi sulla superficie della pelle o sulle mucose dopo il contatto con oggetti contaminati (infetti da virus). Il virus dell'epatite stesso viene trasmesso attraverso il sangue e i suoi componenti. Quando qualsiasi oggetto infetto entra in contatto con il sangue umano, il virus entra nel fegato attraverso il flusso sanguigno, dove si deposita nelle sue cellule e inizia a moltiplicarsi attivamente. Il virus non muore per molto tempo, anche se il sangue sugli strumenti cosmetici e medici si secca. Inoltre, questa infezione è resistente al trattamento termico improprio. Pertanto, si può scoprire che l'infezione da epatite si verifica in luoghi in cui può essere presente sangue in qualche modo: saloni di bellezza, negozi di tatuaggi, negozi di piercing, cliniche dentistiche, ospedali. Puoi anche essere infettato condividendo articoli per l'igiene: spazzolini da denti, rasoi. La maggior parte delle persone infette da epatite C sono tossicodipendenti, perché... spesso usano una siringa per più persone.
Durante i rapporti sessuali, l'infezione da epatite C è minima (3-5% di tutti i casi), mentre rimane un aumento del rischio di infezione da virus dell'epatite B. Tuttavia, con l'attività sessuale promiscua, il rischio di infezione aumenta notevolmente.
Nel 5% dei casi, un neonato viene infettato dall'HCV quando viene allattato da una madre malata, ma ciò è possibile se l'integrità del seno è danneggiata. La donna stessa a volte viene infettata durante il parto.
Nel 20% dei casi non è possibile determinare la modalità di infezione da virus HCV.
L’epatite C non viene trasmessa da goccioline trasportate dall’aria. Parlare con la saliva a distanza ravvicinata, abbracciare, stringere la mano, condividere utensili e mangiare non sono cause o fattori di infezione da HCV. In condizioni domestiche, è possibile contrarre l'infezione solo attraverso microtraumi e il contatto con un oggetto infetto che contiene resti di sangue infetto e sue particelle.
Molto spesso, una persona viene a conoscenza della propria infezione durante un esame del sangue, sia che si tratti di una visita medica di routine o quando agisce come donatore di sangue.
Una misura preventiva molto importante è evitare di visitare organizzazioni non testate e poco conosciute che forniscono determinati servizi di bellezza e salute.
Sviluppo dell'epatite C
Purtroppo l’epatite C ha un nome: “killer gentile”. Ciò è dovuto alla possibilità del suo sviluppo e del suo decorso asintomatici. Una persona potrebbe non essere nemmeno consapevole della sua infezione, anche vivendo 30-40 anni. Ma, nonostante l'assenza di segni evidenti della malattia, è portatore dell'infezione. Allo stesso tempo, il virus si sviluppa gradualmente nel corpo, provoca lo sviluppo di una malattia epatica cronica, distruggendola lentamente. Il fegato è il bersaglio principale dei virus dell’epatite.

Farmaci ad azione diretta contro l’HCV
Dal 2002, Gilead ha iniziato a sviluppare il nuovo farmaco contro l'epatite C: sofosbuvir (TM Sovaldi).
Tutti i test sono stati completati entro il 2011 e già nel 2013 il Dipartimento della Salute americano ha approvato l'uso del sofosbuvir in tutti gli ospedali del Paese. Entro la fine del 2013, il sofosbuvir ha iniziato ad essere utilizzato nelle cliniche di diversi paesi: Germania, Israele, Svizzera, Francia, Danimarca, Finlandia.
Ma purtroppo il prezzo era inaccessibile per la maggior parte della popolazione. Un tablet costava 1.000 dollari, l'intero corso costava 84.000 dollari, negli USA la compagnia assicurativa e il governo coprivano 1/3 del costo. sussidi.
Nel settembre 2014, Gilead ha annunciato che avrebbe rilasciato licenze di produzione ad alcuni paesi in via di sviluppo. Nel febbraio 2015, il primo analogo è stato rilasciato in India da Natco Ltd con il nome commerciale Hepcinat. Il corso di 12 settimane viene venduto in India a un prezzo al dettaglio suggerito di $ 880- $ 1.200 a seconda della regione.
I componenti principali dei farmaci sono sofosbuvir e daclatasvir. Questi farmaci vengono prescritti dal medico secondo uno schema che dipende dal genotipo del virus e dal grado di fibrosi e consentono inoltre di eliminare completamente il virus dell'epatite C nel 96% dei casi, rispetto al tradizionale trattamento con interferone. regime, che ha solo il 45-50% di successo.
Quando si tratta con questi farmaci, non è necessario essere in ospedale, come prima. Il medicinale viene assunto per via orale.
Il corso del trattamento va dalle 12 alle 24 settimane.
Una delle prime aziende a consegnare il farmaco dall'India alla Russia e ad altri paesi del mondo è stata la società di proprietà del grande rivenditore indiano Hepatitis Life Group.
I farmaci antivirali ad azione diretta sono prescritti da un medico secondo lo schema, a seconda del genotipo del virus dell'epatite C.
Farmaci antivirali ad azione diretta per l’epatite C acuta:"Sofosbuvir"/"Ledipasvir", "Sofosbuvir"/"Velpatasvir", "Sofosbuvir"/"Daklatasvir".
Il corso del trattamento va dalle 12 alle 24 settimane. Le combinazioni sono efficaci contro vari genotipi di HCV. Non ci sono controindicazioni, se presenti.
Farmaci antivirali ad azione diretta per l’epatite cronica C:"Sofosbuvir"/"Ledipasvir", "Sofosbuvir"/"Velpatasvir", "Sofosbuvir"/"Daklatasvir", "Dasabuvir"/"Paritaprevir"/"Ombitasvir"/"Ritonavir", "Sofosbuvir"/"Velpatasvir"/"Ribavirina " ".
Il corso del trattamento va dalle 12 alle 24 settimane. Le combinazioni sono efficaci contro vari genotipi di HCV. Sofosbuvir non ha controindicazioni per l'infezione da HIV, così come per i soggetti resistenti all'interferone del gene IL28B.
».Supporto al sistema immunitario
Per rafforzare il sistema immunitario, nonché per migliorare la risposta adeguata del corpo a un'infezione virale, vengono utilizzati inoltre immunomodulatori: "Zadaxin", "Thimogen".
Dieta per l'epatite C
Per l'epatite C viene solitamente prescritto un sistema nutrizionale terapeutico secondo Pevzner -. Questa dieta è prescritta anche per la cirrosi epatica e.
La dieta si basa su restrizioni nella dieta dei grassi, nonché su cibi piccanti, salati, fritti, conservanti e altri alimenti che possono aumentare la secrezione dei succhi digestivi.
Contenuto
Oggi circa il 2% della popolazione soffre di questa malattia e la cifra cresce ogni anno. La dinamica è associata al fattore di progressione della tossicodipendenza, perché nell'80% dei casi l'infezione tra i giovani avviene attraverso iniezioni endovenose. Epatite C – il trattamento può essere effettuato con farmaci, rimedi popolari e sarà utile seguire uno stile di vita sano. Il pericolo della malattia è associato a frequenti transizioni verso una forma cronica, quindi è importante conoscere i segni e le modalità di infezione. Con un trattamento adeguato e tempestivo, il 60-80% dei pazienti si libera del virus.
Cos'è l'epatite C
La malattia è riconosciuta come virale, l'agente eziologico è l'HCV.C, la forma più grave di epatite, pericolosa a causa della variabilità genetica. L'elevata capacità di mutare comporta il rischio di sviluppare nuove specie. Gli scienziati identificano 7 genotipi principali; ogni gruppo può contenere fino a 40 sottospecie. L'epatite agisce entrando nel fegato attraverso il sangue. Il virus distrugge le cellule di questo organo, provocandone il danno che porta alla cirrosi o al cancro al fegato. La fonte della malattia è riconosciuta come pazienti attivi, i pazienti con una forma latente sono portatori del virus.
La condizione per la malattia da epatite C è che l’agente patogeno entri nel flusso sanguigno attraverso un’infezione parenterale o strumentale. Ciò può verificarsi nei seguenti casi:
- quando si condividono accessori per manicure e rasatura;
- quando si applica un tatuaggio o un piercing con strumenti contaminati dal sangue del paziente;
- quando si utilizza una siringa per iniezione;
- durante la trasfusione;
- durante una procedura su una macchina per emodialisi;
- sessualmente (la probabilità di contatto non protetto è del 3-5%);
- da madre a figlio (circa il 5% dei casi, spesso durante il parto).
Sintomi
Nella fase iniziale l'epatite è difficile da individuare perché i sintomi possono essere attribuiti anche ad altre malattie. Una volta che il virus entra nel corpo, attraversa prima un periodo di incubazione. Fino allo stadio acuto i suoi sintomi sono simili allo stato influenzale:
- l'attività diminuisce;
- l'appetito diminuisce;
- mal di testa;
- nausea, debolezza;
- affaticabilità veloce.
Il difficile processo della malattia progredisce con ulteriori complicazioni. La malattia può essere rilevata in una fase avanzata da sintomi più gravi:
- giallo della pelle;
- la perdita di capelli;
- anemia, l'urina si scurisce e le feci diventano scolorite;
- nausea;
- sensazioni dolorose compaiono nell'ipocondrio destro;
- può svilupparsi depressione;
- Gli esami del sangue clinici mostrano un aumento della quantità di bilirubina; i test di funzionalità epatica forniscono marcatori specifici.
È possibile essere curati
A seconda del genotipo, la terapia viene effettuata per una durata da 3 mesi a 72 settimane. Epatite C – è possibile il trattamento fino alla completa guarigione. L'inizio della remissione completa dopo un ciclo di terapia si verifica nel 20-40%. La risposta alla domanda su come curare l'epatite C per sempre dipende direttamente dal rilevamento tempestivo del virus e dal trattamento adeguato. Quando l'epatite viene rilevata nella fase iniziale, una terapia tempestiva aiuta la malattia a non diventare cronica.
Trattamento dell'epatite C
Una terapia di successo include un approccio integrato: i farmaci sono combinati con metodi tradizionali, dieta, vengono effettuati esami regolari, i pazienti monitorano l'attività fisica e il regime di riposo. Il trattamento è mirato alle seguenti azioni:
- eliminare il virus dal sangue;
- ridurre, eliminare il processo infiammatorio nel fegato;
- prevenire la formazione del tumore e la trasformazione in cirrosi.
Come trattare l'epatite C dovrebbe essere deciso da uno specialista. Prescrive farmaci tenendo conto delle caratteristiche individuali del corpo, del genotipo del virus e della gravità della malattia. Per fare ciò, l'epatologo esegue un esame completo:
- durante un appuntamento personale, raccoglie una storia medica, studiando le recensioni del paziente;
- prescrive esami del sangue e delle urine;
- Il fegato viene esaminato mediante ecografia e viene eseguita una biopsia dell'organo.

Droghe
Le misure restaurative dovrebbero essere prescritte solo da un medico. In passato venivano utilizzati più spesso farmaci per il trattamento dell'epatite C a base di interferoni e ribavirina. Questi farmaci danno risultati positivi nel trattamento dei genotipi 2 e 3 del virus: 70-80% di guarigione riuscita, con 1 e 4 - 45-70%. Attualmente i pazienti richiedono farmaci privi di interferone.
L'interferone alfa è un farmaco che ha lo scopo di prevenire la comparsa di nuove cellule infette. Il corso del trattamento dura almeno 12 settimane e ogni mese è necessario eseguire test per determinare il numero di cellule virali nel corpo. Il vantaggio è che l'uso del medicinale aiuta a prevenire lo sviluppo della cirrosi e del cancro. Gli svantaggi includono effetti collaterali: durante le prime 12 ore di azione la temperatura aumenta, appare debolezza, il farmaco è controindicato per il trattamento delle persone con infezione da HIV.
Sofosbuvir è un farmaco privo di interferone disponibile sotto forma di compresse. Ha un effetto sul virus, in cui quest'ultimo non può moltiplicarsi e svilupparsi. Inoltre farmaci: il rimedio non ha effetti collaterali, è facilmente tollerabile anche dagli anziani e ripristina anche la funzionalità epatica. Lo svantaggio è che il farmaco non è stato testato sui bambini, pertanto non è raccomandato ai minori di 18 anni. In terapia viene utilizzato in associazione con Daclatasfavir.
Terapia antivirale
Farmaci specifici che combattono l'agente eziologico della malattia sono Ribavirina, Remantadina, Zeffix. Il primo agisce come mezzo di terapia antivirale, che aiuta a ridurre la concentrazione dell'agente patogeno nel corpo influenzandone la riproduzione. Il vantaggio degno di nota è l'elevata efficacia in combinazione con i farmaci a base di interferone, lo svantaggio è che uno degli effetti collaterali è l'anemia emolitica dose-dipendente.
La remantadina è una compressa prescritta in sostituzione del farmaco precedente. Inoltre i farmaci hanno un costo inferiore, meno la possibilità di esacerbazione di malattie croniche. Epatite C – il trattamento antivirale viene effettuato con Zeffix. Impedisce la comparsa di nuove cellule infette. Il vantaggio del farmaco è che è prescritto in caso di intolleranza alla ribavirina e durante la gravidanza, gli svantaggi sono una minore efficienza, che aumenta la durata della terapia.
Trattamento del fegato
Questo organo subisce il peso maggiore. È importante essere trattati con l'uso di epatoprotettori, che contribuiscono al ripristino delle cellule danneggiate. Questi possono essere farmaci a base di fosfolipidi essenziali, silimarina, ademetionina, acido ursodesossicolico. Essentiale N, a base di ingredienti naturali, è riconosciuto come uno dei rimedi efficaci. I fosfolipidi che lo compongono sono coinvolti nella costruzione delle cellule, aiutando a ripristinare il fegato. Il prodotto è naturale, gli svantaggi includono la necessità di sottoporsi a un lungo ciclo di terapia.

Caratteristiche del trattamento per le donne incinte
La forma acuta della malattia può essere pericolosa sia per il feto che per la donna stessa. L'uso di farmaci può danneggiare lo sviluppo del bambino nel grembo materno, quindi è importante essere trattati sotto controllo medico. Durante la gravidanza è indicato l'uso di epatoprotettori di origine vegetale (Essentiale, Hofitol, Karsil) in combinazione con una dieta speciale e delicata. L'acido ursodesossicolico può essere utilizzato nel secondo e terzo trimestre di gravidanza, ma se indicato può essere utilizzato anche nel primo.
Una donna incinta dovrebbe mangiare 4-5 volte al giorno, dividendo il cibo in porzioni uguali. Vale la pena utilizzare prodotti naturali, coloranti e conservanti aumenteranno il carico sul fegato danneggiato dal virus. La dieta prevede l’esclusione dalla dieta dei seguenti alimenti:
- acque gassate e bevande dolci;
- cacao e cioccolato;
- latticini grassi, carne, pesce;
- cibi affumicati e fritti;
- funghi;
- pane fresco, muffin, biscotti.
Caratteristiche del trattamento per i bambini
Il corso della terapia per un bambino è progettato per prevenire la formazione di una forma cronica. A questo scopo viene prescritto un trattamento farmacologico; è importante seguire una dieta e riposo a letto e assumere farmaci per alleviare i sintomi. Per le malattie croniche, i pediatri raccomandano supposte contenenti interferone alfa ricombinante. La durata del trattamento è di 24-48 settimane, a seconda della gravità della malattia.
Trattamento con rimedi popolari
Puoi anche curare la malattia a casa. A questo scopo vengono svolte le seguenti attività:
- bagni rilassanti quotidiani e docce di contrasto;
- esercizi terapeutici, che comprendono rotazione del corpo, flessioni, sfregamento nella zona del fegato, flessione avanti e indietro, camminata sul posto;
- clisteri caldi con infuso di camomilla;
- consumo di ravanello nero grattugiato e altri prodotti noti come rimedi popolari;
- ricevimento della mummia.

Erbe aromatiche
Chiunque sia interessato a come curare l'epatite C a casa sa che i decotti, i clisteri e i porridge di piante medicinali sono efficaci. Questi sono l'ortica, l'erba di San Giovanni e il tsmin sabbioso. Viene preparato un infuso a base della margherita perenne. Per fare questo, versare 100 grammi di pianta con un litro e mezzo di acqua bollita fredda e lasciare agire per un giorno. Il liquido risultante deve essere bevuto 0,5 tazze al mattino, pomeriggio e sera. Il tè medicinale viene preparato con i fiori di cardo mariano, il suo uso quotidiano aiuta a ripristinare il fegato.
Miele
Potete abbinare questo rimedio curativo e gustoso al ravanello nero, aggiungendo 2-3 cucchiai ogni 100 grammi di prodotto macinato. Efficace anche il miele con un bicchiere d'acqua e il succo di mezzo limone. Questi prodotti dovrebbero essere consumati quotidianamente durante il corso del trattamento. Il vantaggio del miele è che questo prodotto può essere combinato con i farmaci.
Avena
È necessario utilizzare fagioli non raffinati. Vengono versati con acqua bollita e lasciati fermentare per un giorno. L'uso quotidiano di questo rimedio aiuta a combattere la stanchezza e la debolezza. L'avena aiuta a migliorare il funzionamento del sistema digestivo. È in grado di ridurre il carico sul fegato danneggiato dal virus, favorisce l'eliminazione di sostanze nocive, la cui formazione è associata all'intossicazione del corpo.
Rosa canina
I frutti della pianta contengono vitamina C e sostanze benefiche che hanno proprietà immunomodulanti. Un decotto caldo di rosa canina aiuta a combattere il virus dell'epatite. Per prepararlo bisogna versare 1 bicchiere di frutta con due litri di acqua bollente e lasciare agire per un'ora. I pazienti con decotto pronto lo assumono quotidianamente durante il corso del trattamento.
Novità nel trattamento dell'epatite C
Il farmaco combinato Glezaprevir/Pibrentasvir di AbbVie Inc. è nella fase finale dello studio. Contiene inibitori della seconda generazione delle proteine NS3 e NS5A. Gli scienziati riconoscono il farmaco come una svolta nella terapia, perché il farmaco ha mostrato risultati sorprendenti e un elevato effetto riparatore nei pazienti con resistenza multipla ai farmaci. Lo sblocco dei fondi è previsto per il 2019-2020.
La medicina più efficace
Harvoni è un farmaco di nuova generazione basato su una combinazione di Ledipasvir e Sofosbufir. Questa combinazione di sostanze aiuta a ottenere una cura completa dall'epatite senza l'uso di interferone e ribavirina. Il vantaggio è che è sicuro essere trattato con questo farmaco, non provoca effetti collaterali, accelera il processo di recupero, il corso del trattamento dura 12-24 settimane. Gli svantaggi includono il prezzo elevato.

Quanto costa il trattamento dell'epatite C in Russia
Il paese stanzia annualmente fondi affinché alcuni pazienti ricevano cure gratuite, per un importo fino a due miliardi di rubli. Il costo del trattamento dell’epatite C dipende dai medicinali scelti e dal luogo di acquisto. Il prezzo di un mese di trattamento parte da 15.000 rubli quando si utilizzano farmaci domestici e analoghi economici, da 50.000 rubli per il trattamento con farmaci importati di nuove generazioni.
video
Attenzione! Le informazioni presentate nell'articolo sono solo a scopo informativo. I materiali contenuti nell'articolo non incoraggiano l'autotrattamento. Solo un medico qualificato può formulare una diagnosi e fornire raccomandazioni per il trattamento, in base alle caratteristiche individuali di un particolare paziente.
trovato un errore nel testo? Selezionalo, premi Ctrl + Invio e sistemeremo tutto!Discutere
Come curare l'epatite C a casa: farmaci efficaci e rimedi popolari
Oggi proveremo a rispondere in un linguaggio semplice alla domanda "epatite: che cos'è?" In generale, l'epatite è un nome abbastanza comune per le malattie del fegato. L’epatite ha diverse origini:
- virale
- batterico
- tossico (medicinale, alcolico, narcotico, chimico)
- genetico
- automino
In questo articolo parleremo solo dell'epatite virale, che purtroppo è abbastanza comune ed è riconosciuta come una malattia socialmente significativa che porta ad un aumento della mortalità e della disabilità. Il pericolo maggiore è rappresentato dall'epatite virale a causa del suo decorso asintomatico a lungo termine fino agli stadi avanzati. Pertanto, nonostante l'avvento di una nuova generazione di farmaci, l'epatite virale rappresenta un problema serio, poiché già allo stadio di cirrosi epatica le conseguenze sono spesso irreversibili.
È un virus dell'epatite?
Come abbiamo scritto sopra, l'epatite può essere causata da un virus o da un altro motivo. Quale virus può causare l'epatite? Esistono diversi virus che causano l’epatite epatica, tra i più pericolosi sono i virus dell’epatite B (HVB) e dell’epatite C (HCV). In questo articolo ci concentreremo sull’infezione da HCV. Punti chiave che è importante sapere:

Virus del fegato e dell'epatite. Come funziona il fegato?
Il fegato è il più grande organo umano che garantisce il metabolismo nel corpo. Gli epatociti, i “mattoni” del fegato, formano i cosiddetti “fasci”, un lato dei quali va al flusso sanguigno e l’altro ai dotti biliari. I lobuli epatici, costituiti da raggi, contengono vasi sanguigni e linfatici, nonché canali per il deflusso della bile.
Quando entra nel sistema circolatorio umano, il virus raggiunge il fegato ed entra nell'epatocita, che a sua volta diventa la fonte di produzione di nuovi virioni che utilizzano enzimi cellulari per il loro ciclo vitale. Il sistema immunitario umano rileva le cellule del fegato colpite dal virus e le distrugge. Pertanto, le cellule del fegato vengono distrutte dal sistema immunitario. Il contenuto degli epatociti distrutti entra nel plasma sanguigno, che si esprime mediante un aumento degli enzimi ALT, AST e bilirubina nei test biochimici.
Fegato e sue funzioni nel corpo
Il fegato produce sostanze necessarie per il processo metabolico nel corpo umano:
- bile, necessaria per la scomposizione dei grassi durante la digestione
- albumina, che svolge una funzione di trasporto
- fibrinogeno e altre sostanze responsabili della coagulazione del sangue.
Inoltre, il fegato accumula vitamine, ferro e altre sostanze utili al corpo, neutralizza le tossine ed elabora tutto ciò che ci arriva con cibo, aria e acqua, accumula glicogeno, una sorta di risorsa energetica del corpo.
In che modo il virus dell’epatite C distrugge il fegato? E come può finire l'epatite epatica?
Il fegato è un organo che si autoguarigione e sostituisce le cellule danneggiate con altre nuove, tuttavia, con l'epatite epatica, accompagnata da una grave infiammazione, che si osserva quando si aggiungono effetti tossici, le cellule del fegato non hanno il tempo di riprendersi e invece di loro, le cicatrici si formano sotto forma di tessuto connettivo, che causa la fibrosi dell'organo. La fibrosi è caratterizzata da minimi ( F1) alla cirrosi ( F4), in cui la struttura interna del fegato viene interrotta, il tessuto connettivo impedisce il flusso sanguigno attraverso il fegato, il che porta a ipertensione portale(aumento della pressione nel sistema circolatorio) - di conseguenza, vi è il rischio di sanguinamento gastrico e morte del paziente.
Come si può contrarre l'epatite C a casa?
Si trasmette l'epatite C Attraversosangue:
- contatto con il sangue di una persona infetta (in ospedali, odontoiatria, studi di tatuaggi, saloni di bellezza)
- L'epatite C si trasmette a casa anche solo in caso di contatto con sangue (uso di lame altrui, strumenti per manicure, spazzolini da denti)
- per lesioni associate a sanguinamento
- durante i rapporti sessuali nei casi associati alla violazione delle mucose dei partner
- durante il parto da madre a figlio, se la pelle del bambino è venuta a contatto con il sangue della madre.
L'epatite C non si trasmette

Misure di prevenzione dell'epatite
Oggi gli scienziati non sono riusciti a creare un vaccino per l’epatite C, a differenza dei vaccini per l’epatite A e B, ma ci sono diversi studi promettenti in questo settore. Pertanto, per non ammalarsi, è necessario adottare una serie di misure preventive:
- evitare il contatto della pelle con il sangue di altre persone, anche secco, che potrebbe rimanere su strumenti medici e cosmetici
- usare il preservativo durante i rapporti sessuali
- le donne che pianificano una gravidanza dovrebbero sottoporsi a un trattamento prima del parto
- vaccinarsi contro l’epatite A e B.
C'è l'epatite? Se il test dell'epatite è negativo
Sentendo parlare dell'epatite C, molti cercano di trovarne i sintomi in se stessi, ma è necessario sapere che nella maggior parte dei casi la malattia è asintomatica. I sintomi sotto forma di ittero, scurimento delle urine e schiarimento delle feci possono comparire solo nello stadio della cirrosi epatica, e quindi non sempre. Se sospetti una malattia, prima di tutto devi testare gli anticorpi contro l'epatite utilizzando un test di immunoassorbimento enzimatico (ELISA). Se risulta positivo, saranno necessari ulteriori test per confermare la diagnosi.
Se il test per l'epatite è negativo, ciò non significa che puoi calmarti, poiché nel caso di un'infezione “fresca” il test potrebbe essere errato, poiché gli anticorpi non vengono prodotti immediatamente. Per escludere completamente l'epatite, è necessario ripetere il test dopo 3 mesi.
Sono stati trovati anticorpi contro l'epatite C. Qual è il prossimo?
Prima di tutto bisogna verificare se si ha o meno l'epatite, poiché gli anticorpi possono rimanere anche dopo la guarigione. Per fare ciò, è necessario eseguire un’analisi del virus stesso, chiamata “test qualitativo dell’RNA per il virus dell’epatite C mediante PCR”. Se questo test è positivo, allora è presente l'epatite C, se negativo, dovrà essere ripetuto dopo 3 e 6 mesi per escludere completamente l'infezione. Si consiglia inoltre di eseguire un esame del sangue biochimico, che potrebbe indicare un'infiammazione nel fegato.
Hai bisogno di cure per l'epatite C?
In primo luogo, circa il 20% delle persone infette da epatite C guarisce; in queste persone gli anticorpi contro il virus vengono rilevati per tutta la vita, ma il virus stesso non è nel sangue. Queste persone non hanno bisogno di cure. Se il virus viene ancora rilevato e si verificano deviazioni nei parametri biochimici del sangue, il trattamento immediato non è indicato per tutti. Per molte persone, l’infezione da HCV non causa gravi problemi al fegato per diversi anni. Tuttavia, tutti i pazienti dovrebbero essere sottoposti a terapia antivirale, principalmente quelli che hanno fibrosi epatica o manifestazioni extraepatiche dell'epatite C.
Se l’epatite non viene curata, morirò?
Con un lungo decorso dell'epatite C (di solito 10-20 anni, ma i problemi sono possibili anche dopo 5 anni), si sviluppa una fibrosi epatica, che può portare alla cirrosi epatica e quindi al cancro epatico (HCC). Il tasso di sviluppo della cirrosi epatica può aumentare con l’uso di alcol e droghe. Inoltre, un decorso prolungato della malattia può causare gravi problemi di salute non legati al fegato. Spesso ci viene posta la domanda: “Morirò se non ricevo cure?” In media, dal momento del contagio alla morte per cirrosi o cancro al fegato, passano dai 20 ai 50 anni. Durante questo periodo, puoi morire per altre cause.

Fasi della cirrosi epatica
La diagnosi di cirrosi epatica (LC) non è di per sé una condanna a morte. La CPU ha le proprie fasi e, di conseguenza, previsioni. A cirrosi compensata non ci sono praticamente sintomi, il fegato, nonostante i cambiamenti strutturali, svolge le sue funzioni e il paziente non presenta disturbi. Nell'esame del sangue, potrebbe esserci una diminuzione del livello delle piastrine e l'ecografia determina un aumento del fegato e della milza.
Cirrosi scompensata manifestato da una diminuzione della funzione sintetica del fegato, grave trombocitopenia, una diminuzione del livello di albumina. Il paziente può accumulare liquidi nella cavità addominale (ascite), può comparire ittero, le gambe si gonfiano, compaiono segni di encefalopatia, è possibile sanguinamento gastrico interno.
La gravità della cirrosi, così come la sua prognosi, viene solitamente valutata mediante punteggi di sistema Bambino Pugh:
Somma dei punti:
- 5-6 corrisponde alla cirrosi epatica di classe A;
- 7-9 punti -B;
- 10-15 punti - C.
Con un punteggio inferiore a 5, l'aspettativa di vita media dei pazienti è di 6,4 anni e con un punteggio pari o superiore a 12 - 2 mesi.
Quanto velocemente si sviluppa la cirrosi?
Il tasso di insorgenza della cirrosi epatica è influenzato da:
- Età del paziente. Se l'infezione si è verificata dopo i quarant'anni, la malattia progredisce più rapidamente
- La cirrosi si sviluppa più velocemente negli uomini che nelle donne
- L'abuso di alcol accelera significativamente il processo cirrotico
- L'eccesso di peso porta al fegato grasso, che accelera la fibrosi e la cirrosi dell'organo.
- Il genotipo del virus influenza anche il processo patologico. Secondo alcuni rapporti, il terzo genotipo è il più pericoloso a questo riguardo
Di seguito è riportato un grafico del tasso di sviluppo della cirrosi nei pazienti con epatite C 
È possibile avere figli affetti da epatite C?
È importante sapere che l'infezione attraverso i rapporti sessuali si verifica raramente, quindi, di norma, una donna rimane incinta di un partner infetto senza contrarre l'infezione. Se la futura mamma è malata, il rischio di trasmettere l'infezione al bambino durante il parto è del 3-4%, ma può essere maggiore nelle madri con coinfezione da HIV o da altre malattie infettive. Inoltre, la concentrazione del virus nel sangue di una persona malata influisce sul rischio di infezione. Il trattamento prima della gravidanza eliminerà il rischio di malattia nel bambino e la gravidanza dovrebbe avvenire solo dopo 6 mesi dalla fine della terapia (soprattutto se la ribavirina era presente nel regime di trattamento). 
Posso fare attività fisica con l'epatite C?
Se hai l'epatite, non dovresti sovraccaricare il corpo, sebbene non ci siano prove dirette dell'effetto dell'esercizio fisico sul decorso della malattia. La maggior parte dei medici consiglia un'attività fisica moderata: nuoto in piscina, jogging, yoga e persino allenamento della forza con un approccio adeguato. Si consiglia di escludere gli sport traumatici che possono causare danni alla pelle di una persona malata.
L'epatite virale C è una malattia epatica infettiva acuta causata dall'RNA (acido ribonucleico) contenente un virus della famiglia dei flavavirus, caratterizzata da febbre, malessere generale e successivo sviluppo di insufficienza epatica, che nel 50-60% dei casi porta a cirrosi epatica o cancro, finendo con la morte.
Per molto tempo, fino a quando non fu studiata la causa della malattia, l’epatite virale C fu chiamata epatite “né A né B”.
La malattia è più comune nei paesi in via di sviluppo dell'Asia centrale e orientale, del Nord Africa, nonché nelle popolazioni isolate che soffrono di tossicodipendenza o omosessualità. Ogni anno si ammalano 3-4 milioni di persone e 350mila muoiono di epatite virale C.
Il sesso e l’età non influiscono sulla frequenza dell’infezione.
La prognosi per la vita è sfavorevole; quasi ¼ delle infezioni sono fatali.
Cause
 L'agente eziologico dell'epatite virale C è il virus HCV della famiglia dei flavavirus. Il virione ha una forma sferica, circondata da un guscio e al suo interno contiene una catena di informazioni ereditarie: l'RNA.
L'agente eziologico dell'epatite virale C è il virus HCV della famiglia dei flavavirus. Il virione ha una forma sferica, circondata da un guscio e al suo interno contiene una catena di informazioni ereditarie: l'RNA.
La fonte dell'infezione è una persona malata o un portatore di virus.
L’epatite virale C si trasmette solo attraverso il sangue. Le vie di trasmissione più comuni sono:
- visitare saloni di bellezza;
- operazioni;
- trasfusione di sangue;
- rapporti sessuali non protetti;
- da madre a figlio nel periodo prenatale.
Classificazione
In base al grado di attività del processo infettivo, si distinguono:
- grado minimo di attività;
- lieve grado di attività;
- grado moderato di attività;
- grado di attività pronunciato.
A seconda degli stadi dell’epatite virale C:
- Stadio 0 – fibrosi (sostituzione delle cellule del fegato con tessuto connettivo ordinario che non può svolgere le funzioni del fegato) non c'è fegato;
- Stadio 1: fibrosi epatica lieve;
- Stadio 2: presenza di fibrosi moderata;
- Stadio 3: fibrosi grave;
- Stadio 4 – la fibrosi sostituisce quasi tutto il fegato, questa condizione è chiamata cirrosi epatica.
A seconda della fase del flusso si distinguono:
- periodo di esacerbazione dell'epatite virale C;
- periodo di remissione dell’epatite virale C.
In base alla gravità dei sintomi della malattia si distinguono 4 forme:
- subclinico (non ci sono manifestazioni della malattia);
- cancellato (segni minimi della malattia, manifestati in malessere generale);
- anitterico (sintomi dettagliati senza ingiallimento della pelle);
- itterico (sintomi dettagliati della malattia con presenza di pelle gialla).
Sintomi dell'epatite virale C
Il periodo di incubazione (il periodo dall'ingresso del virus dell'epatite C nell'organismo fino alla comparsa dei sintomi) dura in media da 2 a 13 settimane, a volte questo periodo si estende fino a 26 settimane.
Manifestazioni cliniche iniziali
- aumento della temperatura corporea fino a 37,5 0 С;
- dolori muscolari;
- fatica;
- nausea;
- brividi;
- debolezza generale;
- diminuzione dell'appetito;
- vertigini;
- mal di testa;
- congestione nasale;
- mal di gola;
- leggera tosse secca.
Quadro sintomatico espanso
- nausea;
- vomito;
- dolore allo stomaco;
- gonfiore;
- diarrea o stitichezza.
Durante l'esame, il medico presta attenzione anche a: 
- ittero (ingiallimento della pelle e delle mucose);
- un aumento delle dimensioni del fegato;
- la presenza di liquido libero nella cavità addominale (ascite);
- oscuramento delle urine;
- scolorimento delle feci.
Tempistiche del processo
- diminuzione delle prestazioni;
- diminuzione della memoria e dell'attenzione;
- fatica cronica;
- depressione;
- labilità emotiva;
- dispnea;
- tosse improduttiva;
- dolore nella zona del cuore;
- aumento della frequenza cardiaca;
- diminuzione della pressione sanguigna;
- la comparsa di edema degli arti inferiori, dello scroto, della parete addominale anteriore;
- mancanza di appetito;
- perdita di peso;
- sanguinamento dall'esofago;
- nausea;
- vomito di fondi di caffè;
- un aumento del volume dell'addome;
- l'aspetto di una rete di vasi sulla parete addominale anteriore (testa di medusa);
- sanguinamento dal retto;
- feci catramose e filamentose;
- dolore nella regione lombare;
- aumento della frequenza della minzione.
Opzioni per lo sviluppo della malattia dopo lo stadio acuto dell'epatite virale C:
- Completo recupero del corpo entro 6 – 12 mesi con la completa scomparsa dei marcatori virali dell'epatite C nel sangue. Queste persone costituiscono circa il 20% di tutte le persone infette.
- La transizione di un'infezione virale al cosiddetto stato di portatore. Non ci sono segni sintomatici della malattia, ma nel sangue viene diagnosticata la presenza del virus dell'epatite C in forma inattiva. Queste persone rappresentano circa il 20% di tutti i casi di infezione.
- Lo sviluppo dell'epatite cronica C, che si manifesta sintomaticamente e negli esami di laboratorio, insieme alla graduale distruzione del fegato e alla formazione di insufficienza epatica. Queste persone rappresentano circa il 60% di tutti i casi di infezione.
Esito dell'epatite cronica C
Secondo una ricerca dell’OMS (Organizzazione Mondiale della Sanità), per 100 persone infette dal virus dell’epatite C:
- 55 – 85 persone con processo cronico o portatori asintomatici del virus;
- 70 persone soffriranno di malattie croniche del fegato;
- 5-20 persone svilupperanno la cirrosi epatica;
- 10-25 persone moriranno di epatite virale C.
Diagnostica
 Le persone infette dall'epatite C si rivolgono solitamente ai medici di medicina generale: medici di famiglia o terapisti con lamentele di malessere generale, debolezza, stanchezza e febbre. Dopo aver ricevuto i dati dei test di laboratorio, in cui vengono alla ribalta le reazioni infiammatorie nel corpo e la disfunzione epatica, il paziente viene indirizzato a uno specialista, un gastroenterologo.
Le persone infette dall'epatite C si rivolgono solitamente ai medici di medicina generale: medici di famiglia o terapisti con lamentele di malessere generale, debolezza, stanchezza e febbre. Dopo aver ricevuto i dati dei test di laboratorio, in cui vengono alla ribalta le reazioni infiammatorie nel corpo e la disfunzione epatica, il paziente viene indirizzato a uno specialista, un gastroenterologo.
Durante un ulteriore esame, che include metodi sierologici, viene rivelata la natura virale della malattia e il paziente viene sottoposto alla supervisione di uno specialista in malattie infettive e di un virologo.
Metodi di ricerca di laboratorio
- Un esame del sangue generale mostrerà un aumento dei leucociti, superiore a 9 - 11*10 9 /l, uno spostamento della formula dei leucociti verso sinistra e un aumento della VES (velocità di sedimentazione eritrocitaria) superiore a 30 mm/h.
- Un esame generale delle urine mostrerà tracce di proteine (normalmente nessuna) e più di 15-20 epitelio squamoso nel campo visivo.
- Esami del fegato:
|
Indice |
Valore normale |
Importanza nell'epatite C |
|---|---|---|
|
Proteine totali |
||
|
bilirubina totale |
8,6 - 20,5 µmol/l |
28,5 - 50,0 µm/l e oltre |
|
bilirubina diretta |
8,6 µmol/l |
20,0 - 100,0 µmol/l e oltre |
|
ALT (alanina aminotransferasi) |
5 – 30 UI/l |
30 - 180 UI/l e oltre |
|
AST (aspartato aminotransferasi) |
7 – 40 UI/l |
40 - 140 UI/l e oltre |
|
Fosfatasi alcalina |
50 – 120 UI/l |
120 - 160 UI/l e oltre |
|
LDH (lattato deidrogenasi) |
0,8 – 4,0 piruvite/ml-h |
4,0 piruvato/ml-h e oltre |
|
Albume |
||
|
Test del timolo |
4 unità e altro ancora |
Metodi di ricerca sierologica
Questi sono metodi di esame specifici che diagnosticano accuratamente la presenza del virus dell'epatite C nel corpo:
- Analisi dei marcatori dell'epatite virale C.
- ELISA (test immunoenzimatico).
- XRF (analisi di fluorescenza a raggi X).
- RIA (analisi radioimmune).
- RSK (reazione di fissazione del complemento).
- PCR (reazione a catena della polimerasi).
Tutti i metodi di esame sierologico elencati vengono interpretati secondo lo stesso principio:
- la presenza di un titolo elevato di immunoglobulina anti-HCV di classe G nel siero del sangue indica una possibile infezione o una storia recente di epatite virale C;
- la presenza di un titolo elevato di immunoglobulina centrale anti-HCV di classe M nel siero del sangue indica la presenza di un processo infettivo acuto;
- la presenza di un titolo elevato di immunoglobulina centrale anti-HCV di classe G nel siero del sangue indica un'infezione o una precedente storia di epatite virale C;
- la presenza di un titolo elevato di anti-HCV NS nel siero del sangue indica la presenza di epatite virale C in stadio cronico;
- la presenza di un titolo elevato di HCV-RNA nel siero del sangue indica il periodo iniziale di infezione da epatite virale C e la presenza di un'intensa crescita e riproduzione del virus.
Per comodità di interpretazione di questi risultati, utilizzare la tabella:
|
Immunoglobulina anti-HCV classe M |
Immunoglobulina core anti-HCV di classe G |
Immunoglobulina G anti-HCV NS |
Interpretazione dei risultati |
|
|---|---|---|---|---|
|
Epatite acuta C |
||||
|
Epatite cronica C, fase acuta |
||||
|
Epatite cronica C, fase di remissione |
||||
|
Una persona guarita dopo l'epatite C acuta |
Trattamento dell'epatite virale C
Trattamento farmacologico
Terapia etiotropica
 Ha lo scopo di distruggere la causa della malattia, vale a dire in questo caso un virus. La durata del trattamento con farmaci antivirali è di 1-2 anni.
Ha lo scopo di distruggere la causa della malattia, vale a dire in questo caso un virus. La durata del trattamento con farmaci antivirali è di 1-2 anni.
- L'interferone, 2-3 gocce, viene somministrato in ciascun passaggio nasale 3-6 volte al giorno. La dose giornaliera non deve superare i 2,0 ml.
- Ribavirina 500 mg 2 volte al giorno.
- Sofosbuvir 400 mg una volta al giorno.
Terapia sintomatica
Questa terapia ha lo scopo di migliorare la qualità della vita durante la malattia.
Terapia disintossicante per ridurre l'intossicazione da prodotti di scarto di virus ed epatociti distrutti:
- Reosorbilact 200,0 ml per via endovenosa 1 volta al giorno;
- Soluzione di glucosio al 5% in soluzione salina 200,0 ml per via endovenosa 1 volta al giorno.
Assorbenti, poiché la funzionalità epatica è compromessa e il corpo non può far fronte all'elaborazione di sostanze nocive:
- Polysorb 1 cucchiaio per ½ bicchiere d'acqua 3 volte al giorno lontano dai pasti;
- Duphalac 35 - 40 mg (a seconda del peso corporeo) 3 volte al giorno prima dei pasti.
Enzimi per normalizzare la digestione:
- Pancreatina 25.000 UI o Mezim-Forte 20.000 UI 1 capsula 3 volte al giorno durante i pasti.
Farmaci coleretici per evitare il ristagno della bile nella cistifellea:
- Holosas 1 cucchiaio 3 volte al giorno.
Antispastici per il dolore addominale:
- Duspatalin o mebeverni 1 compressa 3 volte al giorno.
Terapia restaurativa generale:
- Stimol 1 busta 2 – 3 volte al giorno;
- Vitamina B 1 1,0 ml per via intramuscolare 1 volta al giorno;
- Vitamina B 6 1,0 ml per via intramuscolare 1 volta al giorno;
- Vitamina B 12 1000 gamma per via intramuscolare 1 volta al giorno;
- Vitamina C 1 compressa (500 mg) 2 volte al giorno.
Chirurgia
Il trattamento chirurgico per l'epatite virale C viene utilizzato solo in presenza di complicanze della malattia:
- Sanguinamento dalle vene dell'esofago.
Una condizione acuta in cui a un paziente in anestesia locale in sala operatoria viene iniettata una sonda Blakemore che, espandendosi, esercita una pressione sulle pareti dell'esofago e smette di sanguinare.
- Sanguinamento dalle vene emorroidarie.
Condizione acuta in cui compaiono abbondanti quantità di sangue di colore rosso scuro dall'ano. Le vene emorroidali vengono suturate in anestesia generale.
- Ascite (liquido nella cavità addominale).
Con abbondante accumulo di liquido nella cavità addominale di 7-10 litri o più, per alleviare le condizioni del paziente, nelle condizioni della sala operatoria in anestesia locale, la parete addominale anteriore viene perforata sopra l'ombelico, dopo il deflusso del liquido, la ferita viene suturata.
Trattamento tradizionale
 Il trattamento alternativo per l'epatite virale C deve essere utilizzato in combinazione con il trattamento farmacologico e solo dopo aver consultato il medico.
Il trattamento alternativo per l'epatite virale C deve essere utilizzato in combinazione con il trattamento farmacologico e solo dopo aver consultato il medico.
- Trattamento con foglie o germogli di betulla.
A 2 cucchiai di foglie di betulla o a 1 cucchiaio di germogli di betulla aggiungere 500 ml di acqua bollente e 1 - 2 g di bicarbonato di sodio. L'infuso viene lasciato raffreddare in un luogo buio per 1 - 2 ore e poi filtrato.
Assumere ½ bicchiere 3-4 volte al giorno prima dei pasti.
- Trattamento con foglie di ortica.
15 g (3 cucchiai) di foglie di ortica tritate vengono versate con 1 bicchiere di acqua bollente, insistite per 1 ora in un luogo buio. Allo stesso tempo, prendi 15 g di radici di ortica, aggiungi 1 tazza di acqua calda bollita, porta ad ebollizione e fai bollire per 10 minuti. Quindi lasciarlo riposare per 1 ora in un luogo buio.
Un infuso di foglie di ortica viene mescolato con un decotto di radici in proporzioni uguali, il miele viene aggiunto a piacere e assunto ½ tazza 3-4 volte al giorno 30 minuti prima dei pasti.
- Trattamento con radice di rafano.
Sbucciare la radice di rafano e grattugiarla su una grattugia fine. Versare 4 cucchiai di radice schiacciata in 1 bicchiere di latte, scaldare bene sul fuoco senza portare a ebollizione.
Prendi 1 - 2 cucchiai 3 volte al giorno lontano dai pasti. Si consiglia di eseguire il corso del trattamento per 2-3 giorni con una pausa di 2 settimane.
- Trattamento con menta piperita.
Versare 20 g (4 cucchiai) di menta piperita in un bicchiere di acqua bollente e lasciare fermentare in un luogo buio per 24 ore.
Prendi 1/3 di tazza 3 volte al giorno 1 ora dopo i pasti.
- Trattamento del fegato con rimedi erboristici.
4 cucchiai (20 g) di assenzio, 20 g di salvia, 20 g di achillea, 20 g di equiseto, 20 g di centaurea, versare 1 - 1,5 litri di acqua bollente, lasciare raffreddare e poi infondere in un luogo buio per 5 - 6 ore.
Prendi ½ bicchiere 3-4 volte al giorno 30 minuti prima dei pasti.
Dieta che facilita il decorso della malattia
La dieta per l'epatite virale C è frazionata, in piccole porzioni 4 – 6 volte al giorno. Il contenuto calorico dovrebbe essere compreso tra 2000 e 2400 kcal.
|
nome del prodotto |
Alimenti ammessi al consumo |
Alimenti di cui è vietato il consumo |
|---|---|---|
|
Zuppe senza brodo, zuppe di verdure con aggiunta di zucca, zucchine, grano saraceno o riso, zuppe di latte con pasta |
Okroshka, zuppe con brodo, zuppe con aggiunta di funghi |
|
|
Porridge/pasta |
Porridge bolliti di farina d'avena, riso, grano saraceno, semolino, bolliti in acqua, pilaf con frutta secca, pasta bollita |
Orzo, orzo perlato, frumento, miglio, mais. Legumi (piselli, asparagi, fagioli) |
|
Manzo bollito, vitello, pollo, tacchino |
Maiale, rognoni, polmoni, fegato, cuori di bovino, salsicce, salsicce |
|
|
Pesce/frutti di mare |
Pesce magro (lucioperca, merluzzo, tonno, nasello, merluzzo). Ostriche fresche, gamberi, calamari |
Pesci grassi (salmone, anguilla, trota, storione, pelengas, pesce gatto, beluga). Pesce in scatola, sushi, caviale |
|
Patate bollite, cavolfiore, zucchine, carote, barbabietole, zucca, cavolo cinese. Peperone fresco |
Verdure fresche. Ravanelli, acetosa, spinaci, cipolle verdi. Verdure in salamoia |
|
|
Frutti/bacche |
Mele, banane, melograni |
Pere, prugne, uva, fichi, lamponi, fragole, more, datteri |
|
Latte/prodotti a base di latte fermentato |
Formaggio magro, panna acida, kefir, ricotta |
Latte intero, panna, latte cotto fermentato |
|
Olio vegetale raffinato, olio d'oliva spremuto a freddo |
Burro, strutto |
|
|
Pane/prodotti da forno |
Pane di segale, pane alla crusca, biscotto secco, biscotti secchi non zuccherati |
Pane integrale, pasta sfoglia e prodotti di pasticceria, ciambelle, crostate |
|
Salse/spezie |
Verdure, salse delicate, salse alla panna acida. Prezzemolo, aneto, cannella, vanillina, salsa di soia |
Maionese, senape, adjika, rafano, ketchup, aceto, spezie |
|
Tè leggero al limone, infuso di rosa canina, purea di frutta fresca senza zucchero, succhi di frutta e bacche senza zuccheri aggiunti |
Cacao, caffè, tè forte, bevande gassate, alcol |
Esempio di prodotti per un giorno:
- prodotti a base di latte fermentato (kefir, ricotta, panna acida a basso contenuto di grassi) – 450 g;
- carne magra – 150 – 200 g;
- pesce magro – 100 g;
- uovo (solo bianco);
- olio vegetale – 25 g;
- verdure stufate 300 g;
- frutta – 200 g;
- cereali, pane di segale – 250 g.
Complicazioni

Prevenzione
- rispetto delle norme di igiene personale;
- rispetto delle norme igieniche da parte del personale junior e infermieristico, che consiste nel trattare gli strumenti chirurgici e nello smaltimento dei materiali di consumo (siringhe, bisturi, cateteri, contagocce, ecc.) dopo il loro trattamento in appositi contenitori per attrezzature;
- utilizzo di guanti di gomma monouso;
- rispetto delle norme igieniche nei saloni cosmetici e dentistici;
- pulizia sicura delle apparecchiature che trattano il sangue umano;
- analisi del sangue dei donatori nei punti di raccolta e trasfusione;
- abbandonare le cattive abitudini (fumo, alcolismo e tossicodipendenza);
- evitare il sesso occasionale;
- uso di metodi contraccettivi di barriera (preservativi).
– una malattia infettiva virale del fegato, trasmessa mediante trasfusione, caratterizzata da un decorso lieve, spesso subclinico, meno spesso moderato nella fase di infezione primaria e da una tendenza alla cronicità, alla cirrosi e alla malignità. Nella maggior parte dei casi, l’epatite C ha un esordio anitterico e asintomatico. A questo proposito, può rimanere non diagnosticato per diversi anni e viene rilevato quando la cirrosi si è già sviluppata nel tessuto epatico o si è verificata una trasformazione maligna in cancro epatocellulare. La diagnosi di epatite C è considerata sufficientemente comprovata quando nel sangue vengono rilevati RNA virale e anticorpi contro di esso a seguito di ripetuti studi PCR e vari tipi di reazioni sierologiche.
informazioni generali
– una malattia infettiva virale del fegato, trasmessa mediante trasfusione, caratterizzata da un decorso lieve, spesso subclinico, meno spesso moderato nella fase di infezione primaria e da una tendenza alla cronicità, alla cirrosi e alla malignità. L’epatite virale C è causata da un virus a RNA della famiglia Flaviviridae. La tendenza di questa infezione a cronicizzare è determinata dalla capacità dell'agente patogeno di permanere a lungo nell'organismo senza provocare manifestazioni intense dell'infezione. Come altri flavivirus, il virus dell'epatite C è in grado di moltiplicarsi e formare quasi-ceppi che presentano una varietà di varianti sierologiche, il che impedisce all'organismo di formare una risposta immunitaria adeguata e non consente lo sviluppo di un vaccino efficace.
Il virus dell’epatite C non si riproduce nelle colture cellulari, il che rende impossibile studiarne in dettaglio la stabilità nell’ambiente esterno, ma è noto che è leggermente più stabile dell’HIV, muore se esposto ai raggi ultravioletti e può sopportare il riscaldamento a 50°C. Le persone malate sono il serbatoio e la fonte dell’infezione. Il virus è contenuto nel plasma sanguigno dei pazienti. Sono contagiosi sia chi soffre di epatite C acuta o cronica, sia chi ha un’infezione asintomatica.
Il meccanismo di trasmissione del virus dell'epatite C è parenterale, si trasmette principalmente attraverso il sangue, ma talvolta l'infezione può avvenire attraverso il contatto con altri fluidi biologici: saliva, urina, sperma. Un prerequisito per l'infezione è l'ingresso diretto di una quantità sufficiente di virus nel sangue di una persona sana.
Nella stragrande maggioranza dei casi l’infezione avviene attualmente attraverso l’uso congiunto di farmaci per via endovenosa. La diffusione dell'infezione tra i tossicodipendenti raggiunge il 70-90%. In termini epidemici, i tossicodipendenti rappresentano la fonte più pericolosa di epatite virale C. Inoltre, il rischio di contrarre l'infezione aumenta nei pazienti che hanno ricevuto cure mediche sotto forma di trasfusioni di sangue multiple, interventi chirurgici, iniezioni parenterali e punture utilizzando farmaci non -strumenti sterili riutilizzabili. La trasmissione può avvenire attraverso tatuaggi, piercing, tagli durante manicure e pedicure e procedure dentistiche.
Nel 40-50% dei casi non è possibile risalire alla modalità di infezione. Nei gruppi professionali medici, l’incidenza dell’epatite C non supera quella tra la popolazione. La trasmissione da madre a figlio avviene quando un’elevata concentrazione del virus si accumula nel sangue della madre o quando il virus dell’epatite C si combina con il virus dell’immunodeficienza umana.
La possibilità di sviluppare l'epatite C da una singola immissione di una piccola quantità di agente patogeno nel flusso sanguigno di una persona sana è ridotta. La trasmissione sessuale dell'infezione si verifica raramente, soprattutto nelle persone con concomitante infezione da HIV che sono inclini a frequenti cambi di partner sessuale. La naturale suscettibilità di una persona al virus dell'epatite C dipende in gran parte dalla dose dell'agente patogeno ricevuto. L’immunità postinfettiva non è ben compresa.
Sintomi dell'epatite virale C
Il periodo di incubazione dell'epatite virale C varia da 2 a 23 settimane, a volte si estende fino a 26 settimane (a causa di un modo o dell'altro di trasmissione). La fase acuta dell'infezione nella stragrande maggioranza dei casi (95%) non si manifesta con sintomi gravi, manifestandosi in una variante subclinica anitterica. La diagnosi sierologica tardiva dell'epatite C può essere associata alla probabilità di una "finestra immunologica" - un periodo in cui, nonostante l'infezione esistente, non ci sono anticorpi contro l'agente patogeno o il loro titolo è incommensurabilmente piccolo. Nel 61% dei casi, l'epatite virale viene diagnosticata in laboratorio 6 o più mesi dopo i primi sintomi clinici.
Clinicamente, la manifestazione dell'epatite virale C può manifestarsi sotto forma di sintomi generali: debolezza, apatia, diminuzione dell'appetito, rapida sazietà. Si possono osservare segni locali: pesantezza e disagio nell'ipocondrio destro, dispepsia. La febbre e l'intossicazione da epatite virale C sono sintomi piuttosto rari. La temperatura corporea, se aumenta, quindi a valori subfebrilari. L'intensità della manifestazione di alcuni sintomi dipende spesso dalla concentrazione del virus nel sangue e dallo stato generale del sistema immunitario. Di solito la sintomatologia è insignificante e i pazienti non sono propensi ad attribuirle importanza.
In un esame del sangue durante il periodo acuto dell'epatite C, si nota spesso un contenuto ridotto di leucociti e piastrine. In un quarto dei casi si osserva un ittero moderato a breve termine (spesso limitato all'ittero sclerale e alle manifestazioni biochimiche). Successivamente, quando l'infezione diventa cronica, episodi di ittero e un aumento dell'attività delle transferasi epatiche accompagnano le riacutizzazioni della malattia.
Il decorso grave dell'epatite virale C si osserva in non più dell'1% dei casi. In questo caso possono svilupparsi disturbi autoimmuni: agranulocitosi, anemia aplastica, neurite dei nervi periferici. Con un tale decorso, è probabile un esito letale nel periodo pre-anticorpo. Nei casi ordinari, l'epatite virale C procede lentamente, senza sintomi gravi, rimanendo non diagnosticata per anni e manifestandosi con una significativa distruzione del tessuto epatico. Ai pazienti viene spesso diagnosticata per la prima volta l'epatite C quando sono già presenti segni di cirrosi o cancro epatocellulare al fegato.
Le complicanze del virus dell'epatite C comprendono la cirrosi e il cancro primario del fegato (carcinoma epatocellulare).
Diagnosi di epatite virale C
Trattamento dell'epatite virale C
Le tattiche terapeutiche per l'epatite sono le stesse dell'epatite virale B: viene prescritta la dieta n. 5 (limitazione dei grassi, soprattutto quelli refrattari, con un rapporto normale tra proteine e carboidrati), esclusione degli alimenti che stimolano la secrezione della bile e degli enzimi epatici (cibi salati, fritti, in scatola ), saturazione della dieta con sostanze lipoliticamente attive (fibre, pectine), una grande quantità di liquidi. L'alcol è completamente escluso.
La terapia specifica per l'epatite virale è la somministrazione di interferone in combinazione con ribavirina. La durata del decorso terapeutico è di 25 giorni (con una variante del virus resistente alla terapia antivirale il decorso può essere prolungato a 48 giorni). Per prevenire la colestasi, i preparati di acido ursodesossicolico sono inclusi nel complesso delle misure terapeutiche e l'ademetionina viene utilizzata come antidepressivo (poiché lo stato psicologico dei pazienti spesso influisce sull'efficacia del trattamento). L'effetto della terapia antivirale dipende direttamente dalla qualità degli interferoni (grado di purificazione), dall'intensità della terapia e dalle condizioni generali del paziente.
Secondo le indicazioni, la terapia di base può essere integrata con disintossicazione orale, antispastici, enzimi (mezim), antistaminici e vitamine. Nei casi gravi di epatite C è indicata la disintossicazione endovenosa con soluzioni di elettroliti, glucosio e destrano; se necessario, la terapia è integrata con prednisolone. In caso di complicazioni il ciclo di trattamento viene integrato con misure adeguate (trattamento della cirrosi e del cancro al fegato). Produrre se necessario.
Prognosi dell'epatite virale C
Con un trattamento adeguato, il recupero termina nel 15-25% dei casi. Molto spesso, l'epatite C diventa cronica, contribuendo allo sviluppo di complicanze. La morte per epatite C, di regola, avviene a causa di cirrosi o cancro al fegato, la mortalità è dell'1-5% dei casi. La prognosi per la coinfezione con i virus dell’epatite B e C è meno favorevole.
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0