In Russia, attualmente, la procedura standard per la diagnosi di laboratorio dell'infezione da HIV è rilevamento degli anticorpi contro l'HIVutilizzando il test immunoenzimatico seguita dalla conferma della loro specificità nella reazione macchiatura immunitaria.
Gli anticorpi contro l'HIV compaiono nel 90-95% delle persone infette entro 3 mesi dall'infezione, nel 5-9% - dopo 6 mesi dal momento dell'infezione e nello 0,5-1% - in un secondo momento. Il primo momento per il rilevamento degli anticorpi è di 2 settimane dal momento dell'infezione.
La rilevazione degli anticorpi anti-HIV prevede 2 passaggi. Nella prima fase la rilevazione dello spettro totale degli anticorpi contro gli antigeni dell'HIV viene effettuata utilizzando vari test: test immunoenzimatico, agglutinazione, combinato, pettine, filtro a membrana o membrana diffusa. Nella seconda fase l'immunoblotting viene utilizzato per determinare gli anticorpi contro le singole proteine del virus. Nel lavoro è consentito utilizzare solo sistemi di test autorizzati all'uso da parte del Ministero della Salute della Federazione Russa. Le procedure diagnostiche devono essere eseguite solo in conformità con le istruzioni approvate per l'uso dei test appropriati.
Prelievo di sangue viene prelevato dalla vena cubitale in una provetta pulita e asciutta in una quantità di 3-5 ml. Il sangue cordonale può essere prelevato dai neonati. Si sconsiglia di conservare il materiale ottenuto (sangue intero) per più di 12 ore a temperatura ambiente e per più di 1 giorno in frigorifero a 4-8°C. L'imminente emolisi può influenzare i risultati dell'analisi. Il siero viene separato mediante centrifugazione o tracciando il sangue lungo la parete della provetta con una pipetta Pasteur o una bacchetta di vetro. Il siero separato viene trasferito in una provetta, in una fiala o in un contenitore di plastica pulito (preferibilmente sterile) e in questa forma può essere conservato fino a 7 giorni a una temperatura di 4-8°C. Durante il lavoro è necessario seguire le norme di sicurezza riportate nelle "Istruzioni sul regime antiepidemico nei laboratori diagnostici dell'AIDS" n. 42-28 / 38-90 del 5 luglio 1990.
Determinazione degli anticorpi totali contro l'HIV.
Al ricevimento del primo risultato positivo, l'analisi viene eseguita altre 2 volte (con lo stesso siero e nello stesso sistema di test). Se è stato ottenuto almeno un risultato positivo (due risultati positivi su tre test ELISA), il siero viene inviato al laboratorio di riferimento.
Nel laboratorio di riferimento, i sieri primari positivi (cioè quelli che hanno dato due risultati positivi nel primo sistema di test) vengono riesaminati nell'ELISA nel secondo (altro) sistema di test selezionato per la conferma.
Una volta ricevuto un risultato positivo dell'analisi nel secondo sistema di test, il siero deve essere esaminato nell'IS.
Se si ottiene un risultato negativo nel secondo sistema di test, il siero viene riesaminato nel terzo sistema di test.
Se si ottiene un risultato negativo sia nel secondo che nel terzo sistema di test, si emette una conclusione sull'assenza di anticorpi contro l'HIV.
Quando si ottiene un risultato positivo nel terzo sistema di test, il siero viene inviato anche per l'analisi in immunoblotting.
macchiatura immunitaria.
Il principio del metodo è quello di rilevare gli anticorpi contro alcune proteine del virus immobilizzate su una membrana di nitrocellulosa. Le proteine dell'involucro (env) dell'HIV-1 sono comunemente chiamate glicoproteine ("gp" o "gp"), con pesi molecolari espressi in kilodalton (cd): 160 kd, 120 kd, 41 kd. Nell'HIV-2 le glicoproteine hanno un peso di 140 kd, 105 kd, 36 kd. Le proteine centrali (gag) (comunemente denominate proteine - "p" o "r") nell'HIV-1 hanno un peso molecolare di 55 kd, 24 kd, 17 kd, rispettivamente, e nell'HIV-2 -56 kd, 26 kd , 18 kd. Gli enzimi HIV-1 (pol) hanno un peso molecolare di 66 kd, 51 kd, 31 kd, HIV-2-68 kd.
I risultati dell'immunoblotting vengono interpretati come positivi, indeterminati e negativi.
positivo(positivi) sono considerati campioni in cui vengono rilevati anticorpi contro 2 o 3 glicoproteine dell'HIV.
negativo(negativi) sono sieri che non rilevano anticorpi contro nessuno degli antigeni (proteine) dell'HIV.
Vengono presi in considerazione i campioni che rilevano anticorpi contro una glicoproteina dell'HIV e/o una qualsiasi delle proteine dell'HIV dubbioso(non definito o non interpretabile).
Quando si ottiene un risultato indeterminato con gli anticorpi contro le proteine centrali (gag) nell'immunoblot con antigeni dell'HIV-1, viene eseguito un test con gli antigeni dell'HIV-2.
Dopo aver ricevuto risultati positivi dell'immunoblotting, si giunge alla conclusione sulla presenza di anticorpi anti-HIV nel materiale del test.
Dopo aver ricevuto un risultato negativo del test, l'IB conclude che non sono presenti anticorpi contro l'HIV.
Al ricevimento di un risultato indeterminato (se l'antigene p24 non è stato rilevato), dopo 3 mesi vengono eseguiti test ripetuti per gli anticorpi anti-HIV,
e mantenendo risultati indeterminati dopo altri 3 mesi. Se è stato rilevato l'antigene p24, viene effettuato un secondo esame 2 settimane dopo aver ricevuto il primo risultato indeterminato.
Se, 6 mesi dopo il primo esame, si ottengono nuovamente risultati indeterminati e il paziente non presenta fattori di rischio per l'infezione e sintomi clinici dell'infezione da HIV, il risultato è considerato un falso positivo. (Se vi sono indicazioni epidemiologiche e cliniche, gli studi sierologici vengono ripetuti come prescritto).
Immunoblotting utilizzando polipeptidi ricombinanti specifici del virus "HIV blot" differisce in quanto non utilizza le proteine virali stesse, ma polipeptidi ricombinanti - analoghi degli antigeni dell'HIV ("Env1", "Gag1", "Poll", "Env2"). Il polipeptide ricombinante Env1 rileva gli anticorpi direttamente contro l'HIV-1 gp120 e gp41, il polipeptide Gag1 verso gli antigeni p17 e p24, il polipeptide Po11 verso l'antigene p51, il polipeptide Env2 verso gli antigeni HIV-2 gp110 e gp38. Il siero è considerato positivo se reagisce con Env1 o Env2 o entrambi gli Env (doppia infezione da HIV di tipo 1 e 2). Una reazione solo con Poll e Gag è considerata un risultato indeterminato, nel qual caso il follow-up viene effettuato in modo simile ai casi di risultati indeterminati di un classico immunoblot utilizzando il lisato di HIV.
La particolarità della diagnosi sierologica dell'infezione da HIV nei bambini nati da madri infette da HIV è che sia i bambini infetti che quelli non infetti nei primi 6-12 mesi di vita hanno anticorpi contro l'HIV di origine materna, che possono poi scomparire. Il criterio che indica la presenza di infezione da HIV in un bambino è il rilevamento di anticorpi contro l'HIV all'età di 18 mesi o più. L'assenza di anticorpi contro l'HIV in un bambino di 18 mesi nato da una madre infetta da HIV è un criterio contro l'infezione da HIV.
Descrizione
Metodo di determinazione Immunoblot.
Materiale in studio Siero
Disponibile visita a domicilio
Gli anticorpi antinucleari sono una famiglia di autoanticorpi che si legano agli acidi ribonucleici e alle proteine associate. Si verificano in oltre il 90% dei pazienti con malattie diffuse del tessuto connettivo e sono spesso osservati anche nelle malattie autoimmuni del fegato e in una serie di altre condizioni. Ad oggi sono state caratterizzate circa 200 varietà di questa famiglia di autoanticorpi, ma non tutte possono essere utilizzate nella pratica clinica.
L'immunoblot degli anticorpi antinucleari consente di studiare contemporaneamente 15 tipi principali di anticorpi antinucleari in un test, garantendo la diagnosi differenziale delle principali malattie reumatiche sistemiche. Ogni tipo di autoanticorpi rilevati mediante immunoblot vengono solitamente osservati in pazienti con un quadro clinico caratteristico, quindi lo spettro di autoanticorpi consente non solo di diagnosticare la malattia, ma anche di stabilire il rischio di sviluppare determinate manifestazioni cliniche.
Si consiglia di eseguire un immunoblot di anticorpi antinucleari nella seconda fase di un esame sierologico con un risultato positivo di altri test che indichino la presenza di anticorpi antinucleari nel siero del soggetto. Questi test comprendono la determinazione degli anticorpi antinucleari (screening ELISA), la rilevazione del fattore antinucleare (ANF) sulle cellule Hep2 (), degli anticorpi antinucleari e degli anticorpi contro l'antigene nucleare estraibile (ENA,).
Il metodo immunoblot degli anticorpi antinucleari nella diagnosi delle malattie reumatiche sistemiche è caratterizzato da un'elevata specificità clinica. Ma la specificità degli anticorpi antinucleari, anche con titoli elevati di ANF (), non è sempre possibile stabilire, poiché numerosi antigeni anticorpali antinucleari rimangono ancora non caratterizzati. Un risultato negativo dell'immunoblot in questo caso non esclude la diagnosi di malattie reumatiche sistemiche. Un certo numero di anticorpi antinucleari può essere rilevato utilizzando un immunoblot - un pannello di autoanticorpi specifici per la miosite () e un immunoblot - un pannello di autoanticorpi nella sclerodermia ().
Letteratura
- Lapin S.V. Totolyan A.A. Diagnostica immunologica di laboratorio delle malattie autoimmuni / Casa editrice "Chelovek", San Pietroburgo - 2010. 272 p.
- Nasonov E.L., Aleksandrova E.N. Standard moderni per la diagnosi di laboratorio delle malattie reumatiche. Linee guida cliniche / BHM, M - 2006.
- Conrad K, Schlosler W., Hiepe F., Fitzler M.J. Autoanticorpi nelle malattie autoimmuni organo-specifiche: un riferimento diagnostico/PABST, Dresda - 2011. 300 p.
- Conrad K, Schlosler W., Hiepe F., Fitzler M.J. Autoanticorpi nelle malattie autoimmuni sistemiche: un riferimento diagnostico/ PABST, Dresda - 2007. 300 p.
- Gershvin ME, Meroni PL, Shoenfeld Y. Autoanticorpi 2a ed./ Elsevier Science - 2006. 862 p.
- Shoenfeld Y., Cervera R, Gershvin ME Criteri diagnostici nelle malattie autoimmuni / Humana Press - 2008. 598 p.
- Istruzioni del kit di reagenti.
Preparazione
È preferibile resistere 4 ore dopo l'ultimo pasto, non ci sono prescrizioni obbligatorie.
Indicazioni per l'appuntamento
Il test è indicato per la diagnosi e la diagnosi differenziale delle seguenti condizioni:
- lupus eritematoso sistemico;
- lupus cutaneo subacuto e altri tipi di lupus cutaneo;
- malattia mista del tessuto connettivo;
- Sindrome di Sjögren e malattie associate;
- sclerodermia diffusa e localizzata, sindrome CREST;
- miopatie infiammatorie (polimiosite e dermatomiosite);
- artrite cronica giovanile;
- epatite autoimmune;
- cirrosi biliare primitiva e colangite sclerosante;
- l'uso di questo test è indicato per la rilevazione di titoli elevati di fattore antinucleare, anticorpi antinucleari, anticorpi contro l'antigene nucleare estraibile, anticorpi contro il DNA, anticorpi contro nucleosomi e anticorpi antifosfolipidi.
Interpretazione dei risultati
L'interpretazione dei risultati del test contiene informazioni per il medico curante e non costituisce una diagnosi. Le informazioni contenute in questa sezione non devono essere utilizzate per l'autodiagnosi o l'autotrattamento. Il medico effettua una diagnosi accurata utilizzando sia i risultati di questo esame sia le informazioni necessarie provenienti da altre fonti: anamnesi, risultati di altri esami, ecc.
Unità di misura: test qualitativo, il risultato viene presentato sotto forma di "rilevato" o "non trovato".
Quando viene rilevata una banda che caratterizza la presenza di qualsiasi tipo di anticorpo, l'intensità del colore della banda viene inoltre descritta dal numero di più ("croci") per ciascuno dei tipi di anticorpi identificati. Un aumento del grado di positività riflette indirettamente il contenuto e l'affinità degli autoanticorpi.
Valori di riferimento: anticorpi anti-Sm, RNP/Sm, SS-A (60 kDa), SS-A (52 kDa), SS-B, Scl-70, PM-Scl, PCNA, CENP-B, dsDNA, istone, nucleosoma , Rib P, AMA-M2, Jo-1 non sono stati trovati.
Il risultato della determinazione degli autoanticorpi è presentato in "croci" per ciascun antigene corrispondente. Un aumento del grado di sieropositività riflette indirettamente il contenuto e l'affinità degli autoanticorpi. Le opzioni del punteggio di sieropositività sono elencate di seguito:
- Non sono stati trovati anticorpi.
- +/- - risultato limite;
- + - basso contenuto di autoanticorpi contro un antigene specifico;
- ++ è il contenuto medio di autoanticorpi contro un antigene specifico;
- +++ - alto contenuto di autoanticorpi contro un antigene specifico.
Le principali malattie associate alla rilevazione di anticorpi antinucleari:
| Antigene | Senso |
| SM (Smith) | Marker specifico per il lupus eritematoso sistemico (incluso nel 10° criterio per il LES dell'American College of Rheumatology, ACR) |
| SS-A (Ro52) | Si nota in varie malattie autoimmuni, più spesso nel lupus eritematoso sistemico e nelle sue forme cutanee, malattie reumatiche sistemiche, artrite reumatoide, malattie autoimmuni del fegato, ecc. |
| SS-A (Ro60) | Lupus eritematoso sistemico, forme cutanee di lupus eritematoso, fotosensibilità nel lupus eritematoso sistemico, alto rischio di lupus eritematoso congenito e cardiopatia fetale. Il principale indicatore sierologico nella sindrome di Sjögren. Viene spesso notato insieme agli anticorpi contro l'antigene SS-A (Ro52). |
| SS-B | Sindrome di Sjögren, lupus eritematoso sistemico. |
| PCNA | Lupus eritematoso sistemico, rischio di nefrite da lupus. |
| Ribosomi (Ribo P) | Lupus eritematoso sistemico, rischio di danni al sistema nervoso centrale. |
| Nucleosomi | Lupus eritematoso sistemico, alto rischio di glomerulonefrite da lupus. |
| DNA a doppio filamento | Marker specifico di lupus eritematoso sistemico (incluso nel 10° criterio del LES ACR), alto rischio di nefrite da lupus. |
| snRNP/Sm | Malattia mista del tessuto connettivo, lupus eritematoso sistemico a basso rischio di danno renale, sclerodermia. |
| Istoni | Lupus eritematoso sistemico, lupus indotto da farmaci, sclerodermia. |
| Scl-70 | Sclerosi sistemica con lesioni diffuse della pelle e degli organi interni. |
| PM-Scl | Sclerodermia con polimiosite. |
| CENP-B | Sindrome CREST con sclerodattilia, teleangectasie, calcificazioni sottocutanee, sindrome di Raynaud, esofagite. |
| Jo-1 | Polimiosite sotto forma di sindrome da antisintetasi. |
| AMA-M2 | Cirrosi biliare primitiva, sindrome di Sjögren. |
La diagnosi tempestiva dell'infezione da HIV diventa una misura estremamente importante, poiché un trattamento precoce può in gran parte determinare l'ulteriore sviluppo della malattia e prolungare la vita del paziente. Negli ultimi anni sono stati compiuti progressi significativi nel campo dell’individuazione di questa terribile malattia: i vecchi sistemi di test vengono sostituiti da altri più avanzati, i metodi di esame stanno diventando più accessibili e la loro precisione è notevolmente aumentata.
In questo articolo parleremo dei metodi moderni per diagnosticare l'infezione da HIV, che è utile conoscere per trattare tempestivamente questo problema e mantenere la normale qualità della vita del paziente.
Metodi per diagnosticare l'HIV
In Russia, per la diagnosi dell'infezione da HIV viene eseguita una procedura standard che prevede due livelli:
- Sistema di test ELISA (analisi di screening);
- immunoblotting (IB).
Possono essere utilizzati anche altri metodi diagnostici:
- prove espresse.
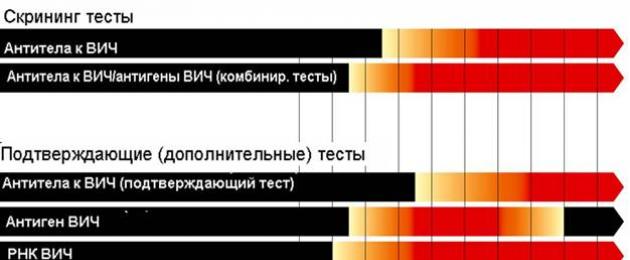
Sistemi di test ELISA
Nella prima fase della diagnosi, per rilevare l’infezione da HIV viene utilizzato un test di screening (ELISA), basato sulle proteine dell’HIV create in laboratorio che catturano anticorpi specifici prodotti nell’organismo in risposta all’infezione. Dopo la loro interazione con i reagenti (enzimi) del sistema di test, il colore dell'indicatore cambia. Inoltre, questi cambiamenti di colore vengono elaborati su apparecchiature speciali, che determinano il risultato dell'analisi eseguita.
Tali test ELISA sono in grado di mostrare risultati entro poche settimane dall'introduzione dell'infezione da HIV. Questa analisi non determina la presenza del virus, ma rileva la produzione di anticorpi contro di esso. A volte, nel corpo umano, la produzione di anticorpi contro l'HIV inizia dopo 2 settimane dall'infezione, ma nella maggior parte delle persone vengono prodotti in un secondo momento, dopo 3-6 settimane.
Esistono quattro generazioni di test ELISA con sensibilità diverse. Negli ultimi anni sono stati utilizzati con maggiore frequenza sistemi di test di III e IV generazione, basati su peptidi sintetici o proteine ricombinanti e dotati di maggiore specificità e accuratezza. Possono essere utilizzati per diagnosticare l’infezione da HIV, monitorare la prevalenza dell’HIV e garantire la sicurezza durante i test sul sangue donato. L'accuratezza dei sistemi di test ELISA di III e IV generazione è del 93-99% (più sensibili sono i test prodotti nell'Europa occidentale - 99%).
Per eseguire un test ELISA, vengono prelevati 5 ml di sangue dalla vena del paziente. Tra l'ultimo pasto e l'analisi dovrebbero trascorrere almeno 8 ore (di norma viene eseguita al mattino a stomaco vuoto). Si consiglia di eseguire tale test non prima di 3 settimane dopo la presunta infezione (ad esempio, dopo un rapporto non protetto con un nuovo partner sessuale).
I risultati del test ELISA si ottengono dopo 2-10 giorni:
- risultato negativo: indica l'assenza di infezione da HIV e non richiede il rinvio a uno specialista;
- risultato falso negativo: può essere osservato nelle prime fasi dell'infezione (fino a 3 settimane), nelle fasi successive dell'AIDS con grave soppressione immunitaria e con preparazione del sangue inadeguata;
- risultato falso positivo: può essere osservato in alcune malattie e in caso di preparazione del sangue impropria;
- risultato positivo: indica un'infezione da HIV, richiede un IB e il rinvio del paziente a uno specialista in un centro per l'AIDS.
Perché un test ELISA può dare risultati falsi positivi?
Risultati falsi positivi di un test ELISA per l'HIV possono essere osservati con un trattamento improprio del sangue o in pazienti con tali condizioni e malattie:
- mieloma multiplo;
- malattie infettive provocate dal virus Epstein-Barr;
- stato dopo;
- Malattie autoimmuni;
- sullo sfondo della gravidanza;
- condizione dopo la vaccinazione.
Per i motivi sopra descritti nel sangue possono essere presenti anticorpi cross-reattivi non specifici, la cui produzione non è stata provocata dall'infezione da HIV.
Negli ultimi anni, la frequenza dei risultati falsi positivi è diminuita significativamente grazie all'uso di sistemi di test di III e IV generazione, che contengono peptidi più sensibili e proteine ricombinanti (sono sintetizzati utilizzando l'ingegneria genetica in vitro). Dopo l'uso di tali test ELISA, la frequenza dei risultati falsi positivi è diminuita significativamente ed è pari a circa lo 0,02-0,5%.
Un risultato falso positivo non significa che una persona sia infettata dall’HIV. In questi casi, l’OMS raccomanda un altro test ELISA (IV generazione obbligatoria).
Il sangue del paziente viene inviato a un laboratorio di riferimento o di arbitrato contrassegnato con "ripetizione" e testato su un sistema di test ELISA di IV generazione. Se il risultato della nuova analisi è negativo, il primo risultato viene riconosciuto come errato (falso positivo) e l'IB non viene eseguito. Se il risultato è positivo o dubbio durante il secondo test, il paziente deve sottoporsi a IB entro 4-6 settimane per confermare o confutare l'infezione da HIV.

macchiatura immunitaria
Una diagnosi definitiva di infezione da HIV può essere fatta solo dopo aver ottenuto un risultato positivo dell’immunoblotting (IB). Per la sua implementazione viene utilizzata una striscia di nitrocellulosa su cui vengono applicate le proteine virali.
Il prelievo di sangue per IB viene eseguito da una vena. Successivamente viene sottoposto ad un trattamento speciale e le proteine contenute nel suo siero vengono separate in un gel speciale in base alla loro carica e peso molecolare (la manipolazione viene effettuata su attrezzature speciali sotto l'influenza di un campo elettrico). Una striscia di nitrocellulosa viene applicata al gel di siero sanguigno e l'assorbimento ("blotting") viene eseguito in una camera speciale. La striscia viene lavorata e se i materiali utilizzati contengono anticorpi contro l'HIV, si legano alle bande antigeniche sull'IB e appaiono come linee.
L'IB è considerato positivo se:
- secondo i criteri americani del CDC - sulla striscia sono presenti due o tre righe gp41, p24, gp120/gp160;
- secondo i criteri della FDA americana - sulla striscia sono presenti due righe p24, p31 e una riga gp41 o gp120/gp160.
Nel 99,9% dei casi, un risultato IB positivo indica un'infezione da HIV.
In assenza di linee - IB è negativo.
Nell'identificare le linee con gp160, gp120 e gp41, IB è dubbioso. Tale risultato può essere rilevato quando:
- malattie oncologiche;
- gravidanza;
- frequenti trasfusioni di sangue.
In questi casi, si consiglia di eseguire un secondo studio utilizzando un kit di un'altra azienda. Se, dopo un ulteriore IB, il risultato rimane dubbio, è necessario un follow-up per sei mesi (l'IB viene eseguito ogni 3 mesi).
reazione a catena della polimerasi
Il test PCR può rilevare l’RNA del virus. La sua sensibilità è piuttosto elevata e consente di rilevare l'infezione da HIV già 10 giorni dopo l'infezione. In alcuni casi, la PCR può dare risultati falsi positivi, perché la sua elevata sensibilità può anche reagire agli anticorpi di altre infezioni.
Questa tecnica diagnostica è costosa, richiede attrezzature speciali e specialisti altamente qualificati. Questi motivi non ne consentono l'esecuzione durante i test di massa sulla popolazione.
La PCR viene utilizzata in questi casi:
- rilevare l'HIV nei neonati nati da madri affette da HIV;
- per rilevare l'HIV nel "periodo finestra" o in caso di IB dubbio;
- controllare la concentrazione dell'HIV nel sangue;
- per lo studio del sangue dei donatori.
Solo con il test PCR non viene fatta la diagnosi di HIV, ma viene effettuata come metodo diagnostico aggiuntivo per risolvere le controversie.
Metodi espressi
Una delle innovazioni nella diagnostica dell'HIV sono diventati i test rapidi, i cui risultati possono essere valutati in 10-15 minuti. I risultati più efficienti e accurati si ottengono con test immunocromatografici basati sul principio del flusso capillare. Sono strisce speciali su cui viene applicato sangue o altri fluidi di prova (saliva, urina). In presenza di anticorpi contro l'HIV, dopo 10-15 minuti, sul test appare una striscia colorata e di controllo: un risultato positivo. Se il risultato è negativo, appare solo la linea di controllo.
Come con i test ELISA, i risultati dei test rapidi dovrebbero essere confermati dall'analisi IB. Solo allora è possibile effettuare la diagnosi di infezione da HIV.
Esistono kit rapidi per i test a casa. Il test OraSure Technologies1 (USA) è approvato dalla FDA, disponibile senza prescrizione medica e può essere utilizzato per rilevare l’HIV. Dopo il test, in caso di risultato positivo, si consiglia al paziente di sottoporsi ad un esame in un centro specializzato per confermare la diagnosi.
I restanti test per uso domestico non sono ancora stati approvati dalla FDA e i loro risultati possono essere molto discutibili.
Nonostante il fatto che i test rapidi abbiano una precisione inferiore ai test ELISA di IV generazione, sono ampiamente utilizzati per ulteriori test sulla popolazione.
Puoi fare il test per l'infezione da HIV in qualsiasi policlinico, nell'Ospedale Regionale Centrale o nei centri specializzati contro l'AIDS. Sul territorio della Russia sono tenuti in modo assolutamente confidenziale o anonimo. Ogni paziente può aspettarsi di ricevere una consulenza medica o psicologica prima o dopo l'analisi. Dovrai pagare per i test HIV solo nelle istituzioni mediche commerciali e nelle cliniche e negli ospedali pubblici vengono eseguiti gratuitamente.
Per informazioni su come è possibile contrarre l'infezione da HIV e quali miti esistono sulle possibilità di contrarre l'infezione, leggi
Immunoblot per l'HIV consente di rilevare gli anticorpi contro le proteine virali posizionate su una speciale membrana di nitrocellulosa. Si tratta di uno studio molto accurato che stabilisce la presenza di frazioni in cui le proteine principali sono disposte sotto forma di piccole bande.
L'involucro del virus HIV-1 contiene glicoproteine con un peso molecolare compreso tra 41 kd e 160 kd (kilodalton). Di grande importanza per l'immunoblotting è la glicoproteina dell'HIV-2 con un peso molecolare compreso tra 32 kd e 140 kd. Le proteine del nucleo dell'HIV-1 e gli enzimi virali sono proteine p17, p24, p55.
L'agente eziologico dell'HIV-2 è costituito da proteine denominate p16, p25, p56. Formano il suo guscio interno. Il genoma è composto da 6 geni regolatori e 3 geni strutturali. Spesso, durante la divisione cellulare, si verificano imprecisioni genetiche e compaiono diversi sottotipi dell'agente patogeno.
Campioni positivi
Per escludere errori nella diagnosi di laboratorio dell'infezione da HIV, al paziente viene prescritto un ulteriore studio. I suoi risultati vengono considerati positivi se vengono rilevati anticorpi contro 2 o 3 proteine HIV-1 o HIV-2.
Immunoblot conferma tutti i buoni risultati ELISA. In questo caso si trovano anticorpi contro gp120/160, gp41 o p24, che sono le unità strutturali dei tre principali geni dell'AIDS: gag, pol ed env. In alcuni pazienti che hanno risultati ELISA e PCR negativi, l'immunoblot mostra diverse strisce positive. Il medico prescrive un ulteriore studio p24 per fare la diagnosi corretta ed escludere la fase iniziale dell'infezione da HIV.
Se i risultati ottenuti sono dubbi, al paziente viene offerto di ripetere il test per i successivi 3 mesi. Quasi tutti i casi di HIV vengono confermati utilizzando un sistema immunoblot Sanofi. Nella maggior parte dei casi vengono rilevati gli antigeni dell'HIV, le proteine p25, gp110/120 e gp160, indicando l'infezione da virus. Un test falso positivo viene registrato in pazienti affetti da malattie del tessuto connettivo, con un livello elevato di bilirubina, quando interagiscono con vari antigeni virali.
Risultato negativo
In caso di mancanza di linee positive corrispondenti alle proteine del virus dell'AIDS, l'immunoblot viene interpretato come risultato negativo. L'analisi conferma inequivocabilmente l'assenza di infezione da virus dell'immunodeficienza o indica un "periodo finestra". Se l'immunoblot è negativo, la persona non è portatrice del virus dell'AIDS.
Per lo studio vengono prelevati campioni del siero sanguigno di pazienti con infezione da HIV. Si conservano congelati a -20°C. L’analisi viene effettuata utilizzando sistemi di test:
- Antigene;
- HIV ricombinante;
- Peptoschermo.
La registrazione di un risultato negativo indica l'assenza di anticorpi contro le glicoproteine dell'involucro dell'HIV gp120, gp160, Sp41 nel siero.
Spesso il paziente è interessato alla domanda se può esserci un risultato immunoblot negativo per l'HIV in un paziente che ha un partner sessuale infetto. Dopo lo studio, si ottiene spesso un risultato dubbio o vengono fissati gli anticorpi contro le proteine gp120 e gp160, il che indica la completa assenza di dati negativi. A volte si registra una risposta discutibile in pazienti con un'infezione asintomatica.
Risultati non interpretabili
L'analisi eseguita utilizzando vari test per gli anticorpi contro l'infezione da HIV talvolta non corrisponde a risultati negativi e non soddisfa i criteri di sieropositività. È difficile per un medico stabilire la causa di un risultato discutibile.
Alcuni pazienti non sono a rischio di infezione da HIV. Il medico potrebbe sbagliarsi nell'interpretare i risultati dello studio se l'infezione è causata da un sierotipo diverso.
Il siero del sangue del paziente deve essere esaminato in dinamica. Se entro 6 mesi non si osservano manifestazioni cliniche di AIDS e non sono presenti fattori di rischio, il paziente viene registrato come non affetto da infezione.
Risultati dubbi dei test si ottengono in pazienti a basso rischio di infezione. In alcuni casi, la comparsa di dati poco chiari è causata da complessi immunitari e autoanticorpi contenuti nel siero del sangue.
In alcuni pazienti, il verificarsi di risultati discutibili è causato dallo sviluppo di processi patologici:
- malattie infettive;
- un tumore canceroso;
- reazione allergica.
Il paziente presenta cambiamenti nell'analisi clinica del sangue, si osserva un aumento della proteina C-reattiva o un aumento della VES. Nelle persone che soffrono di malattie infettive, viene spesso rilevata una dubbia reazione immunoblot per l'HIV.
I pazienti con risultati indeterminati non possono donare sangue o materiale biologico.
Metodo della linea
Il principio dell’immunoblotting comprende:
- Utilizzo di sostanza virale nativa in formato HIV o di antigeni in formato Western-Blot.
- Connessione delle proteine dell'HIV con singoli anticorpi rilevati nel siero del sangue.
- Il processo di incubazione che avviene con l'aggiunta di anticorpi Ig anti-umani marcati.
- Decifrare le strisce colorate.
L'analisi consente al medico di interpretare tempestivamente i risultati dello studio. Una macchia positiva viene interpretata come 2ENV+/- GAG+/POL, una macchia indeterminata è 1 ENV+/- GAG+/POL. Un risultato negativo significa assenza di bande.
Per eseguire l'analisi vengono utilizzati immunoblot ricombinanti e lisati. Lo studio è specifico ed è del 99,5%.
È possibile decifrare il risultato dell'analisi come falso, i pazienti sono interessati. I dati ottenuti possono formarsi a seguito della stimolazione delle difese dell'organismo (gravidanza, emodialisi). Se si sospetta una sindrome retrovirale acuta e si entra in contatto con un paziente con infezione da HIV, si consiglia al paziente di donare il siero per una reazione PCR. La ripetizione dei test sierologici è confermata misurando la carica virale nel campione di materiale biologico presentato.
Diagnosi dell'HIV nei neonati
Viene effettuato un test per l'AIDS in un bambino piccolo se è stato stabilito un contatto con una madre infetta da HIV. Le reazioni sierologiche possono essere positive entro 1,5 anni. Gli anticorpi nel siero del sangue di un neonato vengono rilevati utilizzando ELISA, RIF e reazioni di immunoblotting.
Entro 9 mesi dalla vita di un bambino, appare un risultato positivo dovuto alla presenza di anticorpi materni nel siero del sangue. L'antigene p24 ha una specificità di circa il 65%. In alcuni casi, non è possibile rilevare gli anticorpi in un bambino malato se gli viene diagnosticato un basso contenuto congenito di globuline nel sangue. Un risultato negativo accertato dell'immunoblot non garantisce l'assenza di infezione.
Il test viene effettuato in più fasi:
- 1-2 giorni dopo la nascita;
- tra 1-2 mesi;
- all'età di sei mesi.
Vengono effettuati ulteriori studi sugli anticorpi fino all'ottenimento di 2 risultati immunoblot negativi. La diagnosi di AIDS in un bambino nato da una donna infetta da HIV è possibile sulla base di 2 risultati positivi della reazione PCR. La trasmissione dell'infezione da HIV al neonato è esclusa se la donna non allatta al seno.
Studiare durante la gravidanza
Alla futura mamma viene prescritto il blotting immunitario e lineare se un risultato positivo per l'HIV viene ottenuto mediante ELISA. Se la macchia è confermata, il paziente ha l'AIDS. In questo caso, a partire dalla 14a settimana di gravidanza, viene prescritta una terapia per prevenire l'infezione del bambino.
Può uno specialista commettere un errore durante l'esecuzione di un esame del siero del sangue durante la gravidanza, chiede la paziente al medico curante. È obbligato a fornire alla donna incinta copie dei test PCR ed ELISA per eliminare i dubbi sulla loro affidabilità.
Quando si imposta un immunoblot, a volte sorgono problemi, ma se l'ELISA, il blot e la PCR sono positivi, la diagnosi di infezione da HIV è finalmente confermata. La probabilità di ottenere un test falso positivo durante la gravidanza è alta. Se l'ELISA è (+) e l'immunoblot (-), alla donna viene offerto di prelevare nuovamente il siero del sangue.
Nella carta di scambio di una donna incinta è indicato il risultato dello studio. Con il suo valore positivo, a una donna è vietato nutrire un bambino dopo il parto, per non infettarsi con il virus dell'AIDS. Le conclusioni finali sono tratte sulla base di studi di laboratorio, clinici ed epidemiologici. Solo dopo la loro decodifica, al paziente viene diagnosticata l'infezione da HIV.
In contatto con
Il kit di reagenti MPBA-Blot-HIV-1, HIV-2 è progettato per confermare il rilevamento di anticorpi contro singole proteine (antigeni) dell'HIV-1 e/o dell'HIV-1 gruppo O e/o dell'HIV-2 nel siero umano o plasma con il metodo immunoblot.Caratteristiche distintive:
- Il set di reagenti "MPBA - Blot - HIV-1, HIV-2" contiene lisato purificato di proteine virali di HIV 1 e peptide - HIV-2 gp36 antigenico determinato;
- Fornisce il rilevamento degli anticorpi anti-HIV-1, HIV-1 gruppo O, HIV 2 su una striscia;
- Una semplice procedura per preparare e condurre analisi;
- Controllo di qualità interno della reazione*
- La velocità massima dell'analisi (3 ore);
- Un piccolo volume del campione da analizzare - 20 µl;
- Non richiede attrezzature aggiuntive per la ricerca;
- La qualità del kit è garantita dall'utilizzo di campioni standard russi e internazionali**
*Il controllo qualità interno è assicurato dalla presenza di:
- strisce di controllo interno, forniscono il controllo dell'introduzione di un campione di siero o plasma;
- siero di controllo negativo (K-);
- siero di controllo positivo (K+), che permette di identificare le bande rilevate sulla strip;
- controllare il siero debolmente positivo (K + cl), che fornisce il controllo della sensibilità del kit di reagenti.
**Garanzia di qualità:
Le caratteristiche del kit di reagenti "MPBA-Blot-HIV-1, HIV-2" sono state determinate analizzando campioni provenienti da un campione casuale di donatori, pazienti con diagnosi di infezione da HIV, pannelli di sieroconversione commerciali, pannelli standard e campioni con "potenzialmente interferenti" con la determinazione" componenti.
Il set di reagenti non fornisce risultati falsi positivi nello studio dei sieri del pannello standard che non contengono anticorpi anti-HIV 1.2 e antigene HIV-1 ("Standard AT (-) HIV", n. FSR 2007/00953 del 25/10 .2007). Specificità - 100%.
La specificità diagnostica è stata determinata studiando un campione casuale di 200 donatori provenienti da vari centri trasfusionali e cliniche con assenza preliminarmente confermata di infezione da HIV-1, HIV-2. La specificità nello studio di un campione casuale di donatori è stata del 100%;
La specificità del kit di reagenti è stata determinata nello studio di 250 campioni, inclusi campioni di siero o plasma ottenuti da donne in gravidanza, pazienti ospedalizzati, pazienti con epatite C ed E e campioni con componenti di "determinazione potenzialmente interferenti". Quando si utilizza il kit MPBA-Blot-HIV-1, HIV-2, non sono stati rilevati risultati falsi positivi per questi campioni.
La sensibilità diagnostica è stata determinata utilizzando:
- Campioni di plasma del pannello HIV-1 di Boston Biomedica, Inc. (WWRB 301) provenienti da diverse regioni contenenti diversi sottotipi di HIV-1: gruppo M (sottotipi A, B, C, D, E, F) e gruppo O; la sensibilità del kit di reagenti era del 100%;
La sensibilità del kit di reagenti è stata determinata nello studio dei pannelli internazionali di sieroconversione Boston Biomedica, Inc (SeraCare Life Sciences), cat. n. PRB 903, PRB 904, PRB 909, PRB 912, PRB 916, PRB 917, PRB 918, PRB 919, PRB 921, PRB 923, PRB 924, PRB 927, PRB 928, PRB 932, PRB 940.
Il kit di reagenti rileva gli anticorpi dell'HIV-1 nei sieri di un pannello standard contenente anticorpi dell'HIV-1 (“Standard AT (+) HIV-1”, n. FSR 2007/00953 del 25 ottobre 2007), rileva gli anticorpi all'HIV-2 nei sieri del pannello standard contenente anticorpi anti-HIV-2 ("Standard AT (+) HIV-2", n. FSR 2007/00953 del 25/10/2007). Sensibilità: 100%.
Certificato di registrazione n. FSR 2010/07958 del 13 luglio 2011 (validità illimitata)
Composto:
- Immunoassorbente. Strisce di membrana bianca di nitrocellulosa con singole proteine dell'HIV-1 (gp160, gp120, p66, p55, p51, gp41, p31, p24, p17) adsorbite su di esse mediante il metodo dell'elettrotrasferimento e applicate sulla striscia con un peptide sintetico dell'HIV-2, un analogo della proteina gp36 e anti-IgG umana (controllo interno) - 18 pezzi;
- Siero negativo di controllo K-. Il siero del sangue umano che non contiene anticorpi contro HIV-1,2, HCV, antigene dell'HIV, HBsAg, viene inattivato mediante riscaldamento a 560°C; liquido trasparente giallo chiaro - 1 provetta (0,08 ml). Contiene conservanti: thimerosal e sodio azide;
- K+ - siero di controllo positivo. Siero di sangue umano contenente anticorpi anti-HIV-1,2 (titolo non inferiore a 1:10000), non contenente HBsAg, antigene dell'HIV, anticorpi anti-HCV, inattivato mediante riscaldamento a 560°C; liquido trasparente giallo chiaro - 1 provetta (0,08 ml) Contiene conservanti: thimerosal e sodio azide;
- K+sl - controlla il siero debolmente positivo. Siero di sangue umano contenente anticorpi anti-HIV-1,2 (titolo non superiore a 1:200), non contenente HBsAg, antigene dell'HIV, anticorpi anti-HCV, inattivato mediante riscaldamento a 560°C; liquido trasparente giallo chiaro - 1 provetta (0,08 ml). Contiene conservanti: thimerosal e sodio azide;
- RROKk (x10) - soluzione per la diluizione dei campioni e del coniugato. Concentrato - Tampone Tris contenente siero di capra normale pretrattato; liquido grigio opaco - 1 fiala (10 ml). Contiene conservante: thimerosal;
- PRk (x20) - soluzione di lavaggio. Concentrato - Tampone Tris contenente Tween-20; liquido limpido incolore - 1 flaconcino (70 ml). Contiene conservante: thimerosal;
- Coniugare. Anticorpi di capra anti-IgG umane, coniugati con fosfatasi alcalina; liquido limpido incolore - 1 provetta (0,06 ml);
- Substrato (soluzione colorante). Soluzione di 5-bromo-4-fluoro-indolil-fosfato (BCIP) e nitrosina tetrazolio (NBT); liquido trasparente giallo chiaro - 1 flaconcino (50 ml);
- Polvere per immunoblotting. Latte scremato in polvere - polvere amorfa bianca o giallo chiaro - confezione da 5 x 1g;
- Una compressa con coperchio per impostare una reazione - 2 pezzi;
- Pinzette di plastica - 1 pezzo.
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0