Disbiosi- Si tratta di disturbi microecologici, che si esprimono in violazioni della composizione e delle funzioni della normale microflora. Lo stato della salute umana è in gran parte determinato dalla sua microflora. Ecco perché i dentisti moderni prestano tanta attenzione al problema della disbiosi e della disbatteriosi del cavo orale.
Più di 300 tipi di microbi si trovano nella cavità orale umana e nella faringe. La microflora del cavo orale è divisa in obbligata e facoltativa (transitoria). La flora obbligata comprende streptococchi, neisseria saprofita, stafilococchi non patogeni, leptotrichia, veillonella, batterioidi, corinebatteri, lattobacilli, batteri fusiformi, funghi simili a lieviti del genere Candida, actinomiceti, micoplasmi, protozoi. Tra i microrganismi transitori, gli enterobatteri, Pseudomonas aeruginosa, i batteri sporigeni e i microrganismi del genere Campylobacter sono i più comuni.
La microflora della faringe umana consiste principalmente di cocchi gram-negativi e gram-positivi, specificamente fissati alla copertura fibropectinica delle cellule epiteliali. Nello stomaco e nell'intestino tenue, la composizione della microflora corrisponde in gran parte ai batteri del cavo orale e la loro concentrazione non supera le 105 unità formanti colonie (CFU) / ml di contenuto intestinale.
Una delle funzioni importanti della microflora normale è la sua partecipazione congiunta con l'organismo ospite nel garantire la resistenza alla colonizzazione del macroorganismo. In caso di pronunciata diminuzione della resistenza alla colonizzazione, si verifica un aumento del numero e dello spettro di microrganismi potenzialmente patogeni, la loro traslocazione attraverso la parete intestinale o altri organi e cavità del macroorganismo, che può essere accompagnata dall'insorgenza di infezione endogena o superinfezione di varia localizzazione.
Lo spettro delle sindromi cliniche e delle condizioni patologiche, la cui patogenesi è associata a un cambiamento nella quantità di microflora che abita le mucose dell'ospite, si è notevolmente ampliato oggi. Attualmente è noto un gran numero di composti chimici potenzialmente in grado di causare disturbi microecologici con alterazioni della motilità della mucosa, ridotta formazione di mucina e sviluppo di dysbacteriosis.
Tuttavia, nelle classificazioni internazionali esistenti delle malattie, il termine "disbatteriosi" è assente. IN. Blokhin, V.G. Dorofeichuk, N.A. Konyukhova sostiene che la dysbacteriosis è un concetto batteriologico che caratterizza un cambiamento nel rapporto tra rappresentanti della microflora normale, una diminuzione del numero o la scomparsa di alcuni tipi di microrganismi a causa di un aumento del numero di altri e la comparsa di microbi che di solito si trovano in piccole quantità o non vengono rilevati affatto.
C'è un altro concetto: "disbiosi" e, secondo Hatnel, Bendig (1975), Knoke e Bernhardt (1985), Z.N. Kondrasheva et al. (1996), questo termine è più appropriato da usare in clinica, poiché la microbiocenosi, sia nella norma che ancor più nella patologia, è rappresentata non solo da batteri, ma anche da virus, funghi, batterioidi e forme di spore di microrganismi. Inoltre, il concetto di "disbiosi" riflette in modo più adeguato la natura fisiopatologica delle violazioni dell'ecologia del cavo orale.
Attualmente, si propone di distinguere 4 gradi di disbiosi:
(1 ) spostamento disbiotico: la quantità di un tipo di microrganismo opportunista è leggermente cambiata mantenendo la normale composizione delle specie della microflora orale; questa forma è considerata latente o compensata, poiché non vi sono segni clinici pronunciati della malattia;
(2 ) disbatteriosi di 1o-2o grado, o forma subcompensata: sullo sfondo di una leggera diminuzione del titolo dei lattobacilli, vengono rilevate 2-3 specie patogene;
(3 ) disbatteriosi di 3 ° grado (sottocompensata) - rilevazione di una monocoltura patogena con una forte diminuzione del numero o completa assenza di rappresentanti della normale microflora;
(4 ) dysbacteriosis del 4 ° grado (scompensato) - la presenza di associazioni di specie batteriche patogene con funghi simili a lieviti.
Esiste anche una divisione della disbiosi orale in 3 gradi, proposta dal prof. TL Redinova, LA Ivanova, O.V. Martyusheva, L.A. Cherednikova, A.B. Cherednikova:
IO grado - un cambiamento verso l'alto o verso il basso nel numero di lattobacilli e corinebatteri è caratteristico con una diminuzione del numero di altre forme a forma di bastoncino (batterioidi, fusobatteri, leptotrichia), flora coccale (streptococchi, stafilococchi non patogeni, veillonella, neisseria) e funghi, ma con un titolo normale di microrganismi opportunisti (enterobatteri), streptococco piogenico e St. aureola;
II grado - ci sono fluttuazioni significative nel livello di semina di stafilococchi non patogeni, corinebatteri, batterioidi, fusobatteri e leptotrichia, sia verso il basso che verso l'alto con una forte diminuzione del titolo di lattobacilli, verlonella, neisseria e streptococchi, un aumento di St. aureus ed enterobatteri e una quantità normale di funghi Candida spp.;
III grado - titolo ridotto di lattobacilli, streptococchi, veillonella, neisseria; ci sono forti fluttuazioni nella composizione di batteri e corinebatteri; aumentato notevolmente il numero di S. aureus, stafilococchi non patogeni, enterobatteri, fusobatteri, leptotrichia e funghi Candida spp.
La disbiosi orale è spesso la causa dello sviluppo di processi infettivi non solo endogeni, ma anche esogeni, quindi il loro trattamento è un problema urgente nell'odontoiatria moderna. L'arsenale di misure terapeutiche per il trattamento della disbiosi orale include necessariamente l'uso di servizi igienico-sanitari completi (terapeutici, chirurgici e ortopedici), sebbene l'uso di farmaci terapeutici sia una componente importante del trattamento complesso. È stato stabilito che lo stato disbiotico della bocca è caratterizzato non solo da alterazioni della mucosa stessa, ma anche da un decorso più grave di malattie parodontali infiammatorie e persino di carie dentale.
Tradizionalmente, la maggior parte degli autori nota le manifestazioni cliniche della disbiosi sulla superficie dorsale della lingua, espresse nella formazione del suo significativo "rivestimento" dovuto alla placca e all'ipercheratosi delle papille filiformi della superficie dorsale della lingua. Ecco perché i pazienti con disbiosi dovrebbero usare un raschietto per lingua. È stato accertato che nei pazienti con alterazioni disbiotiche lo stato igienico del cavo orale peggiora notevolmente, nella maggior parte dei casi soffrono di alitosi (alitosi).
Secondo i risultati di uno studio condotto da T.L. Redinova, LA Ivanova, O.V. Martyusheva, L.A. Cherednikova, A.B. Cherednikova (2009), lo stato disbiotico del cavo orale (vedi - gradi di disbiosi) ha un quadro ben definito. Al I grado di disbiosi orale, c'è un'intensità media della carie dentale secondo l'indice KPU (K - carie, P - riempimento, U - denti estratti) e una lieve gravità delle malattie del tessuto parodontale secondo l'indice KPI. All'II grado di disbiosi, l'intensità della carie è caratterizzata come alta e la gravità delle malattie del tessuto parodontale è definita come media. All'III grado di disbiosi, l'intensità della carie è valutata come molto elevata, ma con moderata gravità delle malattie parodontali infiammatorie. Tuttavia, l'indice KPI con questo grado di disbiosi aumenta di 1,2 volte rispetto al suo valore nei pazienti con II grado di disbiosi.
Trattamento i cambiamenti disbiotici richiedono un approccio integrato che coinvolga i gastroenterologi. Un posto importante nel trattamento della disbiosi orale è occupato da preparati di origine batterica, che correggono le microbiocenosi, aumentando la resistenza aspecifica dell'organismo, formando risposte immunitarie della normoflora antagonista, regolando i processi metabolici, svolgendo effetti antidoti e antiossidanti. Nel trattamento della disbiosi orale sono ampiamente utilizzati sia gli antibiotici che gli immunomodulatori e l'introduzione di agenti immunomodulanti nella terapia complessa ha ridotto di 3 volte la necessità dell'uso di farmaci antibatterici. Un trattamento efficace della disbiosi orale implica la necessità di influenzare sia la microflora che i fattori immunitari locali. Pertanto, oggi la maggior parte degli autori raccomanda di includere nella complessa terapia della disbiosi orale non solo immunocorrettori di azione generale, ma anche un farmaco immunostimolante di origine batterica per uso topico in odontoiatria Imudon, preparato da una miscela di lisati di ceppi dei più comuni batteri e funghi del cavo orale: Lactobacillus acidophilus, Staphylococcus aureus, Klebsiella pneumoniae, Corynebacterium pseudodiphtheriticura, Candida albicans, ecc. Imudon attiva la fagocitosi, favorisce l'effettiva formazione di anticorpi, ottimizza il funzionamento del sistema immunitario, aumenta la produzione di lisozima, influisce sull'aumento del numero di cellule immunocompetenti, aumenta la secrezione di immunoglobuline di classe A nella saliva. Nel trattamento della disbiosi, a Imudon vengono prescritte 6 compresse al giorno per 20 giorni. Le compresse devono essere tenute in bocca senza masticare fino a completa dissoluzione. La molteplicità della terapia del corso all'anno è di 2-3 volte. L'efficacia di Imudon dipende dalla gravità della malattia, dalla presenza di malattie concomitanti, dalla durata della malattia e dall'età. I migliori risultati sono stati ottenuti in pazienti con uno spostamento disbiotico nella microflora del cavo orale, mentre la disbatteriosi del 3o - 4o grado di gravità richiede un trattamento serio e complesso e cicli ripetuti di Imudon.
Raccomandazioni Istituto centrale di ricerca di odontoiatria del Ministero della salute della Federazione Russa per la correzione complessa dei cambiamenti disbiotici nelle malattie della mucosa orale (Rabinovich O.F., Rabinovich I.M., Banchenko G.V., Ivanova E.V., Razzhivina N.V., Furman O.I., Vainer V.I., Epeldimova E.L.):
Sulla base del fatto che nel 97,1% dei pazienti esaminati si sono verificati cambiamenti disbiotici sullo sfondo di una malattia somatica, la terapia dovrebbe iniziare con il trattamento della malattia di base. Il trattamento della malattia di base viene effettuato da uno specialista appropriato. Considerando che le vitamine A ed E hanno un effetto benefico sulla mucosa orale, dovrebbero anche far parte di una terapia complessa. Il trattamento comprende anche preparati biologici costituiti da batteri vivi della normale microflora del tratto gastrointestinale: colibacterin, lactobacterin, bifikol, hilak-forte e altri. Il tipo di prodotto biologico, la dose e lo schema del suo utilizzo devono essere concordati individualmente con il gastroenterologo in ciascun caso. Localmente, sotto forma di bagni orali, seguiti da somministrazione orale, vengono prescritti i biologici acilatto e bifilis. I risultati delle osservazioni cliniche indicano l'indubbia fattibilità dell'utilizzo di biologici microbici come acylacta e bifilis nella complessa terapia di pazienti con malattie della mucosa orale, che fornisce un effetto clinico e batteriologico. L'applicazione locale di eubiotici aiuta a ripristinare la normale microflora del biotopo sia per la decontaminazione selettiva che per l'attivazione della propria microflora simbiotica. Il farmaco "Imudon" dovrebbe essere incluso nella complessa terapia della disbatteriosi nelle malattie della mucosa orale, che colpisce il sistema immunitario, aumentando il contenuto di Ig A e lisozima nella saliva mista. Un prerequisito per il trattamento è il rispetto da parte del paziente delle norme igieniche; igiene del cavo orale (trattamento della carie, delle sue complicanze e delle malattie dei tessuti parodontali). Sulla base della nostra ricerca, sono stati proposti regimi terapeutici per la disbatteriosi in base agli stadi identificati nelle malattie della mucosa.
Spostamento disbiotico: esame da parte di un gastroenterologo; igienizzazione del cavo orale; risciacqui antisettici: soluzione "President" o "Tantum Verde" 3-4 giorni 2-3 volte al giorno; eubiotic localmente: acylact - bagni orali 2 volte al giorno per 5 dosi per 3 settimane e bifilis 5 dosi 2 volte al giorno 20 minuti prima dei pasti o kefir Bifidum-bacterin (prodotto dall'Istituto Gabrichevsky).
Diebacteriosis I-II grado: esame da parte di un gastroenterologo; igienizzazione del cavo orale; risciacqui antisettici con una soluzione di "President" o "Tantum Verde" per 14 giorni; terapia vitaminica (vitamine A o E); farmaci antimicrobici o antifungini, a seconda del predominio della microflora dopo aver determinato la sensibilità; terapia dei fagi a seconda della sensibilità; eubiotici localmente: acilatto in combinazione con bifilis, nonché eubiotici di azione generale: hilak-forte, lattobatterino, bactisubtil, biosporina, ecc .; corso di immunocorrezione locale: imudon 8 compresse al giorno per -20 giorni.
Diebacteriosis III e IV grado: esame da parte di un gastroenterologo; igienizzazione del cavo orale; risciacqui antisettici: soluzione "President" o "Tantum Verde"; terapia vitaminica; farmaci antimicrobici o antimicrobici, a seconda del predominio della microflora dopo aver determinato la sensibilità, nonché Trichopolum 250 mg 3 volte al giorno per 10-14 giorni; terapia dei fagi a seconda della sensibilità; eubiotica di azione generale e locale; immunocorrettore generale: licopide 1 mg 1 volta al giorno per 14 giorni, nonché un immunomodulatore locale - imudon 8 compresse al giorno per 20-25 giorni.
Oltre al trattamento specifico della dysbacteriosis, la complessa terapia delle malattie della mucosa dovrebbe includere farmaci patogenetici e sintomatici volti a trattare la malattia di base.
Per ricostituire il numero di batteri benefici nella cavità orale, e quindi, come uno dei mezzi per curare le malattie parodontali (parodontite, malattia parodontale, gengivite, stomatite), vengono mostrate compresse masticabili - Bifidophilus masticabili per bambini, che sono particolarmente utili dopo l'assunzione di farmaci "innocui" come falimint, pharyngosept, ingalipt e altri farmaci antibatterici topici. Le compresse di bifido masticabili vengono assunte 1-2 pezzi dopo i pasti.
Per un trattamento efficace della disbiosi orale, è necessario influenzare sia la microflora che i fattori immunitari locali. Pertanto, il complesso trattamento può includere l'immunomodulatore Imudon, preparato da una miscela di lisati di ceppi dei batteri e funghi più comuni nella cavità orale: Lacto-bacillus acidophilus, Streptococcus aureus, Klebsiella pneumoniae, Corynebacterium pseudodiphtheriticura Candida albicans, ecc.
Ci sono altri regimi di trattamento. In primo luogo, vengono prescritti collutori con agenti antisettici - corsodilum 0,1% o tantum verde; il trattamento richiede da alcuni giorni a due settimane, a seconda delle condizioni della mucosa. Quindi viene prescritto un eubiotico locale - acelact. Viene utilizzato sotto forma di bagni orali due volte al giorno per tre settimane. Il ciclo di trattamento, solitamente prescritto al 1o-2o stadio della disbatteriosi, termina con l'assunzione di bifidumbacterin.
Al 3-4o stadio della dysbacteriosis, vengono prima prescritti agenti antimicrobici o antimicotici, a seconda della microflora predominante della mucosa orale. Successivamente vengono prescritti prebiotici di azione locale (lattulosio, ayufalak), nonché azione generale (Hilak-forte, lactobacterin, bactisubtil, bifidumbacterin, ecc.); condurre un corso di immunocorrezione locale con Imudon - 8 compresse al giorno per 20 giorni sullo sfondo della terapia vitaminica obbligatoria.
Nei casi più avanzati viene prescritto trichopolum - 250 mg 3 volte al giorno per 10-14 giorni, così come immunocorrettori: licopid (azione generale) - 1 mg 1 volta al giorno per 14 giorni e Imudon (azione locale) - 8 compresse al giorno per 20-25 giorni. Le compresse di Imudon vengono tenute in bocca fino al completo riassorbimento.
Grazie a un trattamento coerente, la disbatteriosi diventa più grave e quindi la microflora viene completamente normalizzata. Il paziente avverte l'effetto sullo stato del cavo orale, la riduzione dell'infiammazione acuta e del dolore nelle aree interessate della mucosa orale, l'indebolimento della sensazione di bruciore e disagio.
L'efficacia di Imudon dipende dalla gravità della malattia, dalla presenza di altri disturbi, dalla durata della malattia e dall'età. I migliori risultati si ottengono nei pazienti con uno spostamento disbiotico nella microflora del cavo orale, ma la disbatteriosi del 3o-4o grado di gravità richiede cicli ripetuti di Imudon (2-3 volte l'anno).
Nei casi difficili di dysbacteriosis orale, quando il trattamento farmacologico non è efficace, si può ottenere un risultato positivo
Grazie
Il sito fornisce informazioni di riferimento solo a scopo informativo. La diagnosi e il trattamento delle malattie devono essere effettuati sotto la supervisione di uno specialista. Tutti i farmaci hanno controindicazioni. È necessaria la consulenza di un esperto!
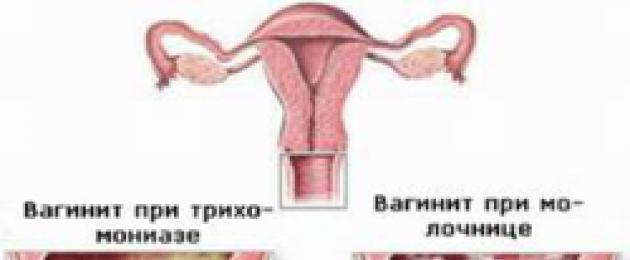
Disbatteriosi della vagina
 Disbatteriosi la malattia vaginale è una malattia caratterizzata da uno squilibrio tra la normale microflora della vagina e altri batteri o microrganismi.
Disbatteriosi la malattia vaginale è una malattia caratterizzata da uno squilibrio tra la normale microflora della vagina e altri batteri o microrganismi. La dysbacteriosis vaginale non è un'infezione a trasmissione sessuale, poiché nella maggior parte dei casi questa malattia è causata da vari microrganismi opportunisti che non causano alcuna reazione infiammatoria specifica. Oggi questa patologia è abbastanza diffusa e colpisce soprattutto le donne dai 30 ai 45 anni.
Microflora normale della vagina
La normale microflora della vagina è rappresentata da diversi tipi di batteri, i più significativi dei quali sono i lattobacilli, cioè batteri in grado di produrre acido lattico. Questi microrganismi furono descritti per la prima volta dal ginecologo tedesco Doderlein, da cui vengono spesso chiamati bacilli di Doderlein.La normale microflora della vagina è costituita dai seguenti microrganismi:
- lattobacilli ( oltre il 90%);
- bifidobatteri ( meno di 10%);
- patogeni opportunisti ( candida, ureaplasma, Gardnerella vaginalis, ecc.).
Va notato che sulla mucosa vaginale vivono anche altri microrganismi, che normalmente svolgono un ruolo estremamente insignificante, poiché vi si trovano in numero ridotto e la loro riproduzione è soppressa dai bacilli di Doderlein. Questi batteri sono solitamente classificati come patogeni opportunisti, cioè sono organismi che, in condizioni normali, non sono in grado di provocare lo sviluppo di un'infezione. Tuttavia, quando l'equilibrio tra loro e i lattobacilli cambia, o quando l'immunità si indebolisce, iniziano a colonizzare la vagina e, quindi, provocano cambiamenti nell'ambiente locale con lo sviluppo di una reazione infiammatoria locale.
Cause di dysbacteriosis vaginale
Lo sviluppo della dysbacteriosis si basa sullo squilibrio tra microflora normale e patogena, con lo sviluppo predominante di batteri patogeni. Tale disturbo può verificarsi sullo sfondo di un numero abbastanza elevato di ragioni, tra le quali i cambiamenti nelle condizioni generali del corpo, i livelli ormonali, l'igiene personale e i farmaci assunti svolgono un ruolo importante.La dysbacteriosis vaginale può svilupparsi per i seguenti motivi:
- Immunità ridotta. Una diminuzione dell'immunità porta al fatto che il corpo non è in grado di combattere i batteri patogeni, che alla fine colonizzano la mucosa vaginale e spostano la normale microflora, modificando in modo significativo l'ambiente interno. A causa delle mutevoli condizioni locali, la crescita e la riproduzione dei normali lattobacilli è difficile, il che aggrava ulteriormente l'infezione e favorisce lo sviluppo di organismi patogeni. L'immunità ridotta può verificarsi sullo sfondo di altre infezioni sistemiche, con infezione da HIV, durante l'assunzione di farmaci immunomodulatori ( steroidi, chemioterapia nel trattamento dei tumori, farmaci che sopprimono il sistema immunitario dopo trapianti di organi, ecc.), così come lo stress e il superlavoro.
- Improvviso cambiamento climatico. Con improvvisi cambiamenti climatici che si verificano quando ci si sposta o si viaggia, il corpo subisce un notevole stress, che influisce sul normale funzionamento del sistema immunitario, indebolendolo. Inoltre, nuove condizioni possono essere più favorevoli per i batteri patogeni che, combinati con una ridotta immunità, contribuiscono allo sviluppo dell'infezione.
- Infezioni trasmesse sessualmente. Di solito, la dysbacteriosis vaginale non è classificata come un'infezione a trasmissione sessuale, poiché nelle malattie veneree c'è un trasferimento di un certo batterio da un partner all'altro con lo sviluppo di una specifica reazione infiammatoria, e non solo uno squilibrio tra microflora normale e patogena. Tuttavia, nella maggior parte dei casi, senza i test necessari, è impossibile identificare con precisione quale particolare microrganismo ha causato la patologia. Inoltre, va notato che in alcune situazioni le infezioni a trasmissione sessuale non causano un quadro clinico pronunciato ( sintomi e manifestazioni), ma indeboliscono solo i fattori protettivi locali, aprendo la porta ai batteri opportunisti, provocando così una vera dysbacteriosis.
- Squilibri ormonali. I cambiamenti del background ormonale, che possono verificarsi durante la menopausa, durante la gravidanza o durante il parto, così come durante la pubertà, sono un altro fattore di rischio che può contribuire alla colonizzazione della mucosa vaginale da parte di microrganismi opportunisti. Ciò è dovuto a una serie di cambiamenti fisiologici che accompagnano i cambiamenti ormonali. In una certa misura, la microstruttura delle mucose degli organi genitali cambia, il loro afflusso di sangue e l'immunità locale cambiano e vengono create condizioni favorevoli per lo sviluppo di batteri patogeni.
- Terapia antibatterica. La terapia antibiotica irrazionale è una delle ragioni principali per lo sviluppo della dysbacteriosis. Qualsiasi uso di antibiotici deve essere giustificato dal punto di vista medico e deve essere coordinato con il medico curante. La disbatteriosi si verifica a causa del fatto che i farmaci antibatterici hanno un effetto maggiore sulla normale microflora, creando così uno squilibrio. Ciò porta al fatto che la mucosa inizia ad essere attivamente colonizzata da agenti patogeni ( patogeno) batteri.
- Patologie che accompagnano la dysbacteriosis intestinale. Con la dysbacteriosis intestinale si verificano non solo cambiamenti locali, ma anche sistemici, che, in un modo o nell'altro, influenzano il lavoro del corpo. Di solito, l'assorbimento di alcuni nutrienti e microelementi è disturbato, il funzionamento del sistema immunitario cambia, la sfera nervosa e ormonale superiore ne risente. Tutto ciò può portare allo sviluppo della dysbacteriosis vaginale.
- Docce frequenti. Le frequenti irrigazioni, contrariamente alla credenza popolare, non contribuiscono alla salute degli organi genitali, ma, al contrario, creano i presupposti per l'insorgenza di determinate patologie. Ciò è dovuto al fatto che con un'eccessiva pulizia, le condizioni interne sulla mucosa vaginale cambiano, l'equilibrio acido-base viene disturbato, il che porta a una deviazione dell'equilibrio della microflora verso i microrganismi patogeni.
- Cambio frequente di partner sessuali. Il frequente cambio di partner sessuali aumenta la probabilità di incontrare nuovi batteri patogeni e aumenta anche significativamente il rischio di contrarre un'infezione sessuale.
- Violazione delle regole di igiene personale. La disbatteriosi vaginale si verifica spesso quando non si osservano le regole di igiene personale ( cambio insufficientemente frequente di tamponi durante le mestruazioni, lavaggio improprio, biancheria sporca, ecc.).
Con la dysbacteriosis vaginale, vengono spesso rilevati i seguenti microrganismi:
- candida ( fungo microscopico che provoca "mughetto");
- ureaplasma;
- gardnerella vaginale;
- altri microrganismi.
Sintomi di disbiosi vaginale
La dysbacteriosis vaginale non si manifesta sempre con segni clinici. Questo disturbo provoca l'insorgenza dei sintomi solo quando i fattori di aggressività sono sufficienti per modificare completamente la microflora della vagina.Nella maggior parte dei casi, le manifestazioni di questa patologia non sono specifiche. I sintomi sono lievi e compaiono a intermittenza. Spesso una donna con questa patologia non ha alcuna lamentela.
Per la dysbacteriosis vaginale, i seguenti sintomi sono caratteristici:
- Scarico bianco o giallo-bianco dalla vagina con uno sgradevole ( spesso sospetto) odore. Normalmente, lo scarico dai genitali è incolore e inodore. Non è raro che un odore sgradevole si intensifichi dopo il rapporto sessuale, che è associato all'effetto dello sperma sulle perdite vaginali con il rilascio di sostanze odorose.
- Disagio durante o dopo il rapporto. Le violazioni nella composizione della microflora possono causare processi infiammatori puntuali, che causano dolore.
- Sensazione di bruciore durante la minzione. Questo sintomo si verifica perché l'urina ha un effetto irritante sulla mucosa infiammata.
- Secchezza della mucosa della vagina. Si verifica a causa del fatto che le cellule della mucosa colpite dai microbi secernono il muco peggio.
Diagnosi e trattamento della dysbacteriosis vaginale
La diagnosi di disbiosi vaginale si basa solitamente sui dati ottenuti durante l'esame, nonché su una serie di test di laboratorio. Il più informativo è uno striscio dalla mucosa della vagina, con la cui microscopia è possibile vedere la microflora. Un altro metodo di ricerca è l'inoculazione di un campione dalla vagina su un mezzo nutritivo, seguito dall'identificazione dei microrganismi cresciuti.Il trattamento della dysbacteriosis vaginale è complesso e mira a eliminare le cause della malattia, i meccanismi del suo sviluppo e ad alleviare i sintomi.
Per il trattamento della dysbacteriosis vaginale vengono utilizzati i seguenti metodi:
- Per sopprimere la crescita di microrganismi patogeni, vengono utilizzati farmaci antibatterici, che vengono prescritti sia per via sistemica ( sotto forma di compresse o iniezioni) e localmente ( sotto forma di creme o supposte). A volte vengono utilizzati anche farmaci antinfiammatori e antisettici.
- Per aumentare il sistema immunitario vengono prescritti farmaci immunomodulatori che correggono anche la carenza di vitamine, minerali e oligoelementi.
- Tratta la malattia di base dysbacteriosis intestinale, infezione del sistema genito-urinario, cambiamenti ormonali).
- Per popolare la mucosa vaginale con microrganismi normali e ripristinare la microflora fisiologica, vengono utilizzate varie supposte contenenti lattobacilli e bifidobatteri.
Disbatteriosi del cavo orale
 La disbatteriosi orale è un problema molto comune nel mondo, che, secondo alcuni autori, si verifica in oltre il 70% della popolazione mondiale. A causa della secrezione di saliva, dell'uso del cibo e delle caratteristiche della mucosa nella cavità orale, si forma una microflora relativamente stabile, rappresentata da vari tipi di microrganismi. La disbatteriosi orale si riferisce ai cambiamenti nella composizione o nella quantità di questi microbi. Questo può diventare un prerequisito per lo sviluppo di una serie di diverse patologie.
La disbatteriosi orale è un problema molto comune nel mondo, che, secondo alcuni autori, si verifica in oltre il 70% della popolazione mondiale. A causa della secrezione di saliva, dell'uso del cibo e delle caratteristiche della mucosa nella cavità orale, si forma una microflora relativamente stabile, rappresentata da vari tipi di microrganismi. La disbatteriosi orale si riferisce ai cambiamenti nella composizione o nella quantità di questi microbi. Questo può diventare un prerequisito per lo sviluppo di una serie di diverse patologie. Composizione normale della microflora del cavo orale
Microrganismo | Frequenza di rilevamento nei pazienti (% ) | Quantità normale in 1 ml di saliva |
Streptococco mutans | ||
Streptococco salivario | circa 10 7 |
|
Streptococco mitis | ||
Neisseria (specie saprofite, non patogene) | ||
lattobacilli | ||
Stafilococchi | ||
Altri cocchi | ||
Funghi |
Inoltre, quasi tutti i pazienti hanno streptococchi anaerobici ( peptococchi), batterioidi, actinomiceti, difteroidi anaerobici. Molto meno spesso e in piccole quantità si trova la microflora facoltativa ( temporaneo). Tuttavia, tra i suoi rappresentanti, sono più comuni i microrganismi opportunisti che possono causare varie patologie.
Cause di dysbacteriosis orale
Ci sono molti fattori diversi che influenzano la composizione della microflora orale. È abbastanza difficile isolare qualsiasi causa principale di questo problema. La maggior parte dei pazienti presenta una combinazione di diversi fattori. In generale, nuovi microrganismi entrano nella cavità orale con l'aria inalata o il cibo. Alcuni di loro vengono ingeriti ed entrano in altre parti del tratto gastrointestinale.I seguenti fattori influenzano la formazione della microflora del cavo orale:
- la presenza di malattie croniche dei denti e delle gengive;
- intensità della salivazione;
- il contenuto di polvere e impurità nocive nell'aria ( dipende anche dalla zona climatica.);
- potenziale redox del cavo orale;
- equilibrio acido-base;
- dieta e prodotti;
- qualità delle cure igieniche;
- la presenza di anomalie strutturali ( palatoschisi, anomalie nello sviluppo dei denti, ecc.);
- la presenza di tonsillite cronica e processi infiammatori sulle tonsille;
- stato del sistema immunitario.
Sintomi di dysbacteriosis orale
I cambiamenti nella microflora del cavo orale possono manifestarsi in modi diversi. Come notato sopra, possono essere una conseguenza di alcune malattie del cavo orale, ma possono anche esserne la causa ( se la dysbacteriosis si è sviluppata prima per altri motivi). Nelle prime fasi, potrebbe non esserci alcun sintomo e il paziente non si rivolgerà a uno specialista. Nelle fasi successive, la dysbacteriosis provoca vari sintomi e manifestazioni tipici di varie patologie del cavo orale. Ecco perché gli esperti raramente lo distinguono come una patologia separata. Più spesso, si parla di dysbacteriosis orale come una sindrome che accompagna altre malattie.La disbatteriosi del cavo orale può manifestarsi come segue:
- bocca asciutta;
- placca sulla lingua e sui denti;
- sapore sgradevole in bocca;
- alito cattivo;
- la comparsa di aree infiammate e arrossate sulla lingua o sulla mucosa orale;
- carie dentale;
- infiammazione delle gengive;
- la comparsa di formazioni dolorose ( bolle) sulla lingua o sulla mucosa orale;
- frequente infiammazione delle tonsille.
Diagnosi e trattamento della dysbacteriosis orale
È piuttosto difficile diagnosticare la disbatteriosi orale a causa degli ampi limiti della norma e delle differenze individuali nella composizione della microflora in persone diverse. In linea di principio, il laboratorio microbiologico è impegnato nella diagnosi. Di solito viene prelevato un tampone dalla mucosa o dalla saliva per l'analisi. Si consiglia di eseguire un'analisi 8-12 ore dopo aver mangiato, quando non sono rimaste particelle di cibo sui denti ( sviluppano una microflora insolita in eccesso). L'esame del cavo orale e la valutazione dei sintomi clinici vengono solitamente eseguiti da un dentista.Il trattamento della dysbacteriosis viene selezionato individualmente in base ai sintomi e alle comorbidità. Nel caso della dysbacteriosis orale, la microflora può essere influenzata in vari modi.
Le forme di trattamento più comuni sono:
- soluzioni collutorio disinfettanti);
- dentifrici speciali;
- pastiglie e compresse per la disinfezione orale e il ripristino dell'equilibrio acido-base;
- terapia antibiotica sistemica raro, per lo più con complicazioni).
Durante il trattamento della dysbacteriosis orale, devono essere seguite le seguenti regole:
- smettere di fumare ( comprese sigarette elettroniche e narghilè);
- non bere forti bevande alcoliche;
- nel cibo, dai la preferenza ai cibi vegetali e lavati i denti dopo ogni pasto;
- astenersi da rapporti sessuali orogenitali;
- seguire le raccomandazioni del medico curante.
Disbatteriosi della pelle
 La pelle umana è l'organo che più spesso entra in contatto con il mondo esterno. Per questo motivo, sulla sua superficie vivono molti microrganismi diversi, il cui numero e la composizione delle specie cambiano molto rapidamente. Pertanto, il concetto stesso di "disbatteriosi cutanea" in medicina non viene praticamente utilizzato. È semplicemente molto difficile determinare quali microrganismi in questo caso sono normali e quali sono patogeni e pericolosi.
La pelle umana è l'organo che più spesso entra in contatto con il mondo esterno. Per questo motivo, sulla sua superficie vivono molti microrganismi diversi, il cui numero e la composizione delle specie cambiano molto rapidamente. Pertanto, il concetto stesso di "disbatteriosi cutanea" in medicina non viene praticamente utilizzato. È semplicemente molto difficile determinare quali microrganismi in questo caso sono normali e quali sono patogeni e pericolosi. In generale, per eliminare i problemi della pelle, è necessario visitare un dermatologo. Scoprirà la causa di vari disturbi e prescriverà il trattamento corretto. I pazienti dovrebbero semplicemente mantenere la pelle pulita, lavarsi regolarmente e utilizzare sostanze nutritive supplementari quando possibile. Questo in realtà non consentirà lo sviluppo di vari batteri patogeni e il rischio del loro ingresso nel corpo diminuirà.
Prima dell'uso, è necessario consultare uno specialista.è la più grande invenzione dell'umanità. Hanno salvato e continuano a salvare migliaia di vite ogni giorno e ogni ora. Ma questi farmaci distruggono sia i microrganismi patogeni che gli abitanti benefici del nostro corpo. È importante capire che i medici di solito prescrivono antibiotici ad ampio spettro che funzionano sulla maggior parte dei patogeni.
I farmaci stretti vengono utilizzati solo in casi eccezionali e distruggono anche la flora benefica. Di conseguenza, trattiamo la malattia di base, ma paralizziamo altri organi e sistemi. Abbastanza spesso c'è una cosa come.
Gli antibiotici uccidono non solo la flora patogena
- questa è una violazione del rapporto tra quantità e composizione della microflora nel corpo. Il nostro corpo non è sterile e molti processi avvengono con la partecipazione di vari microrganismi. Non tutti sono utili, alcuni possono causare varie malattie. Ma finché il numero di entrambi è in un certo equilibrio, il corpo si sente bene.
Gli antibiotici uccidono tutti. Non c'è protezione e gli agenti patogeni sopravvissuti - funghi, batteri, altri microrganismi - iniziano a colonizzare le mucose dell'intestino, dello stomaco, della cavità orale, dei genitali, delle unghie e degli occhi. La disbatteriosi non è considerata una malattia indipendente. Questa è una conseguenza della malattia e del trattamento trasferiti. I tipi più comuni di squilibrio batterico sono:
- Disbatteriosi del cavo orale
- - gardnerellosi, candidosi, lesione da E. coli
- Ognuno ha i propri metodi di diagnosi, trattamento e misure preventive.
Diagnostica, trattamento
Non ci sono sintomi individuali specifici di squilibrio della microflora intestinale. Questo è un intero complesso di segni, ma in ogni paziente questi processi possono procedere in modi diversi. Sintomi della disbiosi intestinale:
- e nausea
- Vomito e diarrea
- Sapore sgradevole in bocca
- Alitosi
- su alimenti apparentemente sicuri
- Possibilmente basse temperature
I sintomi di questa patologia sono simili ai segni di varie malattie del tratto gastrointestinale, malattie virali. Pertanto, spesso i sintomi dello squilibrio non vengono prestati attenzione o vengono trattate malattie completamente diverse, spesso inesistenti. La diagnosi di dysbacteriosis è il processo di identificazione dei disturbi nella microflora dello stomaco e dell'intestino. Esistono 2 metodi per determinare il grado di squilibrio:
- Bakposev sulla flora: molto spesso dovrai donare le feci. In laboratorio vengono determinati da 14 a 25 tipi di microrganismi che abitano l'intestino umano. La durata dell'elaborazione delle analisi varia da 5 a 7 giorni, a seconda delle attrezzature del laboratorio. Dipende da quanto crescono i batteri nel mezzo nutritivo. Quando vengono rilevati organismi patogeni su scala allarmante, in laboratorio vengono eseguiti test per la sensibilità agli agenti antibatterici.
- Lo studio delle sostanze che vengono rilasciate durante l'attività dei microrganismi. Il vantaggio di questo metodo è la velocità: i risultati sono pronti in poche ore.
Il trattamento della dysbacteriosis dopo la terapia antibiotica è il seguente:
- Dieta
- Cambiamento di stile di vita
- Terapia specifica per neutralizzare il patogeno
- Aumento dell'immunità locale
- Il trattamento viene selezionato dal medico curante in base ai dati dell'analisi.
Dysbacteriosis e ginecologia. Sintomi, trattamento

La disbatteriosi dopo la terapia antibiotica nelle donne è osservata molto spesso.
Sono stati trattati con antibiotici, sono iniziate perdite, prurito e bruciore nel perineo. Siamo andati dal ginecologo. Ciao, mughetto o gardnella! Sembrerebbe, cosa hanno a che fare questi byaki con la disbatteriosi? Il più diretto!
Normalmente, il 95% dei lattobacilli utili e il 5% dei funghi, rappresentanti della flora condizionatamente patogena, vivono nella vagina. Finché l'equilibrio dei microrganismi non viene disturbato, la donna è sana e si sente benissimo.
Durante l'assunzione di antibiotici, il numero di lattobacilli si riduce e gli agenti patogeni iniziano a colonizzare attivamente la vagina. Di conseguenza, otteniamo la candidosi o la gardnerellosi! Segni di dysbacteriosis vaginale:
- Prurito, disagio nella zona genitale
- Allocazioni
- Iperemia dei genitali esterni e delle pareti vaginali
- Disturbo della minzione
- Secchezza delle mucose
- Odore sgradevole - latte fortemente acido con candidosi, pesce sgradevole - con altre malattie
- Incapacità di avere una vita sessuale normale
In uno striscio ginecologico possono essere assenti leucocitosi e lattobacilli, ma possono essere presenti funghi, cocchi e altri rappresentanti moltiplicati della flora condizionatamente patogena. Il trattamento dipende dall'agente eziologico della malattia:
- Antimicotico
- Antibatterico
- Il corso dei preparativi per il ripristino della microflora
- Dieta
- Preparati per migliorare l'immunità
Il trattamento della dysbacteriosis vaginale è un processo lungo. A volte questa condizione può durare per anni con esacerbazioni e remissioni.
Dysbacteriosis nella cavità orale

Probiotici - per il trattamento della dysbacteriosis
Questa patologia si sviluppa a seguito di un trattamento aggressivo del cavo orale con antibiotici e antisettici locali, violazione dei principi di una corretta alimentazione. Spesso la malattia può procedere senza sintomi visibili. Abbastanza spesso, i segni di dysbacteriosis sono confusi con altri disturbi, beri-beri o semplicemente non attirano l'attenzione. Segni di disbiosi orale:
- Alitosi o solo alitosi
- Crepe o crepe negli angoli delle labbra
- Mobilizzazione dei denti e malattia parodontale
- Sui denti si forma una placca densa che inizia a distruggere lo smalto
- Danni alle tonsille, ai legamenti, alla gola
La cavità orale è simile al trattamento di altri organi. I preparati vengono utilizzati per sopprimere la microflora patogena, gli agenti, il contenuto di lattobacilli e bifidobatteri, immunomodulatori e un complesso di vitamine.
Dieta per dysbacteriosis
Il trattamento della patologia dovrebbe iniziare con la correzione della dieta. A volte questo è sufficiente per sconfiggere sia la disbatteriosi che altre malattie concomitanti e per lavorare sulla figura. Prodotti vietati:
- Cibi piccanti e grassi. Irrita la mucosa intestinale e questo porta alla morte di microrganismi benefici. La flora patogena in questo momento si sente bene. I processi di digestione iniziano a rallentare, si verifica la stitichezza e aumenta la disbatteriosi.
- Prodotti da forno, crauti, cibi in fermentazione.
- solo in forma bollita o al forno. Vietati gli arrosti e le bistecche.
- Dolci, caffè forte, alcool in qualsiasi forma, latte condensato.
- Cibi in scatola o in salamoia.
- I condimenti piccanti - rafano, senape, pepe - non fanno per te.
Il cibo deve essere naturale. Se possibile, evitare prodotti con conservanti, coloranti artificiali, aromi vari.

La disbatteriosi è irta di gravi complicazioni
Dopo aver mangiato, fai una passeggiata per 30 minuti e solo allora bevi tè o composta. Il liquido riduce la concentrazione di succo gastrico e questo ha un effetto negativo sui processi di digestione del cibo. Cosa trattarti con la disbatteriosi:
- Prodotti contenenti bifido e lattobacilli. Kefir, panna acida, latte cotto fermentato, yogurt naturale dovrebbero essere presenti quotidianamente nella dieta. Se possibile, è meglio acquistare colture di avviamento già pronte e preparare kefir e yogurt vivi fatti in casa.
- La fibra vegetale stimola la digestione. Verdure, cereali, frutta - tutti i giorni. Qualsiasi verdura - basilico, coriandolo, prezzemolo - dovrebbe essere sempre sul tavolo. Patate al forno o schiacciate senza olio.
- Kashi: grano saraceno, farina d'avena. La semola, il riso dovrebbero essere limitati, in quanto possono portare a disturbi della defecazione.
- Zuppe a basso contenuto di grassi: pollo o tacchino, vitello o maiale magro.
- La salsa di mele è raccomandata nel trattamento della dysbacteriosis. Preparato da mele cotte o in umido. Questo piatto è una specie di probiotico vegetale.
Una dieta per la disbatteriosi non è una dieta in senso diretto. È più una dieta sana. È facile mantenerlo.
Possibili complicazioni
Lo squilibrio della microflora può avere conseguenze spiacevoli. Il più pericoloso di loro:
- Malattie causate da microflora condizionatamente patogena - colpite, vaginite, vaginosi, colite e così via.
- Avitaminosi - con dysbacteriosis intestinale, l'assorbimento di vitamine e minerali è disturbato. Questo colpisce tutti i sistemi del corpo.
- Stato di carenza di ferro, sviluppo di anemia.
- e immunodeficienza.
Spesso medici e pazienti concentrano la loro attenzione sul trattamento delle conseguenze e la causa - la disbatteriosi - rimane e provoca nuove patologie.
Preparati per il trattamento della dysbacteriosis. Probiotici

Disturbo come sintomo di dysbacteriosis
Gli antibiotici e i farmaci antibatterici devono essere selezionati dal medico curante in base ai risultati di bakposev. Anche gli immunomodulatori vengono scelti individualmente. puoi scegliere da solo. Questi farmaci sono venduti in farmacia senza prescrizione medica:
- Biogaia è un probiotico. Disponibile in gocce e pastiglie. Il principale ingrediente attivo è il Lactobacillus reuteri Protectis.
- Vaginorm S non è un probiotico. Il preparato per uso vaginale contiene acido ascorbico in dosi elevate. Ciò consente di creare un ambiente acido che sopprime la flora patogena e favorisce la crescita di batteri benefici.
- Vagilak, Ginofort, Bioselak - preparati per uso vaginale. Contengono lacto e bifitobatteri. Alcuni sono disponibili in 2 forme: supposte e capsule per uso orale. Il secondo viene utilizzato se si verifica irritazione o reazione allergica nel sito di installazione.
- , Laktiale, Hilak Forte, Bifitobacterin - farmaci per il trattamento della dysbacteriosis intestinale. Ma possono essere utilizzati anche nel trattamento di altri organi e apparati.
Soprattutto, non dimenticare! Tutti i medicinali contenenti colture batteriche devono essere conservati in frigorifero.
Preparati per un lungo combattimento. Non sempre lo stato di dysbacteriosis viene fermato facilmente e rapidamente. Questo è un lavoro metodico su se stessi. È importante seguire le raccomandazioni del medico e il corpo ti risponderà in cambio.
Cos'è la disbatteriosi? Come trattare la disbatteriosi? Tutte le domande riceveranno risposta tramite consultazione video:
Grazie alla pubblicità televisiva, molti di noi conoscono l'esistenza di batteri benefici e nocivi e il significato di concetti come "disbatteriosi" e "microflora". Ma non tutti sanno che la disbatteriosi può essere non solo un problema di gastroenterologia e ginecologia. Secondo le statistiche, il 70% delle persone ha la disbatteriosi orale. Questa condizione provoca molti sintomi spiacevoli, come l'alitosi e la formazione di ulcere sulla mucosa. Vediamo cos'è la disbatteriosi orale, quali sintomi ha, come viene diagnosticata e trattata.
Cos'è la disbatteriosi?
Più di 500 ceppi di batteri vivono nella cavità orale umana, tra i quali sono sia benefici che dannosi, e alcuni di essi sono "abitanti permanenti" della mucosa orale, mentre altri vi entrano con cibo, bevande, vengono introdotti da altre parti del corpo, ad esempio dalla pelle, dall'intestino, dal rinofaringe. La prima categoria di microrganismi forma la cosiddetta microflora obbligata (permanente) e la seconda - non permanente, facoltativa. I "residenti" permanenti delle mucose della bocca includono stafilococchi, streptococchi, lattobacilli, batterioidi, prevotella. Tra i rappresentanti della microflora facoltativa, sono più comuni i microrganismi patogeni o opportunisti, che causano lo sviluppo di varie malattie del cavo orale. Questi includono Escherichia coli, Pseudomonas, Klebsiella.
Quando l'equilibrio tra batteri benefici e nocivi viene disturbato, si sviluppa la disbatteriosi.
Sotto l'influenza di vari fattori, la concentrazione di microrganismi patogeni nella cavità orale aumenta, rispettivamente, utile - diminuisce, c'è una dysbacteriosis della cavità orale. La disbatteriosi non è una malattia, ma una condizione in cui vi è uno squilibrio nella microflora. Spesso puoi trovare un altro nome per questa condizione patologica: la disbiosi.
Nota: la normale microflora del cavo orale è un concetto individuale. Alcuni microrganismi opportunisti sono in grado di vivere sulle mucose di una persona sana senza causargli alcun inconveniente. Oltre ai batteri, in bocca si possono trovare protozoi, virus e funghi.
Come si manifesta la disbatteriosi orale?
La gravità dei sintomi spiacevoli dipende dallo stadio di sviluppo della disbatteriosi. Nelle fasi iniziali dello sviluppo, cresce il numero di uno o due tipi di agenti patogeni, questa condizione è chiamata spostamento disbiotico. In questa fase dello sviluppo, la disbatteriosi non può praticamente tradirsi. Puoi riconoscere la dysbacteriosis orale dalle foto scattate con un microscopio elettronico. A causa dell'assenza di sintomi pronunciati, il paziente non va dal medico in tempo, il che porta ulteriormente allo sviluppo della disbiosi orale cronica.
Nella fase 2, il numero di lattobacilli diminuisce, nella fase 3, i microrganismi patogeni prenderanno il loro posto. Nella fase 4 si verifica la crescita attiva del lievito nella cavità orale. Nelle fasi 3 e 4, di norma, compaiono sintomi spiacevoli di disbiosi.

I sintomi della dysbacteriosis nelle prime fasi potrebbero non essere pronunciati.
Come abbiamo già detto, uno dei sintomi, al rilevamento di cui si può sospettare la disbatteriosi, è l'alitosi. Oltre all'odore, potrebbe esserci un retrogusto sgradevole in bocca, che appare indipendentemente dall'assunzione di cibo e bevande. Una persona può essere disturbata dalla produzione di saliva e avere una sensazione di secchezza. I seguenti disturbi possono indicare una disbatteriosi orale:
- infiammazione della mucosa, arrossamento delle sue singole aree, sensazione di bruciore;
- infiammazione delle gengive, loro;
- placca densa sulla lingua e sulla superficie dei denti;
- la comparsa di vescicole e ulcere sulla mucosa orale e sulla lingua;
- educazione - crepe dolorose e desquamazione della pelle;
- dysbacteriosis della lingua (la sua infiammazione, dolore, arrossamento, gonfiore).
I suddetti sintomi possono essere osservati in varie malattie dentali, ad esempio il sanguinamento e l'infiammazione delle gengive è un sintomo e la comparsa di placca e ulcere è, pertanto, i medici raramente distinguono la disbiosi come una malattia separata. Ma la dysbacteriosis potrebbe precedere lo sviluppo di queste malattie e diventare la causa del loro verificarsi. Cosa provoca lo sviluppo della disbatteriosi stessa? Parliamo ulteriormente di questo.
Perché si sviluppa la disbatteriosi orale?
Molto spesso, la dysbacteriosis orale si sviluppa in sincronia con la disbiosi intestinale. Queste due condizioni sono strettamente correlate: con il corretto funzionamento del tratto gastrointestinale, si verifica l'effettivo assorbimento delle vitamine dal cibo. Con la disbiosi intestinale, il corpo manca di micronutrienti, che influiscono negativamente sulla salute del cavo orale.
Uno dei motivi principali dello sviluppo della disbatteriosi orale è l'uso frequente e improprio di prodotti per la cura dei denti e delle gengive. I primi nemici della buona microflora sono i risciacqui di gomma contenenti antisettici e alcool. Asciugano la mucosa, portano ad una maggiore sensibilità delle gengive.

L'uso di collutori con antisettici nella composizione può provocare lo sviluppo di disbiosi.
Gli antisettici vengono aggiunti ai risciacqui terapeutici progettati per eliminare i sintomi di gengiviti e stomatiti. Il loro uso regolare per più di 3 settimane è inaccettabile. L'alcol può essere aggiunto ai risciacqui preventivi come solvente. Tuttavia, è meglio evitare questo componente, poiché può influire negativamente sull'equilibrio della microflora.
Nota: esiste un'opinione, che non ha ancora ricevuto prove sufficienti, secondo cui l'alcol nel risciacquo può aumentare la probabilità di sviluppare il cancro orale.
I seguenti fattori possono influenzare l'equilibrio della microflora orale:
- malattie dentali nella fase cronica;
- ridotta immunità;
- dieta squilibrata o abitudini alimentari scorrette;
- terapia antibiotica;
- ipovitaminosi e beriberi;
- malattie croniche del tratto gastrointestinale;
- situazione ambientale (contenuto di impurità nocive nell'aria);
- intensità delle ghiandole salivari;
- anomalie nello sviluppo delle labbra e dei denti.
I fumatori e le persone che abusano di alcol hanno un rischio maggiore di sviluppare la disbatteriosi, poiché interrompono il processo di produzione della saliva. A causa della costante secchezza o, al contrario, dell'aumento della salivazione, aumenta la probabilità di disbiosi.
Trattamento della dysbacteriosis
La disbiosi del cavo orale deve essere eliminata. Se il problema viene ignorato, i sintomi possono peggiorare, il paziente svilupperà parodontite, malattia parodontale, stomatite. Queste malattie possono causare la perdita prematura dei denti, lo sviluppo di infezioni nel rinofaringe.
Con sintomi di dysbacteriosis, i pazienti, di regola, si rivolgono al dentista. Per fare una diagnosi, viene prelevato un tampone dalla mucosa o viene eseguito un test della saliva. Molto probabilmente sarà richiesta anche la consultazione di altri specialisti: un gastroenterologo, un terapista, uno specialista in malattie infettive, un nutrizionista. Potrebbe essere necessario eseguire un esame del sangue e delle urine.

Per fare una diagnosi può essere necessario un tampone della mucosa orale.
La cosa principale da fare quando vengono rilevati i sintomi della dysbacteriosis è identificarne la causa ed eliminare il fattore provocante. Le principali misure terapeutiche per la dysbacteriosis orale:
- igiene del cavo orale (rimozione del tartaro e della placca, trattamento delle gengive, infiammazione della lingua e delle mucose, eliminazione dei focolai di infezione cronica nel cavo orale);
- assumere vitamine (accelereranno il recupero dei tessuti danneggiati);
- assumere probiotici che aumentano il numero di batteri benefici;
- rinunciare a cattive abitudini (fumare, bere alcolici);
- elaborare una corretta alimentazione;
- l'uso di farmaci antisettici prescritti dal dentista (ridurranno il numero di microrganismi patogeni);
- assunzione di immunostimolanti per aumentare l'immunità locale del cavo orale;
- assunzione di farmaci antifungini, antibiotici (prescritti in casi rari e avanzati);
- regolare igiene orale utilizzando prodotti sicuri;
- astenersi dal sesso orale.
Per il trattamento della dysbacteriosis della mucosa orale e della lingua, in media, sono necessarie circa 2 settimane. Se le condizioni del paziente sono gravi, potrebbe essere necessario circa un mese per riprendersi. La velocità di ripristino dell'equilibrio della microflora della bocca è influenzata dalla correttezza della diagnosi, dalla nomina della terapia e dall'atteggiamento responsabile del paziente nei confronti del trattamento. Essere sano!
- In contatto con 0
- Google Plus 0
- OK 0
- Facebook 0