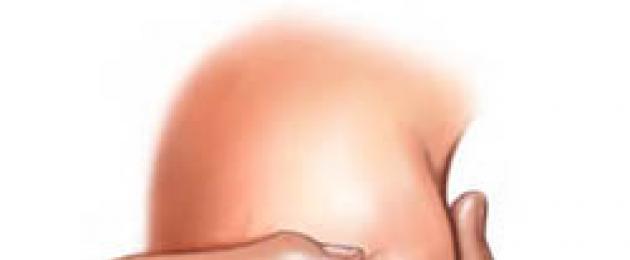
lattostasi- questa è una difficoltà nel deflusso del latte dal seno di una donna che allatta, associata al bloccaggio dei dotti lattiferi.
Nelle ghiandole mammarie delle donne ci sono in media circa 15-25 canali sottili: dotti lattiferi. Tutti si aprono sulla superficie del capezzolo. Di norma, sono soggetti a lattostasi quei lobi delle ghiandole mammarie, in cui i dotti vanno dalla regione della clavicola e dalla regione dell'ascella. Sono i più lunghi, quindi è più facile che il latte "rimanga intrappolato" al loro interno. Questo problema può verificarsi in una donna di qualsiasi età, indipendentemente dal numero di bambini allattati al seno.
Che aspetto ha la lattostasi?
Nel luogo in cui si forma una barriera al deflusso del latte, si verifica un dolore doloroso e costante. Con l'aumentare del flusso del latte e l'espansione del dotto lattifero, il dolore aumenta. L'intensità del dolore dipende dalla posizione del condotto e dalla soglia del dolore individuale della donna.
Un sigillo appare nel petto, il gonfiore dei tessuti ghiandolari attorno all'area problematica si unisce molto rapidamente. C'è arrossamento della pelle. Tutti questi sono segni di sviluppo di un'infiammazione locale.
L'estrazione diventa dolorosa e improduttiva. I condotti tesi dal latte stagnante non possono funzionare normalmente. L'edema, che a volte aumenta in un'ora o due, inizia a disturbare il lavoro dei dotti vicini. Si sviluppa un circolo vizioso: il latte non esce a causa del gonfiore e del blocco del dotto. Il blocco del dotto e l'edema non scompaiono a causa del latte accumulato.
La temperatura aumenta abbastanza rapidamente sia nell'area dell'edema localmente che in tutto il corpo nel suo insieme. Questa è una manifestazione della reazione difensiva del corpo a una situazione improvvisa.
Il benessere di una donna in assenza di assistenza attiva peggiora.
Le ragioni per lo sviluppo della lattostasi possono essere:
- Afflusso improvviso di latte, più del solito. Un afflusso così attivo di fluido porta ad uno spasmo riflesso dei dotti. Dal latte si forma una specie di tappo che interrompe il normale deflusso del latte.
- Caratteristiche anatomiche individuali di una donna.
- Bloccaggio meccanico dei condotti del latte. La biancheria intima non scelta in base alla taglia, una posizione lunga e scomoda del corpo causano il bloccaggio del condotto.
- Aumento della temperatura corporea della madre. Le alte temperature fanno cagliare il latte.
- Mancanza prolungata di svuotamento di alta qualità del seno mediante suzione completa.
- Infiammazione purulenta della ghiandola mammaria (mastite) nel recente passato.
Cure d'emergenza per la lattostasi:
1. Prendi un farmaco che allevia lo spasmo dei dotti lattiferi. Non si può fare a meno di un antispasmodico perché il traboccamento del dotto con il latte provoca il suo spasmo riflesso. Ottenere un deflusso completo di latte in questo caso è molto problematico. Puoi prendere il famoso "No-shpu". È possibile utilizzare un rimedio combinato contenente un componente anestetico e un antispasmodico. Un esempio di tale farmaco può essere "Baralgin". Puoi creare questa combinazione da solo. Per fare questo, è sufficiente prendere una compressa di "No-shpy" e "Analgin". Questa miscela ha un grande vantaggio: "Analgin" è un farmaco antinfiammatorio e antipiretico. Si scopre che non solo sopprimi il dolore, sopprimi lo sviluppo dell'infiammazione, ma riduci anche la temperatura corporea elevata, impedendo la condensa del latte.
Una compressa di uno qualsiasi dei farmaci elencati non danneggerà il bambino. Può essere tranquillamente allattato al seno. In questa posizione bisogna prima risolvere il problema della lattostasi prima che si trasformi in mastite. In caso di mastite non si parlerà affatto di allattamento, quindi bisognerà scegliere il minore tra due mali.
Mito uno o "Non mangerò questa pillola, perché le istruzioni dicono che è controindicata per i bambini".
Mamma cara! Nella confezione di ciascun medicinale è presente un'annotazione che descrive gli effetti collaterali di questo medicinale. Quando un farmaco viene immesso sul mercato, viene sottoposto a una sperimentazione preliminare sull’uomo. Per fare ciò, recluta un gruppo di volontari. Anche se un volontario su mille avesse qualche tipo di complicazione derivante da questo farmaco, ne scriveranno sicuramente nell'annotazione. Una singola dose del medicinale da parte tua non danneggerà il bambino perché la concentrazione della sostanza nel latte sarà minima. Le complicazioni si verificano, di regola, con i farmaci regolari. Noi, personale dell'ambulanza, restiamo poco chiari su un punto riguardo all'assunzione dei medicinali: per qualche motivo i pazienti non si fidano del consiglio del medico, ma allo stesso tempo chiedono un'iniezione o una pillola dalla valigia del medico. Vi assicuriamo che ci sono le stesse preparazioni con le stesse annotazioni! “Qualcos’altro” non abbiamo e non avremo!
Il secondo mito o "Metterò una torta al miele o una foglia di cavolo sul" nodulo "."
Cari lettori, ricordate una semplice verità che ogni persona dovrebbe conoscere, per non parlare dei "consulenti per l'allattamento al seno". Quando l'infiammazione è appena iniziata, non si può applicare altro che il freddo! La foglia di cavolo è buona solo dopo aver aperto l'ascesso su una ferita pulita e guarita. Se applicato sulla zona di lattostasi incipiente, funzionerà come un impacco. La normale ventilazione della pelle sarà disturbata, la temperatura locale già elevata della ghiandola mammaria aumenterà, streptococchi, stafilococchi, ecc. si moltiplicheranno perfettamente nell'ambiente lattiero-caseario. Il riscaldamento della parte malata del corpo in questo caso particolare è inaccettabile! Applicare le foglie di cavolo solo dopo aver svuotato il torace e abbassato la temperatura corporea, se si desidera comunque utilizzare questo trattamento coadiuvante. Anche il miele e altri dolci fungono da impacco. Inoltre, i “cibi dolci e amidacei” piacciono molto agli “abitanti” della nostra pelle. Hai mai sentito dire che i medici sconsigliano il consumo di dolci agli adolescenti e agli anziani con tendenza alle malattie della pelle pustolosa? Potresti aver dovuto chiedere aiuto a un veterinario quando un cane o un gatto aveva, ad esempio, l'otite media. Innanzitutto il medico consiglia di non nutrire l'animale con biscotti e dolciumi.
2. Dopo aver preso un medicinale che allevia lo spasmo dei dotti, metti del ghiaccio sull'area problematica. Puoi usare una bottiglia d'acqua in plastica o speciali sacchetti di gel. Va bene solo il cibo congelato dal congelatore. Applicare freddo sul petto attraverso un asciugamano. Il contatto del ghiaccio con la pelle non dovrebbe avvenire perché si può congelare. È necessario mantenere il freddo per 10-15 minuti, quindi fare una pausa per 20-30 minuti e applicare nuovamente il ghiaccio.
Il freddo provoca il restringimento dei dotti e impedisce temporaneamente il flusso del latte fresco, interrompe il flusso del sangue al sito dell'infiammazione. Inoltre, il freddo è un buon antidolorifico. Questa misura aiuta a sbarazzarsi della lattostasi con meno sofferenza. Ricordiamo ancora una volta la legge ben nota e riconosciuta in medicina: fino all'inizio del processo di formazione del pus, è necessario applicare il freddo sul sito dell'infiammazione ed eseguire un trattamento attivo.
Il terzo mito o "Copriti il petto con una sciarpa lanuginosa, altrimenti prenderai un raffreddore".
Ogni donna ha sentito dai parenti più anziani della necessità di indossare abiti molto caldi durante l'allattamento, altrimenti “prenderà un raffreddore”. Naturalmente, i nostri antenati non erano sciocchi, ma ci sono momenti di delusione che devono essere spiegati in modo più dettagliato.
Il primo anno dopo il parto è una prova molto difficile per una donna: è sopravvissuta alla gravidanza e al parto. Questa non è una questione semplice in termini di cambiamenti ormonali e attività fisica. Poi vennero le notti insonni. Enormi forze vengono spese per una nuova ristrutturazione ormonale, la produzione di latte. Non vanno dimenticati nemmeno i problemi e le preoccupazioni domestiche. Tutto ciò mina notevolmente la forza di una donna. Le storie su come la gravidanza e il parto abbelliscono e ringiovaniscono una donna fanno bene a coloro che non l'hanno sperimentato. Chi è mamma, nella maggior parte dei casi, ricorda a lungo questo duro lavoro.
Quindi, l'immunità di una donna, cioè le sue difese, iniziano a indebolirsi e ad esacerbarsi di malattie croniche, i capelli e i denti cadono, compaiono regolarmente bolle sulle zone più delicate della pelle. Il fatto è che ogni persona ha qualche tipo di problema: denti cariati, pielonefrite cronica, ecc. I microrganismi che vivono costantemente nel nostro corpo e causano queste malattie sono trasportati dal sangue e dalla linfa in tutto il corpo. Sullo sfondo di una ridotta immunità, iniziano immediatamente a manifestarsi. Come dice il proverbio: "Dove è sottile, lì si rompe". Se una donna non si veste per il tempo, l'infezione si manifesterà nei luoghi più deboli per questo periodo: nel petto, nelle appendici, nei reni e nella vescica. Quindi, nel periodo postpartum, devi vestirti in base al tempo, non alla moda. Avvolgere appositamente il petto in una sciarpa lanuginosa non ha senso se indossi una minigonna.
3. Svuota il tuo seno dal latte. Prima di estrarre, eseguire alcuni movimenti superficiali e leggeri nella direzione dalla clavicola al capezzolo, dalle ascelle al capezzolo. Per questo non è necessario applicare la forza, questo non è un massaggio in quanto tale, ma la preparazione della ghiandola per il pompaggio. Inizia a pompare molto delicatamente dalla punta del capezzolo. Far uscire prima il primo latte, poi le porzioni successive usciranno più facilmente. Ricordatevi di alternare il pompaggio con l'accarezzamento. Fai delle pause per applicare il freddo. In alternativa all'estrazione, puoi attaccare un bambino. Vogliamo darti "consiglio d'oro" in questa occasione. Dopo aver spremuto le prime gocce, assaggia il tuo latte. Il latte materno normale è neutro-dolce. In caso di cambiamenti nel gusto del latte, non dovresti applicare il bambino. Un cambiamento nel gusto del latte in questo caso indica lo sviluppo dell'infiammazione della ghiandola mammaria. In tale latte potrebbe esserci una microflora pericolosa per il bambino.
Mito n. 4 ovvero “Care mamme, i nostri tiralatte economici sono più efficaci del vostro bambino!”.
Ad oggi, i produttori di tutti i tipi di prodotti indispensabili per l'educazione “a tutti gli effetti” di un bambino non scrivono nulla sulle loro confezioni. A giudicare dalle istruzioni, qualsiasi tiralatte moderno è in grado di funzionare meglio di un aspirapolvere. E cosa succede in pratica? Quante delle tue amiche hanno utilizzato il tiralatte più di una volta durante l'intero periodo dell'allattamento? NO! E perché? Sì, perché non c'è niente di meglio di un bambino. Solo la “delizia” della suzione, insita nella natura del bambino, consentirà il completo svuotamento del seno. Il bambino, a differenza di un tiralatte, sente quanto deve essere forte lo scarico in bocca per ricevere la sua porzione. Solo il bambino può calcolare la velocità di suzione ottimale e posizionare la tettarella in bocca nel modo giusto. È il miglior tiralatte di sempre!
Mito n.5 ovvero “Attacca il tuo bambino al seno a richiesta”.
Tra le moderne fonti di informazione, ci sono informazioni molto contrastanti riguardo alla questione del programma di alimentazione del bambino. Come dimostra l’esperienza, la via d’oro e il buon senso hanno sempre ragione. Naturalmente, nutrire un bambino rigorosamente a ore, indipendentemente dal suo desiderio, è in una certa misura persino crudele. Non andare nemmeno all'estremo opposto. Se, in risposta a ogni squittio e gemito, colpisci il petto del bambino, si abituerà presto e non ti percepirà come una fonte di cibo. Il baule diventerà un giocattolo per lui. Non si verificherà lo svuotamento completo del seno, perché il bambino semplicemente non sperimenterà la fame normale. Non succhierà tutto il latte fino alla fine. Non vai in tutti i bar mentre vai al lavoro, solo perché sei stato chiamato lì. Inoltre, non potrai mangiare tutto ciò che ti viene offerto in ogni istituzione. Non di rado, per qualche motivo, l'attaccamento a un bambino non è desiderabile o addirittura impossibile. Cosa fare in questo caso con la lattostasi? La cosa migliore che si può offrire in questo caso è "fare domanda nella casa del marito". Naturalmente, stiamo considerando l'opzione quando la famiglia ha un marito, un atteggiamento riverente nei confronti di una donna, la cura del bambino e il benessere sanitario. Se un uomo si prende cura di se stesso e mantiene la bocca in buone condizioni, può essere un'ottima alternativa al bambino al posto del tiralatte. La pratica di questa opzione per eliminare la lattostasi è nota fin dai tempi antichi. Può sembrare antiquato e non esteticamente gradevole nel mondo moderno, ma i vecchi chirurghi trattano ancora i “loro” in questo modo. Come si fa in pratica? Sì, tutto è molto semplice: basta lavarsi bene i denti, sciacquarsi la bocca con un liquido contenente alcol. Questo è tutto ciò che serve per interpretare il ruolo di un tiralatte! Dopo che papà ha succhiato il latte, la donna può lavarsi il seno solo con una soluzione forte di sapone da bucato, puoi trattare i capezzoli con alcool ulteriormente diluito per rassicurazione generale. Naturalmente, prima della successiva poppata del bambino, il seno deve essere nuovamente preparato. Tutte le preoccupazioni sui germi nella bocca di un uomo non meritano attenzione. Innanzitutto, la pelle di una donna è tutt'altro che sterile. In secondo luogo, il bambino nelle prime ore di vita popola il suo corpo con tutto ciò che vive sul corpo della madre. Non c'è nulla di nuovo sulla bocca del padre per il bambino.
Durante l'allattamento, applicare prima il bambino sul seno incline alla lattostasi. Assicurati che il bambino afferri l'intero capezzolo e succhi bene.
L'allattamento al seno non è solo necessario, ma anche semplicemente conveniente per la madre stessa, quindi tutti sperano che il processo di allattamento continui a lungo. Sfortunatamente, molto spesso le donne che hanno appena iniziato ad abituarsi al ruolo di madre sono preoccupate per sintomi come gonfiore, comparsa di tubercoli e foche al petto, dolore al tocco, deflusso irregolare del latte o sua difficoltà, dilatazione del latte vene safene nell'area di ristagno. Tutti questi sintomi indicano il verificarsi di un fenomeno come la lattostasi. Se non si fa nulla il primo giorno dopo la comparsa di questi segni spiacevoli, le condizioni della giovane madre peggiorano in modo significativo: la temperatura corporea aumenta, si osserva febbre, il petto diventa rosso e appare gonfiore. Cosa fare in questo caso?
Cause e meccanismi di sviluppo della lattostasi.
La lattostasi è l'accumulo di latte nella ghiandola mammaria di una donna che allatta sullo sfondo di un deflusso ostruito. La ghiandola mammaria ha nella sua struttura dai quindici ai venti segmenti, dai quali esce il latte attraverso il dotto. Se per qualche motivo non c'è deflusso di latte da un segmento, il condotto in questa zona è intasato da un coagulo di latte. Di conseguenza, si sviluppa un doloroso indurimento e arrossamento, ma spesso la donna si sente bene.
Diverse ragioni possono contribuire al suo sviluppo. Tra questi si possono notare un'alimentazione rara e breve, un lungo intervallo tra le poppate, il rifiuto dell'allattamento al seno, una diminuzione della pervietà del dotto escretore, un'eccessiva produzione di latte da parte della ghiandola, una combinazione di iperlattazione con spasmo dei dotti. Inoltre, le caratteristiche anatomiche della ghiandola (capezzolo piatto, dotti lattiferi troppo stretti con produzione attiva della ghiandola mammaria, seno cadente o seno grande), difficoltà nell'allattamento (capezzoli screpolati, attaccamento improprio al seno o postura scomoda, debolezza attività di suzione nel bambino). Vale anche la pena notare che l'ipotermia del torace, un forte sovraccarico fisico, biancheria intima attillata e indumenti scomodi, il sonno a pancia in giù e lo stress psicologico possono causare una violazione del deflusso del latte.
Molto spesso, nei primi giorni dopo il parto, quando viene instaurata la lattazione, si verifica un'eccessiva produzione di latte da parte della ghiandola mammaria, mentre il bambino ne necessita ancora solo in piccola quantità, motivo per cui lo svuotamento completo delle ghiandole mammarie non avviene non verificarsi. Se una donna ha il primo figlio, al latte in eccesso si aggiunge la difficoltà del suo deflusso (i condotti lattiferi sono stretti e tortuosi, richiedono sviluppo, mentre l'estrazione in assenza di esperienza è inefficace). Il ristagno del latte nella ghiandola contribuisce ad un aumento della pressione nei dotti e nei lobuli, direttamente il tessuto ghiandolare nell'area di concentrazione del latte viene infiltrato, provocando gonfiore, indurimento e dolore. In questo contesto, il latte viene parzialmente assorbito, il che porta alla comparsa della febbre. Un aumento della pressione nei lobuli inibisce la produzione di latte, bloccando l'ulteriore lattazione. Con la lattostasi prolungata, la produzione di latte si interrompe del tutto.
È molto importante eliminarlo in tempo, perché porta rapidamente alla comparsa di mastiti o infiammazioni della ghiandola mammaria. Le manifestazioni cliniche della mastite sono tubercoli densi, arrossamento e dolore al torace alla palpazione, febbre. Inoltre, crepe e lesioni dei capezzoli, ipotermia (alimentazione in una corrente d'aria), surriscaldamento (impacchi, bagni caldi) e trattamento improprio della lattostasi contribuiscono allo sviluppo della mastite.
La lattostasi non trattata può portare allo sviluppo di un ascesso mammario, accompagnato da un deterioramento delle condizioni della donna. Nel caso in cui si tocca il seno, sembra che sia pieno di liquido.
Sintomi della lattostasi.
Il sintomo principale di questo fenomeno è il compattamento della sede della ghiandola, che risulta doloroso. C'è anche pesantezza al petto e una sensazione di pienezza. Con un prolungato ristagno del latte nelle ghiandole mammarie, appare una sensazione di calore e si osserva arrossamento locale, accompagnato da un aumento della temperatura corporea.
Succede anche che il dolore non sia combinato con la compattazione. Di solito, dopo l'allattamento, i sintomi diventano lievi, ma possono persistere, mentre il processo di alimentazione stesso può essere accompagnato da dolore significativo. La zona di concentrazione del latte può spostarsi e aumentare.
Trattamento della lattostasi.
Naturalmente, il ristagno del latte deve essere eliminato subito dopo la comparsa dei primi sintomi e segni, per prevenire lo sviluppo di mastiti e ascessi. Per fare ciò è necessario individuare la causa dello scarso drenaggio del condotto ed eliminarla. Il trattamento principale per la lattostasi è il massimo svuotamento della ghiandola mammaria, che garantisce una suzione frequente (una volta ogni due ore, non più spesso) e prolungata del seno interessato. È meglio estrarre manualmente il latte da un seno malato subito prima dell'allattamento, dopodiché è possibile attaccarvi un bambino (succhierà efficacemente il sigillo). In questo caso, è importante applicare il bambino prima sul seno interessato e solo successivamente su quello sano. Il fatto è che, succhiando il latte fuori dalla zona di ristagno, il bambino fa ogni sforzo, difficilmente sarà in grado di farlo dopo aver succhiato il primo seno, semplicemente perché a questo punto sarà praticamente pieno. Dopo che il bambino ne ha avuto abbastanza, assicurati di svuotare entrambi i seni con un tiralatte o di estrarre manualmente. L'estrazione con un tiralatte non è meno efficace dell'estrazione manuale, solo con la lattostasi, prima di utilizzare un dispositivo speciale, è necessario massaggiare accuratamente l'area interessata.
Impacchi caldi sulle loro aree, oltre a massaggiare il seno con movimenti carezze nella direzione dalla base al capezzolo, aiuteranno ad accelerare il processo di riassorbimento dei sigilli. È importante massaggiare la ghiandola mammaria, pompare e allattare, indipendentemente dal dolore, gradualmente i sintomi della lattostasi scompariranno. In rari casi, quando si apre un dotto spasmodico durante l'alimentazione, si può avvertire un leggero formicolio e sensazione di bruciore al petto. Tuttavia, non dovresti lasciarti trasportare dal massaggio al seno, poiché un massaggio eccessivo può portare a danni meccanici ai lobuli e ai dotti, alla comparsa di nuove zone di ristagno e ad un aumento della temperatura corporea.
Per ridurre il rischio di stasi dei riflessi, è importante garantire alla mamma un buon sonno, eliminare lo stress e liberarsi della biancheria intima scomoda che le costringe il seno. Inoltre, si consiglia di dormire su un fianco.
L'allattamento dovrebbe avvenire in una posizione comoda e confortevole per il bambino, garantendo il massimo contatto con il capezzolo. Tra un'alimentazione e l'estrazione, è possibile applicare impacchi freddi localmente per ridurre il dolore. Immediatamente prima dell'estrazione o dell'alimentazione, il ferro deve essere tenuto caldo, se necessario, è possibile mettere un impacco caldo (non caldo!) Sul petto (inumidire un asciugamano in acqua tiepida e applicare sul punto dolente). Impacchi caldi e acqua calda sono pericolosi, soprattutto se è presente un'infezione, poiché aiutano la progressione dell'infezione. Di conseguenza, ciò può portare alla comparsa di mastite purulenta.
Dopo aver eliminato il ristagno per uno o due giorni, il dolore toracico in quest'area può persistere. Se il dolore non va oltre questo periodo, inoltre, si intensifica e compare febbre e iperemia, è necessario consultare un medico, poiché esiste un'alta probabilità di sviluppare mastite. In questo caso, gli impacchi caldi sono ora controindicati. Questo vale per qualsiasi impacco alcolico, poiché oltre a stimolare la flora batterica, influenza la regolazione ormonale dell'allattamento, che contribuisce solo allo sviluppo della lattostasi.
L'autotrattamento della lattostasi con rimedi popolari non è raccomandato, soprattutto per le madri primipare. Una condotta impropria delle procedure mediche provoca lo sviluppo di complicazioni e contribuisce a ridurre la qualità del latte, in particolare fino alla completa cessazione del processo di allattamento. Pertanto, è importante consultare tempestivamente un medico, che identificherà la causa di questo fenomeno e prescriverà il trattamento appropriato.
Per il riassorbimento del ristagno del latte, è efficace eseguire il massaggio ad ultrasuoni della ghiandola mammaria. La stimolazione della contrazione dei dotti lattiferi è facilitata dall'ossitocina, che viene somministrata per via intramuscolare mezz'ora prima di allattare il bambino.
Se la lattostasi ha portato ad un ascesso, puoi allattare il bambino solo da un seno sano.
Rimedi popolari per il trattamento della lattostasi.
Per alleviare le condizioni di una donna che allatta, è possibile applicare una normale foglia di cavolo sul seno. Oltre a ridurre il dolore, allevia la febbre. Il lenzuolo, precedentemente lavato con acqua corrente, viene tagliato in più punti e applicato nella zona di ristagno sotto il reggiseno. Ogni tre ore il foglio dovrebbe essere cambiato.
Per prevenire la mastite e alleviare la condizione, la medicina tradizionale consiglia di applicare sul seno dolorante una garza imbevuta di una calda infusione di camomilla per venti minuti. Per prepararlo versare due cucchiai di camomilla farmaceutica (2 sacchetti filtro) con 200 ml di acqua bollente e insistere per trenta-quaranta minuti. Questa procedura viene eseguita tre volte durante il giorno fino alla scomparsa dei sintomi.
Con questo fenomeno spiacevole è necessario ridurre l'assunzione di liquidi a un litro e mezzo al giorno. Ciò è necessario per ridurre la produzione di latte. Per curare la lattostasi, la quantità di liquido viene aumentata a tre litri (come dovrebbe essere durante l'allattamento).
Prevenzione.
Il mezzo principale per prevenire la lattostasi è l'alimentazione regolare e l'attento svuotamento del seno. Inoltre, non dovresti indossare biancheria intima attillata che ti stringe il petto, dovresti dormire solo su un fianco, dovresti evitare stress, ipotermia e forti sforzi fisici. Inoltre, si consiglia di allattare il bambino da diverse posizioni, ciò contribuisce al rilascio del latte da diversi lobuli del seno.
Segui i nostri consigli e non saprai mai di un fenomeno così spiacevole come la lattostasi!
- ristagno, ritenzione di latte nei dotti escretori della ghiandola mammaria di una donna che allatta. La lattostasi può essere associata a blocco o spasmo del dotto escretore, iperlattazione, difficoltà nell'alimentazione, brusco rifiuto dell'allattamento al seno, uso di biancheria intima troppo stretta. Accompagnato da dolore alla ghiandola, sigilli e arrossamento di alcune delle sue aree, dolore durante l'alimentazione e l'estrazione. La mancata adozione di misure porta a un deterioramento del benessere generale, allo sviluppo di mastiti prima non infette e poi infette, che richiedono un intervento chirurgico.
informazioni generali
La lattostasi è l'accumulo di latte nella ghiandola mammaria di una donna che allatta, che si sviluppa a causa dell'ostruzione del deflusso. È caratterizzato da compattazione della ghiandola, dolore alla palpazione, espansione delle vene safene sul torace nell'area di stasi. A volte la temperatura corporea può salire fino a valori subfebrilari. La tensione e il dolore della ghiandola possono essere alleviati dopo il suo svuotamento, ma possono persistere.
Cause e meccanismi dello sviluppo
Le cause della lattostasi possono essere una diminuzione della pervietà del dotto escretore, un'eccessiva produzione di latte da parte della ghiandola, nonché una combinazione di iperlattazione con ostruzione o spasmo dei dotti.
Lo sviluppo della lattostasi è facilitato dalle caratteristiche anatomiche della ghiandola: capezzolo piatto, dotti lattiferi stretti con pronunciata attività secretoria della ghiandola, seno cadente. Inoltre, la lattostasi è provocata dal rifiuto dell'allattamento al seno, dalla difficoltà di alimentazione (presenza di crepe nei capezzoli, attaccamento improprio al seno, debole gravità dell'attività di suzione nel bambino). La violazione del deflusso del latte è promossa da biancheria intima attillata, sonno a pancia in giù, ipotermia del torace, stress psicologico, duro lavoro fisico.
Nei primi giorni dopo il parto, quando viene avviata l'allattamento, si verifica spesso un eccesso di latte. Di norma, il terzo o il quarto giorno (in caso di nascite ripetute, potrebbe essere prima), inizia l'allattamento attivo e in quei giorni il bambino succhia una piccola quantità di latte. Di conseguenza, non vi è alcun rilascio completo delle ghiandole mammarie. Durante la prima lattazione, inoltre, si verifica qualche difficoltà nel deflusso: i dotti lattiferi sono stretti, tortuosi e richiedono sviluppo, l'estrazione è difficile per mancanza di abilità.
Il latte rimasto nella ghiandola provoca un aumento della pressione nei dotti e nei lobuli, il tessuto ghiandolare nella zona di ristagno si infiltra e si gonfia, provocando compattazione e dolore. Il latte subisce un parziale riassorbimento e contribuisce allo sviluppo della febbre. L'aumento della pressione nei lobuli contribuisce a ridurre la produzione di latte e inibisce l'ulteriore allattamento. Con la lattostasi totale prolungata, la produzione di latte si interrompe.
Sintomi della lattostasi
La principale manifestazione della lattostasi è una dolorosa compattazione del sito della ghiandola. Inoltre, possono esserci sensazioni di pesantezza, pienezza. Con una stasi prolungata si sviluppa una sensazione di calore e iperemia locale, un aumento della temperatura corporea a figure subfebbrili e febbrili.
A volte il dolore non è accompagnato da compattazione. Di regola, dopo l'alimentazione la sintomatologia si indebolisce. L'alimentazione stessa può essere accompagnata da un forte dolore. La zona di stagnazione può spostarsi e aumentare.
Trattamento della lattostasi
 Con la lattostasi è necessario garantire il massimo svuotamento possibile della ghiandola mammaria. L'espansione dei dotti è facilitata dal riscaldamento moderato e dal massaggio del seno. Per ridurre la probabilità di stasi dei riflessi, si consiglia un riposo di qualità, l'esclusione dello stress e la limitazione dell'uso di biancheria intima che comprime il torace. Si consiglia di dormire non sulla schiena e sullo stomaco, ma su un fianco.
Con la lattostasi è necessario garantire il massimo svuotamento possibile della ghiandola mammaria. L'espansione dei dotti è facilitata dal riscaldamento moderato e dal massaggio del seno. Per ridurre la probabilità di stasi dei riflessi, si consiglia un riposo di qualità, l'esclusione dello stress e la limitazione dell'uso di biancheria intima che comprime il torace. Si consiglia di dormire non sulla schiena e sullo stomaco, ma su un fianco.
L'alimentazione dovrebbe essere effettuata il più spesso possibile (ma non più di una volta ogni due ore). All'inizio dell'alimentazione è immediatamente necessario attaccare il bambino al seno "malato". Il fatto è che per succhiare il latte fuori dall'area stagnante, il bambino deve esercitare il massimo sforzo di suzione e, quando ha già mangiato, può essere pigro e rifiutarsi di succhiare. Tuttavia, un seno sano richiede anche un attento svuotamento. L'allattamento deve essere effettuato in una posizione comoda e confortevole per il bambino, fornendo al bambino il massimo contatto con il capezzolo e facilitando la suzione. Se il bambino non viene allattato abbastanza spesso e intensamente, è necessario spremere il latte in eccesso.
Il rafforzamento del deflusso è facilitato massaggiando il seno con movimenti carezzevoli in direzione del capezzolo.
Prevenzione della lattostasi
La principale prevenzione della lattostasi è l'alimentazione regolare e l'attenta spremitura dei residui di latte. Si consiglia di evitare l'uso di biancheria intima attillata e scomoda, lo sforzo fisico e lo stress, dormire su un fianco, bere abbastanza liquidi, frutta e verdura.
Se la lattostasi si è comunque sviluppata, è necessario adottare tutte le misure necessarie per risolverla il prima possibile e in nessun caso interrompere l'allattamento. Spesso nel seno, dove avviene la lattostasi, la produzione di latte è ridotta. Di norma, dopo aver decantato il ristagno, l'attività secretoria della ghiandola ritorna al livello precedente.
Uno dei problemi più urgenti che preoccupano le donne durante l'allattamento al seno è la lattostasi. La lattostasi è il ristagno patologico del latte materno dovuto alla sua eccessiva produzione e allo svuotamento incompleto durante l'allattamento.
Nelle fasi iniziali, la stagnazione non rappresenta una minaccia per la vita e la salute di una madre che allatta. Il pericolo sorge nelle forme avanzate, quando il rischio di infezioni e segni di mastite è elevato. Per evitare ciò, è importante effettuare una prevenzione quotidiana del ristagno del latte e riconoscere in tempo i primi sintomi della patologia.
Eziologia della malattia
Il meccanismo principale per la lattostasi è il ristagno del latte materno nelle madri che allattano a causa dello svuotamento incompleto delle ghiandole mammarie dopo l'allattamento. Ciò crea condizioni favorevoli per la penetrazione e la riproduzione di microrganismi patogeni e infezioni.
Importante! Durante l'allattamento al seno, l'areola dei capezzoli viene inevitabilmente danneggiata, il che porta a crepe e microtraumi nelle giovani madri. Queste lesioni cutanee diventano una porta d'ingresso per l'infezione nei dotti toracici. Uno dei modi per prevenire la mastite durante la lattostasi e il ristagno è il trattamento quotidiano delle lesioni cutanee nella zona del torace con soluzioni antisettiche e creme speciali.
Le cause immediate della lattostasi sono (cosa non si può fare):
- Il completo rifiuto del bambino o della madre stessa dall'allattamento al seno, soprattutto nel caso in cui la madre che allatta non esprime contemporaneamente il latte materno.
- Allattamento irregolare e non sistematico: saltare le poppate, nutrirsi con miscele nei primi mesi di vita, nutrire il bambino a ore e non “a richiesta”, il che è sconsigliato.
- Attacco errato del neonato al seno durante l'allattamento.
- Il rifiuto della madre che allatta di spremere il latte dopo ogni poppata, soprattutto nel primo e nel secondo mese di vita del bambino, quando il consumo di latte è inferiore al volume di produzione. Anche questo non può essere fatto.
Nel primo mese dopo la dimissione dall'ospedale di maternità, la produzione di latte è eccessiva, poiché la produzione di ormoni avviene in modo caotico e non sistematico. In questo momento, il bambino consuma meno latte di quello prodotto dalle ghiandole mammarie, il che predispone alla comparsa di segni di lattostasi. Estrarre il latte dopo ogni poppata è l'unico modo per prevenire la stasi del latte nelle madri che allattano.
Patogenesi
Il latte rimanente si accumula nei condotti, provocando un aumento della pressione. La pelle e il tessuto sottocutaneo si gonfiano, in uno dei seni appare un denso infiltrato, doloroso alla palpazione. Queste condizioni predispongono alla penetrazione dell'infezione, che aggrava ulteriormente la situazione.
Una parte del latte viene riassorbita nel flusso sanguigno, il che aumenta la febbre, causando gravi sintomi e segni di intossicazione. Dallo sviluppo di infiammazione, edema e aumento della temperatura, non si parla più di lattostasi, ma dello sviluppo di mastite.
Ispezione e diagnostica
La diagnosi di stagnazione non è difficile. Il medico effettua una diagnosi solo sulla base dei sintomi e dei reclami del paziente, nonché su un esame approfondito della ghiandola per identificare i segni di ristagno.
Prima di tutto, l'areola del capezzolo viene esaminata per individuare eventuali crepe e altri danni, poiché queste sono le principali porte dell'infezione. La stessa ghiandola mammaria è esternamente edematosa, la pelle è iperemica. Quindi il medico effettua la palpazione: prima nei quadranti superiori e poi in quelli inferiori. Allo stesso tempo, si determinano infiltrati densi e dolorosi in una o più aree.
Vengono prescritti ulteriori metodi di esame se vi sono segni di sviluppo di mastite. Per fare ciò, una donna deve condurre tutta una serie di metodi di esame di laboratorio e strumentali:
- Un esame del sangue generale, in cui si verificano cambiamenti infiammatori caratteristici, che consente di stabilire la natura batterica o virale dell'infezione associata.
- Analisi generale delle urine per determinare il grado di intossicazione e la gravità delle condizioni generali del paziente.
- Un esame del sangue biochimico, in cui viene prestata attenzione alla composizione proteica, dopo di che viene stabilito il grado di disproteinemia infiammatoria.
- Esame ecografico delle ghiandole mammarie. Questa è un'alternativa all'esame radiografico: la mammografia, che non può essere eseguita dalle madri che allattano. L'ecografia consente di valutare la densità e la dimensione dell'infiltrato e consente anche di sospettare nel tempo l'aggiunta di complicanze, in particolare un ascesso mammario. Conclusione L'ecografia è il criterio principale per la gravità della mastite, che viene utilizzato per giudicare l'opportunità di iniziare una terapia antibiotica.
- In caso di una condizione grave, il paziente preleva il sangue per la sterilità per il rilevamento tempestivo di complicanze settiche.
Cosa fare per prevenire la lattostasi
Il trattamento conservativo si riduce alla prevenzione del ristagno del latte e alla creazione di un deflusso in caso di lattostasi.
Il modo più efficace per prevenire la stagnazione è nutrire il bambino in tempo “a richiesta”. Molte madri che allattano aderiscono al sistema di alimentazione “a ore”, che non è raccomandato. Non è necessario svegliare e disturbare il bambino per allattarlo. Si sveglierà quando avrà fame. In questo caso, l'alimentazione è più efficace, poiché un bambino affamato succhierà più di uno pieno, il che impedirà il ristagno del latte in eccesso nelle ghiandole mammarie.
Dopo ogni poppata, soprattutto nel primo mese, una madre che allatta ha bisogno di spremere il latte dal seno da cui il bambino ha appena mangiato. Questa è una procedura importante necessaria per la prevenzione della lattostasi.
Cosa fare se la lattostasi si è già sviluppata
Quando compaiono i primi sintomi di lattostasi, una donna dovrebbe informare il ginecologo dal quale viene osservata e ricevere da lui tutte le raccomandazioni necessarie.
Nei primi giorni viene prescritto un trattamento "senza farmaci" per non rovinare la qualità del latte materno in una madre che allatta. Per questo, si consiglia al paziente di esprimersi quotidianamente. Per facilitare il deflusso delle secrezioni dalle ghiandole mammarie, prima di ogni poppata e estrazione, una donna dovrebbe fare impacchi caldi locali nell'area della ghiandola interessata. Il riscaldamento rende l'alimentazione più semplice ed efficiente.
Le seguenti tecniche aiuteranno a riscaldare il torace:
- Scaldare il torace con acqua tiepida sotto la doccia.
- Scaldare il seno con un asciugamano imbevuto di acqua tiepida.
- Impacchi riscaldanti sul petto (ad esempio, dalle foglie di cavolo).
Dopo il riscaldamento, inizia a dare da mangiare al bambino. Se il bambino non ha succhiato tutto il latte, i dotti della ghiandola mammaria vengono svuotati il più possibile mediante l'estrazione.
Importante! Poiché il pompaggio con la lattostasi è difficile, viene utilizzata una speciale tecnica di massaggio per aiutare a rilassare ed espandere i dotti escretori. Il paziente può imparare di più su questa tecnica di massaggio da un'infermiera o da un medico della clinica prenatale.
Lattostasi: ritardo nella separazione del latte.
La lattostasi è accompagnata da un aumento della t corporea a 38-38,5 C, congestione uniforme e dolore delle ghiandole mammarie. Il benessere generale del puerperale cambia poco. Questi fenomeni si verificano dal secondo al sesto giorno dopo la nascita. Nel latte viene rilevato un gran numero di stafilococchi patogeni.
Ai primi segni della malattia, è necessario iniziare una terapia complessa, i cui componenti principali sono le penicilline semisintetiche (oxacillina, dicloxacillina).
A differenza di altre penicilline semisintetiche e naturali, i suddetti antibiotici sono resistenti all'azione dell'enzima penicillinasi prodotto dallo Staphylococcus aureus.
Oxacilli viene prescritto 4,0 g al giorno per via intramuscolare principalmente per 7 giorni, dicloxacillina 2,0-4,0 g al giorno.
Oltre a questi farmaci, è possibile utilizzare la gentamicina e altri aminoglicosidi (160-240 mg), lincomicina (1,8 g al giorno), cefalosporine (cefuroxima e claforan 3,0 g al giorno), ai quali i ceppi di Staphylococcus aureus sono altamente sensibili.
Con la lattostasi viene mostrata la radiazione ultravioletta, un impacco riscaldante per 3-4 ore con alcool di canfora; interrompere temporaneamente l'allattamento al seno ed estrarre il latte con un tiralatte. L'estrazione del latte viene effettuata dopo un'iniezione preliminare (15-20 minuti prima dell'estrazione) di no-shpa 2,0 ml e ossitocina 5,0 unità (1,0 ml) i/m. Successivamente, dovresti immobilizzare la ghiandola mammaria in una posizione elevata. Dopo il trattamento, è necessario ripetere l'esame batteriologico del latte e decidere se riprendere l'allattamento al seno. Con la lattostasi, l'assunzione di liquidi non deve essere limitata e non devono essere utilizzati diuretici e lassativi.
Biglietto numero 21.
1. Pelvimetria.
Inoltre, è necessario determinare i coniugati laterali - la distanza tra le spine iliache anteriore e posteriore superiore su ciascun lato (normalmente 14-15 cm). Ridurli a 13 cm è indice di un restringimento del bacino. Allo stesso tempo, vengono misurate le dimensioni oblique:
Distanza dalla spina antero-superiore di un lato alla spina postero-superiore dell'altro lato (normalmente 22,5 cm);
Distanza dal centro della sinfisi alle spine postero-superiori delle ossa iliache destra e sinistra;
Distanza dalla fossa soprasacrale alle spine antero-superiori a destra e a sinistra. La differenza tra la taglia destra e quella sinistra testimonia l'asimmetria del bacino.
Coniugato diagonale - la distanza dal bordo inferiore della sinfisi al punto più sporgente del mantello dell'osso sacro, determinata durante l'esame vaginale, determinata con 2 e 3 dita. La distanza dalla sommità del 3o dito al punto di contatto con il bordo inferiore della sinfisi è di 12,5–13 cm.
Dimensioni e piani della piccola pelvi
Ingresso al bacino: misura diretta-11, trasversale-13-13,5, obliqua 12-12,5. La parte larga della cavità pelvica: 12,5, 12,5, 13. La parte stretta della cavità pelvica: 11-11,5, 10,5, -. Sbocco pelvico: 9,5-11,5, 11, -.
2. TORSIONE DELLE GAMBE DI UN NODO MIOMATOSO SUBSEROSO Quando il peduncolo del nodo sottosieroso viene attorcigliato si sviluppa un tipico quadro di addome acuto, associato alla malnutrizione del tumore. Nel nodo miomato dell'utero si verificano edema, emorragie, quindi necrosi e suppurazione.
Un esame vaginale-addominale rivela un tumore associato all'utero, molto doloroso.
L'ecografia, la laparoscopia diagnostica e la laparotomia sono altamente istruttive per confermare la diagnosi.
Pronto soccorso: laparotomia urgente, rimozione del nodo sottosieroso dell'utero.
Caratteristiche dell'intervento: in presenza di grandi cambiamenti nella piccola pelvi, è meglio eseguire un'addominotomia mediana inferiore.
L'ampliamento dell'ambito dell'intervento chirurgico è indicato per miomi multipli, età superiore a 45 anni, alterazioni necrotiche nel tumore, processo infiammatorio concomitante, presenza di un tumore ovarico e altri.
Biglietto numero 22.
1. Tecnica di sutura della cervice in caso di insufficienza istmo-cervicale al momento dell'ormeggio.
Criteri diagnostici:
Storia di 2 e > aborti spontanei nel 2° trimestre (14-26 settimane) con espansione asintomatica della cervice (nessun dolore, contrazioni uterine o TC).
Espansione della bocca interna dell'utero fino a 2-3 cm al momento dell'ancoraggio con levigatura parziale o completa della cervice, talvolta con rigonfiamento delle membrane amniotiche, rilevato durante l'esame o la palpazione della cervice.
Il cerchiaggio preventivo viene eseguito in pazienti con una storia di insufficienza cervicale.
Con scopo terapeutico: vengono utilizzati per lisciare ed espandere la CMM durante il periodo di ormeggio.
Controindicazioni: contrazione dell'utero, rottura prematura delle membrane; TC uterina; cervicite purulenta; corioamnionite; idropisia, malformazioni fetali; dilatazione del canale cervicale superiore a 4 cm. È meglio eseguire per un periodo di 14-16 settimane. , vengono rimossi approssimativamente ad un periodo di 38 settimane, il parto, di regola, attraverso il canale del parto naturale. La rimozione è indicata anche in caso di contrazioni uterine, rottura delle membrane, segni di infezione.
Metodi:
Sutura circolare a borsa di studio secondo MacDonald: in condizioni asettiche, la CMM viene esposta con l'aiuto di specchi. Con la pinza Muso, afferrare i labbri anteriori e posteriori della CMM e tirarli anteriormente e verso il basso. Al confine della transizione della mucosa del fornice anteriore della vagina, una sutura a borsa di studio è attaccata al SM, le estremità del filo sono legate in un nodo nel fornice anteriore della vagina. Usa lavsan, seta, catgut cromato. Quando si stringe la cucitura dell'eisset, è consigliabile introdurre un espansore Hegar n. 6 nel canale della CMM.
Sutura circolare secondo Lyubimova: il restringimento della parte istmica nell'area della faringe interna è realizzato con un filo di filo di rame in una guaina di polietilene, senza dissezione e perforazione ripetuta della mucosa vaginale. Il filo è fissato con quattro suture lavsan o seta sulle pareti anteriore, posteriore e laterale della CMM più vicino alla faringe interna. Il filo viene gradualmente attorcigliato con un morsetto. Per non provocare malnutrizione dei tessuti cervicali, nel canale viene inserito un dilatatore Gegar n. 6. Una sutura circolare si trova sulla superficie della mucosa. Il suo rilassamento si effettua semplicemente attorcigliando il filo con una fascetta morbida. Una cucitura circolare viene chiusa con una lunghezza sufficiente della CMM e l'assenza della sua deformazione grossolana. Il canale cervicale viene ristretto nella regione dell'orifizio interno fino a circa il n. 4 del dilatatore di Hegar. Prov-Xia con anestesia presacrale con novocaina.
Suture a forma di U secondo il metodo di Lyubimova e Mamedaliyeva: al confine della transizione della mucosa del fornice anteriore, ritirandosi di 0,5 cm a destra della linea mediana, la CMM viene perforata con un ago con filo di Mylar attraverso l'intero spessore, fare una puntura nel fornice posteriore. Quindi l'estremità del filo viene trasferita al fornice laterale a sinistra, la mucosa e parte dello spessore della cervice vengono forati con un ago con una puntura nel fornice anteriore a livello della puntura. Le estremità del filo vengono prese sui morsetti. Anche il secondo filo di lavsan viene controllato attraverso l'intero spessore del giunto sferico, effettuando un'iniezione a 0,5 cm a sinistra della linea mediana. L'estremità del secondo filo di lavsan viene trasferita al fornice laterale destro, quindi la mucosa e parte dello spessore del collo vengono forati con una puntura nel fornice anteriore. Le estremità dei fili sono serrate con tre nodi nel fornice anteriore.
Metodo di Sandy: il labbro anteriore dell'utero viene fissato con pinze intestinali morbide e la mucosa viene asportata attorno all'orifizio esterno ad una profondità di 0,5 cm. Quindi il labbro posteriore viene fissato e la mucosa viene asportata ad una profondità di 0,5 cm nell'area della faringe esterna. Successivamente, le labbra anteriore e posteriore vengono cucite insieme con suture di catgut o seta separate.
Metodo Shirodkar: la CMM viene cucita con catgut (ago rotondo) lungo la periferia dell'orifizio esterno attraverso le labbra anteriori e posteriori, viene abbassata, viene praticata un'incisione lineare trasversale della mucosa al confine della cervice e del fornice anteriore la vagina al muscolo CMM. La parete della vagina, insieme alla vescica, è separata verso l'alto, verso la faringe interna. Quindi la CMM viene retratta verso l'utero, il fornice posteriore viene esposto. Sul confine del fornice e della cervice viene praticata una seconda incisione, parallela alla prima, la parete vaginale con una linea retta viene retratta posteriormente. La volta laterale è a vista. m \u003e mucosa e collo vengono fatti passare attraverso un ago di Deschamp con uno spesso filo di seta. Vengono eseguiti il riposizionamento della vescica fetale e la legatura. Sull'incisione della mucosa cervicale vengono applicate suture catgut separate in modo che il filo tirato attorno al collo sia completamente immerso sotto la mucosa.
2. cure d'emergenza per sanguinamento ipotonico. Il sanguinamento è dovuto a una violazione della contrattilità dell'utero e del meccanismo dell'emostasi postpartum. Normalmente, il tamponamento dei vasi uterini è assicurato dalla contrazione dell'utero, mentre nelle aree dei vasi rotti si verifica un'intensa formazione di coaguli di sangue a causa dell'attivazione dei fattori di coagulazione tissutali e vascolari.
Il processo di formazione di coaguli densi termina 2-3 ore dopo il parto, una diminuzione del tono dell'utero prima del completamento del processo di formazione del trombo porta alla lisciviazione di coaguli sciolti con il flusso sanguigno e allo sviluppo di sanguinamento.
Il sanguinamento è massiccio ed è accompagnato da una violazione non solo del volume, ma anche della composizione e delle proprietà del sangue circolante, si sviluppa la DIC.
Il sanguinamento pnu- e atonico è più comune nel gruppo delle donne multipare, multipare in presenza di polidramnios, gravidanze multiple, feto di grandi dimensioni, gravidanza post-termine, travaglio prolungato o rapido, con ritenzione di parti della placenta in travaglio o distacco di una placenta normale e bassa, in partorienti con patologia extragenitale, gestosi.
Il sanguinamento uterino può essere esterno e interno (V cavità uterina).
Il sanguinamento ha carattere ondulatorio con ipotensione e diventa abbondante e continuo con completa perdita della contrattilità uterina, nonostante gli stimoli meccanici e i farmaci. Il volume totale della perdita di sangue può raggiungere 2500 ml. Con l'applicazione prematura di metodi radicali per arrestare il sanguinamento ipotonico (atonico), il puerperale muore per perdita di sangue acuta e shock emorragico.
MISURE TERAPEUTICHE E TATTICHE
CON SANGUINAMENTI IPO- E ATONICI
NEL PERIODO POSTPARTO
1. Determinare la gravità della condizione del puerperale e il grado di perdita di sangue. Lo stato del puerperale dipende dallo stato iniziale del corpo, dal decorso del parto patologico. È estremamente difficile determinare l’entità della perdita di sangue durante il parto avvenuto in casa, durante il parto, quando è avvenuto il processo di espulsione del feto nell’ambiente acquatico (il cosiddetto parto alternativo), durante il parto avvenuto senza presenza di operatori sanitari.
2. Scopri la situazione ostetrica: esamina e palpa l'addome, determina la forma dell'utero, le sue dimensioni, l'altezza del fondo dell'utero, il tono dell'utero, la reazione delle pareti dell'utero agli stimoli esterni (con palpazione dell'utero), la quantità e la natura delle secrezioni dal tratto genitale, la presenza (o l'assenza) di coaguli nel sangue che scorre.
3. Esistono 4 gruppi principali di metodi per combattere il sanguinamento uterino nel primo periodo postpartum: 1) metodi volti a ripristinare la contrattilità uterina; 2) metodi meccanici per arrestare il sanguinamento; 3) metodi volti a ripristinare le proprietà, la composizione e il volume del sangue circolante sangue; 4) metodi chirurgici di trattamento.
Nella fase preospedaliera è consigliabile svolgere le seguenti attività:
Svuotare la vescica con un catetere
Iniziare il massaggio esterno dell'utero attraverso la parete addominale anteriore, cercando di rendere le manipolazioni meno traumatiche possibile, le manipolazioni grossolane non fanno altro che aggravare i processi di trombosi nell'utero;
In / nell'introduzione di agenti che migliorano il tono dell'utero: 1 ml (5 ED) ossitocina, o 1 ml di soluzione allo 0,02%. metilergometrina, o 2 ml ipotocina per via intramuscolare. Gli agenti riducenti agiscono entro 15-20 minuti. Non possono essere utilizzati più volte. un sovradosaggio di farmaci può portare a una violazione del sistema di coagulazione del sangue. 4. Per l'ipotermia locale, utilizzare il ghiaccio sul basso addome. 5. Con i metodi meccanici, è possibile inserire nel fornice posteriore della vagina un tampone imbevuto di etere e dicynon.6. Contemporaneamente, il paziente è sottoposto a terapia trasfusionale intensiva finalizzata al trattamento dello shock emorragico. È auspicabile effettuare la terapia trasfusionale in due vene, jet.7. Effettui l'inalazione dell'hardware di ossigeno e aria.
Un arresto temporaneo dell'emorragia dovrebbe essere utilizzato per il parto di emergenza del parto all'ospedale ostetrico più vicino di II-III grado di rischio, dove verranno proseguiti i metodi chirurgici di trattamento: esame manuale della cavità uterina, massaggio esterno-interno dell'utero sul pugno (vedi Fig. 22). Con l'inefficacia di tutte le misure, al paziente viene eseguito un intervento chirurgico addominale e l'asportazione dell'utero.
In caso di sanguinamento massiccio, l'intervento deve essere effettuato entro e non oltre 30 minuti dalla comparsa dei disturbi emodinamici. Il trattamento chirurgico tardivo è inefficace a causa dello sviluppo della sindrome DIC, danno alla circolazione sanguigna in tutti gli organi vitali.
Il trasporto del paziente viene effettuato in posizione orizzontale, un forte peggioramento delle condizioni contribuisce allo spostamento del paziente. Lungo la strada, monitorano la frequenza cardiaca, la respirazione, la pressione sanguigna, il tono uterino e la natura delle secrezioni dal tratto genitale, infondono soluzioni sostitutive del sangue. L’équipe di rianimazione e chirurgica può essere chiamata in aiuto.
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0