Prendersi cura dei pazienti con malattie cardiovascolari ha le sue caratteristiche. È necessario osservare rigorosamente il regime prescritto, soprattutto nella fase acuta della malattia. Al paziente deve essere garantito un riposo completo, sia fisico che psicologico.
Questi pazienti hanno spesso paura della morte. Le persone intorno dovrebbero trovare il tono giusto quando si rivolgono al paziente, devi tirarlo su di morale, cercare di dissipare le sue paure, ma non essere invadente. La cura adeguata del paziente dovrebbe aiutarlo a superare tali condizioni.
La dieta prescritta deve essere seguita rigorosamente. Dovrebbe contenere verdure, verdure, cereali, carne, cibi ricchi di potassio. L'assunzione di liquidi dovrebbe essere ridotta di circa la metà della razione giornaliera. Si consiglia di mangiare 6 volte al giorno. La dieta utilizza pane ad alto contenuto proteico senza sale e prezzemolo, alloro, vaniglia, cumino, limone possono essere utilizzati per migliorare il gusto del cibo. Inoltre si consiglia una dieta ricca di potassio: succhi di frutta e verdura, porridge di riso, pane senza sale, patate, burro, latte. È inoltre necessario organizzare giorni di digiuno di ricotta-mela o ricotta-mela-patata.
Se il paziente ha subito un infarto miocardico, nei primi giorni vale la pena limitare la sua dieta a cibi ipercalorici facilmente digeribili, acqua minerale e succhi di frutta. Inoltre, a partire da 3-4 giorni, è possibile introdurre gradualmente nella dieta la ricotta, i prodotti a base di acido lattico e la purea di carne.
Nelle malattie del sistema cardiovascolare è necessario monitorare la nutrizione, è necessario mangiare in piccole porzioni 4-5 volte al giorno. Una grande quantità di cibo dilata lo stomaco e può rendere difficile il funzionamento del cuore. È necessario cenare almeno 2-3 ore prima di andare a dormire.
È un errore presumere che in caso di malattie cardiovascolari sia necessario escludere completamente i prodotti a base di carne dalla dieta. Questo vale solo per i brodi di carne forti e le carni grasse. La carne di pollo e coniglio, i prodotti proteici come uova, latticini e pesce andranno a beneficio solo delle persone che soffrono di malattie del sistema cardiovascolare. Questo dovrebbe essere preso in considerazione anche quando ci si prende cura dei malati.
È necessario limitare l'uso del sale da cucina, poiché rimuove il cloruro di potassio dall'organismo, importante per il cuore.
È necessario monitorare costantemente la pressione sanguigna e il polso. Se al paziente vengono prescritti farmaci cardiovascolari, devono essere assunti in stretta conformità con le istruzioni del medico. La cura del paziente in questi casi richiede particolare attenzione e pazienza. Molti pazienti anziani spesso non rispettano il dosaggio dei farmaci, aumentandolo o diminuendolo a propria discrezione. Possono anche "salvare" le pillole o condividerle con i vicini. Questo atteggiamento è del tutto inaccettabile per quanto riguarda i farmaci cardiovascolari.
Si dovrebbe prestare attenzione ai reclami atipici dei pazienti anziani quando si prendono cura dei malati. Molte condizioni acute in essi iniziano in modo atipico, in qualche modo "cancellate". Possono svilupparsi gradualmente, imitando spesso malattie di altri sistemi e organi.
Dopo un prolungato riposo a letto, possono svilupparsi complicazioni formidabili come trombosi e tromboembolia. Possono essere il risultato del ristagno del sangue venoso, facilitato da una lunga immobilità degli arti. L’esercizio fisico può aiutare a prevenire queste complicazioni. È necessario piegare e distendere le gambe nelle articolazioni, provare a cambiare la posizione del corpo più spesso. Anche un massaggio superficiale ai piedi può aiutare. È utile anche sollevare le gambe con un cuscino.
Quando ci si prende cura di un paziente, è necessario padroneggiare le competenze di pronto soccorso d'emergenza. Tutte queste azioni possono essere eseguite in modo professionale e rapido da un infermiere qualificato. Il suo aiuto a volte può essere non solo utile, ma anche vitale.
In alcuni casi, principalmente con fratture epimetafisarie, nelle aree danneggiate può verificarsi un completo ripristino della microcircolazione, che garantisce la conservazione della composizione cellulare dell'osso e del midollo osseo, cioè vi è una completa compensazione primaria dell'alterato afflusso di sangue.
In questi casi si creano le condizioni più favorevoli per l'emergenza e la rapida diffusione della reazione riparativa endossea lungo la superficie della ferita dei frammenti ossei. In questo caso si creano le condizioni ottimali per la formazione ossea riparativa che, creando una fissazione stabile, offre la possibilità di formare una fusione ossea primaria in un tempo estremamente breve.
In altri casi, la ridistribuzione del flusso sanguigno fornisce solo un ripristino incompleto e ritardato del flusso sanguigno indebolito nell'area dell'afflusso sanguigno interrotto, cioè si verifica una compensazione primaria incompleta dell'afflusso sanguigno disturbato. Allo stesso tempo, in uno o entrambi i frammenti ossei, a causa dell'ipossia circolatoria, si verifica un danno ischemico agli elementi cellulari e la composizione cellulare del midollo osseo cambia.
Le cellule con il livello più basso di metabolismo energetico vengono preservate. Di solito, si osserva una compensazione primaria incompleta nelle parti diafisarie dell'osso in caso di completa distruzione del letto vascolare del midollo osseo nella zona di frattura (osteotomia).
Normale apporto di sangue all'osso (a) e varianti dei suoi disturbi in caso di frattura della diafisi: compensazione primaria completa (b), compensazione primaria incompleta (c), scompenso (d).
I disturbi circolatori più comuni si verificano negli adulti, soprattutto quando il tronco principale dell'arteria alimentare principale è danneggiato. In tali casi, le condizioni per lo sviluppo della reazione riparativa peggiorano nei frammenti ossei e la sua propagazione alle estremità dei frammenti ossei rallenta.
Ciò si spiega con il fatto che nell'area dell'afflusso sanguigno indebolito, a causa dell'ipossia circolatoria, i tempi dell'inizio della reazione proliferativa nel midollo osseo sono ritardati di diversi giorni, e a causa della predominanza della differenziazione dei fibroblasti di gli elementi cellulari del tessuto scheletrico, aumenta la produzione di tessuto connettivo fibroso, ma le condizioni per la formazione ossea riparativa peggiorano notevolmente.
In questo caso la reazione periostale inizia più tardi, ma diventa più diffusa e più lunga. Pertanto, con una compensazione incompleta dell'afflusso di sangue compromesso, si forma la fusione ossea endostale-periostale tra le estremità dei frammenti ossei, anche in condizioni di fissazione stabile, per 1-2 settimane. più tardi rispetto al risarcimento completo.
"L'osteosintesi transossea in traumatologia",
V.I.Stetsula, A.A. Devyatov
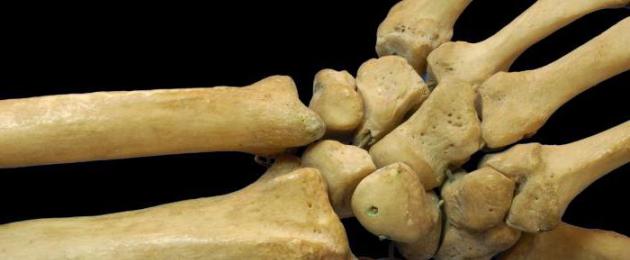
Le ossa hanno due strati: lo strato esterno è duro, densamente lamellare; l'interno ha una struttura spugnosa. Nello strato interno ci sono tubuli stretti in cui si trovano vasi sanguigni e nervi. La superficie delle ossa è ricoperta da una membrana densa: il periostio (periostio). È costituito da tessuto connettivo e contiene un gran numero di piccoli vasi sanguigni e linfatici e fibre nervose. Il periostio svolge un ruolo importante nell'apporto di nutrienti all'osso, nella sua crescita, nel ripristino del tessuto osseo in caso di fratture, crepe e altre lesioni (Fig. 15).
Secondo la struttura delle ossa sono tubolari, spugnose, piatte ed etmoidali.
ossa tubolari
Esistono due tipi di ossa tubolari: tubolari lunghe (ossa della spalla, dell'avambraccio, della coscia, della parte inferiore della gamba) e tubolari corte (ossa della mano, del piede e delle dita delle mani e dei piedi).
ossa spugnose
Anche le ossa spugnose sono di due tipi: lunghe (costole, torace, clavicole) e corte (vertebre, ossa della mano e del piede).
ossa piatte
Le ossa piatte sono le ossa parietale, occipitale, facciale, entrambe le scapole e le ossa pelviche.
Ossa etmoidali
Ossa etmoidali: ossa mascellari, frontali, osso sfenoide alla base del cranio e osso etmoide.
Un terzo della composizione chimica delle ossa è costituito da sostanze organiche - osseine (fibre di collagene), il resto è rappresentato da sostanze inorganiche. Nella composizione delle sostanze inorganiche delle ossa si trovano la maggior parte degli elementi del sistema periodico di D. I. Mendeleev. I più predominanti sono i sali di fosforo, che costituiscono il 60%, i sali di carbonato di calcio sono contenuti in una quantità del 5,9%.
crescita ossea
La crescita di un neonato è in media di 50 cm. Fino all'età di un anno aggiunge mensilmente 2 cm di altezza. La lunghezza del suo corpo raggiunge i 74-75 cm entro la fine del primo anno di vita. Quindi la crescita rallenta un po' e aumenta di 5-7 cm all'anno. In alcuni periodi dell'infanzia, la crescita corporea accelera. Ciò avviene, ad esempio, nei periodi fino a 3, fino a 5-7, fino a 12-16 anni. La crescita del corpo continua fino a 20-25 anni.
La crescita umana è principalmente associata alla crescita delle ossa tubolari lunghe e delle ossa della colonna vertebrale.
La crescita ossea è un processo complesso. A causa della deposizione di sostanze minerali sulla superficie cartilaginea esterna delle ossa, si verifica la loro compattazione - ossificazione e nella parte interna - distruzione.
Tutte le 206 ossa umane sono collegate tra loro tramite connessioni di due tipi: fisse (continue) e mobili (discontinte).
Giunti fissi delle ossa
Un esempio di connessioni ossee continue sono le articolazioni delle ossa del cranio, della colonna vertebrale e del bacino. Sono collegati tra loro con l'aiuto di legamenti, cartilagine, suture ossee. Il cranio è costituito da ossa separate come frontale, parietale, temporale, occipitale e altre, man mano che il bambino cresce, le cuciture tra loro crescono troppo e il cranio si forma nel suo insieme.
Queste ossa sono immobili in virtù delle loro continue connessioni.
Articolazioni ossee mobili
Le articolazioni discontinue o mobili comprendono le articolazioni degli arti superiori e inferiori: articolazioni della spalla, del gomito, del carpo, dell'anca, del ginocchio, della caviglia e articolazioni della mano e del piede. L'estremità di una delle due ossa che si articola con l'aiuto dell'articolazione è convessa, liscia e l'estremità del secondo osso è leggermente concava. L'articolazione è composta da tre parti: la borsa articolare, le superfici articolari delle ossa e la cavità articolare (Fig. 14).
Le ossa hanno caratteristiche che dipendono dall'età della persona. materiale dal sito
In un neonato, il cranio è costituito da diverse ossa non collegate tra loro. Pertanto, sul tetto del cranio, tra le singole ossa non chiuse, si trovano spazi morbidi chiamati fontanelle (Fig. 16). All'età di 3-4, 6-8 e 11-15 anni si assiste ad una crescita del cranio particolarmente rapida, che prosegue fino all'età di 20-25 anni.
L'ossificazione delle vertebre viene completata all'età di 17-25 anni. L'ossificazione della scapola, delle clavicole, delle ossa della spalla, dell'avambraccio continua fino all'età di 20-25 anni, del polso e del metacarpo - fino a 15-16 e delle dita - fino a 16-20 anni.
La mancanza di vitamine, in particolare la vitamina D, o l'uso insufficiente della luce solare portano a una violazione dello scambio di sali di calcio e fosforo, a seguito della quale il processo di ossificazione rallenta. Di conseguenza, si sviluppa una malattia chiamata rachitismo. Con il rachitismo, le ossa si ammorbidiscono, diventano flessibili, quindi potrebbe esserci una curvatura delle gambe, della colonna vertebrale, del torace e delle ossa pelviche. Tali violazioni influenzano negativamente la normale formazione
L'osso come organo fa parte del sistema di organi di movimento e supporto, e allo stesso tempo si distingue per una forma e struttura assolutamente uniche, un'architettura piuttosto caratteristica di nervi e vasi sanguigni. È costituito principalmente da tessuto osseo speciale, che all'esterno è ricoperto di periostio e all'interno contiene midollo osseo.
Caratteristiche principali
Ogni osso come organo ha una certa dimensione, forma e posizione nel corpo umano. Tutto ciò è significativamente influenzato dalle varie condizioni in cui si sviluppano, nonché da tutti i tipi di carichi funzionali sperimentati dalle ossa durante la vita del corpo umano.
Ogni osso è caratterizzato da un certo numero di fonti di afflusso di sangue, dalla presenza di posizioni specifiche per la loro posizione, nonché da un'architettura piuttosto caratteristica dei vasi sanguigni. Tutte queste caratteristiche si applicano allo stesso modo ai nervi che innervano questo osso.
Struttura
L'osso come organo comprende diversi tessuti che si trovano in determinate proporzioni, ma, ovviamente, il più importante tra questi è il tessuto osseo lamellare, la cui struttura può essere considerata usando l'esempio della diafisi (sezione centrale, corpo) di un lungo osso tubolare.
La sua parte principale si trova tra le placche circostanti interne ed esterne ed è un complesso di placche di inserimento e osteoni. Quest'ultima è un'unità strutturale e funzionale dell'osso e viene esaminata su preparati istologici specializzati o su sezioni sottili.
All'esterno, qualsiasi osso è circondato da diversi strati di placche comuni o generali, che si trovano direttamente sotto il periostio. Attraverso questi strati passano canali perforanti specializzati, che contengono i vasi sanguigni con lo stesso nome. Al confine con la cavità del midollo osseo, contengono anche uno strato aggiuntivo con placche interne circostanti, forate da numerosi canali diversi che si espandono in cellule.
La cavità midollare è interamente rivestita dal cosiddetto endostio, che è uno strato estremamente sottile di tessuto connettivo, che comprende cellule osteogeniche inattive appiattite.
Osteoni
L'osteone è rappresentato da placche ossee disposte concentricamente che sembrano cilindri di diverso diametro annidati l'uno dentro l'altro e che circondano il canale Haversiano attraverso il quale passano vari nervi.

Il numero totale di osteoni è individuale per ciascun osso specifico. Quindi, ad esempio, come l'organo li include nella quantità di 1,8 per ogni 1 mm², e in questo caso il canale Haversiano rappresenta 0,2-0,3 mm².
Tra gli osteoni si trovano placche intermedie o intercalari, che vanno in tutte le direzioni e rappresentano le parti rimanenti di vecchi osteoni che sono già crollati. La struttura dell'osso come organo prevede il flusso costante di processi di distruzione e neoplasia degli osteoni.
Le placche ossee sono di forma cilindrica e le fibrille di osseina sono strettamente adiacenti e parallele in esse. Gli osteociti si trovano tra placche concentriche. I processi delle cellule ossee, diffondendosi gradualmente attraverso numerosi tubuli, si spostano verso i processi degli osteociti vicini e partecipano alle connessioni intercellulari. Pertanto, formano un sistema lacunare-tubolare orientato nello spazio, che è direttamente coinvolto in vari processi metabolici.
La composizione dell'osteone comprende più di 20 diverse placche ossee concentriche. Le ossa umane passano uno o due vasi del microcircolo attraverso il canale degli osteoni, nonché varie fibre nervose non mielinizzate e speciali capillari linfatici, che sono accompagnati da strati di tessuto connettivo lasso, che comprende vari elementi osteogenici, come osteoblasti, cellule perivascolari cellule e molti altri.
I canali dell'osteone hanno una connessione abbastanza stretta tra loro, così come con la cavità midollare e il periostio a causa della presenza di speciali canali di risveglio, che contribuiscono all'anastomosi complessiva dei vasi ossei.
Periostio
La struttura dell'osso come organo implica che sia ricoperto all'esterno da uno speciale periostio, formato da tessuto fibroso connettivo e dotato di uno strato esterno e interno. Quest'ultimo include cellule progenitrici cambiali.
Le funzioni principali del periostio includono la partecipazione alla rigenerazione, oltre a fornire una funzione protettiva, che si ottiene attraverso il passaggio qui di vari vasi sanguigni. Pertanto, il sangue e le ossa interagiscono tra loro.
Quali sono le funzioni del periostio
Il periostio copre quasi completamente la parte esterna dell'osso, e le uniche eccezioni qui sono i luoghi in cui si trova la cartilagine articolare e anche i legamenti o i tendini dei muscoli sono fissi. Va notato che con l'aiuto del periostio, il sangue e le ossa vengono limitati dai tessuti circostanti.

Di per sé, è un film estremamente sottile, ma allo stesso tempo resistente, costituito da un tessuto connettivo estremamente denso, in cui si trovano i vasi linfatici, sanguigni e i nervi. È interessante notare che questi ultimi penetrano nella sostanza dell'osso proprio dal periostio. Indipendentemente dal fatto che si consideri l'osso nasale o qualche altro, il periostio ha un'influenza abbastanza grande sui processi del suo sviluppo in spessore e nutrizione.
Lo strato osteogenico interno di questo rivestimento è il luogo principale in cui si forma il tessuto osseo e di per sé è riccamente innervato, il che ne influenza l'elevata sensibilità. Se un osso perde il periostio, alla fine cessa di essere vitale e muore completamente. Quando si eseguono interventi chirurgici sulle ossa, ad esempio in caso di fratture, il periostio deve essere assolutamente preservato per garantirne la normale ulteriore crescita e uno stato sano.
Altre caratteristiche di progettazione
Quasi tutte le ossa (ad eccezione della maggioranza predominante di quelle craniche, che include l'osso nasale) hanno superfici articolari che ne garantiscono l'articolazione con le altre. Tali superfici invece del periostio hanno una cartilagine articolare specializzata, che nella sua struttura è fibrosa o ialina.

All'interno della maggior parte delle ossa si trova il midollo osseo, che si trova tra le placche della sostanza spugnosa o si trova direttamente nella cavità midollare, e può essere giallo o rosso.
Nei neonati, così come nei feti, nelle ossa è presente solo il midollo osseo rosso, che è ematopoietico ed è una massa omogenea satura di cellule del sangue, vasi e uno speciale midollo osseo rosso comprende un gran numero di osteociti, cellule ossee. Il volume del midollo osseo rosso è di circa 1500 cm³.
In un adulto che ha già avuto crescita ossea, il midollo osseo rosso viene gradualmente sostituito dal giallo, rappresentato principalmente da cellule adipose speciali, mentre è subito da notare il fatto che viene sostituito solo il midollo osseo che si trova nella cavità midollare.
Osteologia
L'osteologia si occupa di ciò che costituisce lo scheletro umano, di come le ossa crescono insieme e di qualsiasi altro processo ad esse associato. Il numero esatto degli organi descritti in una persona non può essere determinato con precisione, poiché cambia con l'invecchiamento. Poche persone si rendono conto che dall'infanzia alla vecchiaia le persone subiscono costantemente danni alle ossa, morte dei tessuti e molti altri processi. In generale, nel corso della vita possono svilupparsi più di 800 elementi ossei diversi, 270 dei quali si trovano ancora nel periodo prenatale.
Va notato che la stragrande maggioranza di loro cresce insieme mentre una persona è nell'infanzia e nell'adolescenza. In un adulto, lo scheletro contiene solo 206 ossa e, oltre alle ossa permanenti, nell'età adulta possono comparire anche ossa instabili, la cui comparsa è causata da varie caratteristiche e funzioni individuali del corpo.
Scheletro
Le ossa degli arti e delle altre parti del corpo, insieme alle loro articolazioni, formano lo scheletro umano, che è un complesso di dense formazioni anatomiche che, nella vita del corpo, assumono funzioni prevalentemente esclusivamente meccaniche. Allo stesso tempo, la scienza moderna distingue uno scheletro duro, che sembra essere ossa, e uno morbido, che comprende tutti i tipi di legamenti, membrane e speciali articolazioni cartilaginee.

Le singole ossa e articolazioni, così come lo scheletro umano nel suo insieme, possono svolgere una varietà di funzioni nel corpo. Pertanto, le ossa degli arti inferiori e del tronco servono principalmente come supporto per i tessuti molli, mentre la maggior parte delle ossa sono leve, poiché ad esse sono attaccati i muscoli che forniscono la funzione locomotoria. Entrambe queste funzioni ci permettono di definire giustamente lo scheletro un elemento completamente passivo del sistema muscolo-scheletrico umano.
Lo scheletro umano è una struttura antigravità che contrasta la forza di gravità. Essendo sotto la sua influenza, il corpo umano dovrebbe essere premuto a terra, ma a causa delle funzioni svolte dalle singole cellule ossee e dallo scheletro nel suo insieme, non vi è alcun cambiamento nella forma del corpo.
Funzioni delle ossa
Le ossa del cranio, del bacino e del tronco svolgono una funzione protettiva contro vari danni agli organi vitali, ai tronchi nervosi o ai grandi vasi:
- il cranio è un vero e proprio ricettacolo per gli organi dell'equilibrio, della vista, dell'udito e del cervello;
- il canale spinale comprende il midollo spinale;
- il torace fornisce protezione ai polmoni, al cuore, nonché ai grandi tronchi nervosi e ai vasi sanguigni;
- le ossa pelviche proteggono la vescica, il retto e vari organi genitali interni dai danni.
La stragrande maggioranza delle ossa contiene midollo osseo rosso, che è un organo speciale dell'emopoiesi e del sistema immunitario del corpo umano. Va notato che le ossa lo proteggono dai danni e creano anche condizioni favorevoli per la maturazione di varie cellule del sangue e del suo trofismo.
Tra l'altro, particolare attenzione dovrebbe essere prestata al fatto che le ossa sono direttamente coinvolte nel metabolismo minerale, poiché depositano molti elementi chimici, tra i quali i sali di calcio e fosforo occupano un posto speciale. Pertanto, se si introduce calcio radioattivo nell'organismo, dopo circa 24 ore più del 50% di questa sostanza si accumulerà nelle ossa.
Sviluppo
La formazione dell'osso viene effettuata a causa degli osteoblasti e si distinguono diversi tipi di ossificazione:
- Endesmale. Viene effettuato direttamente nelle ossa connettive primarie. Dai vari punti di ossificazione dell'embrione dei tessuti connettivi, il processo di ossificazione comincia a diffondersi in modo radioso su tutti i lati. Gli strati superficiali del tessuto connettivo rimangono sotto forma di periostio, da cui l'osso inizia a crescere di spessore.
- Pericondrale. Si verifica sulla superficie esterna dei rudimenti cartilaginei con la partecipazione diretta del pericondrio. Grazie all'attività degli osteoblasti situati sotto il pericondrio, il tessuto osseo si deposita gradualmente, sostituendo la cartilagine e formando una sostanza ossea estremamente compatta.
- Periostale. Si verifica a causa del periostio, in cui si trasforma il pericondrio. Il precedente e questo tipo di osteogenesi si susseguono.
- Endocondrale. Viene effettuato all'interno dei rudimenti cartilaginei con la partecipazione diretta del pericondrio, che fornisce la fornitura di processi contenenti vasi speciali all'interno della cartilagine. Questo tessuto che forma l'osso distrugge gradualmente la cartilagine cariata e forma un punto di ossificazione proprio al centro del modello osseo cartilagineo. Con l'ulteriore diffusione dell'ossificazione endocondrale dal centro alla periferia, si verifica la formazione di sostanza ossea spugnosa.

Come succede?
In ogni persona, l'ossificazione è determinata funzionalmente e inizia con le parti centrali dell'osso più caricate. Approssimativamente nel secondo mese di vita, nell'utero iniziano ad apparire i punti primari, dai quali avviene lo sviluppo delle diafisi, delle metafisi e dei corpi delle ossa tubolari. In futuro, si ossificano per osteogenesi endocondrale e pericondrale, e subito prima della nascita o nei primi anni dopo la nascita iniziano ad apparire punti secondari, dai quali avviene lo sviluppo delle epifisi.
Nei bambini, così come nelle persone in età adolescenziale e adulta, possono comparire ulteriori isole di ossificazione, da cui inizia lo sviluppo dell'apofisi. Varie ossa e le loro singole parti, costituite da una speciale sostanza spugnosa, nel tempo ossificano endocondrale, mentre quegli elementi che includono sostanze spugnose e compatte nella loro composizione ossificano peri- ed endocondrale. L'ossificazione di ogni singolo osso riflette pienamente i suoi processi di filogenesi funzionalmente determinati.
Altezza

Durante la crescita, l'osso viene ricostruito e leggermente spostato. Cominciano a formarsi nuovi osteoni e parallelamente avviene anche il riassorbimento, ovvero il riassorbimento di tutti i vecchi osteoni, prodotto dagli osteoclasti. A causa del loro lavoro attivo, alla fine si risolve quasi completamente l'intero osso endocondrale della diafisi e si forma invece una cavità del midollo osseo a tutti gli effetti. Vale anche la pena notare che anche gli strati dell'osso pericondrale vengono riassorbiti e, invece del tessuto osseo mancante, vengono depositati strati aggiuntivi dal lato del periostio. Di conseguenza, l'osso inizia a crescere di spessore.
La crescita delle ossa in lunghezza è assicurata da uno speciale strato tra la metafisi e l'epifisi, che persiste per tutta l'adolescenza e l'infanzia.
Il midollo osseo rosso è l'organo centrale dell'ematopoiesi e dell'immunogenesi. Contiene la parte principale delle cellule staminali ematopoietiche, lo sviluppo delle cellule delle serie linfoidi e mieloidi. Nel midollo osseo rosso viene effettuata l'ematopoiesi universale, ad es. tutti i tipi di emopoiesi mieloide, gli stadi iniziali dell'ematopoiesi linfoide e, possibilmente, la differenziazione antigene-indipendente dei linfociti B. Su questa base, il midollo osseo rosso può essere attribuito agli organi di protezione immunologica.Sviluppo. Il midollo osseo rosso si sviluppa dal mesenchima e lo stroma reticolare del midollo osseo rosso si sviluppa dal mesenchima del corpo dell'embrione e le cellule staminali emopoietiche si sviluppano dal mesenchima extraembrionale del sacco vitellino e solo allora popolano lo stroma reticolare. Nell'embriogenesi, il midollo osseo rosso appare al 2° mese nelle ossa piatte e nelle vertebre, al 4° mese nelle ossa tubolari. Negli adulti si trova nelle epifisi delle ossa tubolari, la sostanza spugnosa delle ossa piatte.
Nonostante la disunità territoriale, funzionalmente il midollo osseo è collegato in un unico organo a causa della migrazione cellulare e dei meccanismi di regolazione. La massa del midollo osseo rosso è di 1,3-3,7 kg (3-6% del peso corporeo).
Struttura. Lo stroma del midollo osseo rosso è rappresentato da fasci ossei e tessuto reticolare. Il tessuto reticolare contiene molti vasi sanguigni, per lo più capillari sinusoidali che non hanno una membrana basale ma contengono pori nell'endotelio. Nelle anse del tessuto reticolare si trovano cellule ematopoietiche in diversi stadi di differenziazione - dallo stelo a quello maturo (parenchima dell'organo). Il numero di cellule staminali nel midollo osseo rosso è il maggiore (5 × 106). Le cellule in via di sviluppo si trovano in isole, rappresentate da differenze di varie cellule del sangue.
Il tessuto ematopoietico del midollo osseo rosso è penetrato da sinusoidi di tipo perforato. Tra i sinusoidi sotto forma di fili c'è uno stroma reticolare, nelle cui anse si trovano cellule ematopoietiche.
Esiste una certa localizzazione dei diversi tipi di emopoiesi all'interno dei filamenti: megacarioblasti e megacariociti (trombocitopoiesi) si trovano lungo la periferia dei filamenti vicino ai sinusoidi, la granulocitopoiesi avviene al centro dei filamenti. L'emopoiesi è più intensa vicino all'endostio. Man mano che maturano, le cellule del sangue mature penetrano nei sinusoidi attraverso i pori della membrana basale e gli spazi tra le cellule endoteliali.
Le isole eritroblastiche di solito si formano attorno a un macrofago chiamato cellula feeder. La cellula nutriente cattura il ferro che entra nel sangue dai vecchi eritrociti morti nella milza e lo cede agli eritrociti appena formati per la sintesi dell'emoglobina.
I granulociti in maturazione formano isole granuloblastiche. Le cellule piastriniche (megacarioblasti, pro e megacariociti) si trovano accanto ai capillari sinusoidali. Come notato sopra, i processi dei megacariociti penetrano nei capillari, le piastrine vengono costantemente separate da essi.
Piccoli gruppi di linfociti e monociti si trovano attorno ai vasi sanguigni.
Tra le cellule del midollo osseo predominano le cellule mature e finitrici (funzione di deposito del midollo osseo rosso). Entrano nel sangue quando necessario.
Normalmente, solo le cellule mature entrano nel flusso sanguigno. Si presume che allo stesso tempo nel loro citolemma compaiano enzimi che distruggono la sostanza principale attorno ai capillari, il che facilita il rilascio delle cellule nel sangue. Le cellule immature non hanno questi enzimi. Il secondo possibile meccanismo di selezione delle cellule mature è la comparsa in esse di recettori specifici che interagiscono con l'endotelio capillare. In assenza di tali recettori, l'interazione con l'endotelio e il rilascio di cellule nel flusso sanguigno sono impossibili.
Insieme al rosso, c'è il midollo osseo giallo (grasso). Di solito si trova nella diafisi delle ossa tubolari. È costituito da tessuto reticolare, che in alcuni punti è sostituito da tessuto adiposo. Le cellule ematopoietiche sono assenti. Il midollo osseo giallo è una sorta di riserva per il midollo osseo rosso.
Con la perdita di sangue, si depositano elementi ematopoietici e si trasforma in midollo osseo rosso. Pertanto, il midollo osseo giallo e rosso possono essere considerati come 2 stati funzionali di un organo ematopoietico.
Riserva di sangue. Il midollo osseo rosso viene rifornito di sangue da due fonti:
1) arterie alimentanti che attraversano la sostanza compatta dell'osso e si dividono in capillari nel midollo osseo stesso;
2) arterie perforanti, che partono dal periostio, si dividono in arteriole e capillari che passano nei canali degli osteoni, per poi confluire nei seni del midollo osseo rosso.
Di conseguenza, il midollo osseo rosso viene parzialmente rifornito di sangue che è stato in contatto con il tessuto osseo e si arricchisce di fattori che stimolano l'emopoiesi.
Le arterie penetrano nella cavità del midollo osseo e sono divise in 2 rami: distale e prossimale. Questi rami sono attorcigliati a spirale attorno alla vena centrale del midollo osseo. Le arterie sono divise in arteriole, che differiscono per il piccolo diametro (fino a 10 micron). Sono caratterizzati dall'assenza di sfinteri precapillari. I capillari del midollo osseo si dividono in veri capillari, risultanti dalla divisione dicotomica delle arteriole, e capillari sinusoidali, continuazione dei veri capillari. Solo una parte dei veri capillari passa nei capillari sinusoidali, mentre l'altra parte entra nei canali Haversiani dell'osso e poi, fondendosi, dà successivamente venule e vene. I veri capillari del midollo osseo differiscono poco dai capillari degli altri organi. Hanno uno strato endoteliale continuo, membrana basale e periciti. Questi capillari svolgono una funzione trofica.
I capillari sinusoidali si trovano principalmente vicino all'endostio e svolgono la funzione di selezionare le cellule del sangue mature e rilasciarle nel flusso sanguigno, e partecipano anche alle fasi finali della maturazione delle cellule del sangue, agendo su di esse attraverso molecole di adesione cellulare. Il diametro dei capillari sinusoidali varia da 100 a 500 micron. Nelle sezioni, i capillari sinusoidali possono avere una forma fusiforme, ovale o esagonale, rivestiti da endotelio con pronunciata attività fagocitica. Nell'endotelio ci sono delle finestre che, sotto carico funzionale, passano facilmente nei veri pori. La membrana basale è assente o discontinua. Numerosi macrofagi sono strettamente associati all'endotelio. I sinusoidi continuano nelle venule, che a loro volta drenano nella vena centrale non muscolare. Caratteristica è la presenza di anastomosi arteriolo-venulari, attraverso le quali il sangue può defluire dalle arteriole alle venule, bypassando i capillari sinusoidali e veri. Le anastomosi sono un fattore importante nella regolazione dell'ematopoiesi e dell'omeostasi del sistema emopoietico.
Innervazione. L'innervazione afferente del midollo osseo rosso è effettuata da fibre nervose mielinizzate formate dai dendriti dei neuroni pseudounipolari dei gangli spinali dei segmenti corrispondenti, nonché dai nervi cranici, ad eccezione del 1°, 2° e 8° coppie.
L’innervazione efferente è fornita dal sistema nervoso simpatico. Le fibre nervose simpatiche postgangliari entrano nel midollo osseo insieme ai vasi sanguigni, distribuendosi nell'avventizia delle arterie, delle arteriole e, in misura minore, delle vene. Sono anche strettamente correlati ai veri capillari e ai sinusoidi. Il fatto della penetrazione diretta delle fibre nervose nel tessuto reticolare non è supportato da tutti i ricercatori, tuttavia è stata recentemente dimostrata la presenza di fibre nervose tra le cellule ematopoietiche, con le quali formano le cosiddette sinapsi aperte. In tali sinapsi, i neurotrasmettitori dal terminale nervoso fluiscono liberamente nell'interstizio e quindi, migrando verso le cellule, hanno un effetto regolatore su di esse. La maggior parte delle fibre nervose postgangliari sono adrenergiche, ma alcune sono colinergiche. Alcuni ricercatori ammettono la possibilità di innervazione colinergica del midollo osseo dovuta a cellule postgangliari originate dai gangli dei nervi paraossali.
La regolazione nervosa diretta dell'emopoiesi è ancora messa in discussione, nonostante la scoperta di sinapsi aperte. Pertanto, si ritiene che il sistema nervoso abbia un effetto trofico sui tessuti mieloidi e reticolari, regolando l'afflusso di sangue al midollo osseo. La desimpatizzazione e la denervazione mista del midollo osseo portano alla distruzione della parete vascolare e all'alterata emopoiesi. La stimolazione della divisione simpatica del sistema nervoso autonomo porta ad un aumento del rilascio di cellule del sangue dal midollo osseo nel flusso sanguigno.
Regolazione dell'ematopoiesi. I meccanismi genetici molecolari dell'ematopoiesi sono in linea di principio gli stessi di qualsiasi sistema proliferante. Possono essere ridotti ai seguenti processi: replicazione del DNA, trascrizione, splicing dell'RNA (ritaglio di sezioni di introni dalla molecola di RNA originale e cucitura delle parti rimanenti), elaborazione dell'RNA con la formazione di RNA messaggero specifico, traduzione - sintesi di proteine specifiche .
I meccanismi citologici dell'emopoiesi comprendono i processi di divisione cellulare, la loro determinazione, differenziazione, crescita, morte programmata (apoptosi), interazioni intercellulari e intertissutali mediante molecole di adesione cellulare, ecc.
Esistono diversi livelli di regolazione dell'ematopoiesi:
1) livello genoma-nucleare. Nel nucleo delle cellule ematopoietiche, nel loro genoma, esiste un programma di sviluppo, la cui attuazione porta alla formazione di cellule del sangue specifiche. In definitiva, tutti gli altri meccanismi di regolamentazione sono collegati a questo livello. È stata dimostrata l'esistenza dei cosiddetti fattori di trascrizione, proteine di varie famiglie che si legano al DNA e funzionano fin dalle prime fasi dello sviluppo e regolano l'espressione dei geni nelle cellule emopoietiche;
2) il livello intracellulare si riduce alla produzione nel citoplasma delle cellule ematopoietiche di speciali proteine attivatrici che influenzano il genoma di queste cellule;
3) il livello intercellulare comprende l'azione di caloni, ematopoietine, interleuchine prodotte da cellule del sangue differenziate o stroma e che influenzano la differenziazione delle cellule staminali emopoietiche;
4) il livello organismico consiste nella regolazione dell'ematopoiesi da parte dei sistemi integrativi del corpo: nervoso, endocrino, immunitario, circolatorio.
Va sottolineato che questi sistemi funzionano in stretta interazione. La regolazione endocrina si manifesta nell'effetto stimolante sull'ematopoiesi degli ormoni anabolizzanti (somatotropina, androgeni, insulina e altri fattori di crescita). D'altra parte, i glucocorticoidi ad alte dosi possono sopprimere l'ematopoiesi, che viene utilizzata nel trattamento delle lesioni maligne del sistema emopoietico. La regolazione immunitaria viene effettuata a livello intercellulare, manifestata dalla produzione di cellule del sistema immunitario (macrofagi, monociti, granulociti, linfociti, ecc.) Mediatori, ormoni del sistema immunitario, interleuchine, che controllano i processi di proliferazione, differenziazione e l'apoptosi delle cellule emopoietiche.
Insieme ai fattori regolatori prodotti nel corpo stesso, l'ematopoiesi è stimolata da una serie di fattori esogeni che derivano dal cibo. Prima di tutto, si tratta di vitamine (B12, acido folico, orotato di potassio), che sono coinvolte nella biosintesi proteica, anche nelle cellule ematopoietiche.
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0