Metodo allergologico
Conclusione
introduzione
Attualmente, la ricerca microbiologica è un'attività importante e rilevante in biologia e medicina, poiché consente di confermare o negare la presenza di agenti patogeni di malattie infettive nel corpo (o altro oggetto di studio) con un alto grado di accuratezza e affidabilità. I metodi classici di ricerca microbiologica risolvono il problema dell'isolamento di una coltura pura dell'agente patogeno con la sua successiva identificazione mediante caratteristiche biochimiche, antigeniche e di altro tipo. La base della diagnosi microbiologica delle malattie infettive sono i metodi microscopici, microbiologici, biologici, sierologici e allergologici. Grazie ai metodi di ricerca microbiologica, è possibile identificare gli agenti causali di alcune malattie infettive e scegliere il metodo giusto per trattare questa malattia.
Bersaglio : Descrivere i principali metodi di ricerca microbiologica utilizzati in biologia e medicina.
Compiti
:
- caratterizzare i principali metodi di ricerca in microbiologia secondo le fonti letterarie;
- far conoscere agli studenti in sintesi le principali metodologie di ricerca microbiologica.
Metodo microscopico
I metodi di ricerca microscopici sono metodi per studiare oggetti molto piccoli e indistinguibili ad occhio nudo utilizzando i microscopi. Ampiamente usato in studi batteriologici, istologici, citologici e altri.
I metodi di ricerca microscopica comprendono la preparazione di strisci e preparati per la microscopia. Nella maggior parte dei casi, i risultati degli studi microscopici sono indicativi (ad esempio, determinano il rapporto tra agenti patogeni e colore), poiché molti microrganismi mancano di evidenti caratteristiche morfologiche (cioè strutturali) esterne ed interne. Tuttavia, la microscopia del materiale può determinare alcune caratteristiche morfologiche dei patogeni (ad esempio la presenza di nuclei, flagelli, inclusioni intracellulari, ecc.), nonché stabilire il fatto stesso della presenza o dell'assenza di microrganismi nei campioni studiati .
Esistono microscopi a luce, a contrasto di fase, a campo scuro (ultramicroscopia), luminescenti, polarizzanti, ultravioletti ed elettronici.
metodo microbiologico
I metodi di ricerca microbiologica sono il "gold standard" della diagnostica microbiologica, poiché i risultati degli studi microbiologici consentono di stabilire con precisione la presenza di un agente patogeno nel materiale di prova. L'identificazione delle colture pure (rispetto al tipo di microrganismo) viene effettuata tenendo conto delle proprietà morfologiche, culturali, biochimiche e antigeniche del microrganismo. La maggior parte degli studi include anche la determinazione della sensibilità ai farmaci antimicrobici (ad esempio, antibiotici) nel patogeno isolato. Per una valutazione epidemiologica del ruolo di un microrganismo, l'identificazione intraspecifica viene effettuata determinando fagovar, biovar, ecc.
metodo biologico
I metodi di ricerca biologica mirano a determinare la presenza di tossine patogene nel materiale di prova e a rilevare l'agente patogeno stesso (in particolare con il suo basso contenuto iniziale nel campione di prova). I metodi comprendono l'infezione degli animali da laboratorio con il materiale di prova, seguito dall'isolamento di una coltura pura dell'agente patogeno o dall'accertamento della presenza di una tossina microbica e della sua natura.
La simulazione di infezioni sperimentali in animali sensibili è uno strumento importante per studiare la patogenesi della malattia e la natura delle interazioni all'interno del sistema microrganismo-macroorganismo. Per i test biologici vengono utilizzati solo animali sani con un determinato peso corporeo ed età. Il materiale infetto viene somministrato per via orale, nel tratto respiratorio, per via endovenosa, intramuscolare, sottocutanea, nella camera anteriore dell'occhio, attraverso il foro del cranio, a livello suboccipitale (nella grande cisterna del cervello). Il sangue viene prelevato dagli animali durante la loro vita, l'essudato (fluido accumulato) dalla cavità addominale, dopo la morte: sangue, pezzi di vari organi, essudato da varie cavità.
Metodo sierologico
I metodi di ricerca sierologica per la rilevazione di anticorpi e antigeni specifici dell'agente patogeno sono uno strumento importante nella diagnosi delle malattie infettive. Sono di particolare valore nei casi in cui non è possibile isolare l'agente patogeno. In questo caso, è necessario identificare un aumento dei titoli anticorpali (cioè la loro concentrazione) e quindi vengono esaminati campioni di siero accoppiati prelevati nell'intervallo di 10-20 giorni (a volte questo intervallo può essere più lungo). Gli anticorpi compaiono solitamente nel sangue nella 1a-2a settimana della malattia e circolano nel corpo per un tempo relativamente lungo, il che consente di utilizzarne la rilevazione per studi epidemiologici.
Di particolare importanza sono i metodi per rilevare gli antigeni microbici che generano anticorpi. Appaiono in quantità significative già nelle prime fasi, il che rende la loro identificazione uno strumento importante per la diagnosi rapida delle malattie infettive e la loro determinazione quantitativa nella dinamica del processo infettivo funge da criterio per l'efficacia della terapia antimicrobica.
Metodo allergologico
Gli antigeni di molti agenti patogeni hanno un effetto sensibilizzante, ad es. può causare reazioni allergiche. Viene utilizzato per diagnosticare malattie infettive e negli studi epidemiologici. I test allergici cutanei, inclusa la somministrazione intradermica di Ag (allergene), hanno riscontrato la maggiore distribuzione. I test cutanei hanno trovato applicazione nella diagnosi di malattie come la morva, la melioidosi, la brucellosi. Il più famoso è il test di Mantoux, utilizzato sia per diagnosticare la tubercolosi che per valutare l'immunità dell'organismo all'agente patogeno.
Conclusione
In questo articolo sono stati brevemente descritti i principali metodi di ricerca in microbiologia (metodi di ricerca microbiologica):
1. Metodo microscopico.
2. Metodo microbiologico.
3. Metodo biologico.
4. Metodo sierologico.
5. Metodo allergologico.
Con l'aiuto dei metodi utilizzati in microbiologia, le persone hanno imparato a identificare e identificare vari agenti patogeni di alcune malattie infettive. Il metodo scelto correttamente contribuisce al corretto trattamento delle malattie in futuro.
Attualmente, i metodi di ricerca microscopici, microbiologici e biologici sono più ampiamente utilizzati, perché è grazie a questi metodi che è possibile identificare la causa dell'insorgenza e della manifestazione di malattie infettive negli organismi viventi e fornire una descrizione corretta degli agenti causali di queste malattie.
Fonti:
1. Studi microbiologici: metodi, assunzione di biomateriali / [risorsa elettronica] / © 2009-2013 Centro medico "Clinica del Dr. Alexandrov" URL: http://www.raemed.ru/diagnostika/laboratornaya-diagnostika/mikrobiological... (Data di accesso: 21.09.2014)
2. Breve enciclopedia medica. Metodi di ricerca microscopica / [Risorsa elettronica] / Copyright © 2002-2011 "Biblioteca della Natura" URL: http://www.golkom.ru/kme/13/2-172-3-1.html (Data di accesso: 21.09 .2014)
3. Meduniver Microbiology / [risorsa elettronica] / Meduniver.com URL: http://meduniver.com/Medical/Microbiology/328.html (Data di accesso: 21.09.2014)
4. Meduniver Microbiology / [risorsa elettronica] / Meduniver.com URL: http://meduniver.com/Medical/Microbiology/329.html (Data di accesso: 21.09.2014)
Compilatore: Fomina E.
Negli ultimi anni si è registrato un aumento significativo delle malattie allergiche, soprattutto tra la popolazione dei grandi centri industriali e delle megalopoli, che impone la necessità di una costante ricerca di nuove tecniche diagnostiche e metodi per il trattamento delle allergie.
La diagnosi viene effettuata sulla base di metodi fisici, nonché di laboratorio, strumentali e di altro tipo di esame clinico e allergologico generale.
Un posto speciale tra i metodi di un esame allergologico specifico è occupato dai cosiddetti test provocatori volti a identificare una risposta a uno specifico irritante - un allergene.
Condizioni per i test allergici
I test provocatori con allergeni possono essere eseguiti solo da uno specialista, un allergologo-immunologo con competenze pratiche nella conduzione di tali studi, in grado di attuare misure terapeutiche in modo rapido e competente in caso di reazioni sistemiche.
La possibilità di sviluppare reazioni sistemiche durante tali test rende questa procedura pericolosa, quindi dovrebbe essere eseguita solo in uno studio specializzato o in un ospedale dotato di tutto il necessario per fermare le reazioni sistemiche. I test provocatori hanno le loro indicazioni e controindicazioni, che devono essere prese in considerazione quando si prescrivono tali metodi diagnostici.
Metodi di test allergici più comuni
Per test provocativi specifici vengono utilizzati allergeni terapeutici e diagnostici standardizzati registrati in Russia e approvati per l'uso. I principali gruppi di allergeni terapeutici e diagnostici attualmente utilizzati in Russia per la diagnosi di allergie immediate sono i seguenti: allergeni pollinici; allergeni della polvere domestica e delle biblioteche; allergeni degli acari della polvere domestica; allergeni dell'epidermide degli animali; allergeni da piume e piumino di uccelli; allergeni alimentari; allergeni degli insetti; allergeni batterici e fungini.
L'obiettivo principale dei test provocativi è identificare la presenza di ipersensibilità a un particolare allergene, stabilirne il grado e selezionare uno spettro di allergeni per un'ulteriore immunoterapia allergene-specifica.
Durante il test, una o più diluizioni dell'allergene vengono applicate sulla pelle o sulle mucose della congiuntiva o delle vie respiratorie, dopo di che viene valutata la gravità della reazione in risposta a questo stimolo. I principali metodi di test allergologici provocativi: pelle (inclusa l'applicazione); nasale; congiuntivale; inalazione; sublinguale.
Test cutaneo
Il test cutaneo è il metodo più accessibile e altamente specifico per rilevare l’ipersensibilità immediata e ritardata.
Questo metodo di test presenta controindicazioni, di cui bisogna tenere conto anche quando si applicano altri test provocativi.
Controindicazioni per i test cutanei: esacerbazione della malattia di base; decorso grave e non compensato di asma bronchiale; infezioni acute intercorrenti (ARI, tonsilliti, polmoniti, ecc.); scompenso di malattie degli organi interni (fegato, reni, sistema cardiovascolare, sistema endocrino, sangue, ecc.); esacerbazione di focolai di infezione cronica. Fase attiva delle malattie infettive croniche (tubercolosi, sifilide, brucellosi, ecc.); malattie autoimmuni (LES, sclerodermia, artrite reumatoide, dermatomiosite, ecc.); neoplasie maligne; malattia mentale; gravidanza e allattamento; sindrome da immunodeficienza acquisita.
Per diagnosticare una delle forme più comuni di allergia immediata, l'atopia, vengono utilizzati metodi di puntura cutanea e test della puntura. Per diagnosticare l'ipersensibilità di tipo ritardato (DTH) si utilizzano test intradermici con allergeni batterici e fungini; per una valutazione generale del DTH sono possibili test cutanei con tubercolina e brucellina. La reazione viene valutata dopo 24-48 ore.In entrambi i casi si utilizza il liquido di controllo del test come controllo negativo e la soluzione di istamina come controllo positivo.
I test cutanei con un certo grado di probabilità possono essere non informativi (risultati falsi positivi o falsi negativi) per una serie di motivi: conservazione impropria degli allergeni, diminuzione della reattività cutanea, violazioni delle tecniche di test cutanei, ecc. Pertanto, come altri tipi di test provocativi , i test cutanei possono essere considerati un metodo diagnostico chiarificatore. Va inoltre tenuto presente che, in base ai risultati dei test cutanei, è possibile stabilire solo la presenza di sensibilizzazione (maggiore sensibilità del corpo a un particolare allergene). Per poter effettuare una diagnosi definitiva è necessario stabilire una chiara relazione tra la presenza di questa sensibilizzazione e le manifestazioni cliniche della malattia, confermare cioè che questo particolare allergene sia responsabile dell'insorgenza dei sintomi allergici.
Per valutare il grado di sensibilità del paziente a questo allergene (nonché per selezionare la dose iniziale dell'allergene terapeutico per l'immunoterapia allergene-specifica), viene eseguita la titolazione allergometrica, cioè test con diverse diluizioni dell'allergene. Lo studio viene effettuato impostando test cutanei con varie diluizioni di allergeni.
I test cutanei possono essere eseguiti solo utilizzando allergeni diagnostici appositamente progettati. Non sono raccomandati test con l'applicazione del farmaco sulla pelle, iniezione intradermica o sottocutanea per rilevare allergie ai farmaci. In primo luogo, ciò crea il rischio di una reazione sistemica e, in secondo luogo, esiste il rischio di sviluppare una reazione infiammatoria locale non specifica, che non può indicare in modo affidabile la presenza o l'assenza di un'allergia.
Il metodo di impostazione dei test allergologici cutanei
Una goccia di liquido di controllo del test, una goccia di soluzione di istamina allo 0,01% e una goccia di allergene/i vengono applicate sulla pelle dell'avambraccio, precedentemente trattata con alcol. La soluzione di istamina è il controllo positivo e il fluido di prova è il controllo negativo. La distanza tra i punti in cui vengono applicate le gocce è di almeno 2,5-3 cm, dopodiché l'epidermide viene danneggiata nell'area di ciascuna goccia. In questo caso vengono utilizzati scarificatori diversi. La scarificazione può essere eseguita anche con lancette: speciali scarificatori su cui sono fissati gli allergeni. Durante il prick test, il danno è causato da una puntura, mentre durante la scarificazione - un graffio superficiale dell'epidermide (durante questa procedura è importante non danneggiare i vasi sanguigni!). Le reazioni vengono valutate dopo 10-20 minuti. Viene fornita la valutazione della scarificazione e del prick test in base alla gravità della reazione E.
Test cutanei applicativi
I test cutanei applicativi (patch-test) vengono utilizzati per diagnosticare la dermatite allergica da contatto e la fotodermatite. Per i test, viene utilizzata la diagnostica standardizzata per eseguire test applicativi: medicinali locali, metalli, componenti in gomma, adesivi, agenti antimicrobici, aromi e altre sostanze. La risposta viene valutata dopo 48-72 ore.
esame nasale
Il test nasale viene utilizzato per diagnosticare la rinite allergica. 1 goccia di liquido di controllo del test viene instillata in un passaggio nasale. In assenza di reazione, si instilla successivamente nell'altra cavità nasale 1 goccia di una diluizione decuplicata dell'allergene (1:100, 1:10), quindi l'intero allergene. L'intervallo tra l'instillazione di un allergene con una concentrazione più elevata dovrebbe essere di almeno 20-30 minuti. Un aumento della concentrazione dell'allergene viene effettuato solo se non vi è alcuna reazione alla diluizione precedente. Il test è considerato positivo quando compaiono i sintomi della rinite. Le manifestazioni di rinite possono anche essere risolte con la rinoscopia anteriore.
Test congiuntivale
Per diagnosticare la congiuntivite allergica viene utilizzato un test congiuntivale. Il fluido di controllo del test viene instillato nel sacco congiuntivale inferiore dell'occhio. In assenza di reazione, 1 goccia dell'allergene viene successivamente instillata in un altro sacco congiuntivale in diluizione doppia (1:2048, 1:1024, 1:512, ecc., fino a 1:2). L'intervallo tra le applicazioni dell'allergene con concentrazioni diverse è di almeno 20-30 minuti. Un aumento della concentrazione dell'allergene viene effettuato solo se non vi è alcuna reazione alla concentrazione precedente. Il test è considerato positivo quando compaiono sintomi di congiuntivite.
prova di inalazione
Il test inalatorio viene utilizzato per diagnosticare l'asma bronchiale e viene effettuato solo in ambito ospedaliero. Innanzitutto, valutare gli indicatori della funzione della respirazione esterna - FEV1 (inizialmente almeno il 70% dei valori corretti). Il fluido di controllo viene quindi inalato. Le inalazioni possono essere effettuate utilizzando un inalatore a getto dosato. In assenza di reazione, l'allergene viene inalato in diluizioni doppie (1:1024, 1:512, 1:256, ecc., fino a 1:16). Il FEV1 viene registrato ogni 10 minuti dopo l'inalazione successiva. Con una diminuzione dell'indicatore superiore al 20%, il test è considerato positivo. Dopo il test il paziente deve restare sotto controllo medico per 24 ore ed entro un giorno è possibile effettuare un test inalatorio con un solo allergene.
test sublinguale
Il test sublinguale viene utilizzato per diagnosticare le allergie ai farmaci e agli alimenti. Se il paziente ha una storia di reazioni gravi che si sospetta siano correlate al farmaco o al prodotto alimentare in sperimentazione, è preferibile utilizzare metodi di ricerca di laboratorio. Prima del test, vengono misurate la frequenza cardiaca, la pressione sanguigna e viene esaminata la cavità orale. Quindi 1/8 (1/4) compresse (o 2-3 gocce del farmaco disciolto) o un prodotto alimentare naturale in diluizione 1:10 vengono poste sotto la lingua del paziente per 5-15 minuti. Il test è considerato positivo quando si verifica una reazione infiammatoria locale sulla mucosa orale o una reazione sistemica. Dopo il test, il paziente deve essere sotto la supervisione di un medico durante il giorno. Durante questo periodo di tempo, il medico monitora le condizioni dei sistemi cardiovascolare e respiratorio del paziente.
Reazioni durante i test allergici
È previsto il verificarsi di una reazione allergica locale durante i test allergologici, tuttavia, data la presenza di una provocazione, questo metodo di esame è anche associato al rischio di reazioni sistemiche che richiedono un'azione immediata. Il verificarsi di tali complicazioni durante il test è possibile sia nei primi secondi (minuti) che nelle ore, e in alcuni casi anche durante il giorno.
Lievi segni di una reazione sistemica: dolori articolari, mal di testa, disagio.
Segni moderati di una reazione sistemica: manifestazioni lievi di rinite, congiuntivite o asma bronchiale (il picco di flusso espiratorio non è inferiore al 60% dei valori attesi o del tasso di pazienti in remissione). I sintomi sono ben controllati con farmaci appropriati (bloccanti H1 o β2 agonisti per via inalatoria).
Segni gravi di una reazione sistemica: orticaria, edema di Quincke, ridotta conduzione bronchiale (con un indicatore del picco di flusso espiratorio inferiore al 60% del valore atteso o dell'indicatore del paziente durante la remissione), i sintomi sono controllati da un trattamento appropriato.
Condizioni potenzialmente letali - shock anafilattico, gonfiore degli organi vitali (edema laringeo) - richiedono cure intensive.
Le ragioni principali per lo sviluppo di tali reazioni possono essere: il mancato rispetto dei requisiti per le controindicazioni ai test provocatori; l'uso di allergeni non standardizzati o di preparati conservati senza rispettare i requisiti pertinenti; violazioni della tecnologia di test; elevata sensibilità individuale del paziente.
L'entità dell'assistenza terapeutica in caso di reazioni sistemiche dipende dalla loro gravità.
In tutti i casi di reazioni sistemiche durante i test allergici, è necessario il ricovero ospedaliero per l'osservazione ospedaliera e il trattamento del paziente. Il trattamento delle reazioni sistemiche gravi deve essere effettuato nelle condizioni dell'unità di terapia intensiva e di terapia intensiva.
Se si verificano reazioni sistemiche, la prima cosa da fare è interrompere l'introduzione (applicazione, inalazione, ecc.) degli allergeni. Successivamente, è necessario iniziare una terapia mirata a fermare la reazione: l'introduzione di antistaminici sistemici (bloccanti H1) e di glucocorticosteroidi sistemici per via parenterale. In caso di sindrome broncoostruttiva, vengono utilizzati β 2 -agonisti, anticolinergici (inalazione), somministrazione parenterale di metilxantine, corticosteroidi sistemici, tenendo conto della gravità della reazione.
Lo shock anafilattico è una delle manifestazioni più gravi di una reazione allergica immediata, accompagnata da una serie di disturbi sistemici e che richiede cure mediche immediate. Il tempo di sviluppo varia da alcuni secondi a diverse ore. Lo shock anafilattico può svilupparsi secondo diversi scenari. I sintomi clinici sono causati dalla contrazione della muscolatura liscia, dall'aumento della permeabilità vascolare, dalla disfunzione delle ghiandole endocrine e dall'alterata coagulazione del sangue. A guidare il quadro clinico dello shock anafilattico sono i disturbi cardiovascolari e respiratori, uno dei quali può prevalere sull'altro.
Nei casi più lievi, lo shock anafilattico inizia con la comparsa di precursori: sentimenti di ansia, paura, debolezza, sensazione di calore. Prurito cutaneo, eruzioni cutanee come orticaria, eritema, edema di Quincke, raucedine della voce (fino all'afonia), difficoltà a deglutire, vertigini, mal di testa, tinnito, intorpidimento e formicolio delle dita, della lingua e delle labbra, sintomi di rinite e congiuntivite, dolore alle addome, parte bassa della schiena e nella regione del cuore. All'esame, la pelle è pallida, talvolta con una sfumatura bluastra. Si osservano mancanza di respiro, respiro stridente, respiro sibilante; vomito, defecazione involontaria e minzione. Diminuzione della pressione sanguigna di 30-50 mm Hg. Art., i suoni cardiaci sono ovattati, il polso è filiforme. Tachicardia, tachiaritmia. La perdita di coscienza non si nota immediatamente o non si verifica affatto.
Con shock anafilattico moderato, i sintomi di cui sopra sono più pronunciati. La perdita di coscienza avviene rapidamente, si notano spesso convulsioni toniche e cloniche, sudore freddo e appiccicoso, cianosi delle labbra, pupille dilatate. I suoni cardiaci sono ovattati, il ritmo cardiaco è irregolare, debole, la pressione sanguigna non è determinata.
Nei casi più gravi, lo sviluppo è rapido. La perdita di coscienza è immediata. I suoni cardiaci non vengono uditi, la pressione sanguigna non viene determinata. La respirazione non viene auscultata a causa della completa ostruzione delle vie aeree.
Misure terapeutiche in caso di shock anafilattico
Le misure terapeutiche in caso di shock anafilattico devono essere adottate immediatamente. Iniettare per via sottocutanea 0,3-0,5 ml di soluzione di adrenalina allo 0,1%. Il luogo di applicazione dell'allergene (se possibile) viene iniettato con una soluzione allo 0,1% di adrenalina o norepinefrina alla dose di 0,1-0,3 ml con 4-5 ml di soluzione salina. Puoi applicare il ghiaccio. È necessario iniziare la flebo endovenosa: 300 ml di soluzione di glucosio al 5% + 1 ml di soluzione di norepinefrina allo 0,1%. In alternativa: somministrazione di dopamina (da 300-700 mcg/ml, ma non più di 1500 mcg/ml) con diminuzione graduale. Se necessario, è possibile continuare l'introduzione delle amine pressorie (soluzione di adrenalina allo 0,1% per via sottocutanea) ad intervalli di 5-10 minuti. La durata della somministrazione è determinata da parametri emodinamici. Somministrazione endovenosa di farmaci sistemici GCS: idrocortisone 250 mg o prednisolone 90-120 mg o desametasone 8-32 mg. In caso di sindrome bronco-ostruttiva, introdurre eufillin 10,0 ml di una soluzione endovenosa al 2,4% in soluzione fisiologica. Con l'edema polmonare, la dose di corticosteroidi può essere aumentata e 0,5 ml di strofantina allo 0,5% con 10 ml di glucosio al 40% possono essere iniettati per via endovenosa. Se necessario, viene effettuato: intubazione o tracheostomia e trasferimento alla ventilazione meccanica, ossigenazione - inalazione di ossigeno umidificato mediante catetere nasale (velocità - 5-10 l / min). L'uso di diuretici è indicato solo con la normalizzazione della pressione sanguigna. Con pressione arteriosa sistolica superiore a 90 mm Hg. Arte. si possono somministrare antistaminici: tavegil - 2,0 ml. Viene effettuata l'introduzione di farmaci sostitutivi del plasma, liquidi in/in drip o jet. Forse l'introduzione dei destrani. L'introduzione di corticosteroidi e antistaminici deve essere continuata fino al miglioramento delle condizioni del paziente. L'abolizione dei suddetti farmaci viene effettuata gradualmente e in conformità con i segni oggettivi di stabilizzazione. È necessario un monitoraggio costante della funzione dei sistemi respiratorio e cardiovascolare. Possono svilupparsi complicazioni (infarto miocardico, edema polmonare, edema cerebrale, ecc.).
La durata del trattamento varia da alcune ore a diversi giorni.
Pertanto, i test provocativi con allergeni diagnostici continuano ad essere una parte importante, e in alcuni casi indispensabile, di un esame allergologico specifico. I metodi provocatori consentono di valutare lo stato allergologico del paziente, selezionare e valutare l'efficacia della terapia e monitorare dinamicamente le condizioni del paziente.
Recentemente sono stati condotti lavori in tutto il mondo volti alla creazione di nuovi farmaci diagnostici basati su allergeni. Tuttavia, il principio di base di tale diagnosi rimane invariato: la nomina, la conduzione e la valutazione dei risultati dei test allergologici provocatori dovrebbero essere effettuati esclusivamente da uno specialista, un allergologo-immunologo.
E. N. Medunitsyna,Candidato dell'Istituto di ricerca in scienze mediche di allergologia e immunologia, Mosca
Indice dell'argomento "Metodi di rilevamento di microrganismi. Ricerca microbiologica":Metodi di ricerca sierologica il rilevamento di AT e Ag specifici dell'agente patogeno è uno strumento importante nella diagnosi delle malattie infettive. Sono di particolare valore nei casi in cui non è possibile isolare l'agente patogeno. In questo caso, è necessario rilevare un aumento dei titoli AT e pertanto vengono esaminati campioni di siero accoppiati prelevati nell'intervallo di 10-20 giorni (a volte questo intervallo può essere più lungo). Gli AT compaiono solitamente nel sangue nella 1a-2a settimana della malattia e circolano nell'organismo per un tempo relativamente lungo, il che consente di utilizzare la loro rilevazione per studi epidemiologici retrospettivi. La definizione delle classi Ig caratterizza chiaramente le fasi del processo infettivo e può fungere anche da criterio prognostico indiretto. Di particolare importanza sono i metodi per la rilevazione degli antigeni microbici. Appaiono in quantità significative già nelle prime fasi, il che rende la loro identificazione uno strumento importante per la diagnosi rapida delle malattie infettive e la loro determinazione quantitativa nella dinamica del processo infettivo funge da criterio per l'efficacia della terapia antimicrobica.
Metodi di ricerca allergologica
Antigeni di molti agenti patogeni hanno un effetto sensibilizzante, che viene utilizzato per diagnosticare malattie infettive, nonché negli studi epidemiologici. I test allergici cutanei, inclusa la somministrazione intradermica di Ag (allergene) con lo sviluppo di una reazione HRT, hanno trovato la maggiore distribuzione. I test cutanei hanno trovato applicazione nella diagnosi di malattie come la morva, la melioidosi, la brucellosi. Il più famoso è il test di Mantoux, utilizzato sia per la diagnosi della tubercolosi che per valutare l'immunità dell'organismo all'agente patogeno.
Seleziona una rubrica Malattie allergiche Sintomi e manifestazioni dell'allergia Diagnostica dell'allergia Cura dell'allergia Gravidanza e allattamento Bambini e allergie Vita ipoallergenica Calendario delle allergie
Esame fisico
Comprende l'esame del paziente, la palpazione, l'auscultazione (ascolto dei suoni che accompagnano il lavoro degli organi) e le percussioni (ascolto dei suoni quando vengono toccate determinate aree del corpo del paziente).
Diagnosi di laboratorio delle allergie
Il metodo di laboratorio per diagnosticare le allergie determina lo stato del corpo in base ai test effettuati dal paziente. La maggior parte dei metodi si basa sull'ELISA (saggio immunoassorbente legato all'enzima), una reazione specifica antigene-anticorpo. Il metodo della chemiluminescenza multipla e il metodo dell'immunofluorescenza basati sull'apparecchio ImmunoCAP si basano sull'ELISA.
Chimica del sangue
Studia lo stato degli organi e dei sistemi interni, la presenza di processi infiammatori, determinando la composizione chimica del sangue.
Screening Esame Allergologico
Oggetto di studio- siero sanguigno. I test ELISA vengono eseguiti per i principali gruppi di allergeni. Il metodo consente di restringere la ricerca dell'allergene colpevole.
Determinazione delle IgG specifiche
L'oggetto è siero di sangue. Il test LgG-ELISA viene eseguito con antigeni individuali per identificare con precisione l'allergene colpevole.
Indicazioni: Diagnosi di allergie e intolleranze alimentari.
Interpretazione dei risultati:
- 50 U/ml - il risultato è negativo;
- 50 - 100 U / ml - una debole violazione della tolleranza;
- 100 - 200 U / ml - moderata violazione della tolleranza;
- più di 200 U / ml - una pronunciata violazione della tolleranza.
Ricerca di anticorpi IgE specifici
Gli anticorpi IgE sono responsabili delle reazioni immediate. Determinato nel siero sanguigno mediante ELISA. L'agente allergico viene identificato.
Indicazioni: incapacità di identificare l'allergene attraverso l'anamnesi, rifiuto di test cutanei, storia di reazioni sistemiche, dermatiti, ipo e iperreattività della pelle, valutazione quantitativa degli anticorpi, allergia alimentare IgE-dipendente.
Il sangue viene prelevato dalla vena cubitale. Pochi giorni prima della donazione di sangue, gli alimenti allergenici vengono esclusi dalla dieta e dal contatto con gli animali e gli antistaminici vengono interrotti. L'analisi viene eseguita durante il periodo di remissione, il sangue viene prelevato a stomaco vuoto.
Il valore normale (di riferimento) di lgE nel sangue è inferiore a 0,35 UI / ml
Se vengono rilevate allergie IgE-dipendenti, è indicata l'immunoterapia allergene-specifica.
Studio della composizione gassosa del sangue
Vengono determinati il pH, la pressione parziale di O2 e CO2, la quantità di bicarbonato nel sangue del paziente.
Studio del profilo ormonale
Nel sangue viene misurato il livello degli ormoni della corteccia surrenale.
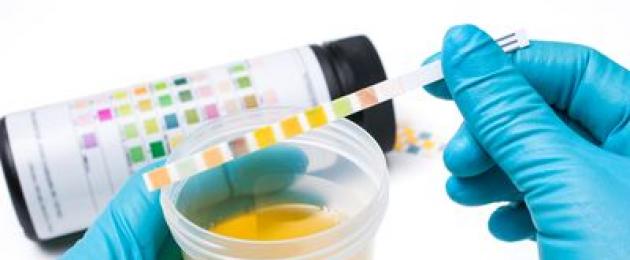
Analisi clinica delle urine 
Vengono valutate le caratteristiche fisiche e chimiche dell'urina: colore, trasparenza, densità, acidità, composizione chimica. Nel sedimento viene determinata la presenza di epitelio, eritrociti, leucociti, batteri.
Coprogramma
Utilizzato nella diagnosi delle allergie alimentari.
Analisi generale dell'espettorato
Viene utilizzato nella diagnosi delle allergie respiratorie. Vengono esaminati la quantità, la consistenza, il colore, l'odore, il carattere (muco, pus, sangue, fluido sieroso), la flora, gli elementi modellati.
Esami reumatologici
L'oggetto è sangue. Viene analizzato il livello del fattore reumatologico, del fibrinogeno, della proteina C-reattiva e dell'antistreptolisina. Il metodo consente di stabilire la presenza, la localizzazione e la fonte dell'infiammazione del tessuto connettivo.
Ricerca virologica
Oggetti: sangue, feci, espettorato, liquido cerebrospinale. Viene determinata la presenza di virus nel corpo.
Analisi batteriologica dell'espettorato e di altre secrezioni (segreti) dalle mucose e dalla pelle
Il campione viene inoculato in un mezzo nutritivo e viene effettuata la successiva analisi delle colonie coltivate. Permette di identificare e quantificare la presenza di agenti patogeni di malattie infettive.
Esame citologico di secrezioni, strisci o lavaggi delle cavità nasali, mucosa congiuntivale, ecc.
Il metodo consiste nell'esaminare al microscopio le cellule presenti nel campione prelevato per identificarne patologie morfologiche e lesioni e le loro cause.
Metodi specifici di esame allergologico
Questo gruppo di metodi per diagnosticare le allergie viene eseguito su un paziente e mira a identificare l'agente che provoca allergie.
Test cutanei (scarificazione)
Viene valutata la reazione locale al contatto dell'allergene con la pelle.
Esistono i seguenti tipi di test cutanei:

Indicazioni: dati anamnestici che indicano la natura allergica della malattia.
Controindicazioni:
 Ecco come viene eseguito un patch test per gli allergeni (può essere aumentato)
Ecco come viene eseguito un patch test per gli allergeni (può essere aumentato) - Fase acuta dell'allergia;
- Malattie infettive acute;
- Malattie autoimmuni, oncologiche, sistemiche;
- malattie del sangue;
- Malattie nervose e mentali;
- Età inferiore a 3 anni;
- Gravidanza, allattamento;
- Assunzione di farmaci antistaminici broncospasmolitici e ormonali.
Motivi per risultati falsi:
- Violazione della tecnologia di campionamento;
- Conservazione impropria dei preparati allergenici;
- Ridotta reattività cutanea;
- Assunzione di antistaminici.
Un risultato positivo indica la sensibilizzazione del corpo, se corrisponde ai risultati dell'anamnesi, si conclude sulla natura allergica della malattia, se c'è una discrepanza, vengono eseguiti ulteriori test.
Con una reazione positiva al test di Mantoux, viene effettuata una diagnosi differenziale di allergie post-vaccinazione e infettive, cioè viene determinato cosa ha causato la reazione locale: il bacillo di Koch o gli anticorpi senza infezione.
Il test viene effettuato da un allergologo, utilizzando soluzioni allergeniche poste sulla pelle dell'avambraccio. Vengono applicati fino a 15 campioni contemporaneamente.
Un frammento della trama del canale televisivo MIR: conduzione di test puntuali per bambini
Prove di eliminazione
Per diverse settimane viene escluso il contatto del paziente con possibili allergeni, il che porta ad un miglioramento delle condizioni generali. Alla ripresa dell'esposizione all'allergene desiderato, il paziente mostra nuovamente i sintomi dell'allergia.
In questo modo è possibile identificare con precisione la sostanza che causa la reazione allergica. Il metodo è più efficace per le allergie alimentari, ai farmaci e per la dermatite da contatto.
Prove provocatorie
L'allergene viene applicato sulla mucosa dell'organo bersaglio, si verifica una reazione allergica locale.
Quando si diagnosticano le allergie, vengono utilizzati i seguenti tipi di test provocativi:
- Nasale(indicazioni: polinosi, rinite): l'allergene viene posto nella narice;
- Congiuntivale: l'allergene viene instillato sotto la palpebra inferiore;
- Sublinguale(allergia alimentare): l'allergene viene instillato sotto la lingua;
- inalazione(indicazioni: asma bronchiale): viene inalato un aerosol di un preparato allergenico;
- Test di inalazione con carbacolo: conferma della diagnosi di asma bronchiale;
- Test di inalazione con aria fredda: studio dell'iperreattività bronchiale aspecifica;
- Metodi aggiuntivi esame allergico:
- Prova di Duncan(per allergia al freddo): mettere un pezzo di ghiaccio sulla pelle per 20 minuti;
- Prova termica(per allergia al calore): una bottiglia di acqua calda (40°C) viene posta sulla pelle dell'avambraccio per 10 minuti.
Metodi funzionali per la diagnosi delle allergie
Consente di valutare il lavoro dei sistemi fisiologici del corpo attraverso la misurazione strumentale delle manifestazioni esterne del loro lavoro.
Quando si diagnostica l'allergia, viene valutato il lavoro dei polmoni e delle vie respiratorie:
 Flussometria di picco per l'asma (può essere aumentata)
Flussometria di picco per l'asma (può essere aumentata) - Flussimetria di picco- misurazione del picco di flusso espiratorio;
- Spirometria e spirografia- vengono misurate la velocità e le caratteristiche volumetriche della respirazione;
- Pneumotacometria- misurazione della velocità dell'aria durante l'inspirazione e l'espirazione forzata.
Metodi di esame strumentale
L'arsenale di metodi strumentali per la diagnosi delle allergie comprende:
- Rinoscopia anteriore: diagnosi delle lesioni della mucosa nasale.
- Rinomanometria anteriore: misura il restringimento del lume delle fosse nasali dovuto ad un test allergico nasale.
- Esami endoscopici: esame degli organi interni attraverso un endoscopio.
Oltre ai metodi tradizionali sopra indicati, esistono metodi alternativi per diagnosticare le allergie.
Metodi alternativi per la diagnosi delle malattie allergiche
Se una malattia allergica si manifesta con sintomi insoliti o la diagnosi è difficile con i metodi tradizionali, si ricorre a metodi alternativi per diagnosticare le allergie.
Test leucocitotossico
Viene determinato il numero di leucociti che trasportano un antigene specifico. La presenza di un antigene è determinata dal cambiamento nell'aspetto di un leucocita quando reagisce con un sospetto allergene.
Test allergologico per la rilevazione delle IgG in ELISA
Viene utilizzato nell'identificazione di un agente allergico e nella diagnosi di intolleranza alimentare.
 Ecco come appare il test di risonanza vegetativa (può essere ingrandito)
Ecco come appare il test di risonanza vegetativa (può essere ingrandito) Test VEGA (test elettrodermico) Metodo Voll
Studio della conduttività elettromagnetica nel corpo. La diminuzione della conduttività indica un processo allergico.
Analisi dei capelli e test allergici
Riflesso auricolocardico
Il cambiamento nel polso e nel riempimento del sangue viene valutato al contatto con l'allergene.
Per una diagnosi inequivocabile, l'allergologo durante l'esame utilizza a turno molti dei metodi elencati per diagnosticare le allergie.
Programma "Ciao, dottore!". Metodi moderni di diagnostica molecolare delle allergie
Metodi specifici di diagnostica allergica
Test cutanei
I test cutanei hanno trovato la più ampia applicazione come metodo per determinare l'allergene. Il metodo è meno traumatico, relativamente sicuro e abbastanza specifico (vale a dire, l'allergene causale può essere determinato con un alto grado di certezza). La combinazione di un'anamnesi attentamente raccolta con un ampio programma di test cutanei ben progettato è la base di un approccio diagnostico ai problemi allergici. Fondamentalmente, i test cutanei vengono utilizzati per rilevare allergeni specifici nelle malattie causate da reazioni di ipersensibilità di tipo immediato (tipo I). Questi includono rinite allergica, asma, eczema atopico, anafilassi e orticaria. La pelle del paziente è esposta a una piccola quantità di allergene, che provoca lo sviluppo di una reazione allergica in miniatura. I test cutanei vengono solitamente eseguiti durante la remissione. I metodi per eseguire i test cutanei possono essere diversi: tacche, iniezioni, iniezione intradermica di un allergene, elettroforesi del farmaco. Pertanto, a seconda del metodo scelto, il test può essere cutaneo e intradermico. Gli scopi principali dei test cutanei sono:
- identificazione degli allergeni principali che non sono istituiti secondo l'anamnesi di una malattia allergica;
- conferma della presenza di allergeni, sospettati sulla base dei dati dell'anamnesi allergica.
Il metodo dei test cutanei si basa sulla presenza di anticorpi non solo nell'organo d'urto, ma anche nella pelle (reagina). Pertanto, quando si incontra un allergene “correlato”, si verifica una reazione allergica con il rilascio di istamina e la formazione di vescicole o iperemia allergica infiammatoria. Attualmente è noto un gran numero di allergeni diagnostici, sia infettivi che non infettivi. I test cutanei sono controindicati durante l'esacerbazione di una malattia allergica, una malattia sottostante (non allergica), durante il trattamento con ormoni e antistaminici (poiché questi medicinali possono distorcere (ridurre) la sensibilità della pelle). L'intensità dei test cutanei è valutata sia dai vantaggi (da 0 a 4), sia dal diametro del “pulsante”, o dal punto focale dell'iperemia (arrossamento della pelle).
Considerata la possibilità di sviluppare gravi complicazioni, fino allo shock anafilattico, se non viene seguita la tecnica del test cutaneo, nonché la complessità di interpretazione dei risultati, i test cutanei possono essere eseguiti solo in sale allergiche da personale appositamente formato sotto la supervisione di un medico. allergologo.
Prove provocatorie
Oltre ai test cutanei, i test provocativi sotto forma di test speciali sono ampiamente utilizzati per la diagnosi in allergologia. Con l'aiuto di campioni provocatori (test), viene identificato (specificato) un allergene causalmente significativo. I test si basano sull'introduzione di un allergene nell'organo da shock. Se l'allergene è causalmente significativo, si verifica una reazione infiammatoria allergica. Un organo da shock è l'organo la cui lesione è quella principale nel quadro della malattia. In base al tipo di organo d'urto, si distinguono i seguenti tipi di test provocatori:
I. Test provocatorio congiuntivale utilizzato per rilevare gli allergeni che causano lo sviluppo di congiuntivite allergica o raffreddore da fieno, che si verificano con fenomeni di congiuntivite. È necessario prestare attenzione quando lo si esegue a causa del timore di provocare una forte reazione infiammatoria. Le controindicazioni sono le stesse dei test cutanei. Nel sacco congiuntivale, spostando di lato la palpebra inferiore, vengono instillate alcune gocce di fluido di controllo del test. Quindi le palpebre possono essere chiuse. In assenza di una reazione infiammatoria, vengono instillate gocce dell'allergene (in diluizione). Con la comparsa di prurito, infiammazione delle palpebre, lacrimazione, il test è considerato positivo.
II. Il test provocatorio nasale è considerato il più sicuro. Viene effettuato principalmente per il raffreddore da fieno con manifestazioni cliniche di rinite e rinite allergica. Questo test è semplice e facile da eseguire in una stanza allergologica. Controindicazioni - come con i test cutanei. L'allergene (dopo la somministrazione preliminare del liquido di controllo del test) nella diluizione appropriata viene instillato in una metà del naso. Con una reazione positiva, compaiono starnuti, prurito al naso, difficoltà a respirare attraverso questa metà del naso. Con un esame speciale della mucosa di questa metà del naso (con rinoscopia), si può determinare gonfiore della mucosa nasale, restringimento del passaggio nasale.
III. Il test provocatorio inalatorio viene solitamente utilizzato per la diagnosi specifica di varie forme di asma bronchiale. Il test viene eseguito rigorosamente in ospedale, poiché è possibile sviluppare un grave attacco di asma bronchiale immediatamente o dopo poche ore, quindi la persona sottoposta al test deve essere monitorata. Questo test è il più specifico (cioè consente con grande certezza di identificare un allergene causalmente significativo), poiché l'allergene viene somministrato in modo naturale. Affinché l'allergene possa penetrare nella mucosa delle vie respiratorie, deve essere spruzzato, dopodiché il paziente lo inala. In risposta all'ingresso dell'allergene nell'organo d'urto (polmoni), si verifica il broncospasmo, che indica il significato causale dell'allergene. Per i bambini, questo test viene eseguito solo dai 4-5 anni con grande cura e preparazione preliminare. Per rimuovere il broncospasmo verificatosi durante lo studio, è necessaria l'inalazione di uno dei farmaci broncospasmolitici (Berotek, Ventolin, ecc.).
Esistono altri tipi di test provocatori, come il freddo, il caldo, la leucocitopenia, la trombocitopenia, l'esposizione.
Con l'aiuto di test provocatori, i tipi di reazioni allergiche atopiche e immunologiche sono ben rilevati. È più difficile diagnosticare una reazione allergica di tipo ritardato.
Campioni di eliminazione
Questo metodo per identificare l'agente eziologico dell'allergia (allergene causale) si basa sulla scomparsa o l'indebolimento della reazione allergica dopo che il paziente smette di contattare l'allergene. I test di eliminazione sono stati proposti per la diagnosi delle allergie alimentari e sono ampiamente utilizzati nella pratica pediatrica. Come indica il nome stesso, il test è associato all'esclusione di un sospetto allergene dalla dieta del paziente. È necessario escludere dalla dieta non solo il sospetto allergene nella sua forma pura, come un uovo, ma anche le pietanze che lo contengono (panini, biscotti, creme, frittate, ecc.). La seconda condizione necessaria per la purezza dell'esperimento è la durata dell'eliminazione (almeno 7-12 giorni). Tipicamente, il test di eliminazione viene utilizzato nella diagnosi delle allergie alimentari e (meno comunemente) ai farmaci. Dopo l'inizio della remissione (scomparsa della manifestazione della malattia), questo test viene combinato con l'uso di un test provocatorio con questo allergene.
Metodi diagnostici di laboratorio
I metodi di laboratorio per la diagnosi delle malattie allergiche, a differenza dei metodi diagnostici clinici di cui sopra, presentano numerosi vantaggi, poiché non sono associati all'introduzione di un sospetto allergene in un organismo altamente sensibile. Quindi, sono completamente sicuri per i pazienti. I metodi diagnostici di laboratorio sono prioritari quando non è possibile raggiungere un periodo di remissione ed è estremamente necessario identificare l'allergene.
Quando si utilizzano metodi diagnostici di laboratorio (in altre parole, metodi di ricerca immunologica), è necessario tenere conto di alcune disposizioni. In primo luogo, tutti i metodi diagnostici immunologici rivelano solo lo stato di sensibilizzazione, cioè indicano che questa persona ha già avuto contatti con questo allergene. Da ciò non consegue affatto che sia a questo allergene che si svilupperà una reazione allergica, poiché sono necessarie una serie di condizioni aggiuntive per la realizzazione di un'allergia. In secondo luogo, diversi tipi di reazioni immunologiche hanno meccanismi immunologici diversi, quindi per la diagnosi devono essere utilizzati diversi metodi. I metodi più semplici includono metodi basati sulle reazioni delle cellule del sangue, poiché le cellule del sangue possono essere portatrici di anticorpi (linfociti) e fissare su se stesse il complesso antigene-anticorpo (piastrine, eritrociti, leucociti granulari, basofili). Alcuni metodi diagnostici di laboratorio si basano su queste proprietà delle cellule del sangue, ad esempio un test per il rilascio di sostanze infiammatorie dai leucociti basofili, mastociti del tessuto connettivo, ecc. Il significato diagnostico di questi metodi è lungi dall'essere equivalente. La loro applicazione è determinata dagli obiettivi dello studio, dalla natura del processo e da altri fattori. Quindi, riassumendo tutto quanto sopra, rispondiamo alla domanda: come riconoscere un'allergia? Come già notato, spesso il riconoscimento delle reazioni allergiche e delle malattie non è molto difficile. Quando un paziente cerca aiuto medico, deve dire al medico:
- sulla natura del decorso della malattia e sulla sua gravità;
- sulle loro lamentele, cioè sui sentimenti soggettivi;
- su come procedono gli attacchi allergici - stagionalmente o continuamente;
- su quali tipi di alimenti e medicinali sono reazioni allergiche;
- se in casa sono presenti animali domestici, uccelli, un acquario, se e con quale frequenza vi è contatto con polvere, cosmetici, insetticidi, ecc.;
- sullo stato del tratto digestivo (se c'è stitichezza, diarrea);
- se e quanto spesso si verificano mal di testa, per caratterizzarne la durata e la localizzazione;
- sui focolai di infezione cronica (sinusite cronica, otite media, denti cariati, presenza di invasione elmintica, giardiasi, ecc.);
– su tutte le malattie passate e sui farmaci con cui sono state curate, sulle reazioni alle iniezioni di immunoglobuline; sulla presenza o assenza nell'anamnesi della vita (cioè nella storia della vita) di trasfusioni di sangue endovenoso e delle sue preparazioni.
La conclusione sul tipo di processo e sulla sua causa viene data sulla base dei risultati generalizzati dell'anamnesi, dell'esame clinico e dei metodi di ricerca indicati.
Dal libro I segreti dei guaritori d'Oriente autore Victor Fedorovich VostokovMetodi diagnostici Nel corso dello sviluppo secolare della medicina tradizionale, i guaritori orientali hanno sviluppato metodi unici per esaminare i pazienti e diagnosticare le malattie. Molti di questi metodi vengono utilizzati anche nella medicina moderna, all’inizio ce n’erano quattro:
Dal libro Vogliamo un figlio. Gravidanza al 100%! autore Elena Mikhailovna MalyshevaMETODI MODERNI DI DIAGNOSI Come in qualsiasi altra malattia, il trattamento dell'infertilità dipende in gran parte dalla diagnosi tempestiva e corretta. Fortunatamente, oggi la diagnosi di infertilità in famiglia è attentamente studiata e sviluppata
Dal libro Malattie del seno. Metodi moderni di trattamento autore Elena Vitalievna PotyavinaMetodi diagnostici moderni È noto che il cancro non si manifesta all'improvviso, ma dopo 5, 10 o anche 20 anni dopo precedenti malattie croniche. Secondo l’Istituto di ricerca oncologica GUN di San Pietroburgo intitolato al professor N. N. Petrov, il cancro al seno si è sviluppato sulla base di
Dal libro Malattie dello stomaco e dell'intestino autrice Julia PopovaMetodi diagnostici Un approccio integrato è efficace per una diagnosi accurata. Permette di stabilire la gravità della malattia, la localizzazione del danno intestinale, il grado e la natura dei cambiamenti. Per fare questo, utilizzare la sigmoidoscopia, la colonscopia, la biopsia del sigma,
Dal libro Malattie della colonna vertebrale. Riferimento completo autore autore sconosciutoMETODI DIAGNOSTICI DELL'OSTEOPOROSI Questi metodi comprendono principalmente metodi di ricerca strumentale e di laboratorio, esame a raggi X delle ossa. Questa tecnica è informativa solo in caso di modifiche, quando la massa ossea è già stata persa di 1/5-1/3 della sua
Dal libro Chirurgia generale: appunti di lezione autore Pavel Nikolaevich Mishinkin3. I principali metodi di trattamento del tetano. Trattamenti specifici e non specifici I trattamenti non specifici comprendono una serie di attività. Prima di tutto, si tratta del ricovero del paziente in un ospedale specializzato con collocamento obbligatorio in un reparto separato.
Dal libro Ernia della colonna vertebrale. Trattamento e prevenzione non chirurgica autore Aleksej Viktorovič SadovMetodi di diagnosi È molto probabile che il dolore ti porti dal medico. Dolore che ti ha sfinito e con il quale non è chiaro cosa fare. Sopporteremo il resto per abitudine e rimanderemo la visita dal medico fino all'ultimo, il che, ovviamente, non può suscitare approvazione ed è degno.
Dal libro Diagnostica nella medicina tibetana autore Svetlana ChoyzhinimaevaUlteriori metodi diagnostici Il medico tibetano, palpando il corpo del paziente, rivela il dolore dei punti di agopuntura, corrispondenti e collegati energeticamente con determinati organi interni. Questi punti si trovano sui meridiani, che sono
Dal libro Cardiopatia ischemica. La vita va avanti autore Elena Sergeevna KiladzeMetodi diagnostici strumentali La scelta dei metodi diagnostici, nonché la sequenza delle procedure, sono determinate solo dal medico curante. Ti presenterò i metodi più comuni per diagnosticare la malattia coronarica, ti dirò come vengono eseguiti e come farlo
Dal libro Cancro dello stomaco e dell'intestino: c'è speranza l'autore Lev KruglyakMetodi diagnostici di laboratorio Il corpo umano è uno dei sistemi più complessi e perfetti della natura vivente, il cui normale funzionamento richiede una costanza piuttosto rigida del suo ambiente interno. Processi che avvengono nelle cellule e nei tessuti del corpo
Dal libro Allergia autore Natalia Yurievna OnoikoMETODI DI DIAGNOSI PIÙ ULTIMI I metodi con radionuclidi sono molto promettenti (ovvero la creazione di anticorpi marcati specifici per il tumore). Attualmente, la scintigrafia delle ossa dello scheletro, del cervello e dei polmoni viene utilizzata per diagnosticare le metastasi, per caratterizzarle
Dal libro Ipertensione autore Daria Vladimirovna NesterovaMetodi diagnostici clinici La diagnostica clinica può includere la raccolta dell'anamnesi, cioè la storia delle allergie. La raccolta di una storia allergica è la prima opportunità per un medico e un paziente di stabilire una buona intesa tra loro. Efficace
Dal libro Ipotensione autore Anastasia Gennadievna KrasichkovaMetodi moderni per diagnosticare l'ipertensione La diagnosi di ipertensione viene effettuata in un istituto medico. Dopo aver interrogato ed esaminato il paziente, il medico misura la sua pressione sanguigna (di norma, le misurazioni vengono effettuate per diversi giorni e persino settimane consecutive), prescrive esami di laboratorio e,
Dal libro Appunti delle lezioni sulla tubercolosi autore Elena Sergeevna MostovayaMetodi per diagnosticare l'ipotensione La medicina moderna ha nel suo arsenale diversi metodi per diagnosticare l'ipotensione arteriosa, che consentono di giungere con sicurezza alla presenza e alla gravità della malattia. Il risultato più accurato si ottiene combinando
Dal libro dell'autoreDomanda 24. Metodi per diagnosticare la tubercolosi 1. L'individuazione di nuovi casi di tubercolosi è possibile in vari modi, negli ultimi anni la proporzione di ciascuno di essi è cambiata notevolmente. Anche il punto di vista su come individuare al meglio la tubercolosi è ambiguo. Diamo uno sguardo ai più famosi
Dal libro dell'autoreDomanda 25. Metodi per diagnosticare la tubercolosi
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0