La formazione della ghiandola surrenale è la proliferazione di cellule di uno o più strati di un organo di natura benigna o maligna. Continua a leggere per saperne di più sulla diagnosi, sui sintomi e sui trattamenti.
Formazioni surrenaliche
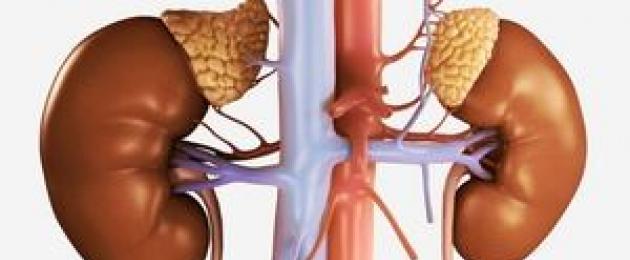
Le ghiandole surrenali sono organi pari del sistema endocrino, situati nella parte inferiore della colonna vertebrale toracica (a livello delle 11-12 vertebre) e situati sopra i reni. Gli organi sono circondati da tessuto connettivo lasso e pertanto possono essere facilmente spostati da lesioni, shock e perdita di peso improvvisa. Il peso delle ghiandole è di 7-10 g.Istologicamente nelle ghiandole surrenali si distinguono gli strati corticale e midollo, che differiscono per origine e funzione. Gli ormoni glucocorticoidi sono sintetizzati nella corteccia:

La midollare del surrene produce le catecolamine, adrenalina e norepinefrina. Questi ormoni sono responsabili della risposta del corpo allo stress. Aumentano la frequenza cardiaca, la pressione sanguigna e i livelli di glucosio nel sangue.
Formazioni volumetriche delle ghiandole surrenali: la proliferazione delle cellule di uno qualsiasi degli strati di questi organi. La natura del tumore può essere benigna o maligna. La sintomatologia che si verifica con la crescita del tumore dipende da quale strato delle ghiandole surrenali è interessato.
I più comuni sono:
- un forte aumento della pressione sanguigna a numeri critici (crisi ipertensiva);
- aumento di peso immotivato;
- ipertensione persistente, scarsa risposta alla terapia farmacologica;
- aumento della concentrazione di glucosio nel sangue;
- aumento della frequenza cardiaca.

Per le neoplasie localizzate nel midollo è caratteristico lo sviluppo della cosiddetta crisi surrenale. Si sviluppa quando una quantità anormalmente elevata di ormoni sintetizzati dalle cellule tumorali viene rilasciata nel sangue. L'insorgenza di una crisi surrenale può essere sospettata dai seguenti sintomi:
- un forte aumento della pressione sanguigna a 200/100–220/120 mm Hg;
- panico immotivato, paura della morte;
- tremore (tremore) dei muscoli;
- mal di stomaco;
- aumento della frequenza cardiaca.
I sintomi compaiono nel mezzo del completo benessere e scompaiono anche improvvisamente. La risoluzione della crisi è accompagnata da una minzione abbondante.
Cause delle formazioni
Le cause dei tumori surrenalici non sono state chiarite. Si ritiene che un ruolo importante nello sviluppo della malattia sia giocato dalla sua presenza in parenti stretti, pertanto si presume che esista una predisposizione ereditaria allo sviluppo di tumori. Neoplasie ormonalmente inattive si sviluppano spesso in persone affette da obesità, diabete mellito e ipotiroidismo, nonché nella sindrome da neoplasia endocrina multipla.
Trattamento
Il principale metodo di trattamento di tutti gli adenomi surrenalici ormonalmente attivi è chirurgico. Dopo aver chiarito la localizzazione del tumore, viene eseguita un'operazione per rimuoverlo. Di norma, non viene rimosso solo il tumore, ma l'intera ghiandola surrenale, indipendentemente dalla natura della lesione (focale o diffusa).

Se entrambe le ghiandole vengono rimosse contemporaneamente, il paziente necessiterà di una terapia ormonale sostitutiva per tutta la vita con glucocorticoidi e aldosterone. Con la surrenectomia unilaterale, la seconda ghiandola surrenale assume la funzione ormonale. Nei tumori maligni è necessario un ciclo di chemioterapia postoperatoria per prevenire lo sviluppo di metastasi.
Classificazione dei tumori surrenalici
Esistono diverse classificazioni delle neoplasie ghiandolari basate su vari criteri. I principali sono:
- dalla natura della crescita del tumore: benigna e maligna.
- secondo la fonte di formazione - tumori che si sviluppano dalla corteccia o dal midollo.
- in base all'attività funzionale - le cellule delle formazioni possono sintetizzare o meno gli ormoni.
I tumori più significativi che originano dallo strato corticale delle ghiandole:

Dal midollo surrenale si sviluppano:
- Feocromocitoma. Le cellule cromaffini della formazione sintetizzano le catecolamine (adrenalina, norepinefrina). La malattia si manifesta con un forte aumento della pressione sanguigna e crisi surrenaliche periodiche.
- Ganglioneuroma. Un tumore contenente cellule gangliari simpatiche. Può essere localizzato non solo nelle ghiandole surrenali, ma anche in qualsiasi parte del corpo.
Un'altra possibile causa di tumori ghiandolari è la lesione metastatica. Molto spesso metastatizzano alle ghiandole surrenali:
- cancro mammario;
- tumori maligni dell'intestino;
- melanoma;
- linfoma;
- cancro ai polmoni;
- carcinoma del rene.
Video utile
Che tipo di tumori sono il medico racconta in questo video.
Metodi diagnostici
È impossibile rilevare tumori delle ghiandole surrenali durante l'esame e la palpazione, pertanto per la loro diagnosi vengono utilizzati metodi strumentali e di laboratorio.
La diagnosi di laboratorio delle formazioni si basa sulla determinazione degli ormoni e dei loro metaboliti nel sangue e nelle urine giornaliere (raccolte in 24 ore). Questi metodi consentono di valutare l'attività funzionale dei tumori. Le concentrazioni più comunemente usate sono:
- cortisolo libero (non associato alle proteine trasportatrici);
- aldosterone;
- Prodotti metabolici delle catecolamine: acido vanilmandelico e omovanilico.

Tra i metodi strumentali i più utilizzati sono:
- Risonanza magnetica;
- esame ecografico;
- Tomografia computerizzata multistrato.
Durante l'esame iniziale, viene data preferenza al metodo diagnostico ecografico. I vantaggi degli ultrasuoni rispetto alla risonanza magnetica e alla TCMS sono il basso costo e l'ampia disponibilità. Non ci sono praticamente controindicazioni per gli ultrasuoni e non sono associati all'azione delle radiazioni ionizzanti. La sensibilità della diagnostica ecografica nel rilevamento dei tumori raggiunge il 90%. La dimensione minima delle formazioni rilevate è di 0,5 cm.
Preparazione per un'ecografia delle ghiandole surrenali
Gli organi si trovano nello spazio retroperitoneale, dal lato della cavità addominale sono chiusi da anse dell'intestino crasso. Pertanto, prima della diagnosi, si consiglia di seguire per 3-4 giorni una dieta priva di scorie e povera di fibre per ridurre i processi di formazione di gas nell'intestino. L'esame viene effettuato preferibilmente al mattino a stomaco vuoto.
La diagnosi viene effettuata in varie posizioni del paziente: in piedi, sdraiato sulla pancia o sulla schiena. Per la migliore visualizzazione delle ghiandole, al paziente viene chiesto di inspirare il più profondamente possibile e trattenere il respiro.

I risultati della diagnostica ecografica
La particolarità dell'esecuzione degli ultrasuoni delle ghiandole surrenali è che la chiarezza dell'immagine risultante è diversa per ciascuna ghiandola. Il modo più semplice per identificare le formazioni volumetriche della ghiandola surrenale destra. La ghiandola sinistra viene esaminata quando il sensore si trova nella regione lombare con un tessuto adiposo riccamente sviluppato che smorza il segnale ultrasonico. Pertanto, le formazioni della ghiandola surrenale sinistra sono ben rilevate solo nei bambini e nei pazienti magri.
L'ecogenicità delle ghiandole surrenali è simile a quella del tessuto adiposo circostante. Pertanto, è abbastanza difficile differenziare chiaramente le ghiandole con la loro struttura normale. Nel migliore dei modi per la diagnosi ecografica vengono rilevate formazioni cistiche, tumori ed emorragie. Inoltre, si riscontrano metastasi alle ghiandole surrenali di tumori maligni di altri organi. Si distinguono per una struttura ipoecogena e per l'assenza di una capsula.
In contatto con
Compagne di classe
I tumori delle ghiandole surrenali nella maggior parte dei casi sono neoplasie benigne, che sono la crescita delle strutture cellulari di questi organi. Differiscono l'uno dall'altro nel modo in cui si verificano, nella struttura e in molti altri fattori. Questi ultimi determinano la natura delle manifestazioni dei sintomi dei tumori nelle ghiandole surrenali nelle donne.
Le ghiandole surrenali hanno una struttura piuttosto complessa, costituita dagli strati esterno, corticale, interno e midollo, e fanno parte del sistema endocrino del corpo. La sintesi degli ormoni che provocano la comparsa di neoplasie viene effettuata nella corteccia degli organi. Allo stesso tempo, non è stato ancora stabilito con precisione il motivo per cui compaiono tali tumori.
La diagnosi di patologia comporta il rilascio dell'ormone principale, che ha provocato la comparsa della malattia in questione. Con un tumore delle ghiandole surrenali, i chirurghi sono solitamente coinvolti nel trattamento, anche se in alcuni casi (ne parleremo più avanti) i medici si limitano alla terapia ormonale correttiva.
Come già accennato, i medici non sono ancora in grado di identificare una causa specifica che provochi l'insorgenza della malattia. Ma sanno esattamente quali sono i sintomi e il trattamento tipici del problema in questione. Il gruppo a rischio per questa patologia comprende i seguenti pazienti:
- Avere patologie congenite nella struttura e nel funzionamento degli organi del sistema endocrino: la ghiandola pituitaria, il pancreas e le ghiandole tiroidee.
- Persone i cui parenti più stretti hanno sofferto di un tumore canceroso insorto nei polmoni o nel seno.
- con ipertensione ereditaria.
- Avere una malattia ai reni o al fegato.
- Precedentemente aveva avuto un cancro ad altri organi.
- Lesioni.
- stress cronico.
- Ipertensione arteriosa e altro ancora.
La diagnosi della malattia determina il trattamento. Per facilitare il trattamento della malattia in questione, nella pratica medica sono state adottate diverse classificazioni.
I tumori delle ghiandole surrenali sono solitamente divisi in base al luogo della loro localizzazione. È formato da due parti del corpo:
- Corteccia surrenale. Da esso originano tumori come androsteroma, aldosteroma, corticoestroma, corticosteroma, misti.
- Midollo surrenale. Questi includono ganglioneuromi e feocromocitomi.
La principale differenza tra formazioni benigne e maligne è che le cellule tumorali si dividono più attivamente e, di conseguenza, colpiscono più rapidamente tutti i nuovi tessuti. Il primo, a sua volta, nella maggior parte dei casi si sviluppa lentamente. Inoltre, nei tumori benigni delle ghiandole surrenali, i sintomi si manifestano molto raramente. Pertanto, la diagnosi di tali malattie viene solitamente effettuata come misura preventiva.
Ancora più raramente, le persone sviluppano formazioni di cellule neuroendocrine. Si sviluppano molto lentamente. Tuttavia, nella loro essenza, sono un tipo di oncologia maligna.
Inoltre, la divisione del tipo di tumore considerato viene effettuata in:
- Ormonale. Includono l'istruzione come:
- feocromociti;
- corticosteromi;
- corticoestram;
- androsteromi;
- aldosteromi
- Non ormonale. Caratterizzato dall'assenza di attività ormonale. Le formazioni benigne si presentano sotto forma di miomi, fibromi e lipomi; maligno - cancro pirogeno, teratoma e melanoma.
La classificazione della patologia viene effettuata in base ai tessuti in cui sono comparsi i tumori:
- Nell'epiteliale (adenoma, cortiestroma e altri).
- Nel connettivo (fibroma, lipoma, ecc.).
- Nel tessuto cerebrale (ganglioma, feocromocitoma, neuroblastoma);
- Combinato, che ha colpito contemporaneamente i tessuti degli strati corticale e midollo (incidentale).
Un'altra classificazione dei problemi è determinata a seconda della patologia che provoca:
- Squilibrio nel metabolismo del sale marino e del sodio.
- Disturbo del metabolismo.
- L'emergere di caratteristiche sessuali maschili secondarie nelle donne, manifestate sotto forma di crescita attiva dei peli sul corpo, ingrossamento della voce e cambiamento dell'andatura.
- Un processo simile negli uomini si manifesta sotto forma di aumento delle dimensioni del seno, diminuzione del numero di peli sul corpo e aumento della voce.
- La combinazione di caratteristiche sessuali maschili e disturbi metabolici nelle donne.
Queste conseguenze sono causate solo da tumori ormonalmente attivi, di cui parleremo di seguito.
Formazioni ormonalmente attive
L'aldosteroma, originato dalla zona glomerulare delle ghiandole surrenali, produce l'ormone omonimo. Questa neoplasia provoca lo sviluppo di una malattia come la sindrome di Conn. L'aldosterone è responsabile della regolazione dell'equilibrio salino nel corpo umano. Di conseguenza, la comparsa dell'aldosteroma provoca la sua violazione. Educazioni di questo tipo sono:
- solitario (si verifica nel 70-90% dei pazienti);
- multipli (10-15% dei pazienti).
Il glucosteroma, o corticosteroma, si sviluppa dalla zona fascicolare. Provoca la comparsa della sindrome di Itsenko-Cushing, caratterizzata dalla comparsa di obesità, pubertà precoce e altre patologie. Appare abbastanza raramente e colpisce soprattutto i giovani.
Il glucosteroma è principalmente di natura maligna e durante il suo decorso si presenta un quadro clinico vivido.
L'androsteroma nasce dalla zona della griglia. Produce androgeni, il cui numero determina direttamente lo sviluppo sessuale di una persona. In circa il 50% dei pazienti con diagnosi di androsteroma, questo è di natura maligna, metastatizzando ai polmoni, al fegato e ai linfonodi situati nel retroperitoneo. Molto spesso, il tumore si verifica nella metà femminile della popolazione di età compresa tra 20 e 40 anni. Allo stesso tempo, l'androsteroma è un fenomeno piuttosto raro. Viene rilevato solo nell'1-3% dei pazienti affetti da cancro.
Il feocromocitoma è caratterizzato dallo sviluppo di crisi vegetative. Fondamentalmente, è formato come una formazione benigna. Le cellule tumorali si sviluppano solo nel 10% dei pazienti di età compresa tra 30 e 50 anni. Inoltre, in circa il 10% dei casi, il feocromocitoma si manifesta come fattore ereditario.
Fasi di sviluppo
La prognosi dello sviluppo della malattia dipende direttamente dallo stadio attuale del suo sviluppo:
- Nella prima fase, la dimensione della formazione non supera i 5 mm. In questo caso si parla solitamente di un tumore benigno e asintomatico. Il problema viene rilevato per caso durante l'esame degli organi del tratto gastrointestinale.
- Nella seconda fase, la neoplasia aumenta di dimensioni di oltre 5 mm. Allo stesso tempo, i linfonodi regionali rimangono invariati.
- Al terzo stadio compaiono tumori, il cui diametro può raggiungere i 5 cm, in quest'ultimo caso si tratta di formazioni maligne che iniziano a metastatizzare ai tessuti vicini.
- Nell'ultima fase, le metastasi penetrano in altri organi.
In presenza di un tumore delle ghiandole surrenali i sintomi si manifestano in modi diversi. Il quadro clinico, come la diagnosi, dipende dal tipo di formazione specifica che ha interessato questo organo:
A causa di una violazione del metabolismo minerale-sodio, l'aldosteroma provoca la comparsa dei seguenti sintomi:
- ipertensione;
- indebolimento dei muscoli, a seguito del quale gli arti hanno regolarmente spasmi e sono convulsi;
- un aumento del livello del ph nel sangue (alcalosi);
- diminuzione del contenuto di calcio (ipokaliemia).
- Androsteroma.
L'androsteroma è caratterizzato dalle seguenti caratteristiche:
- pseudoermafroditismo che si verifica nelle ragazze che non hanno raggiunto la pubertà;
- ritardo o completa cessazione delle mestruazioni nelle donne mature, irsutismo, perdita di peso, infertilità (a causa della diminuzione dell'utero), distrofia della ghiandola mammaria;
- sviluppo sessuale precoce nei ragazzi, comparsa di eruzioni cutanee purulente sulla pelle.
In presenza di androsteroma negli uomini adulti, il quadro clinico è piuttosto sfumato. Pertanto, la diagnosi di questa malattia sarà difficile.
Provoca un forte aumento del numero di glucocorticoidi nel corpo, provocando le seguenti manifestazioni:
- pubertà anticipata (in entrambi i sessi);
- rapida estinzione sessuale nei pazienti adulti, obesità, ipertensione arteriosa e crisi ipertensive.
Il corticosteroma è uno dei tipi più comuni di tumori surrenali (si verifica in circa l'80% dei casi).
A causa del fatto che il feocromocitoma si sviluppa dalla midollare del surrene o dalle cellule del sistema neuroendocrino, provoca l'insorgenza di attacchi di panico. Questi ultimi compaiono con frequenza e gravità variabili. La prognosi per la guarigione dal feocromocitoma è generalmente positiva.
I principali segni che indicano la comparsa di questo tumore includono:
- vomito senza causa;
- tremore agli arti;
- alta pressione;
- mal di testa e attacchi di vertigini;
- aumento della sudorazione;
- sbiancamento della pelle;
- dolore al cuore;
- ipertermia;
- aumento della diuresi e altro ancora.
Il decorso del feocromocitoma richiede un'attenzione particolare, poiché questa patologia si sviluppa in tre forme ed è caratterizzata da segni diversi:
Si verifica in circa il 35-85% dei pazienti. La forma parossistica è caratterizzata dai seguenti sintomi:
- ipertensione arteriosa acuta e molto elevata (la pressione aumenta fino a 300 mm o più);
- vertigini;
- mal di testa;
- aumento della temperatura.
Un'esacerbazione di questa forma della malattia si verifica ad ogni palpazione della neoplasia, con sforzo fisico, minzione, stress, eccesso di cibo. La crisi, come appare, scompare improvvisamente, a seguito della quale le condizioni del paziente ritornano alla normalità. La frequenza e la durata degli attacchi variavano, ma non più di un'ora.
Questa forma è caratterizzata da una pressione sanguigna costantemente alta.
Con una forma mista, le crisi si verificano sullo sfondo di un'ipertensione costante.
Nel caso di un decorso grave del feocromocitoma, può verificarsi il cosiddetto shock da catecolamine. Questa condizione è caratterizzata da un cambiamento irragionevole e frequente di alta e bassa pressione sanguigna, emodinamica, che non può essere controllata. Circa il 10% dei casi di shock da catecolamine vengono diagnosticati nei bambini.
Sintomi generali
I sintomi comuni alla maggior parte dei tipi di ghiandole surrenali sono suddivisi in:
Appaiono come:
- disturbi nella conduzione dei nervi nei tessuti del corpo;
- aumento della pressione sanguigna, sviluppo di ipertensione persistente;
- eccitazione nervosa;
- panico causato dalla paura della morte;
- dolore al petto e alla cavità addominale, che sono di natura pressante;
- minzione frequente.
- Secondario.
Per i segni secondari, è caratteristica la comparsa delle seguenti patologie:
- disfunzione renale;
- diabete;
- disfunzione sessuale.
Diagnostica
La moderna diagnostica dei tumori delle ghiandole surrenali consente non solo di rilevare la presenza di neoplasie, ma anche di stabilirne il tipo con un sito di localizzazione. Per determinare tali parametri vengono svolte le seguenti attività:
- Esame di laboratorio delle urine.
Permette di determinare l'attività funzionale del tumore. Nell'analisi delle urine, il medico determina il livello di contenuto:
- aldosterone;
- cortisolo;
- catecolamine;
- acido vanillinmandelico;
- acido omovanillico.
Se durante le procedure diagnostiche il medico sospetta che il paziente esaminato abbia sviluppato un feocromocitoma, l'urina viene prelevata durante l'attacco successivo o immediatamente dopo la sua fine.
Prima del campionamento, al paziente viene prescritto Captropil o i suoi analoghi. Viene eseguito un esame del sangue per rilevare alcuni ormoni prodotti dal tumore.
Viene eseguito solo dopo che il paziente ha assunto farmaci che abbassano o aumentano la pressione sanguigna.
Questo metodo prevede il prelievo di sangue dalle ghiandole surrenali. Consente di determinare il quadro ormonale. La flebografia è controindicata in caso di rilevamento di feocromocitoma.
Permette di rilevare la presenza di un tumore solo se la dimensione di quest'ultimo supera 1 cm.
Nominato per determinare la localizzazione della neoplasia. Allo stesso tempo consentono di rilevare tumori con una dimensione di almeno 0,3-0,5 mm.
- Radiografia dei polmoni e scintigrafia ossea con radioisotopi.
Servono per escludere/confermare la presenza di metastasi negli organi indicati.
È necessario trattare i tumori delle ghiandole surrenali sulla base delle informazioni ottenute nel corso delle misure diagnostiche. Fondamentalmente, la terapia della patologia prevede un intervento chirurgico, utilizzato per:
- neoplasie ormonalmente attive;
- tumori più grandi di 3 cm;
- formazioni con segni di malignità.
In questo caso le operazioni non vengono assegnate qualora ricorrano le seguenti circostanze:
- Il paziente soffre di gravi patologie che impediscono l'intervento chirurgico.
- Un paziente ha molte cisti che metastatizzano a organi distanti.
- Età del paziente.
Le indicazioni assolute per l'operazione includono neoplasie ormonalmente attive, la cui dimensione non supera i tre centimetri e tumori maligni. Spesso (soprattutto per il trattamento del cancro), oltre alla chirurgia, viene prescritta la chemioterapia. Il trattamento con feocromocitoma è integrato dalla terapia con radioisotopi, durante la quale viene iniettato per via endovenosa un farmaco speciale (isotopo), che aiuta a ridurre le dimensioni della neoplasia e il numero di metastasi.
Quando si rimuovono i tumori, vengono utilizzati due metodi:
- funzionamento aperto o di stripping;
- laparoscopia, effettuata attraverso piccole punture praticate nella cavità addominale.
Durante l'operazione vengono rimossi sia il tumore che la ghiandola surrenale interessata. Nel caso della diagnosi di una neoplasia maligna, vengono asportati anche i linfonodi vicini.
Di particolare difficoltà sono le operazioni per rimuovere il feocromocitoma. Tali eventi possono portare a gravi casi di disturbi emodinamici. Per escludere il verificarsi di crisi, vengono utilizzati vari metodi di preparazione del paziente. In particolare vengono prescritti farmaci adeguati e selezionati presidi anestetici speciali. Se non è stato possibile fermare la crisi e si è verificato uno shock da catecolamine durante la procedura di rimozione del tumore, viene prescritta un'operazione di emergenza, eseguita in base ai segni vitali del paziente.
Alla fine di tutte le attività, al paziente viene prescritto un ciclo di ormoni.
Con un intervento chirurgico tempestivo per rimuovere la neoplasia, la prognosi sarà positiva. Nel caso in cui l'androsteroma sia stato trattato, alcuni pazienti sviluppano una bassa statura.
Il feocromocitoma, anche in caso di esito positivo dell'intervento chirurgico, provoca l'insorgenza di moderata tachicardia e ipertensione in circa la metà dei casi. Entrambe le condizioni sono suscettibili di terapia farmacologica.
L'aldesteroma in circa il 30% provoca lo sviluppo di ipertensione moderata. Come nel caso precedente, al paziente vengono prescritti i farmaci appropriati per mantenere il corpo in uno stato normale.
Il recupero dopo l'intervento chirurgico per i corticosteromi si osserva dopo 1,5-2 mesi. A questo punto, i principali sintomi caratteristici di questa patologia iniziano a scomparire: il peso corporeo e la pressione sanguigna si normalizzano, l'irsutismo diminuisce e così via.
Nel caso della formazione di tumori maligni delle ghiandole surrenali, soprattutto se hanno iniziato a metastatizzare, la prognosi sarà estremamente sfavorevole.
Prevenzione
Le misure preventive mirano ad escludere la possibilità di recidiva della patologia. Allo stesso tempo, è piuttosto difficile raggiungere questo obiettivo, poiché non sono state stabilite le vere cause che provocano lo sviluppo dei tumori surrenalici.
Se la formazione non ha iniziato a metastatizzare, le funzioni vitali vengono ripristinate nei pazienti: i precedenti indicatori di fertilità ritornano e così via. Dopo l'intervento chirurgico, si consiglia ai pazienti di:
- escludere l'uso di sonniferi e alcol;
- monitorare le tue condizioni nervose e fisiche, evitando il sovraccarico;
- seguire una dieta, limitando l'assunzione di cibi grassi e piccanti.
È inoltre necessario visitare un endocrinologo ogni sei mesi per correggere la terapia riparativa e prevenire le ricadute. In caso di problemi, consultare tempestivamente il proprio medico.
Le ghiandole surrenali sono ghiandole endocrine accoppiate nel corpo umano. La cui funzione principale è la produzione di sostanze biologicamente attive: gli ormoni. La ghiandola è divisa in uno strato corticale e uno midollo. Nello strato corticale avviene la formazione di ormoni glucocorticoidi e mineralcorticoidi. La formazione di dopamina, adrenalina e norepinefrina avviene nel midollo della ghiandola. Lo strato corticale è suddiviso in zona reticolare, zona glomeruli e zona fascicolata. Una divisione così netta in zone dipende dalla corrispondente produzione di sostanze ormonali in ciascuna di queste aree.
La forma della ghiandola surrenale sinistra è diversa da quella destra. Quello di sinistra ha la forma di un semicerchio, quello di destra ricorda la cima di una montagna.
Sfortunatamente, la formazione volumetrica della ghiandola surrenale non è rara. Nelle ghiandole surrenali, come in altre ghiandole endocrine, si formano tumori che hanno un decorso benigno e maligno.
Classificazione
Tutte le formazioni di questa ghiandola sono classificate:
- a seconda del luogo di origine (nel midollo o nello strato corticale);
- per struttura istologica (benigna o maligna);
- in base all'attività della secrezione ormonale (ormonalmente attiva o ormonalmente inattiva);
- secondo i segni fisiopatologici (quali funzioni del corpo vengono violate);
- da caratteristiche morfologiche (lesioni nodulari o focali).
Aderendo a questa classificazione bisogna considerare sia i sintomi che le manifestazioni cliniche, poiché ciascuno dei tumori è caratterizzato dal proprio decorso ed è sempre diverso. I segni di un particolare tumore dipenderanno dallo strato della ghiandola da cui sono formati.
Le masse benigne crescono lentamente e sono quasi sempre asintomatiche. Non disturbare il paziente nel caso in cui non producano attivamente sostanze ormonali. Sono piccoli a causa della loro crescita lenta. Si dividono in ormoni a secrezione attiva e a secrezione inattiva. Questo vale per le formazioni sia della corticale che del midollo. Quando esaminato alla risonanza magnetica, si riflette come una formazione ipodensa.
Distinguere il cancro primario, che è formato dal tessuto stesso delle ghiandole surrenali, questi includono: melanoma, teretoma, cancro pirogenico. Il cancro secondario si forma quando metastasi da altri organi entrano nelle ghiandole surrenali.
Neoplasie della midollare del surrene
Uno dei tumori del midollo più comuni e poco conosciuti è il feocromocitoma. Il tumore secerne sostanze biologiche: catecolamine (adrenalina, norepinefrina, dopamina). Queste sostanze mobilitano il corpo e lo aiutano a sopravvivere allo stress, quindi, normalmente, rimangono in uno stato attivo per un breve periodo, quindi si disintegrano. In presenza di un tumore, i principi attivi entrano nel sangue in quantità illimitata. Ciò provoca le manifestazioni cliniche corrispondenti.
È caratterizzato da crisi simpatosurrenali che si manifestano spontaneamente, durante le quali si registrano un aumento della pressione sanguigna a unità elevate, sudorazione profusa, palpitazioni e una sensazione di paura. Nel suo sviluppo ha tre forme di flusso: costante, parossistico e misto. L'esposizione prolungata alle catecolamine provoca cambiamenti organici in quasi tutti gli organi e sistemi del corpo.
Le convulsioni compaiono all'improvviso e finiscono altrettanto improvvisamente. Gli indicatori del contenuto di catecolamine nel sangue al momento dell'attacco e dopo sono diversi. Diventano quasi normali immediatamente dopo un attacco. Il decorso della malattia può essere benigno o maligno.
Quando il tumore acquisisce un decorso maligno, si formano metastasi che si diffondono ai vasi linfatici e ai tessuti di altri organi, dove crescono e creano focolai di produzione di catecolamine. In questo caso, anche dopo la rimozione chirurgica del focus nella ghiandola surrenale, le crisi simpatico-surrenali non si fermeranno, poiché il rilascio di catecolamine verrà effettuato da focolai metastatizzati.
Il tumore può formarsi sia nella ghiandola surrenale sinistra che in quella destra. Il trattamento è spesso chirurgico, la rimozione del tumore avviene dopo un'attenta preparazione preoperatoria, che consiste nell'assunzione di farmaci che stabilizzano la pressione sanguigna e sopprimono le catecolamine.
Il ganglioneuroma è un tumore della midollare del surrene, costituito da tessuto nervoso. I sintomi non sono espressi o sono assenti del tutto, più spesso ha un decorso benigno, non raggiunge grandi dimensioni nel suo sviluppo. Spesso il ganglioneuroma può svilupparsi contemporaneamente in entrambe le ghiandole surrenali, nel qual caso i sintomi del processo dipenderanno da quale organo ha un tumore più grande.
Formazioni volumetriche della corteccia surrenale
Molto spesso, le neoplasie della corteccia surrenale sono benigne, ma rappresentano un pericolo per l'uomo, poiché la produzione di ormoni è più o meno pericolosa per la salute. Considera le neoplasie più comuni.
Le manifestazioni cliniche dipendono in una certa misura dall'ormone secreto dal tumore.
Il corticosteroma (glucosteroma) è il tumore più comune della corteccia surrenale. Sintetizza i glucocorticoidi: sostanze biologicamente attive che regolano i processi metabolici, in particolare il metabolismo dei grassi e dei carboidrati, hanno un alto grado di effetto antinfiammatorio nel corpo, sono direttamente coinvolte nella regolazione della pressione sanguigna. Il rilascio eccessivo di glucocorticoidi porta all'interruzione di queste funzioni nel corpo.
Il cortisolo (idrocortisone), una sostanza sintetizzata in modo incontrollabile da questo tumore, porta al graduale sviluppo della sindrome di Itsenko-Cushing (ipercorticismo) nel corpo. Questa sindrome è caratterizzata dalla deposizione di tessuto adiposo tipico di questa malattia secondo la tipologia femminile, disfunzione sessuale sia negli uomini che nelle donne e un aumento incontrollato della pressione sanguigna. Interrompendo il metabolismo dei carboidrati, può causare fluttuazioni dei livelli di zucchero nel sangue, fino alla formazione del diabete mellito.
Ci sono cambiamenti nell'aspetto del paziente. Il viso cambia, acquisendo forme arrotondate, a causa del grasso depositato, la pelle diventa rossa. La pelle cambia, appaiono aree di iperpigmentazione nelle pieghe e nelle pieghe. Sulla parte posteriore del collo si forma una caratteristica "gobba della vedova".
La deposizione di grasso avviene sulla superficie superiore del corpo, mentre gli arti inferiori rimangono magri, i muscoli si atrofizzano gradualmente. La pelle del corpo diventa più sottile, è coperta di smagliature, c'è un'eruzione pustolosa sul viso. Inoltre, la sintesi costante e incontrollabile di cortisolo porta a cambiamenti nel sistema muscolo-scheletrico, causando debolezza muscolare e frequenti fratture.
Le manifestazioni della sindrome di Itsenko-Cushing sono possibili con tumori ipofisari, pertanto, quando si effettua una diagnosi, è necessario effettuare una diagnosi differenziale.
Aldosteroma - una neoplasia produce il rilascio dell'ormone aldosterone in quantità molto elevate, che porta ai seguenti disturbi:
- viola la regolamentazione degli oligoelementi nei tessuti corporei;
- aumenta il contenuto di sodio nel sangue;
- in eccesso rimuove potassio e magnesio dal corpo;
- abbassa i livelli di renina.
Si sviluppa la cosiddetta, secondo l'autore, la sindrome di Conn. Le manifestazioni cliniche di questa sindrome, provocate dall'aumentata produzione di aldosterone, portano a cambiamenti irreversibili nel muscolo cardiaco, nel parenchima renale, nella parete vascolare e nel tessuto muscolare.
Tutte le manifestazioni dell'aldosteroma si svilupperanno in base agli organi e ai sistemi interessati. Il complesso dei sintomi è ampio, caratterizzato da ipertrofia del muscolo cardiaco, poi dalla sua distrofia completa, danno alla parete vascolare dovuta al restringimento del lume dei vasi, che può chiuderne completamente alcuni. Da parte del sistema escretore, una violazione della concentrazione dell'urina escreta, la minzione è abbondante, particolarmente frequente di notte.
La riduzione dei livelli di potassio e l'aumento della sua escrezione nelle urine portano gradualmente a cambiamenti elettrolitici nel muscolo cardiaco. Che, di conseguenza, si riflette nell'ECG sotto forma di dissociazione dell'elettrolita. E i crampi si verificano nei muscoli scheletrici.
È impossibile descrivere per intero l'elenco completo dei disturbi che possono verificarsi a seguito della formazione volumetrica nello strato corticale delle ghiandole surrenali. Tutti i disturbi che si verificano durante la formazione dei tumori sono interconnessi. Una diminuzione o un aumento della produzione di ormoni comporterà disturbi a volte imprevedibili nel corpo.
Il corticoesteroma è un altro tumore che produce ormoni della corteccia surrenale. Questo tipo di neoplasia è rara, ma si verifica tra le formazioni volumetriche delle ghiandole surrenali. Molto spesso ha un decorso maligno con crescita molto rapida, quindi raggiunge grandi dimensioni.
Secerne l'ormone sessuale femminile - gli estrogeni, rispettivamente, e le manifestazioni cliniche assumeranno la forma di un cambiamento nel corpo in base al tipo femminile. Forse un aumento delle ghiandole mammarie nei maschi e cambiamenti degenerativi nei testicoli. Lo sviluppo della sindrome estrogeno-genitale è provocato da un eccessivo rilascio di estrogeni, che modifica l'aspetto della paziente in base al tipo femminile.
Poiché il tumore cresce rapidamente negli strati vicini, è possibile che produca altri ormoni che daranno un quadro clinico diverso oltre alla femminilizzazione. Il trattamento è solo chirurgico.
L'androsteroma è una formazione che cresce nella zona reticolare dello strato corticale. Sintetizza una quantità eccessiva dell'ormone sessuale maschile androgeno. Provoca la formazione della sindrome adrenogenitale.
Le manifestazioni cliniche di questo tumore nelle ragazze sono caratterizzate dallo sviluppo dei caratteri sessuali secondari secondo il tipo maschile, dall'assenza del ciclo mestruale, dall'assenza di crescita delle ghiandole mammarie e da manifestazioni di ermafroditismo.
Nei maschi: pubertà precoce, voce ingrossata, corpo ricoperto da molti peli. La crescita del pene aumenta, ma i testicoli restano indietro nello sviluppo, cresce una grande quantità di massa muscolare.
L'istruzione raramente si trasforma in un corso maligno, ma questi casi si verificano. Effettuando la diagnosi differenziale dell'androsteroma da altre malattie, va notato che tali sintomi possono essere con:
- tumori testicolari negli adolescenti;
- neoplasia della ghiandola pituitaria;
- tumori ovarici di natura muscolare.
Con tali patologie si verifica una violazione del background ormonale negli organi in cui si è formato il tumore (ovaio, ghiandola pituitaria, testicoli). La diagnostica di laboratorio consiste nello studio delle urine, in cui aumenterà il contenuto del livello di chetosteroni. Il trattamento è solo chirurgico, dopo la rimozione del tumore si verificano gradualmente dei cambiamenti, il ciclo nelle donne viene ripristinato, i contorni del corpo cambiano gradualmente e ritornano alla normalità.
Informazioni generali sulla diagnostica
La diagnosi delle formazioni volumetriche delle ghiandole surrenali comprende un intero arsenale di tecnologie di ricerca. Prima di tutto, si tratta di metodi di ricerca di laboratorio, che comprendono un numero enorme di esami del sangue, esami del sangue per i livelli ormonali, esami delle urine, esami delle urine giornalieri per ormoni, microelementi. Tutti sono molto indicativi per lo studio diagnostico delle formazioni tumorali. Considerandoli, devi sapere di che tipo di tumore stiamo parlando.
Nella fase iniziale della diagnosi vengono sempre utilizzati l'ecografia, la TC e la risonanza magnetica. Per uno studio più dettagliato vengono prescritte nuove tecnologie, come lo studio dei radioisotopi, che, utilizzando una serie di immagini, consente di vedere la posizione del tumore nell'organo.
Nella diagnostica, il metodo di prelievo del materiale per l'esame istologico è obbligatorio. Per questo, viene utilizzata una biopsia con ago sottile. Questo metodo consente di raccogliere in modo sicuro i siti tumorali per ulteriori studi.
Questo articolo elenca solo i principali tumori più pericolosi che si trovano spesso e hanno le loro caratteristiche del corso. Esistono molte altre formazioni di ghiandole surrenali che sono rare e non così diverse nelle loro manifestazioni cliniche. Tutti loro sono ancora poco compresi, la loro identificazione è di particolare difficoltà, poiché la germinazione delle formazioni volumetriche da uno strato all'altro spesso confonde il quadro clinico della corretta percezione dei sintomi.
Le ghiandole surrenali sono un organo pari, ghiandole del sistema endocrino del corpo umano. Le parti destra e sinistra, rispettivamente di forma triangolare e semilunare, si trovano sopra la superficie superiore dei reni, nello spazio retroperitoneale.
Le funzioni delle ghiandole surrenali, costituite da diversi strati, sono la produzione di ormoni e la fornitura di resistenza allo stress del corpo agli stimoli esterni.
Il rilascio attivo di una sostanza ormonale porta alla formazione di un tumore surrenale, i cui sintomi differiscono nelle donne e negli uomini. La neoplasia può verificarsi nello strato interno o esterno dell'organo. Quali sono le cause, i sintomi e il trattamento di un tumore surrenale?
Tumori delle ghiandole surrenali
Esistono tumori benigni e maligni delle ghiandole surrenali. Le neoplasie, diverse per struttura e segni sintomatici caratteristici, si trovano sotto forma di focolai nel tessuto surrenale, che consiste negli strati cerebrali e corticali.
Le statistiche mostrano che i pazienti hanno maggiori probabilità di soffrire di una neoplasia benigna, un tumore maligno delle ghiandole surrenali è raro. L'endocrinologo può determinare la natura della malattia in base ai sintomi e ai risultati dell'esame.
Classificazione dei tumori
Esiste una tipologia multilivello di neoplasie surrenaliche:
- Zona di localizzazione:
- corticale;
- cervello.
- La natura del tumore:
- benigno;
- maligno;
- neuroendocrino.
- Fase di sviluppo:
- Primo;
- secondo;
- terzo;
- il quarto.
- Attività ormonale dell'educazione:
- attivo;
- inattivo.
- Fisiologia patologica:
- androsteromi;
- corticoestram;
- corticosteromi;
- aldosteromi;
- corticoandrosteromi;
- feocromocitoma.
Localizzazione
Un tumore del tessuto epiteliale (aldosteroma, androsteroma, adenoma, corticoestroma, carcinoma) o connettivo (fibroma, mieloma, angioma, lipoma surrenale) della corteccia surrenale è raro. Le neoplasie che colpiscono il midollo sono:
Ganglioneuroma - crescita focale delle cellule nervose - gangli. Il tumore, di piccole dimensioni, è localizzato più spesso all'interno della ghiandola surrenale sinistra.
La malattia viene diagnosticata più spesso nelle giovani donne. Ciò è dovuto al sovraccarico emotivo e fisico del corpo. Il feocromocitoma colpisce le cellule neuroendocrine nello strato interno delle ghiandole surrenali. Un tumore di questo tipo può essere accompagnato da disturbi del sistema nervoso e da un cambiamento nel colore della pelle.
I tumori benigni sono caratterizzati dall'assenza di segni sintomatici, dalla divisione cellulare lenta e da piccole dimensioni (fino a 5 cm di diametro). È possibile identificare la formazione solo con un esame ecografico.
I tumori maligni sono caratterizzati da una chiara manifestazione di segni di patologia sotto forma di intossicazione, rapida divisione delle cellule patologiche e grandi dimensioni (diametro - da 5 a 15 cm). Formazioni di questo tipo differiscono nella natura del loro verificarsi:
- primario: la neoplasia si verifica inizialmente nei tessuti delle ghiandole surrenali;
- secondario: una lesione dovuta alla diffusione di metastasi da un tumore di un altro organo.
I tumori neuroendocrini che si formano nel midollo dell'organo del sistema endocrino sono di natura maligna e sono caratterizzati da una crescita lenta della neoplasia.
Fase di sviluppo
I tumori delle ghiandole surrenali differiscono nelle fasi di sviluppo della patologia:
- Il primo stadio è caratterizzato dalla presenza di un tumore con un diametro inferiore a 5 cm, dall'assenza di un aumento dei linfonodi e dalla diffusione delle metastasi.
- La seconda è una neoplasia con un diametro superiore a 50 mm, non accompagnata da un aumento dei linfonodi.
- Il terzo è un tumore con un diametro inferiore o superiore a 50 mm, accompagnato dalla diffusione di metastasi.
- L'ultimo stadio: una neoplasia, la cui localizzazione si è già diffusa ai linfonodi e ad altri organi, può avere un diametro diverso.
Attività ormonale
Nelle ghiandole surrenali si possono formare due tipi di tumori: quelli che producono ormoni e quelli che li producono. Questi ultimi sono spesso benigni, accompagnati da ipertensione, disturbi metabolici nel corpo, malattie del sistema endocrino. Gli incidentalomi differiscono a seconda del luogo di formazione:
- strato corticale - adenoma, carcinoma, iperplasia nodulare;
- midollo - feocromocitoma, ganglioneuroblastoma;
- tessuto mesenchimale - lipoma, fibroma, angioma, wen.
Esiste una classificazione dei tumori della ghiandola surrenale ormonalmente attivi, a seconda della sostanza rilasciata:
- aldosteromi;
- corticosteromi;
- androsteromi;
- corticoestram;
- feocromocitoma.
L'aldosteroma è un tumore ormonalmente attivo della ghiandola surrenale che colpisce lo strato esterno del tessuto surrenale. Si verifica in 1/7 dei pazienti (principalmente donne) con una malattia dell'organo del sistema endocrino.
Ha spesso un carattere benigno. L'aldosteroma può essere singolo o multiplo, più spesso caratterizzato da localizzazione unilaterale, interessa cioè una sola parte lobare, ma può essere anche bilaterale.
Il corticosteroma - un tipo comune di tumore delle ghiandole surrenali, si forma nello strato esterno dell'organo del sistema endocrino. In base alla natura del flusso, si dividono in:
- benigno - glucosteroma;
- maligno: corticoblastoma, adenocarcinoma.
Con il corticosteroma, la sindrome di Itsenko-Cushing si sviluppa a causa dell'eccessivo rilascio di cortisolo. Questa patologia colpisce il metabolismo e il funzionamento del sistema endocrino.
L'androsteroma si verifica nella popolazione femminile a seguito della produzione della sostanza ormonale attiva, l'androgeno, nella zona reticolare dello strato esterno della ghiandola surrenale. L’androsteroma maligno è chiamato carcinoma.
La neoplasia può raggiungere un diametro da 15 a 20 cm e pesare 1 kg, accompagnata dalla diffusione di metastasi ai polmoni, al fegato e ai linfonodi della cavità addominale. Il rilevamento tempestivo è stato osservato in un piccolo numero di pazienti affetti da cancro.
Il corticoestroma è un tipo raro di neoplasia, spesso di natura maligna, con la rapida diffusione delle cellule tumorali. Il tumore si riscontra spesso nella parte maschile della popolazione di mezza età (fino a 35 anni) nella zona reticolare e fascicolare dello strato corticale.
Feocromocitoma - una neoplasia, che nella maggior parte dei casi è benigna, ha origine all'interno della midollare del surrene.
I tumori di questo tipo nella popolazione adulta sono più spesso diagnosticati nella metà femminile, durante l'infanzia - nei ragazzi. La produzione attiva della sostanza ormonale catecolamina, associata a una predisposizione ereditaria o a patologie genetiche, viene rilevata negli adulti dai 30 ai 50 anni.
fisiologia patologica
Le neoplasie ormonalmente attive causano vari disturbi nel corpo. I risultati di un eccesso di una sostanza con un aldosteroma sono:
- violazione dell'equilibrio del sale marino;
- aumento del sodio nel sangue;
- bassa densità delle urine;
- aumento della pressione sanguigna;
- frequenti mal di testa;
- assottigliamento dei tessuti vascolari;
- debolezza muscolare;
- feci rare, stitichezza.
I corticosteromi contribuiscono a un disturbo metabolico che porta all’obesità, alla pubertà precoce negli adolescenti o alla ridotta attività sessuale negli adulti.
Un eccesso di androgeni (ormoni maschili), più comune nelle donne tra i 20 e i 40 anni, porta alla comparsa di peli sul corpo di tipo maschile, alla formazione di chiazze e calvizie sulla testa, a un cambiamento del tono della voce, un ciclo mestruale irregolare.
Corticoestromi: portano ad un aumento del volume delle ghiandole mammarie, all'assenza o alla diminuzione dei peli sul corpo, ad un aumento del timbro della voce negli uomini.
Il tipo misto - corticoandrosteroma - è associato a una violazione dei processi metabolici e ad un aumento della produzione di ormoni maschili nel corpo femminile.
Una neoplasia benigna sotto forma di feocromocitoma che si diffonde all'interno del midollo colpisce il metabolismo e il funzionamento del sistema cardiovascolare.
Ad oggi, gli endocrinologi non sono in grado di identificare la causa esatta della formazione di un tumore benigno o maligno nella ghiandola surrenale. Ma ci sono fattori che contribuiscono allo sviluppo della neoplasia:
- predisposizione genetica.
- Violazione delle regole di uno stile di vita sano:
- bere alcolici, fumare;
- malnutrizione: inclusione nella dieta di cibi grassi, affumicati, piccanti, fast food, bevande dolci gassate.
- Ecologia, impatto negativo dei fattori ambientali.
- Malattie croniche del sistema endocrino, patologia della tiroide, pancreas.
- Danni meccanici alle ghiandole surrenali, che sono il risultato di lesioni accidentali, contusioni.
- Stress, emotività eccessiva.
- Aumento della pressione sanguigna.
Un tumore sulla ghiandola surrenale può apparire come risultato di una malattia oncologica di un altro organo vitale, accompagnato da metastasi: la diffusione delle cellule tumorali.
Sintomi di patologia
Le neoplasie benigne non hanno segni pronunciati di patologia. I sintomi di un tumore nella ghiandola surrenale dipendono dall'ormone prodotto nello strato interno o esterno.
- minzione frequente durante la notte
- aumento della produzione di urina
- sete
- ipertensione
- la comparsa di mancanza di respiro
- forti mal di testa, emicrania
- Aritmia cardiaca
- disturbo emodinamico
- convulsioni
- disturbi sensoriali
- vomito, disturbi visivi
- il rapido sviluppo dei caratteri sessuali secondari nelle ragazze (ingrossamento delle ghiandole mammarie, comparsa di peli nella zona intima, comparsa delle mestruazioni)
- pubertà ritardata a causa dello squilibrio ormonale nei ragazzi
- aumento dei livelli di estrogeni nel corpo delle donne
- aumento del timbro della voce, ingrossamento del seno, riduzione delle dimensioni del pene, ridotta crescita dei peli sul corpo e sul viso, disfunzione sessuale negli uomini di età inferiore a 35 anni
- obesità
- mal di testa
- ipertensione
- ridotta capacità lavorativa
- debolezza muscolare
- disfunzione sessuale maschile
- ingrandimento del pene (clitoride) nelle donne
- la comparsa di emorragie, smagliature cutanee sulle superfici interne delle cosce, dell'addome, del torace
- sviluppo dell’osteoporosi
- stato emotivo instabile
- mascolinizzazione nelle donne: peli corporei folti, voce profonda, utero piccolo, clitoride allargato, assenza di mestruazioni
- pubertà precoce, maturazione fisica negli adolescenti
- presenza di ipertensione
- emicranie, forti mal di testa
- aumento della sudorazione
- battito cardiaco accelerato, dolore al petto
- pelle pallida
- vomito, nausea
- febbre, brividi, tremori
- minzione frequente
Esistono sintomi comuni di tumori surrenali, caratteristici di tutti i tipi di neoplasie: debolezza del tessuto muscolare, aumento della pressione sanguigna, instabilità da stress, paure di panico, dolore schiacciante allo sterno e all'area del cuore, minzione frequente.
La manifestazione di tumori può essere accompagnata da compromissione del funzionamento dei reni, funzione sessuale. La comparsa di neoplasie nei bambini è caratterizzata dalla pubertà precoce.
Per i tumori nelle ghiandole surrenali nelle donne, la manifestazione della mascolinizzazione è caratteristica, per gli uomini - la sindrome della femminilizzazione. Le crisi si sviluppano in presenza di un tumore benigno o maligno della corteccia e del midollo delle ghiandole surrenali.
Diagnosi dei tumori surrenalici
Per determinare la posizione, la natura e le dimensioni della neoplasia, viene effettuata la diagnosi dei tumori surrenalici. Esistono diversi accorgimenti diagnostici per dare un quadro completo della malattia.
- Diagnostica di laboratorio:
- esami del sangue generali, urina;
- coagulogramma;
- test ormonali per determinare il principio attivo.
- Misurazione della pressione sanguigna.
- Risonanza magnetica e tomografia computerizzata, ultrasuoni, radiografia per rilevare una formazione volumetrica o piccola e la possibile diffusione di cellule tumorali - metastasi.
- La flebografia per determinare la concentrazione degli ormoni viene effettuata solo con neoplasie della corteccia, è vietata in presenza di un tumore della midollare surrenale.
La diagnosi consente di rilevare segni di altre malattie, nonché di determinare le caratteristiche caratteristiche del tumore e organizzare un trattamento competente.
Complicazioni
Con diagnosi e trattamento prematuri, è possibile la degenerazione di neoplasie benigne in maligne.
In alcuni casi, le metastasi possono diffondersi dai tumori maligni ad altri tessuti e organi: fegato, polmoni, reni. I feocromocitomi sono accompagnati da una pressione sanguigna instabile, che si stabilizza dopo l'operazione, il metodo principale di trattamento della patologia.
Per curare un tumore nelle ghiandole surrenali, ricorrono alla chemioterapia, all'intervento chirurgico. Lo scopo della terapia dipende dai risultati dell'esame e dall'istituzione del tipo di neoplasia. I metodi del loro trattamento sono determinati dall'endocrinologo. Le principali indicazioni all’intervento chirurgico urgente sono:
- natura maligna del tumore;
- il processo di degenerazione delle cellule benigne in neoplasie cancerose;
- la dimensione del tumore ha un diametro superiore a 3 cm;
- rapida crescita delle cellule tumorali;
- eccessiva secrezione di ormoni.
La rimozione di qualsiasi tumore della ghiandola surrenale viene eseguita in diversi modi:
- Aperto: rimozione della neoplasia attraverso un'incisione nella cavità addominale.
- Metodo laparoscopico: l'esecuzione di una puntura con un diametro non superiore a 1 cm nella parte anteriore dell'addome per inserire uno strumento chirurgico e rimuovere il tumore nelle ghiandole surrenali.
Con formazioni benigne nelle ghiandole surrenali, viene rimosso solo l'organo interessato. In presenza di un tumore di natura maligna, vengono rimossi i linfonodi situati accanto alla ghiandola surrenale interessata, attraverso i quali le cellule tumorali si diffondono in tutto il corpo.
La rimozione di una neoplasia all'interno del midollo è un'operazione chirurgica complessa che può portare a disturbi circolatori.
La formazione di ipodensa surrenale deve essere trattata solo dopo i risultati dell'ecografia e della tomografia computerizzata.
Prima dell'intervento chirurgico, il medico seleziona i farmaci anestetici in base alle condizioni del paziente e alle caratteristiche individuali dell'organismo. Dopo la rimozione delle neoplasie, viene prescritto un corso speciale di terapia ormonale.
Ci sono controindicazioni all'operazione:
- malattie gravi che, con l'intervento chirurgico, possono portare a complicazioni;
- la presenza di una cisti maligna;
- limitazioni d'età.
La chemioterapia è prescritta in presenza di una neoplasia maligna all'interno dello strato midollo (interno) della ghiandola surrenale. La procedura viene eseguita con l'aiuto di sostanze chimiche tossiche che vengono iniettate attraverso una vena. Le iniezioni di tossine hanno l’effetto di ridurre le dimensioni del tumore e il numero di cellule tumorali diffuse.
L'esito dell'operazione nei pazienti dipende dal tipo di neoplasia che deve essere eliminata. La rimozione tempestiva di un tumore benigno nella maggior parte dei casi ha una prognosi favorevole. L'eliminazione della formazione di natura androsterica può portare ad una sospensione dello sviluppo durante l'infanzia.
Dopo la rimozione del feocromocitoma, spesso persistono problemi con il ritmo cardiaco e la pressione sanguigna, ma vengono trattati con un ciclo di terapia. L'individuazione di un tumore maligno raramente significa una prognosi positiva della malattia.
Azioni preventive
Dopo la rimozione del tumore, che non è accompagnata dalla diffusione delle metastasi, il paziente ha tutte le possibilità per un completo recupero.
Dopo un'operazione riuscita, i sintomi della malattia scompaiono. La principale misura preventiva è l'esame tempestivo, la consegna di test di laboratorio di controllo per prevenire le ricadute.
Il risultato dell’intervento chirurgico è la rimozione dell’organo interessato che produce ormoni.
- smettere di bere alcolici e prodotti del tabacco;
- non assumere alcuni farmaci, come i sonniferi;
- eliminare lo stress fisico e mentale eccessivo;
- osservare la dieta corretta;
- evitare situazioni stressanti;
- visite regolari a un endocrinologo.
Il rispetto delle misure preventive aiuta ad evitare possibili ricadute della malattia.
Il lavoro delle ghiandole surrenali è influenzato negativamente da fattori ambientali aggressivi, dieta malsana, cattive abitudini, stress, mancanza di attività fisica.
La mancata osservanza di uno stile di vita sano può portare alla formazione di neoplasie benigne o meno comunemente maligne negli organi del sistema endocrino, che differiscono per dimensioni, centro di distribuzione e produzione di una sostanza ormonalmente attiva o inattiva.
Se ci sono segni sintomatici che differiscono a seconda del tipo di tumore, dovresti cercare immediatamente l'aiuto di un endocrinologo per confermare la diagnosi e prescrivere la terapia. Il risultato del trattamento dipende dalla natura e dalla gravità della malattia.
In contatto con
Un tumore surrenale è una proliferazione focale patologica delle cellule dell'organo. È benigno o maligno.
L'educazione può svilupparsi dal cervello o dallo strato corticale e avere una struttura istologica e morfologica diversa con manifestazioni diverse.
Classificazione dei tumori surrenalici

Spesso, nei focolai di crescita dei tessuti patologici vengono rilevate cellule benigne e solo nel 10% dei casi si tratta di cellule maligne.
Il processo di sviluppo inizia dopo i cambiamenti morfologici che si verificano nelle cellule normali, che portano alla loro rapida crescita. Quando il tumore inizia a svilupparsi nelle ghiandole surrenali, questo è il tipo primario. Se comincia ad apparire in un altro organo, dopo di che si diffonde alle ghiandole surrenali, è secondario.
I tumori primari di questo organo includono tipi di formazioni come:
- . In alcuni casi viene anche chiamato adenoma della corteccia surrenale. È il tipo più comune di patologia, che ha un carattere benigno e una forma ormonalmente inattiva (non producono ormoni). Molto spesso non presenta alcuna manifestazione e, con piccoli volumi, non richiede nemmeno un trattamento, ma solo un monitoraggio regolare.
- Carcinoma della corteccia surrenale. È un tipo comune di cancro. Una neoplasia di questo tipo può essere ormonalmente attiva o inattiva. Nella prima variante, la formazione può produrre più ormoni contemporaneamente;
- Neuroblastoma. Si chiama cancro infantile perché si sviluppa nei bambini in tenera età. La localizzazione del tumore è la midollare del surrene. Questo tipo di patologia ha la capacità di metastasi a distanza.
- Feocromocitoma. È una formazione neuroendocrina, che spesso appare nella midollare del surrene. Questo tipo di tumore ha il più alto tasso di mortalità.
Tumori ormonalmente attivi

Le malattie endocrinologiche complesse appartengono a questo gruppo di patologie, tra cui spiccano:
- Aldosteroma. È una fonte dovuta al fatto che sintetizza l'aldosterone.
- Corticosteroma. Una formazione che produce glucocorticoidi, che si manifesta con la sindrome di Cushinger.
- Androsteroma. Questo è un tumore che produce androgeni, che sono ormoni sessuali maschili.
- Corticoestroma. Questa formazione sintetizza gli estrogeni, che portano in misura maggiore alla comparsa della sindrome estrogeno-genitale negli uomini di età compresa tra 18 e 35 anni.
- Tumori misti. Differiscono in quanto producono diversi tipi di ormoni steroidei contemporaneamente. Ciò si manifesta sotto forma di predominanza dei sintomi di una determinata sindrome, che dipende direttamente dal tipo di ormone prodotto.
Cause dell'educazione
Gli scienziati non sono ancora riusciti a identificare un modello specifico che descriva la causa esatta dell'origine di questa patologia. Ma i fattori sono stati accuratamente identificati, la cui presenza nelle persone li riferisce al gruppo a rischio:
- malformazioni congenite della tiroide o del pancreas, nonché della ghiandola pituitaria;
- se tumori maligni dei polmoni o delle ghiandole mammarie sono stati rilevati in parenti diretti;
- la presenza di ipertensione ereditaria, nonché patologie dei reni / fegato;
- Il rischio maggiore di sviluppare una malattia di questo tipo si nota nelle persone che hanno sofferto di oncologia di uno qualsiasi degli organi. La ragione di ciò è che il processo di diffusione delle cellule maligne avviene attraverso il sangue e il sistema linfatico.
Sintomi caratteristici
Ogni tipo di tumore surrenale ha i suoi sintomi specifici. Tuttavia, ci sono manifestazioni cliniche comuni che sono caratteristiche di tutti loro. Si dividono in:
Primario. Appaiono come segue:
- dolore doloroso al petto e alla cavità addominale;
- deterioramento della conduzione nervosa;
- aumento della pressione sanguigna;
- frequente sovraeccitazione nervosa;
- attacchi di panico.
Secondario. Sono caratterizzati dalle seguenti manifestazioni:
- diabete;
- disfunzione sessuale;
- problemi ai reni.
Diagnosi della malattia
 Oggi è possibile identificare la presenza di un tumore delle ghiandole surrenali, il tipo e la localizzazione della formazione patologica e fare una diagnosi. Per questo vengono effettuati i seguenti studi:
Oggi è possibile identificare la presenza di un tumore delle ghiandole surrenali, il tipo e la localizzazione della formazione patologica e fare una diagnosi. Per questo vengono effettuati i seguenti studi:
- Per stabilire l'attività funzionale delle neoplasie, viene effettuato. Con il suo aiuto, viene studiato il livello di aldosterone, cortisolo e catecolamine in esso contenuti.
- Vengono prelevati campioni di sangue per testare i livelli ormonali. Viene effettuato dopo aver assunto un rimedio come Captopril o suoi analoghi.
- Viene misurato il livello della pressione sanguigna. Questo viene fatto dopo l'uso di farmaci che ne aumentano o diminuiscono le prestazioni.
- Flebografia. È una raccolta di sangue direttamente dalle vene surrenali. Ciò ti consente di vedere il quadro ormonale reale.
- ultrasuoni. Con il suo aiuto è possibile rilevare tumori la cui dimensione supera 1 cm.
- TC o RM. Il loro utilizzo consente di identificare la dimensione e la localizzazione delle neoplasie, anche se la loro dimensione è di soli 3 mm.
- Per rilevare la presenza di metastasi, viene eseguita una radiografia dei polmoni e vengono acquisite immagini radioisotopiche dell'intero scheletro.
Tipi di trattamento per l'educazione nelle ghiandole surrenali
Dopo aver diagnosticato un tumore surrenale, i medici raccomandano due tipi di trattamento.
Intervento chirurgico
 Il modo più radicale per eliminare tali neoplasie benigne o maligne è la chirurgia. La rimozione di tali tumori è classificata come un intervento chirurgico importante.
Il modo più radicale per eliminare tali neoplasie benigne o maligne è la chirurgia. La rimozione di tali tumori è classificata come un intervento chirurgico importante.
Il motivo è la complessa posizione anatomica della formazione e vi è la possibilità di danneggiare accidentalmente i vasi o gli organi vicini durante l'intervento chirurgico.
La cosa più importante durante l'operazione è la rimozione del tessuto perirenale situato attorno alla ghiandola surrenale, nonché della formazione stessa e del tessuto dello spazio aortico-cavale, che è la posizione dei linfonodi surrenali.
Allo stesso tempo, un requisito importante durante l'operazione è la conservazione della capsula tumorale intatta. Ciò è necessario per evitare che il suo contenuto penetri nella ferita.
Trattamento terapeutico
In determinate circostanze può essere utilizzata la chemioterapia o l’esposizione a un isotopo radioattivo. Quest'ultimo viene somministrato per via endovenosa. Tale iniezione consente di distruggere un gran numero di cellule patologiche e ridurre il numero di metastasi esistenti.
Spesso questo tipo di trattamento viene utilizzato in presenza di tumori primari localizzati nelle ghiandole surrenali o come coadiuvante utilizzato nel periodo postoperatorio, quando possono nuovamente formarsi metastasi.
È importante capire che tali metodi danneggiano l'intero corpo del paziente. Quindi, nel caso del loro utilizzo, l'immunità umana viene significativamente ridotta, il che diminuisce. E i disturbi del sistema immunitario aumentano significativamente l'impatto negativo sul corpo di qualsiasi tipo di malattia.
Pertanto, durante tale terapia, è importante selezionare correttamente i mezzi per mantenere l'immunità ad un livello elevato. La componente principale di un buon trattamento è stimolare il corpo a combattere le malattie.
Complicazioni della malattia
La comparsa di tali neoplasie nelle ghiandole surrenali porta ad alcune complicazioni. Questi sono:
- malignità anche di un tumore benigno;
- la comparsa di metastasi tumorali in altri organi;
- il verificarsi di una crisi in presenza di feocromocitoma. In questo caso si verificano cadute di pressione che non possono essere sanate. Si verifica spesso nei bambini.
Oltre a varie complicazioni acute, che spesso causano una morte rapida, esistono anche varie complicazioni a lungo termine sotto forma di diabete mellito o infertilità.
Previsioni e statistiche
Le formazioni tumorali nelle ghiandole surrenali di natura benigna hanno generalmente una prognosi favorevole. I tumori ormonalmente attivi hanno il miglior risultato. La ragione di ciò è la diagnosi precoce e, di conseguenza, l'inizio tempestivo del trattamento.
Secondo le statistiche, il tasso di sopravvivenza dei pazienti postoperatori non supera il 47%, mentre quello dei pazienti inoperabili non supera il 30%. La situazione più negativa è nelle persone con quando vengono rilevate forme maligne con formazione di metastasi. Tali pazienti raramente convivono con una diagnosi simile per più di un anno, anche con un buon trattamento.
Centinaia di fornitori portano medicinali per l'epatite C dall'India alla Russia, ma solo M-PHARMA ti aiuterà ad acquistare sofosbuvir e daclatasvir, mentre consulenti professionisti risponderanno a qualsiasi tua domanda durante tutta la terapia.
Un tumore surrenale è una diagnosi seria. Molto importante per la prognosi del suo esito è lo stadio in cui è stata rilevata questa patologia. Le malattie tumorali delle ghiandole surrenali sono accompagnate da sintomi abbastanza caratteristici e ai primi segni dovresti contattare immediatamente uno specialista.

Tipi di tumori surrenali
Attualmente esiste un gran numero di diverse classificazioni delle formazioni surrenali. Per localizzazione (luogo di sviluppo), sono suddivisi in:
- situato nello strato corticale;
- situato nel midollo.
I tumori dello strato corticale sono molto meno comuni di quelli del cervello.
Nel loro decorso, i tumori surrenalici possono essere benigni e maligni.
Importante! Questa differenza è di natura fondamentale, poiché le malattie tumorali maligne spesso portano alle conseguenze più negative e hanno molte più complicazioni di quelle benigne.
| Varianti morfologiche | Dimensioni, cm | Totale | |||||
| <4 | 4-6 | >6 | |||||
| Addominali. | % | Addominali. | % | Addominali. | % | ||
| Feocromocitoma | 21 | 30,5 | 35 | 50,7 | 13 | 18,8 | 69 |
| ACRI | 0** | 4** | 33 | 8** | 67 | 12 | |
| Metastasi | 4 | 66,6 | 2 | 33,4 | 0 | 6 | |
| Adenoma | 37* | 62,7 | 18* | 30,6 | 4* | 6,7 | 59 |
| Mielolipoma | 0 | 6 | 42,8 | 8 | 57,2 | 14 | |
| Ganglioneuroma | 0 | 2 | 40 | 3 | 60 | 5 | |
| Cisti | 2 | 16,6 | 5 | 41,7 | 5 | 41,7 | 12 |
| Totale | 64 | 72 | 41 | 177 | |||
Tabella: la frequenza di insorgenza di vari tipi di tumori surrenalici a seconda della dimensione delle formazioni
I tumori benigni sono generalmente piccoli, crescono lentamente, sono limitati dal tessuto surrenale sano e non portano ad un brusco deterioramento del benessere. Per quanto riguarda le neoplasie maligne, sono molto più aggressive. Tali tumori possono crescere in altri tessuti, danneggiandoli. Possono aumentare rapidamente di dimensioni e metastatizzare. Con una tale malattia, il benessere del paziente può peggiorare drasticamente.
Le formazioni nelle ghiandole surrenali si distinguono anche per una caratteristica come la capacità di produrre ormoni. Di conseguenza, ci sono:
- Tumori ormonalmente inattivi.
- Tumori ormonalmente attivi.
I tumori inattivi causano lo sviluppo di sintomi clinici molto più tardi di quelli che producono ormoni.
Una delle classificazioni più importanti delle formazioni di questa ghiandola è istologica. Divide i tumori a seconda delle cellule da cui si sono originariamente formati. Di conseguenza, tali tipi di tumori si distinguono come:
- Aldosteroma.
- Corticosteroma.
- Androsteroma.
- Corticoestroma.
- Feocromocitoma.
- Corticoadrosteroma.
Ciascuno di questi tumori ha i suoi sintomi.
| Tipo di tumore | Dimensioni (mediane), cm | Circuito | Struttura | ecogenicità | Sconfitta bilaterale,% |
| Adenoma | 2,9±1,9 | Chiaro, addirittura | Omogeneo | Ipoecogeno | 20,3 |
| ACRI | 12,1±3,8 | Variabile | Omogeneo o eterogeneo | Ipoecogeno | 16,6 |
| Feocromocitoma | 5,6±2,7 | Variabile | Zone liquide e calcificazioni variabili, spesso | Ipoecogeno | 19,7 |
| Mielolipoma | 5,2 ± 3,1 | Chiaro, addirittura | Omogeneo | iperecogeno | |
| Cisti | 5,5±2,3 | Chiaro, addirittura | Omogeneo | anecoico | |
| Ganglioneuroma | 7,1±1,5 | Chiaro, irregolare | Eterogeneo | Ipoecogeno | |
| Metastasi | Variabile, più spesso<3 td=«»> | Chiaro, addirittura | Ipoecogeno | 20 |
Tabella: Semiotica topica di varie forme morfologiche di tumori surrenalici.
Principali sintomi
Ogni formazione delle ghiandole surrenali ha le sue manifestazioni cliniche. I tumori benigni si sviluppano lentamente e quindi non causano un netto peggioramento della condizione. Tali formazioni nelle ghiandole surrenali sono talvolta generalmente asintomatiche. Spesso vengono rilevati per caso sugli ultrasuoni durante l'esame del paziente per altre malattie.
Il quadro clinico più sorprendente può essere osservato nelle neoplasie maligne, che, di regola, sono tumori ormonoattivi.
Aldosteromi
Se un tale tumore si forma sulla ghiandola surrenale, la produzione dell'ormone "Aldosterone" aumenta nel corpo. Le manifestazioni cliniche di questa malattia sono:
- Aumento persistente della pressione sanguigna, che praticamente non è suscettibile di correzione farmacologica.
- Mal di testa.
- Mancanza di respiro, aggravata da un lieve sforzo fisico.
- Interruzioni nel lavoro del cuore.
- Sete costante.
- Aumento della frequenza e del volume della minzione.
- Voglia frequente di urinare durante la notte.
- Debolezza muscolare.
- Convulsioni.

Nota. Circa il 10% dei pazienti affetti da questi tumori è quasi asintomatico. Le ragioni di ciò risiedono in una piccola quantità di aldosterone prodotto in eccesso dalla formazione.
Corticosteromi
Con la formazione di un tale tumore si sviluppa la cosiddetta sindrome di Itsingo-Cushing. Le ragioni di ciò risiedono nel fatto che questa neoplasia è ormonoattiva e produce una grande quantità di glucocorticosteroidi (cortisone e cortisolo). La sindrome di Itsengo-Cushing è accompagnata dai seguenti sintomi generali:
- Aumento irragionevole e significativo del peso corporeo.
- Aumento persistente della pressione sanguigna, difficile da correggere.
- Debolezza muscolare generale.
- Affaticabilità rapida.
- Disfunzione sessuale.
- Osteoporosi progressiva (diminuzione della densità ossea).
- Sviluppo frequente di pielonefrite e formazione di urolitiasi.
- Cambiamento dello stato emotivo (depressione o agitazione).
- La comparsa di piccole emorragie e strie sulla superficie interna delle cosce.

Allo stesso tempo, nei rappresentanti dei diversi sessi, il quadro clinico dello sviluppo del corticosteroma è diverso. I sintomi di un tale tumore delle ghiandole surrenali nelle donne sono molto chiari. Il timbro della loro voce diminuisce, il clitoride aumenta di dimensioni e si osserva anche una crescita dei peli di tipo maschile. Gli uomini hanno i seguenti sintomi di questo tipo di tumore surrenale:
- una significativa diminuzione della potenza;
- un aumento delle dimensioni delle ghiandole mammarie;
- riduzione delle dimensioni dei testicoli.
Importante! Se vengono rilevati tali sintomi, consultare immediatamente un endocrinologo. In caso di tumori maligni è importante effettuare il trattamento radicale il prima possibile.
Corticoesteromi
Se questo tumore si sviluppa nelle ragazze, ciò contribuisce a una pubertà più rapida. Hanno ghiandole mammarie e genitali esterni ingrossati. Aumenta anche il tasso di crescita. Inoltre, potrebbero verificarsi sanguinamenti vaginali. Nelle donne mature, questa malattia praticamente non si manifesta clinicamente. Può essere rilevato in questa categoria di pazienti solo in base ai risultati di studi strumentali e di laboratorio.

Per quanto riguarda i ragazzi, hanno questa neoplasia delle ghiandole surrenali che si manifesta con un ritardo nello sviluppo sessuale. Se questa malattia si forma in un uomo maturo, le sue ghiandole mammarie aumentano di dimensioni, il timbro della sua voce aumenta, i testicoli e il pene diminuiscono di dimensioni, i peli sul viso e sullo stomaco smettono di crescere.
Androsteromi
Questa variante del tumore ha anche un decorso leggermente diverso in persone di sesso ed età diversi. Nei bambini, il tumore della ghiandola surrenale sinistra, come quella destra, si manifesta con un rapido sviluppo fisico e uno sviluppo sessuale precoce. Crescono rapidamente e mostrano precocemente i segni secondari della pubertà. In tali pazienti, la voce diventa grossolana, appare l'acne.
Negli uomini maturi, tali tumori delle ghiandole surrenali possono generalmente essere asintomatici. In questo caso diventano reperti accidentali durante un esame ecografico per altre malattie.
L'androsteroma nelle donne mature ha una sintomatologia abbastanza caratteristica:
- cessazione delle mestruazioni;
- crescita dei peli sul viso, sul petto e sull'addome;
- una diminuzione delle dimensioni del clitoride, dell'utero e delle ghiandole mammarie;
- abbassare il timbro della voce;
- aumento del desiderio sessuale;
- rapida e irragionevole diminuzione dello strato di grasso sottocutaneo.

In casi atipici, l'androsteroma è in grado di produrre non solo androgeni, ma anche corticosteroidi, che contribuiscono ad un aumento della pressione sanguigna e allo sviluppo di altri sintomi di ipercortisolismo. In questo caso, tali tumori verranno chiamati corticoadrosteromi.
Feocromocitoma
Questa variante del tumore può procedere in diversi modi:
- parossistico;
- costante;
- misto.
Più spesso di altri si verifica una variante parossistica del decorso del feocromocitoma. È caratterizzato da improvvisi aumenti della pressione sanguigna fino a 300 mm Hg. Arte. e altro ancora. Di conseguenza, una persona avverte forti mal di testa, vertigini, attacchi di debolezza generale, nausea, vomito, sensazione di pesantezza nella regione retrosternale, aumento della frequenza cardiaca, tremore, aumento della frequenza e del volume della minzione e ansia . L’attacco può interrompersi rapidamente e i livelli di pressione sanguigna tornare alla normalità. Allo stesso tempo persistono mal di testa, vertigini e debolezza generale.
Con una forma permanente di feocromocitoma, tutti questi sintomi si osservano quasi costantemente nel paziente. Allo stesso tempo, la loro gravità è leggermente inferiore rispetto alla forma parossistica della malattia.
Con una forma mista di feocromocitoma, il paziente ha un livello costantemente elevato di pressione sanguigna (circa 200 mm Hg) con aumenti periodici fino a 300 mm Hg. Arte.
Nota. Il feocromocitoma può portare a disturbi circolatori, inclusi ictus.
Principi diagnostici
In caso di malattie tumorali delle ghiandole surrenali è importante iniziare il trattamento il prima possibile. Pertanto, quando si manifestano i primi sintomi caratteristici, è necessario consultare un endocrinologo. Questo specialista indirizzerà prima il paziente ad un'ecografia delle ghiandole surrenali. Se vengono rilevati cambiamenti, verranno eseguiti esami del sangue e delle urine per controllare il livello degli ormoni surrenali.

Se il medico sospetta un tumore in quest'area dopo un'ecografia delle ghiandole surrenali, indirizzerà il paziente alla risonanza magnetica. Questo metodo di ricerca ha elevate capacità di visualizzazione e aiuterà a chiarire la diagnosi.

Fondamenti del trattamento
L’approccio alla gestione delle malattie tumorali di diverso tipo è leggermente diverso. Se viene rilevato un tumore benigno di dimensioni fino a 3 mm, che non produce ormoni e non presenta segni di malignità, non sarà necessario eseguire il trattamento. Il paziente dovrà sottoporsi ad un'ecografia delle ghiandole surrenali 2 volte l'anno per controllare la crescita del tumore.
Se parliamo di malattie tumorali ormonoattive, in particolare di quelle maligne, viene eseguito l'intervento chirurgico. Il suo volume dipenderà dalle dimensioni del tumore e dal grado di germinazione in altri tessuti.
Nota. Molto spesso, l'intera ghiandola surrenale interessata viene rimossa, anche se si verifica solo un processo patologico focale. Ad esempio, con un tumore della ghiandola surrenale destra, di solito viene rimossa l'intera ghiandola. Se non ci sono metastasi, tale trattamento spesso porta al completo recupero.

In presenza di metastasi ad altri organi da neoplasie maligne delle ghiandole surrenali, il trattamento chirurgico non viene sempre effettuato o viene effettuato in combinazione con l'introduzione di speciali isotopi radioattivi che riducono la velocità di progressione della malattia.
Importante! Il trattamento delle neoplasie maligne deve essere effettuato in ogni caso e il più precocemente possibile. La qualità e la durata della vita successiva di una persona dipenderanno da questo.
I tumori delle ghiandole surrenali rappresentano un grande pericolo, ma con un trattamento tempestivo e adeguato è possibile liberarsi di tali malattie senza complicazioni.
Fonte: pozhelezam.ru
Nelle patologie delle ghiandole surrenali è necessario diagnosticare correttamente i sintomi della malattia per prescrivere un trattamento adeguato.
Di particolare pericolo sono i tumori delle ghiandole rilevati con metodi diagnostici strumentali, poiché possono essere maligni, il che aumenta il rischio di gravi complicanze.
La ghiandola endocrina, situata nella parte superiore dei reni, è costituita da due strati morfologicamente diversi.
Uno di questi, corticale, occupa la maggior parte delle ghiandole surrenali e produce:
- tre mineralcorticoidi;
- tre glucocorticoidi;
- due androsteroidi.
Il midollo secerne i seguenti ormoni:
- dopamina;
- norepinefrina;
- adrenalina.
Le funzioni dell'organo nelle donne comprendono anche il sistema riproduttivo. Come in ogni ghiandola, anche nelle ghiandole surrenali si possono formare tumori, che si verificano sia nello strato corticale che nel midollo.
In questo caso, potrebbero verificarsi lesioni che comporteranno un cambiamento nel background ormonale o saranno completamente indipendenti dagli ormoni.
L'esame e la terapia devono essere effettuati il prima possibile per salvare la vita e la salute del paziente.
Tumori delle ghiandole surrenali
L'educazione volumetrica della ghiandola surrenale è una sorta di proliferazione delle cellule del parenchima della ghiandola.
In endocrinologia esiste una classificazione dei tipi di neoplasie sulle ghiandole surrenali:
- produzione di ormoni;
- indipendente dagli ormoni;
- cancro surrenale.
Di norma, i primi due tipi non sono pericolosi e non presentano segni di malignità, ma con grandi dimensioni e influenza sullo stato ormonale di una persona, i tumori possono influenzare lo stato dell'intero organismo.
Con una dimensione di 5 cm o più, tali neoplasie iniziano a comprimere gli organi vicini, che si manifestano con sintomi dolorosi.

Specie per tipo di cellula
In base alla posizione delle formazioni focali della ghiandola surrenale, si distinguono due tipi: corticale e cerebrale.
In questo caso, il primo tipo è diviso in diversi sottogruppi:
- aldosteromi;
- corticosteromi;
- corticoestram;
- androsteromi;
- misto.
Tali tumori occupano fino al 15% del numero totale di neoplasie riscontrate.
I tumori che derivano dal tessuto del midollo della ghiandola si riscontrano in tutti gli altri casi. Di norma, si tratta di feocromocitomi e ganglioneuromi, che sono spesso ereditari.
Le neoplasie influenzano la sintesi degli ormoni, quindi causano segni caratteristici e disturbi di salute. Sono chiamati tumori surrenalici ormonalmente attivi.
Aldosteromi
Neoplasie che aumentano la sintesi di aldosterone e causano una patologia chiamata.
I sintomi dell’aldosteroma sono i seguenti:
- ipertensione;
- atrofia del tessuto muscolare;
- cambiamenti degli alcaloidi nel sangue;
- diminuzione del contenuto di potassio nel sangue.
In 9 casi su 10 si tratta di tumori singoli. In quasi il 100% dei casi si tratta di formazioni benigne.

Corticosteromi
Tali neoplasie sintetizzano glucocorticoidi. Il disturbo che provocano si chiama.
Questo tumore provoca i seguenti sintomi:
- un insieme di massa grassa;
- aumento della pressione sanguigna;
- insorgenza precoce delle caratteristiche sessuali negli adolescenti;
- diminuzione dell’attività sessuale negli adulti.
Di norma, questi adenomi possono essere benigni e maligni in proporzioni uguali.
Corticoesteromi
Causano una saturazione eccessiva del corpo con estrogeni. Molto spesso appare in età fertile.
È pericoloso a causa della sua natura maligna e si manifesta con un comportamento aggressivo.
Androsteromi
Aumenta il livello di androgeni, si verifica più spesso nei pazienti giovani, nel 50% dei casi diventa maligno.
Causa i seguenti sintomi:
- insorgenza prematura della comparsa di caratteristiche sessuali;
- pseudoermafroditismo infantile;
- virilizzazione nel gentil sesso.
Questa patologia è molto rara, si verifica nelle donne in età fertile.
Con questa malattia, le donne devono essere curate da un endocrinologo e da un ginecologo.

Sintomi di un tumore nelle ghiandole surrenali
Indipendentemente dalla benignità e malignità, si manifestano con il seguente quadro clinico:
- tremore degli arti;
- crisi ipertensive;
- disturbo del ritmo cardiaco, sua accelerazione;
- stato di eccitazione mentale;
- paure inspiegabili;
- crampi dolorosi nella cavità addominale;
- minzione frequente.
Il rischio di sviluppare questo disturbo è dovuto alla comparsa di segni di diabete mellito e di insufficienza renale.
Un tumore delle ghiandole surrenali si manifesta con sintomi nelle donne come lo sviluppo di obesità e infertilità sullo sfondo dell'amenorrea.
I bambini possono anche sviluppare tumori delle ghiandole surrenali. In questo caso, si osserva lo sviluppo sessuale precoce. Negli adulti, la voce può cambiare e la libido può diminuire.

Cancro e suoi sintomi
Il cancro surrenale nelle fasi iniziali dello sviluppo viene rilevato quando c'è pressione sugli organi vicini o quando si verifica un disturbo ormonale.
In questo caso compaiono i seguenti segni del disturbo:
- Deposito localizzato di grasso sul collo, sulla schiena sopra le scapole.
- Flaccidità dei muscoli e della pelle dell'addome.
- La comparsa di edema, anche con lievi lividi.
- Distruzione delle ossa.
- Aumentare la letargia del tessuto muscolare.
- Obesità rapida.
I test sui pazienti indicheranno la presenza di un marcatore tumorale e un aumento del siero sanguigno.
Ciò aumenta il livello della pressione sanguigna e aumenta anche la sensazione di sete.
Tumori surrenalici ormonalmente inattivi
I tumori ormonalmente inattivi delle ghiandole surrenali sono chiamati incidentalomi. Tra tutte le neoplasie della ghiandola endocrina, il loro numero arriva fino al 9% dei casi.
I tumori surrenalici ormonalmente inattivi, a differenza di altri adenomi, non causano conseguenze specifiche.
Appaiono man mano che aumentano di dimensioni. Sintomi di tumori surrenalici ormonalmente inattivi:
- qualche aumento della pressione sanguigna;
- aumento della temperatura corporea;
- miastenia grave;
- mialgia;
- artralgia.
In alcuni casi, possono accompagnare il diabete mellito. Secondo le statistiche, gli adenomi senza conseguenze si verificano sulla ghiandola surrenale sinistra, ma possono anche essere bilaterali.

Diagnostica
La diagnosi viene effettuata con i seguenti metodi:
- Chiarimento dello stato ormonale mediante esame del sangue.
- Screening del sangue per potassio, sodio.
- Esame strumentale della cavità addominale mediante ecografia o TC per visualizzare la formazione ipodensa della ghiandola surrenale.
- Studio Doppler dello stato della ghiandola endocrina.
Se si sospetta una neoplasia, vengono eseguiti una biopsia d'organo e un test renale per i marcatori tumorali.
Complicazioni
Il processo tumorale nel parenchima della ghiandola può essere accompagnato da alcune forme di complicanze.
Ecco qui alcuni di loro:
- Sviluppo di neoplasie in un buon processo.
- Metastasi di tumori cancerosi agli organi vicini. La prognosi per le metastasi alle ghiandole surrenali è sfavorevole.
- Lo sviluppo di una crisi nel feocromocitoma, che può essere accompagnato da un cambiamento nella pressione sanguigna alta e bassa. Tali salti non sono suscettibili di trattamento. Si verificano principalmente nei bambini.
Oltre alle complicazioni acute che portano alla morte nel più breve tempo possibile, possono verificarsi anche complicazioni a lungo termine, come lo sviluppo di infertilità o diabete mellito.

Trattamento
Le tattiche di trattamento dipendono dal tipo di tumore e dai suoi sintomi. Esistono diversi tipi di regimi di trattamento per la malattia:
- Un tumore surrenale che compromette la sintesi ormonale, così come qualsiasi neoplasia più grande di 2,5 cm, viene rimosso prontamente.
- Piccoli tumori surrenalici ormonalmente inattivi sono controllati in dinamica, in questo caso viene utilizzato il trattamento ormonale.
- Le operazioni sulle ghiandole surrenali vengono eseguite mediante laparoscopia o metodo addominale, mentre l'entità del danno influisce sul tipo di intervento chirurgico. L'intera ghiandola viene rimossa quando si verifica il cancro.
- I feocromocitomi, oltre alla rimozione, vengono trattati mediante l'introduzione di isotopi radioattivi, progettati per ridurre le dimensioni del tumore e delle metastasi.
- La crisi del feocromocitoma viene interrotta con l'uso del farmaco fentolamina o nitroglicerina.
Dopo l'intervento chirurgico, al paziente, soprattutto con la rimozione completa della ghiandola surrenale, viene prescritta una terapia ormonale per il resto della sua vita.
Tumori maligni delle ghiandole surrenali - terapia
Il trattamento del cancro surrenale prevede, prima di tutto, un intervento chirurgico per rimuovere il tumore.
In base ai tipi di fasi, si distinguono i seguenti tipi di assistenza medica:
- Al primo grado patologie, quando la dimensione della neoplasia è inferiore a 5 cm e i linfonodi sono normali, è possibile utilizzare un metodo come la laparoscopia.
- Il secondo grado si manifesta con l'aumento delle dimensioni del tumore di 5 cm, si sta già effettuando un intervento chirurgico addominale e un trattamento con farmaci chemioterapici.
- Alla terza fase il cancro surrenale si manifesta con la penetrazione del tumore nella cavità degli organi vicini, mentre le metastasi compaiono nei linfonodi vicini. Si può ricorrere alla chirurgia addominale fino alla rimozione delle ghiandole surrenali e al trattamento con i raggi.
- Alla quarta fase quando le metastasi si diffondono ovunque, la chirurgia potrebbe non essere d’aiuto, così come la chemioterapia e la radioterapia.
Dopo l'intervento chirurgico, le condizioni della persona vengono supportate con l'aiuto di antidolorifici e agenti ormonali sostitutivi.
Il cancro del surrene dovrebbe essere osservato in dinamica da un oncologo, mentre la prognosi di grado 3-4 è sfavorevole, poiché il tasso di sopravvivenza in questo caso è estremamente basso.
- In contatto con 0
- Google Plus 0
- OK 0
- Facebook 0