L'atresia intestinale nei neonati è una malformazione congenita molto rara con ostruzione completa dell'apparato digerente. Vomito, grave disidratazione compaiono molto presto, la fame si verifica presto e talvolta la morte per rottura dell'estremità cieca dell'intestino. L'unica salvezza per i neonati è la diagnosi precoce e l'intervento chirurgico immediato, altrimenti i pazienti non vivono più di 10-12 giorni.
Cause
Il cambiamento principale avviene tra la 5a e la 10a settimana di vita embrionale. Fino alla quinta settimana, l'intestino tenue è una cavità ben definita rivestita da epitelio squamoso. In futuro, l'epitelio inizia a proliferare rapidamente e la cavità del tubo digerente dal piloro alla valvola Bauhiniana si oblitera, si riempie di escrescenze epiteliali e forma un cordone solido. Successivamente, tra le escrescenze epiteliali iniziano ad apparire vacuoli separati, che presto si collegano tra loro e entro la 12a settimana il lume intestinale viene ripristinato. Una forma o l'altra di arresto dello sviluppo al 2-3o mese di vita intrauterina porta ad atresia o stenosi intestinale. La stenosi appare come risultato di un restauro insufficiente del lume intestinale e di atresia dovuta alla persistenza di una delle partizioni.
anatomia patologica
Esistono 2 forme di atresia intestinale nei neonati: in alcuni casi rimane un diaframma interno o membrana che chiude il lume intestinale, in altri casi l'intestino termina con una sacca cieca e si ottiene una rottura del tubo intestinale.
Il cordone prossimale rigonfio si trova separato dalle anse intestinali collassate o è associato ad esse da un cordone fibroso. A volte ci sono atresie multiple e aree cieche isolate dell'intestino, interconnesse da fili sottili, simili a salsicce collegate. Prossimamente al luogo di ostruzione, a causa della forte dilatazione dell'intestino tenue (che raggiunge i 2-3 cm di diametro), si sviluppa un'ischemia locale. Questa condizione è accompagnata dal rischio di necrosi e perforazione. Se l’ostruzione non viene risolta entro il 3° o 4° giorno, di solito si verifica la morte.
Collaborato distalmente al sito di ostruzione, l'intestino tenue, con un diametro non superiore a 4-6 mm, contiene alcuni muco ed elementi cellulari della mucosa. L'intestino crasso collassato raramente supera queste dimensioni.
Sintomi di atresia intestinale
Un neonato con atresia dell'intestino tenue o crasso presenta sintomi di ostruzione intestinale fin dal primo giorno di vita. Ha vomito durante e dopo i pasti, che diventa sempre più frequente. A causa della rarità dell'atresia sopra la papilla di Vater, il vomito contiene quasi sempre bile. La natura del vomito dipende dal livello di ostruzione. Se l'ostruzione è alta, contiene latte cagliato o un liquido giallo chiaro. Con un'ostruzione bassa, il vomito ha l'odore e l'aspetto delle feci. Qualsiasi bambino che vomita nel primo o nel secondo giorno di vita, mentre si nutre normalmente, dovrebbe essere esaminato mediante raggi X per escludere un'ostruzione intestinale.
La natura e il volume delle feci sono di grande importanza per la diagnosi, ma possono anche trarre in inganno. Di solito sono ridotti in numero, più secchi, non hanno l'aspetto resinoso del meconio normale e talvolta possono apparire normali. In questi casi è importante trovare in esse cellule epiteliali cheratinizzate e latte cagliato nelle prime 48 ore.
A seconda del livello di atresia e della sua durata, l'addome può essere gonfio o non presentare cambiamenti visibili. Nell'ostruzione del duodeno il gonfiore è localizzato solo nella regione epigastrica, ma può anche essere assente, in caso di svuotamento dello stomaco con vomito. Con un'ostruzione bassa, l'intero addome può essere gonfio. Il momento della comparsa del gonfiore è diverso. A volte, già alla nascita di un bambino, l'addome risulta gonfio se al momento della nascita ha ingerito una grande quantità di liquido amniotico. In altri casi, il gonfiore compare solo entro le 24-48 ore, quando il bambino ha già preso abbastanza latte e il sistema digestivo non è stato svuotato dal vomito. In alcuni casi, l'addome è estremamente gonfio a causa della rottura dello stomaco o dell'intestino e del rilascio di liquidi e gas nella cavità addominale.
Nell'ostruzione duodenale, si osservano onde peristaltiche (dello stomaco e del duodeno superiore) nella parte superiore dell'addome. In caso di ostruzione dell'intestino crasso o tenue, si possono osservare onde peristaltiche in tutto l'addome. A causa della disidratazione, la temperatura può essere elevata, ma a una temperatura di 38,5-39,5 ° C non si possono escludere rotture intestinali e peritonite.
Esame radiografico
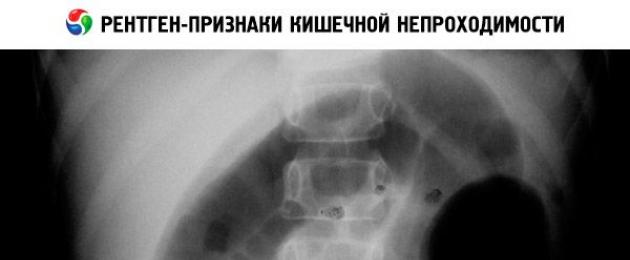
Con un'attenta osservazione clinica la diagnosi può essere posta già nelle prime 24-48 ore. Le radiografie dovrebbero confermare la diagnosi e aiutare a localizzare il difetto. Una radiografia mostra un duodeno dilatato o un’ansa dell’intestino tenue. Non si vede materia granulare, come nell'ileo del meconio. In presenza di dati clinici e radiologici indicanti la presenza di ostruzione, è necessario eseguire immediatamente una laparotomia, senza specificare il livello di localizzazione dell'ostruzione.
Somministrare una miscela di contrasto comporta un certo rischio: se il liquame si addensa può chiudere il lume intestinale e se vomita può essere aspirato. Pertanto, viene somministrato in una soluzione liquida, dopo lo studio viene rimosso e lo stomaco viene lavato con un catetere uretrale. Nell'atresia, le anse prossimali dell'intestino tenue sono gonfie e le parti distali dell'intestino non contengono né gas né agente di contrasto. Nelle atresie basse dell'intestino tenue vi è un gran numero di anse intestinali gonfie ed è impossibile differenziare questa ostruzione dall'ostruzione dell'intestino crasso.
L'irrigoscopia non deve essere eseguita prima della laparotomia, ma 2-3 giorni dopo, dopo l'ileostomia, per verificare la pervietà dell'intestino crasso. Il liquido libero nella cavità peritoneale riscontrato alla radiografia può essere dovuto alla perforazione intestinale o all'essudazione della superficie sierosa dell'intestino bloccato.
Quando l'intestino si rompe prima della nascita e copre l'apertura, può svilupparsi un intestino sterile con piccole calcificazioni sparse nella cavità addominale.
Trattamento dell'atresia intestinale nei neonati
I neonati con ostruzione intestinale, a meno che non vengano operati, raramente vivono più di una settimana. Di solito il 3-4o giorno si verifica la rottura dell'ansa intestinale dilatata e si verifica la morte per peritonite. A volte il 6-7o giorno si sviluppa necrosi della parete intestinale senza perforazione.
La mortalità operatoria è elevata, anche se la diagnosi precoce e un intervento chirurgico frettoloso migliorano notevolmente i risultati. Indipendentemente dalle condizioni generali del bambino, la laparotomia è inevitabile.
Prima dell'intervento, il contenuto gastrico viene rimosso e lo stomaco viene lavato con un catetere uretrale, che impedisce il vomito e l'aspirazione del contenuto gastrico nelle vie respiratorie.
Liquido iniettato per via parenterale sotto forma di soluzione di glucosio al 10% per via endovenosa, 20 ml per 1 kg di peso corporeo. È meglio iniettare il liquido con l'aiuto di salassi nella zona dello stinco. Forniscono vitamina "K" per prevenire il sanguinamento, dovuto ad una possibile malattia emorragica del neonato. Sul tavolo operatorio il bambino viene tenuto al caldo, coperto con pannolini caldi e termofori.
Viene praticata un'incisione rettale destra, lunga 8-10 cm, centrata a livello dell'ombelico. Il muscolo retto è retratto lateralmente. Nella cavità addominale è sempre presente più o meno liquido, di colore trasparente o giallastro. Se il liquido è torbido e ha un odore fetido, ci sono grandi dubbi sulla possibilità di peritonite.
Le anse intestinali prossimali sono fortemente gonfie e sporgono dalla ferita della parete addominale. A volte la loro larghezza raggiunge i 3-4 cm di diametro. Le anse intestinali sono molto tese e devono quindi essere maneggiate con cautela. Le anse intestinali distali sono collassate e non superano i 3-5 mm di diametro, non contengono gas e meconio.
In rari casi si verificano atresie intestinali multiple e vanno sempre ricercate nella zona della valvola Bauhiniana. Poiché le atresie del colon sono molto rare, solitamente non vengono ricercate, tranne nei casi in cui è facile farlo. È sempre necessario ricercare altre malformazioni congenite ed eliminarle tempestivamente durante lo stesso intervento.
Dopo l'operazione, lo stomaco viene lavato e il suo contenuto viene aspirato fino alla comparsa di un liquido giallastro. L'intestino crasso viene accuratamente dilatato con clisteri salini o saponosi. Vengono somministrate grandi dosi di antibiotici per prevenire complicazioni polmonari. L'alimentazione inizia con la somministrazione di una quantità minima di cibo: 15 grammi ogni 3-4 ore, aumentando gradualmente se il bambino non vomita. I primi 1-3 giorni il liquido viene somministrato per via parenterale. Durante e dopo l'operazione, viene eseguita una trasfusione di sangue per prevenire lo sviluppo di shock.
A seconda della sede dell’atresia, il periodo postoperatorio può essere più semplice o più difficile. Quindi con l'atresia duodenale o digiunale, procede più facilmente che con l'atresia bassa. Questi ultimi spesso formano aderenze.
P76.9 Ostruzione intestinale del neonato, non specificata
Q41 Assenza congenita, atresia e stenosi dell'intestino tenue
Q42 Assenza, atresia e stenosi congenita dell'intestino crasso
P75* Ileo da meconio E84.1*
P76.1 Ileo transitorio del neonato
Patogenesi
La maggior parte dei difetti del tubo intestinale si verificano nelle prime fasi dello sviluppo intrauterino (4-10 settimane) e sono associati a una violazione della formazione della parete intestinale, del lume intestinale, della crescita e della rotazione intestinale. Dalla 18-20a settimana di sviluppo intrauterino, nel feto compaiono movimenti di deglutizione e il liquido amniotico ingerito si accumula sul sito di ostruzione, causando l'espansione dell'intestino. Anomalie nello sviluppo del pancreas posteriore alla 5-7a settimana di sviluppo intrauterino possono causare la completa ostruzione del duodeno. La fibrosi cistica del pancreas geneticamente determinata nella fibrosi cistica porta alla formazione di meconio denso e spesso, causa dell'ostruzione dell'ileo a livello della sezione terminale. La genesi della malattia di Hirschsprung si basa su un ritardo nella migrazione delle cellule dei gangli nervosi dalle creste neurali alla mucosa intestinale, a seguito della quale appare una zona aperistaltica, attraverso la quale diventa impossibile il passaggio del contenuto intestinale. Il volvolo intestinale interrompe l'afflusso di sangue alla parete intestinale, che può portare alla necrosi e alla perforazione dell'intestino.
Sintomi di ostruzione intestinale congenita
Dopo la nascita di un bambino, i tempi di comparsa dei segni clinici e la loro gravità dipendono non tanto dal tipo di difetto, ma dal livello dell'ostacolo. L'ileo congenito deve essere sospettato se si ottengono più di 20 ml di contenuto dall'aspirazione dallo stomaco immediatamente dopo la nascita. Esistono due sintomi caratteristici principali: vomito con impurità patologiche (bile, sangue, contenuto intestinale) e assenza di feci per più di 24 ore dopo la nascita. Quanto più distalmente è il livello di ostruzione, tanto più tardivi compaiono i sintomi clinici e tanto più marcata è la distensione addominale del bambino. Con lo strangolamento (volvolo intestinale) si verifica una sindrome dolorosa, caratterizzata da attacchi di ansia e pianto.
Forme
Assegna l'ostruzione intestinale alta e bassa, il livello di divisione è il duodeno.
Per l'ostruzione duodenale nel 40-62% dei casi, sono caratteristiche malattie cromosomiche e anomalie dello sviluppo combinate:
- difetti cardiaci,
- difetti nel sistema epatobiliare,
- Sindrome di Down,
- Anemia di Fanconi
Con l'atresia dell'intestino tenue nel 50% dei bambini si riscontra un volvolo intestinale intrauterino, nel 38-55% dei casi si verificano anomalie combinate, le aberrazioni cromosomiche sono rare.
L'ostruzione congenita del colon è spesso associata a cardiopatie congenite (20-24%), sistema muscolo-scheletrico (20%) e sistema genito-urinario (20%), le malattie cromosomiche sono rare.
Nell'ileo da meconio, i problemi respiratori possono comparire immediatamente dopo la nascita, oppure il coinvolgimento polmonare può verificarsi più tardi (fibrosi cistica mista).
Diagnosi di ostruzione intestinale congenita
La RX addominale (normale e con mezzo di contrasto) rivela livelli di liquidi in un'ostruzione bassa, un segno di doppia bolla in un'ostruzione duodenale, una calcificazione nell'ileo da meconio o una perforazione intestinale prenatale. La diagnosi della malattia di Hirschsprung viene confermata sulla base di una biopsia dell'intestino e dell'irrigografia.

Diagnosi prenatale
L'ostruzione intestinale congenita può essere sospettata a partire dalla 16-18a settimana di sviluppo intrauterino, espandendo l'area dell'intestino o dello stomaco del feto. Il tempo medio per la diagnosi di ostruzione dell'intestino tenue è di 24-30 settimane, la precisione è del 57-89%. Il polidramnios appare precoce e si verifica nell'85-95% dei casi, la sua insorgenza è associata a una violazione dei meccanismi di utilizzo del liquido amniotico nel corpo del feto. L'ostruzione intestinale congenita del colon nella maggior parte dei casi non viene diagnosticata, poiché il fluido viene assorbito dalla mucosa intestinale, a seguito della quale l'intestino non si espande. Un criterio importante è l'assenza di gaustra e l'aumento delle dimensioni dell'addome.
Trattamento dell'ostruzione intestinale congenita
L'identificazione dei segni di ostruzione intestinale richiede il trasferimento urgente del bambino in un ospedale chirurgico. Nell'ospedale di maternità viene inserito un sondino nasogastrico per decomprimere lo stomaco e stabilire un'evacuazione costante del contenuto gastrico. Una significativa perdita di liquidi con vomito e nel "terzo spazio", spesso accompagnata da un'ostruzione intestinale, porta rapidamente a una grave disidratazione, fino allo shock ipovolemico. Ecco perché la terapia infusionale deve essere iniziata in maternità, cateterizzando una vena periferica.
La durata della preparazione preoperatoria dipende dal tipo e dal livello di ostruzione intestinale congenita.
Preparazione preoperatoria
Se si sospetta un volvolo in un bambino, l'operazione viene eseguita in emergenza. La preparazione preoperatoria in questo caso è limitata a 0,5-1 ora, la terapia infusionale viene effettuata 10-15 ml / (kghh) e la correzione della CBS, vengono prescritti farmaci emostatici, anestesia [trimeperidina alla dose di 0,5 mg / kg], se necessario - ventilazione meccanica. Le misure diagnostiche includono la determinazione:
- gruppo sanguigno e fattore Rh,
- livello di emoglobina,
- ematocrito,
- tempo di coagulazione del sangue.
In tutti i bambini con ostruzione intestinale viene eseguito il cateterismo della vena centrale, poiché nel periodo postoperatorio è prevista una terapia infusionale a lungo termine.
Con una bassa ostruzione intestinale congenita, la chirurgia non è così urgente. La preparazione preoperatoria può avvenire entro 6-24 ore, il che consente di esaminare ulteriormente il bambino per identificare anomalie nello sviluppo di altri organi e ottenere una correzione più completa dei disturbi esistenti del metabolismo dell'acqua e degli elettroliti. Effettuare un drenaggio costante dello stomaco e una contabilità rigorosa della quantità di secrezione. Viene prescritta la terapia infusionale, vengono somministrati antibiotici e farmaci emostatici.
Con un'elevata ostruzione intestinale congenita, l'operazione può essere posticipata di 1-4 giorni, è possibile effettuare un esame completo del bambino e il trattamento di tutte le violazioni identificate degli organi vitali e dello stato idrico ed elettrolitico. Durante la preparazione preoperatoria viene effettuato un drenaggio costante dello stomaco, l'alimentazione è esclusa. Assegnare la terapia infusionale 70-90 ml / kg al giorno, dopo 12-24 ore dalla nascita è possibile aggiungere preparati per la nutrizione parenterale. I disturbi elettrolitici e l'iperbilirubinemia vengono corretti, viene prescritta una terapia antibatterica ed emostatica.
Trattamento chirurgico dell'ostruzione intestinale congenita
Lo scopo dell'operazione è ripristinare la pervietà del tubo intestinale, garantendo così la possibilità di nutrire il bambino. Il volume dell'operazione dipende dalla causa dell'ostruzione intestinale:
- stomia intestinale,
- resezione di una sezione dell'intestino con imposizione di un'anastomosi o di una stomia,
- imposizione di un'anastomosi a forma di T,
- raddrizzamento a torsione,
- bypassare l'anastomosi,
- apertura del lume intestinale ed evacuazione del tappo di meconio Terapia intensiva nel periodo postoperatorio.
Per gli interventi a basso traumatismo nei neonati a termine senza malattie concomitanti, l'estubazione può essere eseguita immediatamente dopo l'intervento. Nella maggior parte dei bambini con ostruzione intestinale dopo l'intervento chirurgico, è indicata una ventilazione meccanica prolungata per 1-5 giorni. Durante questo periodo, il sollievo dal dolore è fornito dall'infusione endovenosa di analgesici oppioidi [fentanil alla dose di 3-7 mcg/(kghh), trimeperidina alla dose di 0,1-0 mg/(khh)] in combinazione con metamizolo sodico alla dose di 0,1-0 mg/(khh)] dose di 10 mg/kg o paracetamolo alla dose di 10 mg/kg. Se è presente un catetere epidurale, può essere utilizzata un'infusione continua di anestetici locali nello spazio epidurale.
La terapia antibatterica comprende necessariamente farmaci con attività contro i batteri anaerobici. Allo stesso tempo è necessario controllare lo stato microecologico, effettuato almeno due volte a settimana. Quando appare la peristalsi, viene eseguita la decontaminazione orale dell'intestino.
12-24 ore dopo l'intervento vengono prescritti farmaci che stimolano la motilità intestinale neostigmina metil solfato alla dose di 0,02 mg/kg
A tutti i bambini dopo l'intervento chirurgico per ostruzione intestinale congenita viene mostrata una nutrizione parenterale precoce (12-24 ore dopo l'intervento).
La possibilità di una nutrizione enterale completa sarà possibile solo dopo 7-20 giorni, ed in alcuni casi la necessità di nutrizione parenterale persisterà per molti mesi (sindrome dell'intestino corto). L'alimentazione enterale diventa possibile con la comparsa di un passaggio attraverso il tratto gastrointestinale. Dopo l'intervento chirurgico per ostruzione duodenale, l'alimentazione viene effettuata con miscele dense (Frisov, Nutrilon antireflusso, Enfamil AR), che contribuiscono al rapido ripristino della motilità gastrica e duodenale.
In caso di resezioni dell'intestino crasso o di stomia dell'intestino alto (sindrome dell'intestino corto), l'alimentazione viene effettuata con miscele di elementi (Progestimil, Alfare, Nutrilon Pepti MCT, Humana LP + MCT) in combinazione con preparati enzimatici (pancreatina).
Se dopo l'operazione tutte le sezioni dell'intestino sono preservate (rimozione di una colostomia, resezione di una piccola sezione dell'intestino), l'allattamento al seno può essere effettuato immediatamente.
In tutti i casi devono essere prescritti farmaci biologici (lattobacilli acidophilus, bifidobatteri bifidum, premadophilus).
Previsione
La sopravvivenza dopo l'intervento chirurgico è del 42-95%. Alcuni bambini necessitano di trattamenti chirurgici ripetuti (fase 2). Se dopo l'intervento chirurgico per l'ostruzione intestinale congenita tutte le parti del tratto gastrointestinale vengono preservate, la prognosi è favorevole. I problemi emergenti sono associati alla malnutrizione (malnutrizione, allergie) e alla disbatteriosi. Con resezioni intestinali significative si forma la sindrome dell'“intestino corto”, in cui vi sono problemi significativi associati alla nutrizione e alla grave malnutrizione. Per la nutrizione parenterale sono necessari numerosi ricoveri a lungo termine e talvolta interventi chirurgici ripetuti. Nella fibrosi cistica, la prognosi è sfavorevole.
L'atresia (infezione, obliterazione) dell'intestino è una patologia congenita dello sviluppo del tratto gastrointestinale di un bambino, che consiste nell'assenza di un lume in una delle sue sezioni.
A seconda della posizione della patologia, si distinguono diversi tipi di atresia:
- pilorico: situato direttamente dopo lo stomaco;
- atresia duodenale - situata all'inizio dell'intestino tenue;
- atresia del digiuno: l'area si trova tra la parte superiore e quella inferiore dell'intestino tenue;
- atresia ileale;
- atresia del colon - diagnosticata nella regione del retto e dell'ano.
atresia duodenale
L'atresia duodenale si forma nel secondo o terzo mese di gestazione. Per la patologia è tipica la chiusura completa del lume del tubo intestinale. In questo caso si ha una notevole espansione della sua estremità prossimale, capace di raggiungere nei suoi volumi le dimensioni dello stomaco. In questo caso, le anse intestinali distali hanno un diametro piccolo e sono saldate insieme.
I seguenti segni possono indicare atresia duodenale:
- rigurgito del liquido amniotico;
- dopo aver mangiato, il bambino sviluppa vomito con impurità biliari. Ciò si spiega con il fatto che l'infezione dell'intestino è localizzata al di sotto della papilla di Vater;
- l'addome è indolore e morbido alla palpazione, visivamente retratto;
- con l'obliterazione del duodeno si osservano le feci originali, ma poi le feci si fermano completamente;
- il primo giorno - due dopo la nascita, il bambino rimane calmo - le condizioni generali del bambino sono normali. Successivamente sviluppa segni di tossicosi e esaurimento: lo strato di grasso scompare, i lineamenti del viso diventano più nitidi, la pelle diventa secca;
- si sviluppa una polmonite da aspirazione.
Se non trattato, il bambino muore entro 1,5 settimane per esaurimento e polmonite progressiva.
Diagnosi e trattamento
La tecnica radiografica viene utilizzata per chiarire la diagnosi preliminare. L'immagine mostrerà chiaramente le bolle di gas situate nello stomaco e nel duodeno. In questo caso le anse intestinali rimangono libere. Per ottenere un'immagine più accurata, viene utilizzata una tecnica di contrasto.

La radiografia mostra chiaramente l'assenza di una sezione del duodeno
Inoltre, la diagnosi differenziale viene effettuata con altre anomalie congenite, in particolare con il pancreas anulare. Il trattamento della patologia prevede un intervento chirurgico immediato. Il suo tipo dipende dalla posizione dell'atresia rispetto alla papilla di Vater.
Quando il tratto gastrointestinale è infetto, viene applicata una duodenojejunoanastomosi, se l'obliterazione si trova più in alto, viene eseguita una gastroenteroanastomosi. Dopo l'operazione, il bambino può manifestare segni di disfunzione duodenale per un periodo piuttosto lungo: rigurgito e vomito.
Patologia dell'intestino tenue
L'atresia dell'intestino tenue nei neonati viene diagnosticata più spesso nell'ileo inferiore. Leggermente meno comune nel tratto gastrointestinale superiore. In alcuni casi, la causa dell'ostruzione del tubo intestinale è la presenza di un setto membranoso.
Con l'atresia dell'intestino tenue in un neonato si forma un quadro clinico abbastanza caratteristico:
- il bambino sviluppa vomito indomabile con miscele di sangue biliare, successivamente compaiono miscele di feci;
- non c'è passaggio di meconio;
- dopo l'alimentazione, la peristalsi intestinale aumenta notevolmente, chiaramente visibile attraverso la parete addominale;
- il gonfiore si verifica sullo sfondo di una diminuzione della produzione di urina, fino alla completa cessazione della sua secrezione;
- il vomito provoca tossicosi e rapida perdita di peso, nonostante un buon appetito.

I sintomi dell'atresia dell'intestino tenue compaiono nel primo giorno di vita del bambino
Una forte retrazione della parete addominale indica una rottura dell'intestino. Le condizioni del neonato peggiorano bruscamente, la pelle acquisisce un caratteristico colore grigio-verde.
Il metodo principale per diagnosticare la patologia è un esame a raggi X. Se, oltre alla caratteristica bolla di gas, si distinguono molte altre bolle con un livello, la posizione dell'atresia è il tratto gastrointestinale superiore.
Numerose bolle d'aria con livelli di liquidi diventano un segno di atresia, localizzata nell'ileo inferiore o all'inizio dell'intestino crasso. Durante la radiologia è severamente vietato l'uso del porridge di bario per via orale.
Il farmaco contribuisce ad un significativo allungamento dell'intestino, aumentando il rischio di perforazione e aumenta anche la voglia di vomitare.
La malattia ha una prognosi sfavorevole, ma nei bambini nati a termine con un intervento chirurgico precoce e un piccolo numero di atresie migliora. Si consiglia l'intervento chirurgico immediatamente dopo il rilevamento della patologia.
atresia rettale
L'atresia rettale è una patologia congenita caratterizzata dal sottosviluppo dell'ano. Molto spesso, l'anomalia viene diagnosticata nei ragazzi. La malattia necessita di una correzione chirurgica urgente, effettuata entro il primo giorno dopo la nascita.
La patologia si forma nel primo periodo prenatale (dalle 12 alle 29 settimane di gestazione) ed è causata da uno sviluppo fetale compromesso. La condizione è caratterizzata dall'assenza di un orifizio nel proctodeo (una rientranza all'estremità posteriore del corpo del feto che poi diventa l'ano) e anche dalla mancata separazione della cloaca.
Classificazione
L'atresia del retto è solitamente divisa:
- ad alto (sopraelevatore);
- media;
- basso (sublevatore).
La seconda classificazione della patologia divide l'atresia rettale in totale (c'è una completa crescita eccessiva del lume del tubo intestinale, senza fistola), che si verifica solo nel 10% di tutti i casi diagnosticati, e una forma fistolosa, a cui i restanti 90 % Venire.
La forma fistolosa dell'atresia rettale è dei seguenti tipi:
- il canale patologico viene visualizzato negli organi del sistema urinario;
- le fistole entrano nel sistema riproduttivo;
- direttamente nel perineo.
Sintomi
I primi segni clinici di patologia si formano 12 ore dopo la nascita di un bambino: diventa irrequieto, dorme male, rifiuta l'allattamento al seno e spinge quasi costantemente. Entro la fine del primo giorno di vita compaiono i sintomi dell'ostruzione intestinale: assenza di meconio; il bambino inizia a gonfiarsi - c'è un forte gonfiore.
Si apre il vomito, che contiene bile e feci, compaiono segni di intossicazione e disidratazione. Se il bambino non riceve cure mediche qualificate nel prossimo futuro, morirà per perforazione dell'intestino e successiva peritonite.
Con una bassa atresia del retto, invece dell'ano, il bambino ha una piccola depressione a forma di imbuto. A volte è completamente assente.
In alcuni casi, l'anomalia si manifesta come una crescita eccessiva dell'intestino, e quindi l'ano viene semplicemente bloccato da un film attraverso il quale è chiaramente visibile il meconio accumulato. Un segno di questa forma di patologia è il rigonfiamento dell'ano durante lo stress, la cosiddetta sindrome "push". Con atresia alta e sopralevatrice è assente.
Dopo la nascita, tutti i bambini, senza eccezione, vengono sottoposti a test per anomalie congenite. Anche la zona anale è soggetta a ispezione obbligatoria. In caso di patologia, al posto dell'ano, il bambino avrà una piccola depressione.
È importante che i medici determinino la gravità della patologia. Se al bambino manca solo l'ano e l'intestino stesso è completamente sviluppato, mentre piange il bambino avrà una sporgenza nella regione dell'ano.
Le fistole che entrano nel sistema urinario vengono diagnosticate nella maggior parte dei casi nei neonati maschi. Nelle ragazze, questo tipo di atresia è molto meno comune. Un segno di patologia è la presenza di particelle di meconio nelle urine e, durante lo sforzo, i gas escono dall'uretra.
L'ingresso del contenuto intestinale nel tratto urinario provoca lo sviluppo di cistite, pielonefrite, urosepsi.
Un segno di una fistola del colon, che ha accesso alla vagina, è il rilascio delle feci originali attraverso lo spazio genitale. Con questo formato di atresia non si sviluppa un'ostruzione intestinale acuta, ma l'uscita delle feci in modo simile porta alla formazione di vulvite e varie infiammazioni del sistema urinario.
Un'altra opzione per aprire una fistola è la regione perineale. Molto spesso, si forma un canale anomalo vicino all’ano, allo scroto o alla base del pene. È anche impossibile eseguire un normale atto di defecazione, quindi il bambino svilupperà sintomi di ostruzione intestinale nelle prossime ore.
Diagnosi e trattamento
Per diagnosticare l'atresia, al bambino viene assegnato un esame radiografico. In alcuni casi, è sufficiente la palpazione del retto, durante la quale il medico incontra un ostacolo.
Il trattamento dell'atresia rettale è possibile solo chirurgicamente. I bambini con atresia del subelevatore (bassa) del retto vengono sottoposti a plastica perineale. Con una forma media e alta di patologia, durante l'intervento chirurgico si forma una colostomia terminale (il ritiro di una parte del colon o del colon sigmoideo sul lato sinistro dell'addome) con successiva correzione.

Un neonato operato di atresia intestinale con rimozione di colostomia
Dopo il trattamento chirurgico delle atresie medie e alte, i bambini spesso sviluppano incontinenza fecale. La prognosi in assenza di una terapia adeguata è sfavorevole: la morte del bambino avviene il quinto-sesto giorno dopo la nascita. Ma anche un intervento tempestivo non è garanzia di un completo recupero. L'intestino inizia a funzionare pienamente solo nel 30% dei bambini operati.
Atresia del colon
L'atresia del colon è caratterizzata dall'ostruzione completa di questa parte dell'intestino. La patologia è estremamente rara e rappresenta solo il 2% di tutti i casi diagnosticati di atresia intestinale. La ragione per la formazione di un'anomalia è considerata la necrosi intrauterina di una porzione del colon a seguito di condizioni patologiche, in particolare il volvolo.
Segni di atresia del colon si formano in un bambino il secondo o terzo giorno. Questo è vomito indomabile contenente impurità di meconio, gonfiore. All'ispezione visiva, è possibile vedere le anse intestinali allungate che sporgono attraverso la parete addominale.
La diagnosi comprende radiografie obbligatorie. L'immagine mostra chiaramente numerose bolle di gas con livelli di liquido orizzontali. Le anse intestinali sono allungate e il segmento non funzionante dell'intestino stesso sembra una corda sottile.

Un'area atrezzata può essere diagnosticata in qualsiasi sezione del colon
Il trattamento della patologia è chirurgico e consiste nell'asportazione del tratto atrezzato dell'intestino, seguita dall'imposizione di un'anastomia del colon. In caso di rottura intestinale e sviluppo di peritonite, è possibile installare una colostomia prossimale.
L'atresia intestinale è una delle anomalie più complesse nella formazione del tratto intestinale. Dopo aver diagnosticato la patologia, il bambino necessita di un intervento chirurgico di emergenza. Altrimenti, la malattia ha una prognosi estremamente sfavorevole.
Un'ostruzione non diagnosticata o gestita in modo improprio porta a danni al sistema vascolare intestinale. Ciò riduce l'afflusso di sangue, quindi si verifica la morte dei tessuti, la distruzione delle pareti intestinali, l'infezione dell'intero organismo. Questo è fatale.
Varietà di ostruzione intestinale nel neonato: criteri di classificazione
Molti processi patologici diversi possono causare un'ostruzione intestinale nei bambini.
Ostruzione congenita e acquisita separata. L'ostruzione intestinale congenita è causata da una violazione dello sviluppo intrauterino del bambino.
Le sue ragioni possono essere:
- malformazioni embrionali dell'intestino;
- violazione del processo di rotazione intestinale nel processo di formazione del tratto gastrointestinale;
- patologia dello sviluppo di altri organi della cavità addominale.
L'ostruzione intestinale acquisita nei bambini è una conseguenza di processi infiammatori o interventi chirurgici.
Esistono diverse classificazioni dell'ostruzione intestinale in base a vari criteri:
1) La presenza o l'assenza di un ostacolo fisico
Blocco intestinale divise in: meccaniche e dinamiche.
- ostruzione meccanicaè un blocco fisico dell'intestino causato da un tumore, tessuto cicatriziale o altro tipo di blocco che impedisce al contenuto intestinale di passare attraverso il punto di blocco.
- ostruzione dinamica si verifica quando le sane contrazioni ondulate dei muscoli delle pareti intestinali (peristalsi) che muovono i prodotti della digestione attraverso il tratto gastrointestinale vengono interrotte o interrotte del tutto.
2) Il livello della zona interessata dell'intestino
Questo ostruzione intestinale alta e bassa:
- un'elevata ostruzione intestinale nei neonati si osserva con atresia (infezione) o stenosi (restringimento) del duodeno;
- l'ileo basso può derivare da atresia o stenosi dell'intestino tenue, dell'ileo e del colon ascendente.
3) Grado di ostruzione:
- completa ostruzione intestinale. Con esso si ha un'assoluta assenza di feci;
- con un'ostruzione parziale, passa una piccola quantità di feci.
4) Il tasso di sviluppo dei sintomi:
- l'ostruzione intestinale acuta nei bambini è caratterizzata da sintomi in rapido sviluppo;
- cronico. È caratterizzato da sintomi a sviluppo lento, il dolore potrebbe non apparire. Più comune con un'ostruzione intestinale elevata.
I sintomi dell'ostruzione intestinale in forma acuta, a differenza della cronica, progrediscono lentamente, ma tendono ad intensificarsi o accelerare improvvisamente.
5) Numero di punti di ostruzione:
- semplice ostruzione. Questo è quando si verifica una violazione del movimento del contenuto intestinale a causa della presenza di un'ostruzione fisica che chiude il lume, ma il contenuto del lume può tornare indietro;
- ciclo chiuso. Ciò si verifica quando il lume intestinale è bloccato in due punti in cui il contenuto dell'intestino non può spostarsi avanti o indietro;
- impassibilità compromessa. Si verifica quando si verifica una violazione dell'afflusso di sangue al segmento ostruito.
Le cause di ostruzione dell'intestino tenue nei bambini sono più frequenti potrebbe essere il seguente:
- invaginazioni, volvolo, aderenze;
- ernia.
Causa più comune di ostruzione intestinale Sono:
- volvolo;
- tumori;
- diverticoli. Si tratta di piccole sacche che si formano nella parete intestinale che possono riempirsi di prodotti digeriti ed espandersi, bloccando l'intestino.
L'ostruzione meccanica nei bambini di età inferiore a un anno può verificarsi a causa di intussuscezione, volvolo ed ernia.
Ileo da meconio
L'ileo da meconio nei neonati è un disturbo in cui il meconio (feci originarie) è insolitamente duro e fibroso, anziché un accumulo di muco e bile che solitamente viene eliminato facilmente. Il meconio anormale blocca l'intestino e deve essere rimosso con un clistere o un intervento chirurgico.
Ciò è dovuto a una carenza di trypsin e di altri enzimi digestivi prodotti nel pancreas. È anche uno dei primi segni dello sviluppo della fibrosi cistica in un bambino. L'intussuscezione di solito segue un'infezione che causa un ingrossamento del linfonodo nell'intestino, che funge da punto di piegatura per l'intussuscezione.
Malattia di Hirschsprung
La malattia di Hirschsprung (megacolon congenito), possibilmente associata a ileo da meconio, è un disturbo della motilità che si verifica nel 25% dei neonati con ileo dinamico, sebbene i sintomi possano non svilupparsi fino alla tarda infanzia o all'infanzia, ritardando la diagnosi.
I bambini affetti dalla malattia di Hirschsprung mancano di cellule nervose (gangli) nelle pareti dell'intestino crasso. Ciò influisce seriamente sui movimenti ondulatori che muovono il cibo digerito. Nella maggior parte dei casi, nei bambini affetti da questa malattia, il primo segno è l'assenza di feci con meconio nei primi due giorni dopo la nascita.
Dalla nascita ai due anni di età, questi bambini svilupperanno altri segni come stitichezza cronica, piccole quantità occasionali di feci acquose, addome dilatato, scarso appetito, vomito, scarso aumento di peso e ritardo dello sviluppo. La maggior parte dei bambini avrà bisogno di un intervento chirurgico per rimuovere la parte interessata del colon.
L'intervento chirurgico può essere eseguito già a sei mesi di età o non appena viene fatta una diagnosi corretta in un bambino più grande.
I sintomi possono essere eliminati in almeno il 90% dei nati con la malattia di Hirschsprung. La malattia è talvolta associata ad altre condizioni congenite, ad esempio con.
Volvolo
Il volvolo è l'autotorsione dell'intestino tenue o crasso (malrotazione). Il volvolo dell'intestino crasso si verifica raramente nei bambini piccoli. Questo di solito si verifica nel colon sigmoideo, la parte inferiore dell'intestino crasso.
valvola duodenale
L'ostruzione duodenale si verifica quando il duodeno, la parte dell'intestino che collega lo stomaco e l'intestino tenue, viene attorcigliato. La torsione di qualsiasi parte dell'intestino interrompe l'afflusso di sangue all'ansa intestinale (soffocamento), riducendo il flusso di ossigeno ai tessuti (ischemia) e portando alla morte dei tessuti nell'intestino (cancrena).
Il soffocamento si verifica in circa il 25% dei casi di ostruzione intestinale ed è una malattia grave che progredisce fino alla cancrena entro mezza giornata.
Intussuscezione
L'intussuscezione è una condizione in cui l'intestino si ripiega su se stesso, come un'antenna radio. L’intussuscezione è la causa più comune di ostruzione intestinale nei bambini dai tre mesi ai sei anni di età.
Aderenze ed ernie
Le ernie possono anche ostruire parte dell’intestino e bloccare il passaggio del cibo.
Anche le aderenze congenite o post-chirurgiche portano all'ostruzione intestinale nei bambini. Le aderenze sono fasce di tessuto fibroso che si collegano tra loro o agli organi addominali e alle anse intestinali. Pertanto, lo spazio tra le pareti dell'intestino si restringe e, bloccando parti dell'intestino, il passaggio del cibo viene bloccato.
Negli adulti, le aderenze sono spesso causate da un intervento chirurgico. Anche i bambini sottoposti a intervento chirurgico addominale possono sviluppare ileo adesivo. Non si sa esattamente cosa causi la crescita anormale del tessuto fibroso nelle aderenze congenite.
I sintomi dell’ostruzione intestinale variano.

Alcuni sono più comuni o compaiono prima di altri. Dipende da posizione e tipo di blocco.
- Il vomito di solito si verifica presto, seguito da stitichezza. Questo è tipico quando è coinvolto l'intestino tenue.
- Un esordio precoce, accompagnato da vomito, è più caratteristico del blocco del colon.
- I sintomi del blocco dell’intestino tenue tendono a progredire più rapidamente, mentre i sintomi dell’ostruzione del colon sono generalmente più lievi e si sviluppano gradualmente.
È difficile diagnosticare questo o quel tipo di ostruzione intestinale nei neonati, poiché i bambini piccoli non sono in grado di descrivere i loro disturbi.
I genitori devono controllare che il loro bambino non presenti cambiamenti e segnali che indichino un'ostruzione.
- I primi segni di ostruzione intestinale di tipo meccanico sono dolore o crampi all'addome che appaiono e scompaiono a ondate. Il bambino, di regola, stringe le gambe e piange per il dolore, quindi all'improvviso si ferma. Può comportarsi con calma per un quarto o mezz'ora tra un attacco e l'altro. Poi ricomincia a piangere quando si verifica un altro attacco. Gli spasmi si verificano a causa dell'incapacità dei muscoli intestinali di spingere il cibo digerito attraverso il blocco risultante.
- Il classico sintomo dell'intussuscezione è feci con sangue nei neonati dopo un attacco di pianto.
- Vomito- Un altro sintomo tipico dell'ostruzione intestinale. Il momento della sua apparizione è la chiave per il livello della posizione dell'ostacolo. Il vomito segue subito dopo il dolore se il blocco è nell'intestino tenue, ma è ritardato se è nell'intestino crasso. Il vomito può essere di colore verde a causa delle impurità della bile o avere un aspetto fecale.
- Quando è completamente bloccato l'intestino del bambino non passerà gas o feci. Tuttavia, se l’ostruzione è solo parziale, può verificarsi diarrea.
- All'inizio della malattia assente.
Complicazioni con ostruzione
Quando il contenuto dell'intestino non supera l'ostruzione, il corpo assorbe molto liquido dal lume intestinale. La zona addominale diventa dolorosa al tatto, la pelle appare tesa e lucida. Il vomito costante porta il corpo alla disidratazione.
Lo squilibrio dei liquidi disturba l’equilibrio di alcuni importanti elementi chimici (elettroliti) nel sangue, il che può causare complicazioni come battito cardiaco irregolare e, se l’equilibrio elettrolitico non viene ripristinato, shock.
L'insufficienza renale è una complicazione pericolosa che si verifica a causa di grave disidratazione (disidratazione) e / o infezione sistemica dovuta a una violazione dell'integrità dell'intestino.

Test e procedure utilizzate per diagnosticare l'ostruzione intestinale:
- esame fisico. Il medico ti chiederà informazioni sulla tua storia medica e sui sintomi. Per valutare la situazione, effettuerà anche un esame fisico del bambino. Il medico può sospettare un'ostruzione intestinale se l'addome del bambino è gonfio o dolente o se si avverte un nodulo nell'addome. Il medico ascolterà anche i suoni intestinali con uno stetoscopio;
- . Per confermare la diagnosi di ostruzione intestinale, il medico può raccomandare una radiografia dell'addome. Tuttavia, alcune ostruzioni intestinali non possono essere visualizzate utilizzando le radiografie standard;
- TAC(CT). Una scansione TC combina una serie di immagini a raggi X prese da diverse angolazioni per produrre immagini in sezione trasversale. Queste immagini sono più dettagliate delle radiografie standard e hanno maggiori probabilità di mostrare un'ostruzione intestinale;
- ecografia. Quando si verifica un'ostruzione intestinale nei bambini, l'ecografia è spesso l'esame di scelta;
- clistere d'aria o di bario. Durante la procedura, il medico inietterà bario liquido o aria nell'intestino crasso attraverso il retto. Per l'intussuscezione nei bambini, un clistere d'aria o di bario può effettivamente eliminare il problema e non sono necessari ulteriori trattamenti.
Trattamento dell'ostruzione intestinale nei bambini
I bambini con sospetta ostruzione intestinale verranno ricoverati in ospedale dopo l'esame diagnostico iniziale. Il trattamento inizierà immediatamente per evitare di pizzicare le anse intestinali, che può essere fatale.
- Il primo passo nel trattamento è l'inserimento di un sondino nasogastrico per rimuovere il contenuto dello stomaco e dell'intestino.
- Verranno somministrati liquidi per via endovenosa per prevenire la disidratazione e correggere gli squilibri ionici elettrolitici che potrebbero essersi già verificati.
- In alcuni casi, l’intervento chirurgico può essere evitato. Un volvolo, ad esempio, può essere trattato con un tubo rettale inserito nell'intestino.
- Nei neonati, un clistere baritato può risolvere l'intussuscezione nel 50-90% dei casi.
- Può essere utilizzato un altro mezzo di contrasto più recente, il gastrografo. Si ritiene che abbia proprietà terapeutiche e la capacità di migliorare le scansioni intestinali.
- A volte viene utilizzato un clistere d'aria invece di un clistere di bario o di un gastrografo. Questa manipolazione tratta con successo l'ostruzione parziale in molti neonati.
I bambini di solito rimangono in ospedale in osservazione per due o tre giorni dopo queste procedure.
Il trattamento chirurgico è obbligatorio se altri sforzi non riescono a raddrizzare o rimuovere il blocco.
Generalmente, l’ostruzione completa richiede un intervento chirurgico, mentre l’ostruzione parziale no. I luoghi feriti dell'intestino richiedono un intervento chirurgico urgente. L’area interessata viene rimossa e parte dell’intestino viene asportata (resezione intestinale).
Se l'ostruzione è causata da un tumore, polipi o tessuto cicatriziale, questi verranno rimossi chirurgicamente. Le ernie, se presenti, vengono riparate per correggere l'ostruzione.

Gli antibiotici possono essere somministrati prima o dopo l’intervento chirurgico per evitare il rischio di infezione nel sito dell’ostruzione. Il liquido viene reintegrato per via endovenosa secondo necessità.
Un intervento chirurgico immediato (urgente) è spesso l’unico modo per correggere l’ostruzione intestinale. Come trattamento alternativo, può essere raccomandata una dieta ricca di fibre per favorire la corretta formazione delle feci.
Tuttavia, la stitichezza ordinaria non è la causa dell’ostruzione intestinale.
Previsione
La maggior parte dei tipi di ostruzione intestinale può essere corretta con un trattamento tempestivo e il bambino affetto si riprenderà senza complicazioni.
L'ostruzione intestinale incontrollata può essere fatale.
L'intestino viene pizzicato o perde la sua integrità (perforazione), provocando una massiccia infezione del corpo. La possibilità di recidiva arriva fino all'80% in coloro il cui volvolo è trattato medicamente anziché chirurgicamente.
Le ricadute nei neonati con intussuscezione di solito si verificano entro le prime 36 ore dopo la risoluzione del blocco. Il tasso di mortalità nei bambini trattati senza successo è dell'1-2%.
La maggior parte dei casi di ostruzione intestinale non può essere prevenuta. La rimozione chirurgica di tumori o polipi nell’intestino aiuta a prevenire le recidive, sebbene dopo l’intervento possano formarsi aderenze, che diventano un’altra causa di ostruzione.

La prevenzione di alcuni tipi di problemi intestinali che portano all'ostruzione intestinale consiste nel fornire una dieta che includa abbastanza fibre che promuovono la formazione di feci normali e movimenti intestinali regolari.
La nutrizione preventiva comprende:
- alimenti ricchi di fibre grossolane (pane integrale e cereali);
- mele e altra frutta fresca;
- frutta secca, prugne secche;
- verdure fresche crude;
- fagioli e lenticchie;
- Noci e semi.
La diagnosi di ostruzione intestinale in un bambino dipende dal riconoscimento dei sintomi correlati.
È importante ricordare che una dieta sana ricca di frutta, verdura e cereali e il consumo di acqua a sufficienza durante il giorno contribuiranno a mantenere sano l'intestino.
I genitori dovrebbero essere consapevoli delle peculiarità dell'intestino del bambino e segnalare al pediatra eventuali casi di dolore addominale e vomito quando ciò si verifica.
Esistono molte potenziali cause di ostruzione intestinale. Spesso questa malattia non può essere prevenuta. La diagnosi e il trattamento tempestivi sono di importanza decisiva. L’ostruzione intestinale incontrollata può essere fatale.
Ospedale pediatrico Safra > Centro chirurgico > Artresia intestinale
L'atresia è una condizione patologica, nella maggior parte dei casi di natura congenita, in cui si verifica una crescita eccessiva di un'apertura, un condotto o un canale naturale. In particolare, atresie congenite possono essere presenti in vari distretti del tratto gastrointestinale, provocandone l'ostruzione. Il trattamento dell'atresia intestinale in Israele è operativo. Consiste nella resezione del segmento impraticabile e nell'imposizione di un'anastomosi - la formazione di una connessione artificiale tra le due sezioni dell'intestino. All'Ospedale pediatrico di Safra i neonati affetti da atresia intestinale vengono sottoposti ad un esame approfondito del sistema cardiovascolare, dei reni e delle vie urinarie, poiché le atresie sono spesso accompagnate da altre malformazioni degli organi interni.
Cos'è l'atresia
L'atresia è un'ostruzione (fusione) di un orifizio o canale naturale. Quindi, ad esempio, a seguito della chiusura del lume, un certo segmento del tratto intestinale gastrico può subire un'ostruzione - diventare impraticabile per cibo, liquidi e gas. Di conseguenza, l'area sopra il sito di atresia è eccessivamente piena di contenuti e si espande, mentre le sezioni sottostanti appaiono ristrette.
L'atresia intestinale nel neonato è spesso associata ad un accorciamento della lunghezza dell'intestino, a disturbi circolatori, così come ad altre malformazioni o malattie genetiche (ad esempio la sindrome di Down o la fibrosi cistica).
Tipi di atresia intestinale
atresia pilorica
L'atresia pilorica - la giunzione dello stomaco con il duodeno - è estremamente rara e nella maggior parte dei casi esiste una predisposizione ereditaria. Nei neonati si osserva ristagno del contenuto gastrico, vomito frequente e gonfiore.
Atresia duodenale
L'atresia duodenale, o atresia duodenale, si verifica con una frequenza di 1 su 2.500 parti. Circa la metà dei bambini affetti da atresia duodenale nascono prematuri, in alcuni di essi l'atresia è associata a malformazioni di altri organi digestivi o del sistema genito-urinario. Circa il 40% dei neonati con atresia duodenale presenta la sindrome di Down.
Un sintomo dell'atresia duodenale è il vomito poche ore dopo il pasto e il gonfiore.
Atresia digiunale e ileale
L'atresia dell'intestino tenue può essere osservata nella sua sezione media (digiuno) o inferiore (ileo). Come risultato dell'atresia, la funzione di assorbimento dell'intestino è disturbata: perde la capacità di assorbire i nutrienti. Le aree dell'intestino situate sopra il sito dell'atresia si espandono in modo anomalo a causa dell'accumulo di gas e contenuto intestinale.
Nel 10-15% dei neonati l'atresia è causata dall'atrofia intrauterina di un segmento dell'intestino tenue. Può associarsi a malrotazioni (torsioni) delle anse intestinali, nonché a malformazioni degli organi digestivi. Alcuni neonati soffrono anche di fibrosi cistica, il che rende difficile il trattamento.
I sintomi dell'atresia dell'intestino tenue comprendono vomito con inclusioni biliari ore o giorni dopo la nascita e la prima poppata, mancanza di peristalsi e gonfiore.
Classificazione dell'atresia dell'intestino tenue:
- Tipo I: intestino di lunghezza normale, nella sua cavità sono presenti partizioni di membrana che causano ostruzione
- Tipo II: uno dei segmenti dell'intestino è assente, le estremità cieche dell'intestino tenue sono interconnesse da un cordone fibroso. La lunghezza totale dell'intestino rientra nell'intervallo normale.
- Tipo III (aeb) - tra le due aree cieche dell'intestino tenue si trova un segmento privo di afflusso di sangue. L'intestino si accorcia, la funzione di assorbimento è compromessa.
- Tipo IV: atresia multipla e accorciamento dell'intestino
Atresia dell'intestino crasso
L'atresia dell'intestino crasso si osserva abbastanza raramente. Può essere associato alla malattia di Hirschsprung o alla gastroschisi. I sintomi sono simili all'atresia dell'intestino tenue.
Diagnosi di atresia
La diagnosi prenatale viene effettuata nell'ambito dell'ecografia fetale. Un segno caratteristico dell'atresia è il polidramnios, un aumento del volume del liquido amniotico. Il polidramnios è causato da un alterato assorbimento del liquido amniotico nell'intestino fetale.
Dopo la nascita di un bambino, per diagnosticare l'atresia vengono eseguite le seguenti attività:
- Radiografia dell'addome
- Radiografia con mezzo di contrasto. A questo scopo viene utilizzata una soluzione di bario, che viene somministrata come clistere (per l'esame del tratto gastrointestinale inferiore) o attraverso una sonda (per l'esame delle sezioni superiori).
- ecografia addominale
La diagnosi e il trattamento dell'atresia intestinale in Israele prevede un esame approfondito del neonato per identificare malformazioni concomitanti, disturbi genetici e altre anomalie congenite.
Trattamento dell'atresia intestinale in Israele
Il trattamento dell'atresia intestinale in Israele consiste nel ripristino chirurgico della pervietà del tratto gastrointestinale. Per compensare la carenza di nutrienti e liquidi nel corpo, al neonato viene prescritta la nutrizione parenterale (endovenosa) prima dell'intervento chirurgico.
L'ostruzione nella regione pilorica viene rimossa chirurgicamente, formando un foro di collegamento tra lo stomaco e il duodeno. Con l'atresia duodenale, il segmento impraticabile viene resecato, le sezioni rimanenti vengono suturate da un capo all'altro. Per decomprimere lo stomaco, viene posizionata una gastrostomia temporanea.
In caso di atresia dell'intestino tenue e crasso, viene eseguita la resezione del segmento ingrandito e dell'area di atresia, quindi viene applicata un'anastomosi tra le restanti sezioni dell'intestino. Durante gli interventi sull'intestino crasso, al bambino viene praticata una colostomia temporanea per rimuovere il contenuto intestinale.
Per qualche tempo dopo l'operazione, il bambino continua a ricevere la nutrizione parenterale. Dopo il ripristino dell'attività intestinale, passano all'alimentazione attraverso una sonda e quindi al normale regime alimentare.
safra.sheba-hospital.org.il
Cos'è l'atresia dell'ano e del retto?
La frequenza delle patologie rettali tra i neonati è dello 0,02%. Le cause esatte della loro comparsa sono sconosciute, ma gli scienziati considerano l'ereditarietà uno dei fattori chiave. L'atresia rettale è una malattia dei neonati, caratterizzata dal sottosviluppo dell'ano. Un retto fuso è più comune nei ragazzi.
L'atresia dell'ano e del retto è una patologia congenita dell'apparato digerente, così come l'atresia dell'esofago, dei dotti biliari, ecc. La malattia si verifica in un neonato su 5mila e viene diagnosticata due volte più spesso nei ragazzi. In un terzo dei casi, l'anomalia è combinata con malattie congenite del sistema cardiovascolare e urinario, dei reni e degli organi genitali.
La patologia richiede un pronto soccorso d'urgenza nei primi giorni dopo la nascita. Lo sviluppo dei metodi più recenti per diagnosticare e trattare il difetto è un problema acuto per neonatologi, chirurghi pediatrici, proctologi, urologi e altri specialisti.
La manifestazione clinica dell'atresia completa si verifica nelle prime 24 ore di vita. Non c'è meconio, il bambino è irrequieto, ci sono sintomi di scarsa pervietà intestinale. Con una forma fistolosa, le feci escono attraverso il canale sul perineo, l'apertura esterna dell'uretra e lo spazio genitale. La diagnosi consiste nei risultati dell'ecografia, dell'esame visivo, del cistoretrogramma, della fistulografia.

Cause
- 1 Motivi
- 2 Sintomi
- 3 Diagnostica
- 4 Trattamento
- 5 Previsione
L'ostruzione intestinale parziale o completa si sviluppa nel periodo prenatale ed è associata a uno sviluppo fetale compromesso. Le anomalie consistono nell'assenza di un'apertura nel proctodeo e nella mancata separazione della cloaca, che dovrebbe separarsi nella parte anorettale e urogenitale entro l'ottava settimana di vita dell'embrione. Nello stesso periodo si formano due fori nella cloaca, che si trasformano ulteriormente nell'ano e nell'uretra.
Se lo sviluppo dell'embrione è disturbato, in questo periodo compaiono malformazioni anorettali. La patologia è spesso inclusa nel complesso delle anomalie combinate (VATER/VACTERL), che comprendono molteplici malformazioni della colonna vertebrale, del cuore (difetto del setto interventricolare), del tratto gastrointestinale, dei polmoni, dei reni, degli arti (polidattilia), ecc.
Classificazione
L'atresia del retto si divide in:
- ad alto (sovralevativo);
- media;
- basso (sublevatore).
Esistono anche atresia totale (non fistolosa), che rappresenta fino al 10% dei casi, e una forma fistolosa (90%).

Varietà di atresia fistolosa:
- atresia del retto e dell'ano;
- atresia rettale;
- atresia dell'ano;
- copertura dell'ano.
La forma fistolosa è divisa nei seguenti tipi:
- le fistole entrano negli organi del sistema urinario (uretra, vescica);
- entrare negli organi del sistema riproduttivo (l'ingresso nella vagina, nella vagina, nell'utero);
- uscire nel perineo.
Oltre alla fusione, ci sono anche stenosi congenita del retto e dell'ano, fistola del retto con ano normale, ectopia dell'ano.
Sintomi
Se gli operatori sanitari non sono in grado di riconoscere immediatamente la patologia, i segni clinici si manifestano dopo 11-12 ore. Il bambino non dorme bene, è cattivo, si rifiuta di nutrirsi, si sforza. Entro la fine delle prime 24 ore di vita compaiono segni di ostruzione intestinale:
- non escrezione delle feci originali;
- sollevamento;
- vomito del contenuto dello stomaco, successivamente - bile e feci;
- intossicazione;
- disidratazione.
La mancanza di assistenza porta alla morte del bambino per perforazione del tratto gastrointestinale e peritonite.
Con una bassa localizzazione nell'ano, c'è una piccola depressione a forma di imbuto o un rilievo cutaneo con pieghe lungo il raggio. L'ano può essere coperto da una pellicola attraverso la quale è visibile il meconio. L'intestino troppo cresciuto, di regola, è localizzato a 1 cm dall'uscita nel perineo, quindi, con la tensione, c'è un sintomo di "shock" (sporgenza nell'ano).
Con una posizione elevata, il sintomo di "shock" è assente. L'atresia con fistola negli organi urinari è accompagnata anche da ostruzione intestinale, poiché l'apertura della fistola è piccola e non consente il passaggio delle feci.
Le fistole nel sistema urinario si trovano principalmente nei ragazzi, nelle ragazze questo tipo è molto raro. Con una fistola rettouretrale e rettovescicale, il meconio viene visualizzato nelle urine, le bolle di gas escono dal canale urinario durante lo sforzo.
A seguito dell'ingestione del contenuto intestinale nel tratto urinario, si sviluppano complicazioni:
- cistite;
- pielonefrite;
- urosepsi.
Un segno di atresia esofagea con fistola nella vagina è il rilascio delle feci originali attraverso la fessura genitale. L'ostruzione intestinale acuta per questa forma è atipica, tuttavia, l'escrezione del contenuto intestinale attraverso i genitali contribuisce allo sviluppo dell'infezione del tratto urinario, la vulvite.
Le fistole perineali si aprono vicino all'ano, allo scroto o alla base del pene. Si nota lacrimazione sulla pelle in corrispondenza dell'apertura fistolosa. La defecazione normale è impossibile, il che spiega il rapido sviluppo dell'ostruzione intestinale.
Diagnostica
Tutti i neonati vengono sottoposti a screening per anomalie congenite. Assicurati di esaminare l'area dell'ano. Nella patologia, invece dell'ano, c'è una leggera depressione, a volte non ce n'è.
È importante che i medici determinino la forma dell’anomalia. Se c'è solo l'ano e il retto si sviluppa normalmente, mentre piange il bambino visualizza chiaramente una sporgenza nell'ano.
Il bambino viene sottoposto a radiografia secondo una tecnica speciale: il neonato viene capovolto, sull'ano viene posto un segno di ferro. Ciò consente di determinare la gravità della patologia e la posizione dell'atresia.
La difficoltà maggiore è rappresentata dai casi in cui è presente l'ano, ma il retto è fuso in qualsiasi segmento. L'ispezione visiva primaria non consente di determinare il difetto. L'atresia si sospetta solo quando si verifica vomito e non c'è defecazione.
Sono in corso ulteriori studi per effettuare una diagnosi accurata ed escludere altre malattie. È possibile palpare il retto, in cui il medico sentirà un ostacolo.
Trattamento
I neonati con anomalie anorettali basse vengono sottoposti a plastica perineale nei primi giorni. Nei bambini con atresia media ed elevata si forma una colostomia terminale nel quadrante esterno inferiore della parete addominale. Inoltre, è possibile una correzione finale.
Prima dell'intervento per ripristinare l'ano, è opportuno eseguire un fistulogramma. La manipolazione consiste nell'introduzione del mezzo di contrasto nella stomia per determinare la lunghezza del segmento difettoso e localizzare l'ingresso nel canale urinario o nella vescica.
Viene applicata molta pressione per riempire la vescica. Inoltre, quando il bambino rilascia urina, viene eseguita una cistouretrografia.
Con anomalie anorettali e urogenitali combinate, viene eseguita l'anorectoplastica sagittale. Il bambino viene posizionato sull'addome durante l'operazione. Il chirurgo esegue un'incisione mediana dal coccige al perineo, taglia il tessuto tra i muscoli dello sfintere e il fornice posteriore del retto. Le fistole urinarie vengono sezionate e suturate con sutura riassorbibile. Il retto si separa dal tratto urogenitale e scende nel perineo. La prossima è la ricostruzione del perineo.
Con elevata localizzazione, la resezione anorettale viene eseguita per via laparoscopica. Questa tecnica consente di posizionare l'intestino rigorosamente lungo il percorso anatomico. Il vantaggio della tecnica è il minimo trauma alla parete addominale.
Dopo l'eliminazione dei difetti medi e alti, si osserva spesso l'incontinenza fecale. Tali pazienti vengono formati secondo un programma speciale.
Previsione
In assenza di intervento chirurgico, la morte avviene il 5-6o giorno. Un'operazione tempestiva non è una garanzia al 100% di salvare il bambino. In caso di intervento riuscito, l'ulteriore ripristino del normale funzionamento del tratto gastrointestinale è un processo lungo e laborioso. Solo il 30% dei bambini operati tempestivamente ha un intestino ben funzionante.
Atresia dell'ano
La diagnosi di "Atresia dell'ano" viene fatta al neonato se è nato senza ano. Di solito la malattia è combinata con altri disturbi dello sviluppo del retto.
I pazienti invece dell'ano presentano una piccola depressione ricoperta di pelle (nella maggior parte dei casi con alterazioni cicatriziali). A volte attraverso la pelle, che sembra una sottile partizione, è visibile meconio scuro (feci originali) con un edema bluastro-verdastro. I ragazzi hanno 2 volte più probabilità rispetto alle ragazze di nascere con questa anomalia.
La malattia è una malformazione congenita. Le vere ragioni della sua origine sono ancora in fase di studio e al momento non sono chiare.
Tipi
Atresia con fistole
Può essere semplice (esterno) o complicato (interno). La fistola può penetrare nelle cavità e negli organi interni del corpo: nelle ragazze - alla vigilia o nella stessa vagina (dietro l'imene), ma più spesso - all'esterno, nei ragazzi - nella vescica (il contenuto della miscela intestinale ed esce con l'urina). Il decorso fistoloso nei ragazzi può terminare anche nell'uretra. Meno spesso - alla radice dello scroto o sotto la pelle del pene. Le fistole interne nei neonati maschi sono più comuni.
- Con ampie aperture fistolose, i pazienti con questo difetto defecano in modo soddisfacente.
- Le fistole che si aprono nella vagina hanno un'apertura stretta. Se le feci diventano più dure, compaiono stitichezza e intossicazione a causa della ritenzione delle feci nell'intestino. Le ragazze con tale malformazione non si sviluppano bene e necessitano di cure speciali.
- Se le fistole entrano nel sistema urinario, un giorno si svilupperà un'infezione ascendente negli ureteri, così come l'urosepsi.
Atresia completa

Una malattia piuttosto rara. L'apertura dell'ano si sviluppa normalmente, ma termina ciecamente al di sopra (a pochi centimetri) dall'ano. Il retto è separato dall'ano da uno strato di tessuti e termina anch'esso con una sacca cieca.
Se l'atresia completa non viene diagnosticata in tempo, il paziente morirà di ostruzione intestinale in 4-6 giorni. Un'operazione tempestiva di solito porta alla guarigione del bambino.
Più comune è l'atresia non solo dell'ano, ma anche del retto (può essere completamente assente o terminare molto più in alto della sede corretta).
Diagnostica
Nella maggior parte dei casi, la malattia viene rilevata al primo esame del bambino da parte di un medico, a volte al secondo (se il meconio non passa).
Se l'apertura dell'ano è ben sviluppata, per evitare errori si effettua un esame con un dito o con una sonda.
Per scegliere un metodo di trattamento, viene effettuata una diagnosi approfondita:
- Esame radiografico. Viene scattata una foto panoramica nella posizione del bambino a testa in giù. Un piccolo oggetto viene attaccato all'ano: una graffetta o una moneta (per bloccare i raggi X). L'altezza dell'atresia viene giudicata dalla distanza tra il segno e la bolla di gas (sacca cieca dell'intestino). Quando si applica il metodo, è possibile ottenere dati accurati entro la fine del primo giorno.
- Foratura. Un ago spesso inserito nella siringa viene fatto avanzare verso l'interno (dalla membrana anale). Raggiungono il sacco cieco (nella siringa appare meconio), sorseggiando lo stantuffo. Usando questo metodo, puoi scoprire l'altezza esatta dell'atresia (la distanza in cui è entrato l'ago).
In alcuni casi (quando la fistola penetra negli organi interni), la diagnosi è difficile. L'affinamento dà la fistulografia. Non ignorare l'analisi delle perdite vaginali, il colore delle urine (cambia con le impurità del meconio).
Sintomi
La clinica dell'atresia è diversa e dipende dalla forma della malattia.
- Nell'atresia esterna (con fistole), l'intestino viene svuotato attraverso i fori esistenti, che si notano immediatamente.
- Con l'atresia completa, il bambino è preoccupato: ha difficoltà a respirare, la pancia si gonfia, appare il vomito (prima con contenuto gastrico, poi con bile e meconio), non ci sono feci. C'è un'immagine di ostruzione intestinale.
Trattamento
Terapia per l'atresia completa
La malattia può essere curata, ma solo con un intervento chirurgico. Per fare questo, i neonati devono formare un ano e un ano. L'operazione viene eseguita come segue:

- Il retto viene separato e aperto, o meglio, la sua estremità cieca.
- Il meconio viene rimosso.
- La pelle e i bordi dell'intestino sezionato vengono suturati.
L’intervento viene eseguito dai chirurghi in anestesia locale.
Trattamento dell'atresia con fistole
Nelle atresie con fistole larghe l'intervento chirurgico precoce non è raccomandato. In primo luogo, è auspicabile garantire il normale rilascio dell'intestino utilizzando metodi conservativi: una corretta alimentazione, bere abbastanza liquidi, una dieta lassativa, utilizzando un clistere (se indicato). La punta di un clistere con atresia può essere difficile da inserire nell'apertura fistolosa. In questi casi, puoi utilizzare un catetere di gomma e versarvi dell'acqua. Con la dovuta cura, i bambini si sviluppano normalmente e l'intervento chirurgico viene eseguito dopo i due anni (più tardi è, meglio è).
L'intervento chirurgico si riduce all'eliminazione della fistola e alla formazione di un ano normale. Tecnicamente è abbastanza difficile, ogni caso ha le sue caratteristiche.
Prevenzione
La patologia dello sviluppo intestinale è congenita. La sua prevenzione comprende le visite dei futuri genitori alle consultazioni medico-genetiche e la riduzione dei fattori di rischio ambientale che influenzano lo sviluppo del feto.
Anomalie nello sviluppo del bambino possono ora essere rilevate dalla 16 alla 20a settimana di gravidanza utilizzando un esame del sangue biochimico e uno screening genetico. E questo facilita notevolmente il trattamento.
Cos'è l'atresia rettale?
Il retto è una sezione dell'intestino crasso che termina con il tratto digestivo e si trova dal colon sigmoideo all'ano. Il retto è costituito da due parti: pelvica e perineale. La sezione perineale, o canale anale, è situata inferiormente, ha sezione stretta e dimensioni ridotte, circa 5 cm, serve per far uscire le feci. Lo sviluppo incompleto dell'ano o la sua apparente assenza si chiama atresia anale. Questa patologia viene rilevata al primo esame nei neonati da parte di un ostetrico. Se per qualche motivo ciò non viene fatto, il bambino sviluppa un'ostruzione intestinale, che può anche provocare la morte del bambino.
 Il difetto di ostruzione dell'apertura posteriore è chiamato atresia rettale.
Il difetto di ostruzione dell'apertura posteriore è chiamato atresia rettale.
Un difetto insorto nell'utero dei neonati, caratterizzato dall'ostruzione dell'apertura posteriore, è l'atresia del retto. Questo fenomeno anomalo si osserva più spesso nei bambini maschi che nelle femmine. Un'anomalia si manifesta nelle prime 24 ore di vita di un bambino con l'assenza di meconio, il suo forte pianto e l'ansia. In caso di malformazione della regione anorettale, l'ano può essere chiuso da una sottile membrana o da un restringimento cutaneo dell'apertura e del ponte che divide questa apertura.
Cause della malattia
L'ostruzione completa o parziale nell'intestino, localizzata direttamente, si verifica anche nell'utero ed è associata a uno sviluppo compromesso dell'embrione. Questi disturbi sono l'assenza di perforazione del proctodeo e la mancata separazione della cloaca. Idealmente, la divisione della cloaca dovrebbe essere effettuata nella cavità anorettale e in quella genito-urinaria un mese e mezzo dopo la nascita. Nella settima settimana si formano due fori nel setto di separazione, ma se lo sviluppo individuale dell'organismo è disturbato, si verifica un fenomeno anormale del retto e dei fori all'estremità inferiore del tratto digestivo.
La parte finale del tratto alimentare rettilineo senza pieghe può presentare anomalie associate all'ereditarietà, un gran numero di sviluppo anormale della colonna vertebrale, del cuore, del tratto gastrointestinale, del sistema polmonare, dei reni e dell'atresia urinaria.
Sintomi
Un paziente con atresia del forame posteriore non ha dolore e nessun sintomo caratteristico. La malattia può essere considerata con atresia esterna, quando la fuoriuscita di meconio o feci avviene attraverso il foro. Con la forma completa della malattia, il bambino può essere disturbato da gonfiore, mancanza di respiro.
Il bambino ha attacchi di vomito con il contenuto dello stomaco e poi con meconio. Non c'è uscita di feci, il che indica un'ostruzione intestinale. Puoi notare che qualcosa non va nella salute del bambino, dal suo rifiuto di allattare al seno, il bambino spinge costantemente e lo stato è irrequieto. Se il bambino non riceve il primo soccorso in tempo, è minacciato di morte per infiammazione delle pareti addominali e perforazione degli organi digestivi, costituiti dal sistema intestinale.
Diagnostica
È possibile diagnosticare il retto, in cui non è presente il canale naturale e l'ano, durante l'esame, che viene effettuato nei primi giorni dopo la nascita del bambino. Oltre all'esame visivo, può essere necessario un esame digitale o un sondaggio, che viene utilizzato in assenza di meconio, nonostante l'ano sia sviluppato. Il trattamento di un piccolo paziente inizia con una diagnosi dettagliata, che include:
- Foratura. Questo metodo diagnostico consiste nell'introdurre un ago grosso, inserito in una siringa, nel mezzo della sacca cieca. Con l'aiuto di una siringa, le prime feci vengono rimosse e il medico scoprirà l'altezza dello sviluppo anormale dell'intestino.
- Ricerca utilizzando una macchina a raggi X. Per le radiografie, il bambino deve essere posizionato in modo che la testa sia abbassata. Qualsiasi piccolo oggetto che possa trattenere i raggi della macchina a raggi X viene posizionato sull'ano. L'immagine viene letta dopo un giorno.
È difficile diagnosticare l'atresia anale se la fistola è già entrata negli organi del bambino, quindi il personale medico ricorre alla fistulografia e conduce studi di laboratorio sul colore delle urine e sulle perdite vaginali.
Trattamento
La terapia dell'atresia dell'ano e dell'intestino si basa esclusivamente sull'intervento chirurgico. Un'operazione di emergenza viene eseguita nei primi due giorni dopo la nascita, se viene diagnosticata la forma completa della malattia e delle fistole. L'operazione viene eseguita in più fasi e prevede la rimozione dell'area problematica e l'imposizione del colon sigmoideo sulla superficie anteriore della parete addominale.
Dopo aver completato con successo l'operazione, il paziente ne ha bisogno di un secondo, ma all'età di un anno. Ulteriore intervento chirurgico si basa sulla chiusura del sigmostoma e sulla plastica proctologica del perineo e del peritoneo. Al termine dell'operazione, al paziente vengono prescritte misure preventive volte a restringere il canale anale.
Le misure preventive consistono nell'inserimento di strumenti che espandono l'ano e il retto. La prevenzione viene effettuata per 90 giorni dopo l'intervento.
Se il personale medico diagnostica una bassa atresia dell'ano, il bambino ha diritto a un'operazione radicale in una sola fase. La condizione principale per la quale è l'assenza di gravi difetti, malattie e fistole.
Se un bambino presenta fistole larghe nella vagina e nel perineo, è necessario un intervento chirurgico dopo i sei mesi di età. Una volta eseguita l'operazione, il piccolo paziente viene immediatamente portato in un reparto speciale, destinato ai bambini con tutti i tipi di patologie.
Nell'incubatrice, al bambino vengono fornite tranquillità e cure adeguate, seguite dalle cure necessarie. Una sezione speciale per un piccolo paziente è dotata di un dispositivo per il riscaldamento dell'aria, un meccanismo che fornisce automaticamente ossigeno e un umidificatore. Il bambino viene adagiato sulla schiena, le gambe piegate alle ginocchia vengono divaricate e fissate sul fondo della pancia. Quindi il bambino giace per dieci giorni. Il personale medico lava il perineo, dopo ogni movimento intestinale si depositano le briciole.
La dieta del bambino diventa normale dopo una settimana. Per prevenire la formazione di infezioni nel corpo del paziente, il medico gli prescrive farmaci antimicrobici.
Dopo 15 giorni dall'intervento e fino a 4 mesi, il paziente inizia a sviluppare l'ano. È quasi impossibile evitare un difetto congenito, tuttavia, per prevenire una donna incinta, una donna incinta deve ridurre i fattori ambientali avversi che influenzano lo sviluppo del feto.
Previsioni
È importante che un paziente con anomalie congenite del retto venga sottoposto a un'operazione, altrimenti un piccolo paziente è minacciato di esito letale già in 3-5 giorni. Anche l'intervento chirurgico eseguito in tempo non garantisce al 100% la vita del bambino e la percentuale di morte dei pazienti con tale difetto è elevata. Solo il 29% dei bambini operati tempestivamente ha un intestino completamente ripristinato e funzionante.
pishchevarenie.ru
Atresia dell'ano e del retto
L'atresia dell'ano e del retto è una malformazione congenita della regione anorettale in cui non è presente il canale naturale del retto e dell'ano. L'atresia completa del retto si manifesta clinicamente il primo giorno dopo la nascita con assenza di meconio, ansia del bambino, sintomi di ostruzione intestinale bassa; nelle forme fistolose di atresia, le feci possono essere espulse attraverso una fistola sul perineo, l'apertura esterna dell'uretra e la fessura genitale. L'atresia rettale viene diagnosticata sulla base dell'esame, dei dati ecografici perineali, della fistulografia, della cistouretrografia. L'atresia dell'ano e del retto viene corretta esclusivamente mediante intervento chirurgico, spesso in più fasi (colostomia, proctoplastica).
L'atresia dell'ano e del retto è un'anomalia nello sviluppo dell'intestino inferiore, caratterizzata dal sottosviluppo del retto e dall'assenza dell'ano. L'atresia rettale appartiene al gruppo delle malformazioni congenite dell'apparato digerente, insieme all'atresia esofagea, alla stenosi ipertrofica del piloro, all'atresia del dotto biliare, al diverticolo di Meckel, ecc.
Il tasso di natalità dei bambini affetti da atresia rettale è 1:5.000; mentre i ragazzi soffrono di questo difetto 2 volte più spesso. In circa il 30% dei casi, l'atresia rettale è associata a malformazioni congenite del cuore, dei reni, del tratto urinario e dei genitali. L'atresia rettale richiede una correzione chirurgica urgente già nel periodo neonatale. Il miglioramento dei metodi di diagnosi e trattamento precoce dell'atresia dell'ano e del retto è un problema urgente per la pediatria, la chirurgia pediatrica, la coloproctologia pediatrica e le discipline correlate: urologia e ginecologia.
Cause di atresia dell'ano e del retto
La formazione di atresia rettale è associata a una violazione dello sviluppo embrionale, vale a dire alla mancata separazione della cloaca nel seno urogenitale e nel retto e all'assenza di perforazione del proctodeo. Normalmente, la divisione della cloaca nelle cavità urogenitale e anorettale avviene alla 7a settimana di embriogenesi. Allo stesso tempo, nella membrana cloacale si formano due fori, corrispondenti al canale urogenitale e all'ano. Se il normale corso dell'embriogenesi è disturbato, nel momento indicato si verificano anomalie dell'ano e del retto.
L'atresia rettale può far parte della struttura delle sindromi ereditarie VATER e VACTERL, comprese molteplici anomalie nello sviluppo della colonna vertebrale (meningocele, cifoscoliosi), del cuore (difetto del setto ventricolare), del tratto gastrointestinale (atresia rettale, atresia esofagea, fistola tracheoesofagea), sistema polmonare (ipoplasia polmonare), reni (idronefrosi, atresia dell'uretra, megauretere, ipospadia), arti (ipoplasia del radio e del femore, polidattilia e sindattilia), idrocefalo, ecc. La disostosi vertebrale-costale con atresia anorettale e anomalie genitourinarie comprende difetti, unica arteria ombelicale, displasia delle vertebre e delle costole, deformità del torace.
Le atresie del retto si dividono in alte (sopralevatore, atresia anorettale), intermedie e basse (sottolevatore, atresia anale). Inoltre, esistono atresie complete (senza fistola, circa il 10% dei casi) e atresie con fistole (circa il 90% dei casi).
Vengono presentate le opzioni per l'atresia completa:
- atresia dell'ano e del retto
- atresia rettale
- atresia dell'ano
- apertura anale coperta
Le forme fistolose di atresia rettale possono includere i seguenti tipi:
- con fistole che si aprono negli organi urinari (uretra, vescica)
- con fistole che si aprono nei genitali (vestibolo, vagina, utero)
- con fistole che si aprono al perineo
Insieme all'atresia si verificano stenosi congenite del retto e dell'ano; fistole del retto con ano normalmente formato; ectopia dell'ano.
Sintomi di atresia dell'ano e del retto
Se per qualche motivo l'atresia rettale non viene diagnosticata immediatamente alla nascita, le manifestazioni cliniche di solito si manifestano dopo 10-12 ore. Il neonato diventa irrequieto, non dorme, rifiuta di allattare, si sforza. Entro la fine della giornata si sviluppano segni di ostruzione intestinale bassa: mancata escrezione di meconio e gas, gonfiore, vomito prima con contenuto gastrico, poi con bile e feci, tossicosi pronunciata ed exsicosi. Se non viene fornito aiuto, la morte del bambino può verificarsi per polmonite da aspirazione, perforazione intestinale e peritonite.
Con una bassa atresia del retto nell'ano, viene determinata una piccola depressione a forma di imbuto o un rullo cutaneo con pieghe posizionate radialmente. A volte l'ano è ricoperto da una sottile membrana cutanea attraverso la quale traspare il meconio (pigmentazione del meconio). Il retto atrezirovannaya si trova solitamente a una distanza massima di 1 cm dall'uscita al perineo, pertanto, quando il bambino urla e si sforza, viene determinato il sintomo di uno "shock" o di una sporgenza nella proiezione dell'ano. Con un'atresia elevata del retto, non vi è alcun sintomo di "shock" e ballonzolamento con pressione sul perineo.
Con l'atresia del retto con fistole nel sistema urinario, si sviluppa anche un'ostruzione intestinale, poiché le aperture delle fistole sono generalmente strette e scarsamente percorribili per le feci. Le fistole nel sistema urinario si trovano solitamente nei ragazzi, nelle ragazze questa forma di atresia rettale è estremamente rara ed è combinata con un raddoppio dell'utero. Nelle fistole rettovescicali e rettouretrali, l'urina è arricchita di meconio e le bolle di gas vengono rilasciate dall'uretra durante lo sforzo. L'ingresso del contenuto intestinale nel tratto urinario porta spesso a complicazioni: cistite, pielonefrite e urosepsi, che causano la morte del bambino.
I segni clinici dell'atresia rettale con fistola vaginale sono il rilascio di meconio (feci) e di gas attraverso la fessura genitale. L'ostruzione intestinale acuta è insolita, tuttavia, il rilascio costante del contenuto intestinale attraverso la vagina crea le condizioni per lo sviluppo di infezioni del tratto urinario e vulvite nelle ragazze.
Le fistole retto-perineali possono aprirsi vicino all'ano, nello scroto o alla radice del pene. La pelle attorno alla fistola viene solitamente macerata. Il normale svuotamento dell'intestino è difficile, il che porta allo sviluppo precoce dell'ostruzione intestinale.
Nella maggior parte dei casi, l'atresia dell'ano e del retto viene rilevata durante il primo esame del neonato da parte di un neonatologo. Meno spesso (con ano formato, ma retto atrezirovanny), il difetto viene riconosciuto il primo giorno di vita di un neonato dall'assenza di secrezione di meconio e dallo sviluppo di una clinica di ostruzione intestinale acuta.
L'esame di un bambino con sospetta atresia rettale deve essere effettuato il prima possibile, poiché senza intervento chirurgico i pazienti muoiono 4-6 giorni dopo la nascita. Tra i primissimi studi, per determinare il livello di atresia, il bambino dovrebbe essere eseguito con l'invertografia di Wangensteen, l'ecografia del perineo, la puntura con ago sottile del perineo. Per determinare la posizione e l'utilità dello sfintere esterno, viene eseguita l'elettromiografia.
La localizzazione delle fistole che si aprono nel sistema urinario viene specificata mediante l'uretrocistografia; fistole del perineo - utilizzando la fistulografia. Con un ano normalmente formato, la diagnosi di atresia rettale viene confermata mediante sondaggio del retto, esame digitale, rettoscopia e proctografia. Per chiarire la diagnosi, è possibile utilizzare la risonanza magnetica e la laparoscopia diagnostica.
Poiché l'atresia del retto è spesso combinata con altre malformazioni, è necessario condurre un'ecografia dei reni, un'ecografia del cuore del bambino e un'esofagoscopia.
Trattamento dell'atresia dell'ano e del retto
Tutte le forme di atresia rettale sono soggette a correzione chirurgica. L'intervento chirurgico urgente nei primi due giorni di vita del bambino è necessario per l'atresia completa, le fistole rettoretrali e rettovescicali, le fistole rettovaginali e rettoperineali strette, che causano un ritardo nello scarico delle feci.
Nelle forme lievi di atresia rettale viene eseguita la proctoplastica perineale in una sola fase. Forme elevate di atresia rettale richiedono una correzione graduale del difetto. Il primo giorno di vita viene applicato un sigmostoma per eliminare l'ostruzione intestinale. Successivamente, nel primo anno di vita, si chiude il sigmostoma e si esegue la proctoplastica addominoperineale. Questo approccio consente di ottenere una maggiore sopravvivenza dei bambini e migliori risultati funzionali. Nel periodo postoperatorio, per la prevenzione della stenosi, vengono eseguiti bougienage del canale anale, esercizi rettali e clisteri per 2-3 mesi. La correzione radicale simultanea dell'atresia rettale non viene eseguita nei bambini prematuri, nei bambini con gravi difetti concomitanti e malattie concomitanti.
Con le fistole perineali o vaginali larghe, l'intervento chirurgico viene solitamente eseguito all'età di 6 mesi-2 anni. Nel periodo preoperatorio viene mostrato il rispetto di una dieta lassativa, l'impostazione di clisteri detergenti, il bougienage dell'apertura fistolosa.
Quando si eliminano le fistole uretrali, vescicali, vulvari e vaginali, è necessario coinvolgere urologi e ginecologi nell'operazione.
Prognosi dell'atresia dell'ano e del retto
Senza cure chirurgiche, i neonati con una forma completa di atresia dell'ano e del retto muoiono entro 4-6 giorni. Ad oggi si registra un'elevata percentuale di mortalità (dall'11% al 60%) nel trattamento chirurgico dell'atresia rettale. Nel lungo periodo, il 30-40% dei pazienti ha buoni risultati funzionali, il resto può presentare incontinenza fecale, stenosi dell'ano e del retto.
www.krasotaimedicina.ru
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0