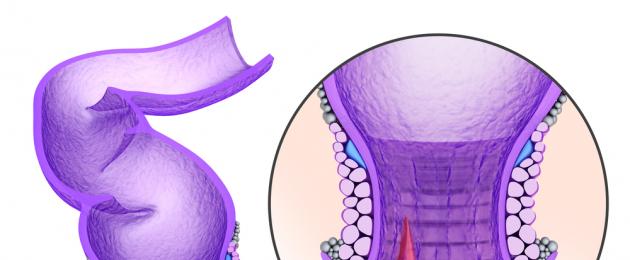
paraproctite- infiammazione acuta o cronica del tessuto pararettale. Rappresenta circa il 30% di tutte le malattie, il processo colpisce circa lo 0,5% della popolazione. Gli uomini soffrono 2 volte più spesso delle donne, si ammalano all'età di 30-50 anni.
La paraproctite si verifica a causa della microflora (stafilococco, bastoncini gram-negativi e gram-positivi) che entra nel tessuto pararettale. Con la paraproctite ordinaria, la flora polimicrobica viene spesso rilevata.
L'infiammazione che coinvolge gli anaerobi è accompagnata da sintomi particolarmente gravi di paraproctite: cellulite gassosa del tessuto pelvico, paraproctite putrefattiva, sepsi anaerobica.
Cause della paraproctite
Gli agenti patogeni specifici della tubercolosi, della sifilide, dell'actinomicosi sono molto raramente la causa della paraproctite. Le modalità di infezione sono molto diverse. I microbi entrano nel tessuto pararettale dalle ghiandole anali che si aprono nei seni anali.
Nel processo infiammatorio nella ghiandola anale, il suo dotto è bloccato, nello spazio intersfinterico si forma un ascesso che irrompe nello spazio perianale o pararettale. La transizione del processo dalla ghiandola infiammata al tessuto pararettale è possibile anche per via linfogena.
Nello sviluppo della paraproctite, un certo ruolo possono svolgere lesioni della mucosa rettale da parte di corpi estranei contenuti nelle feci, emorroidi, ragadi anali, colite ulcerosa, morbo di Crohn e stati di immunodeficienza.
La paraproctite può essere secondaria - con la diffusione del processo infiammatorio al tessuto pararettale dalla prostata, dall'uretra, dagli organi genitali femminili.
Le lesioni al retto sono una rara causa di paraproctite (traumatica). La diffusione del pus negli spazi cellulari pararettali può andare in diverse direzioni, il che porta alla formazione di varie forme di paraproctite. In questo caso, il pus fuoriesce spesso attraverso la pelle con la formazione di una fistola.
Classificazione della paraproctite
Paraproctite acuta
La paraproctite acuta è classificata in base al principio eziologico:
- ordinario,
- anaerobico,
- specifica,
- traumatico.
Secondo la localizzazione degli ascessi (infiltrati, striature):
- sottocutaneo,
- ischiorettale,
- sottomucosa,
- pelviorettale,
- retrorettale.
Paraproctite cronica
Paraproctite cronica - fistole del retto. Classificazione della paraproctite cronica in base alle caratteristiche anatomiche:
- pieno;
- incompleto;
- esterno;
- interno.
Secondo la posizione dell'apertura interna della fistola:
- davanti;
- posteriore;
- lato.
In relazione al passaggio fistoloso alle fibre dello sfintere:
- intrasfinterico;
- transsfintere;
- extrasfinterico.
Per grado di difficoltà:
- semplice;
- complesso.
Sintomi della paraproctite
I sintomi della paraproctite sono dolore piuttosto intenso al retto o al perineo, febbre, accompagnato da brividi, malessere, debolezza, mal di testa, insonnia, perdita di appetito.
Il vasto flemmone del tessuto pararettale porta a grave intossicazione, allo sviluppo di una sindrome di disfunzione degli organi vitali, minacciando la transizione verso l'insufficienza multiorgano e la sepsi.
I pazienti avvertono malessere, debolezza, mal di testa, insonnia, perdita di appetito. Spesso c'è un ritardo nelle feci, nel tenesmo, nei fenomeni disurici. Man mano che il pus si accumula, i dolori si intensificano, diventano a scatti, palpitanti.
Se l'ascesso non viene aperto tempestivamente, penetra negli spazi cellulari adiacenti, nel retto, attraverso la pelle del perineo. Lo sfondamento dell'ascesso nel retto è una conseguenza dello scioglimento della sua parete con pus nella paraproctite pelviorettale. Si forma un messaggio tra la cavità dell'ascesso e il lume del retto (fistola interna incompleta).
Quando fuoriesce il pus (sulla pelle del perineo), si forma una fistola esterna. Il dolore diminuisce, la temperatura corporea diminuisce, le condizioni generali del paziente migliorano. Lo sfondamento dell'ascesso nel lume del retto o all'esterno porta molto raramente al completo recupero del paziente. Più spesso si forma una fistola del retto (paraproctite cronica).
La paraproctite ricorrente si manifesta con la presenza di remissioni, quando si verifica un recupero apparentemente completo del paziente (il dolore scompare, la temperatura corporea ritorna normale, la ferita guarisce). Poi c'è un'esacerbazione con un quadro clinico di un ascesso pararettale acuto.
Descrizioni dei sintomi della paraproctite:
Sintomi di paraproctite sottocutanea
La paraproctite sottocutanea è la forma più comune della malattia (fino al 50% di tutti i pazienti affetti da paraproctite). Caratterizzato da dolori acuti e convulsi, aggravati dal movimento, dallo sforzo, dalla defecazione; si osserva disuria. La temperatura corporea raggiunge i 39 ° C, spesso si verificano brividi.
All'esame si rivelano iperemia, gonfiore e gonfiore della pelle in un'area limitata vicino all'ano, deformazione del canale anale. Alla palpazione di questa zona si avverte un dolore acuto, a volte si determina una fluttuazione.
L'esame del dito del retto provoca un aumento del dolore. Tuttavia, è consigliabile eseguirlo sotto anestesia, poiché ciò consente di determinare l'entità dell'infiltrato su una delle pareti del retto vicino al canale anale e di decidere il metodo di trattamento.
Sintomi della paraproctite ischiorettale
La paraproctite ischiorettale si verifica nel 35-40% dei pazienti. Inizialmente compaiono segni generali di un processo purulento, caratteristici della sindrome di una reazione sistemica all'infiammazione con un forte aumento della temperatura corporea, brividi, tachicardia e tachipnea e un alto contenuto di leucociti nel sangue.
Insieme a questo si notano debolezza, disturbi del sonno e segni di intossicazione. I dolori sordi nelle profondità del perineo diventano acuti, palpitanti. Sono aggravati dalla tosse, dall'attività fisica, dalla defecazione. Con la localizzazione dell'ascesso davanti al retto, si verifica la disuria.
Solo dopo 5-7 giorni dall'esordio della malattia si nota una moderata iperemia e gonfiore della pelle del perineo nella zona dell'ascesso. Si richiama l'attenzione sull'asimmetria delle regioni glutee, sulla levigatezza della piega semilunare sul lato della lesione. Il dolore alla palpazione medialmente dalla tuberosità ischiatica è moderato.
Molto utile nella diagnosi delle ulcere ischiorettali è l'esame digitale del retto. Già all'inizio della malattia è possibile determinare il dolore e la compattazione della parete intestinale sopra la linea retto-anale, la levigatezza delle pieghe della mucosa del retto sul lato della lesione.
Sintomi della paraproctite sottomucosa
La paraproctite sottomucosa è osservata nel 2-6% dei pazienti con paraproctite acuta. Il dolore in questa forma della malattia è molto moderato, leggermente aggravato dalla defecazione. Subfebbrile della temperatura corporea.
La palpazione determina il rigonfiamento nel lume dell'intestino, nella zona dell'ascesso, fortemente doloroso. Dopo uno sfondamento spontaneo dell'ascesso nel lume intestinale, si verifica il recupero.
Sintomi della paraproctite pelviorettale
La paraproctite pelviorettale è la forma più grave della malattia, si verifica nel 2-7% dei pazienti con paraproctite acuta. Inizialmente si manifestano debolezza generale, malessere, febbre fino a subfebbrile, brividi, mal di testa, perdita di appetito, dolori articolari, dolore sordo al basso ventre.
Con l'ascesso dell'infiltrato delle fibre pelviorettali (dopo 7-20 giorni dall'esordio della malattia), la temperatura corporea diventa frenetica, si esprimono sintomi di intossicazione purulenta. I dolori diventano più intensi, localizzati, si notano tenesmo, stitichezza, disuria.
Non c'è dolore alla palpazione del perineo. La diagnosi può essere confermata mediante ecografia, tomografia computerizzata o risonanza magnetica. Senza studi strumentali è difficile fare una diagnosi finché la fusione purulenta dei muscoli del pavimento pelvico non porta alla diffusione del processo infiammatorio al tessuto adiposo ischiorettale e sottocutaneo con comparsa di edema e iperemia della pelle del perineo, dolore quando viene premuto in quest'area.
Durante l'esame digitale del retto si può rilevare l'infiltrazione della parete intestinale, l'infiltrazione nei tessuti che circondano l'intestino e il suo rigonfiamento nel lume intestinale. Il bordo superiore del rigonfiamento non viene raggiunto con il dito.
Sintomi della paraproctite retrorettale
La paraproctite retrorettale è osservata nell'1,5-2,5% di tutti i pazienti con paraproctite. Caratterizzato da intenso dolore al retto e all'osso sacro, aggravato dalla defecazione, in posizione seduta, con pressione sul coccige. Il dolore si irradia alle cosce, al perineo.
Con un esame digitale del retto, viene determinato un rigonfiamento acuto e doloroso della sua parete posteriore. Tra i metodi di ricerca speciali, viene utilizzata la sigmoidoscopia, che è informativa per la paraproctite pelviorettale.
Prestare attenzione all'iperemia e al leggero sanguinamento della mucosa nell'area dell'ampolla, alla levigatura delle pieghe e all'infiltrazione della parete, all'apertura interna del passaggio fistoloso quando l'ascesso si rompe nel lume intestinale. In altre forme, l’endoscopia non è necessaria.
Trattamento della paraproctite con intervento chirurgico
Il trattamento della paraproctite acuta viene effettuato chirurgicamente. L'intervento per la paraproctite consiste nell'aprire e drenare l'ascesso, eliminando la porta d'ingresso dell'infezione. L'operazione viene eseguita in anestesia generale.
Dopo l'anestesia (narcosi), viene stabilita la localizzazione del seno interessato (esame della parete intestinale con l'aiuto di uno specchio rettale dopo l'introduzione della soluzione di blu di metilene e della soluzione di perossido di idrogeno nella cavità dell'ascesso).
Se lo sfondamento dell'ascesso è avvenuto verso l'esterno attraverso la pelle, di regola non si verifica un buon drenaggio. Con la paraproctite sottocutanea, si apre con un'incisione semilunare, la cavità purulenta viene ben ispezionata con un dito, i ponti vengono separati e le striature purulente vengono eliminate.
Una sonda panciuta viene fatta passare attraverso la cavità nel seno interessato e viene asportata un'area di pelle e mucosa, formando la parete della cavità insieme al seno (operazione di Gabriel).
Con la paraproctite sottocutanea-sottomucosa, l'incisione può essere eseguita in direzione radiale - dalla linea del pettine attraverso la cripta anale interessata (la porta d'ingresso dell'infezione) fino alla pelle perianale. Quindi vengono asportati i bordi dell'incisione, la cripta interessata insieme all'apertura interna della fistola.
Sulla ferita viene applicata una benda con unguento, un tubo di uscita del gas viene inserito nel lume del retto. Con la paraproctite ischiorettale e pelviorettale, tale intervento chirurgico è impossibile, poiché in questo caso la maggior parte dello sfintere esterno verrà attraversato.
In questi casi, l'ascesso viene aperto con un'incisione semilunare, la sua cavità viene attentamente esaminata e tutte le strisce purulente vengono aperte, la ferita viene lavata con una soluzione di perossido di idrogeno e tamponata liberamente con un tampone di garza con un unguento alla diossidina.
Per eliminare la criptite, che ha portato allo sviluppo della paraproctite, in questi casi è necessario fornire la paresi dello sfintere. Per questo viene eseguita una sfinterotomia posteriore dosata (in questo caso viene sezionato anche il seno interessato).
In alcuni casi, quando durante la revisione della cavità purulenta viene chiaramente individuato un difetto nella parete del retto (la porta d'ingresso dell'infezione), è possibile utilizzare il metodo della legatura. L'incisione cutanea semilunare dopo l'apertura dell'ascesso viene estesa alla linea mediana anteriore o posteriore al retto (a seconda della posizione del seno interessato).
Una spessa legatura viene fatta passare attraverso la cavità aperta e il seno asportato nel retto e poi verso l'esterno, posizionata rigorosamente lungo la linea mediana davanti o dietro il canale anale e serrata. Dopo 2-3 giorni, una parte delle fibre dello sfintere viene tagliata con una legatura e viene nuovamente stretta.
Ripetendo più volte questa procedura, le fibre muscolari dello sfintere vengono gradualmente incrociate con una legatura, in seguito alla quale, nella maggior parte dei pazienti, è possibile eliminare la fistola senza disturbare la funzione di chiusura dello sfintere.
Quando si tratta con questo metodo, è consigliabile utilizzare legature elastiche, appositamente realizzate, che, dopo il serraggio, a causa delle loro proprietà elastiche, distruggeranno gradualmente le fibre dello sfintere per un tempo più lungo rispetto a una semplice legatura.
Con la paraproctite acuta retrorettale (presacrale), viene praticata un'incisione cutanea lunga 5-6 cm nel mezzo tra la proiezione della punta del coccige con il bordo posteriore dell'ano. A una distanza di 1 cm dal coccige si incrocia il legamento anale-coccigeo.
Il pus viene evacuato, la cavità ascessuale viene esaminata con un dito, separando i ponticelli. Con l'ausilio di uncini viene esposta la parete posteriore del canale anale, circondata dai muscoli sfinterici, dove si trova la sede del passaggio fistoloso che porta al lume intestinale.
La seconda fase dell'operazione, ovvero l'esecuzione della legatura, viene eseguita nello stesso modo descritto sopra. La paraproctite cronica (fistole del retto) si verifica nel 30-40% di tutti i pazienti proctologici.
La malattia si sviluppa a seguito di paraproctite acuta e si manifesta con fistole del retto. Ciò accade se è presente un'apertura interna che conduce dal retto alla cavità dell'ascesso.
Con la formazione della paraproctite cronica, l'apertura interna della fistola si apre nel lume del retto, quella esterna - sulla pelle del perineo. Gas e feci entrano nella fistola dal retto, che supporta costantemente il processo infiammatorio.
Domande e risposte sull'argomento "Paraproctite"
Domanda:Buona giornata! Ho 42 anni e ho avuto una fistola rettale 9 anni fa. quest'anno ha avuto una ricaduta, è stato aperto un ascesso in ospedale e un mese dopo la fistola doveva essere asportata. ma mi sono fatto male alla gamba e non sono riuscito ad arrivare in tempo. Da 2 mesi ormai dalla ferita fuoriesce un liquido bianco, a volte pus. Sembra che la ferita sia guarita, chiusa, e lungo il bordo ci sono un paio di piccoli grumi, e da lì, da sotto la pelle, scorre questo liquido. Da lì escono gas come da una gomma che perde. Nessun dolore, nessuna febbre. Normalmente vado in bagno. Cosa potrebbe essere? Ho ancora la glicemia alta, forse per questo? Tra un mese devo sottopormi ad un intervento chirurgico, devo sbrigarmi?
Risposta: Poco guarito. Prima vai dal dottore, meglio è.
Domanda:Buongiorno dottore, 3 mesi fa è apparso un sigillo nel perineo (dallo scroto all'ano), che si è gonfiato molto rapidamente, sono comparsi ascessi, febbre, brividi, dolore e malessere. Mi sono rivolto al chirurgo, si è rivelato un ascesso purulento, l'hanno aperto e rimosso. Ho seguito tutte le raccomandazioni e dopo tre mesi inizia la ripetizione. Consiglia di cosa si tratta? Cosa fare?
Risposta: Per evitare ricadute, è necessario scoprirne la causa (ad esempio, l'indebolimento della difesa immunitaria) e ciò richiede un esame.
Domanda:È possibile curare la paraproctite con le candele "Ultraproct"? La protuberanza sembrava scomparsa. Non c'è dolore. Oppure non dà alcuna possibilità, l'operazione non può essere evitata?
Risposta: La paraproctite è una malattia puramente chirurgica. Se si nota un miglioramento (riduzione dei colpi, del dolore) rispetto all'uso delle supposte, può trattarsi di emorroidi?
Domanda:Ciao. Circa due anni fa ho subito la mia prima operazione di paraproctite. Nell'aprile di quest'anno - un'altra operazione e due mesi dopo si è verificato un ascesso nella parte inferiore del gluteo, ora tutta la storia è la stessa - ferita aperta, secrezione costante, ci sono sigilli. Soffrirò così per il resto della mia vita? Da operare una volta all'anno, non credo che faccia bene al corpo. Ma cosa fare? I medici non consigliano nulla, non possono spiegare perché ciò accada. Questa malattia è per la vita?
Risposta: Buon pomeriggio. No, non per tutta la vita. Una semplice apertura dell'ascesso porta alla recidiva o alla formazione di una fistola. È necessario eseguire un'operazione radicale in mani esperte e condurre con competenza la ferita.
Domanda:Ciao! Un anno fa ho subito un'operazione per asportare la fistola del retto, prima ho avuto 2 esacerbazioni di paraproctite. Attualmente sono incinta di 7 mesi. Per quanto riguarda la proctologia non c'è nulla di cui preoccuparsi. Recentemente ho sentito che dopo tali operazioni si consiglia di fare un taglio cesareo, perché. può essere gravemente lacerato e le conseguenze possono essere disastrose. È vero? La gravidanza è la mia prima e tanto attesa, mi piacerebbe moltissimo partorire me stessa! Grazie in anticipo per la tua risposta!
Risposta: Ciao. Sono tutte sciocchezze. Per un anno, la cicatrice dopo l'operazione è già maturata e rafforzata. Ci vuole molto sforzo per romperlo. E poi tale possibilità è teoricamente possibile solo con una fistola anteriore.
Domanda:Quali sono i sintomi della ri-fistola o della paraproctite? Scrivi, per favore, come capire che fa male il coccige o si tratta di una paraproctite ripetuta?
Risposta: La risposta è inequivocabile: sembra al proctologo.
Domanda:Caro dottore, da una settimana ha dolore all'ano, due giorni fa il proctologo ha diagnosticato emorroidi interne durante un esame digitale e ha prescritto un trattamento. Per due giorni i dolori si sono intensificati e localizzati in un unico punto (7 ore) e dall'esterno è palpabile un piccolo infiltrato. Il proctologo oggi, con un esame esterno e digitale, ha diagnosticato paraproctite. Ha prescritto un trattamento: cefazolo per 12 ore, applicazioni di dimexide al 10% e vodka, bagni con permanganato di potassio. Ha detto che se non avesse funzionato, avrebbe subito un intervento chirurgico. Non ho trovato un metodo simile su Internet. Pensi che peggiorerà e, se si è già formato il pus, l'infezione si diffonderà nelle zone vicine? In questi casi sono consigliate le supposte antibiotiche?
Risposta: Il postulato principale della proctologia dice: se viene rilevata una paraproctite acuta, allora dovrebbe esserci un trattamento chirurgico in caso di emergenza. Altrimenti il rischio di infezioni e formazione di fistole è elevato. Conservativamente, questa patologia non viene trattata.
Domanda:Come curare una fistola dopo la paraproctite?
Risposta: Ciao. Le fistole del retto (chr.paraproctitis) vengono trattate solo chirurgicamente, è necessario asportare le fistole e pulire i tessuti. La cosa più importante nell'operazione è trovare l'apertura interna, cioè il luogo da cui si è diffusa l'infezione il retto. È necessario essere esaminati prima dell'operazione, eseguire una sigmoidoscopia.
Domanda:Buon pomeriggio. Un mese fa è apparso un gonfiore doloroso vicino all'ano, un aumento della temperatura corporea. Pochi giorni dopo, si è rotto e ha lasciato una piccola ferita non guarita. Cosa dovrei fare?
Risposta: Molto probabilmente hai una paraproctite cronica. Dopo l'autopsia, si ottiene una fistola che collega la fistola esterna (ferita che non guarisce) e la fistola interna (nel canale anale). Fino a quando non verrà eliminato, un recupero completo è fuori discussione. Ciò può essere ottenuto solo attraverso un intervento chirurgico. Il tipo di operazione dipende dalla posizione del passaggio fistoloso allo sfintere. Consiglio vivamente che il trattamento venga effettuato solo nelle condizioni del dipartimento di proctologia.
Domanda:Gli stadi iniziali della paroprattite possono essere curati con le candele?
Risposta: Nella fase iniziale, si osserva una paraproctite acuta prima della formazione di un ascesso e, di regola, in questa situazione non vengono utilizzate supposte.
Domanda:Di notte la mia temperatura è salita bruscamente fino a 37,8, tremava e mi sentivo molto male, alle 7 del mattino è scesa bruscamente e non si alza più. E al mattino, lavandomi, ho trovato vicino all'ano, a cinque millimetri da esso, fino al coccige, un tubercolo che fa male se premuto, non molto, ma fa male. Non fa male andare in bagno. Oggi è il secondo giorno che non scompare e piagnucola un po'. Nessuna temperatura. Cosa potrebbe essere?
Risposta:È urgentemente necessario consultare un proctologo per escludere la paraproctite acuta della malattia.
La paraproctite è una malattia estremamente spiacevole che si verifica con lo sviluppo di un processo infiammatorio e suppurazione nei tessuti che circondano il retto. L'infezione entra in loro attraverso le ghiandole anali dal lume del retto. L'insorgenza di paraproctite è spesso facilitata da una diminuzione dell'immunità, da disturbi delle feci (diarrea o stitichezza), patologie proctologiche (ragadi anali).
Esistono paraproctiti acute (rivelate per la prima volta) e croniche (ricorrenti). La forma cronica della malattia si sviluppa a causa del trattamento errato o incompleto della paraproctite acuta.
Sintomi di paraproctite acuta
I sintomi della paraproctite acuta, tra gli altri, sono la stitichezza e il falso bisogno di defecare.La forma acuta della malattia è caratterizzata da un'esordio improvviso con manifestazioni cliniche violente:
- sintomi di intossicazione generale del corpo: debolezza, mal di testa, perdita di appetito, febbre fino a 39 C, brividi;
- disturbi delle feci, manifestati con dolore, il più delle volte inconcludenti, voglia di defecare;
- minzione dolorosa;
- dolore al basso ventre, nella piccola pelvi, nella regione del retto e dell'ano, aggravato durante l'atto della defecazione.
I sintomi della paraproctite possono variare a seconda della posizione del processo infiammatorio.
Con la paraproctite sottocutanea, fin dai primi giorni della malattia compaiono arrossamento della pelle, gonfiore e ispessimento dei tessuti che circondano l'ano. Quando si sonda quest'area, si avverte un dolore acuto, a volte i pazienti non riescono nemmeno a sedersi a causa del forte dolore.
Altre forme di paraproctite, in cui il processo patologico colpisce i tessuti più profondi, sono più difficili da diagnosticare e spesso nei pazienti si osservano solo sintomi generali della malattia per lungo tempo. Per questo motivo, spesso cercano di curarsi, considerando il deterioramento della loro salute come un'infezione respiratoria. Dopo 1-2 settimane, le condizioni dei pazienti peggiorano in modo significativo, il che diventa motivo di cure mediche urgenti.
In alcuni pazienti è possibile un improvviso miglioramento spontaneo del benessere, il dolore diminuisce improvvisamente, la temperatura corporea ritorna alla normalità. Allo stesso tempo, compaiono abbondanti macchie purulente dal retto e, nelle donne, talvolta dalla vagina. Questa immagine è tipica della rottura di un ascesso a seguito dello scioglimento della parete intestinale (o della vagina nelle donne).
Sintomi di paraproctite cronica
La forma cronica della malattia è caratterizzata dalla formazione di una fistola pararettale - un canale innaturale, la cui piccola apertura esterna si apre sulla pelle del perineo. Attraverso la fistola, con la sua buona pervietà, viene rilasciato il pus dal focolaio dell'infiammazione. Se il deflusso del pus è difficile, possono formarsi ulteriori cavità lungo il canale fistoloso.
I sintomi della paraproctite cronica compaiono a ondate, la fase di esacerbazione è sostituita da una fase di remissione. Nella fase di remissione, i pazienti sono preoccupati solo per la secrezione purulenta-suicida dalla fistola, il dolore è solitamente assente. La secrezione costante dalla fistola irrita la pelle circostante, causando prurito e irritazione della pelle perineale.
La fase di riacutizzazione si sviluppa quando il lume del passaggio fistoloso viene chiuso con pus e tessuti morti. In questo caso, il paziente presenta tutti i sintomi della paraproctite acuta. Va notato che la fistola non guarisce da sola, quindi, anche se le riacutizzazioni della malattia si verificano raramente e disturbano poco il paziente, è comunque necessario ricorrere all'aiuto medico.
Trattamento della paraproctite
Qualsiasi forma di paraproctite richiede un trattamento chirurgico urgente. Durante l'operazione, il medico apre il focolaio purulento e lo drena, oltre a trovare e rimuovere la fonte dell'infezione. L’intervento non viene mai eseguito in anestesia locale; ai pazienti viene somministrata l’anestesia epidurale o l’anestesia generale. Dopo l’operazione, i pazienti solitamente guariscono completamente.
Nella paraproctite cronica, l'intervento chirurgico viene solitamente prescritto per il periodo di remissione della malattia. Viene eseguita un'operazione per asportare la fistola formata. Come preparazione preoperatoria, è possibile prescrivere un ciclo di terapia antibiotica e fisioterapia. Ma l'operazione può essere rinviata se, a seguito di una remissione a lungo termine della malattia, l'apertura fistolosa viene temporaneamente chiusa. In questo caso può essere difficile per il medico identificare la zona interessata.
Nel periodo postoperatorio, a tutti i pazienti viene prescritta una terapia antibiotica ad ampio spettro, una terapia disintossicante e riparativa e viene eseguito il trattamento chirurgico della ferita postoperatoria. Il rispetto dell'igiene in quest'area si manifesta anche dopo la dimissione dal reparto chirurgico dell'ospedale: lavaggio con acqua tiepida e sapone 2 volte al giorno e dopo ogni atto di defecazione.
Prevenzione
 Il trattamento tempestivo delle malattie del retto (in particolare le emorroidi) ridurrà il rischio di sviluppare paraproctite.
Il trattamento tempestivo delle malattie del retto (in particolare le emorroidi) ridurrà il rischio di sviluppare paraproctite. La prevenzione della paraproctite è semplice:
- trattamento tempestivo delle malattie del retto (emorroidi, ragade anale, ecc.);
- trattamento di malattie accompagnate da prurito e irritazione della pelle attorno all'ano (infestazione da vermi, diabete mellito, colite);
- normalizzazione della digestione al fine di prevenire l'insorgenza di stitichezza e diarrea;
- evitare l'ipotermia;
- rafforzare l'immunità;
- rispetto delle regole di igiene intima.
Quale medico contattare
Se hai problemi con il retto, dovresti contattare un proctologo. Dopo che la malattia è guarita, è necessario consultare un gastroenterologo e un nutrizionista per normalizzare la nutrizione, un endocrinologo per escludere il diabete.
La malattia della paraproctite non è nota a tutti, tuttavia, tra i problemi proctologici, occupa una posizione di primo piano, seconda solo alle emorroidi e alla colite. Le statistiche dicono che la paraproctite negli uomini si verifica più spesso che nelle donne. Le persone di mezza età sono le più suscettibili alla malattia, ma questa malattia colpisce anche i bambini. Consideriamo cos'è questa patologia. Chiariamo quali sono i sintomi e il trattamento della paraproctite. Scopriremo se è possibile sbarazzarsi della malattia senza intervento chirurgico e di cosa è irta l'automedicazione.
Cause della paraproctite
Cominciamo con la definizione della malattia stessa. Quindi, paraproctite, cos'è e cosa causa la malattia? I medici chiamano il termine "paraproctite" l'infiammazione dei tessuti del retto, complicata da un ascesso. Ora un po 'su cosa appare la suppurazione. Le cause della microflora patogena mista: stafilococchi di vario tipo, streptococchi, Escherichia coli, enterococchi. I batteri patogeni entrano nel retto dall'esterno, attraverso l'ano. L'analisi del contenuto dell'ascesso mostra, di regola, la presenza di vari tipi di microrganismi.
I batteri anaerobici causano le forme più gravi di questa malattia: paraproctite putrefattiva, sepsi anaerobica, flemmone gassoso del pavimento pelvico.
Il prerequisito per la malattia sono crepe, infiammazioni e altri danni al tessuto mucoso. Si formano quando corpi estranei entrano nel retto, a causa della presenza di particelle taglienti nelle feci. L'infezione dall'esterno è promossa da lesioni del bacino e dell'ano. L'infiammazione può penetrare dagli organi adiacenti: la ghiandola prostatica, la vagina, l'uretra.
I microbi penetrano nei tessuti del retto attraverso fessure, suture postoperatorie. Ma non necessariamente entrano nel corpo dall'esterno, esistono anche vie interne. La fonte di infezione nel corpo sono le malattie croniche: sinusite, tonsillite, carie. Gli agenti patogeni vengono trasportati attraverso il flusso sanguigno da una parte all'altra del corpo. Oltre alle malattie infiammatorie croniche, le cause della paroproctite sono:
- sistema immunitario debole
- alto contenuto di zucchero
- disturbi ormonali,
- aterosclerosi,
- colite ulcerosa aspecifica,
- stanchezza dopo un digiuno prolungato,
- alcolismo,
- infezioni croniche,
- fragilità dei vasi sanguigni
- stitichezza o diarrea
- infiammazione delle emorroidi,
- prostatite,
- cistite,
- salpingooforite,
- Morbo di Crohn.
In rari casi, la paroproctite è una manifestazione di malattie gravi come la sifilide, l'antinomicosi, la tubercolosi.
Sviluppo della malattia
La causa dell'infiammazione nell'intestino sono i batteri patogeni. Questo lo abbiamo già scoperto. Parliamo più in dettaglio della malattia paroproctite, che cos'è, come si forma, perché si sviluppa? Per capire, diamo un'occhiata all'anatomia. Il retto è la parte inferiore dell'intestino che termina nell'ano. La parete del retto è composta da diversi strati:
- mucoso,
- tessuto muscolare,
- membrana sierosa,
- tessuto pararettale.
Intorno all'organo ci sono contemporaneamente diversi spazi cellulari, penetrati da fibre nervose e vasi sanguigni:
- ileo-rettale,
- pelvico-rettale,
- retrorettale.
C'è anche uno spazio cellulare sottocutaneo e sottomucoso. Il primo è localizzato in prossimità dell'ano, il secondo è una delle componenti del retto vero e proprio. Lungo la linea anorettale il retto forma delle depressioni chiamate tasche. Da essi partono i dotti delle ghiandole anali. La diffusione dell'infezione inizia proprio dalle tasche, le cosiddette cripte morganiane, e si diffonde attraverso i dotti fino alle ghiandole anali, e poi alle zone adiacenti. Dopo che si verifica il blocco del canale, si forma la suppurazione. In parole povere, la paraproctite è un ascesso del retto.
segni
È consuetudine distinguere tra due forme della malattia: cronica e acuta. Le manifestazioni della malattia in entrambi i casi sono diverse. La paraproctite acuta purulenta si manifesta con tutti i sintomi inerenti a questo processo: febbre alta, dolore, debolezza muscolare. I processi di minzione, lo scarico delle feci sono disturbati. Spesso il paziente presenta segni di intossicazione generale: nausea e vomito. I sintomi della paraproctite nei bambini sono gli stessi di un paziente adulto. C'è dolore nell'ano e nel perineo, gonfiore dei tessuti dello sfintere. Il sintomo più caratteristico è la defecazione dolorosa.
I sintomi dipendono interamente da dove si forma l'ascesso. Secondo la localizzazione della suppurazione, è consuetudine distinguere i seguenti tipi di paraproctite:
- sottocutaneo,
- sottomucosa,
- ischiorettale,
- pelvico-rettale (pelviorettale),
- retrorettale.
La paraproctite sottocutanea viene rilevata immediatamente dopo l'esame visivo. La pelle nel sito della lesione diventa rossa, si formano gonfiore e indurimento. La pressione provoca dolore. Questa forma della malattia si verifica nei bambini. Con la paraproctite sottomucosa, si forma un ascesso nell'ano. In questo caso, il paziente ha una temperatura subfebbrile, i sintomi del dolore non sono così pronunciati come nel primo caso.
La paroproctite pelviorettale è la più difficile da diagnosticare. In questo caso compaiono segni simili a una comune infezione, che confondono il paziente. Spesso una persona inizia a essere curata in modo indipendente per l'ARI. Il focus dell'infezione è profondo, vicino ai muscoli del pavimento pelvico. La forma acuta della malattia dura circa 2 settimane. Durante questo periodo, le condizioni del paziente peggiorano notevolmente, si osservano defecazione nelle feci, sangue e pus. Nelle donne si osserva una rottura dell'ascesso nel perineo. La localizzazione ileo-rettale della lesione è caratterizzata da gonfiore e arrossamento dei tessuti. Ma si manifesta solo una settimana dopo l'inizio dell'infiammazione. Prima di ciò, la malattia può procedere senza sintomi esterni.
La paraproctite in forma necrotica è particolarmente pericolosa. È caratterizzato da grave intossicazione, dolore alla cintura nel perineo.
Una forte violazione della circolazione sanguigna provoca la morte dei tessuti, si osserva cianosi della pelle. La frequenza cardiaca e il polso del paziente diventano più frequenti, la pressione sanguigna diminuisce. Invece del rilascio di pus, si verifica il decadimento dei tessuti, accompagnato dal rilascio di gas "palude". La causa dello sviluppo di questa patologia sono i microrganismi anaerobici gram-negativi (clostridi, fusobatteri).
Ai primi sintomi, è necessario contattare uno specialista per assistenza qualificata. La paroproctite, come qualsiasi infiammazione purulenta, è pericolosa per le sue complicanze. Con un ascesso scoppiato, il contenuto può entrare nel peritoneo e causare peritonite. In assenza di una terapia adeguata, la malattia diventa lenta e provoca sofferenze a lungo termine.
Trattamento acuto
La maggior parte degli esperti afferma categoricamente che la paraproctite, come ogni ascesso, si presta a un solo tipo di trattamento: chirurgico.
Per un trattamento efficace delle emorroidi, consigliano i nostri lettori. Questo rimedio naturale, che elimina rapidamente dolore e prurito, favorisce la guarigione delle ragadi anali e delle emorroidi. La composizione del farmaco comprende solo ingredienti naturali con la massima efficienza. Lo strumento non ha controindicazioni, l'efficacia e la sicurezza del farmaco sono state dimostrate da studi clinici presso l'Istituto di ricerca di proctologia.
Al primo segno di malessere, è urgente contattare un proctologo. È inutile cercare di curare da soli il focolaio dell'infezione situato nel profondo dell'intestino. Vari bagni, clisteri, supposte e impacchi alleviano solo i sintomi, ma non risolvono il problema. La paraproctite viene operata immediatamente dopo la diagnosi, tranne quando non è possibile individuare immediatamente la zona di localizzazione dell'infezione o i passaggi della fistola sono ostruiti. Ciò complica la preparazione di un piano di intervento chirurgico.
Il piano di trattamento è simile al seguente:
- ascesso aperto chirurgicamente,
- la cavità dell'ascesso viene pulita,
- le possibili vie di diffusione dell’infezione vengono interrotte.
L'operazione viene solitamente eseguita due volte. Innanzitutto, la suppurazione viene eliminata e viene effettuato il drenaggio, quindi le ghiandole e i seni malati vengono tagliati. Se la posizione dell'ascesso è facilmente determinabile e il tessuto che circonda il fuoco dell'infiammazione non è interessato, è possibile un unico intervento chirurgico. Con una posizione profonda di suppurazione, lo sfintere viene sezionato con un bisturi. Ciò può portare a complicazioni come l’incontinenza fecale. Per evitare questa situazione, vengono utilizzati tamponi sigillanti, realizzati con l'intestino degli animali. Nel periodo postoperatorio, la terapia si riduce alle medicazioni quotidiane, se l'intervento è stato eseguito su un focus situato all'esterno. Per trattare la ferita vengono utilizzati antibiotici e asepsi.
Nei casi in cui l'intervento chirurgico è inaccettabile, viene utilizzata la terapia farmacologica. Per alleviare l'infiammazione vengono utilizzati antibiotici di un certo spettro, efficaci contro un tipo stabilito di batteri. In assenza di temperatura vengono utilizzati agenti non steroidei, come l'ibuprofene. È possibile rispondere alla domanda su come curare esattamente la paraproctite in un particolare paziente solo dopo un'analisi di sensibilità. Un ascesso vicino all'ano viene trattato con vari unguenti antinfiammatori. Quando la fistola si trova all'interno dell'intestino si utilizzano supposte ("Ittiolo", "Posterisan", "Proctosedil") e supposte con propoli e metiluracile.
Paraproctite cronica
Se l'ascesso si apre naturalmente o in seguito all'autotrattamento, la malattia diventa cronica, con esacerbazioni periodiche. Il trattamento di una malattia avanzata è molto più difficile e lungo. Periodi di ricaduta si verificano senza febbre e dolore intenso. I sintomi compaiono solo durante le riacutizzazioni. Il principale disagio per il paziente è causato da una fistola parapratica sul papa, formata nella sede dell'ascesso. La pelle in quest'area si irrita facilmente, spesso si verifica prurito e talvolta appare il pus. Se la cavità della fistola non è ostruita da particelle di feci e secrezioni, il dolore non disturba. Quando si verifica l'intasamento, si formano nuovi focolai di ascesso. La mancanza di una terapia adeguata alla fine porta alla formazione di numerosi canali fistolosi con un epicentro nel focolaio infettivo.
Tra le complicazioni della paroproctite avanzata ci sono malattie gravi come:
- proctite,
- peritonite,
- proctosigmoidite,
- tumore maligno.
L'automedicazione porta spesso all'infiammazione dell'intero intestino, all'indebolimento dello sfintere e, di conseguenza, all'incontinenza fecale. La successiva esacerbazione del processo può provocare una penetrazione del pus nel tessuto pelvico, che è irto di gravi conseguenze, fino alla morte.
Le ragioni della transizione della malattia alla forma fistolosa sono la mancanza di una terapia competente, il rinvio tardivo a uno specialista. Dopo che si forma una fistola nel sito dell'ascesso e il contenuto ne esce, le condizioni del paziente migliorano. A volte il foro guarisce da solo, ma spesso la fistola rimane un focolaio di infiammazione. Gas e feci entrano all'interno, di tanto in tanto riprende la formazione di pus.
La paraproctite cronica viene trattata in modo completo, con l'uso di antibiotici e fisioterapia. L'escissione della fistola viene eseguita chirurgicamente.
Con questa forma di paraproctite si formano diversi tipi di fistole:
- pieno,
- incompleto,
- interno,
- all'aperto.
Le fistole complete hanno aperture nella pelle e all'interno del retto. Una fistola perianale sembra un'apertura a forma di imbuto. Le fistole incomplete terminano con una specie di sacca a un'estremità. Nelle fistole interne ed esterne, le aperture escono rispettivamente verso la pelle e verso l'interno.
Medicina alternativa
Una malattia cronica viene spesso trattata con rimedi popolari, combinando vari metodi con l'assunzione di preparati farmacologici. Prodotti topici, decotti, unguenti, bagni, aiutano a ridurre il disagio, ridurre l'infiammazione e il dolore.
I bagni con sale marino aiutano bene. Per la disinfezione viene aggiunta la soda. Il sale è noto per la sua capacità di far uscire il pus dalle ferite, favorendone la guarigione. La tecnica salina venne utilizzata negli ospedali militari durante la Prima Guerra Mondiale. Per un semicupio per un volume di 5 litri, mettere un cucchiaio di soda e sale. In alcune formulazioni, il carbonato di sodio viene sostituito con compresse di mummia. La temperatura del liquido non supera i 38 gradi, la procedura richiede mezz'ora.
Si prepara un bagno alle erbe antinfiammatorio con calendula, camomilla, salvia, iperico, spago, calamo e corteccia di quercia. Tutti i componenti sono presi approssimativamente allo stesso modo. Le materie prime vegetali tritate nella quantità di 50 grammi vengono versate con acqua (0,5 l), il liquido viene lasciato bollire per un paio di minuti e, dopo aver filtrato, diluito a 5 litri.
Efficace per paraproctiti e microclittori con decotti alle erbe. Per preparare la soluzione in un thermos, versare calamo e radice di altea, corteccia di quercia, assenzio (tutti 1 cucchiaino ciascuno). Dopo 4 ore il brodo viene filtrato. Utilizzare per un clistere non più di un quarto di tazza. Il decotto alle erbe viene somministrato dopo una pulizia preliminare dell'intestino. Nella soluzione per il primo clistere puoi aggiungere un cucchiaio di soda. Continuare il trattamento fino a 10 giorni.
Un rimedio popolare popolare per il trattamento della paraproctite cronica è l'olio di olivello spinoso. Ha un effetto cicatrizzante, migliora il trofismo dei tessuti. I tamponi pre-imbevuti di olio vengono inseriti nel retto durante la notte.
Le supposte fatte in casa di sugna e propoli, in un rapporto di 10: 1, vengono utilizzate nella terapia postoperatoria o nel decorso cronico della malattia. Utilizzare il rimedio due volte al giorno per una settimana.
Una miscela di olio di collargol e olivello spinoso aiuta bene. Microclyster con sospensione a base di "acqua d'argento" e olio vegetale ha un ampio spettro d'azione.
La procedura aiuta a ridurre il dolore, accelerare la guarigione. Il collargol e l'olivello spinoso hanno un effetto antisettico.
Il microclister è preceduto da un clistere purificante, al liquido si può aggiungere un decotto di calendula, si può aggiungere camomilla. La sospensione viene somministrata lentamente, in piccole porzioni e non più di 40 millilitri.
Solo un medico dovrebbe diagnosticare la malattia e decidere come trattare la paraproctite a casa. La scelta della tecnica dipende dalla posizione della fistola, dalla presenza di disturbi concomitanti e da altri fattori. La prevenzione della recidiva della malattia comprende il rifiuto dell'alcol, una dieta che previene la stitichezza e l'igiene. Tutte le possibili fonti di infezione nel corpo devono essere eliminate tempestivamente.
Può diventare paraproctite. Questa malattia è associata all'infiammazione del tessuto sottocutaneo e alla formazione di un'area purulenta al suo interno. I proctologi considerano questa patologia molto comune e avvertono che comporta interventi chirurgici complessi e una lunga riabilitazione. Pertanto, è utile conoscere i principali sintomi, conoscere i metodi di trattamento e prevenzione.
Perché si verifica la paraproctite


Qualsiasi malattia proctologica costringe il paziente a tacere e nascondere il suo problema. Comincia a cercare metodi di autotrattamento, ritardando fino all'ultima visita da uno specialista. Pertanto, qualsiasi lieve infiammazione nella parte inferiore dell'intestino può trasformarsi in una complicazione come la paraproctite.
Nel 90% dei casi si tratta di una continuazione di emorroidi acute o croniche. Con l'esacerbazione di questa spiacevole malattia nell'uomo, si formano delle crepe attorno all'ano. Se ci sono emorroidi interne, spesso sono ferite e rimangono microfessure sulla mucosa rettale. I batteri penetrano facilmente in essi durante il passaggio delle feci o dalla superficie della biancheria intima che non viene lavata dopo la toilette. Molto spesso, le analisi rivelano un tipo misto di microflora patogena: Escherichia coli, streptococchi e stafilococchi.
Molto meno spesso, i microbi pericolosi entrano nella mucosa intestinale in un modo "interno" complesso: attraverso i denti cariati, dopo aver sofferto di sinusite o sinusite, infezioni fungine. Le cellule più piccole dell'agente patogeno vengono facilmente trasportate in tutto il corpo con sangue o linfa, indugiando nella ferita dello sfintere. La paraproctite purulenta talvolta si verifica dopo il blocco delle ghiandole anali da parte dei prodotti di scarto, che è associato a ristagno e fermentazione, alla comparsa di tossine.
Anche altri problemi di salute portano alla paraproctite:
- qualsiasi indebolimento del sistema immunitario dopo un raffreddore, un'influenza o un'infezione;
- malattie croniche e patologie congenite dei vasi sanguigni, vene varicose;
- diabete mellito in diverse fasi;
È particolarmente necessario ammalarsi nella fase di esacerbazione delle emorroidi: devono monitorare lo stato della loro microflora intestinale, trattare qualsiasi infezione in una fase precoce. Le persone che soffrono di uno stile di vita frequente o sedentario sono predisposte alla malattia.
I principali sintomi e tipi di infiammazione
La paraproctite è un processo infettivo nel tessuto sottocutaneo. Quando i batteri entrano nella ferita, si sviluppa un focolaio doloroso, che sembra scioglierlo dall'interno, formando una grande quantità di liquido purulento e un ascesso. Cerca una via d'uscita e fa un tratto fistoloso verso l'esterno o verso l'interno del retto. Più attivamente si comporta la patologia, più i tessuti molli vengono danneggiati nell'addome inferiore.
I sintomi della paraproctite dipendono completamente dal tipo di malattia:
- Forma sottocutanea: un grande ascesso si trova intorno all'ano e si gonfia con un tubercolo. Il medico osserva gonfiore e, che è accompagnato da febbre, debolezza e brividi. Una persona che si sdraia e svolge attività quotidiane. Il problema principale è andare in bagno e gestire i bisogni naturali. Il dolore può aumentare con il trasferimento dei pesi e dare fastidio dopo aver camminato.
- Forma sottomucosa: sindrome del dolore meno comune e meno pronunciata. Oltre al tessuto sottocutaneo, anche la mucosa del canale rettale e dell'intestino inferiore soffre del processo infiammatorio. Il gonfiore può essere di dimensioni inferiori, ma le difficoltà iniziano con il rilascio delle feci e sono gravemente danneggiate, si verifica un sanguinamento minore.
- Proiezione ischiorettale: la variante più difficile per la diagnosi. L'infiammazione si forma nella profondità dell'ano ed è completamente invisibile durante l'ispezione visiva. Una persona può lamentare dolori alla trazione che non consentono di spingere nella toilette e aumentare bruscamente con qualsiasi movimento. Solo dopo pochi giorni la temperatura aumenta e inizia un caratteristico gonfiore attorno allo sfintere.
- Paraproctite purulenta: è sempre accompagnata dalla formazione di uno o più ripieni di liquido infiammatorio. Il dolore diventa lancinante e scompare solo dopo l'apertura dell'ascesso. Se nel canale rettale si è formata una ferita fistolosa, il paziente nota che fuoriescono muco e strisce di sangue con le feci. Nelle donne, l'infiammazione spesso colpisce la parete posteriore della vagina. Quindi dal perineo appare il fluido, che minaccia di infettare le tube di Falloppio e le ovaie.

Quest'ultima forma, se non trattata, evolve facilmente in cronica. Il paziente dovrà affrontare esacerbazioni e suppurazioni dopo qualsiasi stress, mal di gola o infezioni respiratorie acute, semplice ipotermia. Ogni volta, l'area dell'infiammazione sarà più ampia. Ciò può provocare la rottura di un'altra fistola direttamente nella cavità addominale e una peritonite purulenta pericolosa per la vita.
Un'altra complicanza da tenere presente è la paraproctite necrotizzante. È causata da un tipo speciale di batteri putrefattivi e organismi anaerobici difficili da trattare con gli antibiotici. La malattia in questo caso si sviluppa molto rapidamente. In pochi giorni l'intero perineo si gonfia, la pelle assume una tonalità bluastra innaturale ed è impossibile toccarla. La temperatura elevata provoca grave debolezza e abbassamento della pressione, mal di testa e brividi. In questo caso è necessaria un'operazione urgente e anche la rimozione di una porzione del canale rettale.
La paraproctite deve essere trattata. Se inizi la malattia, l'intestino inferiore diventa "pigro", non trattiene le feci. Inoltre, i medici affermano che la forma cronica è una delle cause del cancro dell'intestino o dell'ano.
Metodi di trattamento per la paraproctite
In qualsiasi forma e stadio della malattia è necessario l'intervento chirurgico. La sua intensità e modalità dipendono dal luogo in cui si forma la fistola. Il medico lo apre e lo pulisce a fondo, a volte lasciando un drenaggio per un migliore drenaggio dei liquidi. Se i tessuti hanno subito modifiche e sono fortemente infetti da batteri, dovranno essere rimossi. Successivamente, tutte le ferite e i passaggi fistolosi interni vengono suturati in modo che non vi siano condizioni per una nuova infezione.
Durante il periodo di riabilitazione, il paziente viene sottoposto a un ciclo di terapia antibiotica. Sotto forma di iniezioni vengono utilizzati Ceftriaxone, Lincomicina o Amikacina. Aiuta anche un unguento speciale per la paraproctite, da cui vengono effettuate delle compresse sull'ano e sull'area infiammata attorno ad esso. Cura le ferite e rimuove il trattamento riutilizzabile del gonfiore.

La paraproctite è un'infiammazione del tessuto che circonda il retto e l'ano. La malattia è abbastanza comune. Di tutte le patologie chirurgiche la paraproctite occupa dallo 0,5 al 4%. Secondo le statistiche, la malattia si manifesta nella fascia di età compresa tra 20 e 60 anni. Gli uomini soffrono di questa malattia più spesso delle donne. Codice ICD 10: K61 Ascesso dell'ano e del retto.
Perché si verifica la paraproctite
La causa della paraproctite è una flora mista, tra cui il 90% sono stafilococchi, streptococchi in combinazione con Escherichia coli e nell'1-2% dei casi il processo infiammatorio è causato da una flora specifica (gonococchi, spirocheta pallida, bacillo tubercolare). Gli agenti patogeni entrano dal lume intestinale nelle cripte e nelle ghiandole anali a causa di traumi al retto con pezzi duri di feci, corpi estranei o in presenza di concomitanti malattie proctologiche come ragadi anali ed emorroidi. Molto meno spesso, l'infezione avviene attraverso il sangue e la linfa a causa di raffreddori o malattie purulente.
Classificazione del processo infiammatorio
La paraproctite e la sua classificazione per tipo sono mostrate nella foto:
- da fattori eziologici: congeniti e acquisiti (post-traumatici, infiammatori, sintomatici);
- riguardo alla localizzazione primaria del processo: paraproctite sottomucosa, sottocutanea, ischiorettale, pelvico-rettale.
- secondo il posizionamento delle aperture esterne ed interne: pelle, rettale.
- dalla natura dell'infezione: volgare, specifica, anaerobica;
- secondo il decorso clinico: acuto e cronico.
Quali sintomi indicano la presenza della malattia
Le caratteristiche del decorso della malattia dipendono dalla localizzazione del processo, dalla reattività dell'organismo e dalla flora microbica che ha causato l'infiammazione.
La malattia esordisce in modo acuto, dopo un precedente periodo di malessere generale, che dura circa 3 giorni. Durante questo periodo si osservano debolezza e mal di testa. Poi c'è un aumento della temperatura, dolore al perineo e al bacino, la cui intensità aumenta con il tempo. In questo periodo i fenomeni generali finiscono e la malattia acquisisce segni evidenti, a seconda della localizzazione del processo.
Paraproctite purulenta
La dinamica dello sviluppo del processo infiammatorio corrisponde alla formazione di un ascesso, che dura da 2 a 10 giorni. Sintomi di paraproctite: dolore al perineo, che si intensifica e acquisisce un carattere pulsante. In assenza di trattamento, l'ascesso formato si apre spontaneamente nella cavità rettale o sulla pelle del perineo, dopo di che il paziente si sentirà meglio. Ma come risultato di questo modo di risolvere il problema, in futuro potrebbe verificarsi una ricaduta.
Paraproctite sottocutanea
Questa è la forma più comune e si verifica nel 50% dei casi. I segni più caratteristici della paraproctite: i pazienti riferiscono lamentele di febbre fino a 38-39 ° C, febbre. Si avvertono dolori lancinanti crescenti, con localizzazione nella zona del perineo e dell'ano. Il dolore può essere aggravato dalla corsa, dalla tosse, dalla defecazione, dal cambiamento della posizione del corpo. Con la paraproctite sottocutanea si osserva ritenzione di feci e, se l'ascesso si trova davanti, una violazione del processo di minzione.
Esternamente, nel sito dell'infiammazione, si notano arrossamento e levigatura delle pieghe dell'ano. Aumento del gonfiore della pelle, acquisendo una forma sferica
Paraproctite sottomucosa
Appartiene alla forma più lieve e si manifesta nel 2-6% dei casi. La paraproctite sottomucosa è indicata dai seguenti sintomi: lieve dolore nel retto, che diventa più forte durante la defecazione, che ricorda le emorroidi nei segni. Entro una settimana, l'ascesso irrompe nel lume del retto e la ferita guarisce.
Paraproctite nei bambini.
Paraproctite: trattamento della malattia
Paraproctite nei bambini. fistola rettale
Paraproctite nei bambini. Trattamento delle complicanze postoperatorie.
Trattamento della paraproctite infantile senza intervento chirurgico su Internet (Belebey, Prokhor)
Paraproctite ischiorettale
O, in altre parole, paraproctite ischiorettale. Di cosa si tratta lo si capisce dalla definizione: l'infiammazione si trova nello spazio limitato dalla pelle dei glutei, dai muscoli del pavimento pelvico e dalle ossa del bacino. Secondo le statistiche, ciò accade nel 35-40% dei casi. La malattia si manifesta con segni generali di malessere, febbre, pesantezza confusa e dolore al retto di natura contundente. Entro la fine della prima settimana, lo stato di salute peggiora, la temperatura aumenta a 39-40 ° C, il dolore si intensifica e diventa acuto. La paraproctite ischiorettale è caratterizzata da disturbi della minzione (soprattutto se l'infiammazione è localizzata vicino alla vescica o alla prostata). Localmente nella zona perineale si manifesterà arrossamento, gonfiore e rigonfiamento dei tessuti.
Paraproctite pelviorettale
La forma più grave della malattia, che fortunatamente è rara, solo nell'1,9 - 7,5% dei casi. Nella paraproctite pelviorettale, il processo purulento è profondo nella pelvi, il che rende difficile una diagnosi tempestiva. La malattia inizia con un deterioramento del benessere, mal di testa e dolori articolari. Quindi si unisce una sensazione di pesantezza e dolore di natura indefinita nell'addome inferiore, che potrebbe non esserci. Il dolore si irradia agli organi vicini (utero e vescica), provocando disuria (aumento della minzione).
Con lo sviluppo di un processo purulento, il dolore si intensifica, la temperatura corporea può raggiungere i 40-41 ° C. Se l'ascesso penetra nella pelle, si forma una fistola o, nel peggiore dei casi, può verificarsi una svolta nella cavità addominale e si sviluppa la peritonite. inizio.
Anche la paraproctite anaerobica è estremamente difficile, la malattia si diffonde rapidamente, l'infiammazione non ha confini chiari ed è accompagnata da grave intossicazione.
Molto spesso ciò accade tra quei pazienti che hanno già avuto una paraproctite acuta nella loro anamnesi. Questa situazione si verifica se il paziente non ha cercato aiuto medico in tempo nella speranza di sconfiggere la malattia da solo.

La forma cronica è irta della formazione di fistole, della presenza di infiammazione del retto e dei tessuti adiacenti. Se, sullo sfondo della paraproctite purulenta, si è verificata un'apertura indipendente dell'ascesso, ma la ferita non guarisce entro 1,5 - 2 mesi, il processo ha acquisito un decorso cronico. A tutto questo quadro clinico si aggiungono i seguenti sintomi di paraproctite cronica: prurito alla zona perianale, difficoltà nella defecazione, incontinenza fecale. In modo negativo, ciò influisce anche sullo stato mentale: compaiono ansia, irritabilità, insonnia. Visivamente, nella paraproctite cronica, vengono determinate una fistola sulla pelle e l'asimmetria del perineo e dei glutei.
paraproctite nei neonati
Le cause della paraproctite nei neonati spesso diventano la flora stafilococcica. Sullo sfondo di un'anomalia congenita delle ghiandole anali, di una ridotta immunità o di un'igiene impropria del perineo, si verifica un'infiammazione.
I sintomi della paraproctite nei bambini sono: febbre alta, pianto e ansia senza causa, presenza di un doloroso rossore denso intorno all'ano. È possibile rilasciare pus dalla fistola risultante.
Paraproctite durante la gravidanza
Le questioni più discusse nei forum tematici riguardano il parto con paraproctite e il modo in cui la malattia influisce sullo sviluppo della gravidanza.
Naturalmente, la presenza di un focolaio purulento nel corpo può influire negativamente sullo sviluppo del feto, soprattutto nel primo trimestre di gravidanza. Pertanto, non cercate risposte su Internet, ma rivolgetevi al vostro medico, che sceglierà la tattica migliore per gestire la gravidanza, il parto e vi prescriverà un trattamento, a seconda della forma e della gravità della malattia.
Come viene diagnosticata la paraproctite?
Per diagnosticare la malattia vengono utilizzati i seguenti metodi:
- esame digitale del retto. Con il suo aiuto, puoi determinare la sede del dolore e la posizione dell'ascesso;
- sigmoidoscopia. Con il suo aiuto vengono valutate le condizioni della mucosa del retto e la localizzazione dell'infiltrato;
- esame del sangue clinico. Mostrerà la presenza di un processo infiammatorio nel corpo. Si riscontrano livelli elevati di leucociti, uno spostamento della formula verso sinistra e un'accelerazione della VES (velocità di eritrosedimentazione) fino a 50 mm/h;
- puntura della cavità purulenta con l'introduzione di un colorante. La fistola viene colorata con una soluzione di blu di metilene all'1%. Innanzitutto viene inserito un batuffolo di cotone nel retto, quindi viene iniettato un colorante attraverso il decorso esterno della fistola sotto leggera pressione. La posizione del processo viene giudicata dalla posizione della macchia di blu di metilene sul tampone e il volume del colorante indica la dimensione della cavità;
- l'ecografia, l'ecografia e la radiografia consentono di determinare la localizzazione del processo, se altri metodi non sono sufficienti.
Una diagnosi corretta e accurata consentirà al medico di determinare la forma di paraproctite corrispondente alla classificazione, trattarla adeguatamente al fine di ridurre al minimo il verificarsi di recidive in futuro.
Come distinguere la paraproctite dalle emorroidi
Prima di tutto, presta attenzione al tuo benessere generale: con le emorroidi non avrai febbre alta e malessere generale.
Il sigillo nell'ano con le emorroidi è rappresentato dalle emorroidi e apparirà dopo uno sforzo fisico, sforzi, starnuti, tosse. Le emorroidi iniziano entro pochi mesi. Nel momento in cui si forma l'infiltrato infiammatorio della paraproctite prima della fine della prima settimana di malattia, fa male e pulsa.
Tieni presente che la paraproctite si verifica nel 15% dei casi nelle persone che soffrono di emorroidi! E se l'infiltrato è diventato molto doloroso, la temperatura è alta e i soliti rimedi per le emorroidi come Ultraproct non sono più d'aiuto, vai immediatamente dal medico per un consiglio!
Trattamento della paraproctite
Questa malattia fornisce solo un trattamento chirurgico radicale. Durante l'intervento, che viene eseguito in anestesia generale o in anestesia epidurale, si apre un ascesso, lo si drena, si ricerca e individua la cripta interessata e il tratto fistoloso, nonché la loro eliminazione. Se interrompi la comunicazione con l'intestino, puoi dimenticare la malattia per sempre.

Come viene eseguita l'operazione, puoi vedere nel video qui sopra.
L'operazione viene eseguita in istituti medici specializzati e questa procedura richiede elevate qualifiche, buona conoscenza dell'anatomia e una vasta esperienza da parte del coloproctologo.
Dopo l'intervento chirurgico per il trattamento della paraproctite, i pazienti devono rispettare il regime. Entro tre giorni è necessario bere molti liquidi, dopo di che viene prescritta una dieta rigorosa. Fritti, grassi, acidi e salati sono esclusi dalla dieta.
Di grande importanza è il periodo postoperatorio stesso, che dura almeno tre settimane. Durante questo periodo è necessaria un'attenta cura quotidiana dell'area perineale e della ferita chirurgica. Gli antibiotici sono prescritti per uso sistemico, medicazione delle ferite con soluzioni antisettiche (clorexidina, diossidina), unguenti antibatterici (levomekol, fusimet). Aiutare a curare la malattia significa migliorare la guarigione (metiluracile).
Trattamento della paraproctite a casa
Dopo la dimissione dall'ospedale, seguire attentamente le istruzioni sulla medicazione della ferita fornite dal medico. La cura delle ferite non richiede condizioni sterili e puoi continuare a medicare da solo o con un assistente.
Nota! Se dopo l'operazione si verifica una temperatura elevata, è urgente consultare un medico per un esame approfondito e un esame del contenuto della ferita.
Trattamento della paraproctite senza intervento chirurgico
Il trattamento non chirurgico della paraproctite viene utilizzato solo per i suoi tipi infiltrativi. Per la terapia conservativa vengono utilizzate supposte con antibiotici (streptocide, cloramfenicolo), supposte di ittiolo. Avrai anche bisogno dell'unguento Vishnevskij per un'abbondante lubrificazione della supposta prima della somministrazione.
Il trattamento con rimedi popolari è consentito solo sotto forma di semicupi per 10-15 minuti, ad una temperatura di 37-38 ° C con sale marino, mummia, decotti di erbe (calendula, erba di San Giovanni, origano, borsa del pastore) .
Tuttavia, non dimenticare che se non ci sono miglioramenti, l'operazione non può essere evitata in futuro e l'ascesso dovrà comunque essere tagliato. Le candele con paraproctite potrebbero non essere efficaci per coloro che hanno un'infezione nel corpo.
I pazienti con forme acute e croniche di paraproctite sono caratterizzati da paraprosexia, quando la natura spiacevole della malattia e la delicatezza del problema li introducono in una tesa aspettativa di complicazioni, a seguito della quale le conseguenze della malattia passano inosservate.
Secondo le recensioni di coloro che hanno avuto la paraproctite, le complicazioni della malattia sotto forma di formazione di fistole sono abbastanza comuni. E per eliminare la malattia, potrebbe essere necessaria più di un'operazione. Non dovresti farti prendere dal panico per questo, ma devi sintonizzarti su un trattamento lungo e completo. Non dimenticare che con un intervento chirurgico radicale corretto e tempestivo, la prognosi della malattia è favorevole. Soprattutto, in nessun caso non ritardare la visita dal medico!
Quale dovrebbe essere la prevenzione della malattia
Per evitare questo spiacevole disturbo, segui questi consigli:
- non raffreddare eccessivamente;
- condurre uno stile di vita attivo. Ciò è particolarmente vero per quelle persone il cui lavoro è associato a mobilità ridotta (autisti, macchinisti, sarte, informatici), poiché la congestione nella zona pelvica porta a malattie del retto;
- mangiare bene: bere fino a 2 litri di liquidi al giorno, includere cibi ricchi di fibre nella dieta;
- non abusare di lassativi;
- guarda il tuo peso;
- trattare tempestivamente le malattie del retto (Emorroidi, Ragade anali).
Ricordare! Solo uno specialista qualificato può determinare i sintomi e il trattamento della malattia. Rivolgendoti a un medico non appena noti i primi sintomi caratteristici della paraproctite, eviterai complicazioni e sarai in grado di mantenere la tua salute.
Il più interessante sull'argomento
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0