Le infezioni trasmesse per via aerea sono un ampio gruppo di malattie infettive acute che causano un processo patologico nel tratto respiratorio. Per la prima volta, i bambini - bambini in età prescolare e scolari - vengono spesso infettati da questo tipo di infezione. Considereremo di seguito quali malattie appartengono a questo gruppo.
Come avviene l'infezione?
Le malattie infettive trasmesse per via aerea sono riunite in un unico gruppo, poiché hanno sintomi comuni:- Distribuzione degli agenti infettivi attraverso il meccanismo delle goccioline trasportate dall'aria.
- Il bersaglio dell’infezione è il tratto respiratorio superiore.
- Sono particolarmente suscettibili alle epidemie - nella stagione fredda, nei gruppi lavorativi ed educativi.
- Prevalenza tra tutti i segmenti della popolazione.
- natura virale - provoca l'insorgenza di malattie come influenza, infezioni virali respiratorie acute, infezioni respiratorie acute, morbillo, parotite, varicella.
- natura batterica - provoca meningite meningococcica, scarlattina, pertosse, difterite.
Principali agenti patogeni e loro manifestazioni
infezioni respiratorie acute– condizioni patologiche respiratorie a decorso acuto, causate da microrganismi di varia origine (esistono circa 200 tipi di agenti patogeni che possono causare infezioni respiratorie acute). Muoiono alle alte temperature e se esposti a disinfettanti, ma sono abbastanza resistenti alle basse temperature. Gli agenti patogeni si depositano sulle mucose del rinofaringe e iniziano a moltiplicarsi rapidamente, penetrando più in profondità e provocando infiammazioni nei tessuti. È possibile ammalarsi di infezioni respiratorie acute più volte durante l'anno.
– malattie virali respiratorie acute. Se le infezioni respiratorie acute sono causate da virus, batteri, micoplasmi, solo i virus sono la causa delle infezioni virali respiratorie acute. L'ARVI comprende infezioni da influenza, parainfluenza, rinovirus e adenovirus. L'immunità che lasciano è instabile: puoi ammalarti più di una volta. Si presenta come un raffreddore in forma lieve o cancellata.
– una malattia virale che coinvolge le vie respiratorie nel processo patologico. Esistono tre tipi di virus influenzali: A, B, C. Il periodo di latenza (nascosto) dura fino a 4 giorni. La malattia si manifesta sotto forma di debolezza, mal di testa e dolori muscolari, brividi dovuti all'intossicazione del corpo. Accompagnato anche da sintomi catarrali delle prime vie respiratorie (naso che cola, tosse, congestione nasale, mal di gola). Il decorso dell'influenza ha forme lievi, moderate e gravi.
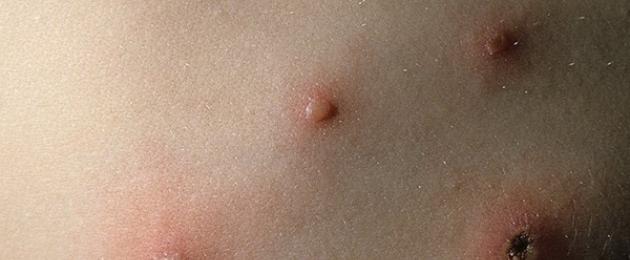
– una patologia infettiva acuta causata da un virus della famiglia degli herpesvirus. È comune tra i bambini piccoli, ma anche gli adulti possono esserne colpiti. Una volta che ti ammali, hai l’immunità per tutta la vita. Una persona diventa contagiosa diversi giorni prima della comparsa della caratteristica eruzione cutanea e durante l'intero periodo della malattia. Il periodo di incubazione varia da 10 a 20 giorni e la malattia stessa dura solitamente fino a 7-10 giorni. Una caratteristica della varicella è la comparsa di un'eruzione cutanea con vesciche e un forte aumento della temperatura.

– un’infezione di origine virale, altamente contagiosa e trasmessa attraverso l’aria. Il morbillo è causato da un virus a RNA del genere Morbillovirus. Il serbatoio dell'infezione è la persona malata 2-3 giorni prima della comparsa della malattia e per 4-5 giorni dopo la comparsa dell'eruzione cutanea. Accompagnato da sintomi generali del raffreddore e dalla presenza di un'eruzione papulare. L'eruzione cutanea si osserva prima sulla testa, poi sulla superficie del corpo e sugli arti superiori, per poi scendere agli arti inferiori. Questa sequenza è caratteristica del morbillo e aiuta a differenziarlo da altre malattie.

è una malattia acuta trasmessa per via aerea. È causata da un virus a RNA che appartiene alla famiglia dei togavirus. Il virus non è resistente alle alte temperature, ai disinfettanti e alle radiazioni ultraviolette. La fonte dell'infezione è una persona malata: diventa contagiosa 4 giorni prima della comparsa dell'eruzione cutanea. La malattia è accompagnata da una caratteristica piccola e frequente eruzione cutanea rosa e da linfonodi ingrossati nella parte posteriore della testa e del collo.

– si tratta di una condizione patologica infettivo-infiammatoria con infiammazione delle salivari, meno comunemente, del pancreas e delle gonadi. L'agente eziologico della parotite appartiene alla famiglia dei paramixovirus. Viene inattivato dal calore, dall'irradiazione ultravioletta e dall'esposizione a soluzioni antisettiche, ma rimane vitale per lungo tempo a basse temperature. La malattia è accompagnata da febbre e gonfiore tipico nella zona delle ghiandole salivari parotidee. Alla palpazione il gonfiore è doloroso ed ha consistenza molle. Rimane in questo stato per 3-4 giorni, poi si nota la sua graduale diminuzione. Il periodo di latenza è di circa 12-20 giorni.

Pertosse– una malattia batterica infettiva accompagnata da una grave tosse spasmodica. L'agente eziologico è il bacillo Bordet-Gengou. Il tempo di incubazione varia da diversi giorni a due settimane. Il paziente dovrà essere isolato per 40 giorni dalla comparsa dei sintomi. La condizione dolorosa inizia con sintomi catarrali, quindi si aggiunge una tosse con crescente gravità. Gli attacchi sono così gravi che spesso finiscono con il vomito.
Difterite– una malattia infettiva con meccanismo di trasmissione aerea di origine batterica. La causa della malattia è il bacillo della difterite di Loeffler. Colpisce i tessuti del rinofaringe, dell'orofaringe e della pelle e provoca lì un processo patologico. È caratterizzato dall'infiammazione delle tonsille, delle mucose della laringe e della trachea e dalla comparsa di un caratteristico rivestimento bianco su di esse.

– un’infezione batterica acuta, il cui agente eziologico è considerato lo streptococco beta-emolitico del gruppo A. Le caratteristiche distintive della scarlattina sono la lingua cremisi, una piccola eruzione cutanea sulla superficie della pelle e le tonsille ingrossate.

La malattia è accompagnata da segni di intossicazione: mal di testa, febbre alta, malessere, brividi, nausea. Il periodo di latenza varia da 3 a 10 giorni.
– una pericolosa malattia infettiva trasmessa da goccioline trasportate dall’aria. L'agente eziologico della meningite è il meningococco; il diffusore dell'infezione è considerato una persona malata o un portatore di agenti patogeni. In molte persone, il meningococco provoca prima la rinofaringite, che si esprime con mal di gola, naso che cola o congestione nasale. Poi si aggiungono le intossicazioni e le sindromi meningee: forte mal di testa, febbre alta, nausea, vomito, convulsioni, torcicollo. L'assistenza prematura da parte di specialisti può portare alla morte del paziente.
Leggi di più -
una misura preventiva che aiuterà a proteggere un bambino da una malattia così pericolosa come la meningite meningococcica.
Segni sintomatici
Il quadro clinico delle infezioni trasmesse per via aerea è determinato dalla malattia specifica. Tutte queste infezioni sono caratterizzate da fenomeni catarrali, intossicazione del corpo e manifestazioni specifiche.I fenomeni di intossicazione e catarro si esprimono in sintomi solitamente riscontrabili nei raffreddori e nelle malattie virali. Ciò può includere:
- aumento della temperatura;
- mal di testa;
- perdita di appetito;
- problemi respiratori;
- dolore e mal di gola.
- debolezza generale;
- tosse e dolore al petto;
- brividi;
- naso che cola o chiuso;
- con la varicella, è obbligatoria la presenza di un'eruzione vescicolare su tutta la superficie del corpo, accompagnata da una temperatura elevata;
- Il morbillo è caratterizzato da un'eruzione cutanea sotto forma di macchie rosa brillante con una certa sequenza di apparizione;
- la parotite è tipicamente caratterizzata dalla presenza di un gonfiore doloroso dietro le orecchie o sotto la mascella;
- la pertosse è accompagnata da una forte tosse che abbaia sotto forma di attacchi;
- la difterite è caratterizzata dalla formazione di placche bianche sulle tonsille;
- La scarlattina è caratterizzata da una piccola eruzione cutanea e da una lingua color cremisi;
- la rosolia viene diagnosticata da una piccola eruzione cutanea abbondante su tutto il corpo e da linfonodi ingrossati;
- La meningite è caratterizzata da sindromi positive di Kernig e Brudzinski, tensione nei muscoli della parte posteriore della testa, vomito, convulsioni, fotofobia e aumento della sensibilità degli organi di senso.

Metodi diagnostici
La diagnosi delle malattie trasmesse per via aerea si basa su:
- sintomi clinici caratteristici descritti sopra;
- dati anamnestici (se ci sono stati contatti con persone malate);
- ricerca di laboratorio.
- Il metodo virologico si basa sull'identificazione di un virus specifico che ha causato una particolare malattia. A tale scopo, il biomateriale viene prelevato dalle vie respiratorie (muco, espettorato, secrezioni nasali) ed esaminato per identificare l'agente patogeno.
- Metodi sierologici ed ELISA: consentono di rilevare la presenza di anticorpi contro i virus.
- Metodo batteriologico: il materiale viene prelevato (muco dal naso, dalla gola, dall'espettorato, dal pus) e inviato al laboratorio. Lì, il materiale prelevato viene inoculato e osservato per identificare i batteri patogeni.
- Esami generali del sangue e delle urine: puoi vedere gli indicatori del processo infiammatorio.
Metodi terapeutici
I pazienti, e soprattutto i bambini piccoli, affetti da morbillo, meningite meningococcica, pertosse e difterite sono soggetti a ricovero obbligatorio nel reparto di malattie infettive. Le infezioni virali respiratorie acute non complicate, le infezioni respiratorie acute, l'influenza, la varicella vengono trattate a casa dopo aver visitato un medico.I principi del trattamento includono:
1. Terapia sintomatica:
- farmaci per abbassare la temperatura - Paracetamolo, Nurofen; nei bambini Ibufen, Tsefekon (supposte);
- farmaci per la tosse - Mucaltin, Bronholitin, Lazolvan;
- rimedi per il mal di gola – Strepsils, Linkas;
- gocce per naso che cola - Pinosol, Sanorin, Rinoxyl;
- antistaminici - Zodak, Suprastin, Tavegil;
- lubrificare l'eruzione cutanea con varicella e morbillo con una soluzione di verde brillante, soluzione di costelia, fucarcina;
- antisettici locali per la gola - Ingalipt, Hexoral, Chlorophyllipt;
- per la parotite si applicano calore secco e impacchi localmente sulla zona gonfia.

2. Terapia antivirale – per infezioni di origine virale: Aciclovir, Anaferon, Ribavirina, Amizon.
3. Terapia antibiotica delle infezioni di origine batterica: Penicillina, Cefatoxime, Cefazolina, Azitromicina. Ai bambini vengono prescritte le sospensioni Suprax e Zinnat.
4. Per la difterite è prescritta la somministrazione di siero antidifterite.
Il trattamento delle infezioni da goccioline nei bambini prevede anche l’alleviamento dei sintomi. La differenza sta nella scelta dei farmaci approvati in dosi adeguate.
Misure preventive
I metodi di prevenzione non specifici includono quanto segue:- durante la stagione del raffreddore e dell'influenza, limitare o escludere i luoghi affollati;
- rafforzare il sistema immunitario con procedure sanitarie;
- utilizzare agenti antivirali locali a scopo preventivo (unguento ossolinico, interferone);
- complessi vitaminici;
- trattare le malattie emergenti in modo tempestivo, senza portare alla cronicità;
- Durante le epidemie, indossare maschere mediche.
- Vaccino MPR – prevenzione del morbillo, della rosolia e della parotite. Viene effettuato due volte: a 12 mesi e a 6 anni.
- Vaccino DTP – previene lo sviluppo di pertosse, difterite, tetano. Viene effettuato tre volte, a partire dai 3 mesi di vita del bambino con una pausa di 45 giorni. Successivamente viene somministrata la prima rivaccinazione dopo 18 mesi dall'ultima vaccinazione.
- Vaccino ADSM – vaccinazione ripetuta contro difterite e tetano. Lo fanno a 7 e 16 anni.
- Vaccini antinfluenzali - Influvac, Grippol. Non è una vaccinazione obbligatoria, ma è consigliata per bambini e adulti frequentemente malati.

Misure e precauzioni antiepidemiologiche nell’epidemia epidemiologica
Per tutte le malattie infettive registrate è necessario attuare misure antiepidemiologiche per distruggere il serbatoio dell’infezione e prevenire l’infezione di persone sane. Attività svolte alla fonte dell’infezione:- Misure in relazione al paziente. I pazienti vengono ricoverati in ospedale e isolati finché la malattia è contagiosa. I pazienti con influenza, ARVI e varicella possono essere isolati a casa. È necessario che siano dotati di stanza separata, stoviglie e biancheria.
- Eventi con persone di contatto. Se vengono rilevate persone infette da morbillo, varicella, scarlattina, difterite o pertosse, gli istituti prescolari vengono chiusi per la quarantena. I contatti sono soggetti all'osservazione da parte degli operatori sanitari, agli esami necessari e vengono vaccinate le persone non vaccinate con una storia di vaccinazione (DTP, MMR).
Coloro che sono in contatto con pazienti affetti da ARVI dovrebbero indossare maschere di garza, lubrificare i passaggi nasali con un unguento ossolinico e utilizzare farmaci immunostimolanti.
- Azioni antiepidemiche all'interno. La stanza del paziente deve essere ventilata frequentemente e pulita quotidianamente con acqua. Si consiglia inoltre di irradiare la stanza con lampade battericide. Tutta l'attrezzatura usata della persona malata deve essere disinfettata.
Articolo successivo.
a) ARVI
INFEZIONI VIRALI RESPIRATORIE ACUTE - un gruppo di malattie infettive umane acute trasmesse da goccioline trasportate dall'aria e caratterizzate da danni predominanti al sistema respiratorio. L'ARVI è considerata la malattia infettiva umana più comune. Gli ARVI comprendono infezioni influenzali, parainfluenzali e da coronavirus.
La fonte primaria di agenti infettivi è solo una persona: un paziente o un portatore. La trasmissione del virus da persona a persona avviene principalmente tramite goccioline trasportate dall'aria, anche attraverso oggetti domestici). Si nota una pronunciata irregolarità, facilitata dal raffreddamento e dalla diminuzione della resistenza del corpo. Persone di tutte le età sono suscettibili a queste infezioni.
Gli ARVI sono caratterizzati da un breve periodo di incubazione e da una malattia generale.
La diagnosi si basa su risultati anomali, anamnesi o portatori.
La diagnosi differenziale tra i diversi ARVI è difficile. La grave tossicosi dal primo giorno di malattia con successiva aggiunta di fenomeni catarrali delle prime vie respiratorie di qualcun altro distingue l'influenza da altre infezioni virali respiratorie acute, in cui lo sviluppo di fenomeni catarrali molto spesso precede un aumento della paleotemperatura corporea e i sintomi di la malattia è scarsamente espressa.
Trattamento. La maggior parte dei pazienti viene curata a casa. sono state dimostrate le condizioni del letto), antipiretici a paleotemperature superiori a 38,5 °C e agenti desensibilizzanti. Interferone e reaferon sono stati rilevati in tutte le infezioni virali respiratorie acute. Per le complicanze dell'ARVI vengono utilizzati biotici e sulfamidici. Le indicazioni per il ricovero ospedaliero comprendono un decorso complicato e grave della malattia, la presenza di gravi malattie concomitanti. Ai pazienti con infezioni virali respiratorie acute gravi vengono somministrate gammaglobuline anti-influenza o anti-morbillo da donatore in ambito ospedaliero.
La prognosi è favorevole, ma è probabile il decesso di persone con un'anamnesi medica complicata e di pazienti di età superiore a 70 anni con un decorso grave e complicato della malattia.
La prevenzione consiste nella diagnosi precoce e nell'isolamento dei pazienti e degli sportivi, nella predeterminazione delle vitamine in base alle indicazioni) la cura dei pazienti deve indossare maschere di garza a 4-6 strati. È necessario limitare le visite agli ospedali e ai DR durante le epidemie di ARVI. Alle persone che hanno interagito con i pazienti vengono somministrati prodotti antivirali (ad esempio, unguento ossolinico). La stanza in cui si trova il paziente deve essere regolarmente ventilata e pulita con acqua con una soluzione di polvere allo 0,5%. Durante l’epidemia viene effettuata una disinfezione continua e definitiva dei tessuti nasali dei pazienti. Vengono utilizzati vaccini automatici vivi o uccisi).
b) infezioni respiratorie acute
L'ARI è una malattia respiratoria acuta (catarro acuto del tratto respiratorio superiore, raffreddore) - un gruppo di malattie caratterizzate da febbre a breve termine, intossicazione moderata e che colpiscono prevalentemente varie parti del tratto respiratorio superiore. Le infezioni respiratorie acute sono causate da un gran numero di virus diversi: influenza, parainfluenza, adenovirus, rinovirus (causano il naso che cola contagioso) e altri agenti patogeni (più di 200 varietà). Sono resistenti al congelamento, ma muoiono rapidamente se riscaldati, sotto l'influenza di vari disinfettanti e dell'irradiazione ultravioletta.
La fonte dell'infezione da infezioni respiratorie acute è una persona che soffre di una forma grave o scomparsa di malattia respiratoria acuta. La trasmissione dell'infezione avviene tramite goccioline trasportate dall'aria. Ma il contagio può avvenire attraverso oggetti domestici (stoviglie, asciugamani, ecc.). L'infezione da adenovirus può essere contratta anche attraverso la trasmissione nutrizionale, attraverso le feci e l'acqua delle piscine e persino dei laghi. L'incidenza delle infezioni respiratorie acute si registra durante tutto l'anno, ma aumenta con il freddo. Ciò è dovuto alla carenza vitaminica della popolazione durante questo periodo, al fattore freddo e al sovraffollamento della popolazione durante la stagione fredda. Le malattie si manifestano sotto forma di casi isolati ed epidemie.
I virus che causano infezioni respiratorie acute infettano la mucosa delle vie respiratorie. Un processo infiammatorio si sviluppa nel tessuto sottostante. I prodotti tossici dei virus agiscono su varie parti del sistema nervoso. La gravità della malattia è correlata alla virulenza del virus e allo stato del sistema immunitario del paziente. Un'infezione virale provoca una diminuzione dell'immunità, che contribuisce all'aggiunta di un'infezione batterica secondaria e alla comparsa di complicanze. Le complicazioni compaiono più spesso nelle persone con malattie cardiovascolari e polmonari croniche e con diabete mellito. L'immunità dopo una malattia è instabile, quindi ogni persona può ammalarsi di qualche tipo di infezione respiratoria acuta 3-4 o più volte all'anno.
c) Pertosse
La pertosse è una malattia infettiva acuta correlata alle antroponosi aeree; caratterizzato da attacchi di tosse spasmodica. Si osserva principalmente nei bambini in età precoce e prescolare.
Sintomi, ovviamente. Il periodo di incubazione è di 3 - 15 giorni (solitamente 5 - 7 giorni). Il periodo catarrale si manifesta con un aumento lieve o moderato della temperatura corporea e della tosse, aumentando gradualmente in frequenza e gravità. Questo periodo dura da diversi giorni a 2 settimane. Il passaggio al periodo spastico avviene gradualmente. Compaiono attacchi di tosse spastica o convulsa, caratterizzati da una serie di brevi colpi di tosse - tremori sinistri e successiva inspirazione, che è accompagnata da un suono prolungato (ripresa). Appare una nuova serie di impulsi di tosse. Questo può essere ripetuto più volte. Alla fine dell'attacco (soprattutto nelle forme gravi), si osserva il vomito. Durante il giorno, gli attacchi, a seconda della gravità della malattia, si ripetono fino a 20-30 volte o più. Il viso del paziente diventa gonfio, a volte compaiono emorragie sulla pelle e sulla congiuntiva degli occhi e si forma un'ulcera sul frenulo della lingua. Nei casi più gravi, al culmine dell'attacco, possono verificarsi convulsioni cloniche o clonico-toniche e nei bambini del primo anno di vita può verificarsi arresto respiratorio. Un esame del sangue rivela leucocitosi (fino al 20 - 70 _ 10% o più), linfocitosi; La VES in assenza di complicanze è normale o ridotta. Questo periodo dura da 1 a 5 settimane o più. Durante il periodo di risoluzione, che dura da 1 a 3 settimane, la tosse perde il suo carattere convulsivo e tutti i sintomi scompaiono gradualmente. A seconda della frequenza degli attacchi di tosse e della gravità degli altri sintomi, si distinguono le forme lievi, moderate e gravi di pertosse. Si osservano anche forme cancellate di pertosse, in cui la natura spastica della tosse non è espressa. Questa forma si osserva nei bambini che hanno ricevuto vaccinazioni e negli adulti.
Complicazioni: polmonite (nello sviluppo della quale è coinvolta la microflora batterica), atelettasia polmonare, enfisema del mediastino e del tessuto sottocutaneo, encefalopatia, ecc. Le difficoltà di riconoscimento si verificano principalmente nella forma cancellata. È necessario differenziare dalle infezioni respiratorie acute e dalla bronchite. La diagnosi è confermata dall'isolamento del bacillo della pertosse dalle secrezioni tracheobronchiali; per la diagnosi retrospettiva nei periodi successivi vengono utilizzati metodi sierologici (test di agglutinazione, RSK, RNGA).
d) Difterite
Difterite- una grave infezione batterica, le cui principali manifestazioni cliniche sono causate dalla tossina difterica. La difterite colpisce il naso, la gola e talvolta la pelle, ma nei casi più gravi può diffondersi anche al cuore, ai reni e al sistema nervoso. L'uso diffuso del vaccino DTP negli anni del dopoguerra in molti paesi ha praticamente eliminato i casi di difterite e tetano e ha ridotto significativamente il numero di casi di pertosse.
Cause della difterite. L'agente eziologico della difterite è un batterio noto come tossina difterica.
L'esotossina è prodotta da ceppi tossigeni di Corynebacterium diphtheridae, che entrano nel flusso sanguigno e causano la distruzione dei tessuti nell'area infetta, solitamente il naso e la bocca. Il decorso della malattia è grave e spesso causa grave intossicazione del corpo, infiammazione della gola e delle vie respiratorie. Inoltre, in assenza di un trattamento tempestivo, la difterite è irta di gravi complicazioni: gonfiore della gola e problemi respiratori, danni al cuore, ai reni e al sistema nervoso.
La difterite viene trasmessa da goccioline trasportate dall'aria da pazienti affetti da difterite o da portatori di batteri sani, in rari casi - attraverso oggetti infetti (ad esempio indumenti, giocattoli o stoviglie).
Conseguenze e complicanze della difterite. Il trattamento della difterite in fase iniziale garantisce un recupero completo, senza complicazioni, sebbene la durata del recupero dipenda dalla gravità dell'infezione. In assenza di un trattamento tempestivo, sono possibili gravi complicazioni, comprese complicazioni cardiache, che possono portare al coma, alla paralisi o addirittura alla morte.
Come si può prevenire la difterite? Il modo principale e più efficace per prevenire la difterite è la vaccinazione. Il vaccino contro la difterite (tossoidi) viene somministrato in una singola dose per via intramuscolare ai bambini in età primaria e prescolare; i bambini più grandi e gli adulti possono essere somministrati per via sottocutanea profonda. Un'iniezione secondaria di tossoidi viene somministrata ai bambini in età scolare e viene ripetuta 10 anni dopo, quando i bambini diplomano la scuola (cioè a 16-18 anni).
e) Morbillo
Morbillo– una malattia infettiva acuta caratterizzata da febbre, intossicazione, danni al tratto respiratorio superiore e eruzione cutanea a chiazze sulla pelle.
Causa del morbillo
Il morbillo è causato da un virus che muore rapidamente se riscaldato, irradiato da radiazioni ultraviolette o sotto l'influenza di disinfettanti.
Fonte di infezioneè una persona malata che diventa contagiosa 2 giorni prima della comparsa dei primi segni della malattia e rimane pericolosa per gli altri per 5 giorni dopo la comparsa dell'eruzione cutanea.
La trasmissione dell'infezione avviene tramite goccioline trasportate dall'aria. L'infezione da morbillo attraverso terzi e oggetti vari non si verifica a causa della scarsa stabilità del virus nell'ambiente esterno.
Tutte le persone sono altamente suscettibili al morbillo. Chi non l’ha avuto e non è vaccinato, una volta infetto si ammala nel 100% dei casi. Negli ultimi anni, i giovani, la cui immunità è diminuita nel tempo dopo aver ricevuto vaccinazioni contro il morbillo durante l’infanzia, si ammalano sempre più di morbillo.
Processo di sviluppo del morbillo
Il virus del morbillo invade le cellule della mucosa delle vie respiratorie, lì si moltiplica e si diffonde attraverso il sangue in tutto il corpo. In questo caso, l'agente patogeno si accumula nelle mucose degli occhi, delle vie respiratorie, della cavità orale e della pelle e le colpisce.
Il morbillo porta ad una diminuzione dell'immunità generale durante il periodo di malattia e nei mesi successivi, che si manifesta con un'esacerbazione delle malattie infiammatorie croniche del paziente (sinusite, tonsillite, otite media, ecc.).
Dopo aver sofferto di morbillo, si sviluppa un'immunità persistente alla malattia per tutta la vita. Dopo la vaccinazione l’immunità dura circa 15 anni.
Segni di morbillo
Il periodo di incubazione dura 9-11 giorni. La malattia inizia con un aumento della temperatura corporea fino a 38-39 ºС, sviluppo di naso che cola, tosse ruvida (“che abbaia”), raucedine, fotofobia, mal di testa, stanchezza generale e disturbi del sonno. Appare gonfiore del viso, palpebre, rossore luminoso della congiuntiva e della mucosa orale.
Il 2-3o giorno di malattia, le eruzioni cutanee compaiono sulla mucosa delle guance sotto forma di piccole macchie bianche, di circa 1 mm di dimensione, leggermente sopra la mucosa rossa (macchie di Belsky-Filatov-Koplik). Di solito si trovano in gruppi, non si fondono mai tra loro e assomigliano in apparenza alla semola. Persistono per 1-3 giorni e poi scompaiono.
Il 4° giorno della malattia dietro le orecchie e sul ponte del naso, poi entro 24 ore compaiono macchie rosa o rosse sulla pelle di tutto il viso, collo e parte superiore del torace, che dopo poche ore aumentano di dimensioni, diventano in grandi macchie viola e i bordi irregolari si fondono.
L'eruzione cutanea è solitamente abbondante. L'aspetto della pelle tra gli elementi dell'eruzione cutanea è normale. Il 5° giorno l'eruzione cutanea si diffonde al busto e alle braccia e il 6° alle gambe. L'eruzione cutanea è solitamente abbondante. Ce n'è soprattutto molto sul viso, un po' meno sul corpo e ancor meno sulle gambe. Come risultato della fusione dell'eruzione cutanea sul viso, diventa gonfia, le palpebre si ispessiscono, i tratti del viso diventano più grossolani e l'aspetto del viso cambia radicalmente.
Il periodo di eruzione cutanea è caratterizzato da un aumento della temperatura corporea fino a 40 ºС, un aumento dell'infiammazione delle vie respiratorie e un deterioramento delle condizioni generali del paziente. La temperatura corporea raggiunge il massimo nel 2-3o giorno dell'eruzione cutanea, quindi diminuisce rapidamente fino alla normalità e si verifica il recupero. L'eruzione persiste per 3-4 giorni, poi inizia a svanire e acquisisce una tinta marrone o giallastra nello stesso ordine in cui è apparsa. Lo sbiadimento dell'eruzione cutanea può essere accompagnato dalla desquamazione della pelle.
Complicazioni. Infiammazione dei polmoni, dell'orecchio, dei seni paranasali, danni alla cornea, al sistema nervoso.
Riconoscere la malattia. La diagnosi di morbillo è confermata dai risultati di un esame del sangue prelevato da una vena.
Trattamento del morbillo
I pazienti con forme di morbillo lievi e moderate non complicate vengono curati a casa sotto la supervisione di un medico locale. I pazienti con forme gravi e complicate di queste malattie vengono inviati in ospedale.
Trattamento di un paziente con morbillo Viene effettuato allo stesso modo dei pazienti con infezioni virali respiratorie acute. In caso di grave infiammazione della congiuntiva degli occhi, è necessario instillare una soluzione al 20% di solfacile di sodio dietro le palpebre inferiori, 2 gocce 3-4 volte al giorno, e dare al paziente una posizione comoda a letto in modo che la luce non cade negli occhi.
L'isolamento del paziente si interrompe 5 giorni dal momento in cui appare l'eruzione cutanea.
Prevenzione delle malattie
Un metodo affidabile per prevenire il morbillo è la vaccinazione.
I bambini non vaccinati che non hanno avuto il morbillo e che hanno interagito con il paziente non sono ammessi nel gruppo dei bambini per 17 giorni. Vengono vaccinati entro 2 giorni dal contatto con il paziente per prevenire la malattia oppure viene somministrata immunoglobulina alla dose di 0,25 ml/kg per 5 giorni dopo il contatto per prevenire o alleviare il decorso della malattia.
f) Varicella
Varicella(varicella) è una malattia infettiva caratterizzata da febbre ed eruzione cutanea sulla pelle e sulle mucose sotto forma di piccole vescicole con contenuto trasparente.
Patogeno– virus del gruppo dell’herpes (identico all’agente eziologico dell’herpes zoster – herpes zoster). Il virus è volatile, instabile nell'ambiente esterno e non patogeno per gli animali.
Fonte di infezione– un paziente con varicella, contagioso 1-2 giorni prima dell'inizio della malattia, così come durante la comparsa dell'eruzione cutanea; a volte - un paziente con herpes zoster. L'infezione avviene tramite goccioline trasportate dall'aria; la trasmissione transplacentare della malattia è possibile se una donna soffre di varicella durante la gravidanza. La suscettibilità alla varicella è elevata. Sono più spesso colpiti i bambini in età prescolare e primaria. Bambini sotto i 2 mesi di età. e gli adulti raramente si ammalano. L'incidenza maggiore si verifica nel periodo autunno-invernale.
La porta d'ingresso è la mucosa del tratto respiratorio superiore. Il virus viene trasportato attraverso il flusso sanguigno principalmente nelle cellule epiteliali della pelle e delle mucose. Possibili danni agli organi interni (fegato, milza, polmoni, pancreas, ecc.), in cui si formano piccoli focolai di necrosi con emorragia lungo la periferia. Dopo aver sofferto di varicella, rimane un'immunità duratura.
Ci sono tipici(leggero, medio e pesante) e forme atipiche di varicella. Nei casi lievi, le condizioni generali del paziente sono soddisfacenti. La temperatura è talvolta normale, ma più spesso subfebbrile, superando raramente i 38°. Le eruzioni cutanee sulla pelle non sono abbondanti, sulle mucose - sotto forma di singoli elementi. La durata dell'eruzione cutanea è di 2-4 giorni. La forma moderata è caratterizzata da lieve intossicazione, febbre elevata, eruzioni cutanee e prurito abbastanza abbondanti. La durata dell'eruzione cutanea è di 4-5 giorni. Man mano che le vescicole si asciugano, la temperatura si normalizza e il benessere del bambino migliora. La forma grave è caratterizzata da un'eruzione cutanea abbondante sulla pelle e sulle mucose della bocca, degli occhi e dei genitali. La temperatura è alta, si osservano vomito, mancanza di appetito, sonno scarso e ansia del bambino dovuta a un forte prurito. La durata dell'eruzione cutanea è di 7-9 giorni.
Caratteristiche dell'età. Negli adulti la varicella può essere molto grave, con la cosiddetta varicella primaria, encefalite. È particolarmente pericoloso per le donne incinte, poiché, se subita nei primi mesi di gravidanza, può portare a gravi patologie prenatali o alla morte del feto, e alla fine della gravidanza può causare parto prematuro o lo sviluppo della varicella congenita nel bambino. . La prognosi in questi casi è molto grave, poiché la malattia procede in modo atipico e i bambini muoiono per diffusione della varicella. Nei bambini nei primi 2 mesi di vita, la varicella è rara, il più delle volte in forma lieve o rudimentale. In generale, nei bambini di età compresa tra 2 mesi e 1 anno, la malattia è spesso grave, con varie complicanze (otite media, polmonite, piodermite, ecc.).
Complicazioni di solito si verificano a causa dell'aggiunta di un'infezione secondaria (erisipela, piodermite, ascesso, flemmone, sepsi, ecc.). A volte, dal 5° al 7° giorno dall'esordio della malattia, si sviluppa meningoencefalite di origine virale-allergica. Il sito descrive anche singoli casi di nefrite e miocardite focale.
g) Scarlattina
scarlattina- antroponosi aerea acuta, che colpisce principalmente i bambini sotto i 10 anni di età; caratterizzata da febbre, intossicazione generale, mal di gola ed eruzioni cutanee puntiformi. L'incidenza aumenta nei mesi autunnali e invernali.
Sintomi, ovviamente . Il periodo di incubazione dura 5 - 7 giorni. La malattia inizia in modo acuto. Compaiono aumento della temperatura corporea, forte malessere, mal di testa e dolore durante la deglutizione. Un sintomo tipico e costante è la tonsillite, caratterizzata da iperemia luminosa del palato molle, tonsille dilatate, nelle lacune o sulla superficie delle quali si trova spesso la placca. I linfonodi cervicali superiori sono ingrossati e dolorosi. Il vomito si verifica spesso, a volte ripetutamente. Il 1 ° giorno, o meno spesso il 2 ° giorno, sulla pelle di tutto il corpo appare un'eruzione puntiforme rosa brillante o rossa. Il triangolo nasolabiale rimane pallido (sintomo di Filatov); dermografismo bianco; Nelle pieghe degli arti non sono rare emorragie puntiformi. L'eruzione dura da 2 a 5 giorni, quindi diventa pallida, mentre la temperatura corporea diminuisce. Nella seconda settimana della malattia appare la desquamazione della pelle: lamellare sulle parti distali delle estremità, squamosa finemente e grossolanamente sul busto. La lingua è inizialmente rivestita, dal 2° al 3° giorno si schiarisce e dal 4° giorno assume un aspetto caratteristico: colore rosso vivo, papille nettamente sporgenti (lingua "cremisi"). In presenza di grave intossicazione si osserva un danno al sistema nervoso centrale (eccitazione, delirio, blackout). All'inizio della malattia si notano sintomi di aumento del tono del sistema nervoso simpatico e dal 4o al 5o giorno del sistema nervoso parasimpatico. Nelle forme lievi di scarlattina, l'intossicazione è lieve, la febbre e tutte le altre manifestazioni della malattia scompaiono entro il 4°-5° giorno; Questa è la variante più comune del decorso moderno della scarlattina. La forma moderata è caratterizzata da una maggiore gravità di tutti i sintomi, compresa l'intossicazione; il periodo febbrile dura 5 - 7 giorni. La forma grave, attualmente molto rara, si presenta in due varianti principali: scarlattina tossica con sintomi pronunciati di intossicazione (febbre alta, sintomi di danno al sistema nervoso centrale - svenimenti, delirio e, nei bambini piccoli, convulsioni, segni meningei), tutti i sintomi dalla faringe e dalla pelle sono chiaramente definiti; grave scarlattina settica con tonsillite necrotizzante, reazione violenta dei linfonodi regionali e frequenti complicanze settiche; la necrosi nella faringe può essere localizzata non solo sulle tonsille, ma anche sulla mucosa del palato molle e della faringe. La scarlattina tossico-settica è caratterizzata da una combinazione di sintomi di queste due forme gravi. Le forme atipiche della malattia includono la scarlattina cancellata, in cui tutti i sintomi sono rudimentali e alcuni sono completamente assenti. Se la porta d'ingresso dell'infezione è la pelle (ustioni, ferite), si verifica una forma extrafaringea o extrabuccale di scarlattina, in cui è assente un sintomo così importante come il mal di gola. Nelle forme lievi e cancellate di scarlattina, i cambiamenti nel sangue periferico sono piccoli o assenti. Nelle forme moderate e gravi si osservano leucocitosi, neutrofilia con spostamento nucleare a sinistra e un aumento significativo della VES. Dal 3o giorno di malattia, il contenuto di eosinofili aumenta, tuttavia, nella forma settica grave, è possibile la loro diminuzione o completa scomparsa.
Prevenzione. Il paziente è isolato a casa o (se indicato) ricoverato in ospedale. I reparti dell'ospedale vengono riempiti contemporaneamente entro 1 - 2 giorni, esclusi i contatti dei pazienti in convalescenza con pazienti nel periodo acuto di scarlattina. I convalescenti vengono dimessi dall'ospedale in assenza di complicazioni al 10° giorno di malattia. I convalescenti vengono ricoverati in un istituto pediatrico il 2° giorno dal momento della malattia. I bambini che sono stati in contatto con il paziente e che non hanno avuto in precedenza la scarlattina sono ammessi in un istituto di scuola materna o nelle prime due classi di scuola dopo 7 giorni di isolamento a casa. Nell'appartamento in cui è ospitato il paziente viene effettuata una disinfezione continua e regolare; in queste condizioni la disinfezione finale non è necessaria.
h) Parotite (parotite)
La parotite (parotite) è una malattia virale che si manifesta con danni agli organi ghiandolari (di solito le ghiandole salivari, in particolare le ghiandole parotidi, meno spesso il pancreas, i genitali, le ghiandole mammarie), nonché il sistema nervoso (meningite, meningoencefalite).
Il virus entra nel corpo attraverso le vie respiratorie. Si ritiene che durante il periodo di incubazione, che dura 15-21 giorni, il virus si replichi nelle vie respiratorie superiori e nei linfonodi cervicali, da dove si diffonde attraverso il flusso sanguigno ad altri organi, tra cui meningi, gonadi, pancreas, tiroide ghiandola, cuore, fegato, reni e nervi cranici. Si ritiene che l'infiammazione delle ghiandole salivari sia una conseguenza della viremia. Tuttavia, come meccanismo alternativo, non si può escludere l’ingresso iniziale del virus dalle vie respiratorie. Quadro clinico
Di regola, la malattia inizia in modo acuto, con l'aumento della temperatura fino a 38-39°C. Il primo giorno la ghiandola parotide è gonfia, di regola, da un lato, e dopo 1-2 giorni la seconda ghiandola salivare è coinvolta nel processo. In rari casi, la lesione è bilaterale. Il gonfiore è localizzato nello spazio tra il ramo della mandibola e il processo mastoideo, ma può oltrepassare questi confini e diffondersi verso l'alto fino al processo mastoideo, verso il basso e posteriormente al collo e anteriormente alla guancia. A causa del gonfiore del tessuto che circonda la ghiandola salivare, il gonfiore può essere significativo. Ciò porta all'elevazione del lobo dell'orecchio. Quando si palpa il tumore, si nota la sua consistenza densa ed elastica e il dolore. La pelle nella sede del gonfiore è tesa, tesa, lucida, non cambia colore ed è difficile da piegare. Il dolore maggiore si osserva quando si preme al centro del gonfiore, mentre il dolore può essere completamente assente alla periferia. In alcuni casi, con edema infiammatorio significativo, si nota dolore nella zona della guancia e del collo. Il dolore si manifesta non solo durante la palpazione del tumore, ma anche quando il paziente cerca di aprire la bocca o durante i movimenti di deglutizione o masticazione. A volte il dolore si irradia verso l'orecchio o il collo. L'ulteriore progressione del processo e il relativo aumento del gonfiore si osservano entro 3-5 giorni dal momento della malattia. Un aumento dell'edema è accompagnato da temperatura elevata, dolore nell'area della ghiandola interessata e sintomi generali di intossicazione. Quindi questi segni scompaiono gradualmente. Il benessere del paziente migliora, il dolore scompare, il gonfiore diminuisce e entro l’8-9° giorno i sintomi scompaiono completamente. In rari casi, lo sviluppo inverso del focolaio infiammatorio viene ritardato di diverse settimane.
i) Meningite meningococcica
La meningite meningococcica - una delle forme cliniche generalizzate di infezione da meningococco - è causata dal meningococco ed è caratterizzata da un esordio acuto, dalla comparsa di sintomi cerebrali e meningei, nonché da segni di tossiemia e batteriemia.
Il periodo di incubazione dell’infezione da meningococco è in media di 2-7 giorni.
Il quadro clinico della meningite meningococcica purulenta è costituito da 3 sindromi: tossica infettiva, meningea e ipertensiva. La principale è la sindrome infettiva-tossica, poiché anche prima dello sviluppo della meningite, il paziente può morire per intossicazione e nei bambini di età inferiore a 1 anno tutte le altre sindromi possono essere assenti o solo leggermente espresse. La meningite meningococcica spesso inizia in modo acuto, violento, improvviso (spesso la madre del bambino può indicare l'ora dell'esordio della malattia). Meno comunemente, la meningite si sviluppa dopo la rinofaringite o la meningococcemia. La temperatura corporea raggiunge i 38–40 °C, compaiono i brividi, il mal di testa aumenta rapidamente, diventa doloroso, di natura “scoppiante”. Preoccupato per le vertigini, il dolore ai bulbi oculari, soprattutto quando si muovono. L'appetito scompare, si verifica la nausea, appare il vomito ripetuto "a fontana", che non porta sollievo al paziente, tormenti della sete. C'è una grave iperestesia a tutti i tipi di stimoli: tatto, luce intensa, suoni forti. Sono caratteristici l'iperreflessia tendinea, il tremore, le contrazioni, il sussulto e altri segni di prontezza convulsiva; in alcuni casi si sviluppano convulsioni tonico-cloniche. I crampi nei bambini nel primo anno di vita sono spesso il primo e precoce sintomo di meningite, mentre altri sintomi, inclusa la rigidità dei muscoli del collo, non hanno il tempo di svilupparsi. Le contrazioni convulsive all'inizio della malattia nei bambini più grandi indicano la gravità del decorso ed sono considerate un sintomo formidabile. In alcuni pazienti, le convulsioni possono manifestarsi come crisi di grande tonico-clonico. Alcuni bambini presentano disturbi precoci della coscienza: adinamia, letargia, stordimento e talvolta completa perdita di coscienza. La maggior parte dei pazienti anziani è caratterizzata da irrequietezza motoria, allucinazioni e deliri. Già dalle prime ore della malattia (dopo 10-12 ore) si notano segni di danno alle meningi: rigidità dei muscoli del collo, sintomi di Brudzinsky, Kernig e altri. Entro la fine del primo giorno, si osserva una caratteristica posa del "cane che affronta". Viene spesso rilevata un'ipotonia muscolare generale. I riflessi tendinei sono aumentati e può verificarsi anisoreflessia. Nell'intossicazione grave, i riflessi tendinei possono essere assenti e i riflessi cutanei (addominali, cremasterici) sono generalmente ridotti. In questo caso, si osservano abbastanza spesso riflessi patologici di Babinski e clono del piede. Nel 3o-4o giorno di malattia, molti bambini sviluppano eruzioni erpetiche sul viso, meno spesso su altre aree della pelle, sulla mucosa orale.
1. L'essenza dell'infezione. 3
2. Scarlattina. 3
4. Rosolia. 5
5. Varicella (varicella) 6
6. Mal di gola (tonsillite acuta) 6
7. Parotite epidemica (parotite) 7
8. Difterite. 9
9. Pertosse.. 12
10. Bronchite. 14
Elenco della letteratura utilizzata... 16
INFEZIONE (dal latino infectio - infezione) - l'introduzione e la riproduzione di microrganismi patogeni nel corpo umano o animale, accompagnati da un complesso di processi reattivi; termina con una malattia infettiva, un trasporto batterico o la morte di microbi.
La fonte dell'agente infettivo infetta le persone sane attraverso il contatto, attraverso la bocca (con acqua e cibo), l'aria (con goccioline di saliva e muco) e i portatori di artropodi.
I bambini sono più suscettibili alle malattie infettive, poiché le loro capacità igieniche non sono rafforzate. Tra le infezioni trasmesse per via aerea più conosciute nei bambini ricordiamo: scarlattina, morbillo, rosolia, varicella, tonsillite, parotite, difterite, pertosse, bronchite, ecc.
2. Scarlattina
Una delle infezioni infantili più comuni. In questa malattia, l'agente patogeno viene trasmesso da goccioline trasportate dall'aria. Tuttavia, quando la scarlattina compare in un appartamento, l'infezione di solito non si diffonde nelle stanze adiacenti se i residenti non comunicano tra loro. Tipicamente, l'infezione può avvenire attraverso oggetti infetti che il bambino mette in bocca (giocattoli, tazze, cucchiai, piattini, ecc.). Sono più spesso colpiti i bambini di età compresa tra 2 e 6-7 anni. Dopo 15 anni, la scarlattina è rara.
L'esordio della malattia è acuto. Si manifesta con febbre e debolezza. Il dolore appare quasi immediatamente durante la deglutizione e le tonsille sono di colore rosso vivo, a volte con placca. Il sintomo principale della scarlattina è un'eruzione cutanea che appare il primo giorno di malattia (raramente il secondo). L'eruzione cutanea appare prima sulla pelle del collo e della parte superiore del busto, quindi si diffonde rapidamente al viso e agli arti. L'eruzione cutanea è molto piccola (punteggiata), rosa brillante o rossa e il centro della macchia è più intensamente colorato rispetto alla periferia. Quando guardi per la prima volta il paziente, hai l'impressione di un rossore continuo della pelle. Quando viene premuto con un dito sulla pelle, l'eruzione diventa pallida, formando una macchia bianca, ma poi ripristina rapidamente il suo colore rosso originale. Il viso del paziente assume un aspetto caratteristico: sullo sfondo della fronte e delle guance rosse, spicca un triangolo nasolabiale bianco, nettamente limitato ai bordi da pieghe nasolabiali. Se hai identificato questi sintomi nel tuo bambino, devi chiamare un medico il prima possibile per evitare complicazioni e iniziare il trattamento. Si ricorda che per evitare complicazioni il bambino può alzarsi dal letto solo alla fine della prima settimana di malattia, gli deve essere somministrata molta acqua spesso e all'inizio della malattia deve essere nutrito con alimenti semiliquidi e liquidi cibo. La terapia antibatterica deve essere prescritta da un medico.
3. Morbillo
L'infezione viene effettuata da goccioline trasportate dall'aria e l'agente patogeno può percorrere distanze piuttosto lunghe. Quindi, se il morbillo appare in un edificio residenziale, puoi contrarre il morbillo mentre ti trovi in un altro appartamento e persino su un altro piano. Pertanto, i bambini che si trovano nella stessa stanza con un bambino malato hanno un rischio molto elevato di infezione. Il morbillo non può essere trasmesso attraverso oggetti terzi.
La malattia inizia con un aumento della temperatura (38-39), mal di testa. A differenza della scarlattina, questa malattia è accompagnata da naso che cola, tosse e starnuti. Si sviluppano grave fotofobia e lacrimazione. Senza dubbio si può diagnosticare il morbillo quando si vede sulla mucosa delle guance, di fronte ai piccoli molari, un gruppo di rilievi biancastri, ciascuno dei quali è circondato da un bordo rosso. Nessun'altra malattia presenta questo sintomo. Questo segno ti consentirà di fare una diagnosi accurata molto prima che compaia l'eruzione cutanea. L'eruzione cutanea del morbillo inizia dietro le orecchie e al centro del viso ed entro 24 ore si diffonde a tutto il viso, al collo e alla parte superiore del torace.
Anche la pelle del triangolo nasolabiale è coperta da un'eruzione cutanea. Il 2° giorno l'eruzione cutanea si diffonde a tutto il busto e alle parti iniziali degli arti, e il 3° giorno copre l'intera pelle degli arti. L'eruzione cutanea appare inizialmente come una protuberanza rosa circondata da un bordo rosso, quindi queste protuberanze si fondono in un unico grande punto.
Si prega di notare che le eruzioni cutanee associate al morbillo e alla scarlattina sono di natura completamente diversa e possono essere facilmente distinte l'una dall'altra. Bisogna anche sapere che contro il morbillo non si usano gli antibiotici, perché questa malattia non è causata da batteri, ma da virus, contro i quali non ha senso usare antibiotici. Il rapido recupero del bambino è facilitato da buone cure, aria fresca, molti liquidi e una dieta nutriente.
4. Rosolia
I sintomi tipici sono gonfiore e dolorabilità dei linfonodi. L'eruzione cutanea con questa patologia si diffonde in poche ore in tutto il corpo ed è localizzata principalmente sulla schiena e sui glutei. L'eruzione cutanea non è localizzata, ma ampia e può raggiungere le dimensioni di un granello di lenticchia. L'eruzione cutanea è accompagnata da un moderato aumento della temperatura (di solito non superiore a 38), lo stato di salute, di regola, non è influenzato. La rosolia non richiede cure. Questa malattia è più pericolosa per le donne incinte, perché in questo caso esiste un'enorme minaccia di avere un bambino con varie deformità congenite. Alcuni medici ritengono addirittura che la rosolia sofferta nelle fasi iniziali sia un'indicazione per l'interruzione della gravidanza.
5. Varicella (varicella)
L'infezione avviene tramite goccioline trasportate dall'aria. La malattia inizia con un rapido aumento della temperatura fino a 38 e oltre, forte mal di testa e possibile vomito. I neonati hanno spesso la diarrea. Contemporaneamente all'aumento della temperatura, appare un'eruzione di vaiolo su tutto il corpo e sulle mucose (bocca, palpebre, genitali). L'eruzione cutanea appare inizialmente come protuberanze rosso pallido, che nel giro di poche ore si trasformano in vesciche grandi quanto un pisello. Quando una tale bolla viene perforata, il liquido ne fuoriesce.
Il trattamento della varicella prevede il trattamento quotidiano dell'eruzione cutanea con verde brillante e il mantenimento della pelle pulita; è possibile utilizzare bagni con una soluzione debole di permanganato di potassio. È necessario tenere le mani pulite e tagliare le unghie corte per evitare l'infezione delle vesciche.
6. Mal di gola (tonsillite acuta)
Una malattia infettiva acuta che colpisce principalmente le tonsille palatine (le cosiddette tonsille), situate nella faringe su entrambi i lati dell'ugola del palato molle. La malattia è causata da vari microbi, principalmente streptococchi, che entrano nella gola attraverso il contatto ravvicinato con un paziente affetto da tonsillite. In alcuni casi, sotto l'influenza di condizioni sfavorevoli, i microbi che si trovano nella gola e che di solito non causano malattie diventano attivi. Per alcune persone, basta avere i piedi freddi, mangiare un gelato o nuotare nell'acqua fredda per avere mal di gola. La malattia può essere causata dall'irritazione sistematica della mucosa della faringe da parte del fumo di tabacco, polvere industriale o domestica, alcol, ecc., Tonsillite cronica, malattie del rinofaringe in cui la respirazione nasale è compromessa (ad esempio adenoidi). La tonsillite ricorrente frequentemente può essere associata a processi cronici nella cavità nasale e nei seni paranasali (ad esempio sinusite), nonché a focolai di infezione nella cavità orale (ad esempio carie dentale).
L'esordio della malattia è acuto. Compaiono malessere, pesantezza alla testa, dolore durante la deglutizione, secchezza e dolore alla gola. La persona malata sente che la gola si è ristretta e la temperatura corporea aumenta. I cambiamenti locali nella gola, a seconda del grado di danno, si manifestano con l'ingrossamento e l'arrossamento delle tonsille (tonsillite catarrale), la formazione di placche purulente puntiformi sulla loro superficie (tonsillite follicolare) e, in alcuni casi, la comparsa di placche purulente placca nei recessi delle tonsille - lacune (tonsillite lacunare). Sono possibili ingrossamento e dolore dei linfonodi vicini. Il mal di gola è una malattia insidiosa che ha un grave impatto su tutto il corpo. Può causare lo sviluppo di un processo infiammatorio nei reni, reumatismi e danni articolari multipli. Nella maggior parte delle persone, la tonsillite si manifesta sporadicamente a intervalli di diversi anni, ma in alcuni casi i cambiamenti nelle tonsille non scompaiono senza lasciare traccia e il processo infiammatorio acuto diventa cronico.
7. Parotite epidemica (parotite)
Una malattia infettiva virale acuta che colpisce principalmente i bambini sotto i 15 anni di età; caratterizzata da infiammazione delle ghiandole salivari e di altri organi ghiandolari e spesso dallo sviluppo di meningite sierosa.
L'agente eziologico è un virus della famiglia dei paramixovirus, scarsamente stabile nell'ambiente esterno. L'infezione viene trasmessa principalmente da goccioline trasportate dall'aria. Le porte d'ingresso dell'infezione sono le mucose del naso, della bocca e del rinofaringe. Per via ematogena il patogeno si introduce in vari organi, mostrando tropismo verso gli organi ghiandolari e il sistema nervoso centrale (principalmente le meningi molli). Le più colpite sono le ghiandole parotidi, nelle quali si sviluppa la periparotite. Dopo una malattia si crea una forte immunità.
Il periodo di incubazione dura da 11 a 23 giorni (di solito 15-20 giorni). La malattia inizia con un aumento della temperatura corporea e un gonfiore doloroso della ghiandola parotide, a volte contemporaneamente su entrambi i lati. In circa la metà dei casi sono coinvolte nel processo le ghiandole salivari sottomandibolari e occasionalmente sublinguali. Nei primi giorni il gonfiore aumenta e dal 3° al 4° giorno diminuisce contemporaneamente alla diminuzione della temperatura e di solito scompare completamente entro l'8°-10° giorno. Non si verifica alcuna suppurazione. L'orchite si verifica spesso negli adolescenti e nei giovani; Meno frequentemente viene colpito il pancreas (pancreatite acuta) e ancora meno spesso vengono colpiti altri organi ghiandolari (mastite, bartolinite, dacriocistite, ecc.). Una manifestazione comune della malattia è la meningite sierosa acuta (pleiocitosi linfocitaria nel liquido cerebrospinale, leggero aumento del contenuto di zucchero e cloruri). Una complicanza molto rara e pericolosa è l'encefalite o la meningoencefalite; Potrebbero verificarsi danni all'orecchio medio.
Sei una persona abbastanza attiva che si prende cura e pensa al tuo sistema respiratorio e alla salute in generale, continua a praticare sport, conduci uno stile di vita sano e il tuo corpo ti delizierà per tutta la vita e nessuna bronchite ti disturberà. Ma non dimenticare di sottoporsi agli esami in tempo, mantenere la tua immunità, questo è molto importante, non raffreddarsi eccessivamente, evitare un grave sovraccarico fisico ed emotivo.
È tempo di pensare a cosa stai facendo di sbagliato...
Sei a rischio, dovresti pensare al tuo stile di vita e iniziare a prenderti cura di te stesso. È necessaria l'educazione fisica o, meglio ancora, iniziare a fare sport, scegliere lo sport che più ti piace e trasformarlo in un hobby (ballare, andare in bicicletta, fare palestra o semplicemente provare a camminare di più). Non dimenticare di trattare tempestivamente raffreddore e influenza, possono portare a complicazioni ai polmoni. Assicurati di lavorare sulla tua immunità, rafforzarti e stare nella natura e all'aria aperta il più spesso possibile. Non dimenticare di sottoporsi agli esami annuali programmati: è molto più facile curare le malattie polmonari nelle fasi iniziali che in quelle avanzate. Evitare il sovraccarico emotivo e fisico; se possibile, eliminare o ridurre al minimo il fumo o il contatto con i fumatori.
È ora di suonare l'allarme! Nel tuo caso, la probabilità di contrarre la polmonite è enorme!
Sei completamente irresponsabile riguardo alla tua salute, distruggendo così il funzionamento dei tuoi polmoni e dei tuoi bronchi, abbi pietà di loro! Se vuoi vivere a lungo, devi cambiare radicalmente il tuo intero atteggiamento nei confronti del tuo corpo. Prima di tutto fatti visitare da specialisti come un terapista e uno pneumologo; devi prendere misure radicali, altrimenti tutto potrebbe finire male per te. Segui tutti i consigli dei medici, cambia radicalmente la tua vita, forse dovresti cambiare lavoro o anche luogo di residenza, eliminare completamente il fumo e l'alcol dalla tua vita e ridurre al minimo i contatti con persone che hanno tali cattive abitudini, indurire , rafforza il più possibile la tua immunità e trascorri più tempo all'aria aperta. Evitare il sovraccarico emotivo e fisico. Elimina completamente tutti i prodotti aggressivi dall'uso quotidiano e sostituiscili con rimedi naturali e naturali. Non dimenticare di fare la pulizia a umido e la ventilazione della stanza a casa.
La stagione autunno-inverno è famosa non solo per i meravigliosi fenomeni naturali, le deliziose verdure e frutta, ma anche per tutti i tipi di virus presenti nell'aria. Le vacanze e le vacanze sono finite, il che significa che il rischio di contrarre un'infezione virale è diventato molto più alto. Quali malattie vengono trasmesse dalle goccioline trasportate dall'aria e come proteggersi da tali disturbi, imparerai dal nostro articolo.
La nostra valutazione si apre con una malattia infettiva nota a ogni persona: influenza. Il periodo di incubazione dell'influenza varia da alcune ore a due giorni. Pertanto, si diffonde molto rapidamente. Dopo che il virus è entrato nel corpo, il tratto respiratorio superiore viene colpito, il loro lavoro è messo a dura prova, con conseguente ingresso di tossine nel sangue. Da qui i dolori e i dolori del corpo e il deterioramento del benessere generale. I principali sintomi dell'influenza comprendono anche febbre, brividi, mal di testa, dolore e bruciore agli occhi, naso che cola e tosse.
Un'altra malattia pericolosa trasmessa dalle goccioline trasportate dall'aria è infezione da meningococco. Questa malattia provoca danni purulenti alle meningi, che possono essere fatali. È importante ascoltare i segnali del proprio corpo per identificare la malattia nelle prime fasi di sviluppo. Pertanto, se avverti un deterioramento della tua salute, accompagnato da un forte aumento della temperatura, letargia, vomito e comparsa di un'eruzione cutanea, consulta immediatamente un medico.
Al terzo posto c'è una malattia che colpisce il sistema linfatico - rosolia. I suoi sintomi principali sono l'ingrossamento dei linfonodi, che se pressati provocano dolore, aumento della temperatura corporea, nonché la comparsa di un'eruzione cutanea localizzata sul viso, sul collo, sui glutei, sulla schiena e sulle zone flessurali.
La nostra valutazione continua pertosse. Un sintomo caratteristico di questa malattia è una tosse sintomatica. La malattia ha un lungo periodo di incubazione, quindi i sintomi (naso che cola, febbre, tosse) si sviluppano gradualmente. Col passare del tempo, la tosse diventa più intensa e diventa parossistica.
Morbilloè un'altra malattia che può essere contratta tossendo, starnutendo o qualsiasi altro contatto ravvicinato con una persona infetta. I bambini dai 3 mesi in su spesso soffrono di morbillo; i casi della malattia negli adulti sono estremamente rari. Prima che compaia l'eruzione cutanea, il morbillo assomiglia a un comune raffreddore. Una persona sviluppa naso che cola, tosse e aumento della temperatura corporea. Tuttavia, poco dopo si verificano congiuntivite e fotofobia e 3-4 giorni dopo l'infezione compaiono macchie rosa sul corpo.
Un'altra malattia a noi familiare fin dall'infanzia è varicella (varicella). È una delle malattie più contagiose, ma è meglio curarla durante l'infanzia, poiché la varicella è difficile da tollerare per il corpo adulto. Il primo segno di varicella è un'eruzione cutanea sul corpo. Inizialmente può apparire sul cuoio capelluto, per poi diffondersi in tutto il corpo. All'inizio piccole macchie rosse sembrano brufoli, ma presto si riempiono di liquido e scoppiano formando una crosta. L'eruzione cutanea può comparire entro 3-5 giorni. Le complicazioni nei bambini sono rare, ma l'infezione riduce notevolmente la difesa immunitaria dell'organismo, quindi è importante assumere farmaci immunostimolanti e mangiare abbondantemente.
Non meno pericolosa per l’uomo è questa malattia, come la difterite. I batteri della difterite penetrano nel rinofaringe e nel tratto respiratorio superiore, colpendo il rinofaringe, la trachea, la mucosa nasale e gli occhi. Le tossine che entrano nel sangue dopo l'infezione del corpo colpiscono il sistema nervoso e cardiovascolare. Esistono diversi tipi di difterite: difterite del naso, degli occhi, del naso, dei genitali, del condotto uditivo, ecc. La malattia è accompagnata dai seguenti sintomi: aumento della temperatura corporea, ingrossamento dei linfonodi, in alcuni casi possono verificarsi tachicardia e funzioni di deglutizione compromesse. . Ai pazienti vengono prescritti trattamenti speciali e riposo a letto.
Parotite o orecchioni appartiene anche al gruppo delle infezioni trasmesse per via aerea. Questa malattia virale colpisce le ghiandole salivari e il sistema nervoso centrale. La malattia può iniziare con mal di testa, perdita di appetito e deterioramento delle condizioni generali. Nel corso del tempo, la temperatura di una persona aumenta, appare dolore intorno alle orecchie e al collo e le fosse dietro le orecchie si gonfiano. In casi particolarmente gravi si osserva infiammazione delle ghiandole genitali, mammarie e del pancreas. Il recupero completo avviene solitamente entro 10-15 giorni. Il pericolo principale di questa malattia è il rischio di complicanze, vale a dire danni al cervello, al nervo ottico e al pancreas.
I principali metodi per prevenire le malattie di questo gruppo sono l'indurimento, una buona alimentazione, il mantenimento della pulizia degli alloggi, la loro ventilazione e la vaccinazione. Sta a te decidere se vaccinarti o meno, ma dovresti prenderti cura di te anche utilizzando metodi più semplici (sonno sano, alimentazione adeguata e ricca di vitamine, assunzione di farmaci che potenziano il sistema immunitario). Non dimenticare di lavarti accuratamente le mani dopo aver visitato luoghi pubblici e durante le epidemie, lubrificare la mucosa nasale con gel speciali che impediscono alle infezioni di penetrare nel corpo. Auguriamo a te e alla tua famiglia buona salute!
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0