Ordine di trasferimento:
1. Posizionare la testiera della barella (barella) perpendicolare alla pediera del letto. Se la superficie della stanza è piccola, posizionare la barella parallela al letto.
2. Metti le mani sotto il paziente: un inserviente mette le mani sotto la testa e le scapole del paziente, il secondo - sotto il bacino e la parte superiore delle cosce, il terzo - sotto la metà delle cosce e la parte inferiore delle gambe. Se il trasporto viene effettuato da due inservienti, uno di loro mette le mani sotto il collo e le scapole del paziente, il secondo sotto la parte bassa della schiena e le ginocchia.
3. Contemporaneamente, con movimenti coordinati, sollevare il paziente, ruotare con lui di 90° (se la barella è posizionata parallela - 180°) verso il letto e adagiare su di esso il paziente.
4. Quando la barella è posizionata vicino al letto, tenere la barella all'altezza del letto, due (tre) di voi trascinano il paziente fino al bordo della barella sul lenzuolo, sollevatelo leggermente e trasferitelo sul letto.
Trasferimento del paziente dal letto ad una barella (barella).
Ordine di trasferimento:
1. Posizionare la barella perpendicolarmente al letto in modo che la sua estremità della testa si avvicini all'estremità dei piedi del letto.
2. Metti le mani sotto il paziente: un inserviente mette le mani sotto la testa e le scapole del paziente, il secondo - sotto il bacino e la parte superiore delle cosce, il terzo - sotto la metà delle cosce e la parte inferiore delle gambe. Se il trasporto viene effettuato da due inservienti, uno di loro mette le mani sotto il collo della scapola del paziente, il secondo sotto la parte bassa della schiena e le ginocchia.
3. Contemporaneamente, con movimenti coordinati, sollevare il paziente, girarlo di 90° verso la barella e adagiarvi sopra il paziente.
Far sedere il paziente su una sedia a rotelle.
Ordine dei posti:
1. Inclinare la sedia a rotelle in avanti e salire sul poggiapiedi della sedia.
2. Invitare il paziente a salire sul poggiapiedi e farlo sedere, sorreggendolo, su una sedia. Assicurarsi che le braccia del paziente siano nella posizione corretta: per evitare lesioni, non devono estendersi oltre i braccioli della sedia a rotelle.
3. Riportare la sedia a rotelle nella posizione corretta.
4. Effettuare il trasporto.
Scelta del metodo di trasporto.
Il metodo di trasporto e posizionamento del paziente su una barella dipende dalla natura e dalla localizzazione della malattia.
Caratteristiche del trasporto dei pazienti
| Natura e localizzazione della malattia | Tipi di trasporto |
| Emorragia cerebrale | Sdraiato sulla schiena |
| Stato inconscio | La testa del paziente deve essere girata di lato; Assicurarsi che in caso di possibile vomito, il vomito non penetri nelle vie respiratorie |
| Insufficienza cardiovascolare | In posizione semiseduta, copriti bene, metti gli scaldini su gambe e braccia |
| Insufficienza vascolare acuta | Stendere il paziente in modo che la testa sia al di sotto del livello delle gambe |
| Brucia | Posizionare, se possibile, sul lato non danneggiato, coprire la superficie bruciata con una benda sterile o un lenzuolo sterile. |
| Frattura del cranio | Su barella in posizione supina con poggiatesta della barella abbassato e senza cuscino; intorno alla testa c'è un cuscino costituito da una coperta, da un vestito o da un cuscino moderatamente gonfiato con aria |
| Frattura della colonna vertebrale toracica e lombare | Barella rigida - sdraiato sulla schiena a faccia in su (non di lato), barella normale - sdraiato sulla pancia a faccia in giù |
| Frattura pelvica | Sdraiarsi sulla schiena, posizionare un cuscino, un cuscino, ecc. sotto le ginocchia divaricate. |
Come accennato in precedenza, il trasporto del paziente dipende dal suo stato funzionale. L'infermiera deve valutare chiaramente la gravità delle condizioni del paziente. Va ricordato che le condizioni del paziente sono i dati di un esame oggettivo e il benessere sono i suoi sentimenti soggettivi. Si distinguono i seguenti tipi principali di condizioni:
– soddisfacente;
– gravità moderata;
- pesante;
- estremamente difficile.
Cura della pelle e prevenzione delle piaghe da decubito. Posizione a letto e assistenza al paziente qualora sia necessario cambiare posizione a letto.
La pelle svolge diverse funzioni: protettiva, analitica (sensibilità cutanea), regolatrice (regolazione della temperatura corporea: la perdita di calore attraverso la sudorazione in una persona sana rappresenta il 20% della perdita di calore totale giornaliera e nei pazienti febbrili - molto di più), escretoria. . Acqua, urea, acido urico, sodio, potassio e altre sostanze vengono rilasciate attraverso la pelle e le sue ghiandole sudoripare. A riposo, a temperatura corporea normale, viene secreto circa 1 litro di sudore al giorno e nei pazienti febbrili fino a 10 litri o più. Quando il sudore evapora, i prodotti metabolici rimangono sulla pelle, irritandola. Pertanto, la pelle deve essere pulita, per cui è necessario cambiare la biancheria intima più spesso, pulire la pelle con acqua di colonia, acqua con alcol etilico al 96% (rapporto 1:1), salviette o soluzioni disinfettanti (ad esempio, 1 bicchiere d'acqua + 1 cucchiaio di aceto + 1 cucchiaio di canfora), asciugare la pelle con un asciugamano asciutto e pulito. Particolare attenzione dovrebbe essere prestata alle condizioni della pelle della zona inguinale, delle ascelle e, nelle donne, dell'area sotto le ghiandole mammarie. La pelle del perineo richiede un lavaggio quotidiano. I pazienti gravemente malati devono essere lavati dopo ogni atto di defecazione e, in caso di incontinenza urinaria e fecale, più volte al giorno per evitare macerazione e infiammazione della pelle nella zona delle pieghe inguinali e perineali. Le donne vengono lavate più spesso.
I pazienti gravemente malati possono sviluppare piaghe da decubito. La piaga da decubito (dal latino “decubitus”; “syn.” - cancrena decubitale) è la necrosi (necrosi) dei tessuti molli (pelle che coinvolge il tessuto sottocutaneo, la parete di un organo cavo o di un vaso sanguigno, ecc.), derivante da ischemia causata da pressione meccanica continua e prolungata su di essi. Le piaghe da decubito compaiono più spesso sull'osso sacro, sulle scapole, sui talloni e sui gomiti a causa della compressione prolungata dell'area cutanea e della ridotta circolazione sanguigna al suo interno. Inizialmente compaiono arrossamento e dolore, poi l'epidermide (strato superficiale della pelle) si stacca e si formano vesciche. Con piaghe da decubito profonde, i muscoli, i tendini e il periostio sono esposti. Si sviluppano necrosi e ulcere, che talvolta penetrano fino all'osso. L'infezione penetra attraverso la pelle danneggiata, causando suppurazione e avvelenamento del sangue (sepsi). La comparsa di piaghe da decubito è la prova di un'assistenza insufficiente al paziente. Se appare un'area localizzata di arrossamento della pelle, è necessario pulirla con una soluzione di canfora al 10%, un asciugamano umido e irradiarla con una lampada al quarzo 2 volte al giorno. Se si sono formate piaghe da decubito, è necessario lubrificarle con una soluzione al 5% di permanganato di potassio, applicare una benda con unguento Vishnevsky, linimento di sintomicina, ecc.
Misure per prevenire le piaghe da decubito:
1. Ogni 1,5-2 ore la posizione del paziente deve essere modificata.
2. È necessario raddrizzare le pieghe del letto e della biancheria.
3. La pelle deve essere pulita con una soluzione disinfettante.
4. La biancheria bagnata o sporca deve essere cambiata immediatamente.
5. Dovresti usare cerchi di gomma di supporto posizionati in una copertura o coperti con un pannolino. Il cerchio è posizionato in modo tale che il punto della piaga da decubito si trovi sopra il foro del cerchio e non tocchi il letto; Utilizzano anche speciali materassi ad aria con superficie ondulata.
6. È necessario lavare e lavare i pazienti in modo tempestivo.
Attualmente, per prevenire le piaghe da decubito è stato sviluppato il cosiddetto sistema antidecubito, ovvero un materasso appositamente progettato. Grazie al compressore automatico, le celle del materasso vengono riempite d'aria ogni 5-10 minuti, di conseguenza cambia il grado di compressione dei tessuti del paziente. Il massaggio dei tessuti modificando la pressione sulla superficie del corpo del paziente mantiene la normale microcircolazione del sangue al loro interno, garantendo l'apporto di pelle e tessuto sottocutaneo con sostanze nutritive e ossigeno.
Posizione del paziente a letto.
La posizione del paziente a letto deve essere comoda, la biancheria da letto deve essere pulita, il materasso deve essere piatto; Se il letto ha una rete, dovrebbe essere tesa. Per i pazienti gravemente malati e con incontinenza urinaria e fecale, sul materasso sotto il lenzuolo viene posizionata una tela cerata. Per le donne con perdite abbondanti, il pannolino viene posto su una tela cerata, che viene cambiata man mano che si sporca, ma almeno 2 volte a settimana. I pazienti gravemente malati vengono sistemati su letti funzionali e vengono utilizzati poggiatesta. Al paziente vengono consegnati due cuscini e una coperta con copripiumino.
Eseguito da tre persone (Fig. 2.36).
- Posizionare la barella con un angolo di almeno 60° sul bordo del letto (ai piedi).
- Fissare i freni della barella e del letto.
- Tutti stanno accanto al letto:
- la sorella più forte (fisicamente) è al centro.
- Metti una gamba in avanti, piegando il ginocchio, e metti l'altra indietro.
Riso. 2.36.
- Posizionare le braccia (fino al gomito) sotto il paziente:
- la sorella in testa alza la testa, sostiene le spalle e la parte superiore della schiena;
- la sorella al centro sostiene la parte bassa della schiena e i glutei;
- l'infermiera in piedi ai piedi del paziente sostiene le gambe.
Nota. Se il paziente è molto malato, saranno necessarie più persone e il carico di lavoro dovrà essere ridistribuito.
- Sollevamento del paziente:
- al comando “tre” del leader: trasferisci il peso corporeo sulla gamba arretrata;
- tirare delicatamente il paziente verso il bordo del letto;
- fare una pausa;
- al nuovo comando "tre", fai rotolare il paziente su di te, premilo e sollevalo, raddrizzando le ginocchia e raddrizzando la schiena (non tenere il paziente con le braccia tese!).
- Muoviti indietro per affrontare la barella:
- l'infermiera che tiene le gambe del paziente fa passi più ampi;
- l'infermiera che tiene la testa, le spalle e la schiena del paziente sono meno larghe e si gira verso la barella.
- Andare avanti (verso la barella). Contando fino a tre, piegare le ginocchia e abbassare con attenzione il paziente sulla barella.
Girare il paziente su un fianco utilizzando un cuscino e posizionarlo in questa posizione
Eseguito da due persone) (Fig. 2.37)

Riso. 2.37.
- Spiegare il processo della procedura imminente, assicurarsi che il paziente lo comprenda e ottenere il suo consenso per eseguirlo.
- Chiedi al tuo assistente di stare sul lato opposto del letto rispetto a te.
- Abbassare le sponde laterali (o una di esse se la procedura viene eseguita senza assistente).
- Chiedere al paziente di alzare la testa (se possibile), oppure di alzare la testa e le spalle, rimuovere il cuscino. Posiziona un cuscino contro la testata del letto.
- Assicurarsi che il paziente sia disteso orizzontalmente sul bordo del letto.
- Chiedere al paziente di incrociare le braccia sul petto.
- Se lo giri sul lato destro, dovrebbe mettere la gamba sinistra sulla destra. Aiutalo se necessario.
- Mettiti sul lato del letto dove lo giri.
- Posizionare una protezione accanto al paziente.
- Avvicinati al letto, posiziona il ginocchio sul protettore, l'altra gamba funge da supporto.
- Posizionare la mano sulla spalla del paziente, più lontana dall'infermiera, e la seconda sulla coscia corrispondente, cioè se il paziente si gira sul lato destro, posizionare la mano sinistra sulla spalla sinistra e la mano destra sulla coscia sinistra .
- Il tuo assistente dovrebbe tirare fuori il bordo del pannolino da sotto il materasso e arrotolarlo vicino al corpo del paziente, quindi prendere l'estremità arrotolata del pannolino con i palmi rivolti verso l'alto e, appoggiando i piedi, girare il paziente su un fianco durante il conteggio di tre. Giri il paziente verso di te, appoggiando il peso sulla gamba che è a terra.
- Aiutare il paziente ad alzare la testa e posizionare un cuscino.
Nota. Ulteriori azioni dipendono dallo scopo del turno. Ad esempio, in caso di posizionamento:
- girare il paziente in modo che non sia sdraiato sul braccio;
- posizionare una coperta piegata sotto la schiena per stabilità;
- posizionare un cuscino sotto il braccio sdraiato sopra;
- Piegare la gamba distesa sopra all'altezza del ginocchio e posizionare un cuscino tra le ginocchia.
- Apri il pannolino.
Girare il paziente su un fianco utilizzando il metodo “joint log roll” e posizionarlo in questa posizione
Eseguito da due persone (Fig. 2.38).

Riso. 2.38.
Utilizzare durante il cambio della biancheria; posizionamento in posizione laterale; una fase preliminare per altri movimenti.
- Spiegare al paziente il processo della procedura imminente, assicurarsi che lo comprenda e ottenere il suo consenso per eseguirlo.
- Valutare le condizioni e l'ambiente del paziente. Imposta i freni del letto.
- Chiedi al tuo assistente di stare accanto a te.
- Togli il cuscino da sotto la testa e posizionalo sulla testata del letto. Metti le mani sotto la testa e le spalle del paziente. Di' al tuo assistente di mettere le mani sotto le cosce del paziente.
- Posizionare una gamba leggermente davanti all'altra, dondolarsi all'indietro contando fino a tre, spostare il peso del corpo sulla gamba posizionata indietro e spostare il paziente sul bordo del letto.
- Abbassare il letto in modo che una delle ginocchia della sorella sia sul letto (sul protettore) e l'altra gamba sia saldamente sul pavimento.
- Insieme ad un assistente, spostatevi dall'altra parte del letto. Posizionare un cuscino tra le gambe del paziente e incrociare le braccia sul petto.
- Entrambe le sorelle posizionano le protezioni sul bordo del letto e appoggiano un ginocchio sulla protezione.
- Posizionare una mano sulla spalla del paziente, l'altra sul bacino e chiedere all'assistente di posizionare le mani sulle cosce e sulle gambe del paziente.
- Contando fino a tre, gira il paziente verso di te, mantenendo la testa, la schiena e le gambe in linea.
- Piega leggermente la parte superiore della gamba.
- Assicurarsi che il cuscino rimanga tra le gambe del paziente.
- Posizionare il supporto sulla pianta del piede sottostante.
- Assicurati di posizionare un cuscino sotto la schiena del paziente per mantenere questa posizione. Metti anche un cuscino sotto la parte superiore del braccio. Se possibile, posizionare un piccolo cuscino sotto la testa del paziente. Coprilo.
- Alzare le sponde laterali. Assicurarsi che il paziente si senta a suo agio.
BIGLIETTO N. 1
1. Le principali unità strutturali di un ospedale chirurgico, la loro struttura e organizzazione del lavoro. Responsabilità dell'infermiere e del medico di pronto soccorso.
DOMANDA 1
Le principali unità strutturali di un ospedale chirurgico sono il pronto soccorso (sala di accoglienza), i locali medici e la parte amministrativa ed economica. L'assistenza ospedaliera inizia nel reparto ricoveri. Pertanto, le principali funzioni del dipartimento di accoglienza sono le seguenti.
1.Accoglienza e registrazione dei pazienti.
2.Esame medico dei pazienti.
3. Fornire assistenza medica di emergenza.
4. Determinazione del reparto ospedaliero per il ricovero dei pazienti.
5. Trattamento sanitario e igienico dei pazienti.
6. Registrazione di idonea documentazione medica.
7.Trasporto dei pazienti
Area di accoglienza dell'ospedale:
1) registrazione dei pazienti;
2) visita medica;
3) trattamento sanitario e igienico.
Il reparto di accoglienza dell'ospedale comprende i seguenti locali:
Sala d'attesa: ospita pazienti che non necessitano di riposo a letto e accompagnamento
persone che danno pazienti.
Registro: in questa sala registrazione dei pazienti in arrivo e registrazione dei
documentazione necessaria.
Sala d'esame(uno o più): destinato alla visita medica dei pazienti con una diagnosi preliminare e la determinazione del tipo di trattamento sanitario e igienico.
Locale di ispezione sanitaria con doccia (vasca), spogliatoio.
Sala diagnostica– per pazienti con diagnosi sconosciuta.
Isolante– per i pazienti sospettati di avere una malattia infettiva.
Sala trattamento
Sala operatoria (spogliatoio)- fornire assistenza di emergenza.
Sala radiologica.
Laboratorio.
Studio medico di turno.
Ufficio del capo del dipartimento di ammissione.
Toilette.
Locale per riporre gli indumenti dei pazienti ricoverati.
Il regime operativo (organizzazione) di un ospedale chirurgico comprende i seguenti elementi: regolamenti interni, regime individuale dei pazienti, igiene personale del personale medico e dei pazienti, manutenzione sanitaria e igienica del reparto.
Doveri di un infermiere.
Redige l'anamnesi di ciascun paziente in ingresso, annota un frontespizio, indica l'ora esatta del ricovero, misura la temperatura, esamina la pelle, esegue le prescrizioni del medico, cambia la biancheria, alimenta i malati gravi, provvede all'igiene delle funzioni fisiologiche dei malati gravi pazienti malati - servizio, pulizia e lavaggio di vasi e orinatoi, trattamento sanitario - igienico dei pazienti. Accompagnamento dei pazienti nelle procedure diagnostiche e terapeutiche. Trasporto dei pazienti. Le responsabilità di un infermiere di reparto sono le seguenti:. monitoraggio delle condizioni dei pazienti (termometria, monitoraggio del polso e calcolo della frequenza respiratoria, misurazione della diuresi giornaliera, monitoraggio delle condizioni igieniche generali del paziente, compreso esame per la presenza di pediculosi, monitoraggio dell'igiene personale del paziente e della pulizia nei reparti, quarzatura i reparti. Responsabilità del medico del pronto soccorso: esaminare il paziente e il suo esame, compilare un'anamnesi, fare una diagnosi al momento del ricovero, determinare la necessità di cure sanitarie del paziente, ricovero in un reparto specializzato indicando il tipo di trasporto, cure mediche ambulatoriali.
La temperatura corporea del paziente è di 41°C, è eccitato, delirante e ha le guance arrossate. In che stadio della febbre si trova il paziente? Di che tipo di aiuto ha bisogno?
DOMANDA 2
Il paziente si trova nel secondo stadio della febbre (lo stadio di temperatura corporea costantemente elevata).
Garantire il monitoraggio costante del paziente;
Rispetto rigoroso del riposo a letto per i pazienti;
Coprire il paziente con un lenzuolo leggero;
Metti un impacco freddo sulla fronte;
Attenta igiene orale: trattare la mucosa
Soluzione di soda al 2%, labbra - Olio di vaselina;
Dare molte bevande fresche;
Assegnare la tabella numero 13;
Monitorare la frequenza cardiaca, la pressione sanguigna, la frequenza respiratoria con un segno sulla scheda della temperatura;
Monitorare le funzioni fisiologiche;
Svolgere attività volte a prevenire le piaghe da decubito
Cambio di biancheria intima e biancheria da letto per un paziente gravemente malato.
DOMANDA 3
La biancheria intima e la biancheria da letto vengono cambiate almeno una volta alla settimana dopo aver fatto il bagno, nonché in caso di contaminazione accidentale. modo di cambiare la biancheria da letto. 1. Arrotolare il lenzuolo sporco nella direzione che va dalle estremità della testa e dei piedi del letto alla regione lombare del paziente. 2. Sollevare con cautela il paziente e rimuovere il lenzuolo sporco. 3. Posizionare un lenzuolo pulito arrotolato allo stesso modo sotto la parte bassa della schiena del paziente e raddrizzarlo.
modo di cambiare la biancheria intima. 1. Posizionare la mano sotto la schiena del paziente, sollevare il bordo della camicia fino alla zona delle ascelle e alla parte posteriore della testa. 2. Togliere la maglietta dalla testa del paziente (Fig. 6-3, a), e poi dalle sue mani (Fig. 6-3, b).3. Indossare la maglietta nell'ordine inverso: prima indossare le maniche, quindi gettare la maglietta sopra la testa del paziente e raddrizzarla sotto la schiena. 4. Per un paziente che è sottoposto a rigoroso riposo a letto, indossare un giubbotto.
BIGLIETTO N. 2
Metodi per combattere le infezioni nell'aria. Differenze tra ricovero programmato e d'urgenza.
DOMANDA 1
I metodi per combattere le infezioni nell'aria sono meccanico(, Pulizia dei locali con acqua, Pulizia dei locali dalla polvere (aspirapolvere, tinteggiatura e imbiancatura)
,Lavaggio delle mani) fisico,( Irradiazione ultravioletta, pastorizzazione, incenerimento dei rifiuti, trattamento a vapore), chimico( Trattamento di stracci e strumenti medici mediante disinfettanti: irrigazione, strofinamento, full immersion, nebulizzazione) combinato.(Vapore-aria, vapore-formalina,)
Durante il ricovero programmato Il medico dovrà, sulla base di prescrizione o appuntamento preventivo, stabilire in quale reparto specializzato ricoverare il paziente e accertare l'assenza di controindicazioni e di ricovero (malattie infettive, febbre non chiara) Se ricovero d'urgenza– il medico deve esaminare egli stesso il paziente e prestargli il primo soccorso. aiutare, prescrivere un esame aggiuntivo, fare una diagnosi e indirizzare il paziente a un reparto specializzato o rilasciarlo per cure ambulatoriali.
DOMANDA 2 Il paziente ha sviluppato un vomito che sembrava “fondi di caffè”.
Cosa c'è che non va nel paziente? Qual è la sequenza delle tue azioni
mettere il paziente a letto
Chiama un medico di base e un chirurgo
Prendi il sangue per l'analisi
Posizionare il paziente a pancia in giù
Assistere il medico nell'inserimento di un tubo gastrico
DOMANDA 3 Preparare un clistere purificante. Indicazioni, controindicazioni
Clistere purificante
Obiettivi:
pulizia- svuotare la parte inferiore del colon sciogliendo le feci e aumentando la peristalsi; diagnostico- come fase di preparazione alle operazioni, parto e metodi strumentali di esame degli organi addominali; medicinale- come fase di preparazione per clisteri medicinali.
Indicazioni: stitichezza, avvelenamento, uremia, clisteri prima di operazioni o parto, in preparazione all'esame radiografico, endoscopico o ecografico degli organi addominali, prima di somministrare un clistere medicinale.
Controindicazioni:
Utilizzato per eseguire un clistere purificante un dispositivo speciale (un dispositivo per un clistere purificante), costituito dai seguenti elementi. 1. Tazza Esmarch (recipiente in vetro, gomma o metallo con una capacità fino a 2 litri). 2. Un tubo di gomma a pareti spesse con un diametro di 1 cm e una lunghezza di 1,5 m, collegato al tubo della tazza di Esmarch. 3. Tubo di collegamento con un rubinetto (valvola) per regolare il flusso del liquido. 4. Punta in vetro, ebanite o gomma.
BIGLIETTO N. 3
DOMANDA 3 Preparare un clistere a sifone. Indicazioni, controindicazioni
Clistere a sifone - lavaggio ripetuto dell'intestino secondo il principio dei vasi comunicanti: uno di questi vasi è l'intestino, il secondo è un imbuto inserito nell'estremità libera di un tubo di gomma, la cui altra estremità è inserita nel retto.
Obiettivi:
Pulizia: ottenere un'efficace pulizia dell'intestino; da feci e gas; medicinale; disintossicazione; come fase di preparazione all’intervento chirurgico.
Indicazioni: inefficacia del clistere purificante (a causa della stitichezza prolungata), avvelenamento con alcuni veleni, preparazione alla chirurgia intestinale, talvolta se si sospetta un'ostruzione del colon (in caso di ostruzione del colon non ci sono gas nelle acque di risciacquo). Controindicazioni: sanguinamento gastrointestinale, processi infiammatori acuti nel colon, processi infiammatori acuti o ulcerativi nell'ano, neoplasie maligne del retto, appendicite acuta, peritonite, i primi giorni dopo interventi sugli organi digestivi, sanguinamento da emorroidi, prolasso rettale .
Per eseguire un clistere a sifone, utilizzare uno speciale sistema composto dai seguenti elementi: un imbuto in vetro con capacità di 1-2 litri; tubo di gomma lungo 1,5 me diametro 1-1,5 cm; un tubo di vetro di collegamento (per controllare il passaggio del contenuto); un tubo gastrico spesso (o un tubo di gomma dotato di punta per l'inserimento nell'intestino). Un tubo di vetro viene utilizzato per collegare un tubo di gomma a un tubo gastrico spesso e un imbuto viene posizionato sull'estremità libera del tubo di gomma.
DOMANDA 2 Il paziente ha sviluppato improvvisamente un intenso dolore compressivo dietro lo sterno, che si irradiava al braccio sinistro e alla scapola.
Cosa c'è che non va nel paziente? Qual è la sequenza delle tue azioni?
Il dolore al petto di solito si verifica quando la pleura è coinvolta nel processo patologico. Al paziente deve essere data una posizione comoda - sdraiarsi sul lato dolorante, che limiterà in qualche modo l'attrito della pleura e ridurrà temporaneamente il dolore, è necessario rassicurare il paziente Se si verifica dolore, l'infermiera deve informare il medico e il suo appuntamento è quello di utilizzare antitosse, cerotti di senape, come procedura di distrazione, nonché antidolorifici - analgesici.
DOMANDA 1 Posizione del paziente e sistemazione di un letto funzionale. Tipi di modalità motore. Preparare il letto del paziente.
Il paziente deve essere trasportato in barella senza fretta né tremori, spostandosi fuori dal passo.
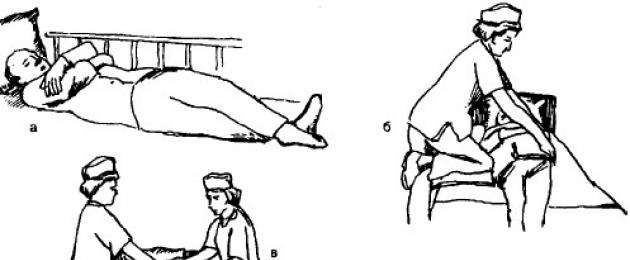
Trasferimento del paziente da una barella (barella) a un letto
Ordine di trasferimento.
1. Posizionare la testiera della barella (barella) perpendicolare alla pediera del letto. Se la superficie della stanza è piccola, posizionare la barella parallela al letto. 2. Metti le mani sotto il paziente: un inserviente mette le mani sotto la testa e le scapole del paziente, il secondo - sotto il bacino e la parte superiore delle cosce, il terzo - sotto la metà delle cosce e la parte inferiore delle gambe. Se il trasporto viene effettuato da due inservienti, uno di loro mette le mani sotto il collo e le scapole del paziente, il secondo sotto la parte bassa della schiena e le ginocchia. 3. Contemporaneamente, con movimenti coordinati, sollevare il paziente, ruotare con lui di 90° (se la barella è posizionata parallela - 180°) verso il letto e adagiare su di esso il paziente. 4. Quando la barella è posizionata vicino al letto, tenere la barella all'altezza del letto, due (tre) di voi trascinano il paziente fino al bordo della barella sul lenzuolo, sollevatelo leggermente e trasferite il paziente il letto. Il paziente deve essere spostato dolcemente, senza scossoni, in modo da mantenere la posizione orizzontale del busto e delle gambe. Prima di trasportare il paziente dalla sala operatoria, la giovane infermiera prepara un letto per il paziente nel reparto. Il letto è rifatto con biancheria fresca, non devono esserci pieghe sulle lenzuola, i cuscini sono posizionati in modo che i bottoni della federa siano sul lato del paziente. Per evitare che la coperta e il copripiumino interferiscano con il trasferimento del paziente dalla barella al letto, vengono posizionati ai piedi del letto su cui giace il paziente dopo l'intervento chirurgico
BIGLIETTO N. 4
DOMANDA 3 Lavanda gastrica. Metodologia. Indicazioni, controindicazioni.
Lavanda gastrica
Obiettivi: diagnostico, terapeutico, preventivo.
Indicazioni: intossicazioni alimentari acute (cibo scadente, funghi, alcol) e medicinali (suicidio, ingestione accidentale). Suicidio (lat. sui - se stessi, caedo - uccidere) - suicidio, soppressione deliberata della propria vita. Controindicazioni: sanguinamento dal tratto gastrointestinale, ustioni dell'esofago e dello stomaco, asma bronchiale, infarto del miocardio, accidenti cerebrovascolari. Attrezzatura richiesta: tubo gastrico spesso; olio di vaselina liquido; dilatatore della bocca, supporto per la lingua, protezione per le dita in metallo; guanti di gomma, grembiuli di tela cerata; un secchio di acqua pulita a temperatura ambiente, una tazza da un litro, un imbuto da 1 litro, una bacinella per il risciacquo dell'acqua.
(o sedia a rotelle) utilizzando il metodo del sollevamento delle spalle
(eseguito da due o più infermieri)
Indicazioni: il paziente può sedersi, ma non può muoversi autonomamente utilizzando le gambe.
Controindicazioni: lesioni alla spalla, dolore al torace e alla parte superiore della schiena.
3. Posizionare una sedia (sedia a rotelle) accanto al letto, assicurarsi che il letto e la sedia a rotelle siano frenati.
4. Spostare e far sedere il paziente in una posizione con le gambe pendenti liberamente.
5. Posizionarsi su entrambi i lati del paziente, di fronte a lui.
6. Posizionare la mano più vicina al paziente sotto i suoi fianchi (entrambi gli infermieri si prendono le mani a vicenda in una "presa per il polso").
7. Sostenere le anche del paziente il più vicino possibile ai glutei.
8. Posiziona le spalle sotto le ascelle del paziente e il paziente mette le mani sulla schiena. infermieri (entrambi gli infermieri monitorano la corretta biomeccanica del proprio corpo al fine di prevenire lesioni alla schiena).
9. Utilizzare il braccio libero, piegato all'altezza del gomito, come appoggio, appoggiandolo sul lettino dietro le natiche del paziente (tenere le gambe divaricate, le ginocchia piegate).
10. Per garantire la sincronizzazione delle azioni, uno dei m/s dà il comando: "Contando fino a "tre", raddrizza le ginocchia e il gomito finché il m/s non sta dritto."
11. Spostare il paziente su una sedia (sedia a rotelle) sostenendogli la schiena con la mano libera.
12. Metti la mano che ti tiene sul bracciolo o sul sedile di una sedia.
13. Abbassare il paziente sulla sedia (sedia a rotelle) piegando le ginocchia e il gomito (parlarsi per assicurarsi di abbassare contemporaneamente il paziente sulla sedia, fare attenzione che la sedia non si inclini all'indietro, per questo una delle infermiere può sostenere lo schienale della sedia).
14. Assicurarsi che il paziente sia seduto comodamente e comodamente.
15. Lavarsi le mani, asciugarle con un tovagliolo usa e getta o un asciugamano individuale.
Riso. Metodo di spostamento della fase 2
"Sollevamenti per le spalle"
(al comando “Sollevare il paziente”)
Riso. Metodo di spostamento della fase 3
Sollevamento delle spalle, movimento
paziente su una sedia
Trattenere il paziente utilizzando il metodo della “presa ascellare”.
Indicazioni: sostegno e movimento del paziente che è in grado di fornire assistenza.
Sequenza di esecuzione:
3. Stare di lato, di fronte al paziente seduto.
4. Posizionare una gamba accanto all'altra e l'altra, con il piede leggermente girato, davanti alle gambe del paziente, fissandogli le ginocchia.
5. Posizionare una mano sotto l'ascella lontana del paziente e spostare l'altra mano verso la parte posteriore e verso quella anteriore con il palmo rivolto verso l'alto (il pollice è all'esterno, fuori dall'ascella).
6. Assicurati di poter spostare liberamente il peso del corpo da una gamba all'altra e di stare in piedi comodamente.
7. Chiedere al paziente di aiutarlo a sporgersi in avanti dal fianco in modo che la sua spalla, più vicina a voi, poggi saldamente sul vostro busto.
8. Dopo aver completato la presa, lavarsi le mani e asciugarle con un tovagliolo usa e getta o un asciugamano individuale.

Ordine di trasferimento.
1. Posizionare la barella perpendicolarmente al letto in modo che la sua estremità della testa si avvicini all'estremità dei piedi del letto.
2. Metti le mani sotto il paziente: un inserviente mette le mani sotto la testa e le scapole del paziente, il secondo - sotto il bacino e la parte superiore delle cosce, il terzo - sotto la metà delle cosce e la parte inferiore delle gambe. Se il trasporto viene effettuato da due inservienti, uno di loro mette le mani sotto il collo della scapola del paziente, il secondo sotto la parte bassa della schiena e le ginocchia.
3. Contemporaneamente, con movimenti coordinati, sollevare il paziente, girarlo di 90° verso la barella e adagiarvi sopra il paziente.
VII. Preparazione pre-sterilizzazione di strumenti medici e prodotti per la cura del paziente.
Sterilizzazione(Latino sterilis - sterile) - rilascio completo di qualsiasi sostanza o oggetto da microrganismi influenzandolo con fattori fisici o chimici.
Tutti i dispositivi medici riutilizzabili devono essere sottoposti a pulizia pre-sterilizzazione prima di essere sterilizzati e/o disinfettati al fine di rimuovere proteine, grassi, contaminanti meccanici e farmaci.
I prodotti staccabili sono soggetti a pulizia pre-sterilizzazione in forma smontata nel seguente ordine.
Sciacquare con acqua corrente per 30 s.
Immersione in un complesso di lavaggio (“Biolot”, “Lotos”) con il prodotto completamente immerso per 15 minuti ad una temperatura di 50 °C
Lavare ciascun prodotto utilizzando una spazzola, un batuffolo di garza di cotone o una spazzola nel complesso di lavaggio per 30 secondi.
Risciacquare con acqua corrente quando si utilizza “Biolot” per 3 minuti, “Lotus-medicinal” per 10 minuti.
Conservare in acqua distillata per 30 minuti.
Asciugatura con aria calda ad una temperatura di 80–85°C fino alla completa scomparsa dell'umidità.
Controllo di qualità del trattamento di pre-sterilizzazione degli strumenti medici Il trattamento di pre-sterilizzazione è considerato efficace se sui prodotti non vengono rilevate quantità residue di sangue dopo il trattamento con il test all'amidopirina o all'azopiram.
Soluzione per il test dell'amidopirina: Immediatamente prima del test, mescolare quantità uguali (2–3 ml) di una soluzione alcolica al 5% di aminofenazone (“Amidopirina”), una soluzione al 30% di acido acetico e una soluzione al 3% di perossido di idrogeno.
Soluzione per il test dell'azopyram: Per preparare una soluzione all'1-1,5% di azopyram, diluire l'anilina cloridrato in una soluzione al 95% di alcol etilico 5. La soluzione preparata può essere conservata in una bottiglia ben chiusa al buio in frigorifero per 2 mesi, a temperatura ambiente (18–23 °C) per non più di 1 mese. Immediatamente prima del test, preparare una soluzione di lavoro mescolando quantità uguali di azopyram e perossido di idrogeno al 3%. La soluzione di lavoro può essere utilizzata entro 1-2 ore. Con una conservazione più lunga, il reagente può virare spontaneamente al rosa. Non testare strumenti caldi e non conservare la soluzione in piena luce o vicino a dispositivi di riscaldamento.
Per verificare l'idoneità Sulla macchia di sangue vengono applicate 2-3 gocce della soluzione di lavoro di azopyram. Se entro e non oltre 1 minuto la macchia appare di colore viola, che poi diventa blu, il reagente è pronto per l'uso.
Tecnologia del campione(utilizzato per strumenti medici riutilizzabili). Il reagente viene applicato su un batuffolo di cotone non sterile. Dopo alcuni secondi, se non si verifica alcuna reazione cromatica sul batuffolo di cotone, il pistone della siringa, l'esterno del cilindro, gli aghi e la cannula vengono puliti. Quindi versare il reagente nel cilindro della siringa, passarlo attraverso la siringa su un altro batuffolo di cotone (il cilindro della siringa viene controllato). Successivamente, l'ago viene collegato alla siringa, il reagente viene nuovamente versato nel cilindro e fatto passare attraverso la siringa e l'ago (l'ago viene controllato).
Interpretazione del risultato: in presenza di macchie di sangue, sul cotone idrofilo appare una colorazione blu-verde (test all'amidopirina positivo) o viola-blu (test all'azopiram positivo).
L'automonitoraggio in un istituto medico viene effettuato almeno una volta alla settimana. L'1% dei prodotti con lo stesso nome trasformati contemporaneamente, ma non meno di 3-5 unità, è soggetto a controllo. I dipendenti della stazione sanitario-epidemiologica effettuano una volta al trimestre il controllo di qualità della pulizia pre-sterilizzazione.
VIII. Tipi di disinfezione.
Disinfezione(Latino de – prefisso che significa cessazione, eliminazione, inficio – infettare; sinonimo – disinfezione) – una serie di misure per distruggere le forme vegetative di microrganismi patogeni e opportunistici.
Esistono due direzioni principali di disinfezione:
Disinfezione preventiva – prevenzione delle infezioni nosocomiali;
Disinfezione focale – disinfezione nella fonte identificata di infezione.
La disinfezione può essere effettuata con quattro metodi: meccanico, fisico, chimico e combinato.
Metodi di disinfezione
| Metodo | Caratteristica |
| Meccanico | Pulizia ad umido dei locali Rimozione della polvere dai locali (aspirazione, tinteggiatura e imbiancatura) Rimozione della polvere dagli indumenti e dalla biancheria da letto (battitura) Lavaggio delle mani |
| Fisico | Stiratura con ferro caldo, calcinazione Utilizzo della luce solare Irradiazione ultravioletta Trattamento con acqua bollente, bollente; bollitura in acqua distillata per 30 minuti e con aggiunta di bicarbonato di sodio per 15 minuti Pastorizzazione Lavorazione in forno a calore secco (metodo ad aria) Trattamento a vapore (metodo a vapore sotto pressione eccessiva) Incenerimento dei rifiuti |
| Chimico | Trattamento di stracci e strumenti medici mediante disinfettanti: irrigazione, strofinamento, full immersion, nebulizzazione |
| Combinato (utilizzando disinfettanti speciali) | Vapore-aria (riscaldamento con vapore caldo fino a una temperatura di 110 °C con sovrapressione), vapore-formalina (riscaldamento con vapore caldo fino a una temperatura di 90 °C con sovrapressione con aggiunta di formaldeide nella camera) |
L'uso di disinfettanti nelle istituzioni mediche è regolato dal Sistema statale di standard sanitari ed epidemici.
Principali gruppi di disinfettanti utilizzati nelle istituzioni mediche in Russia
| Gruppi | Strutture |
| Contiene aldeidi | Formaldeide, Septodor, Gigasept FF, ecc. (utilizzati per la disinfezione di prodotti in vetro, plastica, gomma, metallo) |
| Guanidine | Clorexidina, Demos, poliesametilene guanidina (ad esempio Polysept), ecc. |
| Prodotti contenenti ossigeno e a base di perossido di idrogeno | Perossido di idrogeno, “Dezoxon-1”, “Dezoxon-4”, “Virkon”, ecc. |
| Tensioattivi | "Alaminol", "Septabik", ecc. |
| Alcoli | Etile (70%), “Octenisept”, ecc. (utilizzato per la disinfezione di prodotti metallici) |
| Contiene fenoli | "Amocidio" |
| Contiene cloro | Candeggina, calcio, ipoclorito di sodio, cloramina B, ecc. |
IX. Raccolta, stoccaggio e trasporto di materiali biologici per ricerche di laboratorio.
I metodi di ricerca di laboratorio costituiscono una fase importante nell'esame del paziente. I dati ottenuti aiutano a valutare le condizioni del paziente, a fare una diagnosi, a monitorare le condizioni del paziente sulla dinamica e sul decorso della malattia e a controllare il trattamento. Si distinguono i seguenti tipi di test di laboratorio:
Obbligatorio: sono prescritti a tutti i pazienti senza eccezioni, ad esempio esami generali del sangue e delle urine.
Ulteriori: sono prescritti rigorosamente secondo le indicazioni a seconda del caso specifico, ad esempio lo studio del succo gastrico per studiare la funzione secretoria dello stomaco.
Pianificato: vengono prescritti un certo numero di giorni dopo lo studio precedente al fine di monitorare il paziente nel tempo e monitorare il trattamento, ad esempio, una ripetizione del test generale delle urine di un paziente con esacerbazione della pielonefrite cronica.
Emergenza: sono prescritti in una situazione urgente (urgente), quando ulteriori tattiche terapeutiche possono dipendere dai risultati dello studio, ad esempio studiando il contenuto delle troponine cardiache nel sangue di un paziente con sindrome coronarica acuta. Troponine- marcatori biologici altamente sensibili e altamente specifici della necrosi del muscolo cardiaco che si sviluppa durante l'infarto del miocardio.
Il materiale per la ricerca di laboratorio può essere qualsiasi substrato biologico:
Scarichi del corpo umano: espettorato, urina, feci, saliva, sudore, secrezioni dai genitali.
I fluidi ottenuti mediante puntura o pompaggio comprendono sangue, essudati e trasudati, liquido cerebrospinale.
I liquidi ottenuti utilizzando apparecchiature diagnostiche strumentali comprendono il contenuto dello stomaco e del duodeno, della bile e del contenuto bronchiale.
Tessuti d'organo ottenuti mediante biopsia: tessuti del fegato, dei reni, della milza, del midollo osseo; contenuto di cisti, tumori, ghiandole.
Biopsia(bio- + greco opsis - visione) - rimozione intravitale di un piccolo volume di tessuto per esame microscopico a fini diagnostici.
L'infermiera del reparto seleziona le prescrizioni dall'anamnesi (dal foglio di prescrizione) e registra gli esami di laboratorio necessari nel registro degli esami. Dopo aver ricevuto il materiale biologico (urina, feci, espettorato, ecc.), deve organizzarne la consegna tempestiva al laboratorio compilando un rinvio. L'invio deve indicare il reparto, il numero della stanza, il cognome, il nome, il patronimico del paziente, la sua diagnosi, la data e l'ora del prelievo del campione e il cognome dell'infermiere che ha prelevato il materiale. Il sangue da un dito viene prelevato da un assistente di laboratorio in condizioni adeguate, il sangue da una vena viene prelevato da un'infermiera procedurale. La correttezza dei risultati dei test di laboratorio è garantita dall'attento rispetto dei requisiti per la tecnica di raccolta del materiale biologico, che dipende non solo dalle azioni competenti dell'infermiera, ma anche dalla sua capacità di stabilire un contatto con il paziente e istruirlo adeguatamente sulla procedura di ritiro del materiale. Se il paziente ha difficoltà a ricordare e a seguire immediatamente le istruzioni, dovreste scrivergli una nota breve e comprensibile.
Per evitare il rischio di contrarre infezioni virali e batteriche trasmesse attraverso il sangue e altri materiali biologici, è necessario osservare le seguenti precauzioni:
Evitare il contatto diretto con materiale biologico - lavorare solo con guanti di gomma;
Maneggiare con cura la vetreria da laboratorio e, se danneggiata, rimuovere con attenzione i frammenti di vetro;
Disinfettare accuratamente i contenitori utilizzati nel processo di raccolta del materiale biologico: vetreria da laboratorio, vasi e orinatoi, ecc.;
Disinfettare i rifiuti dei pazienti prima di scaricarli nelle fognature.
Se l'infermiera dovesse avere materiale biologico del paziente sulla pelle, deve trattare immediatamente le aree di contatto con una soluzione alcolica al 70%, strofinando la pelle con un tampone imbevuto per 2 minuti, dopo 5 minuti risciacquare la pelle con acqua corrente acqua.
X. Cambio di letto e biancheria intima.
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0