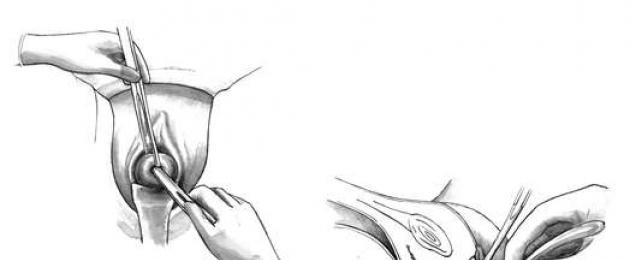
342. Il metodo di taglio cesareo più comunemente utilizzato:
a) taglio cesareo intraperitoneale nel segmento inferiore dell'utero
b) taglio cesareo retrovescicale intraperitoneale
c) taglio cesareo extraperitoneale
d) taglio cesareo corporale
e) taglio cesareo nel segmento inferiore con isolamento temporaneo della cavità addominale
343. Un taglio cesareo non può essere eseguito in una gravidanza a termine:
a) intraperitoneale
b) extraperitoneale
c) vaginale
d) pianificato
d) emergenza
344. Il momento più caratteristico della tecnica del taglio cesareo classico:
a) apertura della cavità uterina con un'incisione longitudinale
b) apertura della cavità uterina con un'incisione longitudinale nel segmento inferiore
c) apertura della cavità uterina con un'incisione trasversale nel segmento inferiore con sutura della ferita secondo Eltsov-Strelkov
d) apertura della cavità uterina con incisione trasversale nel segmento inferiore con chiusura della ferita secondo Rusakov-Zanchenko
d) non esiste una risposta corretta
345. L'indicazione al taglio cesareo corporale è:
a) processo adesivo pronunciato nella cavità addominale
b) vene varicose nel segmento inferiore
c) lo stato agonico della partoriente
d) placenta previa e posizione trasversale del feto
e) tutto quanto elencato ai paragrafi “a” – “d”
346. Il taglio cesareo corporale può causare:
a) lo sviluppo di aderenze nella cavità addominale
b) rottura uterina durante la successiva gravidanza
c) sviluppo della vera placenta accreta
d) peritonite nel periodo postoperatorio
e) tutte le complicazioni elencate
347. Le indicazioni assolute per il taglio cesareo non includono:
a) la posizione trasversale del secondo feto con gemelli
b) distacco prematuro di una placenta normalmente posizionata in presenza di un feto morto
c) placenta previa
d) minaccia di rottura uterina
e) prolasso del cordone ombelicale durante il periodo di apertura
348. Un'indicazione per un taglio cesareo programmato è:
a) un aumento dei sintomi della preeclampsia e l'inefficacia del suo trattamento
b) la posizione trasversale del feto
c) feto di grandi dimensioni con presentazione podalica del feto
d) una cicatrice sull'utero con un decorso complicato del periodo postoperatorio
349. L'indicazione relativa più comune al taglio cesareo durante il parto:
a) restringimento del bacino di I grado
b) grado lieve di preeclampsia
c) debolezza dell'attività lavorativa
d) attività lavorativa disordinata
e) presentazione anteriore
350. Principali controindicazioni al taglio cesareo:
a) endometrite durante il parto
b) morte fetale intrauterina
c) idrocefalo fetale
d) colpite
e) età gestazionale 28-29 settimane
351. I metodi per prevenire il sanguinamento durante il taglio cesareo non includono:
a) flebo endovenosa di ossitocina
b) somministrazione simultanea endovenosa di metilergometrina
c) inserimento di un tampone con etere nel fornice posteriore della vagina
d) iniezione di uterotonici nel muscolo uterino
e) trasfusione di plasma
352. Le indicazioni per il taglio cesareo in condizioni moderne sono caratterizzate da:
a) ampliamento delle indicazioni sociali
b) espansione delle indicazioni dal feto
c) un insieme di relative indicazioni
d) la presenza di una cicatrice sull'utero
e) tutto quanto elencato ai paragrafi “a” – “d”
353. Molto spesso gli ostetrici usano il forcipe:
a) Giustizia
b)Killanda
c) Simpson-Fenomenov
d) Negel
d) non esiste una risposta corretta
354. Le indicazioni per l'applicazione del forcipe ostetrico includono:
a) sintomi di insufficienza cardiaca
b) un aumento dei sintomi della preeclampsia
c) miopia elevata
d) ipossia fetale durante l'esilio
e) tutte le indicazioni di cui sopra
355. Le condizioni per l'applicazione del forcipe ostetrico non includono:
a) la presenza di un feto vivo
b) la presenza di un feto morto
c) apertura completa dell'orifizio uterino
d) assenza di una vescica fetale
e) ritrovamento della testa del feto sul pavimento pelvico
356. Il processo di preparazione all'operazione di applicazione del forcipe ostetrico comprende necessariamente:
a) esame vaginale
b) trattamento delle mani del chirurgo e del campo operatorio
c) cateterizzazione vescicale
d) anestesia
e) tutto quanto elencato ai paragrafi “a” – “d”
357. Il metodo di anestesia più comune quando si applica una pinza ostetrica:
a) mascherare l'anestesia con ossido di ossigeno
b) anestesia endovenosa
c) anestesia del pudendo
d) anestesia epidurale
e) anestesia locale
358. La natura della trazione quando si applica una pinza ostetrica:
a) continuo
b) attrazione, sincrona con le contrazioni
c) rotativo
d) attrazione non sincrona con le contrazioni
d) non esiste una risposta corretta
359. Molto spesso, durante il parto con una pinza ostetrica, si verifica una lacuna:
a) cervice
b)vagina
d) perineo
d) non esiste una risposta corretta
360. Le condizioni per l'applicazione del forcipe ostetrico non includono:
a) età gestazionale
b) feto vivente
c) la presenza di tentativi
d) assenza di una vescica fetale
e) posizione della testa del feto
361. L'indicazione alla craniotomia è:
a) una netta discrepanza tra le dimensioni del bacino della madre e la testa del feto in presenza di un feto morto
b) morte fetale intrapartum
c) idrocefalo fetale
d) tutte le indicazioni di cui sopra
d) non esiste una risposta corretta
362. La condizione per la craniotomia è:
a) apertura dell'apparato uterino di almeno 5-6 cm
b) il bacino non deve essere assolutamente stretto
c) la testa del feto deve essere fissata all'ingresso del bacino
d) assenza di una vescica fetale
e) tutto quanto elencato ai paragrafi “a” – “d”
363. L'intervento di craniotomia non comprende:
a) esenzione
b) perforazione della testa
c) esacerbazione
d) cranioclasia
d) non esiste una risposta corretta
364. La prima fase della craniotomia è:
a) esacerbazione
b) perforazione della testa
c) cranioclasia
d) eviscerazione
e) esenzione
365. L'insieme degli attrezzi per le operazioni di distruzione dei frutti non comprende:
a) specchi vaginali
b) Pinza di Simpson-Fenomenov
c) Forbici Fenomenov
d) pinze per proiettili
e) Cranioclasto di Brown e perforante di Bloh
366. L'indicazione per l'operazione di embriotomia è:
a) la posizione trasversale del feto
b) posizione trasversale del feto
c) morte fetale intrapartum in presentazione podalica
d) idrocefalo fetale
e) morte fetale intrapartum con bacino clinicamente stretto
367. L'operazione di embriotomia non comprende:
a) perforazione della testa
b) decapitazione
c) eviscerazione
d) spondilotomia
d) non esiste una risposta corretta
368. Una variante dell'operazione di distruzione dei frutti dipende:
a) la dimensione del feto
b) posizione fetale
c) tipo di frutta
d) la posizione del feto
e) grado di presentazione degli estensori
369. Per l'anestesia del parto utilizzare:
a) analgesici narcotici;
b) analgesici non narcotici;
c) anestesia epidurale;
d) tutte le modalità sopra indicate;
d) non esiste una risposta corretta
370. L'intervento di taglio cesareo programmato con placenta previa completa si esegue:
a) con l'inizio dell'attività lavorativa;
b) durante la gravidanza 38 settimane;
c) durante la gravidanza 40 settimane;
d) nessuna delle precedenti.
d) non esiste una risposta corretta
371. Condizioni per l'applicazione del forcipe ostetrico:
a) assenza di una vescica fetale;
b) apertura completa dell'orifizio uterino;
c) ritrovamento della testa nella cavità pelvica o sul pavimento pelvico;
d) tutto quanto sopra;
d) non esiste una risposta corretta
372. L'imposizione del forcipe ostetrico è controindicata in:
a) un feto morto;
b) bacino anatomicamente e clinicamente stretto;
c) apertura incompleta dell'orifizio uterino;
d) in tutte le situazioni di cui sopra.
d) non esiste una risposta corretta
d) non esiste una risposta corretta
373. Le regole per l'introduzione dei cucchiai per pinze ostetriche sono le seguenti:
a) il cucchiaio sinistro viene tenuto con la mano destra e inserito nella metà destra del bacino materno;
b) il cucchiaio destro viene tenuto con la mano sinistra e inserito nella metà sinistra del bacino della madre;
c) tutto quanto sopra;
d) nessuna delle precedenti.
d) non esiste una risposta corretta
374. Quando si applica la pinza ostetrica di uscita, i cucchiai dovrebbero trovarsi sulla testa del feto:
a) nella giusta dimensione obliqua;
b) nella dimensione trasversale;
c) in dimensione diretta;
d) tutto quanto sopra è vero.
d) non esiste una risposta corretta
375. La preparazione per l'operazione di imposizione della pinza ostetrica in uscita consiste in:
a) nello svuotamento della vescica;
b) nel creare condizioni di asepsi;
c) nel condurre un esame vaginale;
d) tutto quanto sopra è vero.
d) non esiste una risposta corretta
376. Il terzo momento dell'imposizione del forcipe ostetrico:
a) chiusura con pinza e trazione di prova;
b) trazione;
c) rimozione della pinza;
d) introduzione di cucchiai a pinza.
d) non esiste una risposta corretta
377. Si applica una pinza addominale alla testa:
a) situato nello sbocco della piccola pelvi;
b) situato all'ingresso della piccola pelvi;
c) situato nella parte stretta della cavità pelvica;
d) tutto quanto sopra corrisponde a verità;
d) non esiste una risposta corretta
378. Le indicazioni assolute al taglio cesareo con feto vivo sono:
a) presentazione pelvica del feto;
b) presentazione facciale del feto;
c) presentazione frontale del feto;
d) presentazione antero-parietale del feto;
d) non esiste una risposta corretta
379. Il taglio cesareo extraperitoneale dovrebbe essere eseguito:
a) se si sospetta una rottura uterina;
b) se sospetti una cicatrice difettosa sull'utero;
c) con mioma uterino;
d) nessuna delle precedenti.
e) correggere a) e c)
380. Controindicazione al taglio cesareo intraperitoneale è:
a) infezione nella madre;
b) intervallo anidro da 6 a 12 ore;
c) frutto grosso;
d) un piccolo feto;
d) non esiste una risposta corretta
381. Indicazioni al taglio cesareo corporale (classico):
a) II trimestre di gravidanza;
b) una cicatrice sull'utero dopo un taglio cesareo corporale;
c) la presenza di un nodo miomato cervicale-istmo;
d) tutto quanto sopra.
d) non esiste una risposta corretta
382. La qualità di una cicatrice postoperatoria sull'utero dopo un taglio cesareo dipende da:
a) sulla scelta della tecnica operativa;
b) dalla tecnica di sutura dell'utero;
c) dall'"età" della cicatrice;
d) tutto quanto sopra.
d) non esiste una risposta corretta
chirurgia ostetrica interventi chirurgici sui genitali, sulle membrane o sul feto della donna, eseguiti durante la gravidanza, il parto e nel periodo postpartum. Vengono eseguiti utilizzando strumenti (vedi Strumentazione ostetrica e ginecologica) o tecniche manuali (vedi Tecniche manuali ostetriche (Tecniche manuali ostetriche)). Assegna diversi gruppi E. 1. Operazioni che preservano con insufficienza istmico-cervicale (insufficienza istmico-cervicale) - l'imposizione di una sutura circolare nell'area del sistema cervicale interno, suturando il sistema operativo esterno della cervice, ecc. 2. Operazioni per interruzione artificiale della gravidanza: all'inizio della gravidanza (fino a 12 settimane) - curettage ed escocleazione con vuoto, in un secondo momento - taglio vaginale e piccolo cesareo. 3. Operazioni eseguite per valutare le condizioni del feto e identificare i disturbi genetici (anomalie dello sviluppo) durante la gravidanza - amniocentesi, fetoscopia, ecc. (vedi Feto). 4. Operazioni che correggono posizioni errate (trasversale, obliqua) e pelviche durante la gravidanza - vari tipi di rotazione ostetrica esterna. 5. Operazioni per complicazioni nelle fasi I e II del parto, incl. operazioni che preparano - la vescica fetale o (vedi Parto), episio- e (vedi Perineotomia), dilatazione digitale del canale cervicale (usata molto raramente); operazioni che modificano la posizione o la presentazione del feto - la rotazione classica esterna-interna del feto sulla gamba, la rotazione del feto secondo Braxton Hicks (vedi rotazione ostetrica); operazioni di parto -, pinza ostetrica, estrazione con vuoto del feto, estrazione del feto dall'estremità pelvica (vedi presentazione pelvica del feto), applicazione di pinze con testa cutanea (usate estremamente raramente, con un feto morto), frutta- operazioni di distruzione (principalmente con un feto morto). 6. Interventi per complicazioni nella III fase del travaglio (placenta) e nel primo periodo postpartum: e rimozione della placenta, esame manuale o strumentale delle pareti dell'utero, dell'arteria iliaca interna, embolizzazione dei vasi pelvici, sopravaginale o asportazione di l'utero, suturando le rotture della cervice, della vagina e del perineo, ripristino dell'integrità del perineo dopo la sua dissezione. 7. Operazioni per complicazioni nel tardo periodo postpartum: pareti dell'utero, lavaggio della cavità uterina con soluzioni disinfettanti, imposizione di suture secondarie, ecc. Molti A. circa. vengono eseguiti in urgenza, ad esempio, operazioni di parto per ipossia fetale, operazioni volte a fermare il sanguinamento uterino. Ad A. circa. durante il parto è necessario preservare la salute non solo della madre, ma anche del bambino (tranne in caso di morte). La maggior parte di A.o. eseguita per via vaginale senza controllo visivo. A causa dell'impossibilità di garantire l'asetticità del canale del parto (a causa delle caratteristiche anatomiche, della vicinanza del retto) con A. o. alto rischio di sviluppare complicanze infettive. Grande valore per un risultato favorevole E. valutare correttamente le indicazioni per l'intervento e le condizioni che ne consentono l'esecuzione (il grado di apertura dell'utero, la posizione e le condizioni del feto, le dimensioni della pelvi, ecc.), tenendo conto controindicazioni, tempestività dell'operazione, attenta osservanza della sua tecnica, regole di asepsi, ecc. Per eseguire A. è necessario il consenso della donna incinta (partorente, puerperale). Di solito vengono eseguite le operazioni. In casi di emergenza, se è impossibile far arrivare tempestivamente un medico o consegnare una donna a qualche A. o. può essere eseguita (p. es., peduncolo, separazione manuale della placenta e rimozione della placenta). La preparazione preoperatoria comprende lo svuotamento intestinale con pulizia (in assenza di controindicazioni e chirurgia non urgente), cateterizzazione vescicale, rasatura dei peli nella zona pubica e nelle grandi labbra. La pelle dell'addome, della vulva, del perineo e dell'interno coscia viene lavata accuratamente con acqua tiepida e sapone e disinfettata con alcool etilico e soluzione alcolica di iodio al 5%. Con A. il lago, accompagnato dall'introduzione di strumenti o di una mano nel tratto genitale di una donna, le mani dell'operatore vengono trattate come per un'operazione addominale (ad esempio, secondo il metodo Spasokukotsky-Kochergin o una soluzione diocida ). Ogni A.o., anche di breve durata e facilmente eseguibile, dovrebbe essere effettuato in anestesia. A seconda della natura di A. o. utilizzare l'anestesia locale di infiltrazione con novocaina, l'anestesia del pudendo con novocaina, la maschera di ossido di ossigeno, l'anestesia endotracheale, l'anestesia epidurale, l'anestesia endovenosa (ad esempio, la sombrevina). La sala operatoria dovrà essere predisposta non solo per l'esecuzione del previsto A. del lago, ma anche per quegli interventi che dovessero rendersi necessari in caso di complicazioni. A. vaginale o. vengono solitamente eseguiti su un letto Rakhmanov con supporti per le gambe, meno spesso su una sedia ginecologica. Il lago, seguito da una laparotomia, viene eseguito sul tavolo operatorio. Tutti A.o. terminare con il cateterismo vescicale per accertarsi che non vi sia sangue nelle urine (non danneggiate). Se nel processo di A. viene introdotto uno strumento o una mano nel periodo postoperatorio, al fine di prevenire malattie infettive, soprattutto nelle donne indebolite (ad esempio dopo perdita di sangue), viene prescritto un ampio spettro di azione; se necessario, farmaci che stimolano i muscoli dell'utero, rimedi cardiaci, ecc. Le donne che si sono sottoposte ad A. o. dovrebbero essere sotto la supervisione di un medico della clinica prenatale (vedere Periodo postoperatorio, caratteristiche della gestione ambulatoriale dei pazienti dopo cure ginecologiche e ostetriche operazioni).
1. Piccola enciclopedia medica. - M.: Enciclopedia medica. 1991-96 2. Pronto soccorso. - M.: Grande Enciclopedia Russa. 1994 3. Dizionario enciclopedico dei termini medici. - M.: Enciclopedia sovietica. - 1982-1984.
Scopri cos'è "chirurgia ostetrica" in altri dizionari:
chirurgia ostetrica- INTERVENTI OSTETRICI, interventi eseguiti durante la gravidanza, il parto, nel periodo postpartum e postpartum. Le operazioni ostetriche erano conosciute fin dall'antichità (ad esempio, gli antichi egizi praticavano il taglio cesareo sui morti, in ... ...
Una serie di azioni manuali o strumentali volte a favorire una conclusione favorevole del travaglio a beneficio sia della madre che del feto, a volte di entrambi. Le operazioni hanno come oggetto o un feto o una madre, e ad esse bisogna ricorrere o con... ...
pinza ostetrica- Pinza ostetrica, strumento che sostituisce la forza di attrazione mancante o assente durante il parto (vis a tergo). In questo senso sono, per così dire, una continuazione delle mani dell'ostetrico (le "mani di ferro" dell'ostetrico). (Per la storia dell'invenzione dello strumento, vedere ... ... Grande Enciclopedia Medica
Le tecniche manuali ostetriche sono varie manipolazioni eseguite senza l'ausilio di strumenti a scopo diagnostico e terapeutico durante la gravidanza, il parto e il primo periodo postpartum. Alla diagnostica E. n. includi alcuni trucchi... ... Enciclopedia medica
Estrazione del feto con l'ausilio di una pinza ostetrica di William Smellie. La pinza ostetrica è uno strumento medico sotto forma di pinza speciale per l'estrazione della testa del feto durante il parto in ... Wikipedia
I Pinza ostetrica 1) operazione di parto, in cui il feto viene rimosso dal canale del parto della donna in travaglio con l'aiuto di una pinza speciale; 2) strumento ostetrico. Tra i tanti modelli di pinze esistenti nell'URSS, le pinze curve vengono spesso utilizzate ... Enciclopedia medica
Uno degli strumenti più importanti per un ostetrico pratico, con l'aiuto del quale spesso è possibile salvare la vita del feto e della madre. Con la loro invenzione, le operazioni mortali per il feto precedentemente praticate uscirono di scena, cessarono di suscitare orrore... ... Dizionario Enciclopedico F.A. Brockhaus e I.A. Efron
Sono uno strumento per estrarre la testa del feto. Vengono utilizzati nei casi in cui le forze espulsive naturali non sono in grado di spingere fuori la testa che è già entrata nel bacino, e questo ritardo minaccia la madre o... ... Dizionario Enciclopedico F.A. Brockhaus e I.A. Efron
EDUCAZIONE MEDICA I- EDUCAZIONE MEDICA I. Storia dell'educazione medica. Le prime notizie attendibili su M. o. appartengono ai più antichi monumenti storici della cultura orientale. In Mesopotamia, il codice di Hammurabi (circa 2250 a.C.) è già impegnato in medicina ... Grande Enciclopedia Medica
Dizionario Enciclopedico F.A. Brockhaus e I.A. Efron
Uno dei rami più estesi della medicina moderna. Aderendo all'origine filologica della parola (χείρ mano, έργον atto, azione), X. può essere definita come una branca della medicina che si occupa della cura delle malattie attraverso tecniche manuali. Dizionario Enciclopedico F.A. Brockhaus e I.A. Efron
Libri
- Ausili e interventi ostetrici. corso di simulazione. Tutorial , Gaidukov Sergey Nikolaevich , Prokhorovich Tatyana Ivanovna , Zemlyanoy Dmitry Alekseevich , Il tutorial contiene metodi dipinti per elaborare metodi di esame delle donne incinte su fantasmi, studio della terminologia ostetrica, biomeccanismi del parto dal corso normale e ... Categoria: Libri di testo per le università Serie: Il metodo di insegnamento della lettura di Ilya Frank Editore: SpetsLit, Produttore:
chirurgia ostetrica- interventi chirurgici sui genitali, sulle membrane o sul feto della donna, eseguiti durante la gravidanza, il parto e nel periodo postpartum. Eseguito con l'ausilio di strumenti (vedi. Strumenti ostetrici e ginecologici ) o tecniche manuali (vedi. Tecniche manuali ostetriche ).
Assegna diversi gruppi E. 1. Operazioni che preservano la gravidanza durante insufficienza istmo-cervicale , - l'imposizione di una sutura circolare nell'area della faringe interna della cervice, sutura della faringe esterna della cervice, ecc. raschiando E escocleazione sotto vuoto , in un secondo momento - vaginale e piccolo Taglio cesareo . 3. Operazioni eseguite per valutare le condizioni del feto e identificare disturbi genetici (anomalie dello sviluppo) durante la gravidanza - amnioscopia, amniocentesi, fetoscopia, ecc. (vedi. Feto ). 4. Operazioni che correggono posizioni errate (trasversale, obliqua) e presentazione podalica del feto durante la gravidanza - vari tipi di rotazione ostetrica esterna. 5. Operazioni per complicazioni nelle fasi I e II del parto, incl. operazioni che preparano il canale del parto - rottura della vescica fetale o amniotomia (vedi. parto ), episio- e perineotomia (vedi. Perineotomia ), dilatazione digitale del canale cervicale (usata estremamente raramente); operazioni che modificano la posizione o la presentazione del feto - la rotazione classica esterna-interna del feto sulla gamba, la rotazione del feto secondo Braxton Hicks (vedi. svolta ostetrica ); operazioni di parto - taglio cesareo, pinza ostetrica , estrazione sottovuoto del feto , estrazione del feto dall'estremità pelvica (vedi. Presentazione podalica del feto ), l'imposizione di una pinza skin-head (usata molto raramente, con un feto morto),
operazioni di distruzione dei frutti (principalmente con un feto morto). 6. Interventi per complicazioni nella III fase del travaglio (placenta) e nel primo periodo postpartum: separazione manuale della placenta e separazione della placenta, esame manuale o strumentale delle pareti dell'utero, legatura dell'arteria iliaca interna, embolizzazione dell'utero piccoli vasi pelvici, amputazione sopravaginale o asportazione dell'utero, sutura delle rotture cervicali dell'utero, della vagina e del perineo, ripristino dell'integrità del perineo dopo la sua dissezione. 7. Operazioni per complicazioni nel tardo periodo postpartum: raschiatura delle pareti dell'utero, lavaggio della cavità uterina con soluzioni disinfettanti, applicazione di suture secondarie al perineo, ecc.Molti A. circa. vengono eseguiti in urgenza, ad esempio, operazioni di parto per ipossia fetale, operazioni volte a fermare il sanguinamento uterino. Ad A. circa. durante il parto è necessario preservare la vita e la salute non solo della madre, ma anche del bambino (tranne quando il feto è morto). La maggior parte di A.o. eseguita per via vaginale senza controllo visivo. A causa dell'impossibilità di garantire l'asetticità del canale del parto (a causa delle caratteristiche anatomiche, della vicinanza del retto) con A. o. alto rischio di sviluppare complicanze infettive. Grande valore per un risultato favorevole E. avere una corretta valutazione delle indicazioni per l’intervento chirurgico e delle condizioni,
permettendone l'esecuzione (il grado di apertura dell'utero, la posizione e la condizione del feto, le dimensioni della pelvi, ecc.), tenendo conto delle controindicazioni, della tempestività dell'intervento, dell'attenta osservanza della sua tecnica, della regole di asepsi e antisepsi.Per eseguire A. è necessario il consenso della donna incinta (partorente, puerperale). Le operazioni vengono solitamente eseguite da un medico. In casi di emergenza, se è impossibile far arrivare tempestivamente un medico o portare una donna in ospedale, alcuni A. o. può essere eseguita da un'ostetrica (p. es., peduncolo, separazione manuale della placenta e rimozione della placenta).
La preparazione preoperatoria comprende lo svuotamento dell'intestino con un clistere detergente (in assenza di controindicazioni e interventi chirurgici non urgenti), il cateterismo vescicale, la rasatura dei peli nella zona pubica e nelle grandi labbra. La pelle dell'addome, della vulva, del perineo e dell'interno coscia viene lavata accuratamente con acqua tiepida e sapone e disinfettata con alcool etilico e soluzione alcolica di iodio al 5%. Con A. il lago, accompagnato dall'introduzione di strumenti o di una mano nel tratto genitale di una donna, le mani dell'operatore vengono trattate come per un'operazione addominale (ad esempio, secondo il metodo Spasokukotsky-Kochergin o una soluzione diocida ).
Ogni A.o., anche di breve durata e facilmente eseguibile, dovrebbe essere effettuato in anestesia. A seconda della natura di A. o. utilizzare l'anestesia locale di infiltrazione con novocaina, l'anestesia del pudendo con novocaina,
anestesia con maschera ossigeno-ossigeno, anestesia endotracheale, anestesia epidurale, anestesia endovenosa (ad es. sombrevina), analgesici. La sala operatoria dovrà essere predisposta non solo per l'esecuzione del previsto A. del lago, ma anche per quegli interventi che dovessero rendersi necessari in caso di complicazioni. A. vaginale o. vengono solitamente eseguiti su un letto Rakhmanov con supporti per le gambe, meno spesso su una sedia ginecologica. Il lago, seguito da una laparotomia, viene eseguito sul tavolo operatorio. Tutti A.o. terminare con il cateterismo della vescica per assicurarsi che non vi sia alcuna mescolanza di sangue nelle urine (la vescica non è danneggiata).Se durante A. o uno strumento o una mano è stato introdotto nella cavità uterina, nel periodo postoperatorio, al fine di prevenire malattie infettive, soprattutto nelle donne indebolite (ad esempio dopo perdita di sangue), vengono prescritti antibiotici ad ampio spettro; se necessario, farmaci che stimolano i muscoli dell'utero, farmaci per il cuore, ecc. Le donne che hanno subito A. o. dovrebbero essere sotto la supervisione di un medico della clinica prenatale (vedi.
ARGOMENTO: "OPERAZIONI OSTEERALI".
Per escludere traumi all'utero dopo la rimozione del feto e del bambino, è necessario un esame manuale di controllo delle pareti della cavità uterina.
Con l'inizio e la rottura completa dell'utero - laparotomia, il cui scopo è eliminare la fonte del sanguinamento, ripristinare l'anatomia degli organi pelvici e prevenire la diffusione dell'infezione. Meno tempo passa dall'inizio del gap all'intervento, migliori saranno i risultati immediati.
Le indicazioni per l'intervento chirurgico sono dettate dagli interessi della madre e del feto.
Indicazioni generali da parte della madre:
1. Malattie generali - CVD, malattie dei reni, dei polmoni, gestosi grave delle donne in gravidanza;
2. Sanguinamento durante la gravidanza, il parto e il periodo n / p;
4. La minaccia di trauma alla nascita o la presenza di conseguenze (violazione dei tessuti molli del canale del parto, rottura dell'utero ...);
5. Posizione errata del feto e anomalie nell'inserimento della testa nel bacino;
6. Infezione del canale del parto o dei tessuti circostanti (endometrite, infiammazione del peritoneo e dei tessuti pelvici).
Indicazioni fetali:
1. Ipossia fetale minacciata o sviluppata;
2. Trauma intracranico;
3. Perdita di sangue dovuta alla rottura dei vasi ombelicali con la loro guaina attaccata.
TERMINI GENERALI E CONDIZIONI:
1. Il consenso della partoriente.
2. Ambiente adeguato in sala operatoria, che consenta la realizzazione non solo dell'operazione pianificata, ma anche, se necessario, di quelle che saranno richieste in relazione alle complicazioni associate.
3. Possesso da parte del medico in misura sufficiente della tecnica delle operazioni ostetriche.
Ogni intervento, anche di breve durata e di facile esecuzione, deve essere anestetizzato. L'anestesia può essere locale e generale.
Con qualsiasi metodo di anestesia generale è necessario effettuare la premedicazione. Un componente obbligatorio è l'atropina o la metacina, che devono essere somministrate per via sottocutanea 40 minuti o per via intramuscolare 15 minuti prima dell'intervento. La loro azione è vagolitica, antiemetica, riduce la salivazione, riduce la reattività delle vie respiratorie.
Atropina solfato 1% - 0,5 ml.
Promedolo 2% -1 ml.
Seduxen 5-10ml lentamente con glucosio 40%-20ml.
Droperidolo 15-20 ml IV per CS.
OBIETTIVI OPERATIVI OBIETTIVI:
1. Interruzione e conservazione della gravidanza;
2. Correzione della posizione e presentazione del feto;
3. Preparazione del canale del parto;
4. Parto operativo - CS, forcipe;
5. Operazioni di distruzione dei frutti;
6. Ripristino del canale del parto;
7. Smetti di sanguinare.
1.AMNIOTOMIA - l'operazione di apertura della vescica fetale.
Indicazioni durante la gravidanza:
Per l'avvio del travaglio nella preeclampsia e nella gravidanza post-termine.
Morte prenatale del feto e presenza di EHD (DM, malattia polmonare e renale cronica)
Indicazioni durante il parto:
L'assenza di apertura spontanea della vescica fetale durante il normale corso del parto e l'apertura dell'utero di 6 cm o più;
polidramnios;
oligoidramnios, "vescica fetale piatta";
gravidanza multipla (10-15 minuti dopo la nascita del primo feto);
gravidanza ritardata;
gestosi.
2. PERINEOTOMIA (EPISIOTOMIA MEDIA).
Sono effettuati alla fine del 2o periodo di parto.
Preferibilmente in anestesia del pudendo.
CLASSIFICAZIONE:
Perineotomia- dissezione mediana del perineo, dissezione del perineo dalla commessura posteriore verso l'ano, dove è presente un numero minimo di vasi e terminazioni nervose.
Episiotomia medio-laterale- l'incisione del perineo viene praticata con un angolo di 30-40 gradi dalla commissura posteriore verso la tuberosità ischiatica. PIÙ SPESSO!
Episiotomia laterale- dissezione laterale del perineo, dissezione del perineo dal terzo inferiore delle grandi labbra (2-3 cm sopra la commessura posteriore) verso la tuberosità ischiatica attraverso tutti i tessuti per 2 cm.
Indicazioni:
La minaccia di rottura perineale in caso di feto di grandi dimensioni, inserimento improprio della testa del feto, elevata rigidità e perineo alterato dalla cicatrice, operazioni di parto vaginale;
La necessità di abbreviare la 2a fase del travaglio in caso di sanguinamento, gestosi, debolezza secondaria del travaglio, malattie del sistema cardiovascolare, dei reni, degli organi respiratori, ecc.;
ipossia fetale;
Nascita prematura: la dissezione del perineo riduce la forza di pressione sulla testa del feto da parte dei muscoli pelvici e accelera la nascita del feto.
presentazione pelvica.
Condizione: eruzione della testa.
Strumenti: pinze, forbici smussate.
Anestesia: anestesia del pudendo o anestesia da infiltrazione.
Tecnica operativa.
Trattare il campo operatorio con una soluzione di iodonato di potassio. Nel tentativo di inserire l'indice e il medio della mano sinistra dietro l'anello vulvare, inserire il ramo piatto delle forbici tra di loro. Al culmine del tentativo, aprire le forbici e praticare un'incisione lunga fino a 3 cm, a seconda dello scopo dell'operazione.
Dopo il parto, l'incisione perineorrafica deve essere suturata. Per riparare i muscoli perineali devono essere utilizzate suture sintetiche assorbibili, come il poliglicolide e il vicryl. Innanzitutto, vengono posizionati dei punti di sutura sulla mucosa danneggiata della commessura posteriore della vagina. Quindi i muscoli danneggiati del perineo sono collegati con suture separate sommergibili, è meglio abbinare i bordi con una sutura cosmetica sottocutanea continua.
Caratteristiche del periodo postoperatorio.
Viene utilizzato il trattamento a secco delle cuciture: l'area delle cuciture non viene lavata, ma asciugata accuratamente con tamponi sterili asciutti e trattata con soluzioni di permanganato di potassio o altri antisettici. Perineo WC dopo ogni atto di minzione o defecazione. Il 3 ° giorno, al puerperale viene prescritto un lassativo. In caso di gonfiore dei tessuti del perineo, viene applicato un impacco di ghiaccio sulla zona di sutura o viene eseguita la fisioterapia (ultrasuoni, laser, radiazione a microonde con onde decimetriche).
3. REPARTO MANUALE DELLA PLACENTA - ROP E Isolamento della placenta.
La ROP è un'operazione in cui una mano inserita nella cavità uterina viene utilizzata per separare con forza la placenta dalla parete uterina, seguita dal rilascio della placenta.
INDICAZIONI:
1. sanguinamento nella 3a fase del travaglio dovuto alla separazione anomala della placenta;
2. nessun segno di separazione della placenta e sanguinamento entro 30 minuti dalla nascita del feto;
3. ritenzione della placenta o di sue parti nell'utero.
Tecnica operativa: con la mano sinistra le labbra vengono ampiamente separate, dopodiché la mano destra piegata a forma di cono viene inserita nella vagina. La mano sinistra è posizionata sul fondo dell'utero. La mano interna penetra nel cordone ombelicale nella cavità uterina, raggiunge il punto di attacco del cordone ombelicale alla placenta e si muove lungo la superficie fruttifera fino al bordo della placenta. I movimenti a dente di sega esfoliano attentamente la placenta dal suo sito fino alla completa separazione. Questa manipolazione viene eseguita con le dita estese, strettamente adiacenti l'una all'altra, le cui superfici palmari sono rivolte verso la placenta, la parte posteriore verso il sito placentare. Le azioni della mano interna sono controllate dalla mano esterna, esercitando una pressione moderata dall'esterno sulla parte dell'utero dove è separata la placenta. Dopo la completa separazione della placenta, l'assistente rimuove la placenta dal canale del parto tirando il cordone ombelicale, la mano interna contribuisce al suo rilascio.
Dopo aver rimosso la placenta con la mano interna rimasta nella cavità uterina, le pareti dell'utero vengono attentamente controllate. La mano viene rimossa solo dopo l'esame della placenta.
4. ESAME MANUALE DELLE PARETI DELLA CAVITÀ UTERINA.
Si tratta di un'operazione in cui una mano inserita nella cavità uterina controlla lo stato delle pareti della cavità uterina (pulizia, integrità) e rimuove il contenuto della cavità uterina (coaguli, lobuli placentari, membrane amniotiche).
Indicazioni:
dubbi sull'integrità della placenta, dubbi sull'integrità delle pareti dell'utero, con cicatrice sull'utero e sanguinamento ipotonico.
Sollievo dal dolore: anestesia endovenosa o inalatoria.
Tecnica: con la mano sinistra, le labbra sono ampiamente divaricate, dopo di che la mano destra piegata a forma di cono viene inserita nella vagina e poi nella cavità uterina.
La mano sinistra all'esterno attraverso la parete addominale anteriore fissa l'utero. Con la mano interna vengono esaminate in sequenza le pareti dell'utero e il fondo dell'utero. I frammenti rilevati della placenta e delle membrane vengono rimossi. In caso di rilevamento di rottura dell'utero, immediatamente - intervento chirurgico addominale.
RECUPERO DEL FETO DALL'ESTREMITÀ PELVICA.
Con la presentazione del piede, il feto viene rimosso da una gamba o da entrambe. Con presentazione puramente podalica della piega inguinale.
Indicazioni:
Effettuare la rotazione del feto "sulla gamba";
ipossia fetale acuta;
gestosi grave, non suscettibile di terapia conservativa e che richiede l'esclusione di tentativi;
Debolezza secondaria persistente dell'attività lavorativa o debolezza dei tentativi, non suscettibile di correzione medica.
Termini e Condizioni:
presentazione podalica del feto;
Apertura completa dell'osso uterino;
Assenza di una vescica fetale;
Corrispondenza della testa del feto e del bacino materno.
L'operazione viene eseguita in anestesia.
Tecnica operativa.
1. Il pollice della mano destra è posizionato lungo i muscoli del polpaccio, gli altri quattro stringono la parte inferiore della gamba davanti (protegge dalla frattura).
2. Trazione verso il basso finché la natica anteriore non nasce e l'ileo (punto di fissazione) arriva sotto il bordo inferiore della sinfisi.
3. Successivamente, la coscia anteriore viene afferrata con entrambe le mani e sollevata, nasce la natica posteriore. Il medico sposta le mani sui fianchi, posizionando i pollici sulle natiche del feto. Il feto viene rimosso al livello dell'ombelico e poi all'angolo inferiore delle scapole. Dal momento in cui il feto viene rimosso all'angolo inferiore delle scapole, non dovrebbero trascorrere più di 5 minuti prima della fine dell'operazione, altrimenti il feto morirà per ipossia. Poi c'è il classico aiuto manuale come nella presentazione podalica, la manovra di Morisot.
4 punti:
1. Estrazione all'ombelico.
2. All'angolo inferiore delle scapole.
3. Rilascio delle maniglie.
4. Rilascio della testa.
La conoscenza della tecnica delle operazioni ostetriche è necessaria per un medico di qualsiasi specialità. Per il rapido dispiegamento della sala operatoria in ogni reparto di ostetricia e ginecologia, tutti i set sterili di strumenti per ogni tipo di operazione devono essere pienamente pronti. I kit vengono collocati in appositi armadi di sale operatorie piccole e grandi. Ogni armadio contiene l'elenco dei kit contenuti con l'indicazione dell'opzione di funzionamento.
Gli interventi ostetrici possono essere eseguiti durante la gravidanza, il parto e nel primo periodo postpartum con:
Insufficienza istmico-cervicale ( vedi aborto spontaneo);
Localizzazione ectopica dell'uovo fetale ( vedi gravidanza ectopica);
La necessità di interruzione della gravidanza (aborto);
Posizione errata del feto per modificare la posizione del feto nell'utero ( vedi svolta ostetrica);
Preparazione del canale del parto per il parto - apertura della vescica fetale;
La necessità di accelerare l'apertura della cervice ( vedere pinza per cuoio capelluto, metriri);
Accelerazione della nascita del feto in caso di minaccia per la salute della madre e del feto ( vedere taglio cesareo, forcipe, estrazione con aspirazione, estrazione dell'estremità pelvica);
Decorso patologico della placenta e del periodo postpartum
(cm. separazione manuale della placenta ed esame della cavità uterina);
Feto morto ( vedi operazioni di distruzione dei frutti).
Quando si eseguono operazioni ostetriche, vengono utilizzati sia l'accesso vaginale che quello addominale.
Le operazioni addominali vengono eseguite nelle sale operatorie chirurgiche convenzionali, le operazioni vaginali - in piccole sale operatorie, dove è presente una sedia ginecologica.
Gli interventi ostetrici possono essere sia pianificati che d’urgenza. Le operazioni volte all'estrazione del feto sono chiamate parto. In passato, le operazioni di parto venivano spesso eseguite per preservare la salute della madre, indipendentemente dalle successive condizioni del bambino. Attualmente, dando priorità alla salute e alla vita di una donna, allo stesso tempo vengono adottate tutte le misure per garantire che il bambino nato non sia solo vivo, ma anche sano. Tutte le operazioni di parto eseguite tramite accesso vaginale sono in una certa misura traumatiche per la madre e il feto. A questo proposito, la quota maggiore (oltre il 95%) tra tutti gli interventi di parto prevede un taglio cesareo addominale.
Quando si eseguono operazioni ostetriche, tutte le regole di asepsi e antisepsi vengono attentamente osservate, poiché durante l'intervento chirurgico e nel periodo postpartum le condizioni sono particolarmente favorevoli per la diffusione e la manifestazione dell'infezione sia nel corpo materno che in quello infantile.
Indicazioni e controindicazioni per le operazioni ostetriche, la presenza di condizioni per esse vengono identificate durante un esame approfondito dei pazienti.
L'esito di qualsiasi operazione ostetrica, in particolare il parto, dipende dalla corretta definizione di indicazioni e controindicazioni, condizioni, tecnica operativa, rispetto delle regole di asepsi e antisepsi e adeguatezza dell'anestesia.
Sotto condizioni per le operazioni ostetriche implicano un tale stato degli organi genitali della madre, dei tessuti del canale del parto, del feto, che consentono di eseguire l'uno o l'altro intervento con la massima attenzione possibile. Prima di ogni operazione, oltre all'esame ostetrico esterno e spesso all'ecografia, è necessario eseguire un esame vaginale. Dà un'idea chiara dello stato del canale del parto, in particolare della cervice, della vescica fetale, della natura e della posizione della parte presentata.
Tutti gli interventi di parto vaginale ostetrico vengono eseguiti su una sedia ginecologica, sulla quale la donna giace con i fianchi e le gambe divaricate, posizionata sui poggiagambe.
In assenza di una sedia ginecologica, il paziente può essere posizionato su un tavolo operatorio convenzionale, in apposite prese di cui sono rinforzati i supporti per le gambe. In casi di emergenza, quando le operazioni vaginali vengono eseguite a casa, la donna viene adagiata sul letto e le sue gambe piegate in solchi vengono fissate con un lenzuolo al collo.
Prima di ogni intervento ostetrico, i peli del pube vengono rasati, la vescica e l'intestino vengono svuotati, gli organi genitali esterni, l'ano, l'interno delle cosce e il basso addome vengono trattati con soluzioni antisettiche (octinisept, octinederm, ecc.).
ABORTO ARTIFICIALE
L'aborto indotto (interruzione della gravidanza su richiesta della donna) è consentito fino alla dodicesima settimana di gravidanza. Le complicazioni associate all'aborto in questi periodi sono minori rispetto a quelli lunghi, ma non sono escluse. Dopo un aborto è possibile: infertilità, disturbi ormonali, decorso complicato delle nascite successive.
Nelle fasi successive della gravidanza (da 13 a 22 settimane), il cosiddetto aborti tardivi effettuate solo per ragioni mediche o sociali.
Indicazioni mediche sono malattie mentali della madre o del padre, per le quali la gravidanza è controindicata. In caso di altre malattie, le indicazioni mediche per l'interruzione della gravidanza sono stabilite da una commissione composta da un ostetrico-ginecologo, un medico della specialità a cui appartiene la malattia della donna incinta e il capo di un istituto ambulatoriale o ospedaliero.
Indicazioni sociali per l'interruzione artificiale della gravidanza:
Gravidanza a seguito di stupro;
Permanenza di una donna in luoghi di privazione della libertà;
Invalidità del marito del gruppo I-II o morte del marito durante la gravidanza.
Nelle prime fasi della gravidanza (fino a 12 settimane), puoi rimuovere immediatamente l'ovulo. Per l'aborto tardivo (dopo 13 settimane), vengono utilizzati altri metodi di aborto (vedere intervento chirurgico per l'aborto). Quanto più breve è l'età gestazionale alla quale viene interrotta, tanto meno pronunciati saranno i successivi disturbi ormonali. Tuttavia, l'interruzione della gravidanza in qualsiasi momento può essere accompagnata da complicazioni difficili da prevedere ed evitare (tra queste, oltre a quelle indicate, vi sono malattie infiammatorie, infertilità, irregolarità mestruali, ecc.). A tutte le pazienti, soprattutto nullipare, con sangue Rh negativo, dovrebbe essere spiegato il danno dell'aborto.
Controindicazioni all'aborto indotto sono le malattie infiammatorie acute e subacute degli organi genitali (infiammazione delle appendici uterine, colpite purulenta, endocervicite, ecc.), Processi infiammatori di localizzazione extragenitale (foruncolosi, malattia parodontale, appendicite acuta, meningite tubercolare, tubercolosi miliare, ecc.), malattie genitali infettive acute. La questione dell'interruzione della gravidanza viene decisa dal medico, in base ai risultati del trattamento delle malattie di cui sopra e alla durata della gravidanza.
Interruzione della gravidanza prima delle 12 settimane. Durante l'operazione, la donna è sulla sedia ginecologica. Prima dell'operazione vengono rimossi i peli pubici, la vescica e l'intestino vengono svuotati.
L'interruzione della gravidanza fino a 5 settimane - mini-aborto - può essere effettuata mediante aspirazione sotto vuoto del contenuto della cavità uterina in una clinica prenatale o in un day Hospital. La cervice non è dilatata, ma cannule di metallo o polietilene di diametro
4-6 mm. Dopo un mini-aborto, è necessario eseguire un controllo ecografico per determinare se nell'utero sono rimasti elementi dell'ovulo.
Nelle prime fasi della gravidanza (fino a 6 settimane), puoi farlo aborto medico con l’aiuto di analoghi delle prostaglandine, nonché con l’introduzione della Ru-486. Ru-486 è un ormone steroideo che si lega ai recettori del progesterone. Dopo aver stabilito la gravidanza, la paziente assume tre compresse (600 mg) di Ru-486. Dopo 48 ore dall'inizio dell'assunzione del farmaco, vengono somministrati per via intramuscolare 0,5 mg di sulprostone (un analogo della prostaglandina E2). Dopo 4-6 ore, il 96% delle pazienti ha un aborto spontaneo. Controindicazioni all'assunzione di Ru-486: terapia prolungata con corticosteroidi, disturbi del sistema emostatico, insufficienza surrenalica cronica.
Rimozione dell'ovulo con una curette si compone di tre fasi: sondaggio dell'utero; dilatazione del canale cervicale; rimozione dell'ovulo fetale con una curette. Utilizzare (Fig. 30.1) specchietti vaginali, pinzette, sonda uterina, dilatatori Gegar dal n. 4-12, curette ad ansa n. 6,4,2, pinze per aborto. Tutti gli strumenti sono disposti sul tavolo operatorio nell'ordine in cui vengono utilizzati.
Riso. 30.1. Una serie di strumenti per la produzione di aborto artificialeDopo il trattamento dei genitali esterni con una soluzione disinfettante, vengono inseriti degli specchi nella vagina e viene trattata la parte vaginale della cervice. Successivamente, il collo viene catturato con una pinza da proiettile dal labbro anteriore. Lo specchio anteriore viene rimosso, quello posteriore viene consegnato ad un assistente seduto a sinistra, che regge lo specchio, contribuendo all'espansione della vagina. Per raddrizzare il canale cervicale, la cervice viene tirata verso il basso e all'indietro (con la posizione dell'utero in anteflexio) e anteriormente (con la posizione dell'utero in retroflexio). Quindi, una sonda uterina viene inserita nella cavità uterina per chiarire la posizione dell'utero e misurare la lunghezza della sua cavità. La direzione del movimento della sonda determina la direzione dell'espansore Hegar introdotto successivamente. I dilatatori di Hegar n. 11-12 vengono inseriti in sequenza, poco oltre la faringe interna (Fig. 30.2). L'introduzione sequenziale dei dilatatori fornisce l'espansione dei muscoli del collo. Il tentativo di forzare l'inserimento dei dilatatori può provocare rotture o perforazioni della cervice e del corpo dell'utero. Ciascun dilatatore viene tenuto con tre dita in modo da oltrepassare con maggiore attenzione l'organo interno e arrestarne il movimento subito dopo aver superato la resistenza. Se c'è difficoltà nell'inserire il dilatatore Hegar del numero successivo, si dovrebbe tornare a quello precedente, afferrare il labbro posteriore del collo con una pinza a proiettile e tenere il dilatatore nel collo per qualche tempo, premendo all'indietro.

Dopo l'espansione del collo, la distruzione e la rimozione dell'uovo fetale vengono effettuate utilizzando curette (Fig. 30.3) e una pinza abortiva. Se l'età gestazionale non supera le 6-8 settimane, parti dell'ovulo distrutto vengono rimosse dalla cavità uterina mediante un aborto. Il curettaggio delle pareti dell'utero viene iniziato con una curette n. 6 smussata e poi, man mano che l'utero si contrae e si restringe, vengono utilizzate curette più piccole e più affilate. La curette viene inserita con attenzione sul fondo dell'utero e i movimenti sequenziali verso la faringe interna lungo le pareti anteriore, posteriore e laterale separano l'ovulo dal suo letto. Allo stesso tempo, il guscio che cade viene separato e rimosso. Dopo aver controllato la zona degli angoli del tubo con una curette affilata, l'operazione è completata.

Con il distacco dell'uovo fetale si verifica il sanguinamento, ma la perdita di sangue di solito non supera i 50-75 ml. Se l'ovulo viene completamente rimosso, appare una sensazione di "scricchiolio", l'utero si contrae bene e l'emorragia si ferma. Lo svuotamento dell'utero dagli elementi dell'ovulo è consigliabile, soprattutto nelle pazienti nullipare, da controllare con l'ecografia.
È possibile eseguire la rimozione strumentale dell'ovulo durante la gravidanza fino alla 9-10 settimana escocleazione sotto vuoto. L'escocleatore a vuoto è un tubo metallico con un'estremità arrotondata e un foro sul lato, che presenta bordi taglienti nella parte superiore e svolge la funzione di una curette metallica. Il tubo è collegato all'aspirazione. Mentre la curette distrugge l'ovulo, il contenuto dell'utero viene rimosso utilizzando un'aspirazione elettrica. L'aspirazione con vuoto è considerata più delicata del curettage ed è associata a una minore perdita di sangue.
Dopo l'operazione, viene posto un impacco di ghiaccio sul basso ventre della donna e vengono iniettati agenti contraenti uterini. Il tempo di dimissione della paziente dopo un aborto artificiale è determinato dal medico (1-2 giorni). Dopo la dimissione dall'ospedale, viene eseguito un esame vaginale per determinare le condizioni dell'utero e delle sue appendici.
Interruzione tardiva della gravidanza. L'interruzione della gravidanza a 13-14 settimane viene spesso eseguita mediante curettage, ma tecnicamente è più difficile che prima delle 12 settimane, quindi l'operazione dovrebbe essere eseguita da un medico altamente qualificato. Nei periodi successivi, l'operazione viene eseguita meglio tra la 16a e la 22a settimana di gravidanza. Per fare ciò, usano:
Infusione nella cavità amniotica di una soluzione ipertonica, che viene effettuata solo su rigorose indicazioni della madre o in caso di malformazioni del feto;
Introduzione al canale cervicale di alghe (bastoncini costituiti da alghe) - il numero di alghe aumenta, man mano che il canale cervicale si espande (le alghe, essendo nella cervice, si gonfiano, aumentano di diametro, che contribuisce all'espansione della cervice e alla contrazione del l'utero);
Iniezione intramuscolare di ossitocina, prostaglandina per migliorare l'attività contrattile dell'utero;
Piccolo taglio cesareo.
Il più efficace, ma tutt'altro che sicuro, è l'introduzione nella cavità amniotica di una soluzione di cloruro di sodio al 20% nella quantità di 10 ml per ogni settimana di gravidanza. Attraverso un ago inserito sotto controllo ecografico nella cavità uterina, si preleva gradualmente il liquido amniotico e si inietta lentamente una soluzione ipertonica. La quantità di fluido iniettato deve essere 20-30 ml inferiore alla quantità di acqua rimossa.
Quando la placenta si trova sulla parete anteriore dell'utero è preferibile utilizzare la via transcervicale o transvaginale. Con la metodica transvaginale l'ago viene inserito nel punto di inserzione del fornice vaginale alla cervice e portato parallelamente al canale cervicale finché dall'ago non fuoriesce il liquido amniotico. Con la somministrazione transcervicale di una soluzione ipertonica si inserisce un sottile ago nella cavità amniotica attraverso il canale cervicale e si esegue la stessa procedura. Dal momento in cui viene iniettata la soluzione alla comparsa delle contrazioni trascorrono in media 17-21 ore.
Dopo la nascita del feto e della placenta, viene eseguita l'ecografia. Secondo le indicazioni, l'esame strumentale delle pareti dell'utero viene eseguito sotto il controllo dell'ecografia.
Qualsiasi metodo per introdurre una soluzione ipertonica non è sicuro, poiché sono noti casi in cui la soluzione penetra nei tessuti dell'utero con conseguente necrosi. Controindicazioni all'introduzione della soluzione salina ipertonica sono malattie renali, ipertensione.
È più sicuro, soprattutto in termini di 18-22 settimane, taglio cesareo, la cui tecnica praticamente non differisce da quella abituale. L'incisione sull'utero viene eseguita longitudinalmente dopo il distacco della vescica (nella zona dell'istmo e della parte inferiore del corpo dell'utero). In passato, il taglio cesareo vaginale veniva utilizzato per interrompere una gravidanza, ma attualmente non viene utilizzato.
Complicazioni durante e dopo l'interruzione della gravidanza nei periodi precoci e tardivi:
Perforazione dell'utero con possibile sanguinamento nella cavità addominale e lesioni agli organi vicini (intestino, omento, vescica);
Sanguinamento dall'utero;
Lasciare una parte dell'uovo fetale nell'utero;
Lesione della cervice con successiva formazione di una fistola cervico-vaginale o cervico-urinaria.
Quadro clinico perforazione uterina dipende dalla posizione dei fori e dall'attrezzo con cui è stato realizzato. Se la perforazione dell'utero è avvenuta con una sonda (Fig. 30.4, a), allora potrebbero non esserci manifestazioni cliniche e, sotto controllo ecografico, l'aborto può essere continuato. Perforazione pericolosa con dilatatori di Hegar, curette, pinza abortiva nell'area del fascio vascolare: può verificarsi una grave emorragia nella cavità addominale. La perforazione con curette e aborto spesso porta a lesioni intestinali (Fig. 30.4, b). Le osservazioni sono descritte quando l'omento e gli intestini sono stati rimossi attraverso un foro nell'utero con una pinza abortiva. La violazione dell'integrità dell'intestino può portare a grave peritonite. Talvolta uno strumento perforante passa tra le lamine del legamento largo, dove si forma un limitato ematoma, rilevabile con l'esame vaginale-addominale a due mani e con l'ecografia. La crescita di un ematoma diventa un'indicazione per l'intervento chirurgico. Piccoli ematomi non richiedono un intervento chirurgico, poiché successivamente si risolvono.

Quando si stabilisce una diagnosi di perforazione uterina (ad eccezione della perforazione con una sonda), è meglio eseguire una dissezione celiaca, una revisione della cavità addominale e una sutura di tutte le lesioni rilevate, compreso il danno all'utero.
Quando l'utero viene perforato con un dilatatore Hegar o una curette, l'operatore ha la sensazione che lo strumento sia passato oltre l'utero, "è caduto nella cavità addominale. In questi casi è meglio controllare la dimensione e la posizione del foro mediante laparoscopia (laparotomia): a volte la perforazione dell'utero durante l'aborto rimane inosservata e poi nelle ore successive compaiono sintomi di irritazione peritoneale o sanguinamento intra-addominale, che è un'indicazione per un intervento chirurgico addominale
Sanguinamento dall'utero può essere durante la rimozione dell'ovulo, fino alla completa rimozione o fino a quando l'utero non è sufficientemente ridotto, così come con malattie del sangue. Per ridurre il sanguinamento uterino, viene somministrata ossitocina per via endovenosa e i villi coriali vengono rimossi il prima possibile. Con il sanguinamento continuo, a volte è necessario ricorrere alla dissezione addominale e alla legatura delle arterie ipogastriche. Attualmente (in presenza di un dispositivo angiografico) per arrestare il sanguinamento è possibile eseguire l'embolizzazione delle arterie uterine. La perdita di sangue viene ripristinata mediante l'introduzione di plasma e soluzioni sostitutive del sangue.
Complicazioni nel periodo tardivo dopo un aborto:
La formazione di un polipo placentare a causa della rimozione incompleta degli elementi dell'uovo fetale;
Infiammazione dell'utero e delle sue appendici;
L'aspetto di una fistola cervicale-urinaria;
La diffusione dell'infiammazione alla fibra parametrica - parametrite;
polipo placentare accompagnato da un quadro clinico tipico: sanguinamento uterino spotting prolungato o sanguinamento improvviso e abbondante. L'ecografia e l'isteroscopia permettono di chiarire la diagnosi. Sotto il controllo degli ultrasuoni o dell'isteroscopia, il tessuto polipo viene rimosso dall'utero con una curette e quindi vengono prescritti antibiotici.
Fistole cervico-urinarie manifestato con perdita di urina 2-3 settimane dopo l'aborto. Trattamento chirurgico.
OPERAZIONI DI CORREZIONE POSIZIONI NON CORRETTE DEL FETO (OB-BATTERY TURN)
turno ostetrico ( versione ostetrica) ha lo scopo di cambiare la posizione errata del feto in una longitudinale.
Esistono rotazione esterna e rotazione combinata esterna-interna, che a sua volta è divisa in una rotazione peduncolare con dilatazione cervicale completa - classica e una rotazione peduncolare con dilatazione cervicale incompleta - rotazione di Braxton-Hicks.
Turno ostetrico esterno il feto viene prodotto con la sua posizione trasversale o obliqua sulla testa o sull'estremità pelvica. Nella presentazione podalica la rotazione viene eseguita sulla testa.
La rotazione ostetrica esterna della testa in presentazione podalica fu proposta da B.A. Arkhangelsky (1941) e ottenne dapprima sostenitori e poi oppositori, poiché furono osservate complicazioni: distacco prematuro di una placenta normalmente posizionata, parto prematuro.
Negli ultimi anni, in connessione con l'introduzione nella pratica degli ultrasuoni e dei beta-agonisti, è rinato l'interesse per la rotazione cefalica ostetrica esterna. Gli ultrasuoni consentono di seguire il movimento del feto e l'introduzione di b-agonisti aiuta a rilassare i muscoli dell'utero.
Quando si esegue una rotazione ostetrica esterna, è necessario determinare chiaramente la posizione del feto nell'utero mediante ultrasuoni e assicurarsi che:
Condizioni soddisfacenti della donna incinta e del feto;
Mobilità del feto nell'utero;
La presenza di un feto;
Posizione normale della placenta;
Dimensione normale del bacino.
Controindicazioni alla rotazione ostetrica esterna sono le malattie extragenitali (ipertensione arteriosa, gravi malattie cardiovascolari, malattie renali), complicazioni della gravidanza (preeclampsia, minaccia di parto prematuro, polidramnios, oligoidramnios, anomalia nella posizione della placenta, feto di grandi dimensioni, impigliamento del cordone), cambiamenti nel canale del parto (restringimento del bacino, cicatrice sull'utero, fibromi uterini). Prima dell'operazione, alla donna incinta viene spiegato lo scopo e l'essenza della manipolazione.
La preparazione all'intervento consiste nello svuotamento dell'intestino e della vescica. La donna incinta viene adagiata sul lettino e 20 minuti prima dell'inizio della rotazione sulla testa con la presentazione podalica del feto o con la sua posizione errata, viene iniziata la somministrazione endovenosa di agonisti b-adrenergici, che viene continuata durante la rotazione. L'operazione di rotazione ostetrica esterna viene eseguita sotto controllo ecografico.
La rotazione fetale viene eseguita meglio a 37-38 settimane. Se sorgono difficoltà durante la svolta, non dovrebbero essere superate con la forza.
Tecnica di rotazione della testa nella presentazione podalica del feto. L'operazione viene eseguita con due mani. Una mano è posizionata sull'estremità pelvica, la seconda sulla testa (Fig. 30.5, a, b).

Nella prima posizione del feto, l'estremità pelvica è retratta a sinistra, nella seconda posizione - a destra. Sistematicamente, con attenzione e gradualmente, l'estremità pelvica del feto viene spostata all'indietro, la schiena verso la testa e la testa verso l'ingresso del bacino. Dopo una rotazione riuscita, nell'80% dei casi, le nascite avvengono nella presentazione della testa, il resto rimane nella presentazione podalica.
Tecnica di rotazione esterna nella posizione trasversale e obliqua del feto. Di norma, nella posizione trasversale e obliqua del feto, viene eseguita una rotazione sulla testa. L'ostetrico posiziona le mani sulla testa e sull'estremità pelvica, sposta la testa verso l'ingresso del bacino e l'estremità pelvica sul fondo dell'utero. Se la parte posteriore del feto è rivolta verso l'ingresso del bacino, allora viene creata prima una presentazione podalica (in modo da non portare ad una presentazione estensore della testa), quindi ruotando il corpo fetale di 270°, il feto viene trasferito alla presentazione principale.
Rotazione classica combinata (esterna-interna) del feto sulla gamba prevede l'azione di due mani, di cui una inserita nella cavità uterina, la seconda contribuisce alla rotazione dall'esterno.
Il classico peduncolo del feto con successiva estrazione di un feto vitale è estremamente raro, anche quando si tratta del secondo feto di gemelli. Tecnicamente, la rotazione del secondo feto con gemelli non è difficile, poiché l'utero con gemelli è allungato, il canale del parto viene preparato dalla nascita del primo feto. Attualmente, a causa del possibile trauma di questa operazione, si ricorre più spesso al taglio cesareo per estrarre il secondo feto. Tuttavia, il peduncolo del secondo feto nei gemelli è accettabile, soprattutto nelle donne multipare. A volte, per un parto accelerato, è necessario ricorrere alla trasformazione su una gamba di un feto morto o non vitale, il che è abbastanza giustificato.
indicazioneè una posizione obliqua o trasversale del 2o feto con gemelli.
Condizioni: piena divulgazione della faringe uterina; la mobilità del feto nell'utero (la vescica fetale è intatta o si è appena aperta); corrispondente alle dimensioni del feto e del bacino della madre.
Controindicazioni alla classica rotazione del feto sulla gamba: perdita di mobilità fetale dovuta al deflusso del liquido amniotico - posizione trasversale trascurata del feto; cambiamenti cicatriziali sull'utero; sproporzione tra il canale del parto e la testa.
L'operazione di rotazione del feto sulla gamba viene eseguita solo in anestesia generale, che fornisce il rilassamento dei muscoli dell'utero e della parete addominale anteriore.
Il medico elabora le sue mani, come in tutte le operazioni ostetriche, indossa guanti lunghi (fino alla curva del gomito).
Prima dell'intervento è necessario avere un'idea chiara dell'articolazione fetale, che può essere ottenuta con una visita ostetrica esterna, e più precisamente con l'ecografia.
Tecnica operativa. Quando si esegue un giro classico sulla gamba, si distinguono tre fasi: la scelta della mano e la sua introduzione nella cavità uterina; trovare e catturare le gambe; turno effettivo.
Primo stadio. Più spesso, la mano destra viene inserita nella cavità uterina, sebbene esista una regola secondo la quale la mano viene selezionata in base alla posizione: con la prima - la sinistra, con la seconda - la destra. Le dita della mano sono estese e collegate tra loro: la "mano dell'ostetrico" (Fig. 30.6, a).

Con una mano, le piccole labbra vengono separate e la seconda viene inserita prima nella vagina, premendo sul perineo, e poi nell'utero. Il braccio è inserito nella dimensione diretta del bacino. Dopo l'inserimento nell'utero, la lancetta dei secondi viene posizionata all'esterno nella zona del fondo dell'utero per avvicinare l'estremità pelvica all'ingresso del bacino. Se la vescica fetale è intatta, viene aperta manualmente.
Seconda fase consiste nello scegliere e trovare le gambe. Per formare una vista anteriore dopo la svolta, è necessario catturare la gamba sottostante nella vista anteriore (indietro anteriormente) e la gamba sovrastante nella vista posteriore (dietro indietro).
Per trovare le gambe, c'è una strada breve e una lunga. Con una mano corta inserita nell'utero, cercano immediatamente di avvicinarsi al punto in cui è prevista la gamba, aiutandosi con la mano esterna, che avvicina l'estremità pelvica del feto a quella interna. Con un lungo percorso, la mano dell'ostetrico raggiunge la superficie laterale del feto e, scivolando, si sposta sulla coscia e sulla parte inferiore della gamba. Il rilevamento dello stelo è assistito da guida ultrasonica. A volte devi distinguere tra una maniglia e una gamba. La mano differisce dal piede per avere dita più lunghe e pollice prominente. A volte, invece della gamba, una penna cade dal tratto genitale. In questi casi è necessario mettere un cappio di garza sulla maniglia e portarlo di lato. Non dovrebbe essere necessario riempire la penna nell'utero.
Dopo aver trovato la gamba, è meglio afferrarla con tutta la mano per lo stinco o con due dita per l'articolazione della caviglia (Fig. 30.6, b, c). Il primo metodo è più delicato per il feto (prevenzione delle fratture) ed è conveniente per l'ostetrico.
Terza fase comporta la rotazione del feto per la gamba con la mano interna e la ritrazione della testa fino al fondo dell'utero esterno (Fig. 30.7, a, b). Il giro è considerato completo dopo la comparsa della fossa poplitea dalla fessura genitale.

Se il feto è vivo, dovresti procedere alla sua estrazione. Dopo il parto è obbligatorio un esame manuale dell'utero, poiché non è esclusa la sua rottura. Con un feto morto o non vitale, il parto può avvenire naturalmente.
L'operazione di rotazione del feto sulla gamba è traumatica sia per la madre (rotture del canale del parto molle) che per il feto (ipossia, trauma intracranico, trauma del rachide cervicale).
Rotazione ostetrica combinata con apertura incompleta dell'utero(secondo Braxton Hicks). La rotazione viene effettuata dall'estremità pelvica del feto per premere la placenta esfoliante bassa quando si apre di 5-6 cm e un feto morto o la sua deformità incompatibile con la vita.
Condizioni. Mobilità fetale. Il peso del feto non supera i 700-800 g.
Tecnica operativa. La preparazione all'operazione è normale: viene rilasciata l'urina, i genitali esterni, la zona della coscia e il basso ventre vengono trattati con una soluzione disinfettante.
La mano viene inserita nella vagina e l'indice e il medio lo sono
nel sistema operativo interno dell'utero. I rami della pinza da proiettile rompono la vescica fetale e afferrano la gamba per l'articolazione della caviglia. La presa della gamba è assistita dalla mano esterna, che avvicina l'estremità pelvica all'ingresso del bacino. Quindi la mano esterna solleva la testa. La gamba deve essere rimossa dallo spazio genitale e ad essa deve essere appeso un carico di 200 g.
Il feto nasce da solo.
INTERVENTI OSTETTRICI CHE ACCELERANO LA RIVELAZIONE DELLA CERVICE
Pinza skin-head (Wilt-Ivanov-Gauss) vengono utilizzati per tirare la testa del feto verso l'uscita dal tratto genitale con apertura incompleta della cervice per accelerare il travaglio e cercare di premere la testa di una placenta bassa.
Indicazioni all'intervento chirurgico: la necessità di accelerare il parto con un feto morto o non vitale; un tentativo di premere la placenta esfoliante bassa con la testa di un feto morto.
Condizioni: presentazione della testa; proporzionalità del bacino e della testa; natimortalità; dilatazione cervicale di almeno 2-3 cm; nessun sanguinamento.
Tecnica operativa. Dopo il consueto trattamento degli organi genitali esterni con una soluzione disinfettante, con la donna sulla poltrona ginecologica, si inseriscono degli speculum nella vagina e si espone la cervice. Se la vescica fetale è intatta, le sue membrane vengono lacerate e una pinza a due punte entra nell'utero, catturando la piega cutanea della testa. All'impugnatura della pinza viene sospeso un carico (una piastra elettrica con acqua) del peso massimo di 500 g e la partoriente viene adagiata sul letto da parto. La direzione della trazione dovrebbe corrispondere alla direzione del canale del parto. Se la testa si trova all'ingresso del bacino, è possibile posizionare un cuscinetto termico sospeso tra le imbottiture del letto da parto. Dopo aver superato la testa della parte larga della cavità pelvica, la benda con un cuscinetto termico sospeso viene fatta passare attraverso l'estremità dei piedi del letto. Poi ci sono le nascite spontanee.
metriris- un'operazione volta ad accelerare l'apertura della cervice con un palloncino di gomma inserito dietro la faringe interna (meteryritner). Attualmente l'operazione viene utilizzata molto raramente a causa del rischio di infezione dell'utero.
Indicazioni. Interruzione artificiale della gravidanza per motivi medici
Lo strumento viene riempito con una soluzione isotonica sterile di cloruro di sodio, il tubo di gomma viene bloccato e un carico (fino a 400 g) viene sospeso al tubo. Alcuni contatori sono progettati come vasi comunicanti. Durante le contrazioni il fluido proveniente dal palloncino si sposta in un vaso comunicante e durante una pausa ritorna nel palloncino. Le fluttuazioni di pressione in questo caso contribuiscono all'irritazione cervicale e all'aumento delle contrazioni uterine.
SEZIONE C
Taglio cesareo (taglio cesareo) - un'operazione chirurgica in cui l'utero gravido viene sezionato e il feto e la placenta vengono rimossi. Per molto tempo il taglio cesareo ha rappresentato un pericolo estremamente grave per la vita e la salute della madre, poiché spesso era accompagnato da emorragie e complicazioni infettive, fino alla sepsi e alla morte della donna. Questa operazione è stata eseguita solo secondo indicazioni vitali da parte della madre.
Il taglio cesareo è ancora oggi pericoloso, ma la mortalità e la morbilità materna sono diminuite notevolmente grazie al miglioramento delle tecniche chirurgiche, all’uso di materiale di sutura sintetico, all’adeguata terapia del dolore e all’uso di antibiotici ad ampio spettro.
L'accesso chirurgico per il taglio cesareo è spesso addominale, cioè parete addominale ed estremamente raramente nei piccoli termini della gravidanza - vaginale.
PARTO CESAREO ADDOMINALE
Taglio cesareo addominale, di regola, viene utilizzato per il parto con un feto vitale. A volte viene prodotto allo scopo di interrompere una gravidanza per motivi medici in breve tempo (17-22 settimane), e quindi viene chiamato piccolo taglio cesareo.
Il taglio cesareo nell'ostetricia moderna gioca un ruolo enorme, poiché nel complicato corso della gravidanza e del parto aiuta a preservare la salute e la vita sia della madre che del bambino. Ma ogni intervento chirurgico può avere gravi conseguenze avverse sia nell'immediato postoperatorio (sanguinamento, infezione, embolia polmonare, embolia del liquido amniotico, peritonite), sia nel successivo instaurarsi della gravidanza (alterazioni cicatriziali nella zona della dissezione uterina, placenta previa, vera crescita della placenta). Il taglio cesareo può avere un certo impatto sulla successiva funzione riproduttiva delle donne: è possibile sviluppare infertilità, aborti ricorrenti e irregolarità mestruali. Inoltre, il taglio cesareo (CS) non può sempre garantire la salute del bambino, soprattutto in caso di aborto grave (26-28 settimane di gravidanza), eccessiva maturità, malattie infettive del feto e grave ipossia.
Nonostante le possibili complicanze della CS, la sua frequenza è in costante aumento in tutto il mondo, il che causa ragionevole preoccupazione agli ostetrici di tutti i paesi. Nella Federazione Russa, la frequenza della CS nel 1995 era del 10,2%, nel 2005 del 17,9%. Negli Stati Uniti nel 2003 la percentuale di CS era pari al 27,6%, nel 2004 è salita al 29,1%; in Canada nel 2003 -
24%; in Italia - 32,9%; in Francia - 18% .
Un'alta percentuale di CS nell'ostetricia moderna ha ragioni oggettive, consistenti in un aumento della frequenza:
Primipare oltre i 35 anni, e talvolta più anni;
Fecondazione in vitro (spesso ripetuta);
Storia del taglio cesareo in connessione con l'espansione delle indicazioni nell'interesse del feto;
Cambiamenti cicatriziali nell'utero dopo miomectomia eseguita mediante accesso laparoscopico.
Un aumento della frequenza della CS è facilitato anche da metodi oggettivi per ottenere informazioni sullo stato del feto, portando a una sovradiagnosi (monitoraggio cardiaco fetale, ultrasuoni, pelviometria a raggi X).
Indicazioni per la CS in ostetricia moderna. Per molti anni le indicazioni alla CS sono state divise e sono tuttora divise in assolute e relative. Allo stesso tempo, l'elenco delle indicazioni assolute secondo i vari autori non è lo stesso, ed è in continua evoluzione, poiché molte indicazioni in passato, considerate relative, sono attualmente considerate assolute.
Per standardizzare le indicazioni per la CS, è consigliabile dividerle in 3 gruppi principali:
1. Indicazioni per il TC pianificato durante la gravidanza;
2. Indicazioni di emergenza per la CS in gravidanza;
3. Indicazioni alla CS durante il parto.
L'elenco delle indicazioni comprende solo quelle che determinano un rischio elevato per la salute e la vita sia della madre che del bambino.
Indicazioni per un taglio cesareo programmato durante la gravidanza:
I. Violazione della placentazione:
Placenta previa.
II. Cambiamenti nella parete dell'utero:
Insolvenza della cicatrice sull'utero secondo i dati ecografici (dopo taglio cesareo, miomectomia, perforazione dell'utero, rimozione del corno rudimentale, escissione dell'angolo uterino durante la gravidanza tubarica, chirurgia plastica sull'utero);
Fibromi uterini multipli con presenza di nodi di grandi dimensioni, soprattutto nel segmento inferiore, malnutrizione dei nodi, localizzazione cervicale del nodo.
III. Ostacolo al feto nato:
Un'ostruzione dal canale del parto alla nascita di un bambino (bacino anatomicamente stretto II o più grado di restringimento, deformità delle ossa pelviche, tumori dell'utero, delle ovaie, degli organi pelvici);
Lussazione congenita delle articolazioni dell'anca, dopo operazioni sulle articolazioni dell'anca, anchilosi delle articolazioni dell'anca;
Sinfisite pronunciata;
Grandezza stimata del feto (più di 4500 g) alla prima nascita;
Grave restringimento cicatriziale della cervice e della vagina;
Una storia di chirurgia plastica sulla cervice, sulla vagina, sutura delle fistole urogenitali ed enterogenitali, rottura del perineo III grado.
IV. Posizione e presentazione errata del feto:
Presentazione podalica, combinata con peso fetale > 3600-3800 g (a seconda delle dimensioni della pelvi del paziente) e ‹ 2000 g, estensione della testa di III grado secondo ecografia, presentazione podalica mista nelle primipare;
Con gravidanza multipla: presentazione podalica del primo feto con gemelli in nullipare, trigemini (o più feti), gemelli fusi;
Gemelli monocoriali monoamniotici;
Posizione trasversale stabile del feto
V. Malattie extragenitali:
Cancro extragenitale e genitale (ovaie, cervice);
Miopia di grado elevato con alterazioni del fondo;
Herpes genitale acuto (eruzioni cutanee nella vulva), non trattato 2 settimane o meno prima del parto;
Precedente trapianto di rene, valvola cardiaca artificiale.
VI. Stato fetale:
Ipossia cronica e ritardo della crescita fetale di III grado, non suscettibili di terapia;
Morte o invalidità di un bambino durante una nascita precedente;
Malformazioni fetali (gastroschisi, teratoma del grande coccige, onfalocele, ecc.).
VII. Fecondazione in vitro:
IVF, soprattutto ripetuta, in presenza di ulteriori complicazioni.
Indicazioni per il taglio cesareo d'urgenza durante la gravidanza:
Qualsiasi variante della placenta previa, sanguinamento;
Distacco prematuro di una placenta normalmente posizionata;
Rottura minacciosa, iniziata, completata dell'utero lungo la cicatrice;
Ipossia fetale acuta;
Forme gravi di preeclampsia, non suscettibili di terapia, eclampsia;
Malattie extragenitali (sistema cardiovascolare, malattie dei polmoni, del sistema nervoso, ecc.), deterioramento della donna incinta;
Lo stato di agonia o di morte improvvisa di una donna in presenza di un feto vivo.
Indicazioni per il taglio cesareo d'urgenza durante il parto:
Durante il parto le indicazioni per il taglio cesareo sono le stesse della gravidanza. Inoltre, potrebbe essere necessario eseguire un taglio cesareo con le seguenti complicazioni del parto:
Violazione dell'attività contrattile dell'utero, non suscettibile di correzione (debolezza, disordinazione);
Bacino clinicamente stretto;
Inserimento e presentazione errati del feto (vista frontale, anteriore del viso, posizione alta e diritta della sutura sagittale);
Prolasso di un'ansa pulsante del cordone ombelicale e/o di piccole parti del feto con presentazione della testa, con presentazione podalica e apertura incompleta della cervice;
Rottura uterina minacciosa, iniziata, completata;
Rottura prematura del liquido amniotico e mancanza di effetto dell'induzione del travaglio;
Presentazione del piede del feto;
Herpes genitale acuto (eruzioni cutanee nella vulva) con un intervallo anidro inferiore a 6 ore.
Viene eseguito anche il taglio cesareo indicazioni combinate, che sono una combinazione di diverse complicazioni della gravidanza e del parto, ognuna delle quali individualmente non serve come base per un taglio cesareo, ma insieme creano una vera minaccia per la vita del feto in caso di parto attraverso il canale del parto naturale.
Questi includono:
Gravidanza post-termine in combinazione con una storia ginecologica o ostetrica gravata, impreparazione del canale del parto, mancanza di effetto dall'induzione del travaglio;
Malattia emolitica del feto con impreparazione del canale del parto;
Parto in nullipare di età superiore ai 30 anni in combinazione con un'altra patologia;
Nascita morta o aborto spontaneo nella storia;
Precedente infertilità prolungata;
Gravidanza dopo fecondazione in vitro, stimolazione dell'ovulazione in combinazione con patologie ostetriche, ginecologiche e di altro tipo;
Feto di grandi dimensioni (>4000 g) in combinazione con un'altra patologia (pelvi stretta, storia ostetrica aggravata, ecc.).
Il medico può decidere in presenza delle indicazioni indicate per la CS di effettuare il parto attraverso il canale del parto naturale? Forse, ma allo stesso tempo ha la responsabilità morale e talvolta legale in caso di esito sfavorevole per la madre e il feto.
Se ci sono indicazioni per la CS durante la gravidanza, è preferibile eseguire l'operazione in modo pianificato, perché. è stato dimostrato che il numero di complicazioni per la madre e il bambino è molto inferiore rispetto all'intervento d'urgenza. Ma indipendentemente dal momento dell'operazione, non è sempre possibile prevenire danni al feto, poiché le sue condizioni potrebbero cambiare prima del CS. La combinazione di prematurità, postmaturità con ipossia fetale è particolarmente sfavorevole. Un’incisione inadeguata nell’utero può anche contribuire a lesioni sia ai feti pretermine che a quelli posttermine (lesioni al midollo spinale e al cervello).
Controindicazioni per il parto addominale. Quando si esegue un taglio cesareo, vengono prese in considerazione le seguenti controindicazioni: 1) morte fetale intrauterina o deformità incompatibile con la vita; 2) in assenza di indicazioni urgenti da parte della madre, ipossia fetale, se non vi è certezza nella nascita di un bambino vivo (battito cardiaco unico) e vitale
Con indicazioni vitali da parte della madre, la presenza di controindicazioni perde di significato.
La condizione per un taglio cesareo è feto vivo e vitale. In caso di pericolo che minaccia la vita di una donna (sanguinamento con placenta previa completa, distacco prematuro della placenta normalmente posizionata, rottura dell'utero, posizione trasversale trascurata del feto, ecc.), viene eseguito anche un taglio cesareo con un morto e feto non vitale.
Quando si esegue un taglio cesareo in emergenza, prima dell'operazione a stomaco pieno, si svuota il tubo attraverso una sonda e si fa un clistere se non ci sono controindicazioni a questa manipolazione, come sanguinamento, rottura uterina, ecc. dato da bere 30 ml di citrato di sodio 0,3 m per prevenire il rigurgito del contenuto acido dello stomaco nelle vie respiratorie (sindrome di Mendelssohn). Prima dell'anestesia viene eseguita la premedicazione. Un catetere viene inserito nella vescica. Ascolta il battito cardiaco del feto sul tavolo operatorio.
Nella produzione di CS, si dovrebbe pensare alle precauzioni del team operativo (infezione da sifilide, AIDS, epatite B e C, infezione virale). Per prevenire le malattie sopra indicate si consiglia di indossare una maschera protettiva in plastica e/o occhiali protettivi, doppi guanti per il pericolo di forarli con un ago durante l'operazione. È anche possibile utilizzare guanti speciali "posta".
Anestesia. La metodica di scelta è l'anestesia regionale (epidurale, spinale o mista spinale-epidurale). Se è impossibile utilizzare l'anestesia regionale, viene utilizzata l'anestesia per intubazione. Molto raramente viene utilizzata l'anestesia locale con infiltrazione di novocaina.
Durante l'intervento è necessario monitorare attentamente la perdita di sangue, compensandola adeguatamente con l'introduzione di soluzioni cristalloidi. Con una massiccia perdita di sangue, ricorrono alla trasfusione di componenti del sangue sotto forma di plasma fresco congelato e, meno spesso, massa eritrocitaria sotto il controllo dei livelli di emoglobina ed ematocrito.
Si consiglia di prelevare il sangue prima del taglio cesareo (entro e non oltre 2 giorni). Nel processo di plasmaferesi, i globuli rossi vengono restituiti al flusso sanguigno, il plasma viene immagazzinato e, se necessario, viene trasfuso durante l'operazione (il paziente riceve il proprio plasma fresco congelato). Attualmente, in caso di presunta consistente perdita ematica (placenta previa, vera rotazione della placenta), è consigliabile l'utilizzo di un dispositivo per la reinfusione intraoperatoria di sangue autologo (Cell Saver 5+ Haemonetics), che raccoglie il sangue perso durante l'intervento, gli eritrociti lavati e iniettato nel flusso sanguigno delle donne.
Un taglio cesareo in un ospedale ostetrico viene eseguito in sala operatoria da uno specialista che conosce la tecnica dell'addominotomia addominale. Solo con indicazioni vitali e nell'impossibilità di trasportare una donna incinta o una donna in travaglio, l'operazione può essere eseguita in una stanza inadatta da un medico di qualsiasi specialità, ma nel rispetto delle regole di asepsi e antisepsi.
Durante l'intervento è consigliabile la presenza di un neonatologo che conosca la tecnica di rianimazione, soprattutto nei casi di sofferenza fetale intrauterina o di prematurità.
Nonostante l'apparente semplicità tecnica del taglio cesareo, questa operazione dovrebbe essere classificata come interventi chirurgici complessi (in particolare tagli cesarei ripetuti).
tecnica del taglio cesareo. Il metodo più razionale di taglio cesareo è attualmente considerato in tutto il mondo un'operazione nel segmento inferiore dell'utero con un'incisione trasversale. Tuttavia, è possibile (molto raramente) praticare un'incisione longitudinale sull'utero lungo la linea mediana.
A seconda della posizione dell'incisione sull'utero, attualmente ci sono:
Taglio cesareo corporale: un'incisione lungo la linea mediana nel corpo dell'utero;
Istmico-corporale: un'incisione lungo la linea mediana dell'utero, in parte nel segmento inferiore, in parte nel corpo dell'utero;
Nel segmento inferiore dell'utero, incisione trasversale con distacco della vescica;
Nel segmento inferiore dell'utero, un'incisione trasversale senza distacco della vescica.
Per la produzione del CS vengono utilizzati tre tipi di apertura della parete addominale anteriore:
Incisione mediana inferiore;
Sezione Pfannenstiel;
Sezione secondo Joel-Cohen (Fig. 30.8).

Quando si sceglie un metodo laparotomico per il taglio cesareo, è necessario avvicinarsi rigorosamente individualmente ed essere guidati dalle dimensioni dell'accesso all'utero, dall'urgenza dell'operazione, dalle condizioni della parete addominale (presenza o assenza di una cicatrice sulla parete addominale anteriore nel basso addome) e competenze professionali. Nel processo di esecuzione del CS, è consigliabile utilizzare non catgut, ma fili sintetici assorbibili: vicryl, dexon, monocryl, polysorb. Viene utilizzato per la sutura e il catgut cromato.
La possibilità di aprire la parete addominale anteriore non dipende dall'incisione praticata sull'utero. Con un'incisione mediana inferiore della parete addominale anteriore è possibile sezionare in qualsiasi modo la parete dell'utero e con un'incisione di Pfannenstiel si può eseguire un TC istmico-corporale o corporale.
In assenza di sufficiente esperienza chirurgica, il metodo più semplice per aprire la parete addominale è l’incisione mediana inferiore.
Più spesso, per l'attuazione del CS corporale, viene praticata un'incisione mediana inferiore; un'incisione trasversale nel segmento inferiore dell'utero con un'apertura della piega vescicouterina - un'incisione secondo Pfannenstiel; incisione trasversale nel segmento inferiore senza apertura della piega vescico-uterina - secondo Joel-Cohen.
Taglio cesareo corporale. Il taglio cesareo corporale deve essere effettuato solo secondo rigorose indicazioni con: a) gravi aderenze e mancanza di accesso al segmento inferiore dell'utero; b) gravi vene varicose nel segmento inferiore dell'utero; c) cedimento della cicatrice longitudinale dell'utero dopo il precedente taglio cesareo corporale; d) la necessità di successiva rimozione dell'utero; e) feto prematuro e segmento inferiore dell'utero non espanso; e) gemelli fusi; g) posizione trasversale del feto; h) la presenza di un feto vivo in una donna morente; i) l'incapacità del medico di eseguire un taglio cesareo nel segmento inferiore dell'utero.
Il taglio cesareo corporale, di regola, è combinato con l'apertura della parete addominale anteriore parte centrale inferiore. Con un'incisione mediana inferiore, il chirurgo taglia la pelle e il tessuto sottocutaneo con un bisturi fino all'aponeurosi lungo la linea mediana dell'addome, estendendosi dall'utero all'ombelico
(Fig. 30.8): si pratica con un bisturi una piccola incisione longitudinale dell'aponeurosi, che viene poi estesa con le forbici verso l'utero e l'ombelico.
L'apertura del peritoneo deve essere eseguita con molta attenzione e iniziare più vicino all'ombelico, poiché la parte superiore della vescica può essere alta durante la gravidanza. Quindi, sotto controllo visivo, l'incisione peritoneale viene estesa verso il basso, senza raggiungere la vescica.
Particolare attenzione deve essere prestata all'apertura del peritoneo durante ripetuti interventi chirurgici addominali, con malattia adesiva, a causa del pericolo di lesioni all'intestino, alla vescica e all'omento. Dopo aver aperto il peritoneo, la ferita chirurgica viene delimitata dalla cavità addominale con pannolini sterili.
Con un taglio cesareo corporale, il corpo dell'utero deve essere sezionato rigorosamente lungo la linea mediana, per cui l'utero deve essere leggermente ruotato attorno all'asse, in modo che la linea di incisione sia alla stessa distanza da entrambi i legamenti rotondi (di solito l'utero è leggermente rivolto a sinistra verso la fine della gravidanza). L'incisione sull'utero è lunga almeno 12 cm nella direzione dalla piega vescicouterina verso il basso. Un'incisione più piccola rende difficile rimuovere la testa. È possibile prima approfondirlo fino alle membrane fetali ad una distanza di 3-4 cm lungo la linea proposta di dissezione dell'utero, quindi, utilizzando le forbici sotto il controllo delle dita inserite, aumentare la lunghezza su e giù. Un'incisione nel corpo dell'utero è sempre accompagnata da un sanguinamento abbondante. Pertanto, questa parte dell'operazione dovrebbe essere eseguita il più rapidamente possibile. Successivamente, la vescica fetale viene aperta con l'aiuto degli indici o con un bisturi. Con una mano inserita nella cavità uterina, viene rimossa la parte presentata e quindi l'intero feto. Il cordone ombelicale viene tagliato tra le pinze e il bambino viene consegnato all'ostetrica. Per migliorare l'attività contrattile dell'utero e accelerare la separazione della placenta, più spesso per via endovenosa o meno spesso, vengono iniettate 5 unità di ossitocina nel muscolo dell'utero. Per prevenire la malattia infettiva postpartum, è necessario somministrare per via endovenosa un antibiotico ad ampio spettro, ad esempio cefazolina 1 g. o klarofan 1 gr.
I morsetti Mikulich vengono applicati sui bordi sanguinanti della ferita. Tirando il cordone ombelicale, la placenta viene rimossa e viene eseguito un esame manuale dell'utero.
Se c'è il dubbio che la placenta sia stata completamente rimossa, le pareti interne dell'utero vengono controllate inserendo una mano nell'utero. Con una TC pianificata, prima dell'inizio del travaglio, è consigliabile passare la faringe interna della cervice con l'indice (assicurarsi di cambiare il guanto dopo).
A partire da 1 cm dagli angoli superiore e inferiore della ferita, viene applicata una sutura in vicrile annodata, utilizzandola come supporto. Quindi procedere alla sutura della ferita dell'utero. La tecnica di sutura dell'utero e del materiale di sutura è di grande importanza. Il corretto confronto dei bordi della ferita è una delle condizioni per la prevenzione delle complicanze infettive, la forza della cicatrice, che impedisce la rottura dell'utero durante le successive gravidanze e il parto.
L'incisione sull'utero viene suturata con suture separate a due file. Per comodità di sutura dell'incisione uterina, uno di essi viene sovrapposto attraverso tutti gli strati dal basso e uno dall'alto. Quando queste suture, che sono "supporti", vengono tese, la ferita sull'utero è chiaramente visibile. Successivamente viene applicato lo strato muco-muscolare con cattura di parte dei muscoli e poi lo strato sieroso-muscolare superiore, che può essere continuo. Alcuni credono che sia necessario anche un terzo strato:
sieroso-sieroso (peritonizzazione), ma, di regola, attualmente non viene utilizzato. Quando si suturano i bordi della ferita dell'utero, è importante il loro buon confronto (Fig. 30.9).

Dopo la fine dell'operazione, è imperativo esaminare le appendici uterine, l'appendice e gli organi addominali vicini.
Dopo la toilette della cavità addominale e la valutazione delle condizioni dell'utero, che dovrebbe essere denso, ridotto, iniziano a suturare la parete addominale (vedi taglio cesareo istmico-corporale).
A istmico-corporale taglio cesareo, la piega vescicouterina viene prima aperta in direzione trasversale e la vescica viene stupidamente spostata verso il basso. L'utero è aperto lungo la linea mediana sia nel segmento inferiore (a 1 cm dalla vescica) che nel corpo dell'utero. La lunghezza totale dell'incisione è di 10-12 cm Le restanti fasi dell'operazione non differiscono da quelle del taglio cesareo corporale.
Sutura dell'incisione della parete addominale anteriore con un'incisione mediana inferiore effettuato a strati: in primo luogo, una sutura continua viene applicata al peritoneo con un filo sintetico con un filo sottile (vicryl n. 2/0) nella direzione longitudinale (dal basso verso l'alto). Quindi separare suture dello stesso diametro sui muscoli retti dell'addome. Con un'incisione longitudinale della parete addominale, l'aponeurosi viene suturata con fili sintetici (Vicryl n. 0, Nuralon) o di seta, mentre si utilizzano suture separate ogni 1,0-1,5 cm o continue secondo Reverden. In assenza di fili sintetici è opportuno utilizzare la seta. Suture sottili separate vengono applicate al tessuto sottocutaneo con un filo sintetico (3/0). Sull'incisione cutanea: graffette o suture separate utilizzando la seta.
Taglio cesareo nel segmento inferiore dell'utero con incisione trasversale con distacco della vescica. In questo caso, la parete addominale anteriore viene spesso aperta incisione sovrapubica trasversale secondo Pfannenstiel. Tale incisione è raramente complicata da ernie postoperatorie ed è estetica; dopo l'intervento chirurgico, i pazienti si alzano prima, il che aiuta a prevenire la tromboflebite e altre complicazioni.
Un'incisione trasversale di forma arcuata viene eseguita lungo la piega sovrapubica lunga 15-16 cm e la pelle e il tessuto sottocutaneo vengono sezionati. L'aponeurosi esposta viene sezionata con un'incisione arcuata 3-4 cm sopra l'incisione cutanea (Fig. 30.10, a). L'aponeurosi sezionata viene esfoliata dal retto e dai muscoli obliqui dell'addome fino al pube e fino all'anello ombelicale (Fig. 30.10, b). L'aponeurosi separata viene portata verso il pube e l'ombelico (Fig. 30.10, c). I muscoli retti dell'addome sono separati dalle dita in direzione longitudinale. Considerando che il bordo superiore della vescica (anche vuota) alla fine della gravidanza e soprattutto durante il parto si solleva di 5-6 cm sopra il pube, occorre prestare attenzione nell'apertura del peritoneo parietale, soprattutto quando si rientra nella cavità addominale. Il peritoneo viene aperto con un bisturi longitudinalmente per 1-2 cm, quindi tagliato con le forbici fino al livello dell'ombelico e giù - 1-2 cm dalla vescica. L'utero viene esposto e la piega vescicouterina viene aperta al centro con le forbici 2-3 cm sopra il suo attacco alla vescica, che viene sezionata in direzione trasversale, 1 cm prima di entrambi i legamenti rotondi dell'utero. La parte superiore della vescica viene tagliata in modo brusco (Fig. 30.11, a), viene spostata verso il basso e tenuta con uno specchio. A livello del segmento grande della testa, con attenzione (non ferire la testa!) Viene praticata una piccola incisione trasversale nel segmento inferiore dell'utero, l'incisione viene ampliata con gli indici di entrambe le mani (secondo Gusakov) (Fig. 30.11, b) ai punti estremi della periferia della testa, che corrisponde al suo diametro maggiore ed è di 10-12 cm. A volte, se è difficile rimuovere la testa (posizione bassa, sue grandi dimensioni), è possibile estendere la ferita sull'utero ai legamenti rotondi, che sono irti di sanguinamento significativo. Per evitare tale situazione, si consiglia invece di diluire i bordi della ferita in modo smussato (dita), praticare un'incisione arcuata con forbici smussate curve verso l'alto (incisione Derfler).


In caso di tentativo fallito di rimuovere la testa, è consigliabile aumentare l'accesso all'utero, sezionandolo di 2-3 cm verso il basso - l'incisione ricorda una lettera "T" capovolta (incisione di ancoraggio).
Se la vescica fetale non si apre durante la dissezione dell'utero, viene aperta con un bisturi, le membrane vengono separate con le dita.
Quindi la mano sinistra viene inserita nella cavità uterina, la testa del feto viene afferrata, piegata delicatamente, girata con la parte posteriore della testa nella ferita (Fig. 30.11, c). L'assistente preme leggermente sul fondo dell'utero. Tirando delicatamente con entrambe le mani sulla testa, l'una e l'altra spalla vengono rimosse in sequenza, quindi le dita vengono inserite sotto le ascelle e il feto viene rimosso. In caso di difficile rimozione della testa del feto, invece della mano, sotto il polo inferiore della testa, si può portare un cucchiaio di una pinza e, premendo leggermente sul fondo dell'utero, rimuovere la testa dall'utero. Nella presentazione podalica, il feto viene rimosso dalla piega inguinale o dalla gamba. In caso di posizione trasversale del feto, questo viene rimosso dalla gamba, quindi la testa viene rimossa dalla cavità uterina con una tecnica identica alla tecnica Morisot-Levre.
Il cordone ombelicale viene tagliato tra le pinze e il bambino viene consegnato all'ostetrica. Dopo aver attraversato il cordone ombelicale per scopi profilattici, alla madre viene iniettato per via endovenosa uno degli antibiotici ad ampio spettro (cefazolina 1 g, klaforan 1 g, ecc.). Per ridurre la perdita di sangue durante l'intervento chirurgico per via endovenosa, meno spesso, viene iniettato 1 ml (5 UI) di ossitocina nel muscolo uterino. Tirando il cordone ombelicale, la placenta viene rimossa. Si consiglia di catturare i bordi della ferita, soprattutto nella zona degli angoli, con pinze Mikulich per ridurre la perdita di sangue. In ogni caso, sia che la placenta si sia separata da sola sia che sia stata separata manualmente, è necessaria una successiva revisione manuale delle pareti dell'utero per escludere la presenza di resti placentari e membrane fetali, fibromi uterini sottomucosi, setto uterino e altre condizioni patologiche.
Se non c'è fiducia nella pervietà del canale cervicale, dovresti passarlo con il dito e poi cambiare il guanto.
La maggior parte degli ostetrici ritiene preferibile applicare una sutura di Reverden continua a fila singola sull'incisione uterina, ma è possibile utilizzare suture individuali a una distanza non superiore a 1 cm Peritonizzazione dovuta alla piega vescicouterina. Al termine della peritonizzazione viene eseguito un controllo della cavità addominale, in cui è necessario prestare attenzione allo stato delle appendici uterine, della parete posteriore dell'utero, dell'appendice e di altri organi della cavità addominale.
Quando si sutura l'incisione secondo Pfannenstiel, sull'incisione peritoneale viene applicata una sutura continua dall'alto verso il basso; sui muscoli retti dell'addome con sutura continua (vicryl n. 3/0). Su un'aponeurosi aperta trasversalmente -
cuciture separate o continue secondo Reverden (Vikryl No. 0). Sul tessuto sottocutaneo, suture separate con fili sottili. Su un'incisione cutanea, graffette o sutura cosmetica interna.
Taglio cesareo nel segmento inferiore dell'utero mediante incisione trasversale senza distacco della vescica ( secondo il metodo Stark ), in questa variante della CS, la parete addominale viene sezionata secondo il metodoGioele - Cohen. In questa modificazione, la laparotomia viene eseguita mediante un'incisione cutanea trasversale rettilinea superficiale 2-3 cm sotto la linea che collega le spine iliache antero-superiori, l'incisione viene approfondita con un bisturi lungo la linea mediana nel tessuto sottocutaneo e contemporaneamente viene incisa l'aponeurosi. Quindi l'aponeurosi viene sezionata ai lati sotto il grasso sottocutaneo con le estremità leggermente aperte di forbici dritte. Il chirurgo e l'assistente allargano lateralmente i muscoli retti dell'addome mediante trazione lungo la linea di incisione cutanea. Il peritoneo viene aperto con l'indice. In questo caso, non esiste il pericolo di lesioni alla vescica. Viene praticata un'incisione sull'utero lungo la piega vescicouterina, lunga fino a 12 cm, senza prima aprirla. L'estrazione della parte presentata e della placenta viene eseguita come con qualsiasi altro metodo di dissezione dell'utero.
La ferita dell'utero viene suturata con una sutura continua a fila singola. Gli intervalli tra le iniezioni sono di 1-1,5 cm Per evitare il rilassamento dei fili, viene utilizzata una sovrapposizione secondo Reverden. Non viene eseguita la peritonizzazione della sutura sull'utero. Il peritoneo e i muscoli della parete addominale anteriore non possono essere suturati. Sull'aponeurosi viene applicata una sutura continua secondo Reverden (Vicryl No. 0). Sul tessuto sottocutaneo: suture separate (vicryl n. 3/0). La pelle viene confrontata con una sutura cosmetica sottocutanea o vengono applicati degli attacchi. Una variante è possibile quando sull'incisione cutanea vengono applicate suture separate con seta (3-4 suture per incisione), utilizzando la coaptazione dei bordi della ferita secondo Donati.
Taglio cesareo ripetuto viene effettuata sulla vecchia cicatrice con la relativa escissione.
Immediatamente dopo l'intervento, sul tavolo operatorio, si dovrebbe eseguire un esame vaginale, rimuovere i coaguli di sangue dalla vagina e, se possibile, dalle parti inferiori dell'utero, fare la toilette vaginale, che contribuisce ad una pulizia più agevole. periodo postpartum.
Complicazioni durante il taglio cesareo. Le complicazioni sono possibili in tutte le fasi dell'operazione.
Con la dissezione trasversale della pelle, del tessuto sottocutaneo e dell'aponeurosi secondo Pfannenstiel, una delle complicanze più comuni è il sanguinamento dai vasi della parete addominale anteriore, che nel periodo postoperatorio può portare alla formazione di un ematoma subaponeurotico. Durante l'apertura della cavità addominale, soprattutto in caso di tagli cesarei ripetuti, si verifica una lesione agli organi vicini: vescica, uretere, intestino.
La complicanza più comune del taglio cesareo è il sanguinamento. È possibile con la dissezione dell'utero in caso di estensione dell'incisione al lato laterale e lesione del fascio vascolare. Una complicanza molto grave è il sanguinamento dovuto all'ipoo atonia dell'utero, una violazione del sistema di coagulazione del sangue.
Una delle conseguenze avverse e pericolose del parto addominale sono le complicanze purulento-settiche, che spesso causano la morte materna dopo l'intervento chirurgico. Le complicanze infettive postoperatorie possono manifestarsi con endometrite, tromboflebite, suppurazione della ferita. La donna più grave e pericolosa per la vita è la peritonite.
Le complicazioni per la madre associate al taglio cesareo sono spesso determinate non dall'operazione stessa, ma dal contesto in cui viene eseguita. Si tratta di forme gravi di gestosi, malattie extragenitali, comprese quelle infettive, sanguinamento durante la gravidanza e il parto.
Gestione del periodo postoperatorio. Per prevenire una grande perdita di sangue dopo la CS, è necessario monitorare attentamente le condizioni del puerperale durante il giorno (colore della pelle, polso, pressione sanguigna) e soprattutto monitorare le condizioni dell'utero, la secrezione di sangue dal tratto genitale.
Per aumentare la contrazione dell'utero, viene posizionato un impacco di ghiaccio sul basso addome. Continuare la terapia infusionale con soluzione isotonica di cloruro di sodio. La quantità di liquido iniettato dipende dalla perdita di sangue e dallo stato iniziale del paziente (presenza o assenza di preeclampsia), in media vengono somministrati 1500-2000 ml. Nel processo di terapia infusionale è necessario monitorare la diuresi. Si utilizzano antidolorifici non narcotici, uterotonici, antispastici, vitamine, secondo le indicazioni degli anticoagulanti.
In caso di sanguinamento nel primo periodo postoperatorio, dovrebbe essere utilizzata la possibilità di arrestare il sanguinamento con mezzi conservativi: massaggio esterno dell'utero, svuotamento strumentale dell'utero, somministrazione endovenosa di agenti uterotonici, terapia infusionale-trasfusionale con plasma fresco congelato. Se non vi è alcun effetto, è indicata una relaparotomia allo scopo di legare entrambi i lati dell'arteria iliaca interna. È anche possibile suturare il segmento inferiore dell'utero con suture a forma di Z con diminuzione del tono, imposizione di suture "a zaino" secondo Lynch sul corpo dell'utero (vedi "Sanguinamento ipotonico"). La mancanza di effetto è un'indicazione per l'isterectomia. Buoni risultati nell'arresto del sanguinamento uterino sono stati ottenuti con l'embolizzazione delle arterie uterine.
Nella produzione di un taglio cesareo in modo pianificato, la frequenza delle complicanze postoperatorie è 2-3 volte inferiore rispetto a un'operazione di emergenza, quindi è necessario impegnarsi per la conduzione tempestiva del taglio cesareo pianificato se ci sono indicazioni.
AMNIOTOMIA
Le principali indicazioni per l'amniotomia (rottura artificiale delle membrane della vescica fetale) durante la gravidanza:
La necessità di induzione del lavoro;
Eccessiva distensione dell'utero con polidramnios.
Indicazioni per la rottura delle membrane della vescica fetale durante il parto:
polidramnios;
Membrane fetali dense che non si aprono quando la cervice è completamente dilatata;
Placenta previa marginale, non accompagnata da sanguinamento.
Condizioni a seconda delle indicazioni: il canale cervicale passa 1-2 dita; o dilatazione quasi completa della cervice.
La vescica fetale viene aperta con un dito o, più attentamente, con le mascelle di una pinza per proiettili.
Quando si utilizza il ramo della pinza per proiettili, è necessario inserire due dita della mano destra nella vagina e portare un gancio affilato sulle membrane fetali, quindi sezionarle sotto il controllo delle dita. Durante il deflusso del liquido amniotico, le mani dell'ostetrico dovrebbero rimanere nella vagina per controllare l'eventuale prolasso del cordone ombelicale o di piccole parti del feto (maniglie, gambe).
È auspicabile che la paziente si sdrai su una sedia ginecologica, ma questa manipolazione può essere eseguita a letto, nella posizione di una donna sulla schiena con il bacino sollevato e le gambe piegate alle ginocchia.
pinza ostetrica
Pinza ostetrica ( pinza ostetrico) sono progettati per estrarre dalla testa un feto vivo a termine o quasi a termine, se necessario, per completare urgentemente la seconda fase del travaglio.
La pinza ostetrica fu inventata da P. Chamberlen (P. Chamberlen, Inghilterra) alla fine del XVI secolo. L'invenzione è stata tenuta segreta per molto tempo. Dopo 125 anni (1723), il forcipe fu creato una seconda volta da J. Palfyn (Francia) e immediatamente pubblicato dall'Accademia medica di Parigi, per cui Palfin è giustamente considerato l'inventore del forcipe.
In Russia, il forcipe fu usato per la prima volta a Mosca da I.V. Erasmo nel 1765. Nestor Maksimovich Maksimovich-Ambodik, il fondatore dell'ostetricia scientifica russa, introdusse l'applicazione del forcipe ostetrico nella pratica quotidiana.
Ostetrico russo N.N. Phenomenov ha apportato modifiche fondamentali alla pinza inglese Simpson, grazie alla quale i loro rami sono diventati più mobili (pinza Simpson-Fenomenov). Queste pinze sono ancora in uso oggi.
Per quasi due secoli, l'imposizione del forcipe ostetrico è stata diffusa in tutti i paesi sviluppati del mondo.
In Russia, alla fine del 20 ° secolo, la frequenza di applicazione delle pinze ostetriche è diminuita drasticamente e ora è pari allo 0,56-0,40%. Questa operazione è più traumatica per il feto rispetto a un taglio cesareo tempestivo.
La frequenza di applicazione del forcipe ostetrico è in costante diminuzione all'estero, ma lì viene utilizzata nel 2% delle donne in travaglio. Il motivo della diminuzione della frequenza di questa operazione è principalmente associato all'espansione delle indicazioni per il taglio cesareo. Inoltre, l'imposizione di una pinza ostetrica può essere molto traumatica per il feto se la testa non è scesa nella parte stretta della cavità pelvica. Ma se la testa si trova nel piano specificato del bacino e vi sono indicazioni per un parto estremo, la pinza ostetrica rimane lo strumento più importante, soprattutto nelle mani di un ostetrico esperto (Fig. 30.12).

La pinza ostetrica è costituita da due metà, chiamate rami. Un ramo, che viene afferrato con la mano sinistra, è destinato all'inserimento nella metà sinistra del bacino: è chiamato ramo sinistro; il secondo ramo è chiamato quello di destra. In ogni ramo si distinguono un cucchiaio, una serratura e una maniglia. Le pinze sono lunghe 35 cm e pesano circa 500 g.
Cucchiaioè un piatto con un ampio taglio al centro e nervature arrotondate. I cucchiai sono curvati secondo la curvatura della testa. Le superfici interne dei cucchiai nella pinza chiusa si adattano perfettamente alla testa del feto a causa della curvatura esistente. La curvatura dei cucchiai che è concava all'interno (e curva all'esterno) è chiamata curvatura della testa. La distanza massima tra le superfici interne dei cucchiai piegati è di 8 cm e tra le parti superiori dei cucchiai piegati è di 2,5 cm. Questa seconda curvatura dei cucchiai è chiamata curvatura pelvica, poiché corrisponde alla forma dell'osso sacro.
Serratura serve per collegare i rami. La serratura nella pinza Simpson-Fenomenov è molto semplice: sul ramo sinistro c'è una tacca in cui è inserito il ramo destro e i rami si incrociano.
Il blocco mobile consente di posizionare i cucchiai sulla testa su qualsiasi piano del bacino e di evitare un'eccessiva compressione della testa.
maniglie le pinze sono rettilinee, la loro superficie interna è uniforme, piatta e quella esterna -
costolato, ondulato, che impedisce alle mani del chirurgo di scivolare. Sulla superficie esterna delle maniglie in prossimità della serratura sono presenti dei ganci laterali Bush progettati per sostenere le dita durante la rimozione del feto.
È molto importante distinguere il ramo sinistro (cucchiaio) da quello destro, poiché il sinistro deve essere inserito per primo e quando la pinza è chiusa deve trovarsi sotto il destro, altrimenti la pinza non può essere chiusa. Per determinare i cucchiai, le pinze vengono posizionate su una superficie orizzontale, con la curvatura pelvica rivolta verso il basso. Quindi i cucchiai si aprono e quello sinistro rimane nella mano sinistra.
Lo scopo della pinza è sostituire la forza espulsiva dell'utero e degli addominali con la forza del medico. La pinza è solo uno strumento di trazione, non uno strumento rotante o di compressione.. Durante l'estrazione è difficile evitare una certa compressione della testa, ma questo è uno svantaggio delle pinze, non il loro scopo.
Dopo aver posizionato i cucchiai della pinza sulla testa, i loro rami vengono chiusi e il medico, con l'aiuto della pinza, aiuta a rimuovere la testa. È importante che la pinza non comprima eccessivamente la testa. A questo scopo viene posto un pannolino tra i rami.
Attualmente si consiglia di applicare una pinza ostetrica solo quando la testa si trova in un segmento ampio parte stretta della cavità pelvica, cioè. la sutura sagittale si avvicina alla dimensione diretta o si trova nella dimensione diretta del bacino. Con la testa più alta -
nell'ampia parte della cavità pelvica e sopra - è preferibile eseguire un taglio cesareo.
A seconda dell'altezza della testa rispetto ai piani del bacino, ci sono pinze di uscita e di cavità.
Fine settimana chiamato forcipe, sovrapposto alla testa, che si erge come un ampio segmento all'uscita del bacino, una sutura a forma di freccia nella dimensione diretta dell'uscita dal bacino; mentre la testa è visibile nello spazio genitale.
Tali pinze sono chiamate elettive, profilattiche; vengono applicati abbastanza spesso. Nel nostro paese vengono utilizzati molto raramente: se la testa è nella parte inferiore del bacino e la fossa suboccipitale è arrivata sotto il seno, allora per la sua nascita è sufficiente un'episiotomia.
cavità si chiama pinza (tipica), applicata alla testa, che è un segmento ampio nella parte stretta della cavità pelvica, quando la sutura sagittale è diritta o quasi diritta, meno spesso trasversalmente (bassa posizione trasversale della testa ) dimensione del bacino.
cavità Le pinze (atipiche) con la testa, che è un segmento ampio nella parte ampia della cavità pelvica, sono attualmente utilizzate estremamente raramente, poiché sono molto traumatiche per il feto e la madre. In queste condizioni, è meglio eseguire un taglio cesareo.
Indicazioni all'imposizione del forcipe può avvenire sia da parte della madre che da parte del feto (sebbene questa divisione sia condizionata).
La testimonianza della madre:
Malattie gravi del sistema cardiovascolare e respiratorio; reni, organi visivi, ecc.;
Preeclampsia grave, eclampsia;
Miopia di alto grado;
Debolezza dell'attività lavorativa, non suscettibile alla terapia farmacologica.
Indicazioni fetali:
Ipossia acuta;
Prolasso del cordone ombelicale alla fine della seconda fase del travaglio;
Distacco prematuro della placenta avvenuto alla fine del periodo di esilio.
Se la madre mostra di respingere i tentativi (miopia elevata con alterazioni del fondo oculare, minaccia di distacco della retina, insufficienza cardiopolmonare, ecc.), è consigliabile il parto con taglio cesareo per evitare possibili lesioni al feto quando si usa il forcipe. applicato.
Negli Stati Uniti sono molto diffuse le pinze d'uscita elettive, che vengono applicate quando si utilizza l'analgesia epidurale, poiché quest'ultima può indebolire i tentativi.
Condizioni per l'applicazione della pinza:
frutta viva;
Completa divulgazione del sistema uterino. In caso di apertura incompleta della faringe, è possibile catturare la cervice con una pinza, e spesso si verifica una rottura della cervice, che può andare al segmento inferiore dell'utero;
Assenza di vescica fetale. L'attrazione per le membrane può provocare il distacco prematuro della placenta;
Non dovrebbe esserci prematurità pronunciata, la testa dovrebbe avere una densità normale (altrimenti la pinza potrebbe scivolare via dalla testa durante l'attrazione);
La testa dovrebbe trovarsi nella parte stretta della cavità pelvica con una sutura a forma di freccia in una dimensione diritta o quasi diritta del bacino;
Vescica vuota.
Controindicazioni all'imposizione di una pinza ostetrica:
Nato morto;
Idrocefalo, anencefalia;
Feto profondamente prematuro;
Posizione alta della testa del feto (la testa è premuta, con un ampio segmento all'ingresso del bacino, in un'ampia parte della cavità pelvica);
Rottura uterina minacciosa o incipiente.
Preparazione per l'operazione. La donna in travaglio viene messa in posizione per operazioni vaginali (le gambe sono piegate alle articolazioni del ginocchio e dell'anca e divorziate). Prima dell'operazione, la vescica viene cateterizzata e gli organi genitali esterni vengono trattati con una soluzione all'1% di iodonato, ottinisept, octeniderm, ecc. I copriscarpe sterili vengono messi sulle gambe della madre, gli organi genitali esterni sono coperti con biancheria intima sterile, lasciando l'ingresso nella vagina libero.
Quando si applica la pinza, viene utilizzata l'anestesia generale per via endovenosa, meno spesso per inalazione. Se l'anestesia epidurale viene utilizzata durante il parto, può essere continuata.
Tecnica operativa. Quando si applica la pinza, è necessario seguire le seguenti regole (triplice regola).
Prima regola. Innanzitutto, il cucchiaio sinistro viene inserito con la mano sinistra nella metà sinistra del bacino (madre) sotto il controllo della mano destra; il cucchiaio destro viene inserito con la mano destra nella parte destra del bacino sotto il controllo della mano sinistra.
Seconda regola. La parte superiore dei cucchiai dovrebbe essere rivolta verso l'asse del bacino; la pinza dovrebbe afferrare la testa lungo un'ampia dimensione obliqua e biparietale in modo che la punta del filo della testa sia al centro dei cucchiai della pinza.
Terza regola. La direzione della trazione corrisponde alla linea metallica del bacino. In questo caso, la direzione è determinata in relazione alla donna in piedi: giù -
significa ai reni, davanti - allo stomaco, indietro - verso la schiena.
L'imposizione del forcipe ostetrico si compone di quattro punti:
Introduzione e posizionamento dei cucchiai;
Chiusura con pinza e trazione di prova;
Trazione o attrazione (estrazione) della testa;
Rimozione della pinza.
Pinza cavitaria (tipica) nella vista anteriore della presentazione occipitale.Il primo punto è l'introduzione e il posizionamento dei cucchiai. In piedi, l'ostetrico allarga la fessura genitale con la mano sinistra e inserisce quattro dita della mano destra nella vagina lungo la parete sinistra in modo che il palmo della mano aderisca perfettamente alla testa e la separi dai tessuti molli del canale del parto (parete vaginale). Il medico prende il ramo sinistro per il manico, come una penna o come un arco. Il manico viene preso da parte e posizionato quasi parallelo alla piega inguinale destra, e la parte superiore del cucchiaio viene rivolta ai genitali della donna in travaglio, premendola sulle superfici palmari delle dita situate nella vagina. Il bordo inferiore del cucchiaio poggia sul terzo dito della mano destra. Il cucchiaio viene inserito nella fessura genitale, spingendone la costola inferiore con il pollice della mano destra sotto il controllo delle dita inserite in profondità nella vagina. Il cucchiaio dovrebbe scivolare tra le dita II e III (Fig. 30.13).

Mentre il cucchiaio si muove lungo il canale del parto, la mano inserita nella vagina controlla il corretto movimento della parte superiore del cucchiaio in modo che non si discosti dalla testa e non eserciti pressione sul fornice vaginale (pericolo di danneggiarlo) , sulla parete laterale della vagina e non cattura i bordi della cervice.
Mentre il cucchiaio entra nel canale del parto, il manico della pinza deve essere avvicinato alla linea mediana e abbassato all'indietro. Entrambi questi movimenti dovrebbero essere eseguiti senza intoppi sotto il controllo delle quattro dita della mano destra inserite nella vagina. Quando il cucchiaio sinistro è ben appoggiato sulla testa, il manico viene passato all'assistente per evitare lo spostamento del ramo della pinza.
Sotto il controllo della mano sinistra, il medico che esegue l'intervento introduce il ramo destro nella metà destra del bacino con la mano destra (Fig. 30.14).

Quindi è necessario assicurarsi che i cucchiai siano posizionati correttamente sulla testa e che la cervice non venga catturata. Con la corretta posizione della testa si chiudono facilmente.
Il secondo punto è la chiusura della pinza e la trazione di prova. Ogni maniglia viene afferrata con la stessa mano in modo che i pollici si trovino sui ganci laterali della boccola. Successivamente, le maniglie vengono unite e le pinze si chiudono facilmente (Fig. 30.15)

Le pinze applicate correttamente si trovano nella dimensione trasversale del bacino, i loro rami si trovano a livello delle orecchie del feto (Fig. 30.16). Non bisogna schiacciare la testa quando si chiudono i cucchiai, è meglio mettere tra i manici un pannolino sterile piegato più volte.

Prima di rimuovere la testa del feto si esegue una trazione di prova con la mano destra e con l'indice della mano sinistra si valuta se la testa si muove con la pinza o lo strumento scivola. Con la pinza applicata correttamente, la testa segue la trazione e questa viene percepita dal dito della mano sinistra (Fig. 30.17).

Il terzo punto è l'estrazione della testa (trazione). Dopo essersi accertato che la pinza sia applicata correttamente, il medico stringe saldamente i manici della pinza con entrambe le mani e procede alla rimozione della testa. Per fare ciò, le dita II e IV della mano destra sono posizionate sui ganci laterali di Bush, il III si trova tra i rami divergenti della pinza, I e V coprono le maniglie sui lati. La mano sinistra si trova a destra (Fig. 30.18).

Quando si utilizza il metodo generalmente accettato di applicare una pinza ostetrica durante la trazione, il medico si siede su una sedia (meno spesso, si alza), i piedi vengono premuti sul pavimento e i gomiti sono sul corpo. Questa posizione impedisce lo sviluppo di una forza eccessiva, che può portare alla rapida rimozione della testa, e talvolta dell'intero feto, e causare gravi lesioni al feto e alla donna in travaglio.
Quando rimuovi la testa con una pinza ostetrica, dovresti provare a combinare l'attrazione con tentativi naturali. Se la donna in travaglio è sotto anestesia e non ci sono tentativi, il medico deve imitare mentalmente i tentativi: dopo l'attrazione per 1-2 minuti, per 1 minuto, allentare la compressione della testa con lo strumento per ripristinare il flusso sanguigno dentro.
La testa deve essere rimossa rispettando la direzione del canale del parto e in nessun caso si devono effettuare movimenti di rotazione e dondolio.
Per ridurre la forza di trazione, l'ostetrico può stare sul lato della partoriente e rimuovere con attenzione la testa con la mano destra in modo che si adatti sotto il seno con la fossa suboccipitale, proteggendo il perineo con la mano sinistra. Se esiste il rischio di rottura perineale, è necessaria un'episiotomia.
Il quarto momento è la rimozione del forcipe. Il forcipe viene solitamente rimosso dopo l'eruzione della testa. Per prima cosa apri la serratura. Successivamente, il cucchiaio destro viene ritirato per primo e la maniglia deve tornare indietro rispetto all'introduzione, il secondo è il cucchiaio sinistro. Quindi dal lato del perineo, piegando la testa, contribuiscono alla sua nascita.
La nascita delle spalle e del tronco del feto di solito non causa difficoltà.
Pinza per cavità (tipica) per presentazione occipitale posteriore. La tecnica di introduzione e posizionamento dei cucchiai sulla testa (Fig. 30.19), situata nella parte stretta della cavità pelvica nella vista posteriore, la loro chiusura e trazione di prova non differisce da quelle nella vista anteriore. La direzione della trazione durante l'estrazione viene effettuata verso il basso; cioè (su se stessi) prima di posizionare l'area di una grande fontanella sotto il seno (Fig. 30.20). Inoltre, la trazione viene eseguita anteriormente per contribuire ad una certa flessione della testa e alla rimozione dell'occipite dal lato del perineo. Quindi, secondo il meccanismo del parto, la testa dovrebbe essere aiutata a raddrizzarsi, cosa che può essere fatta dopo aver rimosso la pinza. Da sotto il grembo nascono la fronte e la parte anteriore. Per evitare traumi al perineo è meglio eseguire un'episiotomia prima di iniziare l'estensione.


Pinza per cavità (tipica) nella presentazione della faccia posteriore. Il parto nella presentazione facciale può avvenire solo nella vista posteriore, cioè il mento è rivolto in avanti. La prima linea dovrebbe essere di dimensioni dirette.
L'introduzione dei cucchiai e il loro posizionamento sulla testa non differisce da quelli della presentazione dell'occipite (Fig. 30.21). Si esegue la trazione verso il basso fino a rimuovere il mento da sotto l'utero, quindi si sollevano anteriormente i manici della pinza e si portano fuori i tubercoli parietali e la parte posteriore della testa sopra il perineo.

L'imposizione del forcipe per un intervento chirurgico con presentazione facciale è molto traumatica per il feto. Se si prevedono difficoltà durante l'atto del parto (forze deboli del parto, peso del feto superiore a 3500 g), è meglio eseguire un taglio cesareo in modo tempestivo.
Pinza per cavità (atipica). sulla testa, localizzati nella parte larga della piccola pelvi, sono ormai estremamente rari, poiché sono molto traumatici per il feto e la madre. Sulla testa, situata in un'ampia parte della cavità pelvica di dimensione obliqua, è necessario mettere dei cucchiai di dimensione biparietale (attraverso le orecchie), nella dimensione obliqua opposta del bacino rispetto alla posizione sagittale suturare. Ciò è possibile solo quando nella prima posizione - vista frontale - uno dei cucchiai è inserito da destra e dietro (sinistra) (Fig. 30.22), e il secondo (destra) di lato, ma deve poi spostarsi verso a sinistra e anteriormente con l'aiuto della mano inserita nella vagina.


Nella seconda posizione della presentazione occipitale, il cucchiaio sinistro prima a sinistra e poi si sposta nel bacino anteriore sinistro, il cucchiaio destro viene inserito nel bacino posteriore destro. Solo con la loro posizione biparietale sul capo è possibile la chiusura dei rami. Dopo la trazione di prova, l'attrazione della testa viene effettuata all'indietro (verso l'osso sacro), verso il basso (verso le gambe), e dopo aver tenuto la fossa suboccipitale sotto il seno, la testa si distende e nasce. Prima di ciò, è meglio rimuovere la pinza dopo l'eruzione della testa.
Complicazioni durante l'applicazione di una pinza ostetrica. Applicazione del forcipe non riuscita più spesso osservato con la testa situata in un'ampia parte della cavità pelvica (pinza addominale atipica o alta). In una situazione del genere, è necessario eseguire un taglio cesareo. Se il feto muore, viene eseguita un'operazione di distruzione del frutto.
pinza scorrevole si verifica quando la testa non viene afferrata correttamente (pinza addominale atipica), con una dimensione della testa molto piccola o grande, quando, in sostanza, l'applicazione della pinza è controindicata. Se, durante la trazione, la testa non segue la pinza, l'operazione deve essere interrotta e si deve eseguire un taglio cesareo, se la testa si trova in una parte ampia della cavità pelvica, o un'estrazione con aspirazione. Il forcipe scorrevole può causare gravi lesioni alla testa del feto e al canale del parto materno.
Lesioni traumatiche del canale del parto della madre e della testa del feto. Anche con la corretta applicazione della pinza alla testa, sono possibili lesioni al canale del parto molle della madre e alla pelle della testa del feto. Le lesioni ai tessuti della madre sono più spesso osservate con una vagina stretta (nelle primipare) o con i suoi cambiamenti infiammatori. Quando la testa si trova nella parte stretta della cavità pelvica, il trauma per il feto è piccolo, anche se sono possibili abrasioni. Quando si applica una pinza alla testa, situata in un'ampia parte della cavità pelvica, si osserva talvolta paresi del nervo facciale, cefaloematoma.
La nascita di bambini con asfissia dopo l'applicazione di una pinza ostetrica può essere determinata non dall'operazione, ma dallo stato iniziale del feto (ipossia). Ma spesso questa circostanza è la ragione per rifiutare di applicare il forcipe.
ESTRAZIONE VUOTO DEL FETO
Estrazione tramite vuoto del feto (lat. vuoto - vuoto; extraqui- tiro) -
estrazione di un feto vivo durante il parto mediante una ventosa, la cui coppa viene aspirata dalla parte presentata del feto (testa) a causa della rarefazione dell'aria, creando un vuoto.
Nel nostro Paese l'aspirazione viene utilizzata nello 0,12-0,20% di tutte le nascite e recentemente è stata utilizzata sempre meno. Ciò è dovuto all'ampliamento delle indicazioni al taglio cesareo nell'interesse del feto.
aspiratore a vuotoè costituito da una tazza collegata ad un tubo flessibile e ad una pompa a vuoto.
Nel nostro Paese esistono due tipologie di aspiratori:
1. Estrattore a vuoto Maelström (Fig. 30.23), costituito da tazze metalliche con un diametro compreso tra 7,6 e 15,2 cm e un dispositivo per creare il vuoto mediante una pompa elettrica;
2. Estrattore sottovuoto del sistema Kiwi, composto da due ventose. Un bicchiere di plastica densa ha all'interno gommapiuma, il secondo è morbido, flessibile, protetto da un cappuccio, che viene rimosso prima dell'uso. Il vuoto viene creato da una pompa manuale, è presente anche un indicatore di vuoto e una valvola di rilascio del vuoto. La prima tazza è universale (Fig. 30.24). La seconda coppa è meno traumatica, ma non è fissata così saldamente sulla testa. È più efficace utilizzare la versione "densa" della tazza.


Pressione negativa inizialmente 100 mm Hg. Art., e poi fino a 400-600 mm Hg. Arte. creato dalla mano destra dell'ostetrico, agendo sulla pompa. Il controllo della pressione è fornito da un indicatore di vuoto (il verde indica un vuoto sufficiente).
Più delicato, meno traumatico è l'aspiratore del sistema KIW.
Indicazioni per l'estrazione tramite vuoto del feto:
Debolezza dell'attività lavorativa, non suscettibile alla terapia farmacologica;
Cucitura trasversale bassa;
Insorgenza di ipossia fetale acuta.
Condizioni per applicare un aspiratore:
frutta viva;
Divulgazione completa della faringe uterina;
Assenza di una vescica fetale;
Trovare la testa del feto nella parte larga, quando si passa dalla parte larga a quella stretta della cavità pelvica o nella parte stretta di essa.
Controindicazioni all'applicazione dell'aspiratore:
Nato morto;
Apertura incompleta dell'osso uterino;
Idrocefalo, anencefalia;
presentazione estensore della testa fetale;
Feto profondamente prematuro;
Posizione alta della testa (pressata, situata in un segmento piccolo o grande all'ingresso del bacino);
Malattie materne che richiedono l'esclusione di tentativi (preeclampsia, preeclampsia, eclampsia, ipertensione, difetti cardiaci con fenomeni di scompenso, ecc.).
Preparazione per l'operazione al solito, come per le operazioni vaginali. La vescica viene svuotata con un catetere elastico. L'inalazione e l'anestesia endovenosa sono controindicate, poiché durante l'estrazione del feto, la donna in travaglio deve spingere. Viene mostrata l'anestesia bilaterale con novocaina dei nervi pudendi, soprattutto nelle primipare, che aiuta anche a rilassare i muscoli del perineo. Immediatamente prima dell'operazione, viene eseguito un esame vaginale per chiarire la situazione ostetrica.
Tecnica di estrazione tramite vuoto fetale. Le piccole labbra vengono separate con la mano sinistra, il calice viene prima inserito nella vagina con la superficie laterale (densa) o piegata (morbida) con la mano destra. Successivamente la coppa viene posta sulla testa, nella regione del punto anteriore (con presentazione occipitale -
piccola fontanella) (Fig. 30.25, a). Si accende l'elettropompa oppure si crea meccanicamente il vuoto (500-550 mm Hg), dopodiché si avviano le trazioni che corrispondono a tentativi. Durante la pausa non viene effettuata la trazione. La direzione della trazione corrisponde alla forma del canale del parto. Se la testa si trova in un'ampia parte della cavità pelvica, la trazione viene prima eseguita obliquamente all'indietro, poi verso il basso (verso se stessi) e dopo che la fossa suboccipitale si inserisce sotto il seno, anteriormente. Dopo l'eruzione della testa, la pressione negativa viene eliminata, le coppe vengono rimosse e la testa viene rimossa dallo spazio genitale: nasce (Fig. 30.25, b).
OPERAZIONI DISTRUTTIVE DELLA FRUTTA
Le operazioni di distruzione del frutto (embriotomia) hanno lo scopo di ridurre artificialmente le dimensioni del feto o parte di esso per garantire la nascita di un feto morto in utero. L'intervento può essere eseguito anche su un feto vivo con una deformità incompatibile con la vita, o in situazioni estreme per salvare la vita della madre.
Tipiche operazioni di distruzione dei frutti:
Craniotomia della testa presentata e successiva dissezione del cranio per ridurne le dimensioni;
Decapitazione - separazione della testa dal corpo;
Cleidotomia: attraversamento delle clavicole;
Eviscerazione: rimozione degli organi interni;
Spondilotomia: dissezione della colonna vertebrale.
Qualsiasi tipo di embriotomia è molto traumatica per la madre. Tutte le varianti delle operazioni di distruzione dei frutti vengono utilizzate solo in caso di assoluta necessità (il parto con un feto morto rappresenta una minaccia per la salute della madre).
La craniotomia meno traumatica utilizzata fino ad oggi. Tutte le altre operazioni di distruzione dei frutti hanno un significato più storico o vengono utilizzate per piccoli feti morti.
Craniotomia. L'operazione per la presentazione cefalica consiste in tre fasi: perforazione della testa (perforazione), distruzione e rimozione del cervello (escerebrazione) ed estrazione del feto con l'aiuto di un cranioclasto (cranioclasia). Nella presentazione podalica vengono eseguite la craniotomia e l'escerebrazione.
Attualmente, l’intervento chirurgico viene eseguito solo quando si verificano ulteriori complicazioni feto morto.
Indicazioni per la craniotomia:
Sproporzione del bacino e della testa;
Grave condizione della madre (insufficienza cardiaca, polmonare);
Impossibilità di estrarre la successiva testa fetale in presentazione podalica;
Idrocefalo.
Condizioni per la craniotomia:
Apertura dell'apparato uterino di almeno 5-6 cm;
Il bacino di una donna non dovrebbe essere assolutamente stretto;
La testa del feto in presentazione cefalica deve essere fissata saldamente all'ingresso della piccola pelvi;
L'assenza della vescica fetale - se è intatta, viene eseguita un'amniotomia).
Tecnica operativa. Una donna viene posta su una sedia ginecologica dopo aver svuotato la vescica e trattato i genitali esterni con una soluzione disinfettante. Viene applicata l'anestesia generale. L'operazione inizia dopo l'introduzione di ampi specchi nella vagina e viene eseguita sotto controllo visivo. La testa deve essere fissata da un assistente sia attraverso la parete addominale anteriore che dal lato della vagina (afferrando la pelle del cuoio capelluto della testa con due pinze a proiettile o pinze di Muso).
Dopo ulteriore fissazione della testa del feto, la pelle viene tagliata con un bisturi (dalla parte anteriore a quella posteriore) e la testa viene perforata con un perforatore, preferibilmente attraverso una grande fontanella (Fig. 30.26), con presentazione facciale, la perforazione viene eseguita attraverso l'orbita; con presentazione frontale - attraverso l'orbita o l'osso frontale. Nella presentazione della faccia posteriore, si propone di inserire un perforatore attraverso la bocca del feto.

Per la perforazione della testa del feto vengono utilizzati i perforatori Fenomenov o Blo (Fig. 30.27).

La perforazione viene eseguita con movimenti di perforazione attenti finché la parte più larga della lancia perforatrice non raggiunge i bordi della perforazione. Il perforatore non deve essere spinto bruscamente verso l'interno per evitare lo scivolamento del perforatore e possibili lesioni ai tessuti molli della madre. Ruotando la lancia prima di 180°, e poi di 360 contemporaneamente, poi chiudendo, poi aprendo la punta, allargare il foro nella testa. Estesi i rami fino al cedimento, si esegue un movimento rotatorio a livello dei bordi della perforazione, la cui dimensione dovrebbe corrispondere a 3-4 cm Nella perforazione della testa viene inserita una grande curette, che distrugge e rimuove il cervello (escerebrazione). Il volume del cranio è notevolmente ridotto, quindi tirando leggermente la pinza di fissaggio è talvolta possibile rimuovere la testa. Se l'apertura della cervice non è sufficiente, è possibile appendere un peso (300-400 g) con una benda ai manici della pinza Muso per intensificare le contrazioni. Il carico viene trasportato tra i polsini (la testa si trova nella parte larga della cavità pelvica e sopra) o viene gettato oltre l'estremità dei piedi del letto se la testa si trova nella parte stretta del piccolo bacino. Inoltre, il parto può avvenire spontaneamente.
Se c'è una necessità a causa delle condizioni sfavorevoli della madre della rapida fine del parto, allora cranioclasia- l'imposizione del cranioclato sulla testa e con esso la rimozione della testa perforata.
Il cranioclasto è una pinza composta da due rami (esterno e interno) che si intersecano al centro, cucchiai, una serratura e una maniglia. Entrambi i cucchiai di cranioclasto hanno una curva corrispondente alla curvatura pelvica. Il cucchiaio interno è solido, presenta irregolarità (scanalature trasversali) sulla superficie convessa ed è destinato all'inserimento nella cavità cranica, il cucchiaio esterno è fenestrato (Fig. 30.28). Il cucchiaio esterno viene posizionato tra le ossa della testa e i tessuti del canale del parto ad un livello corrispondente al cucchiaio interno.
Riso. 30.28. CranioclasiaIl cranioclasto si applica meglio sulla parte anteriore del cranio fetale, ma può anche essere applicato sull'occipitale. Si inserisce per primo il cucchiaio interno, trasformando la parte convessa nella parte della testa prescelta per la cranioclasia. Sotto il controllo della mano dall'esterno, viene introdotto rispettivamente un secondo cucchiaio dall'interno. Con il corretto posizionamento dei cucchiai, i manici si chiudono e sono fissi. La direzione della trazione è determinata dalla posizione della testa rispetto alla cavità pelvica. Dopo aver rimosso la testa, il cranioclasto viene rimosso.
Complicazioni non sono rari e consistono in traumi al canale del parto della madre, talvolta molto gravi (lesioni alla vescica). In considerazione di ciò, la cranioclasia attualmente non viene quasi mai eseguita e la craniotomia dovrebbe essere eseguita sotto controllo visivo e nel rispetto di tutte le regole.
Cranitomia della testa successiva.Indicazioni: difficoltà con l'estrazione della testa successiva con presentazione podalica di un feto morto; idrocefalo.
Tecnica operativa(Fig. 30.29). L'assistente devia il corpo del feto ripidamente posteriormente tramite le gambe, inserendo uno specchio lamellare tra l'occipite del feto e la parete anteriore della vagina. Sotto la protezione dello specchio, viene tagliata la pelle della testa. Con il dito della mano, portato sotto la sezione della pelle sezionata, si stacca dall'osso fino a trovare un ampio foro occipitale. Gli presentano una lancia di perforatore e gliela trafiggono nel cranio. Questa manipolazione, così come quelle successive, viene eseguita nello stesso modo e nello stesso ordine come nel caso della perforazione della testa di presentazione. Allargando le ganasce del perforatore, il foro di perforazione viene allargato e, con un movimento circolare, i bordi del foro sulla testa vengono allineati. Se non è stato possibile rilevare un grande foro occipitale, la testa viene perforata alla giunzione del collo con la parte posteriore della testa. La testa caduta dopo l'esacerbazione è facile da rimuovere dal canale del parto.

Cleidotomia(dissezione delle clavicole). Indicazioni- spalle larghe in presenza di un feto morto.
Tecnica operativa. Con l'aiuto di quattro dita della mano sinistra inserite nella vagina, viene determinata la posizione del cingolo scapolare del feto (Fig. 30.30), quindi, sotto il controllo della mano sinistra, con le forbici smussate di Fenomenov, attraversano il clavicola insieme ai tessuti molli. L'intersezione di una clavicola è solitamente sufficiente per ridurre la circonferenza del cingolo scapolare di 2,5-3,0 cm e facilitare la nascita del corpo fetale. Se ciò non bastasse, si esegue la cleidotomia anche dall'altro lato, che consente di ridurre la circonferenza del cingolo scapolare di altri 2,5-3,0 cm.La cleidotomia è estremamente semplice e solitamente non è accompagnata da traumi al canale di nascita. Nelle condizioni moderne, viene utilizzato molto raramente e più spesso come intervento ausiliario dopo la craniotomia e non come operazione indipendente.

Decapitazione consiste nella separazione della testa dal corpo del feto nella sua posizione trasversale e nella morte intrauterina. L'operazione è estremamente traumatica e attualmente viene eseguita molto raramente, solo con feti di piccole dimensioni.
Condizione- dilatazione completa o quasi completa della cervice, assenza di una posizione trasversale trascurata del feto.
Tecnica operativa. Il modo più accettabile per separare la testa dal corpo è utilizzare il gancio marrone. In questo caso si raggiunge il collo del feto con la mano sinistra e lo si abbassa il più possibile. Se la maniglia cade, l'assistente la sposta di lato. L'operatore afferra il collo con il pollice e l'indice della mano sinistra e incide la pelle del collo con le forbici angolate. Le dita vengono fatte passare sotto la pelle per evitare lesioni ai tessuti materni (Fig. 30.31). Quando il gancio afferra il collo del feto, la rotazione del gancio con la mano destra produce una frattura della regione cervicale (si sente uno scricchiolio). Il gancio viene rimosso con cura. Quindi la pelle del collo del feto viene completamente sezionata. Dopo la separazione della testa, il corpo del feto può essere facilmente rimosso utilizzando la maniglia.

Catturare e rimuovere la testa è spesso piuttosto difficile. Per estrarlo si consiglia una tecnica combinata, in cui si preme la testa contro l'ingresso della piccola pelvi dall'esterno, esercitando pressione sull'utero, e con due dita inserite nella bocca si rimuove la testa.
eviscerazione(rimozione delle interiora) spondilotomia(dissezione della colonna vertebrale). Indicazioni- la necessità di una rapida rimozione del feto morto.
Se è necessario ridurre le dimensioni del feto e la presentazione della testa, lo sterno viene sezionato e i polmoni vengono rimossi con una grande curette. Nella posizione trasversale del feto, la parete addominale anteriore del feto viene aperta e gli organi interni vengono rimossi con una curette smussa (eviscerazione).
Nella posizione trasversale del feto, a volte è necessario, dopo l'eviscerazione, sezionare la colonna vertebrale con le forbici dal lato della cavità addominale. Se la maniglia caduta interferisce, l'assistente la mette da parte. Dopo la rimozione degli organi interni, le dimensioni del feto si riducono significativamente e possono essere rimossi.
Una condizione necessaria è la divulgazione quasi completa del sistema uterino.
Tutte le operazioni di distruzione dei frutti sono estremamente traumatiche per la madre e dovrebbero essere evitate alla minima occasione. Dopo qualsiasi intervento chirurgico sulla fertilità, è necessario effettuare un attento esame manuale dell'utero per non trascurare un'eventuale rottura uterina.
RECUPERO DALL'ESTREMITÀ PELVICA
L'estrazione del feto dall'estremità pelvica viene eseguita con qualsiasi variante di presentazione podalica, se necessario, per completare rapidamente la seconda fase del travaglio, quando viene persa l'opportunità di un taglio cesareo o dopo una rotazione combinata del feto sulla gamba. A seconda della variante della presentazione del feto, l'estrazione può essere effettuata da una gamba o da due gambe (piede o piede gluteo), dalla piega inguinale (puramente glutea).
Indicazioni per l'intervento chirurgico:
Distacco prematuro di una placenta normalmente localizzata ed eclampsia preili nella seconda fase del travaglio (estremità pelvica nella parte stretta della cavità pelvica);
Ipossia fetale acuta nella seconda fase del travaglio (estremità pelvica nella parte stretta della piccola pelvi);
Dopo il classico giro del feto sulla gamba.
Condizioni per l'operazione:
Dilatazione completa della cervice;
Assenza di una vescica fetale;
Corrispondenza delle dimensioni di un bacino e della successiva testata.
Spesso, l'estrazione del feto dall'estremità pelvica viene effettuata su un feto morto. In questo caso è possibile una posizione elevata della parte presentata -
glutei (sopra l'ingresso, all'ingresso del piccolo bacino).
La preparazione all'intervento è comune a qualsiasi intervento chirurgico vaginale: l'urina viene scaricata con un catetere; i genitali esterni, l'interno delle cosce, il basso addome, la vagina vengono trattati con una soluzione disinfettante.
Anestesia: anestesia per inalazione o anestesia regionale in corso.
Prima dell'operazione, uno dei farmaci antispastici viene somministrato per via endovenosa alla donna in travaglio (1 ml di una soluzione allo 0,1% di atropina solfato; 2 ml di una soluzione al 2% di no-shpa, ecc., In modo che non vi sia spasmo della cervice attorno al collo del feto dopo la nascita del corpo fetale.
Quando si estrae il feto dall'estremità pelvica, si distinguono quattro fasi:
Catturare le gambe ed estrarre il feto fino all'ombelico;
Estrazione del feto all'angolo delle scapole;
Rimozione del cingolo scapolare;
Rimozione della testa successiva.
Primo stadio(Fig. 30.32). La gamba viene afferrata con tutta la mano, preferibilmente sotto e sopra l'articolazione del ginocchio: il pollice è esteso lungo la gamba e i restanti quattro catturano la parte inferiore della gamba. La direzione della trazione è determinata dalla posizione della pelvi fetale rispetto ai piani della pelvi materna. Se l'estremità pelvica del feto si trova nella parte larga, le trazioni sono dirette obliquamente posteriormente, quando le si sposta verso il basso (verso se stessi) nella parte stretta. Quando la coscia fetale esce dalla fessura genitale (Fig. 30.33), viene catturata con la lancetta dei secondi (Fig. 30.34). Inoltre, cercano di abbassare la seconda gamba, se è nella vagina. Se la presentazione del piede è incompleta, la seconda gamba deve essere rimossa dopo la formazione del punto di fissazione - sotto il bordo inferiore dell'articolazione pubica dell'ischio del feto. Allo stesso tempo, secondo il meccanismo del parto, contribuiscono alla flessione laterale della colonna vertebrale e alla nascita delle gambe e dei glutei rivolti all'indietro. Quindi nasce il gluteo, rivolto in avanti. Il tronco del feto ha la dimensione diretta dell'uscita. Le natiche del feto vengono afferrate in modo tale che i pollici si trovino sull'osso sacro e le dita rimanenti stringano i fianchi. Allo stesso tempo, si dovrebbe evitare la pressione sulla pancia del feto. Se vengono presentate due gambe (presentazione del piede completo), due di esse vengono abbassate contemporaneamente e le restanti manipolazioni sono le stesse della presentazione del piede incompleta.



Seconda fase. Dopo la nascita del corpo verso l'ombelico, viene portato fuori mediante trazione obliquamente all'indietro (il cingolo scapolare entra nell'ingresso) fino all'angolo inferiore delle scapole. Durante questo periodo, la testa, insieme alle maniglie, entra nell'ingresso del bacino, premendo il cordone ombelicale e creando una situazione estremamente sfavorevole per il feto. Per rimuovere le maniglie e la successiva testa a disposizione del medico non più di 5 minuti.
Stadio Tretip - rilascio delle maniglie e il quarto - rilascio della testa successiva - eseguito allo stesso modo del classico ausilio manuale per le presentazioni podaliche.
Attualmente, la chirurgia viene solitamente utilizzata quando è necessario estrarre un secondo feto da gemelli o da un feto morto.
Estrazione del feto con presentazione podalica pulita (incompleta). Con una posizione alta dei glutei (sopra l'ingresso del bacino), cercano di abbassare una delle gambe, cosa facile da fare con un feto morto o con le sue piccole dimensioni. Se il feto è vivo o le sue dimensioni si avvicinano alla media, è estremamente difficile farlo anche in multipare. In questo caso, è più opportuno eseguire un taglio cesareo. Con i glutei che sono entrati nell'ingresso o che si trovano in uno dei piani del piccolo bacino, l'estrazione viene effettuata dalla piega inguinale. È meglio inserire l'indice della mano più forte nella piega inguinale, rivolto in avanti. I movimenti attrattivi devono essere eseguiti lungo l'asse del canale del parto. Quando i glutei sono posizionati all'ingresso del bacino o nel piano della parte larga, la trazione viene effettuata obliquamente all'indietro, nella parte stretta verso il basso fino a portare l'osso iliaco del feto sotto il seno. Successivamente, la natica, rivolta all'indietro, viene rimossa con un movimento anteriore. Ulteriori manipolazioni non differiscono da quelle durante l'estrazione per gamba.
Per la piega inguinale, il feto può essere rimosso non con un dito, ma con un cappio o con un uncino.
Estrazione del feto dall'estremità pelvica mediante un cappio e un gancio(ha un significato storico). Si consiglia di sostituire il dito inserito nella piega inguinale con una striscia di garza, che viene inserita nella piega inguinale e per essa viene eseguita la trazione. Ma può essere estremamente difficile tracciare un anello tra una gamba allungata e una pancia. È anche difficile e traumatico utilizzare un apposito uncino per estrarre le natiche del feto, che viene inserito nella piega inguinale. L'introduzione dell'uncino avviene come segue: quattro dita della mano destra con la posizione bassa dei glutei vengono portate alla piega inguinale rivolta anteriormente. Se i glutei sono alti, l'intero braccio viene inserito nella vagina fino a raggiungere la piega inguinale. Sotto il controllo della mano destra, la mano sinistra tiene e posiziona il gancio su un piano orizzontale parallelo alla piega inguinale, dopodiché la curvatura del gancio dovrebbe coincidere con la direzione della piega, quindi il gancio dovrebbe essere indossato. la coscia. Dopo la trazione di prova, il feto viene rimosso fino all'eruzione dei glutei. Il gancio viene rimosso con cura.
Entrambi i metodi hanno attualmente più importanza storica, poiché sono estremamente traumatici per il feto. Ricorrono a loro, di regola, con un feto morto.
Estrazione del feto con una pinza usato molto raramente . Una pinza ostetrica ordinaria può essere applicata all'estremità pelvica se i glutei si trovano nella parte stretta della cavità pelvica. In questo caso è meglio usare una pinza dritta, senza curvatura pelvica: un cucchiaio si trova sull'osso sacro, il secondo sulla parte posteriore della coscia. La pinza a cucchiaio si trova nella dimensione trasversale del bacino. Questo è seguito dalla trazione lungo il canale del parto -
fino alla nascita dei glutei rivolti in avanti.
Riduzione profilattica del piede effettuata allo scopo di favorire l'attività travaglio o con presentazione marginale della placenta per impedirne il distacco (mancanza di sanguinamento!).
Condizioni:
Feto morto o non vitale;
Anomalie del suo sviluppo, incompatibili con la vita;
La posizione dell'estremità pelvica sopra l'ingresso del bacino.
Tecnica operativa. Con una mano inserita prima nella vagina e poi nell'utero (le dita estese e premute l'una contro l'altra - la mano dell'ostetrico), afferrano la gamba rivolta anteriormente per la caviglia e poi abbassano le gambe finché non appaiono da lo spazio genitale dell'articolazione del ginocchio. Le difficoltà sorgono con una presentazione puramente podalica, poiché le gambe sono estese lungo il corpo ed è estremamente difficile abbassare la gamba. In questi casi, dovrebbe essere eseguito il parto vaginale o un taglio cesareo (sanguinamento dovuto al distacco di una placenta bassa).
Rimozione delle maniglie tese. Con qualsiasi estrazione del feto dall'estremità pelvica o in caso di violazione delle regole per lo svolgimento del travaglio nella presentazione podalica (sorseggiando il busto, dando alla luce il busto con apertura incompleta della cervice), una complicazione molto pericolosa per il feto è possibile -
inclinazione delle maniglie. Allo stesso tempo, le maniglie si allontanano dal corpo ed entrano nell'ingresso del bacino, situato a livello della testa. Esistono tre gradi di inclinazione delle maniglie: 1° grado - le maniglie si trovano davanti alla faccia del feto; 2o - a livello delle orecchie; 3o - dietro la testa (vedi. Presentazione podalica). Il grado di retrazione di una maniglia potrebbe non coincidere con il grado di retrazione dell'altra.
Tecnica operativa. Quando si inclinano le maniglie, iniziano prima a rimuovere la maniglia rivolta all'indietro. A questo scopo si afferrano le gambe del feto per gli stinchi: in prima posizione con la mano sinistra, in seconda posizione con la mano destra, e il corpo del feto viene portato all'inguine della madre, in posizione opposta alla schiena. . Dietro si creano le condizioni spaziali per l'introduzione della mano dell'ostetrico nella prima posizione - destra; alla seconda a sinistra. La mano viene inserita nell'utero, mentre dovrebbe raggiungere la piega del gomito della maniglia e, dopo aver eseguito i movimenti di lavaggio, viene rimossa dal canale del parto. Successivamente, la maniglia rivolta in avanti può essere facilmente consegnata. Se ciò non accade, il busto del feto viene catturato in modo tale che quattro dita della mano dell'ostetrico siano posizionate sul seno e le dita grandi siano posizionate sulla parte toracica della colonna vertebrale. Con due mani, l'ostetrico gira il corpo del feto in modo che la schiena passi sotto il seno e la maniglia, rivolta in avanti, sia rivolta verso l'osso sacro. Dal lato dell'osso sacro, secondo le stesse regole, viene rilasciata la seconda maniglia.
Quando si rilasciano le maniglie gettate indietro, il corpo del feto dovrebbe essere alimentato leggermente verso l'alto.
Il rilascio delle maniglie ribaltate può essere accompagnato dalla loro frattura.
Rimozione della testa successiva. Si ricorre a questa operazione se la nascita della testa successiva viene ritardata a causa della sua estensione prematura, che può anche essere iatrogena - un tentativo di rimuoverla prima della formazione di un punto di fissazione (la parte posteriore della testa non si adattava sotto il pube giunto). Con una tale complicazione, l'ostetrico porta la mano sinistra al mento del feto, mentre il II o III dito viene inserito nella bocca, cercando di flettere la testa. L'indice e il medio della mano destra si trovano sulla clavicola. Allo stesso tempo, l'assistente preme delicatamente sulla testa dal lato del fondo dell'utero.
È importante effettuare una trazione lungo il canale del parto quando si rimuove la testa. La testa dovrebbe passare attraverso la parte larga del piano pelvico in una delle dimensioni oblique e il piano di uscita in linea retta.
Complicazioni durante l'operazione di estrazione del feto dall'estremità pelvica.
L'operazione di estrazione del feto dall'estremità pelvica è molto traumatica sia per la madre che per il bambino.
Trauma materno. La madre presenta spesso lesioni dei tessuti molli del canale del parto: perineo; vagina; la cervice, fino alla sua separazione dalle volte; a volte le articolazioni della piccola pelvi (pubica, sacroiliaca).
Le complicazioni nella madre sono associate alla manipolazione della mano inserita nella vagina e nella cavità uterina, nonché alla rapida rimozione forzata del feto. Possono verificarsi rotture cervicali, che si estendono al segmento inferiore dell'utero. Il collo è particolarmente facilmente ferito se l'estrazione del feto dall'estremità pelvica viene eseguita con la sua apertura incompleta.
Lesione fetale. Spesso, quando il feto viene rimosso dall'estremità pelvica, si osservano lesioni alla testa: rottura del tenone cerebellare, danno alle vertebre cervicali, fratture delle ossa del cranio. Inoltre, potrebbero esserci fratture della parte inferiore della gamba, dell'anca, della clavicola.
Le deviazioni dalle regole per eseguire ogni momento dell'estrazione del feto dall'estremità pelvica contribuiscono alle lesioni del feto.
La presa errata della gamba fetale, soprattutto strumentale, può portare alla frattura della parte inferiore della gamba o della coscia. L'estrazione della piega inguinale, anche se vengono seguite tutte le regole, può essere accompagnata da una frattura del femore o da una violazione dell'integrità dei tessuti molli della gamba. Molto spesso sorgono complicazioni quando è necessario rimuovere le maniglie inclinate, rimuovere la testa inclinata. Se allo stesso tempo provi a rilasciare la maniglia premendo sull'omero o sull'avambraccio, la probabilità di romperli è estremamente alta.
- In contatto con 0
- Google Plus 0
- OK 0
- Facebook 0