Farmaci inotropi sono farmaci che aumentano la contrattilità del miocardio. I farmaci inotropi più conosciuti sono i glicosidi cardiaci. All’inizio del XX secolo quasi tutta la cardiologia si basava sui glicosidi cardiaci. E anche all'inizio degli anni '80. i glicosidi sono rimasti i principali farmaci in cardiologia.
Il meccanismo d'azione dei glicosidi cardiaci è il blocco della "pompa" sodio-potassio. Di conseguenza, aumenta il flusso di ioni sodio nelle cellule, aumenta lo scambio di ioni sodio con ioni calcio, il che, a sua volta, provoca un aumento del contenuto di ioni calcio nelle cellule del miocardio e un effetto inotropo positivo. Inoltre, i glicosidi rallentano la conduzione AV e la frequenza cardiaca (specialmente nella fibrillazione atriale) a causa degli effetti vagomimetici e antiadrenergici.
L'efficacia dei glicosidi nell'insufficienza circolatoria nei pazienti senza fibrillazione atriale non era molto elevata ed è stata addirittura messa in discussione. Tuttavia, studi appositamente condotti hanno dimostrato che i glicosidi hanno un effetto inotropo positivo e sono clinicamente efficaci nei pazienti con compromissione della funzione sistolica ventricolare sinistra. I predittori dell'efficacia dei glicosidi sono: un aumento delle dimensioni del cuore, una diminuzione della frazione di eiezione e la presenza di un tono cardiaco III. Nei pazienti senza questi segni, la probabilità di un effetto derivante dalla nomina dei glicosidi è bassa. Attualmente la digitalizzazione non viene più applicata. Come si è scoperto, l'effetto principale dei glicosidi è proprio l'effetto neurovegetativo, che si manifesta quando si prescrivono piccole dosi.
Ai nostri giorni, le indicazioni per la nomina dei glicosidi cardiaci sono chiaramente definite. I glicosidi sono indicati nel trattamento dell'insufficienza cardiaca cronica grave, soprattutto se il paziente presenta fibrillazione atriale. E non solo fibrillazione atriale, ma una forma tachisistolica di fibrillazione atriale. In questo caso i glicosidi sono i farmaci di prima scelta. Il principale glicoside cardiaco è la digossina. Altri glicosidi cardiaci ormai non vengono quasi mai utilizzati. Con la forma tachisistolica della fibrillazione atriale, la digossina viene prescritta sotto il controllo della frequenza delle contrazioni ventricolari: l'obiettivo è una frequenza cardiaca di circa 70 al minuto. Se durante l'assunzione di 1,5 compresse di digossina (0,375 mg) non è possibile ridurre la frequenza cardiaca a 70 al minuto, vengono aggiunti P-bloccanti o amiodarone. Nei pazienti con ritmo sinusale, la digossina viene prescritta se è presente un'insufficienza cardiaca grave (stadio II B o III-IV FC) e l'effetto dell'assunzione di un ACE inibitore e di un diuretico è insufficiente. Nei pazienti con ritmo sinusale con insufficienza cardiaca, la digossina viene prescritta alla dose di 1 compressa (0,25 mg) al giorno. Allo stesso tempo, per gli anziani o i pazienti che hanno avuto un infarto miocardico, di norma è sufficiente metà o addirittura un quarto di una compressa di digossina (0,125-0,0625 mg) al giorno. I glicosidi per via endovenosa sono prescritti molto raramente: solo nell'insufficienza cardiaca acuta o nello scompenso dell'insufficienza cardiaca cronica in pazienti con forma tachisistolica di fibrillazione atriale.
Anche a tali dosi: da 1/4 a 1 compressa di digossina al giorno, i glicosidi cardiaci possono migliorare il benessere e le condizioni dei pazienti gravi con grave insufficienza cardiaca. Quando si assumono dosi più elevate di digossina, si osserva un aumento della mortalità nei pazienti con insufficienza cardiaca. Con insufficienza cardiaca lieve (stadio II A), i glicosidi sono inutili.
I criteri per l'efficacia dei glicosidi sono il miglioramento del benessere, una diminuzione della frequenza cardiaca (soprattutto in caso di fibrillazione atriale), un aumento della diuresi e un aumento della capacità lavorativa.
I principali segni di intossicazione: comparsa di aritmie, perdita di appetito, nausea, vomito, perdita di peso. Quando si utilizzano piccole dosi di glicosidi, l'intossicazione si sviluppa molto raramente, principalmente quando la digossina è combinata con amiodarone o verapamil, che aumentano la concentrazione di digossina nel sangue. Con il rilevamento tempestivo dell'intossicazione, di solito è sufficiente la sospensione temporanea del farmaco con successiva riduzione della dose. Se necessario, utilizzare inoltre cloruro di potassio 2% -200,0 e / o solfato di magnesio 25% -10,0 (se non è presente blocco AV), per tachiaritmie - lidocaina, per bradiaritmie - atropina.
Oltre ai glicosidi cardiaci, esistono farmaci inotropi non glicosidici. Questi farmaci vengono utilizzati solo in caso di insufficienza cardiaca acuta o grave scompenso in pazienti con insufficienza cardiaca cronica. I principali farmaci inotropi non glicosidici comprendono: dopamina, dobutamina, epinefrina e norepinefrina. Questi farmaci vengono somministrati solo per via endovenosa al fine di stabilizzare le condizioni del paziente, per farlo uscire dallo scompenso. Successivamente, passano all'assunzione di altri medicinali.
I principali gruppi di farmaci inotropi non glicosidici:
1. Catecolamine e loro derivati: adrenalina, norepinefrina, dopamina.
2. Simpaticomimetici sintetici: dobutamina, isoproterenolo.
3. Inibitori della fosfodiesterasi: amrinone, milrinone, enoximone (farmaci come l'imobendan o il vesnarinone, oltre a inibire la fosfodiesterasi, influenzano direttamente la corrente di sodio e/o calcio attraverso la membrana).
Tabella 8
Farmaci inotropi non glicosidici
|
Una droga |
Velocità di infusione iniziale, mcg/min |
Velocità di infusione massima approssimativa |
|
Adrenalina |
10 µg/min |
|
|
Noradrenalina |
15 µg/min |
|
|
dobutamina |
||
|
Isoproterenolo |
||
|
700 mcg/min |
||
|
Vasopressina |
Noradrenalina. La stimolazione dei recettori 1 e α provoca un aumento della contrattilità e della vasocostrizione (ma le arterie coronarie e cerebrali si dilatano). Spesso si nota bradicardia riflessa.
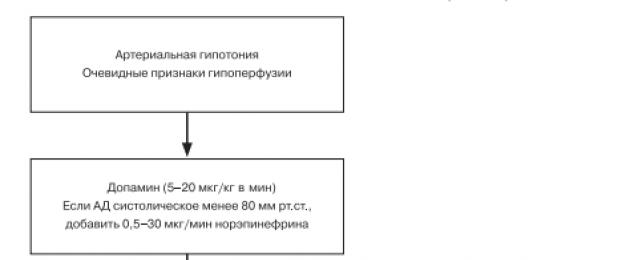
dopamina. Il precursore della norepinefrina e favorisce il rilascio di norepinefrina dalle terminazioni nervose. I recettori della dopamina si trovano nei vasi dei reni, del mesentere, nelle arterie coronarie e cerebrali. La loro stimolazione provoca vasodilatazione negli organi vitali. Quando infuso a una velocità fino a circa 200 microgrammi/min (fino a 3 microgrammi/kg/min), viene fornita vasodilatazione (dose “renale”). Con un aumento della velocità di infusione di dopamina superiore a 750 μg / min, iniziano a predominare la stimolazione dei recettori α e l'effetto vasocostrittore (dose “pressore”). Pertanto, è razionale somministrare la dopamina ad una velocità relativamente bassa, approssimativamente nell'intervallo da 200 a 700 µg/min. Se è necessario un tasso più elevato di somministrazione di dopamina, provano a collegare l'infusione di dobutamina o a passare all'infusione di norepinefrina.
Dobutamina. Stimolatore selettivo dei recettori 1 (tuttavia c'è anche una leggera stimolazione dei recettori 2 e α). Con l'introduzione della dobutamina si nota un effetto inotropo positivo e una moderata vasodilatazione.
Nell'insufficienza cardiaca refrattaria, viene utilizzata l'infusione di dobutamina che dura da alcune ore a 3 giorni (la tolleranza di solito si sviluppa entro la fine dei 3 giorni). L'effetto positivo dell'infusione periodica di dobutamina in pazienti con grave insufficienza cardiaca può persistere per un periodo piuttosto lungo, fino a 1 mese o più.
Disposizioni generali
- L'obiettivo del supporto inotropo è fornire la massima ossigenazione tissutale (valutata dalla concentrazione di lattato plasmatico e dall'ossigenazione mista del sangue venoso) e non aumentare la gittata cardiaca.
- Nella pratica clinica le catecolamine e i loro derivati vengono utilizzati come inotropi. Hanno un effetto emodinamico complesso dovuto agli effetti α e β-adrenergici e differiscono per il loro effetto predominante su alcuni recettori. Di seguito vengono descritti gli effetti emodinamici delle principali catecolamine.
Isoprenalina
Farmacologia
L'isoprenalina è un agonista sintetico dei recettori β-adrenergici (β 1 e β 2) e non influisce sui recettori α-adrenergici. Il farmaco dilata i bronchi, durante il blocco agisce come un pacemaker, influenzando il nodo senoatriale, aumenta la conduttività e riduce il periodo refrattario del nodo atrioventricolare. Ha un effetto inotropo positivo. Ha un effetto sui muscoli scheletrici e sui vasi sanguigni. L'emivita è di 5 minuti.
Interazioni farmacologiche
- L'effetto aumenta quando co-somministrato con antidepressivi triciclici.
- I β-bloccanti sono antagonisti dell'isoprenalina.
- I simpaticomimetici possono potenziare l’azione dell’isoprenalina.
- Gli anestetici gassosi, aumentando la sensibilità del miocardio, possono causare aritmie.
- La digossina aumenta il rischio di tachiaritmie.
epinefrina
Farmacologia
- L'adrenalina è un agonista β 2 -adrenergico selettivo (l'effetto sui recettori β 2 -adrenergici è 10 volte maggiore dell'effetto sui recettori β 1 -adrenergici), ma colpisce anche i recettori α-adrenergici, senza influenzare in modo differenziale α 1 - e α 2 -recettori adrenergici.
- Di solito ha poco effetto sul livello della pressione arteriosa media, ad eccezione dei casi di prescrizione del farmaco in un contesto di blocco non selettivo dei recettori β-adrenergici, in cui l'effetto vasodilatatore dell'adrenalina, mediato dall'azione su β 2 -i recettori adrenergici vengono persi e il suo effetto vasopressore aumenta notevolmente (il blocco α1-selettivo non causa tale effetto).
Area di applicazione
- Shock anafilattico, angioedema e reazioni allergiche.
- Lo scopo dell'adrenalina come agente inotropo è limitato solo allo shock settico, in cui presenta vantaggi rispetto alla dobutamina. Tuttavia, il farmaco provoca una significativa diminuzione del flusso sanguigno renale (fino al 40%) e può essere somministrato solo insieme alla dopamina nella dose renale.
- Insufficienza cardiaca.
- Glaucoma ad angolo aperto.
- In aggiunta agli anestetici locali.
Dosi
- 0,2-1 mg per via intramuscolare per reazioni allergiche acute e anafilassi.
- 1 mg in arresto cardiaco.
- In caso di shock si somministrano 1-10 mcg/min flebo.
Farmacocinetica
A causa del rapido metabolismo nel fegato e nel tessuto nervoso e del legame del 50% con le proteine plasmatiche, l'emivita dell'adrenalina è di 3 minuti.
Effetti collaterali
- Aritmie.
- Emorragia intracerebrale (con sovradosaggio).
- Edema polmonare (con sovradosaggio).
- Necrosi ischemica nel sito di iniezione.
- Irrequietezza, dispnea, palpitazioni, tremori, debolezza, estremità fredde.
interazione farmacologica
- Immunosoppressori triciclici.
- Anestetici.
- β-bloccanti.
- Chinidina e digossina (spesso si verificano aritmie).
- Gli agonisti α-adrenergici bloccano gli effetti α dell'adrenalina.
Controindicazioni
- Ipertiroidismo.
- Ipertensione.
- Glaucoma ad angolo chiuso.
dopamina
Farmacologia
La dopamina colpisce diversi tipi di recettori. A piccole dosi attiva i recettori della dopamina α 1 e α 2. I recettori α 1 della dopamina sono localizzati nella muscolatura liscia vascolare e sono responsabili della vasodilatazione nella circolazione renale, mesenterica, cerebrale e coronarica. I recettori α1 della dopamina si trovano nelle terminazioni postgangliari dei nervi simpatici e dei gangli del sistema nervoso autonomo. A una dose media, la dopamina attiva i recettori β 1 -adrenergici, con effetti cronotropi e inotropi positivi, e a dosi elevate attiva inoltre i recettori α 1 - e α 2 -adrenergici, eliminando l'effetto vasodilatatore sui vasi renali.
Area di applicazione
Utilizzato per migliorare il flusso sanguigno renale in pazienti con perfusione renale compromessa, solitamente in un contesto di insufficienza multiorgano. Esistono poche prove riguardo all’effetto della dopamina sull’esito clinico della malattia.
Farmacocinetica
La dopamina viene assorbita dai nervi simpatici e viene rapidamente distribuita in tutto il corpo. L'emivita è di 9 minuti e il volume di distribuzione è di 0,9 l/kg, ma lo stato di equilibrio si verifica entro 10 minuti (cioè più velocemente del previsto). Metabolizzato nel fegato.
Effetti collaterali
- Raramente si osservano aritmie.
- Ipertensione a dosi molto elevate.
- Lo stravaso può causare necrosi cutanea. In questo caso, la fentolamina viene iniettata nella zona ischemica come antidoto.
- Mal di testa, nausea, vomito, palpitazioni, midriasi.
- Aumento del catabolismo.
Interazioni farmacologiche
- Inibitori MAO.
- I bloccanti α-adrenergici possono potenziare l’effetto vasodilatatore.
- I β-bloccanti possono potenziare l’effetto ipertensivo.
- L'ergotamina migliora la vasodilatazione periferica.
Controindicazioni
- Feocromocitoma.
- Tachiaritmia (senza trattamento).
dobutamina
Farmacologia
La dobutamina è un derivato dell'isoprenalina. In pratica viene utilizzata una miscela racemica di un isomero destrogiro selettivo per gli adrenorecettori β 1 e β 2 e un isomero levogiro avente effetto α 1 selettivo. Gli effetti sui recettori β2-adrenergici (vasodilatazione dei vasi mesenterici e muscoloscheletrici) e sui recettori α1-adrenergici (vasocostrizione) si sopprimono a vicenda, quindi la dobutamina ha scarso effetto sulla pressione sanguigna a meno che non venga somministrata a dosi elevate. Ha meno effetto aritmogeno rispetto alla dopamina.
Area di applicazione
- Supporto inotropo per l'insufficienza cardiaca.
- Nello shock settico e nell'insufficienza epatica può causare vasodilatazione, pertanto non è il farmaco inotropo preferito.
- Utilizzato nella diagnostica funzionale per prove da sforzo cardiologiche.
Farmacocinetica
Metabolizzato rapidamente nel fegato. Ha un'emivita di eliminazione di 2,5 minuti e un volume di distribuzione di 0,21 l/kg.
Effetti collaterali
- Aritmie.
- Con un aumento della gittata cardiaca, può verificarsi un'ischemia miocardica.
- L'effetto ipotensivo può essere minimizzato dalla somministrazione simultanea di dopamina in dose vasocostrittrice. Questa combinazione di farmaci può essere necessaria per trattare pazienti con sepsi o insufficienza epatica.
- Le reazioni allergiche sono estremamente rare.
- Nel sito di iniezione può verificarsi necrosi cutanea.
interazione farmacologica
Gli agonisti α-adrenergici aumentano la vasodilatazione e causano ipotensione.
Controindicazioni
- Bassa pressione di riempimento.
- Aritmie.
- Tamponamento cardiaco.
- Difetti valvolari cardiaci (stenosi aortica e mitralica, cardiomiopatia ipertrofica ostruttiva).
- Ipersensibilità accertata al farmaco.
norepinefrina
Farmacologia
La norepinefrina, come l'epinefrina, ha un effetto α-adrenergico, ma in misura minore colpisce la maggior parte dei recettori β 1 -adrenergici e ha un'attività β 2 -adrenergica molto bassa. La debolezza dell'influenza β 2 -adrenergica porta alla predominanza dell'effetto vasocostrittore, più pronunciato di quello dell'adrenalina. La norepinefrina è prescritta per l'ipotensione acuta, ma a causa del suo effetto trascurabile sulla gittata cardiaca e della capacità di provocare vasospasmo pronunciato, questo farmaco può aumentare significativamente l'ischemia tissutale (specialmente nei reni, nella pelle, nel fegato e nei muscoli scheletrici). L'infusione di norepinefrina non deve essere interrotta improvvisamente, poiché ciò è pericoloso in caso di forte calo della pressione sanguigna.
interazione farmacologica
Gli antidepressivi triciclici (bloccando il rientro delle catecolamine nelle terminazioni nervose) aumentano la sensibilità dei recettori all'epinefrina e alla norepinefrina di 2-4 volte. Gli inibitori MAO (ad esempio tranilcipromina e pargilina) potenziano significativamente l'effetto della dopamina, quindi dovrebbe essere iniziato con una dose pari a 1/10 della dose iniziale abituale, cioè. 0,2 µg/(kghmin).
La dobutamina non è un substrato della MAO.
Milrinone
Il milrinone appartiene al gruppo degli inibitori della fosfodiesterasi (tipo III). I suoi effetti cardiaci possono essere dovuti al suo effetto sul calcio e sui canali veloci del sodio. Gli agonisti β-adrenergici aumentano l'effetto inotropo positivo di un milione.
Effetti collaterali
Enossimor
L'enoximone è un inibitore della fosfodiesterasi (tipo IV). Il farmaco è 20 volte più attivo dell'aminofillina, la sua emivita è di circa 1,5 ore. Viene scomposto in metaboliti attivi con attività enossimonare del 10% con un'emivita di 15 ore. È usato per trattare l'insufficienza cardiaca congestizia. può essere prescritto sia sotto forma di compresse che per via endovenosa.
Effetti collaterali
I pazienti con ipovolemia possono sviluppare ipotensione e/o collasso cardiovascolare.
Bicarbonato di sodio
Farmacologia
Il bicarbonato di sodio svolge un ruolo importante come tampone nel corpo. Il suo effetto è di breve durata. La somministrazione di bicarbonato di sodio determina un sovraccarico di sodio e la formazione di anidride carbonica, che porta ad acidosi intracellulare e riduce la forza di contrazione del miocardio. Pertanto il farmaco deve essere somministrato con molta cautela. Insieme a questo, il bicarbonato di sodio sposta la curva di dissociazione dell’ossiemoglobina verso sinistra e riduce l’effettivo apporto di ossigeno ai tessuti. L'acidosi moderata provoca vasodilatazione del cervello, quindi la sua correzione può compromettere il flusso sanguigno cerebrale nei pazienti con edema cerebrale.
Area di applicazione
- Grave acidosi metabolica (ci sono dati contrastanti riguardo all'uso nella chetoacidosi diabetica).
- Grave iperkaliemia.
- È meglio evitare l'uso del bicarbonato di sodio nella RCP, poiché sono sufficienti il massaggio cardiaco e la respirazione artificiale.
Dose
Rilasciato sotto forma di soluzione all'8,4% (ipertonica, 1 ml contiene 1 mmol di ione bicarbonato) e soluzione all'1,26% (isotonica). Solitamente somministrato in bolo da 50-100 ml sotto il controllo del pH del sangue arterioso e del monitoraggio emodinamico. Secondo le raccomandazioni del British Council for Resuscitation, una dose approssimativa di soluzione di bicarbonato di sodio all'8,4% può essere calcolata come segue:
Dose in ml (mol) = [BExt (kg)]/3, dove BE è la carenza di basi.
Pertanto, un paziente con un peso corporeo di 60 kg, con un deficit di basi pari a -20, necessita di 400 ml di soluzione di bicarbonato di sodio all'8,4% per normalizzare il pH. Questo volume contiene 400 mmol di sodio. Dal nostro punto di vista, questo è molto, quindi è auspicabile regolare il pH al livello di 7,0-7,1 prescrivendo 50-100 ml di bicarbonato di sodio, seguito da una valutazione dei gas nel sangue arterioso e dalla somministrazione ripetuta del farmaco se necessario. Ciò consente di guadagnare tempo sufficiente per condurre misure diagnostiche e terapeutiche più efficaci e sicure e curare la malattia che ha portato allo sviluppo dell'acidosi.
Effetti collaterali
- Lo stravaso provoca la necrosi dei tessuti. Se possibile, il farmaco viene somministrato attraverso un catetere centrale.
- Con la somministrazione simultanea di preparati di calcio, nel catetere si formano calcificazioni che possono portare a microembolia.
I farmaci inotropi sono un gruppo di farmaci che aumentano la forza di contrazione del miocardio.
CLASSIFICAZIONE
Glicosidi cardiaci (vedi la sezione «Glicosidi cardiaci»).
Farmaci inotropi non glicosidici.
✧ Stimolanti β 1-recettori adrenergici (dobutamina, dopamina).
✧
Inibitori della fosfodiesterasi (amrinone℘ e milrinone ℘; non sono registrati nella Federazione Russa; consentito solo per corsi brevi con scompenso circolatorio).
✧
Sensibilizzatori del calcio (levosimendan).
MECCANISMO D'AZIONE ED EFFETTI FARMACOLOGICI
Stimolantiβ
1
-recettori adrenergici
I farmaci di questo gruppo, somministrati per via endovenosa, influenzano i seguenti recettori:
β1- adrenorecettori (azione inotropa e cronotropa positiva);
β2-recettori adrenergici (broncodilatazione, espansione dei vasi periferici);
recettori della dopamina (aumento del flusso sanguigno e della filtrazione renale, dilatazione delle arterie mesenteriche e coronarie).
Un effetto inotropo positivo è sempre combinato con altre manifestazioni cliniche, che possono avere effetti sia positivi che negativi sul quadro clinico dell'AHF. Dobutamina - selettivaβ1- adrenomimetico, ma ha anche un effetto debole suβ2 - e α1-recettori adrenergici. Con l'introduzione di dosi convenzionali si sviluppa un effetto inotropoβ1-prevale l'effetto stimolante sul miocardio. Una droga
non stimola i recettori della dopamina indipendentemente dalla dose, pertanto il flusso sanguigno renale aumenta solo a causa di un aumento del volume sistolico.
Inibitori della fosfodiesterasi.
I farmaci di questo sottogruppo, aumentando la contrattilità miocardica, portano anche ad una diminuzione delle resistenze vascolari periferiche, che consente di influenzare sia il precarico che il postcarico nell'AHF.
sensibilizzatori del calcio.
Il farmaco di questo gruppo (levosimendan) aumenta l'affinità del Ca 2+
alla troponina C, che aumenta la contrazione del miocardio. Ha anche un effetto vasodilatatore (riducendo il tono delle vene e delle arterie). Il levosimendan ha un metabolita attivo con un meccanismo d'azione simile e un'emivita di 80 ore, che provoca un effetto emodinamico entro 3 giorni dopo una singola dose del farmaco.
Significato clinico
Gli inibitori della fosfodiesterasi possono aumentare la mortalità.
Nell'insufficienza ventricolare sinistra acuta secondaria ad infarto miocardico acuto, la somministrazione di levosimendan è stata accompagnata da una diminuzione della mortalità, ottenuta nelle prime 2 settimane dall'inizio del trattamento, che si è protratta in futuro (per 6 mesi di osservazione).
Il levosimendan è superiore alla dobutaminanii effetti sulla circolazione sanguigna in pazienti con grave scompenso di CHF e bassa gittata cardiaca.
INDICAZIONI
Insufficienza cardiaca acuta. Il loro scopo non dipende dalla presenza di congestione venosa o di edema polmonare. Esistono diversi algoritmi per la prescrizione di farmaci inotropi.
Shock dovuto a overdose di vasodilatatori, perdita di sangue, disidratazione.
I farmaci inotropi devono essere prescritti rigorosamente individualmente, è necessario valutare gli indicatori dell'emodinamica centrale e anche modificare la dose dei farmaci inotropi secondo
con il quadro clinico.
Dosaggio
Dobutamina.
La velocità di infusione iniziale è di 2-3 μg per 1 kg di peso corporeo al minuto. Con l'introduzione della dobutamina in combinazione con vasodilatatori, è necessario il controllo della pressione di incuneamento dell'arteria polmonare. Se il paziente ha ricevuto beta-bloccanti adrenergici, quindi l'azione della dobutamina si svilupperà solo dopo l'eliminazione della beta-bloccanti adrenergici.
Algoritmo per l'uso dei farmaci inotropi (raccomandazioni nazionali).
Algoritmo per l'uso dei farmaci inotropi (American Heart Association).

Dopamina.
Gli effetti clinici della dopamina dipendono dalla dose.
A basse dosi (2 μg per 1 kg di peso corporeo al minuto o meno in termini di peso corporeo magro), il farmaco stimola D 1 - e D 2-recettori, che è accompagnato da vasodilatazione del mesentere e dei reni e consente di aumentare la velocità di filtrazione glomerulare in caso di refrattarietà all'azione dei diuretici.
A dosi medie (2-5 mcg per 1 kg di peso corporeo al minuto), il farmaco stimolaβ1-recettori adrenergici del miocardio con aumento della gittata cardiaca.
A dosi elevate (5-10 microgrammi per kg di peso corporeo al minuto), la dopamina si attivaα1-recettori adrenergici, che porta ad un aumento delle resistenze vascolari periferiche, della pressione di riempimento del ventricolo sinistro, della tachicardia. Di norma, in casi di emergenza vengono prescritte dosi elevate per aumentare rapidamente la pressione sistolica.
Caratteristiche cliniche:
la tachicardia è sempre più pronunciata con la dopamina rispetto alla dobutamina;
il calcolo della dose viene effettuato solo sulla massa magra e non sul peso corporeo totale;
tachicardia persistente e/o aritmia verificatesi con l'introduzione di una "dose renale" indicano che la velocità di somministrazione del farmaco è troppo alta.
Levosimendan.
L'introduzione del farmaco inizia con una dose di carico (12-24 μg per 1 kg di peso corporeo per 10 minuti), quindi si passa a un'infusione a lungo termine (0,05-0,1 μg per 1 kg di peso corporeo). Un aumento del volume sistolico e una diminuzione della pressione di incuneamento dell'arteria polmonare sono dose-dipendenti. In alcuni casi è possibileaumentando la dose del farmaco a 0,2 μg per 1 kg di peso corporeo. Il farmaco è efficace solo in assenza di ipovolemia. Il levosimendan è compatibile conβ
-bloccanti e non porta ad un aumento del numero di disturbi del ritmo.
Caratteristiche della prescrizione di farmaci inotropi a pazienti con insufficienza cardiaca cronica scompensata
A causa del marcato effetto negativo sulla prognosi, i farmaci inotropi non glicosidici possono essere prescritti solo sotto forma di cicli brevi (fino a 10-14 giorni) con un quadro clinico di ipotensione arteriosa persistente in pazienti con grave scompenso dell'ICC e un riflesso rene.
EFFETTI COLLATERALI
Tachicardia.
Aritmie sopraventricolari e ventricolari.
Successivo aumento della disfunzione ventricolare sinistra (dovuto all'aumento del consumo energetico per garantire l'aumento del lavoro miocardico).
Nausea e vomito (dopamina ad alte dosi).
2. Cronotropo negativo (basato sull'azione inotropa).
Bradicardia dovuta al coinvolgimento del nervo vago:
a) effetto sinocardico
Se il lavoro del cuore aumenta - la pressione aumenta - i barocettori della zona senoaortica iniziano a rispondere - gli impulsi vanno al nucleo del nervo vago - rallentando il lavoro del cuore.
b) effetto cardiocardico
Con l'aumento della forza di contrazione si verifica anche una compressione più forte - reagiscono speciali recettori situati nel miocardio stesso - impulsi al nucleo del nervo vago - rallentamento del cuore.
L'insufficienza cardiaca è accompagnata da ristagno nel sistema venoso, soprattutto nelle bocche della vena cava (lì ci sono dei recettori). Maggiore è la stagnazione, maggiore è l'effetto sui centri simpatici, maggiore è la frequenza delle contrazioni. I glicosidi cardiaci aumentano il lavoro del cuore ed eliminano la congestione.
Inoltre, sotto l'influenza dei glicosidi cardiaci, l'ipossia diminuisce (che riduce il livello critico di depolarizzazione del nodo senoatriale) - i potenziali d'azione sorgono più lentamente - la frequenza cardiaca diminuisce.
Totale:
Crescente:
efficienza, volume sistolico, funzione di pompaggio del cuore, flusso sanguigno coronarico, volume minuto di sangue (nonostante il rallentamento della frequenza delle contrazioni), circolazione sanguigna, pressione, velocità del flusso sanguigno, minzione (aumento del flusso sanguigno renale) - il volume di il sangue circolante diminuisce.
Diminuire:
il periodo in cui si raggiunge la massima tensione, il volume residuo, la pressione venosa (+ aumento del tono venoso), l'ipertensione portale, la stasi del sangue nei tessuti - l'edema scompare.
(proporzione di escrezione) Polare non legato alle proteine: effetto rapido e forte e rapida eliminazione attraverso i reni
CED - unità d'azione felina - la quantità del farmaco è sufficiente a provocare l'arresto cardiaco in un gatto in sistole.
I preparati di digitale si legano fino all'80% - circolano nel circolo enteroepatico:
Tratto gastrointestinale - fegato - con la bile nel tratto gastrointestinale - al fegato e così via.
Caratteristiche comparative dei preparati digitalici:
Carenza di glicosidi cardiaci: scarsissima libertà terapeutica
| Dose subterapeutica | 0.8 | 20 |
| Terapeutico | 0.9-2.0 | 20-35 |
| tossico | 3.0 | 45-50 |
Intossicazione
Bradicardia pronunciata con comparsa di un effetto dromotropico (ritardo atrioventricolare).
1. Ridurre la concentrazione di potassio - una violazione della conduzione
2. Blocco dei gruppi SH degli enzimi - violazione della conduzione
3. Un aumento dell'intervallo PQ (o un blocco atrioventricolare completo) - dovrebbe allertare (effetto tossico).
Se la dose viene ulteriormente aumentata si manifesta un effetto batmotropico.
1. Aumento dell'ingresso di calcio: un aumento più rapido della depolarizzazione
2. Diminuzione del potassio - diminuzione del livello di depolarizzazione critica
3. Violazione della conduzione atrioventricolare
Tutto ciò porta al fatto che i ventricoli iniziano a contrarsi indipendentemente dagli atri - evidente intossicazione da glicosidi - richiede un trattamento speciale: preparati di potassio, chelanti che legano il calcio (sali di magnesio e sodio dell'EDTA - acido etilendiamminotetraacetico), donatori del gruppo SH, in l'ovest - l'introduzione di anticorpi contro la digitale (Foxglove).
1. Nausea e vomito, inclusa la somministrazione parenterale (azione centrale - recettori nel centro del vomito).
2. Compromissione della vista, xantopsia (vedere tutto sotto la luce gialla).
3. Mal di testa, vertigini
4. Disturbi neurotossici fino al delirio scompaiono solo quando i farmaci vengono interrotti
Fattori che aumentano la sensibilità ai glicosidi cardiaci
1 vecchiaia
2 Grave insufficienza cardiaca (stadio tardivo)
3 Insufficienza polmonare, ipossia
4 Insufficienza renale
5 Disturbi elettrolitici (soprattutto ipokaliemia)
6 Disturbi acido-base (quindi in associazione con diuretici)
L'effetto è più debole dei glicosidi cardiaci, è il farmaco di scelta per l'insufficienza polmonare (stimolazione riflessa della respirazione), è un tensioattivo - sposta le tossine.
Screpolatura:
Una soluzione oleosa - quindi viene iniettata per via sottocutanea - dolorosamente, l'effetto si sviluppa lentamente - quindi non viene utilizzata in condizioni di emergenza.
Non dovrebbe applicarsi. Aumentano il lavoro del cuore del 20%, ma allo stesso tempo aumentano il consumo di ossigeno da parte del cuore di 5-7 volte. Utilizzato nello shock cardiogeno - Dopamina. Stimola il cuore + dilata i vasi sanguigni, la Dobutamina è più efficace (beta-1 mimetico selettivo).
IPERKALIEMIA
1. Malattia renale Secreta nei tubuli distali. Risparmiatore di potassio
non esiste alcun meccanismo.
2. Carenza di aldosterone
3. Overdose di farmaci K.
Per la sintesi delle proteine e del glicogeno è necessaria una quantità sufficientemente grande di potassio.
Cambiamenti nel potenziale superficiale della cellula, cambiamenti nell'attività miocardica, disturbi della conduzione con il passaggio a un ritmo indipendente, cessazione dell'eccitabilità miocardica dovuta all'impossibilità del verificarsi del potenziale cellulare.
IPOKALEMIA
Operazioni sul tratto gastrointestinale, diarrea, vomito, diminuzione dell'apporto di potassio, uso di scambiatori di ioni, acidosi, alcalosi (non compensata per 5-6 giorni).
Diminuzione dell'attività muscolare, diminuzione della conduttività e dell'eccitabilità del tessuto muscolare.
Regolazione del metabolismo del calcio
Ormone paratiroideo: ritenzione di calcio nel sangue (aumento del riassorbimento del calcio nei reni).
Vitamina B3 - trasporto del calcio dall'intestino alle ossa (ossificazione ossea).
La calcitonina è il trasferimento del calcio dal sangue alle ossa.
FARMACI ANTIARITMICI
Farmacologia generale
La polarizzazione della membrana citoplasmatica dipende dal lavoro delle pompe potassio-sodio, che soffrono durante l'ischemia - aritmie.
Automatismo
La frequenza può essere modificata da:
1) accelerazione della depolarizzazione diastolica
2) diminuzione del potenziale di soglia
3) cambiamento nel potenziale di riposo
Meccanismo dell'aritmia come oggetto dell'azione farmacologica
a) cambiamento nella conduzione degli impulsi
b) cambiamenti nella generazione degli impulsi
c) una combinazione di a) e b)
Cambiamento nel normale automatismo. Comparsa di un focus ectopico Depolarizzazione precoce o tardiva delle tracce Rallentamento delle risposte rapide. La comparsa di risposte lente. Meccanismo di rientro (circolo di eccitazione – contrazione ripetuta – tachicardia ventricolare).
Hanno effetto aritmogenico:
Catecolamine, simpaticomimetici, anticolinergici, alterazioni dell'equilibrio acido-base, alcuni anestetici generali (ciclopropano), xantina, aminofillina, ormoni tiroidei, ischemia e infiammazione del cuore.
Classificazione
1 Bloccanti dei canali del sodio
gruppo A: moderata inibizione della fase 0, rallentamento della conduzione degli impulsi, accelerazione della ripolarizzazione (chinidina, procainamide, desossipiramide)
gruppo B: minima inibizione della fase 0 e rallentamento della depolarizzazione, diminuzione della conduzione (Lidocaina, Dofenina, Mexiletina)
gruppo C: marcata inibizione della fase 0 e rallentamento della conduzione (Propafenone (Ritmonorm, Propanorm))
2 bloccanti dei recettori adrenergici Beta-2 (Obzidan)
3 bloccanti dei canali del potassio: Ornid, Amiodarone, Sotakol
4 Calcio-antagonisti: Verapamil, Diltiazem.
I principali meccanismi d'azione dei farmaci antiaritmici.



![]()
![]()



![]()
![]()
![]()
![]()
![]()
![]()
![]()
Le doppie frecce nel diagramma indicano l'effetto deprimente.
Farmaci del gruppo A
![]()
![]() Chinidina:
Chinidina:



Effetto inotropo negativo sull'ECG: aumento del QRST e del QT.
Farmacocinetica dei farmaci del gruppo A:
Emivita = 6 ore, il farmaco viene distrutto dopo 4-10 ore. Con l'induzione del citocromo P450 (rifampicina, barbiturici) si verifica un aumento della distruzione della chinidina nel fegato.
Effetto collaterale:
1 Effetto inotropo negativo
2 Blocchi cardiaci
3 Abbassamento della pressione sanguigna
4 Irritazione della mucosa gastrica
5 Visione compromessa
Novocainamide
Emivita = 3 ore. È usato per aritmie parossistiche, effetti collaterali: una diminuzione della pressione sanguigna, potrebbe esserci una esacerbazione del glaucoma. Il corso del trattamento non dura più di 3 mesi, con uno più lungo: potrebbe esserci una patologia immunitaria come il lupus.
Disopiramide_. caratterizzato da un'azione prolungata (emivita = 6 ore)7
Aymalin_. fa parte di "Pulsnorm" e ha un effetto simpaticolitico. Azione simile alla chinidina, migliore tolleranza.
Etmozin_. - effetto lieve, simile alla chinidina, di breve durata.
Etacizina_. -Effetto più duraturo.
Ci sono farmaci: Bennecor, Tiracillina.
Farmaci del gruppo B
Lidocaina
Si lega meno fortemente ai canali del sodio, più selettivo nelle aritmie ventricolari (perché si lega alle cellule depolarizzate, che hanno un maggiore potenziale d'azione nei ventricoli). Bassa biodisponibilità, emivita 1,5 - 2 ore. Viene somministrato per via endovenosa. Viene utilizzato nelle aritmie ventricolari, soprattutto in condizioni di emergenza, in cardiochirurgia, per il trattamento dell'intossicazione da glicosidi.
Meksiletin_. biodisponibilità fino al 90%.
Emivita = 6-24 ore, a seconda della dose. Può inibire il metabolismo degli anticoagulanti e dei farmaci psicotropi.
Effetto collaterale dei farmaci del gruppo B: abbassamento della pressione sanguigna
Cambiamenti sull'ECG: una diminuzione dell'intervallo QT.
Farmaci del gruppo C
Amiodarone
Intervallo PQ aumentato, legato al 100% alle proteine plasmatiche. Il periodo di sospensione = 20 giorni, quindi aumenta il rischio di sovradosaggio e accumulo: il farmaco appartiene alla riserva.
Bretilio_. (Ornide)
Più efficace per le aritmie ventricolari.
Bloccanti dei canali del calcio
Nifedipina, Verapamil, Diltiazem.
Verapamil
Aumento degli intervalli PP e PQ. Più focalizzato sulle aritmie atriali (forse l'uso di glicosidi cardiaci, nitrati).
DIuretici (diuretici)
Principali indicazioni
Nefrone come bersaglio dell'azione farmacologica
1 Aumento della filtrazione glomerulare (probabilmente principalmente sullo sfondo di una diminuzione dell'emodinamica nel paziente).
2 Violazione del riassorbimento tubulare di sodio e cloro
3 Antagonisti dell'aldosterone
4 Antagonisti dell'ormone antidiuretico
1 Diuretici osmotici
Violare la capacità di concentrazione dei reni. L'introduzione di una grande dose di una sostanza non metabolizzabile che viene scarsamente riassorbita e ben filtrata. Viene introdotto nel sangue, il che porta ad un aumento del volume dell'urina tubulare iperosmotica e ad un aumento della velocità del flusso di urina - un aumento della perdita di acqua ed elettroliti.
Mannitolo
Caratteristiche: distribuito solo nel settore extracellulare. Inserisci per via endovenosa, gocciola.
Urea
Caratteristiche: si diffonde in tutti i settori, l'ingresso nel settore intracellulare porta ad un'iperidratazione secondaria. Viene applicato per via endovenosa o all'interno.
Glicerolo
Applicato all'interno.
Indicazioni
Indicazioni urgenti per prevenire l'aumento della pressione intracranica in caso di infarti e ictus, glaucoma (soprattutto acuto), prevenzione dell'insufficienza renale acuta (in fase oligurica), avvelenamenti (+ emodiluizione).
Classificazione
2 Diuretici dell'ansa
Furosemide (Lasix), Bumetadina (Bufenox),
Acido etacrinico (uregide)
Indocrinone ¦ Derivati dell'acido etacrinico
Tikrinafen¦
1 Canali del sodio cellulare
2 Trasporto combinato di ioni sodio, potassio e 2 ioni cloruro.
3 Scambio di sodio con cationi idrogeno
4 Trasporto di sodio con cloro
Trasporto del sodio
Paracellulare transcellulare
Furosemide
Viene secreto dai reni, inibisce il potenziale di sodio, porta ad un aumento della perdita di calcio e magnesio. Effetto vasodilatatore 10-15 minuti dopo la somministrazione prima dello sviluppo dell'effetto diuretico vero e proprio.
Applicazione
Insufficienza ventricolare sinistra acuta, crisi ipertensiva, edema polmonare, insufficienza renale acuta e cronica, glaucoma, intossicazione acuta, edema cerebrale.
Effetti collaterali
Alcalosi ipocloremica (gli ioni cloro sono sostituiti da ioni bicarbonato), ipokaliemia, iponatremia, reazioni ortostatiche, reazioni tromboemboliche, perdita dell'udito, gotta, iperglicemia, irritazione delle mucose (acido etacrinico).
Novurite (un composto organico del mercurio a base di teofillina). Appuntamento dopo 1-2 settimane, massimo effetto dopo 6-12 ore.
4 Tiazidici e tiazidici-simili
Diclotiazide, Ciclometioside, Clortalidone (Oxodolina), Clopamide (Barinaldix).
L'obiettivo è il trasporto di sodio e cloro nel segmento iniziale del tubulo distale (pompa elettroneutrale) - perdite di elettroliti (sodio, cloro, potassio, protoni di idrogeno), ritardo nell'escrezione del calcio (il suo riassorbimento aumenta).
Indicazioni
1 Edema di qualsiasi origine (nessuna tolleranza)
2 Ipertensione arteriosa
3 Glaucoma, nefrolitiasi ricorrente
I tiazidici causano:
1 Diminuzione del volume del sangue
2 Ridurre la quantità di sodio nella parete dei vasi sanguigni --
a) una diminuzione dell'edema della parete vascolare - una diminuzione della resistenza vascolare periferica totale
b) diminuzione del tono dei miociti - diminuzione della resistenza vascolare periferica totale
Ipokaliemia, iponatremia, ipercalcemia, iperglicemia, alcalosi, aumento del colesterolo e dei trigliceridi.
5 Inibitori dell'anidrasi carbonica
Rimozione di acidi non volatili mantenendo una riserva alcalina, aumento della perdita di sodio, bicarbonato, potassio, spostamento dell'acidità delle urine verso il lato alcalino e plasma verso il lato acido - acidosi. Diakarb presenta una rapida tolleranza entro 3-4 giorni, quindi è ampiamente utilizzato:
1 In oftalmologia per il trattamento del glaucoma, poiché l'anidrasi carbonica aumenta il flusso di liquido al bulbo oculare
2 Come farmaco antisecretorio nelle condizioni iperacide del tratto gastrointestinale
6 Diuretici risparmiatori di potassio
1 Antagonisti dell'aldosterone
Lo spironolattone (i suoi metaboliti agiscono) è un antagonista competitivo dell'aldosterone. Diminuzione dell'escrezione di potassio e idrogeno, aumento dell'escrezione di sodio e acqua.
Applicazione
a) iperaldosteronismo
b) In combinazione con altri diuretici
2 Amiloride (bloccante dei canali del sodio - ritenzione del potassio),
Triamterene
7 Derivati della xantina
Teobromina, Teofillina, Eufillina.
1 Effetto cardiotonico (aumento della gittata cardiaca)
2 Espansione dei vasi dei reni. 1 e 2 portano ad un miglioramento del flusso sanguigno renale --
a) aumento della filtrazione
b) diminuzione della produzione di renina - diminuzione della produzione di aldosterone - diminuzione della produzione di sodio
Combinato: Moduretic = Idroclorotiazide + Amiloride, Triampur = Idroclorotiazide + Thiamtren, Adelfan = Idroclorotiazide + Reserpina + Diidrolazina, Ezidrex
8 Fitodiuretici
Foglia di uva ursina, frutti di ginepro, erba di equiseto, fiordaliso, foglia di mirtillo rosso, germogli di betulla.
FARMACI CHE INFLUENZANO LA FUNZIONE RESPIRATORIA
Meccanismi della sindrome broncoostruttiva:
1 Broncospasmo
2 Gonfiore della mucosa bronchiale a causa dell'infiammazione
3 Ostruzione del lume con espettorato:
a) troppo espettorato - ipercrinia
b) espettorato di maggiore viscosità - discrinia
Modi per combattere la sindrome broncoostruttiva
1 Eliminazione del broncospasmo
2 Ridurre il gonfiore
3 Miglioramento dello scarico dell'espettorato
Meccanismi fisiologici di regolazione del tono bronchiale
1 Sistema nervoso autonomo simpatico
2 Sistema nervoso autonomo parasimpatico
Parasimpatico
In tutto l’albero bronchiale sono presenti recettori M-colinergici. Il recettore è associato a un enzima di membrana, la guanilato ciclasi. Questo enzima catalizza la conversione del GTP nella forma ciclica del GMP. Quando il recettore viene attivato, il cGMP si accumula: i canali del calcio si aprono. Il calcio extracellulare entra nella cellula. Quando la concentrazione di calcio nella cellula raggiunge un certo valore, il calcio legato lascia il deposito (mitocondri, complesso di Golgi). La concentrazione totale di calcio aumenta, il che porta ad una contrazione più forte - aumenta il tono della muscolatura liscia dei bronchi - broncospasmo -> Gli M-colinolitici possono essere usati come trattamento.
comprensivo
L'effetto dell'attivazione degli adrenorecettori beta-1.
1 Cuore - aumenta:
Frequenza cardiaca, forza di contrazione, tono muscolare cardiaco, velocità di conduzione atrioventricolare, eccitabilità ---> stimolazione.
2 Tessuto adiposo - lipolisi
3 Reni (apparato iuxtaglomerulare) - rilascio di renina
Effetto di attivazione degli adrenorecettori beta-2
1 Bronchi (sede primaria) - dilatazione
2 Muscolo scheletrico: aumento della glicogenolisi
3 Vasi periferici - rilassamento
4 Tessuto pancreatico - aumento del rilascio di insulina - diminuzione della concentrazione di glucosio nel sangue.
5 Intestini: diminuzione del tono e della peristalsi
6 Utero - rilassamento.
È stato dimostrato che la posizione dei recettori dimostra i possibili effetti collaterali.
I recettori adrenergici Beta-2 sono associati all'enzima di membrana adenilato ciclasi, che catalizza la conversione dell'ATP in cAMP. Con l'accumulo di una certa concentrazione di cAMP, i canali del calcio si chiudono - la concentrazione di calcio all'interno della cellula diminuisce - il calcio entra nel deposito - diminuisce il tono muscolare - si verifica la broncodilatazione --> gli adrenomimetici possono essere usati come trattamento.
Uno degli esempi più caratteristici di sindrome broncoostruttiva è l'asma bronchiale_ .. L'asma bronchiale è una malattia con un meccanismo eterogeneo:
a) Variante atopica (asma bronchiale "vera") - ostruzione bronchiale in risposta a un incontro con un allergene strettamente specifico.
b) Asma bronchiale dipendente da infezione: non esiste una chiara dipendenza dall'allergene, non viene rilevato un allergene specifico.
Nella variante atopica, quando l'antigene viene reincontrato, i mastociti degranulano e viene rilasciata istamina. Tra gli effetti dell'istamina c'è la broncocostrizione.
Esistono 2 tipi di recettori dell'istamina. In questo caso vengono presi in considerazione i recettori dell'istamina di tipo 1 situati nella parete bronchiale. Il meccanismo d'azione è simile al meccanismo d'azione dei recettori M-colinergici: sarebbe logico supporre che si possano usare i bloccanti dell'istamina, ma i bloccanti dell'istamina non vengono utilizzati. I bloccanti dell'istamina sono inibitori competitivi e nell'asma bronchiale l'istamina viene rilasciata in quantità tale da spostare i bloccanti dell'istamina dalla connessione con il recettore.
Veri meccanismi per combattere gli eccessi
quantità di istamina
1 Stabilizzazione delle membrane dei mastociti
2 Aumentare la resistenza dei mastociti agli agenti degranulanti.
Classificazione
1 Broncospasmolitici
1.1 Neurotropico
1.1.1 Adrenomimetica
1.1.2 M-colilitici
1.2 Miotropico
2 Farmaci antiinfiammatori
3 espettoranti (farmaci che regolano l'escrezione dell'espettorato)
Fondi aggiuntivi - antimicrobico (solo se c'è un'infezione)
Adrenomimetica
1 Alfa e beta-agonisti (non selettivi) Adrenalina cloridrato, Efedrina cloridrato, Defedrina
2 Adrenomimetici beta-1 e beta-2
Isadrin (Novodrin, Euspiran), Orciprenalina solfato (Astmopent, Alupent)
3 adrenomimetici Beta-2 (selettivi)
a) durata d'azione media Fenoterolo (Berotek), Salbutamolo (Ventonil), Terbutolina (Brikalin), Esoprenalina (Ipradol).
b) azione a lungo termine
Clembuterolo (Contraspasmina), Salmetirolo (Serelent), Formoterolo (Foradil).
Adrenalina
Ha una forte attività broncodilatatrice e anti-anafilattica, influenza inoltre i recettori alfa-adrenergici dei vasi sanguigni - spasmo - riduzione dell'edema.
1 Spasmo dei vasi periferici (effetto sui recettori alfa-adrenergici) - aumento della resistenza vascolare periferica totale - aumento della pressione sanguigna.
2 Effetti della stimolazione (tachicardia, aumento dell'eccitabilità del cuore - aritmie).
3 Dilatazione della pupilla, tremore muscolare, iperglicemia, inibizione della peristalsi.
A causa dell'elevato numero di effetti collaterali per il trattamento dell'asma bronchiale, viene utilizzato solo se non sono presenti altri farmaci. Viene utilizzato per fermare gli attacchi d'asma: 0,3-0,5 ml per via sottocutanea. L'inizio dell'azione avviene in 3-5 minuti, la durata dell'azione è di circa 2 ore. La tachifilassi si sviluppa rapidamente (una diminuzione dell'effetto di ogni dose successiva del farmaco).
Sotto forma di compresse, viene utilizzato per prevenire gli attacchi d'asma, se somministrato per via sottocutanea o intramuscolare, per fermarli. In compresse l'inizio d'azione è di 40-60 minuti, la durata d'azione è di 3-3,5 ore.Ha un'affinità inferiore per i recettori alfa-adrenergici rispetto all'adrenalina, quindi provoca meno iperglicemia e stimolazione cardiaca. Penetra attraverso la barriera emato-encefalica e crea dipendenza e dipendenza - "abuso di sostanze efedrine". Come risultato di questo effetto, è soggetto a particolare considerazione e, pertanto, è scomodo da utilizzare.
L'efedrina fa parte dei preparati combinati:
Bronolitina, Solutano, Teofedrina.
Izadrin_. - utilizzato raramente.
Orciprenalina solfato
In forma inalatoria viene utilizzato per alleviare gli attacchi d'asma. Inizio dell'azione in 40-50 secondi, durata dell'azione 1,5 ore. Le compresse vengono utilizzate per prevenire le convulsioni. Inizio dell'azione dopo 5-10 minuti, durata dell'azione 4 ore.
Esiste una forma di dosaggio come gli aerosol. Includono un repellente, una sostanza che bolle a bassa temperatura e contribuisce alla spruzzatura del farmaco. L'inalazione viene eseguita alla massima inspirazione. Con la 1a inalazione si ottiene il 60% dell'effetto massimo, con la 2a inalazione l'80%, con la 3a e successive inalazioni l'effetto aumenta di circa l'1%, ma gli effetti collaterali aumentano notevolmente. Pertanto, per i farmaci ad azione media vengono prescritte circa 8 dosi al giorno e per i farmaci a lunga durata d'azione 4-6 dosi al giorno (1 dose è la quantità di farmaco che entra nel corpo del paziente per 1 inalazione). Il farmaco utilizzato per inalazione normalmente non viene assorbito, agisce localmente.
Effetti collaterali (in caso di sovradosaggio):
1 Sindrome di "rimbalzo" ("rinculo"): prima si verifica una reazione di tachifilassi e il farmaco cessa di agire, quindi l'effetto del farmaco cambia in quello opposto (broncospasmo).
2 Sindrome di "blocco dei polmoni" C'è un'espansione non solo dei bronchi, ma anche dei loro vasi, che porta alla fuoriuscita della parte liquida del sangue negli alveoli e nei piccoli bronchi. Il trasudato si accumula e interferisce con la normale respirazione, ma non può essere espulso con la tosse: non ci sono recettori della tosse negli alveoli.
3 Assorbimento: il farmaco inizia ad agire sugli adrenorecettori b-1 del cuore, il che porta a fenomeni di stimolazione.
Fenotirolo e Salbutamolo
Sono utilizzati in forma inalatoria per prevenire e alleviare gli attacchi d'asma. L'inizio dell'azione è in 2-3 minuti, la durata d'azione per il Fenotirolo è di 8 ore, per il Salbutamolo 6 ore.
M-colilitici inalatori
L'atropina, l'estratto di belladonna e altri anticolinergici M non inalati non vengono utilizzati poiché inibiscono la funzione broncomotoria dei polmoni e contribuiscono all'ispessimento dell'espettorato, pertanto non vengono utilizzati.
Inalazione: Ipratropio bromuro, Troventol.
Meccanismo di azione:
1 Blocco dei recettori M-colinergici in tutto il tratto respiratorio.
2 Diminuzione della sintesi di cGMP e del contenuto di calcio intracellulare
3 Diminuzione della velocità dei processi di fosforilazione delle proteine contrattili
4 Non influenzare la quantità e la natura dell'espettorato.
L'effetto degli anticolinergici M è inferiore a quello degli adrenomimetici e pertanto gli anticolinergici M vengono utilizzati per alleviare un attacco d'asma solo in alcune categorie di pazienti:
1 Pazienti con variante colinergica dell'asma bronchiale
2 Pazienti con aumento del tono del sistema nervoso parasimpatico (vagotonia)
3 Pazienti che sviluppano un attacco d'asma quando inalano aria fredda o polvere.
Esistono farmaci combinati: Berodual = Fenoterol (beta-2 adrenomimetico) + Atrovent (M-anticolinergico). Combinando, l'effetto è forte, come quello degli adrenomimetici e di lunga durata, come quello degli anticolinergici, inoltre, la quantità di adrenomimetici in questo preparato è inferiore rispetto alla preparazione di un adrenomimetico puro - quindi, ci sono meno effetti collaterali .
Broncospasmolitici miotropici
Derivati purinici (metilxantina):
Teofillina, Eufillin (80% - Teofillina 20% - zavorra per una migliore solubilità).
Meccanismo d'azione della teofillina:
1 Inibizione dell'enzima fosfodiesterasi, che catalizza la conversione del cAMP in ATP.
2 Blocco dei recettori bronchiali dell'adenosina (l'adenosina è un potente broncocostrittore endogeno)
3 Diminuzione della pressione nell'arteria polmonare
4 Stimolazione della contrazione dei muscoli intercostali e del diaframma con conseguente aumento della ventilazione
5 Rafforzare il battito delle ciglia dell'epitelio respiratorio - un aumento della secrezione dell'espettorato
L'emivita della teofillina dipende da diversi fattori:
1 Adulti non fumatori 7-8 ore
2 fumatori 5 ore
3 bambini 3 ore
4 Anziani, affetti da "cuore polmonare" da 10-12 ore o più
Dose di carico per adulti 5-6 mg/kg di peso corporeo, dose di mantenimento 10-13 mg/kg
Fumare 18
Pazienti con insufficienza cardiaca e polmonare 2
Bambini sotto i 9 anni 24
Bambini 9-12 anni 20
In compresse, la teofillina viene utilizzata per prevenire le convulsioni e, se somministrata per via endovenosa, per fermare gli attacchi di soffocamento.
Le supposte rettali e la soluzione intramuscolare al 24% sono inefficaci
Effetti collaterali
In caso di sovradosaggio, il sistema di organi coinvolto nell'effetto collaterale dipende dalla concentrazione del farmaco nel sangue. La concentrazione terapeutica massima è 10-18 mg/kg.
Preparati ad azione prolungata: Teopek, Retofil, Teotard - 2 volte al giorno, sono usati a scopo profilattico.
Farmaci antinfiammatori
a) stabilizzatori dei mastociti
b) glucocorticoidi
Stabilizzatori della membrana dei mastociti
Nedocromil sodico (Thyled), Cromolyn sodico (Intal), Ketotifen (Zaditen).
Meccanismo:
1 Stabilizzare le membrane dei mastociti
2 Inibire l'attività della fosfodisterasi
3 Inibire l'attività funzionale dei recettori M-colinergici.
Coda e Intal_. applicare 1-2 capsule 4 volte al giorno, più tardi - meno spesso. L'effetto si verifica 3-4 settimane dopo l'uso continuo del farmaco. Le capsule vengono applicate utilizzando uno speciale turboinalatore "Spinhaler", che deve essere prescritto all'inizio del trattamento.
Rp.: "Spinhaler"
D.S. Per l'assunzione di capsule "Intal"
All'interno della capsula "Intal" non si applica
Ketotifene_. utilizzato in compresse da 1 mg 2-3 volte al giorno, provoca effetti collaterali: sonnolenza, affaticamento.
Glucocorticoidi
Sono usati come profilassi delle convulsioni sotto forma di inalazione. Peclometasone, Fluticasone, Flunezolid.
FARMACI EFFETTIVI SUL TRATTO GASTROINTESTINALE
1 Influisce sull'attività secretoria
2 Influenzare le capacità motorie
Nel tratto gastrointestinale prossimale (stomaco, fegato, pancreas), le lesioni si verificano più frequentemente. Questo perché questi dipartimenti sono i primi a subire "aggressioni alimentari". Il cibo è una sorta di aggressione perché contiene sostanze estranee al corpo.
Ci sono 3 tipi principali di cellule nelle ghiandole dello stomaco:
I rivestimenti parietali secernono acido cloridrico
Le cellule principali secernono pepsinogeno
Il muco secerne muco
La secrezione e la motilità del tratto gastrointestinale sono regolate da meccanismi nervosi e umorali. La base della regolazione nervosa della secrezione e della motilità del tratto gastrointestinale è il nervo vago. La regolazione umorale viene effettuata con l'aiuto di ormoni ad azione generale e locale: colecistochinina, gastrina, secretina.
La patologia di questo dipartimento del tratto gastrointestinale è solitamente combinata.
Disturbi della secrezione
1 Iposecrezione (attività secretoria insufficiente)
2 Ipersecrezione (attività secretoria eccessiva)
1 Disturbi iposecretori
Si può ipotizzare la possibilità di utilizzare ormoni locali e generali e mediatori che aumentano direttamente la secrezione: istamina, gastrina, acetilcolina, ma questi farmaci non vengono utilizzati per l'insufficienza secretoria.
I colinomimetici non vengono utilizzati a causa della loro azione troppo ampia (un gran numero di effetti collaterali).
L'istamina non viene utilizzata a causa del suo effetto sul letto vascolare e dell'effetto breve.
Il farmaco gastrina - Pentagastrina non viene utilizzato per il trattamento a causa dell'effetto breve. L'istamina e la pentagastrina vengono utilizzate per studiare l'acidità stimolata (submassimale e massima).
A causa della mancanza della capacità di stimolare la secrezione, la base per il trattamento dell’insufficienza secretoria è la terapia sostitutiva.
Con una secrezione insufficiente di acido cloridrico, vengono utilizzati i suoi preparati di acido cloridrico (Acidum idrocloridum purum dilutum). Gli effetti di questo farmaco:
1 Attivazione del pepsinogeno per convertirlo in pepsina
2 Stimolazione della secrezione gastrica
3 Spasmo del piloro
4 Stimolazione della secrezione pancreatica
Di norma, esiste una violazione combinata della secrezione di acido cloridrico e pepsinogeno.
Componenti di preparazioni combinate
1 Enzimi dei succhi gastrici e pancreatici e farmaci che ne stimolano la secrezione
2 Componenti della bile e degli agenti coleretici
a) Facilitare l'emulsione dei grassi
b) aumento dell'attività della lipasi pancreatica
c) migliore assorbimento delle vitamine liposolubili (gruppi A, E, K)
d) azione coleretica
3 Enzimi di origine vegetale
a) Cellulasi, emicellulasi: scompongono la fibra
b) Bromelina - un complesso di enzimi proteolitici
4 Estratto di funghi di riso - la quantità di enzimi (amilasi, proteasi e altri)
5 Enzimi lipolitici prodotti da funghi del genere Penicillum.
6 Antischiuma - tensioattivi.
Preparativi
Acidina-pepsina - un complesso di elementi di succo gastrico con acido cloridrico legato
Succo gastrico naturale - ottenuto dai cani con l'aiuto di una fistola nello stomaco e un'alimentazione immaginaria.
Pepsidil - estratto dalla mucosa gastrica dei suini macellati
Abomin, un estratto della mucosa gastrica di agnelli o vitelli appena nati, è utilizzato in pediatria.
La pancreatina è una preparazione del succo pancreatico. Pankurmen \u003d pancreatina + sostanza coleretica vegetale. Festal, Enzistal, Digestal = pancreatina + estratto biliare + emicellulasi. Merkenzin = Bromelina + estratto di bile. Kombicin - estratto di fungo del riso. Pankreoflat = Combicin + siliconi. Panzinorm = pepsina + enzimi pancreatici + acido colico
L'uso di droghe
1 Terapia sostitutiva per insufficienza esocrina conseguente a: gastrite cronica, pancreatite, resezione gastrica.
2 Flatulenza
3 Diarrea non infettiva
4 Errori nutrizionali (eccesso di cibo)
5 Preparazione per una radiografia
2 Disturbi ipersecretori
Di solito visto nello stomaco.
1 Vagotonia (aumento del tono vagale)
2 Aumento della produzione di gastrina (compreso il tumore)
3 Aumentare la sensibilità dei recettori sulle cellule parietali (parietali).
In generale, l'aggressione acido-peptica si verifica quando si verifica uno squilibrio tra i sistemi di difesa e la secrezione di acido cloridrico e succo gastrico. Pertanto, l'aggressività può verificarsi anche durante la normale attività secretoria con disregolazione.
I farmaci si dividono in 2 gruppi:
1.1 Antiacidi (neutralizza chimicamente l'acido cloridrico)
1.2 Agenti antisecretori
1.1 Antiacidi
Requisiti per questi strumenti:
1 Reazione rapida con acido cloridrico
2 Portare l'acidità del succo gastrico a pH 3-6
3 Legatura di una quantità sufficientemente grande di acido cloridrico (grande capacità acida)
4 Nessun effetto collaterale
5 Gusto neutro o gradevole.
Componenti dei farmaci
A) L’azione centrale non solo riduce l’acidità, ma porta anche all’alcalosi sistemica: il bicarbonato di sodio (bicarbonato di sodio)
B) Azione periferica
Carbonato di calcio (gesso), ossido di magnesio (magnesia bruciata), idrossido di magnesio (latte di magnesia), carbonato di magnesio (magnesia bianca), idrossido di alluminio (allumina), trisilicato di alluminio.
Farmaci combinati
Vikain_. = bismuto + bicarbonato di sodio (ad azione rapida) + carbonato di magnesio (ad azione prolungata). Vikair_. \u003d Vikain + corteccia di calamo + corteccia di olivello spinoso (effetto lassativo). Almagel_. \u003d idrossido di alluminio + idrossido di magnesio + sorbitolo (effetto lassativo e coleretico aggiuntivo). Fosfalugel_. = Almagel + preparato al fosforo (a causa del fatto che l'idrossido di alluminio lega il fosforo e con un uso prolungato ciò può portare all'osteoporosi e complicazioni simili). Maalox, Octal, Gastal - farmaci con una composizione simile.
Descrizione comparativa di alcuni farmaci
bicarbonato di sodio
Riduce l'acidità del succo gastrico a 8,3, il che porta a una ridotta secrezione. Il resto del bicarbonato di sodio passa nel duodeno, dove, insieme al bicarbonato di sodio ivi secreto (che normalmente viene neutralizzato dal chimo acido), viene assorbito nel sangue e porta ad alcalosi sistemica. Nello stomaco, durante la reazione di neutralizzazione, viene rilasciata anidride carbonica, che irrita la parete dello stomaco. Ciò porta ad un aumento della secrezione di acido cloridrico e succo gastrico.
ossido di magnesio
Riduce leggermente l'acidità, non si forma anidride carbonica. Si forma cloruro di magnesio, che può neutralizzare il bicarbonato di sodio nel duodeno. In generale, il farmaco agisce per un tempo più lungo.
idrossido di alluminio
Quando sciolto in acqua, si forma un gel che assorbe il succo gastrico. L'acidità si ferma a pH=3. Nel duodeno, l'acido cloridrico lascia il gel e neutralizza il bicarbonato di sodio.
Azioni generali dei farmaci
1 Neutralizzazione dell'acido cloridrico
2 Adsorbimento di pepsina 1 e 2 - diminuzione dell'attività peptica
3 Azione avvolgente
4 Attivazione della sintesi delle prostaglandine
5 Aumento della secrezione di muco. 3,4 e 5 - azioni protettive (il loro significato è discusso)
Effetto clinico
Il bruciore di stomaco e la pesantezza scompaiono, il dolore e lo spasmo del piloro diminuiscono, la motilità migliora, le condizioni generali del paziente migliorano, può aumentare la velocità di guarigione dei difetti nella parete dello stomaco.
L'uso di antiacidi
1 Gastrite acuta e cronica in fase acuta (con secrezione aumentata e normale) 2 Esofagite, esofagite da reflusso 3 Ernia iatale 4 Duodenite 5 Terapia complessa delle ulcere gastriche 6 Sindrome dispeptica non ulcerosa (errori nella dieta, farmaci irritanti la mucosa gastrica) 7 Prevenzione delle ulcere da stress in terapia intensiva nel periodo postoperatorio
Emivita = 20 minuti (massimo 30-40 minuti, fino a 1 ora).
Metodi di prolungamento dell'effetto:
1 Aumento della dose (attualmente non generalmente utilizzato)
2 Ricevimento dopo un pasto (dopo 1 ora (al culmine della secrezione) o 3 - 3,5 ore (quando si rimuove il cibo dallo stomaco)). Ciò consente:
a) potenziamento dell'effetto degli "antiacidi alimentari"
b) rallentare l'evacuazione del farmaco
3 Associazione con farmaci antisecretori.
Effetto collaterale
1 Problemi con le feci. I preparati contenenti alluminio e calcio possono causare stitichezza, quelli contenenti magnesio possono causare diarrea.
2 I mezzi contenenti magnesio, calcio, alluminio possono legarsi a molti farmaci: anticolinergici, fenotiazidi, propranololo, chinidina e altri, quindi è necessario suddividere la loro assunzione nel tempo.
3 Sindrome latte-alcalina (durante l'assunzione di grandi quantità di carbonato di calcio e latte). La concentrazione di calcio nel plasma sanguigno aumenta -> diminuisce la produzione di paratormone -> diminuisce l'escrezione di fosfati -> calcificazione -> effetto nefrotossico -> insufficienza renale.
4 Con l'uso prolungato di grandi dosi di farmaci contenenti alluminio e magnesio può causare intossicazione.
1.2 Agenti antisecretori
Il meccanismo d'azione degli ormoni e dei mediatori
Prostaglandina E e istamina.
Quando si legano ai recettori, la proteina G viene attivata -> viene attivata l'adenilato ciclasi -> l'ATP viene convertito in cAMP -> la proteina chinasi viene attivata e fosforila le proteine, il che porta ad una diminuzione dell'attività della pompa protonica (pompa il potassio in cellula in cambio di protoni di idrogeno, che vengono rilasciati nel lume della ghiandola gastrica).
2 Gastrina e acetilcolina_. attraverso i canali del calcio attivati dai recettori, aumentano l'ingresso del calcio nella cellula, che porta all'attivazione della proteina chinasi e ad una diminuzione dell'attività della pompa protonica.
1.2.1 Farmaci che si legano ai recettori
1.2.1.1 Bloccanti dell'istamina del secondo tipo (bloccano i recettori dell'istamina H2)
Farmaci di 1a generazione: Cimetidina (Histadil, Belomet) Utilizzato alla dose di 1 g/giorno
Farmaci di seconda generazione: Ranitidina 0,3 g/die
Farmaci di 3a generazione: Famotidina (Gaster) 0,04 g/die
Roxatidina (Altat) 0,15 g/die
La biodisponibilità è soddisfacente (> 50%) -> utilizzato per via enterale.
Concentrazioni terapeutiche
Cimetidina 0,8 µg/ml Ranitidina 0,1 µg/ml
Metà vita
Cimetidina 2 ore Ranitidina 2 ore Famotidina 3,8 ore
Appare la classica relazione dose/effetto
Effetti collaterali dei farmaci di prima generazione
1 L'uso a lungo termine della cimetidina può interagire con altri farmaci
2 Casi selezionati di disfunzione sessuale maschile
I farmaci di 2a e 3a generazione non hanno tali effetti collaterali.
1.2.1.2 Anticolinergici
Pirenzepina
Farmaco antimuscarinico gastroselettivo a lunga durata d'azione (usato 2 volte al giorno). Più selettivo dell'atropina -> meno effetti collaterali. A causa della relatività dell'azione selettiva con l'uso a lungo termine, sono possibili effetti collaterali: secchezza delle fauci, glaucoma, ritenzione urinaria
1.2.1.3 Nessun farmaco antigastrinico
Bloccanti della pompa protonica
Omepradolo
Il farmaco più forte, selettivo. In compresse - un farmaco inattivo, attivato in un ambiente acido - quindi solo nello stomaco. La forma attiva del farmaco si lega ai gruppi tiolici degli enzimi della pompa protonica.
Farmaci antisecretori ausiliari
1 Prostaglandine
2 Oppioidi
Dalargin_. - (farmaco senza effetto centrale)
Applicazione
a) prevenzione dei cambiamenti distrofici nel tratto gastrointestinale
b) diminuzione della secrezione di acido cloridrico
c) Normalizzazione della microcircolazione e del flusso linfatico
d) accelerazione della rigenerazione
e) aumento della secrezione di muco
f) diminuzione della concentrazione dell'ormone adrenocorticotropo e dei glicocorticoidi nel sangue
Effetto collaterale: ipotensione
3 Calcioantagonisti - meno efficaci, ma utilizzati in forme resistenti all'istamina e all'acetilcolina
4 Inibitori dell'anidrasi carbonica. Riduzione di Diakarb nella formazione e secrezione di protoni di idrogeno
FARMACI INTERESSANTI SULLE FUNZIONI DEL TRATTO GASTROINTESTINALE
(continua)
Il sistema di difesa dell'epitelio è costituito da diverse fasi:
1 Barriera al bicarbonato di muco
2 Barriera fosfolipidica superficiale
3 Secrezione di prostaglandine
4 Migrazione cellulare
5 Vascolarizzazione ben sviluppata
I farmaci si dividono in gastroprotettivi (proteggono la mucosa gastrica) e aumentano le proprietà protettive della mucosa.
Carbenoxolone_. (biogastrone, duogastrone)
È a base di radice di liquirizia, simile nella struttura all'aldosterone. Effetti:
principale
1 Aumento dell'attività dei mucociti
2 Aumentare lo spessore dello strato protettivo
3 Aumentare la viscosità del muco e la sua capacità di aderire
aggiuntivo
4 Diminuzione dell'attività del pepsinogeno
5 Migliorare la microcircolazione
6 Ridotta distruzione delle prostaglandine
Effetti delle prostaglandine
1 Aumento della secrezione di muco
2 Stabilizzazione della barriera mucosa
3 Aumento della secrezione di bicarbonato
4 Migliorare la microcircolazione (la cosa più importante)
5 Riduzione della permeabilità della membrana
I farmaci hanno i seguenti effetti:
1 Azione citoprotettiva (non può proteggere tutte le cellule, ma contribuisce alla preservazione della struttura del tessuto - azione istoprotettiva)
2 Diminuzione della secrezione di: acido cloridrico, gastrina, pepsina.
Misoprostale_. (Citotec)
Analogo sintetico della prostaglandina E1. Viene utilizzato nel trattamento dell'ulcera peptica dello stomaco e del duodeno, per prevenire l'ulcerazione in caso di assunzione di sostanze che irritano la mucosa (aspirina, ecc.).
I farmaci si dividono in:
1 Gruppo antiaggressivo (azione antiacida e antisecretoria)
2 Protettivo
3 Riparatori (promuovere i processi di guarigione)
Farmaci che proteggono direttamente la mucosa
Subnitrato di bismuto_. (nitrato di bismuto basico)
Azione astringente e antimicrobica. È usato per trattare: ulcera peptica dello stomaco e del duodeno, enterite, colite, infiammazione della pelle e delle mucose.
Subsalicilato di bismuto_. (Desmol)
Azione filmogena, astringente, aumento della produzione di muco, azione antidiarroica non specifica. Viene utilizzato per l'ulcera peptica dello stomaco e del duodeno, esacerbazione della gastrite cronica, diarrea di varia origine.
Subcitrato di bismuto colloidale_. (Denol, Tribimol, Ventrisol)
Azione filmogena solo in ambiente acido (gastroselettività), adsorbimento di pepsina, acido cloridrico, aumento della resistenza della mucosa, aumento della produzione di muco (e potenziamento delle sue proprietà protettive), bicarbonati, prostaglandine. Azione battericida contro l'Helicobacter pylori.
Sucralfato
1 In ambiente acido - polimerizzazione e legame con aree erosive della mucosa (l'affinità per l'epitelio interessato è 8-10 volte maggiore rispetto al tessuto sano).
2 Adsorbimento di pepsina, acidi biliari
3 Aumento della sintesi di prostaglandine nella mucosa.
Forma di rilascio: compresse 0,5 - 1 g, applicare 4 volte prima dei pasti e durante la notte.
Riparatori
Preparati vitaminici: multivitaminici, B1, C. Preparati ormonali: ormoni sessuali
Olio di olivello spinoso, olio di rosa canina. Alanton (Divesil). Trichopol (metronidazolo) + attività aggiuntiva contro Helicobacter pylori
Vinillina, succo di Aloe, estratto di Callanchoe
Ossiferiscorbone di sodio
Basi pirimiliniche.
Farmaci che sopprimono le reazioni neurovegetative
Psicotropo
Tranquillanti e sedativi, neurolettici (Sulpiride, Metoclopramide (Cerukal)), antidepressivi
2 Significa regolare la motilità. Colinolitici, antispastici miotropici (Papaverina, No-shpa, Galidor, Fenikaberan)
3 Antidolorifici. Analgesici, anestetici locali
FARMACI CHE INFLUENZANO LE FUNZIONI MOTORIE DEL GIT
La secrezione è un processo dipendente dalla concentrazione di cAMP. Stimolare la secrezione: prostaglandine, colinomimetici, tossina del colera (effetto patologico). Inibiscono la secrezione: somatostatina, oppioidi, dopamina e adrenomimetici.
Nell’intestino il riassorbimento isoosmotico avviene a causa di:
1 ATPasi potassio-sodio (pompa elettrogenica)
2 Trasporto del cloruro di sodio (pompa elettricamente neutra)
La motilità è influenzata da:
1 Composizione alimentare (fibra - attiva la motilità)
2 Attività motoria umana (muscoli addominali - massaggiano l'intestino e contribuiscono all'attivazione della motilità)
3 Regolazione neuromuscolare
Con l'ipomotorismo vengono utilizzati lassativi, procinetici, antiparetici.
lassativi
Lassativi - farmaci che riducono il tempo necessario affinché il contenuto intestinale passi attraverso il tratto gastrointestinale, il che porta alla comparsa o all'aumento delle feci e al cambiamento della sua consistenza.
Cause di ipomotilità
1 Dieta (carenza di fibre, alimenti insipidi e raffinati)
2 Ipo- o ipersecrezione
3 Ipocinesia: età, caratteristiche della professione, riposo a letto
4 Disturbi disregolatori: interventi sul tratto gastrointestinale, colonna vertebrale, piccola pelvi.
5 ragioni "psicogene" (cambio di scenario)
Classificazione dei lassativi
Per meccanismo:
1 Irritante (stimolante, contatto) Recettori della mucosa chimicamente stimolanti
3 Aumentare il volume del contenuto intestinale. Aumentare il volume e liquefare, a causa di:
a) aumento della secrezione (e ridotto riassorbimento)
b) aumento della pressione osmotica nel lume intestinale
c) legame con l'acqua
4 Emollienti Cambiamento di consistenza dovuto all'emulsionamento, alle proprietà detergenti, alle proprietà tensioattive
Per forza d'azione:
1 Aperitivi (Aperitiva) - feci normali e morbide
2 Lassativo (Laxativa, Purgentiva) - feci molli o pastose a seconda della dose
3 Drastico (Drastiva) - feci molli
Per localizzazione:
1 Intestino piccolo (o intero) 2 Intestino crasso
Origine:
Vegetale, minerale, sintetico.
Indicazioni:
1 Stipsi cronica (con dietoterapia inefficace, con riposo a letto prolungato)
2 Regolazione delle feci nelle malattie della regione anorettale (emorroidi, proctiti, ragadi rettali)
3 Preparazione agli esami strumentali, interventi.
4 Sverminazione
5 Trattamento dell'avvelenamento (prevenzione dell'assorbimento dei veleni)
Effetti collaterali tipici_.:
1 Colica intestinale, diarrea
2 Perdita di acqua ed elettroliti
3 Danni irritativi e alle mucose
4 Dipendenza, sindrome da dipendenza ("purgentismo")
Quando smetti di prendere l'intestino, non riesci a far fronte bene al carico
5 Nefro- ed epatotossicità
Fastidioso
origine vegetale
Preparativi da Cassia_. (Foglio di Alessandro). Foglie, frutti vengono utilizzati sotto forma di olio, infuso ed estratto.
Preparazioni: Senade, Claxena, Senadexin. Preparati complessi: Kalifit (contiene estratti di senna e fico, oli di senna, chiodi di garofano, menta), Depuran (contiene estratto di senna e oli di anice e cumino)
Preparazioni di olivello spinoso fragile_. Utilizzato: corteccia, frutti di joster sotto forma di decotti, estratti, composte e solo bacche crude. Farmaci: Kofranil, Ramnil.
Preparati al rabarbaro. - Compresse di radice di rabarbaro. Assorbito - diviso - secreto nuovamente nell'intestino crasso e agisce. A causa di queste caratteristiche, l'inizio dell'azione avviene 6-12 ore dopo l'ingestione (prescritto di notte, l'effetto si manifesta al mattino).
Farmacodinamica:
1 Irrita chimicamente i recettori della mucosa
2 Inibisce l'ATP-asi potassio-sodio, che porta ad una diminuzione del riassorbimento di acqua ed elettroliti.
3 Aumenta la secrezione
5 Aumenta la permeabilità della mucosa
Per forza: Aperitiva, Laxativa. A seconda della sensibilità individuale, la dose può variare fino a 4-8 medie. Corso: 7-10 giorni.





Fesyunova // Sicurezza dei farmaci: dallo sviluppo all'uso medico: il primo scientifico e pratico. conf. K., 31 maggio-1 giugno 2007 - K., 2007. - S. 51-52. ASTRATTO Fesyunova G.S. I principali effetti farmacologici della cumarina sul campo - un estratto acquoso dell'erba burkun - Manoscritto. Tesi sulla salute del livello scientifico del candidato di scienze biologiche per la specialità 14.03.05 - farmacologia. - ...
Le dosi, di regola, cambiano. Il dosaggio dei liquidi viene effettuato su 1 kg di peso del corpo di una persona malata o su una superficie del corpo. La farmacologia pediatrica è impegnata nello studio delle peculiarità degli effetti sulla salute sull'organismo del bambino. La regola principale è che abbiamo un bambino più piccolo, che abbiamo una conoscenza meno approfondita del nuovo meccanismo di regolazione nervosa e umorale, del sistema immunitario, dell'immunità e altro ancora...
- In contatto con 0
- Google Plus 0
- OK 0
- Facebook 0